Что такое желтое пятно глаза. Где оно расположено. Какую роль играет в зрении. Какие бывают заболевания макулы. Как диагностировать и лечить проблемы с желтым пятном.
Что такое желтое пятно (макула) глаза
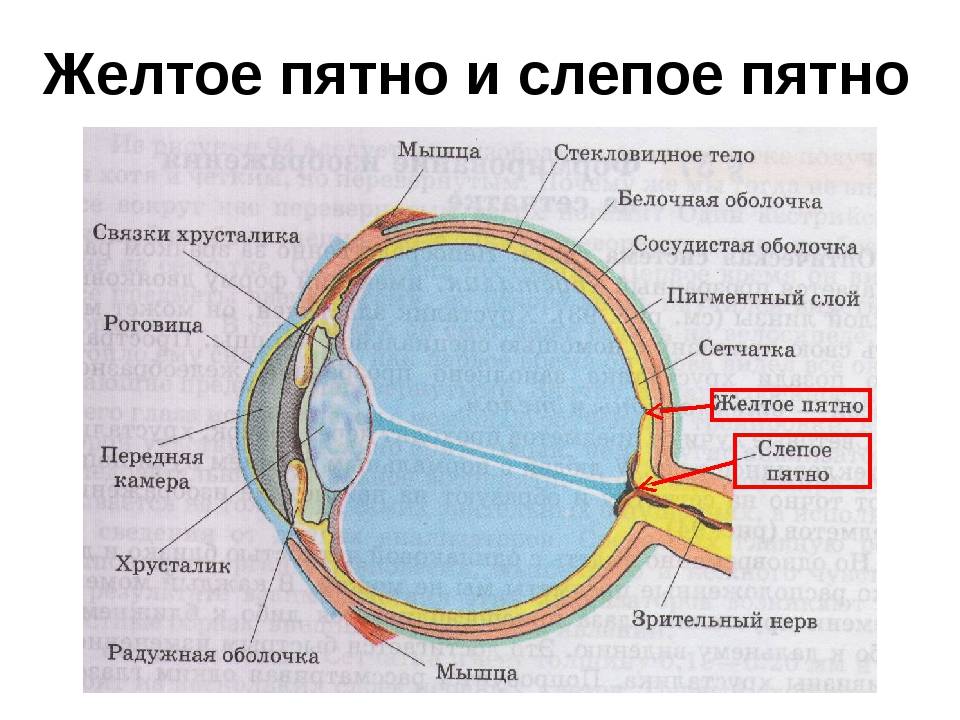
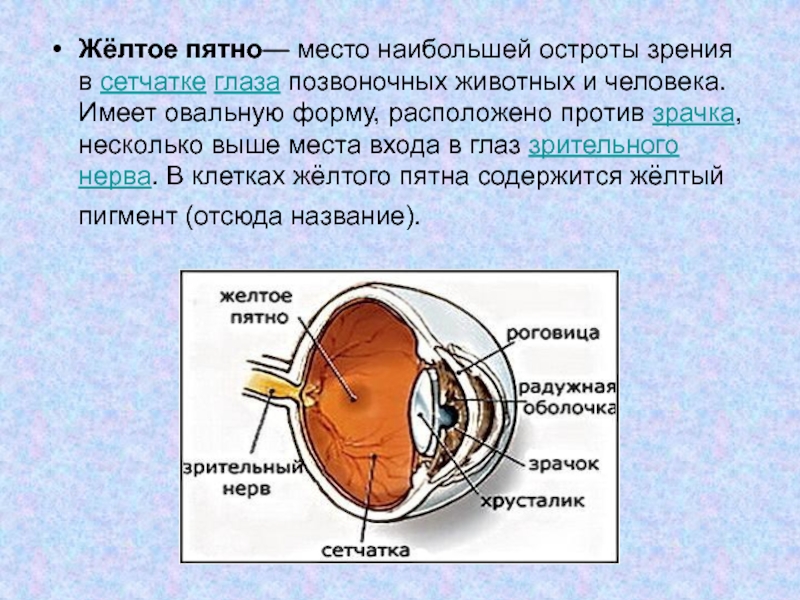
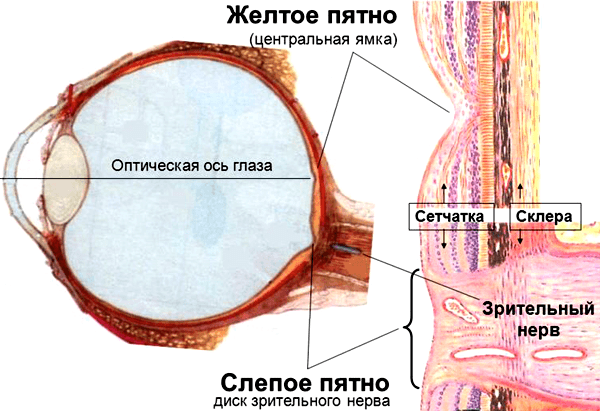
Желтое пятно, или макула — это небольшая область в центре сетчатки глаза, отвечающая за центральное зрение. Она имеет желтоватый цвет из-за высокой концентрации пигментов лютеина и зеаксантина. Размер макулы составляет около 5-6 мм в диаметре.
Макула содержит наибольшую плотность светочувствительных клеток сетчатки — колбочек. Именно поэтому эта область обеспечивает наиболее острое и четкое зрение, позволяя различать мелкие детали и цвета.
Где расположено желтое пятно
Желтое пятно находится в центральной части сетчатки, в заднем полюсе глазного яблока. Оно расположено напротив зрачка, что обеспечивает попадание на него сфокусированного изображения.
Строение макулы
В строении макулы выделяют несколько зон:
- Фовеа — центральная ямка диаметром 1,5 мм с максимальной плотностью колбочек
- Парафовеа — окружающая фовеа область шириной 0,5 мм
- Перифовеа — внешняя область макулы
Особенности строения макулы:
- Отсутствие кровеносных сосудов в центре
- Высокая концентрация колбочек
- Наличие желтого пигмента (лютеин, зеаксантин)
- Смещение внутренних слоев сетчатки к периферии
Функции желтого пятна
Основные функции макулярной области:
- Обеспечение высокой остроты центрального зрения
- Цветовое зрение
- Распознавание мелких деталей и лиц
- Чтение и другая работа с близкого расстояния
Благодаря макуле человек способен четко видеть объекты, находящиеся в центре поля зрения. При этом периферическое зрение обеспечивается остальными отделами сетчатки.
Почему макула имеет желтый цвет
Желтая окраска макулы обусловлена наличием пигментов — лютеина и зеаксантина. Эти вещества выполняют защитную функцию:
- Поглощают вредное синее и ультрафиолетовое излучение
- Обладают антиоксидантными свойствами
- Защищают фоторецепторы от повреждения
С возрастом концентрация защитных пигментов в макуле снижается, что может приводить к развитию заболеваний.
Заболевания желтого пятна
Наиболее распространенные патологии макулярной области:
Возрастная макулярная дегенерация (ВМД)
Это прогрессирующее заболевание, связанное с возрастными изменениями в сетчатке. Различают две формы ВМД:
- Сухая форма (80-90% случаев) — характеризуется образованием друз и атрофией клеток
- Влажная форма (10-20%) — сопровождается ростом новообразованных сосудов
ВМД является основной причиной потери центрального зрения у пожилых людей.
Макулярный отек
Накопление жидкости в макулярной области, приводящее к отеку и нарушению зрения. Может быть вызван:
- Диабетической ретинопатией
- Окклюзией вен сетчатки
- Увеитом
Макулярный разрыв
Дефект в центральной части макулы, приводящий к снижению остроты зрения. Чаще встречается у пожилых людей.
Эпиретинальная мембрана
Образование тонкой фиброзной пленки на поверхности макулы, вызывающее искажение зрения.
Симптомы заболеваний макулы
Основные признаки патологии желтого пятна:
- Снижение остроты центрального зрения
- Искажение прямых линий (метаморфопсии)
- Появление темного или размытого пятна в центре поля зрения
- Нарушение цветового восприятия
- Трудности при чтении и распознавании лиц
При появлении данных симптомов необходимо срочно обратиться к офтальмологу.
Диагностика заболеваний макулы
Для выявления патологии желтого пятна применяются следующие методы:
- Проверка остроты зрения
- Офтальмоскопия
- Оптическая когерентная томография (ОКТ)
- Флуоресцентная ангиография
- Тест Амслера
Тест Амслера для самодиагностики
Простой способ проверки состояния макулы в домашних условиях:
- Расположите сетку Амслера на расстоянии 30-40 см от глаз
- Закройте один глаз
- Сфокусируйте взгляд на центральной точке
- Оцените, видны ли все линии сетки четко и прямо
- Повторите тест для другого глаза
Искривление или выпадение линий может указывать на проблемы с макулой.
Лечение заболеваний желтого пятна
Методы лечения зависят от конкретного заболевания и стадии процесса:
Антиоксидантная терапия
Применение витаминно-минеральных комплексов с лютеином и зеаксантином для профилактики и замедления прогрессирования ВМД.
Анти-VEGF терапия
Интравитреальные инъекции препаратов, блокирующих фактор роста эндотелия сосудов. Применяется при влажной форме ВМД и макулярном отеке.

Лазерное лечение
Фотодинамическая терапия и лазеркоагуляция для закрытия новообразованных сосудов при влажной ВМД.
Витреоретинальная хирургия
Оперативное лечение макулярных разрывов, удаление эпиретинальных мембран.
Фотобиомодуляция
Новый метод лечения сухой формы ВМД с помощью светодиодного излучения определенных длин волн (система Valeda).
Профилактика заболеваний макулы
Для сохранения здоровья желтого пятна рекомендуется:
- Регулярно проходить офтальмологические осмотры
- Контролировать артериальное давление и уровень холестерина
- Отказаться от курения
- Носить солнцезащитные очки
- Употреблять продукты, богатые лютеином и зеаксантином (зеленые листовые овощи, кукуруза, яичный желток)
- Поддерживать нормальный вес
- Вести активный образ жизни
Своевременная диагностика и лечение заболеваний макулы позволяет сохранить центральное зрение и качество жизни пациентов.
ДЕГЕНЕРАЦИЯ МАКУЛЫ (ЖЁЛТОГО ПЯТНА) — Eesti Nägemistervisekeskus
Когда мы молоды, то принимаем зрение, как впрочем, и саму жизнь, как само собой разумеющее. Рано или поздно, например, с появлением первых морщин, мы понимаем, что молодость не вечна. Всё же постоянный процесс старения наших глаз остаётся долго незаметным, потому что мозг успешно компенсирует связанные со старением функции глаз на протяжении долгого времени.
Самым частыми заболеваниями глаз являются возрастная дегенерация макулы (AMD), катаракта (серая плёнка) и частично глаукома. AMD является очень распространённым заболеванием и самой частой причиной потери зрения. AMD всё шире распространяется в Европе, где у каждого второго человека старше 65-и лет имеются признаки дегенерации в глазах (исследование Eureye, 2006). Самые первые незаметные симптомы дегенерации макулы, возникают задолго до 65 Дня Рождения.
Глаз и макула
Kollatähn – макула, жёлтое пятно
Nägemisnärv – зрительный нерв
Sarvkest — Роговица
Iiris – Радужная оболочка
Pupill — Зрачок
Lääts — Хрусталик
Võrkkest- Сетчатка
Сначала свет проходит через сетчатку, затем изображение предмета фокусируется хрусталиком на жёлтом пятне (макуле), где находятся принимающие изображение фоторецепторы. В свою очередь, фоторецепторы передают электрический сигнал в мозг через зрительный нерв. Мозг передаёт нам картинку, которую мы «видим». Внутреннюю часть глаза, где находятся рецепторы, называют сетчаткой. Образно говоря, нашу сетчатку можно сравнить с видеокамерой.
В свою очередь, фоторецепторы передают электрический сигнал в мозг через зрительный нерв. Мозг передаёт нам картинку, которую мы «видим». Внутреннюю часть глаза, где находятся рецепторы, называют сетчаткой. Образно говоря, нашу сетчатку можно сравнить с видеокамерой.
Макула или жёлтое пятно по размеру похоже на головку спички. Это место с высокой концентрацией фоторецепторов, что позволяет нам воспринимать и видеть окружающий мир чётко, ясно и во всех его цветах. Макула позволяет нам читать, узнавать лица и различать цвета. Рецепторы, расположенные на окружающей макулу сетчатке, дают нам надёжное чувство пространственной ориентации.
Симптомы
Зрение при AMD
Симптомы AMD зависят от того, какая часть макулы была повреждена. Повреждения центральной ямки и зон, находящихся в непосредственной близости от неё, уменьшают чёткость зрения, и чтение становится затруднённым или невозможным. Повреждения зон вне центральной ямки приводят к потере зрительных зон и очень часто проходят незамеченными.
Сухую форму AMD замечают часто только после постепенной потери чёткости зрения на протяжении нескольких лет. При мокрой форме AMD отёк сетчатки, задержка жидкости и кровотечение могут послужить причиной повреждения функционирования сетчатки за короткий период времени. Чёткость зрения может резко ухудшиться, но может и постепенно исправиться, если из организма будут постепенно выведены лишние жидкость и кровь.
Одним из знаков опасности можно считать искажённое зрение (метаморфоза). Прямые линии кажутся волнистыми, буквы искажены. Это происходит из-за отёка сетчатки, что в свою очередь может привести к повышению или снижению зрения. Если Вы заметили у себя возникновение одного или нескольких симптомов, незамедлительно обратитесь к врачу.
Как происходят изменения?
Kõvakest – Плотная оболочка или склера
Lääts — Хрусталик
Maakula=kollatähn – Макула или жёлтое пятно
Silmanärvi lõpp – Окончание зрительного нерва
Хрусталик глаза собирает световые лучи и фокусирует их на макуле.
Поскольку для выполнения своих функций клеткам необходимо большое количество энергии и кислорода, которые они получают из крови, то в макуле самая большая концентрация кислорода, липидов и чрезмерной световой энергии, чем в любой другой части нашего организма. Как следствие, постоянно генерируется огромное количество свободных радикалов и продуктов распада клеток. Если защитная система макулы не в состоянии сбалансировать количество веществ, то токсины собираются в питательных клетках, повреждая фоторецепторы и питательные волокна, что, в конце концов, приводит к их увяданию.
Питательные клетки макулы не восстанавливаются, поэтому их потеря приносит с собой потерю фоторецепторов и зрительной функции. Поскольку это хронический и медленный процесс, то макула пытается бороться с ним несколькими способами:
- Удаляя из клеток токсичные вещества (образование друз): но это блокирует снабжение кровью и питательными веществами, приводя к окончательному разрушению клеток.
- Генерируя рост кровеносных сосудов (неоваскуляризация), чтобы доставить иммунные клетки для удаления токсинов и мёртвых клеток: но такой рост кровеносных сосудов уничтожает другие структуры и потеря зрения происходит очень быстро (поздняя стадия AMD).
Разные формы дегенерации макулы
Нормальная макула
Сухая форма дегенерации макулы
Мокрая форма дегенерации макулы
Сухая форма. Свойственно скопление продуктов распада клеток (друзов) в макуле. При ранней стадии AMD количество этих остатков может быть небольшим, но пострадавшие зоны со временем увеличиваются, и может развиться тяжёлая форма AMD, которую называют географической атрофией. Примерно 80% всех случаев являются в сухой форме.
Примерно 80% всех случаев являются в сухой форме.
Мокрая форма. Этой форме свойственно возникновение новых кровеносных сосудов (неоваскуляризация) в макуле. В конечном итоге, эта самая лучшая защитная реакция организма, приводит к уничтожению структуры макулы. Мокрая форма AMD встречается намного реже, чем сухая и протекает более драматично у одного из пяти пациентов AMD. Жидкость из неполноценных кровяных сосудов проникает в сетчатку, в результате в макуле образуется отёк сетчатки.
Мокрая форма AMD развивается из сухой формы. Терапевтически возможно закрыть больные сосуды (фотодинамическая терапия — лазер, ввод препарата подавляющего активность и рост новообразованных сосудов). Но ни одна из этих процедур не восстановит умершие клетки.
AMD и возрастные факторы риска
- Возраст: самый обычный фактор риска. По мере старения, риск развития AMD значительно увеличивается. В 50 лет риск составляет примерно 2%. К 75 годам он вырастает до 30%.
- Наследственность: те люди, чьим родственникам диагностировали AMD, подвержены большему риску.

- Курение: Курения увеличивает риск развития AMD.
- Сердечнососудистые заболевания: например, высокое давление и заболевания сердца связаны с ухудшением кровообращения в глазах, что в свою очередь влияет на их снабжение кислородом и питательными веществами
- Пол: Женщины больше подвержены риску развития AMD.
- Солнце: значительное долгое и интенсивное соприкосновение с солнечным излучением без использования солнцезащитных очков с UV-фильтром.
- Сниженный уровень макулярного пигмента: тонкий слой защитного пигмента не защищает макулу.
- Лишний вес: за счёт изменения распада жиров в организме, жиро растворяющие вещества, такие как каротинойды, лютеин и зеаксантин, не достигают глаз в необходимом количестве.
- Питание: нехватка антиоксидантов (например, Витамины C и E, бета-каротин, селен) способствует работе свободных радикалов, повреждая макулу и/или ухудшая здоровье.

Лечение
Поскольку причины возникновения AMD невозможно вылечить, то крайне важно стараться избежать возникновения болезни и её ранний диагноз. Лазерная терапия и другие процедуры могут только замедлить и отсрочить потерю зрения.
Предотвращение болезни. Нужно стараться избегать рисков как можно дольше: лечить другие заболевания, отказаться от курения, носить солнечные очки, заниматься спортом на свежем воздухе и придерживаться правильного питания, включая в рацион свежие овощи и фрукты. Позитивное влияние оказывают антиоксиданты и различные пищевые добавки, такие как Витамины C и E, селен, цинк, лютеин и зеаксантин.
Раннее диагностирование. По мере старения организма, регулярные консультации окулиста или офтальмолога становятся всё более важными. Хорошим поводом для визита к врачу является необходимость смены очков. Даже самое малое изменение чёткости зрения может быть признаком раннего AMD. Существует рад тестов, которые позволяют обнаружить изменения зрения (например, тест Амслера).
Вспомогательные средства. При ухудшенном зрении пользу принесут увеличивающие вспомогательные средства и упражнения.
Лазерная терапия и другие процедуры. Лазеры используют для прижигания больных сосудов, при необходимости, после ввода лекарства, которое активизируется под влиянием лазерных лучей (фотодинамическая терапия). Всё же, использование лазера рискованно, поэтому его использование зависит от результатов анализов. Операции всегда несут с собой определённый риск, поэтому возможность использования этого варианта рассматривают в самую последнюю очередь и на поздних стадиях заболевания.
На сегодняшний день исследуют возможность проведения таких процедур как использование лазера для нагревания больных сосудов (транспупиллярная термотерапия), торможение развития кровеносных сосудов с помощью лекарственных препаратов и генотерапия.
Проверяйте своё зрение сами
Тест Амслера является простым тестом для проверки состояния макулы, который можно провести в домашних условиях.
Инструкция проведения теста
1. Расположите тест Амслера на расстоянии 30см от глаз
2. Если для чтения Вы используете очки, то оденьте их
3. Закройте один глаз ладонью
4. Посмотрите на точку, расположенную в центре сетки
5. Теперь, фокусируя и не отрывая взгляда на этой точки, убедитесь, что все линии остаются прямыми и квадраты не отличаются по размеру
6. Если Вы обнаружили, что некоторые квадраты искажены, расплывчаты или различаются по размеру, незамедлительно обратитесь в глазному врачу.
7. Повторите тест для другого глаза.
Возможные результаты теста:
Нормальный результат
При наличии AMD можно увидеть тёмное пятно
При наличии AMD линии могут быть искажены
Макула, что такое макула (macula).
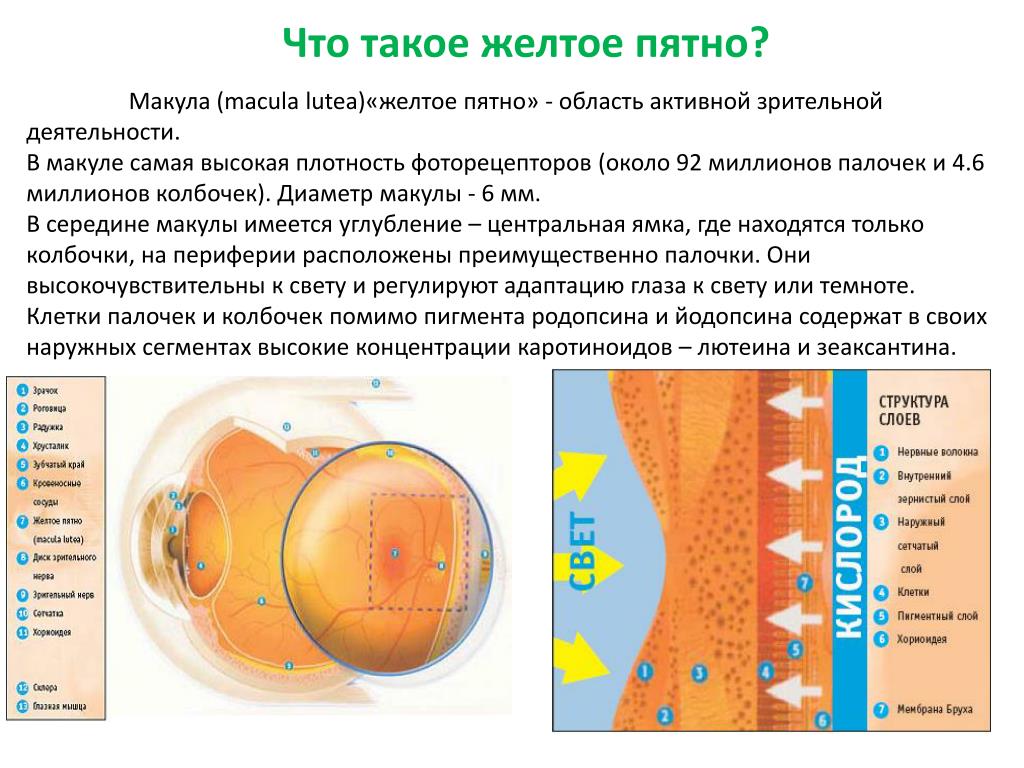
Макула или желтое пятно – это самый центр сетчатки глаза, где фокусируется пучок света. Именно здесь очень плотно сфокусированы все фоторецепторы, что гарантирует нам четкое, ясное, цветное восприятие окружающего мира.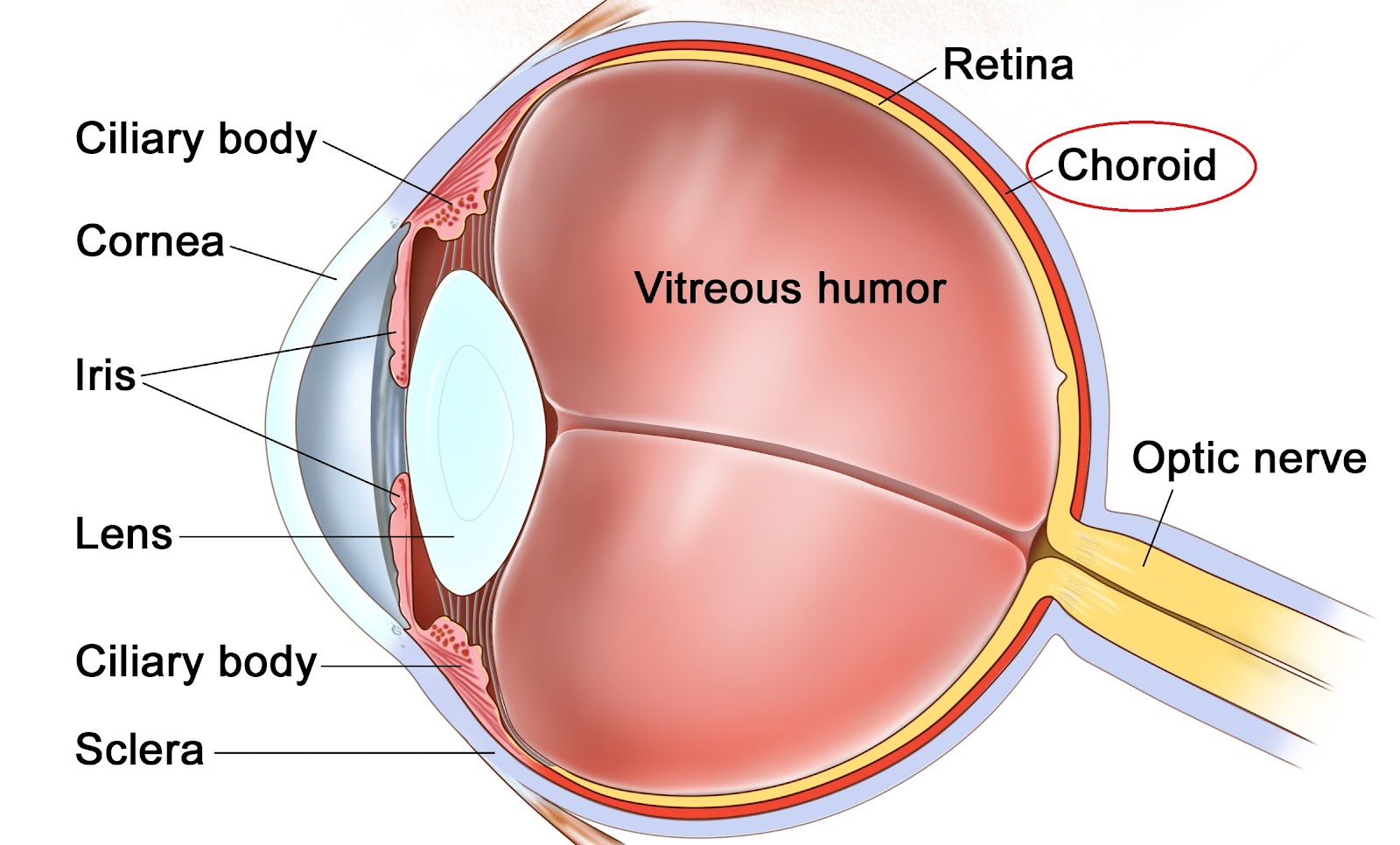 Только макула, а не вся сетчатка, дает нам возможность читать, видеть лица людей, различать цвета.
Только макула, а не вся сетчатка, дает нам возможность читать, видеть лица людей, различать цвета.
Анатомически макула представляет собой округлую область сетчатки, расположенную в заднем полюсе глаза, диаметром около 5,5 мм. В макуле выделяют ее центральную часть (фовеа) диаметром 1,5 мм.
Макула имеет характерную желтую окраску, обусловленную наличием в ней особых пигментов – лютеина и зеаксантина.
Палочки и колбочки
Фовеа является наиболее чувствительной частью сетчатки глаза и обеспечивает центральное зрение, т.е способность различать цвета и мелкие детали. За эту способность отвечают специальные клетки – колбочки, основная масса которых сконцентрирована именно в области желтого пятна. Палочки – другой вид светочувствительных клеток сетчатки, они располагаются на ее периферии и несут ответственность за периферическое зрение — сумеречное зрение, светоощущение и поле зрения. Высокая разрешающая способность макулы обусловлена анатомическими особенностями ее строения.
Высокая разрешающая способность макулы обусловлена анатомическими особенностями ее строения.
- Во-первых, она лишена сосудов, они здесь не проходят и не мешают свету попадать напрямую на фоторецепторы.
- Во-вторых, в макуле располагаются исключительно колбочки, оттесняющие все остальные слои сетчатки, таким образом, практически весь свет, проходящий через зрачок, фокусируется непосредственно на светочувствительных клетках – колбочках.
- В-третьих, колбочки имеют особую «прямую» связь с другими клетками. На одну колбочку приходится одна своя биполярная и ганглиозная клетки, что обуславливает четкую передачу светового раздражения дальше по зрительным волокнам нерва.
На периферии сетчатки, наоборот, на несколько палочек приходится одна биполярная, а на несколько биполярных – только одна ганглиозная клетка. Таким образом, периферия сетчатки способна обеспечить удивительную способность улавливать малейшие световые раздражения за счет суммации раздражений. Особенно хорошо это развито у животных.
Особенно хорошо это развито у животных.
Лютеин и зеаксантин
Желтый цвет макулы объясняется присутствием в ней двух видов пигмента – лютенина и зеаксантина. Они встречаются в оранжевых, желтых, зеленых овощах, таких как кукуруза, шпинат, цветная капуста, и создают пигмент желтого пятна сетчатки. Этот пигмент является одним из важнейших защитных факторов фоторецепторов сетчатки. Являясь мощным природным антиоксидантом и эффективным фильтром для синего света, он препятствует повреждению чувствительных клеток сетчатки.
С возрастом, концентрация макулярного пигмента снижается, что может быть причиной повреждения сетчатки и развития опасных заболеваний, например возрастной макулярной дегенерации ВМД.
Симптомы при заболеваниях макулы
Основным симптомом заболеваний макулярной области является нарушение центрального зрения. Как правило, пациенты с макулярными заболеваниями замечают «что-то, закрывающее часть поля зрения в центре».
- Расстройства цветового зрения – снижение цветности, яркости, контрастности изображения.

- Искривления изображения или метаморфопсии – довольно частый признак при изменениях в макуле.
- Изменение размеров изображения, возможно как их увеличение, так и уменьшение, что связано изменением расстояния между колбочками.
Методы диагностики макулы
Для обследования макулярной области применяется огромное количество различных диагностических методик и тестов:
- Офтальмоскопия в различных вариациях с использованием специальных увеличительных линз, освещения и т.п.
- Оптическая когерентная томография позволяет получить снимок всех слоев макулярной области с точнейшей оценкой всех параметров.
- Флюоресцентная ангиография выполняется с применением контрастных веществ, окрашивающих сосудистую сеть сетчатки, что помогает выявлять различные заболевания макулярной области.
- Компьютерная периметрия выявляет выпадения в центральном поле зрения – скотомы.
Что такое отслойка сетчатки? | Симптомы и методы лечения
Что такое дегенерация желтого пятна?
Болезнь желтого пятна (дегенерация желтого пятна) — заболевание сетчатки, поражающее центральное зрение. Это довольно распространено после 55 лет и может привести к потере зрения в случае прогрессирования. Макулярная болезнь — это заболевание сетчатки, и ранняя диагностика очень важна для его лечения.
Это довольно распространено после 55 лет и может привести к потере зрения в случае прогрессирования. Макулярная болезнь — это заболевание сетчатки, и ранняя диагностика очень важна для его лечения.
Кого поражает болезнь желтой пятнистости?
- Лица старше 55 лет
- Люди с наследственным риском
- Курильщики
- Люди с гипертонией
- Люди с системными заболеваниями глаз
Факторы риска
Основные факторы риска возрастной желтой пятнистости включают возраст человека и наследственные особенности. Другими факторами риска являются гипертония, курение, неправильное питание, повышенный уровень липидов и холестерина, длительное пребывание на солнце и избыточный вес.
Симптомы болезни
- Потеря зрения
- Волнистый или прерывистый вид объектов/линий
- Тени перед глазами
- Нарушение качества зрения
- Проблемы с распознаванием цветов
Какие меры предосторожности следует принимать против заболевания желтого пятна?
Возрастные и наследственные факторы устранить невозможно.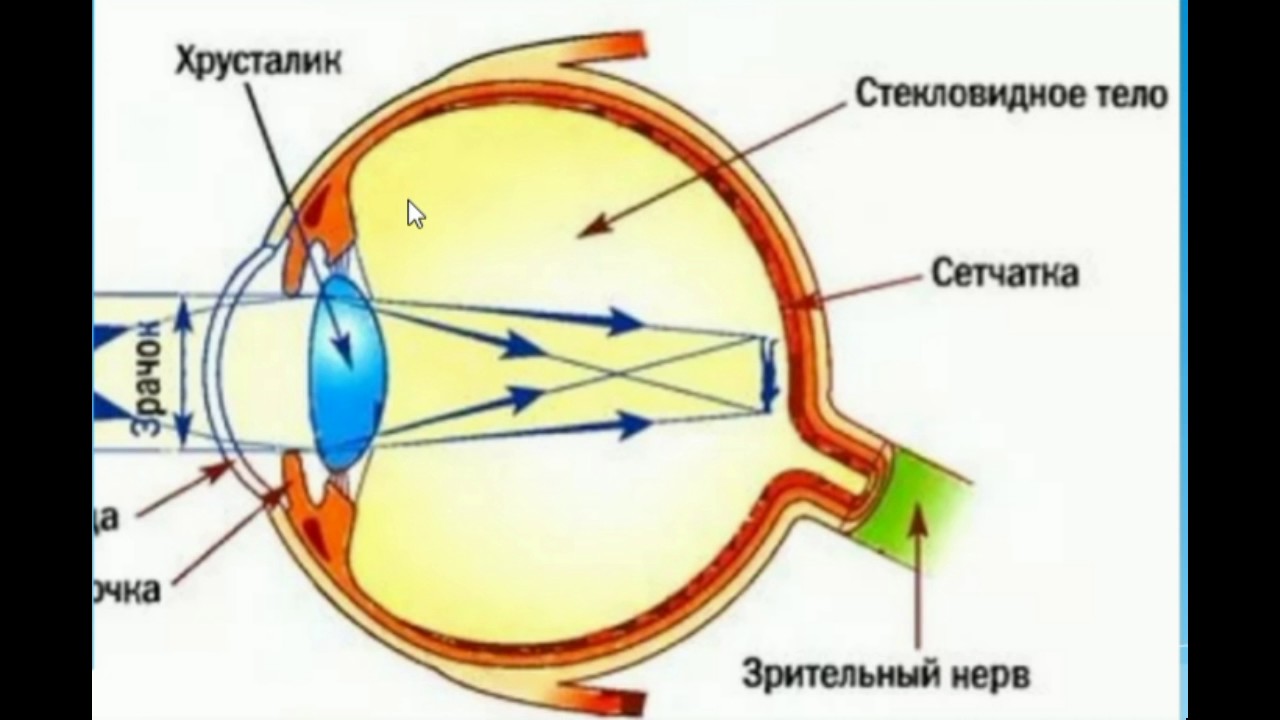 Однако другие факторы риска можно контролировать. Если есть гипертония, ее можно контролировать. Если курить, пациент должен бросить. Солнцезащитные очки с фильтром следует носить для защиты от солнца. А Рекомендуется средиземноморская диета . Рекомендуется избегать сливочного масла, красного мяса и продуктов, содержащих холестерин.
Однако другие факторы риска можно контролировать. Если есть гипертония, ее можно контролировать. Если курить, пациент должен бросить. Солнцезащитные очки с фильтром следует носить для защиты от солнца. А Рекомендуется средиземноморская диета . Рекомендуется избегать сливочного масла, красного мяса и продуктов, содержащих холестерин.
Сколько существует видов желтой пятнистости и каковы их последствия?
Существует два типа желтой пятнистости: сухая и мокрая . На сухой тип приходится 90%, а на влажный тип — 10% всех случаев. Однако ранняя диагностика более важна при влажном типе, поскольку он приводит к потере зрения. Прогрессируя быстрее, чем сухой тип, это заболевание приводит к внезапной потере зрения, сопровождающейся нарушением цветового зрения и потерей контрастной чувствительности, а также к слепоте из-за кровоизлияния в новые сосуды, образующиеся со временем в сетчатке и макуле.
Как лечить заболевание желтого пятна?
Профилактическое лечение проводится при сухом типе желтой пятнистости: внутриглазное введение и фотодинамическое лечение проводится при мокром типе. В профилактическом лечении используются витамины-антиоксиданты А, С и Е, лютеин и цинк. На некоторых стадиях дегенерации желтого пятна (запущенный сухой вид и излеченный влажный вид) лечат интраокулярные линзы, обычно называемые макулярной линзой или macrovision 9.0004 .
В профилактическом лечении используются витамины-антиоксиданты А, С и Е, лютеин и цинк. На некоторых стадиях дегенерации желтого пятна (запущенный сухой вид и излеченный влажный вид) лечат интраокулярные линзы, обычно называемые макулярной линзой или macrovision 9.0004 .
Лечение внутриглазными инъекциями проводится под капельным наркозом. Во время этой процедуры пациент не чувствует боли.
При фотодинамическом лечении после введения в вену препарата специального состава применяют низкоинтенсивный лазер.
Использование интраокулярных линз : Линза (линза для макулы или макрозрение) увеличивает изображение, создавая телескопический эффект, отклоняя фокус изображения за пределы пораженной макулы.
Что такое испытание на падение?
Поскольку окном служит роговица, образующая переднюю часть глаза, пациент выжидает полчаса после нанесения специальных капель. Когда зрачок благодаря каплям достигает достаточной ширины, врач может детально рассмотреть и осмотреть всю сетчатку. Дегенерация сетчатки, то есть заболевание желтого пятна, диагностируется только при использовании глазных капель. Осмотр глазного дна показывает, есть ли проблемы в сетчатке и на какой стадии они находятся, и дает возможность предотвратить потерю зрения за счет раннего вмешательства.
Когда зрачок благодаря каплям достигает достаточной ширины, врач может детально рассмотреть и осмотреть всю сетчатку. Дегенерация сетчатки, то есть заболевание желтого пятна, диагностируется только при использовании глазных капель. Осмотр глазного дна показывает, есть ли проблемы в сетчатке и на какой стадии они находятся, и дает возможность предотвратить потерю зрения за счет раннего вмешательства.
Для успешного лечения в результате ранней диагностики важно раз в год проходить (детальное) обследование глазного дна с применением капель.
Тест с сеткой Амслера при желтой пятнистости
Этот тест не является эквивалентом обычного осмотра глаз. Тем не менее, это график, который вы можете самостоятельно ввести для определения ранних симптомов желтой пятнистости . Эксперты рекомендуют пройти этот тест всем людям старше 40 лет.
Как применяется тест сетки Амслера?
- Если у вас есть очки или контактные линзы, которые вы обычно используете для чтения, наденьте их.
- Держите сетку на расстоянии 30-40 см от лица в хорошо освещенном помещении.
- Закройте один глаз рукой и сфокусируйтесь на центральной точке открытым глазом. Убедитесь, что вы видите все 4 угла большого квадрата на сетке.
- Таким же образом проверьте другой глаз.
- Если вы видите волны, разрывы, размытые линии или отсутствие углов, у вас могут быть признаки дегенерации желтого пятна.
В этом случае необходимо как можно скорее обратиться к офтальмологу, специализирующемуся на заболеваниях сетчатки глаза.
Валеда
Может улучшить остроту зрения.
Может улучшить контрастную чувствительность.
Может уменьшить объем центральных друз.
Система передачи света Valeda — это метод, используемый при сухой возрастной дегенерации желтого пятна с использованием фотобиомодуляции. Лечение проводят серией из 9 сеансов для каждого глаза в течение трех недель. Каждый сеанс лечения занимает менее 5 минут на один глаз.
Кто может пройти лечение светопропусканием Valeda?
Людям, проходящим это лечение, офтальмолог должен поставить диагноз возрастной сухой макулодистрофии. Стадия заболевания влияет на эффективность лечения. Световая система Valeda используется для лечения возрастной сухой дегенерации желтого пятна. Этот метод лечения не подходит для влажного типа болезни.
Кому противопоказана система светопропускания Valeda?
Это лечение не рекомендуется для пациентов с фоточувствительностью и заболеваниями центральной нервной системы в анамнезе (например, эпилепсия, мигрень). Пациенты, принимающие лекарства от фоточувствительности в течение 30 дней до лечения, не должны проходить это лечение без консультации со своим офтальмологом.
Каковы клинические преимущества лечения светопропусканием Valeda?
Лечение системой светопропускания Valeda может улучшить общее зрение. При ухудшении зрения, вызванном накоплением белка, уровень зрения можно улучшить с помощью световой системы.
Каковы возможные побочные эффекты лечения системой светопередачи Valeda?
Фотобиомодуляция — это низкоинтенсивная световая терапия, которая помогает улучшить функцию клеток. Это лечение является безопасным методом, который используется в течение многих лет в лечении многих различных заболеваний и недугов. Клинические исследования у пациентов с сухой возрастной дегенерацией желтого пятна показывают, что применение светотерапии одинаково безопасно. Светотерапия Valeda не вредит глазам. Как отмечалось в предыдущих исследованиях, при светотерапии до сих пор не было обнаружено никаких побочных эффектов, связанных с лечением.
Чего мне ожидать во время и после лечения Валеда?
Яркий свет, используемый при лечении, может привести к образованию рубца сразу после процедуры. Это состояние нормализуется в течение нескольких минут. После лечения вы можете продолжать свою повседневную деятельность.
Светопроницаемость Valeda также может применяться у пациентов с катарактой.
Подготовлено редакционным советом больницы Дюньягоз.
*Содержимое страницы предназначено только для информационных целей. Обратитесь к врачу для диагностики и лечения
Дата последнего обновления: 02.06.2023
Знаете ли вы, что такое желтое пятно или макула?
Макула — центр глаза и самое острое место зрения. Это на фоне глаза. Его нервы богаты пигментом лютеином и зеаксантином, из-за чего он выглядит желтым.
Желтое пятно, также известное как макула, находится в центре глаза и является самым острым местом для зрения. На самом деле, это центр нашего глаза, расположенный на фоне глаза, и его размер составляет около 5 миллиметров. Желтое пятно — это часть внутреннего слоя глаза, называемого сетчаткой.
Сетчатка является выростом головного мозга, так как состоит из нервной ткани, т.е. нервов. Из всей сетчатки макула имеет наибольшую концентрацию нервов, называемых фоторецепторами. Именно по этой причине это место мы видим наиболее ясно с/от. Фоторецепторы — это маленькие нервы, принимающие свет, попадающий в глаз, и преобразующие его в электрический импульс, который направляется в мозг, что и является реальной причиной, по которой мы можем видеть. Говорят, что мы смотрим глазами, а видим мозгом.
Фоторецепторы — это маленькие нервы, принимающие свет, попадающий в глаз, и преобразующие его в электрический импульс, который направляется в мозг, что и является реальной причиной, по которой мы можем видеть. Говорят, что мы смотрим глазами, а видим мозгом.
Нервы внутри макулы богаты пигментом лютеином и зеаксантином, из-за чего она выглядит желтой. Это также причина, по которой его называют желтым пятном. Чтобы обеспечить четкое зрение, желтое пятно должно быть очень эффективно организовано. Есть миллионы крошечных нервов, преобразующих свет в электрический импульс на очень маленькой площади всего в несколько миллиметров. Этот процесс требует много энергии и кислорода.
Заболевания желтого пятна (макулы)
К сожалению, это одна из причин возникновения дегенеративных процессов, приводящих к ухудшению зрения, особенно после 50 лет. Болезни желтой пятнистости многочисленны и могут быть дегенеративными, воспалительными, сосудистыми, аутоиммунными и так далее. Различные системные заболевания часто повреждают макулу, но большинство проблем вызывает так называемая дегенерация желтого пятна. Это возрастное заболевание, и оно увеличивается по мере старения населения.
Различные системные заболевания часто повреждают макулу, но большинство проблем вызывает так называемая дегенерация желтого пятна. Это возрастное заболевание, и оно увеличивается по мере старения населения.
Дегенерация желтого пятна — это заболевание, которое обычно возникает после 50 лет, при условии, что более 30% населения старше 75 лет имеют ту или иную форму этого заболевания. Возникновение этого заболевания идет большими темпами из-за быстрого старения населения, поэтому предполагается, что количество людей с дегенерацией желтого пятна и затраты, связанные с лечением, в ближайшие годы значительно возрастут.
Симптомы дегенерации желтого пятна
Как и при любом другом заболевании желтого пятна, при дегенерации желтого пятна человек отмечает нарушение зрения, неспособность читать, дезориентацию, неспособность видеть черты лица. Просто центральное зрение ослабевает, а поле зрения остается прежним. Ввиду всего вышеизложенного, а также того факта, что при консультировании и своевременном обследовании заболевание можно вовремя выявить, обследование на желтое пятно рекомендуется проводить в составе офтальмологического обследования после 40 лет.
Ранние формы дегенерации желтого пятна можно замедлить с помощью витаминных капсул до 30%, в то время как запущенные формы успешно лечатся препаратами антиVEGF . Эти препараты используются в виде инъекций в глаза (применение безболезненно).
Очень часто, если речь идет о макулярной болезни только на одном глазу, человек не замечает изменения, потому что другой глаз работает хорошо. Вот почему самоконтроль глаз, когда каждый глаз проверяется отдельно, прикрывая другой глаз, очень важен. Эту простую проверку зрения для самоконтроля можно проводить в любом месте и в любое время, и она может значительно помочь и выявить заболевание на ранней стадии.
Так называемая сетка Амслера также является простым в использовании инструментом, позволяющим выявлять заболевания желтого пятна. Это простая прямолинейная сетка, на которую человек смотрит на бумаге. Если макула здорова, человек видит прямые линии, а при заболеваниях макулы линии становятся волнистыми.
