Почему появляются трещины в уголках рта. Как лечить заеды в домашних условиях. Какие средства эффективны против трещин на губах. Когда нужно обратиться к врачу при заедах. Как предотвратить появление трещин в уголках губ.
Что такое трещины в уголках рта
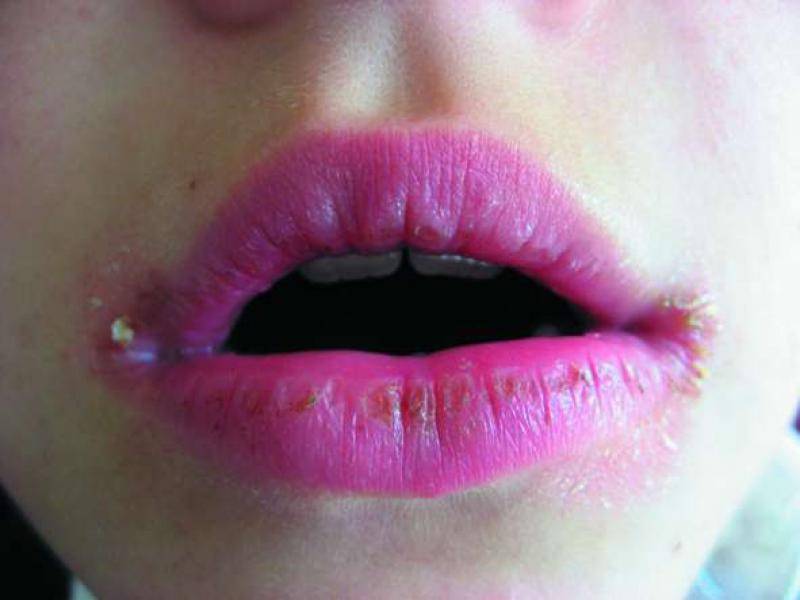
Трещины в уголках рта, также известные как заеды или ангулярный хейлит, представляют собой воспаление и повреждение кожи в углах губ. Они могут быть болезненными, вызывать дискомфорт при еде и разговоре, а также негативно влиять на внешний вид.
Основные причины появления трещин в уголках рта
Существует ряд факторов, которые могут привести к образованию заед:
- Дефицит витаминов и микроэлементов (особенно витаминов группы B, железа)
- Грибковые инфекции (кандидоз)
- Бактериальные инфекции
- Аллергические реакции
- Недостаточное увлажнение кожи губ
- Привычка облизывать губы
- Неправильный прикус или плохо подобранные зубные протезы
- Ослабленный иммунитет
Симптомы трещин в уголках рта
Основные признаки заед включают:

- Покраснение и отечность в уголках губ
- Болезненные трещины или эрозии
- Корочки или шелушение кожи
- Жжение или зуд
- Дискомфорт при открывании рта, еде, разговоре
Диагностика причин трещин в уголках рта
Для определения причины заед врач может назначить следующие исследования:
- Общий анализ крови (для выявления анемии или других нарушений)
- Анализ на содержание витаминов и микроэлементов
- Микроскопическое исследование соскоба с поврежденных участков (для выявления грибковой или бактериальной инфекции)
- Аллергологические пробы (при подозрении на аллергическую природу)
Лечение трещин в уголках рта
Тактика лечения заед зависит от их причины. Основные методы включают:
Устранение дефицита витаминов и микроэлементов
При выявлении недостатка витаминов группы B, железа или других нутриентов назначается соответствующая диетотерапия и прием витаминно-минеральных комплексов.
Борьба с инфекцией
В случае грибковой или бактериальной природы заед применяются:
- Противогрибковые препараты (при кандидозе)
- Антибактериальные средства (при бактериальной инфекции)
- Антисептические растворы для обработки пораженных участков
Увлажнение и защита кожи губ
Для предотвращения пересушивания кожи и ускорения заживления рекомендуется:

- Регулярное использование гигиенической помады или бальзама для губ
- Применение защитных мазей (например, с декспантенолом)
- Отказ от облизывания губ
Коррекция прикуса или протезов
При выявлении стоматологических проблем может потребоваться консультация ортодонта или ортопеда для коррекции прикуса или подбора правильных зубных протезов.
Народные средства лечения трещин в уголках рта
В качестве дополнительных мер можно использовать некоторые народные методы:
- Нанесение на пораженные участки меда (при отсутствии аллергии)
- Компрессы с отваром ромашки или календулы
- Применение масла чайного дерева (обладает противогрибковым и антибактериальным действием)
- Использование алоэ вера для увлажнения и заживления
Важно помнить, что народные средства не заменяют медицинского лечения и должны применяться только после консультации с врачом.
Профилактика трещин в уголках рта
Для предотвращения появления заед рекомендуется:
- Соблюдать сбалансированную диету, богатую витаминами и микроэлементами
- Регулярно увлажнять кожу губ
- Избегать облизывания губ
- Поддерживать хорошую гигиену полости рта
- Своевременно лечить стоматологические проблемы
- Укреплять иммунитет
- Избегать контакта с аллергенами (при наличии аллергии)
Когда необходимо обратиться к врачу
Следует проконсультироваться со специалистом, если:
- Заеды не проходят в течение 1-2 недель самостоятельного лечения
- Трещины сильно болезненны или кровоточат
- Появились признаки инфекции (гной, сильное покраснение, отек)
- Заеды часто рецидивируют
- Имеются другие симптомы, указывающие на общее нарушение здоровья
Заключение
Трещины в уголках рта могут быть вызваны различными факторами, от дефицита витаминов до инфекций. Правильная диагностика причины заед позволяет подобрать эффективное лечение. Соблюдение мер профилактики и своевременное обращение к врачу помогут избежать дискомфорта и осложнений, связанных с этой проблемой.
Трещины в уголках губ
Состояние наших губ многое говорит о здоровье. Если появились трещинки или сухость в уголках губ, нужно задуматься о возможной причине. Это сигнал проблем со здоровьем. Трещинки в углах губ негативно сказываются на нашем внешнем виде. Когда мы кушаем, они вызывают дискомфорт и даже боль. С ними неприятно разговаривать и целоваться.
Содержание
- Коротко о проблеме
- Причины
- Заболевания губ как причина трещин
- Диагностика
- Лечение
- Чем лечить заеды в домашних условиях?
- Какая гигиеническая помада или мазь помогает от заеды?
- Как быстро проходят заеды
- Какая мазь помогает от заеды?
- Как избавиться от заеды за один день?
- Чем лечить заеды и нужен ли уход?
Коротко о проблеме
Трещины в уголках губ у мужчин и женщин могут появляться в силу различных факторов:
- нехватка витаминов в организме
- общие заболевания организма
- размножение патогенных грибов
- попадание патогенных бактерий в ту зону
- механическое травмирование и пр.

Те, кто имеют вредные привычки, чаще сталкиваются с рассматриваемой в этой статье проблемой. Сюда относится:
- принятие горячей пищи
- предпочтение острым продуктам
- вдыхание холодного или жаркого воздуха
- подношение ко рту, облизывание и покусывание разных объектов (ручки, карандаши, брелки и пр.)
- частое облизывание губ
В большинстве случаев нарушение целостности уголков губ говорит о том, что в организме развивается какой-то дефицит:
В таких случаях также присутствуют 1 и больше из ниже перечисленных симптомов:
Причины
Если вы постоянно применяете съемный протез, то уголки губ могут даже незаметно травмироваться. Конструкция может регулярно тереться о губы, что также повреждает их. При сухости губ трещинка может появляться, если человек широко открывает рот: оральный коитус, поцелуи, крик, зевание, смех и пр.
Самая опасная форма хронического травмирования уголков губ — лейкоплакия. Причина в постоянном механическом раздражении губ, вредных привычках и общих болезнях (например, грипп). Точный диагноз определит доктор при вашем посещении его кабинета. Если проблема казалась вам небольшой, и вы лечились дома, эффекта от лечения не было, то нужно срочно идти к врачу. Не пытайтесь дальше заниматься самолечением, ведь любой патологический процесс всегда может усугубиться и осложниться.
Точный диагноз определит доктор при вашем посещении его кабинета. Если проблема казалась вам небольшой, и вы лечились дома, эффекта от лечения не было, то нужно срочно идти к врачу. Не пытайтесь дальше заниматься самолечением, ведь любой патологический процесс всегда может усугубиться и осложниться.
Возникают такие трещинки, если вы травмировали, даже слегка, уголки рта, и туда попала вредная флора. В основном патологический процесс спровоцирован стафилококками или стрептококками. Часто с заедами или трещинками губ инфекционного характера сталкиваются дети. Они могут трогать рот грязными руками, в ранки может попадать песок и т. д.
Бактерии имеют больше шансов множиться в микротрещинках, если человек пренебрегает правилами личной гигиены, а именно — не чистит зубы. Узнать рассматриваемую причину трещинок можно по специфическому покрытию корочками ранок-эрозий. Они периодически кровят. При инфекционном характере трещин в уголках губ страдают также середина губ, подбородок и прочие окружающие ткани.
Трещинки могут иметь грибковую причину. Наверняка вы слышали про условно-патогенные грибки под названием Кандида. Заеды, спровоцированные ими, называются дрожжевыми. Врачи ставят диагноз «кандидоз уголков рта». Провоцирующие факторы:
— прием лекарств, которые подавляют защитные силы организма
— прием гормональных препаратов, цитостатиков длительными курсами
Если трещинки / заеды вызваны грибками, то эрозия будет покрыта белесым налетом, который можно снять пальцем или другим приспособлением без особых усилий. Впрочем, снятие налета проблему не решит, нужно идти к врачу и лечиться по индивидуально подобранной схеме.
То, что вы считаете заедой, может на самом деле быть твердым шанкром. Если его не лечить, он трансформируется во вторичный. Если причина действительно в развивающемся сифилисе, то на заеде будет серовато-белый налёт. При этом ранка не вызывает боли. Может присоединяться инфекция, в основном стрептококки, и тогда появляется боль, если рот открывать. Эрозия на губах имеет уплотнение в основании, при растяжении приобретает округлые очертания.
Эрозия на губах имеет уплотнение в основании, при растяжении приобретает округлые очертания.
Если развивается активный туберкулезный процесс в легких, то одно из проявлений может быть — эрозии на губах. При этом человек находится в тяжелом состоянии, потому можно считать, что заеды — самая небольшая из его проблем со здоровьем. Если причиной трещин в уголках губ является именно туберкулез, то язва будет вызывать резкую боль. Ее края подрыты.
Трещины на губах могут быть вызваны аллергией на такие факторы:
Кожа вокруг трещины в таких случаях шелушится.
Ангулярный хейлит — медицинское название трещинок, которые формируются в уголках рта. Причиной очень часто выступает нехватка витамина В. Такое может произойти, если витамин не усваивается из продуктов питания. Тогда нужно идти к гастроэнтерологу и лечить те проблемы с пищеварительным трактом, которые у вас есть (если вы о них не знаете, нужно будет обследоваться более тщательно). Также витамина В2 в организме может быть мало, если с пищей вы его недополучаете. При нехватке В6 в организме также могут появляться заеды. Как распознать описываемую причину? Сначала уголки рта краснеют, а потом появляются трещинки. Наблюдается гиперемия и отечность губ, трещинки появляются не только в углах. Часто жжет глаза, диагностируется конъюнктивит.
При нехватке В6 в организме также могут появляться заеды. Как распознать описываемую причину? Сначала уголки рта краснеют, а потом появляются трещинки. Наблюдается гиперемия и отечность губ, трещинки появляются не только в углах. Часто жжет глаза, диагностируется конъюнктивит.
Это следующая причина рассматриваемой проблемы. Заеды могут быть у людей с железодефицитной анемией. Если у человека ВИЧ или проблемы с эндокринной регуляцией, то патогенная флора начинает множиться, в основном это грибки Candida, описанные выше более подробно. Другие проявления анемии:
Эндокринные патологии дают о себе знать такими проявлениями:
— медленной заживление поврежденной слизистой
ВИЧ-инфекция как причина трещин в уголках рта также проявляется такими симптомами:
— отсутствие эффекта от обычного консервативного лечения и т. д.
Если у маленького ребенка или забеременевшей женщины появились язвочки в углах рта, то нужно подозревать, в первую очередь, железодефицитную анемию. Сдается анализ, который показывает верность предположений. У детей также берут анализ на яйца глист, потому что проблемы с целостностью губ могут говорить о гельминтозе.
Сдается анализ, который показывает верность предположений. У детей также берут анализ на яйца глист, потому что проблемы с целостностью губ могут говорить о гельминтозе.
Заболевания губ как причина трещин
Если у ребенка школьного возраста не проходит воспаление в углах губ, оно напоминает аллергическую реакцию, и если у родителей в школьном возрасте также была эта проблема, доктор будет предполагать атопический хейлит. Это нейродерматологическое заболевание, которое вызывается изменениями баланса гормонов, аллергенами, нарушениями в работе нервной системы.
Если причина действительно в этой патологии, то будут отмечаться такие признаки:
— уголки покрыты небольшими трещинками, красные
Причина в нарушениях нейрогенных или сосудистых механизмов, в общих заболеваниях. Психоэмоциональные нарушения также могут вызывать постоянные трещинки в уголках рта. При этом на заеде будет формирования кровянистая корочка. На ощупь она будет мягкой, будут небольшие болевые ощущения.
Запрещается самостоятельное лечение этой проблемы, потому что в 3 случаях из 100 процесс становится злокачественным. То есть самолечение может привести к раку!
Диагностика
Если трещинка у вас появилась не первый раз, и это очень тяжело лечится дома, то нужно идти к стоматологу на прием с данной проблемой. Сначала врач опрашивает пациента. Человек рассказывает, что его беспокоит. Потом доктор должен расспросить, если ли общие болезни, аллергии, вредные привычки, вредности на работе.
Также вы должны будете рассказать о времени появления трещинки, и как вы ее лечили. Упомяните, первый раз такое случилось, или заеды появляются периодически.
Далее проводится осмотр. Стоматолог оценивает состояние кожи, губ, полости рта, зубов, десен. Делается пальпация лимфоузлов. Актуально также для точной диагностики бактериологическое и цитологическое исследование трещины. могут обнаружиться сифилис, стрептококки, Кандида и проч.
В части случаев врач назначает иммунологические и серологические исследования. Они дадут возможность обнаружить сифилис, ВИЧ и прочие заболевания. Иногда также нужна консультация гастроэнтеролога, эндокринолога, иммунолога и других узких специалистов.
Они дадут возможность обнаружить сифилис, ВИЧ и прочие заболевания. Иногда также нужна консультация гастроэнтеролога, эндокринолога, иммунолога и других узких специалистов.
Лечение
— отсутствие активных действий губами и ртом
— бережное открывание рта (при разговоре, зевании, кусании и т.д.)
— временное прекращение посещения стоматолога
Проводится санация полости рта, тщательная чистка зубов. Могут быть актуальны такие виды лечения:
— Стимуляция заживления при помощи натуральных масел и аптечных препаратов
Нужно исключить постоянные травмирующие факторы. Они были перечислены выше. Местное лечение заключается в применении раствора витамина А и Е. Внутрь принимаются 30 дней витамины А, Е и В.
Если причина трещин именно в размножении грибка Кандида, в основном назначается Крем Ламизил, кандид. Его нужно наносить на трещинки на губах 3-4 раза в сутки.
Нужно лечить туберкулез легких. Без этого устранить проблему заед невозможно. Делается обезболивание уголков губ, их антисептическая обработка. Врачи удаляют пораженные участки. назначаются специфические средства для подавления туберкулезной инфекции.
Врачи удаляют пораженные участки. назначаются специфические средства для подавления туберкулезной инфекции.
Из рациона питания нужно устранить продукты-аллергены. Важно не кушать сладкое, жирное, острое, не пить ничего алкогольного. В индивидуальной дозировке врачом назначаются препараты от аллергии и витамины. Также нужно местное лечение: уголки рта обезболивают, делают обработку антисептиками, применяют протеолитические ферменты и мази со стероидами. Для взрослых актуальна такая мазь как Лоринден-С, для детей – Траумель-С. Актуальна аппликация витаминной мази с солкосерилом.
Нужно соблюдать правила гигиены полости рта. Местное лечение заключается в дидокаиновой блокаде, что может делать только медик. Проводится антисептическая обработка, применяют протеолитические ферменты. Актуальна аппликация витаминной мази с солкосерилом. Также врач может назначить витаминные комплексы. Некоторым пациентам нужно ходить к психологу или психотерапевту, если причина заед в психических проблемах. Заболевания, которые существуют, нужно вылечить.
Заболевания, которые существуют, нужно вылечить.
Берегите свое здоровье — вовремя обращайтесь на очную консультацию к врачу!
Чем лечить заеды в домашних условиях?
В домашних условиях лечить заеды принято с помощью облепихового масла либо мазями «made in USSR». Изобретенные почти полвека назад они проверены многими поколениями. Наибольшую популярность снискала «Мазь Вишневского».Несмотря на свою славу избавлять и от геммороя и от трещинок в уголках губ, минус у этого средства один — весьма специфический резкий запах. Даже мужчинам курс такой ароматерапии бывает трудно выдержать, что уж говорить про женщин!
Какая гигиеническая помада или мазь помогает от заеды?
Хорошими средствами профилактики являются средства с пантенолом.
Сократить риск возникновения заед и избавиться от дискомфорта поможет гигиеническая помада EVO Пантенол, содержащая хорошо всем известный декспантенол. Он способствует интенсивному восстановлению губ, ускоряет регенерацию и заживление, а также эффективно нормализует защитные функции кожи в уголках рта.
Масло какао и масло ши в составе этой помады восстанавливают эластичность нежной кожи губ, а витамин Е защищает кожу от неблагоприятного воздействия окружающей среды. Если в течение дня время от времени вспоминать о ее существовании, то рецидивы появления заедов можно существенно предотвратить и не придется решать дилемму как избавиться от заеды за один день.
Как быстро проходят заеды
Если болезнь не запущена, если соблюдать рекомендации врача и доверять мнению специалистов, то заеды не представляют большую опасность и избавиться от них можно в течение недели.
Какая мазь помогает от заеды?
Если к трещинам при хейлите присоединилась бактериальная инфекция, врач может назначить противомикробную мазь – например, тетрациклиновую мазь или мазь, обладающую противомикробным действием. При кандидамикотической заеде может быть назначена 2 % серно-салициловая мазь.
Как избавиться от заеды за один день?
К сожалению, начальный этап появления заед часто игнорируется и о проблеме вспоминают тогда, когда вылечить ангилит за один день уже невозможно.
Чем лечить заеды и нужен ли уход?
Лечение хейлита направлено на выявление и устранение повреждающего фактора, зависит от этиологии возникновения и предусматривает назначение наружной противовоспалительной терапии, а также витаминотерапии.
Быстро убрать заеды на губах можно, если правильно определить причину их возникновения. Так, для лечения экзематозного хейлита используют местные кортикостероиды в сочетании с антисептиками и бальзамом для губ. Аллергический контактный хейлит лечится устранением воздействия раздражителя (аллергена).
В терапии углового хейлита показано лечение инфекции, которая вызвала хейлит. Для этого применяются: противогрибковая мазь (при кандидозных заедах), а также мазь на основе антибиотиков (при стафилококковой или стрептококковой инфекции бактериального генеза) в комбинации с увлажняющим бальзамом для губ или народным средством – кокосовым маслом.
Гиповитаминозный хейлит устраняется приемом нужных витаминов и микроэлементов после консультации с врачом на предмет определения дефицита этих нутриентов.
мази и препараты для лечения, симптомы
Холодное время – это период для развития огромного количества заболеваний. Кожа тоже не остается в стороне. Она первая сообщает нам о проблемах со здоровьем. Но что делать, если проблемы именно с ней? Как определить болезнь и бороться с ней? У этих вопросов только один ответ – нужно незамедлительно обратиться к специалисту, который проведет необходимые исследования и назначит верное лечение. В этой статье мы вам расскажем о бактериальных заболеваниях кожи (стрептодермии), откуда они берутся, кто ими руководит и что будет, если вовремя не обратиться к врачу и оставить всё на целебные травы и самолечение.
Алексей Одинец
кандидат медицинских наук, врач Краевого кожно-венерологического диспансера
Стрептококки
Как начинается стрептодермия?
Симптомы стрептодермии: как распознать болезнь?
Формы стрептодермии у взрослых
Диагностика стрептодермий
Лечение стрептодермии
Какие осложнения могут возникнуть?
Схожие заболевания: с чем можно перепутать стрептодермию?
Профилактика
Заключение
СтрептококкиДля начала давайте разберемся в этиологии болезни.
Стрептококки – это шаровидные грамположительные анаэробные бактерии, расположенные цепочкой, не образующие споры. Проще говоря, это те самые бактерии, которые вызывают у нас стрептодермии. Они опасны тем, что приводят к гнойничковым заболеваниям, которые в свою очередь приводят к общей интоксикации организма, поражению лимфатических сосудов или узлов, усилению распространения различных инфекций в коже.
Обитают стрептококки во внешней среде, они есть везде. Однако
- непосредственно сами возбудители;
- макроорганизм – ребенок или взрослый человек, у которого протекают экзогенные (наружные – микротравматизация: порезы, уколы, ожоги и т.д.) или эндогенные (внутренние) патологические процессы;
- внешняя среда (нарушенный температурный и санитарно-гигиенический режим – загрязнение).

Из сопутствующих заболеваний – это чаще всего эндокринопатия, сахарный диабет. У детей – это очаги хронических инфекций: кариозные зубы, тонзиллит, гайморит.
Стрептококк очень живучая бактерия и избавиться от него очень сложно.
Помимо стрептодермии он является возбудителем многих других заболеваний: начиная с простых опрелостей, заканчивая рожистым заболеванием и импетиго.
Стрептодермия развивается на гладкой коже вокруг естественных отверстий – полости рта, носа. Чаще всего она начинается с фликтены – это поверхностно расположенный пузырек с дряблой покрышкой и серозно-гнойным содержимым; гиперемированной (отечной красной) кожи. Фликтена быстро вскрывается, ее содержимое ссыхается с образованием медово-желтых слоистых корочек.
Заболевание передается контактным путем, через предметы обихода. Оно очень заразно. Часто встречается в детских коллективах: детских садах, начальных классах. Инкубационный период – от нескольких дней до нескольких недель.
Оно очень заразно. Часто встречается в детских коллективах: детских садах, начальных классах. Инкубационный период – от нескольких дней до нескольких недель.
Однако заразиться можно, только если совпадут все три фактора: микроорганизм (стрептококк), макроорганизм (человек), внешняя среда. Также, легко заразиться, если ваша иммунная система ослаблена – не может справиться с инфекцией. Поэтому при первых же симптомах следует обратиться к квалифицированному специалисту, чтобы получить своевременное лечение.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
| ПОЛУЧИТЬ ОНЛАЙН-КОНСУЛЬТАЦИЮ И ЗАПИСАТЬСЯ НА ПРИЁМ |
Для стрептодермии характерны следующие симптомы:
отечная красная кожа
фликтена с серозно-гнойным содержимым
стрептококковая заеда – если локализация в угле рта
поверхностный панариций – если вокруг ногтевой пластинки
возможно увеличение лимфатических узлов и незначительное повышение температуры
Формы стрептодермии у взрослыхСтрептодермия бывает чаще всего у детей, у взрослых очень редко.
Самая частая форма стрептодермии. Симптомы: появляется фликтена, ее окружает гиперемия (венчик), имеет наклонность к периферическому росту. Содержимое фликтены быстро ссыхается в корочку соломенно-желтого цвета, при снятии которой образуется влажная эрозивная поверхность. Вокруг первичной фликтены появляются новые мелкие, сгрупированные фликтены. Процесс заканчивается через 1-2 дня.
Наиболее часта локализация: щеки, нижняя челюсть, вокруг рта, реже на коже туловища.
Характеризуется пустулами-пузырями, располагающимися на участках кожи с выраженным роговым слоем или в более глубоких слоях эпидермиса. Покрышка пузыря чаще напряженная, содержимое серозно-гнойное, иногда с кровяным содержимым.
Распространяется на нижние конечности, сопровождается нарушением общего состояния, подъемом температуры тела, возможны септические осложнения.
Лечение составляет антибиотикотерапия. Наружно используют 1% спиртовые растворы анилиновых красителей (бриллиантовый зеленый, жидкость Кастеллани, метиленовый синий) 2-3 раза в день.
Стрептококковая заеда или щелевидное импетиго
Стрептодермия углов рта. Часто развивается при наличии привычки облизывать губы (сухие губы при атопическом дерматите, актиническом хеилите, хронической экземе), а также у пациентов с затрудненным носовым дыханием (хронический тонзиллит) – во время сна с открытым ртом происходит чрезмерное увлажнение углов рта, что способствует развитию воспаления. Фликтена локализуется в углах рта, быстро вскрывается и представляет собой эрозию, окруженную венчиком отслоившегося эпидермиса. В центре эрозии в углу рта располагается радиальная трещина, частично покрытая медово-желтыми корками.
Лечат стретококковую заеду наружными средствами – антибактериальными мазями (левомеколь, фузиловая кислота, эритромициновая мазь, мупироцин), а также с помощью водных растворов анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий и т. д.).
д.).
По-другому называется интертригинозная стрептодермия. Возникает на соприкасающихся поверхностях кожных складок: пахово-бедренных и межъягодичной, за ушными раковинами, в подмышечных впадинах и др. Заболевание возникает преимущественно у людей, страдающих ожирением, гипергидрозом, атопическим дерматитом, сахарным диабетом.
Появляясь в большом количестве, фликтены сливаются, быстро вскрываются, образуя сплошные эрозированные мокнущие поверхности ярко-розового цвета, с фестончатыми границами и бордюром отслаивающегося эпидермиса от периферии.
Рядом с основными очагами поражения видны отсевы в виде отдельно расположенных пустулезных элементов, находящихся на различных стадиях развития. В глубине складок нередко имеются болезненные трещины. Течение длительное и сопровождается выраженными субъективными нарушениями.
Течение длительное и сопровождается выраженными субъективными нарушениями.
Лечение заключается в обработке пустулезных элементов растворами анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий), раствором мирамистина, антибактериальными мазями (бацитрацин + неомицин, мупироцин, 2% линкомициновая и т.д.). Для профилактики 3-4 раза в день складки обрабатывают присыпками (с клотримазолом).
Это воспаление околоногтевых пластинок. Часто развивается при наличии заусенцев, синхофегии. Воспаление подковообразно окружает ногтевую пластинку, сопровождается выраженной болезненностью. При хроническом течении кожа валика ногтя синюшно-красного цвета, инфильтрована, по периферии расположена бахрома отслаивающегося эпидермиса, из-под валика ногтя периодически выделяется капля гноя. Ногтевая пластинка становится деформированной, тусклой, может возникнуть онихолизис.
Ногтевая пластинка становится деформированной, тусклой, может возникнуть онихолизис.
Лечение назначается наружное – обработка пустул анилиновыми красителями, 5% раствором перманганата калия. Накладываются салфетки с линиментом Вишневского, 10-12% ихтамомоловой мазью, применяют антибактериальные мази.
При распространении воспаления могут развиваться глубокие формы панариция: назначают антибиотикотерапию, рекомендуется консультация у хирурга.
Глубокая дермальная пустула, возникающая чаще в области голеней, обычно у лиц со сниженной сопротивляемостью организма (истощение, хронические соматические заболевания, авитаминоз, алкоголизм), иммунодефицитом, при несоблюдении санитарно-гигиенических норм, на фоне хронических зудящих дерматозов.
Различают пустулезную и язвенную стадии. Процесс начинается с появления островоспалительного болезненного узелка в толще кожи, на поверхности которого возникает пустула с мутноватым серозно-гнойным, а затем гнойным содержимым. Пустула распространяется вглубь и по периферии вследствие расплавления инфильтрата, который ссыхается в серовато-бурую корку. При тяжелом течении процесса зона воспаления вокруг корки расширяется и формируется слоистая корка – рупия. При отторжении корки обнажается глубокая язва, дно которой покрыто гнойным налетом. Края язвы мягкие, воспаленные, возвышаются окружающей кожей.
При благоприятном течении под коркой появляются грануляции и наступает рубцевание. Длительность течения – около одного месяца. На месте высыпаний остается втянутый рубец.
Лечение. Назначаются антибиотики широкого спектра действия: бензилпенициллин, доксициклин, линкомицин, амоксциллин + клавулановая кислота, цефалозин, цефруксоксим и т. д. Лекарства принимаются в течение 7-10 дней. Способы применения и дозировка назначаются исключительно специалистом. Наружное лечение заключается в накладывании салфеток с протеолитическими ферментами на дно язвы. Края эктимы обрабатывают водными растворами анилиновых красителей, 5% раствором перманганата калия.
д. Лекарства принимаются в течение 7-10 дней. Способы применения и дозировка назначаются исключительно специалистом. Наружное лечение заключается в накладывании салфеток с протеолитическими ферментами на дно язвы. Края эктимы обрабатывают водными растворами анилиновых красителей, 5% раствором перманганата калия.
Важно помнить, что только врач может поставить вам верный диагноз, и только он может назначить правильное лечение.
Для начала вам нужно обратиться к дерматовенерологу, который проведет детальную диагностику.
Врач проводит очный осмотр, делает предварительное заключение
Назначается бактериологическое исследование. Выполняют бакпосев (бактериологический посев)
Параллельно делается исследование на чувствительность к антибактериальным препаратам
По полученным результатам анализов врач ставит диагноз и назначает лечение
Лечение стрептодермииВо время болезни нужно строго придерживаться правил гигиены, особенно в первые дни. Категорически запрещено мочить места поражения, нельзя их расчесывать. Следует отделить бытовые предметы общего пользования с зараженным человеком.
Категорически запрещено мочить места поражения, нельзя их расчесывать. Следует отделить бытовые предметы общего пользования с зараженным человеком.
Для того, что вовремя устранить заболевание, необходимо своевременно обратиться к врачу. Только квалифицированный специалист может назначить верное лечение. Обычно врачи назначают лечение следующими препаратами и методами:
Это препараты наружного действия: «Фукарцин», «Хлоргексидин», «Мирамистин», «Риванол», «Резорцин» или уже известные нам зеленка, салициловый, левомицетиновый спирты, метиленовая болтушка. Они назначаются для того, что оказать препятствие разрушительному действию гнилостных бактерий.
Применяют пасты на цинковой основе, комбинированные средства (Гиоксизон). При сильном зуде при стрептодермии назначаются мази: тетрациклиновая, эритромициновая, линкомициновая – мази с антибактериальным действием.
При сильном зуде при стрептодермии назначаются мази: тетрациклиновая, эритромициновая, линкомициновая – мази с антибактериальным действием.
Также, для облегчения зуда применяют антигистаминные средства. Среди них – «Супрастин», «Эриус», «Зиртек», «Кларитин», «Тавегил».
Так как стрептодермия прогрессирует при пониженном иммунитете, то назначаются лекарства, поддерживающие иммунную систему, повышающие устойчивость организма к инфекциям –«Ликопид», «Амиксин» и их аналоги. Сюда же входят различные витаминные добавки и комплексы, которые при лечении назначает врач.
Сюда же входят различные витаминные добавки и комплексы, которые при лечении назначает врач.
Не все медикаменты можно купить в одном месте. Найти необходимые лекарства в одной аптеке и по выгодной цене можно по ссылке:
| ЗАКАЗАТЬ И БЫСТРО ПОЛУЧИТЬ ЛЕКАРСТВА |
Все мы знаем, что антибиотики одни из самых сильнодействующих лекарств, именно поэтому они назначаются только врачом и только в крайнем случае. При стрептодермии антибактериальные средства назначаются при буллезной стрептодермии, её тяжелой форме. Обычно это прероральный прием (прием внутрь). Сюда входят препараты антибактериального действия группы цефалоспоринов, макролидов и пенициллинов.
Обращаем ваше внимание на то, что антибиотики нужно принимать с большой осторожностью и только под наблюдением и контролем врача.
Также, возможно применение настоек «Элеутерококк», «Эхинацея», «Левзея». Для восстановления микрофлоры врачом назначаются пробиотики и пребиотики.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
| ПОЛУЧИТЬ ОНЛАЙН-КОНСУЛЬТАЦИЮ И ЗАПИСАТЬСЯ НА ПРИЁМ |
Если не лечить стрептодермию должным образом под наблюдением врача, то могут возникнуть осложнения. Болезнь будет все больше распространяться, некоторые острые формы болезни могут привести к госпитализации, когда может помочь только стационарное лечение.
Болезнь будет все больше распространяться, некоторые острые формы болезни могут привести к госпитализации, когда может помочь только стационарное лечение.
При своевременном лечении симптомы стрептодермии проходят через семь дней. Если вы делаете все правильно, то такие осложнения как псориаз, скарлатина, гломерулонефрит, микробная экзема и заражение крови вам и вашему ребенку не грозят.
Рецидивы могут возникнуть при неправильном лечении, когда вы, например, при появлении признаков улучшения, решили не продолжать лечение. Главное помнить, что нужно делать все по рекомендациям врача и доводить лечение до конца. Но даже при соблюдении этих мер болезнь может повториться, если у вас или вашего ребенка ослаблен иммунитет. Здесь уже нужен комплексный осмотр и лечение.
Но даже при соблюдении этих мер болезнь может повториться, если у вас или вашего ребенка ослаблен иммунитет. Здесь уже нужен комплексный осмотр и лечение.
Нередко стрептодермию можно спутать с другими заболеваниями из-за схожих симптомов. Именно поэтому нужно сразу обращаться к врачу, ведь только квалифицированный специалист с помощью исследований (бакпосева и очного осмотра) может точно поставить диагноз и назначить лечение.
С чем можно перепутать стрептодермию?
При пиодермии поражаются сальные и потовые железы, может развиться фурункулез.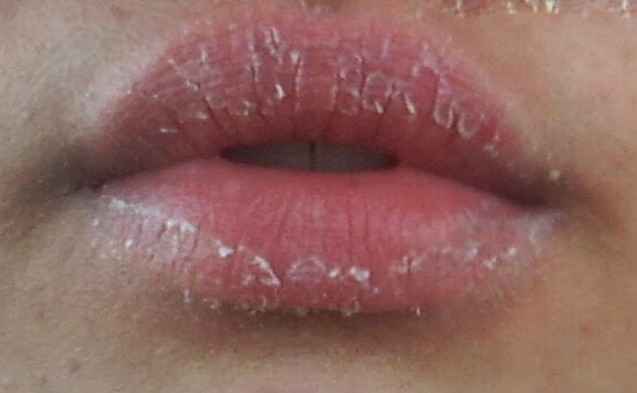 Для высыпаний характерна локализация – места с выраженным волосяным покровом (конечности, волосистая часть головы).
Для высыпаний характерна локализация – места с выраженным волосяным покровом (конечности, волосистая часть головы).
Для герпеса характерны сгруппированные волдыри на воспаленной основе. Они разрываются, вызывая эрозию, покрытую коркой.
В отличие от стрептодермии, для кандидоза характерны эритематозные папулы или красные влажные бляшки.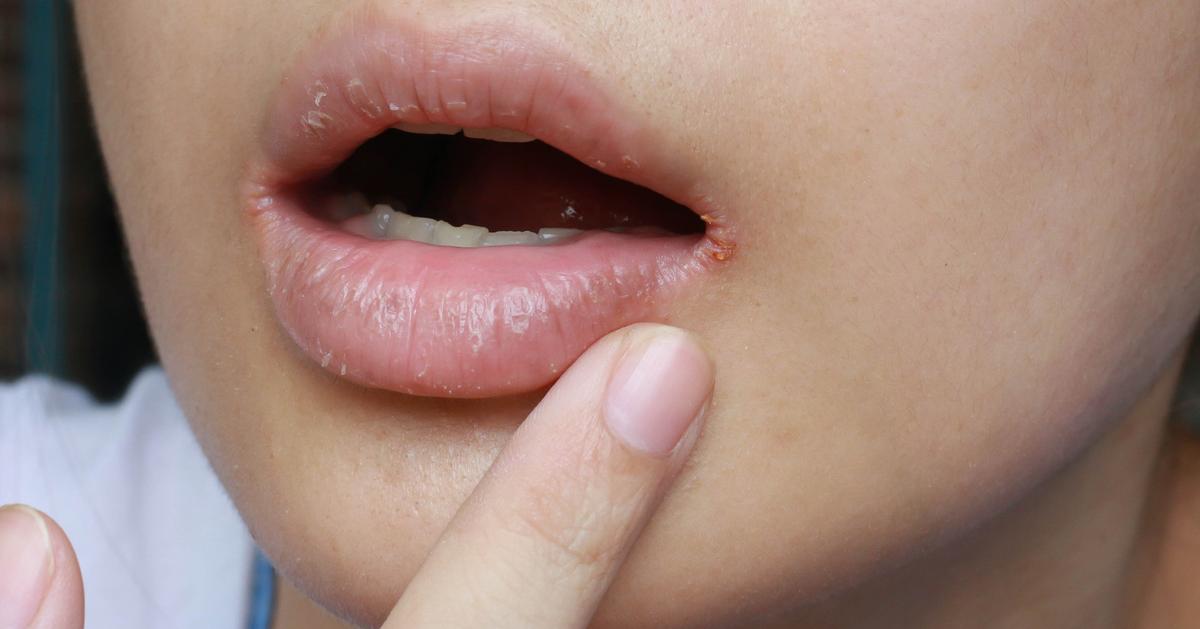 При данном заболевании поражения обычно ограничиваются слизистыми оболочками или складочными областями.
При данном заболевании поражения обычно ограничиваются слизистыми оболочками или складочными областями.
Аллергические высыпания продолжают появляться пока воздействует аллерген. Если при жесткой диете и отсутствии раздражающих факторов болезнь продолжает развиваться – можно исключить аллергию из возможных диагнозов.
При ветрянке сыпь уменьшается с каждым днем. По всему телу распространяются волдыри. Может быть поражена слизистая ротовой полости.
По всему телу распространяются волдыри. Может быть поражена слизистая ротовой полости.
Самое главное правило – соблюдение правил личной гигиены, особенно в холодные периоды, когда вероятность заражения большая. Стрептодермия обладает высокой заразностью, поэтому больных нужно изолировать от коллектива минимум на десять дней. Во время лечения нужно тщательно соблюдать правила гигиены. Чтобы инфекция не распространялась, нужно тщательно обработать и дезинфицировать личные вещи пациентов, игрушки у детей, посуду.
Для повышения защитных функций организма следует принять меры по укреплению иммунитета и закаливанию организма. Для уменьшения риска нужно лечить хронические заболевания, вызывающие стрептодермию (сахарный диабет, эндокринопатия, кариозные зубы, тонзиллит, гайморит). Также нельзя мочить места поражения.
Также нельзя мочить места поражения.
Заключение
Самое главное правило – соблюдение правил личной гигиены, особенно в холодные периоды, когда вероятность заражения большая. Стрептодермия обладает высокой заразностью, поэтому больных нужно изолировать от коллектива минимум на десять дней. Во время лечения нужно тщательно соблюдать правила гигиены. Чтобы инфекция не распространялась, нужно тщательно обработать и дезинфицировать личные вещи пациентов, игрушки у детей, посуду.
К сожалению, не всегда медицинские советы из Интернета согласованы со специалистом. Поэтому консультации врача никто не отменял. Почему не всегда стоит доверять медицинским форумам и как получать информацию о здоровье у специалиста без очередей в поликлиниках онлайн, читайте в нашем материале.
Автор: Карина Агаджанян
Симптомы мукозита | Рак крови Великобритания
Мы здесь для вас, если вы хотите поговорить
0808 2080 888
[электронная почта защищена]
Симптомы мукозита
Симптомы мукозита могут проявиться в течение двух недель после начала лечения рака крови. Обращайте внимание на симптомы и сообщайте лечащему врачу, если они у вас возникнут.
Симптомы мукозита зависят от того, какой у вас тип: оральный мукозит или мукозит желудочно-кишечного тракта.
Симптомы орального мукозита
При оральном мукозите симптомы обычно проявляются через пять-десять дней после химиотерапии или через 14 дней после лучевой терапии. Симптомы орального мукозита включают:
- сухость во рту, которая может привести к инфекциям полости рта и десен (хотя иногда сухость во рту сама по себе может быть просто побочным эффектом химиотерапии, а не мукозита)
- язвы или кровяные пузыри (или оба) во рту, а иногда и на языке или губах
- воспаленный или болезненный рот, который может мешать есть, пить или говорить
- неприятный запах изо рта
- молочница полости рта, инфекция, вызываемая грибком Candida.
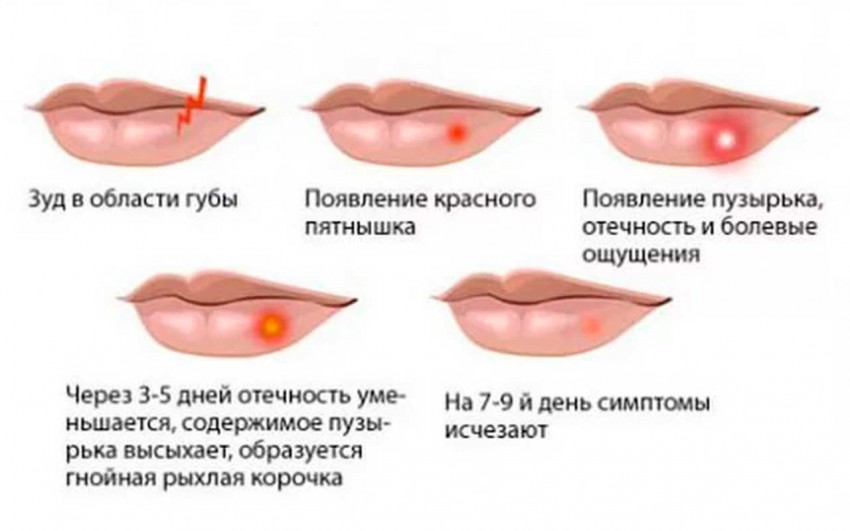
Молочница полости рта может возникнуть при инфицировании язв во рту. Симптомы включают:
- боль во рту
- белые пятна во рту, которые могут кровоточить
- потеря вкуса
- трещины в уголках рта.
У разных людей оральный мукозит может быть разной степени тяжести. Например, мы знаем, что мукозит может быть тяжелым, если вы проходите высокодозную химиотерапию в качестве подготовки к трансплантации стволовых клеток. Это зависит от того, насколько токсично ваше лечение и как оно влияет на вас лично.
Ваша медицинская бригада проведет оценку и лечение конкретных симптомов.
Симптомы желудочно-кишечного мукозита
Симптомы желудочно-кишечного мукозита могут появиться в течение 14 дней после начала химиотерапии или лучевой терапии. Основные симптомы:
- диарея (частые водянистые испражнения)
- язвы вокруг прямой кишки или заднего прохода
- кровотечение из кишечника, которое можно заметить по примеси крови в фекалиях0022
- плохое самочувствие
- запор (затрудненное мочеиспускание)
- желудочные спазмы
- вздутие живота.

У нас есть информация о лечении тошноты и рвоты, которые могут быть вызваны раком крови, лечением рака крови или желудочно-кишечным мукозитом.
Мукозит и инфекция
В норме слизистая оболочка кишечника действует как барьер, препятствующий попаданию микробов в кровоток. Если у вас мукозит, слизистая оболочка не работает должным образом, поэтому у вас больше шансов получить инфекцию. Вы особенно подвержены риску заражения, если ваше состояние или лечение вызывают снижение количества лейкоцитов, поэтому ваше тело не может бороться с микробами, как обычно.
Если у вас появились симптомы инфекции, немедленно обратитесь к лечащему врачу. Симптомы инфекции включают высокую или низкую температуру, спутанность сознания или общее плохое самочувствие.
У нас есть дополнительная информация о симптомах инфекции и о том, как управлять риском.
Вас что-то беспокоит или есть вопросы?
Если вам нужно с кем-то поговорить, не стесняйтесь обращаться в нашу службу поддержки по телефону или электронной почте.
Мы здесь для вас, если вы хотите поговорить
0808 2080 888
[электронная почта защищена]
ПредыдущийМукозит
СледующийЛечение мукозита
Дополнительная информация о побочных эффектах рака крови
Сахарный диабет и молочница – симптомы, причины, лечение и профилактика
Молочница — это дрожжевая инфекция (candida albicans), которая имеет тенденцию поражать теплые, влажные участки тела, такие как влагалище, половой член, рот и определенные участки кожи
Молочница чаще встречается у людей с диабетом, так как высокий уровень сахара приводит создать лучшие условия для роста дрожжей.
Сухость во рту в сочетании с повышенным содержанием глюкозы в слюне также может создать благоприятные условия для молочницы.
Что вызывает молочницу?
Высокий уровень сахара в крови является одной из основных причин молочницы, как и ослабление иммунной системы, что также часто встречается у людей с диабетом.
Поврежденная или раздраженная кожа также способствует развитию молочницы.
Курение увеличивает вероятность возникновения молочницы во рту, а некоторые оральные контрацептивы могут вызывать вагинальную молочницу.
Симптомы молочницы
Молочница влагалища (кандидозный вульвовагинит) симптомы включают:
- Болезненность и раздражение
- Белые творожистые выделения на коже
- Выделения из влагалища 20021 Покраснение вульвы (внешней части влагалища)
- Зуд вокруг влагалища (инфекционный вагинит)
Оральный кандидоз (оральный кандидоз) внутри рта
Молочница у мужчин (кандидозный баланит)
Симптомы молочницы у мужчин включают:
- Покраснение, отек или болезненность головки полового члена
- Зуд вокруг кончика полового члена
- Выделения под крайней плотью
- Неприятный запах
- Боль при мочеиспускании
- Белый творожистый вид на коже
- Болезненные ощущения во время полового акта
Кандидозные кожные инфекции также могут возникать вокруг складок кожи, таких как подмышки и пах.
Является ли молочница распространенной проблемой?
Молочница является распространенной проблемой, особенно у людей с диабетом. Более высокий уровень глюкозы в крови делает кандидозу более вероятной, поэтому диабетики, которым трудно контролировать уровень сахара в крови, могут оказаться особенно склонными к дрожжевым инфекциям.
Молочница — это серьезно?
Периодическая молочница может не вызывать беспокойства.
Однако регулярные эпизоды, если их не лечить, могут привести к более серьезным инфекциям. Молочница – неприятная проблема, и она может передаться партнеру.
Какие существуют методы лечения молочницы (кандида)?
Молочница лечится противогрибковыми кремами или пероральными средствами от молочницы.
Обычно используемые средства от молочницы включают:
- Местный имидазол
- Флуконазол
- Итраконазол
- Клотримазол
- Кетоконазол
Как предотвратить появление молочницы?
Людям с диабетом контроль уровня сахара в крови, безусловно, поможет снизить частоту и тяжесть вспышек молочницы.

