Как безопасно кормить пациента с дисфагией. Какие продукты подходят при нарушении глотания. Как изменить консистенцию пищи для облегчения глотания. Какие правила нужно соблюдать при кормлении лежачего больного с дисфагией.
Что такое дисфагия и почему она возникает у лежачих больных
Дисфагия — это нарушение глотания, при котором человеку трудно или невозможно глотать пищу и жидкости. У лежачих пациентов дисфагия часто развивается по следующим причинам:
- Последствия инсульта или черепно-мозговой травмы
- Неврологические заболевания (болезнь Паркинсона, рассеянный склероз и др.)
- Мышечная слабость из-за длительного постельного режима
- Побочные эффекты некоторых лекарств
- Возрастные изменения
Дисфагия опасна риском аспирации — попадания пищи или жидкости в дыхательные пути. Это может привести к удушью или развитию аспирационной пневмонии. Поэтому кормление пациента с нарушением глотания требует особого подхода.

Как распознать дисфагию у лежачего больного
Основные признаки нарушения глотания у лежачих пациентов:
- Кашель или поперхивание во время еды и питья
- «Булькающий» голос после глотка
- Затруднение при глотании слюны
- Неспособность удержать пищу или жидкость во рту
- Длительное пережевывание пищи
- Отказ от еды или питья
При появлении этих симптомов необходимо обратиться к врачу для диагностики дисфагии и назначения правильного питания.
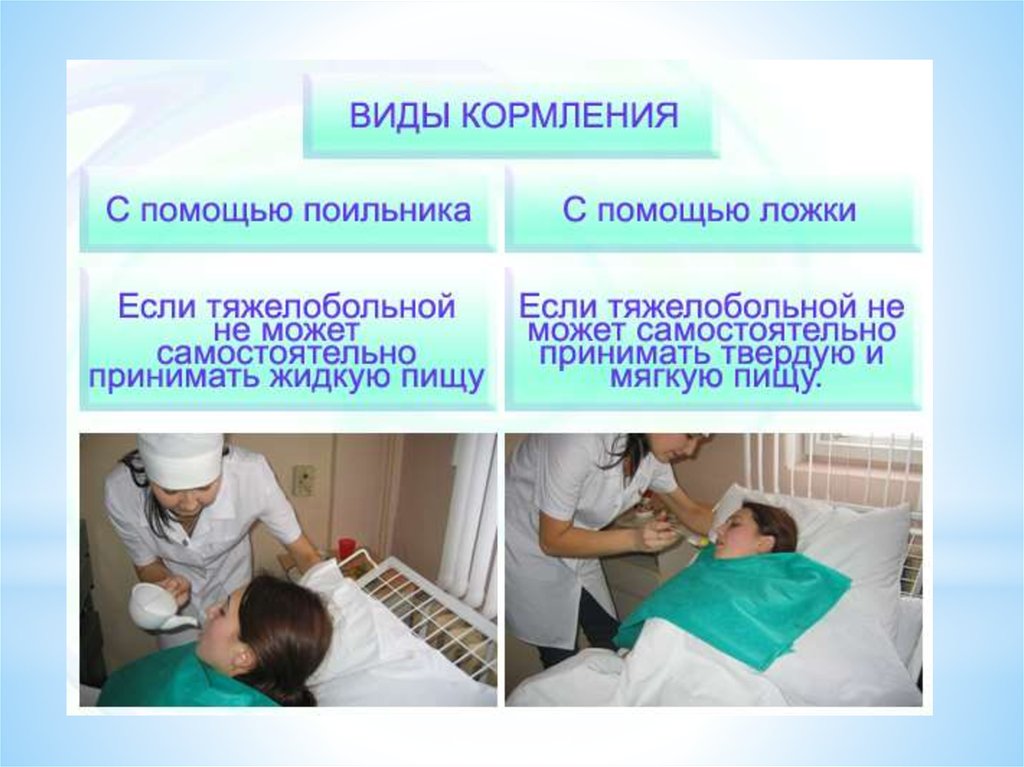
Правила кормления лежачего больного с дисфагией
Чтобы обеспечить безопасное кормление пациента с нарушением глотания, важно соблюдать следующие рекомендации:
- Кормите пациента только в положении сидя или полусидя, с приподнятым изголовьем кровати на 30-45 градусов.
- Не торопитесь, дайте больному достаточно времени на пережевывание и глотание.
- Подавайте пищу небольшими порциями на кончик ложки.
- Следите, чтобы пациент полностью проглотил порцию, прежде чем дать следующую.
- Попросите больного наклонить подбородок к груди перед глотанием.
- После еды пациент должен оставаться в вертикальном положении еще 30-40 минут.
- Тщательно очищайте ротовую полость после каждого приема пищи.
Выбор продуктов и консистенции пищи при дисфагии
Людям с нарушением глотания обычно рекомендуют:

- Протертые супы-пюре
- Пюреобразные фрукты и овощи
- Йогурты, пудинги, муссы
- Мягкие омлеты, суфле
- Измельченное мясо с соусом
Следует избегать:
- Жидкой пищи (бульонов, жидких каш)
- Продуктов с комками
- Сухой и крошащейся пищи
- Продуктов, требующих долгого жевания
Как изменить консистенцию пищи для облегчения глотания
Существует несколько способов модифицировать консистенцию обычных блюд:
- Измельчение твердой пищи в блендере до состояния пюре
- Использование специальных загустителей для жидкостей
- Добавление соусов, сметаны, йогурта для получения однородной консистенции
- Протирание овощей и фруктов через сито
Консистенция должна быть однородной, без комков, достаточно вязкой, чтобы удерживаться на ложке.
Рекомендации по питьевому режиму при дисфагии
Пациентам с нарушением глотания часто сложно пить обычные жидкости. Чтобы обеспечить адекватный питьевой режим:
- Используйте специальные загустители для напитков
- Давайте желе, кисели, муссы вместо воды
- Предлагайте густые йогурты, смузи
- Добавляйте в напитки фруктовое пюре
- Используйте специальные поильники с носиком
Густая консистенция напитков снижает риск аспирации при глотании.

Использование специальных загустителей для пищи
Для изменения консистенции жидкостей и пищи при дисфагии используют специальные загустители:
- На основе крахмала (Thick & Easy, Resource ThickenUp)
- На основе ксантановой камеди (SimplyThick, Thick-It Clear)
Загустители добавляют в напитки и жидкую пищу до получения нужной консистенции. Это позволяет сделать глотание более безопасным.
Правила использования загустителей:
- Добавляйте загуститель постепенно, тщательно размешивая
- Соблюдайте рекомендованную дозировку
- Дайте напитку постоять 1-2 минуты для загустевания
- Не используйте загустители для горячих напитков
- Храните открытую упаковку в сухом месте
Техники безопасного глотания для пациентов с дисфагией
Чтобы облегчить процесс глотания, пациента нужно обучить специальным техникам:
- Наклон подбородка к груди перед глотком
- Поворот головы в сторону пораженной стороны
- Глотание с усилием
- Многократное сглатывание
- Покашливание после каждого глотка
Эти приемы помогают защитить дыхательные пути и облегчают прохождение пищи по пищеводу.

Уход за полостью рта при нарушении глотания
У пациентов с дисфагией повышен риск скопления остатков пищи во рту. Поэтому важно тщательно ухаживать за полостью рта:
- Чистить зубы и язык после каждого приема пищи
- Полоскать рот антисептическими растворами
- Увлажнять слизистую специальными гелями
- Удалять зубной налет мягкой щеткой или марлевым тампоном
- Использовать специальные очистители для съемных протезов
Правильный уход за полостью рта снижает риск аспирации и развития стоматита.
Мониторинг состояния пациента с дисфагией
При кормлении больного с нарушением глотания необходимо следить за:
- Появлением кашля или поперхивания
- Изменением голоса после глотка
- Скоростью приема пищи
- Остатками пищи во рту после еды
- Признаками аспирации (одышка, хрипы)
При ухудшении глотания или появлении новых симптомов нужно сообщить лечащему врачу.
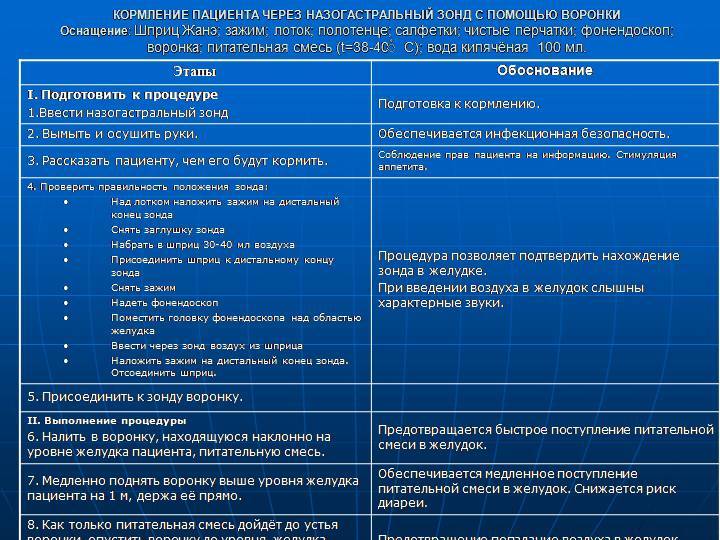
Организация питания пациента с дисфагией
Для обеспечения полноценного питания при нарушении глотания:
- Составьте меню с учетом рекомендованной консистенции
- Увеличьте частоту приемов пищи до 5-6 раз в день
- Обогащайте блюда высококалорийными добавками
- Используйте специальное лечебное питание при необходимости
- Контролируйте вес пациента
При недостаточном питании через рот может потребоваться установка назогастрального зонда или гастростомы.
Психологическая поддержка пациента с дисфагией
Нарушение глотания часто вызывает у больных тревогу и отказ от еды. Важно оказывать психологическую поддержку:
- Объясняйте необходимость изменения рациона
- Хвалите за каждую успешную попытку поесть
- Создавайте спокойную обстановку во время еды
- Привлекайте к выбору блюд, если возможно
- Не заостряйте внимание на неудачах
Позитивный настрой и поддержка близких помогают пациенту адаптироваться к новому режиму питания.
Заключение
Кормление лежачего больного с нарушением глотания — непростая задача, требующая особого подхода. Соблюдение рекомендаций по выбору продуктов, консистенции пищи и правилам кормления поможет обеспечить безопасное и полноценное питание пациента. При правильном уходе можно значительно улучшить качество жизни человека с дисфагией.
Нарушение глотания и прием пищи после инсульта. О пользе загустителей — Клиническое питание — Внауке.by
Нарушение глотания и прием пищи после инсульта
Нарушения глотания (дисфагия) – одна из ключевых проблем в организации естественного питания у пациентов после перенесенного инсульта, травм головы и шеи, при ряде неврологических заболеваний (болезнь Альцгеймера, рассеянный склероз, болезнь Паркинсона и др.).
Акт глотания – сложный физиологический процесс, в который включаются многие группы мышц. Контролируется данный процесс определенными участками головного мозга. При повреждении/заболевании центральной нервной системы, центры головного мозга, управляющие процессом глотания, действуют несогласованно, в результате пациент не может сделать элементарный глоток. Это грозит, с одной стороны, обезвоживанием и истощением, с другой – аспирационной пневмонией.
У всех пациентов разный характер и степень выраженности нарушений глотательных движений. Полная неспособность глотать встречается довольно редко, у многих — просто нарушены глотательные движения и при приеме пищи возникает поперхивание. Чаще проблемы возникают при приеме жидкой пищи или жидкости. Причина в том, что при патологии центральной нервной системы пациент может чувствовать пищу или жидкость только на одной стороне рта, также могут возникать затруднения с пережевыванием, или с выработкой слюны. Нередки такие побочные явления как потеря вкусовых ощущений. В ряде случаев вообще приходиться учиться есть заново.
Полная неспособность глотать встречается довольно редко, у многих — просто нарушены глотательные движения и при приеме пищи возникает поперхивание. Чаще проблемы возникают при приеме жидкой пищи или жидкости. Причина в том, что при патологии центральной нервной системы пациент может чувствовать пищу или жидкость только на одной стороне рта, также могут возникать затруднения с пережевыванием, или с выработкой слюны. Нередки такие побочные явления как потеря вкусовых ощущений. В ряде случаев вообще приходиться учиться есть заново.
Обычно способность глотать начинает восстанавливается через 2-3 недели после инсульта, продолжительность периода восстановления индивидуальна. У части пациентов остаточные явления в виде редких поперхиваний остаются на длительное время. Поэтому необходимо придерживаться некоторых правил в кормлении пациентов с данной патологией, а также регулярно выполнять лечебные упражнения, направленные на улучшение и восстановление глотания.
Для начала необходимо оценить возможности пациента и убедиться, что он может поднимать и держать голову прямо.
Если пациент сделал первый глоток – осторожно пробуем дальше.
Любое введение пищи или лекарственных препаратов (независимо от способа введения: перорально или через зонд) должно проводиться в полусидящем положении больного, а после приёма пищи пациент должен находиться в таком положении в течение 30 минут. Небольшой объем жидкости удобно давать через трубочку или с помощью ложки, повернув при этом голову пациента вбок или вниз. Запрокидывание головы во время питья может привести к еще более сильному поперхиванию и попаданию жидкости в бронхи.
Санация ротовой полости должна проводиться после каждого приёма пищи.
Одномоментно можно давать только небольшое количество пищи. Пациенту с нарушением глотания требуется определенный тип пищи с точки зрения консистенции, объема, выбора продуктов в зависимости от степени нарушений. Пища ни в коем случае не должна быть горячей (жуют пациенты медленно и малыми порциями). Густая и полужесткая пища переносится лучше всего: запеканки, густой йогурт, протертые овощи и фрукты, жидковатые каши. Существуют разные способы приготовить более густую жидкость, но проще и эффективнее использовать специальные загустители для еды.
Пища ни в коем случае не должна быть горячей (жуют пациенты медленно и малыми порциями). Густая и полужесткая пища переносится лучше всего: запеканки, густой йогурт, протертые овощи и фрукты, жидковатые каши. Существуют разные способы приготовить более густую жидкость, но проще и эффективнее использовать специальные загустители для еды.
Для облегчения проглатывания необходимо введение загустителей
Загустители – это вещества, увеличивающие вязкость пищевых продуктов. Они улучшают и сохраняют структуру продуктов, оказывая при этом положительное влияние на вкусовое восприятие.
Загустители по химической природе представляют собой линейные или разветвленные полимерные цепи, которые вступают в физическое воздействие с имеющейся в продукте водой. Молекулы загустителя свернуты в клубки. Попадая в воду или среду, содержащую свободную воду, клубок молекулы загустителя благодаря сольватации раскручивается, подвижность молекул воды ограничивается, а вязкость раствора возрастает.
Механизм использования. Загустители используют в виде водных растворов или вводят в водную фазу пищевого продукта. Водные растворы загустителей готовятся непосредственно перед употреблением.
Загустители бывают:
- натуральные: желатин, крахмал, пектин, ксантановая камедь, альгиновая кислота, агар, карраген;
- полусинтетические: целлюлоза, модифицированные крахмалы.
Ксантановая камедь — природный полисахарид. Производится бактериями Campestris Xanthomonas из сахара и патоки.
Побочные эффекты: при нормальной концентрации не известны, но при высокой концентрации может наблюдаться метеоризм и вздутие живота (так же, как и при переваривании полисахаридов).
Resource® ThickenUp® Clear
(Ресурс Тикен Ап Клиа)
— безопасный, эффективный и легкий в приготовлении загуститель еды и напитков для людей страдающих затруднением глотания.
Состав формулы основан на смеси мальтодекстрина и ксантановой камеди с высокой степенью очистки.
Загуститель Ресурс Тикен Ап Клиа загущает широкий спектр напитков:
· горячие и холодные,
· кислые, сладкие и нейтральные (например, фруктовый сок, коктейли),
· а также богатые белками и жирами напитки (молоко, супы).
Еда и напитки, загущенные при помощи Ресурс Тикен Ап Клиа, не содержат комков. Продукт полностью растворяется в любой жидкой еде или напитках без дополнительных усилий. Смесь без вкуса и запаха, поэтому продукты, загущенные при помощи Ресурс Тикен Ап Клиа, сохраняют свой вкус, цвет и аромат.
Рекомендованные дозы:
|
Требуемая консистенция |
Сироп |
Крем |
Пудинг |
|
|
Количество мерных ложек |
||
|
100 мл жидкости (вода, сок, чай, молоко и т. |
1 |
2 |
3 |
*1 ложка = 1,2 г
Комментарии отсутствуют
Добавление комментариев доступно только зарегистрированным пользователям
Дисфагия | NHS
- Nestlé Health Science
- Дисфагия
Физические признаки
Сложно проглотить пищу или глоток жидкости
Внезапное ощущение, что «пища попала не в то горло», или удушья
Булькающий, влажный или охрипший голос после глотания
Потеря веса, связанная с тем, что человек мало ест и пьёт
Несколько попыток проглотить то, что раньше требовало одного глотка
Попадание еды или питья в нос
Болезненное глотание
Уменьшение объема съедаемой пищи
Кашель во время еды или питья
Проблемы с глотанием слюны
Частые инфекции грудной клетки или аспирационная пневмония
Увеличение продолжительности каждого приема пищи
Остатки пищи во рту или в горле после глотания
Поведенческие признаки
Внезапные или постепенные изменения привычек в еде и напитках
Плохой аппетит или отказ от еды
Увеличение времени приема пищи. Избегание определенных продуктов и напитков
Избегание определенных продуктов и напитков
Социальная изоляция и желание есть в одиночку
Если вы заметили какие-либо из этих признаков у себя или близкого человека, обязательно проконсультируйтесь с врачом
Предварительную (скрининговую) оценку глотания может провести любой врач, который по роду деятельности сталкивается с такими проблемами. Но чаще всего человека с признаками дисфагии направят к неврологу или логопеду.
Эти специалисты проводят предварительную оценку состояния, проводят специальные тесты для выявления дисфагии, назначают специальные методы лечения, а также дают предварительные рекомендации по питанию.
1 Carrión S, et al. Oropharyngeal dysphagia is a prevalent risk factor for malnutrition in a
cohort of older patients admitted with an acute disease to a general hospital. Clin Nutr. 2015;34(3):436-42.
2015;34(3):436-42.
Что приводит к дисфагии
Дисфагия — не самостоятельное заболевание. Оно возникает на фоне ряда болезней и состояний.
Лечится ли дисфагия
Дисфагия может быть хронической, развивающейся, постоянной или временной. Это не самостоятельное заболевание, поэтому перспектива его лечения зависит от причины проблем с глотанием. Значительно облегчить состояние пациента можно с помощью позы при глотании, определенных упражнений, которые направлены на укрепление мышц головы и шеи, изменения диеты и использования специальных загустителей для пищи и напитков.
Жизнь с дисфагией будет проще, если соблюдать рекомендации врачей. Комплекс мер по лечению дисфагии обычно включает:
- Поддержание гигиены полости рта
- Приём препаратов для коррекции слюноотделения, если оно понижено или повышено
- Упражнения для мышц головы и шеи
- Контроль положения тела при приёме пищи и жидкостей: например, приподнятый головной конец кровати или положение сидя при приеме пищи
- Специальные рекомендации по питанию
Питание играет одну из ключевых ролей в восстановлении и сохранении жизни людей с дисфагией
Употреблять обычную пищу и напитки людям с дисфагией сложно. У здорового человека
трахея в
момент попадания пищи и питья в горло закрывается, а у человека с дисфагией эта функция
нарушена. При дисфагии необходимо
соблюдать правила питания:
У здорового человека
трахея в
момент попадания пищи и питья в горло закрывается, а у человека с дисфагией эта функция
нарушена. При дисфагии необходимо
соблюдать правила питания:
- Еда и напитки должны быть гомогенными, мягкими, однородной структуры.
- Плотность жидкостей и консистенция пищи варьируется в зависимости от индивидуальных потребностей.
- Можно менять консистенцию еды и напитков с помощью специального порошка-загустителя ThickenUp® или использовать пищу, специально разработанную для людей с дисфагией.
Подробнее о продукте
У Thicken Up® — единая дозировка для всех видов жидкостей для получения нужной консистенции
мерная ложка — сироп или нектар
мерных ложки — медообразная консистенция
мерных ложки — пудинг
Добавьте рекомендуемое количество ThickenUp Clear в пустой стакан
Налейте в стакан напиток для сгущения
Размешивайте до растворения (примерно 20-30 секунд)
Оставьте на 1-2 минуты
Подробнее о продукте
Рекомендации по уходу: Как кормить человека с затрудненным глотанием | Whats Up at Upstate
Нам нравится преломлять хлеб с другими, и нам нравится думать, что человек, который ест, находится на пути к выздоровлению. Но когда у близкого человека возникают проблемы с глотанием, «мы не осознаем, насколько опасной может быть еда», — говорит логопед Ким Браун из Университетской больницы Северного штата.
Но когда у близкого человека возникают проблемы с глотанием, «мы не осознаем, насколько опасной может быть еда», — говорит логопед Ким Браун из Университетской больницы Северного штата.
Удушье представляет очевидную опасность. Аспирационная пневмония развивается более незаметно, после того как частицы пищи или жидкости соскальзывают по дыхательному горлу и поражают легкие. Обеспечение адекватного питания человека, которому трудно глотать, может быть проблемой даже для профессиональных опекунов. Браун вместе с логопедом Дженной Гарднер и клиническим диетологом Трейси Хуриган за свою карьеру научились нескольким приемам. Вот их стратегии, как сделать прием пищи безопасным и вкусным:
- Сосредоточьтесь на еде, не отвлекаясь на телевизор или сторонние разговоры. Проводите отдельные общественные мероприятия, которые не связаны с приемом пищи.
- Воспользуйтесь временем дня, когда вы больше всего голодны, и сделайте это самым большим приемом пищи.
- Будьте осторожны с каждым кусочком. Может быть, подавать одно блюдо за раз.
- Более частые приемы пищи небольшими порциями могут помочь получить достаточное количество калорий, если большие приемы пищи утомляют вашего близкого человека. Пейте жидкости (включая супы и коктейли) в течение дня.
- Увеличивайте количество калорий, добавляя в блюда сливки, масло, сметану или молоко, а также желе или мед для подслащивания пищи.
- Чтобы увеличить потребление белка, используйте в рецептах молоко вместо воды и добавляйте сухое молоко в каши, пудинги и картофельное пюре. Делайте смузи с йогуртом, молоком и арахисовым маслом. Добавьте в кастрюли яйца. Натирайте сыром любимые блюда.
- Не кормите кого-либо в постели. Вертикальное сидение человека на стуле может помочь направить пищу в сторону от дыхательных путей.
- Научите своего близкого класть кусочек еды в рот, а затем опускать подбородок к груди, прежде чем он проглотит.
 Это может показаться неудобным, но это помогает блокировать дыхательные пути, поэтому пища проходит по пищеводу в желудок.
Это может показаться неудобным, но это помогает блокировать дыхательные пути, поэтому пища проходит по пищеводу в желудок. - В случае слабоумия затруднение глотания часто связано с когнитивными нарушениями, забыванием глотать, так что это тоже можно тренировать.
- Некоторым людям с лицевой слабостью или раком ротовой полости соломинки просто необходимы, хотя Браун не любит соломинки, поскольку при их использовании трудно узнать, сколько жидкости выпивает пациент.
- Знайте, что вкусовые рецепторы могут быть нарушены при некоторых заболеваниях, в результате чего пища становится непривлекательной. Например, человеку, перенесшему черепно-мозговую травму, может не нравиться еда, которую он или она раньше любил.
- При некоторых заболеваниях люди не могут ощущать запах пищи, в то время как при других заболеваниях обостряется обоняние. Просто знайте об этом.
- Если вы готовите пюре, Браун признает, что «сложно сделать так, чтобы оно выглядело презентабельно и имело приятный вкус».
 Но это может быть сделано. Она говорит размягчать пищу молоком. Чтобы загустить пищу, используйте продукт на основе кукурузного крахмала, такой как Thick-It, или пюре из картофеля.
Но это может быть сделано. Она говорит размягчать пищу молоком. Чтобы загустить пищу, используйте продукт на основе кукурузного крахмала, такой как Thick-It, или пюре из картофеля. - Загущайте напитки авокадо, который содержит полезные жиры без изменения вкуса.
- Протертые продукты оживляются острым соусом, травами или специями. Смешайте с учетом вкуса любимого человека.
- Рестораны могут быть хитрыми, но они не обязательно запрещены. Гарднер знает пациентов, которые приносят портативные блендеры, чтобы поесть. Другие разбирают продукты из меню, разбивая, например, гамбургер на съедобные кусочки.
- Некоторым людям на пюреобразной диете не нравится вкус детского питания из баночек. Сохраните достоинство близкого человека, подавая еду на столовой посуде, а не из банки.
- Самые жидкие жидкости (вода, бульон) могут вызвать больше всего проблем, особенно у людей с потерей чувствительности, что может произойти после инсульта.
 Поскольку они не чувствуют, куда уходит жидкость, они рискуют аспирироваться.
Поскольку они не чувствуют, куда уходит жидкость, они рискуют аспирироваться. - Будьте особенно осторожны при кормлении продуктами смешанной консистенции, включая куриный суп с лапшой, в котором смешаны бульон, лапша и овощи, и сухие хлопья, в которых молоко смешивается с хрустящими кусочками. Хлеб — еще одна коварная пища, поскольку при съедении он может рассыпаться.
- Уход за полостью рта после еды является важным шагом в предотвращении аспирации. Помогите близкому человеку почистить зубы или, по крайней мере, осмотреть его или ее рот после еды, чтобы удалить остатки пищи.
- Ведите дневник питания, отмечая, что и сколько ваш близкий ел за каждый прием пищи. Это поможет отслеживать питание и выявлять проблемные продукты. И еженедельно контролируйте вес, чтобы вы могли предупредить медицинских работников об изменениях.
Найдите эту и другие статьи в зимнем выпуске Upstate Health.
Как помочь человеку с дисфагией безопасно есть и пить
Решение проблемы с глотанием у больного близкого человека может вызывать разочарование и страх у всех участников.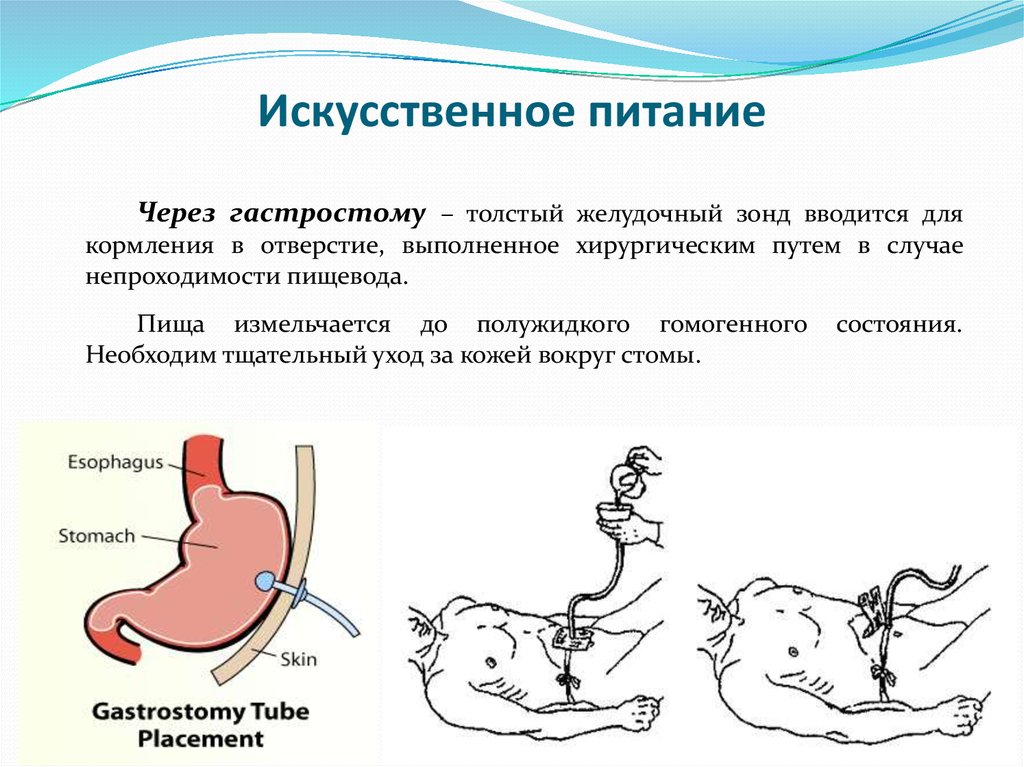 Заботиться о ком-то, кого мы любим, означает воспитывать и кормить его, но когда способность доставлять удовольствие с помощью еды отнята, лица, осуществляющие уход, могут в конечном итоге почувствовать себя побежденными.
Заботиться о ком-то, кого мы любим, означает воспитывать и кормить его, но когда способность доставлять удовольствие с помощью еды отнята, лица, осуществляющие уход, могут в конечном итоге почувствовать себя побежденными.
Конечно, это нелогично, но когда все наши усилия приводят к тому, что пожилой человек кашляет или кашляет, трудно чувствовать себя хорошо из-за ухода, который мы предоставляем. Нам нужно понять, что это не наша вина. Многие заболевания могут вызывать проблемы с глотанием. Как лица, обеспечивающие уход, все, что мы можем сделать, это узнать как можно больше о состоянии наших близких и справиться с ними, насколько это возможно.
Персонал хосписа часто работает с пациентами с дисфагией. Антуанетта Рыба, RN, защитник пациентов, менеджер по уходу и медицинский инструктор с почти десятилетним опытом работы в хосписе, предлагает лицам, осуществляющим уход, советы по распознаванию симптомов дисфагии и помощи пожилым людям в безопасном питании.
Что такое дисфагия?
Затрудненное глотание в клинической практике известно как дисфагия и возникает, когда пищевод не функционирует должным образом.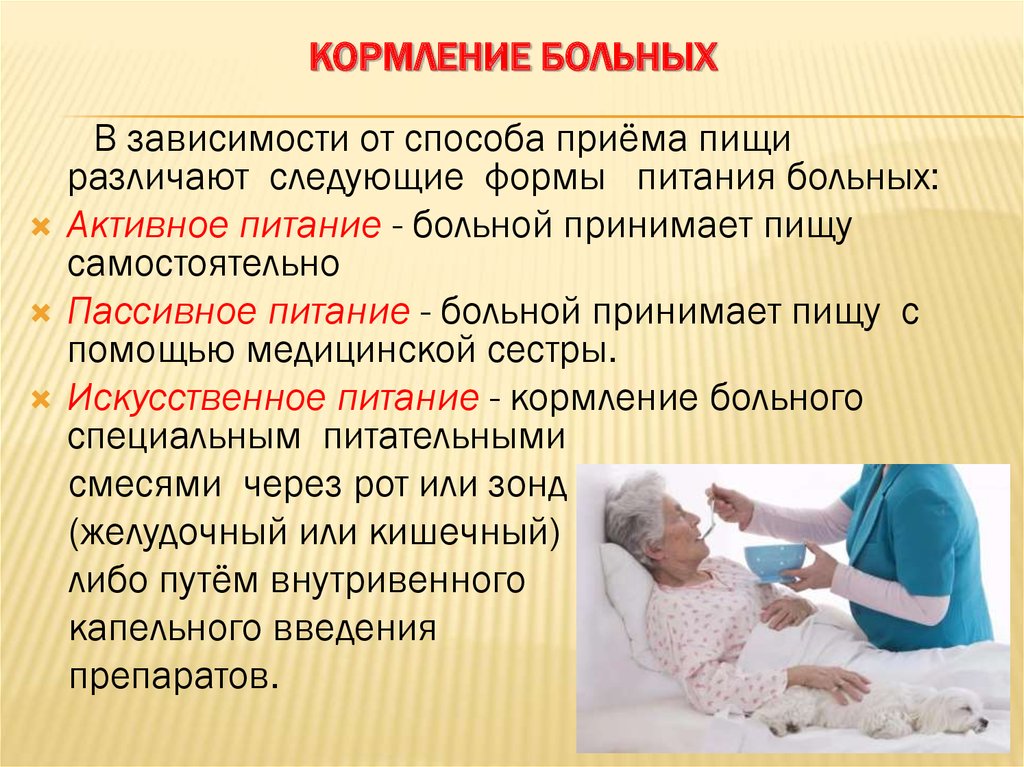 Когда человек с дисфагией ест или пьет, он не может правильно глотать. Это расстройство глотания вызывает дискомфорт, кашель, удушье и даже попадание частиц пищи и слюны в легкие, что может привести к серьезной, потенциально опасной для жизни инфекции.
Когда человек с дисфагией ест или пьет, он не может правильно глотать. Это расстройство глотания вызывает дискомфорт, кашель, удушье и даже попадание частиц пищи и слюны в легкие, что может привести к серьезной, потенциально опасной для жизни инфекции.
Что вызывает дисфагию?
Рыба объясняет, что затруднения при глотании могут возникать по разным причинам, включая рассеянный склероз (РС), боковой амиотрофический склероз (БАС), болезнь Паркинсона (БП), инсульт и различные формы слабоумия. Эти состояния могут повлиять на мышцы и/или нервы, участвующие в процессе глотания. Затруднению глотания могут способствовать и другие состояния, такие как гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и новообразования в пищеводе и вокруг него.
Признаки и симптомы затрудненного глотания
Крайне важно знать, на что обращать внимание, поскольку дисфагия часто встречается у пожилых людей с болезнью Альцгеймера и другими видами деменции. Пациенты могут быть не в состоянии сообщить о дискомфорте или трудностях своим опекунам.
«Существуют распознаваемые, но часто малозаметные признаки и симптомы, указывающие на дисфагию. Когда появляются эти признаки, важно, чтобы лица, осуществляющие уход, обращались с ними как можно скорее», — призывает Рыба. «Лечение и управление будут зависеть от официальной оценки, называемой «исследованием глотания», которое обычно проводится логопедом (SLP)».
Признаки дисфагии включают:
- Дополнительные затраты времени и усилий на прием пищи
- Вытекание пищи, жидкости или слюны изо рта в любое время
- «Жевание» пищи вместо ее проглатывания после еды
- Частый кашель, рвотные позывы или удушье во время еды
- Потеря веса
- Обезвоживание
- Заложенность грудной клетки
- Аспирационная пневмония
Просмотрите наши бесплатные
Руководства по уходу за пожилыми людьми
Связь между дисфагией и деменцией
У пациентов с болезнью Альцгеймера и деменцией на протяжении болезни возникают трудности при глотании, что является распространенным индикатором прогрессирования заболевания. «В этом случае причиной является потеря рвотного рефлекса и/или снижение уровня сознания, что требует повышенного внимания и наблюдения», — объясняет Рыба.
«В этом случае причиной является потеря рвотного рефлекса и/или снижение уровня сознания, что требует повышенного внимания и наблюдения», — объясняет Рыба.
Деменция у каждого человека протекает по-разному, поэтому бывает трудно понять, чего ожидать и когда. Однако дисфагия часто проявляется у пациентов с поздней стадией деменции, которые, как правило, испытывают трудности в общении и могут даже быть невербальными. По этой причине лица, осуществляющие уход за деменцией, должны внимательно следить за любыми признаками проблем с глотанием. «Аспирационная пневмония — одна из самых частых причин смерти пациентов с болезнью Альцгеймера, — сокрушается Рыба.
Если проблемы с глотанием присутствуют на ранней или средней стадии деменции, член семьи может неправильно истолковать тонкие признаки и предположить, что их любимый человек капризничает или ему не нравится еда, которую ему подают. Однако настойчивость и поощрение не могут решить эту дилемму. Недиагностированная и нелеченная дисфагия может поставить под угрозу благополучие пациента с деменцией.
Лечение дисфагии
Первое, что нужно сделать, это записаться на прием к врачу и узнать, может ли понадобиться направление к логопеду. SLP проведет тесты (например, исследование глотания, если необходимо), чтобы оценить тип и тяжесть дисфагии у пожилого человека и определить следующие шаги для минимизации удушья и предотвращения аспирации. Нарушения глотания часто лечат путем модификации диеты с акцентом на текстуру и уровень влажности.
Тип диеты при дисфагии, которую назначает SLP, будет зависеть от причины и степени затруднения глотания у пожилого человека. Для некоторых может быть эффективной обычная диета с упором на более мягкую пищу и небольшие порции, в то время как другим может потребоваться пюре из пищи и сгущение жидкости до определенной консистенции. Для подбора правильной диеты при дисфагии требуется опыт логопеда, в противном случае неправильные модификации диеты могут сделать прием пищи и питье при дисфагии более опасным.
10 способов облегчить прием пищи при дисфагии
Члены семьи могут проявлять нетерпение во время еды, пока мы сидим и ждем, пока каждый кусочек или глоток будет проглочен. Кормление с рук — один из лучших подходов для людей с более выраженной дисфагией, но он может быть особенно трудным. Рыба предлагает следующие рекомендации по облегчению приема пищи и формированию безопасных пищевых привычек.
Кормление с рук — один из лучших подходов для людей с более выраженной дисфагией, но он может быть особенно трудным. Рыба предлагает следующие рекомендации по облегчению приема пищи и формированию безопасных пищевых привычек.
- Тщательно планируйте и подавайте блюда, закуски и напитки в соответствии с предписанной SLP диетой при дисфагии. Попробуйте загустить жидкости коммерческим загустителем (например, Thick-It) или фруктовыми пюре, такими как абрикосы и чернослив. Загустевшие жидкости не так легко просачиваются в горло, как жидкие жидкости, и с меньшей вероятностью вызывают кашель, удушье и аспирацию. Обратите внимание, что рекомендуется определенная толщина в зависимости от способности жевать и глотать. Частью прохождения профессиональной оценки является определение того, какая текстура пищи наиболее безопасна для вашего любимого человека.
- Подавайте пищу с более густыми соусами, соусами или другими приправами, чтобы добавить влаги и облегчить глотание.
- Уделите достаточно времени для приема пищи, чтобы обеспечить адекватное пережевывание и полное глотание.
- Устраните отвлекающие факторы во время еды, чтобы полностью сосредоточиться на еде.
- Используйте зрительный контакт и поощрение с помощью визуальных сигналов, таких как открытие/закрытие рта, когда человек должен сделать глоток или откусить.
- Обращайте внимание на сигналы, указывающие на отвлечение внимания, удушье или задержку пищи во рту.
- Убедитесь, что во время еды ваш близкий сидит как можно более прямо, а не наклоняется вперед или наклоняется.
- Запланируйте прием пищи на время дня, когда ваш близкий человек наиболее бдителен и готов к сотрудничеству.
- Попробуйте подавать меньшие, менее пугающие порции. Некоторым пациентам с болезнью Альцгеймера лучше подходят продукты, которые можно есть руками, чем те, которым требуется посуда. Еда, которую едят руками, менее сложна для маневра и позволяет пациентам с деменцией использовать автоматические ритмы и движения, которые они использовали всю свою жизнь во время еды.
- Независимо от того, ест ли любимый человек сам или вы помогаете ему, прием пищи требует большого терпения.
 Дайте им как можно больше автономии и столько времени, сколько им нужно, чтобы закончить трапезу. Позвольте любимому человеку сделать выбор и уважайте его — не навязывайтесь. Пусть на вашем лице отразится забота и любовь, а не мимолетное раздражение от их медлительности.
Дайте им как можно больше автономии и столько времени, сколько им нужно, чтобы закончить трапезу. Позвольте любимому человеку сделать выбор и уважайте его — не навязывайтесь. Пусть на вашем лице отразится забота и любовь, а не мимолетное раздражение от их медлительности.
Проблемы с глотанием и уход в конце жизни
Во многих случаях, таких как временные трудности, возникающие в результате инсульта или длительной интубации, работа с SLP, который специализируется на дисфагии, может поддерживать или восстанавливать способность человека есть и пить безопасно. Каждый пациент уникален, поэтому профессиональная оценка имеет решающее значение для разработки индивидуальных планов ухода и питания.
В других случаях, когда дисфагия связана с прогрессирующим нейродегенеративным заболеванием, таким как болезнь Паркинсона или Альцгеймера, глотательные упражнения, загущающие вещества и методы приема пищи, рекомендованные речевыми патологами, со временем теряют свою эффективность.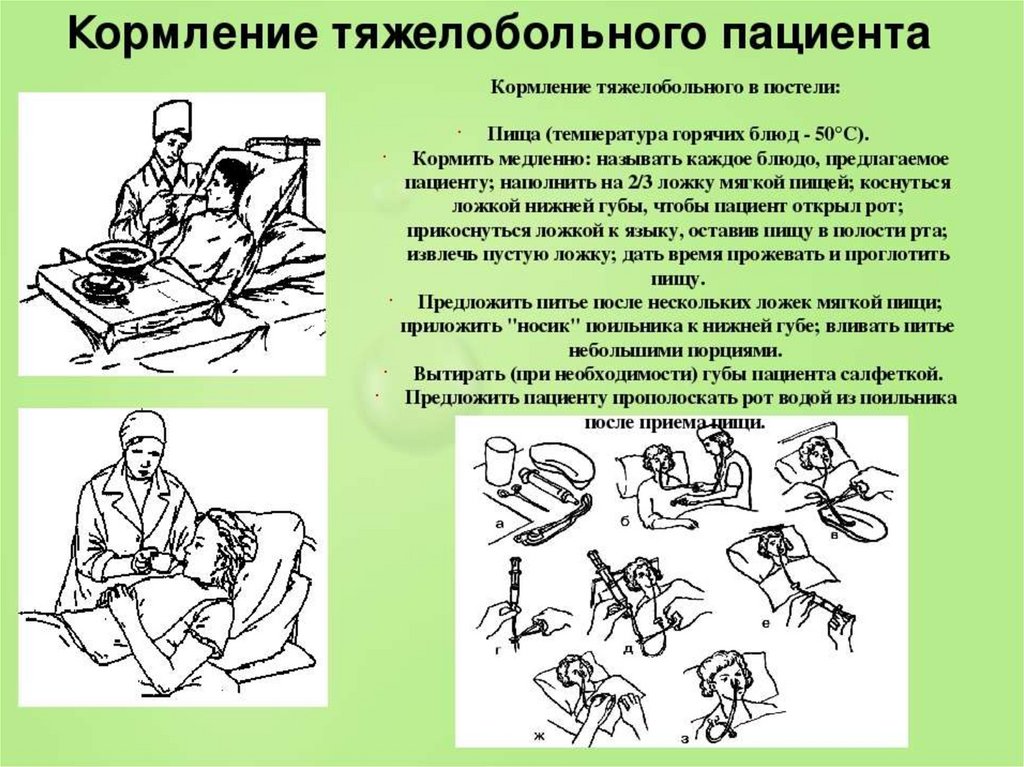

 д.)
д.)