Почему крапивница может возвращаться снова и снова. Как диагностируется хроническая крапивница. Какие существуют методы лечения рецидивирующей крапивницы. Когда нужно обращаться к врачу при частых высыпаниях на коже.
Что такое хроническая крапивница
Хроническая крапивница — это состояние, при котором волдыри на коже появляются и исчезают практически ежедневно в течение 6 недель и более. В отличие от острой крапивницы, которая возникает внезапно и быстро проходит, хроническая форма характеризуется постоянными рецидивами. При этом каждый элемент сыпи обычно существует менее 24 часов, но на смену исчезающим высыпаниям появляются новые.
Симптомы хронической крапивницы идентичны острой форме и включают:
- Зудящие приподнятые волдыри на коже
- Покраснение кожи в месте высыпаний
- Белый след при надавливании на элемент сыпи
- Внезапное появление и исчезновение высыпаний
- Миграция элементов по телу
Отличие хронической формы заключается именно в длительности и рецидивирующем характере — симптомы регулярно возвращаются в течение длительного времени. Это может серьезно снижать качество жизни, нарушать сон и повседневную активность.

Причины хронической рецидивирующей крапивницы
В большинстве случаев (до 80-90%) установить точную причину хронической крапивницы не удается. Такая форма называется хронической идиопатической крапивницей. Тем не менее, существует ряд факторов, которые могут провоцировать регулярные высыпания:
Аутоиммунные процессы
Примерно у половины пациентов с хронической идиопатической крапивницей наблюдается гиперактивность иммунной системы. Это может быть связано с аутоиммунными реакциями, при которых иммунитет ошибочно атакует собственные ткани организма.
Инфекционные заболевания
Некоторые бактериальные, вирусные и паразитарные инфекции ассоциированы с развитием хронической крапивницы:
- Бактериальные: стрептококки, стафилококки, хеликобактер пилори и др.
- Вирусные: норовирусы, гепатиты, парвовирус B19
- Паразитарные: лямблии, энтамебы и др.
Эти инфекции могут запускать иммунный ответ, провоцирующий крапивницу.
Аутоиммунные заболевания
У некоторых пациентов хроническая крапивница является проявлением другого аутоиммунного заболевания:

- Аутоиммунный тиреоидит (до 10% случаев)
- Системная красная волчанка
- Целиакия
- Ревматоидный артрит
- Синдром Шегрена
- Сахарный диабет 1 типа
Физические факторы
Некоторые физические воздействия могут провоцировать так называемую физическую крапивницу:
- Механическое раздражение кожи (дермографизм)
- Физические нагрузки
- Воздействие холода или тепла
- Солнечный свет
- Вибрация
- Давление на кожу
Аллергические реакции
Хотя аллергия чаще вызывает острую крапивницу, в некоторых случаях она может быть причиной хронической формы. Потенциальные аллергены включают:
- Некоторые продукты питания
- Пищевые добавки и консерванты
- Латекс
- Лекарственные препараты
Лекарственные реакции
Ряд лекарств может вызывать хроническую крапивницу даже после длительного приема:
- Нестероидные противовоспалительные препараты (НПВП)
- Антибиотики (особенно пенициллины)
- Ванкомицин
- Опиаты
Диагностика хронической крапивницы
Диагностика хронической крапивницы обычно включает следующие этапы:
- Сбор анамнеза и осмотр высыпаний дерматологом или аллергологом
- Исключение распространенных причин (например, реакции на лекарства)
- Аллергологическое тестирование (при подозрении на аллергию)
- Анализы крови для выявления воспаления или аутоиммунных заболеваний
- Дополнительные исследования при подозрении на инфекции или другие причины
Для уточнения диагноза пациенту рекомендуется:
- Фотографировать высыпания для показа врачу
- Вести дневник с фиксацией появления симптомов и возможных триггеров
- Отмечать употребляемые продукты, лекарства, физические факторы
Методы лечения хронической рецидивирующей крапивницы
Лечение хронической крапивницы направлено на контроль симптомов и включает:
1. Антигистаминные препараты
Основа лечения — антигистаминные средства второго поколения:
- Цетиризин
- Лоратадин
- Дезлоратадин
- Фексофенадин
Препараты принимают регулярно для предотвращения обострений. Антигистаминные первого поколения (димедрол и др.) не рекомендуются из-за побочных эффектов.
2. Омализумаб
При неэффективности антигистаминных препаратов назначают омализумаб (Ксолар). Это моноклональные антитела, блокирующие IgE и подавляющие аллергическое воспаление.
3. Циклоспорин
Иммунодепрессант циклоспорин применяется при тяжелом течении, не поддающемся другим методам лечения. Он подавляет активность иммунных клеток.
4. Кортикостероиды
Короткие курсы системных кортикостероидов (преднизолон) могут назначаться при тяжелых обострениях для быстрого купирования симптомов.
5. Устранение триггеров
При выявлении конкретной причины (аллерген, физический фактор и т.д.) важно по возможности исключить контакт с провоцирующим агентом.
Прогноз при хронической крапивнице
Хроническая крапивница может спонтанно разрешаться. По данным исследований:
- У 35% пациентов симптомы полностью исчезают через 1 год
- У 29% наблюдается значительное улучшение в течение года
- 48% случаев идиопатической крапивницы проходят в течение 3 лет
- При физической крапивнице ремиссия наступает реже — у 16% за 3 года
Таким образом, у значительной части пациентов со временем наблюдается улучшение состояния. Однако в некоторых случаях заболевание может сохраняться длительное время.
Когда обращаться к врачу
Консультация специалиста (дерматолога, аллерголога) рекомендуется в следующих случаях:
- Высыпания рецидивируют в течение 6 недель и более
- Симптомы значительно ухудшают качество жизни
- Крапивница сопровождается другими симптомами (лихорадка, боли и др.)
- Стандартное лечение неэффективно
Неотложная медицинская помощь требуется при появлении признаков тяжелой аллергической реакции:

- Отек лица, губ, языка
- Затруднение дыхания
- Головокружение, слабость
- Учащенное сердцебиение
- Потеря сознания
Это может свидетельствовать о развитии анафилаксии — опасного для жизни состояния.
Заключение
Хроническая рецидивирующая крапивница — распространенное заболевание, значительно снижающее качество жизни пациентов. В большинстве случаев причина остается неизвестной, но существует ряд факторов риска и триггеров. Своевременная диагностика и правильно подобранное лечение позволяют контролировать симптомы у большинства пациентов. При этом у значительной части больных со временем наблюдается спонтанная ремиссия. Важно вовремя обращаться к специалисту и избегать самолечения при частых рецидивах крапивницы.
как лечить, причины, симптомы, профилактика в СПб
«Спонтанная» крапивница
«Спонтанная» крапивница возникает, исключая воздействие (т. е. из-за продуктов или медикаментов) и делится на острую, которая длится до шести недель, и хроническую. Острая форма чаще возникает из-за аллергической реакции и в четверти случаев приобретает хронический характер.
Физическая крапивница
Физическая подразделяется на:
- дермографическую – после нанесения незначительных царапин;
- замедленную – проявление волдырей после 3–8 часов при воздействии на пораженные участки;
- холодную – реакция на холод/ветер/воду;
- рефлекторную холодную – реакция местная или распространенная на холод;
- тепловую – характерна для предменструального периода, перед родами;
- солнечную – из-за воздействия ультрафиолета;
- вибрационную – из-за работ с отбойным молотком;
- токсическую – при соприкосновении кожи с раздражителями.

Существует и видовая классификация крапивницы:
- холинергическая – вызвана напряжениями физическими или эмоциональными;
- адренергическая – вызвана стрессовыми ситуациями с выбросом адреналина;
- контактная – при соприкосновении с аллергенами: пылью, шерстью, пыльцой;
- аквагенная – после увлажнения кожи водой.
Из всех существующих видов спонтанная крапивница самая распространенная. Следующие места можно присвоить контактной и дермографической. Однако наиболее опасная – ангионевротическая форма, в результате которой образуется отек верхних дыхательных путей и при которой может наступить удушье.
Зачастую крапивница служит симптомом различных заболеваний. Часто это связано с развитием патологий желудочно-кишечного тракта, болезнями почек и печени, а также при системных тревогах от соединительных тканей. Высыпания при крапивнице появляются вследствие нарушений обмена веществ и функций щитовидной железы, а также из-за очаговых хронический инфекций и опухолей.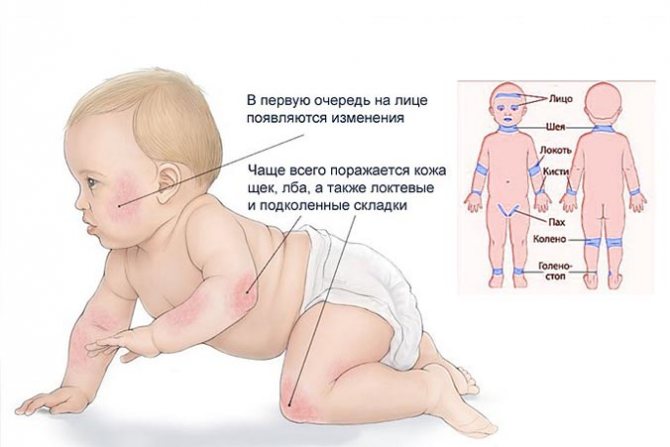
Если выявить причины появления крапивницы не удается, то ее называют идиопатической.
Симптомы крапивницы
Крапивница, как любая аллергическая болезнь, сопровождается повышенной температурой и чувствительностью организма к определенным средствам и веществам. Из-за возникновения аллергической реакции выделяется химическое вещество – гистамин. Это своего рода командир, ответственный за отеки, зуд и покраснения. К тому же он увеличивает проницаемость стенок капилляров, а это приводит в избытку жидкости, проникающей из крови в ткани. Из-за этого и появляется характерная сыпь, названная в народе краснухой. Другим же вариантом считаются стрессовые состояния, которые провоцируют обострения.
Причины, обостряющие крапивницу:
- острую – лекарства, продукты питания, укусы перепончатокрылых насекомых;
- хроническую – патологии;
- физическую – холод, тепло, физические нагрузки, давление, вибрации, солнечные лучи.

Что касается продуктов питания, надо быть осторожными в отношении с яйцами, арахисом, соей, свининой, говядиной, рыбой, курицей, морепродуктами, молоком, пшеницей, орехами, цитрусовыми, ягодами и конечно же шоколадом. Антибиотики, аспирин, стероиды, кодеин и сульфаниламидные препараты так же прекрасные аллергены, будьте и с ними начеку. И, безоговорочно, укусы насекомых и заражения паразитами опасны для аллергика.
Редко, но все же существует крапивница, реагирующая на вдыхаемые вещества, контактируемые с кожей материалы и на физические воздействия. Однако при острой крапивнице сыпь появляется очень быстро и так же незаметно исчезает. При хронической наблюдается протекание обратное: сыпь сохраняется долго и появляется в течение нескольких недель.
Явными показателями крапивницы являются сыпь по всей коже, появление выпуклых и уплощенных волдырей неправильной формы, которые через несколько часов сливаются в общее образование. Также красные волдыри, покраснения, отеки тела, зуд кожи, ухудшение самочувствия, утомляемость, повышенная температура, слабость, озноб, головная боль, недомогание – это все симптомы крапивницы. При всем этом крапивнице характерна как острая форма протекания болезни, так и хроническая. Первая отличается тем, что высыпание появляется не на всем теле, а только участками, и не захватывает слизистые. И все эти неудобства в виде волдырей и зуда исчезают в течение суток бесследно. Вторая способна мучить от нескольких недель до месяцев. Хотя она и возникает с периодичностью и может быть спровоцирована, все же в семидесяти случаях из ста о причинах приходится только догадываться.
Также красные волдыри, покраснения, отеки тела, зуд кожи, ухудшение самочувствия, утомляемость, повышенная температура, слабость, озноб, головная боль, недомогание – это все симптомы крапивницы. При всем этом крапивнице характерна как острая форма протекания болезни, так и хроническая. Первая отличается тем, что высыпание появляется не на всем теле, а только участками, и не захватывает слизистые. И все эти неудобства в виде волдырей и зуда исчезают в течение суток бесследно. Вторая способна мучить от нескольких недель до месяцев. Хотя она и возникает с периодичностью и может быть спровоцирована, все же в семидесяти случаях из ста о причинах приходится только догадываться.
Когда специалист диагностирует крапивницу, он изучает информацию о заболеваниях, которым подвергался Ваш организм. И только потом проводится осмотр и назначается рентген, реакция Вассермана, а также иммунологические и аллергические методы лечения. Если вдруг у лечащего специалиста появляются подозрения, применяется дополнительная диагностика. Либо в процессе изучения Вашего случая выявляются дополнительные противопоказания в отношении продуктов питания или медикаментов. Когда диагностируют холодовую крапивницу, берут холодную пробу. Для этого пациента погружают в горячую воду. При изучении аквагенной используют водопроводную воду, меняя ее температуру. Солнечную – облучение определенной волной. Вибрационную изучают, прикладывая к предплечью вибратор на четыре минуты и анализируют восприятие организма на раздражитель.
Либо в процессе изучения Вашего случая выявляются дополнительные противопоказания в отношении продуктов питания или медикаментов. Когда диагностируют холодовую крапивницу, берут холодную пробу. Для этого пациента погружают в горячую воду. При изучении аквагенной используют водопроводную воду, меняя ее температуру. Солнечную – облучение определенной волной. Вибрационную изучают, прикладывая к предплечью вибратор на четыре минуты и анализируют восприятие организма на раздражитель.
Последствия, полученные после перенесения крапивницы:
- бессонница, в отдельных случаях невротические расстройства;
- крапивная лихорадка, артралгии, возникшие из-за соединения волдырей в период прогрессирования болезни.
Лечение крапивницы в СПб
Вероятно, на начальном этапе лечения Вам назначат антигистаминные препараты, холодные компрессы, лосьоны, которые успокаивают жжение и зуд, а также различные кремы и мази. Однако для особо тяжелых случаев существуют и серьезные медикаменты – кортикостероиды.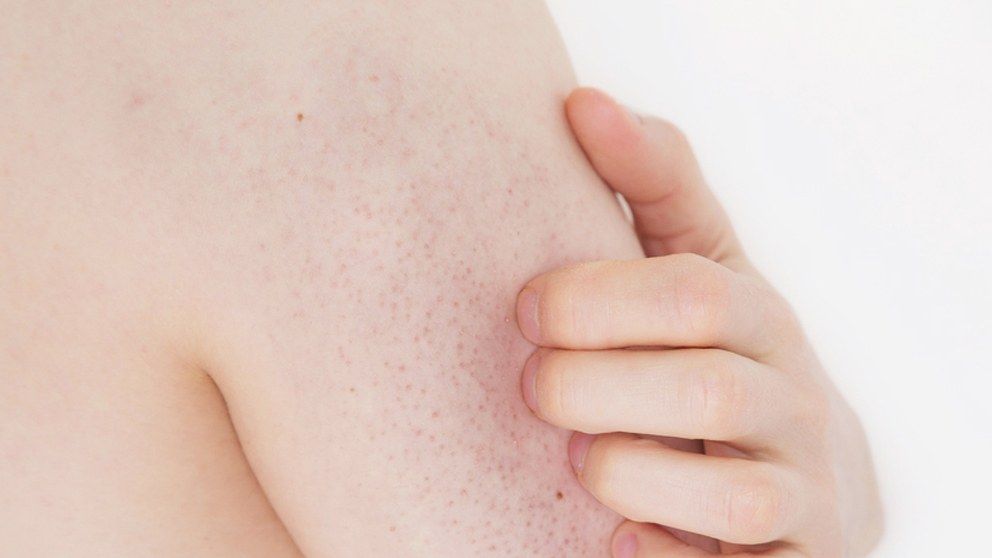 Если же доктор обнаружит сопутствующие заболевания с крапивницей, он предложит Вам комплексный подход. Если вдруг к этому времени отек распространится на большие участки кожи и успеет захватить слизистые, придется принимать экстренные меры и вводить препараты, содержащие гормоны в больших дозах, и адреналин, во избежании летального исхода. Однако есть и хорошие новости: при острой крапивнице, устранив причинный фактор, выздоровление может наступить уже через сутки, максимум через двое. Однако при тяжелых и средне тяжелых аллергических реакциях рекомендована госпитализация, так как основными причинами является затруднение дыхания.
Если же доктор обнаружит сопутствующие заболевания с крапивницей, он предложит Вам комплексный подход. Если вдруг к этому времени отек распространится на большие участки кожи и успеет захватить слизистые, придется принимать экстренные меры и вводить препараты, содержащие гормоны в больших дозах, и адреналин, во избежании летального исхода. Однако есть и хорошие новости: при острой крапивнице, устранив причинный фактор, выздоровление может наступить уже через сутки, максимум через двое. Однако при тяжелых и средне тяжелых аллергических реакциях рекомендована госпитализация, так как основными причинами является затруднение дыхания.
Специалисты нашей клиники помогут Вам избавиться от данной болезни раз и навсегда. Не стоит легкомысленно относиться к своему здоровью, и если Вы заметили у себя проявления данного заболевания, то следует немедленно обратиться к одному из наших специалистов. Клиника «БалтМед» существует уже много лет и помогает людям в Санкт-Петербурге. Наша лучшая рекомендация – это много лет безупречной практики.
Детские сыпи: какие проходят сами, какие можно вылечить дома, с какими срочно обращаться к врачу
26.01
4346
Автор: Александра Салова, педиатр
Любые изменения на коже у ребенка вызывают беспокойство у родителей и требуют осмотра врача. Есть сыпи, которые часто встречаются в детском возрасте, не представляют никакой опасности для здоровья и не требуют лечения. Но есть и такие, при которых нужно вызвать скорую помощь и отвезти ребенка в больницу. Рассказываем о самых распространенных и безопасных, а также редких, но опасных высыпаниях на коже.
Неопасные у новорожденных и грудничков
В первые дни на коже у части детей появляются яркие красные пятна — токсическая эритема. Они исчезают к концу первой недели жизни без лечения. Это вариант нормы.
Второе состояние, которое встречается у малышей — акне новорожденных. Эта сыпь выглядит как акне в подростковом периоде и у взрослых в виде прыщей на лице, иногда груди и спине. Акне возникает к концу первого месяца жизни и сохраняется до нескольких недель или месяцев. Это состояние также вариант нормы и не требует медикаментозного лечения. При кормлении ребенка грудным молоком — диета маме не нужна.Новорожденных не переводят на смесь, рекомендуется только ежедневный уход за кожей.
Акне возникает к концу первого месяца жизни и сохраняется до нескольких недель или месяцев. Это состояние также вариант нормы и не требует медикаментозного лечения. При кормлении ребенка грудным молоком — диета маме не нужна.Новорожденных не переводят на смесь, рекомендуется только ежедневный уход за кожей.
“Часто младенческое акне лечить не нужно. Ребенку сыпь не мешает и с возрастом проходит сама по себе, — говорит педиатр, неонатолог, инфекционист GMS Clinic Эмилия Гаврилова, — только в тяжелых случаях понадобится лечение: нанесение крема с бензоилпероксидом и эритромицином, или даже прием антибиотика и изотретионина внутрь.”
Третье распространенное состояние в этом возрасте — милиа. Это мелкие белые прыщи на лице, которых много у крыльев носа. Это тоже вариант нормы. Сыпь проходит самостоятельно без лечения, в редких случаях сохраняется до 18 лет. В случае, если эти высыпания доставляют эстетический дискомфорт после 18 лет, их можно удалить у косметолога или дерматолога.
Лечат дома: инфекционные
Ветряная оспа (ветрянка) — болезнь, при которой на теле появляются пузырьки с прозрачной, иногда мутной жидкостью внутри. Первые пузырьки появляются на голове по линии роста волос, а далее распространяются по телу, могут также появляться во рту, на половых органах, на волосистой части головы. Особенность этой сыпи является подсыпание новых элементов в течение нескольких дней. К 3 — 4 дню с момента появления первого пузырька на коже обнаруживаются и пузырьки, и пятна, и корочки.
Если появилась похожая сыпь, то ребенка надо отвести к врачу — только он поставит диагноз и назначит правильное лечение. Обычно это цинкосодержащие растворы или спреи, раствор каламина для подсушивания элементов и снятия зуда. Они окрашивают кожу в белый цвет, однако легко смываются водой, снимают зуд, охлаждают кожу и снимают воспаление. Раствор бриллиантового зеленого и другие анилиновые красители не рекомендуются к использованию. Врачи советуют мыть ребенка, чтобы не присоединилась бактериальная инфекция.
“При ветряной оспе нужен уход за кожей, — говорит педиатр, инфекционист, ревматолог детской клиники “Фэнтези” Рузанна Аванесян, — важно принимать ежедневно душ, чтобы избежать вторичного инфицирования элементов сыпи. При этом кожу желательно аккуратно промакивать полотенцем, а не вытирать, чтобы не содрать пузырьки. Врачи не рекомендуют спиртосодержащие растворы, например зеленку, так как это благоприятствует образованию рубцов на коже.“
Коксаки вирус (энтеровирусная инфекция, синдром “рот-рука-нога”) — характеризуется появлением пузырьков с жидкостью внутри, однако элементы плотные и чаще образуются вокруг рта, во рту, на ладонях, стопах, реже на других участках тела и не встречаются на волосистой части головы. Сыпь зудит и болезненная. В лечении используют раствор каламина и уход за кожей.
При скарлатине на теле появляются мелкие, слегка выступающие над поверхностью тела, точки на розовом фоне, которые сгущаются в естественных складках. Когда температура тела поднимается выше 38, появляются боли в горле, налеты на миндалинах и бледнеет носогубный треугольник, на языке в первые дни болезни появляется белый налет, а далее язык очищается и становится малиновым — диагноз очевиден. В лечении необходим антибиотик сроком на 10 дней.
Когда температура тела поднимается выше 38, появляются боли в горле, налеты на миндалинах и бледнеет носогубный треугольник, на языке в первые дни болезни появляется белый налет, а далее язык очищается и становится малиновым — диагноз очевиден. В лечении необходим антибиотик сроком на 10 дней.
Детская розеола (внезапная экзантема, трехдневная лихорадка) отличается от других болезней наличием красных пятен на груди, животе и остальных участках тела. Сначала у ребенка поднимается температура до 39 — 40 градусов без видимых причин. При этом сохраняется активность и бодрость, присутствует аппетит. К концу 3 — 5 суток лихорадки — температура тела снижается до нормальных цифр и высыпает сыпь. Болезнь возникает у детей с 6 месяцев до 4 лет, реже в старшем возрасте. При появлении такого рода сыпи лечение не требуется. Самопроизвольно высыпания исчезают через трое суток.
Инфекционный мононуклеоз характеризуется красными пятнами на туловище, конечностях, реже на лице, которые сопровождаются зудом. Сыпь возникает в 90% случаев при приеме антибиотиков, которые не показаны при этой болезни, если нет бактериальных осложнений. У 5% детей сыпь возникает без приема антибиотиков. Антигистаминные препараты не назначают, сыпь не представляет опасности и проходит самостоятельно.
Сыпь возникает в 90% случаев при приеме антибиотиков, которые не показаны при этой болезни, если нет бактериальных осложнений. У 5% детей сыпь возникает без приема антибиотиков. Антигистаминные препараты не назначают, сыпь не представляет опасности и проходит самостоятельно.
Эритема Чамера (парвовирусная инфекция В19) — “кружевная сыпь” на руках и ногах, сохраняется до 2-4 недель. При этом становится в течение дня то бледнее, то ярче. Щеки краснеют в первые сутки болезни, однако эта краснота быстро исчезает. Этот симптом носит название “симптом нашлепанных щек или пощечины”. Сыпь не требует лечения.
“Сыпь при парвовирусной инфекции ничем не опасна для детей, — добавляет Эмилия Гаврилова. — Если щеки неприятно горят, прикладывают холод, который предварительно оборачивают в полотенце. Сама парвовирусная инфекция чаще протекает легко. Редко возникают осложнения, которые невозможно предупредить.”
Неспецифическая экзантема сопровождается различного вида сыпью на теле после выздоровления от ОРВИ. Также не требует лечения и исчезает самостоятельно. Для определения неспецифической экзантемы сначала исключаются другие возможные болезни, которые сопровождаются сыпью.
Также не требует лечения и исчезает самостоятельно. Для определения неспецифической экзантемы сначала исключаются другие возможные болезни, которые сопровождаются сыпью.
Лечат дома: неинфекционные
При атопическом дерматите у детей появляется сухость, зуд и следы расчесов. Если кожу не увлажнять ежедневно, то возникают пятна, ранки и корки. Часто проявления атопического дерматита обнаруживаются на щеках, ягодицах, под коленками, в локтевых сгибах. Диеты в таком случае малоэффективны, нужен правильный уход за кожей в виде обработки эмолентами и другими лекарственными средствами после назначения врачом.
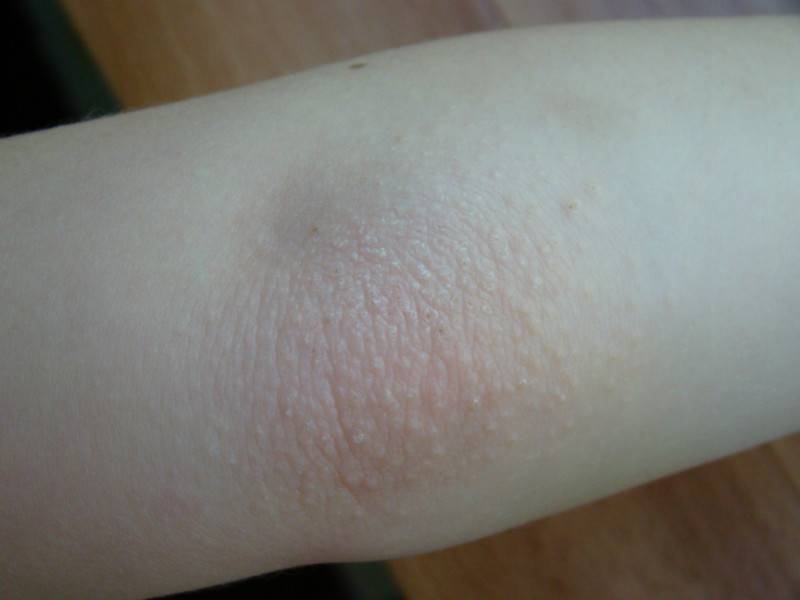
Крапивница — волдыри как при ожоге крапивой, которые быстро проходят и не оставляют следов. Лечат антигистаминными препаратами.
Фолликулярный гиперкератоз внешне напоминает “гусиную кожу”, и представляет собой мелкие ярко-красные узелки в области локтей, коленей, ягодиц, внешней поверхности бедер, иногда на лице. На ощупь кожа суховатая, шероховатая и грубая. Не опасна для здоровья, однако приносит эстетический дискомфорт. В ряде случаев уменьшается с течением времени. В лечении — мази и лосьоны, которые содержат мочевину.
Не опасна для здоровья, однако приносит эстетический дискомфорт. В ряде случаев уменьшается с течением времени. В лечении — мази и лосьоны, которые содержат мочевину.
Cрочно врача
При мультисистемном воспалительном синдроме при коронавирусной инфекции и болезни Кавасаки появляется сыпь на ногах, руках, животе и других участках тела. Она часто выглядит как пятна при обморожениях. В случае если у ребенка возникает сыпь и нескольких других симптомов таких как температура тела выше 38, которая сохраняется дольше 10 дней, покраснение глаз, сухость губ, яркий “малиновый” язык, увеличение лимфатических узлов и иногда диарея — повод срочно обратиться к врачу.
Менингококковая инфекция — звездчатая сыпь, чаще начинается с конечностей, не исчезает при надавливании, сливается и увеличивается в размерах. Важно помнить, что при этой инфекции ребенок крайне вялый, сонный и бледный. Повод срочно показаться врачу. Важна каждая минута.
“Для сыпи при менингококкцемии характерен симптом стакана, — добавляет Рузанна Аванесян, — при надавливании стеклянным предметом на элемент сыпи он не исчезает. Это признак серьезных жизнеугрожающих состояний. Такая сыпь настораживает. Сыпь распространяется по телу, поэтому при осмотре важно не забывать о коже, которая скрыта под носками и трусами. К счастью, болезнь профилактируют при помощи вакцинации. В России зарегистрирована вакцина Менактра для профилактики менингококковой инфекции.”
Это признак серьезных жизнеугрожающих состояний. Такая сыпь настораживает. Сыпь распространяется по телу, поэтому при осмотре важно не забывать о коже, которая скрыта под носками и трусами. К счастью, болезнь профилактируют при помощи вакцинации. В России зарегистрирована вакцина Менактра для профилактики менингококковой инфекции.”
Васкулит, сепсис, лейкоз — сыпь по типу кровоизлияний, синяков, не исчезает при надавливании. При похожей сыпи нужно срочно показать ребенка врачу.
Важно запомнить
- При появлении сыпи у ребенка важно обратиться к врачу для выявления причины и назначения адекватного лечения
- Токсическая эритема, милии, акне новорожденных не требуют диеты, лечения, и перевода ребенка на смесь
- Высыпания при ветрянке, скарлатине, инфекционном мононуклеозе, энтеровирусной инфекции часто лечат дома под контролем врача
- Сыпь при эритеме Чамера, детской розеоле, неспецифической экзантеме лечить не нужно, проходит самостоятельно
- При атопическом дерматите и фолликулярном гиперкератозе важно правильно ухаживать за кожей
- В случае если у ребенка на коже появились синячки, кровоизлияния или звездчатая сыпь — срочно обратиться к врачу.
Подпишитесь на рассылку новых статей и полезных материалов
Вы успешно подписаны!
Вы уже подписаны!
Крапивница, которая приходит и уходит ежедневно: причины и лечение
Крапивница – это зудящие выступающие бугорки на коже. У некоторых людей возникает вспышка крапивницы, которая проходит сама по себе. Однако если у человека крапивница приходит и уходит ежедневно, у него может быть хроническая крапивница.
Врачи диагностируют хроническую крапивницу у людей, которые страдают от нее не менее 6 недель. Каждый улей обычно существует в течение 24 часов, прежде чем исчезнуть. Обычно у этого состояния нет идентифицируемой причины, но иногда она есть.
У некоторых людей хроническая крапивница возникает из-за основного заболевания. Поэтому людям важно поговорить с врачом о повторяющихся крапивницах.
Продолжайте читать, чтобы узнать больше о симптомах, причинах, диагностике и лечении ежедневно возникающей и исчезающей крапивницы.
Хроническая крапивница — это состояние, при котором крапивница постоянно возвращается. Каждая длится менее 24 часов, и по мере исчезновения старых крапивниц появляются новые.
В отличие от острой крапивницы, которая возникает внезапно и быстро исчезает, хроническая крапивница может возникать почти ежедневно в течение 6 недель и более. В некоторых случаях симптомы могут мешать повседневной деятельности и нарушать сон.
Хроническая крапивница выглядит идентично острой крапивнице. Единственная разница в том, что симптомы приходят и уходят, а не вспыхивают, а затем проходят.
Крапивница — это зудящие выпуклые рубцы на коже, которые могут быть красными или того же цвета, что и кожа человека. Они становятся белыми, когда на них надавливает человек. Крапивница может развиваться на любом участке тела, перемещаться и менять форму. Они также могут появляться и исчезать внезапно.
Крапивница обычно не повреждает кожу, но может вызвать кровотечение, если человек поцарапает ее.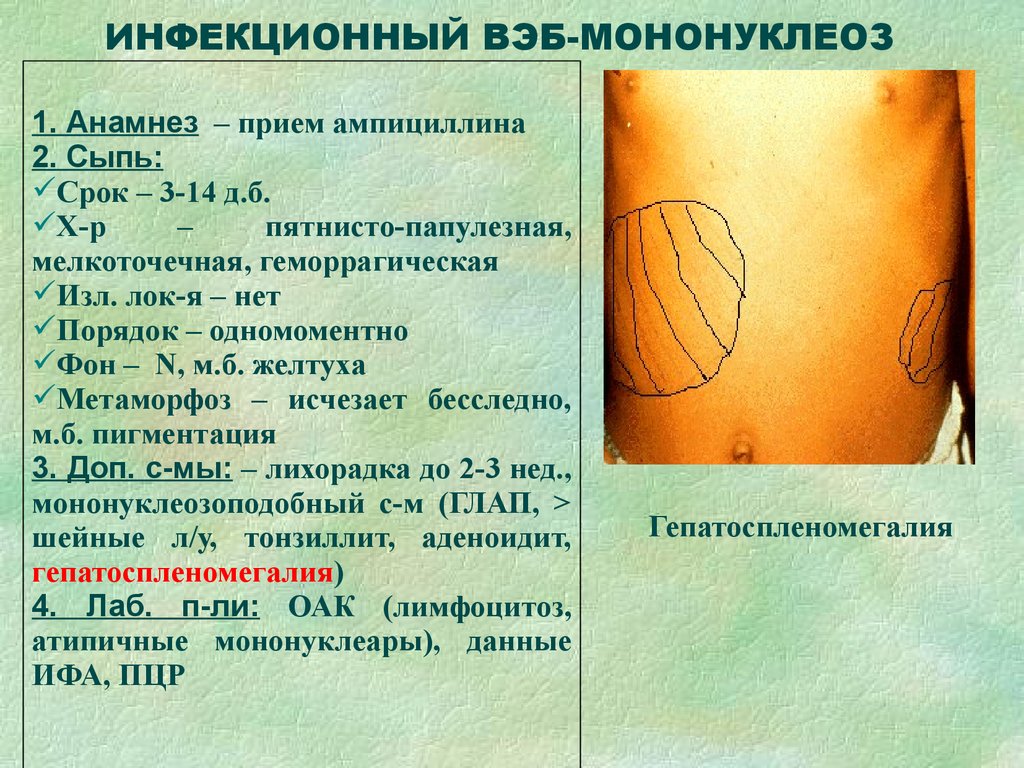
Может быть несколько причин хронической крапивницы, но в большинстве случаев триггер неизвестен.
Хроническая идиопатическая крапивница
Медицинское название хронической крапивницы, не имеющей четкого триггера, — хроническая идиопатическая крапивница.
По данным Американского остеопатического колледжа дерматологии (AOCD), иммунная система гиперактивна примерно у половины людей с хронической идиопатической крапивницей. Врачи считают эти случаи аутоиммунными, так как они происходят из-за того, что иммунная система атакует здоровые ткани.
Однако в исследовательской статье 2021 года отмечается, что некоторые бактерии, вирусы или паразиты также связаны со случаями хронической крапивницы. Исследователи не доказали, что эти организмы вызывают крапивницу, но они могут запускать иммунную систему, что может привести к крапивнице как части ее реакции на инфекцию.
Бактериальные инфекции, связанные с хронической крапивницей, включают:
- стрептококки
- стафилококки
- Yersinia
- Helicobacter pylori
- Mycoplasma pneumoniae
Viral infections associated with the condition include:
- norovirus
- hepatitis viruses
- parvovirus B19
Parasitic infections associated with chronic hives include:
- Entamoeba spp .

- Giardia lamblia
- Anisakis simplex
Аутоиммунные заболевания
Некоторые случаи хронической крапивницы могут быть следствием основного аутоиммунного заболевания. Исследования показали, что 9,8% людей с хронической крапивницей также имеют аутоиммунный гипотиреоз. Другие состояния, связанные с хроническими ушами, включают в себя:
- Lupus
- Целиакия
- Ревматоидный артрит
- Синдром Sjogren
- Диабет 1 тип 10034
Физический стимул. Это известно как физическая крапивница. Наиболее распространенным триггером является сильное царапание или растирание кожи.
Другие физические триггеры могут включать в себя:
- Упражнения
- Холодные температуры
- Горячие температуры
- Солнечный свет
- Вибрация
- давление
Аллергии
9003 AS также с ACCUTER INERENGER. Однако, в отличие от острой крапивницы, это редкая причина хронической крапивницы.
Некоторые распространенные аллергены, которые могут вызывать крапивницу, включают:
- некоторые продукты
- пищевые добавки и консерванты
- латекс
- лекарства
Реакции на лекарства могут возникнуть в любое время после того, как кто-то начнет их принимать. Некоторые общие триггеры включают:
- нестероидные противовоспалительные препараты (НПВП), такие как аспирин
- бета-лактамные антибиотики
- ванкомицин
- опиаты
Диагностика хронической крапивницы может начинаться с консультации терапевта, аллерголога или дерматолог. Они осмотрят крапивницу и зададут человеку вопросы, чтобы исключить распространенные причины, такие как реакция на лекарства.
В зависимости от обстоятельств врач может назначить диагностические тесты. Это может включать тестирование на аллергию или анализы крови для выявления маркеров воспаления или целиакии.
Если крапивница не всегда очевидна, человеку может помочь сделать фотографии, чтобы показать их врачу на приеме. Также может помочь ведение дневника о появлении крапивницы и любых возможных способствующих факторах. Люди могут отслеживать:
Также может помочь ведение дневника о появлении крапивницы и любых возможных способствующих факторах. Люди могут отслеживать:
- пищу, которую они едят
- лекарства, которые они принимают
- воздействие физических раздражителей, таких как солнце, трение или давление на кожу
В случаях, когда нет ясной причины, лечение направлено на борьбу с крапивницей. В обзорной статье 2021 года перечислены следующие варианты лечения:
- H2-антигистаминные препараты второго поколения : это лечение первой линии при хронической крапивнице, которое включает такие препараты, как цетиризин и лоратадин. Рутинное использование антигистаминных препаратов первого поколения h2, таких как дифенгидрамин (Бенадрил), не рекомендуется врачами из-за побочных эффектов.
- Омализумаб (Ксолар) : Если человек не реагирует на лечение первой линии, практикующие врачи могут добавить этот препарат для лечения второй линии. Это моноклональные антитела, которые блокируют действие веществ в организме, вызывающих крапивницу.

- Циклоспорин (Gengraf) : Врачи могут прописать его, если пациенту не помогает комбинация h2-антигистаминного препарата и омализумаба.
- Кортикостероиды : Краткосрочное использование этих противовоспалительных препаратов может быть вариантом для облегчения обострений хронической крапивницы.
В тех случаях, когда крапивница имеет известный триггер, избегание триггера является еще одной важной частью лечения.
Хроническая крапивница может исчезнуть. Проспективное когортное исследование показало, что у 35% участников с хронической крапивницей не было никаких симптомов через 1 год, а еще у 29% в течение этого времени симптомы уменьшились.
Среди лиц с идиопатической хронической крапивницей 48% достигли ремиссии в течение 3 лет. Однако только у 16% пациентов с физической крапивницей наступила ремиссия в течение 3 лет.
Если у человека наблюдаются обострения крапивницы в течение 6 недель или дольше, Американская ассоциация ассоциации дерматологов рекомендует посетить сертифицированного аллерголога, дерматолога или лечащего врача.
Если у кого-то возникла сильная крапивница во рту или дыхательных путях, которая влияет на дыхание, позвоните по телефону 911 или по номеру ближайшего отделения неотложной помощи. Это может быть признаком тяжелой аллергической реакции или анафилаксии, которая может затруднить дыхание.
Симптомы анафилаксии включают:
- Быстрое или неглубокое дыхание
- А быстрое сердцебиение
- Хитровая
- Светлосение
- Кожа липкой
- Тревога или путаница
- Потеря сознания
. Дважих. для хронической крапивницы. Большинство случаев не имеют идентифицируемой причины, но у некоторых людей это связано с инфекцией, аутоиммунным заболеванием, аллергией или физической причиной.
Физическая крапивница может возникнуть из-за физических упражнений, вибрации или воздействия высоких или низких температур. Однако чаще встречается хроническая идиопатическая крапивница.
Врачи лечат это состояние лекарствами, контролирующими симптомы. Имеющиеся данные показывают, что через 1 год у значительной части людей с хронической крапивницей наступает ремиссия или уменьшение симптомов.
Имеющиеся данные показывают, что через 1 год у значительной части людей с хронической крапивницей наступает ремиссия или уменьшение симптомов.
Вопросы и ответы клиники Майо: хроническая крапивница приходит и уходит без четкой закономерности
By
Лиза Торборг
УВАЖАЕМАЯ КЛИНИКА МЭЙО: Сегодня утром я проснулась с зудящими красными рубцами, покрывающими мои руки и ноги. Они появлялись время от времени в течение последних нескольких месяцев, и теперь они кажутся хуже, чем обычно. Что может быть причиной этого? Как это лечится?
ОТВЕТ: У вас может быть хроническая крапивница. Крапивница (крапивница) представляет собой приподнятые красные или белые зудящие пятна на коже. Внезапное появление крапивницы (острая крапивница) обычно имеет идентифицируемую причину или спусковой механизм, например укусы или укусы насекомых, лекарства, определенные продукты питания, аллергены или инфекции. Острая крапивница проходит в течение нескольких недель и обычно эффективно лечится антигистаминными препаратами.
Острая крапивница проходит в течение нескольких недель и обычно эффективно лечится антигистаминными препаратами.
Хроническая крапивница отличается тем, что сохраняется более шести недель. Кажется, что крапивница приходит и уходит без четкой закономерности — исчезает в течение дня или двух, а затем снова появляется в другом месте через несколько дней.
Хроническая крапивница может развиться у любого человека, но чаще она встречается у женщин среднего возраста. Хроническая крапивница может продолжаться месяцами и даже годами. Они могут мешать сну, работе и другим видам деятельности. Зуд может быть сильным и может сопровождаться болезненным отеком. Признаки и симптомы, как правило, обостряются при жаре, физической нагрузке или стрессе.
Одним из самых больших источников разочарования при хронической крапивнице является вопрос о том, что ее вызывает. Правда в том, что это трудно узнать. До 90 процентов случаев остаются невыясненными — в качестве причины нельзя указать ни один внешний фактор или сопутствующее заболевание.
Люди с хронической крапивницей часто обеспокоены тем, что крапивница может быть признаком серьезной проблемы. Хотя хроническая крапивница может быть связана с основным заболеванием, таким как инфекция, аутоиммунное заболевание или некоторые виды рака, это происходит довольно редко.
Внезапное появление крапивницы может быть частью серьезной аллергической реакции (анафилаксии). Признаки и симптомы могут также включать отек языка или горла, проблемы с дыханием и рвоту. И хотя анафилаксия требует неотложной помощи, хроническая крапивница не подвергает вас внезапному риску.
Чтобы поставить точный диагноз, врач должен осмотреть вашу крапивницу. Это может означать посещение врача при появлении крапивницы. Ваш врач также захочет узнать, как часто они появляются, как долго они длятся, есть ли у вас болезненный отек и есть ли у вас какие-либо другие признаки и симптомы, такие как лихорадка, непреднамеренная потеря веса, чувствительность к холоду или теплу или боль. в брюшной полости, костях или суставах. Если ваш медицинский осмотр и история болезни предполагают, что крапивница может быть вызвана какой-то основной проблемой, врач может порекомендовать дополнительные анализы, такие как анализы крови или кожные пробы.
Если ваш медицинский осмотр и история болезни предполагают, что крапивница может быть вызвана какой-то основной проблемой, врач может порекомендовать дополнительные анализы, такие как анализы крови или кожные пробы.
Если картина ваших симптомов соответствует хронической крапивнице, ваш врач захочет узнать, начали ли вы принимать какие-либо новые лекарства, путешествовали ли вы в последнее время, были ли какие-либо инфекции или другие заболевания, которые могут способствовать возникновению крапивницы.
При условии, что крапивница не осложнена какими-либо дополнительными признаками и симптомами и не может быть объяснена какими-либо недавними изменениями в вашей жизни, врач может порекомендовать ежедневно начинать лечение безрецептурным антигистаминным средством, не вызывающим сонливости. Общие примеры включают лоратадин (Кларитин, Алаверт), фексофенадин (Аллегра) или цетиризин (Зиртек). Если это не работает для вас, обязательно сообщите об этом своему врачу. Он или она может увеличить вашу дозу или попробовать другой вид антигистаминного препарата. Лекарства, такие как кортикостероиды или блокаторы гистамина (h3), также возможны. Если антигистаминные препараты не справляются с крапивницей, врач может назначить лечение омализумабом (Ксолар), инъекционным препаратом, который обычно вводят один раз в месяц. В большинстве случаев можно найти эффективное лечение.
Лекарства, такие как кортикостероиды или блокаторы гистамина (h3), также возможны. Если антигистаминные препараты не справляются с крапивницей, врач может назначить лечение омализумабом (Ксолар), инъекционным препаратом, который обычно вводят один раз в месяц. В большинстве случаев можно найти эффективное лечение.
Имеющиеся данные свидетельствуют о том, что определенные факторы, такие как жара, тесная одежда и нестероидные противовоспалительные препараты (НПВП), могут усугубить хроническую крапивницу. Старайтесь сохранять прохладу, избегайте горячего душа и носите свободную удобную одежду. Если вы регулярно принимаете НПВП для облегчения боли, поговорите со своим врачом о переходе на другую форму обезболивающего средства, по крайней мере, пока у вас сохраняется крапивница.
Люди часто задаются вопросом, может ли что-то в их рационе вызывать их крапивницу. Существует очень мало доказательств того, что определенные продукты или пищевые добавки вызывают хроническую крапивницу.

