Почему на коже появляются синие пятна. Какие заболевания могут вызывать посинение кожи. Когда синие пятна являются поводом для обращения к врачу. Как диагностируют и лечат синие пятна на теле.
Причины появления синих пятен на коже
Синие пятна на коже могут возникать по различным причинам. Основные из них:
- Травмы и ушибы
- Нарушения кровообращения
- Недостаток кислорода в крови
- Заболевания сердца и сосудов
- Болезни крови
- Врожденные особенности пигментации
Рассмотрим подробнее наиболее распространенные причины синих пятен на теле.
Травматические повреждения
Самая частая причина локального посинения кожи — травмы и ушибы. При ударе происходит повреждение мелких сосудов, кровь изливается под кожу, образуя синяк. Такие синие пятна обычно безопасны и проходят самостоятельно через 1-2 недели.
Нарушения кровообращения
При плохом кровотоке в конечностях кожа может приобретать синюшный оттенок. Это характерно для:
- Варикозного расширения вен
- Тромбофлебита
- Облитерирующего атеросклероза сосудов
- Болезни Рейно
Синюшность в этих случаях обычно появляется на ногах, руках или пальцах.

Недостаток кислорода в крови
Синий цвет кожи может быть признаком недостаточного насыщения крови кислородом. Это наблюдается при:
- Пневмонии
- Обструктивных заболеваниях легких
- Отеке легких
- Тромбоэмболии легочной артерии
При этом синюшность часто сочетается с одышкой и другими симптомами дыхательной недостаточности.
Заболевания сердца
Различные патологии сердца могут приводить к нарушению кровообращения и цианозу кожи:
- Врожденные пороки сердца
- Сердечная недостаточность
- Инфаркт миокарда
- Перикардит
При сердечных заболеваниях синюшность часто сопровождается одышкой, отеками, болью в груди.
Болезни крови
Синие пятна на коже могут появляться при некоторых заболеваниях крови:
- Анемии
- Полицитемии
- Метгемоглобинемии
- Гемоглобинопатиях
В этих случаях нарушается способность гемоглобина переносить кислород, что приводит к цианозу.
Врожденные особенности
У некоторых людей синие пятна на коже могут быть врожденными особенностями:
- Монгольские пятна
- Невус Ота
- Гемангиомы
Такие образования обычно безопасны и не требуют лечения.

Типы синих пятен на коже
В зависимости от причины и механизма возникновения выделяют несколько типов синих пятен на коже:
Центральный цианоз
Характеризуется синюшностью всего тела, включая слизистые оболочки. Возникает из-за недостатка кислорода в крови или аномалий гемоглобина. Наблюдается при тяжелых заболеваниях сердца и легких.
Периферический цианоз
Проявляется посинением конечностей из-за нарушения кровотока или травмы. Часто возникает при переохлаждении, спазме сосудов, тромбозах.
Смешанный цианоз
Сочетание центрального и периферического цианоза. Наблюдается при комбинации патологий сердечно-сосудистой и дыхательной систем.
Акроцианоз
Синюшность кистей и стоп, возникающая на холоде. Обычно проходит при согревании. Может быть как нормой, так и симптомом некоторых заболеваний.
Когда синие пятна являются поводом для обращения к врачу?
В большинстве случаев появление синих пятен на коже требует консультации врача. Особенно важно обратиться за медицинской помощью при следующих симптомах:
- Внезапное появление синих пятен без явных причин
- Распространенный цианоз кожи и слизистых
- Сочетание синюшности с одышкой, болью в груди
- Синие пятна, сопровождающиеся лихорадкой, слабостью
- Увеличение размеров или количества синих пятен
Эти симптомы могут указывать на серьезные заболевания, требующие срочной диагностики и лечения.
Диагностика причин синих пятен
Для выявления причины появления синих пятен врач проводит комплексное обследование:
Сбор анамнеза и осмотр
Врач расспрашивает пациента о характере и времени появления пятен, сопутствующих симптомах. Проводит тщательный осмотр кожных покровов.
Лабораторные исследования
Назначаются анализы крови:
- Общий анализ крови
- Биохимический анализ
- Коагулограмма
- Анализ газового состава крови
Инструментальная диагностика
- ЭКГ
- УЗИ сосудов
- Рентгенография органов грудной клетки
- Эхокардиография
- КТ или МРТ
Консультации специалистов
В зависимости от предполагаемой причины могут понадобиться консультации кардиолога, пульмонолога, гематолога и других специалистов.

Лечение синих пятен на коже
Методы лечения синих пятен зависят от их причины:
Лечение основного заболевания
Если синие пятна вызваны патологией внутренних органов, проводится терапия основного заболевания:
- Антибиотики при пневмонии
- Бронхолитики при бронхиальной астме
- Антикоагулянты при тромбозах
- Препараты для лечения сердечной недостаточности
Улучшение кровообращения
При нарушениях микроциркуляции назначают:
- Сосудорасширяющие средства
- Антиагреганты
- Венотоники
Оксигенотерапия
При недостатке кислорода в крови проводят кислородную терапию через маску или назальные канюли.
Хирургическое лечение
В некоторых случаях может потребоваться операция:
- Удаление гемангиом
- Коррекция пороков сердца
- Стентирование сосудов
Местное лечение
При травматических синяках помогут:
- Холодные компрессы
- Мази с гепарином и троксерутином
- Гели с арникой
Профилактика появления синих пятен
Для предотвращения возникновения синих пятен на коже рекомендуется:
- Вести здоровый образ жизни
- Регулярно проходить медосмотры
- Своевременно лечить заболевания сердца и сосудов
- Избегать травм и ушибов
- Защищать кожу от переохлаждения
- Отказаться от курения
- Контролировать артериальное давление
При появлении синих пятен неясного происхождения важно своевременно обратиться к врачу. Правильная диагностика причины и адекватное лечение помогут избежать серьезных осложнений.
Монгольское пятно. Что такое Монгольское пятно?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Монгольское пятно — присутствующий с рождения участок серо-синей пигментации кожи, имеющий округлую или неправильную форму. Чаще всего пигментация располагается в пояснично-крестцовой области. Данное образование является одной из форм врожденных пигментных невусов. В диагностике монгольского пятна важное значение имеет его дифференцировка с меланомоопасными новобразованиями. Как правило, пигментация постепенно исчезает в течение первых 4-5 лет жизни. Лечение не требуется.
- Причины возникновения монгольского пятна
- Проявления монгольского пятна
- Диагностика монгольского пятна
- Цены на лечение
Общие сведения
Монгольское пятно получило свое название из-за того, что с ним рождается 90% детей, принадлежащих к монголоидной расе: китайцы, корейцы, вьетнамцы, японцы, а также индонезийцы, индейцы, эскимосы и айны. Монгольское пятно часто встречается у новорожденных негроидной расы и лишь у 1% европеоидов. Благодаря своей локализации в области крестца пятно еще называют «сакральное пятно».
Монгольское пятно часто встречается у новорожденных негроидной расы и лишь у 1% европеоидов. Благодаря своей локализации в области крестца пятно еще называют «сакральное пятно».
Монгольское пятно
Причины возникновения монгольского пятна
Как известно, кожа состоит из 2 слоев: поверхностного — эпидермиса и более глубокого — дермы. Клетки, вырабатывающие пигмент меланин, обуславливающий цвет кожи, находятся в эпидермисе и носят название меланоциты. У лиц европеоидной расы образование меланина происходит в основном под воздействием ультрафиолетовых лучей, в результате чего получается загар. У людей других рас выработка меланина происходит постоянно, придавая коже определенный цвет. Причем цвет кожного покрова зависит не от количества меланоцитов, а от их функциональной активности.
В процессе эмбрионального развития у плода происходит миграция меланоцитов в эпидермис из эктодермы. Современная дерматология считает, что образование монгольского пятна связано с не полным завершением этого процесса, когда часть меланоцитов остается в более глубоком слое кожи — дерме.
Проявления монгольского пятна
Монгольское пятно является врожденным невусом. Его цвет может быть серо-голубым, синюшним, реже — синевато-коричневым. Характерна равномерность окрашивания по всей поверхности пятна. Пигментация может иметь овальную или округлую форму, но чаще встречаются пятна неправильной формы. Размеры пятна также вариабельны, как и его форма. Оно может быть с небольшую монету и достигать более 10 см в диаметре, покрывая при этом целую часть тела новорожденного (поясницу, ягодицу или спину).
Как правило, пятно располагается в области поясницы и крестца, но может локализоваться на коже спины, задней поверхности голени, ягодиц и других участках тела. В некоторых случаях отмечается миграция пятна, т. е. его смещение от изначального положения (например, с крестца на ягодицу). Типичным является единичное монгольское пятно, но встречаются и множественные пятна различной локализации.
Первое время после рождения ребенка цвет монгольского пятна может становить более насыщенным, но затем оно уменьшается в размерах и тускнеет. Обычно пигментация полностью исчезает к 4-5 годам жизни ребенка, реже — к 7-13 годам. В отдельных случаях она сохраняется у лиц взрослого возраста. Чаще это бывает в случае множественных пятен, имеющих не характерную локализацию.
В дерматологии не было отмечено ни одного случая трансформации монгольского пятна в меланому. Поэтому наряду с папилломатозным и веррукозным невусом, внутридермальным пигментным невусом и невусом Сеттона монгольское пятно относится к меланомонеопасным невусам.
Диагностика монгольского пятна
При обнаружении у ребенка пигментного невуса желательна консультация дерматолога. Осмотр врача позволит точно установить диагноз и отдифференцировать монгольское пятно от других врожденных невусов. Особенно важно исключить наличие меланомоопасных образований (голубой невус, гигантский пигментный невус, невус Ота, пограничный пигментный невус), требующих наблюдения и лечения.
Для дифференцировки монгольского пятна с другими невусами может быть проведена дерматоскопия, сиаскопия и биопсия кожи в области пигментации. Гистологическое исследование пятна обнаруживает расположенные в нижних слоях дермы между неизмененными эластическими и коллагеновыми волокнами дендрические клетки, содержащие меланин (в норме они там отсутствуют).
При установлении точного диагноза монгольского пятна лечение не требуется.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении монгольского пятна.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.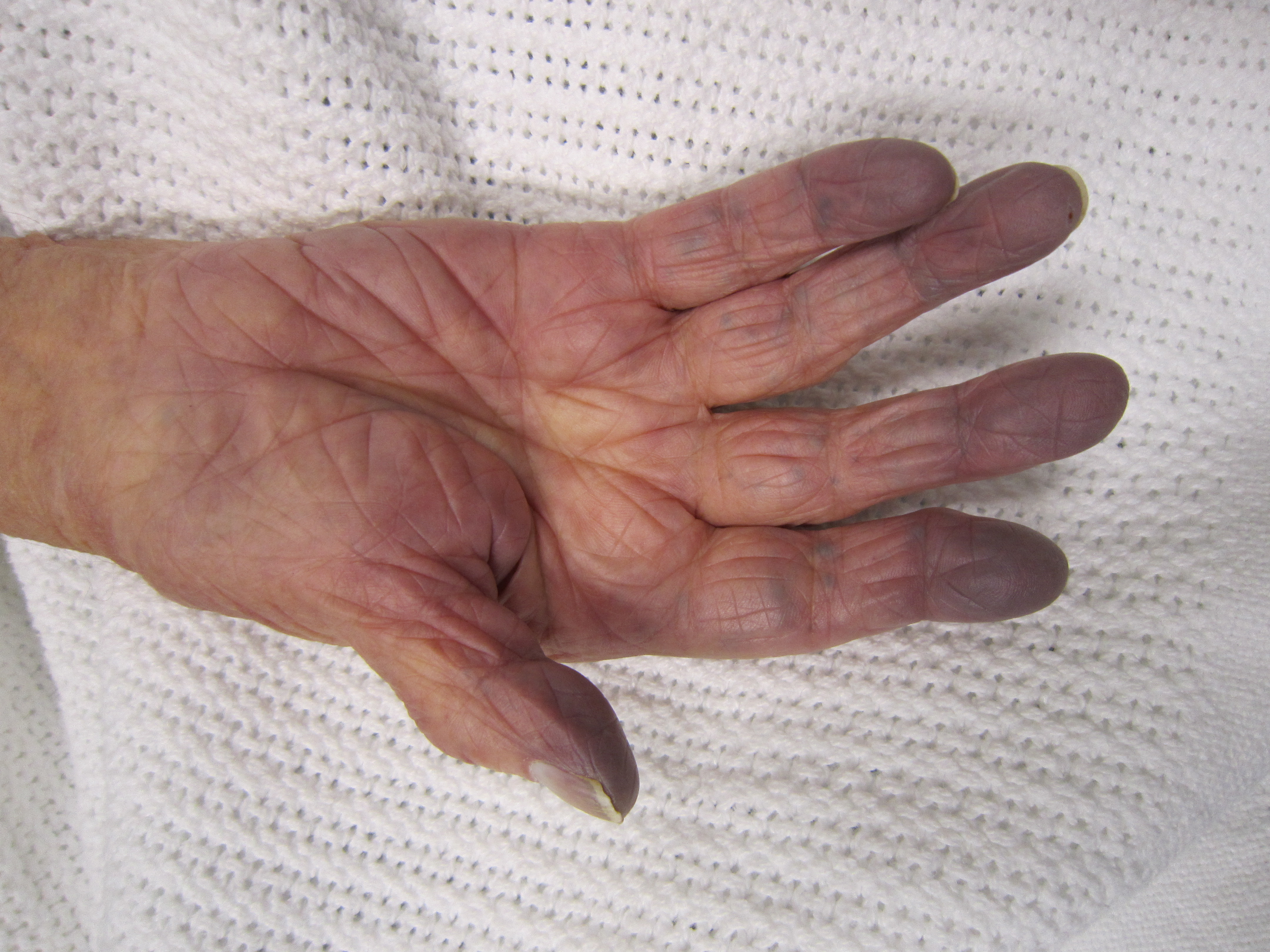
причины появления и методы лечения
Родинки, невусы и другие новообразования на коже, связанные с чрезмерным синтезом меланина, в большей степени наблюдаются на теле взрослых. Пигментные пятна у ребенка, особенно новорожденного, настораживают родителей и привлекают внимание врачей. Не все виды пигментации должны вызывать опасение, некоторые совершенно безобидны.
Особенности возникновения у детей
В большинстве случаев дети рождаются с чистой кожей без родинок, невусов и веснушек. Они могут появляться на теле малыша по мере его взросления вследствие влияния ультрафиолета и функции меланоцитов. Кроме привычного коричневого цвета пигментные пятна могут иметь и другие оттенки. В зависимости от места локализации, размера, цвета, поведения пятна способны вызывать определенные опасения, сложности со здоровьем.
Случается, когда младенец рождается на свет с пятнами синего, розового, сизого, красного или вишневого цвета. Такая патология не связана с синтезом меланина. Оттенки говорят об изменениях в состоянии сосудов кожи. Причиной возникновения образований считают проблемы развития сосудистой системы в эмбриональный период.
Оттенки говорят об изменениях в состоянии сосудов кожи. Причиной возникновения образований считают проблемы развития сосудистой системы в эмбриональный период.
Редко у детей встречаются образования бородавчатого типа, характеризующиеся серо-коричневым тоном и шелушащейся поверхностью. Белые пятна на коже, лишенные пигментации – это витилиго. Заболевание часто носит наследственный характер. Единичное светлое пятно вокруг родинки называют невусом Сеттона. Его возникновение связано с аутоиммунными процессами в эпидермисе и дерме.
Причины и диагностика
Причины образования различных видов пятен на коже ребенка не идентичны. Этиология новообразований зависит от многих факторов, которые определяют вид, цвет, размер, риск озлокачествления пигментации. Различают невусы врожденного и приобретенного типа:
Причиной появления врожденных родимых пятен коричневых оттенков считают наследственность. Изменения на коже могут вызвать преждевременные роды и другие осложнения родовой деятельности. Приобретенные пятнышки появляются вследствие влияния ультрафиолетового излучения, синтеза меланина, который скапливается в одном месте, образуя родинку. Веснушки имеют наследственный характер и дают о себе знать в возрасте от 4-5 лет. Они не требуют лечения, не представляют онкологическую опасность.
Приобретенные пятнышки появляются вследствие влияния ультрафиолетового излучения, синтеза меланина, который скапливается в одном месте, образуя родинку. Веснушки имеют наследственный характер и дают о себе знать в возрасте от 4-5 лет. Они не требуют лечения, не представляют онкологическую опасность.
Обычные родинки и невусы не представляют опасности для здоровья ребенка, но стоит время от времени осматривать тело малыша, следить за их состоянием. Если поведение пятна меняется: увеличивается размер, преображается цвет (становится неравномерным с бледными вкраплениями или темнеет до черного), размываются границы, на поверхности появляются шелушения, сыпь, трещинки и другие проявления, следует немедленно обратиться к дерматологу. Врач, произведя дерматоскопию с помощью специального увеличительного прибора, сможет определить состояние пятна. Злокачественные образования требуют удаления хирургическим методом.
Ярко-красные и вишневого цвета пятна иногда возвышаются над уровнем здоровой кожи, имеют рыхлую поверхность. Они называются гемангиомой и являются подкожным скоплением поврежденных сосудов. Метки появляются у ребенка в утробе матери вследствие проблем в развитии кровеносной системы. Иногда проявляются после рождения спустя 1-4 месяца.
Они называются гемангиомой и являются подкожным скоплением поврежденных сосудов. Метки появляются у ребенка в утробе матери вследствие проблем в развитии кровеносной системы. Иногда проявляются после рождения спустя 1-4 месяца.
Некоторые специалисты считают, что спровоцировать возникновение доброкачественной опухоли может давление матки и тазовых костей матери незадолго до родов. Возникает риск появления сосудистого образования, если женщина в период беременности перенесла вирусное заболевание или принимала некоторые препараты, влияющие на развитие систем малыша.
В случае локализации сосудистой доброкачественной опухоли в ротовой полости потребуется консультация стоматолога. Для оценки состояния новообразования, глубины прорастания, питания (кровоснабжения) проводят УЗИ и ангиографию. Иногда может потребоваться рентгенография, чтобы выявить возможную распространенность патологии на внутренние органы.
Синие пятна на коже называют монгольскими. Причина патологии объясняется залеганием меланина не в базальном, а в нижнем слое кожи. В 90% монгольские пятна светлеют спустя несколько месяцев и бесследно исчезают к 2-5 годам. Иногда они остаются на теле до подросткового возраста, реже – сохраняются на всю жизнь.
В 90% монгольские пятна светлеют спустя несколько месяцев и бесследно исчезают к 2-5 годам. Иногда они остаются на теле до подросткового возраста, реже – сохраняются на всю жизнь.
Диагностику производит дерматолог при помощи дерматоскопа. В некоторых случаях может понадобиться проведение дополнительных исследований для дифференциации сакрального пятна от других патологий, способных к перерождению в рак. Монгольская пигментация не является болезнью и не требует лечения.
Механизм образования врожденных медиальных пятен не изучен. Некоторые специалисты склонны думать, что причиной их появления является недостаток кислорода в момент родов или перепад давления при Кесаревом сечении. Размер пятнышек колеблется от маленькой точки до нескольких сантиметров. Они не требуют диагностики, лечения. Пятнышки светлеют на 2-7 месяце жизни ребенка и бесследно исчезают к 10-12 месяцам.
Белые пятна на коже говорят о витилиго, причины возникновения которого неизвестны. Их размер, форма и количество бывают разными.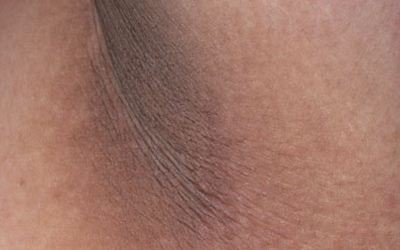 Обесцвечивание отдельных участков обусловлено дисфункцией меланоцитов, клеток, вырабатываемых меланин, следствием становится отсутствие пигмента в коже. Диагностировать болезнь доктору помогает внешний осмотр, опрос пациента, биопсия для гистологического исследования.
Обесцвечивание отдельных участков обусловлено дисфункцией меланоцитов, клеток, вырабатываемых меланин, следствием становится отсутствие пигмента в коже. Диагностировать болезнь доктору помогает внешний осмотр, опрос пациента, биопсия для гистологического исследования.
Пигментация молочных зубов встречается у половины детей населения. Появление белесых или желтоватого оттенка пятнышек не связано с меланином или сосудами. Причиной является гипоплазия зубной эмали, стоматологи связывают ее со многими факторами от плохого питания до патологий при беременности.
Особенности локализации и оттенка пятен
Некоторые виды пигментации обладают характерными особенностями и отличаются оттенком, местом локализации:
- синие монгольские или «сакральные» пятна зачастую локализуются на ягодицах, могут захватывать область спины и нижних конечностей. Реже синие метки появляются на других частях тела, лице. Исходя из наблюдений, синяя пигментация способна менять место нахождения, передвигаться по телу;
- ярко-красная гемангиома может локализоваться на любом участке тела.
:max_bytes(150000):strip_icc()/GettyImages-12706706031-754e8d6422364c57bcc52fa30f4e842f.jpg) Чаще это – лицо (нос, щека, веко глаза или лоб). Реже – шея, живот, руки, ноги, спина и ягодицы. Размер новообразования варьируется от 3-5 мм до нескольких десятков см. У девочек патология встречается в 3 раза чаще, чем у мальчиков;
Чаще это – лицо (нос, щека, веко глаза или лоб). Реже – шея, живот, руки, ноги, спина и ягодицы. Размер новообразования варьируется от 3-5 мм до нескольких десятков см. У девочек патология встречается в 3 раза чаще, чем у мальчиков; - медиальные пятнышки обладают розовым оттенком, их «любимым» местом локализации является лицо – лоб, веки, затылочная часть головы и шея;
- белые метки витилиго любят располагаться на верхних веках, в носогубном треугольнике, на ладонях, пальцах рук, коленях;
- невус Сеттона еще называют гало невусом. С греческого слово «halos» переводится как «ободок». Ему характерен светлый поясок вокруг темной родинки. Такая пигментация чаще наблюдается на верхней части туловища, руках;
- синий или голубой невус Ядассона-Тиче нередко располагается на скулах, возле глаз, на руках, реже – на туловище.
Методы лечения
| Способы лечения | Характеристика методики |
| Хирургическое удаление | Способ радикальный, но доступный и эффективный. Операция проводится под местной анестезией или общим наркозом при крупных размерах невуса. Способ используется для избавления от пигментации при перерождении ее в злокачественное образование. Операция проводится под местной анестезией или общим наркозом при крупных размерах невуса. Способ используется для избавления от пигментации при перерождении ее в злокачественное образование. |
| Лазерная терапия | Иссечение лазером – безопасный, бескровный и безболезненный способ, дающий отличный результат. Лазер действует непосредственно на родинку, не задевая близлежащих тканей. Заживление места удаления происходит быстро, на коже не остается рубцов. |
| Криотерапия | Удаление замораживанием с помощью жидкого азота используется при бородавчатых образованиях, невусах небольшого размера. |
| Электрокоагуляция | Избавление происходит токами высокой частоты, показано при небольших врожденных родинках. |
| Медикаментозное лечение | Лечение препаратами показано при гемангиомах, витилиго и некоторых других видах пигментации. |
Не всегда необходимо лечить пигментацию на теле ребенка. Родинки, не представляющие угрозу здоровью, веснушки, монгольские и медиальные пятна не нуждаются в терапии.
Родинки, не представляющие угрозу здоровью, веснушки, монгольские и медиальные пятна не нуждаются в терапии.
Профилактика появления
Предотвратить появление невуса различного вида сложно. Существует возможность не допустить перерождения родинки в меланому, которая бывает последствием частого травмирования, облучения УФ лучами, гормональной перестройки в период полового созревания. Использование солнцезащитных кремов, регулярный осмотр пигментных пятен у ребенка и своевременное обращение к врачу способно уберечь от необратимых процессов в организме.
Ссылка на основную публикацию
Типы, причины и диагностика посинения кожи
Посинение кожи (цианоз) может затронуть ваши руки, ноги или все тело. Возможные причины включают заболевания сердца, легких и кровообращения, некоторые из которых опасны для жизни.
При многих состояниях кожа может приобрести синеватый оттенок.
Например, синяки и варикозное расширение вен могут казаться синими. Плохое кровообращение или недостаточный уровень кислорода в крови также могут вызвать синеватый оттенок кожи. Это изменение цвета кожи известно как цианоз.
Плохое кровообращение или недостаточный уровень кислорода в крови также могут вызвать синеватый оттенок кожи. Это изменение цвета кожи известно как цианоз.
Цианоз может поражать любую часть тела, включая:
- пальцы рук, ног и ногти
- мочки ушей
- слизистые оболочки
- губы к окружающей среде, но это может также повлиять на взрослых. На светлой коже это более заметно.
Цианоз часто является результатом проблем с сердцем, легкими или системой кровообращения.
Чаще всего цианоз является симптомом серьезного заболевания. Читайте дальше, чтобы узнать о типах цианоза, причинах его возникновения и о том, когда следует обратиться к врачу.
Существует четыре типа цианоза:
- Центральный цианоз: При центральном цианозе организму не хватает общего количества кислорода, часто из-за аномальных белков крови или низкого содержания кислорода. Центральный цианоз может появиться по всему телу, включая слизистые оболочки.

- Периферический цианоз : При периферическом цианозе ваши конечности не получают достаточного количества кислорода или кровотока из-за низкого кровотока или травмы.
- Смешанный цианоз: Смешанный цианоз – это когда периферический и центральный цианоз возникают одновременно.
- Акроцианоз: Акроцианоз поражает ваши руки и ноги, когда вам холодно, и он должен исчезнуть после того, как вы согреетесь. Первичный акроцианоз является результатом либо генетической предрасположенности, либо неизвестной причины. Второй акроцианоз имеет различные причины, в том числе низкий уровень кислорода в крови, заболевания соединительной ткани, недоедание и некоторые наследственные состояния.
Белок гемоглобин появляется в эритроцитах и переносит кислород. Цианоз возникает, когда гемоглобин находится на низком уровне или вообще не переносит кислород.
Богатая кислородом кровь имеет темно-красный цвет и обуславливает нормальный цвет вашей кожи.
 Недостаточно насыщенная кислородом кровь голубее, и ваша кожа выглядит голубовато-фиолетовой.
Недостаточно насыщенная кислородом кровь голубее, и ваша кожа выглядит голубовато-фиолетовой.По данным Американского Красного Креста, нормальный уровень гемоглобина составляет от 12,0 до 15,5 г/дл для женщин и от 13,5 до 17,5 г/дл для мужчин. По данным StatPearls, цианоз станет видимым, когда уровень деоксигенированного гемоглобина (или гемоглобина без крови) достигнет 3,0–5,0 г/дл.
Цианоз может быстро развиться из-за острой проблемы со здоровьем или внешнего фактора. Это также может быть результатом ухудшения состояния здоровья или развиваться постепенно из-за хронического или длительного состояния здоровья.
Многие заболевания, связанные с сердцем, легкими, кровью или кровообращением, вызывают цианоз.
Причины центрального цианоза включают:
- сердечные аномалии, которые присутствуют во время рождения и заставляют кровь обходить легкие и никогда не накапливать кислород в дыхательных путях, например пневмония
- проблемы с расширением легких или травмы грудной клетки
- асфиксия
- обструкция дыхательных путей
- легочная эмболия, представляющая собой тромб в легких
- легочная гипертензия, представляющая собой высокое кровяное давление в легких
- обструктивное апноэ во сне вызывает снижение температуры тела
- передозировка некоторых лекарств
- воздействие некоторых ядов, таких как цианид
Причины периферического цианоза включают:
- все возможные причины центрального цианоза
- тяжелая анемия, то есть низкое количество эритроцитов
- сердечный приступ или сердечная недостаточность
- шок
- тяжелая высотная болезнь ваши пальцы рук или ног
Большинство причин цианоза являются серьезными и являются признаком того, что ваш организм не получает достаточного количества кислорода.
 Некоторые причины, такие как сердечный приступ, сердечная недостаточность и те, которые влияют на ваше дыхание, даже опасны для жизни.
Некоторые причины, такие как сердечный приступ, сердечная недостаточность и те, которые влияют на ваше дыхание, даже опасны для жизни.Псевдоцианоз
Термин «псевдоцианоз» используется для описания синюшности кожи, не связанной с цианозом.
Псевдоцианоз может быть побочным эффектом лекарств, таких как:
- амиодарон (Nexterone, Pacerone), который используется для лечения мерцательной аритмии
- противомалярийные препараты, такие как хлорохин и гидроксихлорохин
- тетрациклины, группа антибиотиков
Состояние метгемоглобинемия также может привести к псевдоцианозу. Метгемоглобинемия возникает, когда белки крови становятся ненормальными и не могут переносить кислород. Чаще всего это вызвано наркотиками или токсинами.
Было ли это полезно?
Обратитесь к врачу или другому медицинскому работнику, если у вас появился синеватый оттенок кожи, губ, кончиков пальцев или ногтей, который не может быть объяснен синяком и не проходит.
Обратитесь за неотложной медицинской помощью, если у вас развивается цианоз вместе с любым из следующих симптомов:
- затрудненное дыхание
- одышка
- учащенное дыхание
- боль в груди
- кашель с темной слизью
- лихорадка
- спутанность сознания
- головокружение
- крайняя усталость
Со временем цианоз становится опасным для жизни. Если не лечить, это может привести к острой или хронической дыхательной недостаточности, сердечной недостаточности и даже смерти.
Врач может диагностировать цианоз, просто взглянув на вашу кожу. Чтобы диагностировать причину вашего цианоза, врач проведет полное медицинское обследование. Они спросят вас о вашей истории болезни и о том, когда у вас появились симптомы.
Они также могут заказать один или несколько анализов, например:
- общий анализ крови
- пульсоксиметрию для измерения уровня кислорода в крови
- анализ газов артериальной крови для измерения уровня кислорода, углекислого газа
- электрокардиограмма (ЭКГ) для измерения электрической активности сердца
- эхокардиограмма, то есть УЗИ сердца
- рентгенография или компьютерная томография грудной клетки
- биопсия кожи, в редких случаях
План лечения, который рекомендует врач, будет зависеть от основной причины вашего цианоза.

Например, если у вас есть заболевание, которое влияет на ваши дыхательные пути или дыхание, вам могут назначить дополнительную оксигенотерапию. В ходе этой терапии вы будете получать кислород через маску или трубку, помещенную в нос.
При состояниях, поражающих ваше сердце или кровеносные сосуды, вам могут назначить лекарства, хирургическое вмешательство или другие методы лечения.
Если вам поставили диагноз синдрома Рейно, врач может посоветовать вам теплее одеваться и ограничить пребывание в холодных условиях. В тяжелых случаях могут быть назначены блокаторы кальциевых каналов, альфа-блокаторы или препараты для местного применения, которые помогают расширить кровеносные сосуды.
Некоторые причины цианоза трудно предотвратить. Тем не менее, подобные шаги могут помочь снизить риск развития цианоза и некоторых состояний, вызывающих его:
- Защитите свое сердце, кровеносные сосуды и дыхательную систему, избегая курения и пассивного курения, а также регулярно занимаясь физическими упражнениями.
- Планируйте регулярные осмотры у врача, чтобы следить за своим здоровьем, и сообщайте ему, если заметите какие-либо изменения в своем здоровье.
- Следуйте рекомендованному врачом плану лечения любых имеющихся у вас заболеваний, таких как диабет, болезни сердца, астма, ХОБЛ или синдром Рейно.
- Носите больше слоев и более теплую одежду в зимнее время.
- Сделайте прививку для предотвращения респираторных инфекций и серьезных заболеваний.
Типы, причины и диагностика посинения кожи
Посинение кожи (цианоз) может затронуть ваши руки, ноги или все тело. Возможные причины включают заболевания сердца, легких и кровообращения, некоторые из которых опасны для жизни.
При многих состояниях кожа может приобрести синеватый оттенок.
Например, синяки и варикозное расширение вен могут казаться синими. Плохое кровообращение или недостаточный уровень кислорода в крови также могут вызвать синеватый оттенок кожи. Это изменение цвета кожи известно как цианоз.

Цианоз может поражать любую часть тела, включая:
- пальцы рук, ног и ногти
- мочки ушей
- слизистые оболочки
- губы
Этот голубоватый оттенок чаще встречается у новорожденных, поскольку их кожа учится приспосабливаться к окружающей среде, но он также может поражать взрослых. На светлой коже это более заметно.
Цианоз часто является результатом проблем с сердцем, легкими или системой кровообращения.
Чаще всего цианоз является симптомом серьезного заболевания. Читайте дальше, чтобы узнать о типах цианоза, причинах его возникновения и о том, когда следует обратиться к врачу.
Существует четыре типа цианоза:
- Центральный цианоз: При центральном цианозе организму не хватает общего количества кислорода, часто из-за аномальных белков крови или низкого содержания кислорода. Центральный цианоз может появиться по всему телу, включая слизистые оболочки.
- Периферический цианоз : При периферическом цианозе ваши конечности не получают достаточного количества кислорода или кровотока из-за низкого кровотока или травмы.

- Смешанный цианоз: Смешанный цианоз – это когда периферический и центральный цианоз возникают одновременно.
- Акроцианоз: Акроцианоз поражает ваши руки и ноги, когда вам холодно, и он должен исчезнуть после того, как вы согреетесь. Первичный акроцианоз является результатом либо генетической предрасположенности, либо неизвестной причины. Второй акроцианоз имеет различные причины, в том числе низкий уровень кислорода в крови, заболевания соединительной ткани, недоедание и некоторые наследственные состояния.
Белок гемоглобин появляется в эритроцитах и переносит кислород. Цианоз возникает, когда гемоглобин находится на низком уровне или вообще не переносит кислород.
Богатая кислородом кровь имеет темно-красный цвет и обуславливает нормальный цвет вашей кожи. Недостаточно насыщенная кислородом кровь голубее, и ваша кожа выглядит голубовато-фиолетовой.
По данным Американского Красного Креста, нормальный уровень гемоглобина составляет от 12,0 до 15,5 г/дл для женщин и от 13,5 до 17,5 г/дл для мужчин.
 По данным StatPearls, цианоз станет видимым, когда уровень деоксигенированного гемоглобина (или гемоглобина без крови) достигнет 3,0–5,0 г/дл.
По данным StatPearls, цианоз станет видимым, когда уровень деоксигенированного гемоглобина (или гемоглобина без крови) достигнет 3,0–5,0 г/дл.Цианоз может быстро развиться из-за острой проблемы со здоровьем или внешнего фактора. Это также может быть результатом ухудшения состояния здоровья или развиваться постепенно из-за хронического или длительного состояния здоровья.
Многие заболевания, связанные с сердцем, легкими, кровью или кровообращением, вызывают цианоз.
Причины центрального цианоза включают:
- сердечные аномалии, которые присутствуют во время рождения и заставляют кровь обходить легкие и никогда не накапливать кислород в дыхательных путях, например пневмония
- проблемы с расширением легких или травмы грудной клетки
- асфиксия
- обструкция дыхательных путей
- легочная эмболия, представляющая собой тромб в легких
- легочная гипертензия, представляющая собой высокое кровяное давление в легких
- обструктивное апноэ во сне вызывает снижение температуры тела
- передозировка некоторых лекарств
- воздействие некоторых ядов, таких как цианид
Причины периферического цианоза включают:
- все возможные причины центрального цианоза
- тяжелая анемия, то есть низкое количество эритроцитов
- сердечный приступ или сердечная недостаточность
- шок
- тяжелая высотная болезнь ваши пальцы рук или ног
Большинство причин цианоза являются серьезными и являются признаком того, что ваш организм не получает достаточного количества кислорода.
 Некоторые причины, такие как сердечный приступ, сердечная недостаточность и те, которые влияют на ваше дыхание, даже опасны для жизни.
Некоторые причины, такие как сердечный приступ, сердечная недостаточность и те, которые влияют на ваше дыхание, даже опасны для жизни.Псевдоцианоз
Термин «псевдоцианоз» используется для описания синюшности кожи, не связанной с цианозом.
Псевдоцианоз может быть побочным эффектом лекарств, таких как:
- амиодарон (Nexterone, Pacerone), который используется для лечения мерцательной аритмии
- противомалярийные препараты, такие как хлорохин и гидроксихлорохин
- тетрациклины, группа антибиотиков
Состояние метгемоглобинемия также может привести к псевдоцианозу. Метгемоглобинемия возникает, когда белки крови становятся ненормальными и не могут переносить кислород. Чаще всего это вызвано наркотиками или токсинами.
Было ли это полезно?
Обратитесь к врачу или другому медицинскому работнику, если у вас появился синеватый оттенок кожи, губ, кончиков пальцев или ногтей, который не может быть объяснен синяком и не проходит.

Обратитесь за неотложной медицинской помощью, если у вас развивается цианоз вместе с любым из следующих симптомов:
- затрудненное дыхание
- одышка
- учащенное дыхание
- боль в груди
- кашель с темной слизью
- лихорадка
- спутанность сознания
- головокружение
- крайняя усталость
Со временем цианоз становится опасным для жизни. Если не лечить, это может привести к острой или хронической дыхательной недостаточности, сердечной недостаточности и даже смерти.
Врач может диагностировать цианоз, просто взглянув на вашу кожу. Чтобы диагностировать причину вашего цианоза, врач проведет полное медицинское обследование. Они спросят вас о вашей истории болезни и о том, когда у вас появились симптомы.
Они также могут заказать один или несколько анализов, например:
- общий анализ крови
- пульсоксиметрию для измерения уровня кислорода в крови
- анализ газов артериальной крови для измерения уровня кислорода, углекислого газа
- электрокардиограмма (ЭКГ) для измерения электрической активности сердца
- эхокардиограмма, то есть УЗИ сердца
- рентгенография или компьютерная томография грудной клетки
- биопсия кожи, в редких случаях
План лечения, который рекомендует врач, будет зависеть от основной причины вашего цианоза.

Например, если у вас есть заболевание, которое влияет на ваши дыхательные пути или дыхание, вам могут назначить дополнительную оксигенотерапию. В ходе этой терапии вы будете получать кислород через маску или трубку, помещенную в нос.
При состояниях, поражающих ваше сердце или кровеносные сосуды, вам могут назначить лекарства, хирургическое вмешательство или другие методы лечения.
Если вам поставили диагноз синдрома Рейно, врач может посоветовать вам теплее одеваться и ограничить пребывание в холодных условиях. В тяжелых случаях могут быть назначены блокаторы кальциевых каналов, альфа-блокаторы или препараты для местного применения, которые помогают расширить кровеносные сосуды.
Некоторые причины цианоза трудно предотвратить. Тем не менее, подобные шаги могут помочь снизить риск развития цианоза и некоторых состояний, вызывающих его:
- Защитите свое сердце, кровеносные сосуды и дыхательную систему, избегая курения и пассивного курения, а также регулярно занимаясь физическими упражнениями.

- Центральный цианоз: При центральном цианозе организму не хватает общего количества кислорода, часто из-за аномальных белков крови или низкого содержания кислорода. Центральный цианоз может появиться по всему телу, включая слизистые оболочки.
