Почему облазит кожа на пальцах рук. Какие бывают симптомы шелушения кожи. Как лечить шелушение кожи на руках в домашних условиях. Когда необходимо обратиться к врачу при облазании кожи.
Причины шелушения кожи на пальцах рук
Шелушение и облазание кожи на пальцах рук может быть вызвано различными факторами:
- Сухость и обезвоживание кожи
- Аллергические реакции
- Грибковые инфекции
- Дерматиты и экземы
- Псориаз
- Недостаток витаминов и микроэлементов
- Воздействие агрессивных химических веществ
- Частое мытье рук
- Холодная и ветреная погода
Как определить причину шелушения кожи?
Для определения точной причины необходимо обратить внимание на следующие факторы:
- Локализация шелушения (только пальцы или вся кисть)
- Наличие сопутствующих симптомов (зуд, покраснение, болезненность)
- Продолжительность проблемы
- Сезонность проявления
- Связь с определенными факторами (контакт с химикатами, смена средств гигиены и т.д.)
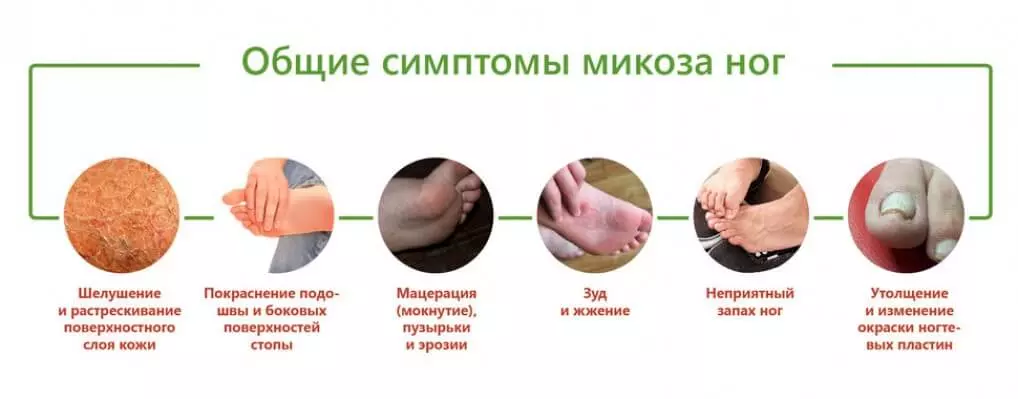
Симптомы шелушения кожи на пальцах
При облазании кожи на пальцах рук могут наблюдаться следующие симптомы:
- Сухость и шероховатость кожи
- Появление трещин
- Зуд и жжение
- Покраснение и воспаление
- Болезненность при сгибании пальцев
- Отслоение верхнего слоя кожи
- Утолщение кожи
Как отличить безобидное шелушение от опасного?
Обратите внимание на следующие тревожные признаки:
- Сильный зуд и жжение
- Появление гнойничков или пузырьков
- Кровоточащие трещины
- Распространение шелушения на другие участки тела
- Повышение температуры тела
- Общее недомогание
При наличии этих симптомов необходимо обратиться к дерматологу.
Лечение шелушения кожи на пальцах рук
Лечение зависит от причины шелушения, но обычно включает следующие меры:
Увлажнение и питание кожи
- Использование увлажняющих кремов и мазей
- Нанесение масел (оливковое, кокосовое)
- Ванночки с отварами трав (ромашка, календула)
Защита кожи
- Ношение перчаток при контакте с водой и химикатами
- Использование мягкого мыла
- Ограничение частоты мытья рук
Медикаментозное лечение
- Применение кортикостероидных мазей при воспалении
- Использование противогрибковых средств при грибковой инфекции
- Прием антигистаминных препаратов при аллергии
Народные средства
Некоторые домашние средства могут помочь при легком шелушении:

- Компрессы с растительными маслами
- Маски из меда и овсянки
- Ванночки с крахмалом или отрубями
Профилактика шелушения кожи на пальцах
Для предотвращения проблемы рекомендуется:
- Регулярно увлажнять кожу рук
- Использовать мягкое мыло
- Носить перчатки в холодную погоду
- Ограничить контакт с агрессивными веществами
- Правильно питаться, употребляя продукты богатые витаминами A и E
- Избегать частого мытья рук горячей водой
Когда необходимо обратиться к врачу?
Консультация дерматолога нужна в следующих случаях:
- Шелушение не проходит более 2 недель
- Появились болезненные трещины
- Наблюдается сильный зуд и жжение
- Шелушение распространяется на другие участки тела
- Есть подозрение на грибковую инфекцию
- Домашнее лечение неэффективно
Часто задаваемые вопросы
Может ли шелушение кожи на пальцах быть признаком серьезного заболевания?
В большинстве случаев шелушение кожи на пальцах — это безобидное состояние, вызванное внешними факторами. Однако иногда оно может быть симптомом таких заболеваний как псориаз, экзема или грибковая инфекция. При длительном шелушении лучше проконсультироваться с врачом для исключения серьезных причин.
Как быстро избавиться от шелушения кожи на пальцах?
Для быстрого устранения проблемы можно: — Использовать интенсивно увлажняющий крем несколько раз в день — Делать компрессы с оливковым или миндальным маслом на ночь — Носить хлопчатобумажные перчатки после нанесения увлажняющих средств — Ограничить контакт рук с водой и мылом При правильном уходе шелушение обычно проходит за 3-7 дней.
Какие витамины помогают от шелушения кожи?
Для здоровья кожи особенно важны следующие витамины: — Витамин A — способствует обновлению клеток кожи — Витамин E — мощный антиоксидант, защищающий кожу — Витамин D — участвует в регенерации кожи — Витамины группы B — улучшают обмен веществ в коже Также полезны омега-3 жирные кислоты и цинк. Прием витаминных комплексов лучше согласовать с врачом.
Может ли аллергия вызывать шелушение кожи на пальцах?
Да, аллергическая реакция — одна из частых причин шелушения кожи на пальцах. Это может быть реакция на: — Моющие средства — Косметические продукты — Металлы (например, в ювелирных изделиях) — Латекс перчаток — Пищевые аллергены При подозрении на аллергию следует исключить контакт с возможным аллергеном и обратиться к аллергологу для выявления причины.

Как отличить грибок от простого шелушения кожи на пальцах?
Грибковая инфекция обычно имеет следующие особенности: — Шелушение сопровождается зудом и жжением — Кожа может краснеть и воспаляться — Часто поражаются межпальцевые промежутки — Ногти могут менять цвет и структуру — Шелушение не проходит при использовании увлажняющих средств При подозрении на грибок необходимо обратиться к дерматологу для диагностики и лечения.
Что делать, если облазит кожа на пальцах рук? Лечение и профилактика
Когда облазит кожа рук или ног, всегда неприятно. Избавиться от это проблемы можно, если использовать эффективные мази и ванночки, приготовленные в домашних условиях.
Содержание
- Облазит кожа на пальцах рук — причины
- Признаки и симптомы какого заболевания, когда облазит кожа
- Слезает кожа ног — грибок на ногах
- Почему облазит кожа между ног у мужчин и женщин?
- Облазит кожа после загара и водных процедур
- Слезает кожа — лечение в домашних условиях
- Облазит кожа на ступнях, на пальцах ног, на ладонях — народные рецепты
- Шелушатся ноги, пальцы на ногах, облезают руки — советы и отзывы
- Видео: Спасаем сухую кожу рук
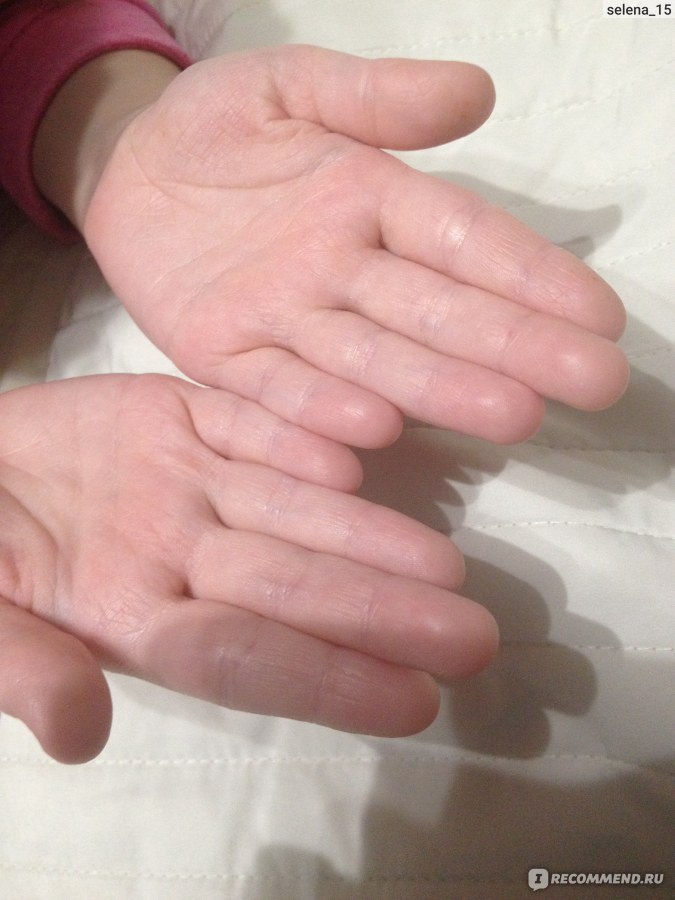
Кожа на руках очень чувствительная.Если она облазит, значит необходимо обследоваться, изменить рацион питания или принять меры по устранению возможных агрессивных внешних факторов.
Облазит кожа на пальцах рук — причины
Если имеются определённые неблагоприятные внешние факторы, из-за которых кожа рук выглядит неприглядно, значит, их необходимо устранить.
- плохой уход за руками, недостаточная гигиена, дефицит питания кожи и её увлажнения
- недостаток важных витаминов и микроэлементов, которые необходимы для питания кожного покрова
- поражение эпидермиса грибковым заболеванием. К признакам такой болезни стоит отнести зуд, который усиливается после мытья рук с мылом. В основном недуг может появиться летом, когда на улице очень жарко
- аллергические реакции на внешние раздражители — химические моющие средства или средства для стирки. В начале использования нового средства, нужно наблюдать за реакцией своего организма, а кожа является хорошим индикатором
- чрезмерные стрессовые ситуации, большие физические нагрузки
Важно: Следите за режимом сна и отдыха, чтобы кожа всегда была красивой и ухоженной. Для расслабления принимайте горячие ванны и гуляйте на свежем воздухе.
- ношение перчаток, выполненных из искусственных материалов
Совет: Если у вас нежная кожа рук, носите перчатки из натуральных тканей и стирайте их с добавлением шампуня, чтобы материал был мягким.
Признаки и симптомы какого заболевания, когда облазит кожа
К основным причинам возникновения шелушения кожи рук относятся в основном внешние раздражители. Но существуют и болезни, из-за которых появляется зуд на коже, она становится сухой и облазит. У людей с такой проблемой возникает вопрос: Признаки и симптомы какого заболевания, когда облазит кожа? Серьёзные причины шелушения кожи могут быть вызваны такими заболеваниями:
- чесотка
- аллергия
- кандиды
- экзема сухая
Важно: Если появляется шелушение кожи, не затягивайте и обратитесь к врачу, который поставит правильный диагноз и выяснит истинную причину появления таких недугов эпидермиса.
Слезает кожа ног — грибок на ногах
К сожалению, человек начинает задумываться об имеющейся проблеме с шелушением кожи ног, когда это уже невозможно не заметить.
Важно: Появляется сухость кожи, начинайте бить тревогу! Сделайте уход более тщательным. Если проблема не исчезнет, не медлите, и обратитесь к специалисту!
Грибок — это очень опасное заболевание, которое необходимо лечить. Если игнорировать первые признаки этой болезни, то бактерии могут попасть внутрь организма и поражать важные органы и системы.
Почему облазит кожа между ног у мужчин и женщин?
В паху у мужчин и женщин кожа тонкая и нежная. Летом могут возникать опрелости из-за высокой температуры воздуха и плохого ухода за кожным покровом. Появляется зуд и сыпь, кожа становится сухой и начинает шелушиться. Поэтому именно в летнее время возникает вопрос, почему облазит кожа между ног у мужчин и женщин?
Важно: Соблюдайте гигиену, летом принимайте душ 2-3 раза в день.
Если в области этих очагов появляется неприятный запах, а кожа становится настолько тонкой, что на поверхности эпидермиса можно увидеть гнойный налёт с кровью, тогда следует обратиться к специалисту — это дерматомикоз или эпидермофития. Врач назначит адекватное лечение и поставит правильный диагноз.
Врач назначит адекватное лечение и поставит правильный диагноз.
Облазит кожа после загара и водных процедур
При длительном воздействии солнечных лучей, эпидермис высушивается и происходит отмирание клеток кожи. Сухой кожный покров воспринимается организмом как чужеродное тело, и поэтому начинается процесс отторжения кожи. Если облазит кожа после загара и водных процедур, тогда необходимо сделать следующие мероприятия:
- при помощи мягкого скраба произведите отшелушивание кожи. Нанесите скраб на кожу, подождите, пока средство впитается. После этого мягкой салфеткой снимите остатки скраба. Вместе с этим средством будут удалены омертвевшие клетки кожи
- используйте увлажняющие кремы на основе алоэ и других натуральных ингредиентов. С их помощью восстановится потерянная влага и питание кожи
Важно: Обязательно наносите увлажняющие кремы или лосьоны для тела после принятия душа. Это поможет сохранить влагу на поверхности кожи, которая так нужно повреждённым клеткам.
- принимайте внутрь витамины. Важно питать кожу не только снаружи, но и изнутри. Употребляйте больше фруктов, овощей, орехов, морепродуктов
Важно: Если вы будете беречь кожу, увлажнять поверхность эпидермиса и правильно питаться, проблемы со здоровьем быстро исчезнут.
Слезает кожа — лечение в домашних условиях
Целебный эффект оказывают различные ванночки с добавлением натуральных ингредиентов. Если слезает кожа, лечение в домашних условиях может ускорить процесс регенерации тканей. Но к таким методам необходимо прибегать, если вы были на приёме у врача и уверены, что у вас отсутствует серьёзное заболевание, которое привело к шелушению кожи.
Самые эффективные ванночки делаются с применением таких ингредиентов:
- Крахмал
Рецепт: В одном литре кипячёной воды разведите 20 грамм крахмала. Опустите руки в ванночку и подержите не менее 15 минут. Протрите руки мягкой салфеткой и увлажните кожу кремом.
- Картофель
Рецепт: Сварите одну очищенную картофелину. Слейте воду, в которой варился картофель в миску. Добавьте стакан молока и подержите в такой ванночке руки. Когда картофель кипит в воде, из него вывариваются все витамины — получается богатый полезными веществами раствор.
- Желатин
Рецепт: Растворите пакетик желатина в стакане воды. Дождитесь, пока он разбухнет. Перелейте раствор в кастрюлю и поставьте на огонь. Когда смесь закипит, снимите с огня и остудите до комфортной температуры. Опустите руки в ванночку и держите 15 минут.
Эти ванночки помогут сделать кожу нежной и бархатистой. Шелушение и зуд исчезнут.
Важно: Если у вас слишком сухая кожа рук, делайте ванночки не реже одного раза в неделю.
Облазит кожа на ступнях, на пальцах ног, на ладонях — народные рецепты
Для решения такой проблемы можно приготовить эффективные мази. Если облазит кожа на ступнях, на пальцах ног, на ладонях, народные рецепты помогут избавиться от этой проблемы навсегда.
Рецепт №1: Мазь с добавлением чистотела. Поместите в кастрюлю 50 грамм листьев чистотела. Залейте стаканом растительного масла и поставьте на плиту. Когда смесь закипит, убавьте огонь и добавьте в неё 20 грамм воска. Нагревайте, пока воск полностью не растопится.
Смазывайте этой мазью кожу после душа, втирая до полного впитывания. Через неделю использования средства с чистотелом, вы увидите эффект: кожа перестанет шелушиться и будет бархатистой.
Рецепт №2: Медовая мазь. Смешайте столовую ложку мёда (если мёд твёрдый, растопите на водяной бане, но не перегревайте), столовую ложку перетопленного нутряного сала и две столовые ложки муки. Получится масса, напоминающая густое тесто. На очищенную кожу положите кусочек такого теста и аккуратно разотрите. Замотайте полиэтиленом и шарфом. Оставьте повязку на ночь, а утром смойте мазь тёплой водой.
Такие мази помогают восстановить эпидермис. Чередуйте эти мази с ванночками и эффект не заставит себя долго ждать. Используйте эти рецепты для профилактики, чтобы кожный покров был ухоженным и красивым.
Используйте эти рецепты для профилактики, чтобы кожный покров был ухоженным и красивым.
Шелушатся ноги, пальцы на ногах, облезают руки — советы и отзывы
Люди, которые столкнулись с проблемой шелушения кожи, утверждают, что помогает не только лечение самого эпидермиса, но и правильное питание. В рационе должна присутствовать капуста, петрушка и другие овощи и фрукты по сезону.
Совет: Делайте овощные соки. Например, морковный сок с добавлением нескольких капель оливкового масла, поможет обогатить организм важными витаминами и микроэлементами.
Если шелушатся ноги, пальцы на ногах, облезают руки, следуйте советам и изучайте отзывы — это поможет навсегда избавиться от этой проблемы. Пусть ваши руки всегда будут красивыми, а кожа будет привлекать внимание окружающих!
Видео: Спасаем сухую кожу рук
Болезнь Кавасаки | EA Health
HomeHealth A-Z Болезнь Кавасаки
Обзор
Болезнь Кавасаки — это редкое заболевание, которым в основном страдают дети в возрасте до пяти лет. Он также известен как синдром кожно-слизистых лимфатических узлов.
Он также известен как синдром кожно-слизистых лимфатических узлов.
Характерными симптомами являются высокая температура, которая держится более пяти дней, при этом:
- сыпь
- опухшие железы на шее
- сухие, потрескавшиеся губы
- красные пальцы рук или ног
- красные глаза
Через несколько недель симптомы становятся менее выраженными, но могут длиться дольше. На этом этапе у больного ребенка может появиться шелушение кожи на пальцах рук и ног.
Симптомы
Симптомы болезни Кавасаки обычно развиваются в три этапа в течение шестинедельного периода.
Фаза 1: острая (1-2 недели)
Симптомы у вашего ребенка появятся внезапно и могут быть тяжелыми.
Высокая температура
Первым и наиболее распространенным симптомом болезни Кавасаки обычно является высокая температура (лихорадка) 38°C (100,4F) или выше.
Лихорадка может возникнуть быстро и не поддается лечению антибиотиками или лекарствами, обычно используемыми для снижения температуры, такими как ибупрофен или парацетамол. Если у вашего ребенка жар, он может быть очень раздражительным.
Лихорадка у вашего ребенка обычно длится не менее пяти дней. Однако без надлежащего лечения он может длиться около 11 дней. В некоторых редких случаях лихорадка может длиться до трех-четырех недель.
Лихорадка может приходить и уходить, и температура тела вашего ребенка может достигать 40°C (104F).
Сыпь
У вашего ребенка может появиться пятнистая красная сыпь на коже. Обычно он начинается в области гениталий, а затем распространяется на туловище, руки, ноги и лицо.
Пятна обычно красные и приподнятые, но волдырей не бывает.
Руки и ноги
Кожа на пальцах рук или ног вашего ребенка может стать красной или твердой, а руки и ноги могут опухнуть.
Ваш ребенок может чувствовать, что его руки и ноги чувствительны и болезненны при прикосновении или прибавлении веса, поэтому он может отказываться ходить или ползать, пока эти симптомы сохраняются.
Конъюнктивальная инъекция
Инъекция конъюнктивы – это когда белки глаз становятся красными и опухшими. Обычно поражаются оба глаза, но это состояние безболезненно.
В отличие от конъюнктивита, при котором воспаляется тонкий слой клеток, покрывающий белочную часть глаза (конъюнктиву), при конъюнктивальной инъекции жидкость не вытекает из глаз.
Губы, рот, горло и язык
Губы вашего ребенка могут быть красными, сухими или потрескавшимися. Они также могут опухать, шелушиться или кровоточить.
Внутренняя часть рта и горла вашего ребенка также может быть воспалена. Их язык может быть красным, опухшим и покрытым небольшими шишками, также известными как «клубничный язык».
Опухшие лимфатические железы
Если вы аккуратно пощупаете шею ребенка, вы можете почувствовать припухлость с одной или обеих сторон. Уплотнения могут быть опухшими лимфатическими узлами.
Уплотнения могут быть опухшими лимфатическими узлами.
Лимфатические железы являются частью иммунной системы, защиты организма от инфекций. Они могут набухать до 1,5 см в ширину, быть твердыми и слегка болезненными.
Фаза 2: подострая (2-4 недели)
Во время подострой фазы симптомы у вашего ребенка становятся менее серьезными, но могут длиться дольше. Лихорадка должна спасть, но ваш ребенок все еще может быть раздражительным и испытывать сильную боль.
Симптомы второй фазы болезни Кавасаки могут включать:
- шелушение кожи на пальцах рук и ног, иногда также на ладонях или подошвах ног
- боль в животе
- рвота
- диарея
- моча, содержащая гной
- чувство сонливости и нехватки энергии (вялость)
- головная боль
- боль в суставах и опухшие суставы
- пожелтение кожи и белков глаз (желтуха)
Во время второй фазы болезни Кавасаки наиболее вероятно развитие осложнений, таких как аневризма коронарной артерии, которая представляет собой вздутие одного из кровеносных сосудов, снабжающих кровью сердце.
Фаза 3: выздоровление (недели 4-6)
Ваш ребенок начнет выздоравливать во время третьей фазы болезни Кавасаки, известной как фаза выздоровления.
Симптомы вашего ребенка должны начать улучшаться, и все признаки болезни со временем должны исчезнуть. Тем не менее, ваш ребенок все еще может испытывать недостаток энергии и быстро утомляться в это время.
Иногда осложнения могут развиваться на третьей стадии болезни Кавасаки, но более вероятно, что они разовьются до этой стадии.
Причины
Причина болезни Кавасаки до конца не изучена, но считается, что это состояние вызвано инфекцией. Генетика также может увеличить вероятность развития заболевания.
Инфекционное заболевание
Симптомы болезни Кавасаки аналогичны симптомам инфекции, поэтому причиной могут быть бактерии или вирусы. Однако пока бактериальная или вирусная причина не установлена.
Поскольку болезнь Кавасаки не заразна, она не может передаваться от одного человека к другому. Это делает маловероятным, что это вызвано одним вирусом.
Это делает маловероятным, что это вызвано одним вирусом.
Болезнь Кавасаки обычно не поражает детей младше шести месяцев, хотя иногда это заболевание может развиться у очень маленьких детей.
Это говорит о том, что новорожденные защищены антителами, переданными им их матерью либо до рождения, либо во время грудного вскармливания. Антитела – это белки, уничтожающие болезнетворные организмы.
Поскольку мало кто из детей старшего возраста и взрослых страдает болезнью Кавасаки, они могут быть невосприимчивы к тому, что ее вызывает. В то время как многие люди подвержены болезни Кавасаки, лишь у немногих развиваются симптомы.
Генетика
Дети, у которых развивается болезнь Кавасаки, могут быть генетически предрасположены к ней. Это означает, что гены, которые они наследуют от своих родителей, могут сделать их более склонными к заболеванию.
Одна из теорий состоит в том, что за болезнь Кавасаки отвечает не один ген, а результат действия множества генов, каждый из которых немного увеличивает вероятность развития болезни у ребенка.
Болезнь Кавасаки чаще встречается у детей из Северо-Восточной Азии, особенно Японии и Кореи. Это также предполагает, что может быть генетическая причина.
Другие теории
Согласно одной из теорий, болезнь Кавасаки может быть аутоиммунным заболеванием, при котором иммунная система атакует здоровые ткани и органы.
Другие теории предполагают, что болезнь Кавасаки может быть реакцией на определенные лекарства или загрязнители окружающей среды, такие как химические вещества или токсины (яды).
Диагностика
Не существует единого теста для диагностики болезни Кавасаки. Ваш лечащий врач подтвердит состояние, посмотрев на симптомы вашего ребенка и проведя медицинский осмотр.
Национальный институт здравоохранения и передового опыта (NICE) заявляет, что у вашего ребенка может быть болезнь Кавасаки, если у него высокая температура (лихорадка) 38 ° C (100,4 F) или выше в течение более пяти дней, и по крайней мере четыре из них основные симптомы:
- инъекция конъюнктивы в оба глаза – когда белки глаз вашего ребенка краснеют и опухают
- изменения во рту или горле, такие как сухие, потрескавшиеся губы или красный опухший язык
- изменения рук и ног, такие как опухание или болезненность рук или ног, покраснение или шелушение кожи на ладонях рук или подошвах ног
- сыпь
- воспалились лимфатические узлы на шее
Кожа на пальцах рук или ног вашего ребенка может стать красной или твердой, а руки и ноги могут опухнуть. Руки и стопы вашего ребенка также могут быть чувствительными и болезненными при прикосновении или нагрузке, поэтому он может неохотно ходить или ползать.
Руки и стопы вашего ребенка также могут быть чувствительными и болезненными при прикосновении или нагрузке, поэтому он может неохотно ходить или ползать.
В некоторых случаях болезнь Кавасаки может быть диагностирована, даже если у ребенка нет четырех или более ключевых симптомов, перечисленных выше. Возможно, у них атипичная или неполная болезнь Кавасаки.
Диагноз болезни Кавасаки все же может быть поставлен, если у вашего ребенка была лихорадка только в течение четырех дней, но у него есть четыре или более основных симптома.
Тесты
Вашему ребенку может потребоваться пройти обследование, чтобы исключить другие состояния, которые могут вызывать его симптомы. Возможные заболевания, которыми может болеть ваш ребенок:
- скарлатина – бактериальная инфекция, вызывающая характерную розово-красную сыпь
- синдром токсического шока – редкая опасная для жизни бактериальная инфекция
- корь – высокоинфекционное вирусное заболевание, вызывающее лихорадку и характерные красно-коричневые пятна
- железистая лихорадка – вирусная инфекция, которая может вызвать лихорадку и увеличение лимфатических узлов
- Синдром Стивенса-Джонсона – очень сильная аллергическая реакция на лекарства
- Вирусный менингит – инфекция защитных оболочек, окружающих головной и спинной мозг (мозговых оболочек)
- волчанка — аутоиммунное заболевание, которое может вызывать ряд симптомов, включая усталость, боль в суставах и сыпь
В течение первых 7–10 дней можно также провести несколько анализов, чтобы подтвердить диагноз болезни Кавасаки, в том числе:
- образец мочи – чтобы определить, содержит ли он лейкоциты
- анализы крови, такие как количество лейкоцитов или количество тромбоцитов
- Люмбальная пункция – забор спинномозговой жидкости путем введения иглы между позвонками нижнего отдела позвоночника
По отдельности эти тесты могут быть не окончательными, но в сочетании с некоторыми из ключевых симптомов, перечисленных выше, они могут помочь подтвердить диагноз.
Проблемы с сердцем
Осложнения болезни Кавасаки обычно поражают сердце. Это означает, что вашему ребенку могут потребоваться некоторые тесты, чтобы проверить, нормально ли работает его сердце.
Сюда могут входить:
- электрокардиограмма (ЭКГ) – которая измеряет электрическую активность сердца с помощью плоских металлических дисков (электродов), прикрепленных к рукам, ногам и груди; ЭКГ может выявить повреждение сердца или проблемы с сердечным ритмом
- эхокардиограмма – включает высокочастотные звуковые волны, используемые для получения изображений сердца, которые могут подтвердить наличие каких-либо проблем со структурой или функцией сердца
Во время острой фазы болезни Кавасаки (1-2 недели) могут быть идентифицированы некоторые аномалии сердца.
Сюда могут входить:
- учащенное сердцебиение (тахикардия)
- скопление жидкости в сердце (перикардиальный выпот)
- воспаление сердечной мышцы (миокардит)
Приблизительно в 25% случаев болезни Кавасаки кровеносные сосуды вокруг сердца (коронарные артерии) слегка расширены.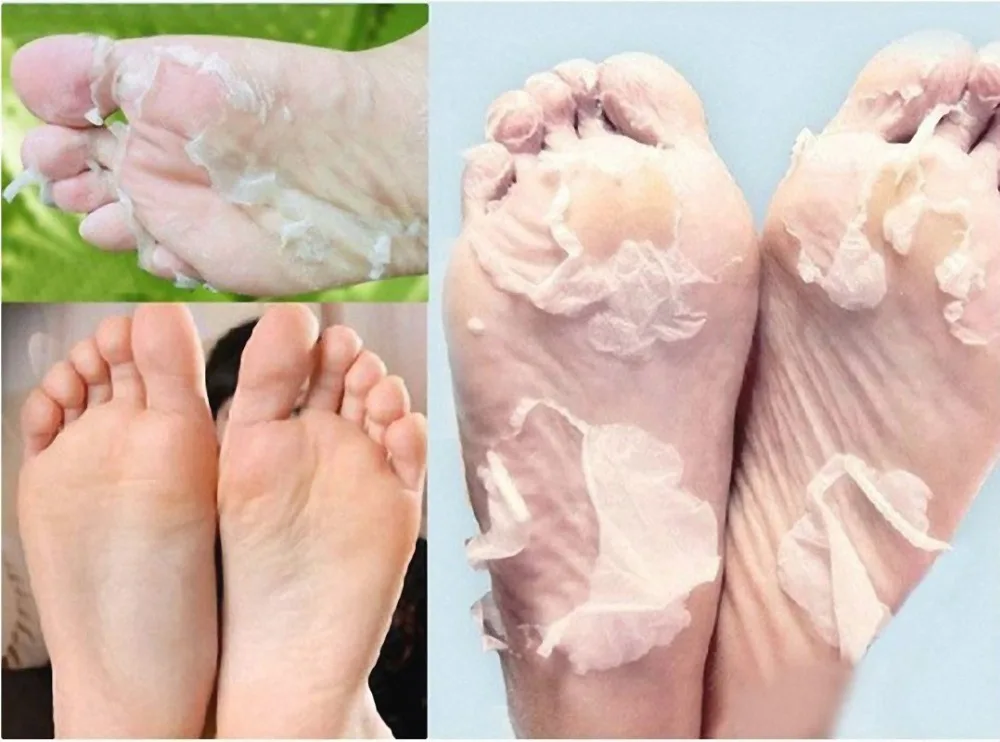
В большинстве случаев эти аномалии проходят через шесть-восемь недель после начала заболевания, хотя у некоторых людей могут развиться дальнейшие осложнения.
Лечение
Болезнь Кавасаки обычно лечат в стационаре, поскольку она может вызвать серьезные осложнения. Лечение следует начинать как можно раньше.
Выздоровление вашего ребенка может занять больше времени, если болезнь Кавасаки не лечить быстро. Их риск развития осложнений также будет увеличен.
Два основных метода лечения болезни Кавасаки:
- аспирин
- внутривенный иммуноглобулин
Аспирин
Вашему ребенку может быть назначен аспирин, если у него болезнь Кавасаки. Это один из немногих случаев, когда аспирин может быть рекомендован ребенку до 16 лет.
Никогда не давайте ребенку аспирин, если он не прописан врачом, поскольку он может вызвать побочные эффекты, включая синдром Рея.
Обычно вас предупреждают, что нельзя давать ребенку аспирин для лечения высокой температуры, вызванной другим заболеванием, например ветряной оспой. Лечение аспирином при болезни Кавасаки можно возобновить, когда лихорадка спадет.
Лечение аспирином при болезни Кавасаки можно возобновить, когда лихорадка спадет.
Аспирин — нестероидный противовоспалительный препарат (НПВП). Он используется для лечения болезни Кавасаки, потому что:
- он может облегчить боль и дискомфорт
- помогает снизить высокую температуру (лихорадку)
- в высоких дозах аспирин оказывает противовоспалительное действие – уменьшает отек
- в низких дозах аспирин является антитромбоцитарным средством – предотвращает образование тромбов
Доза аспирина, назначенная вашему ребенку, и продолжительность приема зависят от симптомов. Им, вероятно, будут давать высокие дозы аспирина, пока их лихорадка не спадет.
Затем им могут быть назначены низкие дозы аспирина в течение шести-восьми недель после появления симптомов. Это делается для уменьшения образования тромбов, если возникают проблемы в кровеносных сосудах, которые снабжают кровью сердце.
Исследования по использованию аспирина для лечения болезни Кавасаки не обнаружили никаких доказательств ни за, ни против его использования. Тем не менее, он используется, потому что помогает предотвратить развитие сердечных осложнений, действуя как противовоспалительное и антитромбоцитарное средство.
Тем не менее, он используется, потому что помогает предотвратить развитие сердечных осложнений, действуя как противовоспалительное и антитромбоцитарное средство.
Внутривенный иммуноглобулин
Внутривенный иммуноглобулин также называется ВВИГ. Иммуноглобулин представляет собой раствор антител, взятых у здоровых доноров. Внутривенный означает, что он вводится непосредственно в вену.
Антитела — это белки, которые иммунная система вырабатывает для борьбы с болезнетворными организмами.
Исследования показали, что ВВИГ снижает лихорадку и снижает риск возникновения проблем с сердцем. Иммуноглобулин, используемый для лечения болезни Кавасаки, называется гамма-глобулином.
После введения вашему ребенку ВВИГ симптомы должны улучшиться в течение 36 часов. Если их лихорадка не улучшится через 36 часов, им могут дать вторую дозу ВВИГ.
Кортикостероиды
Кортикостероиды — это лекарство, содержащее гормоны, сильнодействующие химические вещества, оказывающие широкий спектр воздействия на организм.
Они могут быть рекомендованы, если вторая доза ВВИГ не эффективна. Если у вашего ребенка обнаружен высокий риск проблем с сердцем, его можно лечить кортикостероидами в рамках первого курса лечения.
В настоящее время проводится исследование преимуществ использования кортикостероидов для лечения болезни Кавасаки. Результаты были противоречивыми, но один обзор показал, что они могут уменьшить потребность в повторном лечении с помощью ВВИГ, но не снижают риск проблем с сердцем.
Профилактика
Осложнения
При своевременном лечении большинство детей с болезнью Кавасаки полностью выздоравливают. Однако иногда могут развиться осложнения.
Осложнения, связанные с болезнью Кавасаки, в основном связаны с сердцем. Они возникают в результате воспалительного эффекта, который состояние оказывает на кровеносные сосуды.
Аневризма
Воспаление кровеносных сосудов, снабжающих кровью сердце (коронарных артерий), может привести к ослаблению участка стенки артерии.
Когда кровь проходит через ослабленную часть стенки артерии, кровяное давление заставляет ее выпячиваться наружу, как воздушный шар. Это называется аневризмой.
Некоторые аневризмы со временем заживают сами по себе. Однако иногда в ослабленном участке артерии может образоваться тромб (тромбоз).
Это может вызвать:
- сердечный приступ – когда часть сердечной мышцы умирает из-за кислородного голодания
- болезнь сердца – когда кровоснабжение сердца блокируется или прерывается
В редких случаях аневризма может лопнуть (разорваться), что может вызвать сильное внутреннее кровотечение.
Также возможно поражение других крупных артерий, таких как плечевая артерия, главный кровеносный сосуд в верхней части руки, или бедренная артерия, главный кровеносный сосуд в верхней части бедра.
Риск осложнений
Около 25% детей с болезнью Кавасаки, которые не получают лечения (например, из-за того, что это заболевание было диагностировано неправильно), впоследствии испытывают осложнения, связанные с сердцем.
Риск развития осложнений снижается у детей, получающих внутривенный иммуноглобулин (ВВИГ) для лечения болезни Кавасаки.
Осложнения со стороны сердца, связанные с болезнью Кавасаки, являются серьезными и могут привести к летальному исходу в 1% случаев. Считается, что дети в возрасте до одного года подвергаются более высокому риску серьезных осложнений.
Лечение осложнений
Если у вашего ребенка развилась серьезная аномалия сердца, ему могут потребоваться лекарства или, в некоторых случаях, хирургическое вмешательство.
Возможные виды лечения включают:
- антикоагулянты и антитромбоцитарные препараты – препараты, препятствующие свертыванию крови, которые могут предотвратить сердечный приступ у вашего ребенка, если его артерии особенно воспалены
- аортокоронарное шунтирование — операция по отводу крови вокруг узких или закупоренных артерий и улучшению кровотока и снабжения сердца кислородом
- коронарная ангиопластика – процедура расширения заблокированных или суженных коронарных артерий для улучшения притока крови к сердцу; в некоторых случаях короткая полая металлическая трубка, называемая стентом, вставляется в заблокированную артерию, чтобы держать ее открытой
Дети с тяжелыми осложнениями могут иметь необратимое повреждение сердечной мышцы или клапанов, клапанов, которые контролируют поток крови.