Что вызывает боль в левой части шеи. Как проявляется боль в шее слева. Какие заболевания могут приводить к боли в шее. Как диагностируют причину боли в шее. Какие есть варианты консервативного и хирургического лечения боли в шее слева. Какие современные методы регенеративной медицины применяются при боли в шее.
Почему возникает боль в левой стороне шеи
Боль в шее слева может быть вызвана различными причинами. Наиболее распространенные из них:
- Травма или перенапряжение мышц шеи
- Остеохондроз шейного отдела позвоночника
- Грыжа или протрузия межпозвонкового диска
- Артроз фасеточных суставов
- Спондилез
- Стеноз позвоночного канала
- Миофасциальный синдром
- Фибромиалгия
В некоторых случаях боль в шее слева может быть симптомом более серьезных заболеваний, таких как опухоли, инфекции или переломы позвонков. Поэтому при появлении стойкой боли в шее необходимо обратиться к врачу для диагностики.
Основные симптомы боли в левой части шеи
- Ноющая или острая боль в левой половине шеи
- Ограничение подвижности шеи
- Скованность мышц шеи
- Болезненность при пальпации
- Иррадиация боли в левую руку, плечо, лопатку
- Головные боли, головокружение
- Онемение или покалывание в левой руке
- Хруст при движениях шеей
Характер и интенсивность симптомов могут варьировать в зависимости от причины боли. При появлении данных симптомов рекомендуется обратиться к врачу для выяснения причины и назначения лечения.
Диагностика причин боли в шее слева
Для определения причины боли в шее врач проводит следующие диагностические мероприятия:
- Сбор анамнеза и жалоб пациента
- Физикальный осмотр, пальпация шейного отдела
- Неврологическое обследование
- Рентгенография шейного отдела позвоночника
- МРТ или КТ шейного отдела
- УЗИ мягких тканей шеи
- Электронейромиография
- Лабораторные анализы крови
На основании результатов обследования врач ставит диагноз и определяет оптимальную тактику лечения боли в шее.
Консервативные методы лечения боли в левой части шеи
При боли в шее слева применяются следующие консервативные методы лечения:
- Противовоспалительные и обезболивающие препараты
- Миорелаксанты для снятия мышечного спазма
- Физиотерапевтические процедуры
- Мануальная терапия
- Массаж
- Лечебная физкультура
- Ношение ортопедического воротника
- Акупунктура
В большинстве случаев при правильно подобранном комплексном лечении удается устранить боль в шее и восстановить ее нормальную функцию. Однако в некоторых ситуациях может потребоваться хирургическое вмешательство.
Хирургические методы лечения боли в шее
Хирургическое лечение может быть рекомендовано при:
- Грыжах межпозвонковых дисков со сдавлением нервных корешков
- Стенозе позвоночного канала
- Нестабильности позвонков
- Опухолях позвоночника
- Травмах шейного отдела с повреждением костных структур
Применяются следующие хирургические методики:
- Микродискэктомия
- Ламинэктомия
- Спондилодез (стабилизация позвонков)
- Артропластика (замена межпозвонкового диска)
Хирургическое вмешательство проводится только по строгим показаниям, когда консервативное лечение неэффективно.
Современные регенеративные методы лечения боли в шее
В последние годы активно развиваются малоинвазивные регенеративные методики лечения заболеваний позвоночника:

- PRP-терапия (инъекции обогащенной тромбоцитами плазмы)
- Терапия стволовыми клетками
- Пролотерапия
- Озонотерапия
Данные методы направлены на стимуляцию процессов регенерации и восстановления поврежденных тканей. Они позволяют уменьшить воспаление, снять боль и улучшить функцию шейного отдела позвоночника без хирургического вмешательства.
Профилактика боли в шее слева
Для профилактики боли в шее рекомендуется:
- Соблюдать правильную осанку
- Организовать эргономичное рабочее место
- Регулярно выполнять упражнения для шеи
- Избегать длительных статических нагрузок
- Правильно подбирать подушку для сна
- Избегать резких движений шеей
- Контролировать вес
- Отказаться от курения
Соблюдение этих простых рекомендаций поможет снизить риск развития болевого синдрома в шейном отделе позвоночника.
Заключение
Боль в левой стороне шеи может быть вызвана различными причинами — от банального перенапряжения мышц до серьезных заболеваний позвоночника. При появлении стойкой боли в шее необходимо обратиться к врачу для проведения диагностики и назначения адекватного лечения. Современные методы позволяют эффективно бороться с болью в шее и восстанавливать ее нормальную функцию. Важную роль играет также профилактика и соблюдение правил эргономики в повседневной жизни.

Синдром лестничной мышцы — Клиника Спина Здорова
Описание патологии. Патогенез
Синдром лестничных мышц обусловлен анатомией этого места. Узнав детали, вы сразу поймёте — кто виноват и что делать?
Лестничные мышцы расположены вертикально вдоль позвоночника. Своими верхними концами они прикрепляются к боковым сторонам позвонков, а нижними – к двум верхним рёбрам, которые находятся в самой верхней части грудной клетки в глубине за ключицей. Именно здесь — сверху и сзади ключицы, на границе шеи и грудной клетки, развивается синдром передней лестничной мышцы. Своим названием лестничные мышцы обязаны своеобразному расположению — уступами. Если бы человек лежал на спине, то мышцы выглядели бы, как ступени. Нижняя ступень – это задняя лестничная мышца, вторая – средняя, а самая верхняя ступень – передняя лестничная мышца. Именно так древнеримские анатомы увидели эти мышцы и дали им соответствующее название.
Между передней и средней лестничными мышцами расположены подключичная артерия и нервы, которые идут из позвоночника в руку. И, хотя, тут довольно узко, как в туннели, но, если мышцы здоровы, то нервам и артерии ничего не угрожает. Во-первых, потому что здоровые мышцы эластичные и мягкие, а во-вторых — и сами мышцы, и нервы с артерией покрыты плотной скользкой оболочкой — фасцией. Это обеспечивает им беспрепятственное скольжение относительно друг друга и предохраняет от любых зажимов при движениях головы и шеи. Однако при патологии всё меняется – передняя лестничная мышца спазмируется и тонус её резко возрастает. Это вызывает боль и, кроме того, натянутая, как струна, мышца может зажать нервы и артерию в узком туннели, о котором мы говорили выше.
И, хотя, тут довольно узко, как в туннели, но, если мышцы здоровы, то нервам и артерии ничего не угрожает. Во-первых, потому что здоровые мышцы эластичные и мягкие, а во-вторых — и сами мышцы, и нервы с артерией покрыты плотной скользкой оболочкой — фасцией. Это обеспечивает им беспрепятственное скольжение относительно друг друга и предохраняет от любых зажимов при движениях головы и шеи. Однако при патологии всё меняется – передняя лестничная мышца спазмируется и тонус её резко возрастает. Это вызывает боль и, кроме того, натянутая, как струна, мышца может зажать нервы и артерию в узком туннели, о котором мы говорили выше.
Таким образом, при синдроме передней лестничной мышцы пациент ощутит на себе один из двух возможных вариантов развития этой патологии. Первый – относительно лёгкий. При нём возникает мышечно-тонический (миофасциальный) синдром. В мышце появляются триггерные точки, запускающие отражённую боль в зоне шеи, плеча, груди, лопатки и руки. Второй – более тяжёлый. Тут спазмированная мышца зажимает нерв или сосуд. В этом случае, кроме боли, возникает ещё и нервно-сосудистая патология или, как принято говорить в медицине – нейро-васкулярная. Кстати, синдром передней лестничной мышцы – это самая распространённая нейроваскулярная патология шеи. Его также называют скаленус-синдром или синдром Наффцигера.
В этом случае, кроме боли, возникает ещё и нервно-сосудистая патология или, как принято говорить в медицине – нейро-васкулярная. Кстати, синдром передней лестничной мышцы – это самая распространённая нейроваскулярная патология шеи. Его также называют скаленус-синдром или синдром Наффцигера.
Для справки: scalenus – лестничная (лат). Говард Кристиан Наффцигер американский нейрохирург, одним из первых описавший нейроваскулярную патологию, вызванную передней лестничной мышцей.
Симптомы синдрома
Как было сказано выше – симптомы синдрома передней лестничной мышцы могут быть либо чисто болевыми, из-за спазма мышцы, либо – к боли присоединяются ещё и нейроваскулярные нарушения, из-за зажима нервов и подключичной артерии.
Боль – это первый и самый изнуряющий симптом; она распространяется от плечевого сустава вниз по руке и может доходить до мизинца и безымянного пальца. Иногда боль переходит на грудную клетку или затылок. Усиление боли часто происходит ночью. Также боль усиливается при повороте головы, при отведении руки в сторону и при глубоком вдохе. Лестничные мышцы являются вспомогательными мышцами вдоха. При глубоком вдохе они сокращаются и тянут за собой верхние рёбра и грудную клетку вверх. Благодаря этому грудь вздымается и в лёгкие попадает больше воздуха. Вот почему синдром передней лестничной мышцы часто развивается, из-за её длительной перегрузки, у людей страдающих одышкой или какими-то заболеваниями дыхательной системы, например — простудными. Кстати, не только одышка или простуда могут вызвать перенапряжение мышцы. Существует, так называемый, гипервентиляционный синдром, когда на фоне психосоматических, тревожных или психовегетативных расстройств нарушается диафрагмальное дыхание. В этих случаях вспомогательные дыхательные мышцы, в первую очередь – лестничные, вынуждены полностью брать на себя выполнение дыхательных движений. Это является для них непомерной нагрузкой, причиной перенапряжения и отправной точкой развития синдрома передней лестничной мышцы.
Лестничные мышцы являются вспомогательными мышцами вдоха. При глубоком вдохе они сокращаются и тянут за собой верхние рёбра и грудную клетку вверх. Благодаря этому грудь вздымается и в лёгкие попадает больше воздуха. Вот почему синдром передней лестничной мышцы часто развивается, из-за её длительной перегрузки, у людей страдающих одышкой или какими-то заболеваниями дыхательной системы, например — простудными. Кстати, не только одышка или простуда могут вызвать перенапряжение мышцы. Существует, так называемый, гипервентиляционный синдром, когда на фоне психосоматических, тревожных или психовегетативных расстройств нарушается диафрагмальное дыхание. В этих случаях вспомогательные дыхательные мышцы, в первую очередь – лестничные, вынуждены полностью брать на себя выполнение дыхательных движений. Это является для них непомерной нагрузкой, причиной перенапряжения и отправной точкой развития синдрома передней лестничной мышцы.
Вторая группа симптомов синдрома передней лестничной мышцы проявляется ощущениями напряжения шейных мышц, тяжести, онемения и слабости в руке, вплоть до грубых парезов (неполных параличей) кисти и атрофии мышц. Правда, нужно отметить, что парезы и атрофия кисти встречаются крайне редко — только в очень запущенных случаях.
Правда, нужно отметить, что парезы и атрофия кисти встречаются крайне редко — только в очень запущенных случаях.
Третья группа – сосудистые симптомы синдрома передней лестничной мышцы: отечность руки, её синюшность, похолодание, ослабление пульса, вплоть до полного его исчезновения при подъеме руки вверх или наклоне и повороте головы. Кроме подключичной артерии, нередко страдают и лимфатические сосуды. Их зажим нарушает циркуляцию лимфы. Это приводит к застою и отёку, который проявляется припухлостью в надключичной ямке (псевдоопухоль Ковтуновича).
И четвёртая группа – вегетативно-трофические симптомы синдрома передней лестничной мышцы проявляются ломкостью ногтей и уменьшением волосяного покрова на руке. Однако проявление вегетативных симптомов, тоже, отмечается только на фоне длительных и далеко зашедших случаев, что, к счастью, случается нечасто. Современный человек, тем более живущий в крупном городе, крайне редко станет дотягивать обращение к врачу до такой стадии.
Что произойдет, если «запустить» синдром лестничной мышцы
Самое опасное осложнение синдрома передней лестничной мышцы – тромбоз в системе подключичной артерии. Для лучшего понимания нужно сказать, что от левой и правой подключичной артерии отходят позвоночные артерии, от которых, в свою очередь, начинаются артерии головного мозга. Тромбоз в этой системе является по-настоящему смертельно опасным осложнением синдрома передней лестничной мышцы и требует немедленного хирургического вмешательства.
Вторым серьёзным осложнением — является парез (неполный паралич) и атрофия мышц кисти.
Ещё одним ярким и неприятным осложнением является нарушение биомеханики шеи и тела в целом. Этот момент немного сложен для понимания неспециалиста, но сейчас мы разберёмся и в нём. Итак. При длительном напряжении лестничных мышц происходит их укорочение. Это усиливает шейный лордоз и смещает голову вперед. Чтобы компенсировать равновесие и центр тяжести, мышцы задней части шеи вынуждены напрягаться и, соответственно, перегружаться. В скором времени, из-за перегрузки, в задних мышцах шеи будут формироваться вторичные болевые триггерные точки, и развиваться миофасциальный синдром. Далее, при отсутствии лечения, усиление шейного лордоза приведёт к компенсаторному искривлению позвоночника в грудном и поясничном отделах, ведь он вынужден искать равновесие. Искривление позвоночника нарушает распределение осевых нагрузок на межпозвонковые диски и, таким образом, открывает дорогу к формированию протрузий и грыж дисков не только в шее, но и в любом другом компенсаторно перегруженном месте позвоночника.
В скором времени, из-за перегрузки, в задних мышцах шеи будут формироваться вторичные болевые триггерные точки, и развиваться миофасциальный синдром. Далее, при отсутствии лечения, усиление шейного лордоза приведёт к компенсаторному искривлению позвоночника в грудном и поясничном отделах, ведь он вынужден искать равновесие. Искривление позвоночника нарушает распределение осевых нагрузок на межпозвонковые диски и, таким образом, открывает дорогу к формированию протрузий и грыж дисков не только в шее, но и в любом другом компенсаторно перегруженном месте позвоночника.
Вот почему своевременное обращение к врачу, раннее выявление и правильное лечение позволяют избежать всех этих серьёзных осложнений синдрома передней лестничной мышцы.
Миофасциальный синдром лестничной мышцы
Диагностика
Диагностика синдрома передней лестничной мышцы основывается на типичной клинической картине и всегда начинается с осмотра. Во время такого осмотра у большинства пациентов выявляется припухлость надключичной области.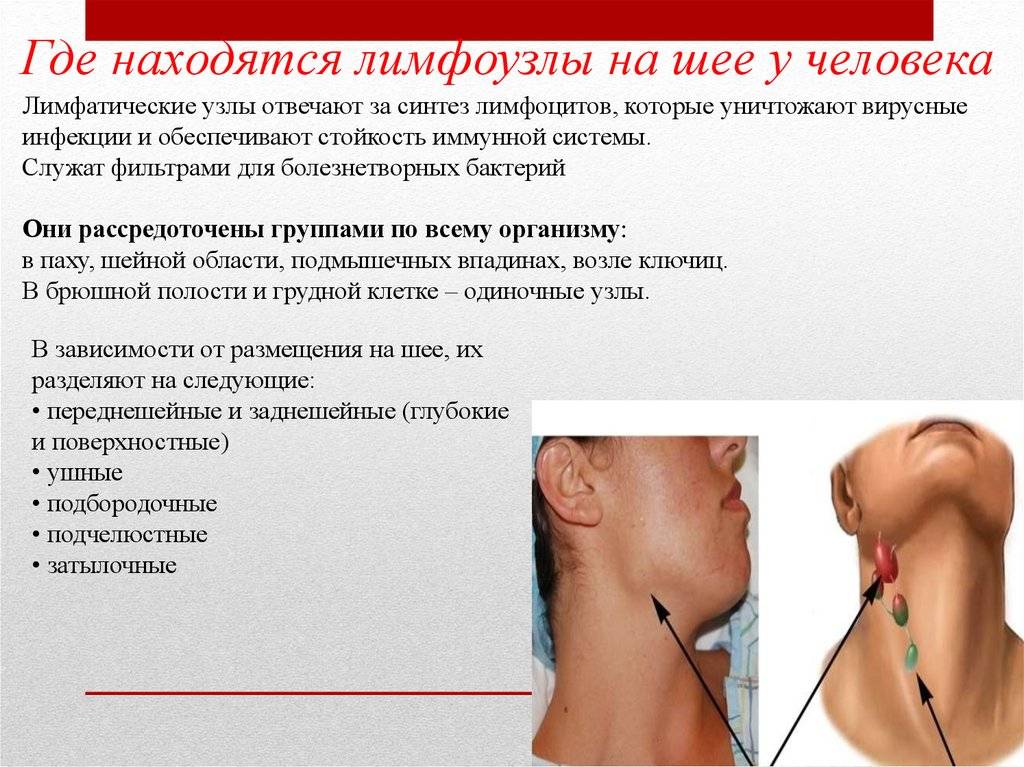 Это, так называемый, псевдотумор (псевдоопухоль) Ковтуновича. Он возникает из-за сдавливания передней лестничной мышцей лимфатических сосудов. Также во время осмотра обращаем внимание на кисть – она может быть отечна и немного синюшна. В запущенных случаях будут отмечаться более выраженные изменения, вплоть до трофических.
Это, так называемый, псевдотумор (псевдоопухоль) Ковтуновича. Он возникает из-за сдавливания передней лестничной мышцей лимфатических сосудов. Также во время осмотра обращаем внимание на кисть – она может быть отечна и немного синюшна. В запущенных случаях будут отмечаться более выраженные изменения, вплоть до трофических.
При пальпации передней лестничной мышцы, она будет резко напряжена и болезненна, к тому же это вызовет усиление боли в шее с возможным распространением в руку.
Неврологический осмотр – проверка чувствительности, рефлексов и т.д. — выявляет чувствительные, двигательные и вегетативные нарушения.
Проба на спазм. Её проводят для выявления миофасциального синдрома лестничных мышц. Нужно максимально повернуть голову в больную сторону и сильно прижать подбородок к ключице. Лестничные мышцы сократятся и триггерные точки в них активируются. В результате пациент почувствует усиление боли.
Проба Адсона: если на стороне синдрома передней лестничной мышцы поднять руку и сюда же наклонить голову, то там, где обычно проверяют пульс на запястье — пульса не будет.
Допплерография (УЗДГ) сосудов шеи также обладает определённой диагностической ценностью, особенно, принимая во внимание то, что от подключичной — отходит позвоночная артерия, питающая заднюю часть головного мозга. И вся эта сосудистая сеть может пострадать от сдавливания подключичной артерии, что в свою очередь, грозит нарушением мозгового кровообращения или тромбозом.
Электронейромиография (ЭНМГ) считается общепризнанным методом диагностики. Хотя, на начальных стадиях патологии её информативность недостаточно высока, а порой даже чревата ошибочными выводами.
Поэтому самым лучшим видом исследования на всех этапах синдрома передней лестничной мышцы является старое доброе мануальное мышечное тестирование.
Лечение синдрома лестничной мышцы
Эффективное лечение синдрома лестничной мышцы предусматривает чёткое понимание причины и механизма болезни, а также — комплексный подход к лечению.
Для лечения синдрома передней лестничной мышцы используются: медикаментозное лечение, физиотерапия, ЛФК, массаж, оперативные методы и мануальная терапия. Начинать, разумеется, следует с консервативных методов, среди которых ключевое место занимает мануальная терапия. Но, обо всём по порядку.
Начинать, разумеется, следует с консервативных методов, среди которых ключевое место занимает мануальная терапия. Но, обо всём по порядку.
Мануальная терапия
Не стоит думать, что мануальная терапия синдрома лестничных мышц – это вправление позвонков или что-то в этом роде. Если вы так считали – вы глубоко заблуждались. Современная мягкая мануальная терапия – это комплекс методов направленных на устранение боли, нормализацию мышечного тонуса и восстановление полного объёма движений поражённого региона и всей опорно-двигательной системы в целом.
Все методы мануальной терапии синдрома лестничных мышц можно разделить на прямые и непрямые; активные и пассивные; мягкие и трастовые. Но, так или иначе, основную часть составляют, так называемые, нейромышечные методы, при выполнении которых воздействие происходит через мягкие ткани: мышцы, фасции и др.
При мануальной терапии синдрома лестничных мышц используют, в основном, именно нейромышечные методы. Они включают: постизометрическую релаксацию, реципрокное торможение, изотонические концентрические и эксцентрические сокращения, техники позиционного расслабления, стрейн-контрстрейн, миофасциальный релиз и др. А также прямые мануальные методы: ишемическую компрессию, давление на триггерные точки, акупрессуру, поперечное трение, мягкотканную мобилизацию, глубокий тканевой массаж и др.
А также прямые мануальные методы: ишемическую компрессию, давление на триггерные точки, акупрессуру, поперечное трение, мягкотканную мобилизацию, глубокий тканевой массаж и др.
Правильное и адекватное применение всех этих многочисленных мягких методов даёт потрясающий лечебный эффект при мануальной терапии синдрома лестничных мышц.
Иные методы лечения. Физиотерапия
Физиотерапия синдрома лестничной мышцы – это вспомогательный вид лечения. Чаще всего выбирают следующие процедуры:
Синусоидальные модулированные токи (СМТ) или – второе название – амплипульстерапия. Данная процедура отлично справляется с болью и спазмом мышц, одновременно восстанавливая их кровоснабжение и питание.
Электрофорез – классика физиотерапии. Менее мощный, но более мягкий способ лечения. Подойдёт там, где имеются противопоказания для СМТ-терапии.
Ультразвук (УЗТ) – является, по сути, микромассажем. Распространяясь вглубь ткани, ультразвук передаёт свои колебания этим тканям, улучшая тем самым их дренажные и трофические функции. Исчезают глубокие отёки, застой и воспаление, нормализуется кровообращение и питание ткани. За счёт этого снижается болевой синдром.
Исчезают глубокие отёки, застой и воспаление, нормализуется кровообращение и питание ткани. За счёт этого снижается болевой синдром.
Магнитотерапия – увеличивает микроциркуляцию, благодаря чему происходит устранение застоя, отёков, воспаления и снижение болевого синдрома.
Оперативное лечение
Оперативное лечение синдрома лестничной мышцы применяют только в далеко зашедших случаях нейроваскулярной стадии синдрома, когда сдавливание нервов и подключичной артерии не удалось устранить иными способами. Как мы уже говорили выше — консервативное лечение не всегда способно решить проблему, и тогда единственным выходом становится операция.
В ходе оперативного лечения синдрома лестничной мышцы производят рассечение самой мышцы и соседних тканей, сдавливающих нерв и артерию. Для предупреждения рецидивов резекцию мышцы осуществляют на возможно большем участке.
Ещё раз обращаем внимание – вопрос об оперативном лечение синдрома лестничной мышцы целесообразно рассматривать только тогда, когда полностью исчерпаны все консервативные методы лечения.
Не запускайте свою болезнь! Своевременное обращение к врачу позволяет избежать операции!
Профилактика
Профилактика синдрома лестничной мышцы направлена на предотвращение обстоятельств, приводящих к возникновению синдрома. Какие же это обстоятельства?
Во-первых, синдром лестничной мышцы очень часто возникает, как одно из звеньев патологии межпозвонковых дисков шейного отдела позвоночника. Следовательно, своевременное обращение к врачу и устранение любой патологии позвоночника и дисков на ранних этапах, служит важнейшим профилактическим действием.
Во-вторых – поскольку главным провоцирующим фактором развития синдрома служит длительное вынужденное положение головы и рук, что обычно бывает при сидячей работе, значит, необходимо делать регулярные перерывы. Имейте в виду, оптимальное время непрерывной работы – 45 минут, как школьный урок (плюс-минус 15 минут). Иными словами, старайтесь менять положение тела – неважно, как именно — вставать, разминаться, прохаживаться — главное делать краткосрочную смену положения. В общем, подойдите к этому вопросу творчески и действуйте по обстоятельствам.
В общем, подойдите к этому вопросу творчески и действуйте по обстоятельствам.
В-третьих, очень часто синдром лестничной мышцы возникает на фоне спортивной перетренированности, поэтому людям, которые активно занимаются спортом необходимо об этом знать и быть внимательными к сигналам своего тела.
Вообще, это пожелание не только для любителей активной жизни, а для всех — не игнорируйте «язык тела», ведь многие проблемы возникают из-за пренебрежения к этим сигналам. Как показывает практика, почти все пациенты, которые обращаются к врачу с синдромом лестничной мышцы, описывают начало болезни одинаково: «Всё началось давно и поначалу сильно не беспокоило». Это классическое начало – постепенное и не очень болезненное. Именно так организм посылает нам сигналы, давая возможность всё быстро исправить. А мы заедаем сигналы анальгинами, думая, что «всё само рассосётся». Увы, это не так. С определённого момента болезнь понесётся, как стремительная лавина, и её будет очень трудно останавливать и устранять последствия. Поэтому, ещё раз обращаем ваше внимание — не пренебрегайте «сигналами тела», не запускайте себя и не доводите ситуацию до кризиса.
Поэтому, ещё раз обращаем ваше внимание — не пренебрегайте «сигналами тела», не запускайте себя и не доводите ситуацию до кризиса.
Боль в левой стороне шеи
Все началось с легкой боли, а теперь переросло в постоянный ожог. Консервативное лечение и лекарства не помогли. Почему болит левая сторона шеи? Как проявляется боль в левой половине шеи? Что может быть причиной боли в шее? Каков процесс диагностики? Каковы варианты лечения боли в левой шее? Какие есть варианты регенеративного лечения? Давайте углубимся.
Понимание того, что стоит за болью в левой стороне шеи
Почти у каждого когда-либо возникала боль или скованность в шее. Общая распространенность боли в шее колеблется от 04. до 86,8% населения в целом (1). Узнайте больше, чтобы узнать о признаках, симптомах, причинах и вариантах лечения боли в левой части шеи.
Почему болит левая сторона шеи?
Боль в шее может быть вызвана рядом различных состояний. Общие причины незначительных периодических болей в шее включают усталость, неправильное положение во время сна, стресс и чрезмерную активность.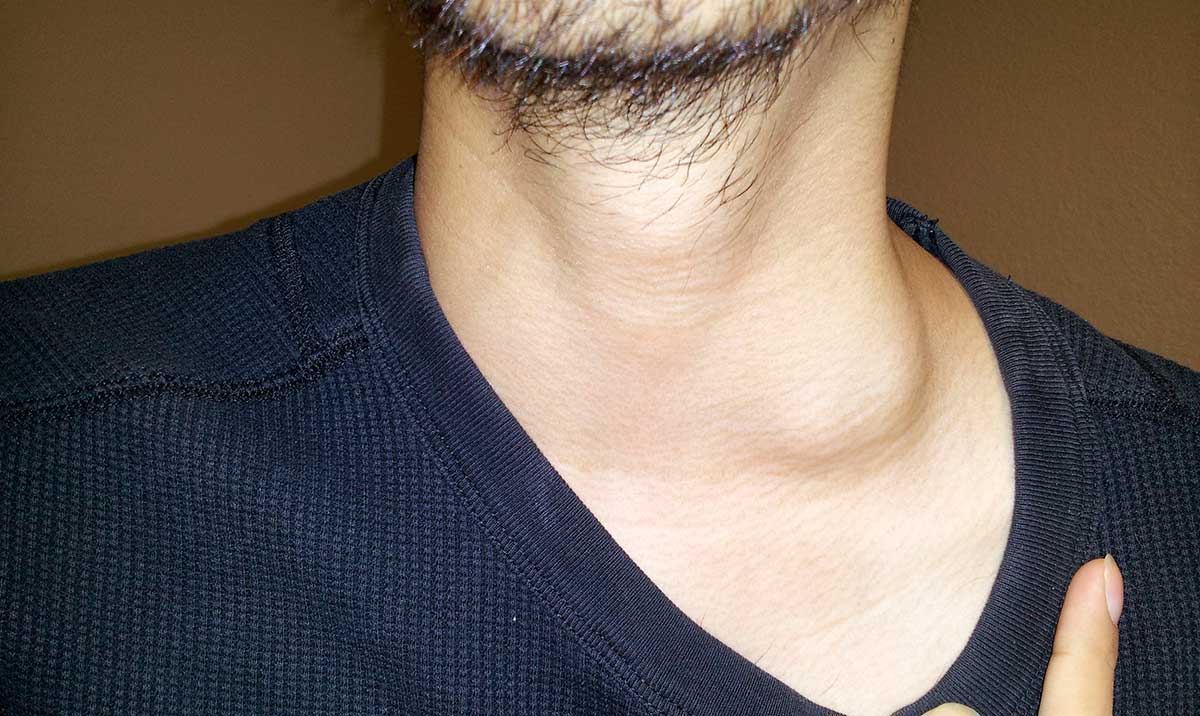 Если боль в шее сохраняется, это предупреждающий знак того, что у вас может быть проблема, требующая обследования. Думайте об этом как о красной лампочке двигателя на вашей машине. Это предупреждение о том, что если его не остановить, это может привести к серьезным и дорогостоящим последствиям.
Если боль в шее сохраняется, это предупреждающий знак того, что у вас может быть проблема, требующая обследования. Думайте об этом как о красной лампочке двигателя на вашей машине. Это предупреждение о том, что если его не остановить, это может привести к серьезным и дорогостоящим последствиям.
На что похожа боль в левой стороне шеи?
Боль в шее может проявляться по-разному. Расположение и тяжесть могут варьироваться от пациента к пациенту в зависимости от травмы и прошлой истории болезни. Общие примеры включают:
- Ригидность шеи
- Острая стреляющая боль в левой части шеи
- Общая болезненность в области шеи
- Ограниченный диапазон движений и гибкость
- Головные боли
- Головокружение
- Мышечное напряжение и спазм
- Локализованная боль в основании черепа
Возможные причины, вызывающие боль
Боль в левой стороне шеи может возникать из разных источников. Важно понять и определить, откуда возникает боль. При этом может быть начат лучший план лечения. К распространенным причинам боли в шее относятся:
При этом может быть начат лучший план лечения. К распространенным причинам боли в шее относятся:
Меж костными строительными блоками в шее находится диск. Он функционирует как важный амортизатор и обеспечивает движение между соседними сегментами. Он подвержен повреждениям и дегенерации. Общие примеры включают протрузии дисков, кольцевые разрывы и грыжи дисков. Повреждение шейного диска может вызвать боль в левой части шеи.
Напряжение мышцМышцы обеспечивают стабильность и подвижность шеи. Мышцы могут быть повреждены из-за усталости, травмы, повторяющихся действий и плохой эргономики. Напряжение мышц может вызвать боль с обеих сторон шеи. В тяжелых случаях это ограничивает вашу способность двигать шеей.
Фасеточная травма шейки матки Фасеточный сустав — это парный сустав, расположенный на задней стороне позвоночника. Парный означает наличие правого и левого фасеточных суставов.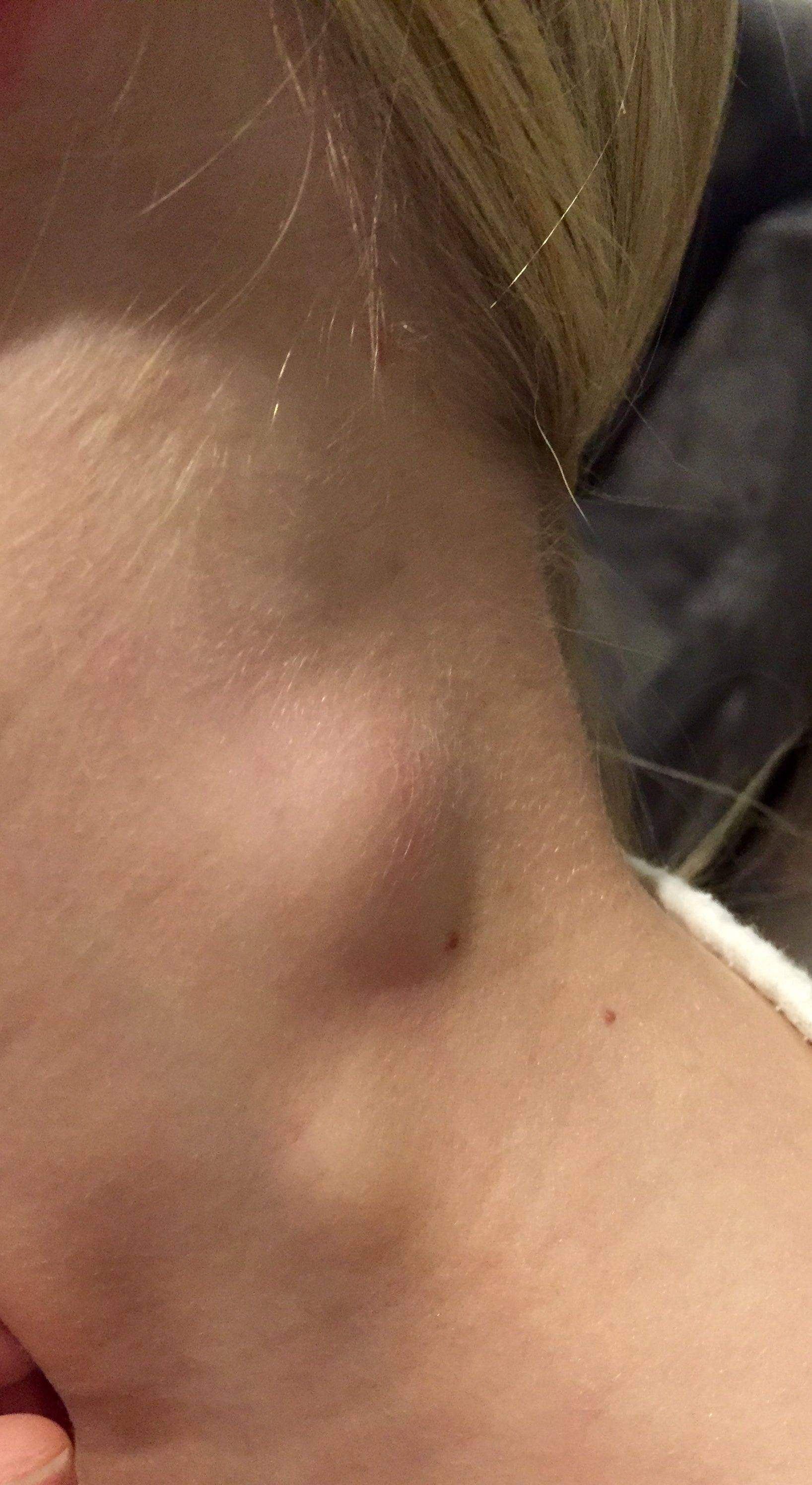 Фасеточные суставы присутствуют на каждом уровне позвоночника и обеспечивают стабильность позвоночника и ограничивают движения. Подобно коленному или голеностопному суставу, фасеточные суставы покрыты хрящом, который обеспечивает плавное и безболезненное движение сустава. Шейные фасеточные суставы могут раздражаться или травмироваться, что приводит к боли в левой части шеи.
Фасеточные суставы присутствуют на каждом уровне позвоночника и обеспечивают стабильность позвоночника и ограничивают движения. Подобно коленному или голеностопному суставу, фасеточные суставы покрыты хрящом, который обеспечивает плавное и безболезненное движение сустава. Шейные фасеточные суставы могут раздражаться или травмироваться, что приводит к боли в левой части шеи.
Хлыстовая травма — это травма шеи, возникающая в результате сильных, быстрых хлестких движений головы и шеи вперед-назад. Хлыстовая травма также может быть описана как «механизм ускорения-замедления передачи энергии в шею» (2). Хлыстовая травма распространена примерно в 1 000 000 случаев в год в Соединенных Штатах (3). Хлыстовые травмы могут вызвать сильную боль в шее и ограничение подвижности.
Травмы связок Связки представляют собой толстые кусочки соединительной ткани, соединяющие кость с костью. Думайте о них как о человеческой клейкой ленте. Связки обеспечивают стабильность позвоночника. Повреждения связок могут нарушить стабильность позвоночника, что приведет к дисфункции и боли в левой части шеи. Хорошая новость заключается в том, что многие травмы 1 и 2 степени можно лечить с помощью регенеративного лечения под контролем ультразвука и рентгена.
Связки обеспечивают стабильность позвоночника. Повреждения связок могут нарушить стабильность позвоночника, что приведет к дисфункции и боли в левой части шеи. Хорошая новость заключается в том, что многие травмы 1 и 2 степени можно лечить с помощью регенеративного лечения под контролем ультразвука и рентгена.
Шейная радикулопатия — это болезненное заболевание, возникающее в результате раздражения или сдавления нерва на шее. Часто это называется «защемление нерва» и может сопровождаться иррадиирующей болью в руке, слабостью и онемением. Боль обычно носит жгучий или электрический характер и не реагирует на опиоидную терапию.
Перелом шейки маткиКости позвоночника подвержены переломам, которые могут вызвать боль в левой стороне шеи. Рентгенография и компьютерная томография полезны для выявления переломов.
Инфекция Инфекция кожи, мышц, сухожилий, костей и оболочек спинного и головного мозга может вызвать боль в левой половине шеи. Травма является наиболее распространенной причиной. Лечение включает лечение антибиотиками.
Травма является наиболее распространенной причиной. Лечение включает лечение антибиотиками.
Кривошея — это болезненное заболевание, при котором мышцы шеи спазмируются и заставляют голову и шею поворачиваться в одну сторону. Точная причина кривошеи неизвестна. Симптомы включают боль, невозможность повернуть голову и мышечный спазм.
Стеноз позвоночникаСтеноз позвоночника — это заболевание, при котором происходит сужение пространств внутри позвоночника. Это может оказывать давление на нервы, проходящие внутри позвоночника, что приводит к боли, дисфункции, слабости и онемению.
Опухоль позвоночникаОпухоли позвоночника могут вызывать боль, неврологические симптомы и ограничение диапазона движений. Хорошей новостью является то, что некоторые опухоли позвоночника являются доброкачественными.
Шейный фасеточный синдром
Шейный фасеточный синдром, также известный как боль в шейных фасеточных суставах, представляет собой состояние, которое возникает, когда фасеточные суставы в шейном отделе позвоночника воспаляются или повреждаются. Фасеточные суставы — это небольшие суставы, расположенные между шейными позвонками, которые помогают обеспечить стабильность и облегчить движение. Когда эти суставы раздражаются или травмируются, они могут вызывать боль и дискомфорт в шее и прилегающих областях. Симптомы шейного фасеточного синдрома могут включать боль в шее, скованность, головные боли и даже иррадиирующую боль в плечи, руки и верхнюю часть спины. Варианты лечения шейного фасеточного синдрома могут включать физиотерапию, лекарства, инъекции или, в некоторых случаях, хирургическое вмешательство.
Фасеточные суставы — это небольшие суставы, расположенные между шейными позвонками, которые помогают обеспечить стабильность и облегчить движение. Когда эти суставы раздражаются или травмируются, они могут вызывать боль и дискомфорт в шее и прилегающих областях. Симптомы шейного фасеточного синдрома могут включать боль в шее, скованность, головные боли и даже иррадиирующую боль в плечи, руки и верхнюю часть спины. Варианты лечения шейного фасеточного синдрома могут включать физиотерапию, лекарства, инъекции или, в некоторых случаях, хирургическое вмешательство.
Шейная радикулопатия
Общие симптомы шейной радикулопатии включают боль в шее, в руке, в плече, иррадиирующую вниз по руке к пальцам, онемение, покалывание и слабость. Шейная радикулопатия — это клиническое состояние, при котором нерв или нервы на шее раздражаются или сдавливаются. Это также известно как «защемление нерва». Причины обсуждаются ниже. Заболевание может поражать людей любого возраста с пиком заболеваемости в возрасте 40-50 лет. Шейная радикулопатия возникает из-за воспаления, раздражения или компрессии спинномозговых нервов. Наиболее распространенными причинами шейной радикулопатии являются: Травма диска – диск является важным амортизатором. К сожалению, он подвержен травмам.
Шейная радикулопатия возникает из-за воспаления, раздражения или компрессии спинномозговых нервов. Наиболее распространенными причинами шейной радикулопатии являются: Травма диска – диск является важным амортизатором. К сожалению, он подвержен травмам.
Фасеточный синдром
Травма или воспаление шейных фасеточных суставов может привести к боли в шее, плече и головной боли — так называемому «шейно-фасеточному синдрому». Шейный фасеточный синдром в основном поражает сустав в задней части шейного отдела позвоночника. Он функционирует для обеспечения стабильности и направления движения. инъекция в шейный фасеточный сустав при синдроме шейного фасеточных суставов Боль в шейных фасеточных суставах часто встречается у пациентов, перенесших хлыстовую травму, травму шеи или подвергшихся спондилодезу шейного отдела позвоночника. Физикальное обследование обычно важно для ограничения диапазона движений наряду с болью. Каждое соединение имеет отдельный шаблон направления, показанный ниже. Клиника Centeno-Schultz является экспертом в диагностике и лечении дисфункции шейных дуг. Повреждение сустава обычно не выявляется с помощью обычных рентгенологических исследований.
Клиника Centeno-Schultz является экспертом в диагностике и лечении дисфункции шейных дуг. Повреждение сустава обычно не выявляется с помощью обычных рентгенологических исследований.
Стеноз позвоночника
Стеноз позвоночника — это сужение центрального позвоночного канала, вызывающее сильную боль и инвалидность. К частым причинам спинального стеноза относятся протрузия диска, разрастание фасеточных суставов и утолщение желтой связки. Хирургия часто выбирается, когда консервативные методы лечения неэффективны, несмотря на отсутствие убедительных доказательств того, что это лучший вариант лечения. Существуют ли альтернативы операции на спине при спинальном стенозе? Да. Regenexx DDD использует точные инъекции тромбоцитов в фасеточные суставы, мышцы и связки для лечения поясничного стеноза, воздействуя на все компоненты проблемы, что имеет решающее значение. Спинальный стеноз часто является возрастным заболеванием, приписываемым…
Диагностический процесс для лечения симптомов
Боль в шее — это не диагноз, а симптом. Точный диагноз имеет важное значение для достижения наилучших клинических результатов. Маскировка боли с помощью лекарств и инъекций — плохая услуга, так как это может привести к усугублению основной проблемы. Постановка точного диагноза начинается с анамнеза текущей боли в шее, усугубляющих, облегчающих факторов и триггерного события. Важным является обзор прошлого медицинского, хирургического анамнеза и травм. После этого физикальное обследование будет сосредоточено на диапазоне движений, мышечной симметрии и интактной нервной системе. Часто рекомендуются рентгенографические исследования, которые могут включать сгибание, разгибание, рентгенографию, компьютерную томографию и МРТ. В клинике Сентено-Шульц ультразвуковое исследование в кабинете используется для оценки целостности сухожилий, связок и мышц.
Точный диагноз имеет важное значение для достижения наилучших клинических результатов. Маскировка боли с помощью лекарств и инъекций — плохая услуга, так как это может привести к усугублению основной проблемы. Постановка точного диагноза начинается с анамнеза текущей боли в шее, усугубляющих, облегчающих факторов и триггерного события. Важным является обзор прошлого медицинского, хирургического анамнеза и травм. После этого физикальное обследование будет сосредоточено на диапазоне движений, мышечной симметрии и интактной нервной системе. Часто рекомендуются рентгенографические исследования, которые могут включать сгибание, разгибание, рентгенографию, компьютерную томографию и МРТ. В клинике Сентено-Шульц ультразвуковое исследование в кабинете используется для оценки целостности сухожилий, связок и мышц.
Варианты лечения боли в левой части шеи
Физиотерапия
Консервативное лечение при необходимости должно быть лечением первой линии. Это будет включать физиотерапию с акцентом на нейтральное выравнивание позвоночника, улучшение стабильности, диапазона движений и силы. В клинике Centeno-Schultz работает выдающийся физиотерапевт, который может помочь пациентам и направить их в уходе. Чтобы узнать больше о Марке Рейли и вариантах лечения, нажмите здесь.
В клинике Centeno-Schultz работает выдающийся физиотерапевт, который может помочь пациентам и направить их в уходе. Чтобы узнать больше о Марке Рейли и вариантах лечения, нажмите здесь.
К наиболее распространенным обезболивающим препаратам относятся:
НПВП
Постоянную боль часто лечат НПВП, которые имеют значительные побочные эффекты и риски. Эти препараты являются мощными противовоспалительными средствами, уменьшающими воспаление. Общие примеры включают ибупрофен, напроксен и диклофенак. Основные риски включают зависимость, инсульт, внезапную смерть, желудочно-кишечное кровотечение и угнетение активности стволовых клеток.
Наркотики Если боль сохраняется и не купируется НПВП, некоторые поставщики рекомендуют пероральные наркотики. Это может быть чрезвычайно опасно, так как наркотики имеют серьезные побочные эффекты, включая зависимость. Маскировка боли с помощью НПВП и наркотиков не устраняет и не лечит основную проблему.
Пероральные стероиды
Стероиды являются сильными противовоспалительными средствами. Общие примеры включают преднизолон, метилпреднизолон, дексаметазон. Стероиды имеют серьезные побочные эффекты, которые включают повышенный риск серьезных заболеваний костей, угнетение стволовых клеток и повреждение сухожилий, связок и хрящей. Чтобы узнать больше о рисках, связанных со стероидами, нажмите здесь.
Инъекции кортикостероидовКогда консервативное лечение и лекарства не помогают, некоторым пациентам назначают инъекции стероидов. Хотя стероиды являются мощными противовоспалительными средствами, они сопряжены со значительными рисками, о которых говорилось выше. Инъекции стероидов могут усугубить боль в долгосрочной перспективе, поскольку стероиды могут повредить связки, сухожилия и хрящи суставов.
Хирургия
Хирургия часто рекомендуется, когда боль сохраняется, несмотря на консервативное лечение, медикаментозное лечение и инъекции стероидов. Существует множество различных типов операций, которые будут зависеть от основного состояния и его тяжести. Общие риски, связанные с операцией, включают кровотечение, инфекцию, неудачу, эскалацию боли, болезнь смежного сегмента и необратимые изменения в биомеханике шейного отдела позвоночника. По возможности следует избегать хирургического вмешательства.
Существует множество различных типов операций, которые будут зависеть от основного состояния и его тяжести. Общие риски, связанные с операцией, включают кровотечение, инфекцию, неудачу, эскалацию боли, болезнь смежного сегмента и необратимые изменения в биомеханике шейного отдела позвоночника. По возможности следует избегать хирургического вмешательства.
Домашние стратегии, которые можно попробовать при боли в левой стороне шеи
При острой боли легкой природы вы можете рассмотреть одно из следующих домашних средств:
Отдых :Лучше прекратить оскорбительный триггер или активность и дать вашему телу шанс исцелиться.
Тепло :Тепло улучшает приток крови к определенной области, что может ускорить процесс заживления. Приток крови к месту повреждения подобен воде в саду. Он способствует заживлению и восстановлению.
Хорошая осанка : Продолжительное время, проведенное за экранами телефонов и компьютеров, нарушило нашу осанку и нейтральное положение позвоночника. Хорошая осанка необходима для здоровой, счастливой и безболезненной шеи.
Хорошая осанка необходима для здоровой, счастливой и безболезненной шеи.
Поза для сна тесно связана с качеством сна (4). Два лучших положения лежа на спине или на боку. Сон на спине поддерживает нормальное искривление позвоночника (5)
Варианты регенеративного лечения болей в левой стороне шеи
Врачи клиники Сентено-Шульц являются экспертами в лечении болей в шее, грудной клетке и пояснице. Не все клиники и методы лечения одинаковы. Важные отличия клиники Сентено-Шульц от других:
Комплексный подход Человеческое тело представляет собой замечательную единицу нервов, мышц, сухожилий и костей, которые работают вместе синхронно. Каждая часть тела работает вместе и зависит от других частей тела. Помните старую песню Dem Bones: «Плечевая кость соединена с шейной костью». Кость шеи соединена с костью головы…». Это все взаимосвязано. При обследовании пациента с болью в шее следует также обследовать плечи, грудную клетку и нижнюю часть спины. Это подход SANS, который означает стабильность, артикуляцию, неврологию и симметрию. Чтобы узнать больше об этом уникальном подходе, нажмите здесь.
Это подход SANS, который означает стабильность, артикуляцию, неврологию и симметрию. Чтобы узнать больше об этом уникальном подходе, нажмите здесь.
В медицине вы получаете то, за что платите. Для овладения ортопедией и регенеративной медициной требуются годы обучения и опыта. Существует очень мало специализированных программ стипендий, ориентированных исключительно на использование PRP и использование собственных лечебных средств вашего тела, таких как концентрат костного мозга, который содержит ваши собственные стволовые клетки для распространенных ортопедических заболеваний. Средним уровням, таким как PA и NP, не хватает этого опыта.
Обширные публикацииВ клинике Centeno-Schultz имеется большое количество рецензируемых публикаций. В совокупности они представляют более 40% всех публикаций в мире. Чтобы просмотреть список, нажмите здесь.
Клинический реестр результатов Отслеживание клинических результатов имеет решающее значение для ухода за пациентами, поскольку позволяет как медицинскому работнику, так и пациенту определить успехи и области, требующие дополнительного улучшения. Наш трек реестра легко доступен и отслеживает изменения боли, функции и общего улучшения. Чтобы просмотреть реестр, нажмите здесь.
Наш трек реестра легко доступен и отслеживает изменения боли, функции и общего улучшения. Чтобы просмотреть реестр, нажмите здесь.
Клинический опыт
Клиника Centeno-Schultz имеет 17-летний клинический опыт лечения распространенных ортопедических заболеваний с использованием PRP и концентрата костного мозга. Никаких инъекций ботокса, медикаментозного лечения или радиочастотной абляции. Мы уделяем особое внимание совершенствованию ортобиологических препаратов, чтобы пациенты могли избежать ненужных и часто изменяющих жизнь ортопедических операций. Чтобы узнать больше об Orthobiologics и о том, как они могут помочь вам при постоянной ортопедической боли, посмотрите видео ниже.
Современная лаборатория
В клинике Centeno-Schultz у нас есть лаборатория университетского уровня, в которой работают клеточные биологи, в том числе доктора наук.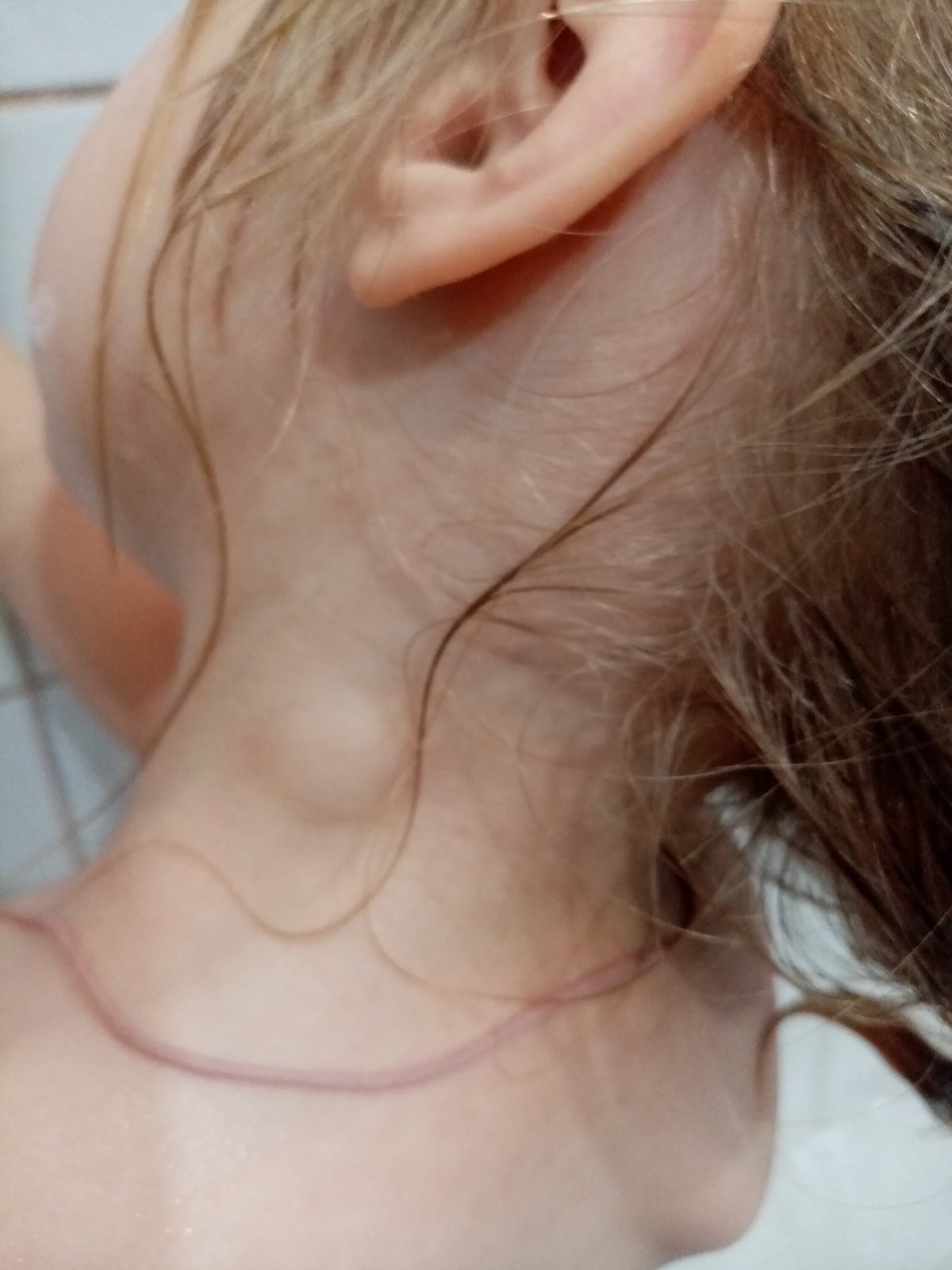 Это позволяет нам использовать передовые запатентованные методы лабораторной обработки, чтобы гарантировать, что у нас есть правильные концентрации клеток для лечения вашей конкретной травмы. Напротив, в большинстве регенеративных клиник используются универсальные прикроватные центрифуги, которые могут привести к субоптимальным клиническим результатам. Тело и травма каждого человека уникальны, и поэтому для оптимального заживления требуется индивидуальный, индивидуальный PRP или концентрат костного мозга. Не обманывай себя.
Это позволяет нам использовать передовые запатентованные методы лабораторной обработки, чтобы гарантировать, что у нас есть правильные концентрации клеток для лечения вашей конкретной травмы. Напротив, в большинстве регенеративных клиник используются универсальные прикроватные центрифуги, которые могут привести к субоптимальным клиническим результатам. Тело и травма каждого человека уникальны, и поэтому для оптимального заживления требуется индивидуальный, индивидуальный PRP или концентрат костного мозга. Не обманывай себя.
Все инъекции выполняются под рентгенологическим или ультразвуковым контролем, чтобы обеспечить точное введение клеток в целевые структуры. Слепые инъекции не соответствуют нашим стандартам лечения и могут ограничить успех пациентов. Процедуры сложны, поскольку требуют детального понимания анатомии, а также способности точно вводить иглу в целевую структуру. Эти инъекции не могут выполняться вашим основным лечащим врачом или хирургом-ортопедом. Чтобы посмотреть цервикальную инъекцию, нажмите на видео ниже.
Чтобы посмотреть цервикальную инъекцию, нажмите на видео ниже.
Резюме
Боль в шее является частым явлением
Постоянная боль в шее является предупреждающим признаком, требующим обследования.
Боль в шее может проявляться по-разному, включая скованность, острую стреляющую боль, болезненность и ограничение подвижности.
Возможные причины боли в шее включают:
- Травма шейного диска
- Напряжение мышц
- Фасеточная травма шейки матки
- Хлыстовая травма
- Шейная радикулопатия
- Перелом шейки матки
- Инфекция
- Кривошея
- Стеноз позвоночника
- Опухоль позвоночника
Варианты лечения боли в левой части шеи включают физиотерапию, лекарства, инъекции стероидов и хирургическое вмешательство.
Существуют варианты регенеративного лечения, которые определяют причину боли и лечат ее с помощью собственного PRP и концентрата костного мозга.
Если у вас или у вашего близкого человека есть боль в левой части шеи, которая не поддается консервативной терапии, запишитесь на телемедицинскую консультацию. Избегайте лекарственной зависимости и периодических инъекций стероидов. Остановите страдания и узнайте у сертифицированного врача, прошедшего обучение в стипендии, какие у вас есть варианты регенеративного лечения сегодня.
1.Хой Д.Г., Протани М., Де Р., Бухбиндер Р. Эпидемиология боли в шее. Best Pract Res Clin Rheumatol. 2010 дек; 24 (6): 783-92. doi: 10.1016/j.berh.2011.01.019. PMID: 21665126.
2. Пастакиа К., Кумар С. Острые хлыстовые расстройства (WAD). Открытый доступ Emerg Med. 2011;3:29-32. Опубликовано 27 апреля 2011 г. doi: 10.2147/OAEM.S17853.
3.Розенфельд М., Сефериадис А., Гуннарссон Р. Активное участие и вмешательство у пациентов, подвергшихся хлыстовой травме в автомобильных авариях, снижает затраты: рандомизированное контролируемое клиническое исследование и экономическая оценка здоровья.
