Что такое розовый лишай Жибера. Как выглядит сыпь при розовом лишае. Каковы причины возникновения розового лишая. Как диагностируют и лечат розовый лишай. Какие осложнения могут возникнуть при розовом лишае.
Что такое розовый лишай Жибера
Розовый лишай Жибера (также известный как питириаз розовый) — это доброкачественное кожное заболевание, характеризующееся появлением характерной сыпи. Заболевание получило свое название в честь французского дерматолога Камиля Мельхиора Жибера, впервые описавшего его в 1860 году.
Розовый лишай обычно начинается с появления одиночного крупного пятна (так называемой «материнской бляшки»), а затем в течение 1-2 недель распространяется по телу в виде множественных мелких пятен.
Основные симптомы розового лишая
Характерные признаки розового лишая Жибера включают:
- Появление крупного овального розового пятна (материнской бляшки) размером 2-10 см
- Через 1-2 недели возникновение множественных мелких розовых пятен по всему телу
- Сыпь может слегка шелушиться
- Умеренный зуд (беспокоит примерно 50% пациентов)
- Иногда легкое повышение температуры и недомогание в начале заболевания
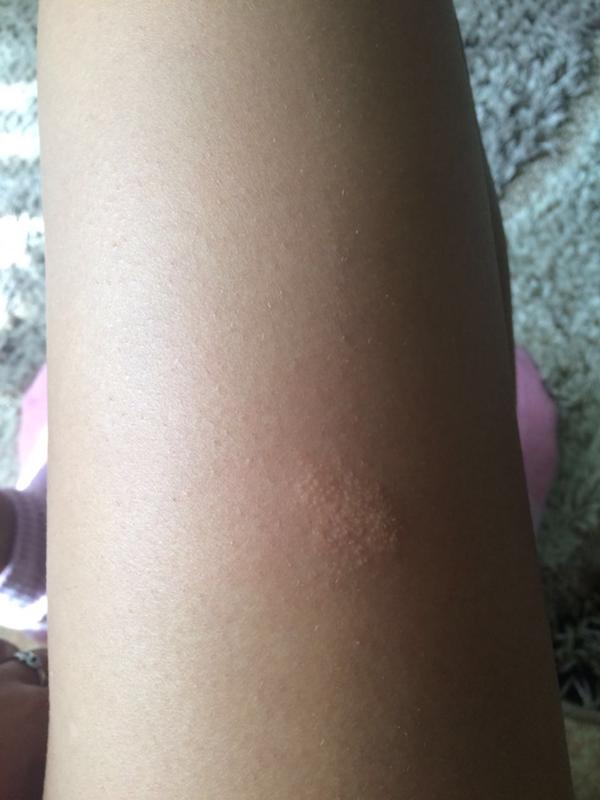
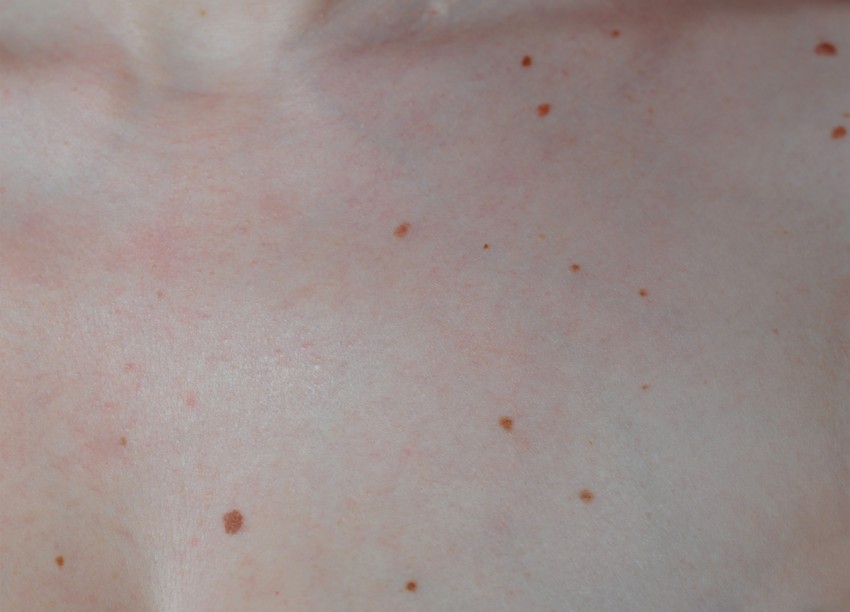
Как выглядит сыпь при розовом лишае
Сыпь при розовом лишае имеет характерный вид:
- Материнская бляшка — крупное овальное пятно розового или красного цвета с приподнятыми краями
- Вторичные высыпания — множественные мелкие овальные пятна розового цвета
- Пятна имеют размер от 0,5 до 2 см в диаметре
- Расположены симметрично на туловище и проксимальных отделах конечностей
- Могут сливаться, образуя фигуры, напоминающие «рождественскую елку»
- Центральная часть пятен может быть желтоватой
Причины возникновения розового лишая
Точные причины развития розового лишая до конца не изучены. Существует несколько теорий возникновения заболевания:
- Вирусная инфекция (предполагается роль герпесвирусов человека 6 и 7 типов)
- Бактериальная инфекция
- Аутоиммунные нарушения
- Аллергическая реакция
- Стресс
Наиболее вероятной считается вирусная природа заболевания, хотя окончательных доказательств пока не получено.
Кто находится в группе риска
Розовый лишай может возникнуть у любого человека, но некоторые группы более подвержены этому заболеванию:
- Подростки и молодые люди 10-35 лет
- Женщины (болеют чаще мужчин)
- Люди с ослабленным иммунитетом
- Беременные женщины
Заболевание чаще возникает весной и осенью. Повторные случаи розового лишая у одного человека крайне редки.

Диагностика розового лишая
Диагноз розового лишая обычно ставится на основании характерной клинической картины. Дополнительные исследования, как правило, не требуются. Врач проводит осмотр кожных покровов и оценивает:
- Наличие материнской бляшки
- Характер и расположение вторичных высыпаний
- Отсутствие других симптомов
В некоторых случаях может потребоваться дифференциальная диагностика с другими кожными заболеваниями (например, псориазом, себорейным дерматитом, микозом гладкой кожи). Для этого врач может назначить дополнительные анализы.
Методы лечения розового лишая
Розовый лишай Жибера — самоограничивающееся заболевание, которое обычно проходит самостоятельно через 6-8 недель. Специфического лечения не существует, терапия направлена на облегчение симптомов:
- Увлажняющие средства для уменьшения сухости и шелушения кожи
- Антигистаминные препараты при сильном зуде
- Топические кортикостероиды короткими курсами при выраженном воспалении
- УФ-терапия в тяжелых случаях
- Противовирусные препараты (ацикловир) при подозрении на герпесвирусную инфекцию
Важно избегать раздражающих кожу факторов — горячего душа, агрессивных моющих средств, синтетической одежды.
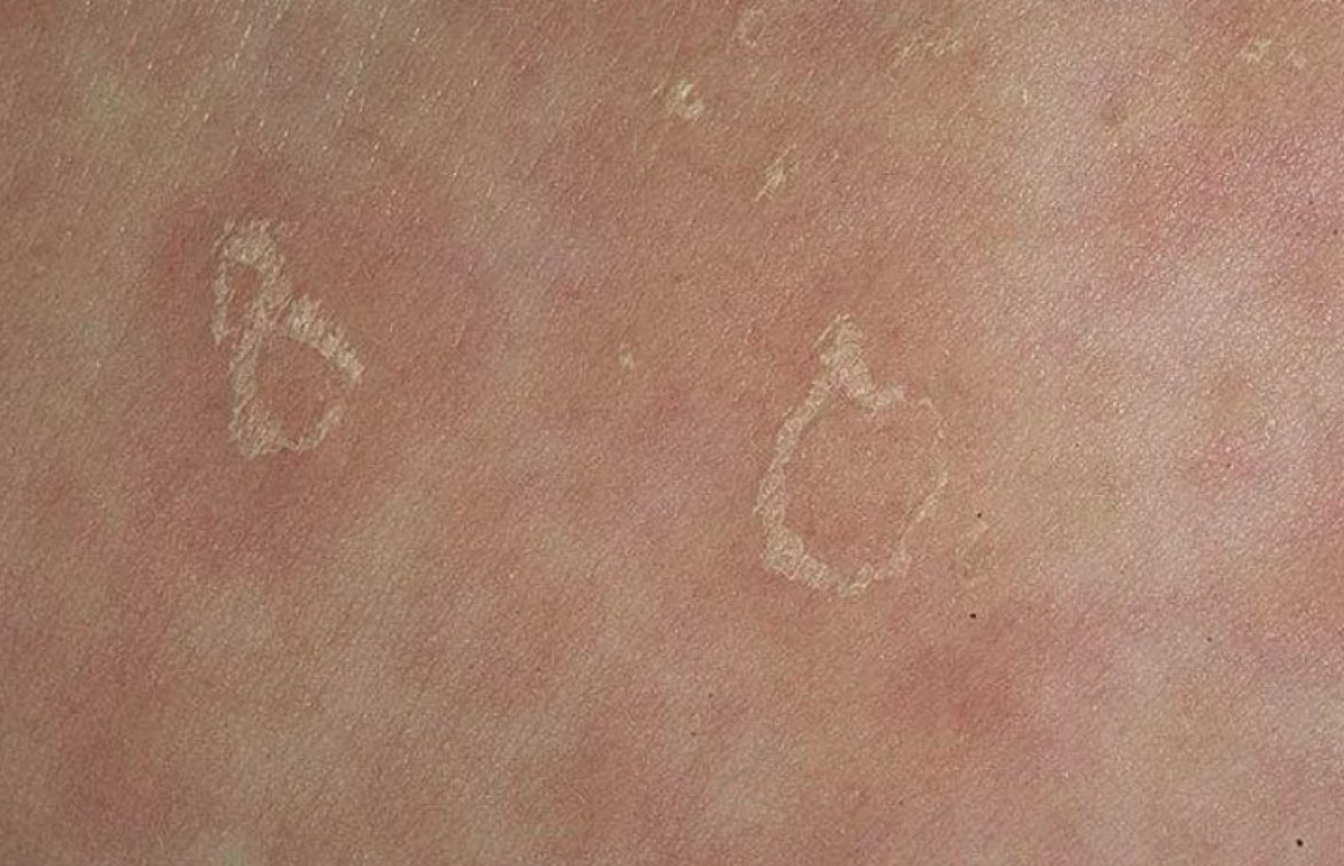
Возможные осложнения
В большинстве случаев розовый лишай проходит без осложнений. Однако изредка могут возникать:
- Вторичная бактериальная инфекция при расчесывании сыпи
- Поствоспалительная гиперпигментация кожи (обычно проходит через несколько месяцев)
- Обострение существующих кожных заболеваний (например, экземы)
- Психологический дискомфорт из-за косметического дефекта
При правильном уходе за кожей риск осложнений минимален.
Профилактика розового лишая
Специфических мер профилактики розового лишая не существует, так как точные причины его возникновения неизвестны. Однако можно снизить риск заболевания, соблюдая общие рекомендации:
- Укрепление иммунитета
- Правильное питание
- Здоровый образ жизни
- Избегание стрессов
- Своевременное лечение вирусных инфекций
Розовый лишай не является заразным заболеванием, поэтому карантинные меры не требуются.
Прогноз при розовом лишае
Прогноз при розовом лишае благоприятный. В подавляющем большинстве случаев заболевание проходит самостоятельно без последствий в течение 6-8 недель. Рецидивы крайне редки. После перенесенного розового лишая, как правило, формируется стойкий иммунитет.

Когда обращаться к врачу
Необходимо проконсультироваться с дерматологом при появлении следующих симптомов:
- Внезапное возникновение характерной сыпи
- Сильный зуд, мешающий повседневной жизни
- Отсутствие улучшения в течение 2-3 месяцев
- Появление признаков вторичной инфекции (гнойные выделения, повышение температуры)
- Распространение сыпи на лицо, ладони и подошвы
Своевременное обращение к специалисту поможет подтвердить диагноз и при необходимости назначить симптоматическое лечение.
Розовый лишай Жибера, дерматология в ООО «ВЕРБА МЕДИКАЛ»
Пн.- Пт. 09:00 — 17:00
Сб. 09:00 — 15:00
Пр-т. М.Лушпы 31А
г. Сумы
Choose a languageРусУкр
Розовый лишай Жибера (также называют питириаз розовый, болезнь Жибера, розеола шелушащаяся) – это острый воспалительный дерматоз, самостоятельно разрешающийся. Для розового лишая характерны овальные или монетовидные шелушащиеся пятна и папулы.
Причины возникновения розового лишая
До настоящего времени причины проявления болезни Жибера (розовый лишай) неизвестны. Заболевание связывают с инфекционной природой (вирус) — это наиболее распространенная теория. В последние годы особое внимание уделяется роли вирусу герпеса 6 и 7 типов в развитии розового лишая, однако этиологический агент (возбудитель заболевания) до сих пор не выявлен. Косвенными свидетельствами инфекционной природы розового лишая выделяют его сезонные колебания, наличие продромальных симптомов у некоторых пациентов (характерны только вирусным заболеваниям), а также цикличность течения заболевания и развитие иммунитета.
Эпидемиология
Розовый лишай Жибера чаще всего развивается в демисезонье (осенью или весной). В основном заболевание встречается у подростков, пожилые люди и дети младшего возраста редко подвержены этому заболеванию.
Клинические проявления
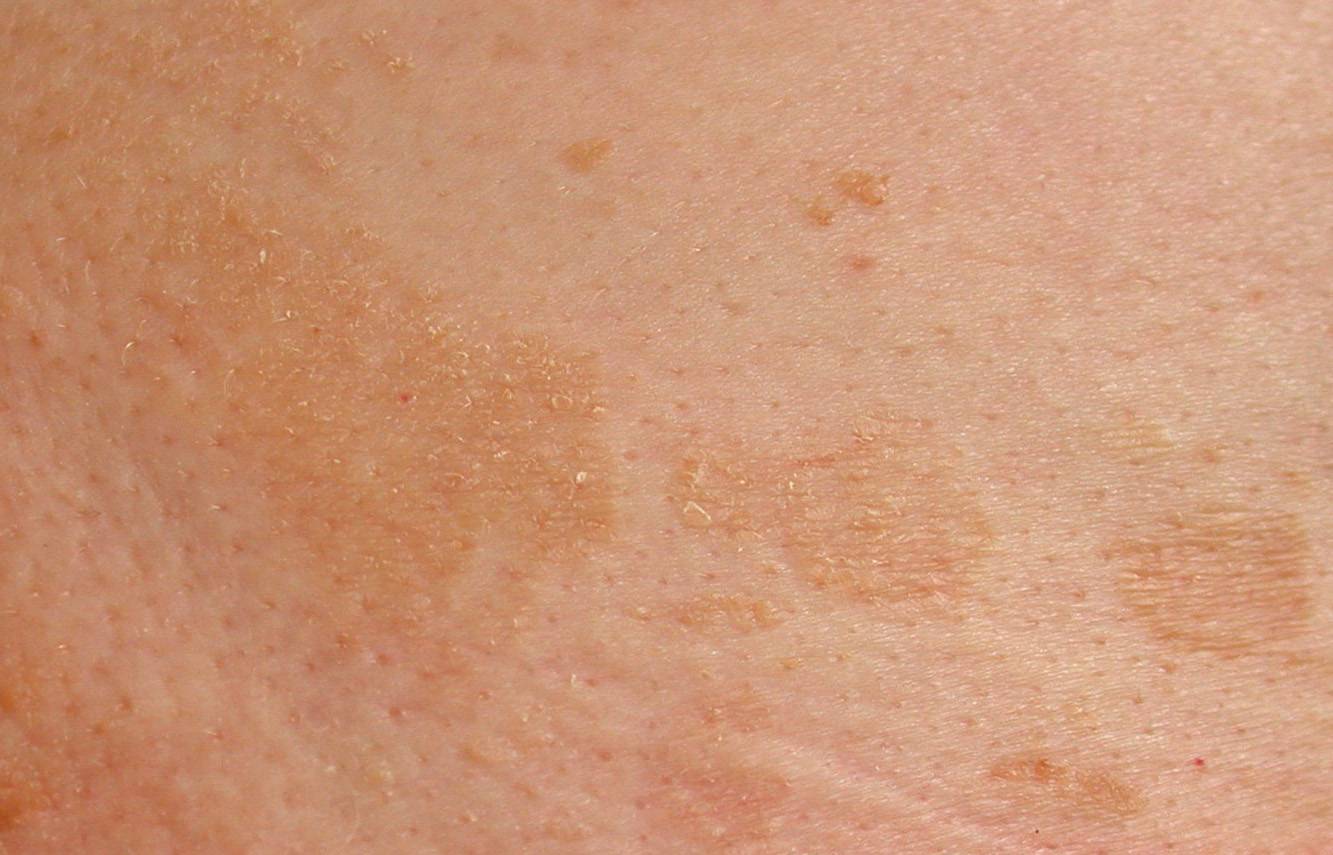
В большинстве случаев розовый лишай начинается с появления на коже одной, двух или трех материнских бляшек. Внешне она выглядит как ярко розовое шелушащееся пятно. Достигает размеров примерно 3-5 см в диаметре. Через 7-10 дней появляются множественные высыпания на коже в виде овальных или круглых розовых пятен. В основном локализация сыпи – конечности и туловище.
На протяжении нескольких дней происходит увеличение пятен до 2 и более сантиметров. Через время середина пятна становится желтоватой, начинается шелушение рогового слоя. По краям пятна сохраняют розовый цвет, шелушение прекращается. Новые элементы сыпи могут появляться на протяжении 2-3 недель. После этого пятна бледнеют и исчезают, оставляя после себя участки гиперпигментации или депигментации.
Около 50% пациентов с болезнью Жибера ощущают легкий зуд во время болезни, четверть всех пациентов вовсе не ощущают никаких субъективных симптомов. В период, когда розовый лишай прогрессирует, возможно незначительное повышение температуры тела, слабость, увеличение лимфоузлов.
Лечение розового лишая Жибера
Несмотря на то, что розовый лишай проходит самостоятельно через некоторое время (от 5 до 9 недель), врачи дерматологического отделения настоятельно рекомендуют незамедлительно обратиться к врачу при первых симптомах. Серьезная опасность заключается в схожести симптомов лишая Жибера с другими, более серьезными заболеваниями. И поставить точный диагноз может только врач. Часто для этого требуется проведение дополнительной диагностики и анализов.
Само же лечение чаще всего направлено на облегчение проявления симптомов. Антигистаминные препараты для снятия зуда; мази для уменьшения шелушения и поливитаминные комплексы для повышения иммунитета.
Из общих рекомендаций дерматологов, на период лечение розового лишая, можно выделить следующие:
- нельзя тереть тело мочалкой;
- рекомендуется носить бельё только из натурального хлопка;
- нельзя расчесывать пораженные места.
На первичной консультации дерматолога в медицинском центре ООО «Верба Медикал», после проведении осмотра, врач поставит точный диагноз, определит причину заболевания и подберет оптимальный метод лечения. При необходимости назначит дополнительные методы лабораторной диагностики. Методы лечения и препараты подбираются индивидуально.
Записаться к дерматологу в медицинский центр ООО “ВЕРБА МЕДИКАЛ” можно по телефону нашей клиники или заполнив форму записи на нашем сайте.
Красные пятна на коже не чешутся, не шелушатся: причины, лечение
Содержание
- 1 Классификация красных пятен
- 2 Красные пятна на теле не чешутся и не шелушатся: причины
- 2.1 Стригущий лишай
- 2.2 Розовый лишай
- 2.
 3 Боррелиоз
3 Боррелиоз - 2.4 Рожистое воспаление
- 2.5 Травмы и ожоги
- 2.6 Системная красная волчанка
- 2.7 Вегетососудистая дистония
- 2.8 Неврозы
- 2.9 Гемангиома
- 2.10 Розацеа
- 3 Диагностика
- 4 Пятна на коже красного цвета не чешутся и не шелушатся: лечение
- 5 Видео по теме
Красные пятна на разных частях тела не могут не беспокоить. Подобные образования чаще всего являются признаками других недугов, в том числе и ряда заболеваний внутренних органов. Порой именно сыпь – единственный симптом патологических состояний, позволяющий определить их на самых ранних этапах развития.
Очень часто такой симптом сопровождается зудом, шелушением, дискомфортом и тому подобное. Но случается, что красные пятна на коже не чешутся, не шелушатся, не болят и не кровоточат. Одним словом, никак, помимо своего присутствия, не беспокоят пациента. Врачи предупреждают, что даже такой симптом нельзя оставлять без внимания. Что это может быть, и как бороться с такими пятнами?
Что это может быть, и как бороться с такими пятнами?
Классификация красных пятен
Пятна на коже красного цвета, которые не чешутся и не шелушатся, классифицируются следующим образом:
- Сосудистые образования. Возникают в результате патологических трансформаций в кровеносных магистралях.
- Пигментные пятна. Появляются в процессе усиления или снижения синтеза пигмента кожи меланина.
В зависимости от причин развития, различают такие виды пятен на коже, как:
- патологические, являющиеся симптомом дерматологического недуга или заболеваний внутренних органов;
- травматические или пятна, появляющиеся после ожогов, травм.
Красные пятна на теле не чешутся и не шелушатся: причины
При появлении такого симптома пациенту необходимо показаться специалистам и принять меры относительно избавления от проблемы. Естественно, выбор тактики лечения будет полностью зависеть от причин развития высыпаний. Врачи предупреждают, подобные патологические образования на коже могут быть спровоцированы самыми разными агентами. Поэтому не следует заниматься самодиагностикой и пытаться лечить красные круглые пятна на теле самостоятельно. Такие действия чаще всего имеют плачевные последствия, приводят к обострениям основного недуга и его трансформации в осложнённые формы.
Поэтому не следует заниматься самодиагностикой и пытаться лечить красные круглые пятна на теле самостоятельно. Такие действия чаще всего имеют плачевные последствия, приводят к обострениям основного недуга и его трансформации в осложнённые формы.
Стригущий лишай
Заболевание является инфекционным недугом, которое имеет грибковую природу. Оно характеризуется яркой клинической картиной, когда кожа человека покрывается крупного размера красными пятнами круглой формы. Чаще всего эти образования шелушатся, но не чешутся. По их краям со временем могут появляться мелкие пузырьки с прозрачной жидкостью. В центре каждое такое пятнышко окрашено более интенсивно, нежели по периферии.
Розовый лишай
Патологическое состояние еще называют болезнью Жибера. Предполагается, что патология развивается под влиянием вируса герпеса 7 и 8 типа. Данное заболевание имеет инфекционно-аллергическую природу и склонно обостряться в тёплое время года. Проявляется в виде красноватых пятен довольно крупных размеров, которые не зудят, но со временем покрываются чешуйками. Параллельно у пациента присутствуют жалобы на мышечные боли и общее недомогание.
Параллельно у пациента присутствуют жалобы на мышечные боли и общее недомогание.
Боррелиоз
Возбудители этого инфекционного недуга проникают в организм человека после укусов иксодовых клещей. Болезнь диагностируется после того, как у пациента на теле появились красные пятна, которые чешутся, но не шелушатся. На фоне повышения общей температуры тела они увеличиваются в размерах и по внешнему виду напоминают мишень.
Рожистое воспаление
Заболевание относится к группе недугов, которые вызываются стрептококком группы А. При данной патологии у пациента стремительно повышается температура тела и нарастают симптомы интоксикации. На коже у больного человека возникает яркая эритема – очаг инфекции. Это образование сильно болит, чешется, а с его поверхности выделяется гной.
Травмы и ожоги
Красные пятна на коже – частые симптомы травм и ожогов эпидермальных покровов. Такие образования на теле не чешутся и не шелушатся. Они сопровождаются болезненностью и со временем бесследно проходят, если речь не идёт об ожогах тяжелой степени, после которых на коже остаются рубцы и пигментация.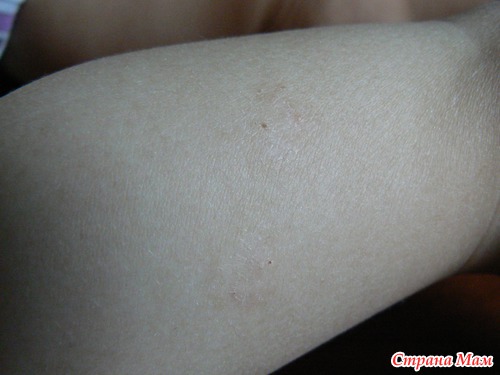
Системная красная волчанка
СКВ относится к числу аутоиммунных процессов, при которых организм начинает вырабатывать антитела к собственным клеткам. Заболевание является системной патологией, так как поражает практически все внутренние органы и системы. Патология передаётся по наследству и поражает преимущественно женский организм.
На начальных стадиях болезни на спинке носа и щеках человека появляется характерное высыпание красного цвета, по форме напоминающее бабочку. Такие пятна не чешутся, но по мере своего развития покрываются чешуйками. Сыпь может сопровождаться суставными болями, спонтанным повышением температуры, поражением внутренних органов.
Вегетососудистая дистония
В медицинской практике патологическое состояние именуется также вегетативной дисфункцией. Этот болезненный процесс включает в себя нарушения со стороны всех органов и систем, спровоцированные изменением нервной регуляции. Одним из распространённых проявлений недуга является сыпь по всему телу в виде красных высыпаний, которые не чешутся и не болят.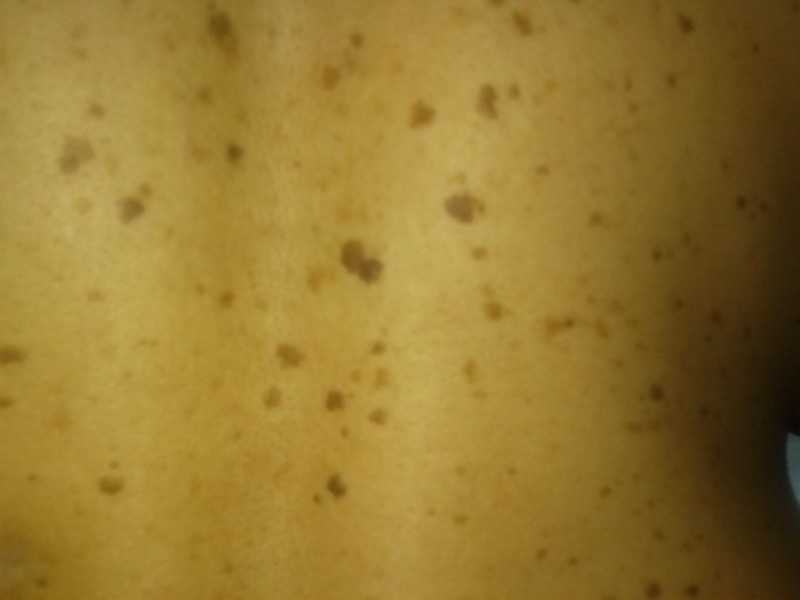 Подобные сухие пятна на коже могут быть вызваны проблемами с терморегуляцией, в результате которых изменяется приток крови к кожным покровам.
Подобные сухие пятна на коже могут быть вызваны проблемами с терморегуляцией, в результате которых изменяется приток крови к кожным покровам.
Неврозы
Сухие пятна на коже красного или розового цвета нередко возникают при неврозах, сильных стрессах, панике, тревожных состояниях, фобиях и тому подобное. Их привычные места локализации – область шеи, декольте, а также лицо. Покраснение кожных покровов невротического происхождения иногда сопровождается ознобом или чувством жара, который распространяется по всему телу. В конечностях при этом могут появляться парестезии (онемение, покалывания) и болевые ощущения, а в зоне проекции сердца – сильный дискомфорт.
Гемангиома
Это доброкачественное образование представляет собой участок патологического роста мелких кровеносных сосудов. В большинстве случаев оно имеет небольшие размеры, поэтому никак не влияет на качество жизни человека. При крупных размерах образование может иметь яркий красный цвет. Человек испытывает дискомфорт, покалывание в области поражения кожи. Гемангиомы при их локализации в области лица являются серьёзным косметическим дефектом. Они также опасны повышенным риском трансформации в злокачественные опухоли.
Гемангиомы при их локализации в области лица являются серьёзным косметическим дефектом. Они также опасны повышенным риском трансформации в злокачественные опухоли.
Розацеа
Этот дерматологический недуг кожи лица известный также под названием розовые угри. Заболевание носит наследственный характер и проявляется в подростковом возрасте, хотя симптомы болезни могут быть диагностированы и у взрослого человека. При розацеа пациентов беспокоят красные пятна на коже лица, которые по форме могут напоминать звездочки.
Диагностика
Если у человека появилось красное пятно на коже, которое не чешется и не шелушится, ему следует задуматься о визите к врачу. Особого внимания заслуживают не шелушащиеся красные пятна на теле у ребенка. Подобные высыпания нуждаются в немедленной диагностике и проведении всех необходимых мероприятий, направленных на решение проблемы путём медикаментозной коррекции основного патологического процесса.
Комплексное обследование, позволяющее специалисту установить точные причины развития красных пятен на коже, должно включать в себя следующие диагностические методики:
- общий анализ крови;
- биохимический анализ крови;
- соскоб кожи в месте поражения с последующей его микроскопией, позволяющий определить природу инфекционных агентов;
- тест на определение вероятных аллергенов;
- анализ кала на наличие глистов.

Пятна на коже красного цвета не чешутся и не шелушатся: лечение
Терапия патологического состояния должна быть направлена не только на устранение красных пятен на коже, но и ликвидацию основной болезни, которая стала причиной их развития. В первую очередь человек должен изменить образ своей жизни и больше внимания уделить здоровью. Это можно реализовать, если придерживаться несложных рекомендаций лечащего врача:
- отказаться от употребления спиртных напитков и курения;
- не употреблять в пищу аллергенные продукты питания;
- часто менять постельное бельё и нательную одежду;
- регулярно проводить влажную уборку помещения с проветриванием.
Детальная диагностика позволит врачу установить реальные причины возникновения пятен красного цвета на коже.
- При бактериальной природе нарушений больному показан приём антибиотиков. Как правило, они назначаются в виде инъекций, реже в таблетированных формах. Чаще всего пациентам рекомендуются уколы антибактериальных препаратов широкого спектра действия, к примеру, Кларитромицин, Ципрофлоксацин, Аугментин и тому подобное.
 Дозировка и длительность приёма антибиотиков определяется лечащим врачом в зависимости от степени тяжести и распространённости патологического процесса.
Дозировка и длительность приёма антибиотиков определяется лечащим врачом в зависимости от степени тяжести и распространённости патологического процесса. - Грибковые поражения кожи лечатся мазями с антимикотическим действием. Пациенту рекомендуется двукратное нанесение каждый день на пораженные участки кожи противогрибковой мази. Неплохих результатов в лечении грибков кожи и лишаев можно достичь благодаря использованию Клотримазола, Батрафена, Канестена, Кето плюса. Исключением из правил является розовый лишай, который не нуждается в лечении, так как со временем самостоятельно регрессирует и бесследно проходит.
- При вирусных поражениях выписываются противовирусные препараты местного действия, а также иммуномодуляторы.
- Устранить пятна, которые появились на фоне психоэмоционального перенапряжения, можно с помощью применения успокоительных средств. Таким пациентам выписывается настойка валерианы или пустырника по 10 капель трижды в день. Также не будет лишним приём витаминного комплекса или инъекций витаминов группы В, которые стабилизируют нервную систему и устраняют проявления стресса.

- При наличии у человека сложных аутоиммунных процессов с поражением кожи в виде красных пятен, ему показан приём гормональных средств, в частности, местных препаратов. Пациентам могут назначаться Гидрокортизоновая или Преднизолоновая мази, которые следует наносить на высыпания до их полного исчезновения. Также таким больным рекомендовано физиотерапевтическое лечение, оказывающее подсушивающее действие и способствующее регенерации поврежденных зон кожи.
Видео по теме
Изменение цвета кожи: причины, изображения и лечение
Изменение цвета кожи — это широкий термин, описывающий любые изменения кожи, отличающиеся от естественного оттенка кожи. В то время как эти области обесцвеченной кожи могут различаться по цвету и могут быть:
- красным
- розовым
- фиолетовым
- желтовато-коричневым
- коричневым
- черным
- синим
- родимые пятна , которые представляют собой обесцвеченные пятна на коже, которые могут присутствовать при рождении или вскоре после него
- нарушения пигментации , такие как меланодермия, альбинизм и витилиго
- медицинские состояния, такие как розацеа, псориаз и болезнь Грейвса
- инфекции от вредоносных бактерий, вирусов или грибков
- аллергия , которая может привести к крапивнице или экземной сыпи
- рак кожи , который развивается из поврежденных клеток кожи, которые становятся злокачественными (раковыми)
- другие причины , такие как ожоги и побочные эффекты лекарств
0 Давайте рассмотрим эти потенциальные причины обесцвечивания кожи более подробно.

Родимые пятна
Родимые пятна представляют собой обесцвеченные пятна на коже, которые могут появиться при рождении или вскоре после рождения. Как правило, они безвредны и не требуют лечения, если только они не становятся надоедливыми или болезненными.
Некоторые распространенные типы родимых пятен включают:
- Родинки. Родинки могут появиться на коже при рождении. Они могут варьироваться в цвете от коричневого, коричневого или черного до красного, фиолетового и синего. Некоторые родинки могут быть даже того же цвета, что и ваша кожа. Большинство родинок не вызывают беспокойства, но любые изменения размера или формы родинки могут сигнализировать о проблеме и должны быть проверены врачом.
- Кожный меланоцитоз (бывшие монгольские синие пятна). Синеватые пятна, которые могут появляться на спине младенцев и детей младшего возраста, обычно у лиц азиатского происхождения. Эти синие пятна безвредны и часто исчезают со временем.

- Знаки портвейна. Винные пятна представляют собой плоские пятна, которые кажутся розовыми или красными на светлой коже, темно-фиолетовыми или фиолетово-красными на более темной коже. Они вызваны опухшими кровеносными сосудами под кожей.
- Патчи из лосося. Пятна лососевого, красного или розового цвета, которые могут появиться на лице или шее ребенка. Это родимое пятно обычно исчезает само по себе в возрасте от 1 до 3 лет.
- Клубничный невус (гемангиома). Красное родимое пятно, часто встречающееся у детей раннего возраста и младенцев. Это родимое пятно обычно исчезает к 10 годам.0006
- Глубокая гемангиома. Этот тип родимого пятна также имеет тенденцию исчезать к 10 годам. Оно выглядит как опухоль пурпурного или синего оттенка под кожей, которая может потребовать лечения, если она болезненна или если она лопается и кровоточит.
- Гипопигментированное пятно. Пятно на коже, которое светлее остального тела и имеет тенденцию исчезать со временем.

- Кофе с молоком. Пятна на коже, которые намного темнее остального тела. В отличие от гипопигментированного пятна, этот тип родимого пятна остается на всю жизнь.
Нарушения пигментации
Нарушения пигментации могут вызывать изменения кожи, которые становятся светлее (гипопигментация) или темнее (гиперпигментация) естественного оттенка кожи. Хотя обычно это безвредно, более обширные изменения пигментации могут побудить кого-то пройти эстетическое лечение.
Общие нарушения пигментации включают:
- Витилиго. Это хроническое (долговременное) состояние вызывает большие пятна гипопигментации на коже. Хотя витилиго может развиться в любом возрасте, обычно оно начинается до 20 лет.
- Альбинизм. Альбинизм — это наследственное заболевание, которое приводит к развитию очень светлой кожи, глаз и волос из-за недостатка меланина.
- Мелазма. Мелазма, получившая прозвище «маска беременности» из-за участия прогестерона и эстрогена, представляет собой тип гиперпигментации, вызывающий появление более темных пятен на коже лица и живота.
 Обычно он исчезает и становится светлее, когда вы перестаете принимать противозачаточные таблетки или после беременности. Определенное количество пребывания на солнце может привести к его возвращению.
Обычно он исчезает и становится светлее, когда вы перестаете принимать противозачаточные таблетки или после беременности. Определенное количество пребывания на солнце может привести к его возвращению. - Возрастные или «печеночные» пятна (лентиго). Это распространенные пятна гиперпигментации, вызванные воздействием солнечных лучей. Пигментные пятна могут появиться на любом участке тела, но чаще всего они появляются на участках, подверженных воздействию солнца, таких как руки, грудь и лицо.
Заболевания
Обычно иммунная система поддерживает здоровье организма, борясь с вредными агентами, которые могут вызывать инфекции и болезни.
Однако у людей с аутоиммунными заболеваниями иммунная система ошибочно принимает здоровые клетки за чужеродные и атакует их. Это вызывает воспаление по всему телу, что приводит к различным симптомам, включая отек и покраснение.
Некоторые аутоиммунные заболевания и другие заболевания, которые могут привести к симптомам обесцвечивания кожи, включают:
- Псориаз.
 Псориаз — это хроническое заболевание кожи, характеризующееся зудящими пятнами от красных до серебристых чешуек, которые вызваны повышенным обновлением клеток кожи.
Псориаз — это хроническое заболевание кожи, характеризующееся зудящими пятнами от красных до серебристых чешуек, которые вызваны повышенным обновлением клеток кожи. - Розацеа. Это состояние может вызвать гиперемию и покраснение кожи. Некоторые виды розацеа могут также вызывать угревую сыпь, глазные симптомы и утолщение кожи.
- Волчанка. Волчанка может поражать кожу, а также другие части тела, включая суставы и основные органы.
- Застойная язва. Тип язвы голени, который часто сочетается с варикозным расширением вен и венозной недостаточностью, приводя к покраснению, отеку и боли.
- Грейвс ’ болезнь. Тип заболевания щитовидной железы, при котором организм вырабатывает слишком много гормонов щитовидной железы. Сопутствующие кожные симптомы могут включать участки грубой, утолщенной, красной кожи.
- Болезнь Аддисона. Это состояние недостаточности надпочечников может вызывать гиперпигментацию кожи.
 Вы также можете подвергаться повышенному риску развития витилиго.
Вы также можете подвергаться повышенному риску развития витилиго. - Склеродермия. Склеродермия — это редкое аутоиммунное заболевание, которое может вызывать появление пятен утолщенной, обесцвеченной кожи, а также проблемы с соединительными тканями.
Инфекции
Различные инфекции могут вызывать изменение цвета кожи в пораженной области.
Инфекции, которые могут привести к обесцвечиванию кожи, включают:
- Бактериальные инфекции. Порезы, царапины и другие раны могут инфицироваться при попадании бактерий, что приводит к изменению текстуры кожи. Окружающая область также может стать красной или белой, а сама рана может иметь выделения. При этих типах кожных инфекций могут быть назначены местные или пероральные антибиотики.
- Грибковые инфекции. Грибковые инфекции, такие как стригущий лишай, отрубевидный лишай и кандидоз, также могут вызывать изменение цвета кожи на различных частях тела.
 Для этих состояний можно использовать местное или пероральное противогрибковое лечение.
Для этих состояний можно использовать местное или пероральное противогрибковое лечение. - Вирусные инфекции. Вирусные инфекции, такие как опоясывающий лишай, герпес и бородавки, могут приводить к появлению красных, фиолетовых или коричневых бугорков или язв. Противовирусное лечение может использоваться для определенных типов инфекций.
Сыпь и аллергия
Аллергические реакции на пищевые продукты, растения или раздражители также могут привести к обесцвечиванию кожи на различных участках тела. Эти изменения могут проявляться в виде сыпи или приподнятых бугорков, сопровождающихся зудом или жжением, и могут возникать в следующих случаях:
- Экзема (атопический дерматит). Как и некоторые аутоиммунные заболевания, экзема вызывает иммунную реакцию, атакующую кожу. Состояние может вызвать шелушащиеся пятна и красные шишки, которые сочатся или покрываются коркой.
- Контактный дерматит. Контактный дерматит — это еще один тип аллергической кожной сыпи, которая может развиться при контакте с ароматами, средствами по уходу за кожей, металлами или одеждой, которые раздражают кожу.
 Высыпания при контактном дерматите часто зудят, а иногда даже болезненны.
Высыпания при контактном дерматите часто зудят, а иногда даже болезненны. - Крапивница (крапивница). Эти выпуклые, зудящие бугорки на коже являются результатом воспаления, из-за которого ваше тело высвобождает гистамин (соединение, участвующее в иммунных реакциях) в ответ на аллерген. В то время как обычно острый, некоторые случаи крапивницы могут быть хроническими, длящимися месяцами или даже годами.
Рак кожи
Рак может изменить цвет или текстуру кожи. Рак кожи может возникнуть, когда генетический материал в клетках кожи повреждается, часто в результате длительного воздействия солнечных лучей или химических веществ. Повреждение может привести к тому, что клетки выйдут из-под контроля и образуют массу раковых клеток.
Существует несколько типов рака кожи, все из которых требуют лечения:
- Актинический кератоз. Предраковое состояние кожи, характеризующееся чешуйчатыми, покрытыми коркой пятнами на кистях, предплечьях или лице.
 Эти пятна обычно коричневого, серого или розового цвета. Пораженный участок может зудеть или гореть.
Эти пятна обычно коричневого, серого или розового цвета. Пораженный участок может зудеть или гореть. - Базально-клеточная карцинома. Базально-клеточная карцинома, наиболее распространенная форма рака кожи, поражает верхний слой кожи. Чаще всего появляется на открытых солнцу участках. На ранних стадиях он вызывает кровоточащие поражения. Связанные шишки могут быть обесцвеченными, блестящими и жемчужными или похожими на шрамы. Они могут выглядеть как открытые язвы и часто имеют несколько более высокие края с углублением посередине.
- Плоскоклеточный рак. Тип рака кожи, который начинается в плоскоклеточных клетках. Эти клетки составляют внешний слой кожи. Это состояние вызывает шелушение, красные пятна и возвышающиеся язвы, которые также часто можно увидеть на открытых участках кожи.
- Меланома. Это наименее распространенная, но наиболее серьезная форма рака кожи. Меланома начинается как атипичная родинка.
 Раковые родинки часто бывают асимметричными, разноцветными и большими. Они могут появиться в любом месте на теле, но обычно они сначала появляются на груди или спине у людей, отнесенных к мужскому полу при рождении, и на ногах у людей, отнесенных к женскому полу при рождении.
Раковые родинки часто бывают асимметричными, разноцветными и большими. Они могут появиться в любом месте на теле, но обычно они сначала появляются на груди или спине у людей, отнесенных к мужскому полу при рождении, и на ногах у людей, отнесенных к женскому полу при рождении.
Большинство обесцвеченных пятен на коже не вызваны раком кожи. Тем не менее, вам следует обратиться к медицинскому работнику для осмотра деформированных родинок или других быстро меняющихся поражений кожи.
Другие причины изменения цвета кожи
Другие состояния и методы лечения, которые могут вызвать изменение цвета кожи, включают:
- Кровоизлияние в кожу. Это происходит, когда кровеносные сосуды лопаются из-за травмы, ушиба или аллергической реакции.
- Лучевая терапия. Лучевая терапия — это метод лечения рака, при котором на коже могут образовываться волдыри, зуд и шелушение.
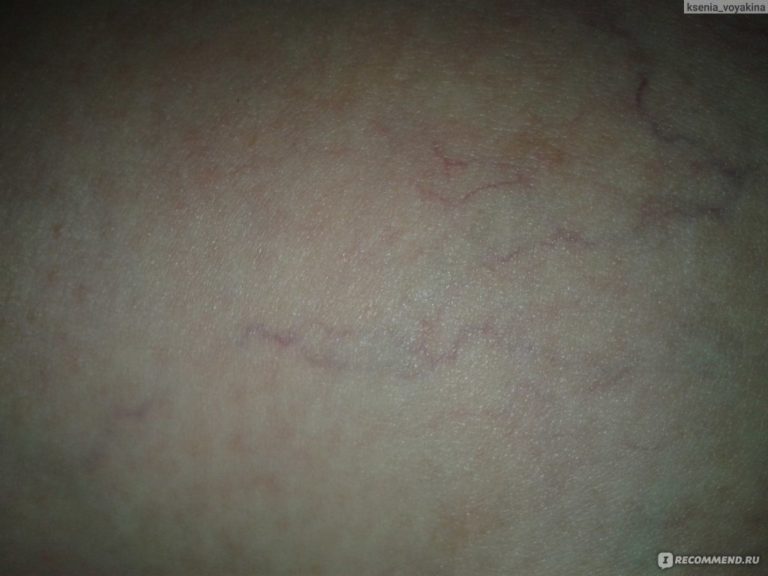
- Паутинные вены. Поврежденные вены, которые могут проявляться в виде скоплений красных, синих или фиолетовых линий под кожей, особенно на ногах.

- Гормональные изменения. Гормональные изменения могут вызвать развитие гиперпигментации мелазмы.
- Бернс. Изменение цвета кожи может произойти в результате ожогов, связанных, например, с травмами и солнечными ожогами.
- Побочные эффекты лекарств. Лекарственная гиперпигментация может возникать у некоторых людей, принимающих антибиотики, нестероидные противовоспалительные препараты (НПВП) и другие препараты.
Вам следует записаться на прием к врачу, если вы:
- имеете какие-либо стойкие изменения цвета кожи
- заметили новую родинку или новообразование на коже
- имеют любые другие тревожные симптомы, такие как боль, воспаление или выделения
Во время вашего приема врач сначала осмотрит участки кожи с изменением цвета и спросит вас о любых изменениях, которые вы заметили. Они также спросят о других симптомах, которые вы можете испытывать.
В зависимости от выводов вашего врача во время медицинского осмотра, он может назначить дополнительные диагностические тесты для определения причины изменения цвета кожи.
 Хотя точные тесты могут варьироваться в зависимости от каждой потенциальной причины обесцвечивания кожи, варианты могут включать:
Хотя точные тесты могут варьироваться в зависимости от каждой потенциальной причины обесцвечивания кожи, варианты могут включать:- анализы крови для выявления состояний, которые могут вызвать изменение цвета кожи
- a Исследование с помощью лампы Вуда для выявления возможных грибковых или бактериальных инфекций
- биопсия кожи для исследования небольшого образца пораженной кожи под микроскопом на наличие аномальных клеток
Лечение обесцвеченных участков кожи зависит от основной причины. Если медицинский работник обнаружит основное заболевание, он сначала попытается вылечить это конкретное состояние.
Любую активную инфекцию необходимо лечить с помощью соответствующего класса препаратов. Например, антибиотики могут лечить бактериальные инфекции, а противогрибковые препараты лечат грибковые инфекции.
Если вы решите обратиться за лечением по косметическим причинам, дерматолог может порекомендовать безрецептурные или отпускаемые по рецепту местные средства для уменьшения признаков обесцвечивания кожи.
 Профессиональные процедуры, такие как химический пилинг или микродермабразия, также могут использоваться для уменьшения гиперпигментации, но обычно они не покрываются страховкой.
Профессиональные процедуры, такие как химический пилинг или микродермабразия, также могут использоваться для уменьшения гиперпигментации, но обычно они не покрываются страховкой.Важно проконсультироваться с врачом перед тем, как попробовать какие-либо местные процедуры или домашние средства, которые предположительно лечат обесцвечивание кожи. Вы всегда должны получить правильный диагноз в первую очередь.
Хотя многие случаи изменения цвета кожи безвредны, любые необычные изменения кожи могут вызвать беспокойство. Некоторые причины обесцвеченных пятен на коже — довольно незначительные состояния, требующие лишь простого лечения. Другие причины могут быть более серьезными и требуют постоянного лечения.
Важно поговорить с врачом о любых необычных или неприятных изменениях кожи, особенно если вы заметили внезапные симптомы или быстрые изменения кожи. Это может быть признаком более серьезного состояния.
Ваш врач определит причину обесцвечивания кожи и порекомендует соответствующее лечение.
 Если изменение цвета кожи связано с основным заболеванием, имейте в виду, что кожные симптомы могут не исчезнуть до тех пор, пока не будет устранено заболевание.
Если изменение цвета кожи связано с основным заболеванием, имейте в виду, что кожные симптомы могут не исчезнуть до тех пор, пока не будет устранено заболевание.12 Заболеваний кожи, о которых следует знать
От хронических заболеваний до краткосрочных инфекций — это основные кожные заболевания и симптомы, на которые следует обращать внимание.
Автор: Мойра Лоулер. Медицинская экспертиза, проведенная Россом Радуски, доктором медицины 9.0003
Рассмотрено:
Проверено с медицинской точки зрения
Красная зудящая кожа является симптомом более чем одного заболевания.
iStockВаша кожа краснеет, зудит, воспаляется или болит?
Эти симптомы могут указывать на множество кожных заболеваний, включая розацеа, дисгидротическую экзему, контактный дерматит, стригущий лишай, импетиго, розовый или красный лишай, актинический кератоз, отрубевидный лишай, целлюлит и себорею.

Многие кожные заболевания не имеют известной причины, в то время как другие вызваны такими разными причинами, как воздействие солнца или генетика. Некоторые из них, такие как стригущий лишай и импетиго, являются результатом контакта вашей кожи с микроорганизмами, такими как грибок или определенные бактерии.
Джеффри Вайнберг, доктор медицинских наук, сертифицированный дерматолог и адъюнкт-профессор клинической дерматологии на горе Синай в Нью-Йорке, говорит, что все эти состояния поддаются лечению и, как правило, не опасны для жизни. Он добавляет, что, хотя большинство кожных заболеваний — по крайней мере, не связанных с инфекцией — никогда не излечиваются полностью, с большинством из них можно справиться.
Получите факты о 12 заболеваниях кожи, о которых вам необходимо знать.
99
Стригущий лишай.
iStock сыпь в форме, красная и зудящая, по данным Центров по контролю и профилактике заболеваний (CDC). Стригущий лишай вызывает не червь, а заразная грибковая инфекция, которая живет на коже, поверхностях или таких предметах, как полотенца, одежда и постельное белье.
Симптомы, которые включают зуд, покраснение и трещины на коже, которые иногда сопровождаются выпадением волос, обычно появляются через 4–14 дней после контакта с грибком, согласно CDC.
Чтобы диагностировать стригущий лишай, врачи могут взять образец кожи для просмотра под микроскопом, хотя они также могут поставить диагноз, просто взглянув на него, согласно данным клиники Майо. После постановки диагноза стригущий лишай лечат местными противогрибковыми кремами или мазями, которые можно приобрести без рецепта или по рецепту. Более тяжелые случаи можно лечить противогрибковыми таблетками, отмечает клиника Майо.
СВЯЗАННЫЕ: Как распространяется стригущий лишай и как с ним бороться
100
Розацеа
ShutterstockНе можете перестать краснеть? По данным Национального института здравоохранения (NIH), это может быть розацеа, хроническое, длительное заболевание кожи, от которого страдают примерно 14 миллионов американцев, чаще всего взрослые в возрасте от 30 до 60 лет.
 Это состояние обычно сильнее поражает мужчин, хотя у женщин вероятность развития розацеа в три-четыре раза выше, чем у мужчин. И это обычно поражает людей с бледной кожей, говорит Джойс Дэвис, доктор медицинских наук, сертифицированный дерматолог из Нью-Йорка.
Это состояние обычно сильнее поражает мужчин, хотя у женщин вероятность развития розацеа в три-четыре раза выше, чем у мужчин. И это обычно поражает людей с бледной кожей, говорит Джойс Дэвис, доктор медицинских наук, сертифицированный дерматолог из Нью-Йорка.Розацеа возникает, когда кровеносные сосуды лица стимулируются и расширяются, говорит доктор Вайнберг, в результате чего кожа краснеет, краснеет и легко краснеет. Другие симптомы розацеа включают акнеподобные высыпания; появление на лице красной, толстой, бугристой кожи; и раздражение глаз и проблемы со зрением, согласно NIH.
Несмотря на то, что розацеа, по-видимому, имеет генетический компонент, есть также некоторые факторы окружающей среды, которые могут вызвать обострение, в том числе солнце, жаркая погода, острая пища, курение сигарет и алкоголь, согласно MedlinePlus.
Что касается диагностики, согласно данным клиники Майо, не существует окончательного теста на розацеа. Ваш врач, скорее всего, примет во внимание все ваши симптомы и исключит другие кожные заболевания.

Для его лечения вам, скорее всего, потребуется сочетание правил ухода за кожей и лекарств, отпускаемых по рецепту, таких как препараты для местного применения, предназначенные для уменьшения покраснения, пероральные антибиотики для лечения бугорков и прыщей или пероральные препараты от прыщей, согласно Клиника Майо. Лазерное лечение — еще один вариант, который иногда может уменьшить покраснение розацеа. По словам Вайнберга, это не опасное кожное заболевание, «но с косметической точки зрения оно может быть проблематичным». 9По данным статьи, опубликованной в феврале 2016 г. Северная Америка . Примерно у 90 процентов пациентов он впервые появляется в возрасте до 5 лет. Однако с возрастом он может улучшиться, говорит Лиза Энтони, доктор медицинских наук, сертифицированный дерматолог в Westmed Medical Group, расположенной в Вестчестере, штат Нью-Йорк.
По данным клиники Кливленда, экзема вызывает сухую и зудящую кожу с приподнятыми, красными, шелушащимися пятнами, а иногда и с пузырьками, наполненными жидкостью.
 Проблемы обычно появляются на руках или «сгибаемых» частях тела, таких как внутренняя часть локтей и задняя часть коленей.
Проблемы обычно появляются на руках или «сгибаемых» частях тела, таких как внутренняя часть локтей и задняя часть коленей.Согласно исследованию, опубликованному в декабре 2017 года в журнале Nature Genetics , астма, сенная лихорадка и экзема часто возникают вместе, отчасти из-за определенных генов, связанных с иммунитетом. «Все они, как правило, являются аллергическими проявлениями и, как правило, встречаются в семьях с аллергическими наклонностями», — говорит доктор Дэвис.
По данным Кливлендской клиники, поскольку точных тестов не существует, для диагностики экземы часто используются осмотры кожи и сбор анамнеза. Врачи подходят к лечению индивидуально. Лекарства нет, поэтому цель состоит в том, чтобы уменьшить любой дискомфорт и предотвратить вспышки. По данным Кливлендской клиники, это обычно влечет за собой выявление и предотвращение триггеров, частое увлажнение с помощью продуктов без отдушек и стероидных кремов. «Более густые мази и кремы увлажняют больше, чем лосьоны», — говорит доктор Энтони.
 9
9102
Контактный дерматит
Marc Bruxelle/AlamyКонтактный дерматит – это форма экземы, возникающая при контакте с кожей, которая проявляется в виде экземы, возникающей при контакте с кожей. что-то, что вызывает эту реакцию, по данным Национальной ассоциации экземы (NEA). «Контактный дерматит — это аллергическое явление, — говорит Дэвис. «Это то, с чем вы соприкасались и что раздражает вашу кожу, или аллергический дерматит, такой как ядовитый плющ, который не передается по наследству».
Она имеет в виду два типа контактного дерматита:
- Раздражающий, который, как отмечает NEA, составляет 80 процентов случаев контактного дерматита, возникает в ответ на прикосновение кожи к раздражающим материалам, таким как определенные мыла или моющие средства, никелевые украшения или металл. снимки или макияж.
- Аллергический, который появляется на коже через несколько дней после воздействия аллергена, такого как ядовитый плющ или латекс
Согласно NEA, контактный дерматит может вызывать зуд и сопровождаться жжением или образованием волдырей.
 Тяжелые случаи могут серьезно повлиять на жизнь и затруднить сон или концентрацию на работе или в школе.
Тяжелые случаи могут серьезно повлиять на жизнь и затруднить сон или концентрацию на работе или в школе.«Сыпь от контактного дерматита можно облегчить и контролировать с помощью местных или системных препаратов в зависимости от степени тяжести», — говорит Энтони. По данным клиники Майо, общие методы лечения включают кремы против зуда или стероидные мази и пероральные лекарства от зуда, такие как Бенадрил.
103
Импетиго
ShutterstockИмпетиго — это бактериальная инфекция, которая обычно вызывает большие волдыри или язвы с корками, согласно данным клиники Майо. Обычно прослеживается до одной из двух бактерий — стрептококка группы А или Staphylococcus aureus — импетиго распространено среди детей и чаще всего появляется вокруг рта и носа или на руках и ногах, по данным CDC. Он очень зудящий и очень заразный.
Импетиго — оппортунистическое заболевание, объясняет Вайнберг. Это более вероятно, если кожа уже раздражена или воспалена, например, от укусов насекомых или экземы.
 По данным клиники Майо, импетиго лечат рецептурным кремом или лосьоном с антибиотиком, а в тяжелых случаях — курсом пероральных антибиотиков.
По данным клиники Майо, импетиго лечат рецептурным кремом или лосьоном с антибиотиком, а в тяжелых случаях — курсом пероральных антибиотиков.СВЯЗАННЫЕ: У вас импетиго? 8 фактов о состоянии кожи, которые нужно знать в клинику Майо. По словам Дэвиса, это состояние, также называемое экземой кожи головы, обычно включает покрытые коркой чешуйчатые участки кожи на коже головы и обычно встречается у людей с толстой жирной кожей.
Но себорейный дерматит может также поражать лицо, грудь и другие области, где много сальных желез. По словам Вайнберга, себорея делает кожу шелушащейся и жирной и является родственником псориаза. «Это аллергическая реакция на грибок, который живет на коже», — объясняет он.
Некоторые простые изменения образа жизни могут лечить это состояние, например, мытье головы шампунем от перхоти, который содержит селен, салициловую кислоту, пиритион цинка или каменноугольную смолу. обратитесь в клинику Кливленда, или, в случае более долгосрочных проблем, врач может назначить противогрибковый шампунь.
 0003
0003105
Розовый лишай
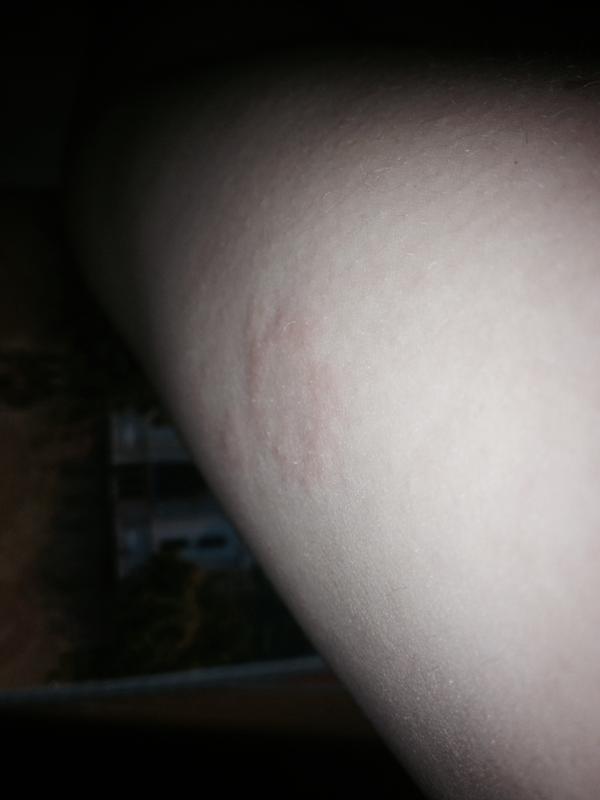
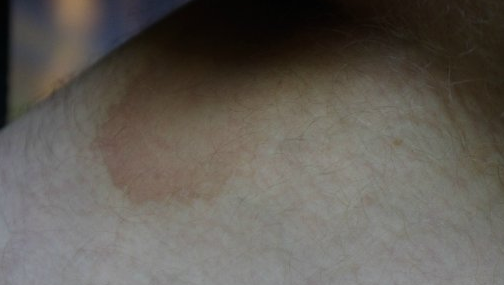
iStockПервым признаком розового лишая является большое круглое или овальное пятно, называемое геральдическим пятном, за которым следует появление множественных овальных пятен или бугорков на спине, груди и животе, согласно Cedars. -Синай. «Розовый лишай называют «сыпью рождественской елки» из-за распределения поражений кожи, которые появляются на коже — красные чешуйчатые пятна могут выглядеть как наклонные ветки на спине», — говорит Энтони.
Причина этого состояния кожи не ясна, но это может быть связано с вирусом или бактерией. «Есть вспышки в определенное время года, и это действует как вирус», — добавляет Вайнберг.
По данным Американской академии дерматологической ассоциации (AAD), лечение включает кремы против зуда, антигистаминные препараты, мази с триамцинолоном и фототерапию УФ-В. У большинства сыпь исчезает в течение восьми недель, хотя иногда она может сохраняться в течение пяти или около того месяцев.
СВЯЗАННЫЕ: Это сыпь при псориазе или что-то еще?
106
Актинический кератоз
Jodi Jacobson/iStockСогласно AAD, актинический кератоз — это тип предраковых изменений кожи, связанных с воздействием солнца.
 Вайнберг говорит, что актинический кератоз — одна из наиболее частых причин обращения к дерматологу. Поражения актинического кератоза плоские, чешуйчатые, иногда шероховатые и появляются на местах, часто подвергающихся воздействию солнца, таких как лицо и губы.
Вайнберг говорит, что актинический кератоз — одна из наиболее частых причин обращения к дерматологу. Поражения актинического кератоза плоские, чешуйчатые, иногда шероховатые и появляются на местах, часто подвергающихся воздействию солнца, таких как лицо и губы.Люди со светлой кожей в возрасте 50 лет и старше, а также те, кто проводит много времени на открытом воздухе, не защищая кожу, более склонны к актиническому кератозу. «Ваш риск заболеть актиническим кератозом увеличивается, если у вас светлая кожа и вы не носите головные уборы или крем для загара, – говорит Дэвис.
По данным клиники Майо, наиболее распространенное лечение включает замораживание пораженных участков (криотерапия) или применение рецептурных препаратов для местного применения.
107
Зуд спортсмена
Зуд спортсмена относится к тому же семейству, что и стригущий лишай и эпидермофития стопы, известная как микоз, согласно данным Johns Hopkins Medicine. Он представляет собой красную шелушащуюся кожу, которая обычно появляется на влажных участках тела, таких как пах, внутренняя поверхность бедер и ягодицы.
 «Обычно это чаще встречается у взрослых, чем у детей, когда в теплой складке кожи есть влага, например, между внутренней поверхностью бедер и мошонкой», — говорит Дэвис. По ее словам, риск возникновения этого вызывающего зуд состояния увеличивается, если вы не принимаете душ или часто не меняете одежду.
«Обычно это чаще встречается у взрослых, чем у детей, когда в теплой складке кожи есть влага, например, между внутренней поверхностью бедер и мошонкой», — говорит Дэвис. По ее словам, риск возникновения этого вызывающего зуд состояния увеличивается, если вы не принимаете душ или часто не меняете одежду.По данным Johns Hopkins Medicine, если не лечить, может пройти несколько недель или месяцев. Дэвис советует выбрать безрецептурное противогрибковое средство, такое как крем Lotrimin Ultra Extra Strength Jock Itch Treatment Cream, для лечения зуда спортсмена. Кроме того, обязательно «меняйте нижнее белье каждый день и старайтесь носить боксеры, а не трусы», — говорит Дэвис.
СВЯЗАННЫЕ: 8 Распространенные типы сыпи и их внешний вид
108
Отрубевидный лишай
ShutterstockПо данным клиники Кливленда, люди с жирной кожей, такие как подростки или жители тропических регионов, немного более склонны к отрубевидному лишаю.
 Weinberg описывает отрубевидный лишай как грибковую инфекцию с поверхностными дрожжами, которые живут на коже.
Weinberg описывает отрубевидный лишай как грибковую инфекцию с поверхностными дрожжами, которые живут на коже.По данным Harvard Health, симптомы отрубевидного лишая проявляются в виде рассеянных пятен обесцвеченной кожи (розового, коричневого, коричневого или белого цвета) на спине, шее, груди, плечах, подмышках и плечах. Зуд также распространен, особенно при потоотделении.
У беременных женщин часто развивается отрубевидный лишай, говорит Вайнберг. По данным клиники Кливленда, люди с ослабленной иммунной системой или люди, принимающие кортикостероиды, перенесшие трансплантацию органов или диабет, более подвержены развитию этого заболевания. Согласно AAD, лечение включает местные противогрибковые препараты и промывания, а иногда и пероральные противогрибковые препараты, отпускаемые по рецепту, если местное лечение не работает.
109
Красный волосяной лишай (PRP)
9По данным Национального центра Развитие трансляционных наук. Причины неизвестны, хотя, похоже, это связано с определенными генетическими компонентами и факторами окружающей среды.
Вайнберг говорит, что красный волосяной лишай похож на псориаз, но встречается очень редко. По данным Американского остеопатического колледжа дерматологии (AOCD), некоторые пациенты с PRP могут заметить утолщение кожи на руках или ногах. «Это раздражает, может быть хроническим и трудно поддающимся лечению», — говорит Вайнберг. По данным AOCD, большинству людей понадобятся пероральные ретиноиды, такие как аккутан (изотретиноин) или сориатан (ацитретин), или препараты, такие как метотрексат, если лечение ретиноидами не работает.
СВЯЗАННЫЕ: Какие существуют виды псориаза?
110
Целлюлит
ShutterstockНесмотря на то, что целлюлит начинается как поверхностная инфекция кожи — иногда из-за крошечного разрыва кожи, через который проникают бактерии — он может стать серьезной проблемой, если бактерии попадают в кровоток. CDC. По словам Энтони, это также может быть вызвано попаданием бактерий на поврежденную кожу, вызванную экземой.

9 9 родимые пятна, в некоторых случаях обесцвеченная кожа может развиваться из-за основного заболевания, требующего диагностики и лечения.
Обесцвеченные участки кожи также могут часто появляться на определенных частях тела из-за различий в уровнях меланина. Меланин — это вещество, которое придает цвет коже и защищает ее от солнца. Когда есть перепроизводство меланина, это может вызвать различия в тоне кожи.
Другой возможностью является рак кожи, с которым необходимо немедленно обратиться к дерматологу.
В этой статье мы рассмотрим несколько возможных причин изменения цвета кожи вместе с фотографиями, чтобы вы могли обсудить любые проблемы со своим врачом.
Существует множество потенциальных причин обесцвечивания кожи, от незначительных проблем до более серьезных заболеваний. Они могут включать:

 3 Боррелиоз
3 Боррелиоз
 Дозировка и длительность приёма антибиотиков определяется лечащим врачом в зависимости от степени тяжести и распространённости патологического процесса.
Дозировка и длительность приёма антибиотиков определяется лечащим врачом в зависимости от степени тяжести и распространённости патологического процесса.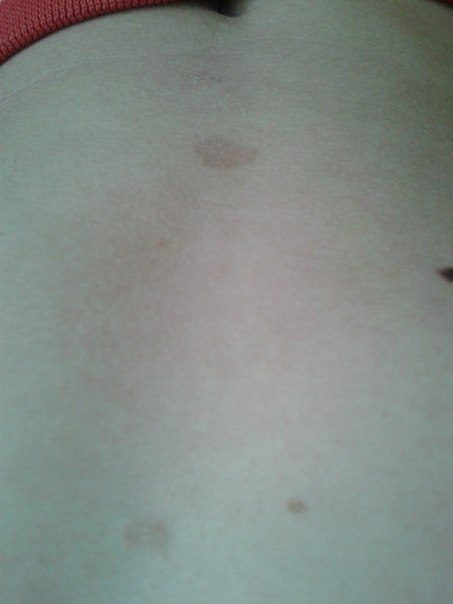

 Обычно он исчезает и становится светлее, когда вы перестаете принимать противозачаточные таблетки или после беременности. Определенное количество пребывания на солнце может привести к его возвращению.
Обычно он исчезает и становится светлее, когда вы перестаете принимать противозачаточные таблетки или после беременности. Определенное количество пребывания на солнце может привести к его возвращению.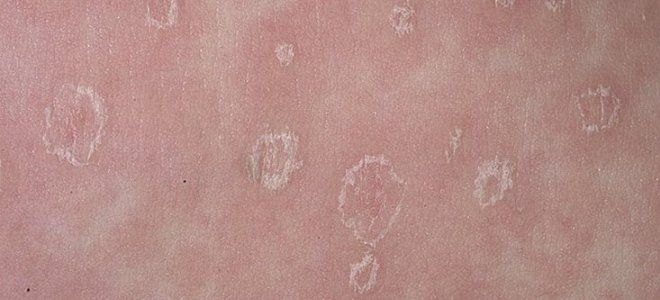 Псориаз — это хроническое заболевание кожи, характеризующееся зудящими пятнами от красных до серебристых чешуек, которые вызваны повышенным обновлением клеток кожи.
Псориаз — это хроническое заболевание кожи, характеризующееся зудящими пятнами от красных до серебристых чешуек, которые вызваны повышенным обновлением клеток кожи.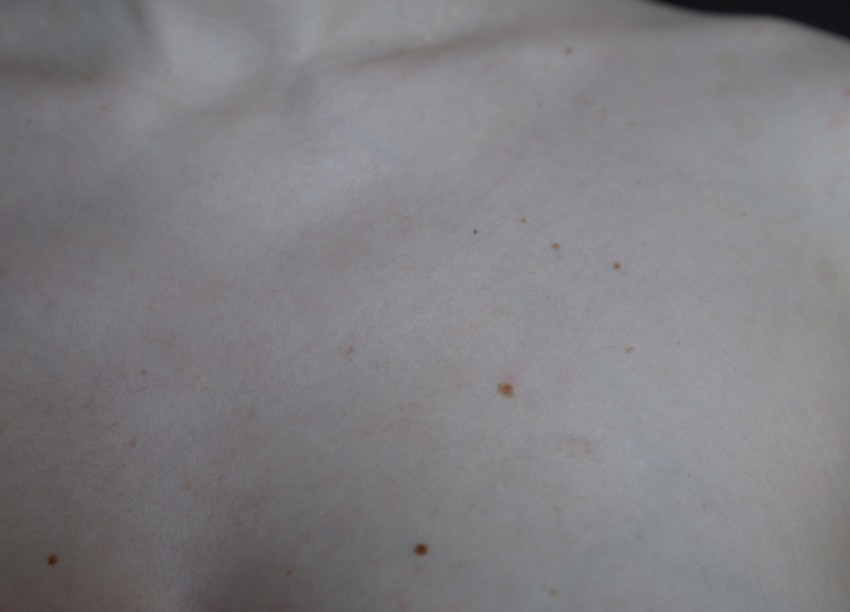 Вы также можете подвергаться повышенному риску развития витилиго.
Вы также можете подвергаться повышенному риску развития витилиго.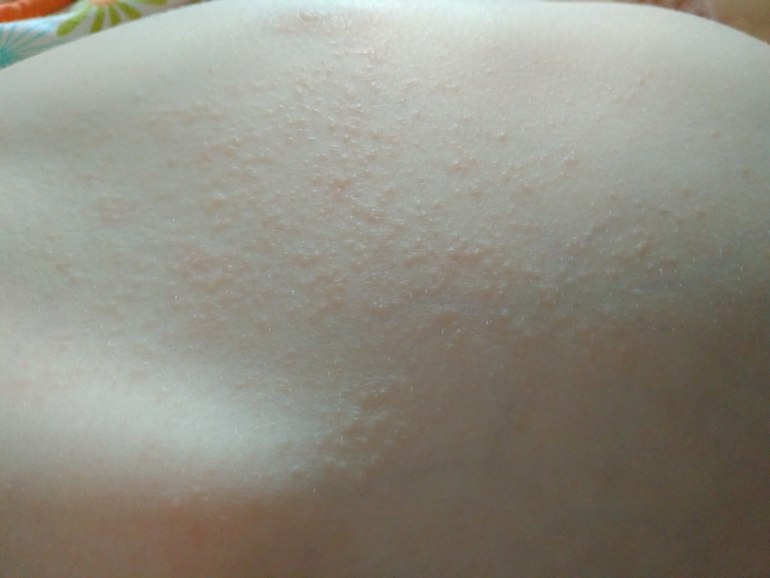 Для этих состояний можно использовать местное или пероральное противогрибковое лечение.
Для этих состояний можно использовать местное или пероральное противогрибковое лечение.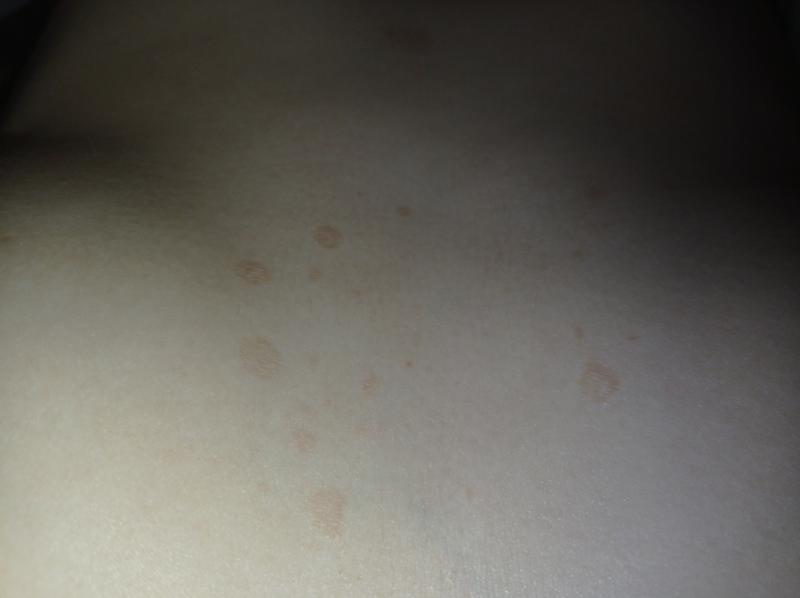 Высыпания при контактном дерматите часто зудят, а иногда даже болезненны.
Высыпания при контактном дерматите часто зудят, а иногда даже болезненны. Эти пятна обычно коричневого, серого или розового цвета. Пораженный участок может зудеть или гореть.
Эти пятна обычно коричневого, серого или розового цвета. Пораженный участок может зудеть или гореть. Раковые родинки часто бывают асимметричными, разноцветными и большими. Они могут появиться в любом месте на теле, но обычно они сначала появляются на груди или спине у людей, отнесенных к мужскому полу при рождении, и на ногах у людей, отнесенных к женскому полу при рождении.
Раковые родинки часто бывают асимметричными, разноцветными и большими. Они могут появиться в любом месте на теле, но обычно они сначала появляются на груди или спине у людей, отнесенных к мужскому полу при рождении, и на ногах у людей, отнесенных к женскому полу при рождении.
 Хотя точные тесты могут варьироваться в зависимости от каждой потенциальной причины обесцвечивания кожи, варианты могут включать:
Хотя точные тесты могут варьироваться в зависимости от каждой потенциальной причины обесцвечивания кожи, варианты могут включать: Профессиональные процедуры, такие как химический пилинг или микродермабразия, также могут использоваться для уменьшения гиперпигментации, но обычно они не покрываются страховкой.
Профессиональные процедуры, такие как химический пилинг или микродермабразия, также могут использоваться для уменьшения гиперпигментации, но обычно они не покрываются страховкой. Если изменение цвета кожи связано с основным заболеванием, имейте в виду, что кожные симптомы могут не исчезнуть до тех пор, пока не будет устранено заболевание.
Если изменение цвета кожи связано с основным заболеванием, имейте в виду, что кожные симптомы могут не исчезнуть до тех пор, пока не будет устранено заболевание.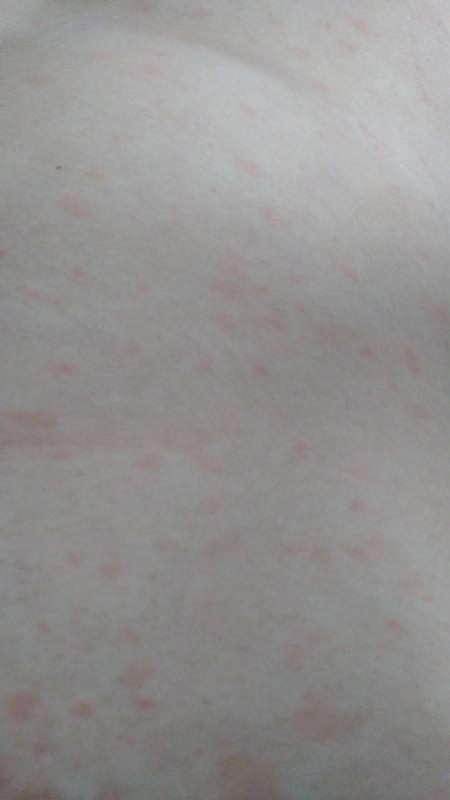
 Это состояние обычно сильнее поражает мужчин, хотя у женщин вероятность развития розацеа в три-четыре раза выше, чем у мужчин. И это обычно поражает людей с бледной кожей, говорит Джойс Дэвис, доктор медицинских наук, сертифицированный дерматолог из Нью-Йорка.
Это состояние обычно сильнее поражает мужчин, хотя у женщин вероятность развития розацеа в три-четыре раза выше, чем у мужчин. И это обычно поражает людей с бледной кожей, говорит Джойс Дэвис, доктор медицинских наук, сертифицированный дерматолог из Нью-Йорка.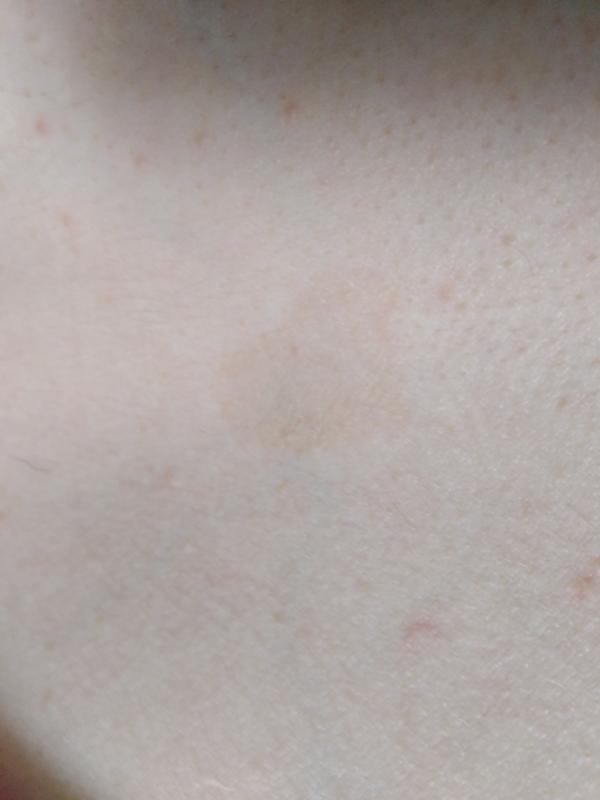
 Проблемы обычно появляются на руках или «сгибаемых» частях тела, таких как внутренняя часть локтей и задняя часть коленей.
Проблемы обычно появляются на руках или «сгибаемых» частях тела, таких как внутренняя часть локтей и задняя часть коленей. 9
9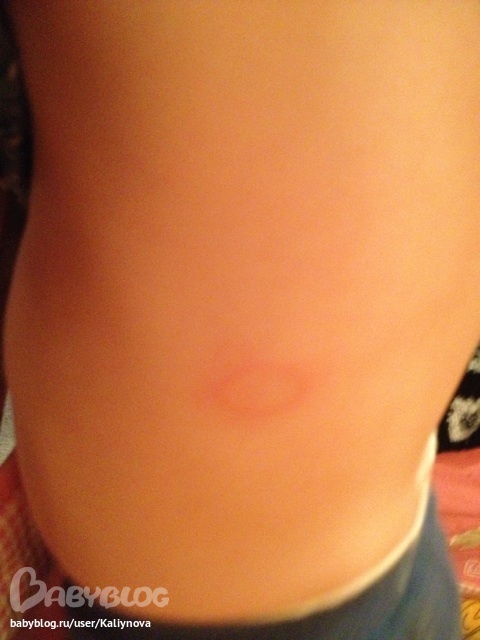 Тяжелые случаи могут серьезно повлиять на жизнь и затруднить сон или концентрацию на работе или в школе.
Тяжелые случаи могут серьезно повлиять на жизнь и затруднить сон или концентрацию на работе или в школе. По данным клиники Майо, импетиго лечат рецептурным кремом или лосьоном с антибиотиком, а в тяжелых случаях — курсом пероральных антибиотиков.
По данным клиники Майо, импетиго лечат рецептурным кремом или лосьоном с антибиотиком, а в тяжелых случаях — курсом пероральных антибиотиков. 0003
0003 Вайнберг говорит, что актинический кератоз — одна из наиболее частых причин обращения к дерматологу. Поражения актинического кератоза плоские, чешуйчатые, иногда шероховатые и появляются на местах, часто подвергающихся воздействию солнца, таких как лицо и губы.
Вайнберг говорит, что актинический кератоз — одна из наиболее частых причин обращения к дерматологу. Поражения актинического кератоза плоские, чешуйчатые, иногда шероховатые и появляются на местах, часто подвергающихся воздействию солнца, таких как лицо и губы. «Обычно это чаще встречается у взрослых, чем у детей, когда в теплой складке кожи есть влага, например, между внутренней поверхностью бедер и мошонкой», — говорит Дэвис. По ее словам, риск возникновения этого вызывающего зуд состояния увеличивается, если вы не принимаете душ или часто не меняете одежду.
«Обычно это чаще встречается у взрослых, чем у детей, когда в теплой складке кожи есть влага, например, между внутренней поверхностью бедер и мошонкой», — говорит Дэвис. По ее словам, риск возникновения этого вызывающего зуд состояния увеличивается, если вы не принимаете душ или часто не меняете одежду. Weinberg описывает отрубевидный лишай как грибковую инфекцию с поверхностными дрожжами, которые живут на коже.
Weinberg описывает отрубевидный лишай как грибковую инфекцию с поверхностными дрожжами, которые живут на коже.