Что вызывает появление фиолетовых пятен на коже. Как диагностируют и лечат пурпуру. Какие виды пурпуры бывают. Чем опасна пурпура и каков прогноз при этом заболевании.
Что такое пурпура
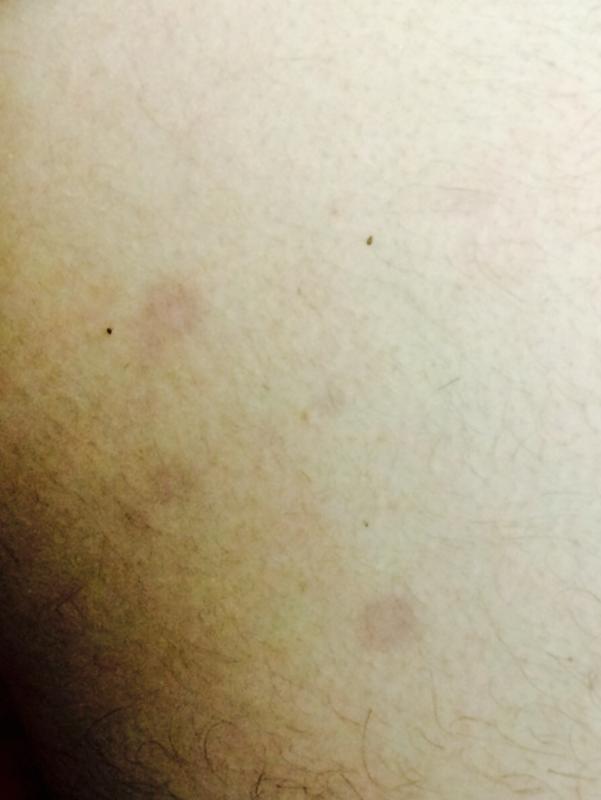
Пурпура — это состояние, при котором на коже появляются пурпурные или фиолетовые пятна различного размера. Эти пятна возникают из-за кровоизлияний под кожу в результате повреждения мелких кровеносных сосудов.
Основные характеристики пурпуры:
- Пурпурно-фиолетовые пятна на коже
- Могут появляться также на слизистых оболочках и внутренних органах
- Размер пятен варьируется от мелких точек до крупных областей
- Возникает из-за скопления крови под кожей при разрыве капилляров
- Чаще всего доброкачественное состояние, но иногда может указывать на серьезные заболевания
Виды пурпуры
Выделяют два основных вида пурпуры:
1. Нетромбоцитопеническая пурпура
При этом виде уровень тромбоцитов в крови нормальный. Может быть вызвана:
- Врожденными заболеваниями (синдром Элерса-Данлоса и др.)
- Приемом некоторых лекарств
- Инфекциями
2. Тромбоцитопеническая пурпура
Характеризуется сниженным уровнем тромбоцитов в крови. Причинами могут быть:

- Иммунные нарушения
- Лекарственные препараты
- Инфекции
- Заболевания крови
Причины возникновения пурпуры
Основные факторы, которые могут вызывать появление пурпуры:
- Нарушения свертываемости крови
- Снижение уровня тромбоцитов (тромбоцитопения)
- Прием некоторых лекарств (стероиды, антикоагулянты и др.)
- Инфекции (вирусные, бактериальные)
- Аутоиммунные заболевания (системная красная волчанка и др.)
- Травмы, ушибы
- Сосудистые заболевания
- Аллергические реакции
Симптомы пурпуры
Основные симптомы и признаки пурпуры:
- Пурпурные, красные или фиолетовые пятна на коже
- Пятна могут быть разного размера — от точечных до крупных
- Чаще локализуются на конечностях, но могут быть и на других участках тела
- Пятна не бледнеют при надавливании
- Могут сопровождаться зудом или болезненностью
- Иногда отмечается повышенная кровоточивость десен, носовые кровотечения
Диагностика пурпуры
Для диагностики пурпуры врач проводит следующие исследования:
- Осмотр кожных покровов
- Сбор анамнеза и жалоб пациента
- Общий анализ крови с подсчетом тромбоцитов
- Коагулограмма (оценка свертываемости крови)
- Биопсия кожи (при необходимости)
- Иммунологические анализы
- Инструментальные исследования (УЗИ, КТ и др.) для выявления возможных причин
Лечение пурпуры
Тактика лечения пурпуры зависит от ее причины и тяжести состояния. Основные методы лечения включают:

Медикаментозная терапия:
- Кортикостероиды — для подавления иммунной реакции и повышения уровня тромбоцитов
- Внутривенный иммуноглобулин — для быстрого повышения уровня тромбоцитов
- Препараты, стимулирующие выработку тромбоцитов (ромиплостим, элтромбопаг)
- Биологическая терапия (ритуксимаб)
Хирургическое лечение:
В тяжелых случаях может быть рекомендована спленэктомия — удаление селезенки. Это помогает повысить уровень тромбоцитов, так как селезенка отвечает за их разрушение.
Симптоматическое лечение:
- Местные средства для уменьшения зуда и воспаления
- Обработка поврежденных участков кожи
- Лечение сопутствующих заболеваний
Прогноз при пурпуре
Прогноз при пурпуре зависит от ее причины и тяжести состояния:
- В большинстве случаев прогноз благоприятный, особенно при легких формах
- У детей часто наблюдается самопроизвольное выздоровление
- При хронических формах может потребоваться длительное лечение
- В редких тяжелых случаях возможны серьезные осложнения (кровоизлияния во внутренние органы)
Своевременная диагностика и правильно подобранное лечение позволяют в большинстве случаев успешно справиться с пурпурой и предотвратить осложнения.

Профилактика пурпуры
Меры профилактики пурпуры включают:
- Регулярные медицинские осмотры
- Контроль уровня тромбоцитов и свертываемости крови
- Своевременное лечение инфекций и других заболеваний
- Осторожность при приеме лекарств, влияющих на свертываемость крови
- Защита кожи от травм и ушибов
- Здоровый образ жизни, правильное питание
При появлении необычных пятен на коже следует своевременно обратиться к врачу для диагностики и лечения.
лечение, симптомы, профилактика – клиника ЛИСОД в Киеве, Украине
Главная Лечение рака Саркома Капоши
Саркома Капоши (ангиосаркома Капоши) – это многоочаговая злокачественная опухоль, которая поражает весь организм; происходит из эндотелия сосудов и обладает различным клиническим течением. Чаще всего болезнь проявляется новообразованиями кожи, но способна затрагивать и слизистые оболочки, и лимфатическую систему, и внутренние органы (прежде всего, легкие и ЖКТ). Выделяют четыре клинические формы саркомы Капоши: классическая (европейская), иммуносупрессивная, эндемическая (африканская) и эпидемическая (ассоциированная со СПИДом).
Обычно у опухоли пурпурная окраска, но иногда цвет имеет различные оттенки: красный, фиолетовый или бурый. Опухоль может быть плоской или слегка возвышаться над кожей, представляет собой безболезненные пятна или узелки. Саркома Капоши часто сочетается с повреждением слизистой неба, лимфоузлов. Течение заболевания медленное. Обнаружение саркомы Капоши при ВИЧ-инфекции дает основание для постановки диагноза СПИД. Саркома мягких тканей характеризуется малосимптомным течением и сходством клинической картины с доброкачественными опухолями и неопухолевыми заболеваниями.
Диагностика
Проводится полный осмотр кожи, а также слизистых рта и половых органов.
При наличии отметин на коже саркому Капоши в LISOD диагностируют с помощью биопсии. Образец ткани с отметины направляют в ведущие патоморфологические лаборатории Израиля и Германии, где достоверно определяют, о каком типе опухоли идет речь. Чтобы диагностировать легочную саркому Капоши, проводят бронхоскопию: вводится специальный прибор – бронхоскоп, с помощью которого специалист определяет, есть ли характерные отметины на легких. Также для диагностики этого вида саркомы используются рентгеновские снимки легких.
Также для диагностики этого вида саркомы используются рентгеновские снимки легких.
Для диагностики саркомы Капоши в кишечнике в эндоскопическом отделении, оснащенном точным современным цифровым оборудованием, проводят колоноскопию (исследование стенок толстой кишки). В LISOD эта процедура комфортна и безболезненна.
Лечение
Выбор метода зависит от типа саркомы Капоши и клинического течения заболевания. План лечения в LISOD принимается на междисциплинарной онкологической конференции.
Лучевая терапия с успехом используется в клинике для лечения больных с единичными опухолевыми элементами при всех типах саркомы. Облучение применяют для относительно больших и глубоких отметин на коже. Радиационная терапия также подходит для всех участков тела, включая половой член и стопы, где другие локальные терапии могут быть слишком болезненны.
Местная химиотерапия. Некоторые опухоли, например внутри рта, вылечиваются маленькими дозами химиотерапии, которые вводятся гиподермической иглой.
При ограниченных поражениях используются: хирургический метод, криотерапия жидким азотом, фотодинамическая терапия.
При СПИД-ассоциированной саркоме Капоши применяют антиретровирусные препараты, которые на ранних сроках заболевания (до 8-12 недель) могут привести к исчезновению проявлений болезни.
Стандартная химиотерапия – препараты принимаются орально или инъекционно – лечит как существующие опухоли, так и предотвращает новые.
Саркома Капоши в легких или кишечнике требует системного лечения. Без него эти образования могут вызвать серьезное заболевание. Проводится системная полихимиотерапия или паллиативная монохимиотерапия.
Симптомы
Саркома мягких тканей возникает в любой части тела. При классической форме саркомы Капоши первичные очаги поражения чаще располагаются на конечностях – стопах и переднебоковых поверхностях голеней.
Симметричность и многоочаговость – важная особенность саркомы Капоши.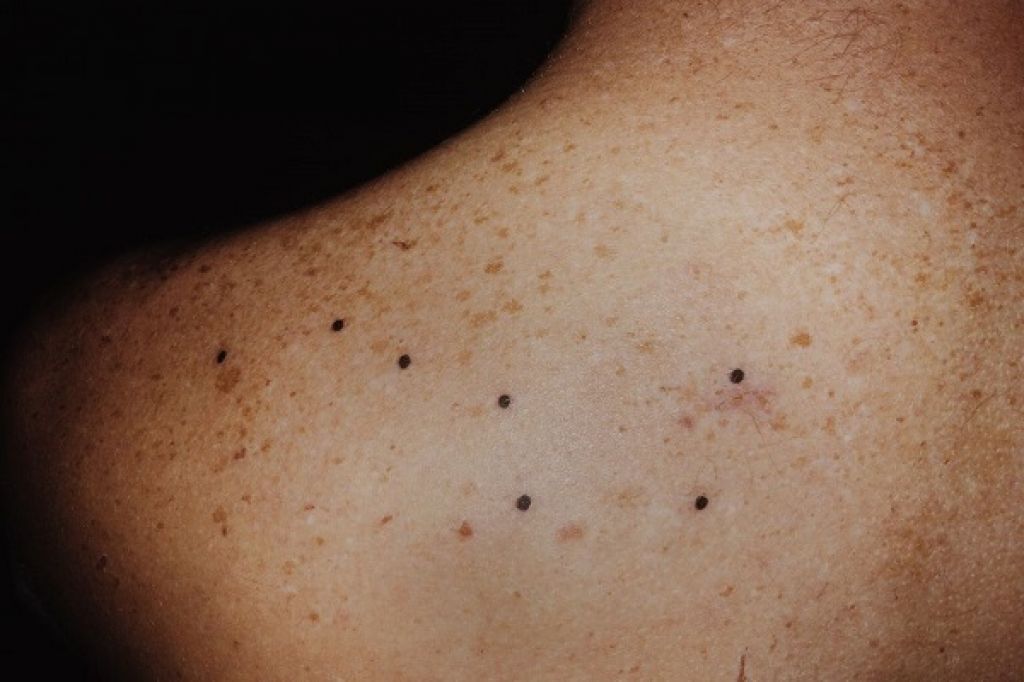 Саркома мягких тканей имеет вид округлого узла беловатого или желтовато-серого цвета с бугристой или гладкой поверхностью. На коже встречаются пятна, узелковоподобные бляшки, опухоли, реже – веррукозные и везикулезные элементы. Цвет очагов поражения меняется от красновато-синюшного до темно-бурого, очертания самые разнообразные, границы четкие, консистенция плотноэластическая; при пальпации очаги безболезненны, их поверхность часто неровная, имеются геморрагии, отложения гемосидерина.
Саркома мягких тканей имеет вид округлого узла беловатого или желтовато-серого цвета с бугристой или гладкой поверхностью. На коже встречаются пятна, узелковоподобные бляшки, опухоли, реже – веррукозные и везикулезные элементы. Цвет очагов поражения меняется от красновато-синюшного до темно-бурого, очертания самые разнообразные, границы четкие, консистенция плотноэластическая; при пальпации очаги безболезненны, их поверхность часто неровная, имеются геморрагии, отложения гемосидерина.
Опухоли могут изъязвляться. Болезнь сопровождается отеком пораженной конечности. В редких случаях появляются буллезные высыпания, плоские бородавчатые бляшки на подошвах и ладонях. Встречаются изолированные поражения только половых органов, ушных раковин, глаз, слизистых оболочек рта и др. Субъективно больных беспокоят боль, ломота, жжение, парестезии, ограничение подвижности в суставах. Саркома Капоши – системное заболевание, поэтому в процесс могут вовлекаться лимфатические узлы, кости, висцеральные органы и др.
В отличие от классической формы саркомы Капоши, наблюдаемой у пожилых мужчин и протекающей с поражением кожи голеней и стоп, (саркома мягких тканей чаще встречается на нижних конечностях) эпидемическая саркома Капоши не имеет излюбленной локализации. Первый очаг может возникнуть на любом участке кожи, иногда на слизистой рта, половых органов или глаз. Как правило, вначале появляется безболезненный одиночный багровый или фиолетовый узел, либо пятно. Иногда очагов изначально несколько.
Дальнейшее развитие заболевания может быть разным. В одних случаях узлы и пятна не меняются годами, в других – стремительно, за несколько недель, разрастаются и распространяются. При быстром росте нередко возникает боль, а окружающая кожа в результате кровоизлияний становится желто-зеленой. В центре разросшейся опухоли часто формируется очаг некроза и изъязвление. Обычно опухоль легко кровоточит. Бляшки и узлы часто сливаются, вокруг возникает сильнейший отек. В полости рта очаги локализуются на твердом небе. Вначале появляется фиолетовая эритема, затем на ее месте образуются склонные к изъязвлению бляшки или узлы.
Вначале появляется фиолетовая эритема, затем на ее месте образуются склонные к изъязвлению бляшки или узлы.
Факторы риска
Все формы саркомы Капоши обусловлены инфекцией, вызываемой вирусом герпеса человека 8-го типа (HHV-8, ВГЧ-8), который передается половым путем, с кровью или слюной. За несколько месяцев до появления очагов саркомы Капоши в результате присутствия этого вируса в крови образуются специфические антитела. Тем не менее, сам по себе вирус не вызывает саркому Капоши. Болезнь может развиться только при значительных нарушениях в работе иммунной системы (как у людей на стадии СПИДа), что позволяет вирусу активно размножаться и вызывать онкологическое заболевание.
К группам риска относятся:
- вич-инфицированные мужчины, особенно гомосексуалисты;
- пожилые мужчины средиземноморского происхождения;
- лица из экваториальной Африки;
- лица с пересаженными органами (реципиенты).
Частая смена половых партнеров повышает риск инфицирования. Вирус обнаружен в сперме, секрете предстательной железы, мочеиспускательном канале, прямой кишке. Часто заражение происходит при внутривенном введении наркотиков. Кроме того, ВГЧ-8 может передаваться от матери к плоду, однако риск такого вида заражения крайне низкий. Вирус встречается в большом количестве в слюне и передается при поцелуях.
Вирус обнаружен в сперме, секрете предстательной железы, мочеиспускательном канале, прямой кишке. Часто заражение происходит при внутривенном введении наркотиков. Кроме того, ВГЧ-8 может передаваться от матери к плоду, однако риск такого вида заражения крайне низкий. Вирус встречается в большом количестве в слюне и передается при поцелуях.
Также факторами риска развития саркомы Капоши являются рецидивирующая рожа, длительный лимфостаз конечностей, продолжительный прием антибиотиков, глюкокорртикоидов и других иммуносупрессоров, травмы и отморожения конечностей.
Профилактика
Первичная профилактика саркомы Капоши заключается в активном выявлении больных и групп повышенного риска по развитию этого заболевания. Особое внимание уделяется пациентам, получающим иммуносупрессивную терапию. В этих группах важно обнаружение лиц, инфицированных вирусом герпеса человека 8-го типа (HHV-8). Вторичная профилактика включает диспансерное наблюдение за больными в целях предотвращения рецидива заболевания.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Моему сыну удалили злокачественную мезенхимому на правой голени, стадия IIВ, Т1bN0M0 p T1bN0M0G3, клас. группа 3. Назначено химиотерапию Ад+Юв, (что это — ADCI?). Насколько эффективна и целесообразна химиотерапия в данном случае? Какой прогноз у данного вида заболевания? Какую схему лечения рекомендовали бы Вы в данном случае?
группа 3. Назначено химиотерапию Ад+Юв, (что это — ADCI?). Насколько эффективна и целесообразна химиотерапия в данном случае? Какой прогноз у данного вида заболевания? Какую схему лечения рекомендовали бы Вы в данном случае?
Имеются специальные показания для послеоперационной профилактической или иначе — адьювантной химиотерапии ( видимо «Ад+Юв» и означает «адьювантная») при саркомах: это размеры опухоли ( как правило > 5 cм.) и т.н. дифференциация ( в вашем случае G3 –низкодифференцированная, т.е. агрессивная по течению) . Очень важно расстояние от удаленной опухоли до хирургических краев – при расстояниях менее 1 см. также рекомендуется послеоперационное облучения для снижения риска рецидива. ADCI – видимо, сокращение от названия лекарств, входящих в рекомендуемый протокол – адриамиицин, дакарбазин, цисплатин и ифосфамид. (Мы ограниичиваемся АI — адриамиицином и ифосфамидом). Я бы начал с ревизии гистологического материала в нашей референтной лаборатории в Германии. Проводилось ли иммунгистохимическое исследование препартов? Если речь идет действительно о саркоме, важно знать какой именно (под мезенхимомой понимают наличие нескольких видов сарком в одной опухоли – в таких случаях для прогноза — важно знать какой тип преобладает).
Я бы начал с ревизии гистологического материала в нашей референтной лаборатории в Германии. Проводилось ли иммунгистохимическое исследование препартов? Если речь идет действительно о саркоме, важно знать какой именно (под мезенхимомой понимают наличие нескольких видов сарком в одной опухоли – в таких случаях для прогноза — важно знать какой тип преобладает).
Здравствуйте, доктор! Мне 38 лет. В августе 2010 при плановой ФЛК ОГК выявлено расширение средостения. Заключение после проведения СКТ: признаки образования средостения, признаки образования брюшной полости, вероятно, исходящего из поджелудочной железы. Изменения со стороны органов малого таза могут быть обусловлены основным процессом. В сентябре 2010 г. произведена трансторакальная пункционная трепан-биопсия опухоли средостения. Цитология характерна для лимфомы, при иммуногистохимическом исследовании установлен тимома, наиболее вероятно тип В. С диагнозом «инвазивная тимома, тип В1, 3 ст.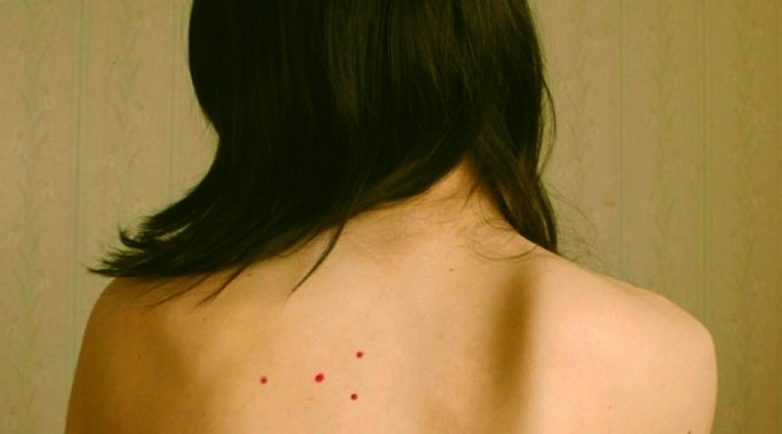 » получила 3 курса ПХТ по схеме СНОЕР в/в.
При контрольной СКТ в декабре 2010 г частичная регрессия изменений в средостении, в брюшной полости и малом тазу – без динамики. В январе 2011 дообследована : ЭГДС – патологии не выявлено, Ро-графия ОГК – образование в средостении уменьшилось по периметру. Получила еще три курса ПХТ в/в и э/л. Контрольная СКТ 29.03.11 – без выраженной динамики. Получила 7-й курс ПХТ в/в.
Консультирована радиологом и в мае 2011 проведено лечение: курс ТГТ на ускорителе СLINAC на опухоль передне-верхнего средостения, л/узлы средостения, зоны опухолевой инфильтрации. В выписке рекомендовано явиться через 3 недели для проведения биопсии опухоли забрюшинного пространства и решения вопроса о дальнейшем лечении.
Все это время никаких жалоб на здоровье, кроме «побочных эффектов» химиотерапии и облучения. Я просто не знаю ЧТО делать дальше. На выписках из историй болезни диагнозы: тимома 3 ст. 2 кл.г., лимфоSа 4 ст. 4 кл.гр., инвазивная тимома 3 ст., лимфоSа quarta 2 кл.
» получила 3 курса ПХТ по схеме СНОЕР в/в.
При контрольной СКТ в декабре 2010 г частичная регрессия изменений в средостении, в брюшной полости и малом тазу – без динамики. В январе 2011 дообследована : ЭГДС – патологии не выявлено, Ро-графия ОГК – образование в средостении уменьшилось по периметру. Получила еще три курса ПХТ в/в и э/л. Контрольная СКТ 29.03.11 – без выраженной динамики. Получила 7-й курс ПХТ в/в.
Консультирована радиологом и в мае 2011 проведено лечение: курс ТГТ на ускорителе СLINAC на опухоль передне-верхнего средостения, л/узлы средостения, зоны опухолевой инфильтрации. В выписке рекомендовано явиться через 3 недели для проведения биопсии опухоли забрюшинного пространства и решения вопроса о дальнейшем лечении.
Все это время никаких жалоб на здоровье, кроме «побочных эффектов» химиотерапии и облучения. Я просто не знаю ЧТО делать дальше. На выписках из историй болезни диагнозы: тимома 3 ст. 2 кл.г., лимфоSа 4 ст. 4 кл.гр., инвазивная тимома 3 ст., лимфоSа quarta 2 кл.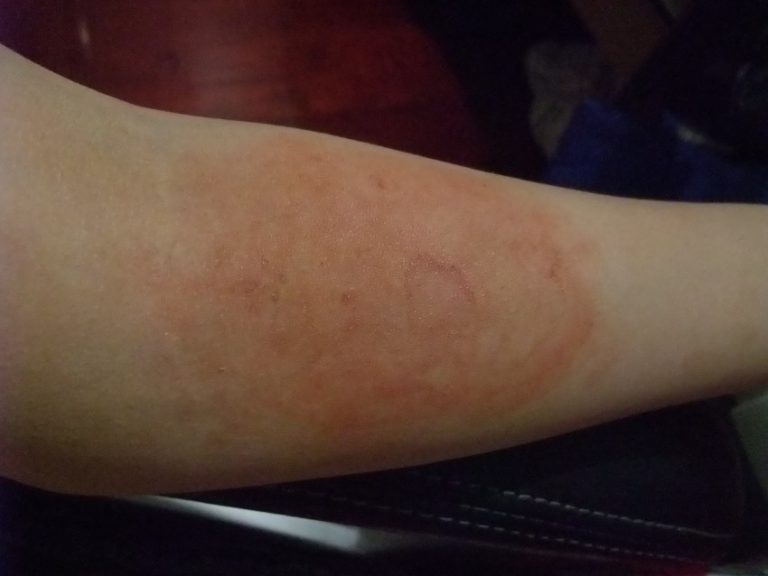 гр. Лечение я проходила в двух лечебных учреждениях у 4 докторов (два хирурга-онколога, химиотерапевт и радиолог). Все они замечательные, но информации добиться невозможно. Просто передают «по этапу» друг другу. Теперь нужно обращаться в хирургическое отделение для биопсии поджелудочной железы. Заочно мне уже предложили два варианта: удалить(!) поджелудочную (оставят головку) путем полостной операции или лапароскопия. Какие для этого показания, я так и не добилась.
Прошло больше 5 недель после курса ТгТ. Я не могу ни на что решиться, хотя все эти месяцы выполняла все указания врачей. Подскажите, пожалуйста, в каком направлении двигаться дальше?
гр. Лечение я проходила в двух лечебных учреждениях у 4 докторов (два хирурга-онколога, химиотерапевт и радиолог). Все они замечательные, но информации добиться невозможно. Просто передают «по этапу» друг другу. Теперь нужно обращаться в хирургическое отделение для биопсии поджелудочной железы. Заочно мне уже предложили два варианта: удалить(!) поджелудочную (оставят головку) путем полостной операции или лапароскопия. Какие для этого показания, я так и не добилась.
Прошло больше 5 недель после курса ТгТ. Я не могу ни на что решиться, хотя все эти месяцы выполняла все указания врачей. Подскажите, пожалуйста, в каком направлении двигаться дальше?
Добрый день!
По предоставленной документации, ситуация достаточно непонятная. Химиотерапия проведена как при лимфоме, хотя Вы пишете, что гистологически установлена тимома. Это два различных заболевания. Не исключено, что оба они у Вас имеются! Следует пересмотреть КТ грудной и брюшной полостей. Находка в области поджелудочной железы может быть связана с лимфомой, а может являться и самостоятельным заболеванием (третьим?). Из рекомендаций — ревизия гистологических препаратов в референтной лаборатории в первую очередь.
Находка в области поджелудочной железы может быть связана с лимфомой, а может являться и самостоятельным заболеванием (третьим?). Из рекомендаций — ревизия гистологических препаратов в референтной лаборатории в первую очередь.
КТ выявлена опухоль передне-верхнего средостения, размер 9,5х7х6, проведена биопсия, после иммуногистохимического исследования поставлен диагноз: недифференцированный рак из ткани тимуса с тенденцией к нейроэндокринной дифференцировке. В онкоторакарьном отделении 4 КБ Днепропетровска операции на средостении не проводят. ПРЕДЛОЖЕНА ХИМИОТЕРАПИЯ. Возможно ли лечение этого заболевания в вашей клинике и какие прогнозы?
Виталий, основным методом лечения таких опухолей является хирургическое вмешательство. В случае неоперабельности проводится химиотерапия с целью уменьшить опухоль и вновь взвесить хирургию. Не исключено, что после операции также неоходима лучевая терапия на ложе опухоли. У нас мы бы сделали ревизию гистологического материала и снова взвесили возможность оперативного вмешательства. При возможности полного удаления опухоли прогноз благоприятный.
Не исключено, что после операции также неоходима лучевая терапия на ложе опухоли. У нас мы бы сделали ревизию гистологического материала и снова взвесили возможность оперативного вмешательства. При возможности полного удаления опухоли прогноз благоприятный.
Показать еще Задать свой вопрос врачу
Новости по теме
27 февраля 2012 Революция в лечении сарком! Ведущие онкологи мира выступили на конференции в ЛIСОД.
2 февраля 2012 24 февраля в ЛIСОД состоится конференция на тему «Мультидисциплинарный подход в лечении сарком»
Вверх на один уровень Несчастный случай, внезапное заболевание, часто, происходят в условиях, когда отсутствуют необходимые лекарственные средства, перевязочный материал, помощники, средства транспортной иммобилизации. (Использованная литература при написании статьи: Учебник: «Первая медицинская помощь» Буянов В.М., Нестеренко Ю.А.) |
Причины, диагностика, лечение и изображения
Что такое пурпура?
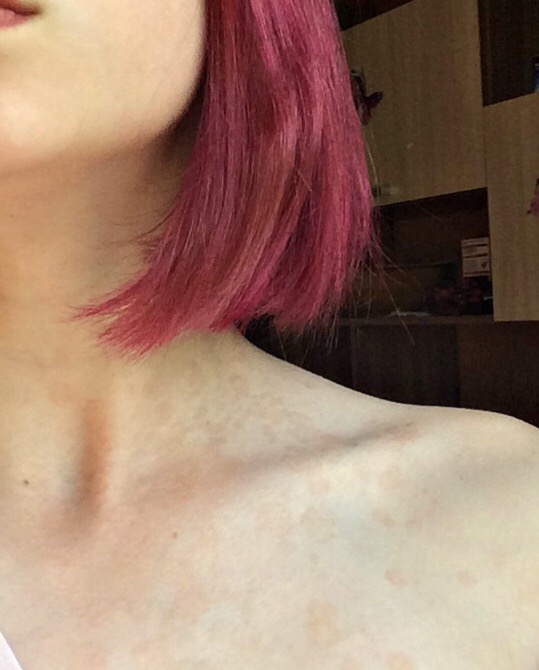
Пурпура, также называемая кровяными пятнами или кожными кровоизлияниями, представляет собой пурпурные пятна, наиболее заметные на коже. Пятна могут также появляться на органах или слизистых оболочках, включая оболочки внутренней части рта.
Пурпура возникает, когда лопаются мелкие кровеносные сосуды, в результате чего кровь скапливается под кожей. Это может привести к появлению пурпурных пятен на коже, размер которых варьируется от маленьких точек до больших пятен. Пятна пурпуры, как правило, доброкачественные, но могут указывать на более серьезное заболевание, такое как нарушение свертываемости крови.
Это может привести к появлению пурпурных пятен на коже, размер которых варьируется от маленьких точек до больших пятен. Пятна пурпуры, как правило, доброкачественные, но могут указывать на более серьезное заболевание, такое как нарушение свертываемости крови.
Иногда низкий уровень тромбоцитов может вызывать чрезмерные кровоподтеки и кровотечения. Тромбоциты — это клетки, которые помогают вашей крови сворачиваться. Низкие уровни тромбоцитов могут быть унаследованы или генетическими, но они также могут быть связаны с недавним:
- Трансплантация костного мозга
- Рак
- Химиотерапия
- Стволовые клетки. некоторых лекарств
Если вы заметили какие-либо новообразования или изменения на коже, всегда обращайтесь к врачу.
Существует два вида пурпуры: нетромбоцитопеническая и тромбоцитопеническая. Нетромбоцитопенический означает, что у вас нормальный уровень тромбоцитов в крови. Тромбоцитопенический означает, что количество тромбоцитов ниже нормы.
Нетромбоцитопеническую пурпуру могут вызывать следующие факторы:
- нарушения, влияющие на свертываемость крови
- некоторые врожденные нарушения, присутствующие при рождении или до него, такие как телеангиэктазии (хрупкость кожи и соединительной ткани) или синдром Элерса-Данлоса
- некоторые лекарства, в том числе стероиды и те, которые влияют на функцию тромбоцитов препятствующие образованию тромбоцитов или препятствующие нормальному свертыванию крови
- препараты, вызывающие иммунную реакцию организма против тромбоцитов
- недавние переливания крови
- иммунные нарушения, такие как идиопатическая тромбоцитопеническая пурпура
- инфекция кровотока
- инфекция ВИЧ или гепатитом С или некоторыми вирусными инфекциями (Эпштейна-Барр, краснуха, цитомегаловирус)
- Пятнистая лихорадка Скалистых гор (от укуса клеща)
- системная красная волчанка
Ваш врач осмотрит вашу кожу, чтобы диагностировать пурпуру. Они могут спросить о вашей семейной и личной истории здоровья, например, когда впервые появились пятна. Ваш врач может также выполнить биопсию кожи в дополнение к анализам крови и тромбоцитов.
Они могут спросить о вашей семейной и личной истории здоровья, например, когда впервые появились пятна. Ваш врач может также выполнить биопсию кожи в дополнение к анализам крови и тромбоцитов.
Эти тесты помогут определить, является ли ваша пурпура результатом более серьезного заболевания, такого как тромбоциты или заболевание крови. Уровни тромбоцитов могут помочь определить причину пурпуры и помочь вашему врачу определить лучший метод лечения.
Пурпура может поражать как детей, так и взрослых. У детей он может развиться после вирусной инфекции и обычно полностью выздоравливает без какого-либо вмешательства. Большинство детей с тромбоцитопенической пурпурой полностью выздоравливают в течение нескольких месяцев после начала заболевания. Однако у взрослых причины пурпуры обычно хронические и требуют лечения, чтобы помочь справиться с симптомами и поддерживать количество тромбоцитов в пределах нормы.
Тип лечения, который назначит врач, зависит от причины вашей пурпуры.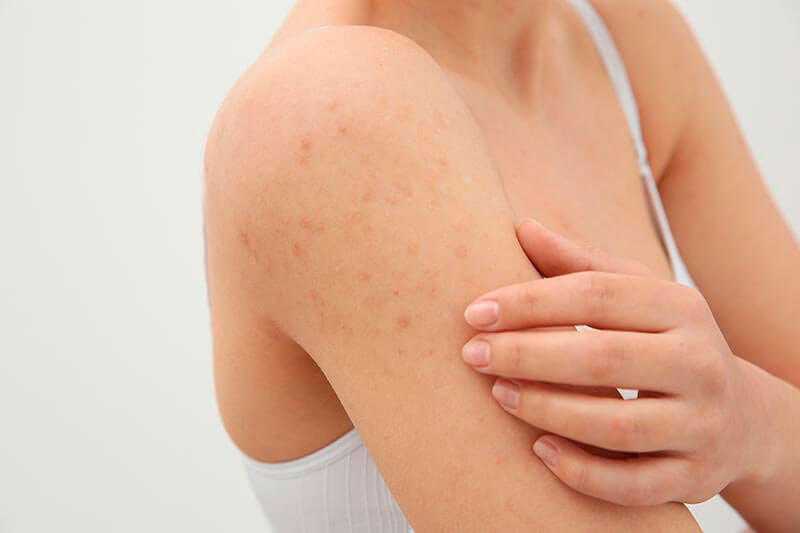 Взрослые, у которых диагностирована легкая тромбоцитопеническая пурпура, могут выздороветь без какого-либо вмешательства.
Взрослые, у которых диагностирована легкая тромбоцитопеническая пурпура, могут выздороветь без какого-либо вмешательства.
Вам потребуется лечение, если расстройство, вызывающее пурпуру, не пройдет само по себе. Лечение включает лекарства, а иногда и спленэктомию или операцию по удалению селезенки. Вас также могут попросить прекратить прием лекарств, нарушающих функцию тромбоцитов, таких как аспирин, препараты для разжижения крови и ибупрофен.
Кортикостероиды
Ваш врач может назначить вам кортикостероиды, которые помогут увеличить количество тромбоцитов за счет снижения активности вашей иммунной системы. Обычно требуется от двух до шести недель, чтобы количество тромбоцитов вернулось к безопасному уровню. Когда это произойдет, ваш врач прекратит прием препарата.
Важно поговорить со своим врачом о рисках приема кортикостероидов в течение длительного периода времени. Это может вызвать серьезные побочные эффекты, такие как увеличение веса, катаракта и потеря костной массы.
Внутривенный иммуноглобулин
Если ваш тип пурпуры вызывает сильное кровотечение, врач может назначить вам внутривенный препарат, называемый внутривенным иммуноглобулином (ВВИГ). Они также могут дать вам ВВИГ, если вам нужно быстро увеличить количество тромбоцитов перед операцией. Это лечение обычно эффективно для увеличения количества тромбоцитов, но эффект обычно кратковременный. Это может вызвать побочные эффекты, такие как головная боль, тошнота и лихорадка.
Другие лекарственные препараты
Последними препаратами, используемыми для лечения низкого количества тромбоцитов у людей с хронической иммунной (идиопатической) тромбоцитопенической пурпурой (ИТП), являются ромиплостим (Энплейт) и элтромбопаг (Промакта). Эти лекарства заставляют костный мозг вырабатывать больше тромбоцитов, что снижает риск кровоподтеков и кровотечений. К возможным побочным эффектам относятся:
- головная боль
- головокружение
- тошнота
- боль в суставах или мышцах
- рвота
- повышенный риск образования тромбов
- острый респираторный дистресс-синдром
- беременность
Биологическая терапия, такая как препарат ритуксимад (ритуксан), может помочь снизить реакцию иммунной системы. Он в основном используется для лечения пациентов с тяжелой тромбоцитопенической пурпурой и пациентов, у которых лечение кортикостероидами неэффективно. Побочные эффекты могут включать:
Он в основном используется для лечения пациентов с тяжелой тромбоцитопенической пурпурой и пациентов, у которых лечение кортикостероидами неэффективно. Побочные эффекты могут включать:
- низкое кровяное давление
- боль в горле
- сыпь
- лихорадка
спленэктомия
Если лекарства не эффективны при лечении тромбоцитопенической пурпуры, врач может порекомендовать спленэктомию. Удаление селезенки — быстрый способ увеличить количество тромбоцитов. Это связано с тем, что селезенка является основной частью тела, ответственной за выведение тромбоцитов.
Однако спленэктомия эффективна не у всех. Операция также сопряжена с рисками, такими как постоянно повышенный риск заражения. В экстренных случаях, когда пурпура вызывает сильное кровотечение, в больницах проводят переливание концентратов тромбоцитов, кортикостероидов и иммуноглобулинов.
После начала лечения ваш врач будет контролировать количество тромбоцитов, чтобы определить, является ли оно эффективным. Они могут изменить ваше лечение в зависимости от его эффективности.
Они могут изменить ваше лечение в зависимости от его эффективности.
Перспективы пурпуры зависят от основного состояния, вызвавшего ее. Когда ваш врач подтвердит диагноз, он обсудит варианты лечения и долгосрочные перспективы вашего состояния.
В редких случаях нелеченная тромбоцитопеническая пурпура может вызвать у человека сильное кровотечение в какой-либо части тела. Чрезмерное кровоизлияние в мозг может привести к смертельному кровоизлиянию в мозг.
Люди, которые сразу начинают лечение или у которых заболевание протекает в легкой форме, часто полностью выздоравливают. Однако пурпура может стать хронической в тяжелых случаях или при задержке лечения. Вам следует как можно скорее обратиться к врачу, если вы подозреваете, что у вас пурпура.
Жизнь с пурпурой
Иногда пятна от пурпуры не проходят полностью. Некоторые лекарства и действия могут усугубить эти пятна. Чтобы снизить риск образования новых пятен или усугубления пятен, вам следует избегать лекарств, снижающих количество тромбоцитов. К таким препаратам относятся аспирин и ибупрофен. Вы также должны выбирать действия с низким воздействием, а не действия с высоким воздействием. Ударные нагрузки могут увеличить риск травм, синяков и кровотечений.
К таким препаратам относятся аспирин и ибупрофен. Вы также должны выбирать действия с низким воздействием, а не действия с высоким воздействием. Ударные нагрузки могут увеличить риск травм, синяков и кровотечений.
Может быть трудно справиться с хроническим заболеванием. Обращение и общение с другими людьми, страдающими этим расстройством, могут помочь. Поищите в Интернете группы поддержки, которые могут связать вас с другими людьми, страдающими пурпурой.
Q:
Существуют ли какие-либо природные или травяные средства, которые эффективны при пурпуре?
Анонимный пациент
A:
Поскольку пурпура развивается по разным причинам, универсального лечения не существует. Важно выяснить причину проблемы. В настоящее время нет натуральных или растительных средств, на которые можно было бы положиться при лечении этого состояния.
Если вы заинтересованы в изучении естественных или альтернативных методов лечения для вашего здоровья, часто лучше проконсультироваться с врачом интегративной медицины. Это специально обученные врачи как традиционной, так и комплементарной медицины. Их внимание сосредоточено на подходе разум-тело-дух к исцелению. Вы можете найти квалифицированных специалистов по интегративному здоровью здесь: http://integrativemedicine.arizona.edu/alumni.html
Это специально обученные врачи как традиционной, так и комплементарной медицины. Их внимание сосредоточено на подходе разум-тело-дух к исцелению. Вы можете найти квалифицированных специалистов по интегративному здоровью здесь: http://integrativemedicine.arizona.edu/alumni.html
Judi Marcin, MD Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Тромботическая тромбоцитопеническая пурпура: симптомы и лечение
Обзор
Что такое тромботическая тромбоцитопеническая пурпура?
Тромботическая тромбоцитопеническая пурпура (ТТП) — редкое заболевание крови. При ТТП тромбы (сгустки крови) образуются в мелких сосудах по всему телу. Эти тромбы могут ограничить приток крови к жизненно важным органам вашего тела, включая сердце, почки и мозг. В результате могут возникнуть серьезные проблемы со здоровьем.
Поскольку ТТП вызывает повышенную свертываемость крови, расходуется больше тромбоцитов. Это может вызвать внутреннее кровотечение, кровотечение под кожей и другие проблемы с кровотечением.
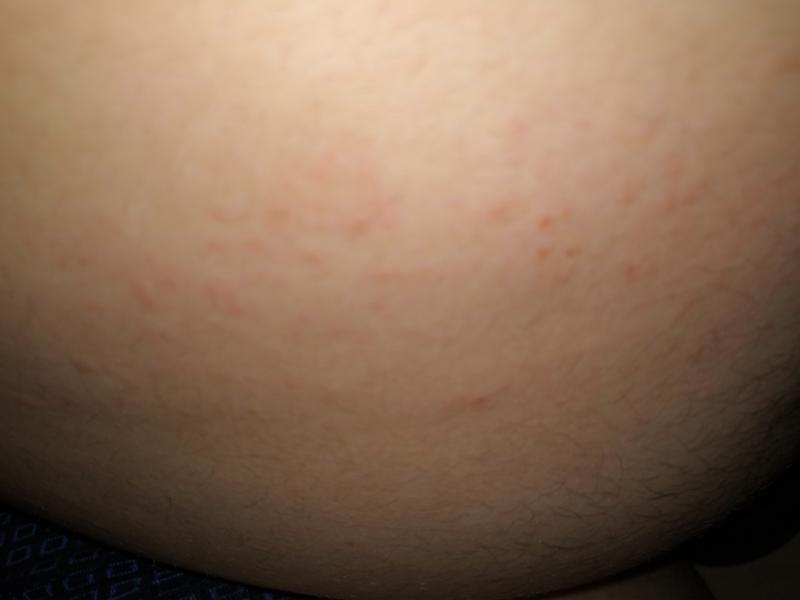
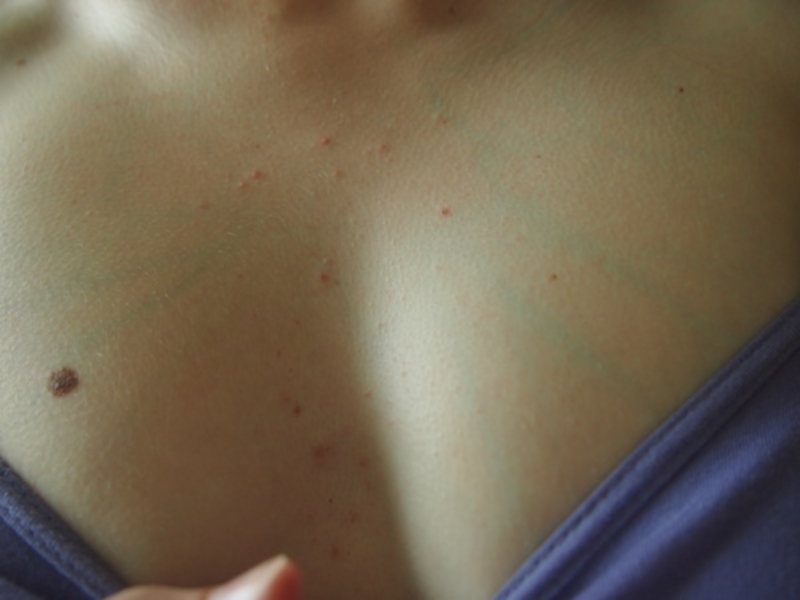
Кровоизлияние под кожу может вызвать крошечные красные или фиолетовые точки, называемые петехиями (peh-__ tee _-kee-ay). Эти точки образуются на коже и напоминают сыпь.
Термин «тромботический» относится к развивающимся тромбам или сгусткам крови. «Тромбоцитопенический» означает, что в крови снижено количество тромбоцитов. «Пурпура» относится к пурпурным точкам и кровоподтекам на коже.
Какие бывают виды тромботической тромбоцитопенической пурпуры?
Существует два основных типа тромботической тромбоцитопенической пурпуры: наследственная и приобретенная . Унаследованный TTP передается от родителей к детям из-за вариантов в гене ADAMTS13. Но в большинстве случаев ТТП приобретается, то есть развивается в более позднем возрасте. Приобретенная ТТП возникает, когда ваше тело по ошибке вырабатывает антитела, которые блокируют активность фермента ADAMTS13, который обычно поддерживает функцию свертывания крови.
Приобретенная ТТП возникает, когда ваше тело по ошибке вырабатывает антитела, которые блокируют активность фермента ADAMTS13, который обычно поддерживает функцию свертывания крови.
Кого поражает тромботическая тромбоцитопеническая пурпура?
Тромботическая тромбоцитопеническая пурпура поражает людей всех возрастов, но чаще всего встречается у людей в возрасте от 20 до 50 лет. ТТП иногда связана с беременностью и коллагеново-сосудистым заболеванием (группа заболеваний, поражающих соединительную ткань). Это также чаще встречается у людей, инфицированных ВИЧ.
Насколько часто встречается тромботическая тромбоцитопеническая пурпура?
Тромботическая тромбоцитопеническая пурпура — редкое заболевание, встречающееся примерно у 4 из 100 000 человек ежегодно.
Симптомы и причины
Каковы общие симптомы тромботической тромбоцитопенической пурпуры?
Люди с ТТП могут испытывать ряд предупредительных сигналов. Общие симптомы тромботической тромбоцитопенической пурпуры включают:
- Кровоизлияние в кожу или слизистые оболочки.

- Анемия.
- Усталость.
- Слабость.
- Путаница.
- Лихорадка.
- Инсульт.
- Конфискация.
- Головные боли.
- Одышка.
- Быстрый сердечный ритм (более 100 ударов в минуту).
- Желтуха (пожелтение кожи).
Что вызывает тромботическую тромбоцитопеническую пурпуру?
Фермент ADAMTS13 представляет собой белок крови, способствующий свертыванию крови. Когда в гене ADAMTS13 отсутствует активность, это приводит к сверхактивному свертыванию крови, в результате чего в мелких сосудах по всему телу образуются небольшие сгустки. Для свертывания требуются тромбоциты. Поскольку так много ваших тромбоцитов используется для образования этих маленьких сгустков, их остается не так много, чтобы способствовать свертыванию крови, когда вы разрезаете кожу. В результате вы можете кровоточить дольше, чем обычно.
Каковы факторы риска тромботической тромбоцитопенической пурпуры?
Эксперты точно не знают, какие факторы вызывают тромботическую тромбоцитопеническую пурпуру.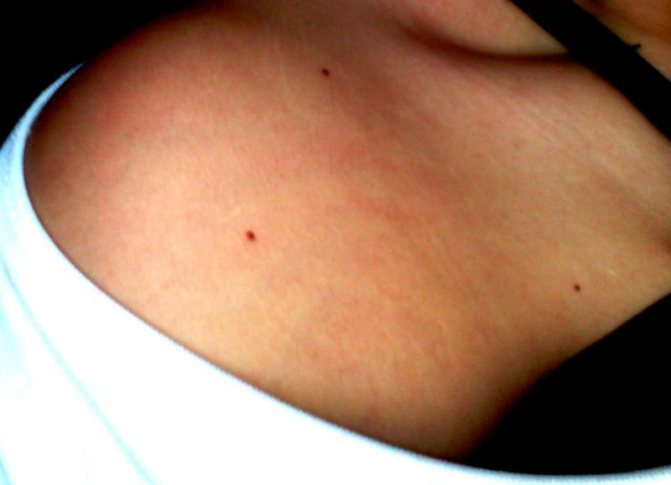 Однако это состояние потенциально может быть связано с:
Однако это состояние потенциально может быть связано с:
- Рак.
- Беременность.
- ВИЧ.
- Волчанка.
- Трансплантация стволовых клеток или костного мозга.
- Некоторые лекарства, такие как химиотерапия, циклоспорин А и клопидогрель.
Диагностика и тесты
Как диагностируется тромботическая тромбоцитопеническая пурпура?
Ваш лечащий врач проведет медицинский осмотр и спросит о ваших симптомах и истории болезни. Если ваш поставщик подозревает TTP, он назначит диагностические тесты.
Какие тесты могут подтвердить диагноз тромботической тромбоцитопенической пурпуры (ТТП)?
Диагностические тесты, используемые для подтверждения тромботической тромбоцитопенической пурпуры, могут включать:
- Общий анализ крови (ОАК). Общий анализ крови измеряет количество тромбоцитов, а также количество эритроцитов и лейкоцитов. У людей с ТТП меньше эритроцитов и тромбоцитов.
- Анализ на билирубин . Гемоглобин (белок) выделяется в кровь при повреждении эритроцитов. Затем гемоглобин расщепляется на билирубин (соединение). Образец крови может определить уровень билирубина в крови. Если у вас высокий уровень билирубина, это может означать, что у вас ТТП.
- Мазок крови. Ваш врач помещает образец вашей крови на предметное стекло и исследует его под микроскопом. Если у вас есть ТТП, ваши эритроциты будут разрушены и разорваны.
- Моча или Функциональные тесты почек . Эти оценки могут сказать вашему лечащему врачу, правильно ли функционируют ваши почки. У людей с ТТП в моче могут быть клетки крови или белок.
- Тест на креатинин . Креатинин — это продукт жизнедеятельности, содержащийся в крови. Как правило, почки выводят креатинин из организма. Если у вас ТТП, уровень креатинина может быть высоким.
- Тест на лактатдегидрогеназу. Лактатдегидрогеназа (ЛДГ) — это фермент, который содержится почти в каждой клетке вашего тела. Когда клетки разрушаются, ЛДГ высвобождается в кровь. Итак, если у вас есть ТТП, уровень ЛДГ в вашей крови будет повышен.
- Анализ ADAMTS13. Этот тест измеряет активность фермента ADAMTS13. Если активность отсутствует, это может указывать на TTP.
Управление и лечение
Как лечится тромботическая тромбоцитопеническая пурпура?
В большинстве случаев для лечения ТТП используется плазмотерапия. Другие варианты включают лекарства и хирургию.
Лечение плазмой
Существует два основных типа плазмотерапии при ТТП: плазмаферез и инфузия свежезамороженной плазмы.
- Плазмаферез: Эта спасительная процедура удаляет аномальную плазму и заменяет ее здоровой плазмой. Во время процедуры ваш лечащий врач вводит вам в вену капельницу. Ваша кровь берется из вашего тела и проходит через центрифугу, которая удаляет плазму.
 Затем плазма добавляется в вашу кровь и возвращается в ваше тело. Плазмаферез используется для лечения приобретенной ТТП. Если плазмаферез недоступен, то тем временем можно использовать свежезамороженную плазму.
Затем плазма добавляется в вашу кровь и возвращается в ваше тело. Плазмаферез используется для лечения приобретенной ТТП. Если плазмаферез недоступен, то тем временем можно использовать свежезамороженную плазму. - Свежезамороженная плазма: Свежезамороженная плазма, обычно используемая для лечения наследственной ТТП, вводится через внутривенный катетер, который вводится в руку. Он заменяет отсутствующий или измененный фермент ADAMTS13.
- Плазмотерапия завершена в больнице. Лечение продолжают до тех пор, пока ваши симптомы не улучшатся. В зависимости от вашей уникальной ситуации, это может занять дни или недели.
Лекарства
Некоторые лекарства могут замедлять или останавливать образование антител против ADAMTS13. Общие лекарства, используемые для лечения ТТП, включают ритуксимаб и глюкокортикоиды.
Хирургия
В тяжелых случаях необходима спленэктомия. Селезенка вырабатывает антитела, которые блокируют фермент ADAMTS13, поэтому удаление селезенки может помочь решить эту проблему.
Сколько времени требуется для восстановления после лечения тромботической тромбоцитопенической пурпуры?
Выздоровление зависит от нескольких факторов, включая тяжесть вашего состояния и лечение, которое вы получаете. Большинству людей, получающих плазмотерапию по поводу ТТП, потребуется от нескольких дней до нескольких недель на заживление. Тем, у кого была спленэктомия, обычно требуется от четырех до шести недель для восстановления.
Профилактика
Могу ли я снизить риск развития тромботической тромбоцитопенической пурпуры?
Оба типа ТТП развиваются внезапно без ясной причины. В результате предотвратить это невозможно. Однако, если у вас была ТТП, вы можете поговорить со своим лечащим врачом о способах снижения риска обострений.
Перспективы/прогноз
Чего мне ожидать, если у меня тромботическая тромбоцитопеническая пурпура?
Тромботическая тромбоцитопеническая пурпура требует неотложной медицинской помощи. Если у вас диагностировано это заболевание, ваш лечащий врач захочет периодически следить за вашим прогрессом.
Как долго длится тромботическая тромбоцитопеническая пурпура?
В большинстве случаев ТТП возникает внезапно и длится в течение нескольких дней или недель. Однако в некоторых случаях это может длиться месяцами. Также возможны обострения.
Является ли тромботическая тромбоцитопеническая пурпура смертельной?
Без своевременного лечения ТТП может привести к летальному исходу или вызвать длительные проблемы со здоровьем, такие как инсульт или повреждение головного мозга. Поэтому, если у вас есть какие-либо признаки или симптомы, немедленно запишитесь на прием к своему лечащему врачу.
Без лечения смертность от ТТП составляет 90%. Однако при надлежащем уходе этот показатель снижается до 10-20%.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Вам следует записаться на прием к своему лечащему врачу в любое время, когда вы заметите симптомы ТТП, такие как утомляемость, одышка или пурпурные пятна на коже.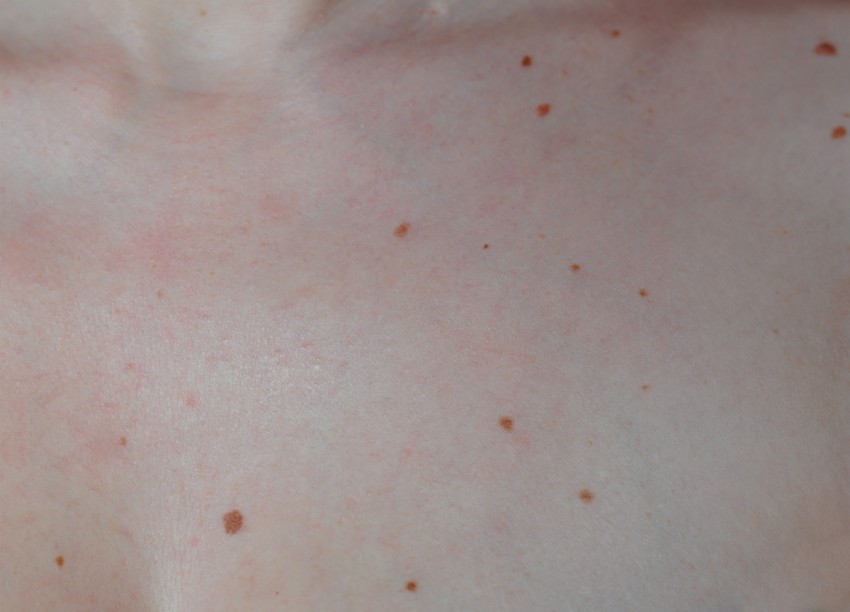 Если у вас уже был диагностирован ТТП, следите за симптомами рецидива. В большинстве случаев ваш врач возобновит терапию плазмой, чтобы снова взять ваши симптомы под контроль.
Если у вас уже был диагностирован ТТП, следите за симптомами рецидива. В большинстве случаев ваш врач возобновит терапию плазмой, чтобы снова взять ваши симптомы под контроль.
Какие вопросы я должен задать своему лечащему врачу?
Если у вас ТТП, спросите своего поставщика медицинских услуг о лекарствах, которые могут увеличить риск кровотечения. К ним относятся препараты для разжижения крови, такие как аспирин и ибупрофен.
Если у вашего ребенка ТТР, обязательно узнайте у своего поставщика медицинских услуг, следует ли ограничивать определенные виды деятельности.
Записка из клиники Кливленда
Тромботическая тромбоцитопеническая пурпура — серьезное заболевание, требующее немедленного лечения. Обязательно позвоните своему поставщику медицинских услуг или посетите местное отделение неотложной помощи, если у вас появятся неприятные симптомы, включая пурпурные пятна на коже. При правильном лечении большинство людей с ТТП могут вести нормальную жизнь.

 При положении трупа на спине они появляются в области лопаток, поясницы, ягодиц, а при положении на животе — на лице, шее, груди, животе;
При положении трупа на спине они появляются в области лопаток, поясницы, ягодиц, а при положении на животе — на лице, шее, груди, животе;