Что такое гиперкератоз кожи. Каковы основные причины его возникновения. Как проявляется гиперкератоз. Как диагностируется это состояние. Какие существуют методы лечения гиперкератоза. Можно ли предотвратить развитие гиперкератоза кожи.
Что такое гиперкератоз кожи
Гиперкератоз — это чрезмерное утолщение рогового слоя эпидермиса кожи. При этом состоянии происходит избыточное образование кератина — белка, который является основным компонентом верхнего слоя кожи. В результате кожа в пораженных местах становится более плотной, грубой и утолщенной.
Гиперкератоз не является самостоятельным заболеванием, а представляет собой симптом, который может возникать при различных кожных патологиях. Утолщение рогового слоя может варьироваться от нескольких миллиметров до нескольких сантиметров.
Основные причины гиперкератоза
Выделяют две основные группы причин развития гиперкератоза:
Экзогенные (внешние) причины:
- Длительное механическое воздействие и давление на кожу (например, из-за неудобной обуви)
- Частое трение кожи
- Воздействие агрессивных химических веществ
- Ультрафиолетовое излучение
- Травмы кожи
Эндогенные (внутренние) причины:
- Наследственные заболевания (ихтиоз, кератодермии и др.)
- Хронические кожные заболевания (псориаз, экзема и др.)
- Нарушения обмена веществ (например, при сахарном диабете)
- Дефицит витаминов А и С
- Гормональные нарушения
- Аутоиммунные заболевания
Основные виды гиперкератоза
В зависимости от локализации и особенностей проявления выделяют несколько основных видов гиперкератоза:

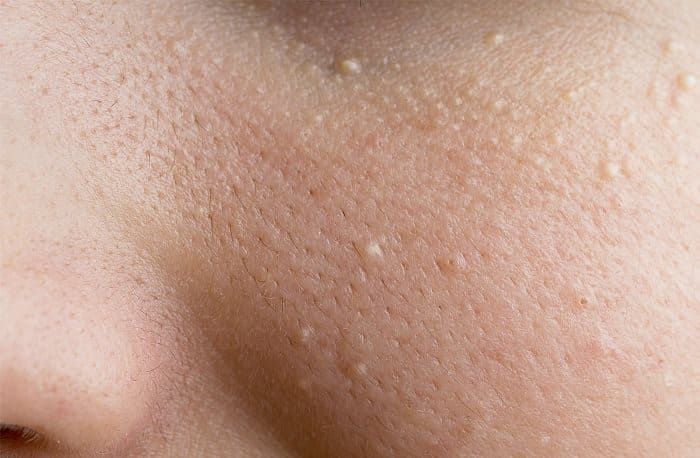
Фолликулярный гиперкератоз
Характеризуется закупоркой волосяных фолликулов роговыми пробками. Проявляется в виде мелких красноватых узелков на коже, напоминающих «гусиную кожу». Чаще всего поражаются участки тела, склонные к сухости — локтевые и коленные сгибы, ягодицы, бедра.
Лентикулярный гиперкератоз
При этом виде на коже образуются плотные папулы размером 1-5 мм красновато-коричневого или желто-оранжевого цвета. Обычно поражаются тыльная поверхность стоп, голени, бедра, реже руки и туловище.
Диссеминированный гиперкератоз
Проявляется образованием на коже множественных мелких элементов, напоминающих короткие утолщенные волоски. Высыпания располагаются рассеянно на коже туловища и конечностей.
Подошвенный гиперкератоз
Характеризуется значительным утолщением кожи на подошвах стоп. Может достигать нескольких сантиметров в толщину. Часто сопровождается образованием болезненных трещин.
Основные симптомы гиперкератоза
Проявления гиперкератоза зависят от его вида и локализации, но в целом характерны следующие симптомы:
- Утолщение и огрубение кожи в пораженных местах
- Сухость и шелушение кожи
- Появление трещин на утолщенных участках
- Зуд и жжение
- Болезненность при ходьбе (при подошвенном гиперкератозе)
- Образование узелков и папул на коже
- Изменение цвета кожи в местах поражения
Диагностика гиперкератоза
Для диагностики гиперкератоза врач обычно проводит следующие исследования:
- Визуальный осмотр кожных покровов
- Сбор анамнеза и жалоб пациента
- Дерматоскопия (осмотр кожи под увеличением)
- Биопсия кожи с гистологическим исследованием (при необходимости)
- Общий и биохимический анализ крови
- Анализ на грибковые инфекции
- УЗИ кожи (в некоторых случаях)
Также может потребоваться консультация эндокринолога, терапевта и других специалистов для выявления возможных системных причин гиперкератоза.
Методы лечения гиперкератоза
Лечение гиперкератоза направлено на устранение его причины и уменьшение симптомов. Основные методы включают:
Местное лечение:
- Применение кератолитических средств (салициловая кислота, мочевина)
- Использование увлажняющих и смягчающих кремов
- Нанесение мазей с кортикостероидами (при воспалении)
- Применение ретиноидов местно
Аппаратные методики:
- Криотерапия
- Лазерная шлифовка кожи
- Дермабразия
- Ультразвуковая чистка
Системное лечение:
- Прием витаминов А и С
- Применение системных ретиноидов (при тяжелых формах)
- Лечение основного заболевания, вызвавшего гиперкератоз
Дополнительные методы:
- Регулярный пилинг и отшелушивание кожи
- Ношение удобной обуви (при подошвенном гиперкератозе)
- Использование ортопедических стелек
- Коррекция веса при ожирении
Профилактика гиперкератоза
Для предотвращения развития гиперкератоза рекомендуется:

- Регулярно увлажнять кожу
- Использовать мягкие очищающие средства
- Избегать травмирования кожи
- Носить удобную обувь
- Своевременно лечить хронические кожные заболевания
- Защищать кожу от ультрафиолета
- Соблюдать правильное питание
- Регулярно делать пилинги и отшелушивающие процедуры
При появлении первых признаков гиперкератоза следует обратиться к дерматологу для своевременной диагностики и лечения.
Возможные осложнения гиперкератоза
При отсутствии лечения гиперкератоз может привести к следующим осложнениям:
- Образование глубоких болезненных трещин
- Присоединение вторичной инфекции
- Нарушение подвижности суставов (при поражении кожи над суставами)
- Ограничение ходьбы (при подошвенном гиперкератозе)
- Косметические дефекты
- Психологический дискомфорт
Своевременное обращение к врачу и правильное лечение позволяют избежать развития осложнений и значительно улучшить качество жизни пациента.
Гиперкератоз: причины, лечение и профилактика
Гиперкератоз — это утолщение рогового слоя эпидермиса. Данное заболевание не является самостоятельным. Интенсивное деление клеток происходит при эритродермиях, лишаях, ихтиозе. В основе нарушения — аномальное количество кератина. Это белок, который защищает клетки эпидермиса от повреждений. Лечение гиперкератоза зависит от причины заболевания. Как восстановить кожный покров и предотвратить утолщение рогового слоя? Об этом читайте далее.
Ороговение кожи — адаптационный физиологический процесс, при котором осуществляется укрепление эпидермальной устойчивости. Типичные проявления «рефлекторной» реакции возникают при частых прогулках босиком (на стопах) или при напряженном ручном труде (на ладонях). В результате защитного эффекта кожа меняет свою структуру, становится грубой, обезвоженной, на ней появляются трещины.
- экзогенные. Утолщение рогового слоя эпидермиса происходит в результате интенсивного и продолжительного давления на покров.
 К этому приводит неудобная обувь, тесная, грубая одежда. Утолщение эпидермиса в этих случаях происходит на теле;
К этому приводит неудобная обувь, тесная, грубая одежда. Утолщение эпидермиса в этих случаях происходит на теле; - эндогенные. Гиперкератоз возникает из-за системных заболеваний и хронических патологий. Одна из наиболее распространенных причин — сахарный диабет. Нарушение обменных процессов способствует изменению чувствительности, появлению сухости, проблемам с питанием покрова. Нарушения могут проявляться на теле или лице.
Наследственный фактор также может быть причиной гиперкератоза. К изменениям регенерационных процессов приводят: нарушение кровообращения, дефицит витаминов, жесткая вода, несоблюдение правил личной гигиены и низкие температуры, воздействующие на кожный покров.
Гиперкератоз проявляется по-разному в зависимости от его вида. Различают несколько форм заболевания. Фолликулярный кератоз может быть самостоятельным симптомом или следствием дерматологического заболевания. Он представляет собой закупорку протока фолликула кожными чешуйками. Это происходит из-за нарушений в отслоении верхних слоев и интенсивного ороговения.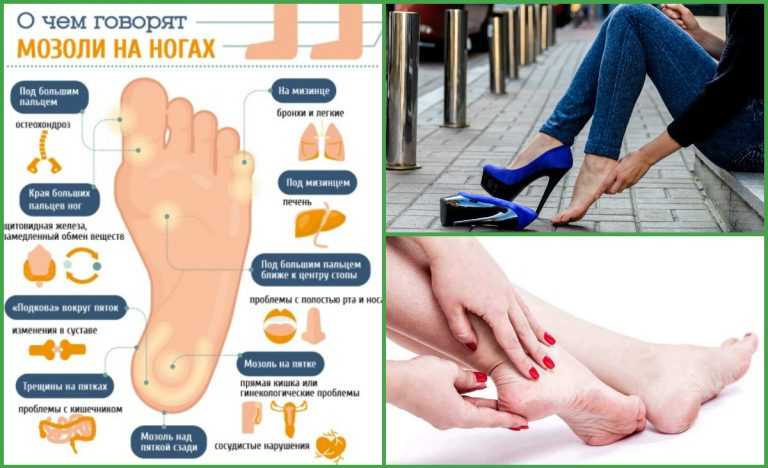
В основе диссеминированной и лентикулярной формы лежит генетический дефект. Данные виды заболевания возникают из-за интенсивного синтеза кератина. Диссеминированный гиперкератоз сопровождается образованием полиморфных элементов (короткие, изолированно расположенные волосы). Лентикулярный вид характеризуется появлением папул. Он поражает туловище (руки, ноги, стопы) и ушные раковины. Папулы могут иметь коричневый, желтый, розовый цвет. Данная форма болезни имеет преимущественно хронический характер.
Подошвенный гиперкератоз — косметический дефект, который поражает стопы. Данная форма может достигать нескольких сантиметров. Сухая дерма склонна к образованию трещин, которые могут доставлять неприятные ощущения и кровоточить. Повреждение слоя приводит к инфицированию. Нарушение регуляции синтеза кератина на стопах вызывают неудобная обувь, избыточная масса тела, врожденные и приобретенные патологии опорно-двигательного аппарата.
Гиперкератоз лица или тела требует консультации разных специалистов. Диагноз ставится на основании визуального осмотра, сбора анамнеза, изучения истории сопутствующих заболеваний. Дополнительно могут быть назначены:
Диагноз ставится на основании визуального осмотра, сбора анамнеза, изучения истории сопутствующих заболеваний. Дополнительно могут быть назначены:
общий и биохимический анализ крови;
- УЗИ;
- эндоскопия;
- рентгенография;
- допплерография.
Для постановки диагноза требуется консультация не только дерматолога. В некоторых случаях пациенту необходимо посетить эндокринолога и других специалистов.
Способ лечения подбирается с учетом вида и причины заболевания. При фолликулярном гиперкератозе противопоказано использование жестких скрабов и пемзы. Лечение направлено на регуляцию функций внутренних органов. Назначаются смягчающие мази. Используются препараты для местной обработки, содержащие в составе молочные и фруктовые кислоты. Такие средства обеспечивают эффект лифтинга, эффективно отшелушивают ороговевший слой кожи и нормализуют регенерацию клеток. Быстрее достичь положительного результата поможет витаминотерапия.
При лентикулярном и диссеминированном гиперкератозе назначаются мази с глюкокортикостероидами и ретиноидами. Дополнительно проводится курс химических пилингов, программ, направленных на увлажнение и смягчение кожного покрова.
Дополнительно проводится курс химических пилингов, программ, направленных на увлажнение и смягчение кожного покрова.
При подошвенной форме заболевания необходимо устранить его первоначальную причину. Чтобы устранить гиперкератоз, следует снизить нагрузку и давление на стопы, подобрать удобную обувь. При появлении трещин нужно использовать мази и растворы ретинола для обработки пораженных участков.
Зная, что такое гиперкератоз и какие факторы способствуют его развитию, можно минимизировать вероятность появления. Важно носить удобную обувь и одежду, которая не доставляет дискомфорта, поддерживать тело в форме и заниматься спортом. Сбалансированное питание, продукты, богатые витаминами, способствуют нормализации обменных процессов, что также является профилактикой гиперкератоза.
Следите за состоянием кожи, особенно склонной к раздражению и акне. Дерма нуждается в тщательном очищении и регулярном удалении ороговевшего слоя клеток. Для этого используются скрабы и пилинги. Рекомендуется обратиться к косметологу, чтобы подобрать средства, направленные на очищение, питание и увлажнение покрова, подходящие для вашего типа кожи.
Рекомендуется обратиться к косметологу, чтобы подобрать средства, направленные на очищение, питание и увлажнение покрова, подходящие для вашего типа кожи.
Гиперкератозы. Что такое Гиперкератозы?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
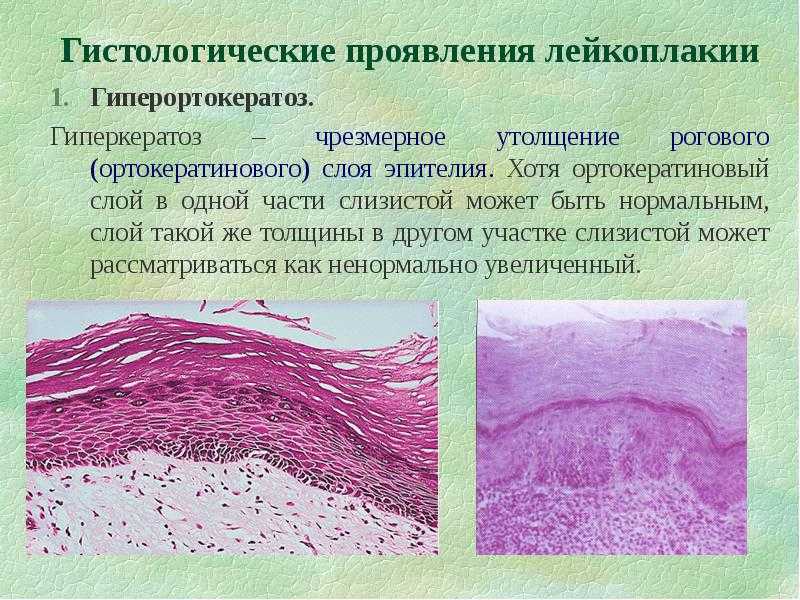
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров. Различают фолликулярный, лентикулярный и дессеминированный гиперкератоз.
- Причины гиперкератозов
- Фолликулярный гиперкератоз
- Лентикулярный и диссеминированный гиперкератоз
- Гиперкератоз стоп
- Цены на лечение
Общие сведения
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров.
Причины гиперкератозов
Гиперкератоз не является самостоятельным заболеванием. Утолщение рогового слоя и нарушение процесса ороговения наблюдаются при ихтиозе, лишаях, эритродермиях и других заболеваниях. Даже у здоровых людей гиперкератоз проявляется в той или иной мере на локтях, стопах, иногда на коленях.
Даже у здоровых людей гиперкератоз проявляется в той или иной мере на локтях, стопах, иногда на коленях.
Экзогенные причины гиперкератозов, то есть причины, возникающие извне – это длительное и избыточное давление на кожу стоп, иногда на кожу тела из-за тесной или грубой одежды. Давление, как и любая внешняя агрессия, провоцирует защитные механизмы организма, в данном случае – усиленное деление клеток. Нарушается естественный процесс слущивания клеток: когда поверхностные клетки отшелушиваются, а вновь образующиеся клетки приходят на их место. И, как результат, происходит утолщение рогового слоя эпидермиса – гиперкератоз.
Поскольку большая часть нагрузки приходится на ступни, то именно они подвержены образованию гиперкератоза. Узкая, тесная и наоборот обувь большего, чем нужно, размера вызывают утолщение кожи стопы. Избыточная масса тела, особенно при высоком росте так же многократно увеличивают нагрузку на стопу. У людей с патологиями стопы, например при плоскостопии, из-за нарушений амортизационных свойств позвоночника гиперкератоз ступней встречается гораздо чаще.
К эндогенным причинам гиперкератозов относятся различные системные заболевания, протекающие хронически. Наиболее часто эндогенной причиной гиперкератоза является сахарный диабет, так как в результате нарушения обмена веществ развивается целый комплекс причин ведущих к нарушению чувствительности. Притупляется тактильная и болевая чувствительность, развиваются нарушения обменных процессов, нарушается питание кожи и развивается ее сухость. Эти факторы являются основными при развитии гиперкератоза стоп при сахарном диабете.
Более редкими причинами гиперкератозов являются наследственные нарушения в образовании кератина, кератодермии, ихтиоз кожи, псориаз и другие заболевания при которых изменяется состояние эпидермиса.
Фолликулярный гиперкератоз
Фолликулярный гиперкератоз – это один из клинических симптомов кожных заболеваний, хотя гиперкератоз фолликулов наблюдается и как самостоятельный симптомом. В результате избыточного ороговения и нарушения отслойки верхних слоев эпидермиса происходит закупорка протока фолликула чешуйками кожи. У людей, чьи родственники страдали фолликулярным гиперкератозом, процент заболеваемости выше. Дефицит витамина А и С, а так же нарушения личной гигиены тоже являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с неизмененными функциями кожи. После восстановления прежнего режима жизни симптомы гиперкератоза исчезают.
В результате избыточного ороговения и нарушения отслойки верхних слоев эпидермиса происходит закупорка протока фолликула чешуйками кожи. У людей, чьи родственники страдали фолликулярным гиперкератозом, процент заболеваемости выше. Дефицит витамина А и С, а так же нарушения личной гигиены тоже являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с неизмененными функциями кожи. После восстановления прежнего режима жизни симптомы гиперкератоза исчезают.
Клинически фолликулярный гиперкератоз проявляется в виде мелких красных прыщиков-бугорков на месте фолликулов, кожа становится похожей на гусиную. Поражаются участки тела склонные к сухости кожи. Это область локтевых и коленных суставов, ягодицы и наружная поверхность бедер. При длительном воздействии неблагоприятных факторов гиперкератоз фолликулов приобретает распространенный характер, поражается кожа рук и нижних конечностей. Вокруг узелков формируется красный, иногда воспаленный, ободок. Если же наряду с симптомами гиперкератоза имеется постоянное механическое воздействие, например грубой одеждой, то кожа становится шершавой и напоминает жабью кожу. Узелки фолликулярного гиперкератоза инфицируются при самостоятельном выдавливании или же при непроизвольной травматизации, что может привести к пиодермиям вторичного характера.
Вокруг узелков формируется красный, иногда воспаленный, ободок. Если же наряду с симптомами гиперкератоза имеется постоянное механическое воздействие, например грубой одеждой, то кожа становится шершавой и напоминает жабью кожу. Узелки фолликулярного гиперкератоза инфицируются при самостоятельном выдавливании или же при непроизвольной травматизации, что может привести к пиодермиям вторичного характера.
Фолликулярный гиперкератоз не является опасным для жизни состоянием, но между тем требует лечения, так как косметические дефекты могут послужить причиной психологических травм. Диагноз ставится на основании клинических проявлений. На сегодняшний день нет препаратов, которые бы могли решить проблему пациентов с фолликулярным гиперкератозом. В том случае, если этот симптом является одним из проявлений заболеваний внутренних органов, то их лечение или коррекция способны полностью устранить проявления фолликулярного гиперкератоза. А потому пациентам с фолликулярным гиперкератозом, который имеет длительное течение, необходимо обследование, как у дерматолога, так и у эндокринолога и терапевта.
Лечение фолликулярного гиперкератоза направлено на коррекцию работы внутренних органов и в применении смягчающих мазей и местных препаратов, которые содержат молочные и фруктовые кислоты, обладающие эффектом пилинга. Использование механических скрабов и пемзы при фолликулярном гиперкератозе противопоказано, так как травматизация может привести к инфицированию или к прогрессированию симптоматики.
Витамины А и С, принимаемые как внутрь, так и наружно в виде мазей способны скорректировать процесс слущивания эпителия и процесс образования новых клеток. Лечением фолликулярного гиперкератоза занимаются косметологи и дерматокосметологи, но с возрастом симптоматика гиперкератоза фолликулов обычно снижается или исчезает полностью. Это связано со снижением салообразования и снижением скорости деления клеток эпидермиса.
Лентикулярный и диссеминированный гиперкератоз
Причины этих гиперкератозов не изучены, в основе патогенеза лежит нарушение процессов образования кератина неясного происхождения, связанных с изменениями генома человека. Эти виды гиперкератозов диагностируются в основном у мужчин старшего возраста, но нередко симптомы начинают проявляться в юности.
Эти виды гиперкератозов диагностируются в основном у мужчин старшего возраста, но нередко симптомы начинают проявляться в юности.
Заболевание протекает хронически, без тенденций к регрессу, после инсоляции отмечаются обострения. В местах фолликулов появляются роговые папулы размером от 1 до 5 мм красновато-коричневого или желто-оранжевого цвета. Поражается тыльная поверхность стоп, голени и бедра, реже поражаются фолликулы рук, туловища и ушных раковин. В единичных случаях лентикулярный гиперкератоз диагностируют на слизистой оболочке рта. При удалении роговой пробки обнажается слегка влажное углубление с точечным кровотечением в центре. Папулы носят рассеянный характер, не склонны к слиянию, болезненных ощущений не вызывают. Незначительная часть пациентов отмечает небольшой зуд на пораженных лентикулярным гиперкератозом участках.
При диссеминированном гиперкератозе на коже появляются полиморфные элементы, напоминающие короткие и толстые волосы, которые располагаются изолированно без тенденции к слиянию на коже туловища и конечностей. Иногда имеются скопления группами в виде кисточки из 3-6 пораженных фолликулов. Для дифференциации диссеминированного и лентикулярного гиперкератозов от папиллом, ихтиоза и бородавок прибегают к гистологическому исследованию.
Иногда имеются скопления группами в виде кисточки из 3-6 пораженных фолликулов. Для дифференциации диссеминированного и лентикулярного гиперкератозов от папиллом, ихтиоза и бородавок прибегают к гистологическому исследованию.
Лечение заключается в применении мазей, содержащих глюкокортикостероиды и ароматические ретиноиды. Опасности для жизни гиперкератозы не несут, однако являются косметическим дефектом. Химические пилинги, проводимые дерматокосметологами и процедуры, направленные на увлажнение и смягчение кожи при регулярном применении способны решить проблему. Следует помнить, что механическое воздействие, применение скрабов и пемзы являются крайне нежелательными, так как ведут к обострениям и к присоединению вторичных пиодермий.
Гиперкератоз стоп
Подошвенный гиперкератоз чаще всего является косметическим дефектом, хотя состояние кожи стопы часто свидетельствует о состоянии организма в целом. Поскольку гиперкератоз стопы может достигать нескольких сантиметров, то сухая кожа из-за давления тела склонна к образованию болезненных и кровоточащих трещин, что ведет к болям при ходьбе и к инфицированию.
Около 40% женщин и 20% мужчин после двадцати лет отмечают у себя клинические проявления подошвенного гиперкератоза, который помимо утолщения кожи клинически проявляется трещинами, болью и жжением при ходьбе и чувством скованности стоп.
Основными причинами гиперкератоза стоп является тесная и неудобная обувь, нерегулярный уход за ногами, наследственные и приобретенные патологии стопы, избыточная масса тела и заболевания внутренних органов при которых нарушается образование кератина.
Огрубение и утолщение кожи начинается постепенно. С возрастом кожа «сдается» и появляются симптомы гиперкератоза. Но, однако, правильный и адекватный уход за кожей ног способен полностью решить эту проблему, по крайней мере, клинически.
Если подошвенный гиперкератоз и появление омозолелостей наблюдается по всей поверхности пяток, то наиболее вероятной причиной является грибковое заболевание стоп или же эндокринные нарушения. Гиперкератоз по наружному краю пятки свидетельствует о развороте пятки вовнутрь вовремя ходьбы. И, чем отчетливее клинические проявления, тем больше изменен двигательный стереотип; основной причиной является врожденная или приобретенная косолапость и травмы двигательного аппарата.
Гиперкератоз по наружному краю пятки свидетельствует о развороте пятки вовнутрь вовремя ходьбы. И, чем отчетливее клинические проявления, тем больше изменен двигательный стереотип; основной причиной является врожденная или приобретенная косолапость и травмы двигательного аппарата.
Гиперкератоз внутреннего края стопы появляется при неправильном положении пятки, слабых связках голеностопного сустава и мышц голени. Избыточная масса тела, плоскостопие и высокие нагрузки на голеностопный сустав, как правило, являются основными причинами появления подошвенного гиперкератоза этой зоны. У пациентов с подобными проблемами быстро изнашивается внутренняя часть каблука, и обувь приходит в негодность. При гиперкератозе заднего края пятки достаточно изменить обувь на более удобную, чтобы состояние кожи стопы нормализовалось, так как обувь, при ношении которой единственной точкой опоры является пятка или основание пальцев является непригодной для постоянного ношения. Продольное плоскостопие ведет к огрубению средней части стопы.
Лечение подошвенного гиперкератоза проводится в кабинете врача-подолога. Это является симптоматической терапией, а потому необходимо устранить основную причину гиперкератоза стопы. Если это связано только с неудобной обувью, то необходимо выбирать для ежедневного ношения обувь, при которой нагрузка на стопу распределяется равномерно. Если имеются ортопедические заболевания, то их коррекцией должен заниматься врач-ортопед. Так же необходимо лечение или коррекция эндокринных нарушения, противогрибковая терапия, в том случае если причиной гиперкератоза является микотические поражения стоп.
При появлении трещин используют аппликации с синтомициновой мазью и смазывание пораженных участков раствором ретинола. После заживления трещин необходимо удалить избыток кожных масс. Лечение в домашних условиях несколько длительное и требует терпения. Применяются солевые ножные ванночки с прохладной водой, пемза и механическая шлифовка. Увлажнение кожи стоп и применение кератолитических мазей так же входят в схему лечения.
При устранении симптомов гиперкератоза в условиях кабинета подолога применяются более агрессивные размягчители, что позволяет за несколько процедур полностью избавиться от проявлений подошвенного гиперкератоза. Однако без должного ухода и профилактических процедур гиперкератоз стоп может вернуться вновь. Следует помнить, что с возрастом огрубение кожи стоп проявляется более отчетливо, а профилактикой гиперкератоза стоп является должный уход за ногами и ношение удобной обуви. Коррекция избыточной массы тела и профилактика грибковых заболеваний тоже помогают сохранить красоту и здоровье ног.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении гиперкератозов.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперкератоз — StatPearls — NCBI Bookshelf
Продолжение обучения
Гиперкератоз относится к увеличению толщины рогового слоя, внешнего слоя кожи. Чаще всего это происходит из-за хронического физического или химического повреждения, такого как трение или использование агрессивных мыл, но также может быть вызвано хроническим воспалением или побочным эффектом различных лекарств, включая химиотерапию. В этом мероприятии рассматривается оценка и лечение гиперкератоза и подчеркивается роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Цели:
Определите этиологию гиперкератоза.
Обобщите основные гистологические формы гиперкератоза.
Ознакомьтесь с различными патологиями, которые могут проявляться гиперкератозом.
Объясните важность сотрудничества и коммуникации между межпрофессиональной командой для обеспечения правильного диагноза и выбора лечения для пациентов с гиперкератозом.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Гиперкератоз относится к увеличению толщины рогового слоя, внешнего слоя кожи. Роговой слой состоит из нескольких слоев тел кератиноцитов, которые во время созревания продуцировали кератин и впоследствии потеряли свое ядро и цитоплазматические органеллы. Результатом является плетение безъядерных кератиноцитов, которые защищают нижележащие клетки во время созревания.
Гиперкератоз подразделяется на ортокератотический или паракератотический. Ортокератотический гиперкератоз относится к утолщению кератинового слоя с сохраненным созреванием кератиноцитов, в то время как при паракератотическом гиперкератозе сохраняются ядра как признак замедленного созревания кератиноцитов. Гиперкератоз может быть связан с дискератозом. Он представляет собой преждевременное (кератиноциты, расположенные ниже слоя зернистых клеток) или аномальное ороговение отдельных кератиноцитов.
Гиперкератоз, связанный с другими аномалиями при биопсии кожи, может быть ключом к окончательному гистологическому диагнозу. Эпидермальная гипертрофия представляет собой доброкачественное изменение кожи, проявляющееся акантозом (увеличением толщины слоев кератиноцитов) и гиперкератозом.
Этиология
Увеличение толщины рогового слоя может быть связано с несколькими экзогенными или эндогенными процессами и связано с повышенной выработкой кератина во внешней части слоя кожи. В большинстве случаев в клинической практике это в основном связано с хроническими физическими или химическими повреждениями, такими как трение или использование агрессивных мыл (особенно с щелочным pH), но также может быть связано с хроническим воспалением или побочным эффектом различных лекарства, включая химиотерапию.[1][2]
Гиперкератоз, происходящий в контексте реактивного состояния кожи, является типичным результатом дерматита. Другой причиной гиперкератоза является дефицит питания, особенно при дефиците витамина А, вызывающий фринодермию, при которой на коже могут наблюдаться кератиновые пробки и гиперкератоз волосяных фолликулов, атрофия и плоскоклеточная метаплазия сальных желез. [3][4][5] ]
[3][4][5] ]
Эпидемиология
Заболеваемость неизвестна, так как гиперкератоз является гистопатологическим аспектом многих различных патологий, как доброкачественных, так и злокачественных.
Патофизиология
Кожа состоит из трех слоев: эпидермиса, дермы (состоит из поверхностной сосочковой и более глубокой ретикулярной дермы) и гиподермы. Кожа имеет структурные различия между различными участками тела с точки зрения толщины эпидермиса и дермы, распределения придатков и пигментации. Эпидермис состоит из нескольких слоев созревающих кератиноцитов: базального слоя (базальный слой), плоского слоя (шиповатый слой), зернистого слоя (зернистый слой) и ороговевшего слоя (роговой слой). Этот многослойный эпителий находится в постоянном процессе самообновления и отшелушивания, для завершения которого требуется 20-40 дней. Клетки наружного слоя наиболее дифференцированы в линии кератиноцитов, почти полностью состоят из кератиновых ламелей высокой молекулярной массы, и именно они подвергаются десквамации, завершая цикл созревания.
Когда эпидермис подвергается повторяющимся повреждениям, это обычно вызывает повышенную скорость пролиферации кератиноцитов и ускоряет их созревание. Кератиноциты также имеют тенденцию производить больше кератина, что увеличивает толщину рогового слоя.
Повреждение эпидермиса, если оно острое, обычно приводит к отеку, также называемому спонгиозом. Это видно как свободное пространство между кератиноцитами. Сильный отек может вызвать образование внутриэпидермальных везикул по мере скопления внеклеточной жидкости между кератиноцитами. Если процесс становится хроническим, отек регрессирует, а эпидермис становится гиперпластичным в ответ на хроническое поражение. Эпидермальная гиперплазия видится как утолщение эпидермиса и удлинение сетчатых гребней (так называемый акантоз), сопровождающееся орто- или парагиперкератозом. Это типичные фазы перехода от острого к хроническому спонгиозному дерматиту, такому как экзема.
Генетические мутации, приводящие к гиперкератозу, наблюдаются при ихтиозе и кератодермии. Есть несколько повреждений в генах, кодирующих кератин, таких как KRT1 и KRT10, , которые вызывают дефекты в структуре кератина. Дефектный кератин вызывает нерегулярные скопления промежуточных филаментов, что приводит к коллапсу клеток и образованию пузырей. В этом случае барьерная функция нарушается, и кожа реагирует компенсаторной гиперпролиферацией, что приводит к гиперкератозу.
Есть несколько повреждений в генах, кодирующих кератин, таких как KRT1 и KRT10, , которые вызывают дефекты в структуре кератина. Дефектный кератин вызывает нерегулярные скопления промежуточных филаментов, что приводит к коллапсу клеток и образованию пузырей. В этом случае барьерная функция нарушается, и кожа реагирует компенсаторной гиперпролиферацией, что приводит к гиперкератозу.
Гистопатология
Механический гиперкератоз: характеризуется повышенной активностью кератиноцитов в основном из-за хронического давления или трения на коже. Поражения представляют собой доброкачественные разграниченные гиперкератотические поражения, в основном мозоли и мозоли. Наличие центральной конической сердцевины отличает мозоль от мозоли. Мозоли подразделяются на твердые (хелома дурум) и мягкие (хелома молле). Оба демонстрируют плотный гиперкератотический роговой слой с легким акантозом, вариабельным гипергранулезом и коллагенизацией поверхностной дермы с вариабельным отложением муцина. Обычно поражение не сопровождается воспалительным инфильтратом.
Обычно поражение не сопровождается воспалительным инфильтратом.
Псориаз и псориазоформный дерматит: он показывает периваскулярные скопления лимфоцитов в дермо-эпидермальном соединении с очаговой миграцией лейкоцитов (нейтрофилов, лимфоцитов) в эпидермис. Наблюдается повышенная эпидермальная пролиферация и удлинение сетчатых гребней, придающих эпидермису волнообразный вид (папилломатоз) со спонгиозом или без него. Измененная дифференцировка кератиноцитов приводит к гиперкератозу с паракератозом. При псориазе также наблюдается образование микроабсцессов небольшими скоплениями нейтрофилов в верхнем эпидермисе (пустулы) или в роговом слое (микроабсцессы Мунро).
Пограничный и лихеноидный дерматит: плотные скопления лимфоцитов вдоль дермально-эпидермального соединения, связанные с вакуолизацией базальных кератиноцитов.[6] Наблюдается дискератоз, гиперкератоз, иногда связанный с гипергранулезом.
Verrucae vulgaris и plana характеризуются выраженным гиперкератозом, папилломатозом и акантозом. Типичным признаком является наличие койлоцитов, клеток, инфицированных папилломавирусом, которые имеют структурные изменения, такие как перинуклеарные ореолы и кератогиалиновые гранулы. Койлоциты могут отсутствовать в более старых поражениях, но если они есть, они расположены в верхнем шиповидном или зернистом слое. Может быть паракератоз.
Типичным признаком является наличие койлоцитов, клеток, инфицированных папилломавирусом, которые имеют структурные изменения, такие как перинуклеарные ореолы и кератогиалиновые гранулы. Койлоциты могут отсутствовать в более старых поражениях, но если они есть, они расположены в верхнем шиповидном или зернистом слое. Может быть паракератоз.
Себорейный кератоз характеризуется выраженным гиперкератозом, папилломатозом и акантозом. Часто встречаются псевдокисты и роговые кисты. Могут быть лимфоцитарная инфильтрация и пигментация как вторичные признаки при раздражении или воспалении.
Ихтиозы представляют собой группу заболеваний, вызванных нарушением ороговения. Наиболее распространенными формами являются вульгарный ихтиоз, Х-сцепленный, врожденный и эпидермолитический гиперкератоз.[7] Они могут быть наследственными или приобретенными в течение жизни.[8][9] Все формы демонстрируют дефект эпидермального барьера, который вызывает гиперкератоз, шелушение кожи и воспаление.
Плоскоклеточный рак (SCC) представляет собой неопластическую пролиферацию атипичных кератиноцитов, ограниченную только эпидермисом (SCC in situ или болезнь Боуэна) или инфильтрирующую дерму (инфильтративный SCC). Классическими признаками являются гиперпаракератоз и потеря зернистого слоя.
Классическими признаками являются гиперпаракератоз и потеря зернистого слоя.
Токсикокинетика
Как было сказано ранее, гиперкератоз может быть результатом действия различных фармацевтических соединений , используемых в основном для лечения онкологических заболеваний. Гиперкератотическая лекарственная реакция обычно возникает при приеме ингибиторов тирозинкиназы, цитотоксических химиотерапевтических средств и иммуномодуляторов или ингибиторов иммунных контрольных точек.[10][11][12][13]. Нарушение эпидермального гомеостаза изменяет процесс дифференцировки кератиноцитов или даже взаимодействует с механизмом выживания кератиноцитов. Обычно описываемые типы реакций включают ладонно-подошвенный гиперкератоз, ладонно-подошвенную кератодермию, псориаз, волосяной кератоз, красный волосяной фолликул, болезнь Гровера и контактный дерматит с гиперкератозом.[1]
Ингибиторы BCR-ABL (в основном нилотиниб и дазатиниб) обычно используются для онтологической таргетной терапии, а кожные побочные эффекты уступают только гематологическим последствиям.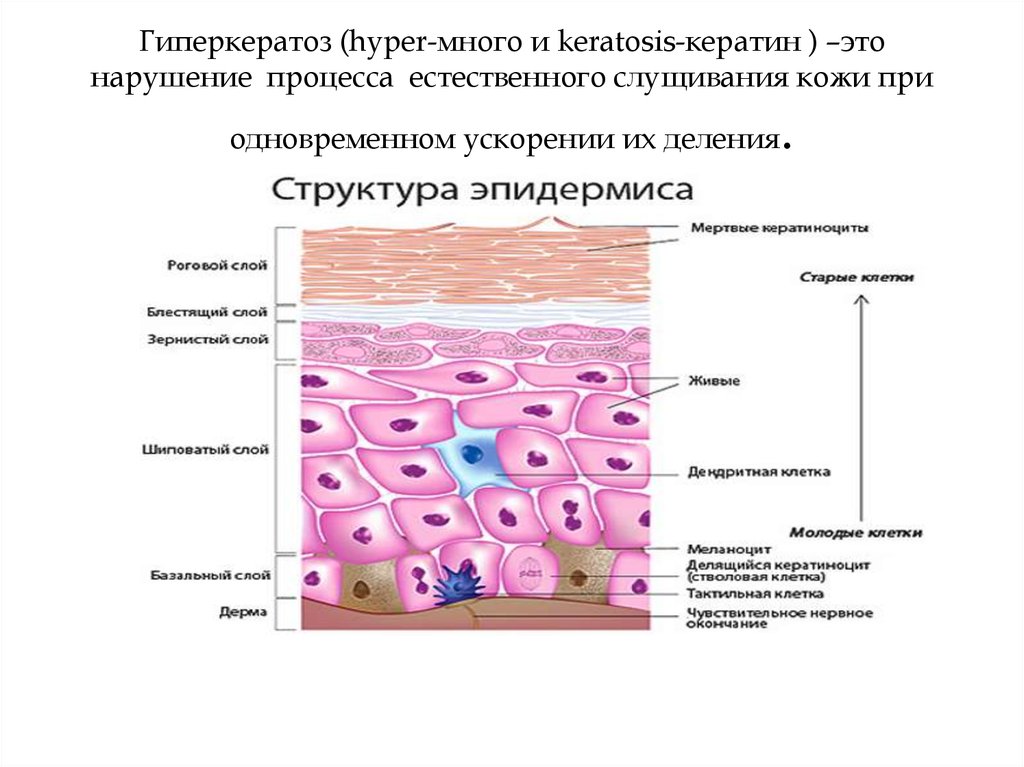 Обычно они преходящие и не тяжелые. Наиболее распространенным дерматологическим побочным эффектом является зудящая кожная сыпь, а хронические дерматологические побочные эффекты включают псориаз, лихеноидный гиперкератоз, отрубевидный лишай и другие.[14][15][16]
Обычно они преходящие и не тяжелые. Наиболее распространенным дерматологическим побочным эффектом является зудящая кожная сыпь, а хронические дерматологические побочные эффекты включают псориаз, лихеноидный гиперкератоз, отрубевидный лишай и другие.[14][15][16]
Мультикиназные ингибиторы (VEGF, PDGFR, EGFR, KIT, RET, Flt3 и RAF) влияют на гомеостаз кожи и вызывают множество различных кожных проявлений, в основном с гиперкератозом в форме гиперкератотической кожной реакции ладоней и стоп.[14]. ] Гиперкератоз возникает в местах трения или давления, в основном на подошвах, вызывая боль и ограничение повседневной активности.[17][18]
Ингибирование пути RAF может привести к парадоксальной активации MAPK и вызвать димеризацию изомеров RAF. Для ингибиторов B-RAF характерна пролиферация кератиноцитов, вызывающая широкий спектр эпидермальной токсичности, начиная от веррукальной реакции и заканчивая плоскоклеточным раком. Применение ингибитора RAF-пути индуцирует быстрое появление кератиноцитарных злокачественных новообразований, преимущественно плоскоклеточного рака кожи, даже в течение первой недели после их возникновения. [19] Эти соединения вместо того, чтобы вызывать рак кожи, могут выявить и облегчить генетические события в онкогенезе кератиноцитов. Характерно, что в бородавчатых поражениях отсутствует вирусная инфекция и цитопатические вирусные изменения, наблюдаемые при гистологическом исследовании, а кератиноциты кажутся минимально или слегка атипичными. В эпидермисе только акантоз и гиперкератоз. Экспериментальное лечение с последующим ингибированием пути MAPK (блокада MEK-RAF) значительно снижает влияние этого поражения во время лечения.[20]
[19] Эти соединения вместо того, чтобы вызывать рак кожи, могут выявить и облегчить генетические события в онкогенезе кератиноцитов. Характерно, что в бородавчатых поражениях отсутствует вирусная инфекция и цитопатические вирусные изменения, наблюдаемые при гистологическом исследовании, а кератиноциты кажутся минимально или слегка атипичными. В эпидермисе только акантоз и гиперкератоз. Экспериментальное лечение с последующим ингибированием пути MAPK (блокада MEK-RAF) значительно снижает влияние этого поражения во время лечения.[20]
Кожно-эпидермальные изменения, связанные с процедурами татуировки, могут вызывать кожные реакции с гиперкератозом.[21][22][23] Патогенез не ясен, и этиология, вероятно, многофакторная, включая местную травму, воспалительную реакцию, состав чернил, воздействие УФ-излучения и генетическую предрасположенность. [24][23] Из всех красителей, используемых для процедур татуировки, красные красители вызывают аллергический контактный дерматит и характерные признаки бляшек, гиперкератоза, язвенных реакций, крапивницы и кожной сыпи.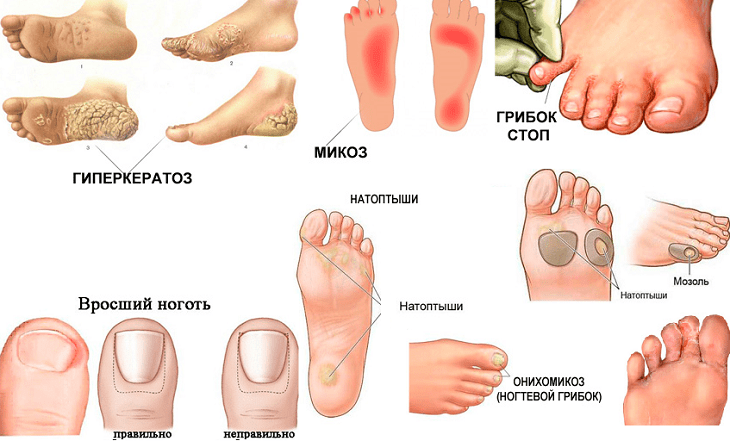
Анамнез и физикальное исследование
Гиперкератоз — это гистопатологический термин, определяющий утолщенный роговой слой, который может присутствовать при многих различных кожных состояниях, с множеством возможных совпадений. Анамнез и клиническая оценка являются ключевыми, и основная цель состоит в том, чтобы собрать как можно больше информации и определить, в каких случаях требуется гистопатологический диагноз для выбора наиболее подходящего лечения.
Анамнез включает возраст пациента, семейный анамнез, воздействие токсических веществ, наркотиков, профессиональные обязанности, анамнез текущего поражения, сопутствующие патологии и методы лечения. У тех пациентов, у которых диагноз уже был установлен, целесообразно переоценить его, контролировать прогрессирование и осложнения после лечения.
Медицинское обследование должно быть тщательным, чтобы точно определить степень заболевания. За исключением локализованного заболевания, важно осмотреть всю поверхность кожи, включая кожу головы, веки, уши, слизистую оболочку промежности и половых органов, волосы и ногти. Поражение должно быть описано с точки зрения цвета, текстуры, формы и распределения. Окружающая кожа также должна быть осмотрена для выявления генерализованного ксероза (сухости), себореи, гипер- или гипогидроза (потливости), текстуры, фотостарения, такого как лентиго, актиническая пурпура, морщины.
Поражение должно быть описано с точки зрения цвета, текстуры, формы и распределения. Окружающая кожа также должна быть осмотрена для выявления генерализованного ксероза (сухости), себореи, гипер- или гипогидроза (потливости), текстуры, фотостарения, такого как лентиго, актиническая пурпура, морщины.
Небольшие фолликулоцентрические кератотические узелки могут быть обнаружены в случаях фолликулярного кератоза, когда папулы сосредоточены на мелких волосяных фолликулах, и это может быть связано с эритемой. При внимательном рассмотрении под папулой, образованной кератиновой пробкой, можно распознать небольшой спиральный волос.
Шелушение является важной находкой в случаях гиперкератоза. Чешуя может быть описана как мягкая, грубая, сероватая, отрубевидная и т. д. Корки не следует путать с чешуйками, поскольку они возникают в результате засохшей жидкости на эпидермисе (сыворотка, кровь, гной или их комбинация), а не утолщения эпидермиса. Лихенификация — это утолщение кожи, возникающее в результате хронических травм, таких как повторяющиеся расчесы. Он присутствует при большинстве хронических экзематозных или нейрогенных процессов.
Он присутствует при большинстве хронических экзематозных или нейрогенных процессов.
Оценка
Дерматоскопия неинвазивна и позволяет визуализировать кожные структуры в эпидермисе, дермо-эпидермальном соединении и поверхностной дерме.
Биопсия необходима в тех случаях, когда клинические условия перекрываются с различными объектами, имеющими отличительные гистопатологические результаты. Для идеальной полнослойной биопсии важно включить гиподерму. Это можно выполнить с помощью простого перфоратора 3 мм, который сводит к минимуму образование рубцов в пораженной области. Любой меньший размер рискует оказаться недиагностическим.
Пластырные тесты могут быть полезны для выявления причинного аллергена при подозрении на аллергический дерматит. Клиническими признаками являются постоянные, зудящие, экзематозные высыпания, для которых исключена любая другая идентифицируемая причина. Если у пациента положительный результат, его следует поощрять избегать конкретного аллергена. Последующее наблюдение после нескольких недель избегания аллергена настоятельно рекомендуется.
Последующее наблюдение после нескольких недель избегания аллергена настоятельно рекомендуется.
Лечение / уход
Основные меры по уходу за кожей важны для предотвращения чрезмерной сухости и стимулирования отшелушивания. Эти средства включают мыло со специфичным для кожи рН, очищающие средства без мыла и отказ от горячих ванн. Смягчающие средства и местные кератолитические средства (молочная кислота, салициловая кислота, мочевина) следует наносить на пораженные участки в соответствующее время.
Острая санация полезна при доброкачественных гиперкератозах, таких как мозоли и мозоли, для снижения давления и количества гиперкератотической ткани. Лезвие долота может быть использовано для удаления кератиновой пробки, обеспечивая облегчение области.
Хирургические процедуры имеют ограниченное значение при лечении гиперкератоза. В случаях не поддающегося лечению подошвенного кератоза со значительным дневным ограничением была продемонстрирована эффективность кожных трансплантатов с ротационным кожным лоскутом [25, 26].
Кортикостероиды являются препаратами выбора при воспалительных заболеваниях, таких как красный плоский лишай или псориаз. Местное применение является лучшим выбором для локализованного заболевания. Актуальные приложения должны длиться от одной до двух недель.
Иммунодепрессанты или иммуномодуляторы (циклоспорин, гидроксихлорохин, микофенолата мофетил, сульфасалазин, алефацепт, эфализумаб) можно использовать в тяжелых рецидивирующих случаях.
Также можно использовать топические ингибиторы кальциневрина (такролимус или пимекролимус).
Ретиноиды для местного или перорального применения используются при нарушениях кератинизации, таких как ихтиоз, кератозный фолликулит и псориаз. Местное введение варьируется и должно оцениваться в соответствующем клиническом контексте; лечение обычно длится от 8 до 12 недель.
Комбинированные процедуры с использованием лазеров (например, импульсного лазера на красителе, александритового лазера с длиной волны 755 нм, диодного лазера с длиной волны 810 нм, Nd:YAG-лазера с длиной волны 1064 нм) и микродермабразии являются неинвазивными методами, которые в настоящее время одобрены для лечения различных гиперкератотических заболеваний.
Дифференциальная диагностика
Общая дифференциальная диагностика гиперкератоза чрезвычайно широка и включает как доброкачественные дерматологические заболевания, так и злокачественные. Перекрывающиеся клинические признаки затрудняют диагностику и лечение. Для дифференциальной диагностики полезны правильный анамнез, обследование больного и соответствующее использование биопсии кожи.
Differential diagnosis of hyperkeratosis:
Callus and Corns
Keratosis plantare
Chronic folliculitis
Atopic dermatitis
Psoriasis and psoriasiform dermatitis
Lichen planus and lichenoid dermatitis
Волосяной кератоз
Ихтиоз
Себорейный кератоз
Actinic keratosis
Keratoacanthoma
Paraneoplastic syndromes
Squamous cell carcinoma
Basal cell carcinoma
Prognosis
The prognosis is related to the specific dermatological disease that is causing hyperkeratosis .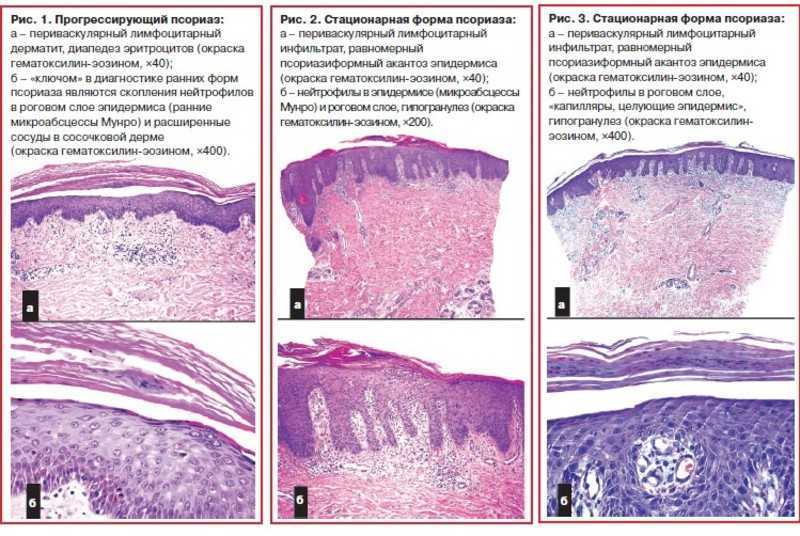 Гиперкератоз обычно улучшается при лечении, но в некоторых случаях может стать стойким.
Гиперкератоз обычно улучшается при лечении, но в некоторых случаях может стать стойким.
Осложнения
Психосоциальный дистресс может быть вызван косметическим проявлением гиперкератоза, особенно на открытых участках, таких как лицо, скальп и шея. Другим осложнением, которое может возникнуть, является рубцевание, вторичное в результате травматических манипуляций пациента с поражениями. Клиницисты должны информировать пациентов о необходимости использования назначенных препаратов для местного применения и воздерживаться от манипуляций с поражениями.
Консультации
Консультация дерматолога всегда необходима в сложных случаях или при неудовлетворительной терапии. Следует также рассмотреть возможность консультации патологоанатома, когда биопсия кожи может помочь в диагностике.
Предупреждение и обучение пациентов
Пациенты должны быть проинформированы о том, что основные меры по уходу за кожей, такие как гигиена, увлажнение, отшелушивание, важны для поддержания функционального состояния кожи даже на пораженных участках. Инструкции по другим мерам предосторожности следует давать на основе конкретного дерматологического диагноза.
Инструкции по другим мерам предосторожности следует давать на основе конкретного дерматологического диагноза.
Улучшение результатов медицинского персонала
Взаимодействие с пациентом и медицинским персоналом, участвующим в оказании клинической помощи, имеет важное значение для постановки правильного диагноза и последующего наблюдения. Клиницисты должны информировать пациентов о диагнозе и ожидаемом успехе лечения. В зависимости от окончательного диагноза лечение может потребовать времени и может быть разочаровывающим, если оно требует нескольких месяцев и повторных последующих осмотров в клинике. Клиницисту рекомендуется использовать поэтапный подход к гиперкератозу.
Первоначальная оценка должна быть очень точной, и биопсия кожи должна быть выполнена в правильных условиях, и лечение может быть начато, как только диагноз будет ясен, чтобы избежать неправильного лечения и обострения заболевания. Первоначальное лечение обычно состоит из смягчающих средств, местных кератолитиков и повторной оценки. Если нет ответа на местное исследование, следует переоценить клинические условия, и пациент всегда должен быть проинформирован о других вариантах лечения. В зависимости от диагноза терапия может включать кортикостероиды, ретиноиды, местные противовоспалительные средства, производные витамина D, фототерапию и лазерное лечение. Важно всегда учитывать возможность направления к дерматологу для тех, кто не реагирует на лечение.
Если нет ответа на местное исследование, следует переоценить клинические условия, и пациент всегда должен быть проинформирован о других вариантах лечения. В зависимости от диагноза терапия может включать кортикостероиды, ретиноиды, местные противовоспалительные средства, производные витамина D, фототерапию и лазерное лечение. Важно всегда учитывать возможность направления к дерматологу для тех, кто не реагирует на лечение.
Медицинский персонал играет важную роль в консультировании и мониторинге состояния пациента. Фармацевты часто участвуют в уходе за пациентами, иногда они первыми оценивают поражение до направления к врачу. Во время последующего наблюдения фармацевт может быть полезным советом для пациента, и его могут попросить проконсультировать или дать инструкции по применению. Межпрофессиональный командный подход рекомендуется для достижения оптимальных результатов для пациентов.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Псориаз на спине. Предоставлено доктором Шьямом Верма, MBBS, DVD, FRCP, FAAD, Вадодара, Индия
Рисунок
Гистология кожи. Предоставлено Fabiola Farci, MD
Рисунок
Плоскоклеточный рак кожи. Предоставлено Fabiola Farci, MD
Рисунок
Гиперкератоз кожи. Предоставлено Фабиолой Фарчи, доктором медицины
Ссылки
- 1.
Vastarella M, Fabbrocini G, Sibaud V. Гиперкератотические побочные эффекты кожи, вызванные противоопухолевым лечением: всесторонний обзор. Препарат Саф. 2020 май; 43(5):395-408. [PubMed: 31981081]
- 2.
Карр Э.С., Браун С.К., Фиала К.Х. Болезненный гиперкератоз сосков, вторичный по отношению к вемурафенибу. Дерматол Тер. 2017 May;30(3) [PubMed: 28211633]
- 3.
Heath ML, Sidbury R. Кожные проявления дефицита питания. Curr Opin Педиатр. 2006 авг; 18 (4): 417-22.
 [В паблике: 16914997]
[В паблике: 16914997]- 4.
Armstrong AW, Setyadi HG, Liu V, Strasswimmer J. Фолликулярная сыпь на руках и ногах. Фринодерма. Арка Дерматол. 2008 ноябрь; 144(11):1509-14. [PubMed: 1
31]
- 5.
Маронн М., Аллен Д.М., Эстерли Н.Б. Фринодермия: проявление дефицита витамина А?… Остальное. Педиатр Дерматол. 2005 янв-февраль;22(1):60-3. [PubMed: 15660900]
- 6.
Уидон Д. Лихеноидная тканевая реакция. Int J Дерматол. 1982 мая; 21(4):203-6. [PubMed: 6212557]
- 7.
Райс А.С., Крейн Дж.С. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 1 августа 2022 г. Эпидермолитический гиперкератоз. [PubMed: 31335043]
- 8.
Валквист А., Фишер Дж., Торма Х. Унаследованные несиндромальные ихтиозы: обновленная информация о патофизиологии, диагностике и лечении. Am J Clin Дерматол. 2018 фев; 19 (1): 51-66. [Бесплатная статья PMC: PMC5797567] [PubMed: 28815464]
- 9.
Патель Н., Спенсер Л.А., Инглиш Дж.К., Зирвас М.Дж. Приобретенный ихтиоз. J Am Acad Дерматол. 2006 г., октябрь; 55 (4): 647-56. [PubMed: 17010746]
- 10.
Huang V, Hepper D, Anadkat M, Cornelius L. Кожные токсические эффекты, связанные с вемурафенибом и ингибированием пути BRAF. Арка Дерматол. 2012 май; 148(5):628-33. [PubMed: 22431713]
- 11.
Robert C, Mateus C, Spatz A, Wechsler J, Escudier B. Дерматологические симптомы, связанные с мультикиназным ингибитором сорафенибом. J Am Acad Дерматол. 2009 г.Февраль; 60 (2): 299-305. [PubMed: 1
06]
- 12.
Greco A, Safi D, Swami U, Ginader T, Milhem M, Zakharia Y. Эффективность и побочные эффекты у пациентов с метастатической меланомой, получавших комбинацию ингибиторов BRAF Plus MEK по сравнению с ингибиторами BRAF: Систематический обзор. Раков (Базель). 2019 Dec 05;11(12) [PMC бесплатная статья: PMC6966686] [PubMed: 31817473]
- 13.

Ellis SR, Vierra AT, Millsop JW, Lacouture ME, Kiuru M. Дерматологическая токсичность ингибиторов контрольных точек для иммунной терапии : Обзор гистопатологических особенностей. J Am Acad Дерматол. 2020 окт;83(4):1130-1143. [Бесплатная статья PMC: PMC7492441] [PubMed: 32360716]
- 14.
Macdonald JB, Macdonald B, Golitz LE, LoRusso P, Sekulic A. Кожные побочные эффекты таргетной терапии: Часть I: Ингибиторы клеточной мембраны. J Am Acad Дерматол. 2015 г., февраль 72(2):203-18; викторина 219-20. [PubMed: 25592338]
- 15.
Ensslin CJ, Rosen AC, Wu S, Lacouture ME. Зуд у пациентов, получавших таргетную терапию рака: систематический обзор и метаанализ. J Am Acad Дерматол. 2013 ноябрь;69(5): 708-720. [Статья бесплатно PMC: PMC4181350] [PubMed: 23981682]
- 16.
Brazzelli V, Grasso V, Borroni G. Иматиниб, дазатиниб и нилотиниб: обзор побочных кожных реакций с упором на наш клинический опыт. J Eur Acad Dermatol Venereol.
 2013 дек; 27 (12): 1471-80. [PubMed: 23611501]
2013 дек; 27 (12): 1471-80. [PubMed: 23611501]- 17.
Lacouture ME, Reilly LM, Gerami P, Guitart J. Реакция кожи рук и ног у онкологических больных, получавших мультикиназные ингибиторы сорафениб и сунитиниб. Энн Онкол. 2008 ноябрь;19(11): 1955-61. [PubMed: 18550575]
- 18.
McLellan B, Ciardiello F, Lacouture ME, Segaert S, Van Cutsem E. Регорафениб-ассоциированная кожная реакция рук и ног: практические советы по диагностике, профилактике и лечению. Энн Онкол. 2015 Октябрь;26(10):2017-26. [Бесплатная статья PMC: PMC4576906] [PubMed: 26034039]
- 19.
Chu EY, Wanat KA, Miller CJ, Amaravadi RK, Fecher LA, Brose MS, McGettigan S, Giles LR, Schuchter LM, Seykora JT, Розенбах М. Разнообразные кожные побочные эффекты, связанные с терапией ингибитором BRAF: клинико-патологическое исследование. J Am Acad Дерматол. 2012 декабрь; 67 (6): 1265-72. [Бесплатная статья PMC: PMC4838029] [PubMed: 22609219]
- 20.
Flaherty KT, Infante JR, Daud A, Gonzalez R, Kefford RF, Sosman J, Hamid O, Schuchter L, Cebon J, Ibrahim N, Kudchadkar R, Burris HA, Фалчук Г., Альгази А., Льюис К., Лонг Г.В., Пузанов И., Лебовиц П., Сингх А., Литтл С., Сан П., Оллред А., Уэлле Д., Ким К.Б., Патель К., Вебер Дж. Комбинированное ингибирование BRAF и MEK при меланоме с Мутации BRAF V600. N Engl J Med. 2012 01 ноября; 367 (18): 1694-703. [Бесплатная статья PMC: PMC3549295] [PubMed: 23020132]
- 21.
Serup J. Атлас иллюстративных случаев осложнений татуировки. Курр Пробл Дерматол. 2017;52:139-229. [PubMed: 28288465]
- 22.
Серуп Дж., Карлсен К.Х., Сепехри М. Тату жалобы и осложнения: диагностика и клинический спектр. Курр Пробл Дерматол. 2015;48:48-60. [PubMed: 25833625]
- 23.
Свигост А.Дж., Пелтола Дж., Якобсон-Данлоп Э., Гольдфарб Н. Плоскоклеточные разрастания, связанные с татуировкой: спектр реактивной гиперплазии. Клин Эксп Дерматол.
 2018 авг; 43 (6): 728-732. [В паблике: 29744912]
2018 авг; 43 (6): 728-732. [В паблике: 29744912]- 24.
Жункейра А.Л., Ванат К.А., Фарах Р.С. Плоскоклеточные новообразования, возникающие в пределах татуировок: клиническая картина, гистопатология и лечение. Клин Эксп Дерматол. 2017 авг; 42 (6): 601-606. [PubMed: 28661073]
- 25.
Сайпур А., Махер А., Хогг Л. Ретроспективный аудит иссечения поражений и поворота кожного лоскута для лечения трудноизлечимого подошвенного кератоза. Фут (Эдинб). 2018 март;34:23-27. [PubMed: 29202430]
- 26.
Ван С.И., Чанг С.К., Чжоу С.И., Ву С.Дж., Чу Т.С., Цзяо Х.И., Чен С.И., Чен Т.М., Цзэн Ю.С. Успешное лечение подошвенного гиперкератоза в виде рецидивирующих мозолей с помощью расщепленного кожного лоскута подошвы. Энн Пласт Сург. 2018 Февраль; 80 (2S Дополнение 1): S55-S58. [PubMed: 29369100]
Гиперкератоз — StatPearls — NCBI Bookshelf
Продолжение обучения
Гиперкератоз относится к увеличению толщины рогового слоя, внешнего слоя кожи. Чаще всего это происходит из-за хронического физического или химического повреждения, такого как трение или использование агрессивных мыл, но также может быть вызвано хроническим воспалением или побочным эффектом различных лекарств, включая химиотерапию. В этом мероприятии рассматривается оценка и лечение гиперкератоза и подчеркивается роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Чаще всего это происходит из-за хронического физического или химического повреждения, такого как трение или использование агрессивных мыл, но также может быть вызвано хроническим воспалением или побочным эффектом различных лекарств, включая химиотерапию. В этом мероприятии рассматривается оценка и лечение гиперкератоза и подчеркивается роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Цели:
Определите этиологию гиперкератоза.
Обобщите основные гистологические формы гиперкератоза.
Ознакомьтесь с различными патологиями, которые могут проявляться гиперкератозом.
Объясните важность сотрудничества и коммуникации между межпрофессиональной командой для обеспечения правильного диагноза и выбора лечения для пациентов с гиперкератозом.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Гиперкератоз относится к увеличению толщины рогового слоя, внешнего слоя кожи. Роговой слой состоит из нескольких слоев тел кератиноцитов, которые во время созревания продуцировали кератин и впоследствии потеряли свое ядро и цитоплазматические органеллы. Результатом является плетение безъядерных кератиноцитов, которые защищают нижележащие клетки во время созревания.
Гиперкератоз подразделяется на ортокератотический или паракератотический. Ортокератотический гиперкератоз относится к утолщению кератинового слоя с сохраненным созреванием кератиноцитов, в то время как при паракератотическом гиперкератозе сохраняются ядра как признак замедленного созревания кератиноцитов. Гиперкератоз может быть связан с дискератозом. Он представляет собой преждевременное (кератиноциты, расположенные ниже слоя зернистых клеток) или аномальное ороговение отдельных кератиноцитов.
Гиперкератоз, связанный с другими аномалиями при биопсии кожи, может быть ключом к окончательному гистологическому диагнозу. Эпидермальная гипертрофия представляет собой доброкачественное изменение кожи, проявляющееся акантозом (увеличением толщины слоев кератиноцитов) и гиперкератозом.
Эпидермальная гипертрофия представляет собой доброкачественное изменение кожи, проявляющееся акантозом (увеличением толщины слоев кератиноцитов) и гиперкератозом.
Этиология
Увеличение толщины рогового слоя может быть связано с несколькими экзогенными или эндогенными процессами и связано с повышенной выработкой кератина во внешней части слоя кожи. В большинстве случаев в клинической практике это в основном связано с хроническими физическими или химическими повреждениями, такими как трение или использование агрессивных мыл (особенно с щелочным pH), но также может быть связано с хроническим воспалением или побочным эффектом различных лекарства, включая химиотерапию.[1][2]
Гиперкератоз, происходящий в контексте реактивного состояния кожи, является типичным результатом дерматита. Другой причиной гиперкератоза является дефицит питания, особенно при дефиците витамина А, вызывающий фринодермию, при которой на коже могут наблюдаться кератиновые пробки и гиперкератоз волосяных фолликулов, атрофия и плоскоклеточная метаплазия сальных желез. [3][4][5] ]
[3][4][5] ]
Эпидемиология
Заболеваемость неизвестна, так как гиперкератоз является гистопатологическим аспектом многих различных патологий, как доброкачественных, так и злокачественных.
Патофизиология
Кожа состоит из трех слоев: эпидермиса, дермы (состоит из поверхностной сосочковой и более глубокой ретикулярной дермы) и гиподермы. Кожа имеет структурные различия между различными участками тела с точки зрения толщины эпидермиса и дермы, распределения придатков и пигментации. Эпидермис состоит из нескольких слоев созревающих кератиноцитов: базального слоя (базальный слой), плоского слоя (шиповатый слой), зернистого слоя (зернистый слой) и ороговевшего слоя (роговой слой). Этот многослойный эпителий находится в постоянном процессе самообновления и отшелушивания, для завершения которого требуется 20-40 дней. Клетки наружного слоя наиболее дифференцированы в линии кератиноцитов, почти полностью состоят из кератиновых ламелей высокой молекулярной массы, и именно они подвергаются десквамации, завершая цикл созревания.
Когда эпидермис подвергается повторяющимся повреждениям, это обычно вызывает повышенную скорость пролиферации кератиноцитов и ускоряет их созревание. Кератиноциты также имеют тенденцию производить больше кератина, что увеличивает толщину рогового слоя.
Повреждение эпидермиса, если оно острое, обычно приводит к отеку, также называемому спонгиозом. Это видно как свободное пространство между кератиноцитами. Сильный отек может вызвать образование внутриэпидермальных везикул по мере скопления внеклеточной жидкости между кератиноцитами. Если процесс становится хроническим, отек регрессирует, а эпидермис становится гиперпластичным в ответ на хроническое поражение. Эпидермальная гиперплазия видится как утолщение эпидермиса и удлинение сетчатых гребней (так называемый акантоз), сопровождающееся орто- или парагиперкератозом. Это типичные фазы перехода от острого к хроническому спонгиозному дерматиту, такому как экзема.
Генетические мутации, приводящие к гиперкератозу, наблюдаются при ихтиозе и кератодермии.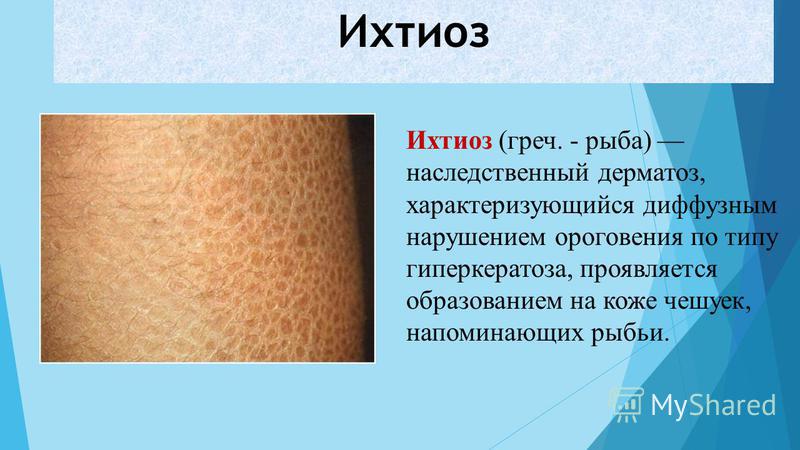 Есть несколько повреждений в генах, кодирующих кератин, таких как KRT1 и KRT10, , которые вызывают дефекты в структуре кератина. Дефектный кератин вызывает нерегулярные скопления промежуточных филаментов, что приводит к коллапсу клеток и образованию пузырей. В этом случае барьерная функция нарушается, и кожа реагирует компенсаторной гиперпролиферацией, что приводит к гиперкератозу.
Есть несколько повреждений в генах, кодирующих кератин, таких как KRT1 и KRT10, , которые вызывают дефекты в структуре кератина. Дефектный кератин вызывает нерегулярные скопления промежуточных филаментов, что приводит к коллапсу клеток и образованию пузырей. В этом случае барьерная функция нарушается, и кожа реагирует компенсаторной гиперпролиферацией, что приводит к гиперкератозу.
Гистопатология
Механический гиперкератоз: характеризуется повышенной активностью кератиноцитов в основном из-за хронического давления или трения на коже. Поражения представляют собой доброкачественные разграниченные гиперкератотические поражения, в основном мозоли и мозоли. Наличие центральной конической сердцевины отличает мозоль от мозоли. Мозоли подразделяются на твердые (хелома дурум) и мягкие (хелома молле). Оба демонстрируют плотный гиперкератотический роговой слой с легким акантозом, вариабельным гипергранулезом и коллагенизацией поверхностной дермы с вариабельным отложением муцина. Обычно поражение не сопровождается воспалительным инфильтратом.
Обычно поражение не сопровождается воспалительным инфильтратом.
Псориаз и псориазоформный дерматит: он показывает периваскулярные скопления лимфоцитов в дермо-эпидермальном соединении с очаговой миграцией лейкоцитов (нейтрофилов, лимфоцитов) в эпидермис. Наблюдается повышенная эпидермальная пролиферация и удлинение сетчатых гребней, придающих эпидермису волнообразный вид (папилломатоз) со спонгиозом или без него. Измененная дифференцировка кератиноцитов приводит к гиперкератозу с паракератозом. При псориазе также наблюдается образование микроабсцессов небольшими скоплениями нейтрофилов в верхнем эпидермисе (пустулы) или в роговом слое (микроабсцессы Мунро).
Пограничный и лихеноидный дерматит: плотные скопления лимфоцитов вдоль дермально-эпидермального соединения, связанные с вакуолизацией базальных кератиноцитов.[6] Наблюдается дискератоз, гиперкератоз, иногда связанный с гипергранулезом.
Verrucae vulgaris и plana характеризуются выраженным гиперкератозом, папилломатозом и акантозом. Типичным признаком является наличие койлоцитов, клеток, инфицированных папилломавирусом, которые имеют структурные изменения, такие как перинуклеарные ореолы и кератогиалиновые гранулы. Койлоциты могут отсутствовать в более старых поражениях, но если они есть, они расположены в верхнем шиповидном или зернистом слое. Может быть паракератоз.
Типичным признаком является наличие койлоцитов, клеток, инфицированных папилломавирусом, которые имеют структурные изменения, такие как перинуклеарные ореолы и кератогиалиновые гранулы. Койлоциты могут отсутствовать в более старых поражениях, но если они есть, они расположены в верхнем шиповидном или зернистом слое. Может быть паракератоз.
Себорейный кератоз характеризуется выраженным гиперкератозом, папилломатозом и акантозом. Часто встречаются псевдокисты и роговые кисты. Могут быть лимфоцитарная инфильтрация и пигментация как вторичные признаки при раздражении или воспалении.
Ихтиозы представляют собой группу заболеваний, вызванных нарушением ороговения. Наиболее распространенными формами являются вульгарный ихтиоз, Х-сцепленный, врожденный и эпидермолитический гиперкератоз.[7] Они могут быть наследственными или приобретенными в течение жизни.[8][9] Все формы демонстрируют дефект эпидермального барьера, который вызывает гиперкератоз, шелушение кожи и воспаление.
Плоскоклеточный рак (SCC) представляет собой неопластическую пролиферацию атипичных кератиноцитов, ограниченную только эпидермисом (SCC in situ или болезнь Боуэна) или инфильтрирующую дерму (инфильтративный SCC).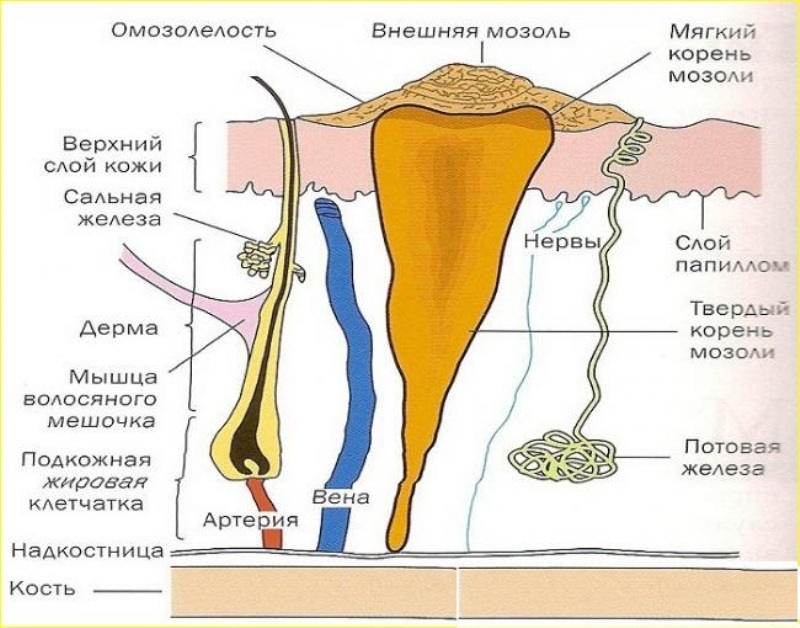 Классическими признаками являются гиперпаракератоз и потеря зернистого слоя.
Классическими признаками являются гиперпаракератоз и потеря зернистого слоя.
Токсикокинетика
Как было сказано ранее, гиперкератоз может быть результатом действия различных фармацевтических соединений , используемых в основном для лечения онкологических заболеваний. Гиперкератотическая лекарственная реакция обычно возникает при приеме ингибиторов тирозинкиназы, цитотоксических химиотерапевтических средств и иммуномодуляторов или ингибиторов иммунных контрольных точек.[10][11][12][13]. Нарушение эпидермального гомеостаза изменяет процесс дифференцировки кератиноцитов или даже взаимодействует с механизмом выживания кератиноцитов. Обычно описываемые типы реакций включают ладонно-подошвенный гиперкератоз, ладонно-подошвенную кератодермию, псориаз, волосяной кератоз, красный волосяной фолликул, болезнь Гровера и контактный дерматит с гиперкератозом.[1]
Ингибиторы BCR-ABL (в основном нилотиниб и дазатиниб) обычно используются для онтологической таргетной терапии, а кожные побочные эффекты уступают только гематологическим последствиям. Обычно они преходящие и не тяжелые. Наиболее распространенным дерматологическим побочным эффектом является зудящая кожная сыпь, а хронические дерматологические побочные эффекты включают псориаз, лихеноидный гиперкератоз, отрубевидный лишай и другие.[14][15][16]
Обычно они преходящие и не тяжелые. Наиболее распространенным дерматологическим побочным эффектом является зудящая кожная сыпь, а хронические дерматологические побочные эффекты включают псориаз, лихеноидный гиперкератоз, отрубевидный лишай и другие.[14][15][16]
Мультикиназные ингибиторы (VEGF, PDGFR, EGFR, KIT, RET, Flt3 и RAF) влияют на гомеостаз кожи и вызывают множество различных кожных проявлений, в основном с гиперкератозом в форме гиперкератотической кожной реакции ладоней и стоп.[14]. ] Гиперкератоз возникает в местах трения или давления, в основном на подошвах, вызывая боль и ограничение повседневной активности.[17][18]
Ингибирование пути RAF может привести к парадоксальной активации MAPK и вызвать димеризацию изомеров RAF. Для ингибиторов B-RAF характерна пролиферация кератиноцитов, вызывающая широкий спектр эпидермальной токсичности, начиная от веррукальной реакции и заканчивая плоскоклеточным раком. Применение ингибитора RAF-пути индуцирует быстрое появление кератиноцитарных злокачественных новообразований, преимущественно плоскоклеточного рака кожи, даже в течение первой недели после их возникновения. [19] Эти соединения вместо того, чтобы вызывать рак кожи, могут выявить и облегчить генетические события в онкогенезе кератиноцитов. Характерно, что в бородавчатых поражениях отсутствует вирусная инфекция и цитопатические вирусные изменения, наблюдаемые при гистологическом исследовании, а кератиноциты кажутся минимально или слегка атипичными. В эпидермисе только акантоз и гиперкератоз. Экспериментальное лечение с последующим ингибированием пути MAPK (блокада MEK-RAF) значительно снижает влияние этого поражения во время лечения.[20]
[19] Эти соединения вместо того, чтобы вызывать рак кожи, могут выявить и облегчить генетические события в онкогенезе кератиноцитов. Характерно, что в бородавчатых поражениях отсутствует вирусная инфекция и цитопатические вирусные изменения, наблюдаемые при гистологическом исследовании, а кератиноциты кажутся минимально или слегка атипичными. В эпидермисе только акантоз и гиперкератоз. Экспериментальное лечение с последующим ингибированием пути MAPK (блокада MEK-RAF) значительно снижает влияние этого поражения во время лечения.[20]
Кожно-эпидермальные изменения, связанные с процедурами татуировки, могут вызывать кожные реакции с гиперкератозом.[21][22][23] Патогенез не ясен, и этиология, вероятно, многофакторная, включая местную травму, воспалительную реакцию, состав чернил, воздействие УФ-излучения и генетическую предрасположенность. [24][23] Из всех красителей, используемых для процедур татуировки, красные красители вызывают аллергический контактный дерматит и характерные признаки бляшек, гиперкератоза, язвенных реакций, крапивницы и кожной сыпи.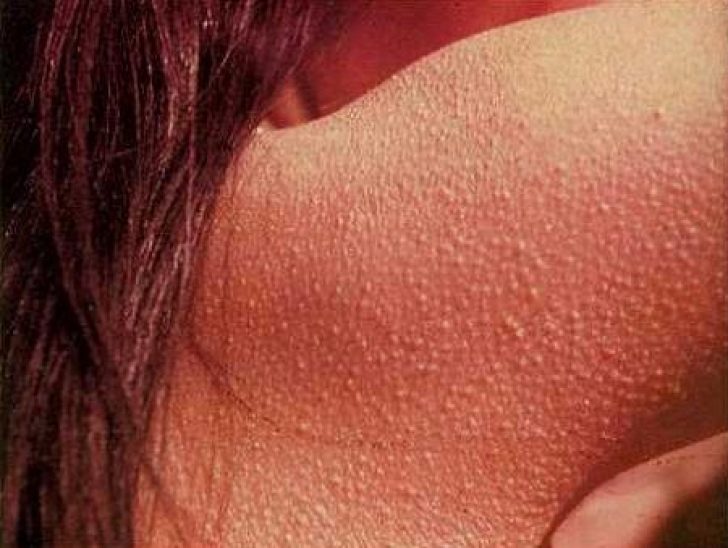
Анамнез и физикальное исследование
Гиперкератоз — это гистопатологический термин, определяющий утолщенный роговой слой, который может присутствовать при многих различных кожных состояниях, с множеством возможных совпадений. Анамнез и клиническая оценка являются ключевыми, и основная цель состоит в том, чтобы собрать как можно больше информации и определить, в каких случаях требуется гистопатологический диагноз для выбора наиболее подходящего лечения.
Анамнез включает возраст пациента, семейный анамнез, воздействие токсических веществ, наркотиков, профессиональные обязанности, анамнез текущего поражения, сопутствующие патологии и методы лечения. У тех пациентов, у которых диагноз уже был установлен, целесообразно переоценить его, контролировать прогрессирование и осложнения после лечения.
Медицинское обследование должно быть тщательным, чтобы точно определить степень заболевания. За исключением локализованного заболевания, важно осмотреть всю поверхность кожи, включая кожу головы, веки, уши, слизистую оболочку промежности и половых органов, волосы и ногти. Поражение должно быть описано с точки зрения цвета, текстуры, формы и распределения. Окружающая кожа также должна быть осмотрена для выявления генерализованного ксероза (сухости), себореи, гипер- или гипогидроза (потливости), текстуры, фотостарения, такого как лентиго, актиническая пурпура, морщины.
Поражение должно быть описано с точки зрения цвета, текстуры, формы и распределения. Окружающая кожа также должна быть осмотрена для выявления генерализованного ксероза (сухости), себореи, гипер- или гипогидроза (потливости), текстуры, фотостарения, такого как лентиго, актиническая пурпура, морщины.
Небольшие фолликулоцентрические кератотические узелки могут быть обнаружены в случаях фолликулярного кератоза, когда папулы сосредоточены на мелких волосяных фолликулах, и это может быть связано с эритемой. При внимательном рассмотрении под папулой, образованной кератиновой пробкой, можно распознать небольшой спиральный волос.
Шелушение является важной находкой в случаях гиперкератоза. Чешуя может быть описана как мягкая, грубая, сероватая, отрубевидная и т. д. Корки не следует путать с чешуйками, поскольку они возникают в результате засохшей жидкости на эпидермисе (сыворотка, кровь, гной или их комбинация), а не утолщения эпидермиса. Лихенификация — это утолщение кожи, возникающее в результате хронических травм, таких как повторяющиеся расчесы. Он присутствует при большинстве хронических экзематозных или нейрогенных процессов.
Он присутствует при большинстве хронических экзематозных или нейрогенных процессов.
Оценка
Дерматоскопия неинвазивна и позволяет визуализировать кожные структуры в эпидермисе, дермо-эпидермальном соединении и поверхностной дерме.
Биопсия необходима в тех случаях, когда клинические условия перекрываются с различными объектами, имеющими отличительные гистопатологические результаты. Для идеальной полнослойной биопсии важно включить гиподерму. Это можно выполнить с помощью простого перфоратора 3 мм, который сводит к минимуму образование рубцов в пораженной области. Любой меньший размер рискует оказаться недиагностическим.
Пластырные тесты могут быть полезны для выявления причинного аллергена при подозрении на аллергический дерматит. Клиническими признаками являются постоянные, зудящие, экзематозные высыпания, для которых исключена любая другая идентифицируемая причина. Если у пациента положительный результат, его следует поощрять избегать конкретного аллергена. Последующее наблюдение после нескольких недель избегания аллергена настоятельно рекомендуется.
Последующее наблюдение после нескольких недель избегания аллергена настоятельно рекомендуется.
Лечение / уход
Основные меры по уходу за кожей важны для предотвращения чрезмерной сухости и стимулирования отшелушивания. Эти средства включают мыло со специфичным для кожи рН, очищающие средства без мыла и отказ от горячих ванн. Смягчающие средства и местные кератолитические средства (молочная кислота, салициловая кислота, мочевина) следует наносить на пораженные участки в соответствующее время.
Острая санация полезна при доброкачественных гиперкератозах, таких как мозоли и мозоли, для снижения давления и количества гиперкератотической ткани. Лезвие долота может быть использовано для удаления кератиновой пробки, обеспечивая облегчение области.
Хирургические процедуры имеют ограниченное значение при лечении гиперкератоза. В случаях не поддающегося лечению подошвенного кератоза со значительным дневным ограничением была продемонстрирована эффективность кожных трансплантатов с ротационным кожным лоскутом [25, 26].
Кортикостероиды являются препаратами выбора при воспалительных заболеваниях, таких как красный плоский лишай или псориаз. Местное применение является лучшим выбором для локализованного заболевания. Актуальные приложения должны длиться от одной до двух недель.
Иммунодепрессанты или иммуномодуляторы (циклоспорин, гидроксихлорохин, микофенолата мофетил, сульфасалазин, алефацепт, эфализумаб) можно использовать в тяжелых рецидивирующих случаях.
Также можно использовать топические ингибиторы кальциневрина (такролимус или пимекролимус).
Ретиноиды для местного или перорального применения используются при нарушениях кератинизации, таких как ихтиоз, кератозный фолликулит и псориаз. Местное введение варьируется и должно оцениваться в соответствующем клиническом контексте; лечение обычно длится от 8 до 12 недель.
Комбинированные процедуры с использованием лазеров (например, импульсного лазера на красителе, александритового лазера с длиной волны 755 нм, диодного лазера с длиной волны 810 нм, Nd:YAG-лазера с длиной волны 1064 нм) и микродермабразии являются неинвазивными методами, которые в настоящее время одобрены для лечения различных гиперкератотических заболеваний.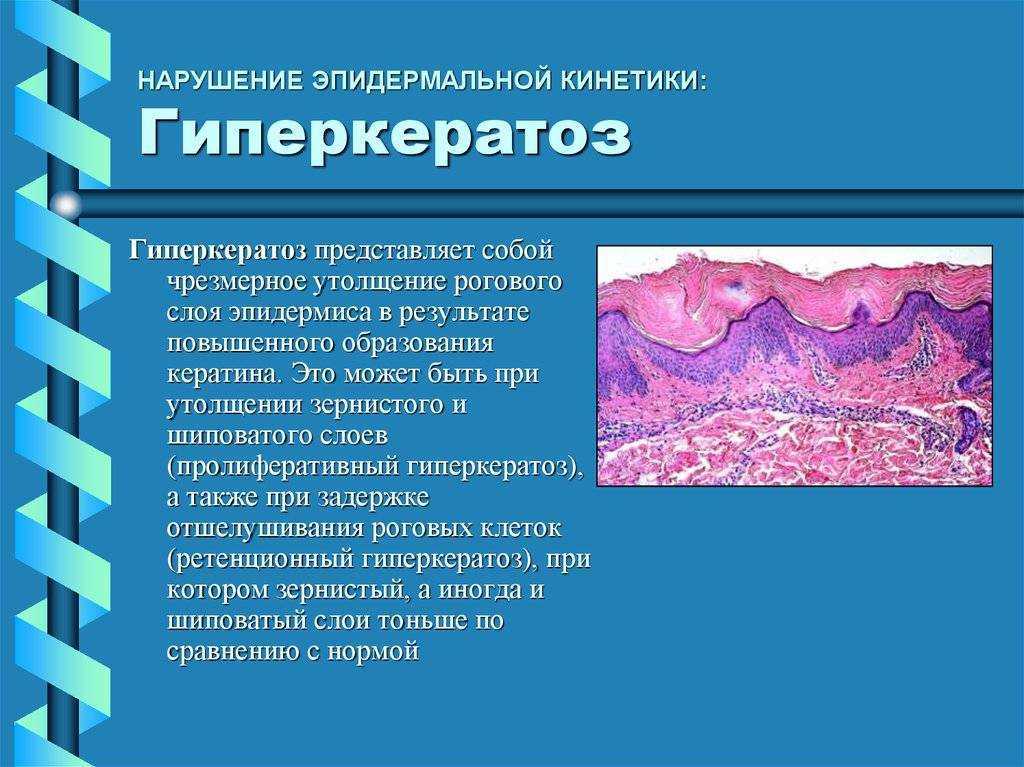
Дифференциальная диагностика
Общая дифференциальная диагностика гиперкератоза чрезвычайно широка и включает как доброкачественные дерматологические заболевания, так и злокачественные. Перекрывающиеся клинические признаки затрудняют диагностику и лечение. Для дифференциальной диагностики полезны правильный анамнез, обследование больного и соответствующее использование биопсии кожи.
Differential diagnosis of hyperkeratosis:
Callus and Corns
Keratosis plantare
Chronic folliculitis
Atopic dermatitis
Psoriasis and psoriasiform dermatitis
Lichen planus and lichenoid dermatitis
Волосяной кератоз
Ихтиоз
Себорейный кератоз
Actinic keratosis
Keratoacanthoma
Paraneoplastic syndromes
Squamous cell carcinoma
Basal cell carcinoma
Prognosis
The prognosis is related to the specific dermatological disease that is causing hyperkeratosis . Гиперкератоз обычно улучшается при лечении, но в некоторых случаях может стать стойким.
Гиперкератоз обычно улучшается при лечении, но в некоторых случаях может стать стойким.
Осложнения
Психосоциальный дистресс может быть вызван косметическим проявлением гиперкератоза, особенно на открытых участках, таких как лицо, скальп и шея. Другим осложнением, которое может возникнуть, является рубцевание, вторичное в результате травматических манипуляций пациента с поражениями. Клиницисты должны информировать пациентов о необходимости использования назначенных препаратов для местного применения и воздерживаться от манипуляций с поражениями.
Консультации
Консультация дерматолога всегда необходима в сложных случаях или при неудовлетворительной терапии. Следует также рассмотреть возможность консультации патологоанатома, когда биопсия кожи может помочь в диагностике.
Предупреждение и обучение пациентов
Пациенты должны быть проинформированы о том, что основные меры по уходу за кожей, такие как гигиена, увлажнение, отшелушивание, важны для поддержания функционального состояния кожи даже на пораженных участках. Инструкции по другим мерам предосторожности следует давать на основе конкретного дерматологического диагноза.
Инструкции по другим мерам предосторожности следует давать на основе конкретного дерматологического диагноза.
Улучшение результатов медицинского персонала
Взаимодействие с пациентом и медицинским персоналом, участвующим в оказании клинической помощи, имеет важное значение для постановки правильного диагноза и последующего наблюдения. Клиницисты должны информировать пациентов о диагнозе и ожидаемом успехе лечения. В зависимости от окончательного диагноза лечение может потребовать времени и может быть разочаровывающим, если оно требует нескольких месяцев и повторных последующих осмотров в клинике. Клиницисту рекомендуется использовать поэтапный подход к гиперкератозу.
Первоначальная оценка должна быть очень точной, и биопсия кожи должна быть выполнена в правильных условиях, и лечение может быть начато, как только диагноз будет ясен, чтобы избежать неправильного лечения и обострения заболевания. Первоначальное лечение обычно состоит из смягчающих средств, местных кератолитиков и повторной оценки.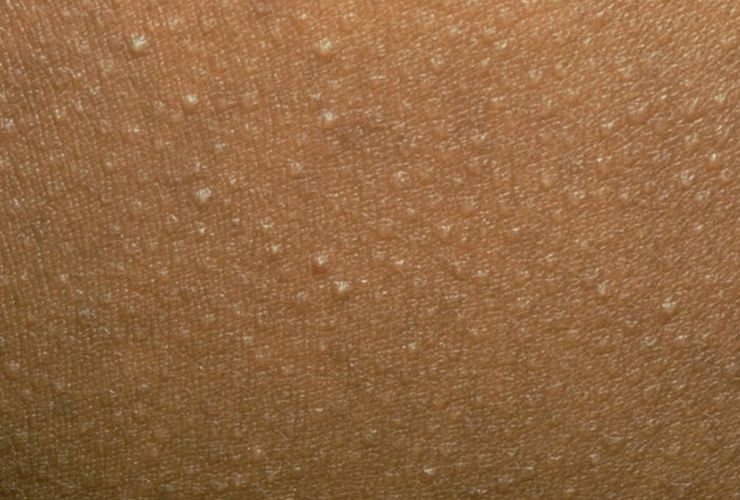 Если нет ответа на местное исследование, следует переоценить клинические условия, и пациент всегда должен быть проинформирован о других вариантах лечения. В зависимости от диагноза терапия может включать кортикостероиды, ретиноиды, местные противовоспалительные средства, производные витамина D, фототерапию и лазерное лечение. Важно всегда учитывать возможность направления к дерматологу для тех, кто не реагирует на лечение.
Если нет ответа на местное исследование, следует переоценить клинические условия, и пациент всегда должен быть проинформирован о других вариантах лечения. В зависимости от диагноза терапия может включать кортикостероиды, ретиноиды, местные противовоспалительные средства, производные витамина D, фототерапию и лазерное лечение. Важно всегда учитывать возможность направления к дерматологу для тех, кто не реагирует на лечение.
Медицинский персонал играет важную роль в консультировании и мониторинге состояния пациента. Фармацевты часто участвуют в уходе за пациентами, иногда они первыми оценивают поражение до направления к врачу. Во время последующего наблюдения фармацевт может быть полезным советом для пациента, и его могут попросить проконсультировать или дать инструкции по применению. Межпрофессиональный командный подход рекомендуется для достижения оптимальных результатов для пациентов.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Псориаз на спине. Предоставлено доктором Шьямом Верма, MBBS, DVD, FRCP, FAAD, Вадодара, Индия
Рисунок
Гистология кожи. Предоставлено Fabiola Farci, MD
Рисунок
Плоскоклеточный рак кожи. Предоставлено Fabiola Farci, MD
Рисунок
Гиперкератоз кожи. Предоставлено Фабиолой Фарчи, доктором медицины
Ссылки
- 1.
Vastarella M, Fabbrocini G, Sibaud V. Гиперкератотические побочные эффекты кожи, вызванные противоопухолевым лечением: всесторонний обзор. Препарат Саф. 2020 май; 43(5):395-408. [PubMed: 31981081]
- 2.
Карр Э.С., Браун С.К., Фиала К.Х. Болезненный гиперкератоз сосков, вторичный по отношению к вемурафенибу. Дерматол Тер. 2017 May;30(3) [PubMed: 28211633]
- 3.
Heath ML, Sidbury R. Кожные проявления дефицита питания. Curr Opin Педиатр. 2006 авг; 18 (4): 417-22.
 [В паблике: 16914997]
[В паблике: 16914997]- 4.
Armstrong AW, Setyadi HG, Liu V, Strasswimmer J. Фолликулярная сыпь на руках и ногах. Фринодерма. Арка Дерматол. 2008 ноябрь; 144(11):1509-14. [PubMed: 1
31]
- 5.
Маронн М., Аллен Д.М., Эстерли Н.Б. Фринодермия: проявление дефицита витамина А?… Остальное. Педиатр Дерматол. 2005 янв-февраль;22(1):60-3. [PubMed: 15660900]
- 6.
Уидон Д. Лихеноидная тканевая реакция. Int J Дерматол. 1982 мая; 21(4):203-6. [PubMed: 6212557]
- 7.
Райс А.С., Крейн Дж.С. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 1 августа 2022 г. Эпидермолитический гиперкератоз. [PubMed: 31335043]
- 8.
Валквист А., Фишер Дж., Торма Х. Унаследованные несиндромальные ихтиозы: обновленная информация о патофизиологии, диагностике и лечении. Am J Clin Дерматол. 2018 фев; 19 (1): 51-66. [Бесплатная статья PMC: PMC5797567] [PubMed: 28815464]
- 9.

Патель Н., Спенсер Л.А., Инглиш Дж.К., Зирвас М.Дж. Приобретенный ихтиоз. J Am Acad Дерматол. 2006 г., октябрь; 55 (4): 647-56. [PubMed: 17010746]
- 10.
Huang V, Hepper D, Anadkat M, Cornelius L. Кожные токсические эффекты, связанные с вемурафенибом и ингибированием пути BRAF. Арка Дерматол. 2012 май; 148(5):628-33. [PubMed: 22431713]
- 11.
Robert C, Mateus C, Spatz A, Wechsler J, Escudier B. Дерматологические симптомы, связанные с мультикиназным ингибитором сорафенибом. J Am Acad Дерматол. 2009 г.Февраль; 60 (2): 299-305. [PubMed: 1
06]
- 12.
Greco A, Safi D, Swami U, Ginader T, Milhem M, Zakharia Y. Эффективность и побочные эффекты у пациентов с метастатической меланомой, получавших комбинацию ингибиторов BRAF Plus MEK по сравнению с ингибиторами BRAF: Систематический обзор. Раков (Базель). 2019 Dec 05;11(12) [PMC бесплатная статья: PMC6966686] [PubMed: 31817473]
- 13.

Ellis SR, Vierra AT, Millsop JW, Lacouture ME, Kiuru M. Дерматологическая токсичность ингибиторов контрольных точек для иммунной терапии : Обзор гистопатологических особенностей. J Am Acad Дерматол. 2020 окт;83(4):1130-1143. [Бесплатная статья PMC: PMC7492441] [PubMed: 32360716]
- 14.
Macdonald JB, Macdonald B, Golitz LE, LoRusso P, Sekulic A. Кожные побочные эффекты таргетной терапии: Часть I: Ингибиторы клеточной мембраны. J Am Acad Дерматол. 2015 г., февраль 72(2):203-18; викторина 219-20. [PubMed: 25592338]
- 15.
Ensslin CJ, Rosen AC, Wu S, Lacouture ME. Зуд у пациентов, получавших таргетную терапию рака: систематический обзор и метаанализ. J Am Acad Дерматол. 2013 ноябрь;69(5): 708-720. [Статья бесплатно PMC: PMC4181350] [PubMed: 23981682]
- 16.
Brazzelli V, Grasso V, Borroni G. Иматиниб, дазатиниб и нилотиниб: обзор побочных кожных реакций с упором на наш клинический опыт. J Eur Acad Dermatol Venereol.
 2013 дек; 27 (12): 1471-80. [PubMed: 23611501]
2013 дек; 27 (12): 1471-80. [PubMed: 23611501]- 17.
Lacouture ME, Reilly LM, Gerami P, Guitart J. Реакция кожи рук и ног у онкологических больных, получавших мультикиназные ингибиторы сорафениб и сунитиниб. Энн Онкол. 2008 ноябрь;19(11): 1955-61. [PubMed: 18550575]
- 18.
McLellan B, Ciardiello F, Lacouture ME, Segaert S, Van Cutsem E. Регорафениб-ассоциированная кожная реакция рук и ног: практические советы по диагностике, профилактике и лечению. Энн Онкол. 2015 Октябрь;26(10):2017-26. [Бесплатная статья PMC: PMC4576906] [PubMed: 26034039]
- 19.
Chu EY, Wanat KA, Miller CJ, Amaravadi RK, Fecher LA, Brose MS, McGettigan S, Giles LR, Schuchter LM, Seykora JT, Розенбах М. Разнообразные кожные побочные эффекты, связанные с терапией ингибитором BRAF: клинико-патологическое исследование. J Am Acad Дерматол. 2012 декабрь; 67 (6): 1265-72. [Бесплатная статья PMC: PMC4838029] [PubMed: 22609219]
- 20.

Flaherty KT, Infante JR, Daud A, Gonzalez R, Kefford RF, Sosman J, Hamid O, Schuchter L, Cebon J, Ibrahim N, Kudchadkar R, Burris HA, Фалчук Г., Альгази А., Льюис К., Лонг Г.В., Пузанов И., Лебовиц П., Сингх А., Литтл С., Сан П., Оллред А., Уэлле Д., Ким К.Б., Патель К., Вебер Дж. Комбинированное ингибирование BRAF и MEK при меланоме с Мутации BRAF V600. N Engl J Med. 2012 01 ноября; 367 (18): 1694-703. [Бесплатная статья PMC: PMC3549295] [PubMed: 23020132]
- 21.
Serup J. Атлас иллюстративных случаев осложнений татуировки. Курр Пробл Дерматол. 2017;52:139-229. [PubMed: 28288465]
- 22.
Серуп Дж., Карлсен К.Х., Сепехри М. Тату жалобы и осложнения: диагностика и клинический спектр. Курр Пробл Дерматол. 2015;48:48-60. [PubMed: 25833625]
- 23.
Свигост А.Дж., Пелтола Дж., Якобсон-Данлоп Э., Гольдфарб Н. Плоскоклеточные разрастания, связанные с татуировкой: спектр реактивной гиперплазии. Клин Эксп Дерматол.


 К этому приводит неудобная обувь, тесная, грубая одежда. Утолщение эпидермиса в этих случаях происходит на теле;
К этому приводит неудобная обувь, тесная, грубая одежда. Утолщение эпидермиса в этих случаях происходит на теле;