Почему возникают гнойнички на лице у взрослых. Какие факторы провоцируют их появление. Как лечить гнойничковые высыпания на коже лица. Когда необходимо обратиться к врачу.
Причины появления гнойничков на лице у взрослых
Гнойнички на лице у взрослых могут возникать по различным причинам. Наиболее распространенные из них:
- Бактериальные инфекции кожи (стафилококки, стрептококки)
- Закупорка пор и воспаление сальных желез
- Гормональный дисбаланс
- Сниженный иммунитет
- Неправильное питание
- Стресс и переутомление
- Несоблюдение правил гигиены
Часто гнойнички являются проявлением таких заболеваний, как акне, фолликулит, фурункулез, пиодермия. Их появление может свидетельствовать о наличии внутренних проблем в организме.
Основные виды гнойничковых высыпаний на лице
Выделяют несколько типов гнойничковых элементов, которые могут появляться на коже лица у взрослых:
- Пустулы — небольшие гнойнички с белой или желтоватой головкой
- Фурункулы — крупные болезненные гнойники с некротическим стержнем
- Карбункулы — конгломераты из нескольких слившихся фурункулов
- Фолликулиты — воспаление волосяных фолликулов с образованием гноя
- Импетиго — поверхностное гнойное поражение кожи
Правильно определить тип высыпаний может только дерматолог после осмотра. Это важно для назначения адекватного лечения.
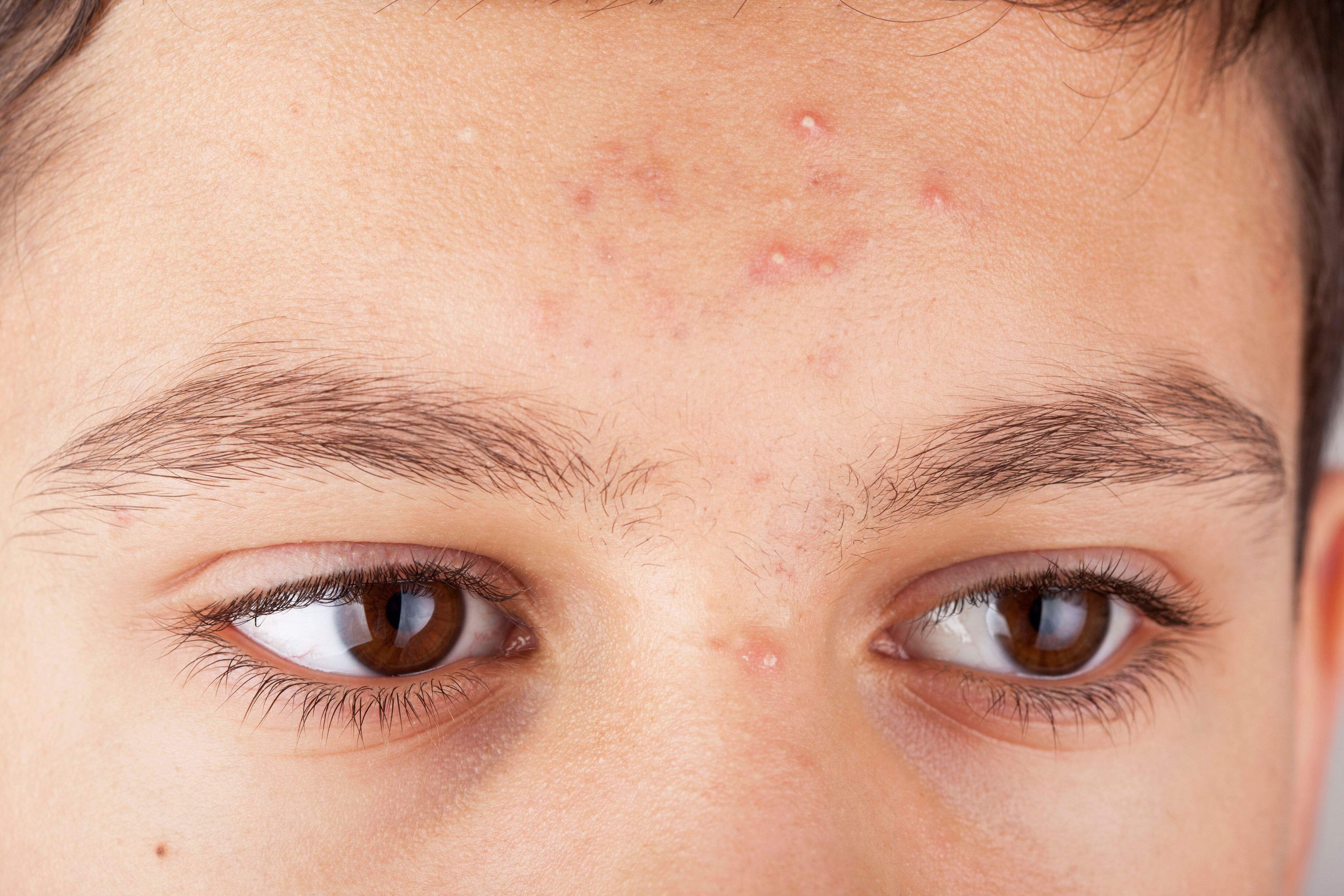
Методы лечения гнойничков на лице
Лечение гнойничков на лице у взрослых должно быть комплексным и включать следующие компоненты:
- Наружная терапия антибактериальными и противовоспалительными средствами
- Системные антибиотики при обширных высыпаниях
- Коррекция питания и образа жизни
- Очищение и увлажнение кожи
- Укрепление иммунитета
Конкретная схема лечения подбирается индивидуально дерматологом с учетом причины, типа и тяжести высыпаний.
Наружные средства для лечения гнойничков
Для местного применения при гнойничках на лице используются:
- Антибактериальные мази и кремы (эритромициновая, тетрациклиновая)
- Антисептики (хлоргексидин, мирамистин)
- Подсушивающие средства (салициловая кислота, сера)
- Противовоспалительные препараты (гидрокортизон)
Важно не выдавливать гнойнички самостоятельно, чтобы не спровоцировать распространение инфекции.
Системная терапия
При обширных и глубоких гнойничковых поражениях кожи лица могут назначаться пероральные антибиотики:
- Доксициклин
- Азитромицин
- Цефалексин
Курс обычно составляет 7-14 дней. Антибиотики должны назначаться только врачом.
Профилактика появления гнойничков на лице
Чтобы предотвратить образование гнойничков на коже лица, важно соблюдать следующие рекомендации:
- Тщательно очищать кожу 2 раза в день
- Использовать косметику, не закупоривающую поры
- Вести здоровый образ жизни
- Правильно питаться
- Избегать стрессов
- Не трогать лицо грязными руками
- Регулярно менять наволочку
При склонности к высыпаниям необходимо периодически посещать дерматолога для профилактических осмотров.
Когда необходимо обратиться к врачу?
Консультация дерматолога требуется в следующих случаях:
- Гнойнички не проходят в течение 1-2 недель
- Высыпания обширные и болезненные
- Появилась лихорадка и другие симптомы интоксикации
- Домашнее лечение неэффективно
- Гнойнички часто рецидивируют
Врач проведет осмотр, при необходимости назначит анализы и подберет правильное лечение с учетом причины высыпаний.
Возможные осложнения нелеченных гнойничков
При отсутствии адекватного лечения гнойничковые высыпания на лице могут привести к серьезным осложнениям:
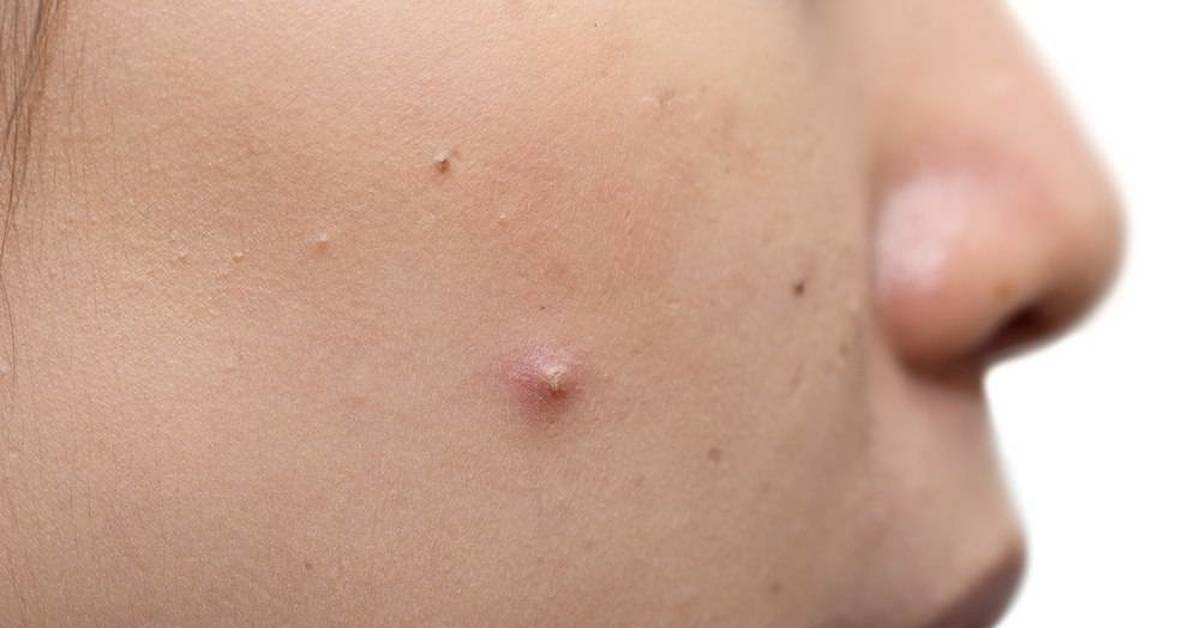
- Распространение инфекции на другие участки кожи
- Образование рубцов и пигментных пятен
- Развитие абсцессов и флегмон
- Лимфаденит
- Сепсис при проникновении инфекции в кровь
Поэтому важно своевременно обращаться к врачу и не заниматься самолечением при обширных или длительных высыпаниях.
Особенности лечения гнойничков у беременных
При беременности подход к лечению гнойничков на лице должен быть особенно осторожным:
- Большинство антибиотиков противопоказаны
- Нельзя использовать салициловую кислоту и другие агрессивные средства
- Разрешены некоторые антисептики (хлоргексидин, мирамистин)
- Основной акцент делается на правильный уход за кожей
Любые препараты во время беременности должны назначаться только врачом с учетом срока и противопоказаний.
Народные средства для лечения гнойничков
В качестве вспомогательной терапии можно использовать некоторые народные методы:
- Примочки с настоем ромашки или календулы
- Маски из белой глины
- Протирание кожи соком алоэ
- Компрессы с прополисом
Однако народные средства не могут заменить медикаментозное лечение при обширных высыпаниях. Их применение следует согласовать с врачом.

Правильный уход за кожей лица, склонной к высыпаниям
При склонности к появлению гнойничков важно соблюдать следующие правила ухода за кожей лица:
- Умываться дважды в день мягкими средствами
- Не использовать спиртосодержащие лосьоны
- Выбирать некомедогенную косметику
- Регулярно очищать и увлажнять кожу
- Не злоупотреблять скрабами и пилингами
- Защищать кожу от солнца
Правильно подобранный уход поможет нормализовать состояние кожи и предотвратить новые высыпания.
Почему возникают и как проявляются гнойничковые заболевания кожи
Пиодермия у взрослых и детей
- Гнойничковые заболевания кожи бывают первичными и вторичными
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
- эпидермис;
- дерма;
- ногти;
- волосы;
- сальные железы;
- потовые железы.
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.
- Инфекция может распространяться на суставы и кости
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
- Стафилококки образуют токсины
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.
- Гидраденит характеризуется поражением потовых желез
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона. Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.
Через несколько дней он нагнаивается.
- Если лечение не проводится, то имеется риск развития сепсиса
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
- Везикулопустулез чаще всего вызывается стафилококками
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.
- Экзантема может быть единственным признаком заболевания
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.

Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.
- Сикоз часто становится причиной выпадения волос
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
- Рожистое воспаление входит в группу стрептодермий
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.
Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.
- Симптомы рожистого воспаления чаще всего появляются летом и осенью
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.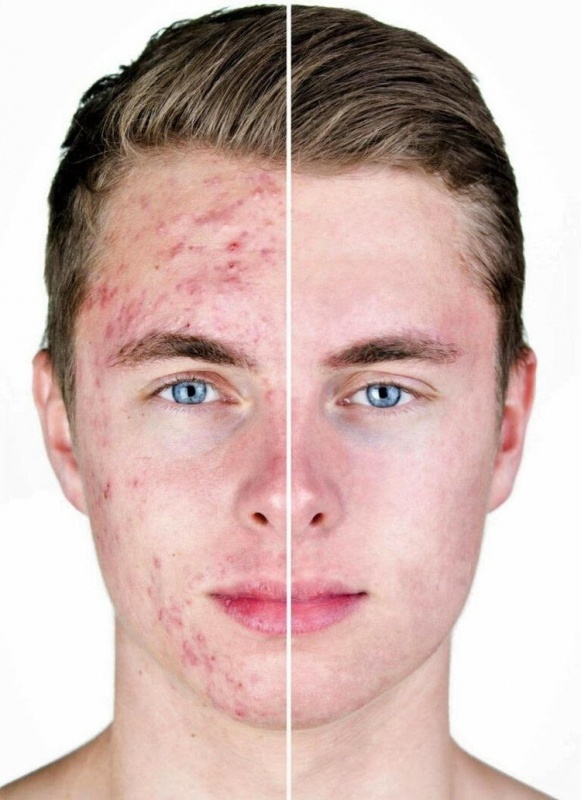
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
- дерматоскопия;
- бактериологический посев отделяемого сыпи;
- общий анализ крови;
- анализ на наличие грибков;
- полимеразная цепная реакция;
- биохимическое исследование крови.
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
- На ранних стадиях фолликулита кожу обрабатывают Фукарцином
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
- Повязки должны быть асептическими
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.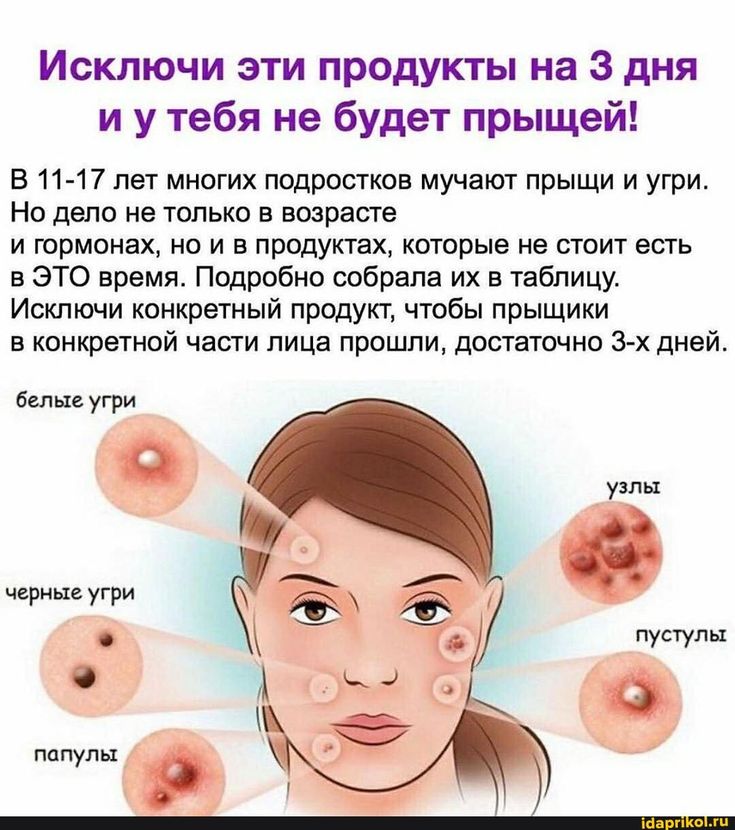
Гнойники на коже как симптом заболеваний
27 Марта 2019г.
Гнойничок или пустула — это полостной элемент, заполненный гноем. Высыпания в виде гнойников на коже могут наблюдаться при различных заболеваниях. Гнойничковые поражения кожного покрова (пиодермии) относятся к группе инфекционно-воспалительных болезней. Чаще всего возбудителями являются стафилококки и стрептококки.
Гнойники на коже: причины
Пиодермии в зависимости от возбудителя делятся на стрептодермии и стафилодермии. Появление гнойников на коже обусловлено наличием входных ворот инфекции и снижением защитных сил иммунной системы организма. Источником патогенных микроорганизмов является бактериальная флора кожных покровов, органов дыхания, окружающая среда.
Предрасполагающие к возникновению гнойников на коже факторы:
- переутомление;
- переохлаждение/перегрев организма;
- болезни ЖКТ и печени;
- нерациональное питание;
- хронические интоксикации.
Гнойники на коже как симптом заболеваний
Стафилодермии объединяют в себе такие болезни:
- Фолликулит и остиофолликулит. Гнойники на коже сосредоточены в области лица, шеи, предплечья, голени, бедра. Пустула с желтоватой верхушкой постепенно увеличивается в диаметре, затем присыхает и покрывается корочкой.
- Стафилококковый сикоз. Рецидивирующие высыпания в виде фолликулита и остиофолликулита, сосредоточенные в области усов, бороды, крыльев носа.
- Эпидемическая пузырчатка новорожденных. Гнойники на коже вызывает золотистый стафилококк. Многочисленные пузыри разного размера имеют мутное или прозрачное содержимое. Затем они вскрываются и превращаются в эрозии, покрытые корочкой.
- Фурункул. Плотный гнойный выступ, окруженный покрасневшей и воспаленной кожей. Воспалительный процесс нарастает и сопровождается болью, повышением температуры. Фурункул прорывается с излитием гноя и крови.
- Карбункул. Несколько бугорков-инфильтратов сливаются в один с образованием пустулы, это сопровождается повышением температуры и симптомами интоксикации.
 При вскрытии пустулы отходят некротические массы и гной с примесями крови.
При вскрытии пустулы отходят некротические массы и гной с примесями крови. - Гидраденит. Гнойники на коже локализуются в области апокриновых потовых желез. На начальной стадии возникают зудящие узелки, болезненные при надавливании. Стадия созревания сопровождается повышением температуры и интоксикацией.
Стрептодермия объединяет такие болезни, как:
- Стрептококковое импетиго. Гнойники на коже лица, туловища, боковых поверхностей рук и ног имеют вид пузырьков, наполненных прозрачной жидкостью. Вскоре она мутнеет и превращается в гной, затем пустулы присыхают и покрываются корочками.
- Буллезное импетиго. Пузыри шаровидной формы до 2 см в диаметре. Кожа отекает, вероятно развитие лимфаденита, лимфангита и слабости.
- Вульгарная эктима. Крупная и глубоко расположенная фликтена с гнойным или гнойно-геморрагическим содержимым, со временем подсыхает и образует толстую корку.
Лечение гнойников на коже
Терапия пиодермии носит этиологический, патогенетический и симптоматический характер. Могут назначаться антибактериальные и витаминные препараты, применяется иммунотерапия и физиотерапия, местно назначаются дезинфицирующие средства.
Могут назначаться антибактериальные и витаминные препараты, применяется иммунотерапия и физиотерапия, местно назначаются дезинфицирующие средства.
При появлении гнойников на коже нельзя самостоятельно их выдавливать, вскрывать, расчесывать. Это может привести к распространению инфекции и вторичному инфицированию, а также к образованию заметных шрамов на месте высыпаний.
Пройти генетические исследования для определения склонности к дерматологическим заболеваниями можно в медико-генетическом центре «Геномед».
Пустулы: причины, выявление и лечение
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Пустулы или шишки, заполненные гноем, могут возникать из-за акне, аллергической реакции или инфекции. Если они возникают с некоторыми другими симптомами, вам может потребоваться срочная медицинская помощь.
Пустулы — это небольшие выпуклости на коже, содержащие жидкость или гной. Обычно они выглядят как белые бугорки, окруженные красной кожей. Эти бугорки очень похожи на прыщи, но могут вырасти довольно большими.
Пустулы могут появиться на любой части тела, но чаще всего они образуются на спине, груди и лице. Они могут располагаться группами на одном и том же участке тела.
Пустулы могут быть формой акне, обычно вызванной гормональным дисбалансом или гормональными изменениями в организме. Это очень распространенное кожное заболевание, особенно среди подростков и молодых людей.
Вы можете лечить пустулы с помощью лекарств или, в крайних случаях, хирургическим путем, если они становятся неприятными.
Пустулы могут образовываться при воспалении кожи в результате аллергической реакции на пищу, аллергены окружающей среды или укусы ядовитых насекомых.
Однако наиболее частой причиной появления пустул являются угри. Угри развиваются, когда поры вашей кожи забиваются кожным салом и отмершими клетками кожи.
Эта закупорка вызывает выпячивание участков кожи, в результате чего образуется пустула.
Пустулы обычно содержат гной из-за инфицирования поровой полости. Пустулы, вызванные акне, могут стать твердыми и болезненными. Когда это происходит, пустула превращается в кисту. Это состояние известно как кистозные угри.
Пустулы легко определить. Они выглядят как небольшие бугорки на поверхности кожи. Бугорки обычно белые или красные с белым центром. Они могут быть болезненными на ощупь, а кожа вокруг бугорка может быть красной и воспаленной.
На этих участках тела чаще всего образуются пустулы:
- плеч
- грудь
- назад
- Face
- Neck
- Undermss
- Pubic область
- Hairline
. есть бактериальная инфекция. Обратитесь к врачу, если у вас внезапная вспышка пустул.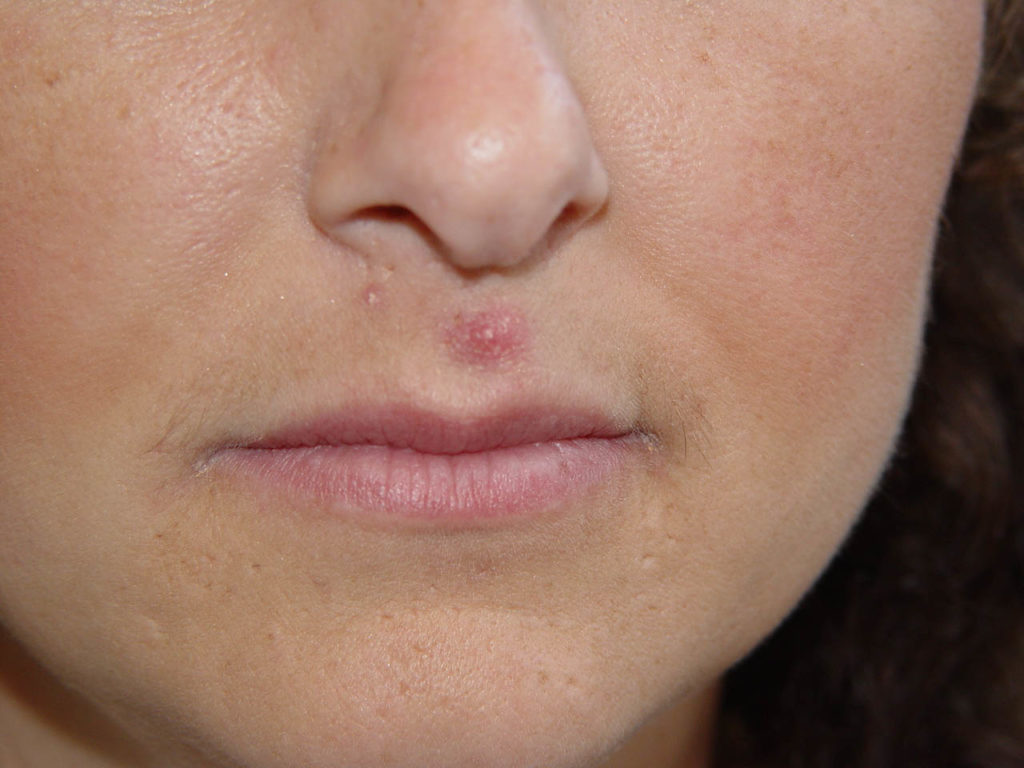
Вам также следует позвонить своему врачу, если пустулы болезненны или из них выделяется жидкость. Это могут быть симптомы серьезной кожной инфекции.
Если наряду с пустулами вы испытываете какие-либо из следующих симптомов, вам следует немедленно обратиться в ближайшее отделение неотложной помощи:
- лихорадка
- теплая кожа в области пустул
- липкая кожа
- тошнота
- рвота
- 4 диарея
- 4
- боль в области, содержащей пустулы
- очень болезненные большие пустулы
Маленькие пустулы могут просто пройти без лечения. Если небольшие пустулы сохраняются, полезно вымыть кожу теплой водой и мягким очищающим средством для лица. Выполняя это два раза в день, вы избавитесь от маслянистых отложений, которые являются основной причиной появления прыщей.
Просто очищайте лицо кончиками пальцев, а не мочалкой. Протирание пустул мочалкой может вызвать дополнительное раздражение кожи.
Вы также можете использовать отпускаемые без рецепта лекарства от прыщей, мыло или кремы для лечения небольших прыщей.
Лучшие средства местного применения для лечения пустул содержат перекись, салициловую кислоту и серу. Тем не менее, эти методы лечения никогда не должны использоваться в области половых органов.
Если у вас аллергия на серу, избегайте использования продуктов, содержащих этот ингредиент.
Узнайте больше о лечении акне.
Безрецептурные препараты помогают лечить пустулы, высушивая верхний слой кожи и поглощая излишки кожного сала. Некоторые продукты сильнодействующие и могут привести к тому, что ваша кожа станет очень сухой и начнет шелушиться. Если у вас чувствительная кожа, ищите продукты, специально предназначенные для вашего типа кожи, чтобы ваше состояние не ухудшилось.
У вас может возникнуть соблазн удалить пустулы, выдавливая их, но ни в коем случае не сдавливайте, не ковыряйте и не щипайте их. Это может привести к повреждению кожи или ухудшению течения инфекции.
Также не следует использовать продукты на масляной основе, такие как лосьоны или вазелин, на участках, пораженных пустулами. Эти продукты могут еще больше заблокировать ваши поры и вызвать рост пустул.
Эти продукты могут еще больше заблокировать ваши поры и вызвать рост пустул.
Если ваши пустулы не проходят с помощью домашних средств и безрецептурных препаратов, поговорите с дерматологом и спросите его о более агрессивных вариантах лечения. Они могут безопасно удалить пустулы или назначить более сильное лекарство.
Лекарства, отпускаемые по рецепту, могут быть очень полезны для устранения прыщей, особенно вызванных бактериальными инфекциями. Некоторые лекарства, которые может назначить ваш врач, включают:
- пероральные антибиотики, такие как доксициклин и амоксициллин
- местные антибиотики, такие как дапсон
- салициловая кислота, отпускаемая по рецепту
В тяжелых случаях для лечения пустул может быть использована процедура, называемая фотодинамической терапией (ФДТ).
Если вас беспокоят пустулы и у вас еще нет дерматолога, вы можете обратиться к врачам в вашем районе с помощью инструмента Healthline FindCare.
ФДТ — это процедура, сочетающая в себе свет и специальный раствор, активируемый светом, который направлен на борьбу с акне и уничтожает его. Помимо устранения гнойничков и других сопутствующих заболеваний кожи, вызванных акне, ФДТ также может уменьшить старые шрамы от угревой сыпи и сделать кожу более гладкой.
Помимо устранения гнойничков и других сопутствующих заболеваний кожи, вызванных акне, ФДТ также может уменьшить старые шрамы от угревой сыпи и сделать кожу более гладкой.
Поговорите со своим дерматологом, чтобы узнать, подходит ли фотодинамическая терапия для лечения вашего состояния.
Пустулы – симптомы, причины, лечение
Было ли это полезно?58
Что такое пустулы?
Пустулы представляют собой небольшие, заполненные гноем язвы, расположенные на поверхности кожи. Чаще всего они наблюдаются при акне, хотя могут быть признаком любой кожной инфекции. Пустулы появляются на коже в виде небольших приподнятых покрасневших участков, обычно с беловатым центром. Они могут быть или не быть болезненными или нежными на ощупь. Пустулы чаще всего возникают на лице, груди и плечах, а также в местах повышенной потливости.
Гной возникает в результате распада воспалительных клеток, вырабатываемых организмом для борьбы с инфекцией. Как правило, гной образуется в ходе бактериальной инфекции. Хотя нейтрофилы (тип клеток иммунной системы) первоначально поглощают и убивают бактерии, в конечном итоге они сами разрушаются и становятся основным компонентом гноя. Все виды бактерий, вызывающих заболевания, способны вызывать инфекции, приводящие к образованию гноя.
В некоторых случаях другие состояния, кроме бактериальных инфекций, могут вызывать кожные прыщи или шишки, которые выглядят как пустулы. К ним относятся ветряная оспа, дрожжевые инфекции и герпесвирусные инфекции, такие как герпес или генитальный герпес.
Образование пустул может быть симптомом бактериальной инфекции, которая может быть серьезным заболеванием. Немедленно обратитесь за медицинской помощью , если у вас постоянные или рецидивирующие пустулы или которые вызывают у вас беспокойство.
Какие другие симптомы могут возникнуть при пустулах?
Пустулы могут быть вызваны бактериальными инфекциями и могут сопровождаться другими симптомами, которые варьируются в зависимости от основного заболевания, расстройства или состояния.
Другие симптомы, которые могут возникать вместе с пустулами
Пустулы могут сопровождаться симптомами, локализованными на коже или связанными с другими системами организма, включая:
Боли в теле
Усталость
Лихорадка и озноб
Лихорадка, не связанная с симптомами гриппа
Локальная боль
Локальное покраснение, повышение температуры тела или припухлость
Симптомы, которые могут указывать на серьезное заболевание
В некоторых случаях пустулы могут сопровождаться другими симптомами, которые могут указывать на серьезное состояние, требующее немедленной оценки в условиях неотложной помощи. Немедленно обратитесь за медицинской помощью (позвоните по номеру 911) , если у вас или у кого-то из ваших близких образовались пустулы наряду с другими серьезными симптомами, включая:
Обморок или изменение уровня сознания или вялость
Усталость
Головная боль
Высокая температура (выше 101 градуса по Фаренгейту)
Респираторные или дыхательные проблемы, такие как одышка, затрудненное дыхание, затрудненное дыхание, свистящее дыхание, отсутствие дыхания или удушье
Сильная боль
Сильный отек
Что вызывает пустулы?
Пустулы образуются в результате скопления гноя на поверхности кожи. Хотя образование гноя обычно указывает на бактериальную инфекцию, пустулы чаще всего наблюдаются при акне, вызванном закупоркой пор кожи и последующим накоплением жира и бактерий.
Хотя образование гноя обычно указывает на бактериальную инфекцию, пустулы чаще всего наблюдаются при акне, вызванном закупоркой пор кожи и последующим накоплением жира и бактерий.
Распространенные причины пустул
Пустулы могут быть вызваны инфекциями или другими распространенными состояниями, включая:
Акне
Кипятильники
Кандидоз (молочница)
Ветряная оспа
Герпес
Фолликулит (воспаление и инфекция волосяных фолликулов)
Ящур (легкая контагиозная вирусная болезнь, обычно наблюдаемая у детей, обычно поражающая кожу рук и ног и оболочки во рту)
Импетиго (контагиозная бактериальная кожная сыпь, чаще всего встречающаяся у детей)
Пустулезный псориаз (хроническое заболевание кожи, характеризующееся высыпаниями пустул и участками шелушения, зудящей кожи)
Каковы потенциальные осложнения пустул?
Пустулы, как правило, являются безвредным симптомом, который не вызывает долговременных осложнений. Однако в некоторых случаях образование пустул может сопровождать серьезную бактериальную инфекцию, которая может распространиться на другие органы через кровоток. К осложнениям таких бактериальных инфекций относятся:
Однако в некоторых случаях образование пустул может сопровождать серьезную бактериальную инфекцию, которая может распространиться на другие органы через кровоток. К осложнениям таких бактериальных инфекций относятся:
Абсцессы
Энцефалит (воспаление и отек головного мозга вследствие вирусной инфекции или других причин)
Эндокардит (воспаление внутренней оболочки сердца и сердечных клапанов)
Менингит (инфекция или воспаление мешочка вокруг головного и спинного мозга)
Остеомиелит (костная инфекция)
Постоянные рубцы
Пневмония, дыхательная недостаточность или коллапс легкого
Сепсис (опасная для жизни бактериальная инфекция крови)
Сильный отек
Распространение инфекции
Повреждение или разрушение тканей
58
Кожа, волосы и ногти
Об авторе
Редакция Healthgrades
Редакция Healthgrades — это опытная команда штатных редакторов, писателей и производителей контента. Наша команда имеет богатый опыт работы в сфере журналистики, теле- и видеопроизводства, а также в сфере здравоохранения. Мы стремимся предоставить нашей аудитории полезный контент и инструменты, чтобы помочь им принять наилучшее решение, когда дело доходит до выбора медицинского работника.
Наша команда имеет богатый опыт работы в сфере журналистики, теле- и видеопроизводства, а также в сфере здравоохранения. Мы стремимся предоставить нашей аудитории полезный контент и инструменты, чтобы помочь им принять наилучшее решение, когда дело доходит до выбора медицинского работника.
Последнее обновление: 2 января 2021 г.
Медицинский обозреватель: Уильям С. Ллойд III, доктор медицины, FACS
Дата последнего пересмотра: 2 января 2021 г.
Просмотреть все статьи о коже, волосах и ногтях
ЭТОТ ИНСТРУМЕНТ НЕ ПРЕДОСТАВЛЯЕТ МЕДИЦИНСКИЕ КОНСУЛЬТАЦИИ. Он предназначен только для информационных целей. Это не замена профессиональной медицинской консультации, диагностики или лечения. Никогда не игнорируйте профессиональные медицинские советы при обращении за лечением из-за чего-то, что вы прочитали на сайте.
