Какие бывают виды сыпи с зудом. Каковы основные причины появления зудящей сыпи. Как проявляется сыпь с зудом. Какие методы лечения зудящей сыпи существуют.
Что такое сыпь с зудом
Сыпь с зудом — это высыпания на коже, сопровождающиеся ощущением зуда. Зудящая сыпь может проявляться в виде различных элементов — пятен, папул, волдырей и др. Основные симптомы включают:
- Покраснение кожи
- Появление высыпаний различного характера
- Зуд и желание почесать пораженные участки
- Сухость и шелушение кожи
В большинстве случаев сыпь с зудом не представляет серьезной опасности, но может вызывать значительный дискомфорт. При длительном течении или сильном зуде необходимо обратиться к врачу для диагностики и лечения.
Основные виды зудящей сыпи
Выделяют следующие основные виды сыпи, сопровождающейся зудом:
Аллергическая сыпь
Возникает как реакция иммунной системы на различные аллергены — пищевые продукты, лекарства, укусы насекомых и др. Проявляется в виде покраснения, отека кожи, появления волдырей.

Атопический дерматит
Хроническое воспалительное заболевание кожи, характеризующееся сухостью, покраснением и сильным зудом. Чаще встречается у детей.
Крапивница
Аллергическая реакция, при которой на коже появляются зудящие волдыри красного цвета. Может быть острой или хронической.
Экзема
Группа воспалительных заболеваний кожи с образованием красных зудящих пятен, часто сопровождающихся шелушением и образованием корочек.
Причины появления зудящей сыпи
Зудящая сыпь может возникать по различным причинам:
- Аллергические реакции на пищевые продукты, лекарства, укусы насекомых
- Кожные заболевания (атопический дерматит, псориаз, экзема и др.)
- Инфекционные заболевания (ветрянка, корь, краснуха)
- Паразитарные инвазии (чесотка, вшивость)
- Заболевания внутренних органов (болезни печени, почек)
- Гормональные нарушения
- Стрессовые состояния
- Неблагоприятные факторы окружающей среды (сухой воздух, перегрев)
Как диагностировать причину зудящей сыпи
Для определения причины появления зудящей сыпи врач проводит следующие диагностические мероприятия:

- Сбор анамнеза и жалоб пациента
- Осмотр кожных покровов
- Лабораторные исследования крови
- Аллергологические пробы
- Биопсия кожи при необходимости
На основании результатов обследования врач устанавливает диагноз и назначает соответствующее лечение.
Методы лечения сыпи с зудом
Лечение зудящей сыпи направлено на устранение причины и облегчение симптомов. Основные методы включают:
Медикаментозная терапия
- Антигистаминные препараты для уменьшения зуда и аллергических проявлений
- Местные и системные глюкокортикостероиды при воспалительных процессах
- Антибактериальные и противогрибковые средства при инфекционных причинах
Наружное лечение
- Применение увлажняющих и противозудных кремов, мазей
- Холодные компрессы для уменьшения зуда
- УФ-терапия при некоторых кожных заболеваниях
Немедикаментозные методы
- Соблюдение гипоаллергенной диеты
- Исключение контакта с аллергенами и раздражителями
- Коррекция образа жизни, устранение стресса
- Поддержание оптимального микроклимата в помещении
Профилактика появления зудящей сыпи
Для предупреждения возникновения сыпи с зудом рекомендуется:
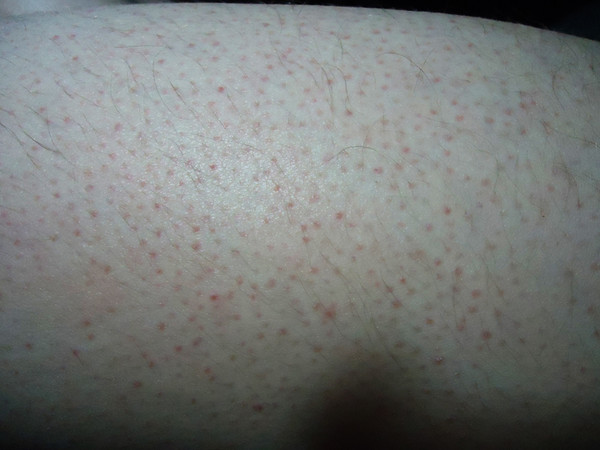
- Избегать контакта с аллергенами и раздражающими веществами
- Соблюдать правила личной гигиены
- Использовать мягкие моющие средства
- Носить одежду из натуральных тканей
- Поддерживать оптимальную влажность воздуха в помещении
- Вести здоровый образ жизни, избегать стрессов
- Своевременно лечить хронические заболевания
Когда необходимо обратиться к врачу
Консультация специалиста требуется в следующих случаях:
- Сыпь сохраняется более 2 недель, несмотря на лечение
- Зуд очень интенсивный, нарушает сон и повседневную активность
- Появились признаки инфицирования кожи — гнойные выделения, повышение температуры
- Сыпь сопровождается общими симптомами — слабостью, лихорадкой
- Высыпания быстро распространяются по телу
Своевременное обращение к дерматологу позволит установить причину и назначить эффективное лечение зудящей сыпи.
Часто задаваемые вопросы о сыпи с зудом
Как облегчить зуд при сыпи в домашних условиях?
Для уменьшения зуда можно использовать следующие средства:
- Холодные компрессы
- Противозудные лосьоны и кремы
- Антигистаминные препараты
- Прохладный душ
- Увлажнение кожи
Какие продукты могут вызывать аллергическую сыпь?
Наиболее частые пищевые аллергены включают:
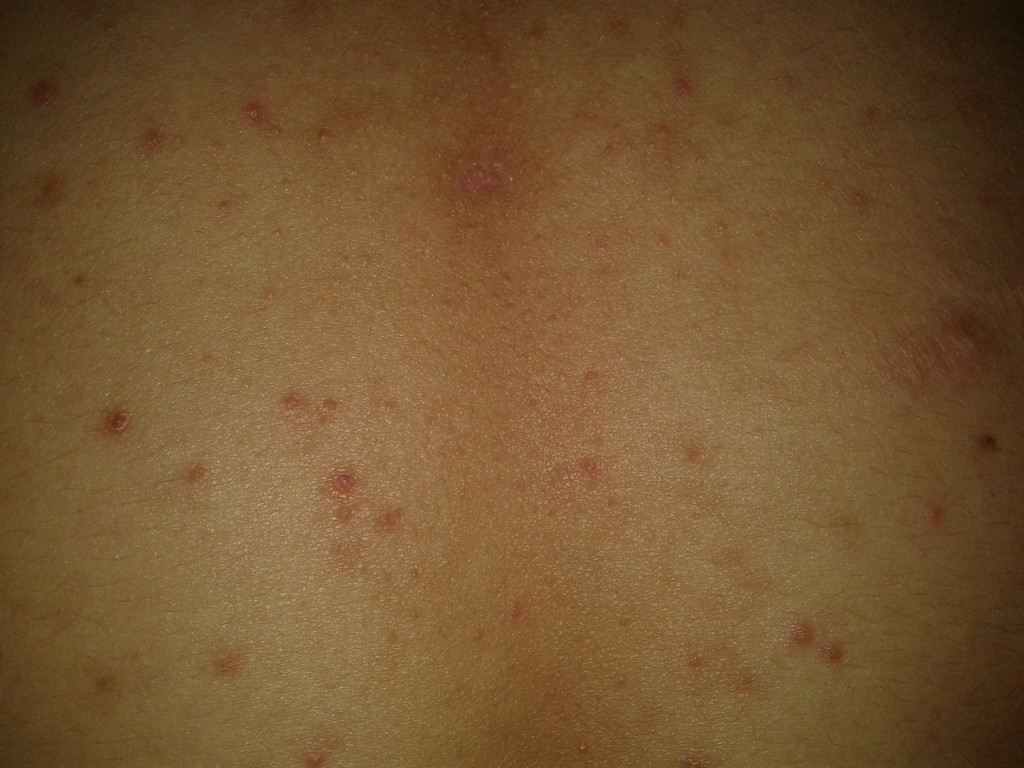
- Молоко и молочные продукты
- Яйца
- Орехи
- Рыбу и морепродукты
- Цитрусовые
- Шоколад
Можно ли заразиться сыпью с зудом от другого человека?
Большинство видов зудящей сыпи не являются заразными. Исключение составляют некоторые инфекционные заболевания (чесотка, ветрянка) и паразитарные инвазии.
Как долго обычно держится зудящая сыпь?
Длительность сохранения сыпи зависит от причины. Острые аллергические реакции могут проходить за несколько дней, хронические заболевания кожи требуют длительного лечения.
Влияет ли стресс на появление зудящей сыпи?
Да, стресс может провоцировать обострение некоторых кожных заболеваний, сопровождающихся зудом, например, атопического дерматита или псориаза.
Корь — острое инфекционное заболевание
КОРЬ — острое высококонтагиозное заболевание, проявляющееся синдромом интоксикации, катаральным синдромом и специфической экзантемой. Несмотря на низкий уровень заболеваемости корью в нашей стране (0-2 случаев в год), нельзя забывать, что при нарушении плана проведения вакцинации заболеваемость корью может резко возрасти.
Корь вызывается парамиксовирусом, представленным одним серотипом. Инкубационный период составляет 9-12 (до 17) дней, а при пассивной иммунизации и у вакцинированных – до 21 дня. Больной является источником инфекции с последних двух дней инкубации и до 4 дня с момента появления сыпи и наиболее заразен в продромальном периоде. При наличии пневмонии заразность больных может увеличиваться до 10 дней от момента появления сыпи.
Продромальный (катаральный) период при кори продолжается 2-4 дня. Для клинической картины кори в этом периоде характерно острое начало заболевания, выраженная интоксикация и лихорадка, коньюнктивит, проявления катарального синдрома. Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.
Необходимо обратить внимание на тщательный осмотр слизистой оболочки щек для постановки диагноза кори до появления сыпи по наличию энантемы и пятен Бельского-Филатого-Коплика. Классическим считается наличие пятен Бельского-Филатова-Коплика на уровне малых коренных зубов. Однако в продромальном периоде они часто обнаруживаются в виде обильных мелких (1-2 мм) элементов сыпи белого цвета (обычно сравнивают с манной крупой) на всей слизистой щек, десен, губах. Они не снимаются шпателем. После их исчезновения в периоде высыпаний (погибший эпителий отторгается) остается неблестящая, с мелкими поверхностными эрозиями, слизистая.
Пятна Бельского-Филатова-Коплика.
Период разгара заболевания (период высыпаний) характеризуется наличием второй волны лихорадки с интоксикацией, часто развивается анорексия, сохраняется катаральный синдром (конъюктивит даже может усилиться), к которым присоединятся специфическая коревая экзантема. Катаральный синдром исчезает к 7-9 дню болезни.
Сыпь при кори не зудит, мелко- и крупнопятнистопапулезная, сливная, на неизмененном фоне кожных покровов.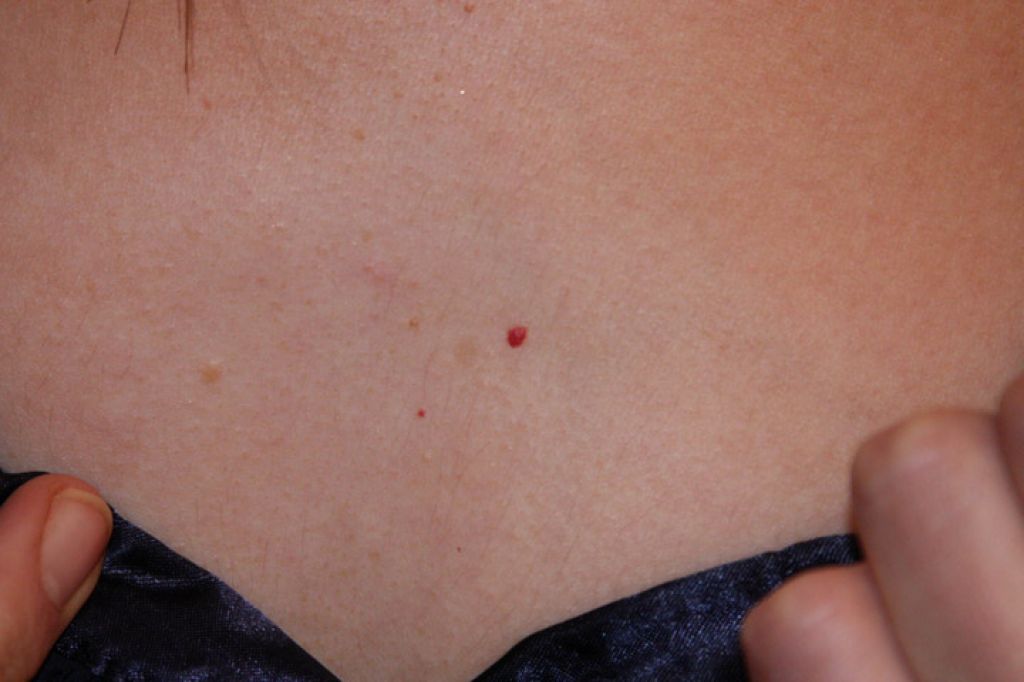 В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й — на туловище и плечах, на 3-й — на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
В тяжелых случаях или при сопутствующем нарушении первичного гемостаза (тромбоцитопения, тромбоцитопатия, некоторые варианты дисплазии соединительной ткани и др.) экзантема может носить геморрагический характер. Патогномоничным для кори является этапность высыпаний: на 1-й день сыпь появляется на лице и шее, на 2-й — на туловище и плечах, на 3-й — на предплечьях и ногах. Угасание сыпи происходит в той же последовательности, причем, когда высыпания появляются на ногах, на лице они начинают угасать. После сыпи остается пигментация (на 7-10 дней) и отрубевидное или мелкопластинчатое шелушение.
К легким атипичным формам кори относятся абортивная, митигированная, стертая и субклиническая. Эти варианты инфекции развиваются у пациентов, которые имеют какой-то специфичный иммунитет.
Абортивная корь («abortus» — обрыв, прерывание) начинается и протекает как типичная корь до 1-2 дня высыпаний. А потом внезапно болезнь обрывается: нормализуется t0, исчезает интоксикация, сыпь больше не появляется. На пораженных участках кожи экзантема проходит все стадии развития, как при типичной кори (пигментация, мелкое шелушение).
На пораженных участках кожи экзантема проходит все стадии развития, как при типичной кори (пигментация, мелкое шелушение).
Митигированная корь («mitis» — легкий) напоминает по течению краснуху: короткий продромальный период, слабо выраженный синдром интоксикации и катаральный синдром, субфебрильная температура, нет этапности высыпаний и пятен Бельского-Филатого-Коплика, сыпь обычно необильная, носит розеолезный и мелкопятнистый характер, может нарушаться последовательность высыпаний. После сыпи пигментация не выражена и исчезает за 2-3 дня.
Стертая форма кори напоминает легкую, 3-4-х дневную ОРИ. Сыпь при ней отсутствует. Субклиническая форма диагностируется только лабораторно. Заподозрить атипичное течение кори можно только с учетом эпидемиологических данных.
К атипичным вариантам с агравированным (утяжеленным) течением относятся гипертоксическая и геморрагическая формы. Для первой характерно развитие на фоне тяжелой кори нейротоксикоза с соответствующей симптоматикой (неглубокие и кратковременные нарушения сознания, признаки внутричерепной гипертензии со рвотой и возможными генерализованными судорогами, явления менингизма при исследовании ликвора и т. д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
д.). Геморрагическая форма кори, в отличие от тяжелой кори с элементами геморрагической сыпи, характеризуется выраженным ССВО, развитием ДВС-синдрома и синдрома полиорганной недостаточности (СПОН), что может привести больного к летальному исходу.
Особые случаи течения кори.
Вакцин-ассоциированная корь обычно протекает как митигированная или легкая типичная корь. Инкубационный период сокращается до 6-10 дней.
Введение глюкортикоидов коревым больным (например, с аутоиммунными или аллергическими заболеваниями) приводит к облегчению течения кори: меньше температура, интоксикация, катаральные симптомы, сыпь слабо выражена. Однако в этом случае повышается вероятность развития бактериальных осложнений.
Корь у больных со СПИД-ом протекает тяжело, но без сыпи. Эти больные умирают обычно от первичных коревых гигантоклеточных пневмоний.
Корь у взрослых протекает типично, но обычно тяжело, с выраженным катаральным синдромом и синдромом интоксикации. Бактериальные осложнения развиваются реже, чем у детей, а менингоэнцефалит — чаще.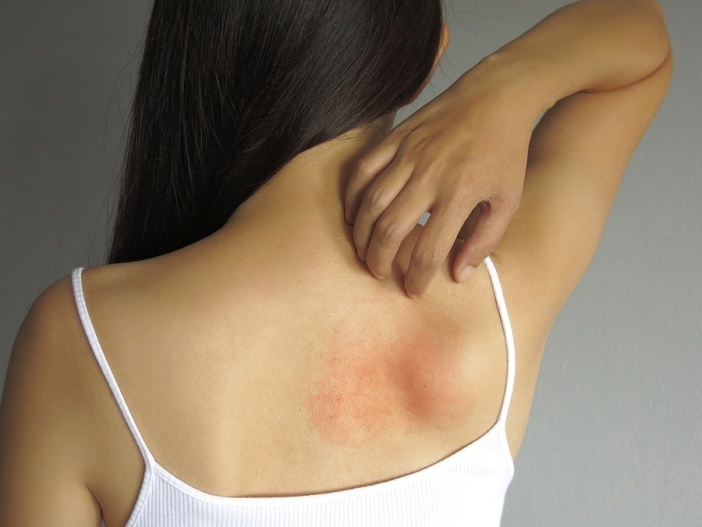
Осложнения кори можно разделить на первичные (связанные с действием самого вируса или с реакцией иммунной системы человека на вирус кори) и вторичные (связанные с суперинфицированием).
К первичным осложнениям относятся гигантоклеточная коревая пневмония, ложный круп, энцефалит.
Вторичные осложнения кори чаще всего представлены в виде бактериальных отитов, синуситов, трахеобронхитов, пневмоний, энтеритов и энтероколитов, стоматитов.
Корь не требует специфической терапии. В выхаживании коревых больных требуется тщательный уход, гигиеническое содержание больного (полоскание рта после еды, промывание глаз водой или физиологическим раствором и т.д.), полноценная диета.
При наличии бактериальных осложнений и при кори у детей до года показано применение антибиотиков, симптоматической и патогенетической целенаправленной терапии. Нет оснований для применения (и не доказана их эффективность) аскорбиновой кислоты, Н1-блокаторов, глазных капель с антимикробными препаратами.
Больных корью изолируют в течение 4 дней, а при развитии пневмонии — до 10-го дня с момента появления сыпи. Основным средством профилактики кори является вакцинация, которая проводится в 1 год и ревакцинация – в 6 лет. Предупредить развитие кори у контактных (или ослабить ее течение) можно введением нормального человеческого иммуноглобулина (0,15-0,2 мл/кг) в периоде инкубации. Кроме того, если точно известно время инфицирования, то введение коревой вакцины в первые 72 часа от момента заражения также способно предотвратить заболевание у непривитых или у людей с доказанным отсутствием противокоревых антител.
Статья Сифилис — Череповецкий Кожно-Венерологический Диспансер
Статистика роста заболеваемостью сифилисом в Череповце
Сифилис – инфекционное заболевание человека, вызываемое бледной трепонемой (Treponema pallidum). Заболевание передаётся преимущественно половым путём, при этом у больного должны быть высыпания на коже и слизистых, при отсутствии высыпаний риск заражения от больного сифилисом крайне мал. Крайне редко бытовым путём, при тесных контактах, не соблюдении правил личной гигиены. Вертикальным путём — внутриутробно от больной матери плоду, так как возбудитель сифилиса проникает через плаценту и поражает плод, что заканчивается либо гибелью, либо развитием у ребёнка врожденного сифилиса. Заболевание характеризуется хроническим волнообразным течением с периодами обострений и длительными скрытыми периодами.
Крайне редко бытовым путём, при тесных контактах, не соблюдении правил личной гигиены. Вертикальным путём — внутриутробно от больной матери плоду, так как возбудитель сифилиса проникает через плаценту и поражает плод, что заканчивается либо гибелью, либо развитием у ребёнка врожденного сифилиса. Заболевание характеризуется хроническим волнообразным течением с периодами обострений и длительными скрытыми периодами.
Существуют три теории (гипотезы) возникновения сифилиса. Согласно одной точке зрения, сифилис был привезён в Европу моряками Х.Колумба после открытия Америки. Заражение моряков якобы произошло от местных жителей, а последние, занимаясь скотоложством, заразились им от лам (спирохетоз у этих животных известен и доказан давно). Сторонники этой теории, названные американистами, указывают на то обстоятельство, что после возвращения экспедиции в 1493 году в портовых городах Испании стали регистрироваться случаи заболевания. Много испанцев служило наёмниками у французского короля Карла VIII, из-за «страшной болезни», поразившей войско была снята осада Неаполя, а солдаты распущены. Инфекция быстро распространилась по Европе, вызывая эпидемию сифилиса. Согласно второй теории на территории Европы, Азии, в районах Ближнего Востока, сифилис существовал с доисторических времён. Авиценна в своих трудах описывает поражения, напоминающие твёрдый шанкр, широкие кондиломы, папулёзные сифилиды, а так же поражения кожи и мышц, характерные для третичного сифилиса. В китайских манускриптах, относящихся к 4535г. до нашей эры даётся описание шанкра, детского сифилиса, лечения ртутным порошком. Сифилис был описан в книге по японской медицине в 808 г. до нашей эры. При археологических раскопках в Забайкалье были обнаружены кости, поражённые сифилисом, принадлежащие человеку, жившему в середине II го тысячелетия, до нашей эры. Существует ещё теория возникновения сифилиса в Африке у первобытных людей. Сторонники теорий спорят, но скорее всего, пока существует человек, существуют венерические заболевания, самым древним и опасным из которых является сифилис.
Инфекция быстро распространилась по Европе, вызывая эпидемию сифилиса. Согласно второй теории на территории Европы, Азии, в районах Ближнего Востока, сифилис существовал с доисторических времён. Авиценна в своих трудах описывает поражения, напоминающие твёрдый шанкр, широкие кондиломы, папулёзные сифилиды, а так же поражения кожи и мышц, характерные для третичного сифилиса. В китайских манускриптах, относящихся к 4535г. до нашей эры даётся описание шанкра, детского сифилиса, лечения ртутным порошком. Сифилис был описан в книге по японской медицине в 808 г. до нашей эры. При археологических раскопках в Забайкалье были обнаружены кости, поражённые сифилисом, принадлежащие человеку, жившему в середине II го тысячелетия, до нашей эры. Существует ещё теория возникновения сифилиса в Африке у первобытных людей. Сторонники теорий спорят, но скорее всего, пока существует человек, существуют венерические заболевания, самым древним и опасным из которых является сифилис.
Много учёных изучало это заболевание, большой вклад при разработке периодизации и стадийности сифилиса принадлежит F. Ricord, который хорошо изучил сифилис и гонорею, но был осуждён всеми врачами, за методы, которые он использовал. С 1831года по 1838 год, используя отделяемое от 2626 венерических больных, заразил 700 человек сифилисом и 667 – гонореей. Сам возбудитель — бледная трепонема (Treponema pallidum) был описан в 1905 году (F.Schaudin и E.Hoffman.) В 1906 году A.Wasserman открыл серологическую реакцию для диагностики сифилиса, которая так и называется реакция Вассермана, с некоторыми усовершенствованиями она просуществовала 100 лет, в 2006 году была официально упразднена, в связи с переходом на более чувствительные и специфичные реакции. В лечении сифилиса прорыв был осуществлён в 1943 году, в связи с применением пенициллина, открытого Fleming в 1929г.
Ricord, который хорошо изучил сифилис и гонорею, но был осуждён всеми врачами, за методы, которые он использовал. С 1831года по 1838 год, используя отделяемое от 2626 венерических больных, заразил 700 человек сифилисом и 667 – гонореей. Сам возбудитель — бледная трепонема (Treponema pallidum) был описан в 1905 году (F.Schaudin и E.Hoffman.) В 1906 году A.Wasserman открыл серологическую реакцию для диагностики сифилиса, которая так и называется реакция Вассермана, с некоторыми усовершенствованиями она просуществовала 100 лет, в 2006 году была официально упразднена, в связи с переходом на более чувствительные и специфичные реакции. В лечении сифилиса прорыв был осуществлён в 1943 году, в связи с применением пенициллина, открытого Fleming в 1929г.
Первичный сифилис.
Инкубационный период сифилиса длится от 9 до 90 дней, чаще всего 21 день, через этот период ,после контакта с больным сифилисом, в месте проникновения бледной трепонемы появляется папула, которая быстро изъязвляется и превращается в эрозию или язву – «твёрдый шанкр», с очень характерными признаками, а именно, она безболезненная, плотная в основании, с чёткой границей, диаметром от 3 до 15мм. Любые высыпания в области половых органов очень болезненны, поэтому безболезненная язвочка должна серьёзно насторожить, в отношении сифилиса. Через две недели после появления язвы, увеличиваются лимфатические узлы, при расположении на половых органах, это паховые лимфатические узлы. При сифилисе увеличенный узел может достигать размера сливы, при этом он плотный и безболезненный. Если присоединяется вторичная инфекция, то эрозия и увеличенный лимфатический узел могут быть болезненны, и воспалены, что не типично для сифилиса. Наиболее частые локализации первичного шанкра – коронарная борозда или спинка пениса, вульва, малые половые губы, влагалище, реже область мошонки, шейка матки, прямая кишка, язык и губы. Поскольку первичная сифилома(твёрдый шанкр) безболезненна, то может пройти незамеченной, или же на неё не обращают внимания, не связывая с таким серьёзным заболеванием. Происходит спонтанное заживление язвы в течение 2-4недель, без образования рубца, как раз в это время может у части больных развиться полиаденит (увеличение многих лимфатических узлов).
Любые высыпания в области половых органов очень болезненны, поэтому безболезненная язвочка должна серьёзно насторожить, в отношении сифилиса. Через две недели после появления язвы, увеличиваются лимфатические узлы, при расположении на половых органах, это паховые лимфатические узлы. При сифилисе увеличенный узел может достигать размера сливы, при этом он плотный и безболезненный. Если присоединяется вторичная инфекция, то эрозия и увеличенный лимфатический узел могут быть болезненны, и воспалены, что не типично для сифилиса. Наиболее частые локализации первичного шанкра – коронарная борозда или спинка пениса, вульва, малые половые губы, влагалище, реже область мошонки, шейка матки, прямая кишка, язык и губы. Поскольку первичная сифилома(твёрдый шанкр) безболезненна, то может пройти незамеченной, или же на неё не обращают внимания, не связывая с таким серьёзным заболеванием. Происходит спонтанное заживление язвы в течение 2-4недель, без образования рубца, как раз в это время может у части больных развиться полиаденит (увеличение многих лимфатических узлов).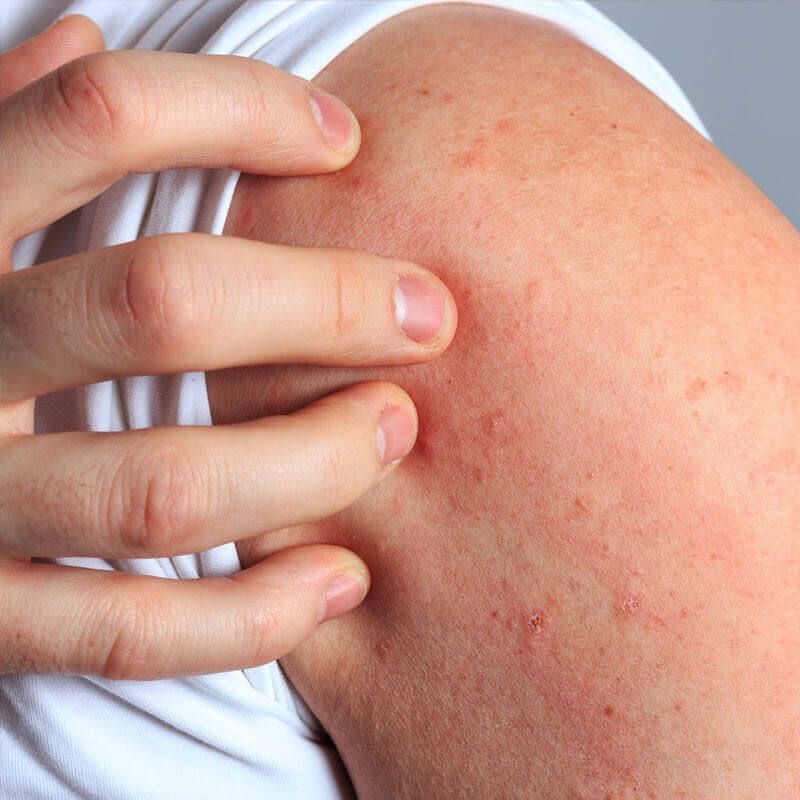
Важно: В первичном периоде сифилиса выделяют два этапа, это серонегативный (когда при исследовании крови на сифилис, реакции дают отрицательный результат). Такое возможно, когда шанкр только появился, такой больной заразен, так как на поверхности язвы содержится большое количество трепонем. Через 5 -7 дней после появления шанкра, серологические реакции постепенно нарастают, диагноз можно подтвердить лабораторно.
Вторичный сифилис.
На 5-7 неделе после заражения, к этому времени, как правило, шанкр уже заживает, после небольшого продромального периода, при котором наблюдаются следующие симптомы: повышение температуры, головная боль, увеличение лимфатических узлов, утомляемость, появляются высыпания на коже. С момента появления высыпаний начинается вторичный период сифилиса. Чаще сыпь в виде розеолы(пятна) и папулы(бугорок) появляется на туловище, на боковых поверхностях, иногда может распространяться по всему телу, на ладони и подошвы. Сыпь не беспокоит, отсутствует зуд кожи. На участках тела с повышенной влажностью (в паховой и перианальной области) могут образовываться плоские высыпания с беловатой поверхностью и мокнутением – широкие кондиломы. Эти высыпания содержат большое количество возбудителя и очень заразны. Любой физический контакт с высыпаниями у больного сифилисом, сексуальный и несексуальный, может привести к заражению сифилисом. Надо отметить, что бледная трепонема (Treponema pallidum), способна проникнуть в организм человека, только если имеются микроповреждения кожи и слизистой, поэтому не все люди могут заразиться после контакта с больным человеком. Сыпь при вторичном сифилисе обычно проходит без лечения через 2-4 недели, наступает период ремиссии, когда кожа и слизистые чистые, спустя несколько недель сыпь может появиться повторно (рецидив сыпи), начинается вторичный рецидивный сифилис, при котором сыпь скудная и бледная. При вторичном сифилисе может наблюдаться выпадение волос (очагами или диффузно по всей голове).
Сыпь не беспокоит, отсутствует зуд кожи. На участках тела с повышенной влажностью (в паховой и перианальной области) могут образовываться плоские высыпания с беловатой поверхностью и мокнутением – широкие кондиломы. Эти высыпания содержат большое количество возбудителя и очень заразны. Любой физический контакт с высыпаниями у больного сифилисом, сексуальный и несексуальный, может привести к заражению сифилисом. Надо отметить, что бледная трепонема (Treponema pallidum), способна проникнуть в организм человека, только если имеются микроповреждения кожи и слизистой, поэтому не все люди могут заразиться после контакта с больным человеком. Сыпь при вторичном сифилисе обычно проходит без лечения через 2-4 недели, наступает период ремиссии, когда кожа и слизистые чистые, спустя несколько недель сыпь может появиться повторно (рецидив сыпи), начинается вторичный рецидивный сифилис, при котором сыпь скудная и бледная. При вторичном сифилисе может наблюдаться выпадение волос (очагами или диффузно по всей голове). При особо аггресивном течении заболевания, возможно поражение внутренних органов и нервной системы, психические расстройства. У многих заболевших на современном этапе, если пациент не заметил шанкр и пропустил начало заболевания, у него не было вторичных высыпаний (что тоже часто бывает), он не получал специфическое лечение – сифилис переходит в скрытую стадию. Пациентов ничего не беспокоит, в таком состоянии они могут находиться пожизненно, чувствовать себя абсолютно здоровыми, и только анализ крови может показать наличие заболевания.
При особо аггресивном течении заболевания, возможно поражение внутренних органов и нервной системы, психические расстройства. У многих заболевших на современном этапе, если пациент не заметил шанкр и пропустил начало заболевания, у него не было вторичных высыпаний (что тоже часто бывает), он не получал специфическое лечение – сифилис переходит в скрытую стадию. Пациентов ничего не беспокоит, в таком состоянии они могут находиться пожизненно, чувствовать себя абсолютно здоровыми, и только анализ крови может показать наличие заболевания.
При отсутствии лечения, после многих лет скрытого течения, может развиться нейросифилис, кардиосифилис. Нейросифилис может протекать бессимптомно, а может проявляться в форме менинговаскулярного сифилиса, спинной сухотки или прогрессирующего паралича. Кардиосифилис — в виде мезаортита, который нередко протекает бессимптомно и может осложняться стенозом устьев коронарных артерий, недостаточностью аортального клапана, аневризмой аорты.
Важно: при обследовании на сифилис существуют трепонемные и нетрепонемные тесты. Самые распространённые «трепонемные» тесты (ИФА и РПГА), которые ставятся всем пациентам неврологических, кардиологических, гинекологических,офтальмологических стационаров. Самым распространённым « нетрепонемным» тестом является микрореакция (с кардиолипиновым антигеном). Любые из этих тестов могут давать ложноположительный результат на сифилис. На базе кожно-венерологического диспансера проводятся дополнительные исследования, так называемый «золотой стандарт» при исследовании на сифилис, это реакция иммунофлюоресценции и РПАЧ-тест (ТР – РА), одни из самых специфичных исследований на сифилис.
Самые распространённые «трепонемные» тесты (ИФА и РПГА), которые ставятся всем пациентам неврологических, кардиологических, гинекологических,офтальмологических стационаров. Самым распространённым « нетрепонемным» тестом является микрореакция (с кардиолипиновым антигеном). Любые из этих тестов могут давать ложноположительный результат на сифилис. На базе кожно-венерологического диспансера проводятся дополнительные исследования, так называемый «золотой стандарт» при исследовании на сифилис, это реакция иммунофлюоресценции и РПАЧ-тест (ТР – РА), одни из самых специфичных исследований на сифилис.
Зуд: симптомы, причины и лечение
Что такое кожный зуд (зуд)?
Зуд — это медицинский термин, обозначающий кожный зуд. Обычно кожный зуд не представляет серьезной опасности, но он может причинять вам дискомфорт. Иногда кожный зуд вызван серьезным заболеванием. Тем не менее, в большинстве случаев зуд кожи можно лечить дома с помощью лосьонов, увлажняющих средств и безрецептурных лекарств.
Симптомы кожного зуда
Помимо ощущения зуда, симптомы могут включать:
- Покраснение
- Бугорки, пятна или волдыри
- Сухая, потрескавшаяся кожа
- Кожистая или чешуйчатая кожа
Сухая, раздраженная кожа более подвержена заражению. Зараженная кожа красная, теплая и опухшая. Может выделяться жидкость. Вам могут понадобиться антибиотики, чтобы избавиться от этого вида инфекции. Сильный зуд или боль, особенно у пожилых людей, иногда вызваны серьезной медицинской проблемой. Позвоните своему врачу, если вы пожилой человек, у вас сильный зуд или боль, которые не имеют очевидной причины и не проходят в течение 2 недель.
Что вызывает кожный зуд?
Это может быть вызвано многими факторами, включая:
- Сухость кожи
- Кожное заболевание
- Беременность
- Некоторые лекарства
- Аллергии
- Диабет
- ВИЧ/СПИД
- Старение
- Рак (это редкость)
- Болезнь желчного пузыря
- Болезнь печени
Во многих случаях кожный зуд возникает только тогда, когда кожа сухая. Эта картина очень распространена зимой и в сухом климате.
Эта картина очень распространена зимой и в сухом климате.
Как диагностируется кожный зуд?
Ваш врач проведет визуальный осмотр области, которая чешется. Они также зададут вам вопросы о вашей истории болезни. Если ваш врач считает, что это может быть вызвано более серьезной проблемой, вам, возможно, придется пройти дополнительные тесты. Тесты связаны с состоянием, которое тестирует ваш врач.
Можно ли предотвратить кожный зуд?
Если вы знаете, что вызывает кожный зуд, возможно, вы сможете его предотвратить. Например, если это вызвано аллергией, вам нужно будет регулярно принимать лекарства от аллергии. Возможно, вам придется избегать прогулок на свежем воздухе или других вещей, которые вызывают аллергию. Если это связано с диабетом, это может указывать на то, что вы не контролируете уровень сахара в крови. Это означает, что вам нужно будет следовать указаниям врача относительно приема лекарств, физических упражнений и здорового питания. Если это вызвано беременностью, это, скорее всего, прояснится после рождения ребенка.
Лечение кожного зуда
Если врач установит причину зуда, он будет лечить основное заболевание. Это должно облегчить зуд. Другие виды лечения включают:
- Использование увлажняющего крема . Выберите тот, который является гипоаллергенным (об этом должно быть написано на этикетке). Это означает, что этот тип увлажняющего крема с меньшей вероятностью вызовет аллергическую реакцию на вашей коже. Лучшие увлажняющие средства также являются самыми «жирными». Лучше всего использовать мази (или масла), затем кремы, а затем лосьоны. Наносите увлажняющий крем 3-4 раза в течение дня. Наносите его сразу после умывания или купания. Это будет удерживать влагу от воды. Если у вас очень сухие руки, нанесите на них вазелин (одна торговая марка: вазелин) перед тем, как ложиться спать, и спите в перчатках на хлопчатобумажной подкладке.
- Изменение ваших привычек купания. Если вы купаетесь слишком часто, это может высушить вашу кожу. Старайтесь принимать короткие теплые ванны или душ.
 Ванны с овсянкой (одна торговая марка: Aveeno) успокаивают сухую кожу. Используйте мягкое мыло каждый день для очистки области половых органов и подмышек. Используйте мыло на других частях тела только 2 или 3 раза в неделю. Некоторые люди используют масла для ванны, чтобы сделать кожу менее сухой. Однако эти масла могут сделать вашу ванну скользкой. Чтобы не поскользнуться и не упасть, нанесите масло на кожу после выхода из ванны.
Ванны с овсянкой (одна торговая марка: Aveeno) успокаивают сухую кожу. Используйте мягкое мыло каждый день для очистки области половых органов и подмышек. Используйте мыло на других частях тела только 2 или 3 раза в неделю. Некоторые люди используют масла для ванны, чтобы сделать кожу менее сухой. Однако эти масла могут сделать вашу ванну скользкой. Чтобы не поскользнуться и не упасть, нанесите масло на кожу после выхода из ванны. - Применение холодного компресса. Вы можете купить холодный компресс в магазине или сделать его самостоятельно.
- Использование безрецептурного гидрокортизонового крема или антигистаминных препаратов.
- Избегайте царапин, ношения раздражающих тканей и воздействия высокой температуры и влажности.
Жизнь с кожным зудом
Знание того, что вызывает кожный зуд, и эффективное лечение могут улучшить качество вашей жизни. Это позволяет вам подготовиться к ситуациям, когда дискомфорт усугубляется.
Вопросы к врачу
- Почему моя кожа такая сухая?
- Должен ли я использовать увлажнитель воздуха в моем доме?
- Будет ли моя кожа менее сухой и зудящей летом?
- Какой увлажняющий крем вы бы порекомендовали?
- Должен ли я использовать рецептурный лосьон?
- Если моя кожа начинает трескаться и кровоточить, что мне делать?
- Сменить мыло?
- Нужно ли менять используемое моющее средство?
- Должен ли я носить перчатки при работе в воде?
- Есть ли что-нибудь, что я могу использовать, чтобы остановить зуд кожи?
Resources
National Institutes of Health, National Cancer Institute: Pruritus — Patient Version
National Institutes of Health, MedlinePlus: Itching (также называется: Pruritus)
Itchy Skin (Pruritus) Clinical Trials
Разделы
- 5 90 Находки Клинические испытания
- О клинических исследованиях
- Волонтерство
- Разнообразие
- Ресурсы
- Контакт
Просмотреть клинические испытания
Отображение 7 исследований
- Изучение возникновения и клинических характеристик хронической спонтанной крапивницы (сильно зудящая сыпь)
Джексонвилл, Флорида
Целью этого исследования является изучение возникновения и характеристик заболевания хронической крапивницы, длящейся более 6 недель и не имеющей идентифицируемого триггера.
- Исследование по оценке применения дупилумаба в качестве средства для лечения хронического печеночного зуда от умеренной до тяжелой степени
Джексонвилл, Флорида
Целью этого исследования является изучение потенциальной эффективности дупилумаба при лечении хронического зуда печени от умеренной до тяжелой степени.
- Исследование по разработке измерения качества жизни родителей и опекунов детей, больных псориазом
Рочестер, Миннесота
Целью данного исследования является разработка специального инструментария для оценки качества жизни родителей и лиц, осуществляющих уход за детьми с псориазом.

- Исследование по оценке эффективности и безопасности исследуемого препарата под названием воликсибат у пациентов с зудом, вызванным первичным билиарным холангитом
Рочестер, Миннесота
Целью этого исследования является изучение безопасности и эффективности Воликсибата при лечении холестатического зуда.
- Исследование реакции на дозу GSK2330672 для лечения зуда у пациентов с первичным билиарным холангитом
Скоттсдейл/Феникс, Аризона
Это исследование проводится для оценки эффективности, безопасности и переносимости введения GSK2330672 для лечения зуда (зуда) у участников с первичным билиарным холангитом (ПБХ).
 Участников будут лечить либо плацебо, либо одним из 4 режимов дозирования GSK2330672 (20 миллиграмм [мг], 90 мг или 180 мг один раз в день или 90 мг два раза в день). Субъекты на GSK2330672 также получат таблетки плацебо для поддержания ослепления. Общая продолжительность участия субъекта будет составлять до 45 дней скрининга и 24 недели обучения, включая последующее наблюдение.
Участников будут лечить либо плацебо, либо одним из 4 режимов дозирования GSK2330672 (20 миллиграмм [мг], 90 мг или 180 мг один раз в день или 90 мг два раза в день). Субъекты на GSK2330672 также получат таблетки плацебо для поддержания ослепления. Общая продолжительность участия субъекта будет составлять до 45 дней скрининга и 24 недели обучения, включая последующее наблюдение. - Исследование долгосрочного возникновения рака кожи у пациентов, которых лечили фототерапией в детстве
Рочестер, Миннесота
Целью данного исследования является выявление случаев возникновения немеланомного рака кожи в долгосрочной перспективе у пациентов, получавших лечение ультрафиолетовым светом в детстве в период с 1970 по 2000 год.
- Исследование налоксона гидрохлорида для облегчения зуда у пациентов с MF или SS формами CTCL
Скоттсдейл/Феникс, Аризона
В этом многоцентровом, двойном слепом, рандомизированном перекрестном исследовании, контролируемом транспортным средством, будет оцениваться безопасность и эффективность местного применения лосьона налоксона, 0,5%, для лечения зуда у пациентов с грибовидным микозом (МФ) или синдромом Сезари.

