Какие основные причины боли внизу живота у женщин. Когда боль внизу живота является нормой, а когда требует обращения к врачу. Как диагностировать и лечить боль внизу живота у женщин.
Основные причины боли внизу живота у женщин
Боль внизу живота — частая жалоба, с которой женщины обращаются к гинекологу. Существует множество возможных причин такой боли, как связанных с репродуктивной системой, так и не связанных с ней. Рассмотрим основные причины боли внизу живота у женщин:
Гинекологические причины
- Менструальные боли (дисменорея)
- Воспалительные заболевания органов малого таза
- Эндометриоз
- Кисты яичников
- Миома матки
- Внематочная беременность
Негинекологические причины
- Инфекции мочевыводящих путей
- Заболевания кишечника (синдром раздраженного кишечника, воспалительные заболевания кишечника)
- Аппендицит
- Грыжа
- Камни в почках
Когда боль внизу живота является нормой?
В некоторых случаях боль внизу живота у женщин может быть нормальным явлением и не требовать лечения:

- Небольшой дискомфорт или тянущая боль во время овуляции (в середине менструального цикла)
- Умеренные менструальные боли в первые 1-2 дня месячных
- Легкий дискомфорт в начале беременности
Когда нужно обратиться к врачу?
Существуют ситуации, когда боль внизу живота требует незамедлительного обращения к врачу:
- Внезапная острая боль
- Боль, сопровождающаяся лихорадкой, тошнотой, рвотой
- Боль, усиливающаяся при движении или кашле
- Боль, сопровождающаяся кровянистыми выделениями вне менструации
- Боль во время беременности
Как диагностируют причину боли внизу живота?
Для установления причины боли внизу живота врач может назначить следующие обследования:
- Гинекологический осмотр
- УЗИ органов малого таза
- Анализы крови и мочи
- Тесты на инфекции, передающиеся половым путем
- КТ или МРТ органов малого таза
- Лапароскопия (в сложных случаях)
Лечение боли внизу живота
Методы лечения боли внизу живота зависят от конкретной причины:
- Противовоспалительные препараты при менструальных болях
- Антибиотики при воспалительных заболеваниях
- Гормональная терапия при эндометриозе
- Хирургическое лечение при кистах, миомах
- Спазмолитики при кишечных коликах
Как предотвратить боль внизу живота?
Для профилактики болей внизу живота женщинам рекомендуется:
- Регулярно посещать гинеколога
- Соблюдать правила интимной гигиены
- Вести здоровый образ жизни
- Избегать переохлаждения
- Использовать барьерную контрацепцию для профилактики ИППП
- Своевременно лечить любые воспалительные заболевания
Когда боль внизу живота требует экстренной помощи?
Существуют ситуации, когда боль внизу живота может быть признаком опасного состояния и требует немедленного обращения за медицинской помощью:
- Внезапная острая боль, сопровождающаяся потерей сознания
- Сильная боль с кровотечением во время беременности
- Боль с высокой температурой и признаками интоксикации
- Боль, сопровождающаяся задержкой стула и газов
В таких случаях следует незамедлительно вызвать скорую помощь или обратиться в ближайшее медицинское учреждение.
Часто задаваемые вопросы
Может ли боль внизу живота быть признаком беременности?
Да, на ранних сроках беременности некоторые женщины могут испытывать легкие тянущие боли внизу живота. Это связано с имплантацией эмбриона и растяжением связок матки. Однако сильная боль во время беременности всегда требует консультации врача.

Как отличить боль при овуляции от других видов боли?
Боль при овуляции обычно: — Возникает в середине менструального цикла — Локализуется с одной стороны внизу живота — Имеет ноющий характер — Длится от нескольких часов до 1-2 дней — Может сопровождаться увеличением выделений
Всегда ли боль при месячных является нормой?
Умеренная боль в первые дни менструации считается нормальной. Однако если боль очень сильная, мешает повседневной активности или сопровождается обильным кровотечением — это повод обратиться к гинекологу для исключения патологии.
Заключение
Боль внизу живота у женщин может быть вызвана множеством причин — от нормальных физиологических процессов до серьезных заболеваний. Важно внимательно относиться к своему организму и при появлении настораживающих симптомов своевременно обращаться к врачу. Регулярные профилактические осмотры у гинеколога помогут сохранить женское здоровье и вовремя выявить возможные проблемы.
Боли внизу живота — Болезни
Описание
Боли внизу живота являются весьма частым субъективным признаком, которые заставляет женщин в первую очередь обращаться кврачу-гинекологу. В то же время следует сказать, что это может быть симптомом множества иных заболеваний органов брюшной полости, а также и забрюшинного пространства. Боли могут быть весьма вариабельны, быть острыми или ноющими постоянными или приступообразными. Боли внизу живота, обусловленные различными заболеваниями органов малого таза, как правило, не встречаются изолированно. Весьма часто они сочетаются с изменением характера выделений из влагалища, нарушениями со стороны менструального цикла, увеличением или наоборот, уменьшением активности менструального кровотечения, появлением межменструальных кровотечений, беременности.
Боли внизу живота, обусловленные другими причинами, обычно не связаны с появлением указанных выше симптомов, наоборот, появляются те или иные признаки, указывающие на патологию других органов и систем:
-
нарушение мочеиспускание,
-
комбинация с болями в поясничной области,
-
боли в других отделах живота,
-
связь с нарушением стула,
-
появление кровянистых выделений из прямой кишки,
-
тошнота,
-
рвота,
-
симптомокомплекс «острого живота».

Гинекологические причины и симптомы
Однако, когда болит низ живота, все же чаще имеются гинекологические или же акушерские проблемы. Из них стоит отметить различные воспалительные заболевания органов малого таза, такие как эндометрит, сальпингооофорит, аднексит, параметрит, пельвиоперитонит). Если речь идет об острых воспалительных заболеваниях органов малого таза, то, боли обычно интенсивны, не купируются приемом болеутоляющих препаратов. При этом появляются патологические выделения из влагалища (серозные или гнойные), могут быть мажущие кровянистые выделения, повышение температуры тела, озноб.
В случае же, если воспалительные процессы вызваны инфекциями, передаваемыми половым путем, то общие симптомы воспаления и интоксикации выражены несильно (за исключением восходящей гонорейной инфекции).
Болевые ощущения внизу живота могут быть при наличии объемных процессов органов малого таза. Это могут быть различные кисты яичников, а также опухоли. При этом если не нарушена целостность образования, то боли обычно обладают малой интенсивностью, чаще ноющего характера. Если же происходит разрыв кисты, или же перекрут ножки, то интенсивность болей резко возрастает, определяется клиническая картина «острого живота», симптомы раздражения брюшины.
Это могут быть различные кисты яичников, а также опухоли. При этом если не нарушена целостность образования, то боли обычно обладают малой интенсивностью, чаще ноющего характера. Если же происходит разрыв кисты, или же перекрут ножки, то интенсивность болей резко возрастает, определяется клиническая картина «острого живота», симптомы раздражения брюшины.
Острые боли, наряду с потерей сознания, признаками внутреннего кровотечения могут быть при прервавшейся внематочной беременности, апоплексии яичника.
Болит низ живота и при эндометриозе, однако при этом в течение всего менструального цикла интенсивность болей изменяется, усиление болей во время менструации и уменьшение в межменструальный период. Болевые ощущения внизу живота при миоме матке зависят от размеров узлов миомы, а также от их топографического расположения. В большинстве случаев эти боли неярко выражены, носят вялотекущий характер.
Еще одной частой причины болей внизу живота является ВМС, которая сместилась с нормально расположенной полости матки.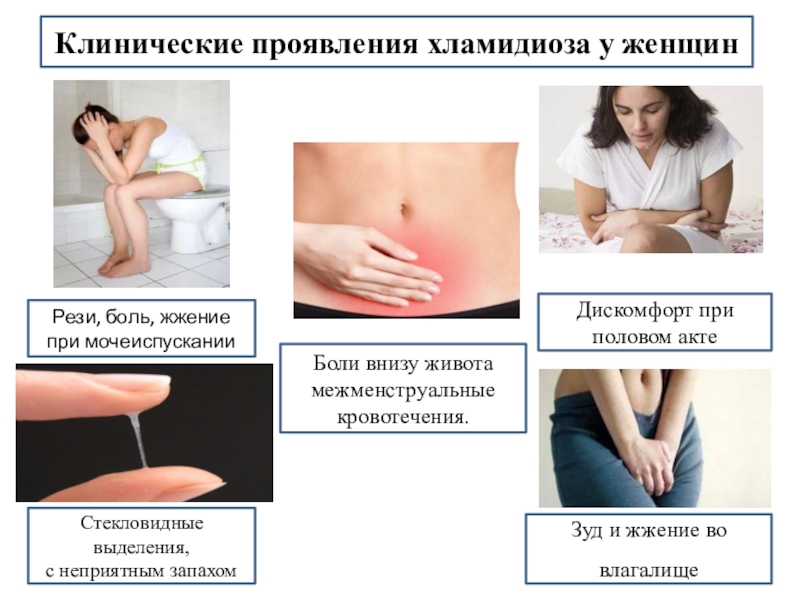
Из других заболеваний, не связанных с репродуктивной системой женщины, при которых имеются боли внизу живота, следует отметить:
-
мочекаменную болезнь,
-
камни мочеточников и мочевого пузыря,
опухоли мочевой системы,
-
пузырно-мочеточниковый рефлюкс,
-
нейрогенные нарушения мочеиспускания,
-
геморрой,
-
анальные трещины,
-
проктит,
-
опухоли кишечника,
-
болезнь Крона,
-
неспецифический язвенный колит,
-
синдром раздраженного кишечника.

Диагностика
Поскольку диагностика болевого синдрома представляет определенные трудности, целесообразно проведение диагностических проб:
Общий анализ крови с подсчетом форменных элементов; увеличение количества лейкоцитов с нейтрофильным сдвигом влево и повышение СОЭ могут указывать на воспалительный процесс.
Анализ мочи с микроскопическим исследованием, посевом и пробой на чувствительность к антибиотикам (наличие бактерий, лейкоцитов или эритроцитов указывает на вовлечение в процесс мочевыводящих путей).
Тест на беременность с помощью определения содержания β-субъединицы хорионического гонадотропина (при положительном результате достоверно подтверждает беременность удвоение содержания гормона в течение 2-3 дней).
УЗИ органов малого таза для выявления объемных образований (эктопическая или нормальная беременность, опухоли придатков матки).
Посев цервикальной слизи при подозрении на воспалительные заболевания с обязательным определением чувствительности к антибиотикам.
Кульдоцентез для выявления свободной жидкости в прямокишечно маточном пространстве.
Рентгенологическое исследование органов брюшной полости, включая обзорный снимок в положении стоя, на спине и на боку, для выявления: кишечной непроходимости; свободного воздуха в брюшной полости при внутреннем кровотечении или разрыве кисты; очагов кальцификации, возникающих при камнях в почках, желчном пузыре, миоматозных узлах, дермоидных кистах.
Лапароскопия с целью визуализации органов малого таза и выбора оптимальной тактики ведения больной, возможности проведения лечения без расширенного хирургического вмешательства (противопоказаниями к проведению лапароскопии являются гиповолемический шок и кишечная непроходимость).
Последствия невмешательства
Таким образом, боли внизу живота являются признаком, который встречается при множестве заболеваний органов малого таза, брюшной полости и забрюшинного пространства. Если болит низ живота у женщин, то в первую очередь показан осмотр врача гинеколога, который и определяет план обследования и лечения.
Если болит низ живота у женщин, то в первую очередь показан осмотр врача гинеколога, который и определяет план обследования и лечения.
Выделения из влагалища (бели): виды, причины, лечение
Как понять, какое количество выделений из влагалища является нормальным, а какое нет? Как должны выглядеть нормальные выделения? И есть ли признаки, по которым женщина сразу может понять, что ей пора записаться на прием к гинекологу?
Начиная с периода менархе (приход первой менструации) и заканчивая периодом постменопаузы, бели в норме присутствуют у всех женщин1.
Влагалищные выделения — способ защиты от инфекций путем увлажнения, а также «очистки» влагалища от микробов, старых клеток и слизи. Характер выделений зависит как от внутренних, так и от внешних факторов: возраста, фазы менструального цикла и колебания уровня половых гормонов, беременности, менопаузы, сексуальной активности, приема антибиотиков или гормональных препаратов, наличия хронических заболеваний и стрессов1,2.
Известно, что основные признаки заболевания во влагалище начинаются тогда, когда патогенные микроорганизмы поражают его эпителиальные клетки. Одним из защитных механизмов со стороны влагалища является образование так называемого физического барьера на поверхности эпителиальных клеток – слоя слизи и выделений, богатых иммуноглобулинами — защитными белками, которые продуцируют иммунные клетки и другие компоненты1-3.
Виды выделений из влагалища
Нормальные вагинальные выделения
Существует ряд признаков, оценив которые, женщина может быть спокойна относительно ее выделений, они являются нормальными.
Количество выделений: в норме незначительное. Почти на протяжении всего цикла объем выделений приблизительно соответствует 1 ч.л. (до 5 мл). В середине цикла количество выделений может быть увеличено, но это носит кратковременный характер.
Цвет выделений: прозрачный, полупрозрачный в I фазе цикла или беловатый (иногда с легким желтоватым оттенком) во II фазе цикла ближе к менструации.
Консистенция: в норме выделения однородные, без каких-либо примесей и компонентов (нет крупных комочков, прожилок или следов крови). Чаще всего они слизистые, в середине цикла (в период овуляции) слизь может приобретать свойства тягучести (похожа на сырой яичный белок). К концу цикла после овуляции выделения могут приобретать более густой характер и по консистенции похожи на крем.
Запах: нормальные бели имеют слабокислый запах или не имеют запаха совсем1,4.
Характер выделений, как правило, меняется на протяжении менструального цикла, но при отсутствии заболеваний они никогда не теряют свойств, характерных для нормальных выделений.
Признаки патологических выделений в интимной зоне
Любые выделения из влагалища всегда стоит соотносить с эталоном нормальных выделений. Это удобно как для врача, так и для самой женщины.
Для патологических выделений, которые бывают при различных гинекологических заболеваниях, характерны следующие признаки:
- Количество выделений: при ряде гинекологических заболеваний выделения часто становятся обильными, их количество увеличивается и не меняется на протяжении менструального цикла (более 5 мл).
 Иногда выделений становится так много, что приходится несколько раз менять ежедневные прокладки. При этом женщину преследует чувство постоянной влажности в области половых органов, что приносит существенный дискомфорт.
Иногда выделений становится так много, что приходится несколько раз менять ежедневные прокладки. При этом женщину преследует чувство постоянной влажности в области половых органов, что приносит существенный дискомфорт. - Существуют инфекции, например хламидиоз, где количество выделений может изменяться на протяжении цикла. В таком случае следует обращать внимание на дополнительные признаки: болезненность при мочеиспускании, дискомфорт или боль при половых контактах, болезненные ощущения внизу живота.
- Цвет выделений: цвет патологических белей может быть различным. Бели с присутствием в них крови имеют яркий алый, темный или коричневый цвет. Если такие выделения появляются вне запланированных дней менструации, то это может быть связано с гинекологическим заболеванием (эндометриоз, полип в матке или в шейке матки, кистозные образования на яичниках). Другими причинами могут быть прием гормональных таблеток (в том числе контрацептивов) или постановка внутриматочной спирали, как правило, это носит временный характер.

Желтый или зеленый цвет вагинальных выделений может быть связан с половыми инфекциями (ИППП). Для бактериального вагиноза — инфекционное заболевание влагалища — характерен грязно-серый цвет белей. Выделения с белыми крупными комочками, напоминающие творог, характерны для молочницы.
Появление кровянистых выделений вне менструации всегда требует консультации специалиста и дополнительного обследования.
- Консистенция: патологические выделения приобретают различную консистенцию: водянистую, густую кремовую, «творожистую».
- Запах: выделения при различных заболеваниях, как правило, имеют неприятный, иногда резкий запах1,4,5.
Дополнительными признаками заболевания наряду с патологическими выделениями могут быть: зуд, ощущение жжения, болезненность при мочеиспускании или при половых контактах, покраснение, отек в области наружных половых органов.
Диагностика причины вагинальных выделений
При появлении патологических выделений каждая женщина должна обязательно записаться на прием к врачу-гинекологу. Помимо субъективных признаков, которые может оценить сама женщина, существуют также объективные признаки заболевания, которые выявляет доктор в процессе осмотра, а также результаты обязательной лабораторной диагностики, подтверждающие конкретный диагноз.
Помимо субъективных признаков, которые может оценить сама женщина, существуют также объективные признаки заболевания, которые выявляет доктор в процессе осмотра, а также результаты обязательной лабораторной диагностики, подтверждающие конкретный диагноз.
Диагностика заболеваний влагалища начинается с оценки жалоб на приеме у врача. Уже по характерным жалобам врач может заподозрить то или иное заболевание.
Второй этап диагностики
Осмотр гинекологом на кресле. Врач может оценить степень воспаления и характер выделений, если они имеются. Также во время осмотра врач производит забор отделяемого из влагалища для дальнейшей лабораторной диагностики.
Третий этап диагностики
Лабораторное исследование влагалищных выделений. С помощью микроскопа определяют количество клеток и характер микрофлоры влагалища. Могут проводиться дополнительные лабораторные методы исследований для подтверждения точного диагноза.
Дополнительно по назначению врача в случае патологических выделений могут быть рекомендованы инструментальные методы обследования – кольпоскопия (осмотр шейки матки и влагалища под увеличением с помощью кольпоскопа) и УЗИ (ультразвуковое исследование) органов малого таза5,6.
Лечение патологических выделений из влагалища
Жалобы на влагалищные выделения являются самыми частыми на приёме у гинеколога.
Конкретные препараты для лечения патологических выделений назначаются после постановки окончательного диагноза.
Нередко наблюдается сочетание возбудителей различных заболеваний, вызывающих патологические выделения из влагалища1,6,7.
Препараты для лечения патологических выделений существуют в различных формах: для приема внутрь (капсулы или таблетки) или местные (влагалищные свечи или таблетки, гели, кремы, растворы).
Наиболее часто для лечения патологических вагинальных выделений назначают местные средства, которые вводятся во влагалище. При использовании местных препаратов лекарство поступает непосредственно в очаг воспаления.
С учетом того, что выделения из влагалища нередко бывают признаком сочетания нескольких заболеваний (например, сочетание бактериального вагиноза и молочницы, вызванной грибами), предпочтительнее рассматривать препараты с широким спектром действия, то есть тем, которые способны вызвать гибель сразу нескольких видов микроорганизмов.
Бетадин® Свечи при лечении заболеваний с патологическими выделениями
Бетадин® является средством, которое воздействует на широкий круг микроорганизмов: грибы (причина развития молочницы), грамм-положительные и грамм-отрицательные бактерии (причина воспаления во влагалище (вагинит) и бактериального вагиноза) и ряд других микроорганизмов.
При патологических выделениях из влагалища применяют Бетадин® в виде вагинальных свечей. При введении одной свечи из основного действующего вещества (повидон-йод) высвобождается от 18 до 24 мг активного йода, который обладает сильным действием в отношении патогенных микробов, способствует их уничтожению. Большинство патогенов гибнут в течение 1 минуты после воздействия на них йода8.
Показаниями для применения свечей Бетадин® являются острый или хронический вагинит, бактериальный вагиноз (вызванный Gardnerella vaginalis), кандидоз, инфекция, вызванная Trichomonas vaginalis (трихомониаз). Инфекции влагалища после терапии антибиотиками или стероидными препаратами. Еще одним показанием является профилактика различных инфекций при хирургических вмешательствах в гинекологии.
Инфекции влагалища после терапии антибиотиками или стероидными препаратами. Еще одним показанием является профилактика различных инфекций при хирургических вмешательствах в гинекологии.
Инструкция
Где купить Бетадин® свечи?
Купить
Купить
Купить
Или
Найти ближайшую аптеку
Искать
Следует помнить, что для применения Бетадина®, содержащего соединение йода, есть ряд ограничений: период вынашивания ребенка и период грудного вскармливания, наличие каких-либо нарушений функции щитовидной железы, а также повышенная чувствительность к компонентам препарата.
При остром вагините, как правило, назначают по 1 свече Бетадин® на ночь во влагалище в течение 7 дней. При более тяжелых ситуациях лечение можно продолжить еще на 7 дней8.
Профилактика патологических выделений из влагалища
Множество инфекционно-воспалительных заболеваний сопровождаются патологическими выделениями и нарушением микрофлоры влагалища. Важно соблюдать следующие правила профилактики:
Важно соблюдать следующие правила профилактики:
- Отказаться от случайных половых контактов и частой смены половых партнеров
- Соблюдать правильную интимную гигиену
- Ограничить бесконтрольное применение антибиотиков, глюкокортикоидов и гормональных препаратов без имеющихся на то показаний
- Не носить тесную синтетическую одежду
- Своевременно лечить обострения хронических заболеваний (например, контролировать уровень глюкозы в крови при сахарном диабете)
- Своевременно лечить любую гинекологическую патологию
- Регулярно посещать профилактические осмотры врачом-гинекологом
Часто задаваемые вопросы
Нужно ли лечить полового партнера, если у женщины появились патологические бели?
При появлении любых патологических выделений у женщины, необходимо обратиться на прием к врачу-гинекологу. В зависимости от того, какое конкретно заболевание выявляется в ходе обследования женщины, для ее партнера рекомендуется получение консультации врача-андролога и проведение необходимого обследования.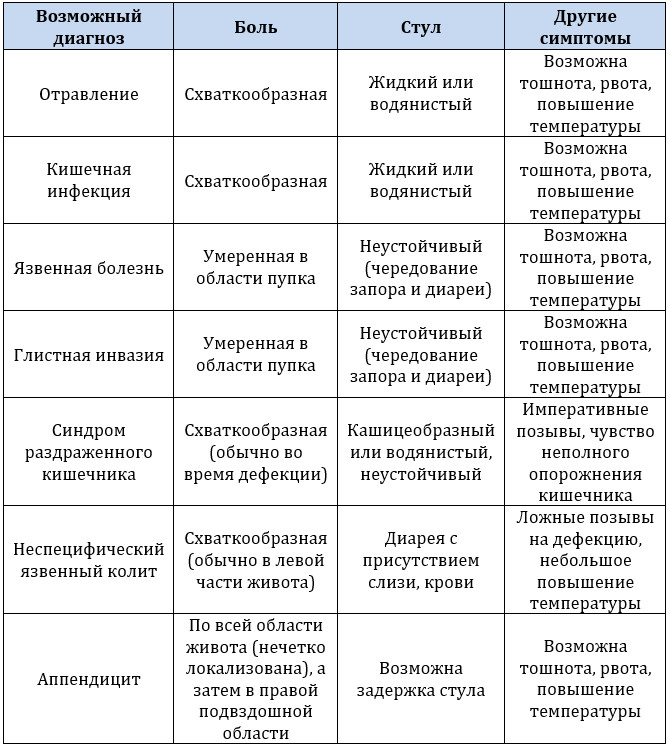 Лечение обоих половых партнеров происходит не во всех случаях появления патологических выделений у женщины. Это решается индивидуально в зависимости от клинической ситуации.
Лечение обоих половых партнеров происходит не во всех случаях появления патологических выделений у женщины. Это решается индивидуально в зависимости от клинической ситуации.
Могут ли кровянистые выделения появляться в середине цикла? И повторяться почти каждый месяц?
Появление кровянистых выделений в середине цикла иногда является нормальным признаком свершившейся овуляции (выход яйцеклетки из яичника и ее готовность к оплодотворению). При этом женщина, как правило, ощущает и другие признаки овуляции – более обильные слизистые выделения (похожие на белок сырого яйца), незначительные боли внизу живота (иногда только с одной стороны), увеличение сексуального желания. Сами выделения при этом не обильны, скорее это прожилки крови или незначительные мажущие выделения, которые не сопровождаются патологическими признаками, не имеют резкого запаха и носят кратковременный характер (буквально 1, максимум 2 дня). В любом случае появление кровянистых выделений из влагалища вне менструации требует очного посещения врача.
Кровянистые выделения только после половых контактов о чем могут свидетельствовать? Норма ли это?
Появление крови может наблюдаться после первого в жизни женщины полового акта. Если речь идет о другой ситуации, то такие кровянистые выделения не являются нормой. Нередко это связано с воспалительными процессами, в частности с цервицитом (воспаление в шейке матки). Женщина с подобными симптомами должна обратиться к врачу.
Молчанов Олег Леонидович
Врач-гинеколог, репродуктолог, доктор медицинских наук.
Читать по теме
Бактериальный вагиноз
Почти в 90% случаев патологических выделений у женщин диагностируется бактериальный вагиноз. Почему возникает это заболевание, и как его лечить?
Подробнее
Свечи от вагинита
Лечение вагинита местными препаратами в форме вагинальных свечей. Как выбрать свечи от воспаления во влагалище?
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
Список литературы
- Савельева Г. М., Сухих Г. Т., Серов В. Н., Радзинский В. Е Национальное руководство «Гинекология» // ГЭОТАР-Медиа 2020, Москва.
- Клинические рекомендации «Воспалительные заболевания шейки матки, влагалища, вульвы»// РОАГ, 2021.
- Петерсен Э.Э. Инфекции в акушерстве и гинекологии// МЕДпресс информ, Москва 2007.
- Клинические рекомендации «Хламидийная инфекция» от 17.02.2021.
- Клинические рекомендации «Гонококковая инфекция» 2021.
- Клинические рекомендации «Урогенитальный трихомониаз» 2021.
- Клинические рекомендации «Аногенитальная герпетическая вирусная инфекция» 2021.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин, 2019.
- Клинические рекомендации «Менопауза и климактерическое состояние у женщины»// РОАГ 2021.

- Инструкция по медицинскому применению Бетадин®, суппозитории, РН: П№015282/01.
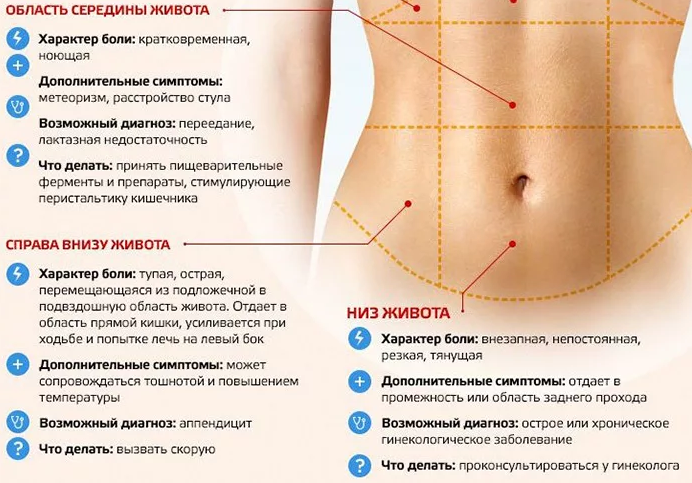
Что вызывает боли внизу живота у женщин?
Существует множество причин, по которым женщины всех возрастов могут испытывать боли в животе. Это чрезвычайно распространено и, как правило, легко лечится, если вы знаете причину.
‘В большинстве случаев боль внизу живота у женщин не является признаком серьезного заболевания, но иногда может быть что-то, что требует исследования. Если вы все же испытываете этот тип боли, полезно ознакомиться с областью живота, которая болит, и с тем, как справляться с различными типами боли», — говорит доктор Рианна МакКлимонт, ведущий врач общей практики в Livi.
Нижняя часть живота — это часть вашего живота ниже пупка. Боль в этой области также можно назвать тазовой болью.
Что вызывает центральную боль внизу живота?
Нижняя часть живота женщины состоит из двух основных органов, включая матку (матку) и часть кишечника. Вот некоторые из возможных причин боли в этой области.
Вот некоторые из возможных причин боли в этой области.
Боль во время менструации
Боль во время менструации обычно представляет собой схваткообразную, тупую или тянущую боль в середине нижней части живота, иногда распространяющуюся дальше в нижнюю часть спины. Это может быть очень неудобно, но многие люди обнаруживают, что могут справиться с этим с помощью грелки и болеутоляющих средств, таких как парацетамол и ибупрофен.
Инфекция мочевыводящих путей (ИМП)
Инфекция мочевыводящих путей или воды также может вызывать боль внизу живота у женщин, а также симптомы со стороны мочевыводящих путей, такие как жжение при мочеиспускании или необходимость очень часто или срочно ходить в туалет.
Легкие инфекции мочевыводящих путей, такие как цистит, часто проходят сами по себе, если пить много жидкости, но при более стойких ИМП может потребоваться короткий курс антибиотиков, который может назначить врач общей практики. Более тяжелые ИМП могут поражать почки и вызывать боли в пояснице с одной или обеих сторон, а также общее недомогание, иногда с гриппоподобными симптомами.
Важно как можно скорее обратиться к врачу, если ваши симптомы более серьезны или если у вас есть повторяющиеся симптомы ИМП.
Воспалительные заболевания органов малого таза
Инфекции репродуктивной системы могут поражать матку, фаллопиевы трубы и яичники. Невылеченная инфекция репродуктивного тракта может стать очень серьезной и привести к долгосрочным проблемам, поэтому ее необходимо лечить у врача.
Эти виды инфекций часто вызываются основной инфекцией, передающейся половым путем (ИППП), поэтому, если вы ведете активную половую жизнь, регулярно проходите обследование сексуального здоровья.
Боль во время полового акта, мажущие или обесцвеченные, зловонные выделения могут быть другими симптомами ИППП или инфекции репродуктивной системы.
Что вызывает боль внизу живота слева?
‘Любая из причин односторонней боли в животе, перечисленных выше, может затрагивать только левую сторону, но есть некоторые причины, по которым боль может быть только слева, особенно потому, что кишечник находится ближе к концу пищеварительного тракта. системы», — говорит доктор Рианна МакКлимонт.
системы», — говорит доктор Рианна МакКлимонт.
Газы (метеоризм)
Распространенной причиной болей в левом боку является защемление или чрезмерное газообразование и вздутие живота. Газ накапливается в пищеварительном тракте при глотании воздуха или в качестве побочного продукта кишечных бактерий, расщепляющих пищу. Наличие небольшого количества газа совершенно нормально, но сильный ветер может быть признаком серьезной проблемы со здоровьем.
Полипы или дивертикулярная болезнь
Дивертикулярная болезнь может также поражать нижний левый бок или вызывать более генерализованную боль. Полипы представляют собой небольшие бородавчатые образования в кишечнике, а дивертикулярная болезнь — это состояние, при котором кишечник образует крошечные карманы, которые воспаляются и становятся болезненными.
Дивертикулит и полипы могут вызывать диарею, а иногда и кишечное кровотечение. Если вы заметили [кровь в кале или если кал выглядит черным и смолистым] (https://www. livi.co.uk/your-health/10-things-your-poo-can-tell-you-about -ваше-здоровье/), важно сразу обратиться к врачу.
livi.co.uk/your-health/10-things-your-poo-can-tell-you-about -ваше-здоровье/), важно сразу обратиться к врачу.
Что вызывает боль внизу живота справа?
Аппендицит
Правая нижняя часть живота содержит часть кишечника, где тонкий кишечник встречается с толстым кишечником. Аппендикс — это небольшая часть кишечника, которая находится там, где соединяется кишечник, и иногда может воспаляться, опухать и инфицироваться. Аппендицит — это болезненное кишечное расстройство, которое вызывает сильную боль внизу живота справа, хотя боль может также распространяться на нижнюю часть живота.
Причины общей боли внизу живота
Мышечная боль
Мышечная боль может быть причиной некоторых случаев боли внизу живота. Растяжение мышц в результате упражнений или травм может быть очень болезненным, поражать одну или обе стороны или распространяться на нижнюю часть живота.
Иногда можно выяснить, как или когда возникла мышечная боль, и это облегчает ее устранение при регулярном приеме обезболивающих и большом количестве отдыха.
Беременность
Беременность приводит к значительным изменениям формы женского тела и создает огромную нагрузку на органы и мышцы нижней части живота. Помимо общего дискомфорта в этой области, женщины часто испытывают боль от схваток Брекстона-Хикса на поздних сроках беременности, когда мышцы готовятся к родам.
Вы всегда можете обратиться за советом к акушерке или в местную предродовую бригаду, если у вас возникнут какие-либо опасения по поводу вашего здоровья во время беременности. Есть несколько менее распространенных причин болей внизу живота во время беременности, которые могут быть более серьезными. Если вы испытываете сильную, внезапную или необъяснимую боль или боль наряду с необычными выделениями из влагалища или кровотечением, обратитесь в ближайшее отделение неотложной помощи для получения срочной медицинской консультации.
Внематочная беременность
Ежегодно в Великобритании от внематочной беременности страдают около 11 000 человек. У пораженных женщин могут быть проблемы с одним яичником или фаллопиевой трубой, что приводит к боли внизу живота с одной или обеих сторон. Это осложнение также может вызывать общую или центральную боль в нижней части живота, которая обычно очень сильная.
У пораженных женщин могут быть проблемы с одним яичником или фаллопиевой трубой, что приводит к боли внизу живота с одной или обеих сторон. Это осложнение также может вызывать общую или центральную боль в нижней части живота, которая обычно очень сильная.
Когда обратиться к врачу
‘Случайные боли внизу живота не являются чем-то необычным для женщин, особенно частой причиной являются менструальные боли. Большую часть времени с этим типом боли можно легко справиться дома с помощью болеутоляющего средства, грелки, отдыха или легких упражнений в зависимости от причины», — заверяет доктор Рианна МакКлимонт, ведущий врач общей практики Livi.
«Очень сильная, необъяснимая или неуправляемая боль с другими тревожными симптомами требует срочного осмотра врачом».
Не всегда легко определить причину самостоятельно, но если вы испытываете регулярные боли во время менструального цикла или замечаете проблемы с мочеиспусканием или кишечником, запишите это, если хотите обсудить боль внизу живота с врачом общей практики.
Тазовая боль | Причины, ощущения и поводы для беспокойства
Таз – это тазовые кости и все содержащиеся в них органы. У женщин симптомы тазовой боли возникают чаще, чем у мужчин. Узнать больше.
9 наиболее частых причин
Инфекции мочевыводящих путей
Запор
Болезненные месячные
Воспалительные заболевания органов малого таза
Mittelschmerz
Иллюстрация различных вариантов медицинской помощи.Эндометриоз
Синдром поликистозных яичников
Иллюстрация медицинского работника, берущего мазок у человека.Менструальные спазмы
Иллюстрация врача рядом с прикованной к постели пациенткой.Синдром болезненного мочевого пузыря (интерстициальный цистит)
Тест на тазовую боль
Пройдите тест, чтобы узнать, что вызывает вашу боль.
Пройдите тест на тазовую боль
Наиболее распространенные вопросы
✨ БЕТА
Пройдите наш тест на тазовую боль Была ли эта информация полезной? Спасибо! Буй ценит ваши отзывы. Чем больше мы знаем о том, что работает и что можно улучшить, тем лучше мы сможем сделать наш опыт.
Чем больше мы знаем о том, что работает и что можно улучшить, тем лучше мы сможем сделать наш опыт.
Симптомы тазовой боли
Под «тазом» понимаются тазовые кости и все органы и структуры, содержащиеся в них. Это включает в себя ваши репродуктивные и мочевыводящие пути; ваш толстый и тонкий кишечник; и мышцы, сухожилия и связки внутри таза.
Боль и другие симптомы могут возникать в любом из этих мест, что может затруднить точное определение того, что вызывает симптомы тазовой боли. Чтобы поставить диагноз, все ваши симптомы будут тщательно изучены и исключены по одному, чтобы определить истинную причину. Тазовую боль также называют тазовой болью.
Общие характеристики тазовой боли
Если вы испытываете тазовую боль, ее можно описать следующим образом.
- Боль может соответствовать практически любому описанию: Тупая, схваткообразная, острая, периодическая, постоянная, легкая или сильная
- Локализация боли: Она может быть локализована в одном месте или ощущаться повсюду ваш таз.

- Мочеполовые выделения: Могут быть выделения из мочевыводящих путей или половых органов.
- Распространяющаяся боль: Боль также может распространяться или иррадиировать в спину или ноги.
Кого чаще всего беспокоят симптомы тазовой боли?
Тазовые боли у женщин возникают чаще, чем у мужчин. Это связано с тем, что женский таз устроен сложно и предназначен для быстрого изменения во время беременности.
Когда наиболее вероятны симптомы тазовой боли?
Тазовая боль чаще возникает:
- Во время мочеиспускания
- Во время дефекации
- После эякуляции у мужчин
- Во время полового акта у женщин 9 Во время беременности и в последующие недели выздоровления: Даже при нормальная беременность, некоторая боль в области таза и дискомфорт являются обычным явлением из-за гормонов, которые расслабляют связки во время родов.
Являются ли симптомы тазовой боли серьезными?
Тяжесть симптомов тазовой боли в конечном счете зависит от причины.
- Несерьезно: Некоторый дискомфорт в области таза во время беременности встречается довольно часто и не является ненормальным.
- Средней тяжести: Любая непрекращающаяся боль, независимо от наличия других симптомов, должна лечиться вашим врачом.
- Серьезные: Любые симптомы сильной тазовой боли могут быть признаком серьезного заболевания, особенно если они сопровождаются другими симптомами.
Причины тазовой боли
Наиболее частые причины у женщин
Женщины могут испытывать тазовые боли из-за менструальных процессов.
- Овуляция: Во время овуляции женщины могут ощущать легкое слезотечение в области таза.
- Спазмы: Спазмы, варьирующие от легких до тяжелых, очень распространены во время менструального цикла.

- Аномалии: Аномальный рост тканей матки на других репродуктивных структурах в брюшной полости и тазу может вызывать боль.
- Новообразования матки: Доброкачественные новообразования в мышечной стенке матки вызывают боль всякий раз, когда матка сокращается.
- Осложнения беременности: Беременность, начавшая расти в маточной трубе вместо матки, вызывает тазовую боль. Выкидыш — еще одна возможная причина, которой являются роды и рождение мертворожденного ребенка.
Другие воспалительные и инфекционные причины
Другие причины воспаления структур таза могут быть связаны с заболеванием или инфекцией.
- Инфекция женских половых органов: Почти всегда вызывается бактериями, вызывающими одно или несколько заболеваний, передающихся половым путем.
- У мужчин: Заболевания, передающиеся половым путем, вызывают выделения из полового члена, а также симптомы тазовой боли при мочеиспускании и половой активности.
 Воспаление предстательной железы у мужчин вызывает боль и жжение при мочеиспускании, а также боли во всех репродуктивных органах.
Воспаление предстательной железы у мужчин вызывает боль и жжение при мочеиспускании, а также боли во всех репродуктивных органах. - Бактериальная инфекция уретры и мочевого пузыря: Вызывает жгучую боль и спазмы как у мужчин, так и у женщин.
- Камни в почках: Это кристаллизованные отложения, которые могут спускаться из почек как у мужчин, так и у женщин, вызывая сильную боль при попытке выйти из организма.
Воспаление органов брюшной полости
Если органы брюшной полости поражены в результате нормальных процессов или болезни, это может привести к тазовой боли.
- Инфекция и воспаление аппендикса
- Запор и газы
- Сокращения кишечника: Кишечник может сокращаться слишком сильно или слишком медленно, вызывая в любом случае боль и дискомфорт.
- Воспаление толстой или тонкой кишки
- Непроходимость или непроходимость кишечника
- Выпячивание жировой ткани: Или петля кишечника, смещенная в пределах таза
Причины скелетно-мышечной боли в области таза
Причины скелетно-мышечной боли в области таза могут включать следующие.
- Рубцовая ткань после операции или болезни
- Травмы: Такие как перелом бедра, вывих или бурсит, а также растяжение мышц или сухожилий или растяжение связок.
- Артрит: Любая из нескольких форм артрита, при которой происходит изнашивание хрящей, защищающих кости.
- Воспаление суставов: Особенно воспаление сустава в передней части тазового пояса. Обычно это вызвано стрессами беременности и родов.
Другие причины тазовой боли
Другие причины тазовой боли могут включать следующее.
- Сексуальное насилие: Любой мужчина или женщина, подвергшийся любому виду сексуального насилия, с большей вероятностью будет страдать от хронической тазовой боли.
- Опухоли: Опухоли могут расти практически на любых структурах таза, вызывая боль.
Этот список не является медицинским советом и может не точно отражать то, что у вас есть.
Нормальная боль в животе
Жалоба на неспецифическую боль и дискомфорт в животе без видимой причины является одной из самых распространенных в медицине. Это основная причина, по которой пациенты обращаются к врачу или в отделение неотложной помощи.
Причину болей в животе бывает трудно найти, поскольку они могут возникать из разных источников: желудочно-кишечного тракта, мочевыводящих путей, поджелудочной железы, желчного пузыря или гинекологических органов.
Боль может быть просто вызвана слишком чувствительными нервами в кишечнике. Эта гиперчувствительность может возникать после повторных травм живота и/или иметь эмоциональную причину из-за страха перед самой болью.
Диагноз ставится на основании физического осмотра, сбора анамнеза и простого исключения любых других состояний. Часто требуется компьютерная томография, но редко удается найти конкретную причину. Преимущества должны быть сопоставлены с рисками радиации.
Лечение в первую очередь включает любые необходимые улучшения образа жизни, касающиеся диеты, физических упражнений, работы и сна, чтобы уменьшить стресс. В некоторых случаях помогают консультации, гипноз, легкие обезболивающие и антидепрессанты.
В некоторых случаях помогают консультации, гипноз, легкие обезболивающие и антидепрессанты.
Редкость: Обычный
Основные симптомы: боль в животе (боль в животе), выделения из влагалища, лихорадка, тошнота
Симптомы, которые всегда сопровождают нормальную боль в животе: боль в животе (боль в животе)
900 02 Симптомы которые никогда не возникают при обычной боли в животе: лихорадка, рвота, диарея, тошнота, сильная боль в животе, непреднамеренная потеря веса, выделения из влагалищаНеотложная помощь: Самолечение
Нормальный вариант запора
Запор означает редкую и/или затвердевшую и затрудненную дефекацию.
Частота опорожнения кишечника считается «нормальной». Нормальным считается от трех раз в день до трех раз в неделю.
Пока стул проходит легко, слабительные не следует использовать, чтобы заставить организм работать чаще.
Запор обычно вызывается недостатком пищевых волокон; недостаточное употребление воды; недостаточная физическая нагрузка; и часто подавление позывов к дефекации.
Некоторые лекарства и средства, особенно наркотические обезболивающие, могут вызывать запор.
Женщины часто страдают из-за беременности и других гормональных изменений. Маленькие дети, которым требуется диета с низким содержанием клетчатки или «нездоровая пища», также подвержены заболеванию.
Запор — это состояние, а не болезнь, и в большинстве случаев его легко устранить. Если простые корректировки диеты, физических упражнений и режима работы кишечника не помогают, можно обратиться к врачу, чтобы исключить более серьезную причину.
Редкость: Обычный
Основные симптомы: боль в животе (боль в животе), тошнота, вздутие живота, запор, запор
Симптомы, которые всегда возникают при нормальном варианте запора: запор 9 0003
Симптомы, которые никогда возникают при обычном варианте запора: рвота
Ургентность: Самолечение
Инфекция мочевыводящих путей
Инфекция мочевыводящих путей, или ИМП, может поражать любой или все отделы мочевыделительной системы, но чаще всего поражает мочевой пузырь и мочеиспускательный канал.
Бактерии желудочно-кишечного тракта, особенно Escherichia coli (E. coli), являются наиболее частой причиной ИМП. Эти бактерии распространяются из ануса в уретру. Сексуальная активность может сделать это, но ИМП не считается заболеванием, передающимся половым путем.
Женщины более подвержены риску ИМП, чем мужчины. Из-за женской анатомии отверстие уретры находится на небольшом расстоянии от ануса. Любой, кто использует катетеры для мочеиспускания, также подвержен ИМП.
Общие симптомы менее серьезных ИМП включают дискомфорт и давление внизу живота; жжение или дискомфорт при мочеиспускании; мутная или обесцвеченная моча.
При отсутствии лечения инфекция может распространиться на почки и вызвать неотложную медицинскую помощь.
Диагноз ставится на основании описания пациентом симптомов и анализа образца мочи на наличие бактерий.
ИМП вызываются бактериями, поэтому их можно лечить антибиотиками.
Профилактика включает соблюдение правил гигиены и обильное питье.
Синдром поликистозных яичников
Синдром поликистозных яичников, или СПКЯ, представляет собой состояние, при котором яичники женщины неправильно выделяют одну яйцеклетку в месяц (овулируют), как это обычно бывает. Вместо этого яйцеклетки остаются на поверхности яичника, а вокруг них образуются заполненные жидкостью кисты.
Причина полностью неизвестна, но СПКЯ может быть вызван значительным увеличением веса, поскольку это приводит к гормональному дисбалансу и резистентности к инсулину. Также могут быть наследственные факторы.
Симптомы включают очень нерегулярные и аномальные менструальные периоды. Могут быть признаки избытка мужских гормонов, такие как прыщи, волосы на лице и теле или даже облысение по мужскому типу.
Отсутствие лечения СПКЯ может привести к бесплодию, осложнениям беременности, аномальным маточным кровотечениям, депрессии и раку эндометрия.
Диагноз ставится на основании симптомов, гинекологического осмотра, анализов крови и УЗИ.
СПКЯ часто лечат противозачаточными таблетками, которые подавляют овуляцию, регулируют месячный цикл и снижают выработку мужских гормонов. Поддержание нормальной массы тела часто может помочь в этом состоянии.
Воспалительные заболевания органов малого таза
Воспалительные заболевания органов малого таза или ВЗОМТ — это общий термин для обозначения бактериальной инфекции репродуктивных органов женщины.
ВЗОМТ чаще всего является осложнением заболеваний, передающихся половым путем (ЗППП), таких как гонорея или хламидиоз. Однако возможно получить ВЗОМТ по другим причинам.
Заболеть может любая женщина. Это чаще всего встречается у сексуально активных женщин в возрасте до 25 лет, особенно у тех, кто ранее болел ВЗОМТ, имеет несколько партнеров и / или часто принимает душ.
Симптомы включают лихорадку, боль внизу живота, зловонные выделения из влагалища, боль и/или кровотечение во время полового акта и боль при мочеиспускании.
Невылеченный ВЗОМТ может привести к бесплодию из-за повреждения тканей репродуктивного тракта, а также к хроническим тазовым и абдоминальным болям.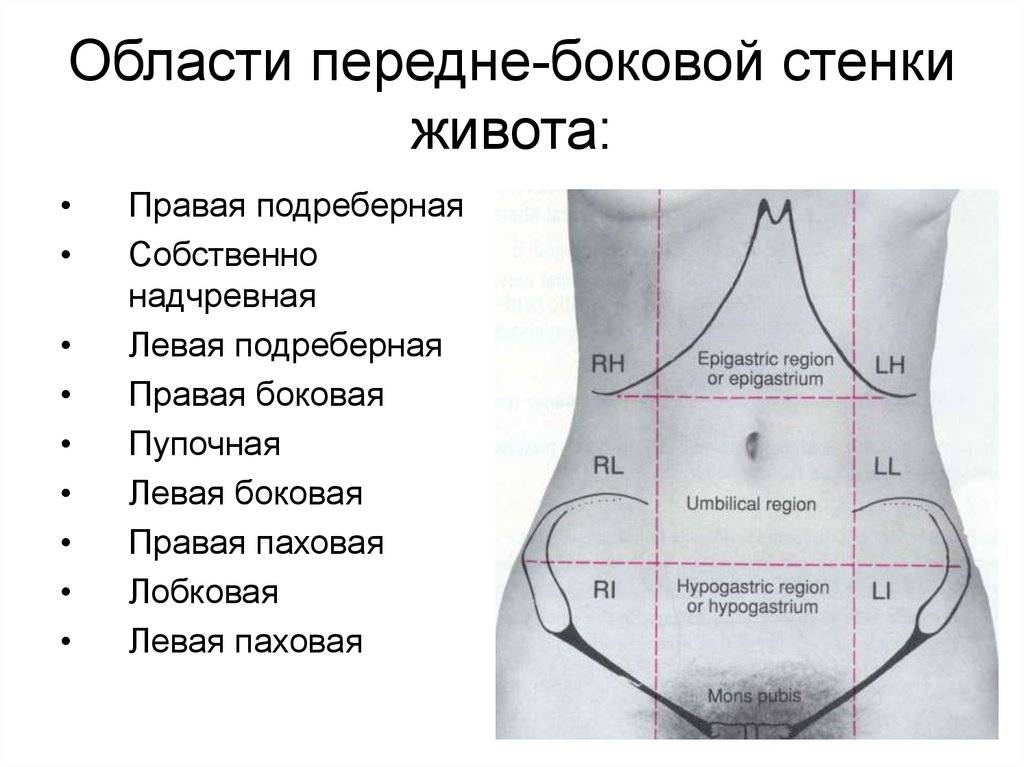 Незащищенные половые партнеры также будут инфицированы.
Незащищенные половые партнеры также будут инфицированы.
Диагноз ставится на основании симптомов, гинекологического осмотра, мазков из влагалища и шейки матки и анализов мочи.
Лечение проводится курсом антибиотиков. Не забудьте закончить все лекарства, как указано, даже когда вы начинаете чувствовать себя лучше.
Для предотвращения ВЗОМТ проверьте всех партнеров (мужчин или женщин) на ЗППП и избегайте незащищенных половых контактов.
Редкость: Обычный
Основные симптомы: лихорадка, боль в животе или необычные выделения из влагалища, выделения из влагалища, тошнота или рвота, вагинальное кровотечение, тазовая боль
Симптомы, которые всегда возникают при воспалительных заболеваниях органов малого таза: лихорадка, боль в животе или необычные выделения из влагалища цистит или IC, представляет собой хроническое состояние боли и дискомфорта в мочевыделительной системе.
Причина неизвестна. Это может быть аутоиммунное заболевание, которое часто встречается при фибромиалгии, синдроме раздраженного кишечника, синдроме хронической усталости или вульводинии (боли во внешних женских органах). Некоторые исследователи считают, что это состояние может быть связано с жестоким обращением в анамнезе.
Это может быть аутоиммунное заболевание, которое часто встречается при фибромиалгии, синдроме раздраженного кишечника, синдроме хронической усталости или вульводинии (боли во внешних женских органах). Некоторые исследователи считают, что это состояние может быть связано с жестоким обращением в анамнезе.
Синдром болезненного мочевого пузыря чаще встречается у женщин, чем у мужчин, но может возникнуть у любого человека.
Симптомы различаются и могут включать давление и дискомфорт в нижней части живота; боль во время полового акта; боль в мочевом пузыре; и частые позывы к мочеиспусканию.
При этих симптомах следует обратиться к врачу, поскольку синдром болезненного мочевого пузыря может снижать качество жизни и приводить к депрессии.
Диагноз ставится на основании анамнеза; медицинский осмотр; анализы крови и мочи; иногда цистоскопия. Женщины могут пройти гинекологический осмотр, а мужчины — пальцевое ректальное исследование.
Специального лечения синдрома болезненного мочевого пузыря не существует, поэтому лечение включает устранение симптомов и изменение образа жизни.
Редкость: Редкость
Основные симптомы: усталость, спазмы в животе (желудочные спазмы), депрессивное настроение, тазовые боли, артралгии или миалгии
Неотложность: Врач первичной помощи 9 0003
Боль при овуляции (mittelschmerz) или в середине цикла пятнистость
Mittelschmerz — немецкое слово, которое переводится как «средняя боль». Это относится к обычному дискомфорту, который иногда ощущают женщины во время овуляции, которая приходится на середину менструального цикла.
Каждый месяц один из двух яичников образует фолликул, содержащий яйцеклетку. Боль возникает, когда фолликул разрывается и высвобождает яйцеклетку.
Это тупое ощущение спазмов, которое может внезапно начаться только в одной половине нижней части живота. В некоторых случаях могут быть вагинальные кровянистые выделения. Миттельшмерц возникает примерно за 14 дней до начала следующей менструации.
Actual Mittelschmerz не сопровождается тошнотой, рвотой, лихорадкой или сильной тазовой болью. Эти симптомы должны быть оценены врачом, поскольку они могут указывать на более серьезное состояние.
Эти симптомы должны быть оценены врачом, поскольку они могут указывать на более серьезное состояние.
Диагноз ставится на основании анамнеза пациента.
Лечение требует только безрецептурных нестероидных противовоспалительных препаратов для облегчения боли. Оральные контрацептивы остановят симптомы, поскольку они также остановят овуляцию.
Редкость: Обычный
Основные симптомы: боль в животе (боль в животе), последняя менструация примерно 2 недели назад, вагинальное кровотечение, кровянистые выделения из влагалища, тазовая боль или споттинг в середине цикла: последняя менструация примерно 2 недели назад
Срочность: Самолечение
Менструальные спазмы
Менструальные спазмы, также называемые дисменореей, на самом деле являются сокращениями матки, когда она извергает свою оболочку во время месячных.
Определенное количество умеренных спазмов является нормальным явлением и вызывается гормоноподобными веществами, называемыми простагландинами. Однако болезненные судороги могут быть вызваны сопутствующими заболеваниями, такими как эндометриоз, миома матки, высокий уровень простагландинов или воспалительные заболевания органов малого таза (ВЗОМТ) 9.0003
Однако болезненные судороги могут быть вызваны сопутствующими заболеваниями, такими как эндометриоз, миома матки, высокий уровень простагландинов или воспалительные заболевания органов малого таза (ВЗОМТ) 9.0003
Могут присутствовать сильные спазмы, а также тошнота, головная боль и тупая боль, отдающая в поясницу и бедра. Это чаще всего встречается у женщин в возрасте до 30 лет, которые курят, имеют обильные и нерегулярные менструации и никогда не рожали.
Акушер-гинеколог (женский специалист) может провести тесты на основные состояния, такие как упомянутые выше. Женщины старше 25 лет, у которых внезапно начинаются сильные судороги, должны обратиться к врачу, чтобы исключить внезапное появление более серьезной проблемы.
Лечение легких спазмов можно проводить с помощью грелок на живот и безрецептурных болеутоляющих средств, таких как ибупрофен. Противозачаточные таблетки, которые регулируют менструальный цикл, часто эффективны для уменьшения судорог.
Редкость: Обычный
Основные симптомы: боль в животе (боль в животе), спазмы в животе (спазмы в животе), болезненные менструации, боль в пояснице, боль в животе, стреляющая в спину
Симптомы, которые всегда возникают при менструальные спазмы: боль в животе (боль в животе)
Симптомы, которые никогда не возникают при менструальных спазмах: тяжелое заболевание, отсутствие менструаций более года
Срочность: Самолечение
Эндометриоз
9 0002 Эндометриоз – это состояние, при котором ткань, которая в норме образует слизистую оболочку матки – эндометрий – также начинает расти снаружи яичников и фаллопиевых труб. Этот неуместный эндометрий все еще утолщается и кровоточит каждый месяц, вызывая боль, рубцовую ткань и спайки.
Этот неуместный эндометрий все еще утолщается и кровоточит каждый месяц, вызывая боль, рубцовую ткань и спайки.Факторы риска включают короткие менструальные циклы, начинающиеся в молодом возрасте, с менопаузой в более старшем возрасте; никогда не рожать; аномалии матки; история семьи; и употребление алкоголя.
Симптомы включают сильную тазовую боль, спазмы и обильное кровотечение во время менструации. Могут быть боли во время полового акта, а иногда и во время дефекации и мочеиспускания. Также распространены диарея, запор, тошнота и вздутие живота, а также трудности с беременностью.
Эндометриоз можно спутать с другими состояниями, такими как воспалительные заболевания органов малого таза или синдром раздраженного кишечника. Постоянное бесплодие может возникнуть при нелеченом эндометриозе.
Диагноз ставится на основании гинекологического осмотра, УЗИ и иногда лапароскопии.
Лечение включает безрецептурные болеутоляющие средства и гормональную терапию, включая противозачаточные средства. Операция может быть сделана для удаления ткани эндометриоза. В крайнем случае может быть рекомендовано удаление яичников и матки.
Операция может быть сделана для удаления ткани эндометриоза. В крайнем случае может быть рекомендовано удаление яичников и матки.
Редкость: Нечасто
Основные симптомы: выделения из влагалища, боль в животе (боль в животе), вагинальное кровотечение, тазовая боль, болезненные менструации
Неотложная помощь: Врач первичной медико-санитарной помощи
Запор из-за недостаточного употребления клетчатки
Запор определяется как обильный, твердый и затрудненный стул. Это заставляет человека чувствовать себя раздутым и неудобным. Многие вещи могут вызвать запор, и самая распространенная из них — недостаток клетчатки в рационе.
Чтобы определить, является ли причиной запора нехватка клетчатки, сначала исключаются все другие причины:
- Недостаточное потребление воды, иногда вплоть до обезвоживания.
- Недостаток физических упражнений, которые помогают увеличить кровообращение и, следовательно, моторику (сокращение и движение) кишечника.

- Диета с очень низким содержанием жиров или без них.
- Потребность в пробиотиках, восполняющих «хорошие» бактерии в кишечнике.
- Лекарства или некоторые болезни, вызывающие запор.
- Постоянное игнорирование ощущения потребности в опорожнении кишечника и отсрочка похода в туалет.
Если клетчатка необходима, лучшим источником являются свежие овощи; свежие или сушеные фрукты; и цельнозерновой и коричневый рис, потому что они включают отруби, богатые клетчаткой. Можно попробовать безрецептурные таблетки с клетчаткой, хотя слабительные следует использовать только по рекомендации врача.
Редкость: Обычный
Основные симптомы: запор, запор, боль в левой нижней части живота, боль при дефекации, ощущение постоянной потребности в дефекации клетчатка: запор, запор
Симптомы, которые никогда не возникают при запоре из-за недостаточного употребления клетчатки: рвота
Неотложная помощь: Самолечение
Лечение и облегчение тазовой боли
Когда тазовая боль требует неотложной помощи
Немедленно обратитесь за медицинской помощью в отделение неотложной помощи или позвоните по номеру 911, если вы женщина и у вас внезапная сильная тазовая боль с головокружением или обмороком.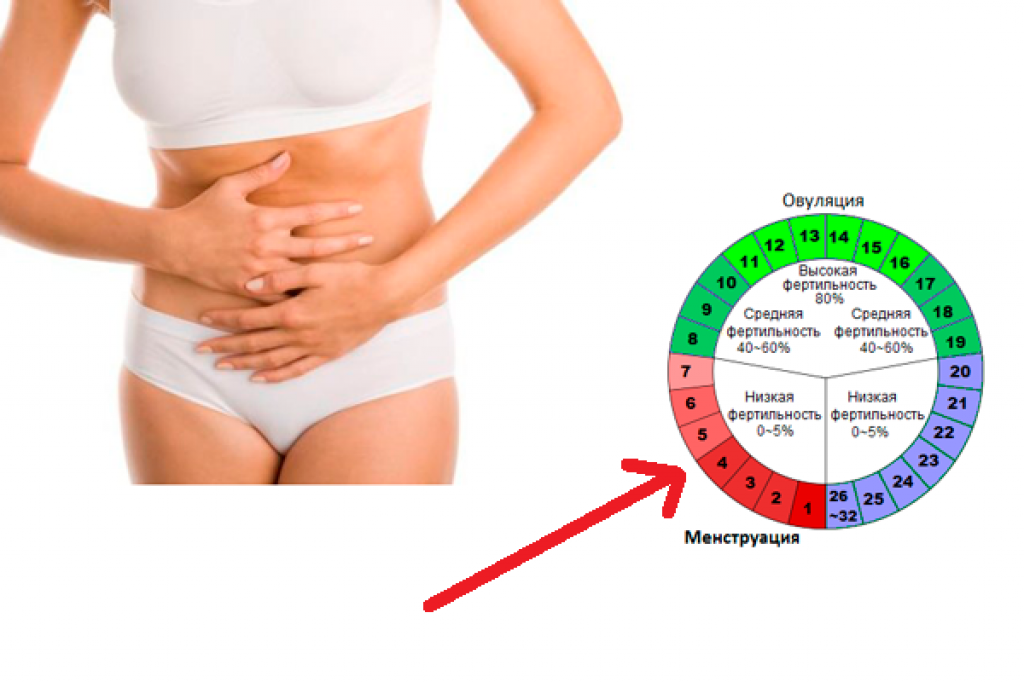 Это может быть внематочная беременность, которая требует неотложной медицинской помощи.
Это может быть внематочная беременность, которая требует неотложной медицинской помощи.
Когда обращаться к врачу при тазовой боли
Записаться на прием по телефону:
- Лечение любых признаков инфекции и/или заболеваний, передающихся половым путем: Как описано выше.
- Физиотерапия: Вы можете получить индивидуальную программу упражнений для лечения любых нестабильных структур или рубцовой ткани в области таза.
Домашнее лечение тазовой боли
Средства от тазовой боли, которые вы можете попробовать дома:
- Улучшение общего состояния здоровья: Улучшите свое питание, сон и физические упражнения.
- Использование безрецептурных обезболивающих при незначительной боли
Вопросы, которые может задать ваш врач о боли в области таза
- Испытывали ли вы тошноту?
- Была ли лихорадка сегодня или в течение последней недели?
- Как бы вы описали характер болей в животе?
- Чувствовали ли вы себя более уставшим, чем обычно, вялым или утомленным, несмотря на нормальное количество сна?
Проведите самодиагностику с помощью нашего бесплатного помощника по бую, если вы ответите «да» на любой из этих вопросов.

