Какие продукты запрещены при хроническом панкреатите. Какое меню рекомендуется соблюдать при обострении заболевания. Какие рецепты блюд подходят для диеты при панкреатите. Как правильно питаться, чтобы не навредить поджелудочной железе.
Особенности питания при хроническом панкреатите
Хронический панкреатит — серьезное воспалительное заболевание поджелудочной железы, требующее особого подхода к питанию. Правильно подобранная диета играет ключевую роль в лечении и профилактике обострений этого заболевания.
Основные принципы диеты при хроническом панкреатите:
- Частое дробное питание небольшими порциями 5-6 раз в день
- Исключение жареных, острых, жирных, копченых продуктов
- Ограничение соли до 6-8 г в сутки
- Механическое, химическое и термическое щажение поджелудочной железы
- Достаточное количество белка (100-120 г в сутки)
- Умеренное ограничение жиров (60-80 г в сутки)
- Ограничение легкоусвояемых углеводов
Какие продукты запрещены при хроническом панкреатите?

- Алкоголь в любом виде
- Жирное мясо, сало, субпродукты
- Копчености, колбасы, консервы
- Жареные блюда
- Острые, кислые, соленые продукты
- Газированные напитки
- Кофе, какао, шоколад
- Свежая выпечка, сдоба
- Грибы
- Бобовые
- Щавель, шпинат, редис, редька, лук, чеснок
- Виноград, инжир, финики, бананы
Какие продукты разрешены при хроническом панкреатите?
При хроническом панкреатите разрешены следующие продукты:
- Нежирные сорта мяса (курица, индейка, кролик, телятина)
- Нежирная морская рыба
- Яйца (белок)
- Молочные продукты пониженной жирности
- Нежирный творог
- Каши на воде (овсяная, гречневая, рисовая)
- Супы на овощном отваре
- Отварные или запеченные овощи (морковь, тыква, кабачки, цветная капуста)
- Печеные яблоки, груши
- Сухари, галетное печенье
- Некрепкий чай, отвар шиповника
Особенности диеты при обострении хронического панкреатита
При обострении хронического панкреатита назначается строгая диета, которая включает несколько этапов:
1-2 день обострения:
- Голод
- Обильное питье (минеральная вода без газа, отвар шиповника)
3-5 день:
- Слизистые крупяные отвары
- Протертые овощные супы
- Кисели
- Отвар шиповника
6-7 день:
- Протертые каши на воде
- Паровые овощные пюре
- Паровые белковые омлеты
- Нежирный творог
- Печеные яблоки
В дальнейшем постепенно расширяют рацион, вводя отварное нежирное мясо, рыбу, овощи. Питание остается дробным и частым — 5-6 раз в день небольшими порциями.

Примерное меню на неделю при хроническом панкреатите
Вот пример сбалансированного меню на неделю для больных хроническим панкреатитом в стадии ремиссии:
Понедельник
Завтрак: овсяная каша на воде, печеное яблоко, некрепкий чай
2-й завтрак: нежирный творог с медом
Обед: овощной суп-пюре, паровая куриная котлета, картофельное пюре, компот
Полдник: отвар шиповника, галетное печенье
Ужин: отварная рыба, тушеные кабачки, чай
Вторник
Завтрак: омлет белковый, гречневая каша, чай
2-й завтрак: печеная груша
Обед: протертый суп из цветной капусты, паровые тефтели, рисовая каша, кисель
Полдник: нежирный кефир, сухарики
Ужин: отварная телятина, овощное пюре, чай
Среда
Завтрак: манная каша на воде, творожное суфле, чай
2-й завтрак: яблочное пюре
Обед: вегетарианский борщ, паровая рыбная котлета, вермишель отварная, компот
Полдник: отвар шиповника, сухое печенье
Ужин: паровой омлет, тушеная морковь, чай
Рецепты диетических блюд при хроническом панкреатите
Вот несколько простых рецептов блюд, подходящих для диеты при хроническом панкреатите:

Суп-пюре из тыквы
Ингредиенты:
- Тыква — 300 г
- Картофель — 2 шт
- Морковь — 1 шт
- Лук — 1/2 шт
- Вода — 1 л
- Соль по вкусу
Приготовление:
- Овощи очистить и нарезать кубиками
- Залить водой и варить до готовности
- Пюрировать блендером
- Добавить соль по вкусу
Паровые куриные котлеты
Ингредиенты:
- Куриное филе — 500 г
- Белый хлеб — 100 г
- Молоко — 100 мл
- Яичный белок — 1 шт
- Соль по вкусу
Приготовление:
- Филе пропустить через мясорубку
- Хлеб замочить в молоке
- Смешать фарш, хлеб, белок, посолить
- Сформировать котлеты
- Готовить на пару 20-25 минут
Как снизить нагрузку на поджелудочную железу?
Чтобы снизить нагрузку на поджелудочную железу при хроническом панкреатите, следует:
- Строго соблюдать диету
- Питаться дробно, 5-6 раз в день небольшими порциями
- Исключить алкоголь, курение
- Не переедать
- Избегать стрессов
- Принимать ферментные препараты по назначению врача
- Поддерживать нормальный вес
- Регулярно проходить обследования
Правильное питание и соблюдение рекомендаций врача позволяют значительно улучшить состояние при хроническом панкреатите и избежать обострений заболевания. Важно помнить, что диета должна быть длительной и соблюдаться даже в период ремиссии.

Питание при хроническом панкреатите
Диета при хроническом панкреатите: что есть, если поджелудочная не в порядке?
Панкрамин
Хронический панкреатит или воспаление поджелудочной железы, довольно распространенное заболевание. Причем, если раньше эта болезнь затрагивала в основном людей после 50 лет, то сейчас заболевание омолодилось и на сегодняшний день средний возраст заболеваемости составляет 37-39 лет.
От чего возникает панкреатит?
До 70% всех случаев воспаления поджелудочной железы, в своей основе имеют поражение алкоголем. Спирт является
жирорастворителем и именно растворение жирового слоя клеток поджелудочной железы является в большинстве случаев
причиной заболевания. Также причинами панкреатита могут быть отравления, травмы внутренних органов, вирусные
заболевания, операции. Очень частой причиной панкреатита являются различные психогенные воздействия: хронический
стресс, нервное перенапряжение. Эти состояния вызывают спазм кровеносных сосудов и, как следствие, нарушение
кровообращения поджелудочной железы.
Эти состояния вызывают спазм кровеносных сосудов и, как следствие, нарушение
кровообращения поджелудочной железы.
Поджелудочная железа
Поджелудочная железа
Воспаление поджелудочной железы
Чем отличается острый панкреатит от хронического?
Острый панкреатит возникает внезапно, длится в течение нескольких дней. При остром панкреатите пациент возникают сильные боли в верхней части живота. Боли могут быть такой силы, что не поддаются обычным обезболивающим средствам. Состояние человека тяжелое, в большинстве случаев острого панкреатита требуется госпитализация в стационар.
Хроническая форме панкреатита является следствием несвоевременного лечения воспаления в острой форме. Основным
симптомом также являются боли, но они носят менее выраженный характер, возникают, как правило, через 30-40 минут
после еды. Боли в основном локализуются в верхнем отделе живота, часто носят опоясывающий характер.
Почему при панкреатите важна диета?
Поджелудочная железа принимает важнейшее участие в процессе пищеварения, прием пищи стимулирует все процессы происходящие в железе. Здоровая поджелудочная железа выделяет ферменты, которые активно расщепляют пищу, способствуя скорейшему и более полному ее усвоению.
Поэтому диета при панкреатите – главная задача в лечении как острого, так и хронического воспаления поджелудочной железы.
Питание при хроническом панкреатите
Какие же основные правила диеты при панкреатите и как нужно организовать питание при обострении хронического панкреатита?
Питайтесь маленькими порциями
Если при остром панкреатите основным методом лечения является голод в течение нескольких дней, то для
обострения хронического панкреатита рекомендуют дробное питание.
Старайтесь щадить поджелудочную железу
Это значит, что пища не должна раздражать органы пищеварения и поджелудочную железу — ни химическим, ни физическим способом. При обострении панкреатита рекомендуют употреблять пищу в протертом, измельченном виде. Большинство продуктов отваривают или запекают. Из диеты исключают слишком острую или слишком жирную пищу, одним словом все, что может вызвать активную выработку ферментов поджелудочной железы.
Измените соотношение жира и белка в пище
При панкреатите или его обострении важно ограничить количество жиров до 50 г в день с равномерным их
распределением по приемам пищи в течение дня. Жиры можно использовать лишь для приготовления пищи,
как самостоятельное блюдо они запрещены. В свою очередь, необходимо увеличить содержание белка до
60%, то есть около 200 грамм. Белок – важнейшая составляющая часть всех клеток в организме, в том
числе и клеток поджелудочной железы. Достаточное количество белка служит строительным материалом для
поврежденных клеток. К белкам, получаемым из пищи, следует добавить и особую, лекарственную форму
белков – биорегуляторные пептиды. Существуют специфичные пептиды, которые восстанавливают клетки
поджелудочной железы, они входят в состав препарата «Панкрамин». Более подробно, мы расскажем о нем
ниже.
В свою очередь, необходимо увеличить содержание белка до
60%, то есть около 200 грамм. Белок – важнейшая составляющая часть всех клеток в организме, в том
числе и клеток поджелудочной железы. Достаточное количество белка служит строительным материалом для
поврежденных клеток. К белкам, получаемым из пищи, следует добавить и особую, лекарственную форму
белков – биорегуляторные пептиды. Существуют специфичные пептиды, которые восстанавливают клетки
поджелудочной железы, они входят в состав препарата «Панкрамин». Более подробно, мы расскажем о нем
ниже.
Исключите продукты, вызывающие метеоризм
Продукты, которые приводят к повышенному газообразованию – метеоризму, на время лечения хронического
панкреатита следует исключить. К таким продуктам относятся бобовые, например фасоль, горох, нут,
молоко и молочные продукты, капуста, а также продукты с инулином – чеснок, лук, спаржа.
Ограничивайте употребление соли
Главное нежелательное свойство соли – способность удерживать в организме воду. В воспаленной поджелудочной железе соль усиливает отек тканей, приводит к затяжному воспалению и препятствует восстановлению клеток железы.
Поэтому, во время острого панкреатита или при обострении хронического соль полностью исключается из рациона. При этом запрещается не только солить приготавливаемую пищу, но и покупать готовые продукты, в составе которых есть поваренная соль. При стихании воспалительного процесса, разрешается слегка досаливать готовые блюда, но готовить также следует без соли. Для предупреждения переизбытка соли, исключают продукты с ее высоким содержанием, например колбасы, маринады, консервы.
Почему важен белок при панкреатите?
Белок – строительный материал для всех клеток человеческого организма. Необходимость в белке обусловлена тем, что
он позволяет быстро обновить травмированные участки поджелудочной железы. Много белка содержится в мясе, бобовых
и молочных продуктах. Однако, здесь заключается и противоречие. Как уже сказано выше, молочные и бобовые
продукты необходимо ограничить при обострении панкреатита. Как же быть в этой ситуации? Выход есть.
Необходимость в белке обусловлена тем, что
он позволяет быстро обновить травмированные участки поджелудочной железы. Много белка содержится в мясе, бобовых
и молочных продуктах. Однако, здесь заключается и противоречие. Как уже сказано выше, молочные и бобовые
продукты необходимо ограничить при обострении панкреатита. Как же быть в этой ситуации? Выход есть.
Дополнительным источником белка, служат особые вещества – биорегуляторные пептиды – это короткие цепочки из аминокислот, выделенные из органов и тканей животных. Они способны восстанавливать функциональные нарушения и препятствовать развитию патологических процессов в тех органах и тканях, из которых они изначально были выделены. Каждый пептидный биорегулятор имеет направленность действия на определенный орган, для клеток поджелудочной железы создан пептидный биорегулятор Панкрамин.
Как Панкрамин действует при хроническом панкреатите?
Панкрамин показан при различных нарушениях функции поджелудочной железы, таких как:
Острый панкреатит
Хронический панкреатит
Инсулиннезависимый диабет
Заболевания желудочно-кишечного тракта, с метаболическими нарушениями
Пред- и послеоперационный период при операциях на органах желудочно-кишечного тракта, поджелудочной железе и двенадцатиперстной кишке
Онкологические заболевания, в том числе при проведении лучевой и химиотерапии
Кроме того, Панкрамин рекомендован к применению:
Лицам пожилого возраста для поддержания деятельности клеток поджелудочной железы
Компоненты для Панкрамина, получаемые из ферментно-эндокринного сырья, не содержат инсулина и представлены
комплексом белков и нуклеопротеидов, обладающих специфическим, избирательным действием на клеточные структуры
поджелудочной железы человека. Все дело в том, что комплексы белков и нуклеопротеидов идентичны у всех
млекопитающих. Благодаря этому, Панкрамин способствует активации восстановительных процессов в ткани железы и
нормализует ее пищеварительную и гормональную функции.
Все дело в том, что комплексы белков и нуклеопротеидов идентичны у всех
млекопитающих. Благодаря этому, Панкрамин способствует активации восстановительных процессов в ткани железы и
нормализует ее пищеварительную и гормональную функции.
Вакуоль
Комплекс полипептидов и нуклеиновых кислот таблетки Цитамина
Клетка органа-цели
Клетка органа-цели
Благодаря механизму транцитоза поступающий белок в неизмененном виде оказывается в клетке – мишени. В данном случае мишенью являются клетки поджелудочной железы — панкреоциты. Попадая в них, Панкрамин насыщает их оптимальным белковым «рационом», позволяя клеткам быстрее восстанавливаться и нормализовать выполнение своих функций – выделение инсулина и ферментов для нормального пищеварения.
Клинические испытания Панкрамина проведены у 125 пациентов с хроническим панкреатитом. В ходе курсового
применения Панкрамина у лиц хроническим панкреатитом повышался аппетит, снижалась частота диспептических
расстройств, улучшалось общее самочувствие. Наблюдалось увеличение активности панкреатических ферментов
(трипсина и амилазы), что соответствовало положительной клинической динамике.
Наблюдалось увеличение активности панкреатических ферментов
(трипсина и амилазы), что соответствовало положительной клинической динамике.
Поделиться
Подробнее о препаратах из статьи
Панкрамин
Биорегулятор поджелудочной железы
подробнее
Читайте
в нашем блоге
Как стресс и лишний вес приводят к диабету?
То, что к сахарному диабету часто предрасположены люди, которые имеют избыточную массу тела, известно многим. Связь же стресса с этим заболеванием на первый взгляд неочевидна. Постараемся разобраться, как эти две проблемы: лишний вес и хронический стресс – могут привести к диабету.
Читать
Стресс как причина заболеваний ЖКТ: последствия и эффективные способы профилактики
Стресс — естественный стимулятор организма. Именно в состоянии стресса вырабатываются адаптивные реакции и происходит своеобразная перезагрузка организма.
Именно в состоянии стресса вырабатываются адаптивные реакции и происходит своеобразная перезагрузка организма.
Читать
Больше статей
Получить бесплатную консультацию
по применению препарата
Диета при панкреатите — Дневник неофита — LiveJournal
https://aif.ru/boostbook/dieta-pri-pankreatite.html
Диета при панкреатите: составляем примерное меню
Панкреатит — серьезное воспалительное заболевание, поражающее поджелудочную железу. Причинами его могут быть закупорка панкреатического протока, сосудистые нарушения, травмы, токсические отравления и даже паразитарные заболевания. В лечении панкреатита наряду с медикаментозными и хирургическими методами большую роль играет специальная диета, о которой мы сегодня и поговорим.
Особенности питания в зависимости от форм панкреатита
Врачи-гастроэнтерологи различают две основных формы панкреатита — острый и хронический, и для питания при каждой из форм существует несколько общих правил:
частое питание небольшими порциями — до восьми раз в день, от 100 г до 300 г пищи на прием;
прием пищи только комнатной температуры — слишком горячие или, наоборот, холодные блюда исключены;
запрещены жареные блюда — лучше готовить на пару, отваривать или запекать.
При остром панкреатите и обострении хронической формы заболевания ведущими принципами являются:
Голодание во время выраженного клинического проявления болезни — в этот период возможно только парентеральное питание, то есть введение питательных веществ внутривенно, «в обход» желудочно-кишечного тракта.
Переход к полноценному, но при этом щадящему питанию в максимально короткие сроки, поскольку больной панкреатитом нуждается в белках.
Постепенное введение в диету новых продуктов и блюд с увеличением калорийности пищи и ее объема.
Первый тип питания — при остром панкреатите — способствует устранению болевых проявлений, а после их снятия можно переходить ко второму типу питания, который показан именно после снятия острых симптомов, а также при хроническом панкреатите. Эта диета рекомендуется на длительный период времени — иногда до года и более, чтобы предотвратить возникновение обострений. В ней точно так же сохранены все принципы химического, механического и термического щажения больного органа. Все блюда готовятся на пару, путем отваривания или запекания.
Все блюда готовятся на пару, путем отваривания или запекания.
Существует также третий тип питания, назначаемый при реактивном панкреатите, который возникает как реакция поджелудочной железы на заболевания желудочно-кишечного тракта, отравления, аллергию или погрешности в питании. Диета при реактивной форме заболевания практически ничем не отличается от диеты при остром и хроническом панкреатите — дробный и частый прием пищи, исключение определенных продуктов и так далее.
Диета «Стол № 5п»: основа правильного питания при панкреатите
При панкреатите больному в обязательном порядке назначается диета «Стол № 5п». При диагностировании острого панкреатита или обострения хронического первый вариант этой диеты назначают после голодания на третий день заболевания. Суточное меню содержит: белков — 85–90 г, жиров — 70–80 г, углеводов — 300–350 г, энергетическая ценность рациона — 2170–2480 ккал
На заметку
Лечебная диета № 5п (по Певзнеру), назначаемая при панкреатите, — это разновидность диеты № 5, рекомендуемой при заболеваниях печени и желчного пузыря. Она помогает снизить нагрузку на поджелудочную железу, уменьшить давление в протоке, улучшить обменные процессы и восстановить функцию органа.
Она помогает снизить нагрузку на поджелудочную железу, уменьшить давление в протоке, улучшить обменные процессы и восстановить функцию органа.
В это время разрешено употреблять только отваренные продукты с полужидкой консистенцией, на пятый день в рацион больного можно вводить полувязкие блюда. После голода рекомендуется питание углеводной пищей, поскольку именно она меньше всего стимулирует деятельность поджелудочной железы. Можно употреблять слизистые супы на овощных отварах или на отварах круп, жидкие каши на воде, овощные пюре на воде без масла, муссы и желе на ксилите, некрепкий чай без сахара.
Постепенно вводят и некоторые белковые продукты — паровые омлеты, паровые котлеты, суфле из нежирных сортов мяса, творожные пасты, паровые пудинги из творога, сливочное масло (только в качестве добавки в готовые блюда).
Второй вариант диеты № 5п, назначаемый при хроническом панкреатите, имеет некоторые отличия. По сравнению с первым вариантом здесь повышено количество белка (130–140 г), неизменными остаются количество простых углеводов (300–350 г) и общее количество жиров (80 г). Средняя калорийность потребляемой пищи не должна превышать 2440–2680 ккал в сутки[2].
Средняя калорийность потребляемой пищи не должна превышать 2440–2680 ккал в сутки[2].
Вредные продукты питания: список, рекомендации для правильного рациона
Если у пациента снижается способность переваривания белковой пищи, то разрешается временно снизить ее количество и заменить на углеводосодержащую. Обязательно ограничивается потребление соли (примерно 6–8 г в день), исключена грубая клетчатка и экстрактивные вещества. Запрещены приемы пищи большими порциями.
Кроме того, при панкреатите разрешено употребление только определенных продуктов, а некоторые должны быть полностью исключены (см. табл.).
Таблица. Разрешенные и запрещенные продукты диеты № 5п.
Поскольку при панкреатите поджелудочная железа не способна функционировать в полную силу, то из-за недостатка ферментов она не справляется с перевариванием определенных продуктов — жирного мяса и рыбы, копченостей, любых консервов. Запрещены субпродукты — почки, сердце и печень, поскольку они содержат холестерин в избытке.
Некоторые овощи и фрукты, такие как белокочанная капуста, фасоль, шпинат, виноград и бананы, вызывают брожение и, как следствие, вздутие живота, а лук, чеснок, редис — это сильнейшие химические раздражители для поджелудочной железы. Овощи с большим содержанием клетчатки также запрещены, поскольку для их переваривания требуется большее количество ферментов, а значит, возрастает нагрузка на поджелудочную.
Рекомендуется отказаться от приправ, пряностей, соусов — майонеза, горчицы, кетчупа, перца, пряных трав. Полностью запрещен любой алкоголь.
Что касается разрешенных продуктов, то необходимо соблюдать технологию их приготовления, рекомендованную диетой № 5п. Овощи предпочтительнее отваривать и перетирать, через некоторое время при улучшении самочувствия некоторые овощи разрешается есть сырыми. Фрукты рекомендуется есть в виде варенья, муссов, желе или киселей, разрешены печеные сладкие яблоки и другие сладкие фрукты, а также сухофрукты в протертом виде.
Каши варят на воде, причем лучше всего больными усваиваются гречневая крупа, рис, манка. Супы разрешается готовить только на овощных отварах, мясные бульоны, особенно крепкие, строжайше запрещены. В супы можно добавить крупы и мелко нарезанные овощи из списка разрешенных, но ни в коем случае нельзя поджаривать их для заправки. Рыбу и мясо рекомендуется готовить на пару или запекать. Запрещена припущенная рыба, поскольку в ней содержится намного больше экстрактивных веществ, чем в отварной.
Супы разрешается готовить только на овощных отварах, мясные бульоны, особенно крепкие, строжайше запрещены. В супы можно добавить крупы и мелко нарезанные овощи из списка разрешенных, но ни в коем случае нельзя поджаривать их для заправки. Рыбу и мясо рекомендуется готовить на пару или запекать. Запрещена припущенная рыба, поскольку в ней содержится намного больше экстрактивных веществ, чем в отварной.
Хлеб разрешено есть только черствый, чтобы не спровоцировать вздутие кишечника из-за его дрожжевой основы.
Меню на неделю из разрешенных продуктов при панкреатите
Как уже говорилось, второй вариант диеты № 5п предполагает расширение рациона после снятия обострения заболевания. Предлагаем вниманию читателей примерное недельное меню, составленное на основе этой диеты.
Понедельник
Завтрак: рисовая каша на воде, творог с подливой из фруктов, чай с медом.
Второй завтрак: запеченное яблоко без кожицы.
Обед: котлета паровая куриная с тыквенным пюре, фруктовый компот.
Полдник: омлет из белка, сок абрикосовый разбавленный.
Вторник
Завтрак: гречневая каша протертая, творожное суфле, чай с нежирным молоком.
Второй завтрак: паровой омлет, сок.
Обед: суп на овощном бульоне с овощами и сметаной, бефстроганов (предварительно отваренный) с картофельным пюре, компот.
Полдник: несдобное печенье, фруктовый кисель.
Ужин: котлеты из судака с рисовой кашей, овощной салат, чай с пастилой.
Среда
Завтрак: каша овсяная, творог с вареньем, чай.
Второй завтрак: мясное суфле, сок морковный.
Обед: молочный суп с мясным пюре, рулет из говядины с омлетом, кисель фруктовый.
Полдник: печенье галетное, компот из сухофруктов.
Ужин: тушеный кролик, вымоченный в молоке, овощное пюре, компот.
Четверг
Завтрак: каша гречневая молочная, несоленый сыр, чай.
Второй завтрак: груша запеченная.
Обед: суп-пюре из моркови и кабачков, куриные кнели с творогом, сок фруктовый.
Полдник: манный пудинг с яблоком.
Ужин: судак запеченный, цветная капуста на пару, компот.
Пятница
Завтрак: омлет белковый, рисовая каша молочная, кисель.
Второй завтрак: фруктовый мусс.
Обед: суп молочный с мясным пюре, кнели куриные, тыквенное пюре, чай с молоком.
Полдник: галеты, чай.
Ужин: рыба отварная под молочным соусом, картофельное пюре, сок.
Суббота
Завтрак: каша из гречневой муки, творог с вареньем, настой шиповника.
Второй завтрак: простокваша.
Обед: суп овощной с фрикадельками, тефтели из телятины с рисом, кисель молочный.
Полдник: пудинг творожный.
Ужин: рыбные котлеты, овощное пюре, чай.
Воскресенье
Завтрак: манный пудинг с фруктовой подливой, несоленый сыр, чай.
Второй завтрак: омлет белковый, тыквенный сок.
Обед: суп с крупой и овощами, куриное суфле на пару, компот из сладких яблок.
Полдник: печенье, кисель ягодный.
Ужин: отварное филе индейки, овощное пюре, чай.
Ежедневно перед сном можно выпивать стакан нежирного кефира или простокваши.
Панкреатит: что это за болезнь и как с ней бороться?
Это только примерное меню диеты № 5п, комбинации гарниров и блюд могут изменяться, но общий принцип — дробное и частое питание с использованием только разрешенных продуктов — должен оставаться неизменным.
Диетические рецепты блюд при воспалении поджелудочной железы
Не стоит думать, что диетические блюда — это обязательно нечто невкусное и пресное. Диета № 5п дает возможность использовать достаточно большой набор продуктов и готовить очень вкусные, но при этом полезные диетические блюда. Предлагаем вниманию наших читателей несколько интересных рецептов.
Первое блюдо: Суп молочный с мясным пюре
На одну порцию: говядина 60 г, рис 20 г, один желток, молоко 100 г, сливочное масло 3 г, вода 300 г, соль 1 г.
Нежирную говядину отварить, пропустить через мясорубку или взбить в блендере с добавлением воды. Отварить рис и протереть его через сито. Затем протертый рис и его отвар добавить в мясное пюре, вскипятить и дать остыть. После этого заправить получившийся суп смесью взбитого яйца с молоком (льезон). Немного посолить и перед подачей добавить чуть-чуть сливочного масла.
После этого заправить получившийся суп смесью взбитого яйца с молоком (льезон). Немного посолить и перед подачей добавить чуть-чуть сливочного масла.
Второе блюдо: мясной рулет с омлетом
На одну порцию: мясо 100 г, яйцо 2 шт., молоко 2,5 столовой ложки, соль 1 г.
Нежирное мясо (курицу, индейку, говядину) пропустить через мясорубку. В готовый фарш вбить яйца и хорошо перемешать. Затем разложить фарш на мокром полотенце в виде пласта толщиной около 2 см. На фарш выложить паровой омлет из яйца с молоком. Свернуть фарш в рулет и поместить на решетку пароварки. Готовить 20–25 минут. Подавать можно с картофельным или овощным пюре.
Десерт: манный пудинг с яблоками
На одну порцию: манная крупа 45 г, молоко 100 г, сахар 12 г, яйцо 1 шт., одно небольшое яблоко.
Сварить густую манную кашу, затем добавить в нее тертые яблоки без кожицы, сахар и яичный желток. Перемешать и ввести взбитые белки. Затем выложить готовую массу в формочки и варить на пару около получаса. Подавать с фруктовым киселем или джемом.
Подавать с фруктовым киселем или джемом.
Диета — важнейшая часть лечения при панкреатите в любой его форме. От количества, качества и способа приготовления блюд зависит скорость снятия обострения и в целом выздоровления пациента. Главная задача, которую решает диетические питание, — это восстановление всех функций поврежденной поджелудочной железы и поддержание ее нормальной работы максимально долгое время.
Как снизить нагрузку на поджелудочную железу после еды?
Чтобы помочь поджелудочной железе полноценно переваривать пищу, особенно при ферментной недостаточности, вызванной хроническим панкреатитом, врачи назначают пациентам прием ферментных препаратов на основе панкреатина животного происхождения. Панкреатин проявляет свою активность в форме как минимум трех ферментов пищеварения: протеазы, альфа-амилазы и липазы. Заместительная ферментная терапия существенно снижает нагрузку на поджелудочную, обеспечивая ей покой и давая возможность справиться с воспалением.
Без своевременного лечения панкреатит может перейти в хроническую форму и дать осложнения, включая панкреонекроз.
Лечение панкреатита…
Хронический панкреатит в период обострения сопровождается периодическими или постоянными болями в верхних отделах живота, которые могут носить опоясывающий характер, а также тошнотой (вплоть до рвоты), жидким стулом и вздутием живота.
Как можно лечить панкреатит?
Переедание зачастую провоцирует нарушения работы пищеварительной системы и может привести к набору лишнего веса.
Препарат для улучшения пищеварения…
При лечении последствий панкреатита могут быть рекомендованы препараты для нормализации пищеварения с содержанием амилазы, липазы и протеазы.
Какой препарат может помочь?
Имеются противопоказания. Необходимо получить консультацию специалиста.
Источники:
1,2 https://e-libra.su/read/391536-lechebnoe-pitanie-pri-hronicheskih-zabolevaniyah.html
3 https://medi.ru/klinicheskie-rekomendatsii/khronicheskij-pankreatit-u-vzroslykh_14025/
4 https://clck.ru/M6efZ Оригинал статьи: https://aif.ru/boostbook/dieta-pri-pankreatite. html
html
Питание пациентов с хроническим панкреатитом: систематический обзор и метаанализ
1. Sarles H. Этиопатогенез и определение хронического панкреатита. Dig Dis Sci. 1986; 31:91С–107С. [PubMed] [Google Scholar]
2. Rasch S, Valantiene I, Mickevicius A, Beer S, Rosendahl J, Charnley RM, Robinson SM. Хронический панкреатит: обеспечивают ли сывороточные биомаркеры связь с воспалительным фенотипом? Панкреатология. 2016;16:708–714. [PubMed] [Академия Google]
3. Hébuterne X, Hastier P, Péroux JL, Zeboudj N, Delmont JP, Rampal P. Расход энергии в покое у пациентов с алкогольным хроническим панкреатитом. Dig Dis Sci. 1996; 41: 533–539. [PubMed] [Google Scholar]
4. Armbrecht U. [Хронический панкреатит: потеря веса и низкая физическая работоспособность – опыт специализированного реабилитационного центра] Rehabilitation (Stuttg) 2001;40:332–336. [PubMed] [Google Scholar]
5. Goebell H, Hotz J, Hoffmeister H. Гиперкалорийное питание как этиологический фактор при хроническом панкреатите. Z Гастроэнтерол. 1980;18:94–97. [PubMed] [Google Scholar]
Z Гастроэнтерол. 1980;18:94–97. [PubMed] [Google Scholar]
6. Nakamura T, Arai Y, Terada A, Kudoh K, Imamura K, Machida K, Kikuchi H, Takebe K. Диетический анализ японских пациентов с хроническим панкреатитом в стабильном состоянии. J Гастроэнтерол. 1994; 29: 756–762. [PubMed] [Google Scholar]
7. Mezey E, Kolman CJ, Diehl AM, Mitchell MC, Herlong HF. Алкоголь и пищевой рацион в развитии хронического панкреатита и поражения печени при алкоголизме. Am J Clin Nutr. 1988; 48: 148–151. [PubMed] [Академия Google]
8. Одрен-Макговерн Дж., Беновиц Н.Л. Курение сигарет, никотин и масса тела. Клин Фармакол Тер. 2011;90:164–168. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Арванитакис М., Окенга Дж., Безмаревич М., Джанотти Л., Кржнарич Ж., Лобо Д.Н., Лёзер С., Мадл С., Мейер Р., Филлипс М., Расмуссен Х.Х., Ван Хофт Дж. Э., Бишофф СК. Руководство ESPEN по лечебному питанию при остром и хроническом панкреатите. Клин Нутр. 2020; 39: 612–631. [PubMed] [Google Scholar]
10. Дагган С.Н., О’Салливан М., Гамильтон С., Фихан С.М., Риджуэй П.Ф., Конлон К.С. Пациенты с хроническим панкреатитом имеют повышенный риск развития остеопороза. Поджелудочная железа. 2012;41:1119–1124. [PubMed] [Google Scholar]
Дагган С.Н., О’Салливан М., Гамильтон С., Фихан С.М., Риджуэй П.Ф., Конлон К.С. Пациенты с хроническим панкреатитом имеют повышенный риск развития остеопороза. Поджелудочная железа. 2012;41:1119–1124. [PubMed] [Google Scholar]
11. Дагган С.Н., Смит Н.Д., Мерфи А., Макнотон Д., О’Киф С.Дж., Конлон К.С. Высокая распространенность остеопороза у пациентов с хроническим панкреатитом: систематический обзор и метаанализ. Клин Гастроэнтерол Гепатол. 2014;12:219–228. [PubMed] [Google Scholar]
12. Дагган С.Н., Смит Н.Д., О’Салливан М., Фихан С., Риджуэй П.Ф., Конлон К.С. Распространенность гипотрофии и дефицита жирорастворимых витаминов при хроническом панкреатите. Нутр Клин Практ. 2014;29: 348–354. [PubMed] [Google Scholar]
13. Martinez-Moneo E, Stigliano S, Hedström A, Kaczka A, Malvik M, Waldthaler A, Maisonneuve P, Simon P, Capurso G. Дефицит жирорастворимых витаминов при хроническом панкреатите: Систематический обзор и метаанализ. Панкреатология. 2016;16:988–994. [PubMed] [Google Scholar]
14. Hoogenboom SA, Lekkerkerker SJ, Fockens P, Boermeester MA, van Hooft JE. Систематический обзор и метаанализ распространенности дефицита витамина D у пациентов с хроническим панкреатитом. Панкреатология. 2016;16:800–806. [PubMed] [Академия Google]
Hoogenboom SA, Lekkerkerker SJ, Fockens P, Boermeester MA, van Hooft JE. Систематический обзор и метаанализ распространенности дефицита витамина D у пациентов с хроническим панкреатитом. Панкреатология. 2016;16:800–806. [PubMed] [Академия Google]
15. Сатиарадж Э., Гупта С., Чутке М., Махуркар С., Мансард М.Дж., Рао Г.В., Редди Д.Н. Недоедание не является этиологическим фактором в развитии тропического панкреатита — исследование случай-контроль пациентов из южной Индии. Троп Гастроэнтерол. 2010;31:169–174. [PubMed] [Google Scholar]
16. Сарлес Х. Международный обзор питания и панкреатита. пищеварение. 1973; 9: 389–403. [PubMed] [Google Scholar]
17. Moher D, Liberati A, Tetzlaff J, Altman DG PRISMA Group. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. Int J Surg. 2010;8:336–341. [PubMed] [Академия Google]
18. Эриксен МБ, Франдсен ТФ. Влияние пациента, вмешательства, сравнения, результата (PICO) как инструмента стратегии поиска на качество поиска литературы: систематический обзор. J Med Libr Assoc. 2018;106:420–431. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Med Libr Assoc. 2018;106:420–431. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Wells GA, Shea B, O’Connell D, Peterson J, Welch V, Losos M, P Tugwell. Шкала Ньюкасла-Оттавы (NOS) для оценки качества нерандомизированных исследований в мета-анализах. Оксфорд; 2000. [Google Scholar]
20. Noel-Jorand MC, Bras J. Сравнение пищевых профилей пациентов с алкогольным панкреатитом и циррозом печени. Алкоголь Алкоголь. 1994;29:65–74. [PubMed] [Google Scholar]
21. Ваона Б., Армеллини Ф., Бово П., Риго Л., Замбони М., Брунори М.П., Далл’О Э., Филиппини М., Таламини Г., Ди Франческо В., Фруллони Л., Миччоло Р., Каваллини Г. Питание больных хроническим панкреатитом после начала заболевания. Am J Clin Nutr. 1997; 65: 851–854. [PubMed] [Google Scholar]
22. Мидха С., Сингх Н., Сачдев В., Тандон Р.К., Джоши Ю.К., Гарг П.К. Причинно-следственная связь недоедания с идиопатическим хроническим панкреатитом: проспективное исследование случай-контроль. J Гастроэнтерол Гепатол.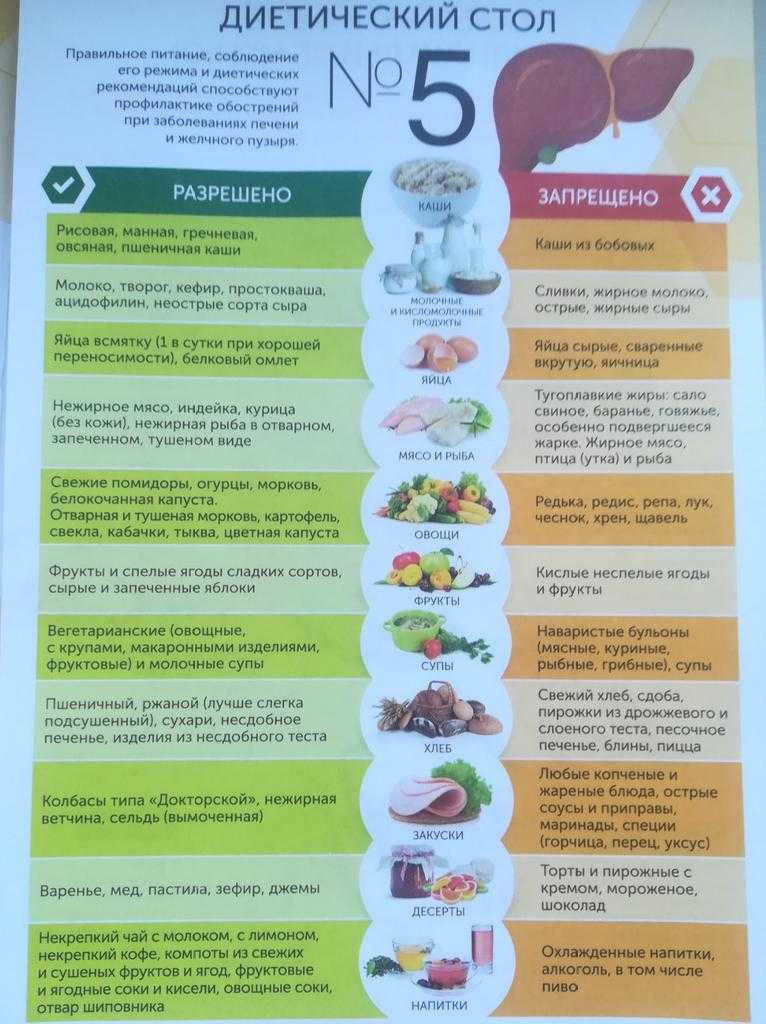 2008; 23:1378–1383. [PubMed] [Академия Google]
2008; 23:1378–1383. [PubMed] [Академия Google]
23. Леви П., Матурин П., Рокепло А., Рюфф Б., Бернадес П. Многомерное исследование по типу «случай-контроль» диетических, алкогольных и табачных привычек у мужчин-алкоголиков с хроническим панкреатитом. Поджелудочная железа. 1995; 10: 231–238. [PubMed] [Google Scholar]
24. Робертс К.М., Голиан П., Нахикян-Нельмс М., Хинтон А., Мадрил П., Баш К., Конвелл Д., Харт П.А. Определяют ли индекс здорового питания и показатель средиземноморской диеты адекватность питания при хроническом панкреатите? Dig Dis Sci. 2019;64:2318–2326. [PubMed] [Google Scholar]
25. Sobral-Oliveira MB, Faintuch J, Guarita DR, Oliveira CP, Carrilho FJ. Пищевой профиль бессимптомных больных алкоголизмом. Арк Гастроэнтерол. 2011;48:112–118. [PubMed] [Google Scholar]
26. Laugier R, Bernard JP, Laroche R, Kadende P, N’Dabaneze E, Sauniere JF, Dupuy P. Экзокринная секреция поджелудочной железы у здоровых людей и пациентов с хроническим кальцифицирующим панкреатитом из Бурунди: возможная диета влияет.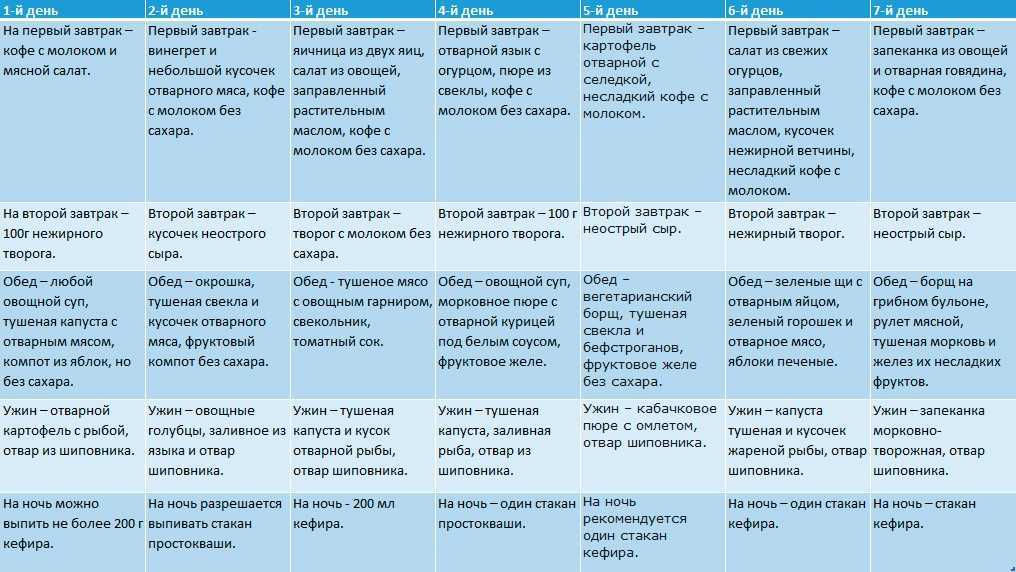 пищеварение. 1993; 54: 54–60. [PubMed] [Академия Google]
пищеварение. 1993; 54: 54–60. [PubMed] [Академия Google]
27. Guarnieri G, Toigo G, Situlin R, Crapesi L, Del Bianco MA, Zanettovich A, Mandero E, Resetta G. Исследования биопсии мышц белково-энергетической недостаточности у пациентов с хроническим рецидивирующим панкреатитом. Настойки Клин Эрнар. 1986; 13:166, 168–171. [PubMed] [Google Scholar]
28. Quilliot D, Forbes A, Dubois F, Gueant JL, Ziegler O. Дефицит каротиноидов при хроническом панкреатите: эффект увеличения потребления помидоров. Eur J Clin Nutr. 2011; 65: 262–268. [PubMed] [Академия Google]
29. Дэни Р., Мотт К.Б., Гуарита Д.Р., Ногейра К.Э. Эпидемиология и этиология хронического панкреатита в Бразилии: рассказ о двух городах. Поджелудочная железа. 1990; 5: 474–478. [PubMed] [Google Scholar]
30. Pitchumoni CS, Sonnenshein M, Candido FM, Panchacharam P, Cooperman JM. Питание в патогенезе алкогольного панкреатита. Am J Clin Nutr. 1980; 33: 631–636. [PubMed] [Google Scholar]
31. Nakamura T, Takebe K, Tando Y, Arai Y, Yamada N, Ishii M, Kikuchi H, Imamura K. Фекальные триглицериды и жирные кислоты в дифференциальной диагностике недостаточности поджелудочной железы и кишечной мальабсорбции у пациентов с низким потреблением жиров. J Int Med Res. 1995;23:48–55. [PubMed] [Google Scholar]
Фекальные триглицериды и жирные кислоты в дифференциальной диагностике недостаточности поджелудочной железы и кишечной мальабсорбции у пациентов с низким потреблением жиров. J Int Med Res. 1995;23:48–55. [PubMed] [Google Scholar]
32. Turner RC, Brazionis LB, McDermott R. Характер потребления питательных веществ и других веществ, связанных с хроническим панкреатитом. Панкреатология. 2013; 13:33–37. [PubMed] [Google Scholar]
33. Сингх Н., Джоши Ю.К., Сарая А., Тандон Р.К. Пищевой профиль больных хроническим панкреатитом. Asia Pac J Clin Nutr. 1999; 8:19–23. [PubMed] [Google Scholar]
34. Lin Y, Tamakoshi A, Hayakawa T, Ogawa M, Ohno Y Исследовательский комитет трудноизлечимых заболеваний поджелудочной железы. Связь употребления алкоголя и питательных веществ с хроническим панкреатитом: результаты исследования случай-контроль в Японии. Am J Гастроэнтерол. 2001;96: 2622–2627. [PubMed] [Google Scholar]
35. Усканга Л., Роблес-Диас Г., Сарлес Х. Данные о питании и этиология хронического панкреатита в Мексике. Dig Dis Sci. 1985; 30: 110–113. [PubMed] [Google Scholar]
Dig Dis Sci. 1985; 30: 110–113. [PubMed] [Google Scholar]
36. Balakrishnan V, Sauniere JF, Hariharan M, Sarles H. Диета, функция поджелудочной железы и хронический панкреатит на юге Индии и Франции. Поджелудочная железа. 1988; 3:30–35. [PubMed] [Google Scholar]
37. Тинджу Дж., Решми С., Раджеш Г., Балакришнан В. Антропометрическая, биохимическая, клиническая и диетическая оценка недоедания у южноиндийских пациентов с хроническим панкреатитом. Троп Гастроэнтерол. 2010; 31: 285–29.0. [PubMed] [Google Scholar]
38. Hamberg O, Andersen V, Sonne J, Larsen S, Vilstrup H. Синтез мочевины у пациентов с хроническим панкреатитом: связь с секрецией глюкагона и потреблением белка с пищей. Клин Нутр. 2001; 20: 493–501. [PubMed] [Google Scholar]
39. Сингх С., Мидха С., Сингх Н., Джоши Ю.К., Гарг П.К. Диетическое консультирование по сравнению с пищевыми добавками при недоедании при хроническом панкреатите: рандомизированное контролируемое исследование. Клин Гастроэнтерол Гепатол. 2008; 6: 353–359. [PubMed] [Академия Google]
2008; 6: 353–359. [PubMed] [Академия Google]
40. Durbec JP, Sarles H. Многоцентровое исследование этиологии заболеваний поджелудочной железы. Взаимосвязь между относительным риском развития хронического панкреита и потреблением алкоголя, белков и липидов. пищеварение. 1978; 18: 337–350. [PubMed] [Google Scholar]
41. Вестерфельд В.В., Шульман М.П. Метаболизм и калорийность алкоголя. J Am Med Assoc. 1959; 170: 197–203. [PubMed] [Google Scholar]
42. Pirola RC, Lieber CS. Энергетические затраты на метаболизм лекарственных средств, в том числе этанола. Фармакология. 1972;7:185–196. [PubMed] [Google Scholar]
43. Gruchow HW, Sobocinski KA, Barboriak JJ. Алкоголь, потребление питательных веществ и гипертония у взрослых в США. ДЖАМА. 1985; 253:1567–1570. [PubMed] [Google Scholar]
44. Ван Х.Дж., Захари С., Юнг М.К. Алкоголь, воспаление и взаимодействие кишечника, печени и мозга при повреждении тканей и развитии заболеваний. Мир J Гастроэнтерол. 2010;16:1304–1313. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Коте Г.А., Ядав Д., Сливка А., Хоуз Р.Х., Андерсон М.А., Бертон Ф.Р., Брэнд Р.Е., Бэнкс П.А., Льюис М.Д., Дисарио Дж.А., Гарднер Т.Б., Гелруд A, Amann ST, Baillie J, Money ME, O’Connell M, Whitcomb DC, Sherman S Североамериканская группа по изучению панкреатита. Алкоголь и курение как факторы риска в эпидемиологическом исследовании больных хроническим панкреатитом. Клин Гастроэнтерол Гепатол. 2011;9: 266–73; викторина е27. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, Cooper C, Landi F, Rolland Y, Sayer AA, Schneider SM , Sieber CC, Topinkova E, Vandewoude M, Visser M, Zamboni M Авторская группа Европейской рабочей группы по саркопении у пожилых людей 2 (EWGSOP2) и Расширенная группа EWGSOP2. Саркопения: пересмотренный европейский консенсус по определению и диагностике. Возраст Старение. 2019;48:16–31. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Куан Л.Л., Деннисон А.Р., Гарсеа Г. Распространенность и влияние саркопении при хроническом панкреатите: обзор литературы. Мир J Surg. 2021; 45: 590–597. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Куан Л.Л., Деннисон А.Р., Гарсеа Г. Распространенность и влияние саркопении при хроническом панкреатите: обзор литературы. Мир J Surg. 2021; 45: 590–597. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. OConnor D, Kok T, Purcell C, Duggan S, Conlon K. Изучение распространенности саркопении при хроническом панкреатите в ирландской когорте: пилотный эксперимент на основе компьютерной томографии. изучать. Панкреатология. 2014;3:С74. [Google Scholar]
49. Олесен С.С., Бююкуслу А., Кёлер М., Расмуссен Х.Х., Древес А.М. Саркопения связана с увеличением частоты госпитализаций и снижением выживаемости у пациентов с хроническим панкреатитом. Панкреатология. 2019;19:245–251. [PubMed] [Google Scholar]
50. Verhaegh BP, Reijven PL, Prins MH, Brouns JH, Masclee AA, Keulemans YC. Нутритивный статус у больных хроническим панкреатитом. Eur J Clin Nutr. 2013;67:1271–1276. [PubMed] [Google Scholar]
51. Löhr JM, Dominguez-Munoz E, Rosendahl J, Besselink M, Mayerle J, Lerch MM, Haas S, Akisik F, Kartalis N, Iglesias-Garcia J, Keller J, Boermeester M , Вернер Дж. , Дюмонсо Дж.М., Фокенс П., Древес А., Джейхан Г., Линдквист Б., Дрент Дж., Эвальд Н., Хардт П., де Мадария Э., Витт Х., Шнайдер А., Манфреди Р., Брондум Ф.Дж., Рудольф С., Боллен Т., Бруно М. HaPanEU/UEG Рабочая группа. Объединенные европейские гастроэнтерологические рекомендации по диагностике и терапии хронического панкреатита (HaPanEU) United European Gastroenterol J. 2017; 5:153–199. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Дюмонсо Дж.М., Фокенс П., Древес А., Джейхан Г., Линдквист Б., Дрент Дж., Эвальд Н., Хардт П., де Мадария Э., Витт Х., Шнайдер А., Манфреди Р., Брондум Ф.Дж., Рудольф С., Боллен Т., Бруно М. HaPanEU/UEG Рабочая группа. Объединенные европейские гастроэнтерологические рекомендации по диагностике и терапии хронического панкреатита (HaPanEU) United European Gastroenterol J. 2017; 5:153–199. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Голландская группа по изучению панкреатита Verdonk RC. Субоптимальный уход за пациентами с хроническим панкреатитом, выявленный умеренным или низким соблюдением рекомендаций Объединенной европейской гастроэнтерологии (HaPanEU): общенациональный анализ Нидерландов. United European Gastroenterol J. 2020; 8: 764–774. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Sikkens EC, Cahen DL, Koch AD, Braat H, Poley JW, Kuipers EJ, Bruno MJ. Распространенность дефицита жирорастворимых витаминов и снижение костной массы у больных хроническим панкреатитом. Панкреатология. 2013; 13: 238–242. [PubMed] [Google Scholar]
Панкреатология. 2013; 13: 238–242. [PubMed] [Google Scholar]
54. Дагган С.Н., Перселл С., Килбейн М., О’Кин М., МакКенна М., Гаффни П., Риджуэй П.Ф., Боран Г., Конлон К.С. Связь между аномальным обменом костной ткани, системным воспалением и остеопорозом у пациентов с хроническим панкреатитом: исследование с сопоставлением случаев. Am J Гастроэнтерол. 2015;110:336–345. [PubMed] [Академия Google]
55. Линдквист Б., Филлипс М.Е., Домингес-Муньос Х.Е. Клинические, антропометрические и лабораторные пищевые маркеры внешнесекреторной недостаточности поджелудочной железы: распространенность и диагностическое использование. Панкреатология. 2015; 15: 589–597. [PubMed] [Google Scholar]
56. Quilliot D, Dousset B, Guerci B, Dubois F, Drouin P, Ziegler O. Доказательства того, что сахарный диабет способствует нарушению метаболизма цинка, меди и селена при хроническом панкреатите. Поджелудочная железа. 2001; 22: 299–306. [PubMed] [Академия Google]
57. Папазахариу И. М., Мартинес-Исла А., Эфтимиу Э., Уильямсон Р.С., Гиргис С.И. Дефицит магния у больных хроническим панкреатитом, выявленный с помощью внутривенного нагрузочного теста. Клин Чим Акта. 2000; 302: 145–154. [PubMed] [Google Scholar]
М., Мартинес-Исла А., Эфтимиу Э., Уильямсон Р.С., Гиргис С.И. Дефицит магния у больных хроническим панкреатитом, выявленный с помощью внутривенного нагрузочного теста. Клин Чим Акта. 2000; 302: 145–154. [PubMed] [Google Scholar]
58. Вуясинович М., Хедстрём А., Мезоннев П., Валенте Р., фон Хорн Х., Лёр Дж. М., Хаас С. Л. Дефицит цинка у больных хроническим панкреатитом. Мир J Гастроэнтерол. 2019;25:600–607. [Бесплатная статья PMC] [PubMed] [Google Scholar]
59. Volatier JL, Verger P. Последние национальные французские данные о потреблении пищевых продуктов и питательных веществ. Бр Дж Нутр. 1999;81 Приложение 2:S57–S59. [PubMed] [Google Scholar]
60. Harrington KE, McGowan MJ, Kiely M, Robson PJ, Livingstone MB, Morrissey PA, Gibney MJ. Потребление макронутриентов и источники пищи у взрослых ирландцев: результаты исследования потребления продуктов питания в Северной и Южной Ирландии. Нутр общественного здравоохранения. 2001;4:1051–1060. [PubMed] [Google Scholar]
Revisiting Dietary Approaches in Management of Chronic Pancreatitis
Ядав Д., Муддана В., О’Коннелл М. Госпитализация по поводу хронического панкреатита в округе Аллегейни, штат Пенсильвания. Панкреатология США. 2011;11(6):546–52.
Артикул Google Scholar
Джалал М., Кэмпбелл Дж.А., Хоппер А.Д. Практическое руководство по лечению хронического панкреатита. Фронтлайн Гастроэнтерол. 2019;10(3):253–60.
Артикул Google Scholar
Levy P, Barthet M, Mollard BR, Amouretti M, Marion-Audibert AM, Dyard F. Оценка распространенности и заболеваемости хроническим панкреатитом и его осложнениями. Гастроэнтерол Клин Биол. 2006;30(6–7):838–44.
Артикул Google Scholar
Хирота М., Симосегава Т., Масамунэ А., Кикута К., Куме К., Хамада С. и др. Седьмое общенациональное эпидемиологическое исследование хронического панкреатита в Японии: клиническое значение привычки курить у японских пациентов. Панкреатология. 2014;14(6):490–6.
Панкреатология. 2014;14(6):490–6.
Артикул Google Scholar
Домингес-Муньос Х.Э., Лусендо А., Карбальо Л.Ф., Иглесиас-Гарсия Х., Тениас Х.М. Испанское многоцентровое исследование по оценке распространенности и заболеваемости хроническим панкреатитом и его осложнениями. Преподобный Эсп Энферм Коп. 2014;106(4):239–45.
КАС Google Scholar
Ни Чончубхайр Х.М., Башир Ю., Макнотон Д., Барри Дж.М., Дагган С.Н., Конлон К.С. Выписки из больниц и активность пациентов, связанные с хроническим панкреатитом в Ирландии, 2009–2013 гг. Панкреатология. 2017;17(1):56–62.
Артикул Google Scholar
Levy P, Dominguez-Munoz E, Imrie C, Lohr M, Maisonneuve P. Эпидемиология хронического панкреатита: бремя болезни и последствия. United European Gastroenterol J. 2014;2(5):345–54.
2014;2(5):345–54.
Артикул Google Scholar
Kleeff J, Whitcomb DC, Shimosegawa T, Esposito I, Lerch MM, Gress T, et al. Хронический панкреатит Nat Rev Dis Primers. 2017;3:17060.
Артикул Google Scholar
Сингх В.К., Ядав Д., Гарг П.К. Диагностика и лечение хронического панкреатита: обзор. ДЖАМА. 2019;322(24):2422–34.
Артикул КАС Google Scholar
Харт Пенсильвания, Конвелл Д.Л. Хронический панкреатит: борьба с тяжелым заболеванием. Am J Гастроэнтерол. 2020;115(1):49–55.
Артикул Google Scholar
Сингви А., Ядав Д. Мифы и реальность об алкоголе и курении при хроническом панкреатите. Курр Опин Гастроэнтерол. 2018;34(5):355–61.
Артикул Google Scholar
Bosetti C, Bertuccio P, Negri E, La Vecchia C, Zeegers MP, Boffetta P. Рак поджелудочной железы: обзор описательной эпидемиологии. Мол Карциног. 2012;51(1):3–13.
Артикул КАС Google Scholar
Дагган С.Н., Ни Чончубхайр Х.М., Лавал О., О’Коннор Д.Б., Конлон К.С. Хронический панкреатит: диагностическая дилемма. Мир J Гастроэнтерол. 2016;22(7):2304–13.
Артикул КАС Google Scholar
Конвелл Д.Л., Ли Л.С., Ядав Д., Лонгнекер Д.С., Миллер Ф.Х., Мортеле К.Дж. и др. Практические рекомендации Американской ассоциации поджелудочной железы при хроническом панкреатите: основанный на фактических данных отчет о диагностических рекомендациях. Поджелудочная железа. 2014;43(8):1143–62.
Артикул Google Scholar
Conwell DL, Wu BU. Хронический панкреатит: постановка диагноза. Клин Гастроэнтерол Гепатол. 2012;10(10):1088–95.
Клин Гастроэнтерол Гепатол. 2012;10(10):1088–95.
Артикул Google Scholar
Симосегава Т., Катаока К., Камисава Т., Миякава Х., Охара Х., Ито Т. и др. Пересмотренные японские клинические диагностические критерии хронического панкреатита. J Гастроэнтерол. 2010;45(6):584–9.1.
Артикул Google Scholar
Шибукава Г., Ирисава А. Диагностическая эффективность совершенно нового эндоскопического ультразвукового процессора при ранней стадии хронического панкреатита. Копать эндоск. 2015; 27 (Приложение 1): 75.
Артикул Google Scholar
Анаизи А., Харт П.А., Конвелл Д.Л. Диагностика хронического панкреатита. Dig Dis Sci. 2017;62(7):1713–20.
Артикул КАС Google Scholar
Веге СС, Чари ул. Хронический панкреатит. N Engl J Med. 2022;386(9):869–78.
Артикул Google Scholar
Гарднер Т.Б., Адлер Д.Г., Форсмарк К.Е., Зауэр Б.Г., Тейлор Дж.Р., Уиткомб Д.К. Клинические рекомендации ACG: хронический панкреатит. Am J Гастроэнтерол. 2020;115(3):322–39.
Артикул Google Scholar
Рэмси М.Л., Конуэлл Д.Л., Харт П.А. Осложнения хронического панкреатита. Dig Dis Sci. 2017;62(7):1745–50.
Артикул Google Scholar
•• Арванитакис М., Окенга Дж., Безмаревич М., Джанотти Л., Кржнарич З., Лобо Д.Н., и соавт. Руководство ESPEN по лечебному питанию при остром и хроническом панкреатите. Клин Нутр. 2020;39(3):612–31. На сегодняшний день это наиболее полная литература по питанию при панкреатите. Этот справочник включает более 200 ссылок и содержит 31 рекомендацию по питанию при остром и хроническом панкреатите.
Артикул Google Scholar
Sikkens EC, Cahen DL, van Eijck C, Kuipers EJ, Bruno MJ. Пациенты с экзокринной недостаточностью вследствие хронического панкреатита недолечены: национальное исследование Нидерландов. Панкреатология. 2012;12(1):71–3.
Артикул Google Scholar
Джаваид С., Форсмарк К.Э. Экзокринная недостаточность поджелудочной железы после острого панкреатита: истинная ассоциация или эпифеномен? Dig Dis Sci. 2019;64(7):1731–1733.
Артикул Google Scholar
Huang W, de la Iglesia-Garcia D, Baston-Rey I, Calvino-Suarez C, Larino-Noia J, Iglesias-Garcia J, et al. Экзокринная недостаточность поджелудочной железы после острого панкреатита: систематический обзор и метаанализ. Dig Dis Sci. 2019;64(7):1985–2005.
Артикул Google Scholar
Дас С.Л., Сингх П.П., Филлипс А.Р., Мерфи Р., Виндзор Дж.А., Петров М.С. Впервые диагностированный сахарный диабет после острого панкреатита: систематический обзор и метаанализ. Кишка. 2014;63(5):818–31.
Артикул Google Scholar
Дагган С.Н., О’Коннор Д.Б., Антанайтис А., Кэмпион Дж.Р., Лавал О., Ахмед М. и др. Метаболическая дисфункция и сахарный диабет при длительном наблюдении за тяжелым острым панкреатитом: исследование с сопоставлением случаев. Панкреатология. 2020;20(5):813–21.
Артикул КАС Google Scholar
DiMagno EP, Go VL, Summerskill WH. Взаимосвязь между выходом ферментов поджелудочной железы и мальабсорбцией при тяжелой недостаточности поджелудочной железы. N Engl J Med. 1973;288(16):813–5.
Артикул КАС Google Scholar
Lankisch PG, Lembcke B, Wemken G, Creutzfeldt W. Функциональные резервные возможности экзокринной части поджелудочной железы. пищеварение. 1986;35(3):175–81.
Артикул КАС Google Scholar
Compher C, Bingham AL, McCall M, Patel J, Rice TW, Braunschweig C, et al. Руководство по проведению поддерживающей нутритивной терапии взрослых пациентов в критическом состоянии: Американское общество парентерального и энтерального питания. JPEN J Parenter Enteral Nutr. 2022;46(1):12–41.
Артикул КАС Google Scholar
Икеура Т., Такаока М., Учида К., Миёси Х., Оказаки К. Благотворное влияние низкожировой элементарной диетотерапии на боль при хроническом панкреатите. Int J Chronic Dis. 2014; 2014: 862091.
Google Scholar
Катаока К., Сакагами Дж. , Хирота М., Масамунэ А., Симосегава Т. Эффекты перорального приема элементарной диеты у пациентов с болезненным хроническим панкреатитом в реальных условиях в Японии. Поджелудочная железа. 2014;43(3):451–7.
, Хирота М., Масамунэ А., Симосегава Т. Эффекты перорального приема элементарной диеты у пациентов с болезненным хроническим панкреатитом в реальных условиях в Японии. Поджелудочная железа. 2014;43(3):451–7.
Артикул КАС Google Scholar
Уайт СП, Гюнтер П., Дженсен Г., Мэлоун А., Шофилд М., Academy of N, et al. Согласованное заявление Академии питания и диетологии/Американского общества парентерального и энтерального питания: характеристики, рекомендуемые для выявления и документирования недоедания у взрослых (недостаточное питание). Дж. Акад Нутр Диета. 2012;112(5):730–8.
Артикул Google Scholar
Хао Л., Ван Л.С., Лю Ю., Ван Т., Го Х.Л., Пан Дж. и др. Различное течение алкогольного и идиопатического хронического панкреатита: длительное исследование 2037 пациентов. ПЛОС ОДИН. 2018;13(6):e0198365.
Артикул Google Scholar
Verhaegh BP, Reijven PL, Prins MH, Brouns JH, Masclee AA, Keulemans YC. Нутритивный статус у больных хроническим панкреатитом. Eur J Clin Nutr. 2013;67(12):1271–6.
Артикул КАС Google Scholar
Мадрил П., Голиан П., Нахикян-Нельмс М., Хинтон А., Харт П.А., Робертс К.М. Выявление риска недоедания с использованием инструмента скрининга недоедания в амбулаторной клинике поджелудочной железы. Поджелудочная железа. 2022;51(1):94–9.
Артикул Google Scholar
Мидха С., Сингх Н., Сачдев В., Тандон Р.К., Джоши Ю.К., Гарг П.К. Причинно-следственная связь недоедания с идиопатическим хроническим панкреатитом: проспективное исследование случай-контроль. J Гастроэнтерол Гепатол. 2008;23(9): 1378–83.
Артикул Google Scholar
Олесен С. С., Франдсен Л.К., Поулсен Дж.Л., Вестергаард П., Расмуссен Х.Х., Древес А.М. Распространенность недостаточной массы тела увеличивается у амбулаторных пациентов с хроническим панкреатитом и связана со снижением качества жизни. Питание. 2017;43–44:1–7.
С., Франдсен Л.К., Поулсен Дж.Л., Вестергаард П., Расмуссен Х.Х., Древес А.М. Распространенность недостаточной массы тела увеличивается у амбулаторных пациентов с хроническим панкреатитом и связана со снижением качества жизни. Питание. 2017;43–44:1–7.
Артикул Google Scholar
Greer JB, Greer P, Sandhu BS, Alkaade S, Wilcox CM, Anderson MA, et al. Питание и воспалительные биомаркеры у пациентов с хроническим панкреатитом. Нутр Клин Практ. 2019;34(3):387–99.
Артикул КАС Google Scholar
Cederholm T, Jensen GL, Correia M, Gonzalez MC, Fukushima R, Higashiguchi T, et al. Критерии GLIM для диагностики недоедания — согласованный отчет мирового сообщества специалистов по клиническому питанию. Клин Нутр. 2019;38(1):1–9.
Артикул КАС Google Scholar
•• Wiese ML, Gartner S, von Essen N, Doller J, Frost F, Tran QT, et al. Недоедание широко распространено у пациентов с хроническим панкреатитом и характеризуется потерей массы скелетных мышц, но отсутствием нарушения физической функции. Фронт Нутр. 2022;9:889489. В этой рукописи впервые реализованы самые последние диагностические критерии недостаточности питания при хроническом панкреатите, установленные Академией питания и диетологии и Американским обществом парентерального и энтерального питания. Использование диагностических критериев, основанных на этиологии, повышает согласованность отчетов о распространенности недостаточности питания между исследованиями, и исследователям настоятельно рекомендуется использовать эти диагностические критерии при диагностике недостаточности питания у взрослых.
Артикул Google Scholar
•• Шривастава А., Шайни Н., Матиас А., Арья А., Джейн С., Ячха С.К. Распространенность и прогностические факторы недостаточности питания и низкой минеральной плотности костной ткани у детей с хроническим панкреатитом. Панкреатология. 2021;21(1):74–80. Авторы сообщают о распространенности недоедания у 41% детей и субоптимальной минеральной плотности костей у 20% населения. В методологии реализованы самые последние диагностические критерии недостаточности питания, разработанные Академией питания и диетологии и Американским обществом парентерального и энтерального питания, которые отличаются от диагностических критериев для взрослых и считаются золотым стандартом диагностики недостаточности питания у детей.
Панкреатология. 2021;21(1):74–80. Авторы сообщают о распространенности недоедания у 41% детей и субоптимальной минеральной плотности костей у 20% населения. В методологии реализованы самые последние диагностические критерии недостаточности питания, разработанные Академией питания и диетологии и Американским обществом парентерального и энтерального питания, которые отличаются от диагностических критериев для взрослых и считаются золотым стандартом диагностики недостаточности питания у детей.
Артикул КАС Google Scholar
Wiese M, Gartner S, Doller J, Tran QT, Frost F, Bannert K, et al. Нутритивное лечение хронического панкреатита: систематический обзор и метаанализ рандомизированных контролируемых исследований. J Гастроэнтерол Гепатол. 2021;36(3):588–600.
Артикул Google Scholar
Hoogenboom SA, Lekkerkerker SJ, Fockens P, Boermeester MA, van Hooft JE. Систематический обзор и метаанализ распространенности дефицита витамина D у пациентов с хроническим панкреатитом. Панкреатология. 2016;16(5):800–6.
Систематический обзор и метаанализ распространенности дефицита витамина D у пациентов с хроническим панкреатитом. Панкреатология. 2016;16(5):800–6.
Артикул КАС Google Scholar
Джокер-Йенсен Х., Матиасен А.С., Колер М., Расмуссен Х.Х., Древес А.М., Олесен С.С. Дефицит микроэлементов у больных хроническим панкреатитом: распространенность, факторы риска и подводные камни. Eur J Гастроэнтерол Гепатол. 2020;32(10):1328–34.
Артикул КАС Google Scholar
Хаабер А.Б., Розенфальк А.М., Хансен Б., Хилстед Дж., Ларсен С. Минеральный метаболизм костей, минеральная плотность костей и состав тела у пациентов с хроническим панкреатитом и экзокринной недостаточностью поджелудочной железы. Int J Панкреатол. 2000;27(1):21–7.
Артикул КАС Google Scholar
Кальвария И., Лабадариос Д., Шепард Г.С., Виссер Л., Маркс И.Н. Биохимический дефицит витамина Е при хроническом панкреатите. Int J Панкреатол. 1986; 1(2):119–28.
Артикул КАС Google Scholar
Haas S, Krins S, Knauerhase A, Lohr M. Изменение костного метаболизма и плотности костной ткани у пациентов с хроническим панкреатитом и экзокринной недостаточностью поджелудочной железы. JOP. 2015;16(1):58–62.
Google Scholar
Mann ST, Stracke H, Lange U, Klor HU, Teichmann J. Изменения минеральной плотности костей и костного метаболизма у пациентов с различными степенями хронического панкреатита. Метаболизм. 2003;52(5):579–85.
Артикул КАС Google Scholar
Berger MM, Shenkin A, Schweinlin A, Amrein K, Augsburger M, Biesalski HK, et al. Руководство ESPEN по микроэлементам. Клин Нутр. 2022;41(6):1357–424.
Руководство ESPEN по микроэлементам. Клин Нутр. 2022;41(6):1357–424.
Артикул КАС Google Scholar
Дагган С.Н., Смит Н.Д., Мерфи А., Макнотон Д., О’Киф С.Дж., Конлон К.С. Высокая распространенность остеопороза у пациентов с хроническим панкреатитом: систематический обзор и метаанализ. Клин Гастроэнтерол Гепатол. 2014;12(2):219–28.
Артикул Google Scholar
Харт П.А., Ядав Д., Ли Л., Аппана С., Фишер В., Фогель Э. и др. Высокая распространенность остеопатии при хроническом панкреатите: перекрестный анализ исследования PROCEED. Клин Гастроэнтерол Гепатол. 2021.
Стиглиано С., Вальдталер А., Мартинес-Монео Э., Лионетто Л., Робинсон С., Малвик М. и др. Витамины D и K как факторы, связанные с остеопатией при хроническом панкреатите: проспективное многоцентровое исследование (исследование P-BONE). Клин Трансл Гастроэнтерол. 2018;9(10):197.
Клин Трансл Гастроэнтерол. 2018;9(10):197.
Артикул Google Scholar
Bang UC, Benfield T, Bendtsen F, Hyldstrup L, Beck Jensen JE. Риск переломов у больных циррозом печени или хроническим панкреатитом. Клин Гастроэнтерол Гепатол. 2014;12(2):320–6.
Артикул Google Scholar
Tignor AS, Wu BU, Whitlock TL, Lopez R, Repas K, Banks PA, et al. Высокая распространенность малотравматичных переломов при хроническом панкреатите. Am J Гастроэнтерол. 2010;105(12):2680–6.
Артикул Google Scholar
Мунигала С., Агарвал Б., Гелруд А., Конвелл Д.Л. Хронический панкреатит и перелом: ретроспективное популяционное исследование администрации ветеранов. Поджелудочная железа. 2016;45(3):355–61.
Артикул Google Scholar
Lohr JM, Dominguez-Munoz E, Rosendahl J, Besselink M, Mayerle J, Lerch MM, et al. Объединённые европейские гастроэнтерологические рекомендации по диагностике и терапии хронического панкреатита (HaPanEU). United European Gastroenterol J. 2017;5(2):153–99.
Артикул Google Scholar
Дагган С.Н., Перселл С., Килбейн М., О’Кин М., МакКенна М., Гаффни П. и др. Связь между аномальным обменом костной ткани, системным воспалением и остеопорозом у пациентов с хроническим панкреатитом: исследование с сопоставлением случаев. Am J Гастроэнтерол. 2015;110(2):336–45.
Артикул КАС Google Scholar
Канакис А., Випперла К., Папахристу Г.И., Брэнд Р.Е., Сливка А., Уиткомб Д.К. и др. Оценка состояния костей в клинической практике проводится нечасто у пациентов с хроническим панкреатитом. Панкреатология. 2020;20(6):1109–14.
Артикул Google Scholar
de Rijk FE, Kempeneers MA, Bruno MJ, Besselink MG, van Goor H, Boermeester MA, et al. Субоптимальный уход за пациентами с хроническим панкреатитом, выявленный умеренным или низким соблюдением рекомендаций Объединенной европейской гастроэнтерологии (HaPanEU): общенациональный анализ в Нидерландах. United European Gastroenterol J. 2020;8(7):764–74.
Артикул Google Scholar
Hart PA, Bellin MD, Andersen DK, Bradley D, Cruz-Monserrate Z, Forsmark CE, et al. Сахарный диабет 3с (панкреатогенный) на фоне хронического панкреатита и рака поджелудочной железы. Ланцет Гастроэнтерол Гепатол. 2016;1(3):226–37.
Артикул Google Scholar
Беллин М.Д., Уиткомб Д.К., Аббербок Дж., Шерман С., Сандху Б.С., Гарднер Т.Б. и др. Характеристики пациентов и заболеваний, связанные с наличием сахарного диабета у взрослых с хроническим панкреатитом в США. Am J Гастроэнтерол. 2017;112(9): 1457–65.
Am J Гастроэнтерол. 2017;112(9): 1457–65.
Артикул Google Scholar
Goodarzi MO, Nagpal T, Greer P, Cui J, Chen YI, Guo X, et al. Оценка генетического риска при диабете, связанном с хроническим панкреатитом, по сравнению с сахарным диабетом 2 типа. Клин Трансл Гастроэнтерол. 2019;10(7):e00057.
Артикул Google Scholar
Yadav D, Whitcomb DC, Tang G, Slivka A, Bellin M, Североамериканские исследования панкреатита C. Аутоиммунитет может объяснить диабет у пациентов с рецидивирующим острым и хроническим панкреатитом: пилотное исследование. Клин Гастроэнтерол Гепатол. 2021.
Олесен С.С., Виггерс Р., Древес А.М., Вестергаард П., Дженсен М.Х. Риск серьезных неблагоприятных сердечно-сосудистых событий, тяжелой гипогликемии и смертности от всех причин при постпанкреатитном сахарном диабете по сравнению с диабетом 2 типа: общенациональное популяционное когортное исследование. Уход за диабетом. 2022;45(6):1326–34.
Уход за диабетом. 2022;45(6):1326–34.
Артикул КАС Google Scholar
O’Keefe SJ, Cariem AK, Levy M. Обострение эндокринной дисфункции поджелудочной железы при применении сильнодействующих экзокринных добавок поджелудочной железы у пациентов с хроническим панкреатитом. Дж. Клин Гастроэнтерол. 2001;32(4):319–23.
Артикул КАС Google Scholar
Дагган С.Н., Эвальд Н., Келлехер Л., Гриффин О., Гибни Дж., Конлон К.С. Диетологическое лечение диабета 3с (панкреатогенного) при хроническом панкреатите. Eur J Clin Nutr. 2017;71(1):3–8.
Артикул КАС Google Scholar
Мелки Г., Лахам Л., Карим Г., Комал Ф., Кумар В., Бархам С. и др. Хронический панкреатит, приводящий к панкреатогенному диабету, проявляющемуся диабетическим кетоацидозом: редкое состояние. Гастроэнтерология Res. 2019;12(4):208–10.
Гастроэнтерология Res. 2019;12(4):208–10.
Артикул Google Scholar
Lin CH, Yeh NC, Wang JJ, Ho CH, Her SH, Tsay WI, et al. Влияние хронического панкреатита на осложнения и смертность у больных СД: 10-летнее общенациональное когортное исследование. J Clin Endocrinol Metab. 2020;105(3).
Капурсо Г., Синьоретти М., Арчибуджи Л., Стиглиано С., Делле Ф.Г. Систематический обзор и метаанализ: Избыточный бактериальный рост в тонкой кишке при хроническом панкреатите. United European Gastroenterol J. 2016;4(5):697–705.
Артикул Google Scholar
Ни Чончубхайр Х.М., Башир Ю., Добсон М., Райан Б.М., Дагган С.Н., Конлон К.С. Распространенность избыточного бактериального роста в тонкой кишке у нехирургических пациентов с хроническим панкреатитом и экзокринной недостаточностью поджелудочной железы (ПЭН). Панкреатология. 2018;18(4):379–85.
Панкреатология. 2018;18(4):379–85.
Артикул Google Scholar
Гасбаррини А., Корацца Г.Р., Гасбаррини Г., Монтальто М., Ди Стефано М., Базилиско Г. и др. Методология и показания к проведению h3-дыхательного теста при желудочно-кишечных заболеваниях: Конференция по консенсусу в Риме. Алимент Фармакол Тер. 2009 г.; 29 (Приложение 1): 1–49.
Google Scholar
Phillips ME, Hopper AD, Leeds JS, Roberts KJ, McGeeney L, Duggan SN, et al. Консенсус 2021 г. по лечению внешнесекреторной недостаточности поджелудочной железы: практические рекомендации Великобритании. BMJ Open Gastroenterol;8(1).
Staudacher HM, Yao CK, Chey WD, Whelan K. Оптимальный дизайн клинических испытаний диетических вмешательств при нарушениях взаимодействия кишечника и мозга. Am J Гастроэнтерол. 2022;117(6):973–84.
Артикул Google Scholar
Tabung FK, Smith-Warner SA, Chavarro JE, Fung TT, Hu FB, Willett WC, et al. Эмпирическая оценка диетического воспалительного паттерна улучшает прогнозирование циркулирующих воспалительных биомаркеров у взрослых. Дж Нутр. 2017;147(8):1567–77.
Артикул КАС Google Scholar
Tabung FK, Smith-Warner SA, Chavarro JE, Wu K, Fuchs CS, Hu FB, et al. Разработка и проверка эмпирического диетического воспалительного индекса. Дж Нутр. 2016;146(8):1560–70.
Артикул КАС Google Scholar
Робертс К.М., Голиан П., Нахикян-Нельмс М., Хинтон А., Мадрил П., Баш К. и др. Определяют ли индекс здорового питания и показатель средиземноморской диеты адекватность питания при хроническом панкреатите? Dig Dis Sci. 2019;64(8):2318–26.
Артикул Google Scholar
Turner RC, Brazionis LB, McDermott R. Модели потребления питательных веществ и других веществ, связанных с хроническим панкреатитом. Панкреатология. 2013;13(1):33–7.
Артикул КАС Google Scholar
Setiawan VW, Pandol SJ, Porcel J, Wei PC, Wilkens LR, Le Marchand L, et al. Диетические факторы снижают риск острого панкреатита в большой многоэтнической когорте. Клин Гастроэнтерол Гепатол. 2017;15(2):257–65 ( e3 ).
Артикул Google Scholar
Колонел Л.Н., Хендерсон Б.Е., Ханкин Дж.Х., Номура А.М., Уилкенс Л.Р., Пайк М.С. и др. Многонациональная когорта на Гавайях и в Лос-Анджелесе: исходные характеристики. Am J Эпидемиол. 2000;151(4):346–57.
Артикул КАС Google Scholar
Сингх Н., Джоши Ю.К., Сарая А., Тандон Р.К. Пищевой профиль больных хроническим панкреатитом. Asia Pac J Clin Nutr. 1999;8(1):19–23.
Пищевой профиль больных хроническим панкреатитом. Asia Pac J Clin Nutr. 1999;8(1):19–23.
Артикул КАС Google Scholar
Сингх С., Мидха С., Сингх Н., Джоши Ю.К., Гарг П.К. Диетическое консультирование по сравнению с пищевыми добавками при недоедании при хроническом панкреатите: рандомизированное контролируемое исследование. Клин Гастроэнтерол Гепатол. 2008;6(3):353–9..
Артикул КАС Google Scholar
Сингх Н., Ахуджа В., Сачдев В., Упадхьяй А.Д., Госвами Р., Рамакришнан Л. и др. Антиоксиданты для функций поджелудочной железы при хроническом панкреатите: двойное слепое рандомизированное плацебо-контролируемое пилотное исследование. Дж. Клин Гастроэнтерол. 2020;54(3):284–93.
Артикул КАС Google Scholar
Ан-Джарвис Дж., Ломбардо Э. , Круз-Монсеррат З., Бади Н., Кроу О., Каул С. и др. Уменьшение воспаления при хроническом панкреатите с помощью соевого хлеба: технико-экономическое обоснование. Панкреатология. 2020;20(5):852–9.
, Круз-Монсеррат З., Бади Н., Кроу О., Каул С. и др. Уменьшение воспаления при хроническом панкреатите с помощью соевого хлеба: технико-экономическое обоснование. Панкреатология. 2020;20(5):852–9.
Артикул КАС Google Scholar
Dhingra R, Singh N, Sachdev V, Upadhyay AD, Saraya A. Влияние антиоксидантных добавок на суррогатные маркеры фиброза при хроническом панкреатите: рандомизированное плацебо-контролируемое исследование. Поджелудочная железа. 2013;42(4):589–95.
Артикул КАС Google Scholar
Siprelle KKA, Hill E, Nahikian-Nelms M, Hart P, Roberts K. Оценка полифенолов при хроническом панкреатите с использованием веб-опросника частоты приема пищи и базы данных исследователя фенолов. Журнал Академии питания и диетологии. 2021;121(10):129.
Артикул Google Scholar
О’Брайен С.Дж., Омер Э. Хронический панкреатит и диетотерапия. Нутр Клин Практ. 2019; 34 (Приложение 1): S13–26.
Артикул Google Scholar
Tanumihardjo SA, Russell RM, Stephensen CB, Gannon BM, Craft NE, Haskell MJ, et al. Биомаркеры питания для развития (БОНД)-витаминный обзор. Дж Нутр. 2016;146(9):1816S-S1848.
Артикул КАС Google Scholar
Носевич Дж., Спаккарелли Н., Робертс К.М., Харт П.А., Каффенбергер Дж.А., Тринидад Дж.К. и др. Эпидемиология, влияние и диагностика пищевых дерматозов, связанных с микронутриентами, часть 1: цинк, селен, медь, витамин А и витамин С. J Am Acad Dermatol. 2022;86(2):267–78.
Артикул КАС Google Scholar
Horwitt MK, Harvey CC, Dahm CH Jr, Searcy MT. Взаимосвязь между уровнем токоферола и липидов в сыворотке крови для определения адекватности питания.
