Почему на шее и лице у взрослых может появиться сыпь. Как определить причину высыпаний. Какие существуют эффективные методы лечения сыпи на коже лица и шеи. Когда необходимо обратиться к врачу при появлении сыпи.
Основные причины появления сыпи на шее и лице у взрослых
Сыпь на коже лица и шеи у взрослых может возникать по различным причинам. Рассмотрим наиболее распространенные факторы, вызывающие высыпания в этих областях:
- Аллергические реакции на продукты питания, лекарства, косметику
- Инфекционные заболевания (ветрянка, краснуха, корь и др.)
- Дерматологические проблемы (акне, розацеа, себорейный дерматит)
- Гормональные нарушения
- Стресс и нервное перенапряжение
- Воздействие неблагоприятных факторов окружающей среды
Как определить причину высыпаний на коже?
Для точного определения причины появления сыпи необходимо обратиться к дерматологу. Врач проведет осмотр, соберет анамнез и при необходимости назначит дополнительные исследования. Однако есть некоторые признаки, по которым можно предположить возможную причину высыпаний:

- Аллергическая сыпь обычно сопровождается зудом и появляется после контакта с аллергеном
- Инфекционные высыпания часто сочетаются с повышением температуры тела
- Акне характеризуется появлением комедонов, папул и пустул
- Розацеа проявляется покраснением кожи лица и образованием сосудистых звездочек
Эффективные методы лечения сыпи на лице и шее
Лечение сыпи на коже лица и шеи зависит от причины ее возникновения. Рассмотрим основные методы терапии:
Лечение аллергической сыпи
- Исключение контакта с аллергеном
- Прием антигистаминных препаратов
- В тяжелых случаях — применение гормональных средств по назначению врача
Терапия инфекционных высыпаний
- Прием противовирусных или антибактериальных препаратов
- Симптоматическое лечение (жаропонижающие, обезболивающие)
- Обработка высыпаний антисептическими растворами
Лечение акне
- Применение топических ретиноидов и бензоилпероксида
- Использование антибактериальных средств местного и системного действия
- Коррекция гормонального фона при необходимости
- Пилинги и другие косметологические процедуры
Терапия розацеа
- Использование метронидазола и азелаиновой кислоты местно
- Прием антибиотиков при выраженном воспалении
- Лазерное лечение для устранения сосудистых изменений
- Соблюдение диеты с исключением триггерных продуктов
Когда необходимо обратиться к врачу при появлении сыпи?
Существуют ситуации, когда при появлении сыпи на лице и шее необходимо срочно обратиться за медицинской помощью:
- Высыпания сопровождаются высокой температурой и общим недомоганием
- Сыпь быстро распространяется по телу
- Появились признаки аллергической реакции немедленного типа (отек Квинке, анафилаксия)
- Высыпания сохраняются длительное время и не поддаются самостоятельному лечению
- Сыпь сопровождается болезненностью, жжением или сильным зудом
Профилактика появления сыпи на коже лица и шеи
Чтобы снизить риск возникновения высыпаний на коже, рекомендуется соблюдать следующие правила:
- Тщательно очищать кожу и правильно ухаживать за ней
- Использовать гипоаллергенную косметику
- Соблюдать сбалансированную диету
- Избегать стрессовых ситуаций и переутомления
- Своевременно лечить хронические заболевания
- Ограничить воздействие на кожу неблагоприятных факторов окружающей среды
Народные средства для лечения сыпи: эффективность и безопасность
Многие люди при появлении сыпи на коже прибегают к использованию народных средств. Однако следует помнить, что их эффективность не доказана научно, а некоторые методы могут быть небезопасны. Рассмотрим несколько популярных народных рецептов:
- Настой ромашки для протирания кожи — обладает противовоспалительным действием
- Маска из овсянки — может оказывать успокаивающий эффект при раздражении кожи
- Компрессы с отваром календулы — помогают уменьшить воспаление
- Примочки из сока алоэ — способствуют заживлению мелких повреждений кожи
Важно помнить, что использование народных средств не должно заменять консультацию врача и назначенное им лечение. Кроме того, перед применением любого народного метода необходимо провести тест на аллергическую реакцию.
Влияние образа жизни на состояние кожи лица и шеи
Образ жизни человека оказывает значительное влияние на состояние кожных покровов. Рассмотрим основные факторы, которые могут способствовать появлению сыпи или, наоборот, улучшить состояние кожи:
Факторы, негативно влияющие на кожу:
- Курение — ухудшает кровоснабжение кожи и способствует преждевременному старению
- Злоупотребление алкоголем — вызывает обезвоживание организма и кожи
- Недостаток сна — снижает способность кожи к регенерации
- Неправильное питание — может провоцировать воспалительные процессы в организме
Факторы, положительно влияющие на состояние кожи:
- Регулярные физические нагрузки — улучшают кровообращение и обмен веществ
- Достаточное употребление воды — поддерживает нормальный уровень увлажненности кожи
- Полноценный сон — способствует восстановлению и обновлению клеток кожи
- Сбалансированное питание с достаточным количеством витаминов и микроэлементов
Корректировка образа жизни может значительно улучшить состояние кожи и снизить риск появления высыпаний.
Современные методы диагностики причин кожных высыпаний
Для точного определения причины появления сыпи на коже лица и шеи врачи используют различные диагностические методы:
- Дерматоскопия — осмотр кожи с помощью специального прибора, позволяющего увидеть структуру кожи в увеличенном виде
- Аллергологические пробы — помогают выявить аллергены, вызывающие реакцию
- Биопсия кожи — исследование образца ткани под микроскопом
- Бактериологический посев — определение возбудителя инфекции
- Анализ крови на гормоны — выявление гормональных нарушений
Комплексный подход к диагностике позволяет точно определить причину высыпаний и назначить эффективное лечение.
Заключение
Появление сыпи на коже лица и шеи у взрослых может быть вызвано различными факторами. Важно своевременно обратиться к врачу для определения причины высыпаний и назначения адекватного лечения. Соблюдение правил ухода за кожей, ведение здорового образа жизни и своевременное обращение за медицинской помощью позволят сохранить кожу здоровой и красивой.
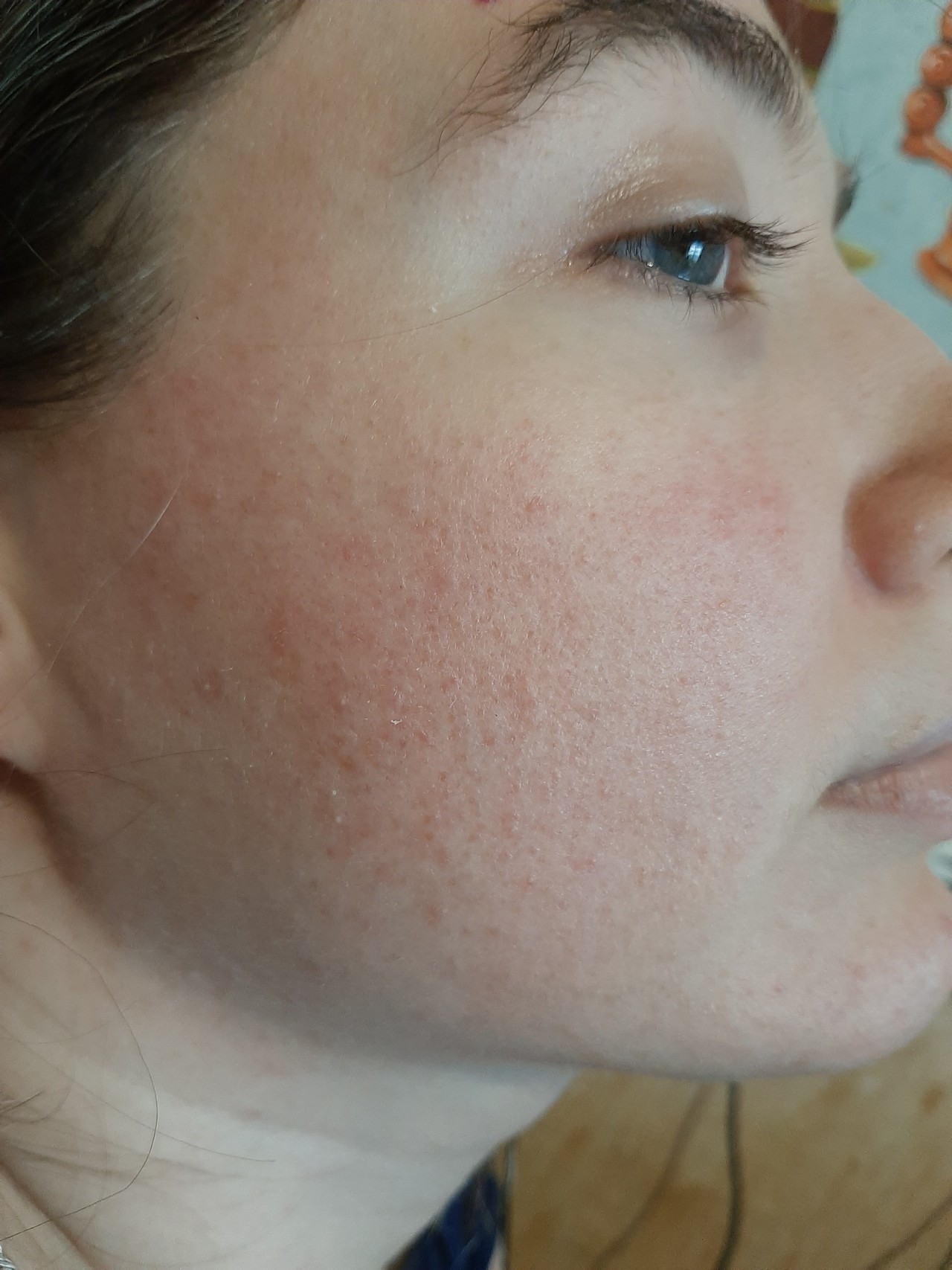
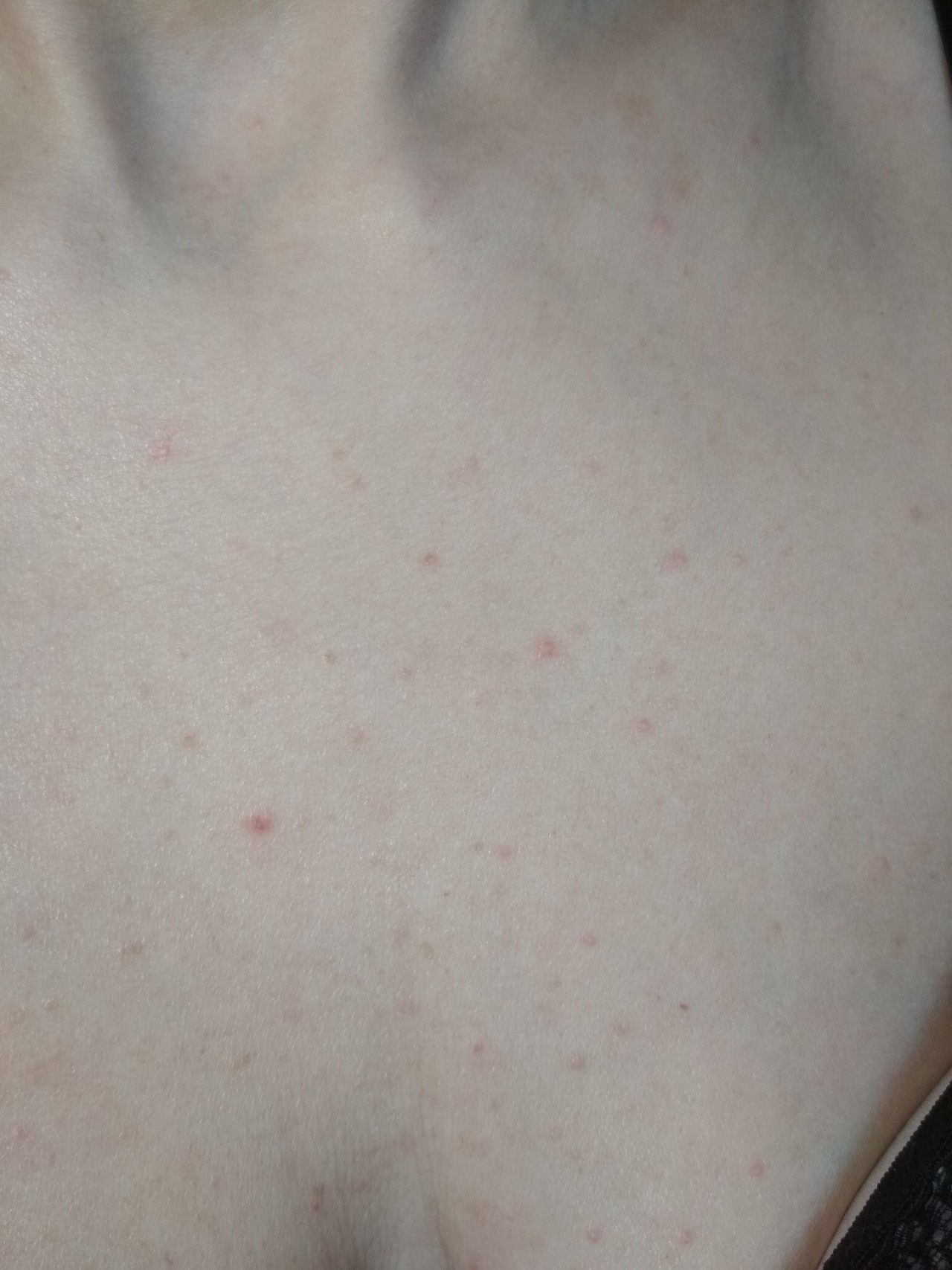
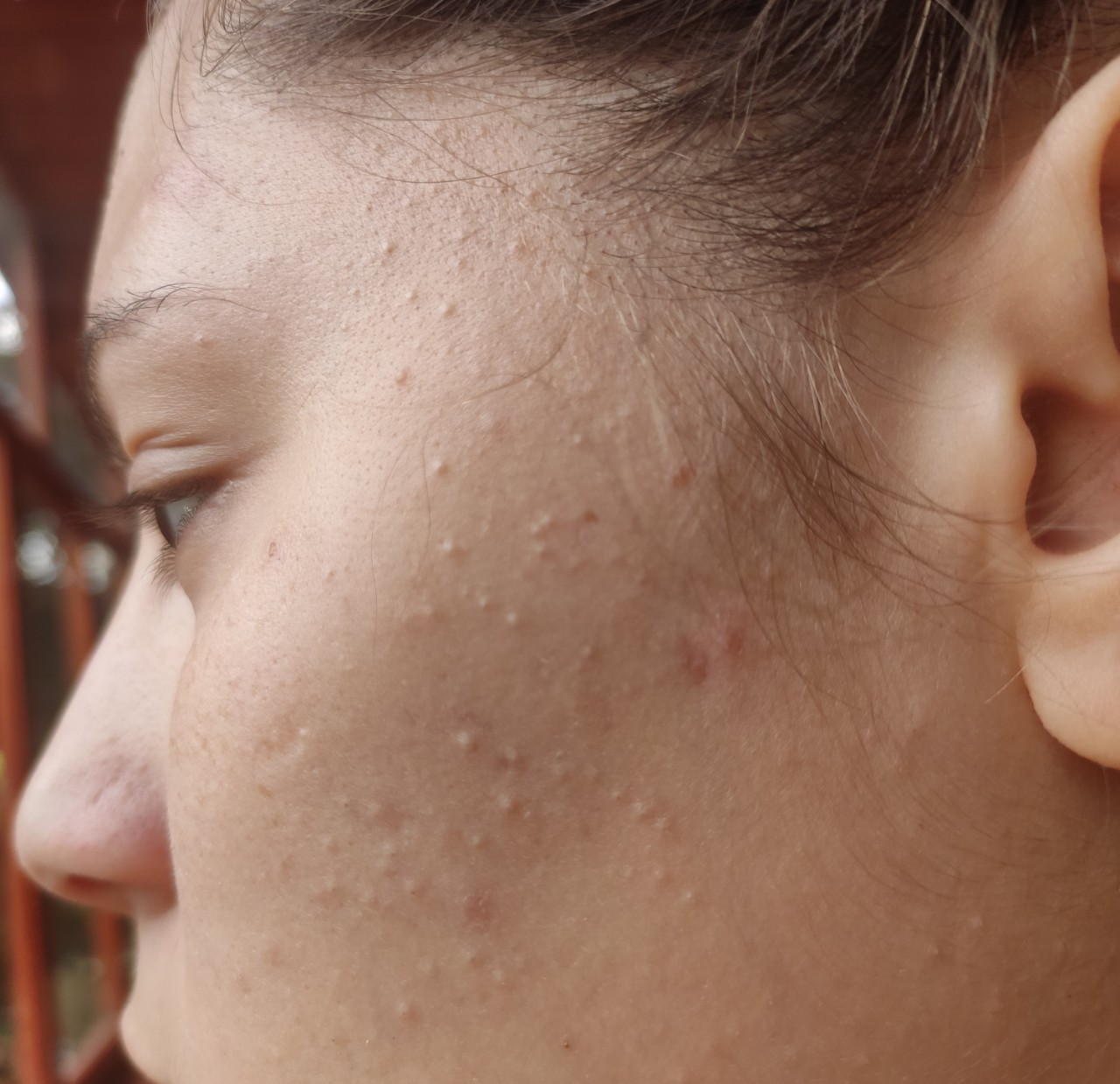
Сыпь на коже на лице, на животе спине, плечах, шее, на грудях, покраснения местами с волдырями
Консультація лікаря
Круте Тетяна Сергіівна
Сімейний лікар – лікар загальної практики, Кардіолог
Добрый вечер, как давно появилась сыпь? с какой части тела начались высыпания?
можете прислать фото высыпаний?
Добрый вечер. Вчера появились. Началось на груди
Перед этом двое суток была температура
есть признками светобоязни? насморка, боли в горле?
желательно, сделать фото сыпи и прикрепить через кнопку скрепка в чат
(Відповідь приховано)
(Відповідь приховано)
спасибо, минуточку смотрю
у вас признаки ветряной оспы, в народе «ветрянка» это инфекционное заболевание и вы можете заразить других, так что контактировать с людьми вам нельзя
сейчас распишу ваши действия
период заразности составляет весь период высыпаний + 5 дней, если вы учитесь или работаете прийдеться взять больничный или справку на учебу
если есть такая потребность необходимо вызвать доктора на дом ( семейного доктора)
специальных противовирусных препаратов при легком течении не назначают. По лечению порекомендую по необходимости ( при повышении температуры выше 38 принять … 400мг по 1 таб по необходимости до 3х раз в день, каждые 8 часов), как противозудное …. 5мг в день ( ….).
По лечению порекомендую по необходимости ( при повышении температуры выше 38 принять … 400мг по 1 таб по необходимости до 3х раз в день, каждые 8 часов), как противозудное …. 5мг в день ( ….).
далее распишу как ухаживать за кожей
Сколько времени мне нельзя контактировать с людьми
5 дней от последних высыпаний
Как мне знать когда последние?
У меня волосах на голове всё чешется и болит и не видно что там И как как
После этого какой мне можно сдать анализ чтобы проверить наличие инфекции
Потому что я работаю поваром
т. к ветряная оспа это ифекция, которая у взрослых протикает с возмодными осложнениями и вы должны быть под наблюдением доктора, чтобы не пропустить осложнения
к ветряная оспа это ифекция, которая у взрослых протикает с возмодными осложнениями и вы должны быть под наблюдением доктора, чтобы не пропустить осложнения
самое опасное это вирусная пневмония, котора может быть опасна для жизи
я написала вам рекомендации на сегодня, завтра вам нужно вызвать доктора на дом для наблюдения и фиксации инфекционного случая
если, внезапно почувствуете ухудшение общего состояния ( неконтролируемый подьем температуры, кашель, задышка, выраженная слабость) необходимо вызвать скорую помощь
У меня была температура,меня морозило мышцы ломит и температура не спадает постоянно 37,2
Как мне вызвать семейного врача если я в Киеве А сам с другого города
это не высокая, но вы должны быть под наблюдением, я обязана вас предупредить об осложнениях
вам необходимо узнать поликлинику по району, позвонить в регистратуру поилклиники и обьяснить ситуацию с вызовом доктора на дом
так же необходимо обрабатывать кожу, высыпания и не расчесывать сыпь
Самому точно нельзя идти в больницу да?
нет, вы заразны!
Я через друга заразился но ему назначили лечение может мне тоже такой же принимать?
кожу необходимо высыпания обрабатывать антисептиком
а что назначили?
Но он уже давно вылечился А меня через 2 недели где-то сыпь началась
(Відповідь приховано)
Но он в детстве болел. А я нет
А я нет
У него иммунитет слабый после операции
У меня есть Валавир.
принимайте
Цинкова мазь
да, все как написано в выписке
Тогда мне принимать это?
Нужно тогда вызывать врача?
по валовиру я не уверена, давайте попробуем без него это пртивовирусный препарат и его назначают при тяжелом течении при имунодефицитных состояниях
Спасибо, я понял.
учитывая невысокую температуру и нормальное общее состояние можно обойтись, но если будете наблюдать ухужшение состояния начинайте принимать
сложно прогнозировать течение заболевания и лишнее тоже назначать не хочеться без показаний
по врачу, я рекомендую быть под наблюдением
Я понял) спасибо.
Но под наблюдением в дома?
И напишите пожалуйста, название анализов,которые могут сдать,чтобы проверить наличие ветрянки
сейчас напишу, но тут понятно и так, очень характерная сыпь
анализ называется определение антител имуноглобулин М к вирусу ветряной оспы
У Вас еще остались вопросы?
Ещё один
За 5 дней я могу вылечить?
А сколько времени?
И заразный сколько времени я буду?
даже если высыпаний новых не будет, вы еще опасны заражать людей 5 дней от последнего высыпания
понятно?
Спасибо
выздоравливайте! спасибо за обращенье. После консультации я напишу консультативное заключение где продублирую лечение и рекомендации, оно прийдет к вам на почту
После консультации я напишу консультативное заключение где продублирую лечение и рекомендации, оно прийдет к вам на почту
Хорошо
Спасибо
Мы привыкли относиться несерьезно к так называемым «детским» инфекциям. Однако безобидность таких инфекций кажущаяся. Они могут тяжело протекать у детей. Но у взрослых они протекают гораздо тяжелее. Корь — острая болезнь вирусной природы с воздушно-капельным путем передачи. Болезнь высококонтагиозна. Не иммунизированные и не болевшие корью при контакте с больным заражаются почти в 100% случаев независимо от возраста. Источником заражения является больной человек, который выделяет вирус при чихании, кашле, с капельками слюны. Первые признаки заболевания появляются на 9-11 день после заражения и характеризуются повышением температуры тела до 38 градусов и выше, недомоганием, насморком, кашлем, воспалением конъюнктивы. Корь страшна осложнениями: у каждого десятого ребенка, заболевшего корью, встречаются пневмонии, тяжелые отиты, стоматиты. К тяжелым осложнениям, наблюдающимся в любом возрасте, относятся менингоэнцефалит, энцефалопатия, полиневрит, серозный менингит, энцефаломиелит. Самый надежный способ защиты от кори — это прививка. Согласно Национальному календарю профилактических прививок Российской Федерации прививки против кори в плановом порядке проводятся двукратно: детям в возрасте 12 месяцев (вакцинация – первая прививка) и в 6 лет (ревакцинация — вторая прививка).Кроме того, иммунизация необходима всем взрослым до 35-ти лет: не привитым ранее, не имеющим сведений о прививках против кори и не болевшим корью прививки проводятся двукратно с интервалом не менее 3 месяцев между прививками согласно инструкции по применению вакцины. Краснуха – острая респираторная вирусная инфекция, передающаяся воздушно – капельным путем. Вирус краснухи высококонтагиозен, поэтому возможно образование эпидочагов. Источником заражения является больной человек, который представляет опасность для окружающих в течение 7 дней до и 7-10 дней после появления сыпи. Существует только один способ защитить население от этой инфекции – привить не менее 95% детского населения и женщин детородного возраста! Туберкулёз – хроническое инфекционное заболевание, при котором источником инфекции могут быть больные люди и животные. Самое главное – заболевание излечимо. (Подробнее)
Энтеровирусная инфекция — группа острых заболеваний, вызываемых энтеровирусами. Характеризуется она многообразием клинических проявлений от легких лихорадочных состояний до тяжелых менингитов. Энтеровирусы устойчивы во внешней среде и длительное время могут сохраняться в сточных водах, плавательных бассейнах, открытых водоемах, предметах обихода, продуктах питания (молоко, фрукты, овощи). Энтеровирусные инфекции характеризуются быстрым распространением заболевания. Возможные пути передачи инфекции: воздушно-капельный, контактно-бытовой, пищевой и водный. Серозный менингит является наиболее типичной и тяжелой формой энтеровирусной инфекции. Источником инфекции являются больные и вирусоносители, в том числе больные бессимптомной формой. Заболевание начинается остро, с подъема температуры тела до 30-40 градусов. Появляется сильная головная боль, головокружение, рвота, иногда боли в животе, спине, судорожный синдром, нередко выраженные катаральные проявления со стороны ротоглотки, верхних дыхательных путей. При появлении аналогичных жалоб необходимо срочно изолировать больного, так как он является источником заражения для окружающих, и обратиться к врачу. Учитывая возможные пути передачи, меры личной профилактики должны заключаться в соблюдении правил личной гигиены, соблюдении питьевого режима (кипяченая вода, бутилированная вода), тщательной обработки употребляемых фруктов, овощей и последующим ополаскиванием кипятком. Ни в коем случае не допускать посещения ребенком организованного детского коллектива (школа, детские дошкольные учреждения) с любыми проявлениями заболевания. При первых признаках заболевания необходимо немедленно обращаться за медицинской помощью, не заниматься самолечением! Полиомиелит. В мире более 10 млн. детей и взрослых страдают параличами вследствие перенесенного полиомиелита. В 1988 г. Всемирная ассамблея здравоохранения поставила перед ВОЗ задачу ликвидации полиомиелита во всем мире с полным прекращением циркуляции дикого полиовируса. За последнее десятилетие количество случаев полиомиелита сократилось в 10 раз. Существуют территории, свободные от циркуляции дикого вируса, который является основным источником полиомиелита, завозимого из регионов, не благополучных по полиомиелиту. Для ликвидации полиомиелита необходимо достичь 95% охвата населения прививками. Среди осложнений эпидемического полиомиелита наиболее часто встречаются пневмонии, воспалительные процессы в мочевых путях и поражения сердечной мышцы. Диагностика полиомиелита Распознать полиомиелит при клинически выраженной форме нетрудно по характерным для него признакам, таким как острое начало с выраженным подъемом температуры, быстрое развитие вялых параличей, их ассиметричность, преимущественное поражение нижних конечностей. Для подтверждения диагноза проводится исследование спинномозговой жидкости, в которой обнаруживаются типичные для полиомиелита изменения: увеличенное содержание белка и пр. Затруднения возникают при диагностике полиомиелита в ранней препаралитической стадии, его абортивной и апаралитической форм. Среди лабораторных методов подтверждения диагноза полиомиелитной инфекции широко распространены вирусологические и серологические исследования. Полиомиелит необходимо отличать от ряда сходных по клиническим проявлениям заболеваний: травм костей и суставов, полирадикулитов, полиневритов, клещевых энцефалитов и пр. Полиомиелит легкой степени тяжести очень легко спутать с полиомиелиоподобными заболеваниями, вызываемыми вирусами Коксаки и ЕСНО. Полиомиелиты с поражением лицевой мимической мускулатуры следует отличать от параличей лицевого нерва другого происхождения. Менингиальную форму полиомиелита можно смешать с разнообразными формами менингита. Исходы и прогноз Исход заболевания во многом зависит от своевременности диагностики и лечения. Однако среди больных полиомиелитом нередко регистрируются случаи со смертельным исходом, причем риск летальности повышается с возрастом: среди взрослых она значительно выше, чем у маленьких детей. Как правило, смерть наступает на 3-7 день болезни. Смертность в более поздние сроки обычно связана с возникновением осложнений, преимущественно пневмонии. Примерно в 50-60% случаев после перенесенного полиомиелита развиваются стойкие параличи с явлениями атрофии и нередко деформации конечностей. При этом учитывается, что, чем раньше началось восстановление функции, тем благоприятней прогноз. Профилактика и мероприятия по борьбе с заболеванием При выявлении больного полиомиелитом в детском дошкольном учреждении на всю группу накладывается карантин на 20 дней. Подростки и взрослые, имевшие контакт с заболевшим полиомиелитом, подвергаются медицинскому наблюдению в течение 20 дней с момента изоляции больного. С целью профилактики заболевания проводится плановая вакцинация против полиомиелита детям с 3-месячного возраста и до 15 лет включительно. На первом году жизни ребенка делаются 3 профилактические прививки от полиомиелита с интервалами между ними в 1,5 месяца, а затем 4 ревакцинации, 1-я и 2-я из которых проводятся ребенку соответственно в возрасте 1-2-х лет и 2-3-х лет двукратно с интервалом в 1,5 месяца, а 3-я и 4-я однократно соответственно в 6-7 лет и в 14-15 лет, т. Следует обратить особое внимание, что нет необходимости повторять сделанные прививки из-за допущенных по разным причинам перерывов. Например, если ребенок получил в первый год жизни только 1 прививку вместо положенных 3-х, то на втором году жизни должен вместо положенных 2-х прививок получить 4.
Врач-эпидемиолог ГБУЗ «ЦРБ» г.о. Прохладный и Прохладненского муниципального района Марунина Е.А. 2015 г.
|
Коварная и удивительная причина вашей зимней сыпи на лице
Обновлено 22.02.22. Каждую зиму ко мне обращаются люди и говорят: «Кожа на моем лице, подбородке и шее становится грубой, сухой и красной. Как вы думаете, откуда это?» Я всегда говорю, что когда кожа воспаляется, нужно учитывать множество факторов — не только продукты, которые вы используете, но и ваш образ жизни и повседневные привычки.
Что может быть причиной этой зимней сыпи на лице?
Когда я увидела этот крик о помощи от Линдси, редактора отдела красоты, в Instagram, мне пришлось вмешаться и попытаться понять это для нее. Я знал, что она в Нью-Йорке, где температура 14° по Фаренгейту и ветер, поэтому я задал ей простой вопрос: «Вы носили шерстяной шарф, чтобы закрыть лицо?» Она тут же ответила: «Боже мой, да!» и прикрепила фотографию этикетки своего шарфа с надписью «100% шерсть». Так вот. Оказывается, ее шерстяной шарф был причиной этой сыпи на лице.
Почему шерстяной шарф вызывает сыпь на лице?
Ваша кожа имеет барьер, состоящий из натуральных липидов, которые помогают удерживать влагу и не пропускают раздражители. Когда этот барьер поврежден (из-за сильного холода, сухого климата, чрезмерного отшелушивания или любой из этих причин), на коже появляются крошечные невидимые трещины. Через эти трещины испаряется влага, что приводит к сухости и шелушению.
Когда шерсть или похожий на шерсть материал трется об и без того уязвимую кожу, волокна создают трение, которое действует как дополнительный раздражитель. Это усугубляет проблему и вызывает воспалительную реакцию. Для Линдси это проявилось в виде красных прыщей, которые она сначала приняла за прыщи. Можете себе представить, если бы она затем начала сушить кожу жесткими средствами против прыщей? Это сделало бы все намного хуже!
Это усугубляет проблему и вызывает воспалительную реакцию. Для Линдси это проявилось в виде красных прыщей, которые она сначала приняла за прыщи. Можете себе представить, если бы она затем начала сушить кожу жесткими средствами против прыщей? Это сделало бы все намного хуже!
Это происходит не только на лице. Шерсть может быть особенно раздражающей на шее, так как кожа в этой области от природы тонкая. Так что стоит дважды подумать, прежде чем браться за шерстяной шарф или водолазку! Известно, что у некоторых людей шерсть вызывает обострения экземы и периорального дерматита.
Как лучше всего предотвратить зимнюю сыпь на лице?
Очевидно, вам следует избегать ношения одежды из шерсти или любого другого материала, вызывающего ощущение колючести. Это особенно верно, когда речь идет о таких предметах одежды, как водолазки и шарфы, которые будут плотно прилегать к лицу и шее. Вместо этого выбирайте материалы, которые кажутся мягкими на ощупь.
Если у вас есть любимый шерстяной шарф, от которого вы просто не хотите отказываться, не оборачивайте его слишком близко к коже. Многим людям простое это новообретенное осознание позволяет расположить шарф таким образом, чтобы предотвратить неприятную сыпь на лице.
Многим людям простое это новообретенное осознание позволяет расположить шарф таким образом, чтобы предотвратить неприятную сыпь на лице.
Как вылечить зимнюю сыпь на лице?
Если у вас зимняя сыпь на лице с красными бугорками, как у Линдси, вы можете предпринять четыре шага, чтобы исправить это.
1. Потушите огонь
Во-первых, вам нужно успокоить кожу и избавиться от неприятного раздражения. Как только вы устраните причину (в данном случае шерстяные предметы одежды), вы можете свести к минимуму появление красных прыщей, используя успокаивающую маску на основе геля. Я рекомендую детокс-маску Rapid Response. Он специально разработан, чтобы успокоить поверхностное покраснение и раздражение, воздействуя на неровности и высыпания.
2. Укрепите свой влагозащитный барьер
Убедитесь, что вы поддерживаете защитный барьер кожи, используя правильно подобранный увлажняющий крем после очищения и тонизирования. Это поможет запечатать невидимые трещины, помогая вашей коже вернуться в нормальное состояние. Просто убедитесь, что вы используете тот, который подходит для вашего конкретного типа кожи. (Если вы не знаете свой тип кожи, пройдите тест «Тип кожи». В конце вы увидите свой тип кожи, а также персональные рекомендации по продуктам.)
Просто убедитесь, что вы используете тот, который подходит для вашего конкретного типа кожи. (Если вы не знаете свой тип кожи, пройдите тест «Тип кожи». В конце вы увидите свой тип кожи, а также персональные рекомендации по продуктам.)
3. Упростите свою повседневную жизнь
Чем меньше вы воздействуете на раздраженную кожу, тем лучше. Вернитесь к основам и придерживайтесь простой рутины. Используйте мягкое очищающее средство, тоник без спирта и увлажняющий крем (один с солнцезащитным фильтром днем и один без солнцезащитного крема ночью). Придерживайтесь этой упрощенной процедуры, пока сыпь не исчезнет.
4. Прекратите использование активных ингредиентов
Каждый раз, когда ваша кожа раздражена, вам нужно временно прекратить использование продуктов, обладающих кислотными свойствами, или отшелушивать поверхностные слои кожи и стимулировать обновление клеток. Хотя активные ингредиенты, такие как витамин С, отшелушивающие кислоты и ретинол, играют важную роль в поддержании гладкости кожи, они могут вызвать раздражение, когда ваша кожа чувствительна.

 Затем, обычно на 13-14 день, за ушами и на щеках появляется пятнисто-папулезная сыпь, для которой характерно поэтапное высыпание: в течение суток сыпь распространяется на лицо и шею, на вторые сутки – на грудь и руки, на третьи сутки — на всю поверхность туловища и ноги. Сыпь сохраняется в течение 3-4 суток, угасание ее также начинается с лица.
Затем, обычно на 13-14 день, за ушами и на щеках появляется пятнисто-папулезная сыпь, для которой характерно поэтапное высыпание: в течение суток сыпь распространяется на лицо и шею, на вторые сутки – на грудь и руки, на третьи сутки — на всю поверхность туловища и ноги. Сыпь сохраняется в течение 3-4 суток, угасание ее также начинается с лица. Лица до 35-ти лет, привитые ранее однократно, подлежат проведению однократной иммунизации. Следовательно, человек с 6-ти лет и до 35-ти лет включительно должен иметь 2 прививки против кори. Лица, находящиеся в очаге коревой инфекции, не привитые ранее, не имеющие сведения о прививке против кори, не болевшие корью и привитые однократно подлежат иммунизации по эпидемическим показаниям без ограничения возраста. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации. Специфических лекарственных средств для лечения кори на сегодняшний день не существует и поэтому только прививка может защитить Вас и Вашего ребенка от этой инфекции.
Лица до 35-ти лет, привитые ранее однократно, подлежат проведению однократной иммунизации. Следовательно, человек с 6-ти лет и до 35-ти лет включительно должен иметь 2 прививки против кори. Лица, находящиеся в очаге коревой инфекции, не привитые ранее, не имеющие сведения о прививке против кори, не болевшие корью и привитые однократно подлежат иммунизации по эпидемическим показаниям без ограничения возраста. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации. Специфических лекарственных средств для лечения кори на сегодняшний день не существует и поэтому только прививка может защитить Вас и Вашего ребенка от этой инфекции. Инкубационный период (от заражения до клинических проявлений) от 11 до 22 дней. Начало заболевания краснухой острое, характеризуется субфебрильной температурой тела, слабой интоксикацией и увеличением лимфатических узлов. На 1-3 день болезни появляется розовая пятнистая, пятнисто – папулезная сыпь на шее, лице и туловище с последующим распространением на конечности или одновременно на всем теле. Преимущество локализации сыпи – разгибательные поверхности, вокруг суставов, спина, ягодицы. Сыпь сохраняется 1-5 дней. Более всего поражаются дети, особенно 3-6, 7-14 летнего возраста, дети возрастной группы до 1 года за счет материнских антител болеют сравнительно редко. Важно отметить, что особенно опасно первичное инфицирование краснухой для беременных женщин, особенно в первом триместре беременности (16 недель). Вирус проникает через плаценту и поражает эмбриональные ткани. В результате, возможны смерть плода, выкидыш или рождение ребенка с тяжелой патологией (врожденная катаракта, глухота, психическая неполноценность и т.
Инкубационный период (от заражения до клинических проявлений) от 11 до 22 дней. Начало заболевания краснухой острое, характеризуется субфебрильной температурой тела, слабой интоксикацией и увеличением лимфатических узлов. На 1-3 день болезни появляется розовая пятнистая, пятнисто – папулезная сыпь на шее, лице и туловище с последующим распространением на конечности или одновременно на всем теле. Преимущество локализации сыпи – разгибательные поверхности, вокруг суставов, спина, ягодицы. Сыпь сохраняется 1-5 дней. Более всего поражаются дети, особенно 3-6, 7-14 летнего возраста, дети возрастной группы до 1 года за счет материнских антител болеют сравнительно редко. Важно отметить, что особенно опасно первичное инфицирование краснухой для беременных женщин, особенно в первом триместре беременности (16 недель). Вирус проникает через плаценту и поражает эмбриональные ткани. В результате, возможны смерть плода, выкидыш или рождение ребенка с тяжелой патологией (врожденная катаракта, глухота, психическая неполноценность и т. д.). Прививки против краснухи в России начали проводиться с 1996г.: вакцинация в возрасте 12 месяцев, ревакцинация в 6 лет, а также детям не болевшим, не привитым, или привитым однократно от 1 года до 17 лет, и девушкам от 18 до 25 лет, не болевшим, не привитым ранее.
д.). Прививки против краснухи в России начали проводиться с 1996г.: вакцинация в возрасте 12 месяцев, ревакцинация в 6 лет, а также детям не болевшим, не привитым, или привитым однократно от 1 года до 17 лет, и девушкам от 18 до 25 лет, не болевшим, не привитым ранее.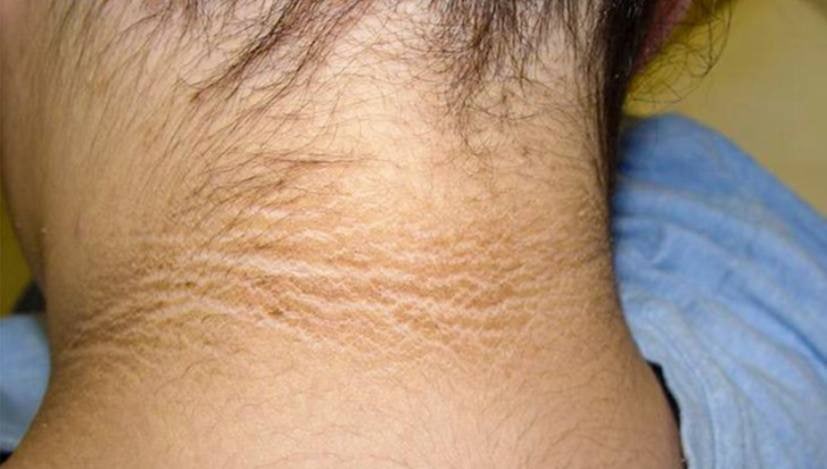 Вирус быстро погибает при нагревании, кипячении.
Вирус быстро погибает при нагревании, кипячении.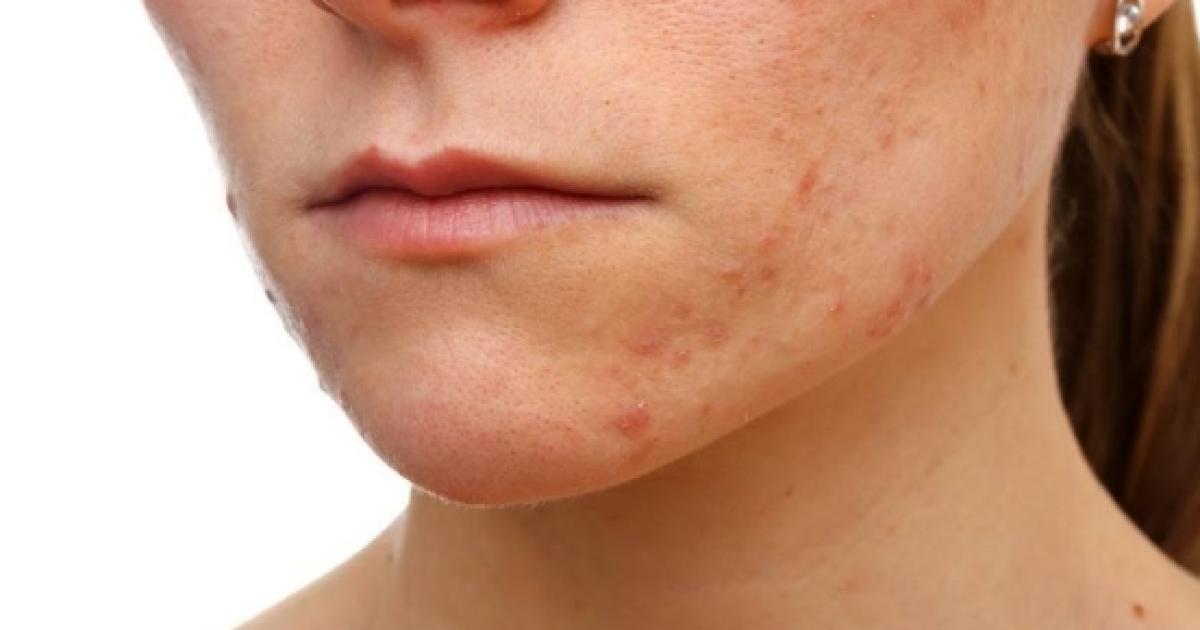 Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т. д.). Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т. д.). Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
 В первом случае материалом для исследования служат фекалии больного, а в течении первой недели болезни — также носоглоточные смывы, во втором — сыворотки крови зараженного. Результаты вирусологических исследований могут быть получены не ранее чем рез неделю, а при серологических методах диагноз полиомиелита может быть подтвержден уже в течение 48 часов.
В первом случае материалом для исследования служат фекалии больного, а в течении первой недели болезни — также носоглоточные смывы, во втором — сыворотки крови зараженного. Результаты вирусологических исследований могут быть получены не ранее чем рез неделю, а при серологических методах диагноз полиомиелита может быть подтвержден уже в течение 48 часов. При ранней диагностике полиомиелита и систематическом комплексном лечении в стационаре, а затем долечивании в санатории или на курорте достигаются хорошие результаты: полное или значительное восстановление утраченных двигательных функций.
При ранней диагностике полиомиелита и систематическом комплексном лечении в стационаре, а затем долечивании в санатории или на курорте достигаются хорошие результаты: полное или значительное восстановление утраченных двигательных функций. При регистрации в этом учреждении повторных случаев заболевания группа или учреждение переводятся на круглосуточное содержание детей, при этом производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно проводится текущая, а после снятия карантина — заключительная дезинфекция.
При регистрации в этом учреждении повторных случаев заболевания группа или учреждение переводятся на круглосуточное содержание детей, при этом производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно проводится текущая, а после снятия карантина — заключительная дезинфекция. е в соответствии со схемой плановой иммунизации населения против полиомиелита каждый ребенок к 1 году жизни должен получить 3, к 2 годам -5, к 3 годам -7, а к 16 годам — 9 прививок.
е в соответствии со схемой плановой иммунизации населения против полиомиелита каждый ребенок к 1 году жизни должен получить 3, к 2 годам -5, к 3 годам -7, а к 16 годам — 9 прививок.