Как питаться при ишемической болезни сердца. Какие продукты полезны, а какие вредны при ИБС. Как составить правильное меню при стенокардии. Как диета помогает при лечении ИБС.
Основные принципы диеты при ИБС
Правильное питание играет важную роль в лечении и профилактике ишемической болезни сердца. Диета при ИБС направлена на достижение следующих целей:
- Снижение уровня холестерина и триглицеридов в крови
- Нормализация веса
- Контроль артериального давления
- Обеспечение сердца и сосудов необходимыми питательными веществами
Основные принципы диеты при ИБС включают:
- Ограничение животных жиров
- Увеличение потребления омега-3 жирных кислот
- Включение в рацион большого количества клетчатки
- Исключение трансжиров
- Ограничение соли и увеличение калия
- Контроль калорийности рациона
Разрешенные продукты при ИБС
При ишемической болезни сердца рекомендуется включать в рацион следующие продукты:
- Нежирные сорта рыбы (треска, минтай, хек, судак)
- Морепродукты (креветки, кальмары, мидии)
- Нежирное мясо (курица, индейка, кролик)
- Яичные белки
- Обезжиренные молочные продукты
- Бобовые (фасоль, чечевица, нут)
- Цельнозерновые крупы (овсянка, гречка, бурый рис)
- Овощи и зелень
- Фрукты и ягоды
- Растительные масла (оливковое, льняное)
- Орехи и семена
Запрещенные продукты при ИБС
При ишемической болезни сердца следует исключить из рациона:

- Жирное мясо (свинина, баранина, утка)
- Субпродукты (печень, почки, мозги)
- Колбасные изделия, сосиски, копчености
- Жирные молочные продукты
- Сливочное масло, маргарин
- Яичные желтки
- Выпечку, сдобу, кондитерские изделия
- Фастфуд
- Соленья, маринады
- Алкогольные напитки
Особенности приготовления блюд при ИБС
При ишемической болезни сердца важно не только правильно подбирать продукты, но и соблюдать щадящие способы кулинарной обработки:
- Отваривание
- Приготовление на пару
- Запекание
- Тушение без обжарки
- Приготовление в мультиварке
Следует исключить жарку, копчение, использование майонеза и жирных соусов. Вместо соли можно использовать пряные травы и специи для улучшения вкуса блюд.
Примерное меню на день при ИБС
Вот пример сбалансированного меню на день для пациентов с ишемической болезнью сердца:
Завтрак:
- Овсяная каша на воде с добавлением ягод
- Омлет из яичных белков
- Цельнозерновой тост
- Зеленый чай
Второй завтрак:
- Яблоко
- Горсть грецких орехов
Обед:
- Овощной суп-пюре
- Запеченная рыба
- Гречневая каша
- Овощной салат
Полдник:
- Нежирный йогурт
- Свежие ягоды
Ужин:
- Отварная куриная грудка
- Тушеные овощи
- Салат из свежих овощей
Как диета помогает при лечении ИБС
Правильное питание при ишемической болезни сердца позволяет достичь следующих результатов:

- Снижение уровня «плохого» холестерина в крови
- Нормализация артериального давления
- Уменьшение воспалительных процессов в организме
- Снижение избыточного веса
- Улучшение работы сердечной мышцы
- Профилактика атеросклероза и тромбообразования
Диета в сочетании с медикаментозным лечением и умеренными физическими нагрузками позволяет значительно улучшить состояние пациентов с ИБС и снизить риск осложнений.
Вопросы и ответы о диете при ИБС
Сколько раз в день нужно питаться при ИБС?
Рекомендуется дробное питание 5-6 раз в день небольшими порциями. Это позволяет снизить нагрузку на сердечно-сосудистую систему и нормализовать обмен веществ.
Можно ли пить кофе при ИБС?
Умеренное потребление натурального кофе (1-2 чашки в день) допустимо при отсутствии противопоказаний. Однако лучше отдавать предпочтение зеленому чаю, который обладает антиоксидантными свойствами.
Какие сладости можно есть при ИБС?
В небольших количествах допускаются фрукты, ягоды, сухофрукты, мармелад, пастила, зефир. Следует исключить кондитерские изделия с кремом, шоколад, конфеты.

Нужно ли принимать витамины при соблюдении диеты?
Соблюдение диеты при ишемической болезни сердца требует определенных усилий, но позволяет значительно улучшить самочувствие и прогноз заболевания. Важно помнить, что диету необходимо соблюдать постоянно, а не курсами. Перед началом диеты следует проконсультироваться с врачом-кардиологом и диетологом.
Лечение ишемической болезни сердца. Booking Health
Не знаете, с чего начать? Оставьте нам заявку, сотрудники Booking Health организуют для вас поездку для лечения в Германии, цель которой — улучшение качества жизни и укрепление здоровья
Обратиться в Booking Health
В настоящее время, в связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, мы приостановили обработку заявок по этим направлениям.
Если вас интересует организация лечения в Германии, оставьте, пожалуйста, заявку, и наши специалисты свяжутся с вами в ближайшее время.
Лечение ишемической болезни сердца, или ИБС, проводится комплексно. Для этого используются лекарственные препараты, немедикаментозные методы воздействия и хирургические операции. Лечением заболевания занимаются врачи-кардиологи и кардиохирурги. Хирургическое лечение позволяет достичь устойчивого результата, тогда как медикаментозное лечение лишь замедляет развитие болезни и снижает риск инфаркта миокарда.
Содержание
- Лекарства при стенокардии и ИБС
- Антиангинальная терапия
- Антиагрегантная терапия
- Антисклеротическая терапия
- Как лечить ИБС в случае приступа
- Немедикаментозное лечение
- Диета при ИБС и стенокардии
- Гимнастика при ИБС
- Другие методы
- Хирургическое лечение ИБС
- Организация лечения в Германии
Лекарства при стенокардии и ИБС
Основа терапии ИБС – это назначение лекарственных препаратов. Они применяются в таких случаях:
- Для купирования приступа стенокардии (снятия болевого синдрома)
- Для предотвращения или замедления прогрессирования патологии – дальнейшего сужения коронарных сосудов
- Для профилактики сердечно-сосудистой смерти
Некоторые препараты для лечения ИБС и стенокардии человек получает постоянно. Другие лекарства – только при возникновении приступа загрудинной боли.
Вот основные препараты при стенокардии и ИБС, применяющиеся для базовой терапии:
- Нитраты
- Бета-адреноблокаторы
- Статины
- Антиагреганты
- Кальциевые блокаторы
- Ингибиторы АПФ
- Метаболические средства
Лечение ИБС препаратами осуществляется по правилу «трёх А». Вот основные элементы терапии:
Вот основные элементы терапии:
- Антиангинальная
- Антиагрегантная
- Антисклеротическая
Каждый вид лечения преследует определенные цели. Антиангинальная терапия – для устранения и предотвращения приступов стенокардии. Антиагрегантная – для уменьшения риска образования тромбов внутри коронарных артерий. Антисклеротическая – для замедления или предотвращения дальнейшего появления и увеличения размеров холестериновых бляшек на стенках сосудов. Ведь именно они перекрывают просвет артерий и препятствуют нормальному кровоснабжению миокарда.
Антиангинальная терапия
Антиангинальная терапия назначается с целью купирования и предотвращения приступов сердечной боли.
Достигается эта цель такими способами:
- Расширение коронарных сосудов и увеличение доступа крови к сердцу
- Уменьшение потребности сердца в кислороде
- Нормализация обменных процессов в сердечной мышце
При ИБС применяются такие сосудорасширяющие препараты:
- Нитраты.
 Первая помощь при ИБС проводится именно этими препаратами. Согласно классификации, существуют нитраты короткого и длительного действия. Они расширяют венечные артерии. «Быстрые» нитраты действуют сразу, но недолго. Они применяются во время приступа. «Медленные» лекарства при ИБС и стенокардии дают эффект не сразу, но действуют долго. Поэтому они применяются на постоянной основе для предотвращения приступов.
Первая помощь при ИБС проводится именно этими препаратами. Согласно классификации, существуют нитраты короткого и длительного действия. Они расширяют венечные артерии. «Быстрые» нитраты действуют сразу, но недолго. Они применяются во время приступа. «Медленные» лекарства при ИБС и стенокардии дают эффект не сразу, но действуют долго. Поэтому они применяются на постоянной основе для предотвращения приступов. - Кальциевые блокаторы. Используются обычно на постоянной основе. Хотя существуют и препараты короткого действия. Они не только сокращают число приступов. Помогают эти лекарства при ИБС и гипертонии. Поэтому они улучшают прогноз заболевания в отдаленной перспективе. Ведь артериальная гипертензия способствует процессу отложения атеросклеротических бляшек на стенках кровеносных сосудов. Кроме того, блокаторы кальциевых каналов в некоторой степени уменьшают потребность сердца в кислороде, уменьшая силу сердечных сокращений.
- Ингибиторы АПФ.
 Эта группа лекарственных средств способствует расширению сосудов. Она также уменьшает артериальное давление. При сопутствующей артериальной гипертензии ингибиторы АПФ используются обычно в более высоких дозах.
Эта группа лекарственных средств способствует расширению сосудов. Она также уменьшает артериальное давление. При сопутствующей артериальной гипертензии ингибиторы АПФ используются обычно в более высоких дозах.
Основные препараты для лечения ИБС, которые используются с целью уменьшения потребности миокарда в кислороде, это бета-адреноблокаторы. Они уменьшают частоту и силу сердечных сокращений. Кроме того, снижают артериальное давление. Бета-блокаторы не назначаются при спонтанной стенокардии. Они в этом случае не только не помогут, но могут даже ухудшить состояние пациента.
Некоторые лекарства при ИБС также назначаются для улучшения энергетического обмена в кардиомиоцитах (гладкомышечные клетки мышечного слоя сердца). Это метаболическая терапия. Она позволяет уменьшить повреждение сердечной мышцы на фоне хронической ишемии (недостаточности кровоснабжения).
Антиагрегантная терапия
Основной причиной ИБС является формирование атеросклеротических бляшек внутри сосудов. Но образуются они постепенно, а не мгновенно. Соответственно, ни инфаркта миокарда, ни внезапной коронарной смерти не вызывают. Причиной этих событий становятся тромбы. Они образуются внутри сосудов при надрыве их интимы. Происходит это в месте локализации отложений холестерина. Чтобы уменьшить риск неблагоприятного исхода ИБС, применяются антиагрегантные препараты. Они уменьшают свертываемость крови, препятствуя агрегации тромбоцитов. Как результат, постоянный прием таких лекарств снижает вероятность образования тромбов.
Но образуются они постепенно, а не мгновенно. Соответственно, ни инфаркта миокарда, ни внезапной коронарной смерти не вызывают. Причиной этих событий становятся тромбы. Они образуются внутри сосудов при надрыве их интимы. Происходит это в месте локализации отложений холестерина. Чтобы уменьшить риск неблагоприятного исхода ИБС, применяются антиагрегантные препараты. Они уменьшают свертываемость крови, препятствуя агрегации тромбоцитов. Как результат, постоянный прием таких лекарств снижает вероятность образования тромбов.
Чаще всего с этой целью назначаются:
- Ингибиторы циклооксигеназы (аспирин в низких дозах)
- Ингибиторы фосфодиэстеразы (дипиридамол)
- Аденозиновые блокаторы (клопидогрель)
Подобрать профильную клинику и лечение
Антисклеротическая терапия
При ИБС лечение препаратами требуется и для того, чтобы уменьшить темпы образования холестериновых бляшек. Их постоянный прием позволяет замедлить прогрессирование болезни. Ведь при естественном течении она прогрессирует с каждым годом, потому что просвет сосуда сужается всё больше.
Ведь при естественном течении она прогрессирует с каждым годом, потому что просвет сосуда сужается всё больше.
Наиболее часто применяемые препараты при ИБС, которые направлены на уменьшение уровня холестерина и стабилизацию холестериновых бляшек, это статины (аторвастатин, розувастатин). Реже применяются фибраты (в случае выраженного повышения уровня триглицеридов в крови) или никотиновая кислота.
Как лечить ИБС в случае приступа
Каждый человек должен знать, что такое ИБС, и как лечить приступ стенокардии. Для купирования сердечной боли применяются нитраты. Они выпускаются в виде подъязычных таблеток или спрея. Нитраты короткого действия работают уже через 2-3 минуты. Эффект после их приёма длится в течение 20-30 минут.
Алгоритм действия человека при возникновении загрудинной боли должен быть следующим:
- Принять таблетку нитроглицерина.
- В случае отсутствия эффекта через 5 минут принять таблетку повторно.
- Подождать еще 5 минут.
 Если результата нет, выпить еще одну таблетку.
Если результата нет, выпить еще одну таблетку. - При сохраняющихся болевых ощущениях нужно вызывать врача, потому что с высокой вероятностью боль, сохраняющаяся более 15 минут, является признаком инфаркта миокарда. Врач проведет инструментальную диагностику – выполнит кардиограмму (ЭКГ).
В случае возникновения сильно выраженной боли, если интенсивность её значительно выше, чем обычно, нужно вызывать бригаду скорой помощи сразу. При инфаркте миокарда будет проведена антитромботическая терапия. Введение тромболитиков иногда позволяет растворить тромб в одной из венечных артерий и восстановить доступ крови к миокарду.
Немедикаментозное лечение
Немедикаментозная терапия дополняет действие лекарственных препаратов. Она преследует аналогичные цели: замедление прогрессирования болезни, уменьшение числа приступов, предотвращение инфаркта миокарда.
Диета при ИБС и стенокардии
Рациональное питание при ИБС делает прогноз заболевания более благоприятным даже без использования препаратов. А в дополнение к медикаментозной терапии диета при ИБС улучшает результаты лечения.
А в дополнение к медикаментозной терапии диета при ИБС улучшает результаты лечения.
Главные цели, которые достигаются с помощью диетического питания:
- Уменьшение концентрации холестерина и триглицеридов в крови
- Снижение массы тела
- Контроль артериального давления
Поэтому практически всем пациентам назначается диета при ИБС, стол №10.
Основные принципы питания при ИБС и стенокардии:
- Необходимо уменьшить потребление жиров животного происхождения
- Регулярно следует употреблять рыбу или другие источники омега-3 жирных кислот (льняное масло)
- Следует максимально увеличить потребление клетчатки (овощи, фрукты, грибы, водоросли, крупы)
- Нужно исключить потребление транс-жиров (фаст-фуд, маргарин)
В рационе должно быть как можно меньше натрия и как можно больше калия для контроля уровня артериального давления. Поэтому следует уменьшить потребление соли. Калий можно получить из орехов, бобовых, гречки, грибов, капусты. Он содержится в избытке во многих овощах и фруктах.
Он содержится в избытке во многих овощах и фруктах.
Диета при ИБС и ожирении должна быть низкокалорийной. Нормализация веса – одна из основных профилактических задач, поскольку избыточная масса тела является дополнительным фактором риска развития инфаркта миокарда.
Гимнастика при ИБС
Очень часто используется лечебная физкультура (ЛФК) при ИБС. Комплекс упражнений подбирается врачом. Нагрузка должна быть достаточной, чтобы человек терял вес в случае избыточной массы тела и укреплял сердечную мышцу. В то же время следует понимать, что бег или другие виды интенсивных нагрузок при ИБС опасны. Потому что при выполнении упражнений увеличивается потребность миокарда в кислороде, а это может привести к приступу стенокардии. Ни в коем случае нельзя продолжать занятия, ощутив боль в сердце.
Другие методы
Существует множество других способов, как лечить ИБС и стенокардию. Но их эффективность не подтверждена или сомнительна.
Вот некоторые из методик:
- Массаж при ИБС.
 Оказывает минимальное влияние на течение заболевания. Возможно, на некоторых людей он оказывает расслабляющее и успокаивающее действие, что позволяет уменьшить влияние стресса на тонус коронарных сосудов. Но действие массажа кратковременно и не приводит к структурным изменениям в артериях.
Оказывает минимальное влияние на течение заболевания. Возможно, на некоторых людей он оказывает расслабляющее и успокаивающее действие, что позволяет уменьшить влияние стресса на тонус коронарных сосудов. Но действие массажа кратковременно и не приводит к структурным изменениям в артериях. - Гирудотерапия при ИБС. Не имеет практического смысла. Лечение при ИБС пиявками позволяет на некоторое время уменьшить свертываемость крови. Но использовать их постоянно, в течение всей жизни, нельзя. А кратковременное применение не имеет смысла. В этой же целью лучше применять небольшие дозы ацетилсалициловой кислоты – по 100 мг в день. Это тоже снизит риск образования тромбов, и при этом такое лечение будет более безопасным.
- Лечение ИБС методами альтернативной медицины и нетрадиционной медицины, включая применение методик релаксации, воздействие на биологически активные точки, витаминотерапию и другие способы.
Хирургическое лечение ИБС
В лечении ИБС и стенокардии устойчивого результата можно добиться только путем проведения операции. При этом надо понимать, что хирургическое лечение не является поводом для отмены консервативной терапии. Потому что даже после реваскуляризации (восстановления проходимости сосудов и нормального кровоснабжения) миокарда со временем могут образоваться новые атеросклеротические бляшки и тромбы.
При этом надо понимать, что хирургическое лечение не является поводом для отмены консервативной терапии. Потому что даже после реваскуляризации (восстановления проходимости сосудов и нормального кровоснабжения) миокарда со временем могут образоваться новые атеросклеротические бляшки и тромбы.
При появлении тяжелых симптомов ИБС лечение хирургическое обычно предполагает проведение одного из двух типов операций:
- Коронарная ангиопластика и стентирование. Целью хирургического вмешательства является расширение тем или иным способом коронарных сосудов, которые обеспечивают доступ крови к сердцу. Для этого часто внутри сосуда устанавливается специальный каркас. Новые методы проведения данных вмешательств включают минимально инвазивные, эндоваскулярные процедуры.
- Аортокоронарное шунтирование. Более серьезная операция, при которой формируется обходной кровоток для доступа крови к сердцу. Врач создает «новые» сосуды. Для этого он применяет графты из лучевой, внутренней грудной артерии пациента или большой подкожной вены ноги.

Подобрать профильную клинику и лечение
Организация лечения в Германии
При ИБС лечение лучше проходить в лучших клиниках мира, специализирующихся на кардиологии. Немецкая медицина имеет огромный опыт борьбы с сердечно-сосудистыми заболеваниями. Здесь проводятся наиболее безопасные и эффективные операции, направленные на восстановление нормального кровоснабжения миокарда. После проведенного хирургического вмешательства пациент может вернуться к активной жизни.
Организацию лечения с применением инновационных методик может взять на себя компания Booking Health. Обращайтесь к нам, если хотите пройти лечение в одной из лучших немецких клиник.
Вы получите ряд преимуществ, а именно:
- Сокращение расходов на лечение до 70% – мы имеем прямые договора со всеми крупными клиниками Германии
- Снижение времени ожидания приема врача – начните лечение как можно быстрее, не дожидаясь развития инфаркта миокарда
- Полный пакет сервисных услуг – сосредоточьтесь только на своем здоровье, оставив нам все прочие заботы
Оставьте на нашем сайте заявку. Она будет рассмотрена в течение ближайших нескольких часов. Мы подберем для вас несколько подходящих вариантов с учетом диагноза и перезвоним, чтобы обсудить детали.
Она будет рассмотрена в течение ближайших нескольких часов. Мы подберем для вас несколько подходящих вариантов с учетом диагноза и перезвоним, чтобы обсудить детали.
Обратиться в Booking Health
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы:
Статья составлена под редакцией экспертов в области медицины, врачей-специалистов Доктор Надежда Иванисова, Доктор Вадим Жилюк. Для лечения состояний, о которых идет речь в статье, необходимо обратиться к врачу; информация в статье не предназначена для самолечения!
Источники:
National Center for Biotechnology
Medscape
JAHA — Journal of the American Heart Association
Читайте:
Почему Booking Health – Вопросы и ответы
Как не ошибиться в выборе клиники и специалиста
7 причин доверять рейтингу клиник на сайте Booking Health
Booking Health – Стандарты качества
Отправить запрос на лечение
Booking Health GmbH | Диагностика и лечение |
анализы входящие в кардиологический профиль, методы обследования
Заболевания сердечно-сосудистой системы очень распространены и опасны своими осложнениями.
Во время обследования в первую очередь стоит обратить внимание на частоту сердечных сокращений, иными словами – на пульс. В покое этот показатель должен составлять от 60 до 80 ударов в минуту. Помимо частоты, важна ритмичность сокращений сердца: если при измерении пульса промежутки между ударами имеют разную продолжительность, можно говорить о нарушении ритма сердца (аритмии). Это повод для обращения к кардиологу.
Врач может назначить анализы, которые позволят оценить факторы риска развития заболеваний сердца и сосудов, выявить риск развития атеросклероза, ишемической болезни сердца и сердечной недостаточности, а также оценить вероятность инфаркта миокарда. Диагностика проводится комплексно: лабораторными анализами и инструментальными методами обследования.
Диагностика проводится комплексно: лабораторными анализами и инструментальными методами обследования.
Какие анализы входят в кардиологический профиль?
Липидный профиль — определение в крови холестерина и его фракций (так называемые «плохой» и «хороший» холестерин). Результаты этого анализа помогут понять склонность к атеросклерозу и проявить наличие ишемической болезни сердца.
Коагулограмма позволяет проверить вязкость крови. Повышенная вязкость говорит о риске развития осложнений различных заболеваний сердца: артериальной гипертонии, ишемической болезни, инфаркта и инсульта. Отклонения от нормы в этом анализе – повод обратиться к врачу, чтобы выяснить причину, а также подобрать лечение.
Анализ крови на ферменты АСТ (аспартатаминотрансфераза), КФК-МВ (креатинфосфокиназа — МВ), ЛДГ (Лактатдегидрогеназа). Это так называемые «маркеры сердечно-сосудистых заболеваний». Повышенный уровень этих ферментов, указывает на риск развития инфаркта и других заболеваний сердца.
Инструментальные методы обследования
Электрокардиография (ЭКГ)
Это исследование позволяет оценивать работу сердца по генерации и проведению электрических импульсов. По кардиограмме врач может определить следующие нарушения (если они отмечались в момент записи):
- различные нарушения сердечного ритма и нарушения проведения импульсов по проводящей системе сердца
- нарушения питания миокарда (часто указывают на проявления ишемической болезни сердца, самое крайнее из которых — инфаркт миокарда)
Что нельзя определить по ЭКГ?
Невозможно зафиксировать «преходящие» состояния, которых не было в момент записи. Например, утром был приступ аритмии, а днем ЭКГ может показать, что сердце работает нормально.
Для того, чтобы записать редко проявляющиеся нарушения, была разработана методика суточной записи данных (Холтеровское Мониторирование ЭКГ).
Холтеровское мониторирование (ХМ)
Холтер — это ЭКГ, которая фиксируется в течение суток и более. Поэтому показатели такого мониторирования гораздо эффективнее кардиограммы в спорных и сложных случаях, когда оценить работу сердечной мышцы можно лишь в динамике на протяжении длительного времени.
Поэтому показатели такого мониторирования гораздо эффективнее кардиограммы в спорных и сложных случаях, когда оценить работу сердечной мышцы можно лишь в динамике на протяжении длительного времени.
К главным преимуществам данного исследования можно отнести:
— возможность зафиксировать работу сердца в состоянии покоя, сна, во время физических нагрузок, эмоциональных всплесков и т.д.;
— длительное исследование работы миокарда;
— возможность зафиксировать даже незначительные сбои в работе сердца, которые редко проявляют себя и заметны только при длительном исследовании;
— исключается возможность эмоционального влияния на работу сердца.
Обычно с помощью Холтера выявляются нарушения ритма и проводимости сердца, ишемическая болезнь и другие заболевания ССС. Особенную ценность ХМ имеет при «преходящих», то есть непостоянных, нарушениях.
Нагрузочные пробы (велоэргометрия и тредмил-тест – беговая дорожка)
Суть этих методик – запись ЭКГ и артериального давления при постепенно возрастающей дозированной физической нагрузке.
Исследование позволяет определить, есть ли ЭКГ-признаки ишемической болезни сердца на фоне физической нагрузки и как человек переносит физические нагрузки.
ЭХО КГ (эхокардиография или УЗИ сердца)
Метод позволяет определить размеры отделов сердца, толщину стенок сердечных камер, направление и скорость потоков крови с помощью эффекта Доплера.
Выявляются клапанные пороки сердца (пролапс, стенозы, недостаточность), гипертрофия (утолщение) стенок, повышение давления в легочном круге кровообращения, оценивается способность сердца к сокращению и расслаблению, также возможно увидеть тромбы в полостях сердца, степень атеросклеротического поражения начальных отделов аорты.
Коронарография
Данный метод является «золотым стандартом» для диагностики состояния коронарных артерий при подозрении на ишемическую болезнь сердца.
Процедура делается в стационаре в условиях специализированного отделения, снабженного особой рентгеновской установкой для видеозаписи изображений сердца.
В сердце под местной анестезией через артерию на ноге или на руке вводится катетер. Через него подается рентгеноконтрастное вещество и делается видеозапись рентгеновского изображения.
Становятся видны сужения коронарных артерий (стенозы) и врачи могут оценить их, чтобы потом вместе с пациентом принять решение о необходимости хирургического вмешательства.
Контроль артериального давления
Регулярно измерять артериальное давление важно не только людям с диагнозом «артериальная гипертония», но и многим другим «сердечникам». У здорового человека показатели артериального давления— 120-140/80-90 мм рт. ст. А вот если они выходят за пределы нормы, т.е. выше 140/90 мм рт. ст., это может указывать на заболевания сердечно-сосудистой системы, которые важно вовремя распознать и обратиться к врачу.
Для измерения давления используют специальные приборы — тонометры и электронные измерители. При использовании полуавтоматических приборов – тонометров — ручная манжета накачивается путем сжатия груши.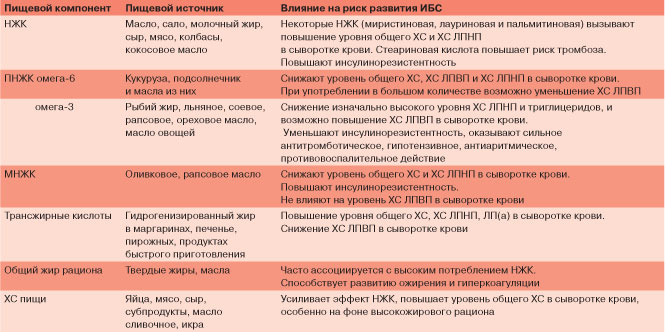 У электронных измерителей ручная манжета накачивается автоматически, это более предпочтительный вариант для самостоятельного измерения артериального давления в домашних условиях.
У электронных измерителей ручная манжета накачивается автоматически, это более предпочтительный вариант для самостоятельного измерения артериального давления в домашних условиях.
Современные приборы для измерения АД очень удобны, просты в использовании, многофункциональны: помимо давления также определяют пульс, «запоминают» полученные показатели.
КАК правильно измерять давление тонометром?
- Отдохните не менее 5 минут
- В течение 30 минут до измерения артериального давления воздержитесь от курения и употребления кофеина (кофе, кола, чай)
- Сядьте, опираясь на спинку стула, а руку удобно положите на стол. Ноги не скрещены, ступни стоят на полу. Не разговаривайте.
- Манжета накладывается на плечо на уровне сердца. Нижний край манжеты должен быть на 2-3 см выше локтевого сгиба. Плечо не должно сдавливаться одеждой.
- Для получения более точных результатов в динамике измеряйте давление два раза в день в одно и то же время суток.
Важно! Если уровень артериального давления регулярно повышен (и это не связано со стрессом или физической нагрузкой), а также если вас беспокоят одышка, боль в груди или за грудиной, слабость в руке или ноге, затруднена речь – срочно обратитесь к врачу! Все эти симптомы говорят о явных проблемах сердечно-сосудистой системы.
Похожие статьи
Руководство по диете FODMAP | Диеты СРК
Несколько полезных советов
Реклама
Приступая к диете с низким содержанием FODMAP, сначала полезно понять, что такое FODMAP на самом деле, на странице Что такое FODMAP? дает краткое изложение технических аспектов диеты. После того, как вы переварили эту страницу, просмотрите список безопасных продуктов питания FODMAP и либо добавьте страницу в закладки, либо распечатайте страницу и ознакомьтесь со списком, чтобы у вас было хорошее представление о том, что потреблять, а также какие ингредиенты вам нужно остерегаться. для.
Многие люди считают полезным вести дневник питания при соблюдении этой диеты, а также других диет, которые могут помочь при СРК. Для этого просто ежедневно записывайте каждый продукт, который вы потребляете при каждом приеме пищи, отмечая количество съеденной пищи и любые возможные симптомы, которые могут возникнуть у вас в результате употребления определенного продукта.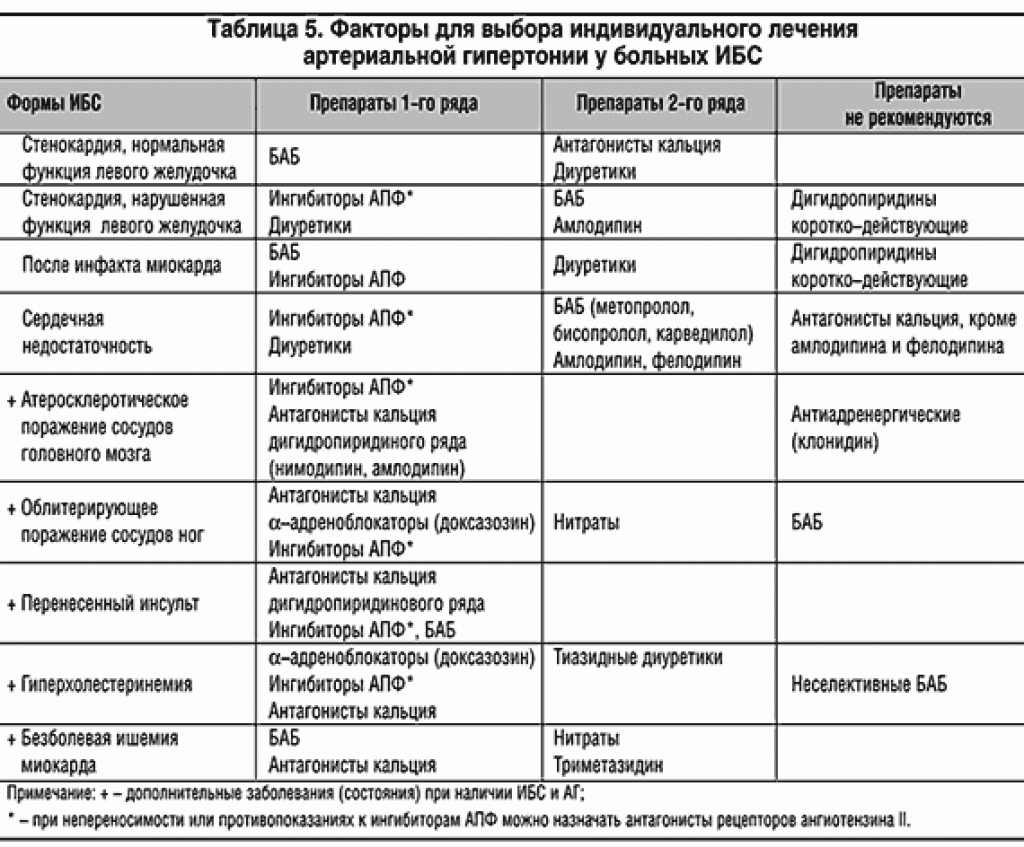 Я считаю, что лучше также давать оценку из 10, как вы чувствуете себя каждый день, где 1 — ужасно, а 10 — потрясающе! Вы можете перейти на страницу Дневник симптомов СРК и пищевых продуктов, чтобы найти готовый PDF-файл и электронную таблицу для использования.
Я считаю, что лучше также давать оценку из 10, как вы чувствуете себя каждый день, где 1 — ужасно, а 10 — потрясающе! Вы можете перейти на страницу Дневник симптомов СРК и пищевых продуктов, чтобы найти готовый PDF-файл и электронную таблицу для использования.
Пожалуйста, обратите внимание, что я рекомендую вам поговорить с вашим терапевтом/врачом и попросить направление к диетологу, так как рекомендуется соблюдать эту диету под руководством зарегистрированного диетолога.
После прочтения списка продуктов FODMAP и просмотра дружественных рецептов FODMAP полезно следовать рекомендуемому плану диеты FODMAP, а затем отправиться за покупками нужных продуктов, необходимых для диеты.
План диеты с низким содержанием FODMAP
Университет Монаша рекомендует вам следовать типичному плану диеты FODMAP. План состоит в том, чтобы устранить или уменьшить все источники FODMAP, насколько это возможно, в течение 6-8 недель, а затем постепенно добавлять продукты с высоким содержанием FODMAP по одному, чтобы помочь вам определить продукты, которые вызывают ваши симптомы. Обязательно используйте дневник питания и симптомов, чтобы отслеживать, какие продукты могут вызывать какие-либо симптомы.
Обязательно используйте дневник питания и симптомов, чтобы отслеживать, какие продукты могут вызывать какие-либо симптомы.
Поиск в супермаркете
Когда вы идете в супермаркет, вам нужно будет постоянно проверять состав продуктов. Любые продукты с луком или чесноком вам нужно будет оставить, так как они могут стать причиной плохого самочувствия. Еще одна простая вещь, которую нужно проверить, это любые продукты с пшеницей — часто компании указывают рекомендации по аллергии и указывают, присутствует ли глютен. Направляйтесь к проходу с бесплатными продуктами, если он есть в вашем супермаркете, так как это очень помогает, и покупайте много безглютенового хлеба и других безглютеновых продуктов. Мой фаворит — гениальный хлеб, так как они недавно изменили рецепт, и он действительно имеет приятный вкус. В свободном от прохода обязательно избегайте любых продуктов, содержащих сою, поскольку они являются довольно распространенным безмолочным продуктом. Будьте осторожны с кажущимися безопасными продуктами, такими как кубики куриного бульона, поскольку они часто содержат глютен, лук и/или чеснок.
Реклама
Возвращение домой
После того, как вы вернулись из супермаркета, может помочь избавиться от всех предметов, которые у вас были до этого и которые содержали какие-либо вредные продукты в ваших шкафах и холодильнике/морозильнике. Возможно, вам будет полезно продумать свои приемы пищи заранее, так как часто повторяющиеся приемы пищи или приготовление больших партий и заморозка облегчают этап планирования.
Завтраки могут состоять из безглютеновой каши, безглютенового хлеба с тостами и порцией фруктов с низким содержанием FODMAP. Или, возможно, рисовые чипсы с шоколадно-овсяным молоком, которые могут стать очень вкусной заменой кокосовых орехов.
На обед я обычно делаю бутерброды без глютена с мясом (убедитесь, что там нет глютена и лука!), листьями салата, майонезом (проверьте этикетку, майонез не подходит), а иногда я кладу в них чипсы из тортильи. Ням.
Ужин может быть разнообразным: от жаркого до блюд из риса, таких как ризотто. Картофель в мундире с маслом подается с хорошим стейком. Напитки должны быть не только водой, вам разрешено немного пива или вина, а также любые «жирные» газированные напитки, такие как кока-кола и пепси (при условии, что они не содержат HFCS, как здесь, в Великобритания) в малых дозах.
Картофель в мундире с маслом подается с хорошим стейком. Напитки должны быть не только водой, вам разрешено немного пива или вина, а также любые «жирные» газированные напитки, такие как кока-кола и пепси (при условии, что они не содержат HFCS, как здесь, в Великобритания) в малых дозах.
Надеюсь, это руководство поможет вам понять, как соблюдать диету FODMAP. Если что-то по-прежнему не ясно, пожалуйста, свяжитесь со мной, и я сделаю все возможное, чтобы помочь вам.
Реклама
Диетическая таблица при синдроме раздраженного кишечника Пациент с синдромом раздраженного кишечника Диетическая таблица
О программе Диаграмма диеты Продукты питания, которые следует ограничить Что можно и нельзя Продукты, которые вы легко можете съесть
Около
Совокупность проблем с пищеварением называется синдромом раздраженного кишечника. Это включает газ, тошноту, запор и вздутие живота. Во всем мире этим заболеванием страдает большое количество населения.
Это стало обычным явлением при разрушительном жизненном цикле людей. Из-за нескольких осложнений его необходимо лечить вовремя. Лечение СРК должно требовать изменения диеты. Диеты играют важную роль в подавлении или активации основных причин СРК.
Таким образом, мы должны быть бдительны в выборе идеальной диеты СРК. Нам нужно включить в свой рацион те продукты, которые богаты клетчаткой и другими важными минералами, чтобы справиться с симптомами СРК.
- Овсянка
- Цельнозерновые злаки
- Рыба
- Постное мясо
- Фрукты
- Вода
- Зеленые листовые овощи и т. д.
Упомянутые выше питательные вещества помогут ускорить процесс заживления. Наряду с ними, мы также должны знать о продуктах, которых нам следует избегать. Это могут быть не содержащие клетчатки или нездоровые продукты, такие как
- Кофеин
- Гайки
- Напитки газированные
- Продукты с высоким содержанием фруктозы
- Молочные продукты, кроме йогурта
Эти продукты могут усилить симптомы, поэтому мы должны исключить их из своего повседневного рациона. Употребление молочных продуктов запрещено, но йогурт может облегчить симптомы.
Употребление молочных продуктов запрещено, но йогурт может облегчить симптомы.
Резюме: пища в определенной степени помогает бороться с этим расстройством. Если мы включим в процесс лечения строгую диету, это ускорит выздоровление.
Таблица диет
| Воскресенье | ||
| Завтрак (8:00-8:30) | 2 чапати с начинкой из картофеля + ½ чашки чая | |
| Полдник (11:00-11:30) 900 94 | 1 чашка Чхач | |
| Обед (14:00-14:30) | 1 чашка мунг дал + 1 чашка карела + 2 чапати + ½ чашки риса + 1/2 чашки творога | |
| Вечер (16:00-16:30) | 1 чашка чая + горсть мурмура | |
| Ужин (20:00-20:30) | 1 чашка дум алоо + 2 чапати | |
| Понедельник | ||
| Завтрак (8:00-8:30) | 1 чашка овощной запеканки + 1 чашка творога | |
| Полдник (11:00-1 1:30) | 1 чашка кокоса вода | |
| Обед (14:00-14:30) | 1 чашка архар-дала + 1 чашка овощей гиа + 2 чапати + ½ чашки риса + 1/2 чашки творога | |
| Вечер (с 4:00 до 4 :30PM) | 1 чашка чая + 2 печенья атта | |
| Ужин (20:00-20:30) | 1 чашка морковного горошка + 2 чапати | |
| Вторник | ||
| Завтрак (8:00-8:30) | 1 чашка овощного творога + 1 чашка творога | |
| Полдник (11:00-1 1:30) | 1 яблоко | |
| Обед (14:00–14:30) | 1 чашка чанадала + 1 чашка стебля лотоса и картофеля + 2 чапати + ½ чашки риса + 1/2 чашки творога | |
| Вечер (4:00–4) :30PM) | 1 чашка чая + горсть махане | |
| Ужин (20:00-20:30) | 1 чашка грибов маттар + 2 чапати | |
| Среда | ||
| Завтрак (8:00-8:30 утра) | 2 чапати с начинкой из моркови + ½ чашки чая | Полдник (11:00-11 :30 утра) | 1 чашка чхача |
| Обед (14:00-14:30) | 1 чашка масур дал + 1 чашка маттар из капусты + 2 чапати + ½ чашки риса + 1/2 чашки творога | 9009 5|
| Вечер (16:00-16:30) | 1 чашка чая + 1 тост | |
| Ужин (20:00–20:30) | 1 чашка тори + 2 чапати | |
| Четверг | ||
| Завтрак (8:00–8:30) | 2 мунг дал чила с начинкой из панира с зеленью чатни | |
| Полдник (11:00-11:30) | 1 чашка кокосовой воды | |
| Обед (14:00-14:30) | 1 чашка тур дал + 1 стакан фасоли + 2 чапати + ½ стакана риса + 1/2 стакана творога | |
| Вечер (16:00–16:30) | 1 чашка чая + 2 тоста | |
| Ужин (20:00-20:30) | 1 чашка бобов + 2 чапати | |
| Пятница | ||
| Завтрак (8:00-8:30) | 2 чапати с начинкой + ½ чашки чая/ 1 чашка овощной похи + 1 чашка творога 0-14:30 ) | 1 стакан раджмы + 1 стакан гобхи ало + 2 чапати + ½ стакана риса + 1/2 стакана творога |
| Вечер (16:00-16:30) | 1 чашка чая + горсть махане | |
| Ужин (20:00-20:30) | 1 чашка тыквы + 2 чапати | Суббота |
| Завтрак (8:00-8:30) | 1 чашка овощного хлеба упма + 1 чашка творога | |
| Полдник (11:00-11:30) | 1 чашка Чхач | |
| Обед (2 :00–14:30) | 1 чашка белого чана + 1 чашка панир бхурджи + 2 чапати + ½ чашки риса + 1/2 чашки творога | |
| Вечер (16:00-16:30) | 1 чашка чая + 2 печенья атта | |
| Ужин (20:00-20:30) | 1 чашка бхинди + 2 чапати | |
Продукты питания, подлежащие ограничению
- Молочные продукты для людей с непереносимостью лактозы.

