Что такое периоральный дерматит. Каковы основные причины его возникновения. Как проявляется периоральный дерматит на лице. Какие существуют методы диагностики и лечения периорального дерматита. Как предотвратить рецидивы заболевания.
Что такое периоральный дерматит
Периоральный дерматит — это хроническое воспалительное заболевание кожи, которое характеризуется появлением высыпаний вокруг рта, носа и глаз. Название происходит от латинского «peri» (вокруг) и «oris» (рот).
Основные характеристики периорального дерматита:
- Чаще встречается у молодых женщин в возрасте 20-45 лет
- Проявляется мелкими красными папулами и пустулами на коже лица
- Имеет хроническое рецидивирующее течение
- Может сопровождаться жжением и стянутостью кожи
Причины возникновения периорального дерматита
Точные причины развития периорального дерматита до конца не изучены. Однако выделяют ряд факторов, способствующих его появлению:
- Длительное применение топических кортикостероидов на коже лица
- Использование косметических средств с окклюзионным эффектом
- Нарушения гормонального фона (беременность, прием оральных контрацептивов)
- Стрессы и нервное перенапряжение
- Активация условно-патогенной микрофлоры кожи
- Избыточное воздействие ультрафиолетового излучения
Как проявляется периоральный дерматит
Характерные симптомы периорального дерматита включают:

- Мелкие красные или розовые папулы диаметром 1-3 мм
- Локализация высыпаний вокруг рта, носа, глаз
- Наличие свободной от высыпаний полоски кожи вокруг красной каймы губ
- Шелушение и сухость кожи
Высыпания при периоральном дерматите имеют характерную локализацию и внешний вид, что позволяет отличить его от других кожных заболеваний.
Диагностика периорального дерматита
Диагноз периорального дерматита устанавливается на основании:
- Характерной клинической картины
- Анамнеза заболевания
- Дерматоскопии (при необходимости)
- Гистологического исследования биоптата кожи (в сложных случаях)
Дифференциальную диагностику проводят с розацеа, себорейным дерматитом, атопическим дерматитом, контактным дерматитом.
Методы лечения периорального дерматита
Лечение периорального дерматита включает следующие основные направления:
1. Отмена провоцирующих факторов:
- Прекращение использования топических стероидов
- Исключение косметических средств с окклюзионным эффектом
- Отказ от фторсодержащих зубных паст
2. Наружная терапия:
- Метронидазол 1% крем или гель
- Азелаиновая кислота 15-20% гель
- Пимекролимус 1% крем
3. Системная терапия при тяжелых формах:
- Тетрациклин 250-500 мг 2 раза в день
- Доксициклин 100 мг 1-2 раза в день
- Изотретиноин в низких дозах
4. Уход за кожей:
- Использование мягких очищающих средств
- Увлажнение некомедогенными кремами
- Фотопротекция с SPF 30+
Длительность лечения обычно составляет 4-8 недель. Выбор схемы терапии зависит от тяжести процесса и индивидуальных особенностей пациента.

Профилактика рецидивов периорального дерматита
Для предотвращения обострений периорального дерматита рекомендуется:
- Избегать применения топических стероидов на коже лица
- Использовать гипоаллергенную косметику
- Ограничить пребывание на солнце
- Исключить острую, горячую пищу из рациона
- Контролировать стрессовые ситуации
- Своевременно лечить очаги хронической инфекции
При соблюдении рекомендаций врача и правильном уходе за кожей можно добиться длительной ремиссии заболевания и избежать рецидивов.
Прогноз при периоральном дерматите
Периоральный дерматит относится к хроническим заболеваниям с рецидивирующим течением. Однако при своевременной диагностике и адекватном лечении прогноз благоприятный. Большинство пациентов отмечают значительное улучшение состояния кожи в течение 1-2 месяцев терапии.
Ключевые факторы благоприятного прогноза:
- Раннее обращение к дерматологу
- Правильно подобранная схема лечения
- Соблюдение рекомендаций по уходу за кожей
- Устранение провоцирующих факторов
- Регулярное наблюдение у врача
При комплексном подходе к терапии удается достичь стойкой ремиссии и значительно улучшить качество жизни пациентов с периоральным дерматитом.

Заключение
Периоральный дерматит — распространенное хроническое заболевание кожи лица, требующее своевременной диагностики и грамотного лечения. Понимание причин его возникновения и соблюдение профилактических мер позволяет предотвратить рецидивы и сохранить здоровье кожи. При появлении характерных высыпаний важно своевременно обратиться к дерматологу для назначения адекватной терапии.
Периоральный дерматит: как он проявляется и чем его лечить
Популярные поисковые запросы
- an
- ant
- anti
- aquaphor
Популярные продукты
Просмотреть все продукты
-
Продукты
Продукты
-
Состояния кожи
Состояния кожи
- Возрастные изменения
- Проблемная кожа
- Гиперпигментация
- Сухая кожа
- Атопичная кожа
- Гиперчувствительная и склонная к покраснениям кожа
- Проблемы с кожей головы и волосами
- Чувствительная кожа
- Все продукты
-
Продуктовые линейки
Продуктовые линейки
- Anti-Pigment
- AQUAporin ACTIVE
- Atopi Control
- DermatoCLEAN
- DermoCapillaire
- DermoPure
- Hyaluron-Filler
- Hyaluron-Filler + Elasticity
- Hyaluron-Filler + Volume-Lift
- SUN Protection
- UltraSENSITIVE & AntiREDNESS
- UreaRepair
- Все продукты
-
Категории
Категории
- Для лица
- Очищение лица
- Дневной уход
- Ночной уход
- Уход за кожей вокруг глаз
- Сыворотки
- Уход за губами
- Уход за кожей тела
- Для ванной и душа
- Уход за кожей головы и волосами
- Для взрослых и детей
- Защита от солнца
- Все продукты
-
Состояния кожи
-
Рекомендации
Рекомендации
-
Состояния кожи
Состояния кожи
- Проблемная кожа
- Возрастные изменения
- Атопичная кожа
- Сухая кожа
- Гиперпигментация
- Гиперчувствительная кожа
- Проблемы с кожей головы и волосами
- Защита от солнца
- Все статьи
-
O коже
O коже
- Основные сведения о коже
- Уход за кожей
- Показания
- Все статьи
-
Состояния кожи
-
Наши исследования
Наши исследования
- Информация об исследованиях
- Наша история
- За кулисами науки
- Каталог ингредиентов
-
Устойчивое развитие
Устойчивое развитие
- Устойчивое развитие
- Социальная ответственность
-
Забота о планете
Забота о планете
- Альтернативные методы тестирования
- Проблема СО2
- Устойчивое развитие: логистика и производство
- Наша философия
-
Об Anti-Pigment
Об Anti-Pigment
- Откройте для себя линейку средств Anti-Pigment
Популярные поисковые запросы
- an
- ant
- anti
- anti-
- aquaphor
Популярные продукты
Просмотреть все продукты
3 мин. чтения
чтения
Показать больше
В России среди всех дерматологических диагнозов периоральный дерматит встречается в 2–5% случаев1. Однако врачи считают, что на самом деле масштабы ещё больше. Просто многие люди не осознают, что высыпания у них на лице вызваны болезнью и что эта болезнь лечится.
Что такое периоральный дерматит
Заболевание представляет собой хронические рецидивирующие высыпания на коже лица, преимущественно в области рта. Встречается в разных возрастных группах, в том числе периоральный дерматит у детей, а наиболее подвержены ему молодые девушки со светлой и склонной к сухости кожей.
У заболевания есть ещё несколько названий: розацеаподобный дерматит, стероидиндуцированный дерматит, светочувствительный себороид2. Также распространено образное название «болезнь стюардесс». Оно появилось из-за того, что представительницы этой профессии должны выглядеть безупречно, поэтому используют много косметики. А злоупотребление косметическими средствами — один из факторов развития периорального дерматита.
А злоупотребление косметическими средствами — один из факторов развития периорального дерматита.
Причины периорального дерматита
Конкретный механизм появления дерматита около рта медицине до сих пор неясен. Однако удалось выявить ряд факторов, которые способствуют развитию болезни:
- Злоупотребление косметикой, особенно тональными и увлажняющими средствами, обладающих окклюзивным эффектом.
- Систематическое использование кортикостероидов. Например, гормональных кремов: их нередко используют против периорального дерматита, ошибочно принимая его за аллергическую реакцию. В результате наступает временное улучшение, но проблема только усугубляется.
- Гормональные нарушения.
- Очаги хронической инфекции лор-органов: гайморитов, отитов, тонзиллитов.
- Микроскопические клещи рода Demodex.
Облучение ультрафиолетом из-за долгого нахождения на солнце также усугубляет состояние кожи.
Как определить периоральный дерматит
Периоральный дерматит у взрослых и детей выглядит одинаково. Это мелкая красная или розовая сыпь — так называемые папулы. Размер таких полусфер составляет 1–3 мм. Папулы окружают рот, могут затрагивать щёки и крылья носа, очень часто появляются на подбородке — но почти всегда остаётся свободная от них полоска вокруг губ3. Иногда периоральный дерматит на лице локализуется не в области рта, а, например, в уголке глаза или на переносице.
Ощущения от сыпи могут быть разными. Одним людям она не доставляет неудобств, кроме эстетических, а другие жалуются на жжение, болезненность, чувство стянутости кожи2.
Ставить диагноз самостоятельно не стоит. Можно принять за периоральный дерматит розацеа или акне. В последнее время его также часто путают с раздражением кожи из-за ношения масок. А вот для дерматолога или косметолога определить периоральный дерматит при внешнем осмотре обычно не составляет труда. Лишь в редких случаях прибегают к помощи лабораторной диагностики: гистологии и дерматоскопии.
Лишь в редких случаях прибегают к помощи лабораторной диагностики: гистологии и дерматоскопии.
Как вылечить периоральный дерматит
Когда врач диагностирует периоральный дерматит, рекомендации обычно даёт следующие:
— Отказаться от любой косметики, которая наносится на нижнюю часть лица. Женщинам с сухостью кожи, не мыслящим себя без увлажняющих средств, этот шаг даётся особенно тяжело. Однако он становится обязательным этапом лечения, и на время следует ограничиться другими способами ухода за сухой кожей.
— Исключить гормональные кремы и мази. При этом в первое время возникнет эффект отмены, и состояние кожи ухудшается. Важно перетерпеть этот период и не вернуться к препаратам, которые используют для лечения аллергии.
— Придерживаться диеты. Необходимо питаться сбалансированно, не перегружая желудок, убрать из рациона тяжёлую и острую пищу.
— Использовать во время лечения нефторированные зубные пасты. Хотя фтор очень полезен для зубов, при периоральном дерматите возникает повышенная чувствительность к этому компоненту.
Хотя фтор очень полезен для зубов, при периоральном дерматите возникает повышенная чувствительность к этому компоненту.
Чаще всего после консультации и обследования дерматолог назначает препараты метронидазола, а при отсутствии эффекта — антибиотики. В последнее время к классическому протоколу многие специалисты также добавили дерматокосметику. Это вспомогательные средства, которые создают благоприятный фон для лечения, уменьшают воспаления и покраснения. В зависимости от типа кожи врач может назначить успокаивающий крем для чувствительной сухой кожи Eucerin UltraSENSITIVE либо успокаивающий крем для чувствительной кожи нормального и комбинированного типа Eucerin UltraSENSITIVE. Если же кожа жирная, врачи отдают предпочтение увлажняющему успокаивающему крему для проблемной кожи DermoPure. Он содержит тот же активный ингредиент.
В отличие от многих дерматологических болезней, лечению периоральный дерматит поддаётся хорошо. Если следовать всем советам дерматолога или косметолога, можно полностью избавиться от заболевания.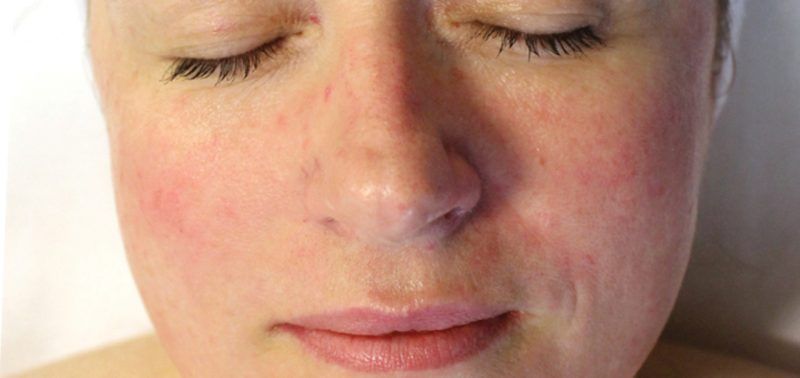
Источники
- Елистратова Л. Л., Нестеров А. С., Потатуркина-Нестерова Н. И. Значение микроскопических клещей рода Demodex в развитии розацеа и периорального дерматита // Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье, 2017. № 4 // URL: https://cyberleninka.ru/article/n/znachenie-mikroskopicheskih-kleschey-roda-demodex-v-razvitii-rozatsea-i-perioralnogo-dermatita (дата обращения 05.12.2021 г.).
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс, 2016. // URL: https://www.cnikvi.ru/docs/2335_maket_30.pdf (дата обращения 05.12.2021 г.).
- Адаскевич В. П., Мяделец М.О. Диагностика периорального дерматита // Вестник Витебского государственного медицинского университета, 2019. Том 18 № 6. // URL: https://cyberleninka.ru/article/n/diagnostika-perioralnogo-dermatita (дата обращения 05.12.2021 г.
 ).
).
Соответствующие статьи
Как лечить периоральный дерматит на лице
Распространенность периорального дерматита среди населения составляет 0, 5—1%, преимущественно им страдают женщины в возрасте 15—45 лет. Периоральный дерматит может наблюдаться в детском возрасте, пик заболеваемости приходится на пубертатный период, заболевание чаще наблюдается у мальчиков.Около 2% пациентов, обратившихся к врачу-дерматовенерологу, страдают пероральным дерматитом.Люди со светлой кожей болеют чаще.
Развитию периорального дерматита способствует наличие следующих факторов:
- продолжительное использование глюкокортикостероидов (наружно или системно) и лекарственных препаратов, их содержащих ;
- клещи рода Demodex ;
- инфекционные агенты: дрожжеподобные грибы рода Candida , облигатные анаэробные бактерии ;
- использование косметических препаратов (увлажняющие, очищающие, солнцезащитные средства), обладающих окклюзивным эффектом ;
- использование фторсодержащих зубных паст ;
- ультрафиолетовое облучение .

Фоном для развития периорального дерматита могут являться: прием контрацептивных препаратов, беременность, нарушение барьерной функции кожи, в том числе у больных атопическим дерматитом, использующихтопические глюкокортикостероиды .
В зависимости от выраженности клинических проявлений различают легкую, среднюю и тяжелую степени тяжести периорального дерматита.К тяжелому периоральному дерматиту относят гранулематозный периоральный дерматит .Для определения степени тяжести периорального дерматита разработан индекс POdSI, основанный на оценке степени выраженности клинических проявлений, таких как эритема, папулы и шелушение.Значение индекса POdSI представляет собой сумму баллов оценки выраженности эритемы, папул и шелушения согласно приведенным вариантам характеристики высыпаний для каждой из степеней тяжести, где «0» означает «отсутствие признака», 1, 2, 3 балла — степень выраженности признака, а также могут использоваться промежуточные степени 0, 5; 1, 5 и 2, 5.
Легкая степень тяжести периорального дерматита соответствует значениям индекса POdSI — 0, 5—2, 5, средняя степень тяжести — 3, 0—5, 5 и тяжелая форма POdSI — 6, 0—9, 0 .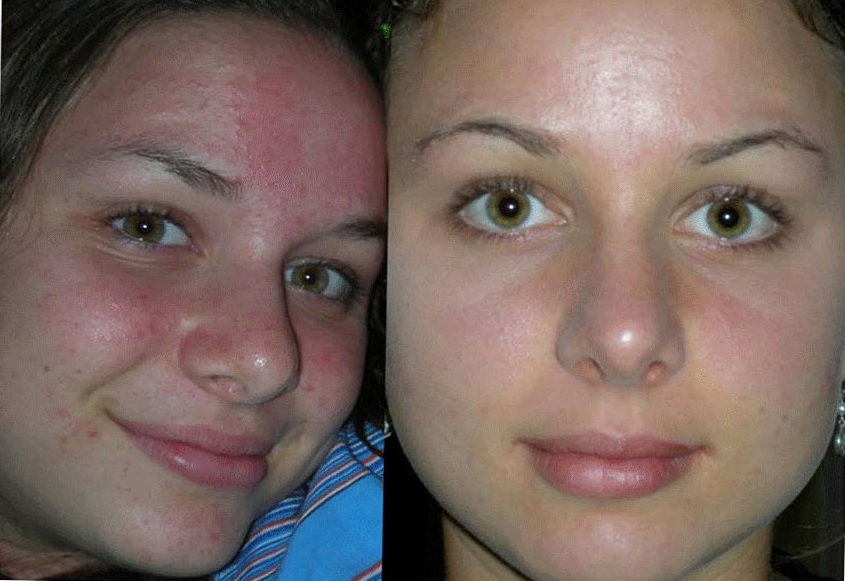
| Балльная оценка высыпаний на коже (PODSI) | |||
| Признаки | I степень (1 балл) | II степень (2 балла) | III степень (3 балла) |
| Эритема | Бледно-розовая, едва заметная | Умеренная, красноватая, пятнистая | Выраженная, темнокрасная, диффузная, сливающаяся |
| Папулы | Единичные, мелкие, цвета неизмененной кожи | Немногочисленные, умеренно выраженные, диссеминированные | Многочисленные, выраженные, эритематозные, склонные к слиянию |
| Шелушение | Слабое, едва заметное | Умеренное | Выраженное |
Заболевание характеризуется эритемой разной степени выраженности с четкими границами, а также полусферическими нефолликулярными розовато-красными папулами, папуловезикулами, реже папулопустулами размером 1—2 мм в диаметре, которые локализуются в периоральной, периорбитальной областях, в носогубных складках, а также могут распространяться на кожу подбородка и щек.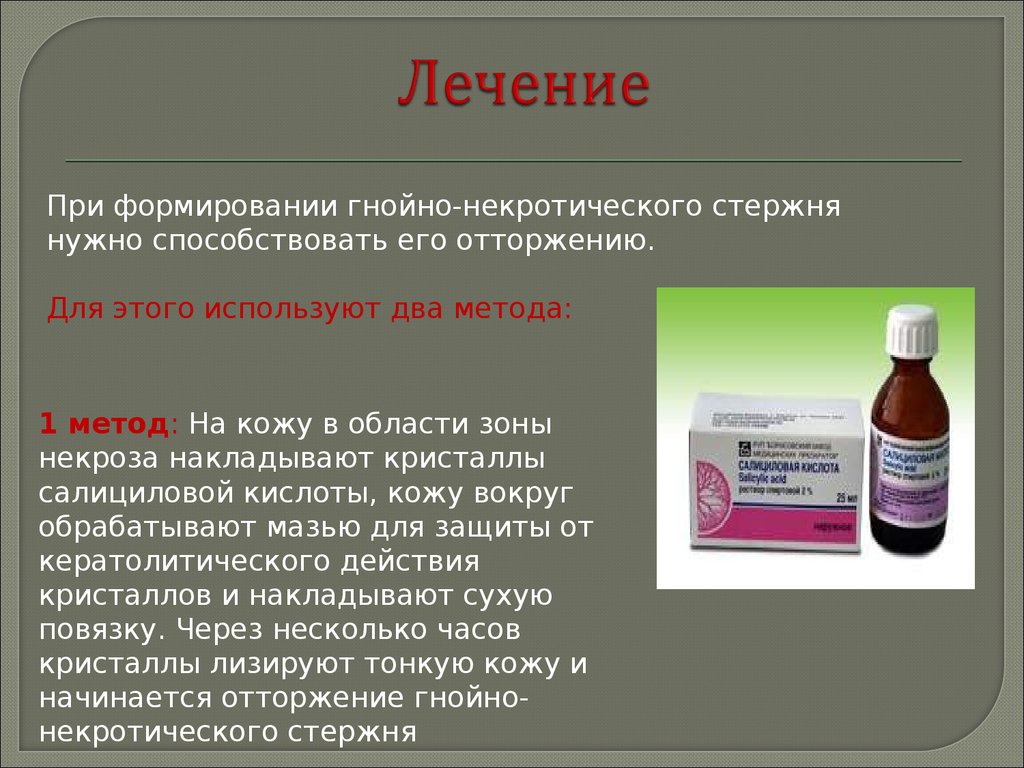 Характерным признаком периорального дерматита является свободная от высыпаний бледная кожа в виде узкого ободка вокруг красной каймы губ .
Характерным признаком периорального дерматита является свободная от высыпаний бледная кожа в виде узкого ободка вокруг красной каймы губ .
Типичными жалобами пациентов с периоральным дерматитом являются ощущения жжения, болезненности, а также стянутости и напряжения кожи в области поражения. Зуд возможен, но не характерен .
Содержание
- Гранулематозный периоральный дерматит
- Дифференциальная диагностика
- Общие замечания по терапии
- Наружная терапия
- Системная терапия
Гранулематозный периоральный дерматит
При гранулематозной форме периорального дерматита наблюдаются красно-коричневые, реже цвета нормальной кожи папулы, которые могут локализоваться не только на типичных для заболевания участках, но и на коже шеи, туловища и конечностей .
Диагностика периорального дерматита основывается на анализе анамнеза и клинических проявлений. Для верификации гранулематозной формы заболевания проводят гистологическое исследование. Гистологическая картина заболевания соответствует картине слабовыраженного неспецифического подострого воспаления с явлениями перифолликулярного или периваскулярного лимфогистиоцитарного инфильтрата. При гранулематозной форме периорального дерматита в гистологическойкартине обнаруживаются перифолликулярные гранулемы .
Гистологическая картина заболевания соответствует картине слабовыраженного неспецифического подострого воспаления с явлениями перифолликулярного или периваскулярного лимфогистиоцитарного инфильтрата. При гранулематозной форме периорального дерматита в гистологическойкартине обнаруживаются перифолликулярные гранулемы .
Дифференциальная диагностика
Периоральный дерматит следует дифференцировать с розацеа, атопическим дерматитом, акне, себорейным дерматитом, контактным дерматитом, саркоидозом.
- В отличие от розацеа, характеризующейся постепенным развитием болезни, стадийностью процесса (папулы, пустулы, узлы, ринофима), периоральный дерматит развивается быстро и не имеет стадийности. Характерное проявление розацеа — это наличие телеангиэктазий в местах поражения, при периоральном дерматите телеангиэктазии не наблюдаются. У больных розацеа также могут наблюдаться конъюнктивит, иридоциклит, кератити блефарит как проявления офтальморозацеа.
- Поражение кожи периорбитальной области при периоральном дерматите следует дифференцировать с атопическим дерматитом.
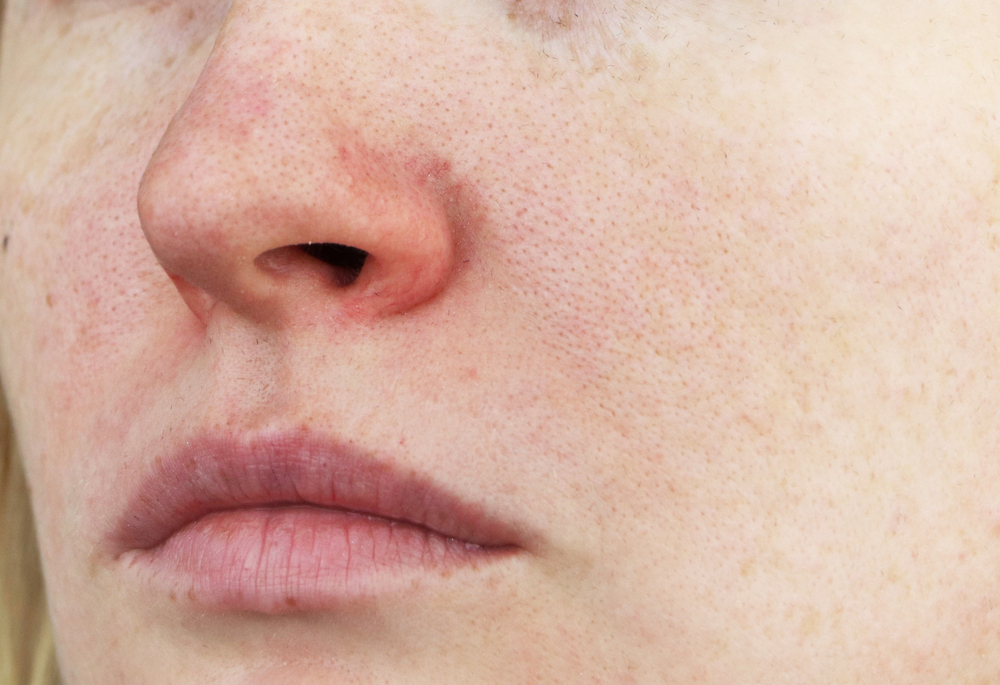 При атопическом дерматите имеются выраженный зуд, а также характерный анамнез заболевания (начало заболевания в раннем детском возрасте, характернаялокализация высыпаний на коже лица, шеи, сгибательной поверхности конечностей). Наличие папул в периорбитальной области более характернодля периорального дерматита. Дифференциальную диагностику затрудняетразвитие периорального дерматита у больных атопическим дерматитом нафоне использования наружных препаратов, содержащих глюкокортикостероиды .
При атопическом дерматите имеются выраженный зуд, а также характерный анамнез заболевания (начало заболевания в раннем детском возрасте, характернаялокализация высыпаний на коже лица, шеи, сгибательной поверхности конечностей). Наличие папул в периорбитальной области более характернодля периорального дерматита. Дифференциальную диагностику затрудняетразвитие периорального дерматита у больных атопическим дерматитом нафоне использования наружных препаратов, содержащих глюкокортикостероиды . - Себорейным дерматитом в отличие от периорального дерматита болеют чаще мужчины. Высыпания при себорейном дерматите локализуются в области волосистой части головы, границы роста волос, бровей, ресниц, области усов и бороды, носогубных складок, кожи наружных слуховых проходови заушных областей, где наблюдается шелушение в виде блестящих жирныхчешуек желтоватого цвета.
- Для акне характерны развитие заболевания в более молодом возрасте, наличие комедонов, конических папул и отсутствие эритематозных пятен.
 Высыпания часто распространяются на кожу спины, груди и плеч.
Высыпания часто распространяются на кожу спины, груди и плеч. - Гранулематозную форму периорального дерматита следует дифференцировать с саркоидозом, характеризующимся образованием гранулем в дерме. Характер кожных проявлений может варьировать в широких пределах, чащенаблюдаются безболезненные возвышающиеся участки уплотнения кожибагрово-синюшной окраски по периферии и атрофичные, более бледные —в центре, которые локализуются симметрично на коже лица, туловища, конечностей. Заживление нередко сопровождается образованием рубцов.При гранулематозной форме периорального дерматита не характерна симметричность высыпаний, а цвет их может варьировать от нормального цвета кожи до красно-коричневого, заживление происходит без образованиярубцов. Для верификации диагноза требуется проведение гистологическогоисследования.
Общие замечания по терапии
Выбор препарата и метода лечения периорального дерматита зависит от степени тяжести и стадии заболевания. На период лечения, независимо отвыбранного метода терапии, прекращают использование очищающих и увлажняющих косметических средств, декоративной косметики, фторированных зубных паст, а также наружных и системных препаратов, содержащих глюкокортикостероиды (при отмене системных препаратов, содержащихглюкокортикостероиды, необходимо учитывать показания, по которым препараты были назначены, пациенту следует рекомендовать консультацию врача, их назначившего, по вопросу возможной отмены препарата).
Выделяют «нулевую», наружную и системную терапию периорального дерматита. При легкой степени тяжести периорального дерматита бывает достаточно «нулевой» терапии, которая заключается в отмене всех наружных, в том числе косметических средств, в особенности препаратов, содержащих глюкокортикостероиды. Улучшение наступает в среднем в течение 2 недель . В случае ее неэффективности назначают лекарственную терапию.
Показания к госпитализации Отсутствуют.
Требования к результатам лечения Регресс высыпаний.
Наружная терапия
Назначается при легкой и средней степени тяжести заболевания, используется в качестве монотерапии, а при тяжелом периоральном дерматите может назначаться в комбинации с системной терапией:
- метронидазол, 1% крем 2 раза в день наружно в течение 8 недель
- азелаиновая кислота, 20% крем 2 раза в день наружно в течение 2—6 недель
- пимекролимус, 1% крем 2 раза в день наружно в течение 4 недель
Примечание. В инструкции по медицинскому применению азелаиновой кислоты и пимекролимуса периоральный дерматит не включен в показания к применению препарата.
В инструкции по медицинскому применению азелаиновой кислоты и пимекролимуса периоральный дерматит не включен в показания к применению препарата.
Системная терапия
Назначается при тяжелых формах заболевания, а также при неэффективности наружной терапии:
- тетрациклин 250—500 мг 2 раза в день перорально в течение 4—8 недель. Назначается пациентам старше 8 лет .
- При непереносимости тетрациклина беременным, детям в возрасте младше 8 лет и при гранулематозной форме периорального дерматита у детей: эритромицин 250 мг 2 раза в день перорально в течение от 1 до 3—4 месяцев .
Примечание. В инструкции по медицинскому применению тетрациклина и эритромицина периоральный дерматит не включен в показания к применению препарата.
При неэффективности антибактериальной терапии назначается изотретиноин 0, 1—0, 7 мг на кг массы тела перорально 1 раз в сутки в течение 6—20 недель .
Примечание. В инструкции по медицинскому применению изотретиоина периоральный дерматит не включен в показанияк применению препарата.
Экзема: стероиды и другие местные лекарства — InformedHealth.org
Создано: 23 февраля 2017 г.; Следующее обновление: 2020.
Многие люди настороженно относятся к стероидам. Однако при правильном использовании они редко приводят к побочным эффектам. И они используются только при острых обострениях, а не для длительного лечения. Профилактическое прерывистое лечение местными кортикостероидами может помочь при частых обострениях.
При легкой форме экземы может быть достаточно специального ухода за кожей, чтобы держать ее в страхе. Если кожа воспалена и зудит, на сыпь также наносят местную кортикостероидную мазь или крем. Актуальный означает «наносится на кожу». Эти продукты могут эффективно уменьшить зуд и воспаление. Их применяют до тех пор, пока симптомы не исчезнут. Если по какой-либо причине стероиды не должны использоваться, можно рассмотреть препараты пимекролимус или такролимус. Они принадлежат к группе лекарств, называемых ингибиторами кальциневрина. Они используются, если, например, затронуты чувствительные области, такие как лицо или половые органы.
Они используются, если, например, затронуты чувствительные области, такие как лицо или половые органы.
В чем разница между различными местными кортикостероидами?
Существует более 30 различных местных стероидов для лечения экземы. Между ними есть большие различия с точки зрения силы их воздействия (потенции). Обычно их можно разделить на четыре группы в зависимости от их активности:
гидрокортизон и преднизолон
Кортикостероиды умеренной активности, такие как предникарбат, метилпреднизолон и триамцинолон.
Сильнодействующие кортикостероиды, такие как бетаметазон и мометазон.
Сверхмощные кортикостероиды, такие как клобетазол дозировка использованный
область кожи , на которую наносится Тонкая кожа поглощает больше стероидов, чем более толстая кожа. Это означает, что, например, кожа на ладонях и подошвах ног поглощает относительно небольшое количество стероидного препарата, тогда как кожа на лице и коже головы поглощает гораздо больше.
 Кожа на веках и половых органах особенно чувствительна.
Кожа на веках и половых органах особенно чувствительна.Продукт типа : Стероидные мази сильнее, чем стероидные кремы или лосьоны. Это связано с тем, что стероиды легче впитываются кожей при нанесении в виде мази.
Способ применения : Топические кортикостероиды действуют лучше при нанесении на влажную кожу, например, после выхода из ванны, чем при нанесении на сухую кожу. Эффект будет еще сильнее, если после применения стероидного препарата кожу покрыть повязкой или влажной пленкой. Это значительно увеличивает количество всасываемых стероидов.
Кортикостероиды для местного применения должны назначаться врачом, за одним исключением: низкие дозы гидрокортизона. Мази или кремы, содержащие низкие дозы гидрокортизона, доступны в аптеках даже без рецепта. Лучше всего поговорить со своим врачом о том, какой стероид для местного применения использовать и как его применять.
Какой стероид для местного применения лучше всего подходит?
Выбор местного стероида будет зависеть от возраста человека, тяжести экземы и пораженной области тела. Кортикостероидов низкой и средней активности обычно достаточно, чтобы держать экзему в страхе. Вообще говоря,
Кортикостероидов низкой и средней активности обычно достаточно, чтобы держать экзему в страхе. Вообще говоря,
Топические кортикостероиды слабой и умеренной активности особенно подходят для лечения экземы на участках с чувствительной и тонкой кожей. К ним относятся лицо, задняя часть коленей, внутренняя часть локтей, область паха и подмышки.
Сильнодействующие и сверхсильнодействующие кортикостероиды используются для лечения тяжелой экземы на ладонях и подошвах стоп или для лечения экземы на очень толстой коже.
Сильнодействующие и ультрасильнодействующие кортикостероиды не следует использовать при высыпаниях, покрывающих большую площадь кожи.
Очень чувствительные области, такие как шея или гениталии, следует обрабатывать только слабодействующими кортикостероидами.
Также можно переключаться между продуктами разной крепости. Например, некоторые врачи рекомендуют начинать лечение с высокоэффективного кортикостероида, чтобы как можно быстрее взять под контроль обострение, а затем через несколько дней перейти на более слабый кортикостероид. Другие предпочитают начинать с кортикостероидов низкой активности и переходить на более сильный только в том случае, если первое лекарство не работает достаточно хорошо. Лучше всего поговорить с врачом о предпочтительной стратегии.
Другие предпочитают начинать с кортикостероидов низкой активности и переходить на более сильный только в том случае, если первое лекарство не работает достаточно хорошо. Лучше всего поговорить с врачом о предпочтительной стратегии.
Как используются стероиды?
Кортикостероидные мази или кремы наносят на пораженные участки кожи один или два раза в день. Многие люди делают это утром и/или вечером. Это лечение продолжают до тех пор, пока воспаление не исчезнет. Трудно сказать точно, сколько времени это займет. Лечение может длиться от нескольких дней до шести недель. Это будет зависеть от силы кортикостероида и пораженных участков кожи. Стероидные препараты, как правило, не следует наносить на чувствительные участки тела дольше, чем на несколько дней.
Во время лечения стероидами важно продолжать использовать увлажняющие средства для кожи. Врачи рекомендуют подождать около 15 минут между нанесением местного кортикостероида и нанесением увлажняющего продукта. Это позволяет стероиду усваиваться должным образом. Согласно современным знаниям, не имеет значения, в каком порядке вы их наносите.
Согласно современным знаниям, не имеет значения, в каком порядке вы их наносите.
Если экзема серьезная, вы можете сначала нанести местный кортикостероид, а затем накрыть пораженный участок влажной пленкой, чтобы усилить эффект медикамент. Но нет хороших исследований преимуществ и недостатков этого подхода. Некоторые исследования показали, что это связано с более высоким риском побочных эффектов, таких как воспаление волосяных фолликулов и кожные инфекции. Использование влажных обертываний также может привести к попаданию большего количества стероидов в кровоток. Поэтому важно заранее поговорить с врачом о том, следует ли использовать этот подход.
Необходимое количество
Сколько кортикостероидной мази или крема следует использовать, зависит от размера пораженного участка кожи. Единица, известная как «единица на кончике пальца» (FTU), используется для описания необходимого количества. 1 FTU — это количество мази или крема, которое выдавливается из тюбика на последний участок пальца взрослого человека (см.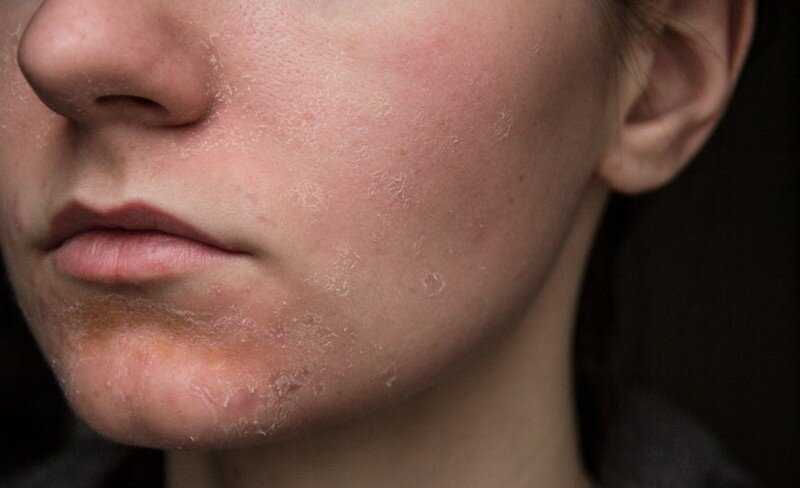 иллюстрацию). Это примерно 0,5 грамма.
иллюстрацию). Это примерно 0,5 грамма.
1 единица на кончик пальца (1 FTU)
В зависимости от площади кожи рекомендуется следующее количество (в FTU):
Как избежать побочных эффектов
Люди часто опасаются принимать стероиды, потому что слышали много плохого о побочных эффектах. В прошлом многие люди, которые лечились стероидами, испытывали побочные эффекты. Это связано с тем, что стероидные препараты часто использовались слишком долго, слишком часто и в слишком высоких дозах.
Большинство людей, страдающих экземой, или родители детей, страдающих экземой, обычно обеспокоены тем, что стероиды сделают их кожу тоньше. Но исследования, сравнивающие различные методы лечения, не обнаружили никаких доказательств того, что кожа постоянно становится тоньше, если стероиды используются только осторожно для лечения обострений. Кожа действительно может стать тоньше при использовании местных кортикостероидов, даже если они используются только в течение короткого времени, но впоследствии она снова возвращается к нормальному состоянию.
Другие возможные побочные эффекты включают небольшие изменения пигментации (белые пятна) и временные волдыри. Другой возможный побочный эффект известен как телеангиэктазия. Это медицинский термин для небольших расширенных капилляров, которые немного напоминают паутину на коже. Топические стероиды также могут увеличить вероятность кожных инфекций, поскольку стероиды подавляют иммунную функцию кожи.
Чтобы максимально избежать побочных эффектов, важно выбрать стероидную мазь или крем, подходящий для тяжести экземы и пораженного участка кожи. Для более длительного лечения лучше всего использовать местный стероид настолько сильный, насколько это необходимо, и настолько мягкий, насколько это возможно. Часто достаточно нанести тонкий слой всего один раз в день. Согласно текущим исследованиям, стероидные кремы или мази не более эффективны при использовании два раза в день — или, по крайней мере, более сильные продукты.
Также важно использовать местные стероиды достаточно долго при лечении обострений. Другими словами, пока кожа не перестанет чесаться и не пройдет воспаление. Если вы прекратите лечение слишком рано, сыпь может вернуться. Тогда вы можете в конечном итоге использовать больше стероидных препаратов в целом, чем если бы вы продолжали использовать их достаточно долго с самого начала.
Другими словами, пока кожа не перестанет чесаться и не пройдет воспаление. Если вы прекратите лечение слишком рано, сыпь может вернуться. Тогда вы можете в конечном итоге использовать больше стероидных препаратов в целом, чем если бы вы продолжали использовать их достаточно долго с самого начала.
Некоторые люди боятся серьезных побочных эффектов, которые влияют на весь организм. Но при нанесении стероидов на кожу в виде мазей или кремов в организм попадает гораздо меньшее количество препарата, чем при проглатывании в виде таблеток. Таким образом, если местные стероиды используются правильно, риск серьезных побочных эффектов очень мал.
Безопасны ли стероиды при беременности?
Группа исследователей хотела выяснить, насколько безопасно беременным женщинам использовать кортикостероидные кремы и мази. Они проанализировали данные более миллиона женщин и их детей. Когда они сравнили осложнения беременности у женщин, которые использовали местные кортикостероиды низкой активности, с осложнениями у женщин, которые использовали кремы умеренной активности, различий не было обнаружено. Они смотрели на такие вещи, как врожденные дефекты, вес при рождении и на какой неделе беременности родился ребенок. Исследование показало, что дети имели более низкий вес при рождении, если их матери использовали высокоэффективные или сверхвысокоэффективные местные кортикостероиды, особенно если они использовали их в больших количествах. Но они не обнаружили никаких других связей между различными дозами лекарств и осложнениями.
Они смотрели на такие вещи, как врожденные дефекты, вес при рождении и на какой неделе беременности родился ребенок. Исследование показало, что дети имели более низкий вес при рождении, если их матери использовали высокоэффективные или сверхвысокоэффективные местные кортикостероиды, особенно если они использовали их в больших количествах. Но они не обнаружили никаких других связей между различными дозами лекарств и осложнениями.
Профилактика обострений
Людям с экземой средней и тяжелой степени с частыми обострениями может помочь местное применение кортикостероидов с перерывами только два дня в неделю, при этом ежедневно используя увлажняющие средства. Такой подход может значительно снизить частоту обострений. Стероидный крем можно наносить либо два дня подряд (например, в качестве «терапии выходного дня»), либо с перерывом между двумя днями — например, по понедельникам и четвергам.
Поскольку экзема иногда проходит со временем, рекомендуется через некоторое время прекратить использование кортикостероидов, чтобы посмотреть, нужны ли они вам.
Пимекролимус и такролимус
Два других препарата были одобрены в Германии для лечения экземы: пимекролимус (торговое название: Элидел) и такролимус (торговые названия: Протопик, Програф, Адваграф). Оба они принадлежат к группе препаратов, называемых ингибиторами кальциневрина. Также известные как иммуномодуляторы, они ингибируют определенные вещества, играющие роль в воспалении. Тонкий слой пимекролимуса или такролимуса наносят на воспаленные участки кожи два раза в день. Пимекролимус одобрен в виде 1% крема. Такролимус выпускается в двух формах: 0,03% мазь и 0,1% мазь.
Когда можно использовать пимекролимус или такролимус?
Пимекролимус одобрен для лечения экземы легкой и средней степени тяжести, а такролимус одобрен для лечения экземы средней и тяжелой степени. Их можно использовать только в определенных ситуациях. Например, они могут быть назначены:
, если стероиды не привели к достаточно большому улучшению.
для обработки особо чувствительных участков, таких как гениталии или лицо, особенно век.

при плохой переносимости стероидов.
Кремы и мази с пимекролимусом и 0,03% такролимуса можно применять у детей в возрасте от двух лет и старше, а также у подростков и взрослых. Препараты с 0,1% такролимуса можно назначать только людям в возрасте 16 лет и старше.
Если лечение этими ингибиторами кальциневрина окажется успешным, их также можно использовать с перерывами для предотвращения дальнейших обострений. Это предполагает нанесение их на пораженные участки кожи два дня в неделю (по одному разу в день). Вы должны выждать несколько дней между приложениями. Например, пимекролимус или такролимус можно применять один раз по понедельникам и один раз по четвергам.
Насколько эффективны пимекролимус и такролимус и какие побочные эффекты они могут иметь?
Исследования показали, что пимекролимус и такролимус могут облегчить обострение экземы. Но они не более эффективны, чем стероидные кремы аналогичной силы. Оба лекарства также могут иметь побочные эффекты. Могут возникать жжение, покраснение и зуд, особенно в первые несколько дней лечения.
Могут возникать жжение, покраснение и зуд, особенно в первые несколько дней лечения.
При инфицировании кожи следует прекратить использование пимекролимуса и такролимуса.
Источники
Ashcroft DM, Chen LC, Garside R, Stein K, Williams HC. Местный пимекролимус при экземе. Кокрановская система базы данных, ред. 2007 г.; (4): CD005500. [PubMed: 17943859]
Chi CC, Wang SH, Wojnarowska F, Kirtschig G, Davies E, Bennett C. Безопасность местных кортикостероидов при беременности. Кокрановская система базы данных, ред. 2015 г.; (10): CD007346. [Бесплатная статья PMC: PMC8558096] [PubMed: 26497573]
Cury Martins J, Martins C, Aoki V, Gois AF, Ishii HA, da Silva EM. Такролимус для местного применения при атопическом дерматите. Кокрановская система базы данных, ред. 2015 г.; (7): CD009864. [Бесплатная статья PMC: PMC6461158] [PubMed: 26132597]
Deutsche Dermatologische Gesellschaft e.V. (ДДГ). Нейродермит. S2k-Лейтлиния.
 Март 2015 г. (AWMF-Leitlinien; том 013–027).
Март 2015 г. (AWMF-Leitlinien; том 013–027).Eichenfield LF, Tom WL, Berger TG, Krol A, Paller AS, Schwarzenberger K et al. Рекомендации по лечению атопического дерматита: раздел 2. Ведение и лечение атопического дерматита с помощью местной терапии. J Am Acad Dermatol 2014; 71(1): 116-132. [Бесплатная статья PMC: PMC4326095] [PubMed: 24813302]
Green C, Colquitt JL, Kirby J, Davidson P, Payne E. Клиническая и экономическая эффективность однократного ежедневного применения по сравнению с более частым использованием местных кортикостероидов той же активности при атопической экземе: систематический анализ обзор и экономическая оценка. Оценка технологий здравоохранения, 2004 г.; 8(47): 1-120. [PubMed: 15527669]
Национальный институт здравоохранения и передового опыта (NICE). Атопическая экзема у детей младше 12 лет: диагностика и лечение. Декабрь 2007 г. (Руководство NICE; том 57). [В паблике: 31891458]
Шмитт Дж.
 , Апфельбахер С.Дж., Флор С. Экзема. Clin Evid 2011. [PubMed: 21564539]
, Апфельбахер С.Дж., Флор С. Экзема. Clin Evid 2011. [PubMed: 21564539]Schmitt J, von Kobyletzki L, Svensson A, Apfelbacher C. Эффективность и переносимость проактивного лечения местными кортикостероидами и ингибиторами кальциневрина при атопической экземе: систематический обзор и метаанализ рандомизированных контролируемые испытания. Бр Дж Дерматол 2011; 164(2): 415-428. [PubMed: 20819086]
Томас К., Чарман С., Нанкервис Х., Равенскрофт Дж., Уильямс Х.К. Атопическая экзема. В: Williams HC (Ed). Доказательная дерматология. Чичестер: Уайли Блэквелл; 2014. С. 136-168.
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG является немецким институтом, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов у конкретного случае можно определить, поговорив с врачом.
 Мы не предлагаем индивидуальные консультации.
Мы не предлагаем индивидуальные консультации.Наша информация основана на результатах качественных исследований. Это написано команда медицинских работников, ученых и редакторов, а также проверенных внешними экспертами. Ты можешь найти подробное описание того, как наша медицинская информация создается и обновляется в наши методы.
Экзема: стероиды и другие лекарства для местного применения — InformedHealth.org
Создано: 23 февраля 2017 г.; Следующее обновление: 2020.
Многие люди настороженно относятся к стероидам. Однако при правильном использовании они редко приводят к побочным эффектам. И они используются только при острых обострениях, а не для длительного лечения. Профилактическое прерывистое лечение местными кортикостероидами может помочь при частых обострениях.
При легкой форме экземы может быть достаточно специального ухода за кожей, чтобы держать ее в страхе. Если кожа воспалена и зудит, на сыпь также наносят местную кортикостероидную мазь или крем. Актуальный означает «наносится на кожу». Эти продукты могут эффективно уменьшить зуд и воспаление. Их применяют до тех пор, пока симптомы не исчезнут. Если по какой-либо причине стероиды не должны использоваться, можно рассмотреть препараты пимекролимус или такролимус. Они принадлежат к группе лекарств, называемых ингибиторами кальциневрина. Они используются, если, например, затронуты чувствительные области, такие как лицо или половые органы.
Актуальный означает «наносится на кожу». Эти продукты могут эффективно уменьшить зуд и воспаление. Их применяют до тех пор, пока симптомы не исчезнут. Если по какой-либо причине стероиды не должны использоваться, можно рассмотреть препараты пимекролимус или такролимус. Они принадлежат к группе лекарств, называемых ингибиторами кальциневрина. Они используются, если, например, затронуты чувствительные области, такие как лицо или половые органы.
В чем разница между различными местными кортикостероидами?
Существует более 30 различных местных стероидов для лечения экземы. Между ними есть большие различия с точки зрения силы их воздействия (потенции). Обычно их можно разделить на четыре группы в зависимости от их активности:
гидрокортизон и преднизолон
Кортикостероиды умеренной активности, такие как предникарбат, метилпреднизолон и триамцинолон.
Сильнодействующие кортикостероиды, такие как бетаметазон и мометазон.

Сверхмощные кортикостероиды, такие как клобетазол дозировка использованный
область кожи , на которую наносится Тонкая кожа поглощает больше стероидов, чем более толстая кожа. Это означает, что, например, кожа на ладонях и подошвах ног поглощает относительно небольшое количество стероидного препарата, тогда как кожа на лице и коже головы поглощает гораздо больше. Кожа на веках и половых органах особенно чувствительна.
Продукт типа : Стероидные мази сильнее, чем стероидные кремы или лосьоны. Это связано с тем, что стероиды легче впитываются кожей при нанесении в виде мази.
Способ применения : Топические кортикостероиды действуют лучше при нанесении на влажную кожу, например, после выхода из ванны, чем при нанесении на сухую кожу. Эффект будет еще сильнее, если после применения стероидного препарата кожу покрыть повязкой или влажной пленкой. Это значительно увеличивает количество всасываемых стероидов.

Кортикостероиды для местного применения должны назначаться врачом, за одним исключением: низкие дозы гидрокортизона. Мази или кремы, содержащие низкие дозы гидрокортизона, доступны в аптеках даже без рецепта. Лучше всего поговорить со своим врачом о том, какой стероид для местного применения использовать и как его применять.
Какой стероид для местного применения лучше всего подходит?
Выбор местного стероида будет зависеть от возраста человека, тяжести экземы и пораженной области тела. Кортикостероидов низкой и средней активности обычно достаточно, чтобы держать экзему в страхе. Вообще говоря,
Топические кортикостероиды слабой и умеренной активности особенно подходят для лечения экземы на участках с чувствительной и тонкой кожей. К ним относятся лицо, задняя часть коленей, внутренняя часть локтей, область паха и подмышки.
Сильнодействующие и сверхсильнодействующие кортикостероиды используются для лечения тяжелой экземы на ладонях и подошвах стоп или для лечения экземы на очень толстой коже.

Сильнодействующие и ультрасильнодействующие кортикостероиды не следует использовать при высыпаниях, покрывающих большую площадь кожи.
Очень чувствительные области, такие как шея или гениталии, следует обрабатывать только слабодействующими кортикостероидами.
Также можно переключаться между продуктами разной крепости. Например, некоторые врачи рекомендуют начинать лечение с высокоэффективного кортикостероида, чтобы как можно быстрее взять под контроль обострение, а затем через несколько дней перейти на более слабый кортикостероид. Другие предпочитают начинать с кортикостероидов низкой активности и переходить на более сильный только в том случае, если первое лекарство не работает достаточно хорошо. Лучше всего поговорить с врачом о предпочтительной стратегии.
Как используются стероиды?
Кортикостероидные мази или кремы наносят на пораженные участки кожи один или два раза в день. Многие люди делают это утром и/или вечером. Это лечение продолжают до тех пор, пока воспаление не исчезнет. Трудно сказать точно, сколько времени это займет. Лечение может длиться от нескольких дней до шести недель. Это будет зависеть от силы кортикостероида и пораженных участков кожи. Стероидные препараты, как правило, не следует наносить на чувствительные участки тела дольше, чем на несколько дней.
Это лечение продолжают до тех пор, пока воспаление не исчезнет. Трудно сказать точно, сколько времени это займет. Лечение может длиться от нескольких дней до шести недель. Это будет зависеть от силы кортикостероида и пораженных участков кожи. Стероидные препараты, как правило, не следует наносить на чувствительные участки тела дольше, чем на несколько дней.
Во время лечения стероидами важно продолжать использовать увлажняющие средства для кожи. Врачи рекомендуют подождать около 15 минут между нанесением местного кортикостероида и нанесением увлажняющего продукта. Это позволяет стероиду усваиваться должным образом. Согласно современным знаниям, не имеет значения, в каком порядке вы их наносите.
Если экзема серьезная, вы можете сначала нанести местный кортикостероид, а затем накрыть пораженный участок влажной пленкой, чтобы усилить эффект медикамент. Но нет хороших исследований преимуществ и недостатков этого подхода. Некоторые исследования показали, что это связано с более высоким риском побочных эффектов, таких как воспаление волосяных фолликулов и кожные инфекции. Использование влажных обертываний также может привести к попаданию большего количества стероидов в кровоток. Поэтому важно заранее поговорить с врачом о том, следует ли использовать этот подход.
Использование влажных обертываний также может привести к попаданию большего количества стероидов в кровоток. Поэтому важно заранее поговорить с врачом о том, следует ли использовать этот подход.
Необходимое количество
Сколько кортикостероидной мази или крема следует использовать, зависит от размера пораженного участка кожи. Единица, известная как «единица на кончике пальца» (FTU), используется для описания необходимого количества. 1 FTU — это количество мази или крема, которое выдавливается из тюбика на последний участок пальца взрослого человека (см. иллюстрацию). Это примерно 0,5 грамма.
1 единица на кончик пальца (1 FTU)
В зависимости от площади кожи рекомендуется следующее количество (в FTU):
Как избежать побочных эффектов
Люди часто опасаются принимать стероиды, потому что слышали много плохого о побочных эффектах. В прошлом многие люди, которые лечились стероидами, испытывали побочные эффекты. Это связано с тем, что стероидные препараты часто использовались слишком долго, слишком часто и в слишком высоких дозах.
Большинство людей, страдающих экземой, или родители детей, страдающих экземой, обычно обеспокоены тем, что стероиды сделают их кожу тоньше. Но исследования, сравнивающие различные методы лечения, не обнаружили никаких доказательств того, что кожа постоянно становится тоньше, если стероиды используются только осторожно для лечения обострений. Кожа действительно может стать тоньше при использовании местных кортикостероидов, даже если они используются только в течение короткого времени, но впоследствии она снова возвращается к нормальному состоянию.
Другие возможные побочные эффекты включают небольшие изменения пигментации (белые пятна) и временные волдыри. Другой возможный побочный эффект известен как телеангиэктазия. Это медицинский термин для небольших расширенных капилляров, которые немного напоминают паутину на коже. Топические стероиды также могут увеличить вероятность кожных инфекций, поскольку стероиды подавляют иммунную функцию кожи.
Чтобы максимально избежать побочных эффектов, важно выбрать стероидную мазь или крем, подходящий для тяжести экземы и пораженного участка кожи. Для более длительного лечения лучше всего использовать местный стероид настолько сильный, насколько это необходимо, и настолько мягкий, насколько это возможно. Часто достаточно нанести тонкий слой всего один раз в день. Согласно текущим исследованиям, стероидные кремы или мази не более эффективны при использовании два раза в день — или, по крайней мере, более сильные продукты.
Для более длительного лечения лучше всего использовать местный стероид настолько сильный, насколько это необходимо, и настолько мягкий, насколько это возможно. Часто достаточно нанести тонкий слой всего один раз в день. Согласно текущим исследованиям, стероидные кремы или мази не более эффективны при использовании два раза в день — или, по крайней мере, более сильные продукты.
Также важно использовать местные стероиды достаточно долго при лечении обострений. Другими словами, пока кожа не перестанет чесаться и не пройдет воспаление. Если вы прекратите лечение слишком рано, сыпь может вернуться. Тогда вы можете в конечном итоге использовать больше стероидных препаратов в целом, чем если бы вы продолжали использовать их достаточно долго с самого начала.
Некоторые люди боятся серьезных побочных эффектов, которые влияют на весь организм. Но при нанесении стероидов на кожу в виде мазей или кремов в организм попадает гораздо меньшее количество препарата, чем при проглатывании в виде таблеток. Таким образом, если местные стероиды используются правильно, риск серьезных побочных эффектов очень мал.
Таким образом, если местные стероиды используются правильно, риск серьезных побочных эффектов очень мал.
Безопасны ли стероиды при беременности?
Группа исследователей хотела выяснить, насколько безопасно беременным женщинам использовать кортикостероидные кремы и мази. Они проанализировали данные более миллиона женщин и их детей. Когда они сравнили осложнения беременности у женщин, которые использовали местные кортикостероиды низкой активности, с осложнениями у женщин, которые использовали кремы умеренной активности, различий не было обнаружено. Они смотрели на такие вещи, как врожденные дефекты, вес при рождении и на какой неделе беременности родился ребенок. Исследование показало, что дети имели более низкий вес при рождении, если их матери использовали высокоэффективные или сверхвысокоэффективные местные кортикостероиды, особенно если они использовали их в больших количествах. Но они не обнаружили никаких других связей между различными дозами лекарств и осложнениями.
Профилактика обострений
Людям с экземой средней и тяжелой степени с частыми обострениями может помочь местное применение кортикостероидов с перерывами только два дня в неделю, при этом ежедневно используя увлажняющие средства. Такой подход может значительно снизить частоту обострений. Стероидный крем можно наносить либо два дня подряд (например, в качестве «терапии выходного дня»), либо с перерывом между двумя днями — например, по понедельникам и четвергам.
Поскольку экзема иногда проходит со временем, рекомендуется через некоторое время прекратить использование кортикостероидов, чтобы посмотреть, нужны ли они вам.
Пимекролимус и такролимус
Два других препарата были одобрены в Германии для лечения экземы: пимекролимус (торговое название: Элидел) и такролимус (торговые названия: Протопик, Програф, Адваграф). Оба они принадлежат к группе препаратов, называемых ингибиторами кальциневрина. Также известные как иммуномодуляторы, они ингибируют определенные вещества, играющие роль в воспалении. Тонкий слой пимекролимуса или такролимуса наносят на воспаленные участки кожи два раза в день. Пимекролимус одобрен в виде 1% крема. Такролимус выпускается в двух формах: 0,03% мазь и 0,1% мазь.
Тонкий слой пимекролимуса или такролимуса наносят на воспаленные участки кожи два раза в день. Пимекролимус одобрен в виде 1% крема. Такролимус выпускается в двух формах: 0,03% мазь и 0,1% мазь.
Когда можно использовать пимекролимус или такролимус?
Пимекролимус одобрен для лечения экземы легкой и средней степени тяжести, а такролимус одобрен для лечения экземы средней и тяжелой степени. Их можно использовать только в определенных ситуациях. Например, они могут быть назначены:
, если стероиды не привели к достаточно большому улучшению.
для обработки особо чувствительных участков, таких как гениталии или лицо, особенно век.
при плохой переносимости стероидов.
Кремы и мази с пимекролимусом и 0,03% такролимуса можно применять у детей в возрасте от двух лет и старше, а также у подростков и взрослых. Препараты с 0,1% такролимуса можно назначать только людям в возрасте 16 лет и старше.
Если лечение этими ингибиторами кальциневрина окажется успешным, их также можно использовать с перерывами для предотвращения дальнейших обострений. Это предполагает нанесение их на пораженные участки кожи два дня в неделю (по одному разу в день). Вы должны выждать несколько дней между приложениями. Например, пимекролимус или такролимус можно применять один раз по понедельникам и один раз по четвергам.
Это предполагает нанесение их на пораженные участки кожи два дня в неделю (по одному разу в день). Вы должны выждать несколько дней между приложениями. Например, пимекролимус или такролимус можно применять один раз по понедельникам и один раз по четвергам.
Насколько эффективны пимекролимус и такролимус и какие побочные эффекты они могут иметь?
Исследования показали, что пимекролимус и такролимус могут облегчить обострение экземы. Но они не более эффективны, чем стероидные кремы аналогичной силы. Оба лекарства также могут иметь побочные эффекты. Могут возникать жжение, покраснение и зуд, особенно в первые несколько дней лечения.
При инфицировании кожи следует прекратить использование пимекролимуса и такролимуса.
Источники
Ashcroft DM, Chen LC, Garside R, Stein K, Williams HC. Местный пимекролимус при экземе. Кокрановская система базы данных, ред. 2007 г.; (4): CD005500. [PubMed: 17943859]
Chi CC, Wang SH, Wojnarowska F, Kirtschig G, Davies E, Bennett C.
 Безопасность местных кортикостероидов при беременности. Кокрановская система базы данных, ред. 2015 г.; (10): CD007346. [Бесплатная статья PMC: PMC8558096] [PubMed: 26497573]
Безопасность местных кортикостероидов при беременности. Кокрановская система базы данных, ред. 2015 г.; (10): CD007346. [Бесплатная статья PMC: PMC8558096] [PubMed: 26497573]Cury Martins J, Martins C, Aoki V, Gois AF, Ishii HA, da Silva EM. Такролимус для местного применения при атопическом дерматите. Кокрановская система базы данных, ред. 2015 г.; (7): CD009864. [Бесплатная статья PMC: PMC6461158] [PubMed: 26132597]
Deutsche Dermatologische Gesellschaft e.V. (ДДГ). Нейродермит. S2k-Лейтлиния. Март 2015 г. (AWMF-Leitlinien; том 013–027).
Eichenfield LF, Tom WL, Berger TG, Krol A, Paller AS, Schwarzenberger K et al. Рекомендации по лечению атопического дерматита: раздел 2. Ведение и лечение атопического дерматита с помощью местной терапии. J Am Acad Dermatol 2014; 71(1): 116-132. [Бесплатная статья PMC: PMC4326095] [PubMed: 24813302]
Green C, Colquitt JL, Kirby J, Davidson P, Payne E. Клиническая и экономическая эффективность однократного ежедневного применения по сравнению с более частым использованием местных кортикостероидов той же активности при атопической экземе: систематический анализ обзор и экономическая оценка.
 Оценка технологий здравоохранения, 2004 г.; 8(47): 1-120. [PubMed: 15527669]
Оценка технологий здравоохранения, 2004 г.; 8(47): 1-120. [PubMed: 15527669]Национальный институт здравоохранения и передового опыта (NICE). Атопическая экзема у детей младше 12 лет: диагностика и лечение. Декабрь 2007 г. (Руководство NICE; том 57). [В паблике: 31891458]
Шмитт Дж., Апфельбахер С.Дж., Флор С. Экзема. Clin Evid 2011. [PubMed: 21564539]
Schmitt J, von Kobyletzki L, Svensson A, Apfelbacher C. Эффективность и переносимость проактивного лечения местными кортикостероидами и ингибиторами кальциневрина при атопической экземе: систематический обзор и метаанализ рандомизированных контролируемые испытания. Бр Дж Дерматол 2011; 164(2): 415-428. [PubMed: 20819086]
Томас К., Чарман С., Нанкервис Х., Равенскрофт Дж., Уильямс Х.К. Атопическая экзема. В: Williams HC (Ed). Доказательная дерматология. Чичестер: Уайли Блэквелл; 2014. С. 136-168.
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.

