Почему на коже возникают синие пятна. Какие заболевания могут вызывать появление синих пятен на коже. Как диагностировать и лечить синие пятна различного происхождения. Когда синие пятна требуют обращения к врачу.
Причины появления синих пятен на коже
Синие пятна на коже могут возникать по различным причинам. Наиболее распространенные из них:
- Травмы и ушибы
- Сосудистые заболевания
- Аллергические реакции
- Нарушения свертываемости крови
- Заболевания печени
- Побочные эффекты некоторых лекарств
Рассмотрим основные причины более подробно.
Травмы и ушибы
Наиболее частая причина появления синих пятен на коже — механические повреждения. При ударе или ушибе происходит разрыв мелких кровеносных сосудов под кожей, кровь изливается в окружающие ткани, образуя характерный синяк.
Сосудистые заболевания
Синие пятна могут возникать при различных патологиях кровеносных сосудов:
- Варикозное расширение вен
- Тромбофлебит
- Сосудистые звездочки
- Гемангиомы
При этих заболеваниях нарушается нормальный кровоток, что приводит к просвечиванию расширенных сосудов через кожу.

Аллергические реакции
Некоторые виды аллергии могут вызывать появление синюшных пятен на коже. Например:
- Аллергический васкулит
- Крапивница
- Отек Квинке
При этих состояниях происходит воспаление сосудов кожи, что приводит к изменению ее цвета.
Нарушения свертываемости крови
Синие пятна часто появляются при заболеваниях, связанных с нарушением свертываемости крови:
- Тромбоцитопения
- Гемофилия
- Болезнь Виллебранда
При этих патологиях даже небольшие травмы могут вызывать обширные подкожные кровоизлияния.
Заболевания печени
Некоторые заболевания печени, например цирроз, могут приводить к нарушению синтеза факторов свертывания крови. Это повышает риск образования синяков и кровоподтеков.
Побочные эффекты лекарств
Ряд препаратов способен вызывать повышенную ломкость сосудов или нарушения свертываемости крови. К таким лекарствам относятся:
- Антикоагулянты (варфарин, гепарин)
- Антиагреганты (аспирин, клопидогрел)
- Некоторые антибиотики
- Глюкокортикоиды
Диагностика причин появления синих пятен
Для выявления причины синих пятен на коже врач может назначить следующие исследования:

- Общий и биохимический анализ крови
- Коагулограмма
- УЗИ сосудов
- Дерматоскопия
- Биопсия кожи при подозрении на новообразования
В некоторых случаях может потребоваться консультация узких специалистов — гематолога, флеболога, онколога.
Когда синие пятна требуют обращения к врачу
Немедленно обратиться к врачу следует в следующих ситуациях:
- Синие пятна появляются без видимых причин
- Пятна увеличиваются в размерах или меняют цвет
- Синяки сопровождаются болью, отеком, повышением температуры
- Пятна не проходят в течение длительного времени
- Синяки образуются слишком легко от малейших ударов
Эти симптомы могут указывать на серьезные заболевания, требующие медицинской помощи.
Лечение синих пятен на коже
Методы лечения синих пятен зависят от их причины:
Травматические синяки
При ушибах и травмах применяют:
- Холод в первые сутки после травмы
- Компрессы с троксевазином или гепариновой мазью
- Мази с бадягой, арникой для рассасывания гематомы
Сосудистые патологии
При варикозе и других заболеваниях сосудов показаны:

- Флеботоники (детралекс, венарус)
- Компрессионный трикотаж
- Хирургическое лечение в тяжелых случаях
Аллергические реакции
Для лечения аллергического васкулита применяют:
- Антигистаминные препараты
- Глюкокортикоиды
- Иммунодепрессанты в тяжелых случаях
Нарушения свертываемости крови
При тромбоцитопении и других коагулопатиях назначают:
- Препараты, повышающие свертываемость крови
- Переливание тромбоцитарной массы
- Иммуноглобулины
Заболевания печени
Лечение основного заболевания печени:
- Гепатопротекторы
- Противовирусная терапия при гепатитах
- Коррекция питания
Профилактика появления синих пятен
Для предотвращения образования синих пятен рекомендуется:
- Избегать травм и ушибов
- Укреплять стенки сосудов (витамин C, рутин)
- Вести здоровый образ жизни
- Своевременно лечить хронические заболевания
- Контролировать прием лекарств, влияющих на свертываемость крови
Заключение
Синие пятна на коже могут быть как безобидным явлением, так и симптомом серьезных заболеваний. При появлении необъяснимых синяков, длительно не проходящих пятен или других тревожных симптомов необходимо обратиться к врачу для выявления причины и назначения правильного лечения. Своевременная диагностика и лечение помогут избежать осложнений и сохранить здоровье.

Синие пятна на коже — симптомы какой болезни — Клиника «Доктор рядом»
Имя
Номер телефона
Хочу записаться в клинику
Желаемая дата приема
Специальность врача
Искали признаком какого заболевания может быть синие пятна на коже? Основные причины появления симптома и связанные с ним болезни вы найдете на этой странице. При необходимости вы сможете записаться к сответствующему врачу онлайн.
Чаще всего симптом синие пятна на коже проявляется в следующих заблеваниях:
- Аллергический васкулит
- Грибовидный микоз (грибовидная гранулема)
- Панкреонекроз
- Тромбоцитопения
Ничман Елена Григорьевна
Врач-терапевт, врач-гастроэнтеролог
Отзывы
Подробнее
Шильникова Софья Васильевна
Врач-кардиолог
Отзывы
Подробнее
Савина Полина Олеговна
Врач-кардиолог, врач-терапевт
Отзывы
Подробнее
Соловьев Владислав Михайлович
Врач-кардиолог-детский
Отзывы
Подробнее
Турчанинова Кристина Валерьевна
Врач-дерматовенеролог, врач-косметолог, врач-трихолог
1 отзыв
Отзывы
Подробнее
Беляева Анастасия Михайловна
Врач-гастроэнтеролог
Отзывы
Подробнее
Бонарцева Татьяна Юрьевна
Врач функциональной диагностики, врач-кардиолог
Отзывы
Подробнее
Максименко Виктория Юрьевна
Отзывы
Подробнее
Показать еще
Хотите, мы перезвоним?
Ваше имя
Номер телефона *
Нажимая на кнопку, вы даете согласие
на обработку своих персональных данных
Хотите, мы перезвоним?
Ваше имя
Номер телефона *
Записаться на прием
Ваше имя
Номер телефона *
Нажимая на кнопку, вы даете согласие
на обработку своих персональных данных
Винные пятна и гемангиома — эффективное лечение лазером в Москве.

Что такое «Винное пятно»?
«Винное пятно» (капиллярная ангиодисплазия) представляет собой плоское пятно неправильной формы преимущественно на коже лица, ярко-розового, красного или фиолетового цвета. При отсутствии своевременного лечения оно имеет тенденцию к увеличению пропорционально росту ребенка, приобретению более темного оттенка, изменению рельефа. Площадь пятна варьируется от небольшой (до одного сантиметра в диаметре) до гигантской, занимающей до 50-60% всей поверхности тела.
В чем причина появления «винных пятен»?
Только в последнее время была установлена причина возникновения «винных пятен», связанная с дефицитом или отсутствием контакта нервных окончаний с данной областью капилляров. Эти нервы контролируют диаметр кровеносных сосудов. Если нервные импульсы дефектны, сокращение сосудов уменьшается, они остаются расширены, и, т.к. эти капилляры расположены близко к поверхности кожи, появляются видимые красные или фиолетовые пятна.
В 2013 году был найдет ген, при мутации которого возникает дефект в работе нервных окончаний. Этот дефект развивается в течение первого месяца жизни эмбриона. Генетической связи не установлено, также не установлены факторы, которые вызывают мутацию гена.
Этот дефект развивается в течение первого месяца жизни эмбриона. Генетической связи не установлено, также не установлены факторы, которые вызывают мутацию гена.
Как себя ведет «винное пятно» с возрастом?
«Винные пятна» сразу видны при рождении и увеличиваются по мере роста ребенка. В основном «винное пятно» имеет розовый цвет при рождении ребенка, но впоследствии часто темнеют и утолщаются. Это может происходить с третьей по пятую декаду жизни человека. Кроме того, «винное пятно» становится гипертрофированным, на нем могут появляться бугорки и неровности, что значительно меняет внешность человека и доставляет ему эмоциональный дискомфорт.
Может ли «винное пятно» быть симптомом других заболеваний?
«Винное пятно» на лице может указывать на наличие синдрома Штурге-Вебера. При этом «винное пятно» располагается в районе тройничного нерва (лоб, висок, скула).
При такой локализации «винного пятна» показана консультация офтальмолога на предмет наличия глаукомы, а также исследования УЗИ и МРТ.
Синдром Штурге-Вебера может сопровождаться судорогами, поэтому консультация невролога также необходима.
При локализации «винного пятна» на одной из конечностей возможно развитие синдрома Клиппеля-Треноне. В этом случае показано также ультразвуковое исследование пораженной конечности.
Какие методы применяются для лечения «винных пятен»?
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия, склерозирование. Данные методы не только не давали результата, но и оставляли рубцы и шрамы.
На сегодня единственным методом лечения «винных пятен» является лазерная коагуляция сосудов.
Какие типы лазеров применяются для лечения «винных пятен»?
Сегодня для лазерной терапии «винных пятен» могут использоваться такие лазеры как КТР-лазер, Nd YAG-лазер, александритовый лазер.
Но «золотым стандартом» признан импульсный лазер на красителе с ламповой накачкой VBeam компании Candela.
Этот лазерный аппарат имеет существенные преимущества по сравнению с другими лазерами. Он был специально разработан для лечения «винных пятен» и других сосудистых поражений кожи. Лазерная терапия лазером Candela VBeam может проводиться без анестезии и исключает риск образования рубцов. При этом аппарат безопасен и эффективно может использоваться для лечения «винных пятен» у младенцев и детей старшего возраста, а также у взрослых.
Он был специально разработан для лечения «винных пятен» и других сосудистых поражений кожи. Лазерная терапия лазером Candela VBeam может проводиться без анестезии и исключает риск образования рубцов. При этом аппарат безопасен и эффективно может использоваться для лечения «винных пятен» у младенцев и детей старшего возраста, а также у взрослых.
Более чем десятилетний опыт использования лазерных аппаратов Candela VBeam показал отличные результаты в лечении пациентов с разным цветом кожи и разной глубиной расположения сосудов. Лазер оснащен системой динамического охлаждения, что существенно повышает комфорт пациента во время обработки. Длина волны лазера является оптимальной для коагуляции сосудов при лечении «винных пятен».
Применяется ли лазер на красителе для лечения других заболеваний?
Лазер на красителе очень эффективен для лечения таких состояний кожи как розацеа, пойкилодермия, паукообразные вены на лице, телеангиоэктазии и др.
Часто для удаления паукообразных вен на лице достаточно одной процедуры.
Также лазер на красителе может использоваться для лечения мелких сосудов на ногах, которые не могут быть удалены с помощью склеротерапии.
Лазер Candela VBeam эффективен при лечении младенческих гемангиом. Рекомендуется начинать лечение гемангиом на той стадии, когда гемангиома еще плоская. Также после инволюции гемангиомы остаточные сосуды можно удалить лазером.
Как работает лазер на красителе?
Лазер на красителе генерирует желтый луч света очень большой мощности. Он несет огромное количество энергии, которая избирательно поглощается гемоглобином, содержащимся в клетках кровеносных сосудов, из которых состоит «винное пятно».
Эта энергия нагревает кровь и слизистую оболочку кровеносных сосудов, в результате чего стенки сосуда склеиваются. Сосуд постепенно запустевает.
Лазер избирательно воздействует на оболочку кровеносного сосуда, не повреждая окружающие ткани и кожу, поскольку длительность лазерного импульса составляет менее секунды.
Это снижает риск образования рубцов к минимуму.
Что происходит во время лечения?
Во время работы лазер на красителе вырабатывает яркие вспышки и участок кожи, обработанный лазером, приобретает фиолетово-серый цвет. После процедуры поверхность «винного пятна» становится похожа на соты, т.к. световой луч имеет форму окружности диаметром от 5 до 12 мм.
По ощущениям лазерная процедура напоминает щелчки тонкой резинкой по коже.
Фиолетовый оттенок на коже сохраняется в течение 7-10 дней, после чего кожа постепенно «оцветает» по типу синяка и результат можно оценить через 4 недели.
В начале лечения может быть обработан пробный участок «винного пятна» для оценки реакции сосудов на лазер.
Когда нужно начинать лечение «винных пятен»?
Чем раньше будет начато лечение, тем лучший результат может быть достигнут.
Лазер на красителе успешно применяется для лечения новорожденных с 1-2 месяцев. Возраст ребенка от 1 до 9 месяцев является так называемым «окном возможностей», когда может быть достигнут максимальный результат лазерной терапии.
В этом возрасте стенки капилляров еще очень тонкие и эластичные и лучше поддаются коагуляции.
Существуют области «винного пятна» на лице, которые хуже поддаются лечению: это область носа и вокруг него. Лучше реагируют на лазерную терапию области щек, лба и шеи.
Как долго может продолжаться лечение «винных пятен» лазером на красителе?
Количество лазерных процедур индивидуально. Обычно для максимального эффекта нужно 5-7 процедур. С возрастом количество процедур может увеличиваться, т.к. «винное пятно» становится темнее и толще, часто ткани гипертрофируются.
Интервалы между лазерными процедурами определяет лечащий врач, но обычно он составляет от 4 до 6 недель. Очень важно соблюдать назначенные доктором интервалы, от этого зависит результат лазерной терапии.
По достижению желаемого результата пациент переходит в режим так называемых корректировочных процедур, когда лазерные обработки проводятся 1-2 раза в год для поддержания эффекта.
Используется ли обезболивание во время лазерной процедуры?
Большинство взрослых и детей в состоянии обходиться без обезболивания во время процедуры, т. к. лазер на красителе Candela VBeam имеет встроенную систему динамического охлаждения. Но некоторым детям, особенно при больших площадях «винного пятна» требуется анестезия. В основном используется мягкая седация (короткий наркоз, после которого ребенок практически сразу просыпается и может покинуть клинику)
к. лазер на красителе Candela VBeam имеет встроенную систему динамического охлаждения. Но некоторым детям, особенно при больших площадях «винного пятна» требуется анестезия. В основном используется мягкая седация (короткий наркоз, после которого ребенок практически сразу просыпается и может покинуть клинику)
После процедуры пациентам даются рекомендации исключить контакт с водой, не нагревать и не охлаждать место обработки в течение 2-х суток, а также применять наружно на место обработки специальную мазь (обычно это Бепантен, Аквафор или Траумель гель).
Мазь необходимо применять 7-10 дней.
Существуют ли осложнения после лечения лазером на красителе?
Импульсный лазер на красителе является безопасным и снижает риск осложнений и рубцевания тканей к минимуму.
Существует риск гипопигментации кожи после лечения, особенно это вероятно при процедурах на загорелой коже. Поэтому рекомендуется избегать солнечных лучей перед процедурами. Также после лазерной обработки не рекомендуется находиться на солнце в течение месяца.
Какие меры предосторожности должны быть приняты до и после лечения «винных пятен» лазером на красителе?
Очень важно, чтобы кожа в области локализации «винного пятна» не была загорелой. Необходимо использовать солнцезащитные средства с SPF 30 и выше до начала лазерной терапии и после.
После лазерной процедуры не рекомендуется контакт с водой в течение 2-х дней, исключить трение обработанного участка. Также необходимо исключить нагревание и переохлаждение обработанного участка.
Какова стоимость лазерных процедур?
Стоимость лазерной процедуры зависит от площади обрабатываемого участка. Аппарат считает количество импульсов, исходя из этого рассчитывается окончательная стоимость.
Существуют ли альтернативные методы лечения «винных пятен»?
К сожалению, метод лазерной терапии на сегодня является единственным для лечения «винных пятен».
Существуют ли группы поддержки людей с «винными пятнами»?
Самая большая группа поддержки детей и взрослых с сосудистыми поражениями кожи (гемангиомы, «винные пятна») называется Гемангиома.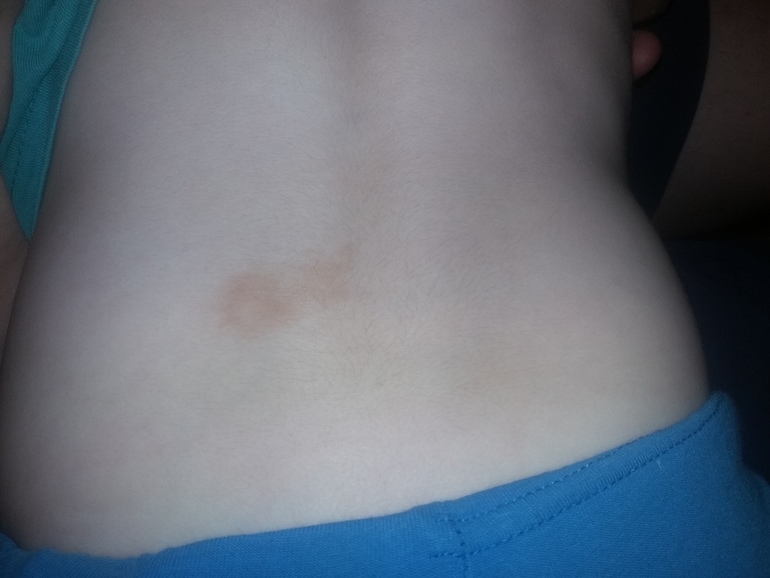 Она существует в социальной сети Facebook. Это сообщество родителей детей с «винными пятнами», а также взрослых, где каждый может найти ответы на все интересующие вопросы, получить поддержку и посмотреть результаты лечения.
Она существует в социальной сети Facebook. Это сообщество родителей детей с «винными пятнами», а также взрослых, где каждый может найти ответы на все интересующие вопросы, получить поддержку и посмотреть результаты лечения.
Группу можно найти по ссылке https://www.facebook.com/groups/bachuk/
Голубой невус — StatPearls — Книжная полка NCBI
Стив С. Аустад; Лила Атали.
Последнее обновление: 31 октября 2022 г.
Непрерывное обучение
Голубые невусы — это меланотические кожные поражения, которые обычно представляют собой синие узелки на голове, конечностях, крестцово-копчиковой области или ягодицах. Его характерный оттенок от синего до черного часто путают с другими более темными пигментными поражениями, включая злокачественную меланому. В этом упражнении описывается оценка, идентификация и лечение синего невуса, а также подчеркивается роль медицинской бригады в улучшении ухода за пациентами с этим заболеванием.
Цели:
Определите этиологию голубых невусов.

Просмотрите оценку голубых невусов.
Опишите возможные варианты лечения голубых невусов.
Опишите стратегии межпрофессиональной команды для улучшения координации ухода и коммуникации при голубых невусах и улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Термин «синий невус» описывает группу кожных поражений, характеризующихся кожной пролиферацией меланоцитов, представляющих собой узелки от синего до черного цвета на голове, конечностях или ягодицах. В большинстве случаев они приобретаются и проявляются в виде одиночного поражения, но также могут быть врожденными и появляться в нескольких местах. Помимо нескольких менее известных вариантов, существует два широко известных гистологических подтипа: обычный голубой невус (древовидный голубой невус или тип Ядассона-Тиче) и клеточный голубой невус.[1] Кроме того, несколько вариантов обыкновенных невусов включают эпителиоидный, склерозирующий, амеланоцитарный и комбинированный. [2]
[2]
Этиология
Голубые невусы чаще всего приобретаются, но в редких случаях они могут быть врожденными и ассоциироваться с семейными или другими синдромами, такими как LAMB (лентиго, предсердные миксомы и голубые невусы) и НАЗВАНИЕ (невусы, предсердные миксомы, миксоидные нейрофибромы и эфелиды). Один вариант, эпителиоидный тип, является распространенным проявлением комплекса Карнея, формы множественных эндокринных неоплазий, отличающихся пигментированными поражениями кожи и слизистых оболочек и миксомами сердца.[1][3]
Эпидемиология
Эпидемиология различается между двумя распространенными подтипами. Обыкновенный голубой невус обычно проявляется у молодых людей, в то время как клеточный голубой невус обычно диагностируется у людей среднего возраста и показывает более чем 2 к 1 склонность женщин к мужчинам. Кроме того, размер клеточных голубых невусов может достигать нескольких сантиметров, в отличие от обычных голубых невусов, размер которых обычно не превышает 1 см. [1]
[1]
Патофизиология
Точная этиология голубого невуса неясна. Некоторые предполагают, что компоненты голубого невуса являются остатками мигрирующих меланоцитов нервного гребня во время развития. Другие предполагают, что они возникают из специфических стволовых клеток в дерме.[2] Пролиферация меланоцитов в дерме и окружающих меланофагах, содержащих большое количество пигмента меланина, создает отчетливый синий оттенок. Характерный синий цвет возникает в результате отражения, а не поглощения более коротких длин волн света, соответствующего синему цвету меланином кожи. Это явление известно как эффект Тиндаля.[1][2]
Гистопатология
Гистопатология голубых невусов различается в зависимости от подтипа, но общие характеристики включают вертикальную клиновидную или выпуклую пролиферацию веретенообразных клеток, дендритных меланоцитов и меланофагов в склерозированную дерму или подкожный слой. Гистологические компоненты различных типов невусов, включая голубой невус, могут встречаться вместе и классифицироваться как комбинированный голубой невус. Дополнительные признаки, такие как атипия, повышенная скорость митоза, скопление клеток, инвазия сосудов и некроз, указывают на злокачественное новообразование и более характерны для меланомы, подобной голубому невусу (BNLM) [1]. Другой гибридный вариант, атипичный клеточный невус, имеет гистологические черты клеточного невуса с некоторой атипией, но без явных признаков злокачественности, наблюдаемых при BNLM. Окрашивание HMB-45, S-100 и MART-1 обычно дает положительный результат[2], а CD68, Melan-A и MiTF также могут быть положительными при эпителиоидном подтипе[1].
Дополнительные признаки, такие как атипия, повышенная скорость митоза, скопление клеток, инвазия сосудов и некроз, указывают на злокачественное новообразование и более характерны для меланомы, подобной голубому невусу (BNLM) [1]. Другой гибридный вариант, атипичный клеточный невус, имеет гистологические черты клеточного невуса с некоторой атипией, но без явных признаков злокачественности, наблюдаемых при BNLM. Окрашивание HMB-45, S-100 и MART-1 обычно дает положительный результат[2], а CD68, Melan-A и MiTF также могут быть положительными при эпителиоидном подтипе[1].
Анамнез и физикальное исследование
Голубой невус может проявляться в виде одиночного, четко очерченного узла от синего до черного цвета или слияния узелков в одном месте или может быть диффузно распределенным в случае семейных синдромов, таких как NAME и LAMB. Обычные голубые невусы, как правило, располагаются на лице и конечностях, в то время как клеточные голубые невусы чаще встречаются на ягодицах и в крестцово-копчиковой области. [1][2] Голубые невусы также реже проявляются на внекожных участках, включая конъюнктиву, слизистую оболочку полости рта, желудочно-кишечный тракт, мочеполовой тракт и подногтевые суставы.[4][5][6][7][8]
[1][2] Голубые невусы также реже проявляются на внекожных участках, включая конъюнктиву, слизистую оболочку полости рта, желудочно-кишечный тракт, мочеполовой тракт и подногтевые суставы.[4][5][6][7][8]
Оценка
Диагноз голубого невуса, как правило, клинический, ставится макроскопически или с использованием дерматоскопа, хотя биопсия и патологоанатомическое исследование являются золотым стандартом для окончательного диагноза.[9] Других стандартных лабораторных, рентгенографических или других тестов, обычно используемых для установления диагноза, не существует.
Поскольку меланома может клинически проявляться в широком спектре морфологий, очень важно отличить ее от голубого невуса, поскольку первый также может обычно представлять собой узелок от синего до черного оттенка.[10] Одной из стандартных методик является скрининг на ABCDE (9).0011 A симметрия, неправильная форма B порядок, C изменение цвета, D диаметр более 6 мм, E вариация). Еще одним более современным клиническим инструментом является симптом «гадкого утенка», основанный на предположении, что соответствующие поражения обычно не отражают окружающие. Совсем недавно появились предложения использовать их вместе для повышения чувствительности.[11]
Еще одним более современным клиническим инструментом является симптом «гадкого утенка», основанный на предположении, что соответствующие поражения обычно не отражают окружающие. Совсем недавно появились предложения использовать их вместе для повышения чувствительности.[11]
При высоком подозрении на меланому инцизионная биопсия не рекомендуется. В отличие от перфорации или бритья, следует выполнять эксцизионную биопсию, за некоторыми исключениями, которые включают более крупные поражения и косметически чувствительные области. Эксцизионная биопсия позволяет более точно и своевременно определить стадию опухоли и быстро направить пациента на соответствующее лечение в случае злокачественных поражений.[12]
Лечение/управление
Учитывая возможность ошибочного диагноза и связь с меланомой, подобной голубому невусу, голубые невусы требуют наблюдения и биопсии, выполняемой в случаях быстрого изменения морфологии или размера. Последнее особенно верно в случае клеточных голубых невусов, из которых чаще всего возникают злокачественные голубые невусы. [1][2][13][14] Окончательным методом лечения голубого невуса является иссечение, хотя целесообразно проводить клинический мониторинг стабильных поражений. В редких случаях голубой невус может рецидивировать в местах предшествующего удаления. Хотя иссечение считается излечивающим, появление рецидивирующего синего невуса на предшествующем участке требует проведения биопсии и/или повторного иссечения, поскольку это может свидетельствовать о возникающем злокачественном синем невусе или другой меланоме.[1]
[1][2][13][14] Окончательным методом лечения голубого невуса является иссечение, хотя целесообразно проводить клинический мониторинг стабильных поражений. В редких случаях голубой невус может рецидивировать в местах предшествующего удаления. Хотя иссечение считается излечивающим, появление рецидивирующего синего невуса на предшествующем участке требует проведения биопсии и/или повторного иссечения, поскольку это может свидетельствовать о возникающем злокачественном синем невусе или другой меланоме.[1]
Дифференциальный диагноз
Голубые невусы имеют отчетливый вид, но часто диагностируются неправильно. Один менее распространенный вариант, амеланоцитарный голубой невус, может имитировать дерматофиброму или рубец из-за отсутствия пигмента меланина и гистологического присутствия веретенообразных клеток, коллагена и/или склеротической стромы. Его также можно спутать с амеланоцитарной меланомой. Другой вариант, десмопластический голубой невус, гистологически показывает преувеличенный кожный фиброз и может быть спутан с десмопластической меланомой.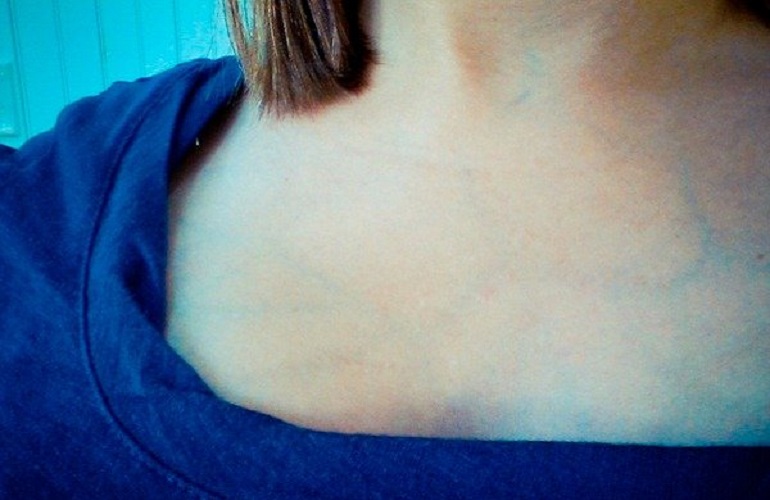 Кроме того, меланому, похожую на голубой невус, необходимо тщательно отличать от голубого невуса, особенно клеточного подтипа, чтобы избежать запоздалой диагностики и лечения, поскольку их часто ошибочно принимают друг за друга.[1][2]
Кроме того, меланому, похожую на голубой невус, необходимо тщательно отличать от голубого невуса, особенно клеточного подтипа, чтобы избежать запоздалой диагностики и лечения, поскольку их часто ошибочно принимают друг за друга.[1][2]
Прогноз
Прогноз при голубом невусе благоприятный, так как образование в чистом виде доброкачественное.[1] Однако, хотя меланома, похожая на голубой невус, возникающая из голубого невуса, встречается редко, в большинстве известных случаев происходит агрессивное поведение, приводящее к метастазированию и смерти.[1] Ретроспективный анализ показал, что BNLM несет в себе риск метастазирования и прогноз, аналогичный обычной меланоме, при сравнении поражений эквивалентной глубины и стадии.[2][15]
Осложнения
Нет общих значительных осложнений, связанных с доброкачественными голубыми невусами. Злокачественная трансформация или меланома de novo с участием клеточных голубых невусов сопряжены с риском метастазирования, но встречаются редко. [1][2]
[1][2]
Сдерживание и обучение пациентов
Из-за своей доброкачественной природы голубые невусы, которые остаются клинически стабильными, не требуют биопсии.[1] Для новых и/или изменяющихся поражений следует провести биопсию, чтобы исключить голубую невусоподобную или другую меланому.[1][2][13][14]
Улучшение результатов работы команды здравоохранения
Существуют значительные разногласия относительно классификации и идентификации голубых невусов, особенно в отношении меланомы, подобной голубому невусу. Более традиционный термин «злокачественный голубой невус» используется для описания меланомы, возникающей на месте голубого невуса. Этот термин несколько устарел, так как многие указывали, что этот термин подразумевает, что все случаи связаны со злокачественной трансформацией существующего голубого невуса, что является неточным. Меланома может возникнуть de novo с признаками голубого невуса, на месте предыдущего иссечения голубого невуса или внутри ранее существовавшего голубого невуса. [1] Термин меланома, похожая на голубой невус, был принят другими, хотя некоторые утверждают, что этот термин также носит ограничительный характер, поскольку подразумевает, что все меланомы, появляющиеся в голубых невусах, имеют гистологические и эпидемиологические характеристики последних, что не всегда так.[2]
[1] Термин меланома, похожая на голубой невус, был принят другими, хотя некоторые утверждают, что этот термин также носит ограничительный характер, поскольку подразумевает, что все меланомы, появляющиеся в голубых невусах, имеют гистологические и эпидемиологические характеристики последних, что не всегда так.[2]
Крайне важно, чтобы поставщики медицинских услуг, особенно дерматологи и патологоанатомы, понимали различие и сообщали об этом должным образом, чтобы свести к минимуму заболеваемость и смертность и максимизировать результаты лечения пациентов.
Кроме того, поскольку голубые невусы часто лечатся как меланомы, и клиницисты могут ошибочно принять последние за доброкачественные образования, поставщики первичной медико-санитарной помощи, включая практикующих медсестер, должны знать, как клинически проявляются голубые невусы, и распознавать настораживающие признаки, требующие проведения биопсии и/или биопсии. или направление к дерматологу. Дерматологи должны чувствовать себя комфортно и быть достаточно знакомыми с проявлением голубых невусов, чтобы избежать ненужных процедур, сохраняя при этом здоровое уважение к их злокачественному потенциалу и соответствующую клиническую проницательность, чтобы при необходимости проводить их биопсию.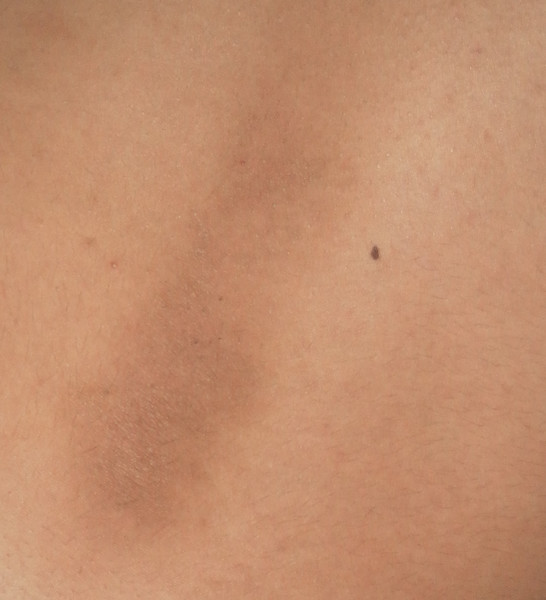 Сестринский персонал, специализирующийся на дерматологии, может быть полезен при оценке и лечении этих поражений, особенно во время иссечения и последующего наблюдения и консультирования пациентов. Все эти клиницисты, специалисты и медперсонал должны сотрудничать как межпрофессиональная команда, чтобы вести эти случаи к оптимальным результатам. [Уровень 5]
Сестринский персонал, специализирующийся на дерматологии, может быть полезен при оценке и лечении этих поражений, особенно во время иссечения и последующего наблюдения и консультирования пациентов. Все эти клиницисты, специалисты и медперсонал должны сотрудничать как межпрофессиональная команда, чтобы вести эти случаи к оптимальным результатам. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Голубой невус на бедре. Изображение предоставлено S Bhimji MD
Рисунок
Гигантский голубой невус (гигантское монгольское голубое пятно) на спине и ягодицах африканского мальчика. Предоставлено пользователем Викимедиа: Gzzz (CC BY-SA 4.0 https://creativecommons.org/licenses/by-sa/4.0/deed.en)
Рисунок
Голубой невус, H/E 4x. Веретенообразные меланоциты в верхних и средних слоях дермы, без образования гнезд. Меланоциты пигментированы, не имеют ядерной атипии или митозов, и многие меланофаги располагаются между веретенообразными дендритными меланоцитами и коллагеновой стромой. (подробнее…)
Меланоциты пигментированы, не имеют ядерной атипии или митозов, и многие меланофаги располагаются между веретенообразными дендритными меланоцитами и коллагеновой стромой. (подробнее…)
Рисунок
Голубой невус, H/E 20x. Веретенообразные меланоциты без ядерной атипии или митозов, глубоко пигментированные и окружены богатыми пигментом меланофагами и пучками коллагена. Предоставлено Фабиолой Фарчи, доктором медицины
Ссылки
- 1.
Murali R, McCarthy SW, Scolyer RA. Голубые невусы и родственные поражения: обзор, посвященный атипичным и недавно описанным вариантам, отличительным признакам и диагностическим ошибкам. Адвокат Анат Патол. 2009 ноябрь;16(6):365-82. [PubMed: 19851128]
- 2.
Зембович А., Фадке П.А. Голубые невусы и варианты: обновление. Arch Pathol Lab Med. 2011 март; 135(3):327-36. [PubMed: 21366456]
- 3.
Корреа Р., Салпеа П., Стратакис К.А. Комплекс Карни: обновление. Евр Дж Эндокринол.
 2015 окт;173(4):M85-97. [Бесплатная статья PMC: PMC4553126] [PubMed: 26130139]
2015 окт;173(4):M85-97. [Бесплатная статья PMC: PMC4553126] [PubMed: 26130139]- 4.
Сайед-Ахмед И., Мурильо Дж. К., Монсалве П., Уллоа Дж. П., Фернандес М. П., Вонг Дж., Элгарт Г., Галор А., Дубови С. Р., Карп кл. Голубые невусы глазной поверхности: клинические характеристики, патологические особенности и клиническое течение. Офтальмология. 2018 авг; 125(8):1189-1198. [Бесплатная статья PMC: PMC6056321] [PubMed: 29551421]
- 5.
Каузман А., Рей Н., Эйвон С.Л. Голубой невус: редкое поражение полости рта. Генерал Дент. 2014 сен-октябрь;62(5):e22-6. [PubMed: 25184728]
- 6.
Лам К.Ю., Лоу С., Чан Г.С. Голубой невус пищевода: изолированная эндоскопическая находка. Шея головы. 2001 июнь; 23 (6): 506-9. [PubMed: 11360315]
- 7.
Фицхью В.А., Хоук К., Хеллер Д.С. Вагинальный голубой невус: отчет о случае и обзор литературы. J Низкий генитальный тракт Dis. 2011 Октябрь; 15 (4): 325-7. [В паблике: 21959575]
- 8.

Ким Х.С., Ким Ю.Дж., Ким Дж.В., Ю Д.С. Подногтевой голубой невус. J Eur Acad Dermatol Venereol. 2007 Февраль; 21 (2): 271-2. [PubMed: 17243978]
- 9.
Ferrara G, Soyer HP, Malvehy J, Piccolo D, Puig S, Sopena J, Zalaudek I, Argenziano G. Многоликий голубой невус: клинико-патологическое исследование. Джей Кутан Патол. 2007 г., июль; 34 (7): 543-51. [PubMed: 17576333]
- 10.
Растрелли М., Тропеа С., Росси Ч.Р., Алайбак М. Меланома: эпидемиология, факторы риска, патогенез, диагностика и классификация. В Виво. 2014 ноябрь-декабрь; 28(6):1005-11. [В паблике: 25398793]
- 11.
Daniel Jensen J, Elewski BE. Правило ABCDEF: сочетание «правила ABCDE» и «знака гадкого утенка» в попытке улучшить самостоятельные обследования пациентов. J Clin Эстет Дерматол. 2015 Февраль;8(2):15. [Бесплатная статья PMC: PMC4345927] [PubMed: 25741397]
- 12.
Tadiparthi S, Panchani S, Iqbal A. Биопсия злокачественной меланомы — следуем ли мы рекомендациям? Энн Р.
 Колл Surg Engl. 2008 май; 90 (4): 322-5. [Бесплатная статья PMC: PMC2647196] [PubMed: 18492398]
Колл Surg Engl. 2008 май; 90 (4): 322-5. [Бесплатная статья PMC: PMC2647196] [PubMed: 18492398]- 13.
Granter SR, McKee PH, Calonje E, Mihm MC, Busam K. Меланома, связанная с голубым невусом, и меланома, имитирующая клеточный голубой невус: клинико-патологическое исследование 10 случаев на в спектр так называемого «злокачественного голубого невуса». Ам Дж. Сург Патол. 2001 март; 25 (3): 316-23. [PubMed: 11224601]
- 14.
Алои Ф., Пич А., Пиппион М. Злокачественный клеточный голубой невус: клинико-патологическое исследование 6 случаев. Дерматология. 1996;192(1):36-40. [PubMed: 8832950]
- 15.
Martin RC, Murali R, Scolyer RA, Fitzgerald P, Colman MH, Thompson JF. Так называемый «злокачественный голубой невус»: клинико-патологическое исследование 23 больных. Рак. 01 июля 2009 г .; 115 (13): 2949-55. [PubMed: 19472395]
Голубой невус — StatPearls — Книжная полка NCBI
Стив С. Аустад; Лила Атали.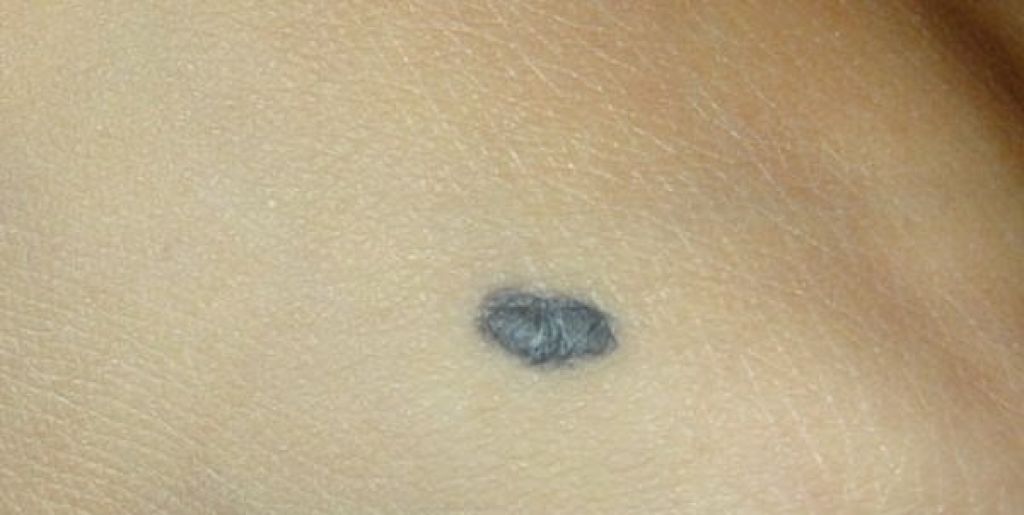
Последнее обновление: 31 октября 2022 г.
Непрерывное обучение
Голубые невусы — это меланотические кожные поражения, которые обычно представляют собой синие узелки на голове, конечностях, крестцово-копчиковой области или ягодицах. Его характерный оттенок от синего до черного часто путают с другими более темными пигментными поражениями, включая злокачественную меланому. В этом упражнении описывается оценка, идентификация и лечение синего невуса, а также подчеркивается роль медицинской бригады в улучшении ухода за пациентами с этим заболеванием.
Цели:
Определите этиологию голубых невусов.
Просмотрите оценку голубых невусов.
Опишите возможные варианты лечения голубых невусов.
Опишите стратегии межпрофессиональной команды для улучшения координации ухода и коммуникации при голубых невусах и улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.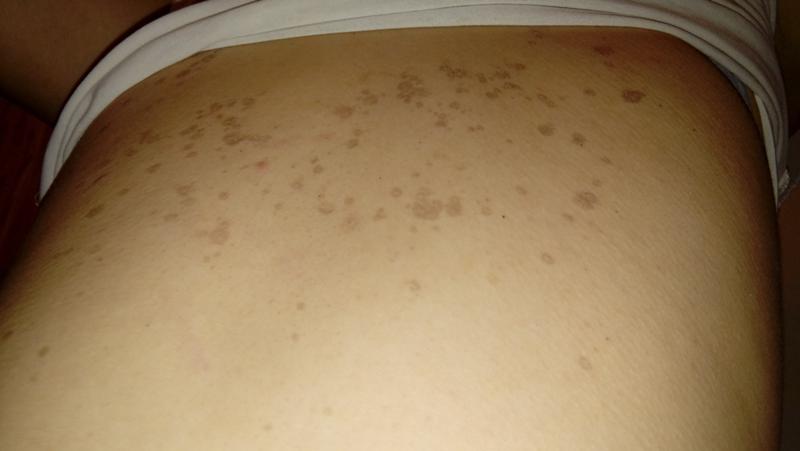
Введение
Термин «синий невус» описывает группу кожных поражений, характеризующихся кожной пролиферацией меланоцитов, представляющих собой узелки от синего до черного цвета на голове, конечностях или ягодицах. В большинстве случаев они приобретаются и проявляются в виде одиночного поражения, но также могут быть врожденными и появляться в нескольких местах. Помимо нескольких менее известных вариантов, существует два широко известных гистологических подтипа: обычный голубой невус (древовидный голубой невус или тип Ядассона-Тиче) и клеточный голубой невус.[1] Кроме того, несколько вариантов обыкновенных невусов включают эпителиоидный, склерозирующий, амеланоцитарный и комбинированный.[2]
Этиология
Голубые невусы чаще всего приобретаются, но в редких случаях они могут быть врожденными и ассоциироваться с семейными или другими синдромами, такими как LAMB (лентиго, предсердные миксомы и голубые невусы) и НАЗВАНИЕ (невусы, предсердные миксомы, миксоидные нейрофибромы и эфелиды). Один вариант, эпителиоидный тип, является распространенным проявлением комплекса Карнея, формы множественных эндокринных неоплазий, отличающихся пигментированными поражениями кожи и слизистых оболочек и миксомами сердца.[1][3]
Один вариант, эпителиоидный тип, является распространенным проявлением комплекса Карнея, формы множественных эндокринных неоплазий, отличающихся пигментированными поражениями кожи и слизистых оболочек и миксомами сердца.[1][3]
Эпидемиология
Эпидемиология различается между двумя распространенными подтипами. Обыкновенный голубой невус обычно проявляется у молодых людей, в то время как клеточный голубой невус обычно диагностируется у людей среднего возраста и показывает более чем 2 к 1 склонность женщин к мужчинам. Кроме того, размер клеточных голубых невусов может достигать нескольких сантиметров, в отличие от обычных голубых невусов, размер которых обычно не превышает 1 см.[1]
Патофизиология
Точная этиология голубого невуса неясна. Некоторые предполагают, что компоненты голубого невуса являются остатками мигрирующих меланоцитов нервного гребня во время развития. Другие предполагают, что они возникают из специфических стволовых клеток в дерме.[2] Пролиферация меланоцитов в дерме и окружающих меланофагах, содержащих большое количество пигмента меланина, создает отчетливый синий оттенок. Характерный синий цвет возникает в результате отражения, а не поглощения более коротких длин волн света, соответствующего синему цвету меланином кожи. Это явление известно как эффект Тиндаля.[1][2]
Характерный синий цвет возникает в результате отражения, а не поглощения более коротких длин волн света, соответствующего синему цвету меланином кожи. Это явление известно как эффект Тиндаля.[1][2]
Гистопатология
Гистопатология голубых невусов различается в зависимости от подтипа, но общие характеристики включают вертикальную клиновидную или выпуклую пролиферацию веретенообразных клеток, дендритных меланоцитов и меланофагов в склерозированную дерму или подкожный слой. Гистологические компоненты различных типов невусов, включая голубой невус, могут встречаться вместе и классифицироваться как комбинированный голубой невус. Дополнительные признаки, такие как атипия, повышенная скорость митоза, скопление клеток, инвазия сосудов и некроз, указывают на злокачественное новообразование и более характерны для меланомы, подобной голубому невусу (BNLM) [1]. Другой гибридный вариант, атипичный клеточный невус, имеет гистологические черты клеточного невуса с некоторой атипией, но без явных признаков злокачественности, наблюдаемых при BNLM. Окрашивание HMB-45, S-100 и MART-1 обычно дает положительный результат[2], а CD68, Melan-A и MiTF также могут быть положительными при эпителиоидном подтипе[1].
Окрашивание HMB-45, S-100 и MART-1 обычно дает положительный результат[2], а CD68, Melan-A и MiTF также могут быть положительными при эпителиоидном подтипе[1].
Анамнез и физикальное исследование
Голубой невус может проявляться в виде одиночного, четко очерченного узла от синего до черного цвета или слияния узелков в одном месте или может быть диффузно распределенным в случае семейных синдромов, таких как NAME и LAMB. Обычные голубые невусы, как правило, располагаются на лице и конечностях, в то время как клеточные голубые невусы чаще встречаются на ягодицах и в крестцово-копчиковой области.[1][2] Голубые невусы также реже проявляются на внекожных участках, включая конъюнктиву, слизистую оболочку полости рта, желудочно-кишечный тракт, мочеполовой тракт и подногтевые суставы.[4][5][6][7][8]
Оценка
Диагноз голубого невуса, как правило, клинический, ставится макроскопически или с использованием дерматоскопа, хотя биопсия и патологоанатомическое исследование являются золотым стандартом для окончательного диагноза. [9] Других стандартных лабораторных, рентгенографических или других тестов, обычно используемых для установления диагноза, не существует.
[9] Других стандартных лабораторных, рентгенографических или других тестов, обычно используемых для установления диагноза, не существует.
Поскольку меланома может клинически проявляться в широком спектре морфологий, очень важно отличить ее от голубого невуса, поскольку первый также может обычно представлять собой узелок от синего до черного оттенка.[10] Одной из стандартных методик является скрининг на ABCDE (9).0011 A симметрия, неправильная форма B порядок, C изменение цвета, D диаметр более 6 мм, E вариация). Еще одним более современным клиническим инструментом является симптом «гадкого утенка», основанный на предположении, что соответствующие поражения обычно не отражают окружающие. Совсем недавно появились предложения использовать их вместе для повышения чувствительности.[11]
При высоком подозрении на меланому инцизионная биопсия не рекомендуется. В отличие от перфорации или бритья, следует выполнять эксцизионную биопсию, за некоторыми исключениями, которые включают более крупные поражения и косметически чувствительные области.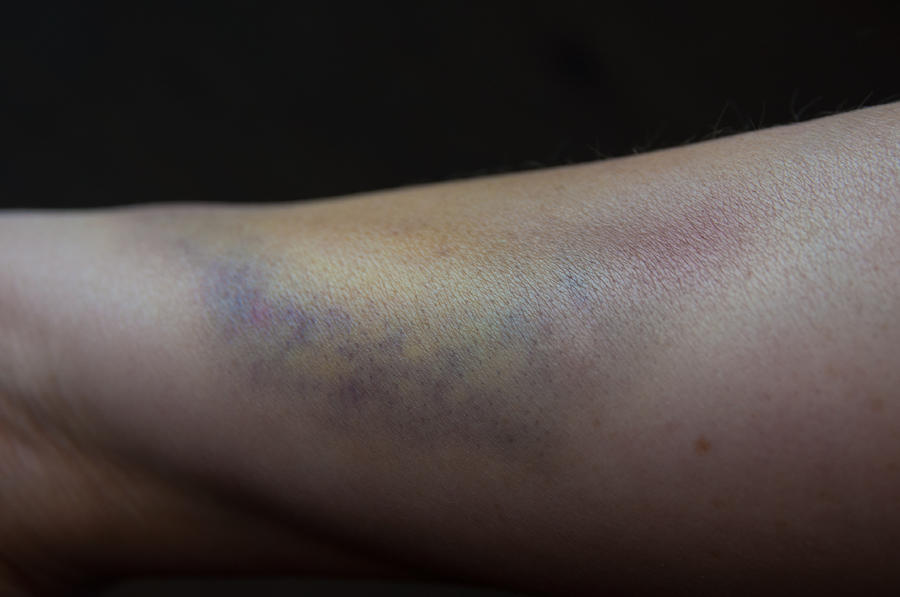 Эксцизионная биопсия позволяет более точно и своевременно определить стадию опухоли и быстро направить пациента на соответствующее лечение в случае злокачественных поражений.[12]
Эксцизионная биопсия позволяет более точно и своевременно определить стадию опухоли и быстро направить пациента на соответствующее лечение в случае злокачественных поражений.[12]
Лечение/управление
Учитывая возможность ошибочного диагноза и связь с меланомой, подобной голубому невусу, голубые невусы требуют наблюдения и биопсии, выполняемой в случаях быстрого изменения морфологии или размера. Последнее особенно верно в случае клеточных голубых невусов, из которых чаще всего возникают злокачественные голубые невусы.[1][2][13][14] Окончательным методом лечения голубого невуса является иссечение, хотя целесообразно проводить клинический мониторинг стабильных поражений. В редких случаях голубой невус может рецидивировать в местах предшествующего удаления. Хотя иссечение считается излечивающим, появление рецидивирующего синего невуса на предшествующем участке требует проведения биопсии и/или повторного иссечения, поскольку это может свидетельствовать о возникающем злокачественном синем невусе или другой меланоме. [1]
[1]
Дифференциальный диагноз
Голубые невусы имеют отчетливый вид, но часто диагностируются неправильно. Один менее распространенный вариант, амеланоцитарный голубой невус, может имитировать дерматофиброму или рубец из-за отсутствия пигмента меланина и гистологического присутствия веретенообразных клеток, коллагена и/или склеротической стромы. Его также можно спутать с амеланоцитарной меланомой. Другой вариант, десмопластический голубой невус, гистологически показывает преувеличенный кожный фиброз и может быть спутан с десмопластической меланомой. Кроме того, меланому, похожую на голубой невус, необходимо тщательно отличать от голубого невуса, особенно клеточного подтипа, чтобы избежать запоздалой диагностики и лечения, поскольку их часто ошибочно принимают друг за друга.[1][2]
Прогноз
Прогноз при голубом невусе благоприятный, так как образование в чистом виде доброкачественное.[1] Однако, хотя меланома, похожая на голубой невус, возникающая из голубого невуса, встречается редко, в большинстве известных случаев происходит агрессивное поведение, приводящее к метастазированию и смерти. [1] Ретроспективный анализ показал, что BNLM несет в себе риск метастазирования и прогноз, аналогичный обычной меланоме, при сравнении поражений эквивалентной глубины и стадии.[2][15]
[1] Ретроспективный анализ показал, что BNLM несет в себе риск метастазирования и прогноз, аналогичный обычной меланоме, при сравнении поражений эквивалентной глубины и стадии.[2][15]
Осложнения
Нет общих значительных осложнений, связанных с доброкачественными голубыми невусами. Злокачественная трансформация или меланома de novo с участием клеточных голубых невусов сопряжены с риском метастазирования, но встречаются редко.[1][2]
Сдерживание и обучение пациентов
Из-за своей доброкачественной природы голубые невусы, которые остаются клинически стабильными, не требуют биопсии.[1] Для новых и/или изменяющихся поражений следует провести биопсию, чтобы исключить голубую невусоподобную или другую меланому.[1][2][13][14]
Улучшение результатов работы команды здравоохранения
Существуют значительные разногласия относительно классификации и идентификации голубых невусов, особенно в отношении меланомы, подобной голубому невусу. Более традиционный термин «злокачественный голубой невус» используется для описания меланомы, возникающей на месте голубого невуса. Этот термин несколько устарел, так как многие указывали, что этот термин подразумевает, что все случаи связаны со злокачественной трансформацией существующего голубого невуса, что является неточным. Меланома может возникнуть de novo с признаками голубого невуса, на месте предыдущего иссечения голубого невуса или внутри ранее существовавшего голубого невуса.[1] Термин меланома, похожая на голубой невус, был принят другими, хотя некоторые утверждают, что этот термин также носит ограничительный характер, поскольку подразумевает, что все меланомы, появляющиеся в голубых невусах, имеют гистологические и эпидемиологические характеристики последних, что не всегда так.[2]
Этот термин несколько устарел, так как многие указывали, что этот термин подразумевает, что все случаи связаны со злокачественной трансформацией существующего голубого невуса, что является неточным. Меланома может возникнуть de novo с признаками голубого невуса, на месте предыдущего иссечения голубого невуса или внутри ранее существовавшего голубого невуса.[1] Термин меланома, похожая на голубой невус, был принят другими, хотя некоторые утверждают, что этот термин также носит ограничительный характер, поскольку подразумевает, что все меланомы, появляющиеся в голубых невусах, имеют гистологические и эпидемиологические характеристики последних, что не всегда так.[2]
Крайне важно, чтобы поставщики медицинских услуг, особенно дерматологи и патологоанатомы, понимали различие и сообщали об этом должным образом, чтобы свести к минимуму заболеваемость и смертность и максимизировать результаты лечения пациентов.
Кроме того, поскольку голубые невусы часто лечатся как меланомы, и клиницисты могут ошибочно принять последние за доброкачественные образования, поставщики первичной медико-санитарной помощи, включая практикующих медсестер, должны знать, как клинически проявляются голубые невусы, и распознавать настораживающие признаки, требующие проведения биопсии и/или биопсии. или направление к дерматологу. Дерматологи должны чувствовать себя комфортно и быть достаточно знакомыми с проявлением голубых невусов, чтобы избежать ненужных процедур, сохраняя при этом здоровое уважение к их злокачественному потенциалу и соответствующую клиническую проницательность, чтобы при необходимости проводить их биопсию. Сестринский персонал, специализирующийся на дерматологии, может быть полезен при оценке и лечении этих поражений, особенно во время иссечения и последующего наблюдения и консультирования пациентов. Все эти клиницисты, специалисты и медперсонал должны сотрудничать как межпрофессиональная команда, чтобы вести эти случаи к оптимальным результатам. [Уровень 5]
или направление к дерматологу. Дерматологи должны чувствовать себя комфортно и быть достаточно знакомыми с проявлением голубых невусов, чтобы избежать ненужных процедур, сохраняя при этом здоровое уважение к их злокачественному потенциалу и соответствующую клиническую проницательность, чтобы при необходимости проводить их биопсию. Сестринский персонал, специализирующийся на дерматологии, может быть полезен при оценке и лечении этих поражений, особенно во время иссечения и последующего наблюдения и консультирования пациентов. Все эти клиницисты, специалисты и медперсонал должны сотрудничать как межпрофессиональная команда, чтобы вести эти случаи к оптимальным результатам. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Голубой невус на бедре. Изображение предоставлено S Bhimji MD
Рисунок
Гигантский голубой невус (гигантское монгольское голубое пятно) на спине и ягодицах африканского мальчика. Предоставлено пользователем Викимедиа: Gzzz (CC BY-SA 4.0 https://creativecommons.org/licenses/by-sa/4.0/deed.en)
Предоставлено пользователем Викимедиа: Gzzz (CC BY-SA 4.0 https://creativecommons.org/licenses/by-sa/4.0/deed.en)
Рисунок
Голубой невус, H/E 4x. Веретенообразные меланоциты в верхних и средних слоях дермы, без образования гнезд. Меланоциты пигментированы, не имеют ядерной атипии или митозов, и многие меланофаги располагаются между веретенообразными дендритными меланоцитами и коллагеновой стромой. (подробнее…)
Рисунок
Голубой невус, H/E 20x. Веретенообразные меланоциты без ядерной атипии или митозов, глубоко пигментированные и окружены богатыми пигментом меланофагами и пучками коллагена. Предоставлено Фабиолой Фарчи, доктором медицины
Ссылки
- 1.
Murali R, McCarthy SW, Scolyer RA. Голубые невусы и родственные поражения: обзор, посвященный атипичным и недавно описанным вариантам, отличительным признакам и диагностическим ошибкам. Адвокат Анат Патол. 2009 ноябрь;16(6):365-82. [PubMed: 19851128]
- 2.

Зембович А., Фадке П.А. Голубые невусы и варианты: обновление. Arch Pathol Lab Med. 2011 март; 135(3):327-36. [PubMed: 21366456]
- 3.
Корреа Р., Салпеа П., Стратакис К.А. Комплекс Карни: обновление. Евр Дж Эндокринол. 2015 окт;173(4):M85-97. [Бесплатная статья PMC: PMC4553126] [PubMed: 26130139]
- 4.
Сайед-Ахмед И., Мурильо Дж. К., Монсалве П., Уллоа Дж. П., Фернандес М. П., Вонг Дж., Элгарт Г., Галор А., Дубови С. Р., Карп кл. Голубые невусы глазной поверхности: клинические характеристики, патологические особенности и клиническое течение. Офтальмология. 2018 авг; 125(8):1189-1198. [Бесплатная статья PMC: PMC6056321] [PubMed: 29551421]
- 5.
Каузман А., Рей Н., Эйвон С.Л. Голубой невус: редкое поражение полости рта. Генерал Дент. 2014 сен-октябрь;62(5):e22-6. [PubMed: 25184728]
- 6.
Лам К.Ю., Лоу С., Чан Г.С. Голубой невус пищевода: изолированная эндоскопическая находка.
 Шея головы. 2001 июнь; 23 (6): 506-9. [PubMed: 11360315]
Шея головы. 2001 июнь; 23 (6): 506-9. [PubMed: 11360315]- 7.
Фицхью В.А., Хоук К., Хеллер Д.С. Вагинальный голубой невус: отчет о случае и обзор литературы. J Низкий генитальный тракт Dis. 2011 Октябрь; 15 (4): 325-7. [В паблике: 21959575]
- 8.
Ким Х.С., Ким Ю.Дж., Ким Дж.В., Ю Д.С. Подногтевой голубой невус. J Eur Acad Dermatol Venereol. 2007 Февраль; 21 (2): 271-2. [PubMed: 17243978]
- 9.
Ferrara G, Soyer HP, Malvehy J, Piccolo D, Puig S, Sopena J, Zalaudek I, Argenziano G. Многоликий голубой невус: клинико-патологическое исследование. Джей Кутан Патол. 2007 г., июль; 34 (7): 543-51. [PubMed: 17576333]
- 10.
Растрелли М., Тропеа С., Росси Ч.Р., Алайбак М. Меланома: эпидемиология, факторы риска, патогенез, диагностика и классификация. В Виво. 2014 ноябрь-декабрь; 28(6):1005-11. [В паблике: 25398793]
- 11.
Daniel Jensen J, Elewski BE. Правило ABCDEF: сочетание «правила ABCDE» и «знака гадкого утенка» в попытке улучшить самостоятельные обследования пациентов.

