Какие детские инфекции сопровождаются сыпью. Как распознать корь, краснуху, ветрянку и другие заболевания по характеру высыпаний. Какие симптомы сопровождают появление сыпи при разных инфекциях. Как лечить и предотвращать заражение детскими инфекционными болезнями.
Основные детские инфекции, сопровождающиеся сыпью
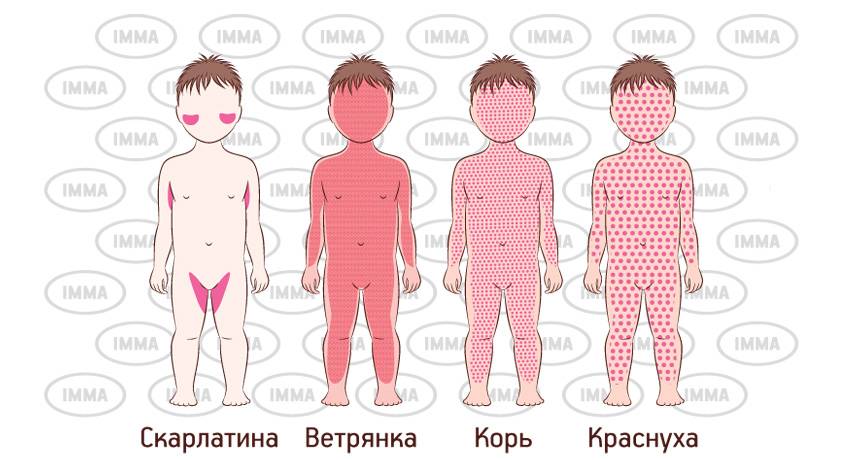
К наиболее распространенным детским инфекционным заболеваниям, при которых появляется характерная сыпь, относятся:
- Корь
- Краснуха
- Ветряная оспа (ветрянка)
- Скарлатина
- Инфекционная эритема
Каждое из этих заболеваний имеет свои особенности в проявлении сыпи и сопутствующих симптомах. Рассмотрим их подробнее.
Корь
Корь — острое вирусное заболевание, характеризующееся высокой контагиозностью. Вирус кори передается воздушно-капельным путем.
Симптомы кори:
- Инкубационный период 7-14 дней
- Резкое повышение температуры до 39-40°C
- Сильная головная боль, слабость
- Насморк, сухой кашель
- Конъюнктивит, светобоязнь
- Характерная пятнисто-папулезная сыпь
Сыпь при кори появляется на 4-5 день болезни. Она имеет этапность: сначала возникает за ушами и на лице, затем распространяется на туловище и конечности. Элементы сыпи яркие, крупные, склонны к слиянию.
Лечение кори:
Специфического лечения не существует. Проводится симптоматическая терапия:
- Постельный режим
- Обильное питье
- Жаропонижающие препараты при высокой температуре
- Противокашлевые средства
- Витамин А
После перенесенной кори формируется стойкий пожизненный иммунитет. Для профилактики используется вакцинация.
Краснуха
Краснуха — вирусная инфекция, которая передается воздушно-капельным путем. По сравнению с корью протекает легче.
Симптомы краснухи:
- Инкубационный период 14-21 день
- Умеренное повышение температуры до 38°C
- Увеличение затылочных лимфоузлов
- Незначительные катаральные явления
- Мелкоточечная розовая сыпь
Сыпь при краснухе появляется в первые сутки заболевания. Она начинается на лице и быстро распространяется по всему телу. Элементы сыпи мелкие, не сливаются между собой.
Лечение краснухи:
Проводится симптоматическое лечение:
- Постельный режим в острый период
- Обильное питье
- Жаропонижающие средства при необходимости
- Антигистаминные препараты при зуде
После перенесенной краснухи формируется стойкий иммунитет. Для профилактики применяется вакцинация.
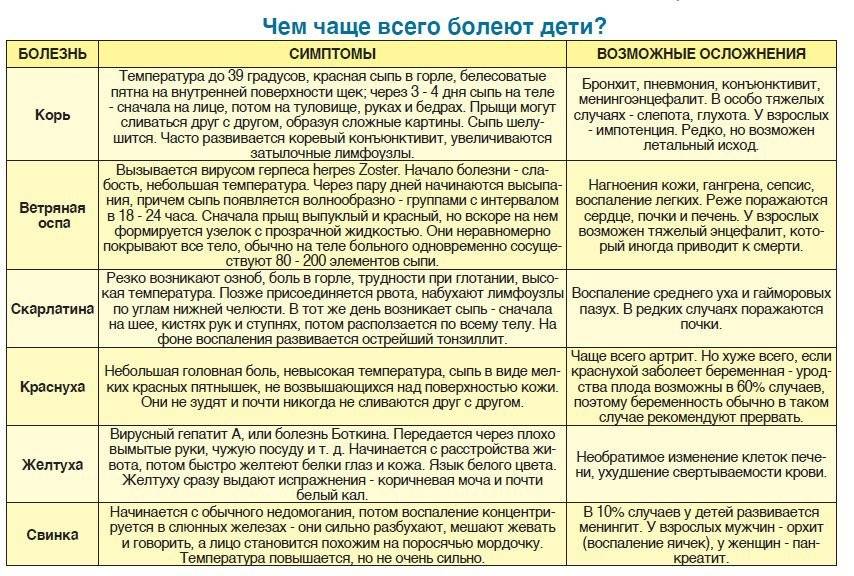
Ветряная оспа (ветрянка)
Ветряная оспа — высококонтагиозное вирусное заболевание. Возбудитель относится к герпесвирусам и передается воздушно-капельным путем.
Симптомы ветряной оспы:
- Инкубационный период 14-21 день
- Повышение температуры до 38-39°C
- Головная боль, общее недомогание
- Характерная пузырьковая сыпь
Сыпь при ветрянке появляется в первые сутки заболевания. Она проходит несколько стадий развития: розовое пятно — папула — везикула — корочка. Высыпания возникают волнообразно в течение 3-5 дней.
Лечение ветряной оспы:
Проводится симптоматическая терапия:
- Постельный режим в острый период
- Обработка элементов сыпи антисептическими растворами
- Антигистаминные средства для уменьшения зуда
- Жаропонижающие препараты при высокой температуре
После перенесенной ветрянки формируется стойкий иммунитет. Для профилактики разработана вакцина.
Скарлатина
Скарлатина — бактериальная инфекция, вызываемая β-гемолитическим стрептококком группы А. Передается воздушно-капельным путем.
Симптомы скарлатины:
- Инкубационный период 1-7 дней
- Острое начало с повышением температуры до 39°C
- Ангина с яркой гиперемией зева
- Характерный «малиновый» язык
- Мелкоточечная ярко-красная сыпь
Сыпь при скарлатине появляется в первые сутки болезни. Она имеет ярко-красный цвет, располагается на гиперемированном фоне кожи. Наиболее густо элементы сыпи локализуются в кожных складках.

Лечение скарлатины:
Основой лечения является антибиотикотерапия. Также проводится симптоматическое лечение:
- Постельный режим
- Обильное питье
- Жаропонижающие средства
- Местное лечение ангины
После перенесенной скарлатины формируется типоспецифический иммунитет. Вакцина против скарлатины не разработана.
Инфекционная эритема
Инфекционная эритема — вирусное заболевание, вызываемое парвовирусом В19. Передается воздушно-капельным путем.
Симптомы инфекционной эритемы:
- Инкубационный период 4-14 дней
- Незначительное повышение температуры
- Легкое недомогание
- Характерная сыпь на щеках и теле
Сыпь при инфекционной эритеме начинается с появления ярких красных пятен на щеках. Затем на туловище и конечностях возникает кружевная сыпь, напоминающая географическую карту.
Лечение инфекционной эритемы:
- Жаропонижающие средства
- Антигистаминные препараты при зуде
После перенесенной инфекционной эритемы формируется стойкий иммунитет. Вакцина не разработана.

Профилактика детских инфекционных заболеваний
Основные меры профилактики детских инфекций, сопровождающихся сыпью, включают:
- Вакцинацию согласно национальному календарю прививок
- Изоляцию больных детей
- Соблюдение правил личной гигиены
- Проветривание и влажную уборку помещений
- Укрепление иммунитета ребенка
При появлении сыпи у ребенка важно своевременно обратиться к врачу для постановки точного диагноза и назначения адекватного лечения. Правильная диагностика позволяет предотвратить развитие осложнений и распространение инфекции.
Корь — Городская Больница
Корь – острая вирусная болезнь с воздушно-капельным путем передачи, характеризующаяся цикличностью течения, лихорадкой, интоксикацией, катаральным воспалением дыхательных путей и оболочек глаз, пятнисто-папулезной сыпью на коже.
Этиология. Возбудитель из семейства парамиксовирусов, быст-ро инактивируется во внешней среде. Вирус содержит РНК, имеет неправильную форму. Неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира, при высушивании. Он длительное время сохраняет активность при низких температурах и не чувствителен к антибиотикам.
Эпидемиология. Источник инфекции – больной корью человек. Вирусоносительство при кори не установлено. Больной заразен в последние 2 дня инкубационного периода, весь катаральный период и в первые 4 дня после появления сыпи. Передача инфекции производится воздушно-капельным путем. После перенесенной реактивной коревой инфекции вырабатывается стойкий, пожизненный иммунитет.
Патогенез. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия). Происходит системное поражение лимфоидной ткани и ретикулоэндотелиальной системы с образованием гигантских многоядерных структур. Вирус поражает слизистые оболочки дыхательных путей и вызывает периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Возможна персистенция коревого вируса в организме после перенесенной кори с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося летальным исходом.
Клиника. Выделяют следующие периоды болезни:
1) инкубационный (скрытый) – 9—17 дней. Если ребенку вводился иммуноглобулин (или препараты крови) до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня;
2) катаральный (начальный, продромальный) период – 3—4 дня;
3) период высыпания – 3—4 дня;
4) период пигментации – 7—14 дней.
Катаральный (начальный) период длительностью 3—4 дня характеризуется повышением температуры тела до фебрильных цифр, общей интоксикацией, выраженным катаральным воспалением верхних дыхательных путей и конъюнктивы. Выделения из носа обильные, серозного характера, затем появляется сухой, резкий, навязчивый кашель. Отмечаются гиперемия конъюнктивы, светобоязнь, слезотечение, отек век. Патогномоничный симптом, возникающий за 1—2 дня до высыпания, – пятна Бельского—Филатова—Коплика: на слизистой оболочке щек у малых коренных зубов (реже – губ и десен) появляются мелкие серовато– беловатые точки, окруженные красным венчиком, величиной с маковое зерно. Они не сливаются, их нельзя снять шпателем, так как они представляют собой мелкие участки некротизированного эпителия. Этот симптом держится 2—3 дня. На 4—5-й день болезни при новом повышении температуры появляется сыпь, начинается период высыпания, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3-й день – на конечностях. Элементы сыпи – крупные, яркие пятнисто-папулезные, незудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах. У серопрофилактированных лиц, наблюдается митигированнная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. К осложнениям наиболее часто присоединяются ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, с вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редким и опасным осложнением является коревой энцефалит, менингоэнцефалит.
Элементы сыпи – крупные, яркие пятнисто-папулезные, незудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах. У серопрофилактированных лиц, наблюдается митигированнная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. К осложнениям наиболее часто присоединяются ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, с вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редким и опасным осложнением является коревой энцефалит, менингоэнцефалит. Корь у взрослых протекает тяжелее, чем у детей. Симптомы интоксикации, лихорадка, катаральные проявления более ярко выражены.
Корь у взрослых протекает тяжелее, чем у детей. Симптомы интоксикации, лихорадка, катаральные проявления более ярко выражены.
Диагностика проводится на основании анамнеза, клинических и лабораторных данных. В анализе крови – лейкопения, эозинопения, моноцитопения. Точному распознаванию помогает серологическое исследование (РТГА). Для ранней диагностики применяется метод иммуноферментного анализа ИФ, с помощью которого в крови больного в остром периоде заболевания обнаруживают противокоревые антитела класса IG М, что указывает на острую коревую инфекцию, а антитела класса. IG G свидетельствуют о ранее перенесенном заболевании (вакцинации).
Дифференциальный диагноз проводится с ОРЗ, краснухой (при которой катаральный период отсутствует, сыпь появляется сразу в первый день болезни и быстро распространяется на все туловище и конечности, располагается преимущественно на разгибательных поверхностях, более мелкая, не оставляет пигментации, не имеет тенденции к слиянию, также типично увеличение затылочных и заднешейных лимфатических узлов), аллергическими и лекарственными сыпями.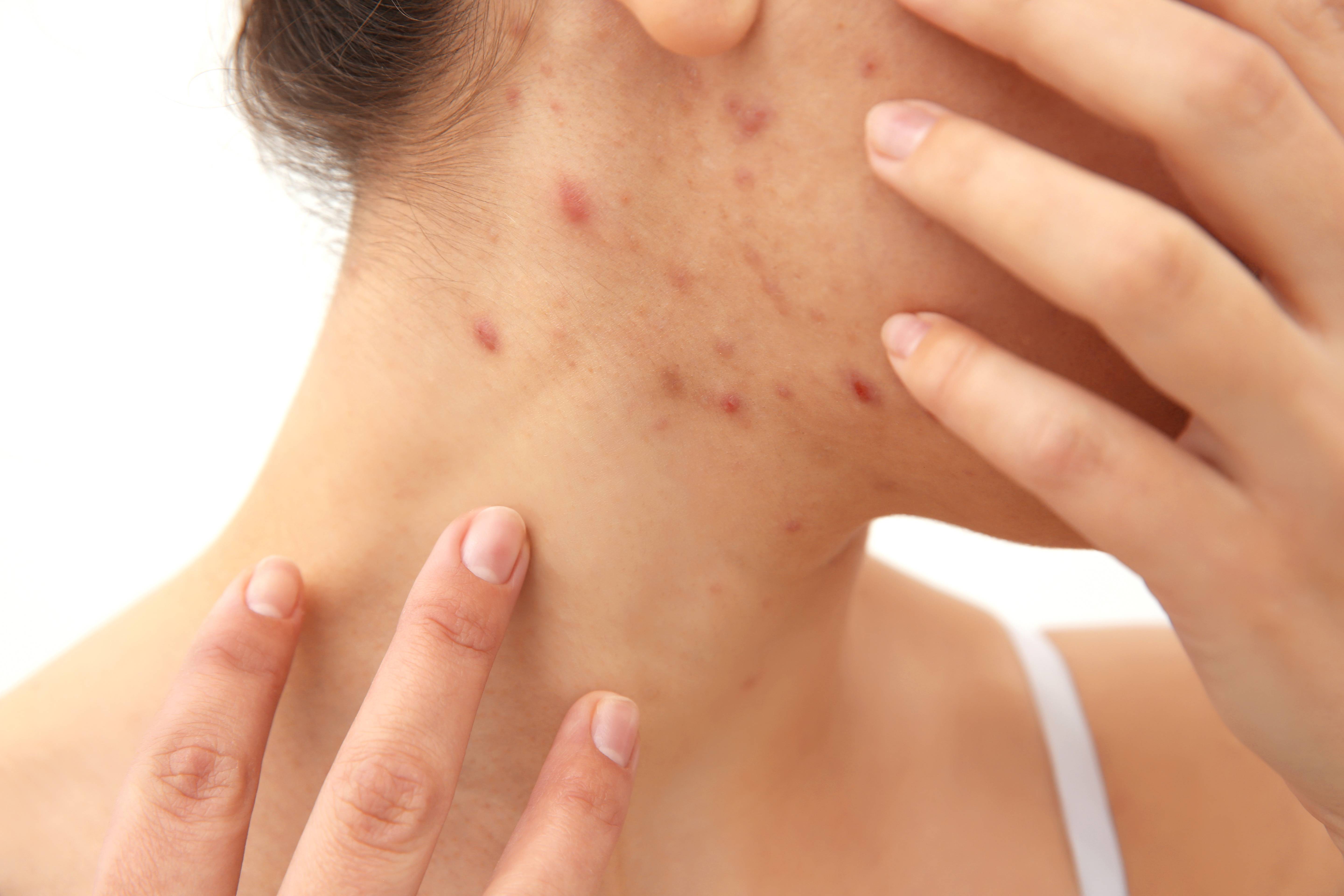
Лечение. Специфическое лечение не разработано. В основе терапии – соблюдение постельного режима до нормализации температуры и соблюдение гигиены тела. Больные госпитализируются в случаях тяжелых форм заболевания, наличия осложнений, также госпитализируются дети до 1 года. Проводится посиндромная симптоматическая медикаментозная терапия. При осложнениях бактериальной природы – антибиотикотерапия. Лечение осложнений проводится по общим правилам.
Прогноз. Летальные случаи при кори крайне редки. В основном они встречаются при коревом энцефалите.
Профилактика. Необходима вакцинация. Для этой цели используется живая коревая вакцина Ленинград-16. Разведенную вакцину вводят однократно подкожно ослабленным детям без возрастных ограничений, а также не достигшим 3-летнего возраста. Детям до 3-летнего возраста, имевшим контакт с больными корью, с профилактической целью вводится иммуноглобулин в количестве 3 мл. Заболевшие корью подвергаются изоляции не менее чем до 5-го дня с появления сыпи. Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.
Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.
Корь — вирусная инфекция
Корь – вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома. После контакта с больным корью и появлением первых признаков болезни проходит от 7 до 14 дней. Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита – воспаление слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, в последующем – появлением гнойного отделяемого.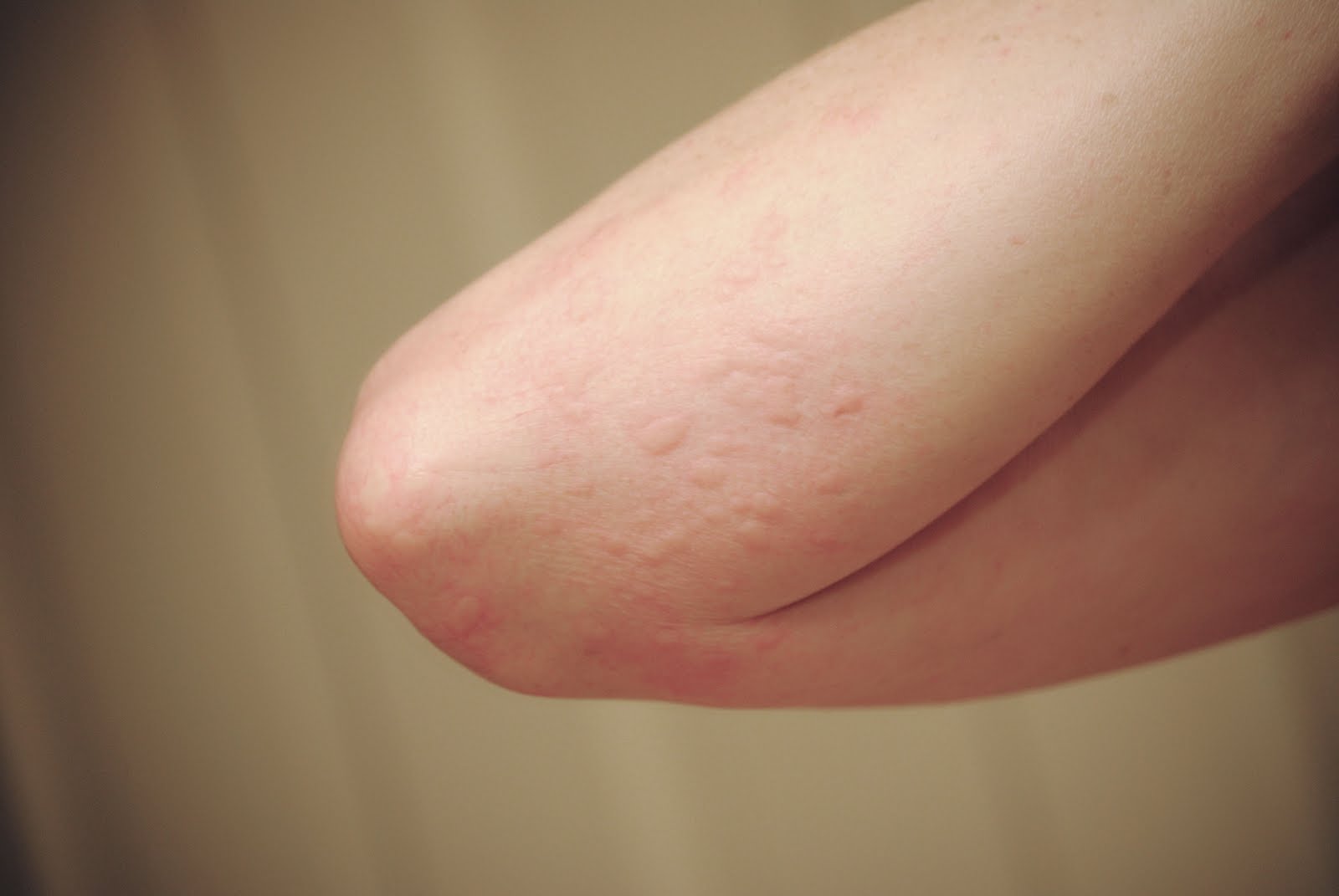
Врач инфекционист Альшевская Д.Н.
Краснуха
Краснуха – это также вирусная инфекция, распространяющаяся воздушно-капельным путем. Контагиозность краснухи меньше, чем кори и ветряной оспы. Как правило, заболевают дети, длительно находящиеся в в одном помещении с ребенком, являющимся источником инфекции Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче. Инкубационный период (период от контакта до появления первых признаков болезни) длится от 14 до 21 дня. Начинается краснуха с увеличения затылочных лимфоузлов и () повышения температуры тела до 38градусовС. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд.
Эпидемический паротит
Эпидемический паротит (свинка) – детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах. Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает). Свинка начинается с повышения температуры тела до до 39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Сама по себе эта болезнь не опасна. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием. В особенно тяжелых случаях свинка может осложниться вирусным менингитом (воспалением мозговой оболочки), который протекает тяжело, но не приводит летальному исходу. После перенесенного заболевания формируется стойкий иммунитет. Повторное инфицирование практически исключено.
Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Сама по себе эта болезнь не опасна. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль. Однако достаточно часто эпидемический паротит заканчивается воспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит к сахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться бесплодием. В особенно тяжелых случаях свинка может осложниться вирусным менингитом (воспалением мозговой оболочки), который протекает тяжело, но не приводит летальному исходу. После перенесенного заболевания формируется стойкий иммунитет. Повторное инфицирование практически исключено.
Ветряная оспа
Ветряная оспа (ветрянка) – типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока, хотя и не столь высока, как к вирусу кори. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой. Этот вирус тоже обладает высокой степенью летучести, заразиться ребенок может в том случае, если он не находился в непосредственной близости от больного. Инкубационный период составляет от 14 до 21 дня. Заболевание начинается с появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят.
Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока, хотя и не столь высока, как к вирусу кори. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой. Этот вирус тоже обладает высокой степенью летучести, заразиться ребенок может в том случае, если он не находился в непосредственной близости от больного. Инкубационный период составляет от 14 до 21 дня. Заболевание начинается с появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний: при скудных высыпаниях заболевание протекает легко, чем больше высыпаний, тем тяжелее состояние ребенка. Для ветряной оспы не характерны насморк и кашель, но если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней (в зависимости от тяжести течения заболевания).
Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний: при скудных высыпаниях заболевание протекает легко, чем больше высыпаний, тем тяжелее состояние ребенка. Для ветряной оспы не характерны насморк и кашель, но если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней (в зависимости от тяжести течения заболевания). В течение 5-7 дней после последних подсыпаний сыпь проходит Лечение ветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило это водный раствор зеленкиили марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков. Для того, чтобы не было вторичного воспаления, нужно полоскать полость рта после каждого приема пищи. Ребенка, больного ветряной оспой, надо кормить теплой полужидкой пищей, обильно поить (впрочем, это относится ко всем детским инфекциям). Важно следить за тем, чтобы у малыша были коротко подстрижены ногти на руках (чтобы он не мог расчесывать кожу – расчесы предрасполагают к бактериальному инфицированию). Для профилактики инфицирования высыпаний следует ежедневно менять постельное белье и одежду больного ребенка.
В течение 5-7 дней после последних подсыпаний сыпь проходит Лечение ветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило это водный раствор зеленкиили марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков. Для того, чтобы не было вторичного воспаления, нужно полоскать полость рта после каждого приема пищи. Ребенка, больного ветряной оспой, надо кормить теплой полужидкой пищей, обильно поить (впрочем, это относится ко всем детским инфекциям). Важно следить за тем, чтобы у малыша были коротко подстрижены ногти на руках (чтобы он не мог расчесывать кожу – расчесы предрасполагают к бактериальному инфицированию). Для профилактики инфицирования высыпаний следует ежедневно менять постельное белье и одежду больного ребенка. Помещение, в котором находится ребенок, необходимо регулярно проветривать, следя за тем, чтобы в комнате не было слишком жарко. Это общие правила К осложнениям ветряной оспы относятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга, воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Помещение, в котором находится ребенок, необходимо регулярно проветривать, следя за тем, чтобы в комнате не было слишком жарко. Это общие правила К осложнениям ветряной оспы относятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга, воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Скарлатина
Скарлатина – единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания. Скарлатина начинается очень остро с повышения температуры тела до 39 градусов С, рвоты. Сразу же отмечается выраженная интоксикация, головная боль. Наиболее характерным симптомом скарлатины является ангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствие приобретает очень характерный вид («малиновый») — ярко розовый и крупно зернистый. К концу первого-началу второго дня болезни появляется второй характерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо локализуясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белая полоска. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе. Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Наиболее характерным симптомом скарлатины является ангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствие приобретает очень характерный вид («малиновый») — ярко розовый и крупно зернистый. К концу первого-началу второго дня болезни появляется второй характерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо локализуясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остается белая полоска. Сыпь может быть распространена по всему телу, но всегда остается чистым (белым) участок кожи между верхней губой и носом а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе. Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней). Лечение скарлатины обычно проводят с применением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства.Скарлатина также имеет достаточно серьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизма (инфекционно-аллергическое заболевание, основу которого составляет поражение системы соединительной ткани). с формированием приобретенных пороков сердца. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения практически не встречаются. Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Лечение скарлатины обычно проводят с применением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства.Скарлатина также имеет достаточно серьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизма (инфекционно-аллергическое заболевание, основу которого составляет поражение системы соединительной ткани). с формированием приобретенных пороков сердца. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения практически не встречаются. Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Инфекционная эритема
Это инфекционное заболевание, которое также вызывается вирусами, передается воздушно-капельным путем. Болеют дети от 2 до 12 лет во время эпидемий в яслях или в школе. Инкубационный период бывает разным (4-14 дней). Протекает заболевание легко. Появляется легкое общее недомогание, выделения из носа, иногда головная боль, возможно небольшое повышение температуры. Сыпь начинается на скулах в виде небольших красных, чуть рельефных точек, которые по мере увеличения сливаются, образуя на щеках красные блестящие и симметричные пятна. Затем в течение двух дней сыпь покрывает все тело, образуя слегка припухшие красные пятна, бледноватые в центре. Объединяясь, они образуют сыпь в виде гирлянд или географической карты. Сыпь исчезает примерно через неделю, на протяжении последующих недель могут появляться преходяшие высыпания, особенно при волнении, физической нагрузке , пребывании на солнце, купании, изменении окружающей температуры.
Эта болезнь не опасна во всех случаях. Диагноз основывается на клинической картине. Дифференциальный диагноз чаще проводят с краснухой и корью. Лечение симптоматическое. Прогноз благоприятный.
Диагноз основывается на клинической картине. Дифференциальный диагноз чаще проводят с краснухой и корью. Лечение симптоматическое. Прогноз благоприятный.
Профилактика
Безусловно, переболеть детскими инфекциями лучше в раннем возрасте, потому что подростки и люди старшего возраста болеют намного тяжелее с гораздо более частыми осложнениями. Однако осложнения отмечаются и у малышей раннего возраста. И все эти осложнения достаточно тяжелые. До введения вакцинации летальность (смертность) при этих инфекциях была около 5-10%. Общей чертой всех детских инфекций является то, что после заболевания развивается стойкий иммунитет. На этом свойстве основана их профилактика – разработаны вакцины, которые позволяют сформировать иммунологическую память, обуславливающую невосприимчивость к возбудителям этих инфекций. Вакцинацию проводят в возрасте 12 месяцев однократно. Разработаны вакцины от кори, краснухи и эпидемического паротита. В российском варианте все эти вакцины вводят раздельно (корь-краснуха и паротит). Как альтернатива возможна вакцинация импортной вакциной, содержащей все три компонента. Эта вакцинация переносится достаточно хорошо, осложнения и нежелательные последствия бывают крайне редко. Сравнительная характеристика детских инфекций
Как альтернатива возможна вакцинация импортной вакциной, содержащей все три компонента. Эта вакцинация переносится достаточно хорошо, осложнения и нежелательные последствия бывают крайне редко. Сравнительная характеристика детских инфекций
|
|
Корь |
Краснуха |
Эпид. паротит |
Ветряная оспа |
Скарлатина |
Инфекционная эритема |
|---|---|---|---|---|---|---|
|
Путь инфицирования |
воздушно-капельный |
воздушно-капельный |
воздушно-капельный |
воздушно-капельный |
воздушно-капельный |
воздушно-капельный |
|
Возбудитель |
вирус кори |
вирус краснухи |
вирус |
вирус герпеса |
стрептококк |
вирус |
|
Инкубационный период (от момента заражения до появления симптомов) |
от 7 до 14 дней |
от 14 до 21 дня |
от 12 до 21 дня |
от 14 до 21 дня |
от нескольких часов до 7 дней |
7-14 дней |
|
карантин |
10 дней |
14 дней |
21 день |
21 день |
7 дней |
14 дней |
|
Интоксикация (головная боль, ломота в теле, плохое самочувствие, капризы) |
выраженная |
умеренная |
от умеренной до выраженной |
от умеренной до выраженной |
выраженная |
умеренная |
|
Повышение температуры |
до 40 градусов С и выше |
до 38 градусов С |
до 38,5 градусов С |
до 40 градусов С и выше |
до 39 градусов С |
До 38 градусов С |
|
Характер сыпи |
плоские красноватые пятна различного размера на бледном фоне (100%) |
плоские мелкие розовые пятна на бледном фоне (в 70%) |
сыпи нет |
красные зудящие пятна, которые превращаются в пузырьки с прозрачным содержимым, впоследствие вскрывающиеся и покрывающеся корочками (100%) |
ярко-красные мелкоточечные пятна на красном фоне, сливаются в сплошное покраснение (100%) |
На щеках сначала красные точки, затем пятна. |
|
Распространенность сыпи |
на лице и за ушами, распространяется на тело и руки |
на лице, распространяется на тело |
сыпи нет |
на лице и теле, распространяется на конечности, слизистые оболочки |
по всему телу, наиболее ярко — в складках; сыпь отсутствует на участке кожи между носом и верхней губой |
Сначала на щеках, затем по всему телу |
|
Катаральные явления |
кашель, насморк, конъюнктивит предшествуют появлению сыпи |
насморк, кашель — иногда |
не характерны |
не характерны |
ангина |
насморк |
|
Осложнения |
пневмония, отит, в редких случаях — энцефалит |
редко – энцефалит |
менингит, панкреатит, воспаление половых желез, пиелонефрит |
энцефалит, менингоэнцефалит, миокардит, нефрит |
ревматизм, миокардит, энцефалит, отит, нефрит |
Редко — артрит |
|
Период заразности |
с момента появления первых симптомов и до 4-го дня после появления первых высыпаний |
за 7 дней до и 4 дня после появления сыпи |
с последних дней инкубационного периода и до 10 дня после появления симптомов |
с последних дней инкубационного периода и до 4-го дня после появления последних высыпаний |
с последних дней инкубационного периода и до конца периода высыпаний |
В период катаральных явлений |
Крапивница: признаки и симптомы
Заболевания и состояния
- Ресурсный центр по коронавирусу
- Акне
- Экзема
- Выпадение волос
- Псориаз
- Розацеа
- Рак кожи
- Болезни от А до Я
- Видео от А до Я
- Лечение акне своими руками
- Как лечат дерматологи
- Уход за кожей: Кожа, склонная к акне
- Причины
- Это действительно прыщи?
- Виды и обработка
- Детская экзема
- Экзема взрослых
- Инсайдерские секреты
- Типы выпадения волос
- Средство от выпадения волос
- Причины выпадения волос
- Уход за волосами имеет значение
- Инсайдерские секреты
- Что такое псориаз
- Диагностика и лечение
- Уход за кожей, волосами и ногтями
- Триггеры
- Инсайдерские секреты
- Что такое розацеа
- Лечение
- Уход за кожей и триггеры
- Инсайдерские секреты
- Типы и обработка
- Найти рак кожи
- Предотвращение рака кожи
- Повышение осведомленности
- Испанский
Избранное
Как Натали избавилась от взрослых прыщей Натали безуспешно перепробовала множество средств от прыщей.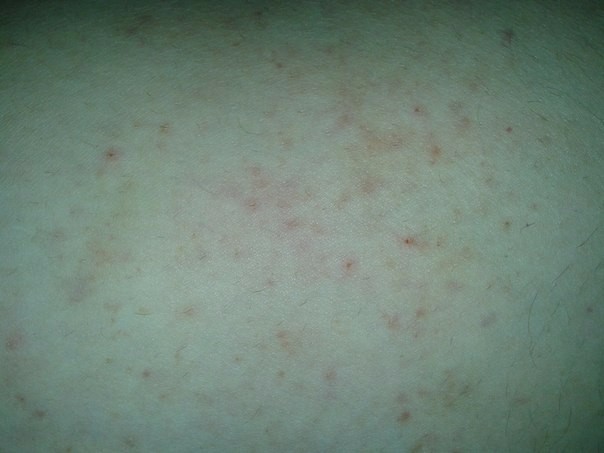 Узнайте, как сертифицированный дерматолог помог Натали обрести чистую кожу перед свадьбой.
Узнайте, как сертифицированный дерматолог помог Натали обрести чистую кожу перед свадьбой.
помогают пациентам с очаговой алопецией, экземой/атопическим дерматитом, псориазом и витилиго. Вот что вам нужно знать.
Ежедневный уход
- Основы ухода за кожей
- Секреты ухода за кожей
- Поврежденная кожа
- Зудящая кожа
- защита от солнца
- Уход за волосами и кожей головы
- Секреты ухода за ногтями.

- Основной уход за кожей
- Сухая, жирная кожа
- Удаление волос
- Татуировки и пирсинг
- Антивозрастной уход за кожей
- Для лица
- Для ухода за кожей
- Предотвращение проблем с кожей
- Укусы и укусы
- Ожоги, порезы и другие раны
- Средство от зуда
- Ядовитый плющ, дуб и сумах
- Сыпь
- Тень, одежда и солнцезащитный крем
- Солнечные повреждения и ваша кожа
- Aprenda a proteger su piel del sol
- Ваши волосы
- Ваш скальп
- Основы ухода за ногтями
- Маникюр и педикюр
Избранное
Практикуйте безопасное солнце Все подвержены риску рака кожи. Эти советы дерматологов расскажут вам, как защитить вашу кожу.
Эти советы дерматологов расскажут вам, как защитить вашу кожу.
Узнайте, что может вызывать зуд и что может облегчить его.
Более темные тона кожи
- Секреты ухода за кожей
- Уход за волосами
- Выпадение волос
- Заболевания и состояния
- Акне
- Темные пятна
- Сухая кожа
- Световые пятна
- Удары бритвой
- Уход за черными волосами
- Псориаз волосистой части головы
- Плетения и расширения
- Центральная центробежная рубцовая алопеция
- Фронтальная фиброзирующая алопеция
- Прически, которые тянут, могут вызвать выпадение волос
- Черный акантоз
- Затылочные келоидные угри
- Гнойный гидраденит
- Келоидные рубцы
- Волчанка и ваша кожа
- Саркоидоз и ваша кожа
- Рак кожи
- Витилиго
- Дополнительные заболевания и состояния
Избранное
Исчезают темные пятна Узнайте, почему появляются темные пятна и что может их осветлить.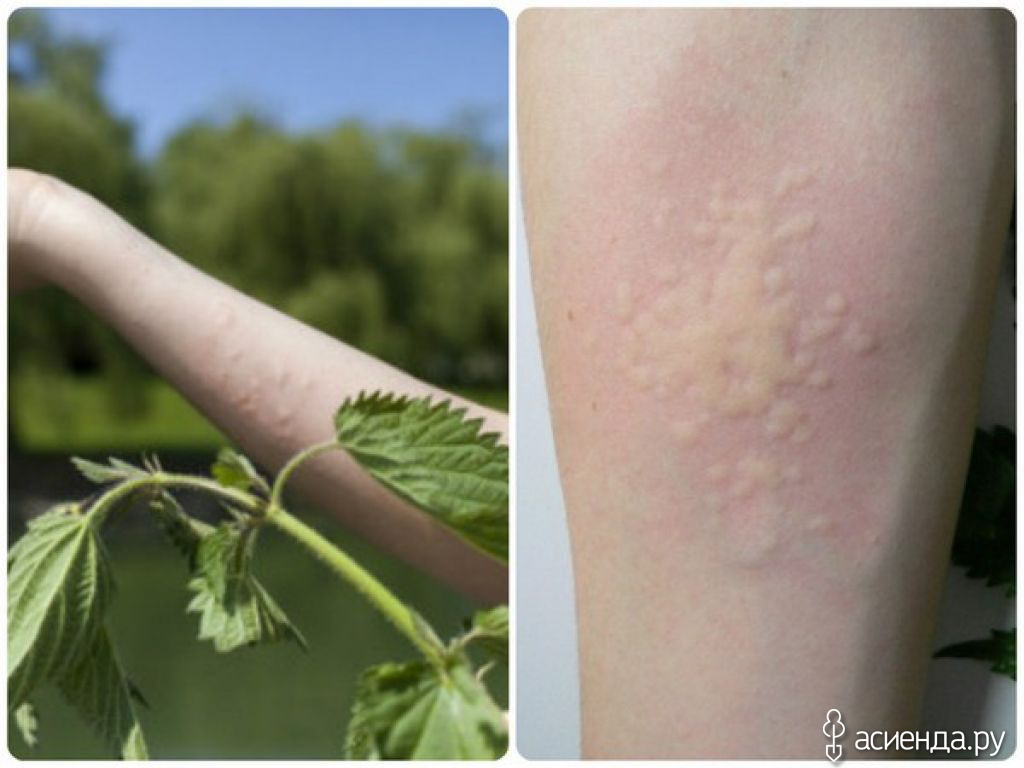
Если у вас на затылке или коже головы есть ощущение, похожее на бугорки или прыщи, возможно, у вас келоидные угри в области затылка. Узнайте, что может помочь.
Косметические процедуры
- Ваша безопасность
- Пигментные пятна и темные пятна
- Удаление целлюлита и жира
- Удаление волос
- Шрамы и растяжки
- Морщины
- Кожа выглядит моложе
Избранное
Лазерное удаление волос Вы можете ожидать постоянных результатов во всех областях, кроме одной.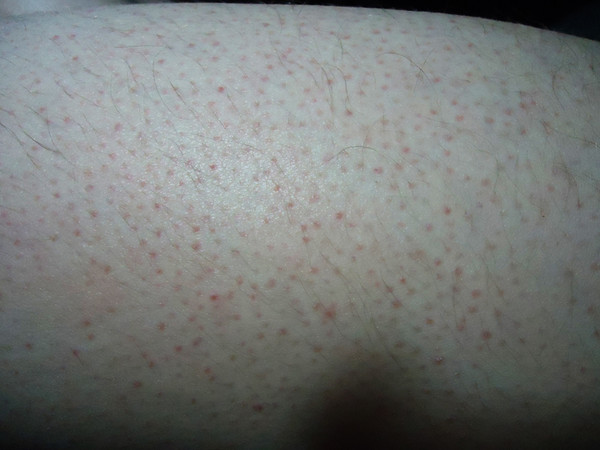 Знаете какой?
Знаете какой?
Если вы хотите уменьшить заметный шрам, узнайте об этих 10 вещах перед лазерной терапией.
БотоксМожет разглаживать глубокие морщины и морщины, но результаты не являются постоянными. Вот как долго действует ботокс.
Программы общественного здравоохранения
- Осведомленность о раке кожи
- Бесплатные обследования на рак кожи
- Детский лагерь
- Хорошее знание кожи
- Гранты структуры теней
- Рак кожи, в поход!™
- Информационные кампании
- Флаеры и плакаты
- Втягиваться
- Планы уроков и мероприятия
- Общественные гранты
Избранное
Бесплатные материалы, которые помогут повысить осведомленность о раке кожи Используйте эту профессионально созданную онлайн-инфографику, плакаты и видео, чтобы помочь другим найти и предотвратить рак кожи.
Эти бесплатные для всех материалы рассказывают молодым людям о распространенных кожных заболеваниях, что может предотвратить непонимание и издевательства.
Найти дерматолога
- Найдите дерматолога
- Что такое дерматолог?
- ФААД: что это значит
- Как выбрать дерматолога
- Телемедицинские назначения
- Предварительное разрешение
- Дерматологи объединяются для улучшения ухода за пациентами
Популярные
Найдите дерматолога Вы можете осуществлять поиск по местоположению, состоянию и процедуре, чтобы найти подходящего дерматолога.
Дерматолог — врач, специализирующийся на лечении кожи, волос и ногтей. Дерматологи заботятся о людях всех возрастов.
Если у вашего ребенка крапивница (крапивница) или ангионевротический отек
Крапивница (крапивница) возвышается, красная, зудящие бугорки на коже. Каждая шишка может длиться несколько часов или дней, а затем исчезнуть. полностью. Группы ульев могут появляться и исчезать в течение нескольких дней в разных местах. принадлежащий тело. Крапивница может быть неудобной. Но они не навредят вашему ребенку и не оставят шрамов. Иногда у вашего ребенка может быть сильный отек вокруг лица, губ, горла или глаз. Это больше серьезная кожная реакция, называемая ангионевротический отек. Это может произойти с крапивницей или само по себе.
Что вызывает крапивницу?
Крапивница часто развивается, когда клетки
кожа вашего ребенка выделяет химическое вещество под названием гистамин во время аллергической реакции. гистамин вызывает отек, покраснение и зуд. Вот некоторые из наиболее распространенных
причины крапивницы:
гистамин вызывает отек, покраснение и зуд. Вот некоторые из наиболее распространенных
причины крапивницы:
Пищевая аллергия. Общие продукты которые могут вызвать аллергическую реакцию, включают арахис, моллюски, лесные орехи, яйца, и молоко. Пищевые добавки, такие как глутамат натрия (MSG) и искусственные красители также могут вызвать реакцию.
Вирусные инфекции
Рецепт и безрецептурные лекарства. К ним относятся антибиотики (например, пенициллин), сульфаниламидные антибиотики, противосудорожные препараты, фенобарбитал, аспирин, и ибупрофен.
Экстремальная жара или холод:
Эмоциональный стресс
Царапать кожу, постоянные удары по коже или ношение тесной одежды, которая натирает кожу (дерматографизм)
Упражнения или физическая активность
В некоторых случаях крапивница сохраняется возвращается, но причина неизвестна (хроническая крапивница).
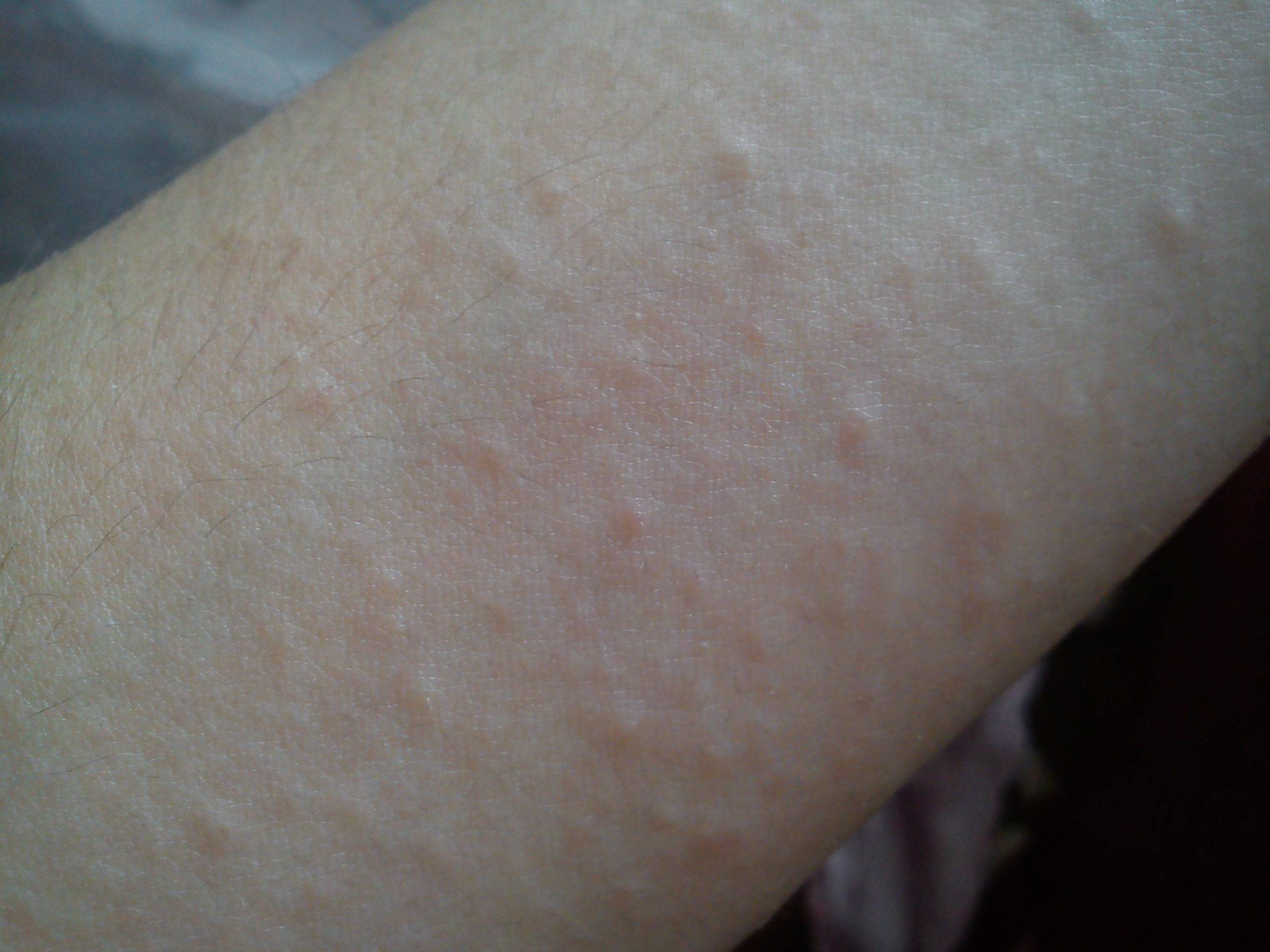
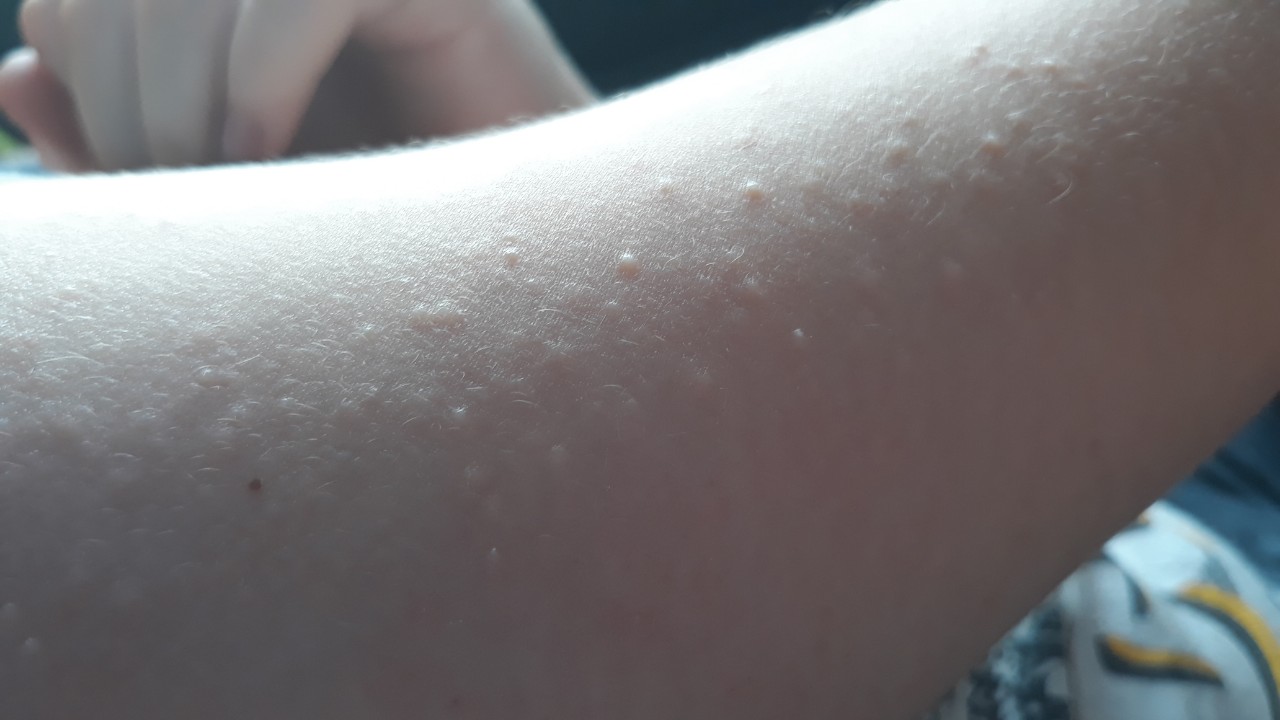
Как выглядит крапивница?
Крапивница представляет собой возвышающиеся зудящие шишки, которые
может варьироваться по цвету от розового до темно-красного. Они бывают разных размеров. Они иногда
распространяется с образованием больших участков опухшей кожи. Сыпь может появиться на 1 части тела
и
исчезают на другом через несколько часов. Каждый улей живет меньше суток. Но новые ульи
может
продолжайте формироваться в течение нескольких дней или даже недель.
Они бывают разных размеров. Они иногда
распространяется с образованием больших участков опухшей кожи. Сыпь может появиться на 1 части тела
и
исчезают на другом через несколько часов. Каждый улей живет меньше суток. Но новые ульи
может
продолжайте формироваться в течение нескольких дней или даже недель.
Как диагностируется крапивница?
Медицинское обслуживание вашего ребенка
врач может диагностировать крапивницу, взглянув на кожу вашего ребенка и проведя полный медицинский осмотр.
история. У вашего ребенка также могут быть кожные пробы. Они ищут продукты или другие вещества
к которым ваш ребенок может быть чувствителен. Анализы крови могут быть сделаны, чтобы исключить причины
крапивница
не связан с аллергией. Но в большинстве случаев причину так и не находят.
Как лечат крапивницу?
При легких симптомах:
Дайте ребенку оральный безрецептурный антигистаминный препарат. Дифенгидрамин может помочь, но может вызвать сонливость. Также могут помочь цетиризин, фексофенадин, лоратадин или левоцетиризин. и вызывают меньше побочных эффектов. Поговорите с лечащим врачом вашего ребенка о какое лекарство лучше для вашего ребенка.
Чтобы уменьшить зуд и отек, используйте лосьон с каламином или прохладные компрессы. Или пусть ваш ребенок погрузится в прохладную ванну. (Добавление 2 чашек молотой овсянки в ванну может сделать вашего ребенка более комфортный).
При более тяжелых симптомах ваш лечащий врач ребенка может назначить:
Рецептурный или безрецептурный пероральный антигистаминный. Он блокирует химическое вещество в организме, вызывающее аллергические реакции. Ваш ребенок, вероятно, будет принимать его каждый 4-6 часов в течение нескольких дней. Некоторые антигистаминные препараты может вызвать у ребенка сонливость. Некоторые работают быстрее, чем другие. Спросите у своего ребенка врача, какой антигистаминный препарат использовать и правильную дозу для вашего ребенка.
Пероральный стероид для облегчения сильная крапивница или опухоль.
 Часто принимают за
от 3 до 5 дней.
Часто принимают за
от 3 до 5 дней.Эпинефрин (адреналин) для использовать в экстренных случаях, чтобы остановить тяжелую аллергическую реакцию. Если отек влияет на ваш дыхание ребенка, звонок 911 прямо сейчас. Вашему ребенку, вероятно, потребуется инъекция адреналина, чтобы остановить аллергическая реакция.
Ангионевротический отек
Ангионевротический отек — разновидность аллергического
реакция. Иногда это происходит вместе с крапивницей. Это вызывает отек глубоко в коже.
Это происходит особенно вокруг лица, губ, горла и глаз. Отек, который бывает
в
горло может затруднить дыхание.

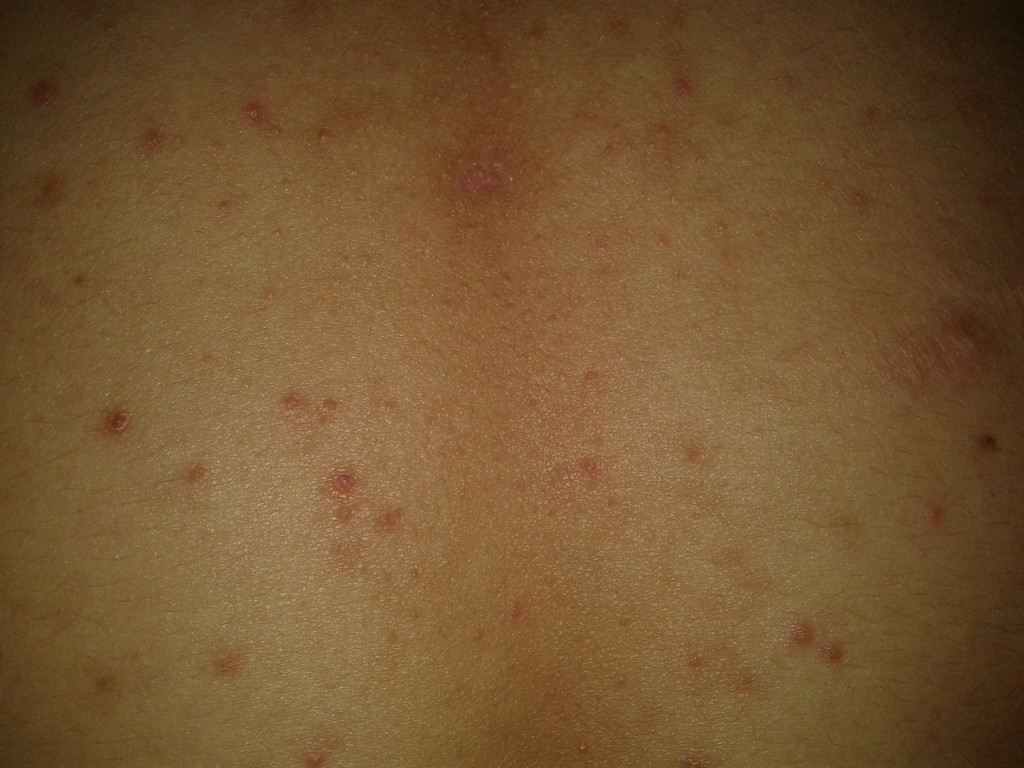 Затем припухшие красные пятна, бледноватые в центре на теле
Затем припухшие красные пятна, бледноватые в центре на теле