Почему появляется шишка на шее сбоку. Какие симптомы сопровождают появление шишки на шее. Как диагностируют причину шишки на шее. Какие методы лечения применяют при шишке на шее сбоку.
Возможные причины появления шишки на шее сбоку
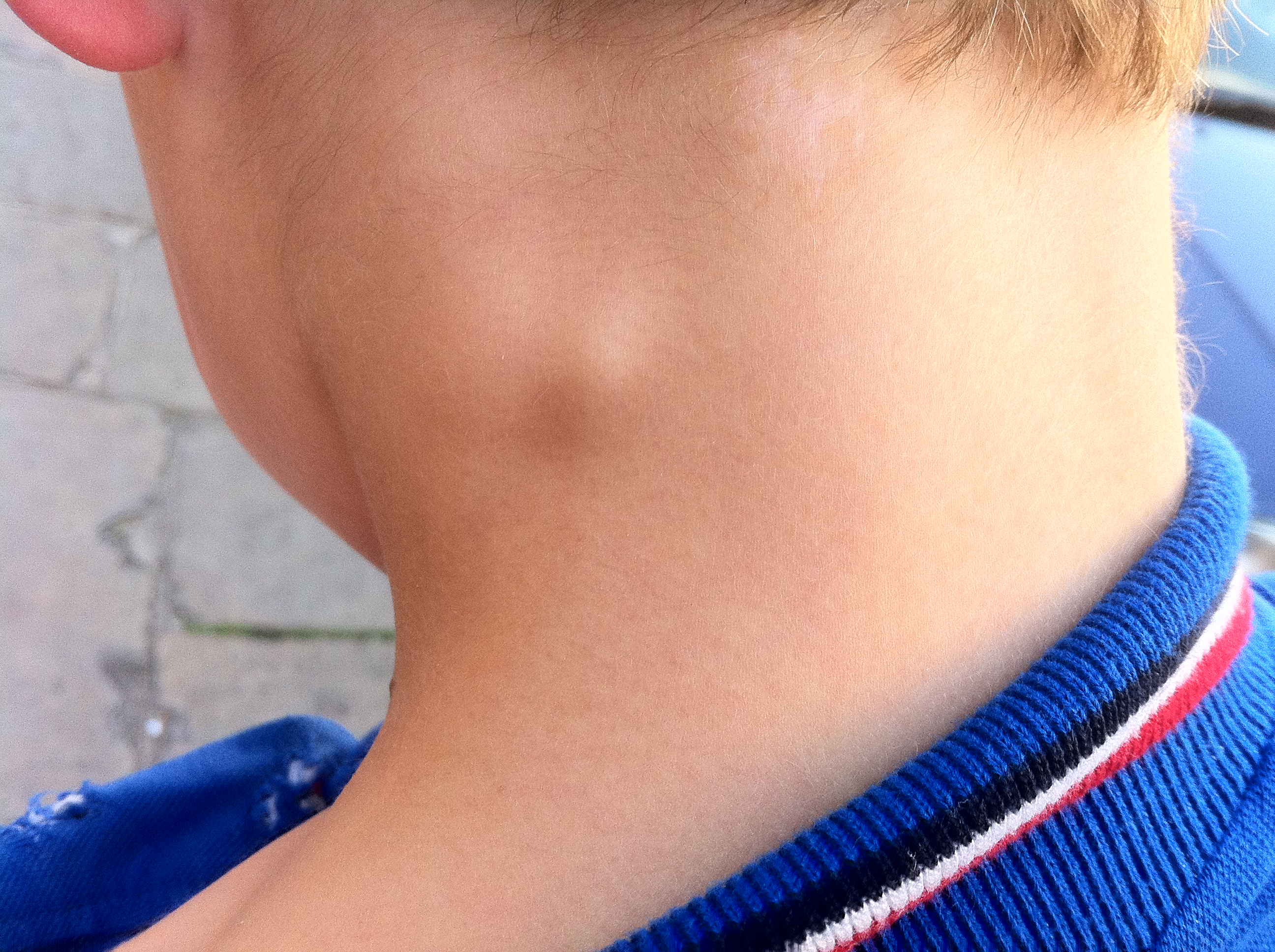
Обнаружение уплотнения или шишки на боковой поверхности шеи может вызвать беспокойство. Однако в большинстве случаев такие образования являются доброкачественными и не представляют серьезной опасности. Тем не менее, важно установить точную причину появления шишки, чтобы назначить правильное лечение.
Рассмотрим наиболее распространенные причины возникновения шишек на шее сбоку:
1. Увеличенные лимфатические узлы
Лимфатические узлы — это важная часть иммунной системы организма. Они могут увеличиваться при различных инфекциях и воспалительных процессах, что приводит к появлению припухлости на шее.
Основные симптомы увеличенных лимфоузлов:
- Болезненность и чувствительность при пальпации
- Повышение температуры в области узла
- Общая слабость, недомогание
- Боль в горле, насморк (при респираторных инфекциях)
Чем лечат увеличенные лимфоузлы на шее?

- Противовоспалительные и обезболивающие препараты
- Антибиотики при бактериальных инфекциях
- Противовирусные средства при вирусных заболеваниях
2. Киста жаберной щели
Киста жаберной щели — это врожденный дефект, который проявляется в виде безболезненного уплотнения на боковой поверхности шеи. Обычно она обнаруживается в детском или подростковом возрасте.
Характерные признаки кисты жаберной щели:
- Безболезненное уплотнение сбоку на шее
- Возможно выделение жидкости из кисты
- Увеличение размера при инфицировании
Как лечат кисту жаберной щели?
- Хирургическое удаление кисты
- Антибиотики при инфицировании
- Дренирование кисты при нагноении
3. Липома
Липома представляет собой доброкачественную опухоль, состоящую из жировой ткани. Она может появиться в любой части тела, в том числе на шее.
Как распознать липому?
- Мягкое подвижное образование под кожей
- Безболезненность при пальпации
- Медленный рост
Методы лечения липомы:
- Наблюдение при небольших размерах
- Хирургическое удаление
- Липосакция
4. Зоб
Зоб — это патологическое увеличение щитовидной железы, которое может проявляться в виде припухлости на передней или боковой поверхности шеи.
Основные симптомы зоба:
- Визуально заметное увеличение в области шеи
- Ощущение давления в горле
- Затруднение глотания
- Изменение голоса
Как лечат зоб?
- Медикаментозная терапия для нормализации функции щитовидной железы
- Хирургическое удаление части или всей щитовидной железы
- Лечение радиоактивным йодом
Когда обратиться к врачу при обнаружении шишки на шее?
При появлении любого нового образования на шее рекомендуется обратиться к врачу для обследования. Особенно важно сделать это незамедлительно в следующих случаях:
- Шишка быстро увеличивается в размерах
- Появилась боль или дискомфорт в области уплотнения
- Возникли проблемы с глотанием или дыханием
- Шишка сопровождается повышением температуры, общим недомоганием
- Образование твердое на ощупь и неподвижное
Диагностика причин появления шишки на шее
Для установления точного диагноза врач проведет ряд обследований:
- Визуальный осмотр и пальпация шеи
- Общий и биохимический анализ крови
- УЗИ мягких тканей шеи и щитовидной железы
- КТ или МРТ шеи (при необходимости)
- Пункционная биопсия (забор образца ткани для исследования)
На основании результатов обследования врач сможет определить причину появления шишки и назначить соответствующее лечение.

Возможные осложнения при несвоевременном лечении шишки на шее
Игнорирование уплотнения на шее может привести к серьезным последствиям:
- Распространение инфекции на соседние ткани и органы
- Абсцесс — гнойное воспаление
- Сдавливание важных структур шеи (сосудов, нервов)
- Прогрессирование опухолевого процесса (в случае злокачественных новообразований)
Профилактика появления шишек на шее
Хотя полностью предотвратить появление уплотнений на шее невозможно, некоторые меры помогут снизить риск их возникновения:
- Укрепление иммунитета (здоровый образ жизни, правильное питание, витамины)
- Своевременное лечение инфекционных заболеваний
- Отказ от вредных привычек (курение, алкоголь)
- Регулярные профилактические осмотры у врача
- Самообследование шеи для раннего выявления изменений
Заключение
Появление шишки на боковой поверхности шеи может быть вызвано различными причинами — от безобидных до потенциально опасных. Важно не заниматься самолечением, а своевременно обратиться к врачу для установления точного диагноза. Только специалист сможет определить природу образования и назначить правильное лечение.

При обнаружении любого нового уплотнения на шее рекомендуется записаться на прием к терапевту или отоларингологу. Врач проведет необходимое обследование и при необходимости направит к профильному специалисту — эндокринологу, онкологу или хирургу.
Помните, что большинство шишек на шее являются доброкачественными и хорошо поддаются лечению. Однако ранняя диагностика значительно повышает шансы на быстрое и успешное выздоровление.
Миозит у детей
Что такое миозит?
Несмотря на незнакомое слово, заболевание, которое оно означает, испытал на себе практически каждый человек. Миозит – это воспаление одной или нескольких скелетных мышц. Самый распространенный его подвид – шейный, знаменитое «шею продуло», когда из-за переохлаждения наклон головы или поворот начинают вызывать боль в шейной зоне. У детей он встречается практически в любом возрасте, чаще – начиная с 2 лет. Чем младше ребенок, тем опаснее для него воспаление.
Помимо переохлаждения, его могут вызывать самые разные причины: перенесенная инфекция, травма, длительное неудобное положение мышц, интоксикация, заражение паразитами. Заболевание может иметь и аутоиммунную природу.
Кроме шейного миозита, существует еще много его разновидностей в зависимости от того, какую часть мускулатуры затронуло воспаление: дорсальный, грудной, плечевого пояса и т. д. У детей очень часто встречается икроножный миозит, особенно после перенесенного ОРВИ, гриппа или энтеровируса. Боль бывает такой острой, что ребенок несколько дней не может встать на ноги.
Боль бывает такой острой, что ребенок несколько дней не может встать на ноги.
Как распознать симптомы миозита?
Самый главный симптом – это, конечно, боль в пораженной зоне или рядом с ней. Если ребенок еще не может говорить, он разными способами показывает, что ему дискомфортно: плачет при определенных движениях, часто прикасается рукой к месту поражения. Иногда воспаление вызывает отек, видный невооруженным взглядом. Больное место становится плотным, горячим, может прощупываться как единый отек или отдельные узелки. Необязательными, но частыми симптомами является также общее повышение температуры и головная боль.
Однако миозит относится к тем болезням, где самостоятельная постановка диагноза и бесконтрольное лечение могут быть очень вредны. Икроножный миозит, развившийся, например, после перенесенного гриппа А, легко спутать с реактивным артритом, если ребенок не может еще объяснить, где именно у него болят ноги. А запущенный миозит может перейти в хроническую форму и растянуться на месяцы лечения.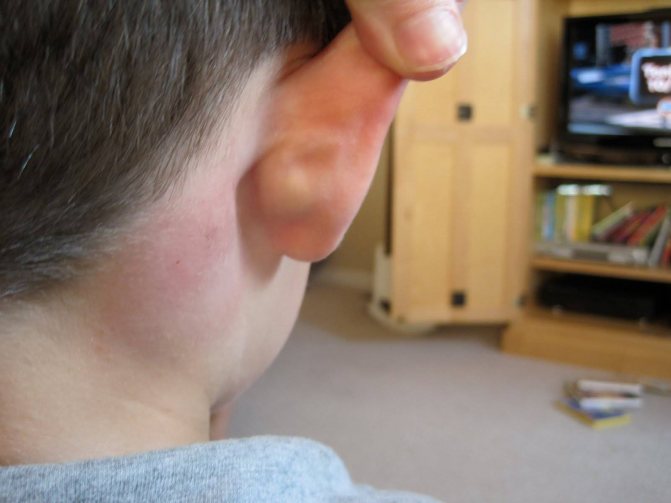
К какому врачу обратиться, если я подозреваю у ребенка миозит?
Самое главное – в принципе обратиться за медицинской помощью. Миозит нельзя запускать – он сильно сказывается на качестве жизни ребенка, и чем позже будет начато лечение, тем дольше оно будет длиться. Иногда миозит даже требует госпитализации ребенка. Воспаление препятствует нормальной работе мышц, а иногда и правильному положению позвоночника, приводя к самым разным последствиям вплоть до образования межпозвоночной грыжи.
Профильным врачом в данном случае является детский ортопед или хирург-ортопед в детской поликлинике. Однако не произойдет ничего страшного, если вы обратитесь сперва к личному педиатру: он назначит нужные анализы и при необходимости перенаправит вас к детскому врачу-специалисту.
Как лечат миозит у детей?
В первую очередь необходимо снять болевой синдром и уменьшить воспаление. При легкой форме миозита, вызванного переохлаждением, ребенку, как правило, назначают нурофен (ибупрофен), а наружно на место поражения – Траумель или другую мазь. Не следует пользоваться мазями, которыми вы снимаете боли в шее у себя: далеко не все они подходят для детей.
Не следует пользоваться мазями, которыми вы снимаете боли в шее у себя: далеко не все они подходят для детей.
При более серьезных формах заболевания решение о терапии может принять только лечащий врач и только исходя из причин развития миозита и состояния ребенка. В любом случае, в первое время нужно обеспечить покой и тепло пораженной зоны и, конечно, исключить физические нагрузки.
После снятия острого воспаления важной частью лечения и восстановления ребенка становится физиотерапия. Чаще всего применяют курс магнитотерапии, фонофореза, в восстановительный период подключают лечебную физкультуру.
Шишка на десне после удаления зуба
admin2020-05-29T08:53:15+03:00
Обычно хирургическое вмешательство не доставляет неприятных последствий. Тем не менее, иногда после удаления зуба на десне появляется мягкая или твердая шишка. Насколько это серьезно и что делать в такой ситуации, расскажут специалисты клиники «Делия».
Почему появляется шишка на десне?
Причин появления шишки на десне может быть несколько:
- Последствия травмирования тканей десны. Обычно такие воспаления имеют неинфекционную природу и проходят за несколько дней. Чаще всего такие последствия возникают после сложного удаления зуба мудрости, и быстро проходят при соблюдении пациентом предписаний стоматолога по домашнему уходу за ротовой полостью.
- Возникновение воспалительного процесса. Шишка на десне может появиться, если влукну попали бактерии вследствие несоблюдения врачом антисептических мер или нарушения пациентом правил гигиены в постоперационный период.
- Прием определенных препаратов. Иногда шишка является побочным эффектом от приема лекарств.
Первопричина появления шишки на десне может быть определена только врачом на основании дополнительных симптомов (боль, повышение температуры тела, отек или покраснение десны, ухудшение общего состояния).
Действия пациента
Если после удаления зуба шишка не рассасывается самостоятельно в течение 2-3 дней, нужно обратиться к врачу. Стоматолог проведет визуальный осмотр, назначит рентген и другие диагностические мероприятия, и на основании полученных данных назначит лечение.
Стоматолог проведет визуальный осмотр, назначит рентген и другие диагностические мероприятия, и на основании полученных данных назначит лечение.
В случаях, если новообразование содержит гной, проводится оперативное вмешательство, десна промывается и обрабатывается антисептиком. Иногда пациенту назначаются антибиотики.
Также, довольно часто пациенту прописываются витаминные комплексы, поскольку данные последствия возникают у людей со слабой иммунной системой.
Панферов К.Сadmin2023-03-31T08:25:49+03:00 Заброцкая Е. А.admin2022-09-03T15:38:31+03:00 Романов А. И.admin2020-12-15T14:41:39+03:00Услуги стоматологии
Стоматология Северное Бутово
В стоматологической клинике Делия Вы всегда можете рассчитывать на качественный уровень наших услуг. Мы оказываем весь перечень услуг от лечения кариеса до полной имплантации зубов. В своей работе мы используем исключительно качественные стоматологические материалы. Наши специалисты проходят регулярные стажировки в Европе и представляют Россию на ведущих стоматологических форумах.
Но все же наше главное преимущество — доступные цены и высокий уровень обслуживания. Именно это уникальное сочетание лучшим образом характеризует стоматологическую клинику Делия.
Стоматология Делия р-н Северное Бутово
Москва, Северное Бутово, улица Феодосийская, д.2
метро «Бульвар Дмитрия Донского»
пн-пятн: с 9:30 до 21:00
субб : 10:00-19:00
Позвонить 8 (926) 747-30-60
Москва, Северное Бутово, улица Феодосийская, д.2
метро «Бульвар Дмитрия Донского»
8 (499) 744-05-81
8 (926) 747-30-60
пн-пятн: с 9:30 до 21:00
субб : 10:00-19:00
Стоматология метро Дмитрия Донского
Стоматология метро Старокачаловская
Как доехать на метро до стоматологии
Станция метро (выход № 2)
1ый вагон из центра, из стеклянных дверей налево, затем в переходе повернуть направо, по лестнице вверх. Далее: прямо по Бульвару Дмитрия Донского до пересечения с улицей Грина. Перейти через пешеходный переход и повернуть налево. Прямо 250 м, справа 2х этажное здание, вывеска «Стоматология».
Перейти через пешеходный переход и повернуть налево. Прямо 250 м, справа 2х этажное здание, вывеска «Стоматология».
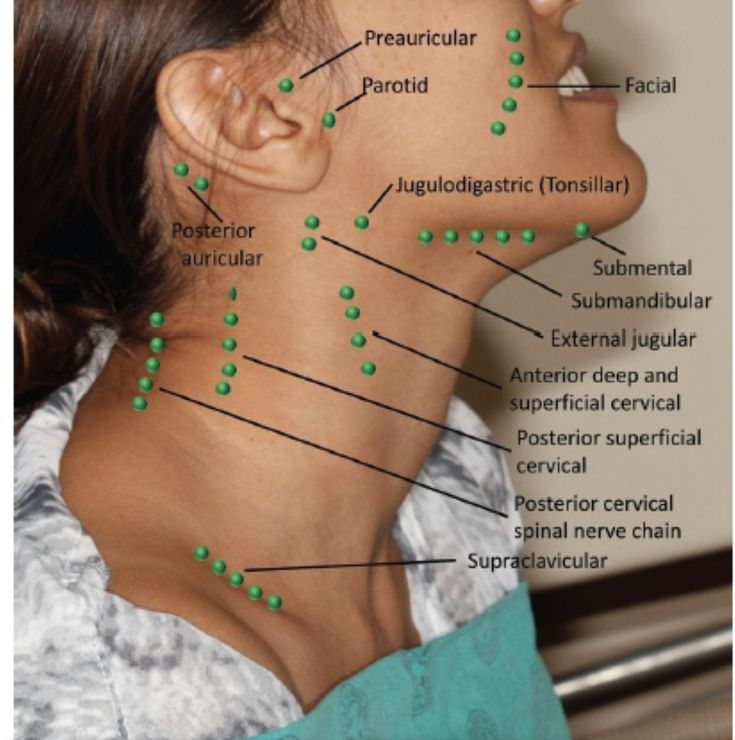
Возможные причины шишки на шее сбоку
Некоторые люди могут обнаружить аномальную шишку на одной стороне шеи. Этот комок, также называемый массой шеи, может различаться по размеру и форме. Некоторые из них очень малы по размеру и почти незаметны, в то время как другие большие и видны невооруженным глазом. Шишки на шее могут быть безболезненными или болезненными в зависимости от причины их роста. Большинство комков являются доброкачественными или нераковыми, в то время как другие являются злокачественными и указывают на более серьезную медицинскую проблему. Диагностика возможных причин важна для правильного лечения состояния и предоставления наилучшего лечения. Поэтому обязательно обратитесь к врачу, если вас это беспокоит.
Поэтому обязательно обратитесь к врачу, если вас это беспокоит.
Увеличенные лимфатические узлы характеризуются припухлостью сбоку на шее или под челюстью. Это может указывать на бактериальную или вирусную инфекцию в этой области, включая инфекцию горла, зубную инфекцию или вирусную респираторную инфекцию. В большинстве случаев увеличенные лимфатические узлы в этой области носят доброкачественный характер. Однако это также может свидетельствовать о раке шеи или головы.
Болезненность и боль в лимфатических узлах, повышение температуры в пораженной области, лихорадка, насморк, боль в горле, потеря веса и ночная потливость.
Лечение:
- Для облегчения боли и дискомфорта принимайте обезболивающие.

- При бактериальных инфекциях принимайте антибиотики. Однако, если инфекция вызвана вирусами, пусть она пройдет сама по себе.
- Более серьезные инфекции, такие как ВИЧ, требуют специального лечения в соответствии с рекомендациями экспертов.
- Иммунное расстройство, увеличение лимфатических узлов требует лечения основного заболевания.
- Лечение рака может включать хирургическое вмешательство, химиотерапию или облучение.
Инфекция уха, также известная как острый средний отит, представляет собой бактериальную или вирусную инфекцию, поражающую среднее ухо. Это состояние может быть болезненным из-за накопления жидкости, которая вызывает воспаление. Это чаще встречается у детей, чем у взрослых. Частые или постоянные инфекции могут вызвать более серьезные проблемы со слухом и осложнения.
Помимо припухлости сбоку на шее, пациенты могут испытывать боль в ушах, выделение жидкости из уха, снижение слуха, проблемы со сном, раздражительность, потерю равновесия, лихорадку, головную боль и потерю аппетита.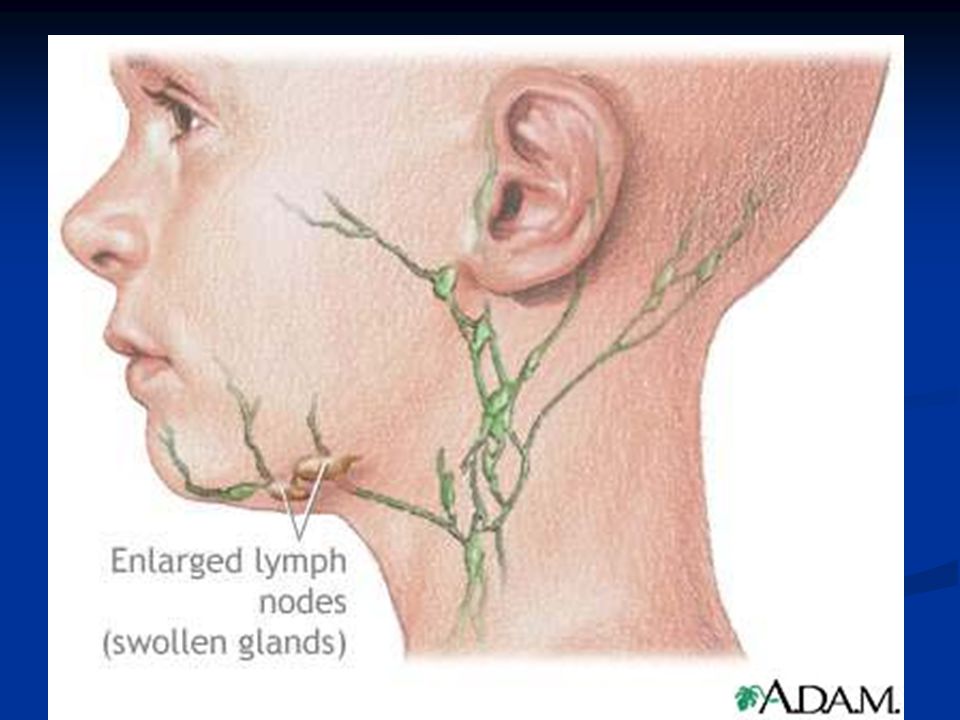
Лечение:
- Принимайте антибиотики, обычно в виде капель, в правильной дозировке, назначенной врачом.
- Используйте выжидательную тактику, особенно у детей, чтобы правильно управлять состоянием.
- Уменьшите боль, используя теплый компресс и принимая безрецептурные препараты, такие как ацетаминофен и ибупрофен.
- Рекуррентную инфекцию уха можно лечить с помощью ушных трубок. Это удалит жидкость из среднего уха и поможет проветрить область, чтобы предотвратить дальнейшее накопление жидкости.
Лимфома, также известная как уплотнения кожи, представляет собой образование жировой ткани под кожей. Причина появления этой массы до сих пор неизвестна, однако можно рассматривать наследственные факторы. Это может произойти во многих частях тела, включая плечи, спину, живот, бедра, руки и шею. Он классифицируется как доброкачественная опухоль, что означает, что он редко опасен.
Другие симптомы включают мягкие на ощупь припухлости, которые легко перемещаются, бледность и временами болезненность.
Лечение:
- Опухоли, которые не вызывают никаких проблем или не влияют на ваши движения, можно не трогать.
- Хирургические процедуры являются распространенным способом лечения лимфомы больших размеров. Вероятность повторения после его удаления также мала или отсутствует.
- Липосакция может быть сделана для уменьшения размера лимфомы. Поскольку он основан на жире, эта процедура действительно полезна.
- Инъекции стероидов можно вводить непосредственно в пораженный участок. Это поможет уменьшить массу, но не удалит ее полностью.
Киста жаберной щели — это врожденная аномалия, характеризующаяся наличием уплотнений на одной или обеих сторонах шеи. Существует несколько типов дефектов жаберной щели в зависимости от расположения комков. Это состояние не очень опасно, но может вызвать раздражение кожи и другие состояния.
Это состояние не очень опасно, но может вызвать раздражение кожи и другие состояния.
Помимо припухлости сбоку на шее, также могут ощущаться боль, выделения из шеи, отек и болезненность пораженного участка.
Лечение:
- Принимать антибиотики для облегчения симптомов инфекции.
- Дренаж жидкости из опухоли для снятия отека.
- Хирургическая процедура по удалению новообразований и предотвращению рецидива инфекции.
Рак щитовидной железы является распространенным видом патологии эндокринной системы. Это характеризуется аномальным ростом клеток щитовидной железы. Люди, которые имеют более высокий риск развития этого заболевания, включают женщин в возрасте 40 лет, тех, у кого в семье была история рака, и тех, кто подвергся воздействию радиации.
Другие симптомы включают боль в шее, отдающую в уши, проблемы с глотанием, затрудненное дыхание, постоянные хрипы, охриплость голоса и частый кашель.
Лечение:
- Хирургическая процедура по удалению части или всей щитовидной железы.
- Химиотерапия
- Йод радиоактивный
- Дистанционная лучевая терапия
Зоб – это патологическое увеличение щитовидной железы. В первую очередь это связано с отсутствием йода в рационе. Это также может быть связано с другими факторами и заболеваниями, такими как болезнь Грейвса, болезнь Хашимото, рак, беременность или воспаление. Это может присутствовать при рождении и возникать в любом возрасте и у любого пола.
Помимо припухлости сбоку на шее, также могут возникать другие симптомы, такие как ощущение стеснения в горле, охриплость голоса, кашель, затрудненное дыхание и затрудненное глотание.
Лечение:
- При небольшом зобе, который не вызывает проблем, можно использовать выжидательный подход.
- Лекарства, такие как левотироксин, могут помочь замедлить высвобождение гормонов, вызывающих зоб.
- Аспирин или кортикостероиды можно использовать для лечения воспаления щитовидной железы.
- Хирургическое удаление части или всей щитовидной железы.
- Использование радиоактивного йода для лечения сверхактивных желез. Его можно принимать перорально, чтобы помочь разрушить клетки щитовидной железы, которые вызывают опухоль или зоб меньшего размера.
Аллергия, вызванная лекарствами, может вызвать реакцию иммунной системы. Это может варьироваться от легких до тяжелых случаев в зависимости от принимаемых препаратов. Важно всегда быть настороже в отношении возможных реакций на любые лекарства и осложнений, которые они могут вызвать у вашего организма.
Другие симптомы включают стеснение в горле, затрудненное дыхание, боль в животе, диарею, тошноту, рвоту, головокружение, спутанность сознания и учащенное сердцебиение.
Лечение:
- Для облегчения легких симптомов можно использовать антигистаминные препараты.

- Бронходилататоры можно использовать для уменьшения кашля и хрипов.
- Кортикостероиды можно применять перорально или внутривенно.
- Эпинефрин можно вводить инъекционно при тяжелых случаях аллергии.
Лимфома Ходжкина | NHS сообщает
Лимфома Ходжкина — это тип рака крови. Он может поражать детей в любом возрасте, но чаще встречается у подростков старшего возраста и молодых людей.
Больше детей, чем когда-либо, выживают после детского рака. Существуют новые и лучшие лекарства и методы лечения, и теперь мы также можем работать над уменьшением последствий рака в прошлом.
Ужасно слышать, что у вашего ребенка рак. Иногда это может показаться ошеломляющим, но есть много медицинских работников и организаций поддержки, которые помогут вам в это трудное время.
Дополнительные сведения о раке, которым страдает ваш ребенок, и о методах лечения, которые могут быть использованы, часто могут помочь родителям справиться с болезнью. Специалист вашего ребенка предоставит вам более подробную информацию, и, если у вас есть какие-либо вопросы, важно задать их врачу-специалисту или медсестре, которые знают индивидуальную ситуацию вашего ребенка.
Специалист вашего ребенка предоставит вам более подробную информацию, и, если у вас есть какие-либо вопросы, важно задать их врачу-специалисту или медсестре, которые знают индивидуальную ситуацию вашего ребенка.
Что такое лимфома Ходжкина?
Лимфома Ходжкина — это тип рака, который возникает в лимфатической системе. Существует 2 основных типа лимфомы Ходжкина: классическая лимфома Ходжкина, поражающая 95% пациентов, и лимфома Ходжкина с преобладанием лимфоцитов (LPHL), которая поражает только 5% пациентов. Эта информация относится к классической лимфоме Ходжкина, но включает краткий раздел о LPHL.
Лимфатическая система
Лимфатическая система является частью иммунной системы, естественной защиты организма от инфекций и болезней.
Лимфатическая система состоит из костного мозга, вилочковой железы, селезенки и лимфатических узлов (или лимфатических узлов). Лимфатические узлы соединены сетью крошечных лимфатических сосудов, содержащих лимфатическую жидкость. Лимфомы могут начаться в любом месте лимфатической системы, но лимфома Ходжкина чаще всего начинается в лимфатических узлах шеи. Другие области, где лимфатические узлы могут увеличиться, находятся над ключицей, подмышками, пахом и внутри грудной клетки. Железы могут набухать в этих областях как часть реакции организма на инфекцию, а не только на рак, поэтому для диагностики лимфомы необходима биопсия.
Лимфомы могут начаться в любом месте лимфатической системы, но лимфома Ходжкина чаще всего начинается в лимфатических узлах шеи. Другие области, где лимфатические узлы могут увеличиться, находятся над ключицей, подмышками, пахом и внутри грудной клетки. Железы могут набухать в этих областях как часть реакции организма на инфекцию, а не только на рак, поэтому для диагностики лимфомы необходима биопсия.
Количество лимфатических узлов варьируется от одной части тела к другой. В некоторых частях тела очень мало лимфатических узлов, тогда как под рукой их может быть от 20 до 50.
Существует 2 основных типа лимфомы: неходжкинская лимфома (НХЛ) и ходжкинская лимфома (ХЛ). Хотя это оба типа лимфомы, между ними есть различия, а это означает, что они требуют разного лечения.
Причины
Точная причина лимфомы Ходжкина неизвестна. У большинства людей, у которых развивается лимфома Ходжкина, причина не обнаруживается. Однако появляется все больше доказательств того, что инфекции, такие как вирус, вызывающий железистую лихорадку, могут играть роль в развитии лимфомы Ходжкина, особенно в детском возрасте.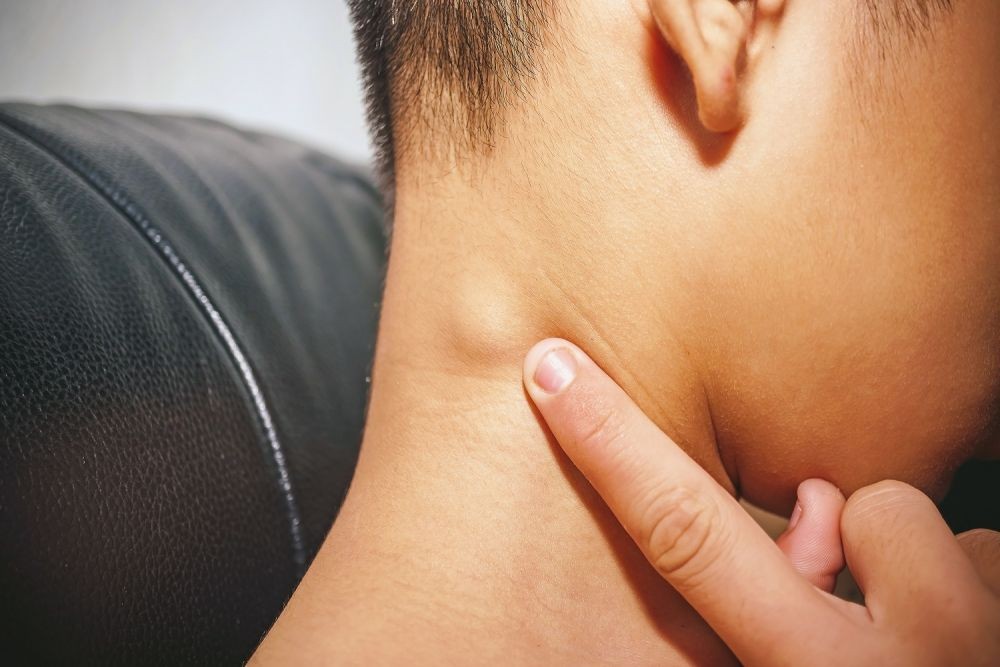 Слабый иммунитет также может быть фактором риска развития болезни. Очень редко лимфома Ходжкина может развиться более чем у одного члена семьи, но она не передается по наследству от родителей, и вы не можете заразиться ею от другого человека.
Слабый иммунитет также может быть фактором риска развития болезни. Очень редко лимфома Ходжкина может развиться более чем у одного члена семьи, но она не передается по наследству от родителей, и вы не можете заразиться ею от другого человека.
Признаки и симптомы
Первым признаком лимфомы Ходжкина обычно является безболезненное увеличение одной железы или группы лимфатических узлов, которое продолжается в течение нескольких недель или даже месяцев. Первые железы, которые могут быть поражены, находятся на шее или над ключицей, чаще всего только с 1 стороны. Тем не менее, важно помнить, что детские железы также могут опухать, когда у них есть обычная инфекция, вызывающая боль в горле или простуду. Если поражены железы в груди, это может вызвать кашель или одышку. Это вызвано давлением, которое железы оказывают на дыхательные пути.
Иногда у ребенка с лимфомой Ходжкина может быть высокая температура (лихорадка), ночная потливость, потеря веса или кожный зуд.
Как диагностируется лимфома Ходжкина
Поскольку лимфатические железы могут увеличиваться по многим причинам, для диагностики лимфомы Ходжкина проводится биопсия. Биопсия — это удаление опухшей лимфатической железы и изучение клеток под микроскопом. Это небольшая операция, которая обычно проводится под общим наркозом. Иногда приходится удалять только небольшую часть лимфатического узла, что можно сделать под местной анестезией.
Биопсия — это удаление опухшей лимфатической железы и изучение клеток под микроскопом. Это небольшая операция, которая обычно проводится под общим наркозом. Иногда приходится удалять только небольшую часть лимфатического узла, что можно сделать под местной анестезией.
Если лимфома Ходжкина диагностирована после биопсии, проводятся дополнительные тесты, чтобы выяснить точный размер и положение лимфомы, а также определить, распространилась ли она за пределы исходной области. Эти тесты включают рентген, анализы крови, КТ, МРТ и ПЭТ.
Очень часто берут образец костного мозга. Это связано с тем, что клетки лимфомы могут распространяться в костный мозг, а также в другие лимфатические узлы.
Проведенные тесты называются промежуточными тестами. Вам объяснят, какие анализы и исследования необходимы вашему ребенку. Детская группа по борьбе с раком и лейкемией (CCLG) располагает дополнительной информацией о том, что включают в себя тесты и сканирование.
Стадия
Стадия лимфомы Ходжкина описывает размер и положение рака, а также степень его распространения.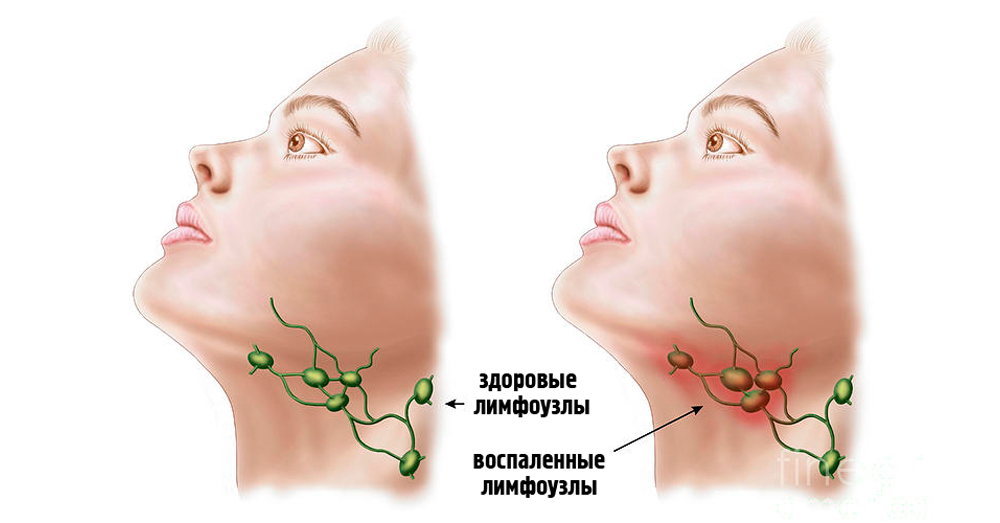 Стадирование очень важно, потому что тип лечения, который получит ваш ребенок, будет зависеть от стадии заболевания. Система стадирования лимфомы Ходжкина следующая:
Стадирование очень важно, потому что тип лечения, который получит ваш ребенок, будет зависеть от стадии заболевания. Система стадирования лимфомы Ходжкина следующая:
- стадия 1 – поражена только 1 группа лимфатических узлов и лимфома находится только на 1 стороне диафрагмы (пласт мышечной ткани под легкими, контролирующий дыхание)
- стадия 2 — поражены 2 или более группы лимфатических узлов, но они находятся только на 1 стороне диафрагмы.
- стадия 3 – лимфома находится в лимфатических узлах как выше, так и ниже диафрагмы
- стадия 4 – лимфома распространилась за пределы лимфатических узлов на другие органы, такие как печень, легкие или костный мозг
Врачи не только присваивают каждому этапу номер, но и используют буквенный код — A, B или E:
- A означает, что у вашего ребенка нет симптомов
- B означает, что у вашего ребенка есть один или несколько из следующих симптомов: лихорадка, ночная потливость или значительная потеря веса
- E означает, что лимфома проросла из лимфатического узла в экстранодальную ткань (ткань в местах вне лимфатических узлов)
Цифра и буква используются для определения стадии каждого ребенка с лимфомой Ходжкина.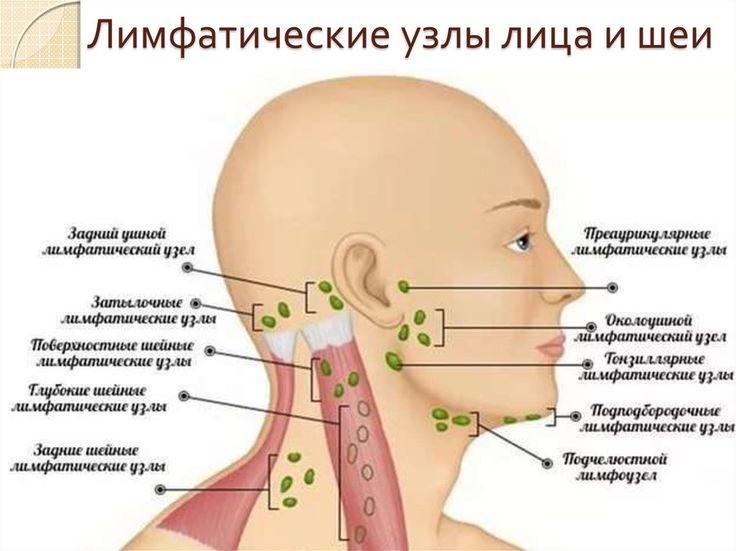 Это поможет врачу определиться с планом лечения вашего ребенка.
Это поможет врачу определиться с планом лечения вашего ребенка.
Лечение
Дети с лимфомой Ходжкина обычно лечатся химиотерапией, но иногда также необходима лучевая терапия. Тип и объем назначаемого лечения зависят от стадии заболевания, когда оно диагностировано. Врач вашего ребенка обсудит с вами варианты лечения.
Химиотерапия
Это использование противораковых (цитотоксических) препаратов для уничтожения раковых клеток.
Обычно используется комбинация препаратов, которую часто назначают каждые несколько недель в течение нескольких месяцев. Комбинация препаратов используется потому, что каждый химиотерапевтический препарат действует по-своему. Совместное использование нескольких препаратов повышает эффективность лечения. Это также означает, что можно использовать более низкие дозы отдельных препаратов, что может снизить вероятность долгосрочных побочных эффектов.
Лучевая терапия
Используется менее чем у половины пациентов с лимфомой Ходжкина. Он лечит рак, используя лучи высокой энергии, которые разрушают раковые клетки, нанося как можно меньше вреда нормальным клеткам.
Он лечит рак, используя лучи высокой энергии, которые разрушают раковые клетки, нанося как можно меньше вреда нормальным клеткам.
Побочные эффекты лечения
Лечение лимфомы Ходжкина может вызвать побочные эффекты, и врач вашего ребенка обсудит их с вами до начала лечения. Любые возможные побочные эффекты будут зависеть от конкретного используемого лечения и части тела, которая подвергается лечению.
Некоторые общие побочные эффекты химиотерапии, которые могут возникнуть во время лечения, включают:
- плохое самочувствие (тошнота) и тошноту (рвота)
- выпадение волос
- низкий анализ крови, который может привести к повышенному риску инфицирования, синяков и кровотечений
- усталость
Также могут произойти изменения вкусовых ощущений вашего ребенка и изменения в его кишечнике. Если у вашего ребенка есть побочные эффекты от лечения, важно обсудить их со своим врачом или медсестрой. Они могут помочь уменьшить их.
Поздние побочные эффекты лечения
Частота излечения от лимфомы Ходжкина очень высока, что означает, что у некоторых детей побочные эффекты могут развиться через много лет после лечения. Вероятность развития поздних побочных эффектов зависит от того, где была первоначальная опухоль, как далеко она распространилась, а также от типа лечения, которое получил ваш ребенок.
Эти поздние побочные эффекты могут повлиять на нормальные органы, такие как сердце, почки и легкие. После лечения лимфомы Ходжкина существует небольшое увеличение риска развития другого рака в более позднем возрасте. Существует также вероятность того, что фертильность может быть затронута. Мальчикам-подросткам, у которых диагноз поставлен после полового созревания, перед началом лечения должна быть предоставлена возможность хранения спермы. В этой ситуации сперму можно сохранить для возможного использования в последующие годы.
Детский врач или медсестра/медбрат расскажут вам о возможных поздних побочных эффектах.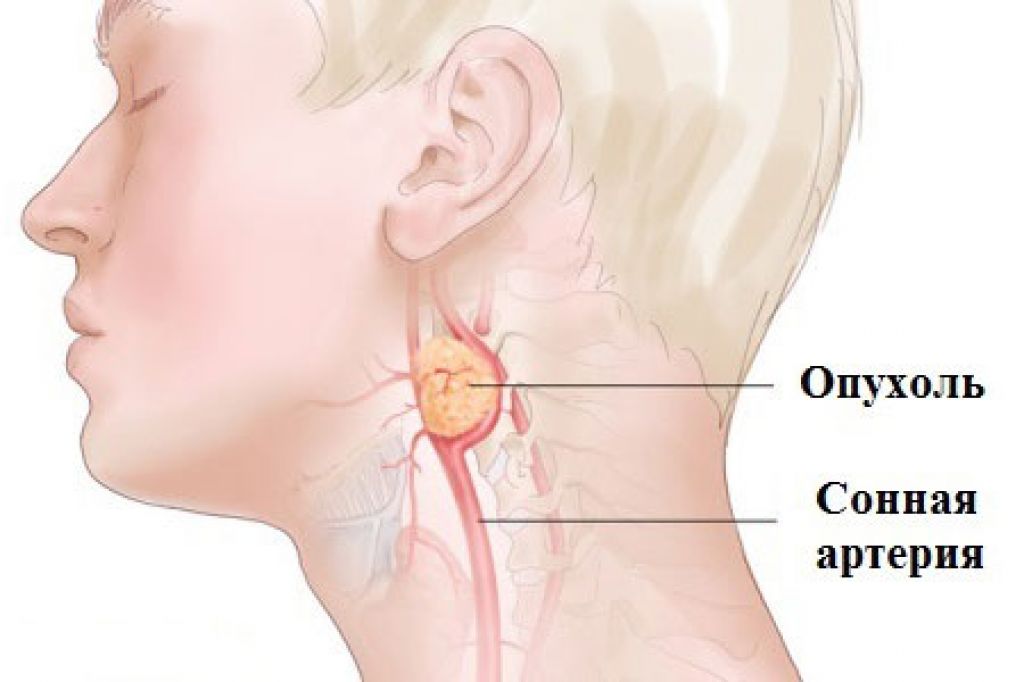
Клинические испытания
Многие дети проходят лечение в рамках клинических испытаний. Испытания направлены на то, чтобы улучшить наше понимание наилучшего способа лечения болезни, обычно путем сравнения стандартного лечения с новой или модифицированной версией.
Целью лечения лимфомы Ходжкина является излечение от рака с наименьшими возможными краткосрочными и долгосрочными побочными эффектами. Это особенно важно при детской лимфоме Ходжкина, где показатели излечения высоки. Важно найти правильный баланс между излечением рака и минимальным риском долгосрочных побочных эффектов.
При необходимости медицинская бригада вашего ребенка поговорит с вами об участии в клиническом испытании и ответит на любые ваши вопросы. Письменная информация часто предоставляется, чтобы помочь объяснить вещи.
Участие в испытательном исследовании является полностью добровольным, и у вас будет достаточно времени, чтобы решить, подходит ли это вашему ребенку.
Рекомендации по лечению
Иногда клинические испытания опухоли вашего ребенка недоступны. Это может быть связано с тем, что недавнее исследование только что закончилось, или с тем, что опухоль встречается очень редко. В этих случаях вы можете рассчитывать на то, что ваши врачи и медсестры предложат лечение, признанное наиболее подходящим, с использованием руководств, подготовленных экспертами по всей стране. Детская группа по борьбе с раком и лейкемией (CCLG) — важная организация, помогающая разрабатывать эти рекомендации.
Это может быть связано с тем, что недавнее исследование только что закончилось, или с тем, что опухоль встречается очень редко. В этих случаях вы можете рассчитывать на то, что ваши врачи и медсестры предложат лечение, признанное наиболее подходящим, с использованием руководств, подготовленных экспертами по всей стране. Детская группа по борьбе с раком и лейкемией (CCLG) — важная организация, помогающая разрабатывать эти рекомендации.
Последующее лечение
Около 90% детей, у которых развилась лимфома Ходжкина, излечиваются. Когда ваш ребенок завершит лечение, он перейдет к этапу последующего наблюдения, наблюдаясь у врачей и медсестер в амбулаторных клиниках, как правило, около пяти лет. Посещения клиники будут начинаться каждые 3-4 месяца, и в течение нескольких лет после завершения лечения будут время от времени проводиться сканирование, рентген и анализы крови.
Если рак возвращается, может быть назначен другой курс лечения. Если у вас есть особые опасения по поводу состояния и лечения вашего ребенка, лучше всего обсудить их с лечащим врачом вашего ребенка, который знает ситуацию.
Лимфоцитарная лимфома Ходжкина (LPHL)
Это редкий тип лимфомы Ходжкина, которым страдают около 5% пациентов. LPHL обычно растет медленнее, чем классическая лимфома Ходжкина, и обычно требует менее интенсивного лечения. У молодых людей с LPHL может быть одна опухшая железа или группа опухших желез только в одной области, например, на шее или в паху. Опухшая железа часто растет очень медленно и может присутствовать в течение многих месяцев, прежде чем будет проведена биопсия и поставлен диагноз. Биопсия и стадирующие тесты будут проводиться так же, как и при классической лимфоме Ходжкина. Назначаемое лечение будет зависеть от стадии заболевания, но у большинства пациентов диагностируется ранняя стадия заболевания.
LPHL обычно лечат хирургическим путем или низкодозной химиотерапией. Он может вернуться через много лет после лечения, и может потребоваться дальнейшее лечение, но это редко опасное для жизни состояние. В редких случаях пациенты имеют прогрессирующую LPHL и получают более интенсивную химиотерапию.
