Что такое мастоцитоз. Какие симптомы характерны для этого заболевания. Как диагностируется мастоцитоз. Какие существуют методы лечения при избыточном росте тучных клеток.
Что такое мастоцитоз?
Мастоцитоз — это патологическое состояние, характеризующееся избыточным ростом и накоплением тучных клеток в различных тканях организма. Тучные клетки являются важной частью иммунной системы и помогают защищать организм от инфекций. При мастоцитозе происходит аномальное увеличение количества этих клеток, что приводит к различным симптомам.
Основные формы мастоцитоза:
- Кожный мастоцитоз — наиболее распространенная форма, при которой тучные клетки накапливаются в коже
- Системный мастоцитоз — более редкая форма, при которой тучные клетки накапливаются во внутренних органах (желудок, кишечник, костный мозг и др.)
Мастоцитоз может возникнуть в любом возрасте, но у детей он обычно протекает в более легкой форме и часто проходит с возрастом.

Какую роль играют тучные клетки в организме?
Тучные клетки являются важным компонентом иммунной системы:
- Вырабатываются в костном мозге
- Участвуют в защите организма от инфекций
- Содержат гранулы с биологически активными веществами, включая гистамин
- При активации высвобождают гистамин, что запускает воспалительную реакцию
- В норме больше всего тучных клеток содержится в коже, легких и кишечнике
Гистамин, выделяемый тучными клетками, играет роль «сигнала тревоги» для иммунной системы. Он вызывает расширение сосудов, отек тканей и другие проявления воспаления. При мастоцитозе избыточное количество тучных клеток приводит к чрезмерному выбросу гистамина и других медиаторов воспаления.
Каковы основные симптомы мастоцитоза?
Симптомы мастоцитоза могут значительно варьироваться в зависимости от локализации и количества аномальных тучных клеток. Наиболее распространенные проявления включают:
Кожные симптомы:
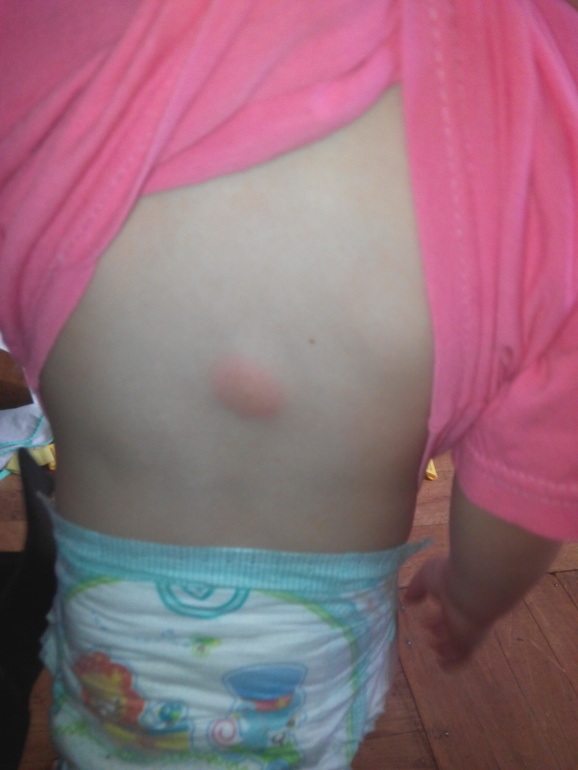
- Красновато-коричневые пятна или узелки на коже
- Зудящая сыпь
- Крапивница
- Покраснение и отек кожи при трении
Желудочно-кишечные симптомы:
- Диарея
- Боли в животе
- Тошнота и рвота
Системные симптомы:
- Внезапное падение артериального давления
- Обмороки
- Затрудненное дыхание
В редких тяжелых случаях может развиться анафилактический шок, требующий немедленного лечения.
Что провоцирует симптомы мастоцитоза?
Точные причины развития мастоцитоза до конца не изучены. Однако известны факторы, которые могут провоцировать высвобождение медиаторов из тучных клеток и обострение симптомов:
- Резкие перепады температуры (сильный холод или жара)
- Эмоциональный стресс
- Физическая нагрузка
- Употребление алкоголя
- Прием некоторых лекарств
- Укусы насекомых
Важно отметить, что триггеры могут быть индивидуальными для каждого пациента с мастоцитозом.
Как диагностируется мастоцитоз?
Диагностика мастоцитоза может быть затруднена, так как его симптомы часто схожи с проявлениями других заболеваний. Для постановки диагноза обычно используются следующие методы:
Биопсия кожи
Является основным методом диагностики кожного мастоцитоза. При биопсии берется небольшой участок пораженной кожи и исследуется под микроскопом на наличие скоплений тучных клеток.
Биопсия костного мозга
Может назначаться взрослым пациентам для выявления системного мастоцитоза и исключения других заболеваний крови.

Лабораторные анализы
Анализы крови и мочи позволяют определить уровень продуктов распада тучных клеток (например, триптазы) и других маркеров активности заболевания.
Визуализирующие исследования
КТ, МРТ и другие методы визуализации могут использоваться для оценки вовлечения внутренних органов при подозрении на системный мастоцитоз.
Как лечится мастоцитоз?
На данный момент не существует методов полного излечения мастоцитоза. Однако существуют эффективные способы контроля симптомов:
Антигистаминные препараты
Блокируют действие гистамина и помогают уменьшить зуд, покраснение кожи и другие аллергоподобные симптомы.
Стабилизаторы тучных клеток
Препараты типа кромолина натрия предотвращают высвобождение медиаторов из тучных клеток.
Кортикостероиды
Могут назначаться местно (в виде мазей) или системно при тяжелых обострениях для подавления воспаления.
Фототерапия
Таргетная терапия
При агрессивных формах системного мастоцитоза могут применяться препараты, блокирующие активность мутантных тучных клеток.

Важную роль играет также избегание известных триггеров обострений. Пациентам с мастоцитозом рекомендуется всегда иметь при себе автоинъектор с адреналином на случай развития тяжелой аллергической реакции.
Прогноз при мастоцитозе
Прогноз при мастоцитозе зависит от формы и тяжести заболевания:
- У детей кожный мастоцитоз часто проходит самостоятельно к подростковому возрасту
- У взрослых заболевание обычно носит хронический характер, но при правильном лечении хорошо контролируется
- Системные формы мастоцитоза требуют более интенсивного наблюдения и лечения
При своевременной диагностике и адекватной терапии большинство пациентов с мастоцитозом могут вести нормальный образ жизни. Ключевую роль играет регулярное наблюдение у специалиста и соблюдение рекомендаций по лечению и профилактике обострений.
причины высыпаний в паху в клинике, цены на услуги дерматолога в Москве
Высыпания в паху являются распространенным явлением как среди мужчин, так и женщин, и даже грудных детей. Наличие высыпаний в данной области может быть первым симптомом развития инфекционных заболеваний: герпес, грибок, сифилис, псориаз, а также онкологических заболеваний половых органов.
Сыпь представляет собой появление маленьких прыщиков на поверхности кожи, которые сопровождаются зудом, покраснением. Стоит обратить особое внимание на наличие таких признаков, потому что высыпания зачастую могут явиться следствием развития заболевания с тяжелыми осложнениями.
Причины высыпания в паху
Наиболее часто высыпания в области паха появляются у детей до года. В таком случае основными причинами являются потница и атопический дерматит. При дерматите необходимо обратиться к врачу за назначением комплексного лечения. При возникновении потницы пораженные участки нужно смазывать детским кремом и давать коже отдохнуть от памперсов и пеленок.
Паховые высыпания у женщин и мужчин зачастую являются признаком инфекции, которые передаются половым путем. В таком случае самолечением заниматься опасно, нужна помощь специалиста.
Сыпь в области паха может появиться вследствие:
- использования нижнего белья, состоящего из синтетики. Это может стать причиной сыпи и зуда;
- не уделения должного внимания гигиеническим процедурам;
- аллергической реакции на использование порошка, мыла, геля.
Все перечисленные симптомы можно излечить самостоятельно, лишь исключив аллерген, вызывающий такую реакцию. Однако иногда появляется небезобидная сыпь, лечение которой требует вмешательство квалифицированного специалиста.
Записаться на консультацию к дерматологу можно у наших консультантов по телефону +7 (495) 125-49-50
Цены на услуги Адреса клиник Высыпание на туловище Зуд в уретре Анализы на дому Вызов дерматолога на дом
Когда нужно обратиться к врачу
Посещение дерматолога в обязательном порядке необходимо при обнаружении таких симптомов:
- сильный зуд в области паха, при этом наблюдается отечность;
- высыпания остаются на протяжении 14 дней, однако, меньше не становятся, зуд не проходит;
- сыпь сопровождается наличием пузырей с жидкостью внутри различного характера;
- повышается температура тела и увеличиваются лимфатические узлы;
- паховая сыпь сопровождается наличием язв, с достаточной глубиной;
- после полового контакта без использования средств предохранения возникают изменения на слизистой оболочке паха;
- на месте высыпания образуются раны, которые не заживают длительное время.
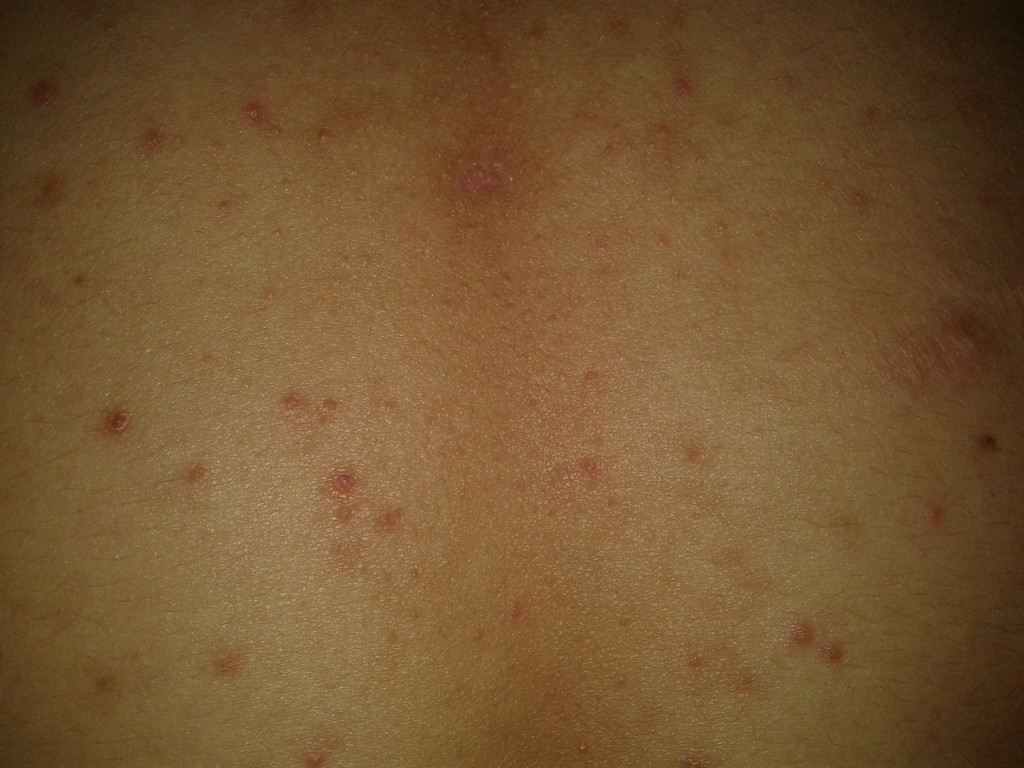
Очень часто высыпания в паху быстро развиваются, поэтому важно обратиться к врачу за лечением как можно быстрее. Кожа в таком месте очень специфична и чувствительна, поэтому многие крема и мази, которые применяют для лечения зуда и покраснений, в данном случае не подходят.
Лечение и профилактика при высыпаниях в паху
Медикаментозного лечения требуют грибковые, вирусные, бактериальные заболевания, такие как кандидоз, сифилис, пузырчатка, псориаз, эритразма и другие. Врач после осмотра дает свое заключение по характеру высыпаний.
При необходимости может назначить пройти дополнительное обследование, которое поможет выявить аллерген и возбудителя инфекции. Только после комплексного исследования пациента доктор назначает индивидуальное лечение. Выполнение всех процедур, которые рекомендует доктор, поможет быстрее вылечиться от болезни.
Для недопущения появления неприятной сыпи следует неукоснительно соблюдать гигиену, своевременно менять постельное белье, использовать защитные средства при половом контакте, носить нижнее белье из натуральных тканей.
При выявлении странных покраснений, сопровождающихся зудом, лучше всего обратиться к доктору, не заниматься самолечением.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Полезная информация по теме:
Высыпания в паху у детей Высыпания в паху у женщин Высыпания в паху у мужчин Зуд и высыпания в паху Красное высыпание в паху Лечение высыпаний в пахуДетская розеола:Причины,Симптомы,Лечение | doc.ua
Детская розеола (внезапная экзантема, псевдокраснуха, трехдневная лихорадка) – это заболевание, которое вызвано инфекционным вирусом и встречается у детей в возрасте до 3-х лет.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Детская розеола Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Причины
Возникновение розеолы зачастую вызывается вирусом герпеса 6, 7 типов. Материнские антитела, передаваемые ребенку при рождении, служат защитой его иммунной системы. Но уже к четырем месяцам они значительно ослабевают, и младенец легко подвергается любой инфекции. Иммунная система формируется в возрасте 3-х лет и защищает ребенка от вируса, предотвращая развитие болезни. Период наиболее активных заболеваний приходится на детей, в возрасте от шести месяцев до трех лет. В основном весной и осенью.
Передается этот вирус воздушно-капельным путем. После лечения розеолы у детей появляется достаточно стойкий иммунитет. После четырехлетнего возраста почти у всех детей обнаружены антитела к вирусу.
Симптомы
- В первую очередь наблюдается повышенная температура (до 41 градуса по Цельсию). Она сопровождается болью в горле, сильным кашлем, насморком, появляются высыпания на теле. Высокая температура – первый показатель того, что в крови находится вирус. Такое состояние длится на протяжении трех дней.

- Шея и тело больного покрывается мелкими бледно-розовыми пятнышками в большом количестве, лицо, руки и ступни менее уязвимы. В основном вокруг высыпания возникает бледный ободок;
- По истечении нескольких дней, а в зависимости от болезни и недель сыпь исчезает.
Розеола детская, симптомы которой не появляются в первые три дня, сложна для диагностирования. Появившаяся температура не является характерным признаком, и только высыпания свидетельствуют о заболевании розеолой.
Диагностика
Как таковой диагностики не существует, так как не требуется лабораторного подтверждения заболевания, поэтому, в основном, анализы не берутся.
Лечение
Большинство случаев внезапной экзантемы у детей не требует медицинского вмешательства. Она проходит самостоятельно и не оставляет последствий. Фебрильные судороги, вызванные розеолой, не представляют опасности и не вызывают нарушений нервной системы. Но при первичном заболевании необходима консультация невролога.
Возникновение воспалительных процессов в носоглотке и лимфоузлах встречается нечасто. При ослабленном иммунитете и особенностях организма на лечение возможны осложнения: менингит, энцефалит. Встречается в крайне редких случаях.
Специального лечения вируса розеолы нет. В основном, лечение симптоматическое: для облегчения состояния больного ребенка при высокой температуре применяются препараты жаропонижающие. Необходимо давать как можно больше жидкости. Высокая температура возникает не только при розеоле, поэтому нужна консультация педиатра, чтобы избежать различных инфекционных заболеваний, таких как отит, воспаление мочевыводящих путей. Эти заболевания требуют обязательного лечения.
Сыпь, появившаяся во время болезни, проходит самостоятельно, не оставляя следов на коже. Поэтому применять противоаллергические лекарства не рекомендуется. Небольшое шелушение не вызывает опасности. Трехдневная лихорадка у детей не является сложным неизлечимым заболеванием, поэтому увеличение яркого цвета у высыпаний после купания – явление временное и не усугубляет ход болезни.
У ребенка с ослабленным иммунитетом болезнь протекает тяжело и требуется противовирусное лечение. Обращение к детскому инфекционисту необходимо.
Если врач прописал специальные препараты для ребенка, цены в аптеках Киева на них можно сравнить на нашем интернет-портале в разделе «Аптеки».
Первая помощь
Первые симптомы, которые появляются при заболевании внезапной экзантемой, идентичны симптомам при заболевании ОРВИ, эта болезнь тоже сопровождается повышенной температурой. Высыпания на теле связывают с аллергической реакцией организма на медикаментозные препараты, которые принимались во время болезни. И первая помощь при заболевании розеолой такая же, как при ОРВИ: если температура становится выше, чем 38 градусов, обязательны жаропонижающие препараты, большое количество жидкости. Высыпание на теле происходит только на третий день заболевания, поэтому розеолу иногда называют трехдневная лихорадка. Инкубационный период продолжается от девяти до двенадцати дней. После излечения очень редки случаи повторного заболевания. После оказания первой помощи необходимость показать больного ребенка врачу не отпадает. При самолечении могут возникнуть нежелательные последствия, в результате которых будет нанесен вред здоровью пациента.
После оказания первой помощи необходимость показать больного ребенка врачу не отпадает. При самолечении могут возникнуть нежелательные последствия, в результате которых будет нанесен вред здоровью пациента.
Профилактика
Профилактические меры, применяемые при заболевании розеолой, крайне просты и доступны каждому. Необходимы постоянные проветривания помещений, минимальные телесные контакты (избегать поцелуев в губки, носик и т.д.). Не облизывать после больного столовые приборы. Тщательно промывать игрушки.
Доктор из Стэнфорда объясняет возможную причину крапивницы после выздоровления от COVID 0004 Отслеживание уровня водохранилища CA, карта снежного покрова, состояние засухи
Насколько безопасен ваш район? Проверить систему отслеживания безопасности Bay Area
СМОТРЕТЬ В ПРЯМОМ РЕЖИМЕ
Добро пожаловать,
Ваша учетная запись
Выйти
- COVID 19
ByLuz Pena
пятница, 22 июля 2022 г. /?pid=12066121″ граница кадра =»0″ allowfullscreen>
/?pid=12066121″ граница кадра =»0″ allowfullscreen>
Доктор Энн Лю из Стэнфордского отделения инфекционных заболеваний объясняет, почему люди сообщают о появлении крапивницы после выздоровления от COVID-19.
PALO ALTO, Calif. (KGO) — Крапивница и сыпь являются одними из симптомов, по поводу которых специалисты по инфекционным заболеваниям звонят после того, как люди дали отрицательный результат на COVID.
Они могут начаться на ваших коленях или руках и двигаться вокруг вашего тела.
«Нам много звонят по поводу крапивницы — особенно этих рубцов, которые выглядят как очень большие укусы комаров — после того, как люди переболели COVID или во время инфекции», — сказала эксперт по инфекционным заболеваниям Стэнфорда доктор Энн Лю.
Лю говорит, что эту крапивницу или сыпь нельзя интерпретировать как аллергию.
«Вирус стимулирует иммунную систему», — сказала она.
Доктор Роберт Торрано из Allergy & Asthma Associates в Северной Калифорнии отмечает аналогичные кожные реакции во время восстановительной фазы инфекции. Он говорит, что это происходит с COVID, но также и с другими вирусами.
Он говорит, что это происходит с COVID, но также и с другими вирусами.
ВИДЕО: Штамм Omicron BA.5 может сократить иммунитет к COVID с 3 месяцев до 28 дней, как показывают исследования
EMBED <>
Другие видеонарастает и борется с инфекцией, что у них начинаются вспышки крапивницы», — сказал Торрано. Затем он добавил: «Они приходят и уходят. Они появляются здесь. Затем они появляются здесь».
Торрано рекомендует проконсультироваться с врачом, но говорит, что во многих случаях крапивница может исчезнуть с помощью лекарств, отпускаемых без рецепта.
«Если пациент принимает простой антигистаминный препарат, такой как Бенадрил, или Кларитин, или Аллегра, или что-то подобное без рецепта, часто крапивница будет реагировать и исчезать, пока лекарство не перестанет действовать», — сказал он.
По данным CDC, «сыпь» входит в список симптомов пост-COVID-инфекции.
ВИДЕО: Врачи объясняют 5 причин, по которым омикрон BA. 5 будет «худшим» подвариантом
5 будет «худшим» подвариантом
EMBED <>
Другие видео сыпь?»Д-р Лю: «Иногда это происходит, когда люди все еще активно инфицированы, но во многих случаях кажется, что это происходит уже после того, как инфекция проходит. Вероятно, это отчасти потому, что иммунная система все еще активизирована, и иммунная Система очищается от вируса. И при этом вы можете получить осечку в иммунной системе, что приведет к таким высыпаниям».
Торрано говорит, что во многих случаях эти высыпания могут исчезнуть через два часа, но в некоторых случаях могут длиться несколько недель.
«Обычно они исчезают через несколько недель. До шести недель считается острой крапивницей или кратковременной крапивницей. Более шести недель считается длительной крапивницей. Я видел очень мало пациентов с хронической крапивницей после COVID ,» он сказал.
ПОХОЖИЕ ИСТОРИИ И ВИДЕО:
- Американцы продолжают повторно заражаться COVID-19 по мере появления новых вариантов, данные показывают0008
- Никогда не болел COVID? Эксперт объясняет шансы получить его сейчас
- ЭКСКЛЮЗИВ: Вот как COVID обнаруживается в сточных водах по всей Калифорнии
- Новые исследования проливают свет на то, как лечить вариант COVID BA.
 2, как долго он выживает на поверхностях
2, как долго он выживает на поверхностях - Карта показывает сообщество COVID-19 уровни в вашем районе, где маски рекомендуются в помещении
- Хронология коронавируса: отслеживание основных моментов пандемии COVID-19 в районе залива Сан-Франциско
- Вот как быстро принять COVID-19точно проверяйте дома
- Отслеживание данных: случаи коронавируса, смерти, госпитализации в каждом округе Bay Area
- Получайте последние обновления о EDD Калифорнии, проверках стимулов, пособиях по безработице
Если вы находитесь в приложении ABC7 News, нажмите здесь для просмотра в прямом эфире
Сообщить об исправлении или опечатке
Copyright © 2023 КГО-ТВ. Все права защищены.
Похожие темы
- ЗДОРОВЬЕ И ФИТНЕС
- ПАЛО-АЛЬТО
- СТАНФОРДСКИЙ УНИВЕРСИТЕТ
- УХОД ЗА КОЖЕЙ
- COVID 19 VARIANT
- АЛЛЕРГИИ
- ИНФЕКЦИИ
- ЗДРАВООХРАНЕНИЕ
- COVID 1 9 ПАНДЕМИЯ
- COVID 19 ВСПЫШКА
- COVID 19
Covid-19
Свободный COVID -19 тестов после 11 мая не гарантируются.
 бустер разрешен для некоторых американцев
бустер разрешен для некоторых американцевАмериканцы ходят меньше шагов после пандемии, исследование показало
Главные новости
Учителя Окленда объявят забастовку в четверг
9000 21 минуту назад
50 Сообщается, что рыба кои была украдена из Сада японской дружбы SJ.0152
2 часа назад
10-летние дети работали в Макдональдсе в Луисвилле до 2 часов ночи
Вот что, по мнению экспертов, вам следует знать при мошенничестве в банкомате банка
1 час назад
В связи с закрытием Nordstrom ритейл нуждается в «серьезной перестройке»: эксперты0005
1 час назад
Хуанита БОЛЬШЕ! ведет ежегодную вечеринку SF Pride с местной некоммерческой организацией
36 минут назад
Мастоцитоз — familydoctor.org
Что такое мастоцитоз?
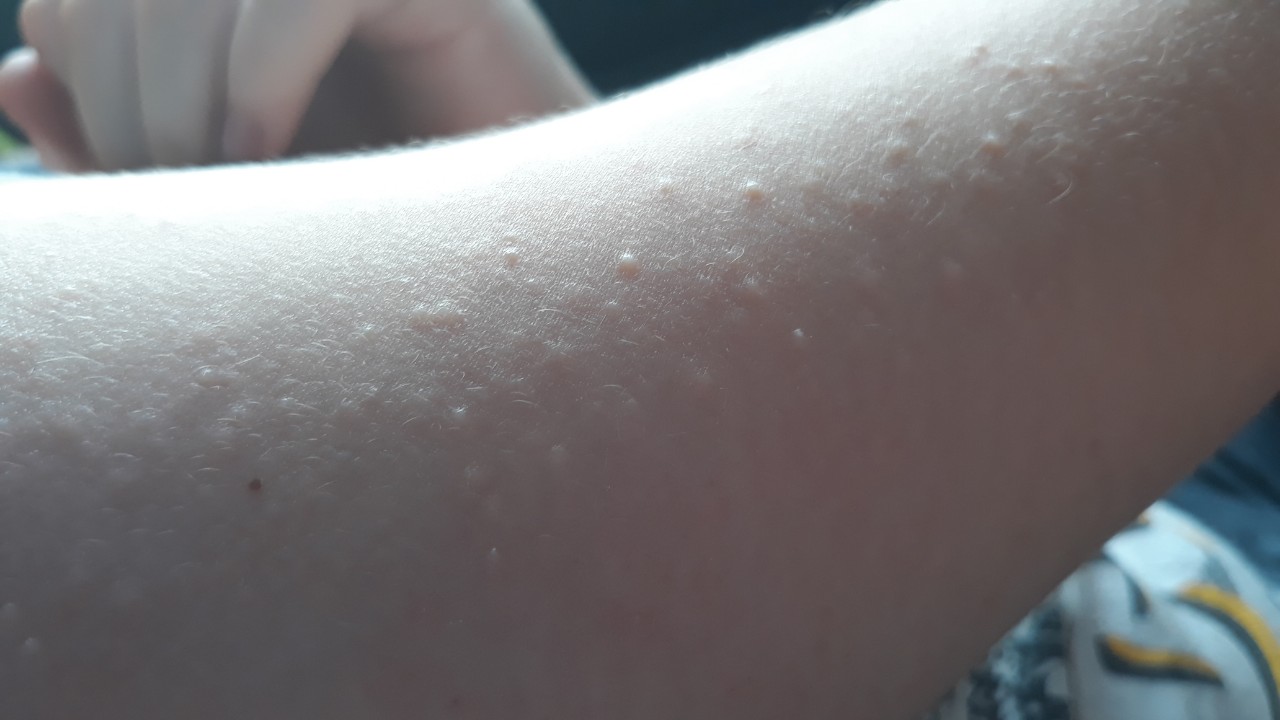
Мастоцитоз — это патологический рост тучных клеток в организме.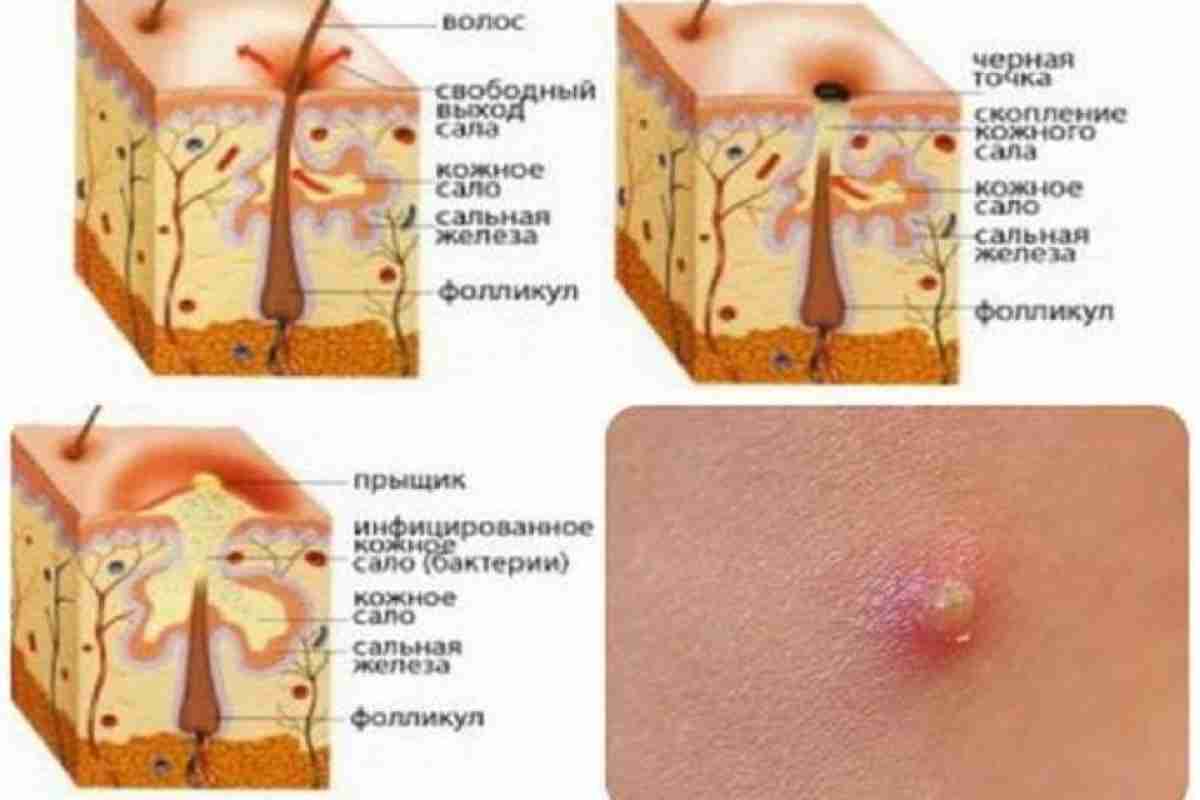 Тучные клетки являются частью иммунной системы, которая помогает защитить ваш организм от инфекций. Наиболее распространенной формой мастоцитоза является накопление тучных клеток на коже, что приводит к появлению красновато-коричневых пятен или бугорков. В редких случаях мастоцитоз может поражать и другие части тела. К ним относятся желудок, кишечник и костный мозг.
Тучные клетки являются частью иммунной системы, которая помогает защитить ваш организм от инфекций. Наиболее распространенной формой мастоцитоза является накопление тучных клеток на коже, что приводит к появлению красновато-коричневых пятен или бугорков. В редких случаях мастоцитоз может поражать и другие части тела. К ним относятся желудок, кишечник и костный мозг.
Мастоцитоз может возникнуть у людей любого возраста. У детей он обычно протекает в легкой форме, и они часто перерастают его.
Что такое тучные клетки?
Тучные клетки – это клетки, вырабатываемые костным мозгом. Они являются частью вашей иммунной системы, которая помогает вам бороться с инфекциями. В коже, легких и кишечнике таких клеток больше, чем в других частях тела.
Тучные клетки вырабатывают химическое вещество под названием гистамин. Обычно это химическое вещество служит своего рода сигналом тревоги. Это позволяет иммунной системе узнать, что инфекция атакует часть тела. Гистамин может вызывать отек, зуд и покраснение. Он высвобождается, когда ваше тело реагирует на что-то вроде укуса насекомого или укуса пчелы (так называемая аллергическая реакция).
Он высвобождается, когда ваше тело реагирует на что-то вроде укуса насекомого или укуса пчелы (так называемая аллергическая реакция).
Симптомы мастоцитоза
Симптомы различаются в зависимости от того, где находятся лишние тучные клетки. Если в вашей коже слишком много тучных клеток, у вас может появиться красная и зудящая сыпь. У вас может появиться крапивница или сыпь, похожая на веснушки. Если потереть сыпь, она может стать красной и опухшей. Иногда тучные клетки собираются в одном месте на коже и образуют один большой комок.
Если тучные клетки находятся в желудке и кишечнике, у вас может быть диарея и боль в животе. Это более редкая форма мастоцитоза.
У некоторых людей лишние тучные клетки вызывают серьезную реакцию, похожую на сильную аллергическую реакцию. Такая серьезная реакция встречается очень редко. Их кровяное давление может внезапно упасть до низкого уровня, что приведет к обмороку. У них могут быть проблемы с дыханием. Эта реакция может привести к смерти, если лечение не будет начато сразу.
Возможные симптомы мастоцитоза:
- Красная зудящая сыпь.
- Сыпь, похожая на веснушки.
- Ульи.
- Одна большая шишка на коже.
- Диарея.
- Боль в животе, тошнота или рвота.
- Обморок.
- Затрудненное дыхание.
Что вызывает мастоцитоз?
Врачи точно не знают, почему у некоторых людей слишком много тучных клеток. Некоторые из вещей, которые вызывают высвобождение гистамина из тучных клеток, также вызывают симптомы мастоцитоза. Симптомы могут быть вызваны холодом или жарой, некоторыми лекарствами, эмоциональным стрессом и укусами насекомых. Однако триггеры не одинаковы у всех людей.
Как диагностируется мастоцитоз?
Симптомы мастоцитоза могут быть похожи на симптомы многих других заболеваний. Ваш врач может сделать биопсию кожи, чтобы выяснить, что вызывает ваши симптомы. Чтобы сделать биопсию, врач берет небольшой кусочек кожи и помещает его под микроскоп, чтобы найти лишние тучные клетки.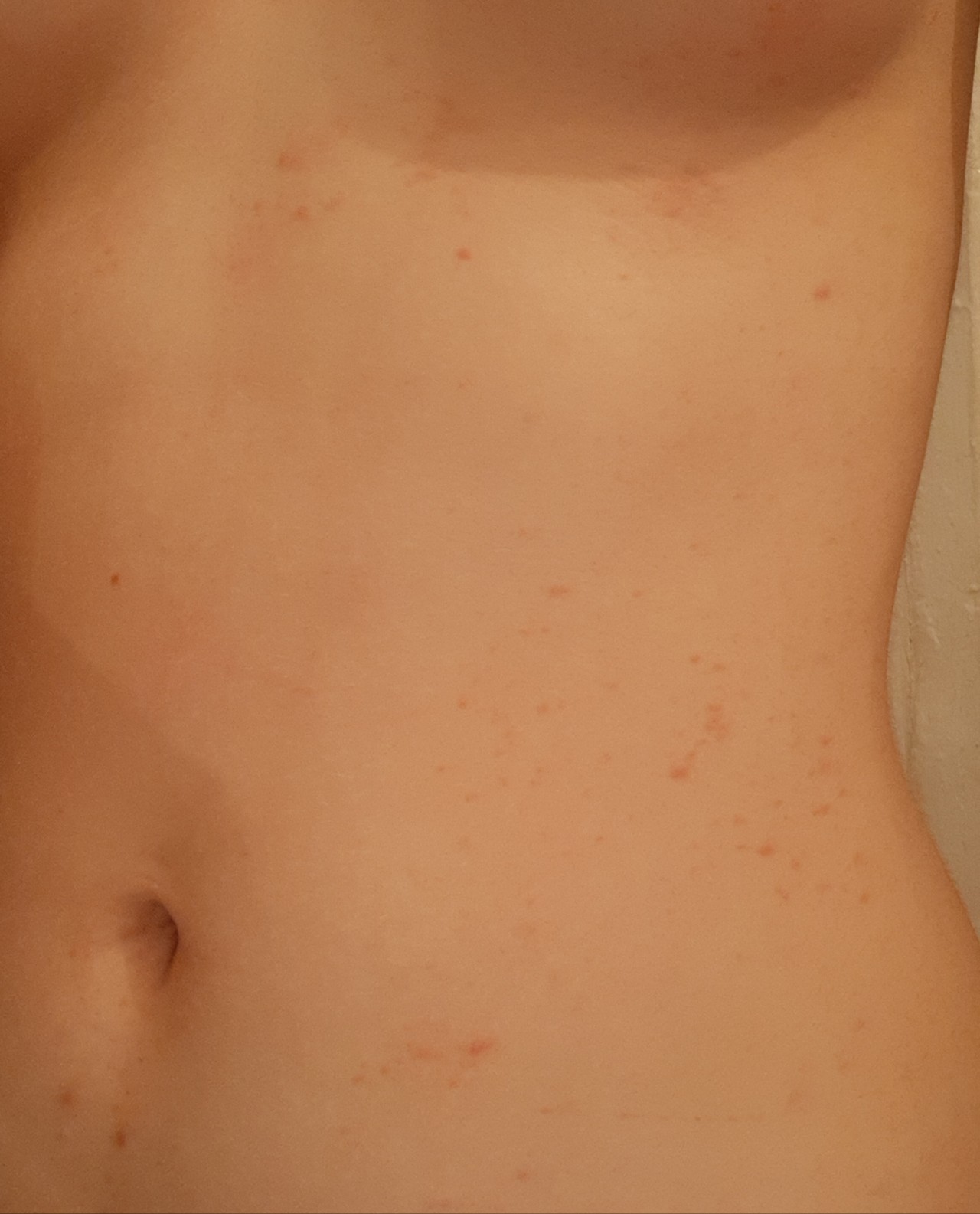 Когда у взрослого развивается мастоцитоз, врач может назначить биопсию костного мозга. Биопсия позволяет врачам искать другие заболевания крови, которые могут сопровождаться мастоцитозом.
Когда у взрослого развивается мастоцитоз, врач может назначить биопсию костного мозга. Биопсия позволяет врачам искать другие заболевания крови, которые могут сопровождаться мастоцитозом.
Если у вас нет сыпи, но есть другие симптомы, такие как диарея, врач может сделать анализ крови или мочи.
Можно ли предотвратить или избежать мастоцитоза?
Полностью избежать мастоцитоза невозможно. Но вы можете помочь предотвратить симптомы, узнав, что вызывает у вас мастоцитоз.
Лечение мастоцитоза
В настоящее время нет лекарства от мастоцитоза, но лечение может помочь купировать симптомы.
Полезны антигистаминные препараты (которые часто используются для лечения аллергии). Если вас беспокоит сыпь, врач может предложить вам лечение ультрафиолетовым светом. Если у вас диарея, пероральная версия (принимаемая внутрь) лекарства под названием кромолин натрия (торговая марка: Gastrocrom) может помочь облегчить проблемы с пищеварением.
