Какие продукты разрешены при панкреатите. Что категорически нельзя есть при воспалении поджелудочной железы. Как правильно питаться для профилактики обострений панкреатита. Примерное меню на неделю при панкреатите.
Что такое панкреатит и почему важно соблюдать диету
Панкреатит — это воспалительное заболевание поджелудочной железы, при котором нарушается ее нормальное функционирование. Поджелудочная железа вырабатывает ферменты, необходимые для переваривания пищи, а также гормоны, регулирующие уровень сахара в крови. При панкреатите происходит повреждение тканей железы, что приводит к нарушению пищеварения и обмена веществ.
Соблюдение специальной диеты при панкреатите играет ключевую роль в лечении и профилактике обострений заболевания. Правильное питание позволяет:
- Снизить нагрузку на поджелудочную железу
- Уменьшить воспаление и болевой синдром
- Нормализовать выработку ферментов и гормонов
- Ускорить восстановление поврежденных тканей
- Предотвратить развитие осложнений
Основные принципы питания при панкреатите
При составлении рациона для больных панкреатитом следует придерживаться следующих правил:

- Дробное питание 5-6 раз в день небольшими порциями
- Исключение острых, жирных, жареных, копченых продуктов
- Ограничение соли до 5-6 г в сутки
- Отказ от алкоголя и газированных напитков
- Термическая обработка продуктов — варка, запекание, приготовление на пару
- Измельчение пищи для облегчения ее усвоения
- Употребление достаточного количества жидкости (до 1,5-2 л в день)
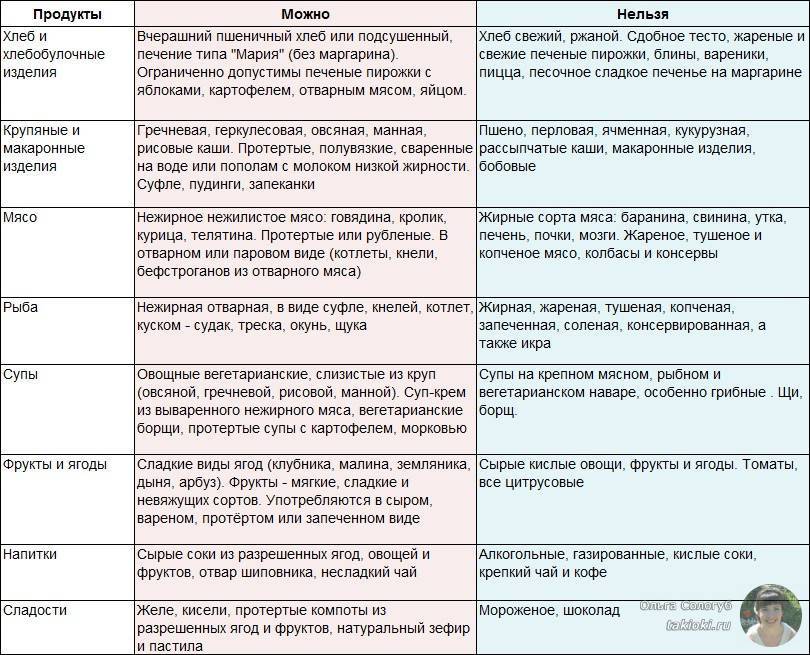
Список разрешенных продуктов при панкреатите
Мясо и рыба:
- Нежирные сорта мяса (курица, индейка, кролик, телятина)
- Нежирная морская рыба (треска, хек, судак, минтай)
Молочные продукты:
- Нежирный творог
- Кефир, простокваша, йогурт без добавок
- Нежирный сыр
Крупы:
- Овсянка
- Гречка
- Рис
Овощи и фрукты:
- Кабачки, тыква, морковь, свекла (в отварном виде)
- Яблоки, груши, бананы (печеные или протертые)
Напитки:
- Некрепкий чай
- Отвар шиповника
- Компоты и кисели из разрешенных фруктов и ягод
Список запрещенных продуктов при панкреатите
При панкреатите категорически запрещено употреблять:

- Алкогольные напитки
- Газированные напитки
- Жирные сорта мяса и рыбы
- Копченые, соленые, маринованные продукты
- Консервы
- Грибы
- Бобовые
- Острые приправы и соусы
- Сдобную выпечку и кондитерские изделия
- Шоколад
- Цитрусовые
- Свежие овощи и фрукты с грубой клетчаткой
Примерное меню на неделю при панкреатите
Вот пример сбалансированного меню на 7 дней для больных панкреатитом:
Понедельник:
- Завтрак: овсяная каша на воде, некрепкий чай
- Обед: суп-пюре из кабачков, отварная курица, компот
- Полдник: нежирный творог
- Ужин: паровые рыбные котлеты, рисовая каша
Вторник:
- Завтрак: гречневая каша, отвар шиповника
- Второй завтрак: банановое пюре
- Обед: вегетарианский борщ, отварная телятина, кисель
- Полдник: йогурт без добавок
- Ужин: запеканка из нежирного творога, чай
Среда:
- Завтрак: рисовая каша на воде, некрепкий чай
- Второй завтрак: протертая груша
- Обед: овощной суп-пюре, паровая куриная котлета, компот
- Полдник: кефир
- Ужин: отварная рыба, картофельное пюре
Четверг:
- Завтрак: манная каша, отвар шиповника
- Второй завтрак: печеное яблоко
- Обед: куриный бульон с вермишелью, отварная индейка, кисель
- Полдник: нежирный творог
- Ужин: овощное рагу, отварное мясо
Пятница:
- Завтрак: овсяная каша, некрепкий чай
- Второй завтрак: банановое пюре
- Обед: суп-пюре из моркови, паровые тефтели, компот
- Полдник: йогурт
- Ужин: запеченная рыба, гречневая каша
Суббота:
- Завтрак: гречневая каша, отвар шиповника
- Второй завтрак: протертая груша
- Обед: овощной суп, отварная курица, кисель
- Полдник: кефир
- Ужин: творожная запеканка, чай
Воскресенье:
- Завтрак: рисовая каша, некрепкий чай
- Второй завтрак: печеное яблоко
- Обед: суп-пюре из тыквы, паровые рыбные котлеты, компот
- Полдник: нежирный творог
- Ужин: отварное мясо, картофельное пюре
Как правильно готовить пищу при панкреатите
При приготовлении блюд для больных панкреатитом следует придерживаться следующих рекомендаций:

- Отдавать предпочтение варке, запеканию, приготовлению на пару
- Исключить жарку
- Измельчать продукты для лучшего усвоения
- Готовить без добавления специй и приправ
- Использовать минимальное количество соли
Как постепенно расширять рацион после обострения панкреатита
После купирования острого приступа панкреатита диету следует расширять постепенно, под контролем врача. Обычно этот процесс проходит в несколько этапов:
- Голодание и парентеральное питание в первые дни обострения
- Введение жидкой пищи (бульоны, кисели, протертые супы)
- Добавление протертых каш и пюре
- Включение в рацион нежирного творога, отварного мяса и рыбы
- Постепенное расширение списка разрешенных продуктов
Важно помнить, что возвращение к обычному питанию должно происходить медленно, на протяжении нескольких недель или даже месяцев. Это позволит избежать повторного обострения заболевания.
Заключение
Правильное питание при панкреатите является важнейшим компонентом лечения и профилактики обострений заболевания. Соблюдение диеты помогает снизить нагрузку на поджелудочную железу, уменьшить воспаление и ускорить процесс восстановления. Важно помнить, что рацион должен быть сбалансированным и содержать все необходимые питательные вещества. При составлении меню следует учитывать индивидуальные особенности организма и рекомендации лечащего врача.

симптомы, лечение, причины, диагностика, лечение, профилактика и питание
Содержание статьи:
- Панкреатит — что это
- Виды и формы панкреатита
- Панкреатит у детей
- Симптомы
- Причины панкреатита
- Диагностика
- Лечение панкреатита
- Осложнения
- Профилактика
- Реабилитация
Что такое панкреатит?
Панкреатит — это распространенное заболевание пищеварительной системы, связанное с острой воспалительной реакцией поджелудочной железы. Если не лечить своевременно, панкреатит может вызвать разрушение тканей органа и нарушение его жизненно важных функций. Кроме того, при наличии бактериальной инфекции, воспаление может распространиться на соседние ткани и дать еще больший вред.
Сильная боль в левом подреберье является первым признаком панкреатита, однако хроническая форма может протекать скрыто и без видимых симптомов. Поджелудочная железа является важным органом пищеварительной системы, отвечающим за выделение ферментов, необходимых для расщепления белков, жиров и углеводов в кишечнике. Также она играет важную роль в эндокринной системе, управляя запасанием и использованием глюкозы в организме.
Также она играет важную роль в эндокринной системе, управляя запасанием и использованием глюкозы в организме.
В случае острого панкреатита, пищеварительные ферменты могут задерживаться внутри поджелудочной железы и начать разрушать ее ткани. Поэтому важно своевременно обратиться к врачу, если у вас возникла боль в левом подреберье или другие симптомы, связанные с пищеварением.
Проверьте здоровье поджелудочной железы
Запишитесь на консультацию к гастроэнтерологу
Записаться на приемВиды и формы панкреатита
Панкреатит может иметь различные формы, в зависимости от степени развития и причин, вызвавших заболевание. Острый панкреатит — это серьезное состояние, возникающее при деструктивном процессе в тканях поджелудочной железы. Разрушение тканей органа является основным первоисточником острого панкреатита, что требует незамедлительного стационарного лечения в хирургическом отделении.
Хронический панкреатит — это диффузное воспалительное заболевание поджелудочной железы, которое прогрессирует непрерывно и приводит к необратимым структурным изменениям тканей и протоков. В результате, нормально функционирующая ткань замещается более плотной и нефункционирующей соединительной тканью. Это приводит к нарушению функций органа. Лечение хронического панкреатита может быть амбулаторным или стационарным, в зависимости от тяжести заболевания и пациентского состояния.
В результате, нормально функционирующая ткань замещается более плотной и нефункционирующей соединительной тканью. Это приводит к нарушению функций органа. Лечение хронического панкреатита может быть амбулаторным или стационарным, в зависимости от тяжести заболевания и пациентского состояния.
Существуют различные виды панкреатита, отличающиеся характером течения (алкогольный, билиарнозависимый, инфекционный, лекарственный, аутоиммунный, дисметаболический, идиопатический панкреатит). Каждый вид панкреатита имеет свои особенности, что влияет на выбор лечения.
Панкреатит у детей
Панкреатит у маленьких детей, как правило, вызывается врожденными пороками пищеварительной системы или ферментной недостаточностью. Также панкреатит может возникнуть в результате осложнений эпидемического паротита (свинки). У детей более старшего возраста, панкреатит может быть связан с плохим питанием, злоупотреблением сладостями и газированными напитками, или вызван кишечными паразитами.
Ребенку часто бывает сложно сформулировать жалобы на боль. Поэтому, при появлении первых признаков заболевания, таких как жалобы на боль в животе, тошноту, рвоту, неустойчивый стул с примесями непереваренной еды, необходимо немедленно обратиться к врачу. У младенцев с панкреатитом наблюдается надрывный плач, быстрая потеря веса и вздутие живота.
Поэтому, при появлении первых признаков заболевания, таких как жалобы на боль в животе, тошноту, рвоту, неустойчивый стул с примесями непереваренной еды, необходимо немедленно обратиться к врачу. У младенцев с панкреатитом наблюдается надрывный плач, быстрая потеря веса и вздутие живота.
Для предотвращения потери поджелудочной железы необходимо своевременно диагностировать и начать лечение. Важно знать, что дети часто не выражают свои чувства и боли ясно, поэтому родители должны быть внимательны к изменениям в поведении и состоянии ребенка, чтобы быстро обнаружить возможные симптомы панкреатита и обратиться за помощью к врачу.
Симптомы и признаки панкреатита
Панкреатит может проявляться по-разному, в зависимости от его формы. Острый панкреатит характеризуется следующими признаками:
- Интенсивная боль, которая может быть режущей или тупой. Пациенты могут ощущать боль в левом подреберье или в верхней части живота.
- Высокая температура тела, высокое или низкое давление, бледный или желтоватый цвет лица.
- Тошнота и рвота, которые не приносят облегчения. Чаще всего пациенты испытывают сухость во рту и появление белого налета на языке.
- Диарея, запор или стул может быть пенистым, частым, со зловонным запахом.
- Вздутие живота, желудок и кишечник не сокращаются во время приступа.
- Одышка, которая может быть вызвана потерей электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
- Боль в животе, которая может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после приема продуктов питания.
- Интоксикация организма, которая может проявляться общей слабостью, снижением аппетита, тахикардией, повышением температуры тела, снижением артериального давления.
- Эндокринные нарушения, такие как кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.

- При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, авитаминоз и повышенная утомляемость.
Необходимо обратиться к врачу при первых признаках!
Причины панкреатита
- Желчнокаменная болезнь также может быть одной из причин развития панкреатита. Желчный конкремент способен вызвать закупорку выносящих протоков и стать следствием воспаления железистой ткани. По статистике, около 30% пациентов, страдающих от панкреатита, имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, может привести к повышенной выработке ферментов и увеличению риска развития панкреатита. По статистике, около 20% случаев панкреатита связано с избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, такие как гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и другие.
- Проблема кальциевого обмена, которая может привести к склеротизации тканей железы и спазму протоков.
- Аутоиммунные заболевания, некоторые виды аллергии, паразитарные инвазии, повреждения протоков при травмах и во время операций, отравления и интоксикации организма, эндокринные заболевания, патологии структур пищеварительной системы, длительный прием некоторых лекарств.
- Сосудистые патологии, такие как артериальная гипертензия и атеросклероз, могут привести к нарушению кровообращения в области поджелудочной железы. Также осложнения в период беременности у женщин могут развить панкреатит.

- Гемолитические заболевания — гемолитико-уремический синдром, также могут способствовать развитию панкреатита. Наследственные патологии, чаще всего муковисцидоз, связанные с загустением внутренних секретов, включая панкреатические соки, могут вызвать нарушение их оттока и стать причиной развития панкреатита.
Таким образом, существует множество факторов, которые могут спровоцировать развитие панкреатита. При первых симптомах необходимо обратиться к врачу для диагностики и назначения соответствующего лечения.
Диагностика панкреатита
Лабораторные методы
- Общий анализ крови, который выявляет признаки воспаления – высокий уровень лейкоцитов и пониженный СОЭ.
- Биохимический анализ крови показывает уровень панкреатических ферментов, таких как амилаза, щелочная фосфатаза и пигмент билирубин.
- Анализ мочи позволяет определить остаточное содержание ферментов амилазы и диастазы.
- Беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения.

- Анализ кала на паразитов проводится при необходимости.
Инструментальные методы
- УЗИ, которое определяет форму и размеры органа, наличие уплотнений и фиброзных участков.
- Гастроскопия оценивает степень воспаления стенок желудка и двенадцатиперстной кишки.
- Рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку.
- Зондовые методы определения внешнесекреторной функции железы, такие как секретин-панкреозиминовый тест или тест Лунда.
- КТ или МРТ позволяют оценить степень некроза тканей у тяжелых пациентов.
- Лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Таким образом, диагностика панкреатита является комплексной и включает в себя разнообразные методы, позволяющие выявить заболевание на разных стадиях его развития. Ранняя диагностика панкреатита позволяет своевременно начать лечение и уменьшить риск развития болезни.
Ранняя диагностика панкреатита позволяет своевременно начать лечение и уменьшить риск развития болезни.
Лечение панкреатита
Острый панкреатит требует немедленного вмешательства — госпитализации и соблюдения постельного режима. Главными целями лечения являются снятие боли, снижение нагрузки на поджелудочную железу и стимуляция ее самовосстановления.
Существует несколько методов лечения острого панкреатита. Некоторые из них включают новокаиновые блокады и спазмолитики для снятия боли, голод, лед на область проекции железы, дезактиваторы панкреатических ферментов и антибиотикотерапию для профилактики инфекционных осложнений.
Хирургическое вмешательство может потребоваться в случае выявления камней в желчных протоках, скоплений жидкости в железе или вокруг нее, участков панкреатического некроза, кист или абсцессов. К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
Лечение легкой формы панкреатита обычно не вызывает затруднений и положительная динамика отмечается уже через неделю. Однако для лечения тяжелой формы панкреатита может потребоваться намного больше времени. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Осложнения
Панкреатит может привести к различным осложнениям, которые могут оказаться серьезными и опасными для здоровья пациента. Наиболее распространенными осложнениями являются:
- сбой оттока желчи (холестаз),
- инфекционные заболевания, такие как флегмона и абсцесс поджелудочной железы,
- сепсис,
- разрыв псевдокисты и протока поджелудочной железы.
Кроме того, возможны внутрибрюшное кровотечение, эрозии и язвы в пищеводе, желудке и двенадцатиперстной кишке, аденокарцинома поджелудочной железы, сахарный диабет, нарушения углеводного обмена и всасывания питательных веществ.
Помимо этого, могут возникнуть различные сердечно-сосудистые, легочные, гематологические и метаболические осложнения. Например, панкреатит может вызвать сердечную недостаточность, аритмию, тромбоэмболию легочной артерии, анемию, тромбоцитопению и тромбозы. В некоторых случаях пациентам необходимо проводить реанимационные мероприятия, включая механическую вентиляцию легких, кровезаменяющую терапию и инфузионную терапию для поддержания жизненно необходимых функций организма.
Прогноз и профилактика панкреатита
Профилактика панкреатита включает в себя несколько ключевых мероприятий, которые помогают предотвратить его развитие. Одной из ключевых составляющих профилактики является отказ от алкоголя, так как этот вещество токсично воздействует на ткани поджелудочной железы. Кроме того, необходимо соблюдать диету и отказаться от жирной, жареной и пряной пищи, так как она может стать причиной воспаления железы.
Еще одним аспектом профилактики является отказ от курения и необоснованного приема медикаментозных препаратов, включая гормональные препараты, диуретики и кортикостероиды. Рекомендуется также своевременно лечить заболевания органов брюшной полости, чтобы предотвратить их осложнения и связанные с этим риски для поджелудочной железы. Если вы испытываете симптомы, связанные с панкреатитом, необходимо немедленно обратиться за медицинской помощью, чтобы предотвратить развитие болезни и ее осложнений.
Рекомендуется также своевременно лечить заболевания органов брюшной полости, чтобы предотвратить их осложнения и связанные с этим риски для поджелудочной железы. Если вы испытываете симптомы, связанные с панкреатитом, необходимо немедленно обратиться за медицинской помощью, чтобы предотвратить развитие болезни и ее осложнений.
Диета №5 при панкреатите
Стол №5 при панкреатите предусматривает ограничение потребления пищи, способной вызвать повышенную секрецию, и рекомендует дробное раздельное питание. Основные продукты, которые следует исключить из рациона, включают жирное, жареное, копченое, соленое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, свежие фрукты и овощи с грубой клетчаткой и алкогольные напитки.
В первые дни после обострения рекомендуется придерживаться строгой диеты №5п, раздельно употреблять пищу 8 раз в день и не превышать размер разовой порции в 300 грамм. Допустимым составом пищи являются измельченные в кашицу продукты, такие как пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики. В составе пищи должны быть отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты с акцентом на белковую пищу с пониженным содержанием жиров и углеводов. Ограничение потребления соли должно составлять не более 10 грамм в сутки, а вместо сахара желательно использовать сахарозаменитель. Температура еды должна быть теплой, от 20 до 52 градусов, и горячее или холодное употребляться нельзя.
В составе пищи должны быть отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты с акцентом на белковую пищу с пониженным содержанием жиров и углеводов. Ограничение потребления соли должно составлять не более 10 грамм в сутки, а вместо сахара желательно использовать сахарозаменитель. Температура еды должна быть теплой, от 20 до 52 градусов, и горячее или холодное употребляться нельзя.
При достижении ремиссии можно смягчить требования диеты, сократив количество приемов еды до 5 раз в день с увеличением порций и допустив употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш. Также можно увеличить количество углеводов в рационе.
Реабилитация
После прохождения лечения панкреатита необходимо соблюдать определенные правила для восстановления организма. Следует придерживаться диеты, включающей легкоусвояемые продукты. Постепенно рацион можно расширять, но жирные, жареные и тяжелые блюда все же лучше исключить из питания. Физическая активность и тепловые процедуры должны быть ограничены, а прием препаратов проводить только по рекомендации врача. Длительность периода восстановления может зависеть от вида проведенной операции, а также от общего состояния пациента.
Постепенно рацион можно расширять, но жирные, жареные и тяжелые блюда все же лучше исключить из питания. Физическая активность и тепловые процедуры должны быть ограничены, а прием препаратов проводить только по рекомендации врача. Длительность периода восстановления может зависеть от вида проведенной операции, а также от общего состояния пациента.
Вывод
Панкреатит — это серьезная болезнь, которая развивается из-за неправильного переваривания пищи. Оно часто возникает на фоне хронических болезней печени и желудочно-кишечного тракта. Характерные проявления панкреатита — болевой синдром, расстройства самочувствия, метеоризм, желтуха. Для точного диагноза используются диагностические методы, такие как ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография, а также лабораторные методы, включая анализы на гормоны и клетки. Лечебное воздействие на организм включает применение обезболивающих и противовоспалительных средств, а также активных гормонов. На начальном этапе часто применяют диету и голодание. При отсутствии положительной динамики, назначается хирургическое удаление пораженных тканей. Чтобы получить полную информацию нужно обратиться к специалисту — гастроэнтерологу, терапевту, хирургу, эндокринологу или онкологу. Помните, что самостоятельно принимать какие-либо медикаменты без назначения специалиста опасно для здоровья. Если у вас возникли характерные симптомы, обязательно обратитесь к врачу и проведите необходимые диагностические работы.
На начальном этапе часто применяют диету и голодание. При отсутствии положительной динамики, назначается хирургическое удаление пораженных тканей. Чтобы получить полную информацию нужно обратиться к специалисту — гастроэнтерологу, терапевту, хирургу, эндокринологу или онкологу. Помните, что самостоятельно принимать какие-либо медикаменты без назначения специалиста опасно для здоровья. Если у вас возникли характерные симптомы, обязательно обратитесь к врачу и проведите необходимые диагностические работы.
Вы можете записаться на консультацию к нашим врачам в медцентре «Клиника ДНК» в Дубне, либо задать любые интересующие Вас вопросы по телефону, в форме обратной связи или по почте. Будьте здоровы!
Записаться на приемАвтор статьи:
Кучеренко Ольга Александровна
гастроэнтеролог
Панкреатит: причины, симптомы и лечение
Содержимое
- 1 Панкреатит: причины, симптомы и методы лечения
- 1.
 1 Панкреатит: симптомы, причины и лечение
1 Панкреатит: симптомы, причины и лечение- 1.1.1 Причины панкреатита
- 1.1.2 Симптомы панкреатита
- 1.1.3 Лечение панкреатита
- 1.2 Что такое панкреатит и как проявляется?
- 1.3 Причины панкреатита
- 1.4 Симптомы панкреатита
- 1.5 Активный опытный синдром
- 1.6 Хронический панкреатит и его симптомы
- 1.7 Диагностика панкреатита
- 1.7.1 Основные методы диагностики
- 1.7.2 Дополнительные методы диагностики
- 1.8 Лечение панкреатита
- 1.8.1 Лекарственное лечение
- 1.8.2 Диета и питание
- 1.8.3 Хирургическое лечение
- 1.8.4 Физиотерапия и реабилитация
- 1.9 Профилактика панкреатита
- 1.9.1 Сохранение здоровья поджелудочной железы
- 1.10 Диета при панкреатите
- 1.10.1 Общие рекомендации
- 1.10.2 Разрешенные продукты
- 1.10.3 Запрещенные продукты
- 1.10.4 Примерное меню на неделю
- 1.11 Советы по уходу за пациентами с панкреатитом
- 1.
 12 Видео по теме:
12 Видео по теме: - 1.13 Вопрос-ответ:
- 1.13.0.1 Что такое панкреатит?
- 1.13.0.2 Какие симптомы панкреатита?
- 1.13.0.3 Какие причины панкреатита?
- 1.13.0.4 Как диагностируется панкреатит?
- 1.13.0.5 Как лечится панкреатит?
- 1.13.0.6 Каков прогноз при панкреатите?
- 1.
Узнайте, что такое панкреатит, какие симптомы и причины возникновения этой болезни. Получите полезные рекомендации от наших врачей по лечению и профилактике.
Панкреатит – это заболевание, которое связано с воспалением поджелудочной железы. Если она не работает должным образом, то происходит нарушение функций всей пищеварительной системы. Одной из особенностей этой болезни является то, что она может быть как острая, так и хроническая, а также развиваться в любом возрасте.
Острая форма панкреатита начинается резко и сильно. Первые симптомы могут проявиться уже через несколько часов после того, как произошло первое крушение функций органа. Хронический панкреатит проходит не так ярко, но болезнь проявляется более длительным процессом. В обоих случаях лечение является неотложным.
Хронический панкреатит проходит не так ярко, но болезнь проявляется более длительным процессом. В обоих случаях лечение является неотложным.
Причиной развития панкреатита могут стать множество факторов, от курения до наследственных проблем. Поэтому важно знать основные симптомы и своевременно обратиться за медицинской помощью для диагностики и лечения.
Панкреатит: симптомы, причины и лечение
Панкреатит — это воспалительное заболевание поджелудочной железы, которое может привести к серьезным осложнениям.
Причины панкреатита
Главной причиной панкреатита является злоупотребление алкоголем и неправильное питание. Также это может быть связано с желчнокаменной болезнью, повреждением железы, вирусными инфекциями и наследственными факторами.
Симптомы панкреатита
Основным симптомом панкреатита являются сильные боли в верхней части живота, которые могут давать в спину. Также возможны тошнота, рвота, диарея, повышенная температура тела и общая слабость.
Лечение панкреатита
Лечение панкреатита зависит от тяжести болезни. В легких случаях достаточно контроля за питанием и употреблением антибиотиков. В более серьезных случаях может потребоваться госпитализация для проведения интенсивной терапии и операции. Главное правило при лечении панкреатита — начинать лечение как можно раньше, чтобы избежать последствий для организма.
Помните, что здоровый образ жизни и внимательность к своему организму являются лучшей профилактикой панкреатита и других заболеваний!
Что такое панкреатит и как проявляется?
Панкреатит — это воспаление поджелудочной железы, обычно вызванное нарушениями ее функций. Болезнь может иметь острое или хроническое течение.
Причинами панкреатита могут быть алкогольное и нездоровое питание, так же болезни желчевыводящих путей, травмы и операции на органах брюшной полости.
- Острый панкреатит требует немедленной медицинской помощи и госпитализации,
- Хронический панкреатит может привести к серьезным осложнениям, в том числе диабету и раку поджелудочной железы.

Для профилактики и лечения панкреатита рекомендуется полноценное питание, отказ от курения и алкоголя, снижение уровня стресса.
Причины панкреатита
Панкреатит – это воспаление поджелудочной железы, которое может быть вызвано различными причинами. В большинстве случаев, панкреатит связан с острой или хронической алкогольной интоксикацией, когда этиловый спирт оказывает токсическое воздействие на клетки органа.
Панкреатит также может быть вызван инфекционными заболеваниями, такими как вирусный гепатит или цитомегаловирусная инфекция. Автоиммунные заболевания, такие как системная красная волчанка или ревматоидный артрит, также могут быть причиной панкреатита.
Реже панкреатит могут вызывать другие факторы, такие как повреждение органа в результате травмы, излишнее употребление лекарственных препаратов, нарушение кровоснабжения поджелудочной железы, повышенное содержание триглицеридов в крови, хирургические вмешательства на органах брюшной полости и др.
Симптомы панкреатита
Болезнь представляет собой острое или хроническое воспаление поджелудочной железы. При этом у пациента наблюдаются характерные симптомы, которые могут быть различны в зависимости от степени тяжести заболевания.
- Острые формы:
- Острый болевой синдром — наиболее типичный симптом острого панкреатита. Боль обычно локализуется в левом подреберье, может иметь колющий или жгучий характер, возрастает при приеме пищи, особенно жирной или острой.
- Тошнота и рвота — эти симптомы часто возникают вместе с болевыми ощущениями. При этом прием пищи не даёт облегчения.
- Ослабление или полная отсутствие аппетита — это связано с тем, что пищеварение нарушено, и организму не хочется еды.
- Лихорадка — часто сопутствует острой форме панкреатита.
- Хронические формы:
- Боль в верхней части живота — возникает или усиливается после приема пищи и может быть неинтенсивной или крайне болезненной.

- Тошнота — часто возникает после приема пищи, особенно жирной и острой.
- Рвота — становится регулярной через некоторое время.
- Отсутствие аппетита — часто происходит из-за ослабления пищеварительной функции.
- Желтуха — возникает, когда поджелудочная железа настолько опухла, что стала сжимать желчные протоки.
- Боль в верхней части живота — возникает или усиливается после приема пищи и может быть неинтенсивной или крайне болезненной.
Симптомы панкреатита могут быть различны в зависимости от степени тяжести заболевания и формы, которая наступила. Поэтому важно обратиться к врачу уже при первых признаках панкреатита и начать лечение.
Активный опытный синдром
Активный опытный синдром – симптом комплекс, проявляющийся у пациентов с панкреатитом в форме усиленной болевой реакции и ухудшения состояния при снижении дозы анальгетиков или их отмене.
Этот синдром вызывает значительные проблемы при лечении и наблюдении за больными. Как правило, его причинами могут быть различные факторы, включая нарушение иммунной системы, воспалительный процесс в органах, а также наличие других заболеваний.
Для профилактики данного синдрома необходимо строго соблюдать дозировку анальгетиков, а также учитывать все особенности пациента и состояние организма в целом. Также необходимо постоянное наблюдение врача и своевременное лечение всех заболеваний, в том числе и панкреатита.
- Основными проявлениями активного опытного синдрома являются:
- увеличение болевой реакции;
- нарушения сна и пищеварения;
- умственная дисфункция;
- депрессивные состояния;
- хроническая усталость.
Для профилактики данного синдрома необходимо соблюдать правильный режим дня, здоровый образ жизни, отказаться от привычек вредных для здоровья, а также регулярно проходить обследование у врача.
Хронический панкреатит и его симптомы
Хронический панкреатит — это заболевание, которое характеризуется длительным воспалением поджелудочной железы. Он может возникнуть в результате многих причин, таких как злоупотребление алкоголем, курение, нарушения в работе желчевыводящих путей, генетические факторы и другие.
Основным симптомом хронического панкреатита является болезненное расстройство в области верхней части живота, которая может охватывать боковые участки живота. Эта боль может стать хронической и усилиться после приема пищи или употребления алкоголя.
Другие симптомы хронического панкреатита включают постоянную диарею, отсутствие аппетита, тошноту, рвоту и даже похудение. В некоторых случаях может появиться и стул, содержащий жир.
Для диагностики хронического панкреатита может потребоваться проведение различных исследований, таких как анализы крови, магнитно-резонансная томография, ультразвук, эндоскопия и другие. Лечение может включать в себя изменения в рационе питания, принятие противоопухолевых средств, угнетение иммунной системы, аблация опухолей и ряд других методов в зависимости от характеристик заболевания.
Диагностика панкреатита
Основные методы диагностики
Диагностика панкреатита основана на анализе симптомов, результатов обследования и медицинских исследований. Основными методами диагностики панкреатита являются:
Основными методами диагностики панкреатита являются:
- Клинический анализ крови: показатели воспаления и наличие инфекции
- Исследование уровня поджелудочной амилазы: показывает уровень ее содержания в крови, которое повышается при панкреатите
- УЗИ поджелудочной железы: для определения размера, формы, структуры и патологических изменений в железе
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ): для более точной визуализации внутренней структуры поджелудочной железы
- Эндоскопическая ультразвуковая диагностика (ЭУС): для детального исследования внутренних органов пищеварительной системы, включая поджелудочную железу
Дополнительные методы диагностики
Дополнительно может быть проведено исследование мочи, рентген легких, дуоденальная интубация и другие методы исследований, но они могут быть более специфическими в зависимости от причины панкреатита.
Важно начать диагностику панкреатита как можно скорее для своевременного и правильного лечения.
Лечение панкреатита
Лекарственное лечение
Лекарственное лечение панкреатита направлено на уменьшение воспаления, болевого синдрома и предотвращение осложнений. Для этого применяются различные группы препаратов: противовоспалительные, анальгетики, ферменты, антибиотики, а также препараты, уменьшающие выработку желудочно-кишечных соков. Дозировка и продолжительность приема препаратов назначаются индивидуально в зависимости от тяжести болезни и ее причин.
Диета и питание
Диета и питание играют важную роль в лечении панкреатита. При обострении болезни необходимо соблюдать голодание в течение 1-2 дней, затем постепенно начинать прием пищи в виде жидких кашиц и бульонов. После нормализации состояния рекомендуется придерживаться диеты, исключающей острые, жирные, копченые и сладкие продукты, а также алкоголь. В рацион необходимо включать легкоусвояемые белки, каши, овощи, фрукты и кисломолочные продукты.
Хирургическое лечение
Хирургическое лечение панкреатита применяется в случаях, когда консервативная терапия не приводит к улучшению состояния или у пациента имеются осложнения болезни. Операция может заключаться в удалении пораженной части поджелудочной железы или дренажировании ее каналов. Хирургическое лечение является последней мерой и проводится только при строгих показаниях.
Пример меню для пациентов с панкреатитом:ЗавтракОбедУжинПерекус
| Каши на воде (гречневая, рисовая) с молоком | Говядина или телятина на пару | Тушеные овощи | Яблоко печеное |
| Сырники из обезжиренного творога | Гречка с курицей или индейкой на пару | Каша на воде (овсяная, манная) | Кисломолочный напиток |
Физиотерапия и реабилитация
Физиотерапия и реабилитация применяются после выписки из больницы и направлены на восстановление функции поджелудочной железы и предотвращение рецидивов. В период реабилитации рекомендуется соблюдать диету, отказаться от плохих привычек, укреплять иммунитет, вести активный образ жизни и следить за своим здоровьем. Для улучшения состояния могут назначаться физиотерапевтические процедуры, такие как электрофорез, УВЧ, лазеротерапия, массаж и упражнения по методике ЛФК.
В период реабилитации рекомендуется соблюдать диету, отказаться от плохих привычек, укреплять иммунитет, вести активный образ жизни и следить за своим здоровьем. Для улучшения состояния могут назначаться физиотерапевтические процедуры, такие как электрофорез, УВЧ, лазеротерапия, массаж и упражнения по методике ЛФК.
Профилактика панкреатита
Сохранение здоровья поджелудочной железы
Панкреатит — это опасное воспалительное заболевание, которое может привести к серьезным последствиям. Профилактика панкреатита важна для того, чтобы сохранить здоровье поджелудочной железы.
- Регулярный осмотр у врача — осмотр гастроэнтеролога поможет выявить наличие риска развития панкреатита и предотвратить его появление.
- Правильное питание — умеренное употребление жирных, жаренных, острых и копченых продуктов может помочь уберечься от панкреатита.
- Поддержание здорового образа жизни — способствует укреплению иммунитета и общему состоянию здоровья. Избегание переутомления и тревоги очень важно.

- Отказ от вредных привычек — курение и употребление алкоголя ведет к разрушению клеток поджелудочной железы, что может привести к развитию панкреатита.
Внимательное отношение к своему здоровью, умеренность в питании и отказ от вредных привычек помогут уберечься от панкреатита и сохранить здоровье поджелудочной железы.
Диета при панкреатите
Общие рекомендации
Диета при панкреатите — один из основных компонентов лечения. Она направлена на снижение нагрузки на поджелудочную железу и улучшение ее функций. Основные принципы диеты при панкреатите:
- Режим питания должен быть регулярным и неразрывным.
- Порции пищи должны быть небольшими и частыми (5-6 раз в день).
- Приготовление пищи следует выполнять по методам варки, тушения, запекания или парения.
- Избегать жирной, острой и пряной пищи, а также маринадов и консервов.
- Полностью исключить алкоголь и курение.
Разрешенные продукты
При панкреатите рекомендуется употреблять:
- Каши на воде (рис, гречка, овсянка).

- Кисломолочные продукты с низким содержанием жиров (нежирный творог, йогурты, кефир).
- Мясо и рыба низкожирные (говядина, курица, индейка, красная рыба).
- Овощи (кроме тех, что содержат грубые волокна — капуста, баклажаны, редис).
- Фрукты (сливы, яблоки, бананы).
- Хлебцы, сухарики, бисквиты.
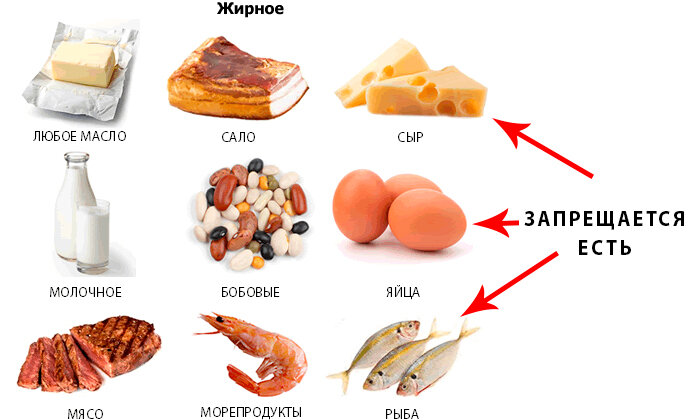
Запрещенные продукты
Для пациентов с панкреатитом категорически запрещены:
- Жирное мясо и рыба.
- Жирные кисломолочные продукты (сливки, сметана, молоко).
- Алкоголь и курение.
- Жареная, острая, пряная и соленая пища.
- Бакалея (горох, фасоль, чечевица).
- Шоколад и его продукты.
Примерное меню на неделю
| Завтрак | Омлет из двух яиц, хлебцы, йогурт с низким содержанием жиров, чай без сахара. |
| Перекус | Яблоко. |
| Обед | Индейка на пару, банан, рис, чай без сахара. |
| Перекус | Нежирный творог с ягодами. |
| Ужин | Красная рыба, запеченная в духовке, овощной салат, тосты из сухариков, отвар шиповника. |
Советы по уходу за пациентами с панкреатитом
1. Следуйте рекомендованной диете: Пациенты с панкреатитом должны следовать строгой диете, которая включает в себя легко усваиваемые белки, низкий уровень жиров и углеводов. Необходимо избегать жирной, острой и слишком сладкой пищи, а также алкогольных напитков.
2. Обеспечьте регулярный прием лекарств: Врач может назначить препараты для контроля симптомов, улучшения пищеварительного процесса и предотвращения возможных осложнений. Важно следовать инструкциям врача и принимать лекарства вовремя.
3. Регулярно обращайтесь к врачу: Если у пациента с панкреатитом происходит усиление симптомов, необходимо незамедлительно обратиться к врачу. Регулярные визиты к врачу и проведение заявленных обследований помогут предотвратить возможные осложнения.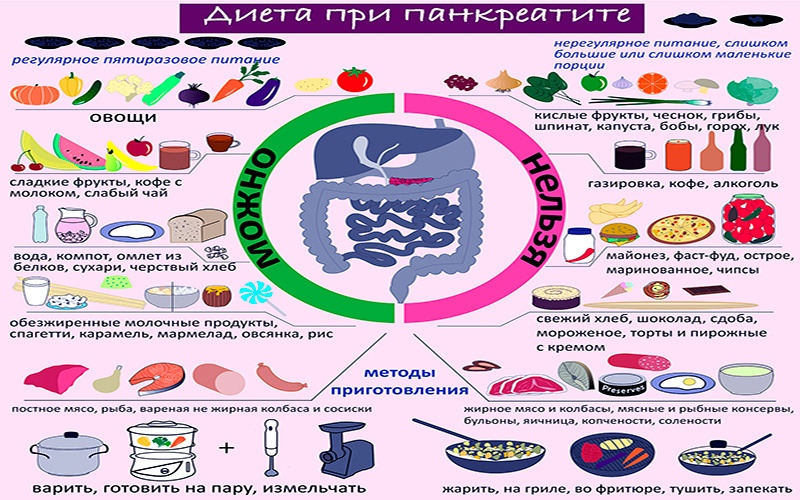
4. Избегайте стрессовых ситуаций: Сильные эмоции могут вызывать симптомы панкреатита. Необходимо предотвращать их возникновение или избегать всяческих стрессовых ситуаций и неврозов.
5. Берегите свое здоровье: Важно следовать здоровому образу жизни и уделять достаточно времени физической активности. Курение и употребление алкогольных напитков может ухудшить состояние пациента с панкреатитом.
6. Соблюдайте гигиену: Избегайте использования общей посуды и других предметов индивидуальной гигиены, а также питания в общественных местах, так как это может привести к заражению.
7. Поддерживайте позитивный настрой: Пациенты с панкреатитом могут сильно ощущать негативные эмоции и стресс. Важно поддерживать позитивный настрой и находить время для приятных занятий, которые могут помочь расслабиться и снять стресс.
Эти простые советы «как ухаживать за пациентами с панкреатитом» помогут уменьшить риск осложнений и улучшить их состояние.
Видео по теме:
Вопрос-ответ:
Что такое панкреатит?
Панкреатит – это заболевание, которое характеризуется воспалением поджелудочной железы. Болезнь может быть острым или хроническим. Острый панкреатит – это тяжелое заболевание, требующее немедленной медицинской помощи. Хронический панкреатит – это длительный процесс воспаления, который может привести к серьезным осложнениям.
Какие симптомы панкреатита?
Симптомы панкреатита могут включать боль в верхней части живота, тошноту, рвоту, понос, повышенную температуру тела, снижение аппетита, возможно желтушность кожи и глаз. В случае острого панкреатита симптомы могут быть более выраженными и сильно сказываться на общем состоянии пациента.
Какие причины панкреатита?
Основные причины острого панкреатита: галловые камни, алкоголь, высокий уровень жирных кислот в крови, инфекция. Хронический панкреатит обычно вызывается длительным употреблением алкоголя, но может быть связан с генетическими факторами, повторными атаками острой формы панкреатита и другими причинами.
Хронический панкреатит обычно вызывается длительным употреблением алкоголя, но может быть связан с генетическими факторами, повторными атаками острой формы панкреатита и другими причинами.
Как диагностируется панкреатит?
Диагностика панкреатита начинается с физического обследования пациента, включающего ощупывание живота и общего анализа крови. Для уточнения диагноза может потребоваться проведение таких исследований, как ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография, эндоскопическая ретроградная холангиопанкреатография и другие.
Как лечится панкреатит?
Лечение панкреатита зависит от формы болезни и причин ее возникновения. В случае острой формы панкреатита пациенту назначают обезболивающие и противовоспалительные препараты, а также пищу через вену или трубку, вводимую в желудок. При хроническом панкреатите может потребоваться хирургическое вмешательство. Дополнительно могут быть назначены физиотерапевтические процедуры.
Каков прогноз при панкреатите?
Прогноз при панкреатите зависит от формы болезни и тяжести ее течения. Острый панкреатит может привести к серьезным осложнениям, таким как инфекция, диабет, недостаточность почек. Хронический панкреатит также может быть связан с осложнениями, такими как сильная боль, диабет, недостаточность поджелудочной железы. Ранняя диагностика и своевременное лечение могут улучшить прогноз и снизить риск осложнений.
Питание при панкреатите у собак
Что такое поджелудочная железа?
Поджелудочная железа представляет собой небольшой орган в брюшной полости всех млекопитающих, расположенный рядом с желудком и тонкой кишкой. Он состоит из различных типов клеток, которые выполняют специализированные функции, включая выработку и секрецию ферментов и гормонов. Здоровая поджелудочная железа имеет решающее значение для нормального переваривания белков, жиров и углеводов.
Что такое панкреатит и как он развивается? Панкреатит или воспаление поджелудочной железы может возникнуть по многим причинам. Несколько пород собак генетически предрасположены к панкреатиту, главным примером является цвергшнауцер. Некоторые заболевания также могут повышать вероятность развития панкреатита у домашних животных, включая ожирение, сахарный диабет или низкую функцию щитовидной железы. У собак также может развиться панкреатит, если они едят продукты или материалы, которые им не следует есть, или если они едят продукты с высоким содержанием жиров или очень высоким содержанием белка. Панкреатит может начаться очень быстро (острый панкреатит) или может быть постоянной проблемой для собаки, которая длится неделями или месяцами (хронический панкреатит).
Несколько пород собак генетически предрасположены к панкреатиту, главным примером является цвергшнауцер. Некоторые заболевания также могут повышать вероятность развития панкреатита у домашних животных, включая ожирение, сахарный диабет или низкую функцию щитовидной железы. У собак также может развиться панкреатит, если они едят продукты или материалы, которые им не следует есть, или если они едят продукты с высоким содержанием жиров или очень высоким содержанием белка. Панкреатит может начаться очень быстро (острый панкреатит) или может быть постоянной проблемой для собаки, которая длится неделями или месяцами (хронический панкреатит).
К сожалению, не существует ни одного конкретного теста для диагностики панкреатита со 100% достоверностью. Таким образом, диагноз панкреатита основывается на сочетании факторов, включая недавний анамнез, историю питания, включая продукты и добавки, а также наличие клинических признаков, таких как боль в животе, снижение аппетита или рвота. Анализы крови или изображения (рентген, УЗИ, компьютерная томография (КТ) также могут быть рекомендованы для подтверждения диагноза панкреатита. Эти тесты также помогут вашему ветеринару исключить другие возможные причины симптомов у вашей собаки, включая токсины, паразиты или закупорка кишечника
Анализы крови или изображения (рентген, УЗИ, компьютерная томография (КТ) также могут быть рекомендованы для подтверждения диагноза панкреатита. Эти тесты также помогут вашему ветеринару исключить другие возможные причины симптомов у вашей собаки, включая токсины, паразиты или закупорка кишечника
Лечение панкреатита направлено на поддерживающую терапию и лечение клинических признаков. Поддерживающая терапия может включать лекарства для лечения боли или тошноты. В тяжелых случаях у собак может наступить обезвоживание, и может потребоваться госпитализация для внутривенного введения жидкостей и более интенсивной поддерживающей терапии.
Нутритивное лечение панкреатита можно начинать, как только боль и тошнота собаки контролируются. Цели в области питания включают предоставление полноценной и сбалансированной пищи (включая все необходимые витамины и минералы), с низким содержанием жира и легко усваиваемой. Рекомендуется низкое содержание жира и умеренное количество белка, чтобы удовлетворить пищевые потребности собаки, не вызывая чрезмерной стимуляции поджелудочной железы, которая может усугубить панкреатит. Многократное кормление небольшими порциями (вместо 1 или 2 больших приемов пищи) также может помочь предотвратить тошноту или рвоту и может помочь владельцам оценить, является ли новая пища приемлемой и переносимой собакой (хороший аппетит, отсутствие рвоты или диареи).
Многократное кормление небольшими порциями (вместо 1 или 2 больших приемов пищи) также может помочь предотвратить тошноту или рвоту и может помочь владельцам оценить, является ли новая пища приемлемой и переносимой собакой (хороший аппетит, отсутствие рвоты или диареи).
Исход лечения и потребности в питании после выздоровления от панкреатита строго индивидуальны. Не существует единой рекомендации по кормлению жиром или белком для собак с панкреатитом в анамнезе, и некоторые собаки переносят большее количество жира или белка, чем другие. В случаях острого панкреатита, при котором обнаруживается причина панкреатита, например, употребление в анамнезе пищи с очень высоким содержанием жира, собаку в конечном итоге можно будет перевести обратно на прежний корм без дальнейших проблем. В случаях хронического панкреатита диета с низким содержанием жиров может потребоваться в течение нескольких недель, месяцев или даже до конца жизни животного в зависимости от наличия других заболеваний и тяжести панкреатита.
Лакомства также должны содержать мало жира, чтобы предотвратить возникновение или обострение панкреатита. Угощения не должны обеспечивать более 10% дневной нормы калорий. Есть несколько коммерчески доступных лакомств с низким содержанием жира. В качестве альтернативы, нетоксичные фрукты и овощи могут содержать мало жира и умеренное количество белка, и их также можно рассмотреть после обсуждения с вашим ветеринаром.
Вопросы питания у пациентов с острым и хроническим панкреатитом
Этот информативный веб-семинар посвящен основам нутритивных последствий и вмешательств у пациентов с острым и хроническим панкреатитом. Углубитесь в патофизиологию легкого, умеренного, тяжелого и некротизирующего панкреатита и изучите вопросы питания, такие как недоедание, экзокринная недостаточность поджелудочной железы и непереносимость жиров.
Подробности
В этой информативной лекции вы получите всестороннее представление о последствиях питания и вмешательстве для пациентов с острым и хроническим панкреатитом. Под руководством экспертов в этой области участники изучат патофизиологию острого панкреатита, включая легкие, умеренные, тяжелые и некротизирующие случаи, а также хронический панкреатит. На сессии будут рассмотрены основные аспекты питания, включая недоедание, экзокринную недостаточность поджелудочной железы, диабет типа 3с, общие принципы диеты, непереносимость жиров и использование нутритивной поддержки. Эта лекция, посвященная возвращению к основам, является отличной возможностью для медицинских работников улучшить свои знания и навыки в этой области. К концу занятия участники будут оснащены практическими инструментами и ресурсами для улучшения нутритивного статуса и результатов лечения пациентов с острым и хроническим панкреатитом. Не упустите шанс углубить свое понимание этой важной темы и улучшить уход за пациентами.
Под руководством экспертов в этой области участники изучат патофизиологию острого панкреатита, включая легкие, умеренные, тяжелые и некротизирующие случаи, а также хронический панкреатит. На сессии будут рассмотрены основные аспекты питания, включая недоедание, экзокринную недостаточность поджелудочной железы, диабет типа 3с, общие принципы диеты, непереносимость жиров и использование нутритивной поддержки. Эта лекция, посвященная возвращению к основам, является отличной возможностью для медицинских работников улучшить свои знания и навыки в этой области. К концу занятия участники будут оснащены практическими инструментами и ресурсами для улучшения нутритивного статуса и результатов лечения пациентов с острым и хроническим панкреатитом. Не упустите шанс углубить свое понимание этой важной темы и улучшить уход за пациентами.
Этот веб-семинар был представлен в прямом эфире 3 ноября 2022 г. Срок действия CPE, связанного с этим мероприятием, истекает 31 мая 2024 г.
Показатели эффективности:
- 8.
 2.1 Участвует в образовательной деятельности для сохранения знаний и получения новых знаний о заболеваниях и клинических состояниях.
2.1 Участвует в образовательной деятельности для сохранения знаний и получения новых знаний о заболеваниях и клинических состояниях. - 10.2.1 Выбирает действительные и надежные инструменты для проведения комплексной оценки питания.
- 10.3.3 Приоритизация конкретных проблем с питанием для обоснования планов и процессов ухода за питанием.
Цели обучения
- Описать основную патофизиологию острого и хронического панкреатита.
- Определите «скрытые» барьеры для общения, будь то технологические, социальные, культурные или личные.
- Проанализируйте последние данные о пути и использовании нутритивной поддержки у пациентов с острым панкреатитом.
Громкоговорители
Шелби Яцешко MS, RDN-AP, CNSC, CSSD, CCTD
Шелби Яцешко — зарегистрированный диетолог-диетолог с передовой практикой, специализирующийся на нутритивной поддержке, спортивном питании и питании для трансплантаций.
