Что такое энтеральное и парентеральное питание. Каковы показания к их применению. В чем разница между этими видами лечебного питания. Какие бывают виды энтерального и парентерального питания. Каковы преимущества и недостатки каждого метода.
Что такое энтеральное и парентеральное питание
Энтеральное и парентеральное питание — это методы искусственного лечебного питания, которые применяются, когда пациент по каким-либо причинам не может питаться обычным способом. Основные различия между ними:
- Энтеральное питание вводится через желудочно-кишечный тракт (через зонд или стому)
- Парентеральное питание вводится внутривенно, минуя ЖКТ
Оба метода позволяют обеспечить организм необходимыми питательными веществами, когда обычное питание невозможно или недостаточно.
Виды энтерального питания
Энтеральное питание бывает следующих видов:
- Стандартные смеси — содержат все необходимые нутриенты
- Полуэлементные смеси — содержат частично расщепленные компоненты
- Модульные смеси — содержат один компонент (белки, жиры или углеводы)
- Специализированные смеси — для определенных заболеваний
По консистенции смеси могут быть жидкими или сухими (требуют разведения). Выбор смеси зависит от состояния пациента и цели питания.

Виды парентерального питания
Парентеральное питание может быть:
- Полным — обеспечивает все потребности организма
- Частичным — дополняет энтеральное или обычное питание
По месту введения различают:
- Центральное парентеральное питание — через центральный венозный катетер
- Периферическое — через периферическую вену
Показания к энтеральному питанию
Основные показания для назначения энтерального питания:
- Нарушение глотания (после инсульта, при опухолях полости рта и пищевода)
- Нарушения сознания (кома, сопор)
- Тяжелые травмы и ожоги
- Онкологические заболевания
- Воспалительные заболевания кишечника
- Анорексия
- Недостаточность питания при различных хронических заболеваниях
Показания к парентеральному питанию
Парентеральное питание назначают в следующих случаях:
- Тяжелые заболевания ЖКТ с нарушением всасывания (синдром короткой кишки, кишечные свищи)
- Острый панкреатит
- Тяжелые формы воспалительных заболеваний кишечника
- Лучевые поражения ЖКТ
- Предоперационная подготовка истощенных пациентов
- Невозможность адекватного энтерального питания
Преимущества и недостатки энтерального питания
Преимущества энтерального питания:

- Физиологичность (сохраняется функция ЖКТ)
- Меньший риск осложнений по сравнению с парентеральным
- Более низкая стоимость
- Простота применения
Недостатки:
- Риск аспирации
- Диарея
- Непереносимость компонентов смеси
- Невозможность применения при тяжелых поражениях ЖКТ
Преимущества и недостатки парентерального питания
Преимущества парентерального питания:
- Возможность применения при тяжелых поражениях ЖКТ
- Быстрое достижение необходимого уровня нутриентов
- Точный контроль поступления питательных веществ
Недостатки:
- Высокий риск инфекционных осложнений
- Атрофия слизистой кишечника при длительном применении
- Метаболические нарушения
- Высокая стоимость
- Необходимость катетеризации центральных вен
Противопоказания к энтеральному питанию
Абсолютные противопоказания:
- Острая кишечная непроходимость
- Перфорация кишечника
- Продолжающееся желудочно-кишечное кровотечение
Относительные противопоказания:
- Тяжелая диарея
- Тошнота и рвота
- Выраженный парез кишечника
Противопоказания к парентеральному питанию
Основные противопоказания:

- Возможность адекватного энтерального питания
- Терминальное состояние пациента
- Тяжелые нарушения водно-электролитного баланса и кислотно-основного состояния
- Непереносимость компонентов парентерального питания
Заключение
Энтеральное и парентеральное питание — эффективные методы нутритивной поддержки пациентов, которые по разным причинам не могут питаться обычным способом. Выбор метода зависит от состояния пациента, функции ЖКТ и других факторов. Правильное применение искусственного питания позволяет обеспечить организм необходимыми нутриентами и улучшить результаты лечения многих заболеваний.
Парентеральное питание — вместе
Что такое парентеральное питание?
Парентеральное питание (ПП) — это внутривенное питание, которое подается через катетер, установленный в вену. Оно применяется в том случае, если пациент не в состоянии получать все необходимые питательные вещества перорально или через зонд для энтерального питания. Парентеральное питание вводится в виде жидкости напрямую в кровоток. Оно обеспечивает поступление необходимых калорий и питательных веществ в организм пациента.
Парентеральное питание используется для частичной или полной нутритивной поддержки. Полная нутритивная поддержка называется полным парентеральным питанием (ППП).
Для парентерального питания могут использоваться внутривенные катетеры различных типов. К ним относятся:
- Периферический венозный катетер. Для кратковременного парентерального питания катетер помещают в вену на руке. Такой способ установки называется внутривенным или периферическим внутривенным.
- Центральный венозный катетер.
 Хирург может установить катетер в крупную вену, ведущую прямо к сердцу. К центральным венозным катетерам относятся ПВЦК, центральные катетеры и порт-системы. Многим детям с онкологическими заболеваниями центральный венозный катетер устанавливают для проведения процедур, так что они могут получать питательные вещества через просвет катетера. Центральные венозные катетеры — предпочтительный вариант для долгосрочного парентерального питания.
Хирург может установить катетер в крупную вену, ведущую прямо к сердцу. К центральным венозным катетерам относятся ПВЦК, центральные катетеры и порт-системы. Многим детям с онкологическими заболеваниями центральный венозный катетер устанавливают для проведения процедур, так что они могут получать питательные вещества через просвет катетера. Центральные венозные катетеры — предпочтительный вариант для долгосрочного парентерального питания.
По возможности питание лучше всего осуществлять обычным способом (перорально) или через зонд. В этом случае пищеварение происходит более естественным способом. Для детей с онкологическими заболеваниями это не всегда возможно. Парентеральное питание может потребоваться в следующих случаях:
- Пищеварительная система ребенка не способна правильно всасывать питательные вещества.
- Ребенку выполнена операция на пищеварительной системе.
- У ребенка непроходимость кишечника.
- У ребенка тяжелая рвота или диарея.
- У ребенка имеются затруднения с энтеральным питанием (питанием через зонд).

Питательные вещества в растворе для парентерального питания
Растворы для парентерального питания готовят в аптеке. Это стерильная жидкость, содержащая смесь основных питательных веществ. Состав подбирается индивидуально с учетом потребностей конкретного пациента — его возраста, массы тела и состояния здоровья.
Углеводы, белки и жиры — вот 3 основных вида питательных веществ, которые снабжают организм энергией и используются им для выполнения различных функций.
- Углеводы — это источник энергии организма. При ПП углеводы подаются в виде глюкозы (декстрозы).
- Белки важны для построения мышц, заживления тканей, борьбы с инфекциями и функционирования клеток, а еще это источник энергии организма. Белки состоят из аминокислот. Некоторые аминокислоты организм синтезирует, а другие должны поступать в него с пищей.

- Жиры (липиды) обеспечивают калории и энергию и используются для обеспечения разнообразных функций клеток. Жиры при ПП важны для предотвращения дефицита незаменимых жирных кислот. Жиры служат для защиты органов, помогают согревать тело и обеспечивают запас некоторых витаминов, которые усваиваются организмом.
ПП также обеспечивает:
- Электролиты, которые критически важны для функционирования костей, нервов, органов и мышц. В состав ПП могут входить такие вещества, как кальций, калий, фосфор, магний, натрий, хлорид- и ацетат-ионы.
- Витамины, которые помогут ребенку расти и оставаться здоровым. В состав ППП, как правило, входят поливитамины, содержащие витамины A, B, C, D, E и K.
- Минералы и микроэлементы, которые важны для роста и функционирования организма. К ним относятся цинк, железо, медь, хром, марганец и селен.
- Вода, которая обеспечивает нужное количество жидкости для предотвращения обезвоживания.
Как осуществляется парентеральное питание
Обычно вводить парентеральное питание начинают в больнице. Врач, фармацевт и дипломированный диетолог вместе разрабатывают питание с учетом количества калорий и питательных веществ, необходимых пациенту ежедневно. Для проверки реакции на ПП выполняют анализ крови. При необходимости смесь для ПП корректируется.
Врач, фармацевт и дипломированный диетолог вместе разрабатывают питание с учетом количества калорий и питательных веществ, необходимых пациенту ежедневно. Для проверки реакции на ПП выполняют анализ крови. При необходимости смесь для ПП корректируется.
Обычно пациент получает один пакет раствора для ПП в день. ПП выпускается как раствор «2 в 1» (декстроза и аминокислоты) и «3 в 1» (декстроза, аминокислоты, липиды). Если раствор содержит липиды, то в пакете будут две отдельных камеры. Питательные вещества смешиваются вместе, для чего убирают разделяющую полоску и осторожно разминают пакет непосредственно перед вливанием. Для подачи раствора пакет прикрепляют к внутривенному или центральному катетеру пациента и используют инфузионный насос. Насос настраивается так, чтобы подавать раствор по расписанию.
Постоянное ПП осуществляется непрерывно. Этот метод используется в самом начале ПП. Это позволяет организму приспособиться, а врачам — убедиться в том, что в организм поступают все необходимые питательные вещества.
Циклическое ПП осуществляется в определенные периоды (не круглосуточно). Насос настраивается на цикл ПП, включающий определенное количество часов, например 20, 16 или 12 часов. По мере уменьшения длительности цикла скорость подачи увеличивается, так что в целом объем ПП остается постоянным.
Преимущества циклического ПП:
- У пациента есть возможность отключаться от насоса, чтобы заняться чем-либо или просто подвигаться.
- Циклическое ПП позволяет пациенту испытывать голод. При непрерывном ПП пациент не успевает проголодаться, а это может затруднять переход к пероральному питанию.
- При циклическом ПП организм пациента может выделять гормоны более естественным образом, как это происходит при нормальном питании.
- Снижается риск вызванного ПП холестаза — состояния, при котором уменьшается или прекращается выделение желчи.
Большинство пациентов получают циклическое ПП ночью, чтобы днем иметь возможность в течение нескольких часов заниматься обычными делами. Если позволяет конструкция устройства, инфузионный насос можно носить в рюкзаке, что дает дополнительную свободу движения при парентеральном питании.
Если позволяет конструкция устройства, инфузионный насос можно носить в рюкзаке, что дает дополнительную свободу движения при парентеральном питании.
Проблемы и побочные эффекты парентерального питания
Чтобы обеспечить правильное питание и предотвратить серьезные побочные эффекты, нужно тщательно отслеживать процесс. Многие проблемы, связанные с ПП, можно решить корректировкой формулы ПП или изменением режима питания. Важно также хорошо ухаживать за центральным венозным катетером во избежание инфекции. Очень важно как следует мыть руки и использовать методы асептики при подсоединении и отсоединении пакета для ПП.
Возможные осложнения ПП включают аномальные уровни глюкозы, расстройство функции печени, изменения уровня электролитов, дефицит минералов или витаминов, а также проблемы, связанные с катетером, включая инфекцию, тромбоз или закупорку. ПП может также влиять на эффект некоторых лекарств.
Распространенной проблемой при ПП является гипергликемия, или высокий уровень сахара в крови. Гипергликемия может возникать, когда организм не может полностью использовать глюкозу и ее уровень в крови повышается. Это может произойти, если ПП подается слишком быстро и организм не успевает переработать сахар. Гипергликемия также может быть вызвана инфекцией и приемом таких препаратов, как стероиды. Симптомы гипергликемии: головная боль, жажда, слабость, тошнота. Во избежание гипергликемии содержание углеводов (декстрозы) в ПП повышают постепенно в течение нескольких дней. Гипогликемия, или низкий уровень сахара в крови, встречается реже, но все же возможна при резком прекращении ПП.
Гипергликемия может возникать, когда организм не может полностью использовать глюкозу и ее уровень в крови повышается. Это может произойти, если ПП подается слишком быстро и организм не успевает переработать сахар. Гипергликемия также может быть вызвана инфекцией и приемом таких препаратов, как стероиды. Симптомы гипергликемии: головная боль, жажда, слабость, тошнота. Во избежание гипергликемии содержание углеводов (декстрозы) в ПП повышают постепенно в течение нескольких дней. Гипогликемия, или низкий уровень сахара в крови, встречается реже, но все же возможна при резком прекращении ПП.
Мониторинг в ходе ПП может включать следующие проверки:
- Уровень глюкозы в крови или моче
- Уровень электролитов в крови
- Отслеживание работы печени
- Уровень триглицеридов в крови
- Суточный объем мочи
- Масса тела
Парентеральное питание на дому
Пациенты могут получать парентеральное питание на дому. Прежде чем пациента отпустят домой, родственников, которые будут за ним ухаживать, научат:
- Как обращаться с раствором для ПП, как его хранить и активировать (осторожно разминая пакет)
- Как добавлять поливитамины и (или) лекарства в пакет для вливаний
- Как подключать и отключать насос
- Как пользоваться инфузионным насосом
- Как ухаживать за катетером
- Как применять асептические методы для предотвращения инфекций
- Как выполнять анализ крови и (или) мочи на глюкозу
- Как решать возможные проблемы
- Как обращаться за медицинской помощью в экстренной ситуации
Рекомендации для семьи
- Планируйте доставку и хранение раствора для ПП.
 Службы организации ПП на дому могут доставить вам недельный запас ПП (до 7 пакетов). Позаботьтесь о том, чтобы в холодильнике было достаточно места для хранения питания и холодильник был чистым. Запрещается класть более 3 пакетов стопкой друг на друга.
Службы организации ПП на дому могут доставить вам недельный запас ПП (до 7 пакетов). Позаботьтесь о том, чтобы в холодильнике было достаточно места для хранения питания и холодильник был чистым. Запрещается класть более 3 пакетов стопкой друг на друга. - Все пакеты с ПП следует хранить в холодильнике и беречь от света. Температура в холодильнике должна составлять от 2 до 8 °C. При комнатной температуре ПП хранится не более 24 часов. При неправильном хранении в пакете могут размножаться бактерии.
- Извлекайте пакет с ПП из холодильника за 2 часа до использования.
- Выберите место, в котором будете готовить ПП. В этом месте не должно быть посторонних предметов. Работайте на твердой поверхности, которую легко мыть.
- Подавайте ПП в одно и то же время каждую ночь.
- Ведите список запасов смесей. Отмечайте, когда и в каком количестве необходимо заказать пакеты.
- Храните запасы в одном месте, чтобы при необходимости смеси можно было легко найти.
- Ведите список контактных лиц, в том числе врача, фармацевта, диетолога и компании по доставке продукции для домашних внутривенных вливаний.

- Если вам нужно куда-то поехать, запланируйте ПП заранее. Вам потребуется переносной холодильник для хранения раствора. Убедитесь, что у вас достаточный запас смесей для путешествия, и продумайте способ зарядки аккумулятора насоса.
Чтобы осуществлять ПП ребенка на дому, вам потребуются раствор для ПП, оборудование, смеси и расходные материалы. Все это можно получить в клинике и компании, организующей внутривенные вливания на дому. К ним могут относиться:
- Раствор для ПП
- Поливитамины
- Внутривенные препараты, выписанные врачом
- Оборудование
- Инфузионный насос
- Стойка для внутривенных вливаний
- Рюкзак для переноски амбулаторного насоса
- Смеси и расходные материалы
- Спиртовые салфетки
- Тест-полоски для измерения уровня сахара в моче
- Гепарин и физиологический раствор
- Трубки
- Аккумуляторы
- Безыгольный соединитель
ПП на дому может показаться невероятно трудной задачей. Врачи помогут пациентам и семьям запомнить основные правила ухода на дому и позаботятся о комфорте всех участников процесса. Что нужно знать членам семьи, осуществляющим ПП ребенка на дому:
Врачи помогут пациентам и семьям запомнить основные правила ухода на дому и позаботятся о комфорте всех участников процесса. Что нужно знать членам семьи, осуществляющим ПП ребенка на дому:
- Как обращаться с раствором для ПП и готовить его. Если ПП приготовлено в двухкамерном пакете (с одной стороны — белки и углеводы, а с другой — жиры), пакет нужно активировать. Чтобы активировать пакет, возьмитесь за один конец резиновой полоски, вытяните ее из жесткого стержня и выбросьте. Осторожно разомните пакет, чтобы смешать жиры с остальной частью раствора.
- Как добавлять лекарства и (или) поливитамины в ПП. Поливитамины — это смесь витаминов и минералов, подготовленная с учетом потребностей пациента. Вы узнаете, какие витамины требуются ребенку и как набирать их в шприц и вводить в пакет. Изначально ПП имеет вид прозрачной жидкости. После добавления поливитаминов раствор станет желтым.
- Как использовать оборудование, расходные материалы и смеси для ПП.
 Эти навыки включают программирование амбулаторного насоса (устройства для подачи ПП), умение прокалывать пакет с ПП и наполнять или «заполнять» трубки, пропуская через них раствор для ПП.
Эти навыки включают программирование амбулаторного насоса (устройства для подачи ПП), умение прокалывать пакет с ПП и наполнять или «заполнять» трубки, пропуская через них раствор для ПП. - Как подсоединять пакет ПП к центральному катетеру. Порядок действий зависит от типа катетера.
- Как проверять уровень глюкозы в крови и (или) моче ребенка. Эти анализы показывают, насколько хорошо организм ребенка усваивает сахар, содержащийся в ПП. Ваши врачи объяснят, когда следует выполнять эти анализы.
- Как использовать методы асептики для предотвращения инфекции. Соблюдать чистоту при организации ПП очень важно. Микроорганизмы в центральном катетере могут вызывать тяжелую инфекцию кровотока.
Для предотвращения инфекции нужно:
- Хранить запасы смесей в чистом сухом месте, где до них не смогут добраться дети и домашние животные.
- Подготовить чистое, сухое, свободное от посторонних предметов место.
- Мыть руки с антибактериальным мылом, прежде чем прикасаться к расходным материалам и смесям.

- Хранить растворы для ПП и смеси упакованными, пока вы не будете готовы использовать их.
- Хранить растворы для ПП и поливитамины в холодильнике на отдельной чистой полке или в чистом ящике отдельно от пищи.
- Избегать использования раствора для ПП, если он хранился вне холодильника более 24 часов.
- Слегка сжимать пакет с ПП для проверки его целостности. Убедитесь в том, что раствор прозрачный и выглядит нормально. Запрещается использовать питание, если в пакете есть прокол, если раствор мутный или если в нем плавают частицы. Если вы используете 3-компонентный раствор, после того, как вы активируете липиды, он станет по виду похож на молоко.
- Не использовать смеси и расходные материалы, если вы сомневаетесь в их чистоте. Если допустима чистка предметов и поверхностей, протрите их спиртом. Любые расходные материалы со стерильным кончиком (трубки, иглы, шприцы), которые коснулись нестерильной поверхности, следует выбросить.

Семье нужно будет обратиться в компанию, которая предоставляет услуги по проведению вливаний на дому. В некоторых случаях эта компания может относиться к клинике или больнице. Ваши лечащие врачи могут помочь вам узнать, какие варианты доступны по месту вашего проживания.
Для проведения ПП на дому нужно направление врача. Перед переходом на лечение на дому медработники клиники помогут вам связаться с компанией, которая занимается организацией вливаний на дому, и заказать нужные смеси. Вам нужно будет встретиться с представителями этой компании и забрать заказанные смеси; медсестра должна будет прийти к вам домой и подключить ПП для вашего ребенка. После первого визита медсестра из этой компании будет посещать вас минимум раз в неделю для контроля ухода за катетером, выполнения лабораторных анализов и пополнения запаса питания.
Получение ПП на дому может покрываться страховкой, однако это зависит от вашего полиса и медицинских потребностей ребенка. На ваши вопросы могут ответить социальный работник, адвокат по защите прав пациента, менеджер страховой компании или представитель компании, организующей ПП на дому.
На ваши вопросы могут ответить социальный работник, адвокат по защите прав пациента, менеджер страховой компании или представитель компании, организующей ПП на дому.
Обязательно ведите подробный список смесей, расходных материалов и оборудования. Включите в него заметки о том, как осуществлять заказ, инструкции по хранению, количество каждого имеющегося компонента, а также заметки о том, что и когда нужно заказать. Компания, организующая вливания на дому, может также помогать вам определять текущие потребности в смесях и расходных материалах, оформлять заказ и доставку и решать проблемы в случае неисправности оборудования.
Если у вас есть вопросы по ПП, поговорите с лечащим врачом, фармацевтом, медсестрой или диетологом. Прежде чем уйти домой, убедитесь в том, что вы знаете, с кем связаться в случае возникновения вопросов или проблем и что делать в экстренной ситуации.
—
Дата изменения: июнь 2018 г.
Что такое энтеральное питание? | QMEDING
Для нормального функционирования и здоровья человеческому организму необходимо нормально питаться. Особенно остро вопрос о питании встает во время заболеваний, когда организму необходима энергия и полезные вещества, поддерживающие его силу. Бывают ситуации, когда организм не может принимать пищу обычным способом. В этом случае на помощь приходит специальное энтеральное питание.
Особенно остро вопрос о питании встает во время заболеваний, когда организму необходима энергия и полезные вещества, поддерживающие его силу. Бывают ситуации, когда организм не может принимать пищу обычным способом. В этом случае на помощь приходит специальное энтеральное питание.
Что такое энтеральное питание?
Энтеральным называют дополнительное или основное питание, в основе которого лежат специально приготовленные смеси. Такое питание организм принимает и усваивает через слизистую оболочку кишечника.
Главной задачей такого питания является обеспечение организма комплексом витаминов и минералов, а также белками, жирами и углеводами.
Энтеральное питание полагается даже больным, находящимся в коме.
Без необходимых витаминов и нутриентов иммунитет организма ослабевает, происходит истощение. Здоровье медленнее восстанавливается, а из-за недостатка питательных веществ может испортиться окончательно.
Именно для поддержки и питания организма пациента было разработано энтеральное питание. Оно заменяет пациенту обычную еду, и в то же время, является сбалансированным питанием, дающему организму питательные вещества.
Оно заменяет пациенту обычную еду, и в то же время, является сбалансированным питанием, дающему организму питательные вещества.
По своей сути такое питание представляет собой те смеси, которые вводятся в желудок или кишечник больного с помощью зондов. Пациент энтеральным питанием можно кормить в домашних и больничных условиях.
Виды энтерального питания
Энтеральное питание бывает в сухом и жидком виде. Выпускаются специализированные смеси, Практика показала, что удобнее всего применять уже готовое жидкое питание. С ним приходится проводить меньше манипуляций — открывается крышка упаковки, подключается к системе питания или к зонду, и на этом процесс организации питания больного окончен.
Жидкие смеси для питания от фирмы Protobalance Standart больных разделены на 4 категории по входящим в их состав элементам:
1. Стандартное питание. В его состав входят нутриенты, комплекс витаминов и микроэлементов. Состав может быть дополнен таурином и L – карнитином. Стандартные смеси используются в том случае, если у больного нормально функционирует слизистая пищеварительная система.
Стандартные смеси используются в том случае, если у больного нормально функционирует слизистая пищеварительная система.
2. Полуэлементные. В состав этих смесей входят частично героизированные элементы. Такими смесями кормят страдающих нарушением работы ЖКТ пациентов.
3. Модульные. Состоят из одного компонента. К примеру. Страдающим от дистрофии пациентам врач назначит питание с жирными кислотами.
4. Питание с направленным действием. Таким питанием кормят пациентов, у которых диагностировано нарушение работы органов.
Из этой классификации следует вывод, что все энтеральное питание можно разделить на 2 основных группы:
• Лечебное питание, которое призвано заменить обычную еду.
• Дополнительный рацион, принимающими пациентами, чей организм необходимо подпитывать дополнительными элементами.
И 2 вида по содержанию:
• Содержащее пищевые волокна.
• Не содержащее пищевые волокна.
Вариант сухого питания Fiber представляет собой стандартный тип, дополнительно обогащенный клетчаткой.
Vegan вместо белка имеет в своем составе изолят соевого белка и подходит для тех пациентов, у кого есть непереносимость натуральных белков.
По каким причинам назначают энтеральное питание
Существует несколько причин, по которым пациентам назначается особый режим питания:
1. Пациент не может самостоятельно принимать пищу из-за проблем с деятельностью мозга — последствия инсульта, кома, черепно — мозговые травмы и т.д.
2. При онкозаболеваний, когда больной не может из-за терапии принимать пищу, или же после операции на ЖКТ.
3. Психиатрические или психические причины. Больной отказывается принимать пищу, по этой причине его кормят с помощью специального зонда.
4. Пациент не может принимать пищу из-за патологических процессов.
Главным показанием к назначению энтерального питания является неспособность организма пациента самостоятельно принимать или усваивать пищу.
Преимущества и недостатки энтерального питания
Перед приемом энтерального питания стоит знать список его противопоказаний. Главным условием для назначения такой диеты является нормальное функционирование желудочно — кишечного тракта. Противопоказанием к приему пищи являются:
Главным условием для назначения такой диеты является нормальное функционирование желудочно — кишечного тракта. Противопоказанием к приему пищи являются:
• Нарушения в работе ЖКТ — закупорка сосудов, непроходимость и другие заболевания.
• Нарушен процесс всасывания и усвоения пищи.
• Диарея или рвота.
• Сосудистая недостаточность.
• Проблемы с почками.
• Период после удаления части кишечника.
• Язвенная болезнь, перитонит.
Список противопоказаний достаточно обширный, однако, этеральное питание имеет 5 преимуществ:
• Такой тип питания очень физиологичен — продукт поступает сразу в пищеварительный трак, что обеспечивает его полную усвояемость. Вкупе с составом из необходимых человеческому организму веществ это позволяет максимально быстро насытить пациента и дать ему все необходимые нутриенты, витамины и минералы.
• Питание доступно по цене и имеет самое выгодно отношение цена / качество.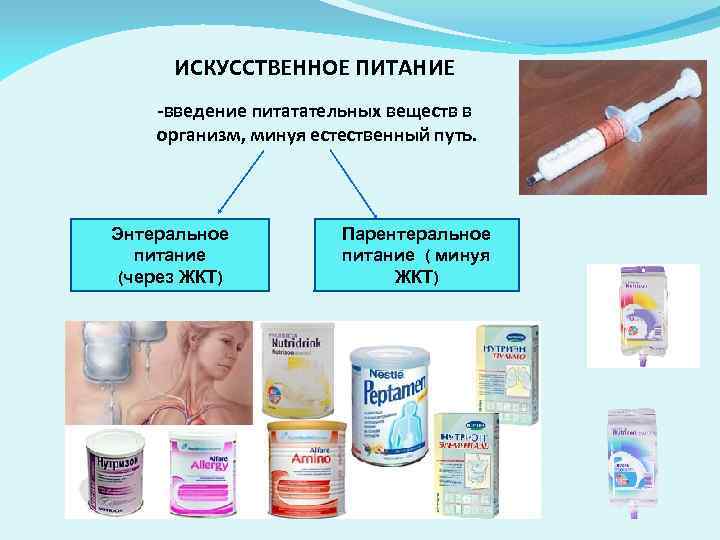
• Выбирая энтеральное питание, можно избавиться от большого количества дополнительных процедур. Станут не нужными сложные инструменты.
• Питательные смеси не вызывают осложнений.
• Благодаря своему составу смеси способны полностью заменить суточный рацион пациента.
Благодаря этим свойствам энтеральное питание назначается тяжелобольным людям, в том числе, и приходящим лечебные терапии от онкозаболеваний. Такое питание позволяет ускорить восстановление организма и укрепляет его иммунитет.
Питание, в состав которого включены пищевые волокна
Смеси с содержанием пищевых волокон назначаются тем пациентам, кто имеет тяжелое заболевание или же возник дисбактериоз после
длительного приема лекарственных средств. Пищевые волокна не перевариваются, и не несут никакой пищевой питательности, однако они нормализуют перистальтику кишечника и стимулируют работы ЖКТ. Главной задачей таких смесей является предотвращение запоров и ускорение обмена веществ в ЖКТ. Такие смеси, как правило, назначаются лежачим больным.
Такие смеси, как правило, назначаются лежачим больным.
Пищевые волокна делятся на 2 типа:
• Мягкие — пектины, слизи и т.д.
• Грубые — целлюлоза и т.д.
У пищевых волокон, помимо стимуляции работы кишечника, есть еще ряд функций:
• Способствуют детоксикации организма, убиваю вредные микроэлементы.
• Уменьшают уровень глюкозы в крови, понижают содержание холестерина, чем снижают риск появления атеросклеротических бляшек и как следствие развитие заболеваний сердечно — сосудистой системы.
• Препятствуют изменениям в слизистой оболочке, стимулирует выработку необходимых для ее нормальной работы веществ.
Питание такого типа полностью безопасно, его применяют для рациона больных диабетом, непереносимостью глюкозы, метеоризмом, спазмом желудка и т.д. Волокна деликатно воздействует на пищеварительную систему, не вызывая вздутий, метеоризма, колик и т.д.
Смеси и их состав подбирается лечащим врачом, который при назначении комплекса питания, учитывая диагноз, состояние, противопоказания и состояние больного. В смеси для более легкого усвоения добавляются необходимые ароматизаторы, витамины, нутриенты, аминокислоты и минералы.
В смеси для более легкого усвоения добавляются необходимые ароматизаторы, витамины, нутриенты, аминокислоты и минералы.
Для диабетиков питание имеет в своем составе пищевые волокна и отличаются низким содержанием углеводов.
Питание с высоким содержанием белков назначаются при дистрофии, а также для онкобольных.
Подача энтерального питания подбирается в индивидуальном порядке. Как правило, его подают 4 основными методами:
• Круглосуточно с постоянной скоростью подачи питания.
• Капельно в течение дня.
• Периодически с промежутком в 4 — 6 часов.
• Небольшими порциями, как обычное питание.
Питание может подаваться через зонд, стому или как обычное питание, маленькими порциями.
Возможные осложнения
Самым тяжелым осложнением после приема энтерального питания может стать подъем рвоты в легкие. Чтобы избежать такого, врач должен внимательно установить тип и режим питания, а так же заменить желудочный зонд на кишечный.
Во время кормления необходимо поднимать голову пациенту.
Энтеральное питание – настоящее спасение для тех, кто не может употреблять обычную пищу. Оно даст возможность больным скорее выздороветь, давая им все необходимые микроэлементы и полезные вещества.
Энтеральное питание так же поможет тем пациентам, кто страдает от проблем с ЖКТ.
Эта статья носит ознакомительный характер. Имеются противопоказания. Перед применением рекомендаций и советов из этой статьи ОБЯЗАТЕЛЬНО проконсультируйтесь с врачом!
Увлажнение и питание | Информация для специалистов
Обратите внимание: – эта информация предназначена для медицинских работников .
Вы можете использовать нашу форму «Мое обучение» , чтобы рассказать о том, как эта страница помогла вашему дальнейшему профессиональному развитию.
Неизлечимо больные люди часто испытывают изменения в том, как они едят и пьют. И люди обычно перестают есть и пить в последние несколько дней жизни. Существуют способы помочь пациентам с едой и питьем, а также помочь справиться с такими изменениями, как трудности с глотанием.
И люди обычно перестают есть и пить в последние несколько дней жизни. Существуют способы помочь пациентам с едой и питьем, а также помочь справиться с такими изменениями, как трудности с глотанием.
Причины изменений в еде и питье
Изменения в еде и питье могут быть вызваны:
- изменениями вкуса и запаха, которые могут повлиять на пищу, которую пациенты находят привлекательной
- потеря аппетита
- плохой уход за полостью рта
- тошнота и рвота
- запор
- затрудненное глотание (дисфагия)
- усталость (усталость)
- одышка
- инфекций
- депрессия, тревога или стресс
- болезни, такие как рак, болезнь двигательных нейронов (БДН) и деменция
- лечение болезней, такое как лучевая терапия и некоторые лекарства
- изменений в организме за последние дни и часы жизни.
Еда и питье составляют большую часть жизни большинства людей. Еда может быть утешительной и приятной, а совместная трапеза — это способ общаться с людьми. Неспособность есть и пить одинаково может расстраивать пациентов и окружающих. Это также может привести к потере веса и усталости.
Неспособность есть и пить одинаково может расстраивать пациентов и окружающих. Это также может привести к потере веса и усталости.
Помощь пациентам в еде и питье
Вы можете сделать множество вещей, чтобы поддержать пациентов в еде и питье:
- Помогите им записать их предпочтения в еде и питье в предварительном плане ухода. Это могут быть продукты, которые им нравятся и которые не нравятся (которые могут меняться со временем), а также решения, касающиеся искусственного питания и гидратации. Узнайте больше о предварительном планировании ухода.
- Если они могут есть и пить самостоятельно, убедитесь, что они могут достать еду и питье, когда захотят.
- Когда вы помогаете кому-то поесть, спросите, хотят ли они, чтобы вы их поддержали, и как бы они хотели, чтобы их поддержали.
- Уменьшите количество отвлекающих факторов, например, выключите телевизор и сократите количество разговоров во время еды.
- Выделите достаточно времени — убедитесь, что они не чувствуют спешки, и по возможности используйте изолированные контейнеры для пациентов, которым требуется больше времени для приема пищи и питья.

- Убедитесь, что им удобно – помогите им сесть прямо в постели или на стуле.
- Займите удобное положение — если вы помогаете им есть, убедитесь, что вам также удобно и держитесь на уровне глаз, чтобы вы могли давать словесные подсказки, и проверяйте, нет ли затруднений при глотании.
- Если у них есть зубные протезы – узнайте, хотят ли они носить их во время еды. Убедитесь, что они чистые, и предложите помочь вставить их, если это необходимо, убедившись, что они удобно сидят.
- Подумайте о размерах порций – если у них плохой аппетит или усталость (усталость), небольшие приемы пищи и закуски в течение дня могут быть легче, чем большие порции.
- Проверьте, не нужна ли им помощь, чтобы поесть или попить — им могут понадобиться специальные чашки или столовые приборы, или вы можете им помочь.
- Планируйте приемы пищи и закуски на то время, когда у них больше всего энергии.
- Помогайте им сходить в туалет, если они в этом нуждаются — это поможет им чувствовать себя более комфортно перед едой.

- Очистите и очистите зону приема пищи – накройте любое медицинское оборудование, например, пакеты для катетеров.
- Помогите им насладиться общественной частью еды — если это уместно, пригласите их к трапезе с другими людьми.
- Помогите им с уходом за полостью рта.
- Если у них есть очки или слуховые аппараты, попросите их надеть их и убедитесь, что им удобно, так как использование различных органов чувств может помочь наслаждаться едой. Возможность видеть еду и слышать любые указания (например, замедлить темп) может помочь пациенту получить более приятный опыт приема пищи.
Затрудненное глотание (дисфагия)
Существует много вещей, которые могут вызвать затруднение глотания, в том числе:
- болезнь двигательных нейронов (БДН)
- рассеянный склероз (РС)
- Болезнь Паркинсона
- деменция
- ход
- другие состояния, поражающие головной мозг, нервы и мышцы
- рак, особенно рак головы и шеи
- лечение рака, такое как хирургия и лучевая терапия
- некоторые лекарства
- другие состояния или болезни, такие как рефлюкс, молочница, воспаление, язвы пищевода (пищевода) или язвы желудка
- старшего возраста, так как мышцы людей слабеют.

Если человеку трудно глотать, существует риск того, что пища и питье могут попасть в дыхательные пути или легкие – это называется аспирацией. Это может вызвать инфекцию грудной клетки, называемую аспирационной пневмонией, которая может быть серьезной и иногда приводит к смерти.
Признаки затрудненного глотания
Убедитесь, что пациент безопасно глотает. Признаки, которые могут вызывать затруднения при глотании, включают:
- кашель или удушье во время еды или питья
- возвращение пищи через рот или нос
- слюнотечение
- неспособность правильно пережевывать пищу
- боль при глотании
- долго есть или пить
- держать еду за щеками
- ощущение, что пища застряла в горле или груди
- влажный или булькающий голос
- потеря веса (однако это часто встречается у пациентов, получающих помощь в конце жизни)
- обезвоживание
- повторные инфекции органов грудной клетки.

Лечение затрудненного глотания
Если вы подозреваете, что у пациента затрудненное глотание, обратитесь к своему терапевту, участковой медсестре или медсестре-специалисту, чтобы назначить осмотр у логопеда.
На основании оценки логопед даст рекомендации по еде и питью. В некоторых конкретных обстоятельствах они могут посоветовать искусственное питание и гидратацию (АНГ).
Рекомендации могут включать следующее:
- Обеспечение диеты мягкими продуктами.
- Загустители для питья.
- Приготовление всех блюд, закусок и напитков.
- Пробовать меньшее количество пищи и использовать меньшую ложку — экспериментировать, чтобы увидеть, что лучше всего подходит для пациента.
- Пристальное внимание к гигиене полости рта. Это может включать в себя проверку полости рта после еды и чистку зубов и полости рта не реже двух раз в день.
- Замена пероральных препаратов другими путями, такими как инъекции, пластыри или шприц-водитель (иногда называемый шприцевым насосом).

Следуйте рекомендациям плана ухода и сообщите врачу общей практики, участковой или специализированной медсестре, если вы считаете, что у него ухудшается глотание.
Некоторые пациенты могут захотеть продолжать есть и пить, даже если они понимают, что существует риск аспирации. Логопед будет работать с ними, чтобы убедиться, что они могут наслаждаться едой и питьем, снижая при этом риск аспирации. Это должно быть записано в их плане ухода с подробным описанием того, что делать и к кому обращаться, если они подавятся.
Поддерживаемое питание и гидратация
Некоторым пациентам потребуется поддержка, чтобы убедиться, что они получают достаточное питание и гидратацию. Это может быть в разных формах:
- Дополнительные закуски, продукты с добавлением дополнительных питательных веществ (обогащенные продукты) или напитки, такие как Sure® и Fortisip®.
- Энтеральное питание – введение искусственного жидкого питания непосредственно в кишечник через зонд.

- Парентеральное питание – введение искусственного жидкого питания в кровоток внутривенно (в/в).
Важно знать, что эти вещи подходят не всем и часто не приносят пользы людям в последние дни жизни.
Искусственное питание и гидратация (АНГ)
Энтеральное и парентеральное питание иногда называют искусственным питанием и гидратацией (АНГ). Это также известно как клиническое питание и гидратация (CANH).
Риски и преимущества ANH необходимо учитывать для каждого пациента с учетом их индивидуальных обстоятельств. ANH может принести пользу некоторым пациентам, которые рано теряют способность глотать в своем состоянии, но продолжают жить в течение длительного периода времени. ANH может помочь пациентам жить дольше и улучшить качество жизни. Но это также может усугубить страдания пациента и вызвать такие осложнения, как аспирационная пневмония и инфекция в месте введения зонда для кормления.
Начинать АНГ в последние несколько дней жизни редко уместно. Больные и близкие часто спрашивают, можно ли им искусственное увлажнение и питание. Для некоторых условий это вариант. Но для других состояний и когда пациенты доживают последние дни, нет никаких доказательств того, что это помогает им жить дольше или улучшает их качество жизни.
Больные и близкие часто спрашивают, можно ли им искусственное увлажнение и питание. Для некоторых условий это вариант. Но для других состояний и когда пациенты доживают последние дни, нет никаких доказательств того, что это помогает им жить дольше или улучшает их качество жизни.
Энтеральное питание
При энтеральном питании в кишечник вводят зонд, через который подается жидкое питание. Можно использовать разные типы трубок. К ним относятся:
- Назогастральный (НГ) зонд, который вводится через нос в желудок.
- Гастростомические трубки, которые вводятся в желудок через разрез в брюшной полости. К ним относятся чрескожная эндоскопическая гастростомия (ЧЭГ) и рентгенологически вставленная гастростомическая трубка (RIG).
- Еюностомические трубки, которые вводятся в тощую кишку (средняя часть тонкой кишки) через небольшой разрез в брюшной полости.
Узнайте, какая трубка для кормления установлена у пациента, так как это повлияет на то, как вы будете за ним ухаживать. Поговорите со своим менеджером о любом обучении, которое вам может понадобиться. Пациент или лицо, осуществляющее уход за ним, также может самостоятельно управлять питанием через зонд.
Поговорите со своим менеджером о любом обучении, которое вам может понадобиться. Пациент или лицо, осуществляющее уход за ним, также может самостоятельно управлять питанием через зонд.
На веб-сайте myTube есть видео для людей с БДН, которые рассматривают возможность энтерального питания. В нем также есть информация для людей с другими заболеваниями, а также для их семей, друзей и лиц, осуществляющих уход.
Смотрите и делитесь видеороликами об энтеральном кормлении.
Парентеральное питание
Парентеральное питание редко используется в домашних условиях, но может использоваться в хосписах, больницах или домах престарелых. Это когда жидкое питание вводится внутривенно (в/в). Иногда его называют ТПП (полное парентеральное питание), когда это единственный источник питания пациента.
Он создается медицинским работником, прошедшим специальную подготовку. Пациенты, находящиеся на парентеральном питании в домашних условиях, находятся под регулярным диспансерным наблюдением с клиническими наблюдениями и анализами крови. Пациенту или лицу, осуществляющему за ним уход, может быть предоставлено обучение и информация по обращению с зондом для кормления, а также контактные данные специалистов-медиков.
Пациенту или лицу, осуществляющему за ним уход, может быть предоставлено обучение и информация по обращению с зондом для кормления, а также контактные данные специалистов-медиков.
Подкожные жидкости
Если кто-то не может пить жидкости через рот (перорально) и у него обезвоживание, ему могут быть назначены подкожные жидкости. Это когда жидкости вводятся через капельницу в маленькую иглу или канюлю под кожу пациента.
Введение подкожных жидкостей является лечебным средством, поэтому их назначает врач или медсестра.
В конце жизни нет четких доказательств того, что подкожные жидкости помогают кому-то жить дольше или улучшают качество жизни. Риски и преимущества следует учитывать для каждого пациента в зависимости от его индивидуальных обстоятельств.
Последние дни жизни
В последние дни жизни больные обычно теряют интерес к еде. Это нормально и обычно не беспокоит умирающего. Но окружающим может быть очень тяжело.
Обеспечение людей едой может быть способом показать, что мы заботимся о них. Еда также может быть частью чьей-то духовной, религиозной или культурной практики. Окружающие человека, который умирает, часто хотят продолжать кормить и не любят думать, что они голодны или хотят пить.
Еда также может быть частью чьей-то духовной, религиозной или культурной практики. Окружающие человека, который умирает, часто хотят продолжать кормить и не любят думать, что они голодны или хотят пить.
Родственники и друзья часто спрашивают, может ли человек получать искусственную гидратацию и питание, например, питание через зонд или подкожные жидкости. Для некоторых условий это вариант. Но для других состояний, и часто, когда люди находятся в последние дни жизни, нет никаких доказательств того, что это помогает людям жить дольше или улучшает их качество жизни.
Убедите окружающих пациента, что если они больше не хотят есть, они не будут чувствовать себя голодными, а еда и питье могут вызывать у них дискомфорт. Объясните причины ухода за пациентом и любые изменения в их лечении. Цель еды и питья в это время должна быть связана с комфортом и качеством жизни, а не с набором веса или достижением конкретных целей в области питания. Это может быть трудный разговор. Попросите помощи у опытного коллеги, если вы не чувствуете себя комфортно или неуверенно.
Те, кто находится рядом с пациентом, могут при желании обеспечить уход за полостью рта. Это может включать в себя помощь им в том, чтобы делать маленькие глотки воды или класть им в рот кусочки льда.
Подробнее об уходе за больными в последние часы и дни жизни.
Пероральное питание во время и после критического заболевания: СПЕЦИИ для качественного лечения!
1. Виана М.В., Панте О., Багно Г., Мартинес А., Фавр Э., Шарьер М., Фавр Д., Экерт П., Бергер М.М. Метаболические и пищевые характеристики пациентов с длительным пребыванием в критическом состоянии. Дж. Клин. Мед. 2019;8:985. doi: 10.3390/jcm8070985. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Сингер П., Блазер А.Р., Бергер М.М., Альхаццани В., Колдер П.С., Касер М.П., Хисмайр М., Майер К., Монтехо Дж.К., Пичард С. и др. Руководство ESPEN по лечебному питанию в отделении интенсивной терапии. клин. Нутр. 2019;38:48–79. doi: 10.1016/j.clnu.2018.08.037. [PubMed] [CrossRef] [Google Scholar]
3. Casaer M.P., Van den Berghe G. Питание в острой фазе критического состояния. Н. англ. Дж. Мед. 2014; 370:1227–1236. doi: 10.1056/NEJMra1304623. [PubMed] [CrossRef] [Академия Google]
Casaer M.P., Van den Berghe G. Питание в острой фазе критического состояния. Н. англ. Дж. Мед. 2014; 370:1227–1236. doi: 10.1056/NEJMra1304623. [PubMed] [CrossRef] [Академия Google]
4. Двир Д., Дж. Коэн, П. Сингер. Компьютеризированный энергетический баланс и осложнения у пациентов в критическом состоянии: обсервационное исследование. клин. Нутр. 2006; 25:37–44. doi: 10.1016/j.clnu.2005.10.010. [PubMed] [CrossRef] [Google Scholar]
5. Вилле С., Чиолеро Р.Л., Боллманн М.Д., Ревелли Дж.П., Кайё Р.Н.М., Деларю Дж., Бергер М.М. Негативное влияние гипокалорийного питания и энергетического баланса на клинический исход у пациентов в ОИТ. клин. Нутр. 2005; 24: 502–509. doi: 10.1016/j.clnu.2005.03.006. [PubMed] [CrossRef] [Академия Google]
6. Лью Ч.Ч., Янделл Р., Фрейзер Р.Дж.Л., Чуа А.П., Чонг М.Ф.Ф., Миллер М. Связь между недоеданием и клиническими исходами в отделении интенсивной терапии: систематический обзор. JPEN Дж. Парентер. Входить. Нутр. 2017;41:744–758. doi: 10. 1177/0148607115625638. [PubMed] [CrossRef] [Google Scholar]
1177/0148607115625638. [PubMed] [CrossRef] [Google Scholar]
7. Кляйн С.Дж., Станек Г.С., Уайлс К.Е., 3-е Перекармливание макронутриентами взрослых в критическом состоянии: метаболические осложнения. Варенье. Диета. доц. 1998; 98: 795–806. doi: 10.1016/S0002-8223(98)00179-5. [PubMed] [CrossRef] [Google Scholar]
8. Yebenes J.C., Campins L., Martinez de Lagran I., Bordeje L., Lorencio C., Grau T., Montejo J.C., Bodi M., Serra-Prat M. ., Рабочая группа по питанию и обмену веществ Испанского общества интенсивной терапии нутритравмы: ключевая концепция минимизации вредных последствий применения лечебного питания. Питательные вещества. 2019;11:1775. дои: 10.3390/nu11081775. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Шульман Р.К., Механик Дж.И. Метаболическая и пищевая поддержка при синдроме хронического критического состояния. Дыхание Забота. 2012; 57: 958–978. doi: 10.4187/respcare.01620. [PubMed] [CrossRef] [Google Scholar]
10. Needham D. M., Davidson J., Cohen H., Hopkins R.O., Weinert C., Wunsch H., Zawistowski C., Bemis-Dougherty A., Berney S.C., Bienvenu О.Дж. и др. Улучшение долгосрочных результатов после выписки из отделения интенсивной терапии: отчет с конференции заинтересованных сторон. крит. Уход Мед. 2012;40:502–509. doi: 10.1097/CCM.0b013e318232da75. [PubMed] [CrossRef] [Google Scholar]
M., Davidson J., Cohen H., Hopkins R.O., Weinert C., Wunsch H., Zawistowski C., Bemis-Dougherty A., Berney S.C., Bienvenu О.Дж. и др. Улучшение долгосрочных результатов после выписки из отделения интенсивной терапии: отчет с конференции заинтересованных сторон. крит. Уход Мед. 2012;40:502–509. doi: 10.1097/CCM.0b013e318232da75. [PubMed] [CrossRef] [Google Scholar]
11. Batt J., Herridge M., Dos Santos C. Механизм слабости, приобретенной в отделении интенсивной терапии: потеря скелетных мышц при критических состояниях. Интенсивная терапия Мед. 2017; 43:1844–1846. doi: 10.1007/s00134-017-4758-4. [PubMed] [CrossRef] [Google Scholar]
12. Кресс Дж. П., Холл Дж. Б. Слабость, приобретенная в отделении интенсивной терапии, и восстановление после критического состояния. Н. англ. Дж. Мед. 2014; 370:1626–1635. doi: 10.1056/NEJMra1209390. [PubMed] [CrossRef] [Академия Google]
13. Дос Сантос С., Хуссейн С.Н., Матур С., Пикард М., Херридж М., Корреа Дж., Бэйн А., Гуо Ю., Адвани А. , Адвани С.Л. и др. Механизмы хронической мышечной атрофии и дисфункции после пребывания в отделении интенсивной терапии. Экспериментальное исследование. Являюсь. Дж. Дыхание. крит. Уход Мед. 2016; 194: 821–830. doi: 10.1164/rccm.201512-2344OC. [PubMed] [CrossRef] [Google Scholar]
, Адвани С.Л. и др. Механизмы хронической мышечной атрофии и дисфункции после пребывания в отделении интенсивной терапии. Экспериментальное исследование. Являюсь. Дж. Дыхание. крит. Уход Мед. 2016; 194: 821–830. doi: 10.1164/rccm.201512-2344OC. [PubMed] [CrossRef] [Google Scholar]
14. Bear D.E., Wandrag L., Merriweather J.L., Connolly B., Hart N., Grocott M.P.W., Программа ускоренного восстановления после критических заболеваний Группа исследователей Роль нутритивной поддержки в физическое и функциональное восстановление тяжелобольных пациентов: описательный обзор. крит. Забота. 2017;21:226. doi: 10.1186/s13054-017-1810-2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
15. Bendavid I., Singer P., Theilla M., Themessl-Huber M., Sulz I., Mouhieddine M., Schuh C., Mora B., Hiesmayr M. NutritionDay ICU: 7-летнее исследование распространенности во всем мире практики питания в реанимации. клин. Нутр. 2017; 36:1122–1129. doi: 10.1016/j.clnu.2016.07.012. [PubMed] [CrossRef] [Google Scholar]
16. Berger M.M., Chiolero R.L., Pannatier A., Cayeux M.C., Tappy L. 10-летний обзор нутритивной поддержки в хирургическом отделении интенсивной терапии: 1986–1995. Питание. 1997; 13: 870–877. дои: 10.1016/S0899-9007(97)00270-0. [PubMed] [CrossRef] [Google Scholar]
Berger M.M., Chiolero R.L., Pannatier A., Cayeux M.C., Tappy L. 10-летний обзор нутритивной поддержки в хирургическом отделении интенсивной терапии: 1986–1995. Питание. 1997; 13: 870–877. дои: 10.1016/S0899-9007(97)00270-0. [PubMed] [CrossRef] [Google Scholar]
17. Peterson S.J., Tsai A.A., Scala C.M., Sowa D.C., Sheean P.M., Braunschweig C.L. Адекватность перорального приема у пациентов в критическом состоянии через 1 неделю после экстубации. Варенье. Диета. доц. 2010; 110:427–433. doi: 10.1016/j.jada.2009.11.020. [PubMed] [CrossRef] [Google Scholar]
18. Rougier L., Preiser J.C., Fadeur M., Verbrugge A.M., Paquot N., Ledoux D., Misset B., Rousseau A.F. Питание во время интенсивной терапии: аудит Фактическое потребление энергии и белка. JPEN Дж. Парентер. Входить. Нутр. 2020 г.: 10.1002/jpen.1962. [PubMed] [CrossRef] [Google Scholar]
19. Soguel L., Revelly J.P., Schaller M.D., Longchamp C., Berger M.M. Дефицит энергии и продолжительность пребывания в больнице можно сократить за счет двухэтапного улучшения качества диетотерапии: диетолог отделения интенсивной терапии может изменить ситуацию. крит. Уход Мед. 2012;40:412–419. doi: 10.1097/CCM.0b013e31822f0ad7. [PubMed] [CrossRef] [Google Scholar]
крит. Уход Мед. 2012;40:412–419. doi: 10.1097/CCM.0b013e31822f0ad7. [PubMed] [CrossRef] [Google Scholar]
20. Моисей Л.Л., Пикуль Дж., Келлер Х., Йенг С.Ю.Э., Рахман А., Хейланд Д.К., Мурцакис М. Адекватность потребления белков и энергии у тяжелобольных взрослых после освобождения От ИВЛ зависит маршрут доставки питания. Нутр. клин. Практика. 2020 г.: 10.1002/ncp.10558. [PubMed] [CrossRef] [Академия Google]
21. Джонстон Дж.Д., Харви С.Дж., Мензис И.С., Тричер Д.Ф. Проницаемость и всасывательная способность желудочно-кишечного тракта при сепсисе. крит. Уход Мед. 1996; 24:1144–1149. doi: 10.1097/00003246-199607000-00013. [PubMed] [CrossRef] [Google Scholar]
22. Дин А.М., Саммерс М.Дж., Закнич А.В., Чепмен М.Дж., Ди Бартоломео А.Е., Беллон М., Мэддокс А., Руссо А., Горовиц М., Фрейзер Р.Дж. Всасывание глюкозы и тонкокишечный транзит при критических состояниях. крит. Уход Мед. 2011;39:1282–1288. дои: 10.1097/CCM.0b013e31820ee21f. [PubMed] [CrossRef] [Google Scholar]
23. McClave S.A., Taylor B.E., Martindale R.G., Warren M.M., Johnson D.R., Braunschweig C., McCarthy M.S., Davanos E., Rice T.W., Cresci G.A., et al. Руководство по предоставлению и оценке нутриционной поддержки у взрослых пациентов в критическом состоянии: Общество медицины критических состояний (SCCM) и Американское общество парентерального и энтерального питания (A.S.P.E.N.) JPEN J. Parenter. Входить. Нутр. 2016;40:159–211. doi: 10.1177/0148607115621863. [PubMed] [CrossRef] [Академия Google]
McClave S.A., Taylor B.E., Martindale R.G., Warren M.M., Johnson D.R., Braunschweig C., McCarthy M.S., Davanos E., Rice T.W., Cresci G.A., et al. Руководство по предоставлению и оценке нутриционной поддержки у взрослых пациентов в критическом состоянии: Общество медицины критических состояний (SCCM) и Американское общество парентерального и энтерального питания (A.S.P.E.N.) JPEN J. Parenter. Входить. Нутр. 2016;40:159–211. doi: 10.1177/0148607115621863. [PubMed] [CrossRef] [Академия Google]
24. Ридли Э.Дж., Парк Р.Л., Дэвис А.Р., Бейли М., Ходжсон С., Дин А.М., МакГиннесс С., Купер Д.Дж. Что происходит с потреблением пищи в период госпитализации после отделения интенсивной терапии? Обсервационное когортное исследование взрослых в критическом состоянии. JPEN Дж. Парентер. Входить. Нутр. 2019;43:88–95. doi: 10.1002/jpen.1196. [PubMed] [CrossRef] [Google Scholar]
25. Чаппл Л.С., Дин А.М., Хейланд Д.К., Ланге К., Кранц А.Дж., Уильямс Л.Т., Чепмен М.Дж. Энергетический и белковый дефицит во время госпитализации у пациентов, поступивших с черепно-мозговой травмой. клин. Нутр. 2016;35:1315–1322. doi: 10.1016/j.clnu.2016.02.009. [PubMed] [CrossRef] [Google Scholar]
клин. Нутр. 2016;35:1315–1322. doi: 10.1016/j.clnu.2016.02.009. [PubMed] [CrossRef] [Google Scholar]
26. Махт М., Уайт С.Д., Мосс М. Дисфункция глотания после критического заболевания. Грудь. 2014; 146:1681–1689. doi: 10.1378/сундук.14-1133. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
27. Zuercher P., Schenk N.V., Moret C., Berger D., Abegglen R., Schefold J.C. Факторы риска дисфагии у пациентов в отделении интенсивной терапии после инвазивной механической обработки Вентиляция. Грудь. 2020; 158:1983–1991. doi: 10.1016/j.chest.2020.05.576. [PubMed] [CrossRef] [Академия Google]
28. Zielske J., Bohne S., Brunkhorst F.M., Axer H., Guntinas-Lichius O. Острая и длительная дисфагия у пациентов в критическом состоянии с тяжелым сепсисом: результаты проспективного контролируемого обсервационного исследования. Евро. Арка Оториноларингол. 2014; 271:3085–3093. doi: 10.1007/s00405-014-3148-6. [PubMed] [CrossRef] [Google Scholar]
29. Zuercher P., Moret C. S., Dziewas R., Schefold J.C. Дисфагия в отделении интенсивной терапии: эпидемиология, механизмы и клиническое лечение. крит. Забота. 2019;23:103. doi: 10.1186/s13054-019-2400-2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
S., Dziewas R., Schefold J.C. Дисфагия в отделении интенсивной терапии: эпидемиология, механизмы и клиническое лечение. крит. Забота. 2019;23:103. doi: 10.1186/s13054-019-2400-2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
30. Clave P., Arreola V., Romea M., Medina L., Palomera E., Serra-Prat M. Точность измерения объема-вязкости глотательный тест для клинического скрининга орофарингеальной дисфагии и аспирации. клин. Нутр. 2008; 27: 806–815. doi: 10.1016/j.clnu.2008.06.011. [PubMed] [CrossRef] [Google Scholar]
31. Фрайкова З., Тедла М., Тедлова Е., Сучанкова М., Генеид А. Поститубационная дисфагия при COVID-19Вспышка-современный обзор. Дисфагия. 2020; 35: 549–557. doi: 10.1007/s00455-020-10139-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Steele C.M., Namasivayam-MacDonald A.M., Guida B.T., Cichero J.A., Duivestein J., Hanson B., Lam P., Riquelme L.F. Создание и инициализация Валидация шкалы функциональной диеты Международной инициативы по стандартизации диеты при дисфагии. Арка физ. Мед. Реабилит. 2018; 99: 934–944. doi: 10.1016/j.apmr.2018.01.012. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Арка физ. Мед. Реабилит. 2018; 99: 934–944. doi: 10.1016/j.apmr.2018.01.012. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
33. Cichero J.A., Lam P., Steele C.M., Hanson B., Chen J., Dantas R.O., Duivestein J., Kayashita J., Lecko C., Murray J., et al. Разработка международной терминологии и определений пищевых продуктов с модифицированной текстурой и загущенных жидкостей, используемых при лечении дисфагии: структура IDDSI. Дисфагия. 2017; 32: 293–314. doi: 10.1007/s00455-016-9758-y. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Наблюдали за аппетитом и потреблением питательных веществ через три месяца после выписки из отделения интенсивной терапии. клин. Нутр. 2019;38:1215–1220. doi: 10.1016/j.clnu.2018.05.002. [PubMed] [CrossRef] [Google Scholar]
35. Мерриуэзер Дж.Л., Гриффит Д.М., Уолш Т.С. Аппетит во время фазы восстановления критического заболевания: когортное исследование. Евро. Дж. Клин. Нутр. 2018; 72: 986–992. doi: 10.1038/s41430-018-0181-3. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
36. Nematy M., O’Flynn J.E., Wandrag L., Brynes A.E., Brett S.J., Patterson M., Ghatei M.A., Bloom S.R., Frost GS Изменения в кишечнике, связанные с аппетитом гормоны у пациентов отделения интенсивной терапии: экспериментальное когортное исследование. крит. Забота. 2006;10:R10. дои: 10.1186/cc3957. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
37. Веснавер Э., Келлер Х. Х. Социальные влияния и пищевое поведение в более позднем возрасте: обзор. Дж. Нутр. Геронтол. Гериатр. 2011;30:2–23. doi: 10.1080/01639366.2011.545038. [PubMed] [CrossRef] [Google Scholar]
38. Вансинк Б. Факторы окружающей среды, которые увеличивают потребление пищи и объем потребления неосведомленными потребителями. Анну. Преподобный Нутр. 2004; 24: 455–479. doi: 10.1146/annurev.nutr.24.012003.132140. [PubMed] [CrossRef] [Академия Google]
39. Келлер Х., Аллард Дж., Веснавер Э., Лапорт М., Грамлич Л., Бернье П., Дэвидсон Б., Дюрксен Д. , Джиджибхой К., Пайетт Х. Барьеры приема пищи при неотложной помощи больницы: отчет Канадской целевой группы по недоеданию. Дж. Хам. Нутр. Диета. 2015; 28: 546–557. doi: 10.1111/jhn.12314. [PubMed] [CrossRef] [Google Scholar]
, Джиджибхой К., Пайетт Х. Барьеры приема пищи при неотложной помощи больницы: отчет Канадской целевой группы по недоеданию. Дж. Хам. Нутр. Диета. 2015; 28: 546–557. doi: 10.1111/jhn.12314. [PubMed] [CrossRef] [Google Scholar]
40. Naithani S., Whelan K., Thomas J., Gulliford M.C., Morgan M. Доступ стационарных пациентов к еде: качественное интервью и обсервационное исследование. Ожидание здоровья. 2008;11:294–303. doi: 10.1111/j.1369-7625.2008.00495.x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
41. Preiser J.C., Ichai C., Orban J.C., Groeneveld A.B. Метаболический ответ на стресс критического заболевания. бр. Дж. Анаст. 2014; 113:945–954. doi: 10.1093/bja/aeu187. [PubMed] [CrossRef] [Google Scholar]
42. Preiser J.C. Высокое потребление белка на ранней стадии критического состояния: да или нет? крит. Забота. 2018;22:261. doi: 10.1186/s13054-018-2196-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
43. Van Zanten A.R.H., De Waele E. , Wischmeyer P.E. Пищевая терапия и критическое заболевание: Практическое руководство для отделений интенсивной терапии, после отделения интенсивной терапии и длительных фаз выздоровления. крит. Забота. 2019;23:368. doi: 10.1186/s13054-019-2657-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
, Wischmeyer P.E. Пищевая терапия и критическое заболевание: Практическое руководство для отделений интенсивной терапии, после отделения интенсивной терапии и длительных фаз выздоровления. крит. Забота. 2019;23:368. doi: 10.1186/s13054-019-2657-5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
44. Татуку-Бабет О.А., Феттерплейс К., Ламбелл К., Миллер Э., Дин А.М., Ридли Э.Дж. Связана ли доставка энергии с помощью непрямой калориметрии с улучшением клинических исходов у пациентов в критическом состоянии? Систематический обзор и метаанализ. Нутр. Метаб. Инсайты. 2020; 13 doi: 10.1177/1178638820
5. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]45. Oshima T., Berger M.M., De Waele E., Guttormsen A.B., Heidegger C.P., Hiesmayr M., Singer P., Wernerman J. , Пичард С. Непрямая калориметрия в диетотерапии. Документ с изложением позиции исследовательской группы ICALIC. клин. Нутр. 2017; 36: 651–662. doi: 10.1016/j.clnu.2016.06.010. [PubMed] [CrossRef] [Google Scholar]
46. Delsoglio M., Dupertuis Y.M., Oshima T., van der Plas M., Pichard C. Оценка точности и прецизионности непрямого калориметра нового поколения в режиме купольного разбавления . клин. Нутр. 2019;39:1927–1934. doi: 10.1016/j.clnu.2019.08.017. [PubMed] [CrossRef] [Google Scholar]
Delsoglio M., Dupertuis Y.M., Oshima T., van der Plas M., Pichard C. Оценка точности и прецизионности непрямого калориметра нового поколения в режиме купольного разбавления . клин. Нутр. 2019;39:1927–1934. doi: 10.1016/j.clnu.2019.08.017. [PubMed] [CrossRef] [Google Scholar]
. , и другие. Клиническая оценка нового непрямого калориметра, разработанного в рамках проекта ICALIC. клин. Нутр. 2020;39:3105–3111. doi: 10.1016/j.clnu.2020.01.017. [PubMed] [CrossRef] [Google Scholar]
48. Tatucu-Babet O.A., Ridley E.J., Tierney A.C. Преобладание недостаточного или чрезмерного предписания энергетических потребностей у критически больных взрослых с механической вентиляцией легких по данным непрямой калориметрии: систематический обзор литературы. JPEN Дж. Парентер. Входить. Нутр. 2016;40:212–225. дои: 10.1177/0148607114567898. [PubMed] [CrossRef] [Google Scholar]
49. Fraipont V., Preiser J.C. Оценка и измерение энергии у пациентов в критическом состоянии. JPEN Дж. Парентер. Входить. Нутр. 2013; 37: 705–713. doi: 10.1177/0148607113505868. [PubMed] [CrossRef] [Google Scholar]
Входить. Нутр. 2013; 37: 705–713. doi: 10.1177/0148607113505868. [PubMed] [CrossRef] [Google Scholar]
50. Бергер М.М. Как назначить пищевую поддержку с помощью компьютеров. Мир Преподобный Нутр. Диета. 2013; 105:32–42. doi: 10.1159/000341250. [PubMed] [CrossRef] [Google Scholar]
51. Preiser J.C., Laureys S., van Zanten ARH, Van Gossum A. Компьютерные рецепты: будущее ухода за питанием? JPEN Дж. Парентер. Входить. Нутр. 2020 г.: 10.1002/jpen.2008. [PubMed] [CrossRef] [Академия Google]
52. Berger M.M., Revelly J.P., Wasserfallen J.B., Schmid A., Bouvry S., Cayeux M.C., Musset M., Maravic P., Chiolero R.L. Влияние компьютеризированной информационной системы на качество нутритивной поддержки в отделении интенсивной терапии. Питание. 2006; 22: 221–229. doi: 10.1016/j.nut.2005.04.017. [PubMed] [CrossRef] [Google Scholar]
53. Vasiloglou M.F., Christodoulidis S., Reber E., Stathopoulou T., Lu Y., Stanga Z., Mougiakakou S. Что медицинские работники думают о «питании и диете» Приложения: международный опрос. Питательные вещества. 2020;12:2214. дои: 10.3390/nu12082214. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Питательные вещества. 2020;12:2214. дои: 10.3390/nu12082214. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Использование висцеральных белков в качестве маркеров питания: документ с изложением позиции ASPEN. Нутр. клин. Практика. 2020 г.: 10.1002/ncp.10588. [PubMed] [CrossRef] [Google Scholar]
55. Bear D.E., Griffith D., Puthuchary Z.A. Новые показатели результатов для испытаний питания у критически больных. Курс. мнение клин. Нутр. Метаб. Забота. 2018;21:417–422. дои: 10.1097/МСО.0000000000000507. [PubMed] [CrossRef] [Google Scholar]
56. Ridley E.J., Chapple L.S., Chapman M.J. Питание в период госпитализации после отделения интенсивной терапии. Курс. мнение клин. Нутр. Метаб. Забота. 2020;23:111–115. doi: 10.1097/MCO.0000000000000637. [PubMed] [CrossRef] [Google Scholar]
57. Хиггинс Т.Л., Мюррей М., Кетт Д.Х., Фульда Г., Крамер К.М., Гельмонт Д., Дедхия Х.В., Леви Х., Терес Д., Залога Г.П., и др. др. Гомеостаз микроэлементов во время непрерывной седации пропофолом, содержащим ЭДТА, по сравнению с другими седативными средствами у пациентов в критическом состоянии. Интенсивная терапия Мед. 2000; 26 (Приложение 4): S413–S421. doi: 10.1007/PL00003785. [PubMed] [CrossRef] [Академия Google]
Интенсивная терапия Мед. 2000; 26 (Приложение 4): S413–S421. doi: 10.1007/PL00003785. [PubMed] [CrossRef] [Академия Google]
58. Камел А.Ю., Дэйв Н.Дж., Чжао В.М., Гриффит Д.П., Коннор М.Дж., мл., Зиглер Т.Р. Изменения микронутриентов во время непрерывной заместительной почечной терапии у взрослых в критическом состоянии: ретроспективное исследование. Нутр. клин. Практика. 2018; 33: 439–446. doi: 10.1177/0884533617716618. [PubMed] [CrossRef] [Google Scholar]
59. Vankrunkelsven W., Gunst J., Amrein K., Bear D.E., Berger M.M., Christopher K.B., Fuhrmann V., Hiesmayr M., Ichai C., Jakob S.M., и другие. Мониторинг и парентеральное введение микронутриентов, фосфатов и магния у пациентов в критическом состоянии: исследование VITA-TRACE. клин. Нутр. 2020 г.: 10.1016/j.clnu.2020.06.005. [PubMed] [CrossRef] [Академия Google]
60. Duncan A., Talwar D., McMillan D.C., Stefanowicz F., O’Reilly D.S. Количественные данные о величине системной воспалительной реакции и ее влиянии на статус питательных микроэлементов на основе измерений в плазме. Являюсь. Дж. Клин. Нутр. 2012;95:64–71. doi: 10.3945/ajcn.111.023812. [PubMed] [CrossRef] [Google Scholar]
Являюсь. Дж. Клин. Нутр. 2012;95:64–71. doi: 10.3945/ajcn.111.023812. [PubMed] [CrossRef] [Google Scholar]
61. Galloway P., McMillan D.C., Sattar N. Влияние воспалительной реакции на статус микроэлементов и витаминов. Анна. клин. Биохим. 2000; 37: 289–297. дои: 10.1258/0004563001899429. [PubMed] [CrossRef] [Google Scholar]
62. Manson J.E., Bassuk S.S. Витаминные и минеральные добавки: что нужно знать клиницистам. ДЖАМА. 2018; 319: 859–860. doi: 10.1001/jama.2017.21012. [PubMed] [CrossRef] [Google Scholar]
63. Руссо А.Ф., Лоссер М.Р., Ичай С., Бергер М.М. Рекомендации, одобренные ESPEN: Нутритивная терапия при обширных ожогах. клин. Нутр. 2013; 32: 497–502. doi: 10.1016/j.clnu.2013.02.012. [PubMed] [CrossRef] [Google Scholar]
64. Casaer M.P., Bellomo R. Дефицит микроэлементов при критических состояниях: невидимый враг? Интенсивная терапия Мед. 2019;45:1136–1139. doi: 10.1007/s00134-019-05678-y. [PubMed] [CrossRef] [Google Scholar]
65. Blass S. C., Goost H., Burger C., Tolba R.H., Stoffel-Wagner B., Stehle P., Ellinger S. Уровни внеклеточных микроэлементов и про-/антиоксидантный статус у травматологических больных с нарушениями заживления ран: результаты перекрестного исследования. Нутр. Дж. 2013; 12:157. дои: 10.1186/1475-2891-12-157. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
C., Goost H., Burger C., Tolba R.H., Stoffel-Wagner B., Stehle P., Ellinger S. Уровни внеклеточных микроэлементов и про-/антиоксидантный статус у травматологических больных с нарушениями заживления ран: результаты перекрестного исследования. Нутр. Дж. 2013; 12:157. дои: 10.1186/1475-2891-12-157. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
66. Ostermann M., Summers J., Lei K., Card D., Harrington D.J., Sherwood R., Turner C., Dalton N., Пикок Дж., Беар Д.Э. Микронутриенты у пациентов в критическом состоянии с тяжелым острым повреждением почек — проспективное исследование. науч. Респ. 2020; 10:1505. дои: 10.1038/s41598-020-58115-2. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
67. Речь М., К Л., Товбин А., Смут Т., Млынарек М. Тяжелый металл в отделении реанимации: Обзор текущих литература по добавкам микроэлементов у пациентов в критическом состоянии. Нутр. клин. Практика. 2014;29:78–89. doi: 10.1177/0884533613515724. [PubMed] [CrossRef] [Google Scholar]
68. Osland E., Powlesland H., Guthrie T., Lewis C.A., Memon M.A. Управление микронутриентами после бариатрической хирургии: роль диетолога в послеоперационном периоде. Анна. Перевод Мед. 2020;8:С9. doi: 10.21037/атм.2019.06.04. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Osland E., Powlesland H., Guthrie T., Lewis C.A., Memon M.A. Управление микронутриентами после бариатрической хирургии: роль диетолога в послеоперационном периоде. Анна. Перевод Мед. 2020;8:С9. doi: 10.21037/атм.2019.06.04. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
69. Бергер М.М., Панте О., Шнайдер А., Бен-Хамуда Н. Дефицит питательных микроэлементов у медицинских и хирургических стационарных пациентов. Дж. Клин. Мед. 2019;8:931. doi: 10.3390/jcm8070931. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
70. Lasocki S., Lefebvre T., Mayeur C., Puy H., Mebazaa A., Gayat E., Frog-Icu Study Group Дефицит железа диагностированный с использованием гепсидина при выписке из интенсивной терапии, является независимым фактором риска смерти и плохого качества жизни в течение одного года: обсервационное проспективное исследование 1161 пациента. крит. Забота. 2018;22:314. doi: 10.1186/s13054-018-2253-0. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
71. Хаас Дж. Д., Браунли Т. Т. Дефицит железа и снижение работоспособности: критический обзор исследования для определения причинно-следственной связи. Дж. Нутр. 2001; 131:676S–690S. doi: 10.1093/jn/131.2.676S. [PubMed] [CrossRef] [Google Scholar]
Хаас Дж. Д., Браунли Т. Т. Дефицит железа и снижение работоспособности: критический обзор исследования для определения причинно-следственной связи. Дж. Нутр. 2001; 131:676S–690S. doi: 10.1093/jn/131.2.676S. [PubMed] [CrossRef] [Google Scholar]
72. Van Dronkelaar C., van Velzen A., Abdelrazek M., van der Steen A., Weijs P.J.M., Tieland M. Minerals and Sarcopenia; Роль кальция, железа, магния, фосфора, калия, селена, натрия и цинка в мышечной массе, мышечной силе и физической работоспособности у пожилых людей: систематический обзор. Варенье. Мед дир. доц. 2018;19: 6–11.e13. doi: 10.1016/j.jamda.2017.05.026. [PubMed] [CrossRef] [Google Scholar]
73. Nair P., Venkatesh B., Center J.R. Дефицит витамина D и добавки при критических заболеваниях — известные известные и известные неизвестные. крит. Забота. 2018;22:276. doi: 10.1186/s13054-018-2185-8. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
74. Амрейн К., Папинутти А., Мэтью Э., Вила Г., Парех Д. Витамин D и критические заболевания: что эндокринология может узнать из интенсивных уход и наоборот. Эндокр. Соединять. 2018;7:R304–R315. doi: 10.1530/EC-18-0184. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Эндокр. Соединять. 2018;7:R304–R315. doi: 10.1530/EC-18-0184. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
75. Гиргис С.М. Витамин D и скелетные мышцы: новые роли в развитии, анаболизме и восстановлении. кальциф. Ткань внутр. 2020;106:47–57. doi: 10.1007/s00223-019-00583-4. [PubMed] [CrossRef] [Google Scholar]
76. Ceglia L. Витамин D и ткань и функция скелетных мышц. Мол. Асп. Мед. 2008; 29: 407–414. doi: 10.1016/j.mam.2008.07.002. [PubMed] [CrossRef] [Google Scholar]
77. Holick M.F., Binkley N.C., Bischoff-Ferrari H.A., Gordon C.M., Hanley D.A., Heaney R.P., Murad M.H., Weaver C.M. Оценка, лечение и профилактика дефицита витамина D: руководство по клинической практике Эндокринологического общества. Дж. Клин. Эндокринол. Метаб. 2011;96: 1911–1930. doi: 10.1210/jc.2011-0385. [PubMed] [CrossRef] [Google Scholar]
78. Lee P. Насколько дефицит витамина D наблюдается у критически больных пациентов с дефицитом витамина D? крит. Забота. 2011;15:154. doi: 10.1186/cc10126. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
doi: 10.1186/cc10126. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
79. Amrein K., Schnedl C., Holl A., Riedl R., Christopher K.B., Pachler C., Urbanic Purkart T., Waltensdorfer A. , Мунк А., Варнкросс Х. и др. Влияние высоких доз витамина D3 на продолжительность пребывания в больнице пациентов в критическом состоянии с дефицитом витамина D: рандомизированное клиническое исследование VITdAL-ICU. ДЖАМА. 2014; 312:1520–1530. doi: 10.1001/jama.2014.13204. [PubMed] [CrossRef] [Академия Google]
80. Стоктон К.А., Менгерсен К., Парац Дж.Д., Кандия Д., Беннелл К.Л. Влияние добавок витамина D на мышечную силу: систематический обзор и метаанализ. Остеопорос. Междунар. 2011; 22:859–871. doi: 10.1007/s00198-010-1407-y. [PubMed] [CrossRef] [Google Scholar]
81. Эбид А.А., Эль-Шами С.М., Амер М.А. Влияние добавок витамина D и изокинетических тренировок на мышечную силу, взрывную силу, безжировую массу тела и походку у детей с тяжелыми ожогами: A рандомизированное контролируемое исследование. Бернс. 2017;43:357–365. doi: 10.1016/j.burns.2016.08.018. [PubMed] [CrossRef] [Академия Google]
Бернс. 2017;43:357–365. doi: 10.1016/j.burns.2016.08.018. [PubMed] [CrossRef] [Академия Google]
82. Rousseau A.F., Foidart-Desalle M., Ledoux D., Remy C., Croisier J.L., Damas P., Cavalier E. Влияние добавок холекальциферола и оптимизированного потребления кальция на статус витамина D, мышечную силу и здоровье костей: Годичное пилотное рандомизированное контролируемое исследование с участием взрослых с тяжелыми ожогами. Бернс. 2015;41:317–325. doi: 10.1016/j.burns.2014.07.005. [PubMed] [CrossRef] [Google Scholar]
83. Reuter S.E., Evans A.M. Карнитин и ацилкарнитины: фармакокинетические, фармакологические и клинические аспекты. клин. Фармакокинетика. 2012; 51: 553–572. дои: 10.1007/BF03261931. [PubMed] [CrossRef] [Google Scholar]
84. Бонафе Л., Бергер М.М., Куэ Ю.А., Механик Дж.И. Дефицит карнитина при хронических критических заболеваниях. Курс. мнение клин. Нутр. Метаб. Забота. 2014;17:200–209. doi: 10.1097/MCO.0000000000000037. [PubMed] [CrossRef] [Google Scholar]
85. Хилл Н.Э., Мерфи К.Г., Сингер М. Грелин, аппетит и критическое заболевание. Курс. мнение крит. Забота. 2012;18:199–205. doi: 10.1097/MCC.0b013e3283514b01. [PubMed] [CrossRef] [Google Scholar]
Хилл Н.Э., Мерфи К.Г., Сингер М. Грелин, аппетит и критическое заболевание. Курс. мнение крит. Забота. 2012;18:199–205. doi: 10.1097/MCC.0b013e3283514b01. [PubMed] [CrossRef] [Google Scholar]
86. Heyland D.K., van Zanten A.R.H., Grau-Carmona T., Evans D., Beishuizen A., Schouten J., Hoiting O., Bordeje M.L., Krell K., Кляйн Д.Дж. и др. Многоцентровое рандомизированное двойное слепое исследование улиморелина и метоклопрамида при лечении пациентов в критическом состоянии с непереносимостью энтерального питания: исследование PROMOTE. Интенсивная терапия Мед. 2019;45:647–656. doi: 10.1007/s00134-019-05593-2. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
Роль анаболических агентов тестостерона и структурированных упражнений для содействия выздоровлению выживших в отделении интенсивной терапии. Курс. мнение крит. Забота. 2020; 26: 508–515. doi: 10.1097/MCC.0000000000000757. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
88. Парри С.М., Чаппл Л. С., Мурцакис М. Изучение потенциальной эффективности сочетания оптимального питания с электрической стимуляцией для поддержания здоровья мышц при критическом заболевании: описательный обзор . Нутр. клин. Практика. 2018; 33: 772–789. doi: 10.1002/ncp.10213. [PubMed] [CrossRef] [Google Scholar]
С., Мурцакис М. Изучение потенциальной эффективности сочетания оптимального питания с электрической стимуляцией для поддержания здоровья мышц при критическом заболевании: описательный обзор . Нутр. клин. Практика. 2018; 33: 772–789. doi: 10.1002/ncp.10213. [PubMed] [CrossRef] [Google Scholar]
89. Heyland D.K., Stapleton R.D., Mourtzakis M., Hough C.L., Morris P., Deutz N.E., Colantuoni E., Day A., Prado C.M., Needham D.M. Сочетание питания и физических упражнений для оптимизации выживания и восстановления после критических заболеваний: концептуальные и методологические вопросы. клин. Нутр. 2016;35:1196–1206. doi: 10.1016/j.clnu.2015.07.003. [PubMed] [CrossRef] [Google Scholar]
90. Nakamura K., Nakano H., Naraba H., Mochizuki M., Takahashi Y., Sonoo T., Hashimoto H., Morimura N. Высокое содержание белка в сравнении со средним содержанием белка родоразрешение при равной общей подаче энергии в условиях интенсивной терапии: рандомизированное контролируемое исследование. клин. Нутр. 2020 г.: 10.1016/j.clnu.2020.07.036. [PubMed] [CrossRef] [Академия Google]
Нутр. 2020 г.: 10.1016/j.clnu.2020.07.036. [PubMed] [CrossRef] [Академия Google]
91. Мортон Р.В., Трейлор Д.А., Вейс П.Дж.М., Филлипс С.М. Определение анаболической резистентности: последствия для лечебного питания. Курс. мнение крит. Забота. 2018;24:124–130. doi: 10.1097/MCC.0000000000000488. [PubMed] [CrossRef] [Google Scholar]
92. Механик Дж. И., Бретт Э. М. Эндокринные и метаболические проблемы при лечении хронически больных пациентов в критическом состоянии. крит. Уход клин. 2002; 18: 619–641. doi: 10.1016/S0749-0704(02)00005-2. [PubMed] [CrossRef] [Академия Google]
93. Вехбех Л., Добс А.С. Опиоиды и гипоталамо-гипофизарно-гонадная (ГГГ) ось. Дж. Клин. Эндокринол. Метаб. 2020;105:e3105–e3113. doi: 10.1210/clinem/dgaa417. [PubMed] [CrossRef] [Google Scholar]
94. Li H., Guo Y., Yang Z., Roy M., Guo Q. Эффективность и безопасность лечения оксандролоном у пациентов с тяжелыми ожогами: систематический обзор и метаанализ. Бернс. 2016;42:717–727. doi: 10. 1016/j.burns.2015.08.023. [PubMed] [CrossRef] [Google Scholar]
1016/j.burns.2015.08.023. [PubMed] [CrossRef] [Google Scholar]
95. Takala J., Ruokonen E., Webster N.R., Nielsen M.S., Zandstra D.F., Vundelinckx G., Hinds CJ Повышение смертности, связанное с лечением гормоном роста у тяжелобольных взрослых. Н. англ. Дж. Мед. 1999;341:785–792. doi: 10.1056/NEJM199909093411102. [PubMed] [CrossRef] [Google Scholar]
96. Демлинг Р. Х. Сравнение анаболических эффектов и осложнений гормона роста человека и аналога тестостерона, оксандролона, после тяжелой ожоговой травмы. Бернс. 1999; 25: 215–221. doi: 10.1016/S0305-4179(98)00159-4. [PubMed] [CrossRef] [Google Scholar]
97. Херндон Д.Н., Харт Д.В., Вольф С.Е., Чинкс Д.Л., Вулф Р.Р. Обратный катаболизм путем бета-блокады после тяжелых ожогов. Н. англ. Дж. Мед. 2001; 345:1223–1229.. doi: 10.1056/NEJMoa010342. [PubMed] [CrossRef] [Google Scholar]
98. Порро Л.Дж., Аль-Мусави А.М., Уильямс Ф., Херндон Д.Н., Млчак Р.П., Суман О.Е. Эффекты пропранолола и физических упражнений у детей с тяжелыми ожогами.
