Почему возникают красные пятна на животе. Какие заболевания могут вызывать такие высыпания. Как отличить опасные симптомы от безобидных. Когда необходимо обратиться к врачу. Методы лечения и профилактики кожных высыпаний на животе.
Основные причины появления красных пятен на животе
Красные пятна на коже живота могут возникать по разным причинам. Некоторые из них безобидны и проходят самостоятельно, другие требуют медицинского вмешательства. Рассмотрим наиболее распространенные причины:
Аллергические реакции
Аллергия — частая причина кожных высыпаний, в том числе на животе. Аллергическая реакция может быть вызвана:
- Пищевыми продуктами
- Лекарственными препаратами
- Косметическими средствами
- Контактом с химическими веществами
- Укусами насекомых
При аллергии помимо красных пятен часто наблюдаются зуд, отечность, иногда повышение температуры.
Инфекционные заболевания
Различные инфекции могут проявляться сыпью на коже живота:
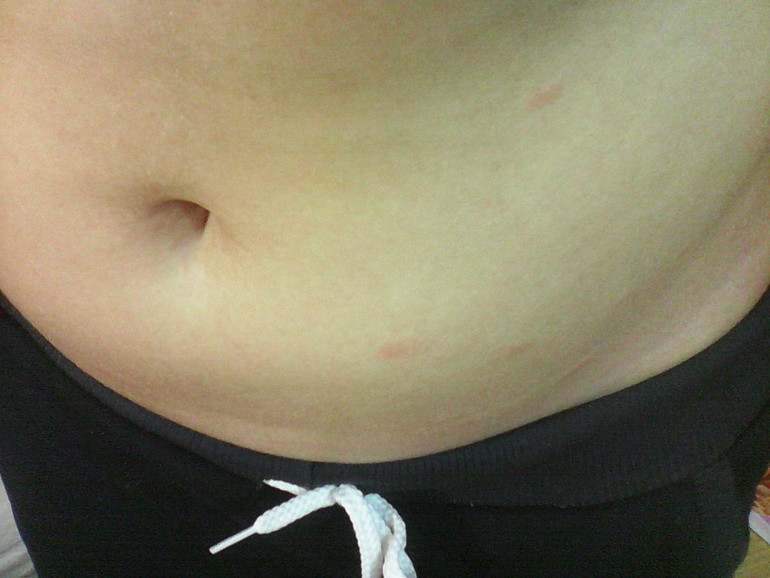
- Вирусные инфекции (корь, краснуха, ветрянка и др.)
- Бактериальные инфекции (скарлатина, рожа и др.)
- Грибковые поражения кожи
При инфекционных заболеваниях высыпания обычно сопровождаются общими симптомами — лихорадкой, недомоганием, болью в мышцах и суставах.
Дерматологические заболевания
Ряд кожных болезней может вызывать появление красных пятен на животе:
- Псориаз
- Экзема
- Атопический дерматит
- Розовый лишай
- Крапивница
При дерматологических заболеваниях высыпания часто сопровождаются зудом, шелушением, изменением структуры кожи.
Механические повреждения
Красные пятна могут появляться в результате:
- Трения об одежду
- Расчесов
- Ожогов
- Укусов насекомых
Такие высыпания обычно локализованы в месте повреждения и проходят самостоятельно через несколько дней.
Сосудистые нарушения
Некоторые заболевания, связанные с нарушением кровообращения, могут проявляться красными пятнами на коже:
- Васкулиты (воспаление стенок сосудов)
- Тромбоцитопения (снижение количества тромбоцитов)
- Геморрагический васкулит
При сосудистых нарушениях высыпания часто сопровождаются болью, отеками, нарушением чувствительности кожи.
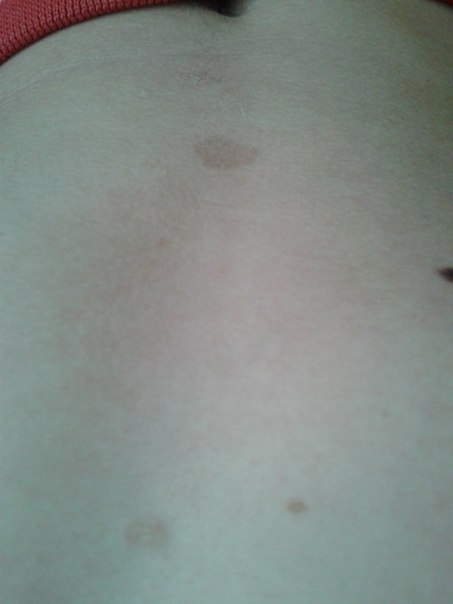
Как отличить опасные симптомы от безобидных?
Не всегда красные пятна на животе являются поводом для беспокойства. Однако есть признаки, указывающие на необходимость обращения к врачу:
- Высыпания сопровождаются лихорадкой, болью, общим недомоганием
- Пятна увеличиваются в размерах, сливаются, распространяются на другие участки тела
- Высыпания не проходят в течение нескольких дней
- Появление кровоточивости, мокнутия, гнойного отделяемого
- Нарушение общего самочувствия — слабость, головокружение, тошнота
Если наблюдаются эти симптомы, следует незамедлительно обратиться к дерматологу или терапевту для диагностики и лечения.
Диагностика причин появления красных пятен на животе
Для определения причины высыпаний врач проведет следующие диагностические мероприятия:
- Сбор анамнеза — выяснение жалоб, длительности заболевания, сопутствующих симптомов
- Осмотр кожных покровов
- Общий и биохимический анализ крови
- Аллергопробы (при подозрении на аллергию)
- Соскоб с кожи на грибок
- При необходимости — биопсия кожи
После проведения обследования врач установит точный диагноз и назначит соответствующее лечение.

Методы лечения красных пятен на животе
Лечение зависит от причины возникновения высыпаний. Могут применяться следующие методы:
Медикаментозная терапия
- Антигистаминные препараты — при аллергических реакциях
- Противовирусные или антибактериальные средства — при инфекциях
- Кортикостероидные мази — при воспалительных заболеваниях кожи
- Иммуномодуляторы — при нарушениях иммунитета
Наружные средства
- Противовоспалительные и противозудные мази
- Увлажняющие и смягчающие кремы
- Антисептические растворы
Физиотерапевтические процедуры
- УФ-облучение
- Лазеротерапия
- Магнитотерапия
- Криотерапия
Народные средства
В качестве вспомогательной терапии можно использовать народные методы:
- Примочки с отварами трав (ромашка, календула, череда)
- Компрессы с лечебной глиной
- Ванночки с морской солью
Важно помнить, что народные средства не заменяют медицинское лечение и должны применяться только после консультации с врачом.
Профилактика появления красных пятен на животе
Чтобы избежать появления высыпаний на коже живота, следует придерживаться следующих рекомендаций:
- Соблюдать правила личной гигиены
- Носить одежду из натуральных тканей
- Избегать контакта с аллергенами и раздражителями
- Вести здоровый образ жизни, правильно питаться
- Укреплять иммунитет
- Своевременно лечить хронические заболевания
- Регулярно посещать дерматолога для профилактических осмотров
При соблюдении этих мер можно значительно снизить риск возникновения кожных высыпаний.
Когда необходимо срочно обратиться к врачу?
Существуют ситуации, требующие немедленного обращения за медицинской помощью:
- Высыпания сопровождаются высокой температурой (выше 38°C)
- Появление признаков анафилактического шока — затрудненное дыхание, отек губ и языка
- Сильная боль в области высыпаний
- Нарушение сознания, спутанность мышления
- Появление кровоподтеков, кровоточивости
В этих случаях следует немедленно вызвать скорую помощь или обратиться в ближайшее медицинское учреждение.
Заключение
Красные пятна на животе могут быть симптомом различных заболеваний — от безобидных аллергических реакций до серьезных системных нарушений. Важно внимательно относиться к любым изменениям на коже и своевременно обращаться к врачу для диагностики и лечения. Соблюдение профилактических мер поможет снизить риск возникновения кожных высыпаний и сохранить здоровье кожи.
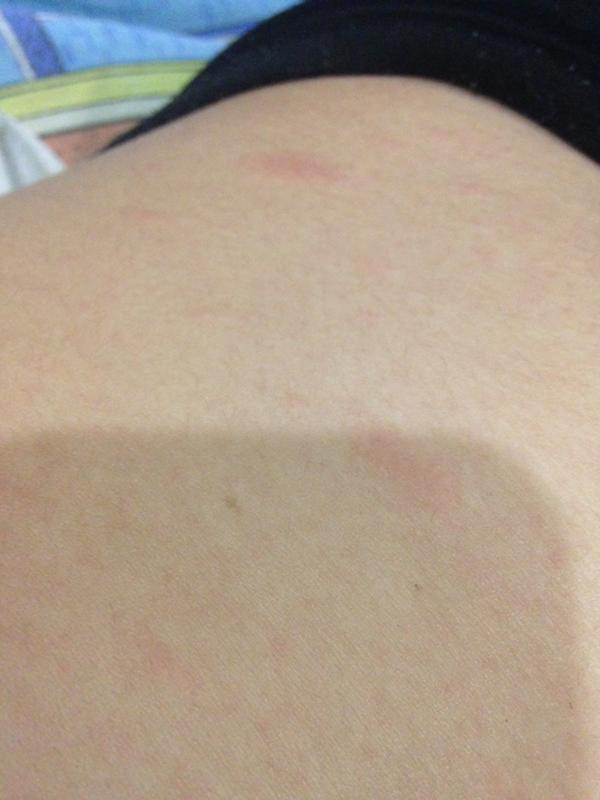
Причины и лечение пеленочного дерматита, советы Лахта Джуниор в СПб
Родители, использующие поглощающие подгузники, утром при смене памперса могут обнаружить у младенца ярко-красные пятна в области промежности, на ягодицах, верхней части бедер, внизу живота. Пеленочный дерматит является одной из наиболее частых дерматологических проблем у детей младшего возраста. Обычно поражаются участки кожи, которые находятся в непосредственном контакте с материалом подгузника.
Причины возникновения пеленочного дерматита, опрелостей, сыпи
Причинами воспаления кожи становятся повышенная влажность, постоянное трение, изменение рН кожи, ферментативная активность микроорганизмов.
В норме кожа имеет слабо-кислый водородный показатель рН, что служит одним из факторов противомикробной защиты.
Однако избыточное применение мыла, как и продукты жизнедеятельности кишечных бактерий, попадающих на кожу после дефекации, приводят к смещению рН в щелочную сторону. Тем самым создаются предпосылки для воспаления, инфицирования патогенными бактериями и грибками (чаще всего – дрожжеподобной грибковой культурой рода Candida).
Тем самым создаются предпосылки для воспаления, инфицирования патогенными бактериями и грибками (чаще всего – дрожжеподобной грибковой культурой рода Candida).
Развитию пеленочного дерматита способствуют свободное трение или, напротив, излишне плотное прилегание памперса, неверно подобранного по размеру; риск повышается также при диарее, приеме антибиотиков и других неблагоприятных для кожи условиях.
Как правило, при своевременном начале лечения с эпизодом пеленочного дерматита удается справиться за 2-4 дня. Но если воспаление не реагирует на традиционные безрецептурные местные средства и сохраняется в течение более 5 дней, следует обязательно обратиться к врачу, поскольку в этом случае, скорее всего, лечить инфекцию придется уже более серьезными препаратами и способами.
Профилактика и лечение пеленочного дерматита
Дайте коже подышать, – при каждой смене подгузника оставляйте время для воздушной ванны. Если дерматит уже имеет место, желательно «поголопопить» в течение нескольких часов за сутки.
Пользуйтесь только теми памперсами, которые в точности подходят вашему ребенку по размеру.
Очищайте кожу мягкими, щадящими, деликатными моющими средствами с физиологическим рН, без каких бы то ни было парфюмерных отдушек. Омывайте кожу теплой водой, а после мытья аккуратно высушивайте промакивающими движениями; излишне говорить, что полотенце должно быть максимально мягким и хорошо впитывающим.
Если вы используете влажные салфетки, они не должны быть спиртосодержащими; если же применение каких бы то ни было салфеток заметно ухудшает состояние кожи, откажитесь от них вообще. Некоторые вещества, используемые при изготовлении салфеток, действительно могут усиливать раздражение и спровоцировать воспаление.
Почаще меняйте памперсы, что позволит минимизировать контакт кожи с мочой и калом.
Мазь от опрелостей и другие средства, насколько они эффективны
Барьерные средства, – в частности, защитные кремы, содержащие оксид цинка, – могут использоваться как для лечения, так и для профилактики пеленочного дерматита. Помните, впрочем, что в постоянном применении барьерного крема под подгузник здоровая кожа не нуждается. Но если у ребенка случился жидкий стул или кожа вашего малыша имеет индивидуальную предрасположенность к возникновению опрелостей, вполне можно воспользоваться кремом профилактически.
Помните, впрочем, что в постоянном применении барьерного крема под подгузник здоровая кожа не нуждается. Но если у ребенка случился жидкий стул или кожа вашего малыша имеет индивидуальную предрасположенность к возникновению опрелостей, вполне можно воспользоваться кремом профилактически.
Если же все эти меры не приносят ожидаемого эффекта, т.е. воспаление все же появилось и распространяется на новые участки, – что, конечно, ребенка беспокоит, заставляя плакать при переодевании, подмывании и т.д., – и если покраснение сопровождается мокнутием, изъязвлениями, повышением температуры, следует как можно быстрее связаться с наблюдающим педиатром Лахта Джуниор в Санкт-Петербурге.
В некоторых случаях могут понадобиться средства, категорически исключающие самолечение (напр., местные или системные гормональные, противогрибковые, антибактериальные препараты).
Красные пятна на животе у собаки — «Айболит Плюс»
Владельцы собак нередко сталкиваются с появлением на животе питомца красных пятен. Покраснения и высыпания, возникающие в паху и на животе собаки, всегда заметны, так как эта часть тела питомца почти не покрыта шерстью. Подобные симптомы являются сигналом того, что животному необходима помощь.
Покраснения и высыпания, возникающие в паху и на животе собаки, всегда заметны, так как эта часть тела питомца почти не покрыта шерстью. Подобные симптомы являются сигналом того, что животному необходима помощь.
Причины появления покраснений
Важно понимать, что покраснение не всегда является поводом для обращения к ветеринару, поэтому владельцу собаки стоит знать факторы, которые могут спровоцировать образование красных пятен и сыпи разной этиологии.
Наиболее распространенными являются:
- аллергия. Эту причину можно легко распознать по наличию сопутствующих симптомов. При попадании в организм собаки пищи, содержащей аллерген, помимо покраснений у животного будет наблюдаться рвота. Если питомец страдает от зуда, то, скорее всего, это является реакцией на воздействие синтетических материалов и раздражителей на кожу;
- потница. Мелкая красная сыпь на теле собаки может быть вызвана жарой. Она проявляется не только на животе, но также на ушах и в кожных складках.
- укусы насекомых и паразитов оставляют на теле собаки небольшие следы в виде пятен розового цвета. Наличие блохи в шерсти животного выявить несложно, гораздо труднее заметить на ее теле клеща. В любом случае необходимо обработать питомца противопаразитарным средством и приобрести защитный ошейник.
Серьезные проблемы, требующие визита к ветеринару
Появление красных пятен на животе у собаки в ряде случаев может быть спровоцировано несколькими серьезными заболеваниями, справиться с которыми без помощи специалиста невозможно.
К числу таких болезней относятся:
- Грибковые заражения.
 Очаг воспаления в виде покраснений распространяется на уровне нижней части живота и паховой области животного. Во время туалета собака может чесаться и поскуливать. Если своевременно не начать лечение инфекции, то на месте пятен могут образоваться язвы, которые в дальнейшем перейдут на подушечки лап, нос, уши и глаза.
Очаг воспаления в виде покраснений распространяется на уровне нижней части живота и паховой области животного. Во время туалета собака может чесаться и поскуливать. Если своевременно не начать лечение инфекции, то на месте пятен могут образоваться язвы, которые в дальнейшем перейдут на подушечки лап, нос, уши и глаза. - Стригущий лишай обычно выглядит, как ровные, красные пятна на животе у собаки, вокруг которых часто появляются проплешины. При этом животное постоянно страдает от зуда.
- Фолликулит. Это заболевание, причиной которого является поражение волосяных луковиц. Болезненное состояние может быть спровоцировано гипотериозом и диагностируется по наличию пузырьков небольшого размера с фиолетовым оттенком в паховой зоне и нижней части живота собаки.
Различные высыпания, недомогание или плохое самочувствие собаки нельзя оставлять без внимания. Своевременное обращение к врачу и обследование собаки является залогом здоровья домашнего питомца.
Петехии, Когда следует беспокоиться: причины, симптомы и многое другое
Вы можете заметить красные, коричневые или фиолетовые пятна на коже и задаться вопросом о причине. Эти пятна могут быть петехиями, если они маленькие и не меняют цвет при нажатии на них.
Эти пятна могут быть петехиями, если они маленькие и не меняют цвет при нажатии на них.
Важно обратиться к врачу, чтобы определить основную причину петехий, потому что пятна появляются, когда ваши кровеносные сосуды кровоточат в кожу.
Существует множество причин, по которым у вас могут быть петехии, включая вирусные и бактериальные инфекции, прием определенных лекарств и серьезные заболевания, влияющие на вашу кровь.
Ваш врач может осмотреть пятна и провести необходимые анализы для диагностики и лечения причины петехий.
Вам следует проконсультироваться с врачом, если вы заметите появление петехий, но в некоторых случаях требуется более быстрое лечение, чем в других.
Если у вас есть петехии, вы должны немедленно обратиться к врачу или обратиться за медицинской помощью, если:
- у вас также есть лихорадка
- у вас есть другие ухудшающиеся симптомы
- вы заметили, что пятна распространяются или становятся больше
- учащается сердцебиение
- изменяется пульс
- у вас проблемы с дыханием
- вы чувствуете сонливость или упадок сил
- у вас другие синяки
На приеме врач:
- недавние болезни
- диагностированные состояния здоровья
- текущие лекарства
- физические травмы
Петехии могут быть симптомом серьезного заболевания. Вот несколько серьезных состояний, которые могут вызывать пятна:
Вот несколько серьезных состояний, которые могут вызывать пятна:
| Менингит | Эта инфекция поражает головной и спинной мозг и может быть очень серьезной. Некоторые другие симптомы включают лихорадку, ригидность затылочных мышц, рвоту и головные боли. |
| Лейкемия | Это тип рака, поражающий не только костный мозг, но и кровь. Другие симптомы могут включать потерю веса, лихорадку, опухшие лимфатические узлы, синяки и носовые кровотечения. |
| Тромбоцитопения | Это состояние возникает при снижении количества тромбоцитов в крови. У детей часто возникает иммунная тромбоцитопеническая пурпура. Симптомы включают синяки и кровотечения во рту и носу. |
| Пурпура Шёлейна-Геноха | Возникает при воспалении кровеносных сосудов. Другие симптомы включают боль в животе, воспаление почек и артрит. |
| Сепсис | У вас может развиться сепсис, если реакция вашего организма на выброс химических веществ для борьбы с инфекцией нарушена. Вы можете почувствовать изменения артериального давления, а также дыхания. Вы можете почувствовать изменения артериального давления, а также дыхания. |
| Пятнистая лихорадка Скалистых гор | Вы можете заразиться этой бактериальной инфекцией от укуса клеща. Некоторые другие симптомы включают лихорадку, озноб, головные боли, мышечные боли и спутанность сознания. |
| Дефицит витамина К | Недостаток витамина К может вызвать появление этого симптома, поскольку он влияет на кровотечение. Другие симптомы включают кровоподтеки, бледное завершение, желтые глаза и носовые кровотечения. Дефицит витамина К может возникать у младенцев, потому что они рождаются с недостаточным содержанием витамина и могут не получать его до тех пор, пока не начнут есть твердую пищу в возрасте от 4 до 6 месяцев. |
| Цинга | Вы можете заболеть цингой, если не получаете достаточного количества витамина С. Другие симптомы включают усталость, слабость, боль в суставах и кровоточивость десен. |
| Напряжение | Кашель, рвота и поднятие тяжестей в течение длительного периода времени могут вызвать этот симптом.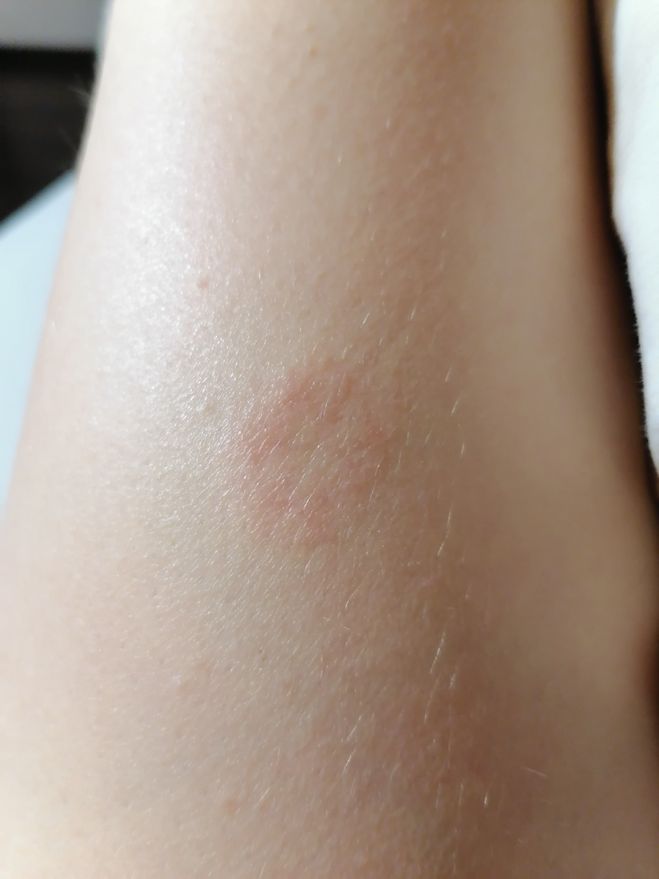 |
| Лекарства | Некоторые лекарства, вызывающие симптом, включают пенициллин, фенитоин (дилантин), хинин, аспирин (буферин), нестероидные противовоспалительные средства, лидокаин/прилокаиновый крем (лидоприл) и фуросемид (лазикс). |
| Давление | Симптом может быть вызван давлением на определенный участок тела в результате травмы или наложения жгута. |
Поделиться на PinterestРаспространенной причиной петехий является низкий уровень тромбоцитов, также известный как тромбоцитопения.
Вот несколько изображений, которые показывают, как петехии выглядят на разных участках тела:
На что следует обратить внимание:
- размером менее 2 миллиметров
- плоско на коже
- круглые, как иглы
- обычно появляются группами
- не обесцвечиваются при нажатии на них
- имеют красный, коричневый или пурпурный цвет
- становятся пурпурными или ржаво-красными по мере выцветания
- могут появляться в любом месте на теле
Вы сможете отличить пятна на коже от петехий, а не от сыпи, если надавите на них, и они не станут светлее.
Пятна размером более 2 миллиметров, вызванные кровоизлиянием под кожу, известны как пурпура.
Вам следует обратиться к врачу для диагностики ваших петехий, чтобы вас можно было лечить от основного заболевания, вызвавшего симптом.
Ваш врач может порекомендовать план лечения этого состояния или посоветовать вам следить за ним, так как он может исчезнуть сам по себе.
Пренебрежение лечением причины петехии может иметь серьезные последствия, если она вызвана основным заболеванием.
Вылечить петехии нельзя, так как это симптом чего-то другого.
Вы можете заметить, что пятна исчезают по мере выздоровления от инфекции или прекращения приема лекарств. Они также могут исчезнуть по мере лечения основного заболевания, вызвавшего появление пятен.
Время, необходимое для исчезновения петехий, зависит от причины. Например, если у вас пурпура Геноха-Шёлейна, это состояние может длиться около месяца, и за это время пятна исчезнут.
Некоторые виды лечения серьезных состояний, связанных с петехиями, включают:
- Менингит.
 Лечение будет зависеть от типа инфекции. Вам могут быть назначены антибиотики или необходим длительный отдых и увеличение количества жидкости, чтобы бороться с инфекцией и набраться сил.
Лечение будет зависеть от типа инфекции. Вам могут быть назначены антибиотики или необходим длительный отдых и увеличение количества жидкости, чтобы бороться с инфекцией и набраться сил. - Иммунная тромбоцитопеническая пурпура. Часто это состояние проходит само по себе через шесть месяцев у детей; взрослые обычно нуждаются в лечении.
- Пурпура Шенлейна-Геноха. Ваш врач попытается определить причину состояния. Может решиться самостоятельно. Лечение может включать:
- избегать аллергических триггеров
- получать диализ
- использовать нестероидные противовоспалительные средства
- принимать антибиотики или стероиды.
- Дефицит витамина К. Большинству младенцев делают прививку витамина К при рождении, чтобы предотвратить его дефицит. Вы должны убедиться, что получаете достаточное количество витамина К в своем рационе, чтобы предотвратить его дефицит.
Существует множество причин, по которым у вас могут быть петехии. Поговорите со своим врачом о симптоме, чтобы вы могли определить основную причину. Несколько серьезных заболеваний, а также более незначительные состояния могут быть причиной пятен.
Поговорите со своим врачом о симптоме, чтобы вы могли определить основную причину. Несколько серьезных заболеваний, а также более незначительные состояния могут быть причиной пятен.
Важно немедленно обратиться за медицинской помощью, если петехии сопровождаются другими симптомами или если они распространяются по телу.
Тепловая сыпь и экзема: фото, причины, лечение
Тепловая сыпь — это кожное заболевание, которое часто развивается в жаркой и влажной среде. Хотя это может раздражать, обычно это не длится слишком долго.
Экзема, с другой стороны, является длительным хроническим заболеванием, требующим постоянного лечения и купирования симптомов.
Хотя внешне эти два состояния могут иметь некоторые сходства, они не одинаковы.
Читайте дальше, чтобы узнать больше о том, как определить разницу между этими двумя состояниями кожи, как их лечить и когда обращаться за медицинской помощью.
Вы можете обвинить свои потовые железы и, возможно, свой летний гардероб в появлении потницы, которая обычно возникает в теплых и влажных условиях.
Чтобы охладить ваше тело, когда вам тепло, пот вырабатывается железами в более глубоких слоях вашей кожи. Но если поры вашей кожи забиты, пот не может выйти на поверхность вашей кожи. В некоторых случаях одежда, которая не позволяет вашей коже дышать, также может играть роль в задержании пота.
Когда пот попадает в закупоренные поры или одежду, это может вызвать потницу. Хорошей новостью является то, что потница обычно не является серьезной и обычно не длится слишком долго.
Существует три вида потницы:
- Кристаллическая потница. Это самая легкая форма, проявляющаяся волной белых или прозрачных пузырьков или волдырей, наполненных жидкостью, на коже. Этот тип потницы часто появляется на плечах, шее и груди. Это чаще встречается у младенцев, чем у взрослых.
- Милиария красная. Ваша бабушка, вероятно, называла это «потничкой». Он развивается, когда пот попадает под кожу. Эта сыпь доставляет дискомфорт и зуд, с красными шишками, которые обычно появляются на плечах, шее или груди или там, где одежда трется о кожу.
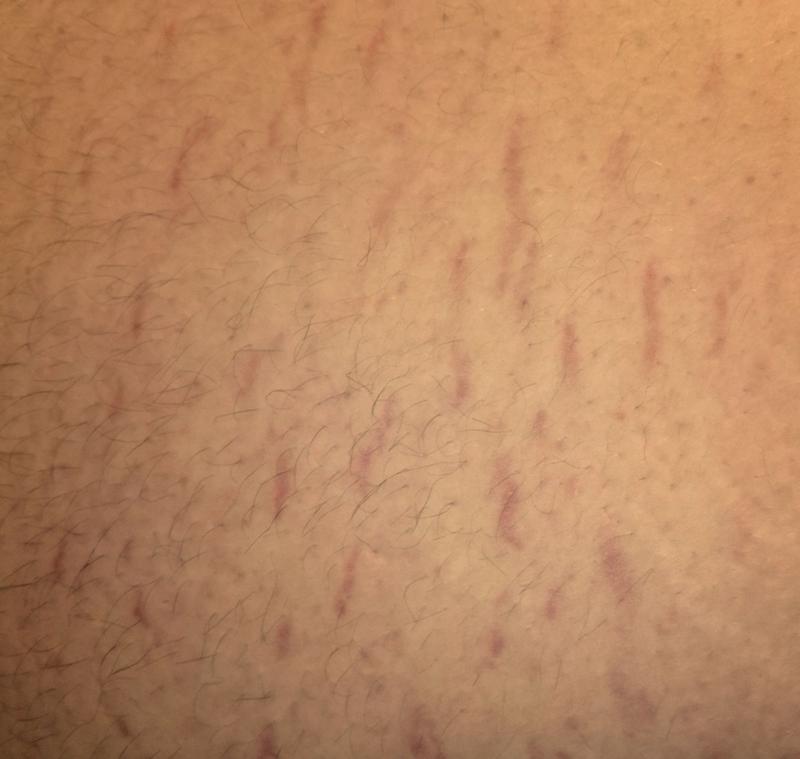
- Глубокая потница. Это самый тяжелый тип потницы, но он также встречается реже всего. Это часто происходит после периода длительных упражнений, когда вы потеете больше, чем обычно. Если пот попадет на вашу кожу, у вас может появиться серия более крупных, твердых бугорков красноватого цвета. Этот тип потницы чаще встречается у взрослых, чем у детей или младенцев.
В отличие от потницы, которая обычно проходит довольно быстро, экзема является длительным хроническим заболеванием, требующим лечения и постоянного лечения.
Он имеет тенденцию развиваться в младенчестве или детстве и очень часто встречается у детей. Фактически, это затрагивает от 10 до 20 процентов детей.
Экзема, также известная как атопический дерматит, может сохраняться и сохраняется во взрослом возрасте у более чем 16 миллионов взрослых. Если у вас впервые появилась экзема в детстве, вы, возможно, уже научились распознавать признаки обострения экземы.
Но взрослому, у которого развивается то, что дерматологи называют атопическим дерматитом у взрослых, может быть сложнее. Это также может быть более сложным для родителей, которые не уверены, есть ли у их ребенка экзема или просто потница.
Это также может быть более сложным для родителей, которые не уверены, есть ли у их ребенка экзема или просто потница.
На самом деле существует множество различных видов экземы. На самом деле, эксперты склонны группировать их по семи конкретным типам.
Наиболее распространенным является атопический дерматит. Он затрагивает более 26 миллионов человек в Соединенных Штатах. Атопический дерматит имеет тенденцию развиваться в первые 6 месяцев жизни, но может развиться и позже.
Атопический дерматит характеризуется сухой, зудящей кожей. Цвет сыпи имеет тенденцию быть:
- красноватым у людей со светлой кожей
- коричневым или серым у людей с более темной кожей
Иногда кожа становится толще в местах появления сыпи. Он имеет генетический компонент, но ваша иммунная система и факторы окружающей среды также могут играть роль.
По данным Национальной ассоциации экземы, к другим шести типам экземы относятся:
- Контактный дерматит.
 При контактном дерматите сыпь появляется в области, где ваша кожа соприкасается с раздражающим ее веществом, например, продуктом, содержащим химические вещества или красители, на которые у вас аллергия.
При контактном дерматите сыпь появляется в области, где ваша кожа соприкасается с раздражающим ее веществом, например, продуктом, содержащим химические вещества или красители, на которые у вас аллергия. - Дисгидротическая экзема. У людей с дисгидротической экземой обычно появляются зудящие волдыри на подошвах ног и ладонях.
- Нейродермит. Этот тип экземы, также известный как простой хронический лишай, начинается с одного или двух зудящих участков кожи, которые становятся все более и более зудящими. Многократное расчесывание может сделать кожу толще (но обычно все еще вызывает зуд).
- Себорейный дерматит. Себорейный дерматит имеет тенденцию развиваться в областях, богатых сальными железами, таких как кожа головы, нос и верхняя часть спины. Обычно он проявляется в виде красных чешуйчатых пятен. У младенцев жирные чешуйчатые пятна, которые обычно называют колыбельным дерматитом, являются формой этого типа экземы.
- Застойный дерматит. Плохая циркуляция в нижних конечностях обычно является причиной застойного дерматита. Это может начаться с небольших пятен обесцвечивания и небольшого отека лодыжек и прогрессировать до более крупных участков отека, а также покраснения или шелушения.
- Нуммулярная экзема. Для этого типа экземы характерны круглые мокнущие пятна на коже. Он может легко заразиться, поэтому лечение обычно необходимо.
Важно отметить, что разные виды экземы могут пересекаться. Другими словами, вы можете иметь более одного вида одновременно. И они могут потребовать различных стратегий лечения или управления.
Поскольку потница и экзема могут выглядеть похожими друг на друга, их не всегда легко отличить друг от друга. Если вы не можете сказать, глядя на сыпь, важно учитывать следующие факторы.
Потница и экзема
- Местоположение. Экзема может появиться где угодно, но чаще всего она развивается за коленями, во внутренней части локтей, на руках, коже головы и волосистой части головы.
 Тепловая сыпь чаще возникает в складках кожи или в местах, где одежда трется о кожу.
Тепловая сыпь чаще возникает в складках кожи или в местах, где одежда трется о кожу. - Хронометраж. Вы сильно потели или находились в жарких и влажных условиях? Если это так, это может быть тепловая сыпь.
- Триггеры. Некоторые вещи могут спровоцировать обострение экземы. Например, если вы подверглись воздействию известного триггера, такого как аромат, химическое вещество, пищевая аллергия, пыльца или эмоциональный стресс, у вас может быть вспышка экземы.
Как только вы узнаете, с каким типом кожного заболевания вы имеете дело, вы сможете принять меры для его надлежащего лечения.
Как лечить потницу
Хорошая новость заключается в том, что потница обычно проходит сама по себе. Возможно, вы сможете ускорить процесс, остановив любую деятельность, которой вы занимаетесь, и охладившись.
Снимите всю тяжелую или потную одежду, которая может задерживать пот на коже. Примите прохладный душ, чтобы снизить температуру тела. Это также может помочь удалить грязь и масла с поверхности кожи, которые могут закупоривать поры.
Это также может помочь удалить грязь и масла с поверхности кожи, которые могут закупоривать поры.
В более тяжелых случаях потницы можно использовать лосьон с каламином или крем с низкой дозой гидрокортизона.
Как лечить экзему
Лечение экземы зависит от типа экземы и ее тяжести.
В типичном случае атопического дерматита врач может предложить наносить увлажняющий крем на пораженные участки кожи несколько раз в день. Вы также можете получить пользу от местного применения кортикостероидов или приема антигистаминных препаратов, если они испытывают сильный зуд.
В большинстве случаев потницы, как только вы начнете охлаждаться, сыпь, скорее всего, начнет уменьшаться. Но если это не так, вы можете обратиться к своему лечащему врачу, особенно если сыпь сопровождается другими симптомами, такими как:
- лихорадка или озноб
- увеличение лимфатических узлов
- покраснение, повышение температуры и припухлость в пораженной области
При экземе сообщите своему врачу или медицинскому работнику, если вы подозреваете, что у вас развивается инфекция. Если вы поцарапаете зудящее пятно, и оно начнет кровоточить, есть вероятность, что в открытую рану может попасть инфекция. Если вы заметили, что из пораженного участка выделяется гной, обязательно обратитесь к врачу.
Если вы поцарапаете зудящее пятно, и оно начнет кровоточить, есть вероятность, что в открытую рану может попасть инфекция. Если вы заметили, что из пораженного участка выделяется гной, обязательно обратитесь к врачу.
Если экзема развилась во взрослом возрасте, подумайте о том, чтобы записаться на прием к медицинскому работнику, чтобы проверить ее. Они внимательно изучат сыпь и могут провести некоторые тесты, чтобы исключить другие возможные причины.
Если вы новый родитель, полезно знать, что у новорожденных часто появляются различные типы сыпи. Себорейный дерматит очень распространен у детей, также может быть потница. С большинством видов сыпи можно легко справиться в домашних условиях. Но если вы обеспокоены и не знаете, что делать, обратитесь к врачу вашего ребенка, чтобы получить некоторые рекомендации.
Хотя потница и экзема не всегда предотвратимы, есть несколько шагов, которые вы можете предпринять, чтобы снизить риск возникновения этих кожных высыпаний.
Как предотвратить потницу
Лучший способ предотвратить потницу — не потеть. Это может быть легче сказать, чем сделать, особенно если вы живете в жарком и влажном климате. В конце концов, потоотделение — это естественный способ вашего тела сохранять прохладу в теплых условиях.
Но есть несколько способов уменьшить потоотделение и уменьшить вероятность появления сыпи.
- Носите свободную, легкую одежду и избегайте слишком тесной или натирающей кожу одежды.
- Снимите потную одежду, которая плотно прилегает к коже.
- Ограничьте использование мазей или сильных увлажняющих средств, которые могут блокировать поры.
- Старайтесь проводить большую часть времени в тени или в помещении с кондиционером в жаркие дни.
- Регулярно принимайте прохладную ванну или душ.
Как предотвратить экзему
Хотя вы не можете предотвратить экзему, вы можете уменьшить вероятность того, что вы (или ваш ребенок) испытаете обострение или обострение экземы.
Во-первых, постарайтесь выяснить, какие именно триггеры у вас есть, а затем постарайтесь их избегать. Другие шаги, которые вы можете предпринять, чтобы попытаться предотвратить обострение экземы, включают следующее:
- Избегайте сильно ароматизированного мыла и моющих средств, которые могут вызвать раздражение кожи.
- Старайтесь, чтобы в вашем доме не было таких аллергенов, как пыль, пыльца, плесень и перхоть домашних животных.
- Старайтесь контролировать уровень стресса.
- Выбирайте теплые ванны или душ вместо горячих.
- Не трите кожу в ванне или душе.
- Найдите место в тени, чтобы охладиться в жаркий день.
- Носите солнцезащитный крем и защитную одежду на открытом воздухе.
У младенцев, детей и даже взрослых может быть сложно определить, имеете ли вы дело с потницей или экземой.
Если вы не уверены, хорошее эмпирическое правило — переместить себя или своего ребенка из жары в более прохладную среду и посмотреть, как реагирует кожа.
