Почему на коже появляются красные пятна. Какие заболевания могут вызывать красные высыпания на коже. Как диагностировать причину появления красных пятен. Какие методы лечения применяются при различных видах кожных высыпаний.
Основные причины появления красных пятен на коже
Красные пятна и высыпания на коже могут возникать по различным причинам. Наиболее распространенными являются:
- Аллергические реакции на пищевые продукты, лекарства, укусы насекомых
- Инфекционные заболевания (ветряная оспа, корь, краснуха и др.)
- Кожные заболевания (псориаз, экзема, розацеа)
- Укусы насекомых
- Контактный дерматит при воздействии раздражающих веществ
- Потница у детей
- Стрессовые высыпания
Характер высыпаний, их локализация и сопутствующие симптомы помогают определить причину их появления. Рассмотрим подробнее основные виды кожных высыпаний.
Аллергические реакции
Аллергическая сыпь возникает в результате повышенной чувствительности организма к определенным веществам — аллергенам. Она может проявляться в виде:

- Крапивницы — зудящих розовых или красных волдырей
- Отека Квинке — отека кожи и подкожной клетчатки
- Атопического дерматита — сухости, покраснения и зуда кожи
Аллергическая сыпь часто сопровождается зудом и может распространяться по всему телу. Появляется обычно через несколько минут или часов после контакта с аллергеном.
Инфекционные заболевания
Многие вирусные и бактериальные инфекции сопровождаются появлением характерных высыпаний на коже:
- Ветряная оспа — зудящие пузырьки с прозрачным содержимым
- Корь — красная пятнисто-папулезная сыпь
- Краснуха — мелкая розовая сыпь
- Скарлатина — мелкоточечная сыпь на гиперемированном фоне
При инфекционных заболеваниях сыпь обычно сочетается с повышением температуры и другими симптомами интоксикации.
Кожные заболевания
Хронические кожные заболевания также могут проявляться красными высыпаниями:
- Псориаз — красные бляшки, покрытые серебристыми чешуйками
- Экзема — покраснение, сухость и зуд кожи
- Розацеа — стойкое покраснение кожи лица, иногда с образованием папул и пустул
- Себорейный дерматит — покраснение и шелушение кожи в себорейных зонах
Кожные заболевания часто имеют хроническое течение с периодами обострений. Для их диагностики и лечения необходима консультация дерматолога.
Укусы насекомых
После укусов насекомых на коже могут появляться:
- Небольшие красные зудящие папулы
- Волдыри
- Отек в месте укуса
Реакция на укусы насекомых обычно проходит самостоятельно в течение нескольких дней. При выраженном зуде можно использовать антигистаминные средства и противозудные мази.
Контактный дерматит
Контактный дерматит возникает при воздействии на кожу раздражающих веществ или аллергенов. Проявляется в виде:
- Покраснения и отека кожи
- Зуда и жжения
- Образования пузырьков и мокнутия
Для лечения контактного дерматита важно исключить контакт с вызвавшим его веществом. Могут применяться топические кортикостероиды и антигистаминные средства.
Потница у детей
Потница часто возникает у детей в жаркую погоду. Проявляется в виде:
- Мелкой красной сыпи
- Зуда
- Покалывания кожи
Для профилактики потницы важно не допускать перегревания ребенка, использовать легкую одежду из натуральных тканей. При появлении высыпаний помогает обтирание кожи прохладной водой.
Стрессовые высыпания
Сильный стресс может спровоцировать появление на коже:

- Крапивницы
- Обострений хронических кожных заболеваний
- Акне
Стрессовые высыпания обычно проходят самостоятельно при нормализации эмоционального состояния. Для их профилактики важно избегать стрессовых ситуаций и применять методы релаксации.
Диагностика причин появления красных пятен
Для определения причины возникновения кожных высыпаний могут применяться следующие методы диагностики:
- Сбор анамнеза и осмотр кожных покровов
- Общий и биохимический анализ крови
- Аллергологическое обследование (кожные пробы, анализ на специфические IgE)
- Микроскопическое и культуральное исследование при подозрении на грибковую инфекцию
- Биопсия кожи при хронических кожных заболеваниях
На основании результатов обследования врач устанавливает диагноз и назначает соответствующее лечение.
Лечение красных высыпаний на коже
Методы лечения кожных высыпаний зависят от их причины:
- При аллергических реакциях применяют антигистаминные препараты, местные и системные кортикостероиды
- Инфекционные заболевания лечат противовирусными или антибактериальными средствами
- Хронические кожные заболевания требуют длительной терапии под наблюдением дерматолога
- Для устранения зуда и воспаления используют противозудные и противовоспалительные мази
- При стрессовых высыпаниях помогают седативные средства и методы релаксации
В большинстве случаев при правильно подобранном лечении кожные высыпания полностью проходят. Однако некоторые хронические заболевания требуют длительной поддерживающей терапии.

Когда обращаться к врачу
Срочная консультация врача требуется в следующих случаях:
- Высыпания сопровождаются повышением температуры, недомоганием
- Сыпь быстро распространяется по телу
- Появились признаки аллергической реакции (отек губ, затруднение дыхания)
- Высыпания не проходят в течение нескольких дней
- Беспокоит сильный зуд, нарушающий сон
Своевременное обращение к специалисту поможет быстро установить причину высыпаний и назначить эффективное лечение.
Профилактика кожных высыпаний
Для профилактики появления красных пятен на коже рекомендуется:
- Избегать контакта с аллергенами и раздражающими веществами
- Использовать средства защиты от укусов насекомых
- Соблюдать правила личной гигиены
- Носить одежду из натуральных тканей
- Избегать перегревания и переохлаждения
- Соблюдать режим сна и отдыха
- Применять средства для увлажнения кожи
- Своевременно лечить хронические заболевания
Соблюдение этих рекомендаций поможет снизить риск возникновения различных кожных высыпаний и сохранить здоровье кожи.

Экзема на локтях — эффективное лечение, причины и симптомы заболевания
Автор: Грачев Илья Илларионович
Редактор: Ефремов Михаил Михайлович
Дата публикации: 09.03.2019
Дата обновления: 10.07.2022
Содержание
- Причины экземы на локтях
- Истинная экзема
- Микробная экзема
- Профессиональная экзема
- Стадии протекания экземы на локтях
- Методы лечения экземы на локтях
- Медикаментозная терапия
- Лечение экземы на локтях в клинике Парамита
Высыпания на коже в области локтевых суставов – одно из характерных проявлений экземы. После проведенного лечения они исчезают, а затем появляются вновь после стрессов или нарушения диеты. Экзема на локтях требует своевременного лечения, иначе сыпь распространится на другие участки тела и течение примет неуправляемый характер.
Причины экземы на локтях
Экзема – это аллергическое заболевание с острым, подострым или хроническим течением. Основными проявлениями ее являются разнообразные кожные высыпания воспалительного характера, сопровождающиеся сильным зудом и жжением. Название болезни произошло от греческого слова еkzeо – вскипаю, так как самыми частыми элементами сыпи являются пузырьки с прозрачным содержимым.
В основе экземы на локтях лежат разные причины, поэтому и лечение требуется подбирать индивидуально. Главную роль играет наследственная предрасположенность, выраженная в особенностях работы нервной, эндокринной и иммунной систем. Это приводит к повышению чувствительности организма к воздействию различных внешних и внутренних пусковых факторов — триггеров. В результате развивается аллергическая реакция в виде воспаления кожи.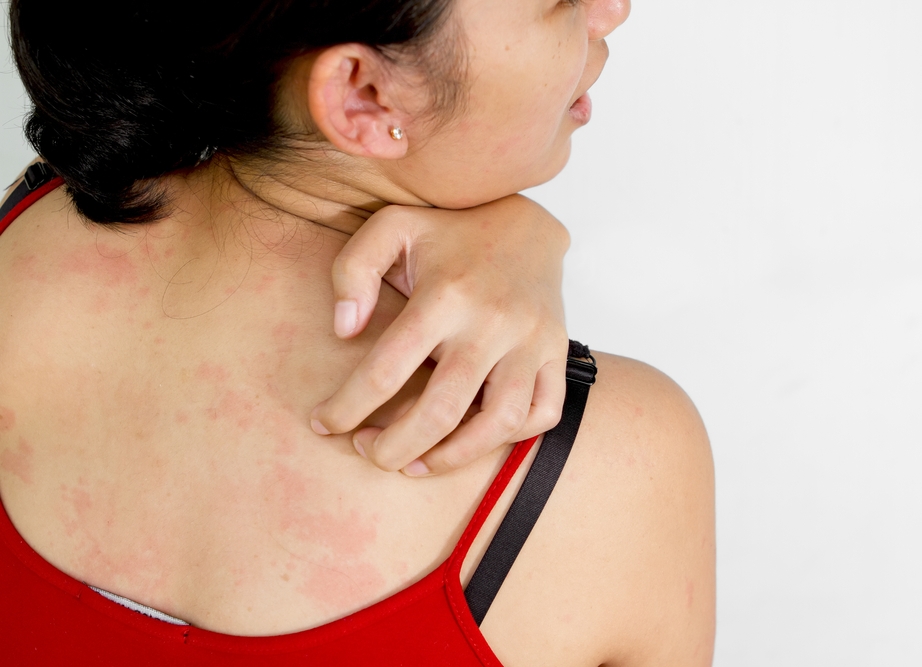
Внешние (экзогенные) причины
- длительное механическое воздействие – раздражение кожи;
- воздействие ультрафиолетовых лучей;
- поражение химическими веществами – средствами бытовой химии, химическими и биологическими веществами на работе;
- аллергенные кремы, гели для ухода за телом;
- укусы насекомых;
- ношение синтетических тканей;
- грибковые и бактериальные кожные инфекции;
- открытые травмы кожи;
- лекарственные препараты;
- пищевые аллергены;
- шерсть животных.
Внутренние (эндогенные) причины
- токсины и антитела, образующиеся на фоне хронических заболеваний и очагов инфекции;
- особенно часто причиной становятся гормональные сбои, сахарный диабет и заболевания органов пищеварения.
Основные виды локтевой экземы и первые признаки
Экзема на локтях может быть истинной, микробной или профессиональной. Каждый вид имеет свои проявления и формы.
Каждый вид имеет свои проявления и формы.
Истинная экзема
Заболевание может проявляться в виде симметричных высыпаний на тыльной поверхности локтей. Начинается остро, часто без видимой причины, поэтому называется идиопатическим (с неустановленной причиной). Течение быстро принимает подострый и хронический характер.
Сначала на тыльной поверхности кожных покровов рук в области локтевых суставов возникает участок покрасневшей отечной зудящей кожи. Затем на нем появляется пузырьковая сыпь. Пузырьки лопаются, появляются мелкие точечные эрозии с каплями серозного вещества на поверхности (серозные колодцы), поверхность мокнет, начинается развитие мокнущей экземы.
Через некоторое время острый воспалительный процесс стихает, часть пораженного участка покрывается корочками, соседствуя с пузырьками и эрозиями. Затем мокнутие прекращается, кожа покрывается корочками, начинает шелушиться. Переход в подострую и хроническую фазу сопровождается утолщением кожи с одновременным усилением ее рисунка – лихенизацией. Пораженные участи приобретают синюшный цвет, на них периодически появляются пузырьки, что говорит об обострении процесса. Течение может осложниться присоединением гнойной инфекции.
Затем мокнутие прекращается, кожа покрывается корочками, начинает шелушиться. Переход в подострую и хроническую фазу сопровождается утолщением кожи с одновременным усилением ее рисунка – лихенизацией. Пораженные участи приобретают синюшный цвет, на них периодически появляются пузырьки, что говорит об обострении процесса. Течение может осложниться присоединением гнойной инфекции.
Одной из форм истинной экземы на локтях является пруригинозная экзема. Она характеризуется утолщением кожи в области локтей, появлением на ее поверхности мелких папул и пузырьков (везикул), которые не вскрываются и не образуют корочек. Эта форма заболевания протекает изначально хронически, часто рецидивирует, сопровождается лихенизацией и сильным зудом.
Микробная экзема
Заболевание развивается на фоне бактериальных (стрептококковых) или грибковых поражений кожи, ран, трещин и т.д. К инфекционному процессу присоединяется аллергический и аутоиммунный (аллергия на собственные ткани). В результате течение принимает длительный рецидивирующий характер. Микробная экзема на локтях изначально располагается асимметрично, но со временем аналогичные проявления появляются и на симметричных участках тела. Может иметь следующие формы:
В результате течение принимает длительный рецидивирующий характер. Микробная экзема на локтях изначально располагается асимметрично, но со временем аналогичные проявления появляются и на симметричных участках тела. Может иметь следующие формы:
- Монетовидную (нуммулярную). Проявляется в виде круглых или овальных участков поражения, на покрасневшей отечной поверхности которых появляются папулы, везикулы, мокнутие и корочки – все симптомы, характерные для истинной экземы.
- Паратравматическая. Эта форма может поразить края ран, ожогов и трещин на коже локтей. Протекает остро, с мокнутием и сильным зудом. При отсутствии правильной терапии течение переходит в хроническое.
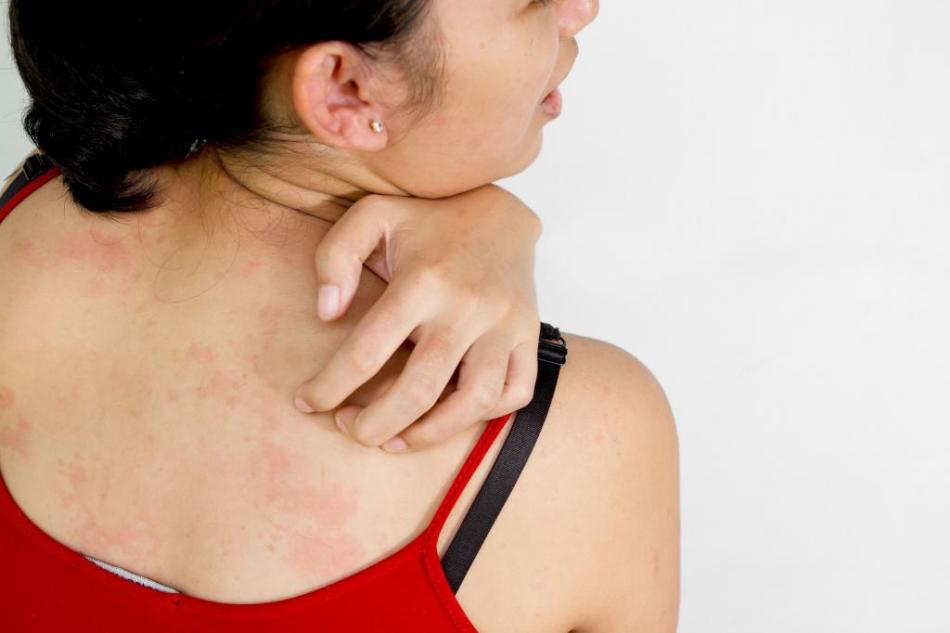
Красные пятна на коже после стресса
Диагностика кожных заболевания
Профессиональная экзема
Профессиональная форма развивается при постоянном контакте пораженных участков кожи с веществами, вызывающими аллергию. Протекает так же, как истинная, поражаются симметричные участки тела. Развивается у лиц, имеющих генетическую предрасположенность. Часто после устранения действия аллергена все симптомы исчезают. Но иногда развиваются рецидивы и заболевания приобретает хроническое течение.
Протекает так же, как истинная, поражаются симметричные участки тела. Развивается у лиц, имеющих генетическую предрасположенность. Часто после устранения действия аллергена все симптомы исчезают. Но иногда развиваются рецидивы и заболевания приобретает хроническое течение.
Стадии протекания экземы на локтях
Болезнь может протекать в виде следующих стадий:
- Острая. Она в свою очередь подразделяется на:
- эритематозную – покраснение и отек пораженного участка кожи;
- папулезную – появление папулезных высыпаний;
- везикулезную – появление на поверхности папул пузырьков;
- мокнущую – образование эрозий и выделение серозной жидкости;
- корковую – засыхание везикул и покрытие их корочками.
- Подострая – кожа утолщается, усиливается рисунок, появляется шелушение.
- Хроническая – кожа становится синюшной, лихенизируется, шелушится, появляются пигментные пятна.
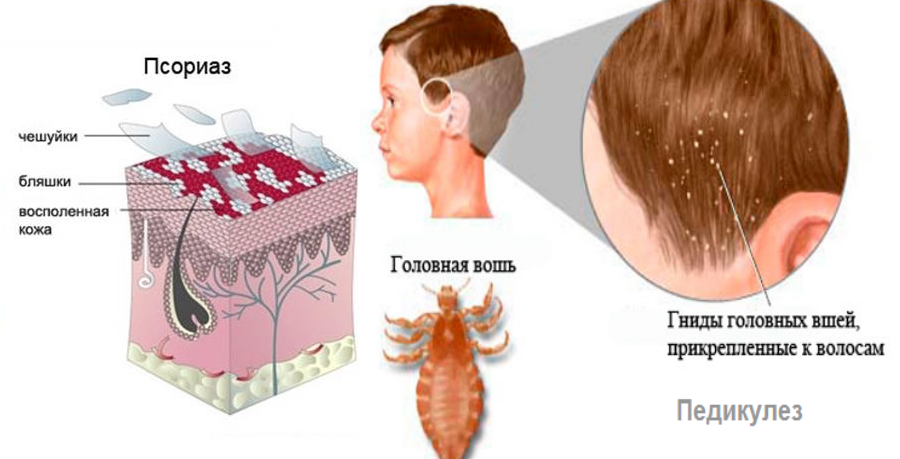 Периодически развивающиеся рецидивы характеризуются появлением небольшого количества пузырьков.
Периодически развивающиеся рецидивы характеризуются появлением небольшого количества пузырьков.
Методы лечения экземы на локтях
Лечение экземы на локтях проводится после всестороннего обследования больного, выявления и устранения причин болезни. Только после этого назначается индивидуально подобранная комплексная терапия, в состав которой входят:
- соблюдение диеты;
- медикаментозная терапия;
- современные европейские и традиционные восточные методики;
- народные методы.
Медикаментозная терапия
Чем лечить экзему на локтях? При этом заболевании специалисты назначают:
- антигистаминные средства 2-го поколения (Кларитин, Левоцетиризин) в виде инъекций или препаратов для приема внутрь, снимающие воспаление и зуд; если зуд особенно беспокоит по ночам, лечить следует препаратами 1-го поколения (Супрастин, Тавегил), оказывающими не только противозудный, но и снотворный эффект;
- наружные противовоспалительные и антисептические средства – зеленка, фукорцин, водный раствор метиленового синего, хлоргексидин, мирамистин;
- при остром течении – растворы, кремы, мази с кортикостероидными средствами.
Лечение экземы на локтях в клинике Парамита
Наша клиника специализируется на пациентах, страдающих хроническими кожными заболеваниями. Врачи проходили подготовку в лучших мировых медицинских центрах. Они владеют:
- всеми видами медикаментозной терапии;
- современными западными терапевтическими методиками;
- традиционными восточными методиками – все они прошли подготовку по этим методам в Китае и Тибете.
Отличительными особенностями клиники являются индивидуальный подход к лечению каждого пациента, комфортные условия и доброжелательное отношение персонала. От экземы на локтях специалисты клиники избавляют пациентов надолго. А при проведении регулярного поддерживающего лечения пациенты забывают о своей болезни навсегда.
Плазмотерапия в нашей клиникеДля полного устранения причин и симптомов экземы у нас применяются не только кремы, мази и таблетки, но также современные европейские и традиционные восточные методы:
- PRP-терапия — метод, позволяющий активизировать защитные силы организма.
 Основан на способности тромбоцитов восстанавливать пораженные ткани. Пациенту вводится его же плазма крови, обогащенная тромбоцитами.
Основан на способности тромбоцитов восстанавливать пораженные ткани. Пациенту вводится его же плазма крови, обогащенная тромбоцитами. - Аутогемотерапия – стимуляция иммунитета путем внутримышечного введения крови, взятой из вены пациента;
- Рефлексотерапия:
- иглоукалывание – иглы вводятся в особые акупунктурные точки (АТ) на теле пациента;
- моксотерапия – прогревание АТ полынными сигаретами;
- точечный массаж.
- Фитотерапия – назначение лекарственных препаратов растительного происхождения; подбор лекарств проводится индивидуально.
Запишитесь на бесплатный первичный приём
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья Грачев
Главный врач клиники
Мы всегда рады помочь, ждем ваших звонков
+7 (495) 198-06-06
Что делать при обострении?
При обострении болезни нужно обращаться к врачу. Обострение характеризуется выраженным отеком кожи и зудом. При этом на коже может быть, как выраженное мокнутие, так и, напротив, сухость. Это требует разного подхода к назначению лечебных процедур, поэтому лучше не рисковать, не занимаясь самолечением, а отдать себя в руки специалиста.
Обострение характеризуется выраженным отеком кожи и зудом. При этом на коже может быть, как выраженное мокнутие, так и, напротив, сухость. Это требует разного подхода к назначению лечебных процедур, поэтому лучше не рисковать, не занимаясь самолечением, а отдать себя в руки специалиста.
Применение народных средств в домашних условиях
В домашних условиях лечить экзему можно только после консультации врача. Есть много народных методов лечения этого заболевания. При выраженном мокнутии можно делать аппликации с холодным отваром коры дуба.
- взять 4 столовых ложки коры, залить горячей водой, варить 15 минут на медленном огне, остудить, процедить, долить кипяченой водой до исходного уровня;
- поместить отвар в холодильник и делать ежедневные аппликации, накладывая смоченную отваром салфетку на пораженные участки кожи.
При сухой экземе к локтям можно прикладывать разрезанный лист алоэ (внутренней стороной) – это хорошо смягчает кожу и снимает зуд.
Профилактика экземы на локтях
Лицам, страдающим экземой или имеющим близких родственников с этим заболеванием, для профилактики рецидивов следует соблюдать следующие правила:
- придерживаться диеты;
- избегать затяжных стрессов и высоких нагрузок;
- своевременно лечить хронические заболевания и очаги инфекции;
- отказаться от использования одежды из синтетических тканей;
- не перегреваться и не переохлаждаться, избегать длительного пребывания на солнце;
- избегать контакта с возможными аллергенами;
- гигиенические процедуры проводить с использованием гипоаллергенных гелей и шампуней; стирать белье – с использованием нейтральных моющих средств.
Диета при локтевой экземе
Из пищевого рациона больного должны быть исключены:
- крепкие бульоны, острые приправы, молоко, майонез, яйца, мясо птицы, морепродукты, жирная рыба;
- бобовые, грибы, помидоры, шпинат, луки чеснок в сыром виде, редис, цитрусовые, орехи;
- газированные напитки, крепкий чай и кофе, какао, шоколад.
Следует также ограничить сладости и кондитерские изделия. Рекомендуется избегать стрессов и высоких нервно-психических нагрузок.
аллергия, инфекция или укусы насекомых?
Сыпь у ребенка: аллергия, инфекция или укусы насекомых?
Поздней весной, летом и ранней осенью дети часто страдают от укусов насекомых. Кожа покрывается бугорками и пятнышками. Обычно поражены только открытые участки тела и лицо. Чаще всего сыпь сопровождаются зудом. Общее состояние и самочувствие ребенка не меняется.
Как выглядит?
Что делать?
Рекомендуются противоаллергические мази или гели. Если малыш расчесывает укусы, надо смазать их зеленкой, чтобы не допустить наслоения бактериальной инфекции и воспаления.
Активизируется после употребления новых продуктов — мидий, креветок, экзотических ягод и фруктов, коровьего молока, яиц. Возникает в виде сильно зудящих розовых и красных пятен, склонных к слиянию. Самочувствие может ухудшиться, особенно при выраженной аллергии. Малыш бывает вялым или, напротив, чрезмерно возбужденным. Нарушается сон и аппетит, возможны понос и рвота.
Как выглядит?
Что делать?
Назначают щадящую гипоаллергенную диету, антигистаминные средства. Как дополнение — лекарства, которые связывают и выводят из организма пищевые аллергены — энтеросорбенты. Если раздражение вызвано контактом со стиральным порошком или косметикой, устраняют аллерген.
ПотницаОбычно проявляется с наступлением жары. Бежево-розовые прыщики расположены очень близко друг к другу. Больше всего высыпаний в верхней части груди, на плечах и шее. Иногда могут выступить крошечные волдыри.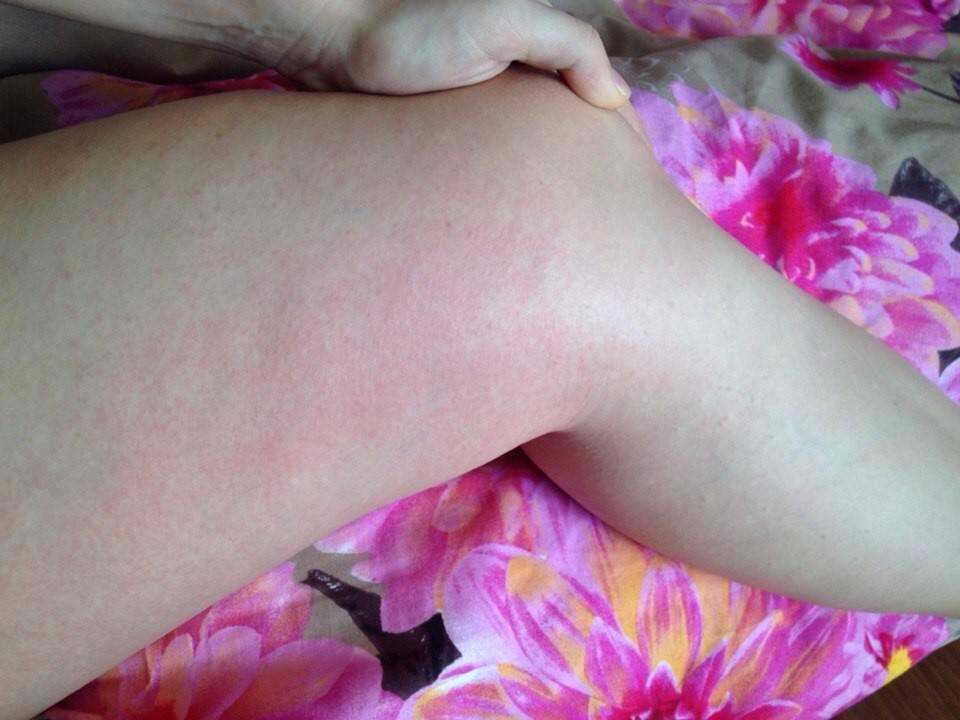 Ребенка они не беспокоят.
Ребенка они не беспокоят.
Как выглядит?
Что делать?
Регулярно проветривать кожу и следить за температурой в помещении — она должна быть +20°С. Чтобы убрать излишнюю влагу, нужно использовать присыпку. Покрасневшую кожу нельзя смазывать кремом. Одежда должна быть только из натуральных материалов.
КрапивницаБледные, полосообразные, сильно зудящие вздутия. Могут выступить розовые волдыри, которые покрываются красной кровянистой корочкой при расчесывании. Малыш плохо спит и ест. Со временем внутрикожный отек спадает, а вздутия бесследно проходят. Причиной крапивницы бывают инфекции, аллергии, физические раздражители.
Как выглядит?
Что делать?
По согласованию с врачом применяют антигистаминные препараты.
ВетрянкаПеред появлением сыпи ребенок жалуется на головную боль и недомогание. У него может наблюдаться насморк и небольшое повышение температуры. Иногда ошибочно ставят диагноз ОРВИ. Сначала заметны всего несколько пятнышек, с каждым днем их становится все больше.
У него может наблюдаться насморк и небольшое повышение температуры. Иногда ошибочно ставят диагноз ОРВИ. Сначала заметны всего несколько пятнышек, с каждым днем их становится все больше.
В тяжелых случаях высыпания поражают слизистые оболочки. Через пару дней пятнышки превращаются в бугорки, заполненные прозрачным содержимым. Затем они лопаются, образуя корочки. Сыпь при ветрянке сопровождается зудом.
Как выглядит?
Что делать?
Обрабатывать зеленкой. Назначают противоаллергические препараты от зуда.
КорьЗаболевание начинается, как ОРВИ: повышение температуры, кашель, насморк и воспаление глаз.
Сыпь возникает на четвертый-пятый день болезни, вначале только на лице и верхней части груди. На вторые сутки элементы сыпи спускаются на туловище. На третьи — на ноги и руки.
Как выглядит?
Что делать?
Срочно обратиться к врачу.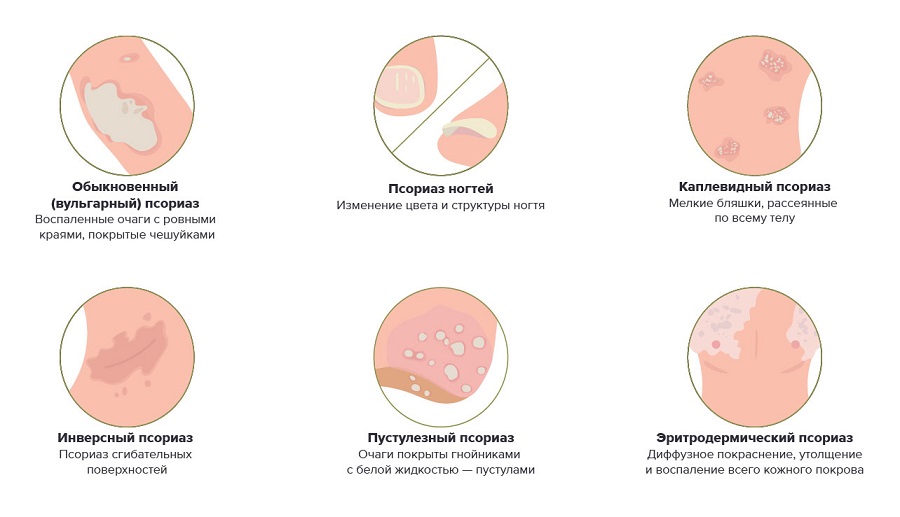 Это инфекционное заболевание чревато осложнениями.
Это инфекционное заболевание чревато осложнениями.
Мелкие бледно-розовые пятна распространяются одновременно по всему телу, но обильнее всего на лице, груди и спине. Исчезают самостоятельно в течение нескольких дней.
Что делать?
Назначают постельный режим, обильное питье и жаропонижающие препараты, если температуре выше 38°С.
В любом из этих случаев целесообразнее обратиться к врачу педиатру или аллергологу-иммунологу, чтобы быстрее поставить точный диагноз и начать правильное лечение.
Розацеа, крапивница, псориаз и др.
Медицинское заключение Дебры Джалиман, доктора медицинских наук, 25 февраля 2023 г.
Эти красные рубцы обычно чешутся. Они могут быть признаком аллергической реакции, но также могут быть вызваны стрессом или болезнью. Улей обычно исчезает в течение дня, но на его месте может появиться новый. Вы можете получить только несколько, или у вас может быть куча, которая соединяется и распространяется по вашему телу. Если они ухудшаются или не проходят, обратитесь к врачу за лечением. Если у вас есть проблемы с дыханием или глотанием, обратитесь за медицинской помощью как можно скорее.
Если они ухудшаются или не проходят, обратитесь к врачу за лечением. Если у вас есть проблемы с дыханием или глотанием, обратитесь за медицинской помощью как можно скорее.
Эта колючая красная сыпь, которая может быть бугристой и обычно зудящей, появляется в жаркую и влажную погоду. Он имеет тенденцию появляться в местах, где ваша кожа трется друг о друга, например, в подмышках и паху. Это часто встречается у младенцев, но также может случиться и со взрослыми, которые потеют и перегреваются. Обычно проходит самостоятельно через 3-4 дня. Если это не так, или если она начинает опухать или выделяться, позвоните своему врачу.
Это происходит, когда ваша кожа реагирует на что-то, к чему она прикасается. Иногда это аллергическая реакция (например, на ядовитый плющ), а иногда раздражение (например, от духов в мыле). Контактный дерматит может проявляться сыпью, крапивницей, сухостью кожи или волдырями. Ваша кожа может стать толстой или шелушиться, потемнеть или потрескаться. Иногда требуется время, чтобы понять, что его вызвало.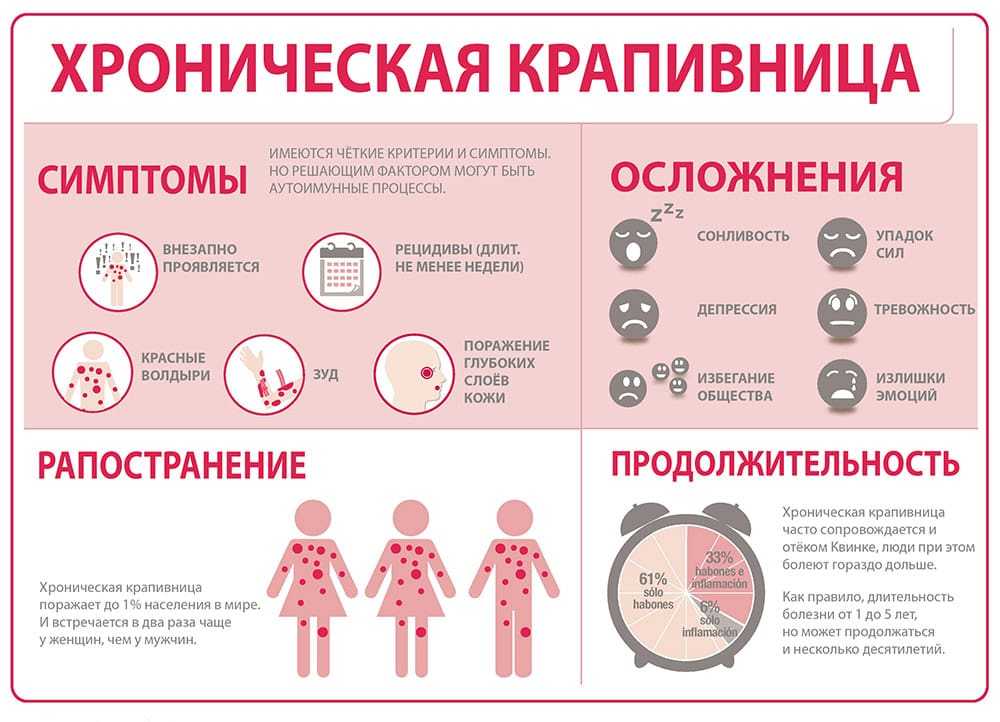 Обратитесь к дерматологу, особенно если становится хуже.
Обратитесь к дерматологу, особенно если становится хуже.
Существует несколько типов этого заболевания, но наиболее распространенным является бляшечный псориаз, который проявляется в виде возвышающихся красных пятен с чешуйчатым слоем омертвевших клеток кожи сверху. Обычно вы видите его на коже головы, коленях, локтях и нижней части спины, но пятна могут появиться на любом участке тела. Большинство людей впервые замечают его в возрасте от 15 до 35 лет, но болезнь может проявиться в любое время.
Заболевание вызывает очень сухую зудящую кожу. Со временем эти области могут утолщаться и становиться светлее или темнее, чем остальная часть тела. Большинство людей, страдающих экземой, впервые заболевают ею в возрасте до 5 лет, и примерно половина из них перерастает ее к тому времени, когда они станут взрослыми. Но у взрослых нередко появляются симптомы.
Если вы заметили пятна или румянец на щеках, носу, подбородке или лбу, возможно, у вас это кожное заболевание. Иногда образуются небольшие прыщики, и кровеносные сосуды становятся более заметными.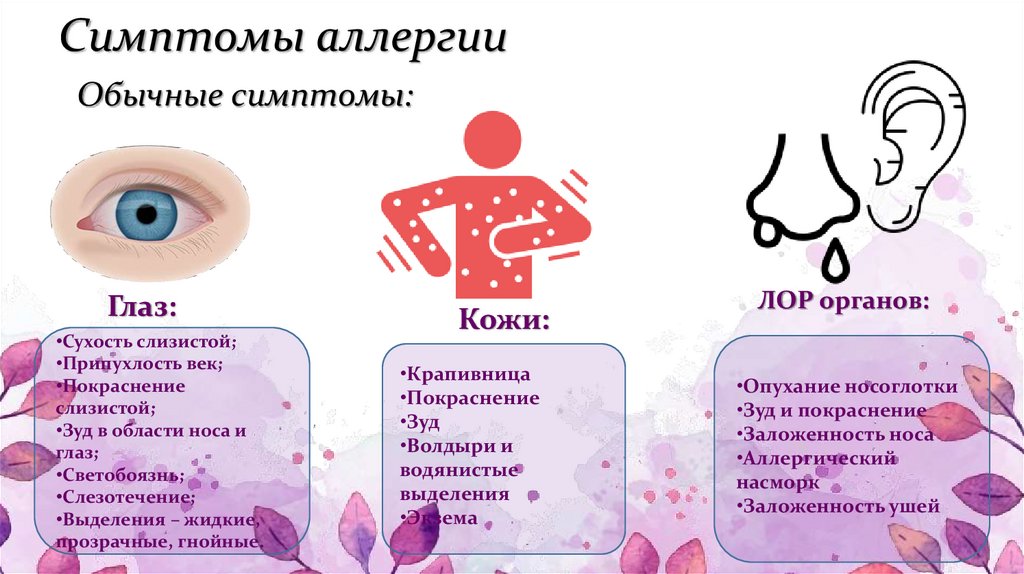 Обычно он начинается после 30 лет, затем становится более красным и постоянным. Многие вещи могут спровоцировать розацеа или усугубить ее, включая употребление алкоголя, острую пищу, стресс и менопаузу. Лекарства нет, но лечение может контролировать симптомы.
Обычно он начинается после 30 лет, затем становится более красным и постоянным. Многие вещи могут спровоцировать розацеа или усугубить ее, включая употребление алкоголя, острую пищу, стресс и менопаузу. Лекарства нет, но лечение может контролировать симптомы.
Эта болезненная сыпь с волдырями обычно проявляется в виде одной полосы на одной стороне тела. (У вас может появиться покалывание или зуд за несколько дней до того, как вы это увидите.) Это вызвано тем же вирусом, который вызывает ветряную оспу — вирус остается в вашем теле и даже спустя десятилетия может вспыхнуть и вызвать опоясывающий лишай. Это чаще всего встречается у людей старше 60 лет. Это должно пройти через 2-4 недели, но обратитесь к врачу, чтобы получить лекарство от длительной боли в нервах.
Также называемые лопнувшими капиллярами, это крошечные кровеносные сосуды, расположенные близко к поверхности кожи, которые становятся больше и становятся более заметными. В результате появляются пятна и неравномерный тон кожи на таких участках, как ноги и лицо. У сосудистых звездочек много причин, и они в два раза чаще встречаются у женщин. Они не вредны, но вы можете лечить их, если вам не нравится, как они выглядят.
У сосудистых звездочек много причин, и они в два раза чаще встречаются у женщин. Они не вредны, но вы можете лечить их, если вам не нравится, как они выглядят.
Эти коричневые или серо-коричневые пятна на лице появляются в результате воздействия солнечных лучей, гормональных изменений или того и другого. Мелазма гораздо чаще встречается у женщин — частыми триггерами являются противозачаточные таблетки или противозачаточные таблетки. Пятна обычно появляются на лбу, верхней губе, щеках, подбородке и носу. Они могут исчезнуть сами по себе после беременности или после того, как вы перестанете принимать таблетки, но лечение также может помочь. Солнцезащитный крем широкого спектра действия и строгое избегание солнца не дадут им потемнеть.
При этом заболевании участки кожи теряют цвет и кажутся светлее. Иногда это происходит только на нескольких частях тела, но витилиго может охватывать большие площади (даже волосы, глаза и внутреннюю часть рта). Это происходит, когда клетки, которые придают цвет коже и волосам, называемые меланоцитами, умирают. Витилиго поражает мужчин и женщин всех рас. Несколько различных процедур могут восстановить вашу кожу.
Витилиго поражает мужчин и женщин всех рас. Несколько различных процедур могут восстановить вашу кожу.
Эта грибковая инфекция, особенно распространенная в тропическом климате, вызывает появление на коже белых, розовых, красных или коричневых пятен. Они могут появляться в любом месте на теле, иногда они сухие, чешуйчатые и зудящие. Отрубевидный лишай чаще всего встречается у подростков и молодых людей с жирной кожей. Врач может назначить лекарства, моющие средства или таблетки для лечения.
Когда вы пьете, особенно если вы выпили слишком много, ваше лицо может покраснеть и покрыться пятнами. И если у вас будет похмелье на следующий день, обезвоживание усугубит любое покраснение. Если ваша кожа становится очень красной, когда вы выпиваете, у вас может быть синдром алкогольного прилива, который вызван проблемой с ферментами (это часто встречается у людей восточноазиатского происхождения). Или у вас может быть розацеа, а алкоголь вызывает симптомы.
Будь то химический пилинг или скраб, отшелушивание удаляет омертвевшие клетки кожи и делает ее более яркой и свежей. Но делать это слишком часто или слишком агрессивно может сделать ваше лицо более красным, усугубить проблемы с кожей и вызвать появление темных пятен. Спросите дерматолога о лучшем способе отшелушивания для вашего типа кожи.
Но делать это слишком часто или слишком агрессивно может сделать ваше лицо более красным, усугубить проблемы с кожей и вызвать появление темных пятен. Спросите дерматолога о лучшем способе отшелушивания для вашего типа кожи.
Изображения, предоставленные:
1) Thinkstock
2) Getty
3) Getty
4) Thinkstock
5) Thinkstock
6) Thinkstock
7). Dermnet
10) Getty
11) Getty
12) Getty
13) Thinkstock
ИСТОЧНИКИ:
National Psoriasis Foundation: «Aboutsoriasis».
Американская академия дерматологии: «Псориаз», «Атопический дерматит», «крапивница», «контактный дерматит», «мелазма», «витилиго», «разноцветный лишай», «оцените перед отшелушиванием».
Американская академия семейных врачей: «Тепловая сыпь», «Вызванная физической нагрузкой крапивница».
Национальное общество розацеа: «Все о розацеа», «Факторы, которые могут спровоцировать обострение розацеа», «Советы по контролю алкогольных обострений».
CDC: «О лишае (Herpes Zoster)».
Американский остеопатический колледж дерматологии: «Паутинные вены».
Stanford Health Care: «Телангиэктазия».
Alcohol Health & Research World : «Алкогольное похмелье: механизмы и посредники».
Международный фонд розацеа: «Симптомы розацеа».
Национальные институты здравоохранения: «Прилив алкоголя сигнализирует о повышенном риске рака среди выходцев из Восточной Азии».
Клиника Кливленда: «Промывка».
Воспаление и аллергия — мишени для лекарств : «Связь между мозгом и кожей: стресс, воспаление и старение кожи».
© 2023 WebMD, LLC. Все права защищены. Посмотреть политику конфиденциальности и довериться информации
Можете ли вы получить кожную сыпь от стресса?
| Уход за кожей и красотаСтрессовая сыпь часто поражает людей с сопутствующими кожными заболеваниями
Стрессовая сыпь часто поражает людей с сопутствующими кожными заболеваниями
Согласно опросам, американцы относятся к числу людей, подвергающихся большему стрессу в мире. Хотя стресс может быть чем-то, что мы чувствуем эмоционально, он может оказать значительное влияние на наше физическое здоровье.
Хотя стресс может быть чем-то, что мы чувствуем эмоционально, он может оказать значительное влияние на наше физическое здоровье.
В дополнение к высокому кровяному давлению, головным болям и усталости, кожная сыпь является обычным симптомом стресса.
Что вызывает стрессовую сыпь?
Стрессовая сыпь часто возникает у людей с сопутствующими кожными заболеваниями, такими как экзема, розацеа или аллергия, вызванная факторами внешней среды, такими как пыльца, перхоть животных или определенные продукты питания. У некоторых людей сыпь появляется даже от солнечного света или перемены погоды. Тем не менее, даже без основного заболевания у вас все равно может появиться стрессовая сыпь.
«Когда вы чувствуете стресс, ваше тело выделяет химические вещества, которые могут вызвать воспаление и сделать вашу кожу еще более чувствительной», — говорит Эрин Лестер, доктор медицинских наук, врач семейной медицины в Прибрежном медицинском центре Скриппса в Солана-Бич. «Это может спровоцировать обострение».
Как выглядят стрессовые высыпания?
Стрессовая сыпь часто проявляется в виде приподнятых красных бугорков, называемых крапивницей. Они могут поражать любую часть тела, но чаще стрессовая сыпь бывает на лице, шее, груди или руках. Ульи могут варьироваться от крошечных точек до больших рубцов и могут образовываться группами. Они могут быть зудящими или вызывать ощущение жжения или покалывания.
Лечение стрессовой сыпи
Стрессовая сыпь редко представляет серьезную проблему, но если у вас затрудненное дыхание или опухло горло или губы, позвоните по номеру 911 сразу. Ваша реакция может быть вызвана чем-то другим, что может быть опасным для жизни, и вам нужна неотложная помощь.
К счастью, большинство вызванных стрессом высыпаний проходят сами по себе в течение нескольких дней; однако они могут вернуться. Некоторые могут сохраняться до шести недель.
Избегайте расчесывания сыпи, так как это может усугубить ее и даже привести к распространению бактерий через крошечные царапины на коже.
Домашние процедуры, такие как прохладные компрессы и пакеты со льдом, могут помочь уменьшить отек и зуд (но не прикладывать лед непосредственно к коже). Безрецептурные антигистаминные препараты, такие как Бенадрил и Зиртек, также могут облегчить симптомы. Внимательно прочитайте этикетки, так как некоторые из них могут вызвать сонливость, или обратитесь за рекомендацией к своему фармацевту.
Если сыпь не проходит в течение недели или симптомы ухудшаются, позвоните своему врачу. В зависимости от вашего поставщика услуг вам может не понадобиться посещение офиса. Кожные высыпания часто можно диагностировать во время видеопосещения с мобильного телефона или планшета.
«Если ваша сыпь не поддается домашнему лечению, мы можем назначить более сильный антигистаминный или кортизоновый крем, чтобы снять воспаление и помочь вашей коже зажить», — говорит доктор Лестер.
Профилактика стрессовой сыпи
Стресс — это просто реакция организма на ситуацию, которая кажется подавляющей или вызывает беспокойство. Если у вас появляется стрессовая сыпь, это может быть предупреждающим признаком того, что вам нужно уменьшить источники стресса в вашей жизни, независимо от того, связаны ли они с вашей работой, отношениями, финансами или другими факторами.
Если у вас появляется стрессовая сыпь, это может быть предупреждающим признаком того, что вам нужно уменьшить источники стресса в вашей жизни, независимо от того, связаны ли они с вашей работой, отношениями, финансами или другими факторами.
Даже если вы не можете изменить ситуацию, вы можете научиться управлять своей реакцией на триггеры стресса. Как только вы научитесь лучше контролировать стресс в своей жизни, у вас может появиться меньше или более легкая сыпь.
Попробуйте эти советы, чтобы справиться со стрессом:
- Занимайтесь спортом или занимайтесь йогой, тай-чи или медитацией.
- Ищите друга на прогулку или кофе.
- Сделайте что-нибудь веселое со своей семьей.
- Послушайте музыку или почитайте книгу.
- Воспроизведение аудиокниги или подкаста.
В некоторых случаях то, что вы считаете стрессовой сыпью, на самом деле может быть вызвано чем-то другим, например экземой или укусами насекомых. Другой возможностью может быть контактный дерматит, который представляет собой сыпь, вызванную контактом с чем-то, на что у вас аллергия, например, химическим веществом или тканью.
