Каковы основные причины появления красных пятен на теле вместе с повышением температуры. Как правильно диагностировать и лечить сыпь различного происхождения. На что обратить внимание при появлении высыпаний у детей и взрослых.
Причины появления красных пятен на теле с температурой
Сочетание красных пятен на коже и повышенной температуры тела может указывать на различные заболевания. Рассмотрим наиболее распространенные причины:
Вирусные инфекции
Многие вирусные заболевания сопровождаются характерной сыпью и лихорадкой:
- Краснуха — мелкая розовая сыпь по всему телу
- Корь — крупные красные пятна, сливающиеся между собой
- Ветряная оспа — зудящие пузырьковые высыпания
- Инфекционная эритема — сыпь в виде «сеточки» на теле
- Энтеровирусные инфекции — разнообразные высыпания
Бактериальные инфекции
Бактериальные инфекции также могут вызывать сыпь и повышение температуры:
- Скарлатина — мелкоточечная сыпь, шершавая на ощупь
- Менингококковая инфекция — геморрагическая сыпь, не исчезающая при надавливании
- Рожистое воспаление — яркое покраснение и отек кожи
Аллергические реакции
Аллергия может проявляться в виде сыпи и сопровождаться повышением температуры:

- Крапивница — волдыри и отек кожи
- Отек Квинке — отек губ, век, гортани
- Анафилактический шок — тяжелая системная реакция
Другие причины
Также причинами могут быть:
- Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит)
- Побочные реакции на лекарства
- Укусы насекомых
- Тепловая и солнечная сыпь
Диагностика причин сыпи с температурой
При появлении красных пятен на теле и повышении температуры необходимо обратиться к врачу. Для постановки диагноза проводят:
- Осмотр и сбор анамнеза
- Общий и биохимический анализ крови
- Анализ на антитела к вирусам и бактериям
- Аллергопробы
- При необходимости — биопсию кожи
Важно определить характер сыпи, ее локализацию, сопутствующие симптомы. Это поможет выявить причину и назначить правильное лечение.
Лечение сыпи и температуры
Лечение назначается в зависимости от установленной причины:
При вирусных инфекциях:
- Противовирусные препараты
- Жаропонижающие средства
- Обильное питье
- Постельный режим
При бактериальных инфекциях:
- Антибиотики по назначению врача
- Жаропонижающие
- Дезинтоксикационная терапия
При аллергических реакциях:
- Антигистаминные препараты
- Глюкокортикостероиды при тяжелых реакциях
- Исключение контакта с аллергеном
Также назначают симптоматическое лечение — противозудные и противовоспалительные средства для кожи, антипиретики при высокой температуре.

Особенности сыпи у детей
У детей сыпь с температурой чаще всего связана с вирусными инфекциями. Родителям важно обратить внимание на следующие моменты:
- Характер сыпи — мелкая, крупная, пузырьковая и т.д.
- Локализация высыпаний
- Наличие зуда
- Общее состояние ребенка
- Сопутствующие симптомы — кашель, насморк, боль в горле
При появлении сыпи необходимо показать ребенка педиатру. Особенно важно срочно обратиться к врачу при:
- Температуре выше 39°C
- Мелкоточечной сыпи по всему телу
- Геморрагической сыпи
- Нарушении сознания
- Сильной головной боли
- Рвоте
Профилактика
Для профилактики появления сыпи и температуры рекомендуется:
- Соблюдение правил личной гигиены
- Укрепление иммунитета
- Ограничение контактов с больными
- Исключение контакта с аллергенами
- Защита от укусов насекомых
- Правильное питание
При появлении первых признаков заболевания необходимо обратиться к врачу для своевременной диагностики и лечения.
Когда нужно срочно обратиться к врачу
Немедленная медицинская помощь требуется в следующих случаях:

- Сыпь не бледнеет при надавливании
- Температура выше 40°C
- Сильная головная боль, ригидность затылочных мышц
- Нарушение сознания, спутанность
- Судороги
- Сильная боль в животе
- Затрудненное дыхание, одышка
- Отек лица, губ, языка
Эти симптомы могут указывать на серьезные заболевания, требующие экстренной помощи.
Заключение
Появление красных пятен на теле в сочетании с повышением температуры может быть признаком различных заболеваний — от безобидных вирусных инфекций до опасных состояний. Важно внимательно следить за характером сыпи и сопутствующими симптомами. При любых сомнениях необходимо обратиться к врачу для диагностики и назначения правильного лечения. Своевременное обращение за медицинской помощью поможет избежать осложнений и быстрее восстановить здоровье.
Красные щеки у ребенка и сыпь на теле – причины и лечение
- Статьи
- Красные щеки у ребенка и сыпь в виде сеточки
Сыпь — распространенный симптом, встречающийся у детей в любом возрасте. Вызвать высыпания могут аллергены, температурные воздействия и прочие факторы. Отметины на теле могут отличаться локализацией, выраженностью оттенка и количеством. Мы поговорим о конкретном виде сыпи.
Отметины на теле могут отличаться локализацией, выраженностью оттенка и количеством. Мы поговорим о конкретном виде сыпи.
Иногда на фоне гриппоподобных симптомов у детей возникает характерная сыпь. Она располагается на теле симметрично в виде сеточки. Высыпания имеют бледно-розовый цвет и слегка возвышаются над кожными покровами. В некоторых местах можно заметить небольшие папулезные высыпания в виде бугорков. Вместе с сыпью у ребенка появляются красные пятна на щеках («синдром пощечины»), в редких случаях наблюдается температура, недомогание, боль в суставах.
Обычно сыпь возникает сразу после перенесенной температуры. Самочувствие ребенка при этом чаще всего удовлетворительное. Его не беспокоят зуд и жжение, отсутствуют шелушения и прочие неприятные симптомы.
Такая сыпь вызывает массу вопросов у родителей. Она не похожа на сыпь от ветрянки или диатеза. Что это за болезнь и как ее лечить? Поговорим об этом ниже.
Сетчатая сыпь и покраснение щек являются характерными симптомами инфекционной эритемы, или пятой болезни. При этом сыпь локализуется только на теле и разгибательных поверхностях, ее не бывает на ступнях или ладошках. Сгущение пятен наблюдается в области стоп и кистей, образуя своеобразные «перчатки». Возбудителем эритемы является парвовирус В 19.
При этом сыпь локализуется только на теле и разгибательных поверхностях, ее не бывает на ступнях или ладошках. Сгущение пятен наблюдается в области стоп и кистей, образуя своеобразные «перчатки». Возбудителем эритемы является парвовирус В 19.
Первыми появляются пятна на щеках. Изначально они имеют вид мелких красных пятнышек, которые быстро сливаются в эритему. Через несколько дней сыпь на лице становится менее заметной и одновременно с этим образуются пятна на теле. Ребенок заразен только в период до появления сыпи! Иногда у малыша наблюдается повышенная температура.
Чаще всего болезнь диагностируется в весенний период. Вирус очень быстро распространяется в детских коллективах: садики, школы и т. п. Наиболее подвержены заболеванию дети дошкольного возраста (5—7 лет). Взрослые также болеют эритемой, но намного реже.
Длительность заболевания составляет 5—10 дней. Сыпь может держаться дольше, при этом высыпания могут то проходить, то проявляться вновь. Болезнь может протекать на фоне нормального самочувствия ребенка и без повышения температуры.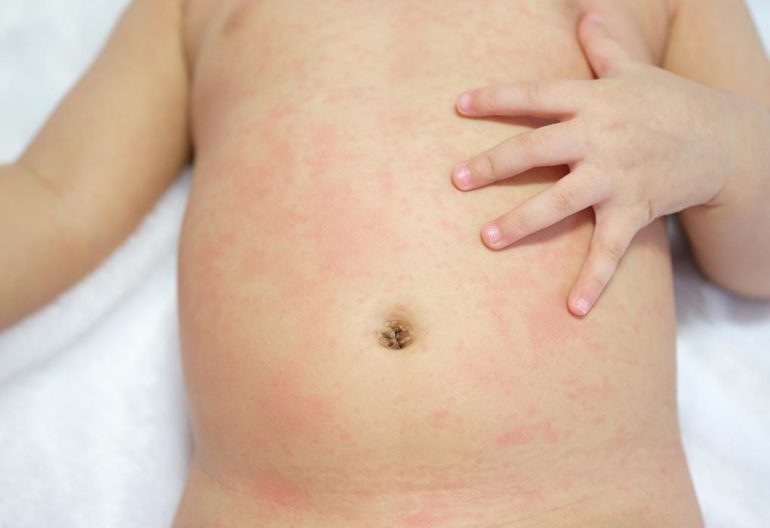 Единственным симптомом при этом являются пятна. Усугубить проявления сыпи могут солнечные лучи, физические нагрузки, принятие горячих ванн. В этом случае пятна могут сохраняться на протяжении нескольких недель.
Единственным симптомом при этом являются пятна. Усугубить проявления сыпи могут солнечные лучи, физические нагрузки, принятие горячих ванн. В этом случае пятна могут сохраняться на протяжении нескольких недель.
Важно! Инфекционная эритема несет опасность для беременных женщин, новорожденных детей, а также людей, имеющих генетические заболевания крови.
У здоровых детей полное выздоровление наступает примерно на 11—14-й день с начала заболевания. Никаких следов сыпи на теле не остается.
Инфекционная эритема сильно отличается от большинства других болезней, сопровождающихся высыпаниями: ветрянка, краснуха и т. п. Некоторые родители могут путать эритему с аллергией, однако грамотный педиатр быстро поставит диагноз и подберет эффективное лечение.
Для постановки диагноза врач проводит внешний осмотр. В большинстве случаев грамотному педиатру бывает достаточно осмотра, чтобы определить эритему. Также ребенку назначают анализ крови на наличие антител к парвовирусу. Характерным симптомом эритемы является анемия.
Так как в большинстве случаев болезнь проходит самостоятельно, медицинская помощь и прием лекарственных препаратов не требуются. Никакой специальной терапии эритемы не существует. Прием лекарственных препаратов назначается симптоматически, например, при повышенной температуре или зуде. Тем не менее врачи настоятельно не рекомендуют заниматься самолечением!
невролог в северном бутово ортопед южное бутово лор в бутово платно видеоэндоскопия носа офтальмолог коммунарка сделать узи в коммунарке
Статья написана под редакцией эксперта, детского врача, врача высшей категории Сторчеус Наталии Юрьевны. Для прохождения лечения, затрагиваемого в статейных материалах, необходимо обратиться к специалисту. Информация в статье — не призыв к самолечению!
Другие статьи
Чесотка у детей
Чесотка у детей – заболевание, возбудителем которого является микроскопический чесоточный клещ. Виды, причины, симптомы чесотки, методы диагностики, лечения и профилактики, ответы на часто задаваемые . ..
..
Читать далее
Цыпки, сухость на руках у детей
Цыпки на руках у ребенка часто возникают от морозов в осеннее-зимний период. Как лечить цыпки у детей, каким кремом мазать руки и другая полезная информация – в новой статье от экспертов «Педиатр и Я»…
Читать далее
Отрубевидный лишай
Что такое отрубевидный (цветной) лишай: причины развития, симптомы и признаки заболевания. Как диагностировать, лечить отрубевидный лишай и способы профилактики болезни – в новой статье от экспертов «…
Читать далее
Корочки на голове у ребенка
На голове, бровях или за ушами младенца образовались корочки желтовато-белого цвета? Скорее всего, это себорейный дерматит. Каким препаратами лечить гнейс, причины появления – в новой статье от экспер…
Читать далее
Укусил клещ: что делать?
С приходом устойчивого тепла начинается пик активности клещей. Что делать, если вас или вашего ребенка укусил клещ?
Что делать, если вас или вашего ребенка укусил клещ?
Читать далее
Розовый лишай
Розовый лишай, или болезнь Жибера у детей характеризуется не только сыпью на коже, но и другими неприятными симптомами. Чем лечить розовый лишай, заразен ли он, каковы причины его появления?
Читать далее
Бородавка на ноге у ребенка
Подошвенные бородавки у детей могут причинить много беспокойства. Разбираемся, каковы причины появления бородавок, способы их лечения (удаления), меры профилактики появления натоптышей
Читать далее
Крапивница и отек Квинке у ребенка
Самыми опасными и распространенными аллергическими реакциями у детей являются крапивница и отек Квинке. Давайте разберемся, в чем их отличия, причины появления, симптомы, способы диагностики и лечения…
Читать далее
Воспаление кожи у новорожденного
Рожа и синдром ошпаренной кожи у детей: симптомы и причины заболевания, профилактика и лечение воспаления кожи (пиодермии) у новорожденных
Читать далее
Все статьи
5 тревожных симптомов у детей, которые нельзя игнорировать — ЗдоровьеИнфо
Насморк, боль в животе, зудящая сыпь – все это хотя бы однажды беспокоило каждого ребенка. Но как быть, если случается что-то более серьезное: у ребенка резко повышается температура, или возникает скованность мышц шеи. Позвонить в «скорую помощь», вызвать врача из поликлиники или просто ждать?
Но как быть, если случается что-то более серьезное: у ребенка резко повышается температура, или возникает скованность мышц шеи. Позвонить в «скорую помощь», вызвать врача из поликлиники или просто ждать?
Если ребенок заболел, выглядит ослабевшим, родители обращаются к участковому врачу. Но что делать, если температура подскочила вечером? Не все родители решаются вызвать «скорую помощь»: вдруг тревога будет ложной. Однако когда речь идет о здоровье ребенка, лучше перестраховаться.
Вот некоторые симптомы, которые являются поводом для того, чтобы срочно обратиться к врачу. Эти симптомы касаются детей старше года. Когда срочная медицинская помощь необходима грудным детям, рассказывается в статье «Шесть грозных симптомов у грудных детей» и слайд-шоу «Симптомы болезней у маленьких детей». Но есть одно общее правило: во всех случаях, вызывающих сомнение, нужно советоваться со специалистом.
Высокая температура у детей старше года
Когда у ребенка жар, первое что приходит на ум многих родителей – броситься к врачу. Однако педиатры рекомендуют смотреть не на градусник, а на то, как выглядит и как ведет себя ребенок, а также какие у него симптомы.
Однако педиатры рекомендуют смотреть не на градусник, а на то, как выглядит и как ведет себя ребенок, а также какие у него симптомы.
Повышение температуры – это самозащита организма от инфекции. Если у ребенка жар, это значит, что его иммунная система работает. Нормальная температура тела, как известно, в среднем равна 36,6˚С. Ректальная температура (в прямой кишке) приблизительно на градус выше температуры, измеренной в подмышечной области. То есть температура, измеренная ректально, считается повышенной, если превышает 38˚С.
Сбить температуру можно лекарствами, такими как парацетамол или ибупрофен (если ребенок старше 6 месяцев). Но только в том случае, если это действительно необходимо. Обязательно следует соблюдать дозировку, прописанную врачом или указанную в инструкции по применению лекарства. Нужно помнить, что жаропонижающие никак не борются с инфекцией, а лишь уменьшают температуру.
Опросы оказывают, что в каждом четвертом случае родители дают детям жаропонижающее при температуре ниже 38˚С, однако многие педиатры не рекомендуют прибегать к этим лекарствам, пока температура не поднимется до 38,5 ˚С. Если ребенок выглядит здоровым, ест и пьет, от вызова «скорой помощи» можно воздержаться. Сама по себе высокая температура не требует срочного лечения.
Если ребенок выглядит здоровым, ест и пьет, от вызова «скорой помощи» можно воздержаться. Сама по себе высокая температура не требует срочного лечения.
В большинстве случаев повышение температуры у детей не является неотложным состоянием, и в таких ситуациях вполне можно дождаться утра и открытия поликлиники. Срочная медицинская помощь ребенку старше двух лет необходима при повышении температуры до 40˚С, а также если высокая температура сопровождается вялостью и ухудшением самочувствия или длится больше четырех дней подряд. К малышам до двух лет врача следует вызывать, если жар держится более 2 дней.
Сильная головная боль
Легкую и умеренную головную боль снимают безрецептурные обезболивающие, но от сильной боли они не спасут.
Если головная боль длится несколько часов и так сильна, что мешает ребенку есть, играть, заниматься повседневными делами, нужно вызвать педиатра. В этом случае необходим немедленный врачебный осмотр.
Чаще всего головная боль бывает вызвана напряжением мышц головы. Но если она сопровождается неврологическими симптомами (спутанностью сознания, нечеткостью зрения, нарушениями ходьбы), а также рвотой, необходимо вызывать «скорую помощь». Эти симптомы могут быть признаками серьезных болезней.
Но если она сопровождается неврологическими симптомами (спутанностью сознания, нечеткостью зрения, нарушениями ходьбы), а также рвотой, необходимо вызывать «скорую помощь». Эти симптомы могут быть признаками серьезных болезней.
Сыпь по всему телу
Сыпь на руках или ногах ребенка не должна слишком беспокоить родителей. Однако если она покрывает все тело, нужно обратиться к специалисту.
Если при надавливании на красную сыпь она бледнеет, а затем снова краснеет, то беспокоиться обычно не о чем. Так ведет себя вирусная и аллергическая сыпь, в том числе крапивница.
Сыпь, которая не бледнеет при надавливании, может быть признаком неотложного состояния, менингита или сепсиса, особенно если сопровождается повышением температуры. Подобная сыпь также может появиться на лице после сильных приступов кашля или рвоты, но это не представляет опасности.
И все же, при появлении у ребенка сыпи в виде красных или пурпурных пятнышек, которые не бледнеют при надавливании, лучше подстраховаться и срочно вызвать врача, чтобы исключить серьезные заболевания.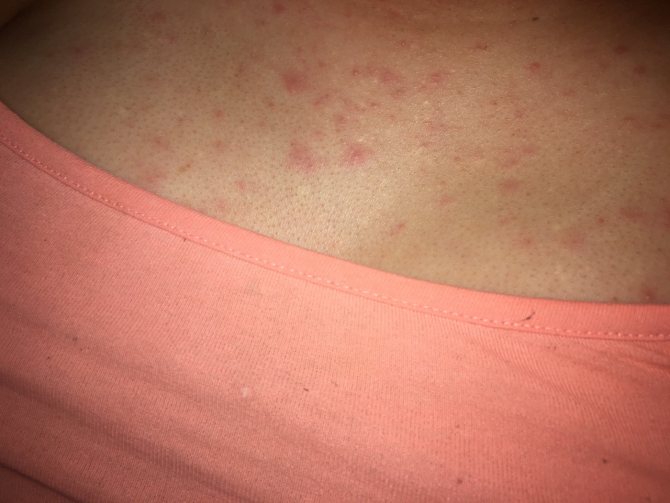
Еще одно неотложное состояние – крапивница, сопровождающаяся припухлостью губ. При появлении крапивницы ребенку необходимо дать димедрол. Если при этом у ребенка распухают губы или лицо, нужно вызвать врача. А если отмечается затруднение дыхания, следует звонить 03: эти признак анафилаксии, опасной для жизни аллергической реакции.
Острое расстройство пищеварения
Если у ребенка пищевое отравление или гастроэнтерит (который обычно называют «кишечным гриппом», хотя он не имеет с гриппом ничего общего), нужно следить, как часто у него бывает рвота и диарея (понос).
Рвота и диарея могут привести к обезвоживанию. При умеренном обезвоживании врач может порекомендовать прием раствора электролитов в домашних условиях. Однако лечение во многом зависит от возраста ребенка. Если состояние больного ухудшается (у него выделяется мало мочи, он выглядит вялым), следует обратиться к врачу.
Рвота три раза за день не может привести к обезвоживанию, а восемь приступов диареи за восемь часов могут, как и сочетание рвоты и диареи. За детьми с обезвоживанием нужно пристально наблюдать, так как им может понадобиться срочная госпитализация.
За детьми с обезвоживанием нужно пристально наблюдать, так как им может понадобиться срочная госпитализация.
Если ребенок теряет жидкость из-за частого стула и не может удержать ее в желудке из-за рвоты, ему могут понадобиться внутривенные вливания или противорвотные лекарства. Чем младше ребенок, тем больше риск обезвоживания.
Скованность шеи
Скованность мышц шеи может быть признаком менингита – опаснейшего неотложного состояния. Поэтому родители паникуют, когда их ребенок не может посмотреть ни вправо, ни влево. Однако чаще всего это вызвано болезненностью шейных мышц, которая может возникнуть даже из-за неудобной позы во время сна.
При менингите скованность мышц шеи сопровождается высокой температурой, светобоязнью и головной болью. Поэтому нужно оценивать всю совокупность симптомов.
Скованность мышц шеи, сопровождающаяся высокой температурой, бывает не только при менингите, но и при тонзиллите – гораздо менее опасном заболевании. Но чтобы установить, чем болен ребенок, нужно вызвать педиатра. Конечно, если боль в шее – последствие травмы, это веский повод для срочной госпитализации.
Но чтобы установить, чем болен ребенок, нужно вызвать педиатра. Конечно, если боль в шее – последствие травмы, это веский повод для срочной госпитализации.
Розеола (для родителей) — Nemours KidsHealth
Что такое розеола?
Розеола (roe-zee-OH-lah) – это вирусное заболевание, которое чаще всего поражает маленьких детей в возрасте от 6 месяцев до 2 лет. Он также известен как шестая болезнь, субитумная экзантема и детская розеола.
Обычно это характеризуется высокой лихорадкой в течение нескольких дней, за которой следует характерная сыпь, как только лихорадка проходит.
Два распространенных, близкородственных вируса могут вызывать розеолу, вирус герпеса человека (HHV) типа 6 и типа 7. Эти вирусы принадлежат к тому же семейству, что и более известные вирусы простого герпеса (HSV), но не вызывают герпес и инфекции генитального герпеса, которые может вызвать ВПГ.
Каковы признаки и симптомы розеолы?
У большинства детей с розеолой развивается легкое заболевание верхних дыхательных путей, за которым следует высокая температура (часто выше 103°F или 39,5°C) в течение недели. В это время ребенок может быть суетливым или раздражительным, не есть столько, сколько обычно, и у него могут быть опухшие лимфатические узлы (железы) на шее.
В это время ребенок может быть суетливым или раздражительным, не есть столько, сколько обычно, и у него могут быть опухшие лимфатические узлы (железы) на шее.
Высокая лихорадка часто заканчивается резко, и примерно в это же время на туловище начинается розовато-красная плоская или приподнятая сыпь. Пятна сыпи становятся белыми при прикосновении, а отдельные пятна могут иметь более светлый «ореол» вокруг себя. Сыпь обычно распространяется на шею, лицо, руки и ноги.
Эта быстро нарастающая лихорадка может вызвать фебрильные судороги (судороги, вызванные высокой температурой) примерно у 10–15 % детей младшего возраста, страдающих розеолой. К признакам фебрильных судорог относятся:
- потеря сознания
- От 2 до 3 минут подергивания рук, ног или лица
- потеря контроля над мочевым пузырем или кишечником
Заразна ли розеола?
Розеола заразна. Инфекция распространяется, когда ребенок с розеолой разговаривает, чихает или кашляет, выбрасывая в воздух крошечные капельки, которые могут вдохнуть другие. Капли также могут попадать на поверхности; если другие дети коснутся этих поверхностей, а затем своего носа или рта, они могут заразиться.
Капли также могут попадать на поверхности; если другие дети коснутся этих поверхностей, а затем своего носа или рта, они могут заразиться.
Розеола может быть заразной во время фазы лихорадки, но не распространяется к моменту появления сыпи.
Можно ли предотвратить розеолу?
Неизвестно, как предотвратить розеолу. Но поскольку он поражает маленьких детей, а не взрослых, считается, что приступ розеолы в детстве может обеспечить некоторый стойкий иммунитет к этой болезни. Повторные случаи розеолы могут случаться, но редко.
Как долго длится розеола?
Лихорадка при розеоле длится от 3 до 7 дней, после чего следует сыпь, длящаяся от часов до нескольких дней.
Как диагностируется розеола?
Для постановки диагноза врач возьмет
историю болезни и пройти обследование. Диагноз розеолы часто неясен до тех пор, пока лихорадка не снизится и не появится сыпь, поэтому врач может назначить анализы, чтобы убедиться, что лихорадка не вызвана другим типом инфекции.
Как лечат розеолу?
Розеола обычно не требует профессионального лечения. Когда это происходит, большая часть лечения направлена на снижение высокой температуры. Антибиотики не могут лечить розеолу, потому что ее вызывают вирусы, а не бактерии.
Домашнее лечение
Ацетаминофен (например, тайленол) или ибупрофен (например, адвил или мотрин) могут помочь снизить лихорадку. Никогда не давайте аспирин ребенку с вирусным заболеванием, потому что его использование в таких случаях было связано с синдромом Рея, который может привести к печеночной недостаточности и смерти.
В то время как некоторые родители используют ванночки с теплой губкой для снижения температуры, нет никаких доказательств того, что это действительно работает. На самом деле ванночки с губкой могут доставлять детям дискомфорт. Никогда не давайте ребенку ледяную или холодную ванну или спиртовые растирания.
Чтобы предотвратить обезвоживание от лихорадки, поощряйте ребенка пить прозрачные жидкости, такие как вода со льдом и педиалит (электролитный пероральный замещающий раствор).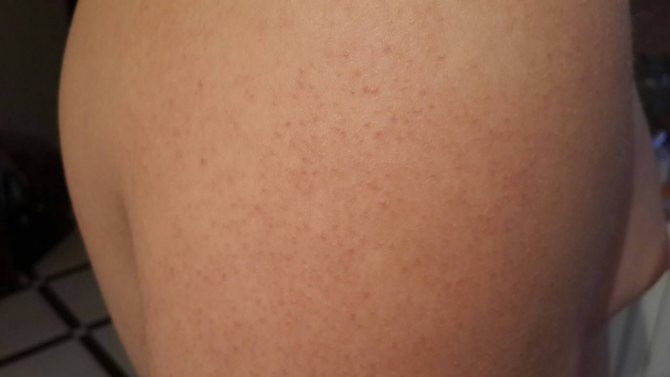 Грудное молоко и смесь также могут помочь предотвратить обезвоживание.
Грудное молоко и смесь также могут помочь предотвратить обезвоживание.
Когда следует звонить врачу?
Позвоните врачу, если ваш ребенок вялый или не хочет пить или сосать грудь. Если у вашего ребенка случился приступ, немедленно обратитесь за неотложной помощью.
Проверил: Julio E. Pajaro, MD
Дата проверки: январь 2019 г.
Скарлатина. Симптомы и причины
Обзор
Скарлатина
Скарлатина
Красная сыпь при скарлатине обычно начинается на лице или шее, позже распространяется на грудь, туловище, руки и ноги.
Скарлатина — это бактериальное заболевание, которое развивается у некоторых людей, страдающих ангиной. Также известная как скарлатина, скарлатина характеризуется ярко-красной сыпью, покрывающей большую часть тела. Скарлатина почти всегда сопровождается болью в горле и высокой температурой.
Скарлатина чаще всего поражает детей в возрасте от 5 до 15 лет. Хотя когда-то скарлатина считалась серьезным детским заболеванием, лечение антибиотиками сделало ее менее опасной. Тем не менее, если ее не лечить, скарлатина может привести к более серьезным заболеваниям, поражающим сердце, почки и другие части тела.
Хотя когда-то скарлатина считалась серьезным детским заболеванием, лечение антибиотиками сделало ее менее опасной. Тем не менее, если ее не лечить, скарлатина может привести к более серьезным заболеваниям, поражающим сердце, почки и другие части тела.
Продукты и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
Симптомы
Признаки и симптомы, давшие название скарлатине, включают:
- Красная сыпь. Сыпь выглядит как солнечный ожог и на ощупь напоминает наждачную бумагу. Обычно он начинается на лице или шее и распространяется на туловище, руки и ноги. Если надавить на покрасневшую кожу, она побледнеет.
- Красные линии. Складки кожи вокруг паха, подмышек, локтей, коленей и шеи обычно становятся более красными, чем другие области с сыпью.
- Раскрасневшееся лицо.
 Лицо может казаться покрасневшим с бледным кольцом вокруг рта.
Лицо может казаться покрасневшим с бледным кольцом вокруг рта. - Клубничный язык. Язык обычно выглядит красным и бугристым, и на ранних стадиях заболевания он часто покрыт белым налетом.
Признаки и симптомы скарлатины также включают:
- Лихорадка 100,4 F (38,0 C) или выше, часто с ознобом
- Очень болезненное и красное горло, иногда с белыми или желтоватыми пятнами
- Затрудненное глотание
- Увеличенные железы шеи (лимфатические узлы), чувствительные к прикосновению
- Тошнота или рвота
- Боль в животе
- Головная боль и боли в теле
Сыпь и покраснение лица и языка обычно сохраняются около недели. После исчезновения этих признаков и симптомов кожа, пораженная сыпью, часто шелушится.
Когда обращаться к врачу
Поговорите со своим лечащим врачом, если у вашего ребенка болит горло:
- Лихорадка 100,4 F (38,0 C) или выше
- Опухшие или чувствительные железы на шее
- Красная сыпь
Признаки и симптомы, требующие неотложной оценки
Любой из следующих симптомов у детей и подростков требует неотложной оценки:
- Новая одышка в покое
- Затрудненное дыхание (хрюканье, втягивание грудных мышц между ребрами, раздувание ноздрей)
- Шумное, свистящее или хриплое дыхание, которое не проходит при кашле
- Быстрое дыхание
- Боль в груди
- Неспособность глотать жидкости или слюну, приглушенный голос или неспособность полностью открыть рот
- Спутанность сознания, недостаток энергии или неспособность сохранять бдительность и бодрствование
- Головокружение в положении сидя или стоя
- Слюнотечение (в возрасте 3 лет и старше)
- Постоянная или сильная рвота или диарея
- Обезвоживание
У младенцев в возрасте до 2 месяцев дополнительные симптомы, требующие неотложной оценки, включают:
- Неспособность утешиться
- Дыхание, которое постоянно начинается и останавливается
- Температура ниже 96,0 F (35,5 C) или выше 100,4 F (38 C)
Записаться на прием
Из клиники Майо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем. Нажмите здесь для предварительного просмотра по электронной почте.
Нажмите здесь для предварительного просмотра по электронной почте.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Причины
Скарлатина вызывается тем же типом бактерий, что и ангина, — стрептококком группы А (strep-toe-KOK-us), также называемым стрептококком группы А. При скарлатине бактерии выделяют токсин, вызывающий сыпь и красный язык.
При скарлатине бактерии выделяют токсин, вызывающий сыпь и красный язык.
Инфекция передается от человека к человеку воздушно-капельным путем, когда инфицированный человек кашляет или чихает. Инкубационный период — время между заражением и заболеванием — обычно составляет от 2 до 4 дней.
Факторы риска
Дети в возрасте от 5 до 15 лет чаще, чем другие люди, заболевают скарлатиной. Микробы скарлатины легче распространяются среди людей, находящихся в тесном контакте, таких как члены семьи, группы по уходу за детьми или одноклассники.
Скарлатина чаще всего возникает после ангины. Иногда скарлатина может возникнуть после кожной инфекции, такой как импетиго. Люди могут болеть скарлатиной более одного раза.
Осложнения
Если скарлатину не лечить, бактерии могут распространиться на:
- Миндалины
- Кожа
- Кровь
- Среднее ухо
- Пазухи
- Легкие
- Сердце
- Почки
- Соединения
- Мышцы
В редких случаях скарлатина может привести к ревматизму, серьезному воспалительному заболеванию, которое может поражать сердце, суставы, нервную систему и кожу.
Возможная связь была предложена между стрептококковой инфекцией и редким состоянием, называемым педиатрическим аутоиммунным психоневрологическим расстройством, связанным со стрептококками группы А (PANDAS). Дети с этим заболеванием испытывают ухудшение симптомов нейропсихиатрических состояний, таких как обсессивно-компульсивное расстройство или тиковые расстройства со стрептококком. Эта связь в настоящее время остается недоказанной и спорной.
Профилактика
Вакцины для профилактики скарлатины не существует. Наилучшие способы профилактики скарлатины такие же, как и стандартные меры предосторожности против инфекций:
- Мойте руки. Покажите ребенку, как тщательно мыть руки теплой мыльной водой не менее 20 секунд. Если мыло и вода недоступны, можно использовать дезинфицирующее средство для рук на спиртовой основе.
- Не делитесь столовой посудой или едой. Как правило, ваш ребенок не должен делить стаканы или столовые приборы с друзьями или одноклассниками.