Что такое синдром верхней полой вены. Каковы основные причины и симптомы этого состояния. Как диагностируется и лечится синдром ВПВ. Какие осложнения могут возникнуть при этом заболевании.
Что такое синдром верхней полой вены
Синдром верхней полой вены (СВПВ) — это состояние, при котором нарушается отток крови по верхней полой вене. Это крупный сосуд, который собирает кровь от головы, шеи, верхних конечностей и верхней половины туловища и впадает в правое предсердие. При СВПВ происходит сдавление или закупорка этой вены, что приводит к застою крови в верхней половине тела.
Причины развития синдрома ВПВ
Основные причины, вызывающие синдром верхней полой вены:
- Злокачественные опухоли средостения (чаще всего рак легкого)
- Метастазы в лимфоузлы средостения
- Лимфомы
- Тромбоз верхней полой вены
- Аневризма аорты
- Фиброзный медиастинит
- Туберкулез внутригрудных лимфоузлов
В 90% случаев СВПВ вызывается злокачественными новообразованиями. Наиболее частая причина — рак легкого (до 85% случаев).

Симптомы синдрома верхней полой вены
Основные проявления СВПВ связаны с нарушением оттока крови и развитием венозного застоя в верхней половине тела. Наиболее характерные симптомы:
- Отек лица, шеи, верхней половины туловища и рук
- Расширение подкожных вен на груди и шее
- Одышка, особенно в положении лежа
- Кашель
- Осиплость голоса
- Головная боль
- Головокружение
- Нарушения зрения
При прогрессировании заболевания могут развиваться более тяжелые симптомы — отек гортани, нарушение сознания, судороги.
Как проявляется отек при СВПВ?
Отек при синдроме верхней полой вены имеет характерные особенности:
- Локализуется в верхней половине тела — лицо, шея, руки
- Развивается постепенно, нарастая в течение нескольких дней или недель
- Усиливается в горизонтальном положении и при наклоне вперед
- Сопровождается синюшностью и расширением подкожных вен
Диагностика синдрома ВПВ
Для диагностики синдрома верхней полой вены применяются следующие методы:
- Рентгенография органов грудной клетки
- Компьютерная томография с контрастированием
- Магнитно-резонансная томография
- Венография верхней полой вены
- Биопсия лимфоузлов или опухоли средостения
Ключевой метод — КТ с контрастированием, которая позволяет выявить причину обструкции ВПВ, оценить степень сужения и протяженность поражения.

Какие изменения видны на КТ при СВПВ?
Характерные КТ-признаки синдрома верхней полой вены:
- Сужение или полная окклюзия просвета верхней полой вены
- Наличие объемного образования, сдавливающего ВПВ
- Расширение коллатеральных вен
- Отек мягких тканей верхней половины туловища
- Выпот в плевральной полости
Лечение синдрома верхней полой вены
Лечение СВПВ направлено на восстановление кровотока по верхней полой вене и устранение причины обструкции. Оно включает следующие методы:
Консервативная терапия
- Диуретики для уменьшения отека
- Глюкокортикостероиды при выраженном отеке гортани
- Антикоагулянты при тромбозе ВПВ
- Противоопухолевая терапия при онкологических причинах СВПВ
Эндоваскулярные методы
- Стентирование верхней полой вены
- Баллонная ангиопластика
- Тромболизис при тромбозе ВПВ
Хирургическое лечение
- Шунтирование верхней полой вены
- Удаление опухоли, вызвавшей компрессию ВПВ
Выбор метода лечения зависит от причины СВПВ, тяжести состояния пациента и степени обструкции вены. При онкологических причинах основной метод — противоопухолевая терапия в сочетании с эндоваскулярным стентированием.

Осложнения синдрома верхней полой вены
Без своевременного лечения СВПВ может приводить к серьезным осложнениям:
- Отек головного мозга
- Отек гортани и трахеи с развитием дыхательной недостаточности
- Тромбоз церебральных вен и синусов
- Кровотечения из варикозно расширенных вен пищевода
- Полиорганная недостаточность
Своевременная диагностика и лечение позволяют предотвратить развитие этих угрожающих жизни состояний.
Прогноз при синдроме ВПВ
Прогноз при синдроме верхней полой вены зависит от нескольких факторов:
- Причина развития СВПВ
- Степень обструкции вены
- Скорость прогрессирования симптомов
- Своевременность диагностики и лечения
При доброкачественных причинах и своевременном лечении прогноз благоприятный. При злокачественных опухолях прогноз определяется прежде всего прогнозом основного заболевания.
Какова выживаемость пациентов с СВПВ на фоне рака легкого?
Медиана выживаемости пациентов с синдромом ВПВ, вызванным раком легкого, составляет:
- При мелкоклеточном раке — 6-9 месяцев
- При немелкоклеточном раке — 4-6 месяцев
Своевременное комплексное лечение позволяет улучшить качество жизни и увеличить продолжительность жизни пациентов.

Профилактика синдрома верхней полой вены
Специфической профилактики СВПВ не существует. Основные меры профилактики включают:
- Отказ от курения
- Своевременное лечение хронических заболеваний легких
- Регулярное прохождение профилактических осмотров
- Ранняя диагностика злокачественных новообразований
При наличии факторов риска важно обращать внимание на появление характерных симптомов и своевременно обращаться к врачу.
Синдром верхней полой вены — диагностика, симптомы, причины и лечение в клинике Медскан
Синдром верхней полой вены (СВПВ) состояние, требующее неотложной помощи, которое возникает на фоне нарушения процессов кровообращения и ухудшения оттока крови. Данный синдром ухудшает патологические течения, развивающиеся в области органов, которые находятся между плевральными полостями. Классические признаки представлены цианозом (посинением кожного покрова) и отеком верхней половины туловища. Для выявления синдрома верхней полой вены (СВПВ) назначается рентген груди и КТ (компьютерная томография). Прогноз зависит от своевременности проведения диагностики и принятия лечебных мер.
Синдром верхней полой вены (Кава-синдром, СВПВ)
Бесклапанный тонкостенный сосуд окружен внутренними органами дыхательной системы и цепочкой лимфоузлов. Физиологически в этой области отмечается низкое венозное давление. В соответствии с особенностями анатомического строения возникает легкая непроходимость в случае поражения находящихся рядом структур.
Через ВПВ происходит скопление крови от грудины, шеи, рук и головы. Вследствие нарушения проходимости компенсаторная роль отведена существующим системам анастомозов. Среди них наиболее значимой является непарная вена. Но даже обилие коллатералей функционально не может заменить бесклапанный сосуд.
Физиологические особенности организма:
- под давлением силы тяжести кровь от головы и шеи идет вниз – движение обеспечивается за счет мышечных структур, расположенных в области рук и плечевого пояса;
- около бесклапанного сосуда в средостении расположена мощная аорта и лимфоузлы, функция которых заключается в откачивании лимфы от близлежащих внутренних органов;
- данные цепочки способствуют созданию проблем в случае развития метастазов – если аорта в состоянии противостоять сдавливанию, то бесклапанный сосуд спадается, переставая выполнять возложенные на нее функции.
Вторичные злокачественные опухоли в лимфоузлах приводят к увеличению их размеров с последующей деформацией.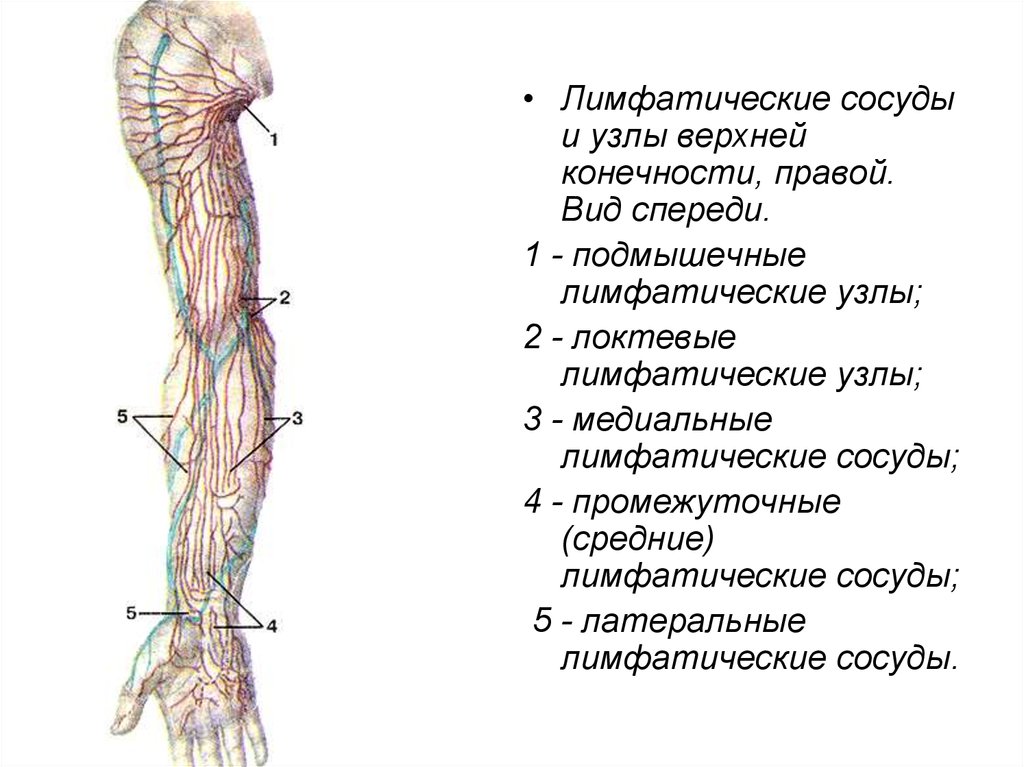 Через венозную стенку прорастает злокачественная опухоль (при раке легкого или крайне агрессивных лимфомах). К патологическому процессу подключается венозный тромбоз, развивающийся даже без опухолевого поражения. Данное состояние приводит к нарушению оттока крови, что чревато венозным застоем и отечностью.
Через венозную стенку прорастает злокачественная опухоль (при раке легкого или крайне агрессивных лимфомах). К патологическому процессу подключается венозный тромбоз, развивающийся даже без опухолевого поражения. Данное состояние приводит к нарушению оттока крови, что чревато венозным застоем и отечностью.
Причины СВПВ
Основная причина синдрома верхней полой вены – обструкция, в основе которой лежат такие патологические процессы, как:
- прорастание раковой опухолью стенки вены;
- сдавливание вены извне;
- тромбоз бесклапанного сосуда.
В 90% случаев причина обструкции заключается в наличии злокачественного процесса в организме. При этом на долю рака легкого приходится 85% опухолей (плоскоклеточный или мелкоклеточный рак). В более редких случаях причиной являются лимфомы и лимфогранулематоз (опухолевое заболевание лимфатической системы). Способствуют развитию СВПВ метастазы других злокачественных новообразований (молочной железы, яичка).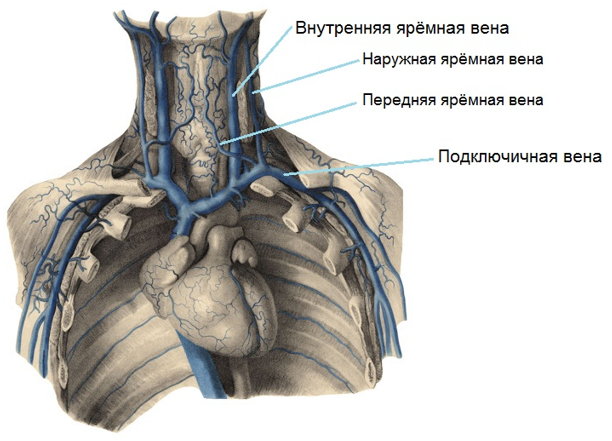
Среди причин Кава-синдрома также следует выделить:
- доброкачественные опухоли;
- аневризму аорты;
- увеличение щитовидной железы;
- фиброзный медиастинит (воспалительный процесс в клетчатке средостения).
Блокада оттока крови от бесклапанного сосуда и головы чревата развитием ряда патофизиологических эффектов. Ухудшается венозный возврат к правому желудочку, и снижаются показатели сердечного выброса. Также наблюдается системная гипотензия (снижение артериального) и повышение венозного давления в системе ВПВ, что чревато развитием тромбоза сосудов мозга. Из-за снижения артериально-венозного градиента могут развиться необратимые изменения в области головного мозга.
При онкологии легкого проходимость бесклапанного сосуда, как правило, сохраняется, несмотря на то, что инвазия уже произошла. Только 10-20% больных с опухолевым СВПВ живут больше 2 лет. Продолжительность жизни таких пациентов, в соответствии со статистикой, не превышает 10 месяцев.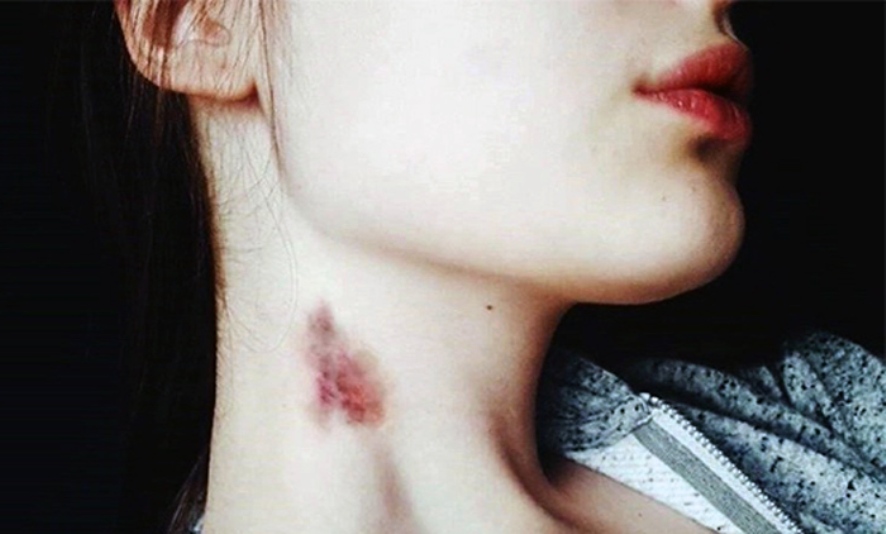
Симптомы синдрома ВПВ
Симптомы синдрома верхней полой вены развиваются на фоне венозной гипертензии. Признаки патологических нарушений напрямую зависят от прогрессирования обструкции, ее степени и области локализации. Значение также имеет степень прогрессирования коллатералей (боковых или обходных путей кровотока). Компонентом СВПВ также является.
Течение болезни может быть как медленно прогрессирующим, так и острым. Жалобы бывают достаточно разнообразными, начиная от изменения внешности и легкого головокружения и заканчивая судорогами и обморочными состояниями. При проведении физикального обследования отмечается набухание и расширение вен на шее, руках и грудной стенке. Картина заболевания у многих больных бывает стертой. Физикальная диагностика включает тест Пембертона поднятие рук вверх. При окклюзии бесклапанного сосуда наблюдается цианоз кожи шеи и лица, а также инъекции конъюнктивальных сосудов.
Клинические признаки синдрома верхней полой вены при раке условно делятся на несколько групп. Результат застойных явлений в поверхностных и глубоких структурах:
Результат застойных явлений в поверхностных и глубоких структурах:
- отеки в области рук, лица и тела;
- асфиксия (удушье) – при переходе отека на голосовые связки;
- при сужении капилляров развивается цианоз, который характеризуется землисто-бледным окрасом кожи (возникает на фоне лимфостаза патологического накопления жидкости, богатой белком).
Застойные явления в области головного мозга сопровождается общемозговыми симптомами: появляется характерная одышка, постоянные головные боли, частые приступы удушья. При длительных нарушениях отмечается усугубление отека гортани.
Вследствие происходящих нарушений в области головного мозга происходят кардинальные изменения, которые чреваты развитием эмоциональной утомляемости и сонливости. Приступы удушья сопровождаются потерей сознания, что является признаком гипоксии головного мозга, которая развивается на фоне происходящих циркуляторных нарушений. Среди наиболее частых проявлений патологического процесса следует выделить выраженную возникновение слуховых галлюцинаций и выраженную спутанность сознания.
Среди проявлений нарушения черепно-мозговых нервов следует выделить диплопию (двойное зрение) и выраженное ухудшение слуховых качеств. Подобные признаки обусловлены расстройством нервов и сопровождаются снижением зрительных функций и слезоточивостью. Не исключено повышение показателей внутриглазного давления.
Чтобы более полно характеризовать состояние пациента при СВПВ, следует изучить третью группу клинических признаков, обусловленных основной болезнью. Они проявляются в виде кашля, кахексии и кровохарканья. Синдром верхней полой вены в онкологии сопровождается носовыми и пищеводными кровотечениями, которые возникают вследствие истончения венозных стенок. При физических нагрузках отмечается достаточно быстрая утомляемость рук. Выполнять даже незначительную физическую работу становится трудно, что связано с приливом венозной крови к голове. Сердечные боли, повышенное сердцебиение и сдавливание за грудной клеткой – последствия нарушения процессов кровоснабжения сердечной мышцы и отека клетчатки средостения.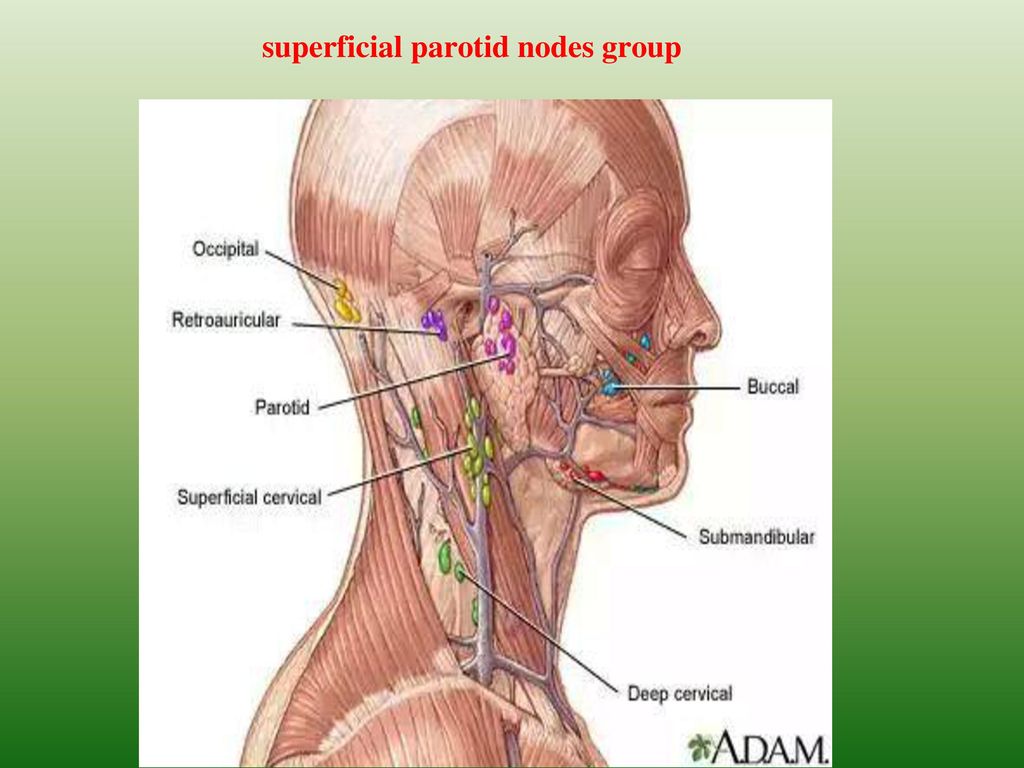
Осложнения
Зачастую при СВПВ наблюдается развитие кровотечений (пищеводных, носовых или легочных), которые развиваются вследствие разрыва сосудистых стенок. По причине нарушения венозного оттока в области головы происходит развитие церебральной симптоматики:
- спутанность сознания и обморочные состояния;
- судороги и слабость конечностей;
- частые боли в области головы.
При нарушении нервов происходит развитие экзофтальма (моно- или бинокулярного смещения глазного яблока кпереди), диплопия (двойное зрение), слезотечение, ухудшение зрения и быстрая утомляемость глаз. Не исключено нарушение слуха, шум в ушах и слуховые галлюцинации.
Диагностика Кава-синдрома
В диагностике используется два основных этапа. Это первичный осмотр в непрофильных клиниках. За основу берется классическая клиническая картина и результат рентгенографии в боковой и прямой проекции. При наличии патологических нарушений на снимке присутствует дополнительное затемнение. При подозрении на СВПВ пациент направляется в специализированное медицинское учреждение.
При подозрении на СВПВ пациент направляется в специализированное медицинское учреждение.
Диагностика синдрома верхней полой вены включает проведение:
- ФБС (фибробронхоскопия) назначается при топографо-анатомической локализации патологического процесса.
- Инцизионная или пункционная биопсия проводится при поражении периферических лимфатических узлов.
- Ангиография используется в редких случаях и направлена на определение степени области локализации обструкции.
Эффективность диагностических мер на втором этапе обследования определяется долей морфологически верифицированных диагнозов. Проведенные исследования доказывают, что возможность выполнения определенных диагностических процедур связана со степенью прогрессирования.
Лечение синдрома верхней полой вены у онкобольных
При тяжелом состоянии больных требуется оказание неотложной помощи. В этом случае времени на проведение полного обследования и определения морфологии опухоли не остается. Лечебные меры включают принятие мер для улучшения венозного оттока по бесклапанному сосуду. Возникает необходимость в устранении дыхательной недостаточности, восстановлении мозгового кровообращения и купировании возможного отека легких.
В этом случае времени на проведение полного обследования и определения морфологии опухоли не остается. Лечебные меры включают принятие мер для улучшения венозного оттока по бесклапанному сосуду. Возникает необходимость в устранении дыхательной недостаточности, восстановлении мозгового кровообращения и купировании возможного отека легких.
При тяжелом течении назначается лечение, направленное на борьбу с опасной симптоматикой – врач назначает противоопухолевые препаратов, которые обладают эффективностью против большинства злокачественных новообразований. При правильном подходе состояние пациента быстро нормализуется.
Особенности лечения синдрома верхней полой вены:
- Симптоматическое. Включает принятие мер, направленных на повышение функциональных резервов организма. Врач назначает низкосолевую диету, диуретики, кислородные ингаляции и глюкокортикоиды.
-
Патогенетическое. Назначается после купирования основной причины патологического процесса.
 При лимфогранулематозе, лимфоме и раке легкого проводится лучевая и полихимиотерапия. При тромбозе проводится тромбэктомия, назначается тромболитическая терапия или осуществляется резекция сегмента ВПВ.
При лимфогранулематозе, лимфоме и раке легкого проводится лучевая и полихимиотерапия. При тромбозе проводится тромбэктомия, назначается тромболитическая терапия или осуществляется резекция сегмента ВПВ.
В случае экстравазальной компрессии проводится радикальной хирургическое вмешательство, которое подразумевает иссечение опухоли средостения, лимфомы, кист, доброкачественных новообразований и пр. Если выполнить радикальную операцию невозможно, тогда прибегают к паллиативным процедурам (обходное шунтирование, стентирование ВПВ, чрескожная баллонная ангиопластика).
В клинике «Медскан» в Москве лечение синдрома верхней полой вены проводится на основании международных протоколов. В медицинском центре используется новейшее оборудование экспертного класса. Врачи, имеющие большой практический опыт, постоянно проходят переквалификацию для повышения уровня компетенции. Результаты лечения СВПВ в первую очередь зависят от результативности радикальной терапии основного заболевания. Синдром верхней полой вены в детской онкологии неблагоприятный. Устранение причин Кава-синдрома позволяет купировать его последствия и предотвратить развитие возможных осложнений.
Синдром верхней полой вены в детской онкологии неблагоприятный. Устранение причин Кава-синдрома позволяет купировать его последствия и предотвратить развитие возможных осложнений.
Что такое вены и как они работают, виды вен человека, заболевания вен
До 8% массы тела — кровь.
Она постоянно движется по кровеносной системе. От сердца насыщенная кислородом кровь по артериям попадает в органы, освобождается от кислорода и поднимается назад, но уже по венам.
Система работает как отлаженный биологический механизм.
Любые сбои в нём опасны.
Вены — это сосуды, в которых кровь движется не под сильным давлением, как в артериях. Венозной системе помогают мышцы. Сокращаются и давят на сосуды, подталкивая кровь всё ближе и ближе к сердцу.
Вены состоят из 3-х слоев:
- Адвентиция
Наружное покрытие из соединительной ткани, волокон и коллагена. Легко растягивается. Не позволяет сосудам расширяться, когда увеличивается давление крови.
- Медиа
Средний слой из эластичных волокон и гладких мышц.
- Интима
Внутренний слой из гладкого эпителия, который покрыт эластичными тканями. В нём работают венозные клапаны — они предотвращают отток крови к ногам.
В организме множество вен.
Какие-то более важные, какие-то — менее. Но все они необходимы для нормальной работы тела и его органов.
Венозные магистрали международного значения
Ширина вен колеблется от 1 мм до 2 см. Самые тонкие сосуды получают кровь из артерий, а потом доставляют её к широким венам. Именно по ним кровоток движется до самого сердца.
У каждого типа вен своя функция.
Яремная вена
Это сосуды на шее, которые перекачивают кровь от мозга и лица к сердцу. Главные яремные вены:
- Наружная
- Внутренняя
Наружная яремная вена перекачивает кровь из поверхностных тканей шеи, мозга и лица в субклавиальные вены. Она заметна при крике и пении.
Она заметна при крике и пении.
Внутренняя яремная вена выводит кровь из черепа и потому более широкая, чем наружные сосуды.
Лёгочные вены
Среди всей венозной системы эти сосуды больше других отличаются от своих собратьев.
Вены перекачивают кровь без кислорода.
Мы уже упоминали об этом.
Лёгочные вены — исключение из правила, поскольку они доставляют кровь с кислородом от лёгких к сердцу. Соединяют левое предсердие с лёгкими. По две вены на лёгкое:
- Правая нижняя
- Правая верхняя
- Левая нижняя
- Левая верхняя
Ещё лёгочные вены соединены с поверхностными и глубокими бронхиальными венами.
Воротная вена
По этому сосуду кровь из селезёнки и кишечника течёт в печень. Она не соединена с сердцем и не считается настоящей веной. Впрочем, её роль важна. По ней движется до 75% кровотока в печени. Также она — крупный сосуд, до 8 см в длину и до 1,5 см в ширину.
Воротная вена поставляет в печень кровь, которая богата питательными веществами. Есть в ней и токсичные примеси. Печень фильтрует токсичные вещества и пропускает дальше чистую, полезную кровь.
Есть в ней и токсичные примеси. Печень фильтрует токсичные вещества и пропускает дальше чистую, полезную кровь.
Воротная вена не у всех людей одинакова. Иногда она расщепляется на 2 сосуда — левый и правый, а потом соединяется с печенью.
Верхняя полая вена
Крупный сосуд без клапанов, который перекачивает кровь из верхней половины тела в правое предсердие. Его диаметр достигает 2 см, а длина 7 см.
Вся кровь из головы, рук и грудной клетки объединяется в верхней полой вене и через неё попадают в сердце.
Клапанная система в сосуде не нужна. Сила тяжести не препятствует кровотоку, и он движется только в одном направлении.
Нижняя полая вена
Сосуд соединён с венами ног и правым предсердием. Нижняя полая вена перекачивает тёмную венозную кровь без кислорода.
На венозных стенках — клапанная система.
Клапаны задерживают кровь, которая стекает вниз из-за силы притяжения.
По нижней полой вене течёт огромное количество крови, а её повреждение вызывает смертельную кровопотерю.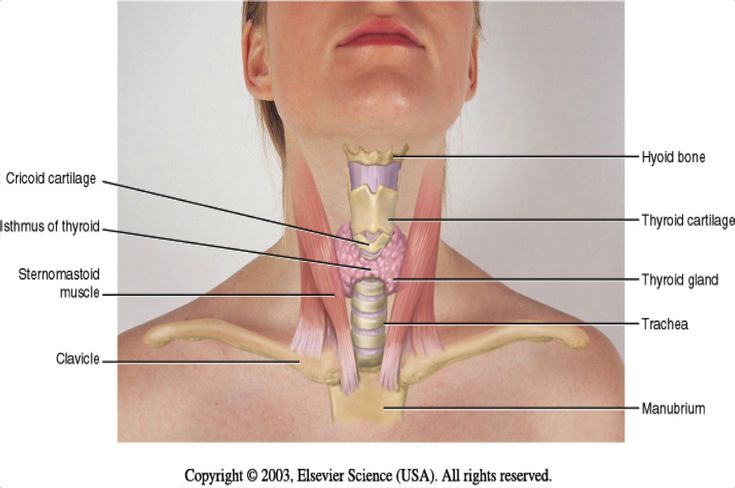
Подвздошная вена
Вена расположена на уровне живота, возле 5-го поясничного позвонка. Она соединена с половыми органами. Сплетения сосудов формируются в анальном отверстии, предстательной железе, мочевом пузыре, матке и влагалище.
Подвздошная вена получает кровь из половых органов и нижних конечностей, а потом передаёт её дальше, в нижнюю полую вену.
Бедренная вена
Так называется крупный сосуд в ногах, который соединён с подвздошной веной. Его подпитывают подколенные вены. Вся кровь из кожи и мышц бедра проходит через бедренный сосуд.
Нарушение кровотока в вене может привести к лёгочной эмболии и тромбозу.
Подколенная вена
Подколенный сосуд начинается с места, где соединяются полые задние и передние большеберцовые вены. Чуть выше в него втекает кровь из мышечных вен.
Венозные стенки с клапанами.
Как и в других сосудах ног, кровь здесь перекачивается с помощью клапанной системы, которая позволяет ей двигаться только к сердцу.
Подкожная большая вена ноги
Крупный сосуд под поверхностью кожи. Известен как самая длинная вена — начинается на верхней стороне ступни и заканчивается на уровне бедра, где соединяется с бедренной веной. Содержит от 10 до 20 клапанов.
Скрытая малая вена ноги
Небольшие подкожные сосуды, которые начинаются у мизинца. Проходят по нижней части ног и движутся вверх, пока не соединяются с подколенной веной в области колена.
Короткий факт.
Рядом с малой веной ноги тянется икроножный нерв — главный нерв в этой части тела.
Флебология
Флебология — раздел медицины, который изучает вены. Флебологи исследует устройство и работу вен, заболевания сосудов и патологии. Диагностируют и лечат эти болезни.
Основная проблема с венами — нарушение кровообращение из-за ослабления венозных клапанов.
Да, мы уже говорили, что клапаны в сосудах предотвращают стекание крови вниз.
Но это важный момент.
Когда клапанная система не справляется с задачей, вены переполняются. Скопление крови давит на стенки сосудов и они постепенно расширяются.
Скопление крови давит на стенки сосудов и они постепенно расширяются.
А ещё могут возникнуть осложнения.
Заболевания вен
Болезни сосудов на первый взгляд кажутся незначительными. По крайне мере некоторые. Косметические дефекты на коже неприятны, но люди не часто обращаются из-за них к врачу.
Совершенно напрасно.
Заболевания вен опасны своими смертоносными осложнениями. Они возникают не всегда, но если появляются — часто приводят к смерти. Поторопитесь. Сходите на приём к флебологу при первых признаках болезни.
Варикозное расширение вен
Варикозное расширение вен — это вздутие поверхностных сосудов, вызванное нарушением кровообращения и ослаблением венозных клапанов.
Основные симптомы:
- Фиолетовые или синие сосуды проявляются на коже
- Вены выглядят выпуклыми и скрученными
- Ноги болят, особенно после долгой неподвижности
- Кожа рядом с сосудами чешется
- Голени отекают, появляются мышечные спазмы и жжение
- Кожа вокруг вен темнеет или светлеет
Обычно варикозное расширение вен возникает, когда венозные клапаны ослаблены или повреждены. Риск болезни увеличивает:
Риск болезни увеличивает:
- Возраст
С возрастом клапаны в сосудах ослабевают, и кровь всё чаще просачивается вниз, вызывая расширение вен.
- Гормональный дисбаланс
Гормоны снижают тонус венозных стенок, они хуже справляются с давлением крови и часто повреждаются. Гормоны вредят женщинам во время беременности, при приёме гормональных препаратов. Беременность вызывает и другую проблему. Объем крови в теле будущей матери возрастает и потому давление на стенки сосудов повышается.
- Ожирение
Лишний вес увеличивает нагрузку на вены. Это не всё. Больше вес — больше крови, больше крови — больше давление на стенки сосудов.
- Наследственность
Близкие родственники болели или болеют варикозом — риск расширения вен увеличивается.
Варикоз вызывает осложнения: тромбы, язвы и кровотечения.
Тромбоз глубоких вен
Тромбоз глубоких вен — это формирование тромба в глубоких венах.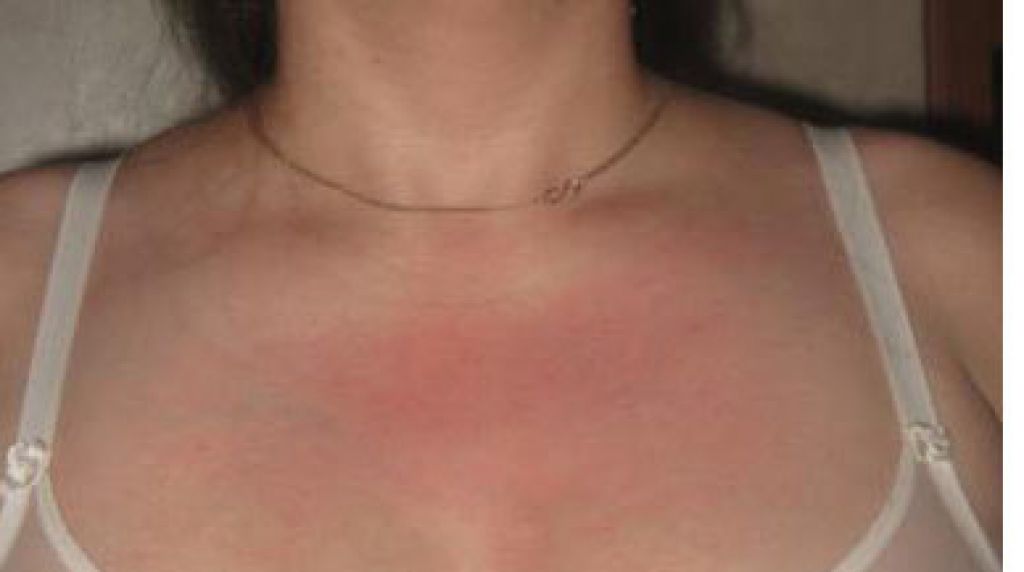 Тромбоз не возникает просто так. Сгусток крови вырастает в сосудах лишь в подходящих условиях: когда вена повреждается, после операции, приёма некоторых препаратов или долгой неподвижности.
Тромбоз не возникает просто так. Сгусток крови вырастает в сосудах лишь в подходящих условиях: когда вена повреждается, после операции, приёма некоторых препаратов или долгой неподвижности.
Симптомы болезни:
- Нога опухает и болит
- Кожа над сосудом краснеет или бледнеет
- В больной ноге чувствуется тепло
Что опасно — иногда заболевание протекает без внешних признаков.
Дальше хуже.
Тромбоз вызывает осложнение — лёгочную эмболию. Так называется явление, при котором тромб из вен проникает в лёгкие и препятствует кровообращению. Оно смертельно без лечения.
Вернёмся к тромбозу.
Его вероятность повышают многие факторы, в том числе:
- Наследственное расстройство свёртываемости крови
У некоторых людей тромбы образуются легче, но предрасположенность не вызывает тромбоз. Он появляется из-за других факторов.
- Долгий постельный режим и паралич
Когда вы долго лежите без движения мышцы ног не работают и не помогают венам перекачивать кровь. Она застаивается и может образовать тромбы.
Она застаивается и может образовать тромбы.
- Гормональные препараты
Эти средства увеличивают густоту крови и риск тромбоза.
- Раковые заболевания и их лечение
Некоторые виды рака и методы борьбы с ним вызывают образование сгустков крови.
- Воспалительная болезнь кишечника
У людей с язвенным колитом или болезнью Крона часто формируются тромбы.
- Возраст
Пациенты старше 60 лет чаще страдают от тромбоза, чем их молодые собратья по несчастью.
- Курение
Ухудшает кровообращение и увеличивает свёртываемость крови — прямо рецепт для массового тромбоза.
Если вы входите даже в одну группу риска — регулярно проверяйте вены на тромбы.
Варикотромбофлебит
Варикотромбофлебит — это воспалительный процесс, который вызывает образование тромбов и нарушение кровообращения.
Причины болезни:
- Повреждение вен
- Наследственное расстройство свёртываемости крови
- Длительная неподвижность
Варикотромбофлебит вызывает симптомы:
- Боль на участке с тромбозом
- Покраснение и припухлость кожи
Если повреждены поверхностные сосуды, то их хорошо видно. Они похожи на твёрдые красные жгуты.
Факторы риска:
- Варикозное расширение вен
- Беременность и послеродовой период
- Возраст старше 60 лет
- Приём гормональных препаратов
- Случаи варикотромбофлебита в прошлом
- Ожирение
- Рак
- Курение
Варикотромбофлебит почти не вызывает осложнений. Однако он может перерасти в тромбоз глубоких вен, который провоцирует лёгочную эмболию.
Трофические язвы
Трофические язвы — это незаживающие раны на коже или слизистой оболочке. Они появляются при развитии болезней вен.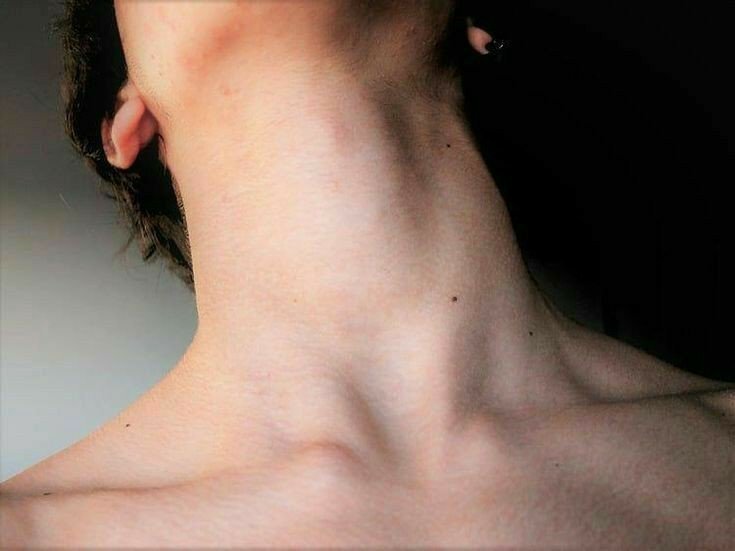
У больного нарушено кровообращение. Он оттягивает лечение и в результате ткани вокруг больного сосуда не получают необходимые питательные вещества. Начинается некроз.
Трофические язвы вызывает:
- Варикозное расширение вен
- Тромбофлебит
- Атеросклероз сосудов ног
- Сахарный диабет
Без своевременного лечения возникают тяжелые осложнения:
- Сепсис
- Злокачественные опухоли
- Изменение цвета кожи
- Аллергические дерматиты
В самых тяжёлых случаях врачи ампутируют поражённую конечность.
Хроническая венозная недостаточность
Венозная недостаточность — это нарушение кровообращения в венах. Обычно возникает, когда система клапанов перестаёт нормально работать и позволяет крови стекать вниз из-за гравитации.
Без лечения появляются симптомы:
- Припухлости
- Боль
- Судороги
- Изменение цвета кожи
- Язвы
- Варикозные вены
Венозная недостаточность не опасна для жизни, но вызывает дискомфорт. Причины болезни:
Причины болезни:
- Редкие тренировки
- Высокое давление крови в венах
- Ожирение
- Беременность
- Повреждение ноги
- Воспаление поверхностных сосудов
- Тромбоз глубоких вен
Признаки венозной недостаточности похожи на симптомы других заболеваний сосудов. Диагноз обычно ставится после ультразвукового исследования.
Сосудистые звёздочки
Сосудистые звёздочки — это узоры из синих, красных или фиолетовых сосудов на коже. Они хорошо видны, хоть и очень малы. Обычно возникают на ногах или лице.
Главные причины появления:
- Наследственность
- Ожирение
- Гормональные препараты
- Предрасположенность к тромбозу
- Образ жизни или работа, при которой нужно много стоять
Иногда сосудистые звёздочки выскакивают на коже из-за травм, операций на венах и долгого пребывания на солнце.
С возрастом риск расширения малых поверхностных сосудов растёт.
Они есть у ваших знакомых.
До 60% взрослых людей сталкиваются с этой проблемой, но она полностью косметическая и не угрожает жизни или здоровью.
Диагностика заболеваний вен
Диагностика варикоза ног у флеболога состоит из двух этапов: осмотр и ультразвуковое исследование.
Врач попросит вас встать. В таком положении признаки заболеваний хорошо проявляются. Также флеболог предложит описать ощущения в ногах.
Далее — УЗИ.
Существует несколько вариантов исследования. Обычное УЗИ варикозных вен — изучает повреждения и проходимость сосудов, состояние венозных клапанов. Во многих случаях этой информации достаточно, но иногда нужен анализ поточнее.
Назначается ультразвуковое дуплексное ангиосканирование глубоких и поверхностных вен нижних конечностей.
Да, название звучит громоздко.
Но эффективность полностью окупает любые недостатки.
Дуплексное сканирование — сочетание обычного УЗИ и допплерографии, с помощью которого врач видит состояние сосудов, а ещё скорость движения крови в них. Диагноз ставится за 30 минут.
Диагноз ставится за 30 минут.
Потом флеболог выбирает программу лечения.
Методы лечения варикоза
Эффективное лечение варикоза возможно на любых стадиях заболевания. Если болезнь только появилась, то избавиться от неё можно без операции — лекарствами, компрессионным трикотажем и упражнениями.
Для многих пациентов этого достаточно.
Тяжелые случаи устраняет лишь комплексное лечение варикоза нижних конечностей.
Нет, никто не будет кромсать ваши вены скальпелем.
Сейчас используются малотравматичные методы — они позволяют врачам вылечить сосуды без шрамов и рубцов на коже.
Напомним.
Необходимо комплексное лечение варикозного расширения вен на ногах. Даже после операции пациент должен принимать лекарства, носить компрессионный трикотаж и выполнять предписания флеболога.
Для операционного устранения варикоза применяют 4 метода
Микросклеротерапия
Назначается только при сосудистых звёздочках и других косметических дефектах.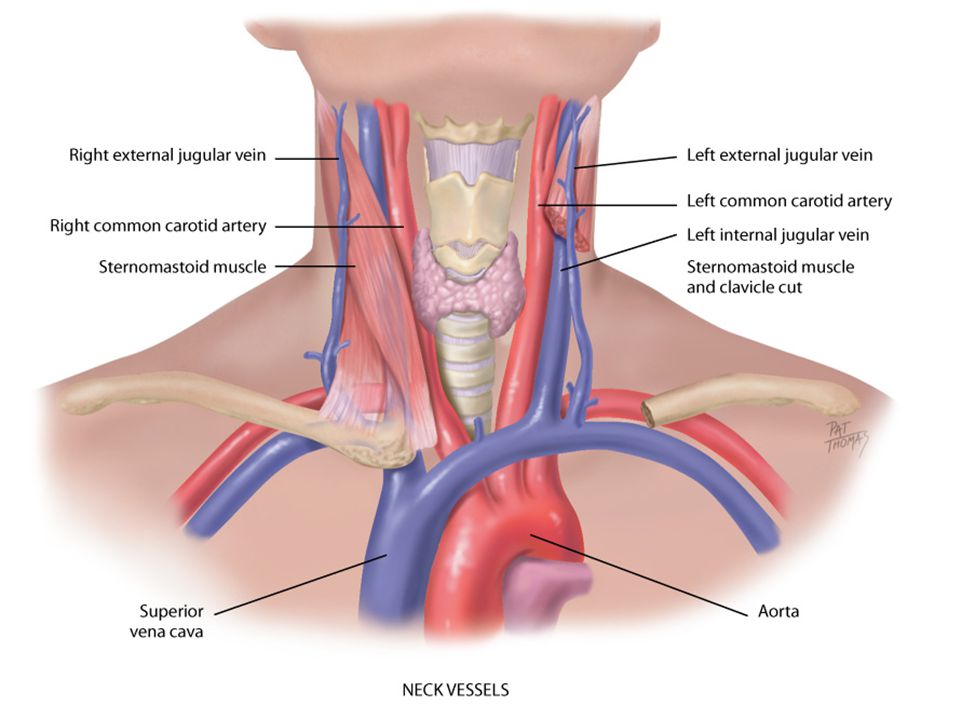 Не лечит варикозное расширение.
Не лечит варикозное расширение.
Врач вводит в расширенные сосуды специальное вещество — склерозант. Вены склеиваются и исчезают. Процедура убирает до 98% проявлений.
Микросклеротерапия безопасна, безболезненна и показывает результат всего за 4 недели.
Эндовазальная лазерная коагуляция
Процедура против варикозных вен диаметром до 10 мм. С её помощью флебологи лечат трофические язвы, ангиоматоз и гемангиомы.
В вены вставляется лазер. Врач вводит его туда вместе с катетером, а потом запаивает стенки сосуда. Одна больная вена обрабатывается всего за 40 минут. Или даже быстрее.
Помимо высокой скорости операция ещё и безболезненна. На коже не остаётся никаких следов, а пациент возвращается к обычной жизни уже через день.
Пенное склерозирование
Процедура похожа на обычную склеротерапию, но вместо жидкого склерозанта здесь используется пенообразное вещество. Пена лучше заполняет больные сосуды и склеивает их стенки. Низкий риск осложнений.
Пенное склерозирование назначается пациентам с варикозом ретикулярных, периферических и магистральных вен. Такой метод устраняет расширенные сосуды до 10 мм. Иногда и больше 10 мм.
Такой метод устраняет расширенные сосуды до 10 мм. Иногда и больше 10 мм.
Операция продолжается до 20 минут, не оставляет следов на коже и не вызывает боли.
Минифлебэктомия
Метод лечения самых крупных вен — до 18 мм. Назначается при варикозе, после тромбофлебитов и при отёках ног.
Ход операции.
Врач прокалывает кожу над больными сосудами, вытаскивает вены специальными крючками и устраняет поражённые участки один за другим.
Для обезболивания используется местная анестезия. Проколы заклеивают медицинской лентой.
После операции больные вены исчезают — варикозные проблемы здесь больше не возникнут. На коже остаются небольшие синяки, но они пропадают за 2 недели. Процедура продолжается 1 час. Пациент восстанавливается за 10 дней или даже раньше.
Эта и другие современные операции проводятся в нашем медицинском центре.
Врачи «Института Вен» — поставят диагноз за 30 минут и вылечат за 1 час
Для диагностики и лечения болезней вен нужна помощь флеболога. А ещё лучше — опытного флеболога с доступом к современным ультразвуковым системам Toshiba APLIO и передовым методам лечения.
А ещё лучше — опытного флеболога с доступом к современным ультразвуковым системам Toshiba APLIO и передовым методам лечения.
Всё это есть в «Институте Вен».
Наши врачи провели свыше 4000 успешных операций и вернули полноценное здоровье тысячам мужчин и женщин. Но и консервативными методами они нанесли болезням вен не менее тяжёлый удар.
Во многом благодаря опыту.
У нас работают опытнейшие флебологи Киева и Харькова — среди них есть специалисты, которые лечат заболевания сосудов свыше 20 лет. Они отлично разбираются, как лечить варикоз на разных стадиях.
У них международное признание.
Врачи «Института Вен» участвуют в международных конференциях. Александр Толстов посещает съезды сосудистых хирургов и ангиологов. Оксана Рябинская выступает с докладами на всемирных флебологических форумах. Только за 2019 год она дважды зачитала доклады перед иностранными коллегами — в Кракове и Яремче.
Обращайтесь в «Институт Вен». Мы вернём вам здоровые сосуды без боли и шрамов.
Османов Рустем Рамзиевич
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Толстов Александр Леонидович
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Рябинская Оксана Сергеевна
Флеболог высшей категории
Опыт работы: 34 года
Штогрин Виталий Владимирович
Врач-хирург первой категории
Опыт работы: 15 лет
Рощина Людмила Викторовна
Врач-хирург, флеболог
Опыт работы: 17 лет
Корниенко Алексей Николаевич
Врач-хирург, флеболог
Опыт работы: 5 лет
Мосунов Сергей Владимирович
Врач-хирург первой категории
Опыт работы: 12 лет
Скребец Николай Сергеевич
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Свистак Никита Владимирович
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Рябущенко Дмитрий Дмитриевич
Врач-хирург, флеболог
Опыт работы: 3 года
Зайцев Андрей Юрьевич
Сосудистый хирург, флеболог
Опыт работы: 4 года
Киев
+38 099 184 79 23
Харьков
+38 095 781 03 03
Причины, факторы риска и диагностика
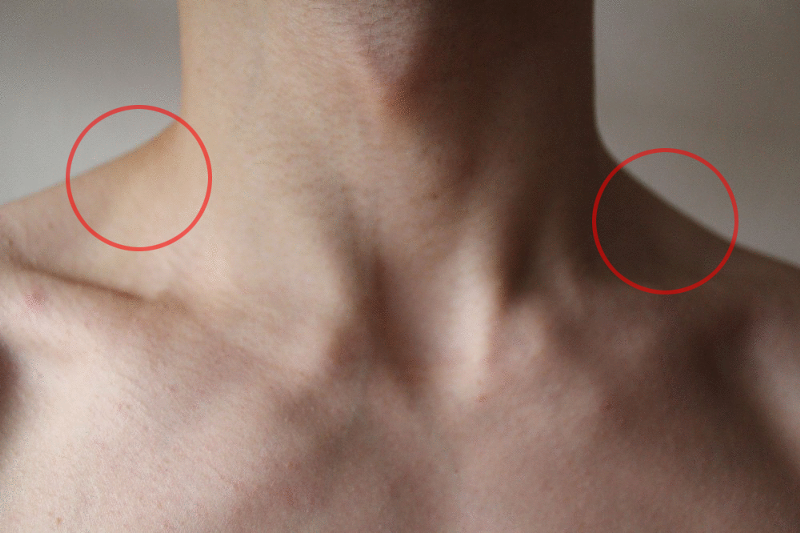
Вздутие яремной вены вызывает вздутие вен, стекающих по правой стороне шеи человека. Это происходит из-за повышенного давления в вене, называемой полой веной, и может быть признаком сердечной недостаточности и других сердечно-сосудистых заболеваний.
Это происходит из-за повышенного давления в вене, называемой полой веной, и может быть признаком сердечной недостаточности и других сердечно-сосудистых заболеваний.
Врачи называют давление в полой вене яремным венозным давлением (ЯВП). Это не болезненно, но может указывать на сердечную недостаточность, потенциально опасное для жизни состояние.
Наряду с другими диагностическими инструментами измерение яремной вены может дать врачам информацию о здоровье сердца человека.
В этой статье мы рассмотрим причины JVD и варианты лечения.
У человека есть три типа яремных вен. Это наружная, внутренняя и передняя яремные вены. По одному на каждой стороне шеи.
Яремные вены обеспечивают движение крови от головы к верхней полой вене, самой большой вене в верхней части тела. Затем верхняя полая вена переносит кровь к сердцу и легким.
Врачи измеряют кровоток от головы к сердцу путем оценки центрального венозного давления (ЦВД). ЦВД также может помочь оценить, насколько хорошо работает сердце, и оценить баланс жидкости в организме.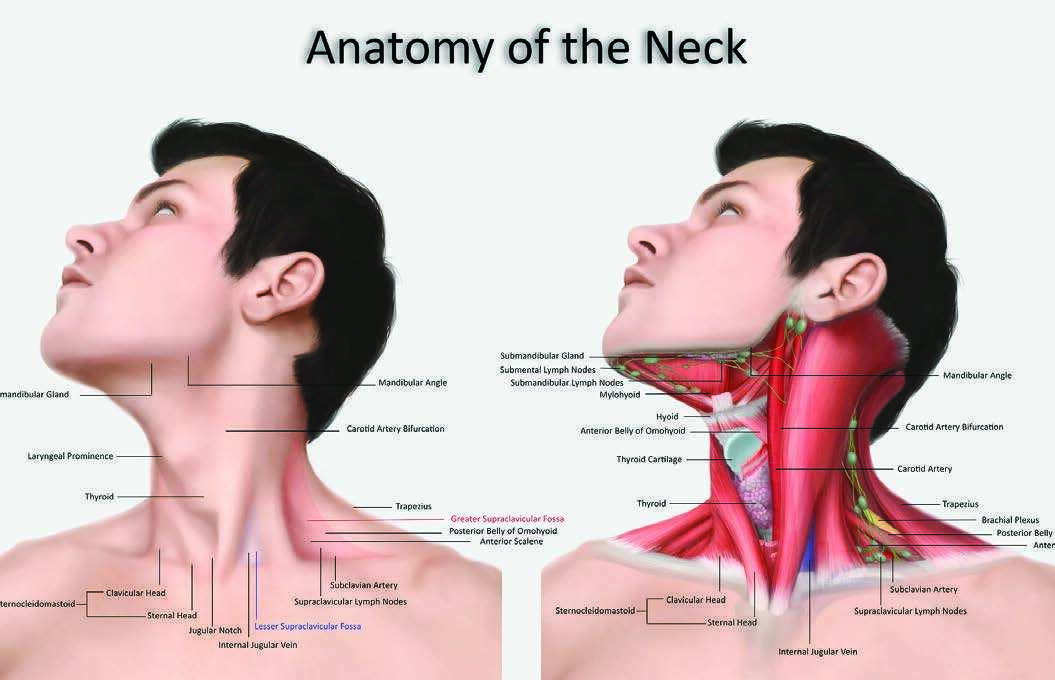
JVD возникает, когда повышенное давление в верхней полой вене вызывает выпячивание наружной яремной вены. Когда это происходит, он становится более заметным на правой стороне шеи человека.
Внешний вид вены похож на веревку или приподнятую трубку под поверхностью кожи. Для оценки JVD и оценки CVP врач измеряет высоту вены.
Увеличение объема крови и высокое ЦВД являются признаками сердечной недостаточности. Однако JVD может возникнуть по другим причинам, таким как закупорка.
Четыре основные причины высокого JVP и JVD:
- сердечная недостаточность, когда сердце больше не перекачивает кровь так, как должно
- перегрузка жидкостью, которая приводит к отекам и отекам в области живота и нижних конечностей
- констриктивный перикардит, поражающий сумку, окружающую сердце
- тампонада сердца, когда жидкость, отличная от крови, занимает место в сердце
Что означает наличие жидкости вокруг сердца?
Вот несколько причин, по которым это может произойти:
Правосторонняя сердечная недостаточность
Правый желудочек сердца отвечает за перекачку крови в легкие для сбора кислорода.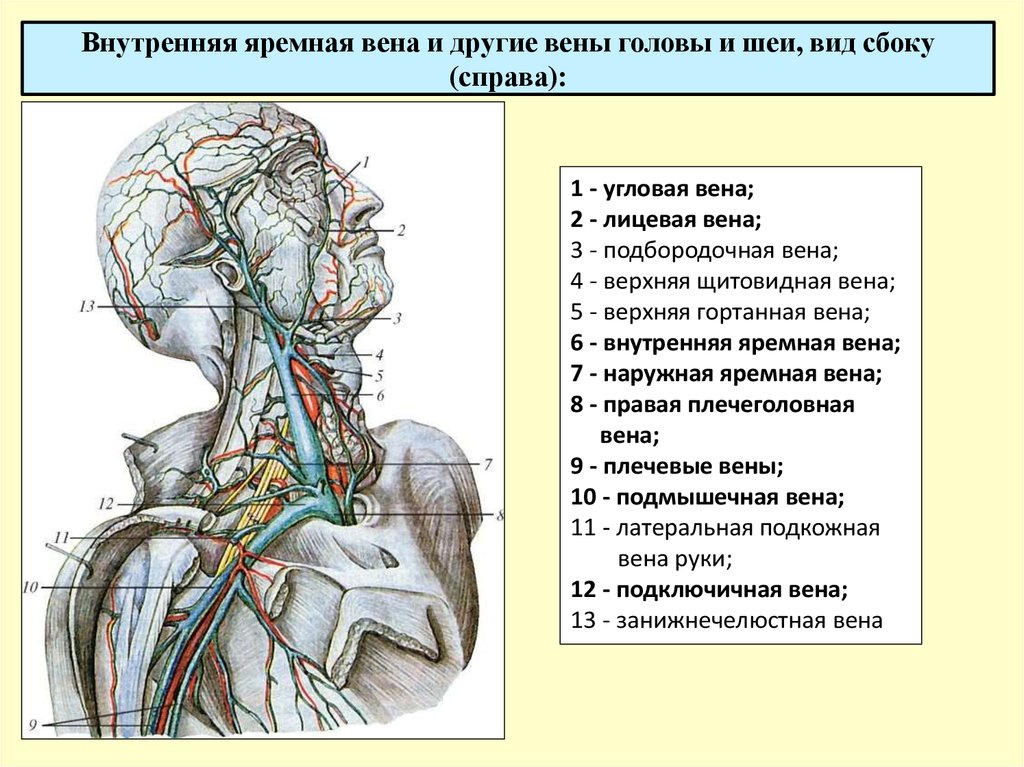 Левый желудочек перекачивает кровь к остальным частям тела.
Левый желудочек перекачивает кровь к остальным частям тела.
Наиболее частой причиной правожелудочковой недостаточности является левожелудочковая недостаточность. Скопление крови в легких, вызванное недостаточностью левого желудочка, означает, что правый желудочек должен работать с большей нагрузкой и становится слабее, пока не сможет эффективно перекачивать кровь.
Правожелудочковая (ПЖ) сердечная недостаточность вызывает вздутие вен по мере накопления крови.
Легочная гипертензия
Это состояние возникает, когда давление в кровеносных сосудах слишком высокое в течение длительного времени. Это заставляет стенки кровеносных сосудов утолщаться и становиться жесткими, а это означает, что через них проходит меньше крови. Легочная гипертензия может повредить правую часть сердца и повысить давление в верхней полой вене, что приведет к сердечной недостаточности.
Стеноз трехстворчатого клапана
Возникает в результате сужения отверстия трехстворчатого клапана. Этот клапан разделяет правое предсердие и правый желудочек сердца. Это сужение приводит к ограничению кровотока, и кровь может застаиваться в венах. Распространенными причинами являются инфекционный эндокардит и ревматическая лихорадка. Они не распространены в Соединенных Штатах. Стеноз трехстворчатого клапана является типом проблемы с сердечным клапаном.
Этот клапан разделяет правое предсердие и правый желудочек сердца. Это сужение приводит к ограничению кровотока, и кровь может застаиваться в венах. Распространенными причинами являются инфекционный эндокардит и ревматическая лихорадка. Они не распространены в Соединенных Штатах. Стеноз трехстворчатого клапана является типом проблемы с сердечным клапаном.
Обструкция верхней полой вены
Обструкция верхней полой вены (ВПВ) может возникнуть, если в грудной клетке возникает закупорка, препятствующая току крови через ВПВ. Это может быть связано с опухолью, растущей в груди, или сгустком в ВПВ. Это часть синдрома SVC и может привести к кашлю, затрудненному дыханию, отеку лица и головокружению.
Констриктивный перикардит
Перикардит — это инфекция перикарда, мешка, содержащего сердце. Со временем повреждение может привести к тому, что мешок потеряет эластичность. Это может препятствовать правильному наполнению камер сердца кровью. Эта ситуация может привести к застою крови в венах.
Тампонада сердца
Это происходит, когда мешок вокруг сердца наполняется жидкостью, не позволяя сердцу нормально наполняться кровью. Это может произойти по разным причинам, включая инфекцию и кровотечение. Это вызывает сердечную недостаточность, а также JVD.
Вздутие яремной вены относится к вздутию яремной вены, но может возникать наряду с другими симптомами. Это симптомы основных состояний, которые могут вызвать JVD.
Точные симптомы зависят от причины, но некоторые симптомы, такие как боль в груди, являются общими для различных причин.
Сердечная недостаточность:
- одышка
- боль в груди
- потеря аппетита
- утомляемость
- сердцебиение
- кашель
- Кровяная мокрота
Легочная гипертензия:
- Одыдость дыхания
- боль в груди
- усталость
- Обухание в конечностях из-за расточия
Констриктивный перикардит:
- усталость
- Затаив дыхание
- Обухание вокруг багажника
- Опухнутая печень
Сердечная тампонада:
- Шорты
- Dizzese
- .
 опухоль на шее, лице, груди и руках
опухоль на шее, лице, груди и руках - вздутие вен
- кашель
- одышка
- покраснение глаз
Боль в груди и одышка являются признаками тяжелого заболевания и требуют немедленной медицинской помощи.
Это сердечный приступ?
Сердечные приступы возникают при недостатке кровоснабжения сердца. Симптомы включают:
- боль в груди, давление или стеснение
- боль, которая может распространяться на руки, шею, челюсть или спину
- тошнота и рвота
- потливость или липкость кожи
- изжога или расстройство желудка
- одышка
- кашель или свистящее дыхание
- дурнота или головокружение
- тревога, которая может ощущаться как паническая атака
Если у кого-то есть эти симптомы:
- Наберите 911 или номер ближайшего отделения неотложной помощи.
- Оставайтесь с ними, пока не прибудут службы экстренной помощи.
Если у человека остановилось дыхание до приезда скорой помощи, выполните ручную компрессию грудной клетки:
- Сцепите пальцы рук и поместите основания рук в центр грудной клетки.

- Расположите плечи над руками и зафиксируйте локти.
- Нажмите сильно и быстро, со скоростью 100–120 нажатий в минуту, на глубину 2 дюйма.
- Продолжайте эти движения, пока человек не начнет дышать или двигаться.
- При необходимости поменяйтесь местами с кем-то другим, не прерывая сжатия.
Используйте автоматический внешний дефибриллятор (AED), доступный во многих общественных местах:
- AED обеспечивает разряд, который может перезапустить сердце.
- Следуйте инструкциям на дефибрилляторе или слушайте пошаговые инструкции.
Было ли это полезно?
ЮБК может сигнализировать о тяжелом состоянии, включая сердечную недостаточность.
Сердечная недостаточность может возникнуть у любого человека, но у человека может быть более высокий риск, если у него есть:
- высокое кровяное давление
- врожденные пороки сердца
- ишемическая болезнь сердца и другие проблемы с сердцем
- ожирение
- диабет
- злоупотребление алкоголем в анамнезе
- диета с высоким содержанием соли, жиров и холестерина
- низкий уровень физической активности
Помимо JVD, у человека могут быть:
- одышка
- затрудненное дыхание при в положении лежа
- отек нижних конечностей или живота из-за задержки жидкости
- усталость
Каковы стадии сердечной недостаточности?
Если человек обратится к врачу с вздутием вены на шее, врач, скорее всего,
- спросить их о симптомах
- спросить их об их личной и семейной истории болезни
- провести медицинский осмотр, включая прослушивание их сердца
- провести некоторые тесты, чтобы найти основную причину
Сначала врач может оценить ЦВД человека, измерив высоту выпуклости.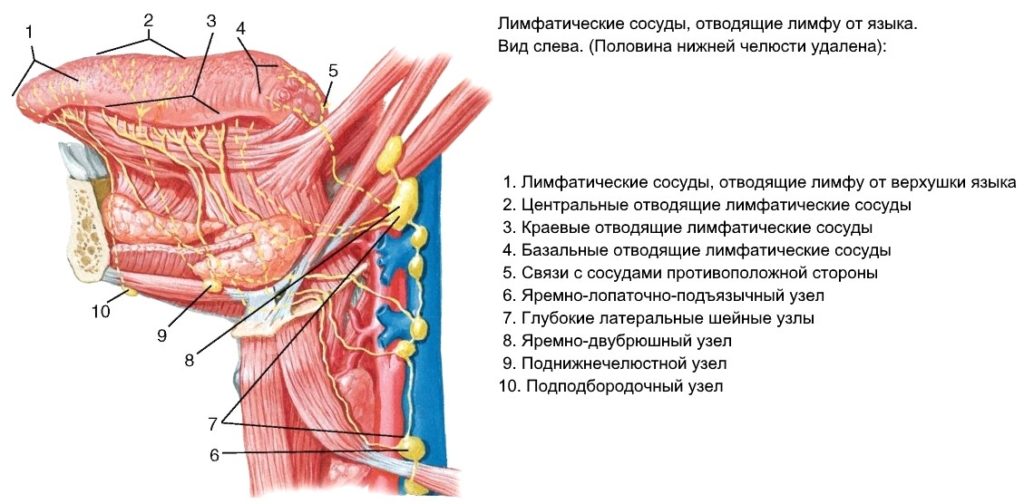 Если ЦВД необычно высокое, это может указывать на сердечную недостаточность или другое состояние, оказывающее давление на сердце.
Если ЦВД необычно высокое, это может указывать на сердечную недостаточность или другое состояние, оказывающее давление на сердце.
Другие тесты могут включать:
- анализы крови для исключения проблем с почками, печенью или щитовидной железой, которые могут повлиять на сердечно-сосудистую систему
- электрокардиограмма для оценки сердечного ритма
- эхокардиограмма для выявления признаков повреждения сердца
визуализирующие тесты помогают диагностировать проблемы с сердцем?
Если основной причиной JVD является сердечная недостаточность, врач будет работать с пациентом над ее устранением.
Лечение направлено на:
- улучшить качество жизни человека
- справиться с симптомами
- снизить риск осложнений
Возможные варианты включают:
- изменение образа жизни и диеты
- бета-блокаторы для снижения активности сердца и сердечной деятельности давление
- ингибиторы ангиотензинпревращающего фермента (АПФ), которые помогают расслабить кровеносные сосуды
- диуретики, которые помогают снизить кровяное давление, вымывая соли и жидкость из организма и расслабляя кровеносные сосуды
В некоторых случаях может потребоваться пересадка сердца.
Какие натуральные мочегонные средства существуют?
Наиболее частой причиной ЮБС является сердечная недостаточность. Перспективы человека зависят от того, насколько рано ему поставлен диагноз, степени повреждения, его общего состояния здоровья и того, насколько хорошо он реагирует на лечение.
Ранняя диагностика с большей вероятностью приведет к более позитивному прогнозу. Любой, кто испытывает симптомы JVD, должен как можно скорее обратиться к врачу.
Почти половина всех людей, которые проводят время в больнице по поводу болезни сердца, проживут около 5 лет. Однако по статистике 10% людей не живут дольше 30 дней после выписки из больницы из-за более тяжелого или запущенного поражения сердца.
Какова ожидаемая продолжительность жизни человека с застойной сердечной недостаточностью?
Вот несколько вопросов, которые люди часто задают о вздутии яремной вены.
Какова наиболее частая причина вздутия яремной вены?
ЮВБ – это не болезнь, а симптом высокого давления в яремной вене или ЯВП. Обычно это признак сердечной недостаточности. Риск сердечной недостаточности выше у людей с высоким кровяным давлением и другими состояниями, связанными с сердечными заболеваниями.
Обычно это признак сердечной недостаточности. Риск сердечной недостаточности выше у людей с высоким кровяным давлением и другими состояниями, связанными с сердечными заболеваниями.
Как узнать, есть ли у меня вздутие яремной вены?
Вы заметите, что вена на правой стороне шеи увеличилась. Врач может измерить высоту этой вены, чтобы оценить центральное венозное давление (ЦВД). Высокий ЦВД является признаком болезни сердца.
Вздутие яремной вены — это когда вздута вена, идущая вниз по правой стороне шеи. Это происходит, когда кровь не может течь должным образом. Кровь застаивается в вене, увеличивая давление в яремной вене или JVP.
ЮБК обычно является признаком сердечной недостаточности, которая часто связана с высоким кровяным давлением. Любой, кто замечает JVD, должен обратиться за медицинской помощью, особенно если у него есть другие симптомы, такие как затрудненное дыхание или боль в груди.
Что такое набухание яремной вены и как его оценить?
Обзор
Если вы когда-либо видели кого-то с вздутой шейной веной, вы смотрите на наружную яремную вену. Когда яремная вена видна, это называется вздутием яремной вены (JVD).
Когда яремная вена видна, это называется вздутием яремной вены (JVD).
Внутренние и внешние яремные вены проходят вдоль правой и левой сторон шеи. Они приносят кровь от вашей головы к верхней полой вене, которая является самой большой веной в верхней части тела. Полая вена проходит к сердцу, куда поступает кровь, прежде чем пройти через легкие, чтобы насытиться кислородом.
ЮБК является признаком повышенного центрального венозного давления (ЦВД). Это измерение давления внутри полой вены. ЦВД показывает, сколько крови возвращается в ваше сердце и насколько хорошо ваше сердце может перекачивать эту кровь в легкие и остальные части тела.
ЮБК является симптомом нескольких различных сердечно-сосудистых заболеваний. Некоторые из них могут быть опасны для жизни. Немедленно обратитесь к врачу, если у вас есть JVD.
ЮБК возникает, когда ЦВД превышает нормальный или здоровый уровень. Это может быть вызвано несколькими условиями.
Правосторонняя сердечная недостаточность
Сердечная недостаточность означает, что ваше сердце стало слишком слабым, чтобы эффективно перекачивать достаточное количество крови для удовлетворения потребностей вашего организма.
Правосторонняя сердечная недостаточность обычно развивается после левосторонней сердечной недостаточности. Левый желудочек перекачивает кровь через аорту в большую часть тела. Правый желудочек перекачивает кровь в легкие. Когда насосная мощность левого желудочка ослабевает, жидкость может вернуться в легкие. Это в конечном итоге ослабляет правый желудочек.
Когда правая сторона сердца не может должным образом опорожняться, кровь может забрасываться в вены, вызывая их вздутие.
Легочная гипертензия
Легочная гипертензия возникает при повышении давления в легких, иногда в результате изменений слизистой оболочки стенок артерий. Это также может привести к правосторонней сердечной недостаточности.
Стеноз трехстворчатого клапана
Клапан, разделяющий правое предсердие и правый желудочек, может стать жестким. В результате он может быть не в состоянии раскрыться настолько, чтобы вся кровь из предсердия попала в желудочек. Кровь может застаиваться в предсердии, вызывая застой крови в венах, включая яремные вены.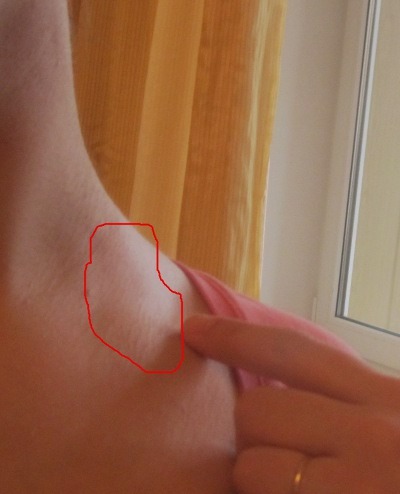
Непроходимость верхней полой вены
Это редкое состояние, обычно вызванное опухолью грудной клетки, ограничивающей кровоток в этой крупной вене.
Констриктивный перикардит
Перикард представляет собой тонкую заполненную жидкостью сумку, окружающую сердце. Инфекция перикарда, называемая констриктивным перикардитом, может ограничить объем сердца. В результате камеры не могут наполниться кровью должным образом, поэтому кровь может вернуться в вены, включая яремные вены.
Наиболее распространенным фактором риска JVD является сердечная недостаточность. Риск сердечной недостаточности увеличивается, если у вас хроническое высокое кровяное давление или ишемическая болезнь сердца (ИБС). ИБС – это сужение артерий в сердце. Это может привести к сердечному приступу, который может ослабить сердечную мышцу. Болезни сердечных клапанов и нерегулярные сердечные ритмы, известные как аритмии, также могут привести к сердечной недостаточности.
Чтобы определить ваш ЦВД, ваш врач фактически измерит высоту выпуклости.
Пока вы лежите на столе для осмотра, с изголовьем стола под углом 45 градусов и повернутой в сторону головой, врач измерит самую высокую точку, в которой можно обнаружить пульсацию во внутренней яремной вене. вена. Внутренняя яремная вена более надежна, чем наружная яремная вена, потому что внутренний кровеносный сосуд находится в более прямой линии с правым предсердием. Правое предсердие — это камера сердца, которая получает кровь из полой вены.
Нормальный или здоровый ЦВД составляет от 6 до 8 сантиметров воды (см H 2 0). Более высокий ЦВД предполагает сердечную недостаточность или высокое давление в легких, которое возвращается в правую часть сердца. Сосудистое заболевание означает, что есть проблемы с одним или несколькими кровеносными сосудами. Другие симптомы, такие как боль в груди, одышка и усталость, могут помочь вашему врачу начать диагностику причины вашего JVD.
Позвоните в местную службу экстренной помощи, если вы:
- испытываете боль в груди
- покрыться холодным потом
- иметь синеватые губы
- не могу отдышаться
- испытывать учащенное сердцебиение
- чувствовать слабость
Лечение JVD означает устранение основной причины проблемы. Для диагностики этой проблемы обычно требуется медицинский осмотр, в том числе внимательное прослушивание сердца. Ваш врач выслушает несколько признаков, в том числе шум, который может указывать на заболевание клапана. Анализ крови может помочь вашему врачу диагностировать заболевания почек, печени или щитовидной железы, которые могут способствовать сердечно-сосудистым заболеваниям.
Для диагностики этой проблемы обычно требуется медицинский осмотр, в том числе внимательное прослушивание сердца. Ваш врач выслушает несколько признаков, в том числе шум, который может указывать на заболевание клапана. Анализ крови может помочь вашему врачу диагностировать заболевания почек, печени или щитовидной железы, которые могут способствовать сердечно-сосудистым заболеваниям.
Некоторые другие скрининговые или визуализирующие тесты также подходят. Электрокардиограмма может помочь диагностировать аритмию. Эхокардиограмма может помочь диагностировать сердечную недостаточность, а также заболевания клапанов или признаки предыдущего сердечного приступа.
Если поставлен диагноз сердечная недостаточность, лечение обычно начинается с изменения здорового образа жизни и приема лекарств. Некоторые распространенные лекарства от сердечной недостаточности включают бета-блокаторы, которые уменьшают нагрузку на сердце и помогают снизить кровяное давление. Скорее всего, вы будете принимать ингибитор АПФ, и вам могут понадобиться диуретики, чтобы контролировать лишнюю жидкость, возникающую при сердечной недостаточности. Другие лекарства могут быть добавлены в зависимости от того, насколько серьезна сердечная недостаточность.
Другие лекарства могут быть добавлены в зависимости от того, насколько серьезна сердечная недостаточность.
Если у вас диагностирована сердечная недостаточность или любая потенциальная причина JVD, тесно сотрудничайте со своим кардиологом, чтобы управлять своим здоровьем и снизить вероятность осложнений. Проблемы с кровообращением могут привести к усталости и проблемам с мышлением или памятью. Вы также можете испытывать проблемы с печенью и почками.
Длительное лечение сердечной недостаточности может включать потребность в искусственной помпе для поддержания нормального кровотока. Наиболее серьезные случаи требуют пересадки сердца.
Поскольку JVD часто является признаком сердечной недостаточности, ваш прогноз в первую очередь зависит от того, насколько хорошо вы управляете своим сердцем и кровеносными сосудами. Чем больше вы будете соблюдать режим приема лекарств, заниматься спортом и придерживаться здоровой для сердца диеты, тем лучше будет ваш прогноз. Вам нужно будет контролировать свой вес и бросить курить.
