Что такое отрубевидный лишай. Как проявляется на коже. Какие существуют методы диагностики. Какие препараты используются для лечения. Как предотвратить рецидивы заболевания.
Что такое отрубевидный лишай
Отрубевидный лишай (разноцветный лишай, питириаз) — это поверхностное грибковое заболевание кожи, вызываемое дрожжеподобными грибами рода Malassezia. Основные симптомы:
- Появление на коже пятен различного цвета (от белого до коричневого)
- Шелушение кожи в местах высыпаний
- Незначительный зуд
Заболевание не представляет серьезной опасности для здоровья, но может вызывать косметический дискомфорт. Без лечения отрубевидный лишай способен принимать хроническую форму.
Симптомы и проявления отрубевидного лишая
Как проявляется отрубевидный лишай на коже? Основные симптомы заболевания:
- Пятна округлой или овальной формы различного цвета — от белого до коричневого
- Размер пятен от нескольких миллиметров до нескольких сантиметров
- Шелушение кожи в местах высыпаний
- Незначительный зуд (может отсутствовать)
- Склонность пятен к слиянию при прогрессировании заболевания
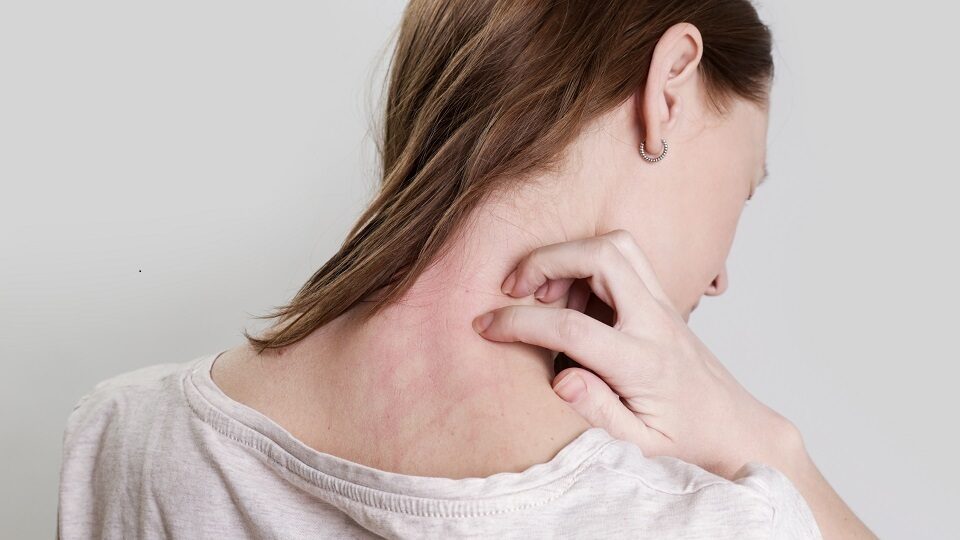
Наиболее частая локализация высыпаний — верхняя часть туловища, плечи, шея, реже — лицо и конечности. При длительном течении заболевания возможно распространение на большие участки кожи.
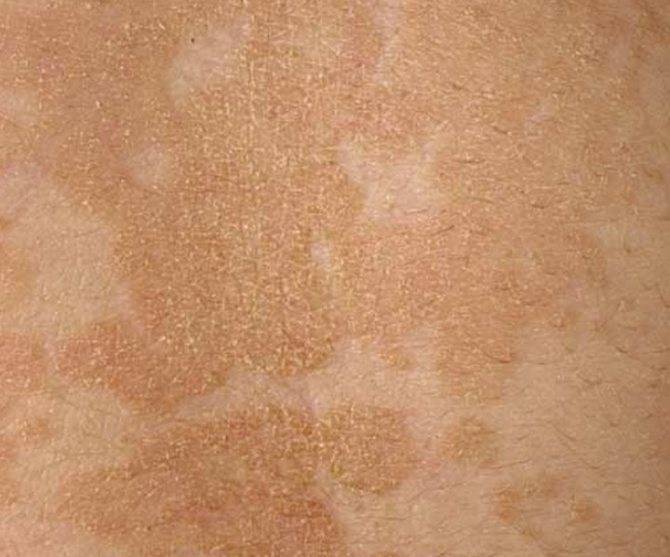
Причины развития отрубевидного лишая
Что вызывает отрубевидный лишай? Основные причины развития заболевания:
- Активное размножение грибов рода Malassezia на коже
- Повышенная потливость
- Нарушения работы сальных желез
- Ослабление иммунитета
- Длительный прием антибиотиков
- Нарушения обмена веществ
Предрасполагающими факторами являются жаркий влажный климат, ношение синтетической одежды, несоблюдение правил личной гигиены.
Диагностика отрубевидного лишая
Как диагностируют отрубевидный лишай? Основные методы диагностики:
Осмотр дерматолога
Врач оценивает характер и локализацию высыпаний. Как правило, опытный дерматолог может поставить диагноз уже на основании внешнего вида пораженных участков кожи.
Проба Бальцера
На пораженный участок кожи наносят спиртовой раствор йода. Пятна отрубевидного лишая окрашиваются в более интенсивный темно-коричневый цвет по сравнению с окружающей здоровой кожей.
Люминесцентная диагностика
При освещении очагов поражения лампой Вуда наблюдается характерное желто-зеленое свечение.
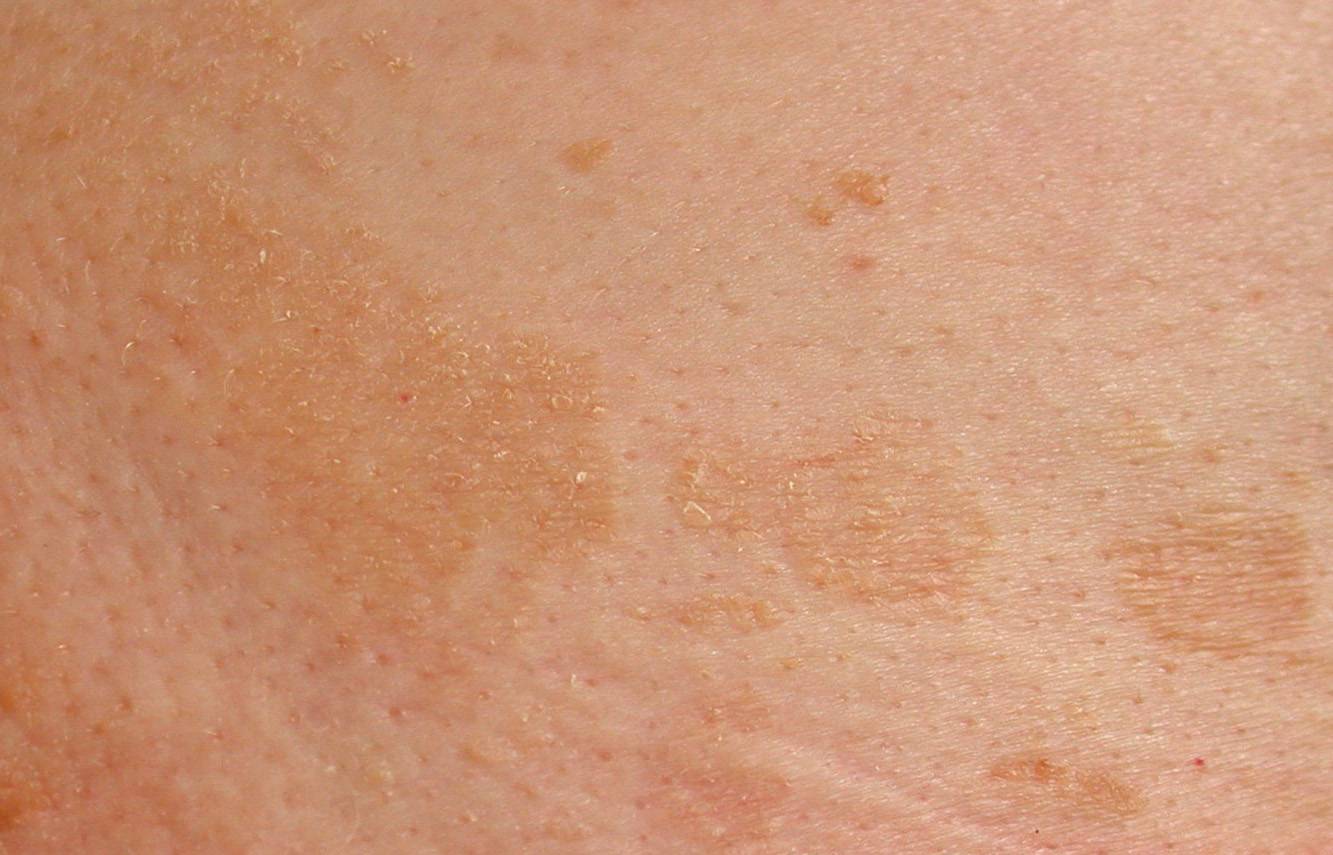
Микроскопическое исследование
Проводится микроскопия чешуек кожи из очагов поражения. При этом обнаруживаются элементы грибов рода Malassezia.
Лечение отрубевидного лишая
Как лечат отрубевидный лишай? Основные методы терапии:
Местное лечение
Применяют противогрибковые препараты в форме кремов, мазей, шампуней. Наиболее эффективные действующие вещества:
- Сертаконазол
- Кетоконазол
- Тербинафин
- Клотримазол
Препараты наносят на пораженные участки кожи 1-2 раза в день в течение 2-4 недель.
Системное лечение
При обширном поражении кожи или частых рецидивах назначают противогрибковые препараты для приема внутрь:
- Итраконазол
- Флуконазол
- Кетоконазол
Курс лечения обычно составляет 1-2 недели.
Дополнительные методы
- УФ-терапия
- Салициловый спирт
- Серно-салициловая мазь
Профилактика рецидивов отрубевидного лишая
Как предотвратить повторное появление отрубевидного лишая? Основные меры профилактики:
- Соблюдение правил личной гигиены
- Ношение одежды из натуральных тканей
- Профилактическое применение противогрибковых шампуней
- Укрепление иммунитета
- Лечение хронических заболеваний
- Ограничение пребывания в условиях высокой влажности
При соблюдении этих рекомендаций можно значительно снизить риск рецидивов отрубевидного лишая.
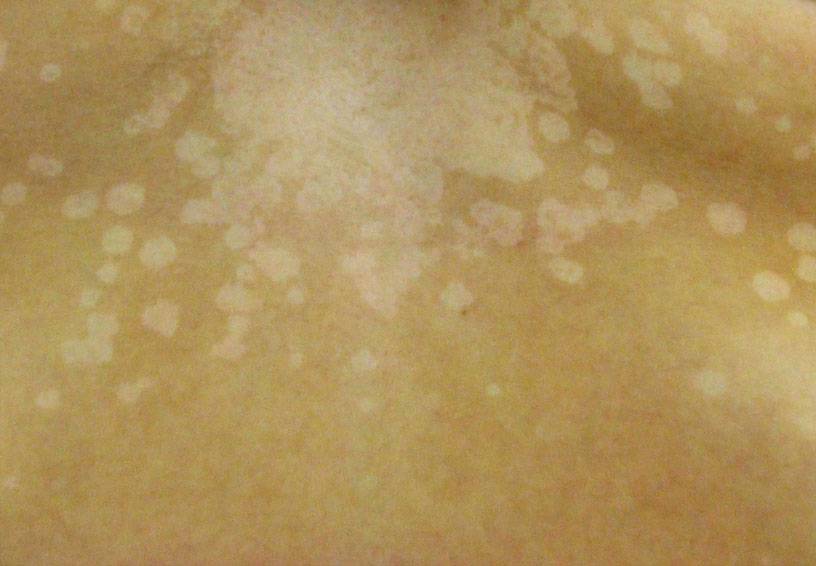
Часто задаваемые вопросы об отрубевидном лишае
Заразен ли отрубевидный лишай?
Отрубевидный лишай не является заразным заболеванием. Грибы Malassezia присутствуют на коже большинства здоровых людей. Заболевание развивается при определенных условиях, способствующих активному размножению грибов.
Можно ли вылечить отрубевидный лишай навсегда?
Полностью избавиться от грибов Malassezia невозможно, так как они являются нормальными обитателями кожи человека. Однако при правильном лечении и соблюдении профилактических мер можно добиться длительной ремиссии и предотвратить рецидивы заболевания.
Сколько времени нужно для лечения отрубевидного лишая?
Продолжительность лечения обычно составляет 2-4 недели при местном применении противогрибковых средств. При системном лечении курс терапии может длиться 1-2 недели. После исчезновения симптомов рекомендуется продолжить лечение еще в течение нескольких дней для закрепления результата.
Опасен ли отрубевидный лишай для здоровья?
Отрубевидный лишай не представляет серьезной опасности для здоровья. Основные проблемы, связанные с заболеванием, носят косметический характер. Однако при отсутствии лечения возможно распространение грибковой инфекции на большие участки кожи и развитие осложнений.
Нужно ли обращаться к врачу при отрубевидном лишае?
При появлении симптомов отрубевидного лишая рекомендуется обратиться к дерматологу. Специалист проведет диагностику, исключит другие заболевания со схожими симптомами и назначит эффективное лечение. Самолечение может привести к хронизации процесса и развитию осложнений.
Розовый лишай Жибера: клинические наблюдения
Дерматологам о розовом лишае Жибера (РЛЖ; синонимы — пятнистый и круговой лишай, шелушащаяся розеола, диссеминированный лишай) известно более 150 лет (описан С. Gibert в 1860 г.), но неустановленными остаются его этиология и патогенез [1, 2]. Данный дерматоз рассматривают как воспалительное заболевание неизвестной этиологии [3]. При РЛЖ отмечается определенная причинная роль ряда фоновых заболеваний и состояний пациентов, в частности, нервно-трофических и эндокринных нарушений, респираторных инфекций, висцеральной патологии, фокальных болезней, интоксикаций [1, 2]. Предполагают вирусную этиологию РЛЖ [4], не исключают также и стрептококковый генез [1, 5], однако в большей степени исследователи склоняются к инфекционно-аллергической природе данного заболевания [1, 3, 5].
РЛЖ включают в группу предположительно инфекционных заболеваний [1, 2, 6]. На инфекционную природу данного дерматоза указывают наличие легких продромальных симптомов, сезонный характер (возникает обычно весной и осенью), одновременное заболевание членов одной семьи (наблюдается редко), материнская бляшка (первичный очаг) и генерализованная сыпь, приступообразность эффлоресценций, незначительное увеличение регионарных лимфатических узлов [2—4, 7].
Высыпаниям предшествует слабо выраженный период продрома в виде недомогания, головной боли, миалгии, артралгии, покраснения зева, субфебрилитета. Через 7—10 сут на туловище появляется ярко-розовая материнская бляшка (в диаметре достигающая не менее 5 см) в виде медальона, овально-округлых очертаний. Центральная ее часть желтоватая, несколько запавшая, края розовые, слегка элевирующие. Элементы сыпи располагаются беспорядочно, дискретны, но могут соприкасаться и даже сливаться, располагаясь на туловище, проксимальных участках кожного покрова конечностей, в аксиллярных и паховых складках, редко — на шее [1, 2, 8]. Зуд обычно отсутствует или слабый, редко сильный [3, 8, 9]. Отмечается ориентация эффлоресценций по линиям Лангера [3, 6]. Примерно у 20% больных материнская бляшка отсутствует, а в части случаев их бывает несколько, что расценивается как атипичное проявление [2, 8, 9].
В клинической картине РЛЖ следует отметить особенность пятен — их розовый венчик и воротничок из тонких чешуек, в центре напоминающий смятую (гофрированную) папиросную бумагу [8].
Диагноз РЛЖ основывается на характерных клинических проявлениях [2, 9], но для того, чтобы избежать диагностических ошибок, следует помнить об атипичных проявлениях дерматоза — папулезных, уртикарных, геморрагических, везикуло-буллезных, пустулезных высыпаниях, сопровождающихся интенсивным зудом [1, 2, 8, 10]. Иногда, кроме материнской бляшки, других высыпаний нет или они располагаются на лице и шее, а также могут иметь вид мишени. Гистологические изменения не специфичны [1, 6].
Круг для дифференциальной диагностики РЛЖ включает ряд заболеваний: микоз гладкой кожи, себорейный дерматит, псориаз, парапсориаз, вторичный сифилис, полиморфную экссудативную эритему, токсикодермию, болезнь Лайма, монетовидную экзему, отрубевидный лишай, болезнь Девержи.
От многих дерматозов РЛЖ выгодно отличается спонтанным выздоровлением за 6—8 нед, стойким иммунитетом, а также патогномоничной особенностью — кружевной воротничковой складчатостью и ярко-розовым венчиком пятен и материнской бляшки.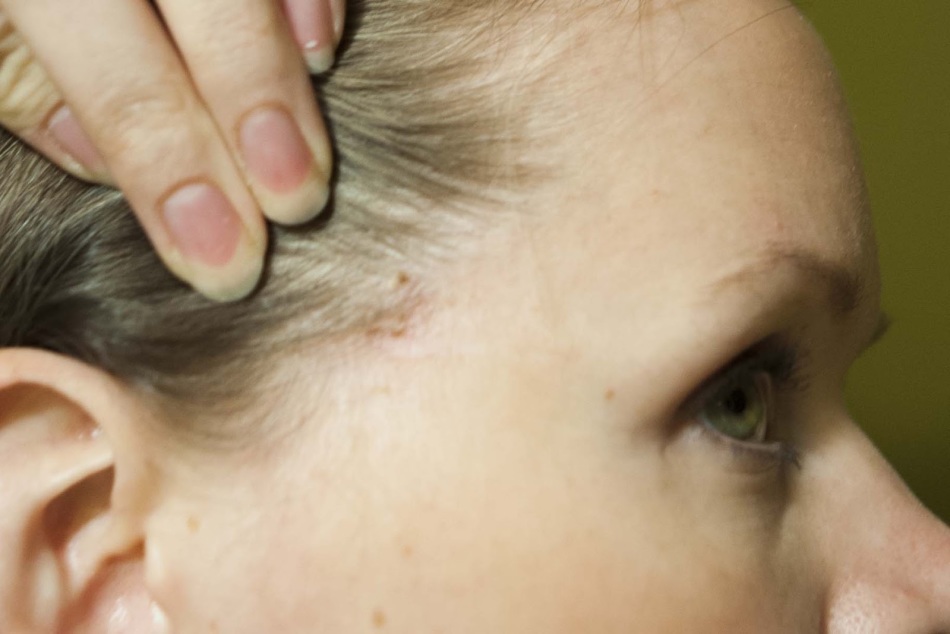
Прогноз заболевания благоприятный. Лечение больным РЛЖ в большинстве случаев не требуется [2, 9]. Однако при островоспалительных, экссудативных явлениях и осложненных формах применяют пресоцил, антигистаминные препараты, тиосульфат натрия, глюкокортикостероидные препараты [9].
При обильных высыпаниях используют антибактериальные препараты (например, эритромицин в течение 14 сут), а также аскорбиновую кислоту, пантотенат кальция, субэритемные дозы УФО [10]. Наружно назначают взбалтываемые смеси, лоринден С, гиоксизон, 10% метилурациловую мазь [1, 6].
Рекомендовано избегать водных процедур и ношения синтетической одежды, острая, соленая пища из рациона исключается [1, 3]. Рекомендуется ограничить потребление шоколада, цитрусовых и пряностей.
Приводим клинические наблюдения за пациентами с РЛЖ, которые находились в ГКБ №14 им. В.Г. Короленко (рис. 1—7).Рисунок 1. Больная Ц., 55 лет.Рисунок 2. Пациентка Р., 31 год.Рисунок 3. Больной С.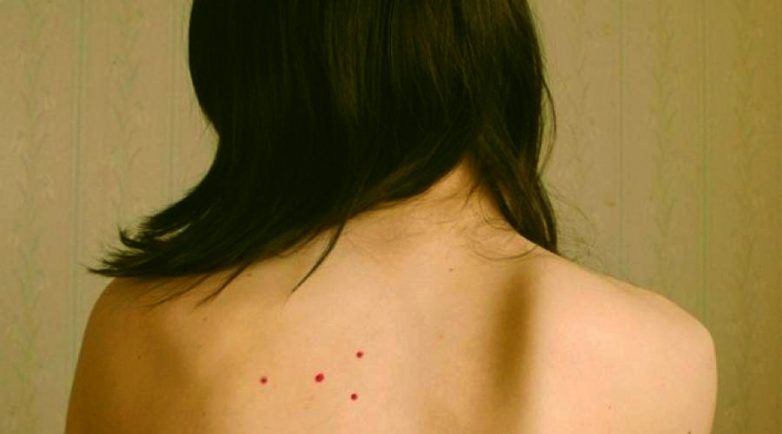 , 13 лет.Рисунок 4. Больной К., 14 лет. а — вид спереди; б — вид сзади.Рисунок 5. Больная К., 10 лет. а — вид спереди; б — вид сзади.Рисунок 6. Пациент Ц., 13 лет.Рисунок 7. Больная Ж., 8 лет. а — вид спереди; б — вид сзади.
, 13 лет.Рисунок 4. Больной К., 14 лет. а — вид спереди; б — вид сзади.Рисунок 5. Больная К., 10 лет. а — вид спереди; б — вид сзади.Рисунок 6. Пациент Ц., 13 лет.Рисунок 7. Больная Ж., 8 лет. а — вид спереди; б — вид сзади.
Больная Ц., 55 лет (см. рис. 1), «материнская» бляшка в области спины обнаружена за неделю до обращения к врачу, дочерние экзантемы начали появляться через 6 сут после появления «материнской» бляшки. Зуд отсутствовал. Лечение не проводилось.
Пациентка Р., 31 год, на коже левой молочной железы рядом с ареолой возникла бляшка диаметром 2 см овально-округлых очертаний (см. рис. 2). Края очага шириной 2 см розово-красные, центральная часть желтоватая с тонкими чешуйками. Аналогичная сыпь появилась на коже правой молочной железы через 4—5 сут и на коже туловища (пятна диаметром до 1 см). Лечение не проводилось.
Больной С., 13 лет, 30.03.13 поступил в ДКВО с диагнозом псориаз (см. рис. 3). Давность заболевания — с 1,5 мес, началось с появления на бедре розовой бляшки с шелушением. В дальнейшем сыпь распространилась на туловище и конечности. Зуда не было. Сопутствующие заболевания — юношеская гинекомастия. Лечение: глюконат кальция, оксациллин, нистатин, мезим—форте, антигистаминные препараты; наружно — цинк-масляная и цинк-водная болтушки. Полное разрешение эффлоресценций.
В дальнейшем сыпь распространилась на туловище и конечности. Зуда не было. Сопутствующие заболевания — юношеская гинекомастия. Лечение: глюконат кальция, оксациллин, нистатин, мезим—форте, антигистаминные препараты; наружно — цинк-масляная и цинк-водная болтушки. Полное разрешение эффлоресценций.
Больной К., 14 лет (см. рис. 4). Болел с декабря, направлен в стационар с предположительными диагнозами псориаз и парапсориаз. Лечился в ДКВО с 23.05.13 по 21.06.13.
Дерматоз начался с высыпаний на коже груди, затем процесс распространился на туловище и конечности. Амбулаторно лечился нафтодермом, серно-салициловой мазью, радевитом, элокомом С. Через день принимал ванну, ежедневно — гигиенический душ.
При поступлении в стационар островоспалительный процесс представлен пятнами, папулами ярко-розового цвета овальных очертаний, элементы сыпи отечные, покрытые корко-чешуйками. Отмечался умеренный зуд. Лечение: внутривенные инфузии физиологического раствора с 30% раствором тиосульфата натрия, глюконатом кальция, антигистаминными препаратами, дипроспаном 1,0 №1, цефазолином (внутримышечно), энтеросгелем, делагилом (1 таблетка в сутки), эссенциале форте, сонопаксом, наружно цинк-масляной и нафталановой болтушками, элокомом кремом, 2% нафталановой пастой, 1% раствором метиленового синего.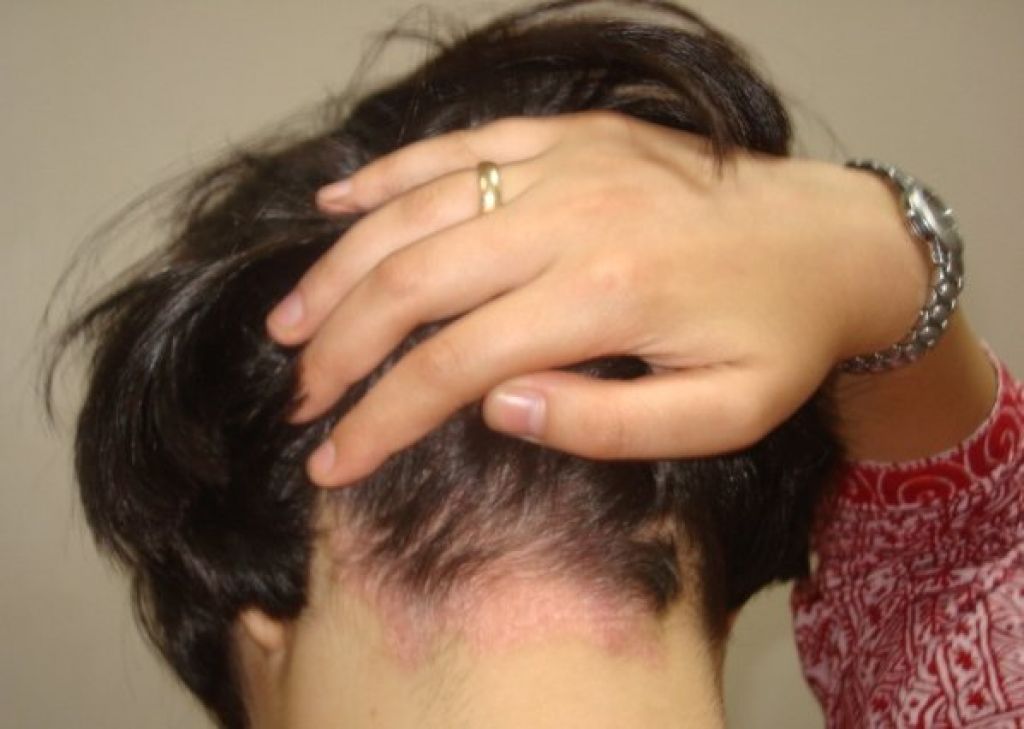 Высыпания регрессировали.
Высыпания регрессировали.
Больная К., 10 лет (см. рис. 5), направлена на лечение в ГКБ №14 им. В.Г. Короленко с диагнозом каплевидный парапсориаз. Давность заболевания — 2 нед. Вначале на коже живота появилась розовая бляшка с шелушением. Вскоре аналогичные пятна меньших размеров обнаружены на туловище и конечностях, в паховых складках. «Материнская» бляшка 3,5 см в диаметре, отечные эритематозные шелушащиеся пятна размером до 1 см, без зуда. По данным лабораторного, инструментального обследования, а также консультаций специалистов патологии не выявлено. Диагноз: РЛЖ. Лечение: гипосульфит натрия, энтеросгель, тавегил, макропен; цинк-масляная болтушка, 5% паста АСД, 1% раствор метиленового синего. Высыпания регрессировали.
Пациент Ц., 13 лет (см. рис. 6), 1,5 мес лечился амбулаторно по поводу псориаза (белосалик наружно). В ДКВО констатирован РЛЖ. Лечение: оксациллин, глюконат кальция, энзистал, антигистаминные препараты, 2% нафталановая паста, 1% салициловый крем, 5% паста АСД, 1% раствор метиленового синего. Высыпания регрессировали.
Высыпания регрессировали.
Больная Ж., 8 лет (см. рис. 7), 2 нед амбулаторно получала наружно латикорт, цинковую пасту. Водные процедуры. Зуд не беспокоил. При поступлении в ДКВО наблюдалась множественная сыпь из розовых отечных пятен, у части элементов в центральной части — воротничок из тонких чешуек, напоминающий мятую папиросную бумагу. Элементы сыпи на туловище и конечностях диаметром 0,5—0,7 см, на шее — 1,5—2 см. Прослеживалась тенденция к периферическому росту эффлоресценций и слиянию в более крупные очаги. Лечение: оксациллин, глюконат кальция, энзистал, антигистаминные препараты, 2% нафталановая паста, 1% салициловый крем, 5% паста АСД, 1% раствор метиленового синего. Высыпания регрессировали.
На первый взгляд, РЛЖ не представляет собой актуальную дерматологическую проблему. Главным является своевременное распознавание и отказ от водных процедур, что обеспечивает спонтанное регрессирование патологического процесса в течение 6—8 нед. К сожалению, в настоящее время больные розовым лишаем поступают на стационарное лечение из-за неадекватных лечения и ухода при ошибочной диагностике. Негативную роль также играет интенсивная инсоляция. При иррациональной терапии наблюдаются осложнения в виде экзематизации, импетигинизации, что приводит к увеличению сроков выздоровления до 2—3 мес.
Негативную роль также играет интенсивная инсоляция. При иррациональной терапии наблюдаются осложнения в виде экзематизации, импетигинизации, что приводит к увеличению сроков выздоровления до 2—3 мес.
Отрубевидный (разноцветный) лишай: ление, препараты, мази
Где купить?
Энциклопедия
Грибок
Отрубевидный лишай — это грибковое заболевание поверхностных слоёв кожи.
Автор статьи
Тамразова Ольга Борисовна
Д. м. н., профессор РАН, профессор кафедры дерматовенерологии с курсом косметологии ФНМО Медицинского института ФГАОУ ВО РУДН Министерства науки и высшего образования РФ, г. Москва.
Отрубевидный лишай – что это?
Аудиоверсия страницы:
Отрубевидный лишай не опасен и не заразен, а также не несёт в себе серьёзных осложнений. Однако членам одной семьи или людям, находящимся в близком контакте, необходимо пользоваться индивидуальными средствами гигиены (полотенца). Микроорганизмы, провоцирующие появление отрубевидного лишая, начинают активно размножаться и вызывать заболевание при наличии у человека предрасполагающих факторов. Это заболевание требует лечения и контроля со стороны врача в целях предупреждения развития хронической формы1, 2, 3.
Однако членам одной семьи или людям, находящимся в близком контакте, необходимо пользоваться индивидуальными средствами гигиены (полотенца). Микроорганизмы, провоцирующие появление отрубевидного лишая, начинают активно размножаться и вызывать заболевание при наличии у человека предрасполагающих факторов. Это заболевание требует лечения и контроля со стороны врача в целях предупреждения развития хронической формы1, 2, 3.
Что такое отрубевидный лишай и как его лечат? Смотрите короткое видео с кандидатом медицинских наук, клиническим фармакологом Кукесом Ильей Владимировичем
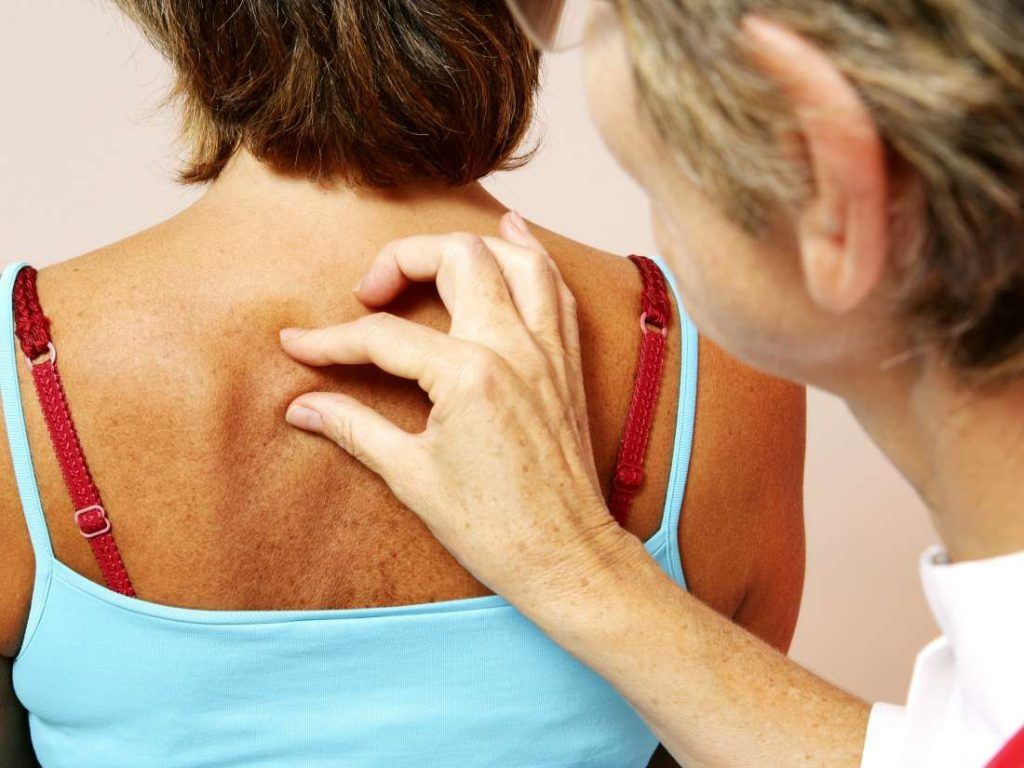
Симптомы отрубевидного лишая
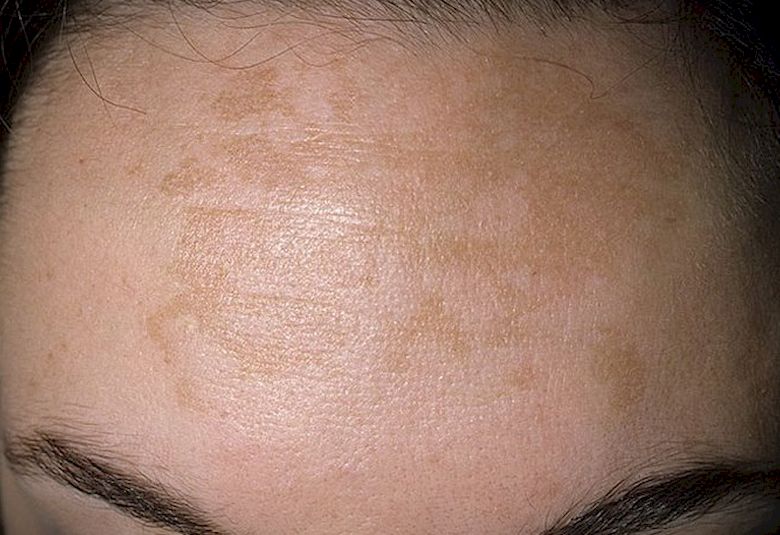
Визуально отрубевидный лишай проявляется на коже в виде алых ассиметричных пятен, различных по размеру. Они могут сливаться между собой и иметь нечёткие, неровные края4, 9, 10, 11.
Их цвет может варьироваться от белого до желтого, светло-коричневого, темно-коричневого, серо-черного или розовато-красного.
Дефект кожи (пятна) встречаются в >80% случаев заболевания, вызывая психологический дискомфорт пациента.
В ряде случаев к грибковому заболеванию может присоединяться другая, так называемая «вторичная» инфекция. Симптомом наличия вторичной инфекции может быть шелушение на поверхности кожи и зуд.
Хроническая форма отрубевидного лишая
Зачастую люди, подверженные воздействию грибка, не всегда обращаются к врачу-дерматологу.
Это может стать большой проблемой, так как заболевание переходит в хроническую форму, которую сложнее вылечить. Повышается риск рецидивов (повторных проявлений заболевания).
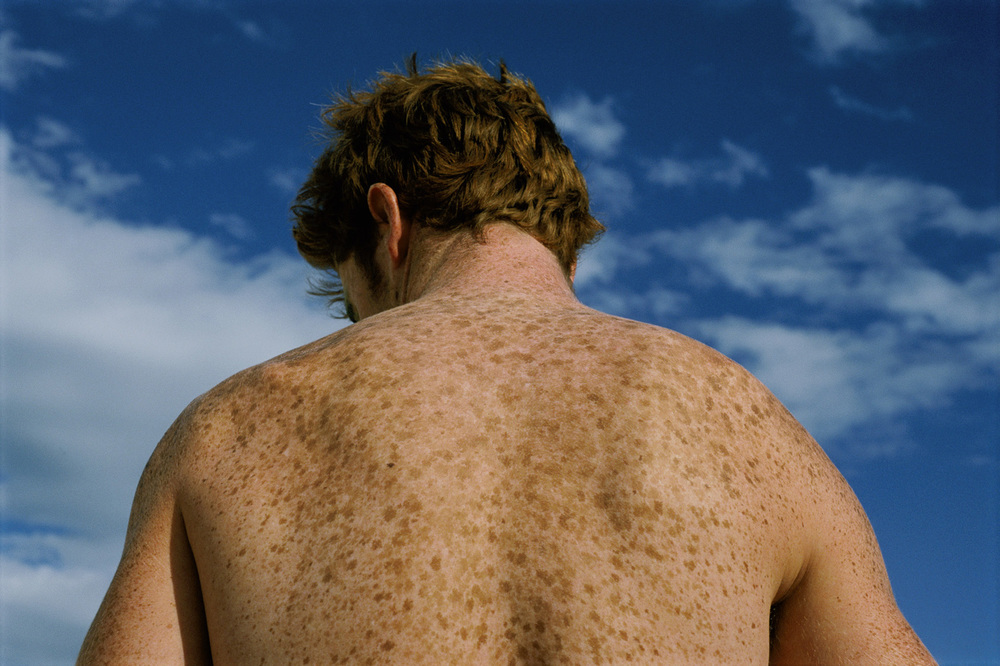
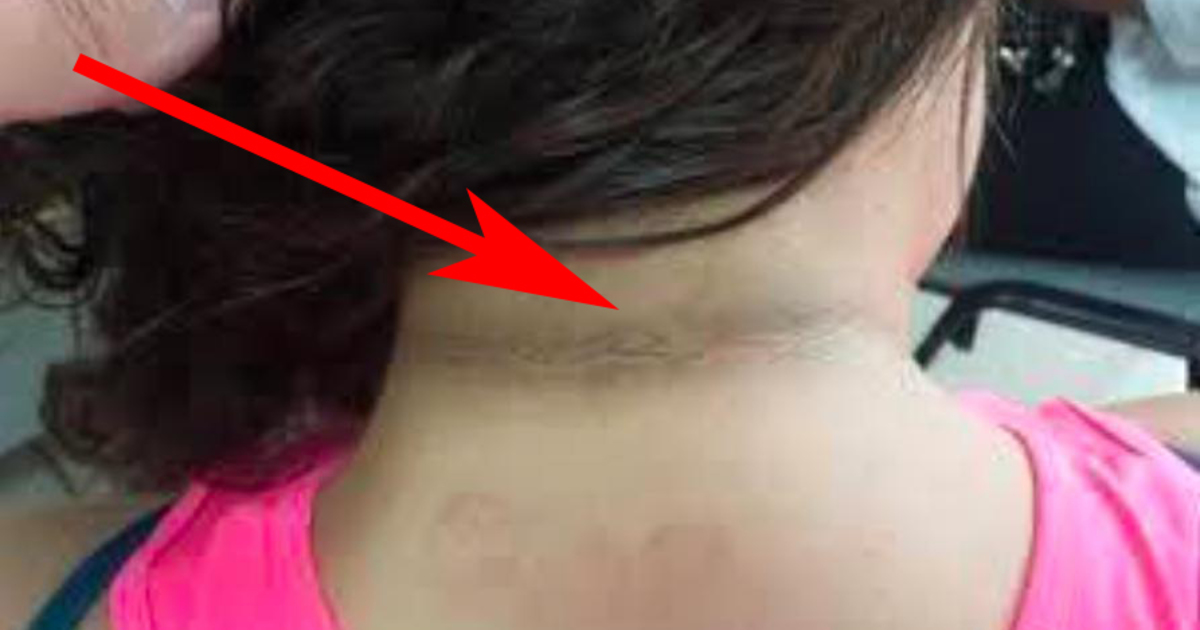
Локализация отрубевидного лишая
Лишай может локализоваться на гладком или волосистом участке кожи4.
Самые частые участки поражения — плечи, спина, живот, грудь, шея. Реже поражаются области паха, лица, кистей, слизистых оболочек.
Поражение волосяного покрова
При поражении волосистой части головы сначала появляются пятна розового, затем желтоваторозового, позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение, похожее на отруби (отрубевидный лишай), легко определяемое при поскабливании. Отрубевидное шелушение связано с разрыхлением поверхностного слоя кожи грибом.
Отрубевидное шелушение связано с разрыхлением поверхностного слоя кожи грибом.
Возбудители отрубевидного лишая
Возбудителями отрубевидного лишая являются диморфные липофильные дрожжи рода Malassezia – представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa, M. sympodialis и M. furfur, реже – M. slooffiae, M. restricta и M. Obtusa4. Установлено, что около 90% здоровых людей являются носителями сапрофитной формы гриба4.
Для выявления вида гриба Malassezia проводится микроскопическое исследование соскоба кожи. Из пораженного участка кожи соскабливают частички, затем соскоб передают в лабораторию, где устанавливают конкретный вид грибка у пациента.
Как лечить лишай вызванный грибами? Смотрите в двухминутном видео с доктором медицинских наук, профессором РАН Ольгой Борисовной Тамразовой.
Другие названия отрубевидного лишая
У заболевания «отрубевидный лишай» существуют другие названия:
- Разноцветный лишай
- Питириаз красный волосяной отрубевидный
Присутствие в названии слов «красный», «разноцветный», «отрубевидный» обусловлено появлением на коже оранжево-красных участков с шелушением, похожих на отруби. Живут грибы рода Малассезия не только на коже, но и в сально-волосяных фолликулах – это объясняет слово «волосяной» в названии.
Живут грибы рода Малассезия не только на коже, но и в сально-волосяных фолликулах – это объясняет слово «волосяной» в названии.
90% здоровых людей являются носителями гриба, вызывающего отрубевидный лишай5.
Под влиянием различных факторов внешней среды или индивидуальных особенностей организма гриб может трансформироваться из безвредной формы в патогенную, которая вызывает заболевание.
Предрасполагающие факторы
Усугублять течение отрубевидного лишая и его проявления на коже могут неблагоприятные факторы. К ним относятся7, 8:
- Перегревания кожи, ношение излишне тёплой одежды, повышенная потливость (особенно у людей, живущих в странах с жарким и влажным климатом)
- Сниженный иммунитет на фоне стресса, неправильного питания и образа жизни
- Ряд специалистов отмечает негативное влияние использования косметических средств, не соответствующих исходному типу кожи пациента, а также влияние некоторых косметических процедур, таких как пилинги и скрабы
Отрубевидный лишай в основном поражает подростков и молодых людей в возрасте от 10 до 30 лет, но может встречаться у лиц любой возрастной категории, включая младенцев и пожилых людей. Чаще регистрируется у населения, проживающегов регионах с жарким и влажным климатом. Нет убедительных доказательств того, что пол или какая-либо конкретная этническая группа более восприимчивы4.
Чаще регистрируется у населения, проживающегов регионах с жарким и влажным климатом. Нет убедительных доказательств того, что пол или какая-либо конкретная этническая группа более восприимчивы4.
Отрубевидный лишай у ребенка
У детей данное заболевание возникает достаточно редко под действием тех же провоцирующих факторов, что и у взрослых, включая неправильный уход за кожей и нарушение правил гигиены.
Можно ли заразиться отрубевидным лишаем?
Заразиться отрубевидным лишаем от другого человека практически невозможно. Заболевание чаще развивается у людей с сопутствующими патологиями: хроническими болезнями легких и желудочнокишечного тракта, эндокринной патологией, вегетативнососудистыми нарушениями, иммунодефицитами различной природы4.
Диагностика отрубевидного лишая
Диагноз «отрубевидный лишай» ставится на основании клинической картины (симптомов заболевания), а также жалоб пациента12. Для более точной постановки диагноза врач-дерматолог проводит специальный тест, который называется «Проба Бальцера с йодом», а также проверяет «Симптом Бенье».
Для более точной постановки диагноза врач-дерматолог проводит специальный тест, который называется «Проба Бальцера с йодом», а также проверяет «Симптом Бенье».
Также для диагностики врач-дерматолог может использовать лампу Вуда.
Проба Бальцера (Бальзера) с йодом
Участки кожи с мелкими пятнами с четкими границами смазывают 5% спиртовым раствором йода. Роговой слой кожи, пораженный грибком, быстро впитывает йод и окрашивается интенсивнее, чем другие участки. Пятна отрубевидного лишая четко выделяются темно-коричневым цветом на фоне лишь слегка окрасившихся участков здоровой кожи.
Такое свойство связано с разрыхленным нарушенным заболеванием верхним слоем кожи — эпидермисом, отличающимся большей проводимостью к окрашиванию.
Симптом Бенье
Врач выбирает открытый участок кожи, на котором отмечаются пятна. Далее с помощью доступных медицинских инструментов он проводит по пятнам в виде поскабливания. При наличии отрубевидного лишая будет характерно усиление шелушения кожи в месте поскабливания.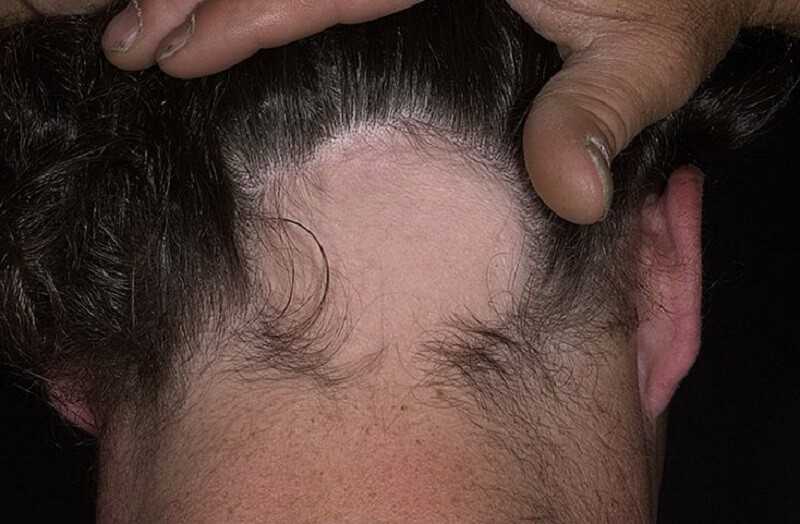
Лампа Вуда
Процедуру нужно проводить в тёмном помещении. Нормальная здоровая кожа в УФ-лучах не светится, а некоторые бактерии и грибки испускают характерное естественное свечение.
Как определить отрубевидный лишай в домашних условиях?
Для самостоятельной диагностики можно провести йодную пробу. Пораженные участки кожи – пятна смазывают 3-5% йодным раствором. Роговой слой эпидермиса, разрыхленный грибком, впитывает йод быстрее, за счет чего очаги поражения окрашиваются намного интенсивнее, чем здоровая кожа6. В результате отрубевидный лишай выделяется на фоне здоровой кожи темно-коричневой окраской.
Важно помнить, что точный диагноз может поставить только врач!
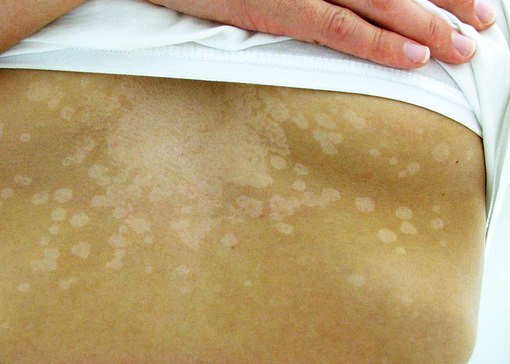
Одним из признаков отрубевидного лишая является неравномерный загар.
Грибок вызывает нарушение в выработке меланина – пигмента, отвечающего за загар. При наличии заболевания на коже могут появиться белые пятна, невосприимчивые к солнцу.
Зачем идти к врачу? Дифференциальная диагностика отрубевидного лишая
При возникновении симптомов заболевания необходимо обратиться к специалисту незамедлительно. На приеме врач-дерматолог проведет осмотр, проведет исследования, установит диагноз заболевания и назначит лечение.
Важно! Заниматься самолечением нельзя.
Существует ряд заболеваний, внешние признаки которых могут быть похожи на отрубевидный лишай4.
С чем можно перепутать отрубевидный лишай?
- Витилиго и белый лишай (витилиго характеризуется пятнами на коже без пигментации и без сопутствующего воспаления)
- Поствоспалительная гиперпигментация
- Розовый лишай
- Псориаз
- Себорейный дерматит
- Прогрессирующий макулярный гипомеланоз
- Сливной и сетчатый папилломатоз
- Отрубевидный лишай ротонда
- Белый пигментный отрубевидный лишай (чаще встречается у детей и подростков, а также характерно для людей с темным цветом кожи)
Лечение отрубевидного лишая
Главной задачей терапии заболевания является достижение стойкой ремиссии13, 14.
Для лечения отрубевидного лишая используют местные противогрибковые препараты, например, на основе сертаконазола (Залаин®).
В более сложных случаях могут назначаться противогрибковые препараты для приема внутрь.
Действующие вещества для лечения отрубевидного лишая
- Сертаконазол
- Бифоназол
- Кетоконазол
- Клотримазол
- Миконазол
- Тербинафин
- Оксиконазол
Препараты для лечения отрубевидного лишая выпускаются в различных формах: гель, крем, раствор, шампунь, таблетки. Правильное лечение может назначить только врач.
Сертаконазол (Залаин®Крем) для лечения отрубевидного лишая
Для лечения отрубевидного лишая часто используют лекарственные препараты на основе сертаконазола (Залаин® Крем).
Сертаконазол обладает тройным противогрибковым действием17, а именно способствует:
- Препятствованию роста и размножения грибов
- Гибели грибковой клетки
- Блокированию перехода грибов из пассивной формы в болезнетворную (только в отношении грибов рода Candida)
Проведено более 60 международных исследований, в которых продемонстрирована эффективность сертаконазола и его высокий профиль безопасности15.
Сертаконазол действует на все типы грибов-дерматофитов, которые являются причиной отрубевидного лишая.
ИнструкцияЗалаин® Крем для терапии отрубевидного лишая
Крем на основе сертаконазола (Залаин®) обладает противовоспалительным18 и противозудным19 действием, что особенно актуально при лечении лишая.
Оказывает тройной эффект: противогрибковый, противозудный, противовоспалительный
Применяется 1-2 раза в день
Где купить Залаин® Крем для терапии отрубевидного лишая
или
Найти ближайшую аптеку
Рекомендации
Как действует Залаин®?
Сертаконазол (Залаин®) при контакте с клеткой гриба разрушает ее мембрану (защитную оболочку) и вызывает гибель гриба, а также блокирует его рост и размножение. При нанесении на кожу препарат не всасывается в общий кровоток, что повышает его профиль безопасности16.
При нанесении на кожу препарат не всасывается в общий кровоток, что повышает его профиль безопасности16.
Как применять Залаин®?
Крем с сертаконазолом (Залаин) наносят на пораженные участки кожи равномерным тонким слоем дважды в день с захватом примерно 1 см поверхности здоровой кожи16.
Сколько длится лечение?
Продолжительность лечения зависит от типа грибкового возбудителя и локализации заболевания. Как правило, симптомы заболевания исчезают через 2-4 недели. Рекомендуемая длительность лечения — 4 недели16.
Зачем нужен врач?
Следует обязательно проконсультироваться у врача-дерматолога. Во время проводимой терапии доктор внимательно анализирует динамику лечения, смотрит, как происходит регресс кожных поражений. В процессе наблюдений дерматолог может выявить у пациента хроническую форму заболевания и дополнительно назначить противогрибковые препараты в виде таблеток, а также назначить дополнительные лабораторные исследования, например биохимический анализ крови16.
Противовоспалительный эффект сертаконазола
Грибковые инфекции кожи могут вызывать местную воспалительную реакцию, которая приводит к появлению болезненных ощущений, раздражению и зуду1. Сертаконазол обладает противовоспалительным действием, останавливает воспалительную реакцию и блокирует ее дальнейшее развитие1.
Прочие рекомендации
Во время лечения и в течение некоторого времени после курса лечения следует отказаться от алкоголя и максимально скорректировать образ жизни, если он сочетается со стрессом, нарушением питания и вредными привычками. Все это влияет на работу иммунной системы, роль которой чрезвычайно важна в борьбе с инфекцией.
Ответы на вопросы про отрубевидный лишай
Отрубевидный лишай — это серьезно?
Ответ: Отрубевидный лишай связан с косметическими дефектами кожи, в связи с чем может доставлять больному психологический дискомфорт. Пятна могут немного зудеть. В целом высыпания не опасны для здоровья и поддаются лечению4.
В целом высыпания не опасны для здоровья и поддаются лечению4.
Отрубевидный лишай — это заразно?
Ответ: Нет — заразиться отрубевидным лишаем от другого человека невозможно. Дрожжеподобный микроб, вызывающий сыпь, является обитателем кожи здорового человека и обычно не причиняет никакого вреда. Высыпания появляются при переходе гриба в патогенную форму4.
Как предотвратить повторное появление сыпи?
Ответ: При наличии предрасполагающих факторов грибок может рецидивировать даже после успешно пройденного лечения. Для профилактики врач может назначить прием противогрибковых препаратов и специальный уход за кожей для профилактики повторных высыпаний.
Эффективны ли солнечные ванны при отрубевидном лишае?
Ответ: Нет, солнечные ванны не оказывают влияние на течение отрубевидного лишая.
Можно ли лечить отрубевидный лишай самостоятельно?
Ответ: В случае возникновения кожных симптомов необходимо обратиться к врачу, который диагностирует заболевания и назначит курс терапии. Препараты, применяемые для лечения отрубевидного лишая, могут вызывать серьезные побочные эффекты, поэтому самолечение недопустимо.
Препараты, применяемые для лечения отрубевидного лишая, могут вызывать серьезные побочные эффекты, поэтому самолечение недопустимо.
Какой врач лечит отрубевидный лишай?
Ответ: Заболевания кожи, в том числе отрубевидный лишай, лечит врач-дерматолог.
Как быстро восстанавливается кожа после лечения отрубевидного лишая?
Ответ: Изменение цвета кожных покровов может сохраняться после исчезновения симптомов. Восстановление нормальной пигментации может занять несколько месяцев после завершения лечения4.
Оправдано ли использование иммуномодуляторов при лечении отрубевидного лишая?
Ответ: Часто можно услышать, что для улучшения иммунитета рекомендуют использовать различные иммуномодуляторы. С позиции доказательной медицины они относятся к препаратам с недоказанной клинической эффективностью и не повышают иммунитет.
Популярные статьи
Больше статей
Источники
- Goldstein B.
 G. et al. Tinea versicolor (pityriasis versicolor) // Up To Date Waltham, MA.(Accessed on June 20, 2015). – 2018.
G. et al. Tinea versicolor (pityriasis versicolor) // Up To Date Waltham, MA.(Accessed on June 20, 2015). – 2018. - Хебиф Т.П. Кожные болезни: диагностика и лечение / Т.П. Хебиф. – М.: МЕДпресс-информ, 2007. – 672с
- Галкина Е.М., Утц С. Р., Бакулев А.Л., Минёнок Т.А. Красный волосяной отрубевидный лишай Девержи: клинический случай. Саратовский научно-медицинский журнал 2016; 12 (3): 504–509.
- Федеральные Клинические рекомендации по ведению больных разноцветным лишаем, Российское общество дерматовенерологов и косметологов, 2015 г.
- Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. 2 изд. М.: Издательство БИНОМ, 2008. С. 230–238.
- М.А Абдуллоева, П.Т. Зоиров. Клинические формы разноцветного лишая кожи / // Здравоохранение Таджикистана. – 2011. — №4. – С.12-15.
- Rosales, C.M., Jackson, M.A., Zwick, D., 2004. Malassezia furfur meningitis associated with total parenteral nutrition subdural effusion. Pediatr. Dev. Pathol. 7, 86–90
- Cullingham K.
 Atrophying pityriasis versicolor / K.Cullingham, P.R. Hull // CMA J. – 2014. – 186(10). — P. 776
Atrophying pityriasis versicolor / K.Cullingham, P.R. Hull // CMA J. – 2014. – 186(10). — P. 776 - Ellabib M.S. Dermatophytes and other fungi associated with skin mycoses in Tripoli, Libya / M.S. Ellabib, Z.M. Khalifa // Ann Saudi Med. – 2016. — №21(3-4). – P. 193-195.
- Абдуллоева М.А., Зоиров П.Т. // Современный взгляд на разноцветный лишай: некоторые аспекты патогенеза и клинические особенности течения в условиях жаркого климата // Вестник Авиценны, 19 (1), 31-36
- Honnavar, P., Ghosh, A.K., Paul, S., et al., 2018. Identification of malassezia species by MALDI-TOF MS after expansion of database. Diagn. Microbiol. Infect. Dis. 92, 118–123
- Hu SW, Bigby M. Pityriasis versicolor: a systematic review of interventions. Arch Dermatol. 2010 Oct;146(10):1132-40. doi: 10.1001/archdermatol.2010.259. PMID: 20956647
- Leeming JP, Sansom JE, Burton JL. Susceptibility of Malassezia furfur subgroups to terbinafine. Br J Dermatol. 1997 Nov;137(5):764-7. PMID: 9415238
- Кубанов А.
 А., Галлямова Ю. А. // Дифференциальная диагностика и лечение болезни Девержи / Лечащий врач. — 2014. — № 3. — С. 87-90
А., Галлямова Ю. А. // Дифференциальная диагностика и лечение болезни Девержи / Лечащий врач. — 2014. — № 3. — С. 87-90 - По данным научных публикаций в электронной базе Национальной библиотеки США. Доступ: 03.2022, https://pubmed.ncbi.nlm.nih.gov/
- На основании данных указанных в инструкции по медицинскому применению препарата Залаин крем рег. №: П N015678
- Carrillo-Muñoz AJ, Tur-Tur C, Giusiano G, Marcos-Arias C, Eraso E, Jauregizar N, Quindós G. Sertaconazole: an antifungal agent for the topical treatment of superficial candidiasis. Expert Rev Anti Infect Ther. 2013 Apr;11(4):347-58. doi: 10.1586/eri.13.17. PMID: 23566144.
- Sur R., Babad J.M., Garay M., Liebel F.T., Southall M.D. Anti-Inflammatory Activity of Sertaconazole Nitrate Is Mediated via Activation of a p38-COX-2-PGE2 Pathway. J Invest Dermatol. 2008;128(2):336-344. doi: 10.1038/sj.jid.5700972.
- Kaur S., Sur R., Liebel F.T., Southall M.D. Induction of Prostaglandin D2 through the p38 MAPK Pathway Is Responsible for the Antipruritic Activity of Sertaconazole Nitrate.
 J Invest Dermatol. 2010;130(10):2448-2456. doi: 10.1038/jid.2010.152.
J Invest Dermatol. 2010;130(10):2448-2456. doi: 10.1038/jid.2010.152.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ.
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Ваш браузер устарел рекомендуем обновить его до последней версии
или использовать другой более современный.
Симптомы, типы и лечение с изображениями — DermNet
Автор: Д-р Жаклин Чен, врач общей практики, Австралия. май 2022 г.; Ранее: достопочтенный профессор Аманда Окли, дерматолог, Новая Зеландия, 1997 и 2015 гг. Копия отредактирована Гасом Митчеллом.
Что такое красный плоский лишай?
Красный плоский лишай (КПЛ) — это хроническое воспалительное заболевание, поражающее кожу и слизистые оболочки. Существует несколько клинических типов:
- Красный плоский лишай кожи
- Красный плоский лишай слизистых оболочек
- Плоский лишайник
- Красный плоский лишай ногтей
- Красный плоский лишай пигментный
- Лихеноидная лекарственная сыпь.

Нажмите здесь, чтобы увидеть изображения красного плоского лишая
Кто болеет красным плоским лишаем?
Красный плоский лишай поражает примерно 1% населения во всем мире, в основном поражая взрослых в возрасте от 30 до 60 лет. У него нет сильных расовых пристрастий.
Приблизительно у 10% пораженных имеется красный плоский лишай ногтей, в то время как у половины пораженных имеется красный плоский лишай полости рта, который чаще встречается у женщин, чем у мужчин.
Что вызывает красный плоский лишай?
Красный плоский лишай — это аутоиммунное заболевание, опосредованное Т-клетками, при котором воспалительные клетки атакуют неизвестный белок в кератиноцитах кожи и слизистых оболочек.
Факторы, способствующие развитию красного плоского лишая, могут включать:
- Генетическая предрасположенность
- Физический и эмоциональный стресс
- Повреждения кожи; Красный плоский лишай часто появляется в местах расчесов кожи или после операции (кебнеризации)
- Локализованное кожное заболевание, такое как опоясывающий герпес
- Системная вирусная инфекция, такая как гепатит С (которая может модифицировать аутоантигены на поверхности базальных кератиноцитов)
- Контактная аллергия, например, на металлические пломбы при красном плоском лишае полости рта (редко) и цветные фотографические проявители
- Наркотики; золото, хинин, хинидин и другие вещества могут вызывать лихеноидную сыпь.
Лихеноидное воспаление также заметно при болезни «трансплантат против хозяина «.
Каковы клинические признаки красного плоского лишая?
Красный плоский лишай может вызывать небольшое количество или множество поражений на коже и слизистых оболочках.
Красный плоский лишай кожи
Обычно заболевание проявляется классическим красным плоским лишаем. Симптомы могут варьироваться от отсутствия (редко) до сильного зуда.
- Папулы и полигональные бляшки блестящие, с плоской вершиной и твердые при пальпации.
- Бляшки пересекаются тонкими белыми линиями, называемыми полосами Уикхема.
- Гипертрофический красный плоский лишай может представлять собой чешуйчатую и зудящую сыпь.
- Атрофический красный плоский лишай — редкий кольцевидный вариант с атрофическим центром.
- Кольцевидный красный плоский лишай описывает развитие фиолетовых бляшек с просветлением в центре, часто вовлекающих половой член, мошонку и интертригинозные области.

- Размер варьируется от точечного до более сантиметра.
- Распределение может быть рассеянным, групповым, линейным, кольцевым или актиническим (на открытых участках, таких как лицо, шея и тыльная сторона рук).
- Расположение может быть где угодно, но чаще всего перед запястьями, поясницей и лодыжками.
- Цвет зависит от типа кожи пациента. Новые папулы и бляшки часто имеют пурпурный или фиолетовый оттенок, за исключением ладоней и подошв, где они желтовато-коричневые.
- Бляшки рассасываются через несколько месяцев, оставляя серовато-коричневые поствоспалительные пятна, исчезновение которых может занять год или больше.
Красный плоский лишай кожи
Папулезный красный плоский лишай, сливающийся в бляшки на запястье
Плоские, блестящие, многоугольные папулы красного плоского лишая на ладонной поверхности запястья
Бляшка красного плоского лишая с полосами Уикхема
Папулезный плоский лишай с феноменом Кебнера на цветной коже
Красный плоский лишай над лодыжкой и пяткой
Папулезный красный плоский лишай с линейным поражением Кебнера из-за царапины
Щелкните здесь для получения дополнительных изображений красного плоского лишая
Красный плоский лишай полости рта
Рот часто является единственной пораженной областью и часто поражает внутреннюю часть щек и боковые стороны языка, но также могут поражаться десны и губы.
Наиболее распространенные узоры:
- Безболезненные белые полосы в виде кружева или папоротника (полосы Уикхема)
- Болезненные и стойкие эрозии и язвы (эрозивный LP)
- Диффузное покраснение и шелушение десен (десквамативный гингивит)
- Локализованное воспаление десен рядом с пломбами из амальгамы.
Красный плоский лишай полости рта
Сетчатый плоский лишай слизистых оболочек щек
Кружевной сетчатый красный плоский лишай, покрывающий весь язык
Эрозивный красный плоский лишай на боковой границе языка
Сетчатый и фиолетовый красный плоский лишай на нижней губе
Сетчатый и эрозированный красный плоский лишай на нижней губе
Нажмите здесь, чтобы увидеть больше изображений красного плоского лишая полости рта
Красный плоский лишай вульвы
Красный плоский лишай может поражать большие и малые половые губы и вход во влагалище. В комплект поставки входят:
В комплект поставки входят:
- Безболезненные белые полосы в виде кружева или папоротника
- Болезненные и стойкие эрозии и язвы (эрозивный LP)
- Рубцевание, приводящее к спайкам, резорбции малых половых губ и интроитальному стенозу
- Болезненный десквамативный вагинит, препятствующий половому акту и вызывающий слизистые выделения из влагалища; эрозия влагалища может легко кровоточить при контакте
- Наложение со склероатрофическим лишаем вульвы, которое чаще всего поражает женщин старше 50 лет.
Щелкните здесь, чтобы просмотреть изображения эрозивного красного плоского лишая вульвы
Красный плоский лишай полового члена
- Классические папулы в виде кольца вокруг головки полового члена.
- Могут встречаться белые полосы и эрозивный красный плоский лишай, но они встречаются реже.
Щелкните здесь, чтобы просмотреть изображения генитального красного плоского лишая
Другие участки слизистой оболочки
Эрозивный красный плоский лишай редко поражает слезные железы, веки, наружный слуховой проход, пищевод, гортань, мочевой пузырь и задний проход.
Плоский лишай
Плоский лишай проявляется в виде крошечных красных колючих фолликулярных папул и распространяющихся гладких участков на коже головы или реже на других участках тела. В редких случаях на пораженных участках образуются волдыри. Разрушение волосяных фолликулов приводит к постоянным залысинам, характеризующимся редкими «одинокими волосками».
Фронтальная фиброзирующая алопеция — это форма плоского лишая, поражающая переднюю часть головы, лоб и брови.
Псевдопелада Брока может быть вариантом красного плоского лишая без воспаления или шелушения. Постепенно появляются участки рубцов без волос, которые описываются как «следы на снегу».
Плоский лишайник
Плоский лишайник
Красный плоский лишай ногтей
- Красный плоский лишай поражает один или несколько ногтей, иногда без поражения кожи.

- Это называется дистрофией двадцати ногтей, если все ногти ненормальны и больше нигде не поражены.
- Красный плоский лишай истончает ногтевую пластину, которая может стать бороздчатой и ребристой.
- Ноготь может потемнеть, утолщаться или отрываться от ногтевого ложа (онихолизис).
- Иногда кутикула разрушается и образует рубец (птеригий).
- Ногти могут выпадать или вообще перестать расти, а в редких случаях полностью исчезнуть (анонихия).
Красный плоский лишай ногтей
Полное разрушение ногтевой пластины из-за красного плоского лишая
Ребристость и шероховатость (онихорексис) ногтевых пластин пальцев из-за красного плоского лишая ногтевого ложа
Атрофия и деструкция ногтевой пластины и развитие птеригиума при красном плоском лишае ногтевого ложа. Красный плоский лишай виден над прилегающей дистальной фалангой.
Красный плоский лишай виден над прилегающей дистальной фалангой.
Нажмите здесь, чтобы увидеть больше изображений красного плоского лишая
Пигментный плоский лишай
- Характеризуется нечеткими овальными, серовато-коричневыми отметинами на лице и шее или туловище и конечностях без воспалительной фазы.
- Это форма приобретенной кожной макулярной гиперпигментации.
- Может быть спровоцирован воздействием солнца, но также может возникать в защищенных от солнца местах, например, в подмышечных впадинах.
- Диффузные, сетчатые и диффузные узоры.
- Похож на erythema dyschromicum perstans и может быть тем же заболеванием.
- Редко поражает губы, приводя к пятнистой темной пигментации на верхней и нижней губах.
Пигментный красный плоский лишай
Красный плоский лишай лица
Красный плоский лишай нижней части спины
Красный плоский лишай нижней губы
Лихеноидная лекарственная сыпь
- Лихеноидная лекарственная сыпь относится к сыпи, похожей на красный плоский лишай, вызванной лекарствами.

- Бессимптомное или зудящее; розовый, коричневый или фиолетовый; на туловище чаще всего возникают плоские, слегка чешуйчатые пятна. Также иногда поражаются слизистая оболочка полости рта (оральная лихеноидная реакция) и другие участки.
- Многие лекарства редко могут вызывать лихеноидные высыпания. Наиболее распространенными являются:
- Золото
- Гидроксихлорохин
- Каптоприл.
Хинин и тиазидные диуретики вызывают фоточувствительную лихеноидную лекарственную сыпь.
Буллезный красный плоский лишай и пемфигоидный красный плоский лишай
Буллезный плоский лишай
- Вызывает волдыри из-за разрушения базальных кератиноцитов и встречается редко.
Красный плоский лишай пемфигоидный
- Редкое сочетание красного плоского лишая и буллезного пемфигоида.
- Разрушение базальных кератиноцитов обнажает антиген буллезного пемфигоида в дермоэпидермальном соединении (называемое распространением эпитопа) с последующим развитием циркулирующих антител против антигена BP.

- Эритема и волдыри развиваются как в местах поражения красным плоским лишаем, так и вдали от них.
Буллезный красный плоский лишай
Тяжелый красный плоский лишай на стопе с образованием волдырей
Как клинические признаки различаются в зависимости от типа кожи?
Гипертрофические, актинические варианты, красный плоский лишай и остаточная поствоспалительная гиперпигментация чаще встречаются у темнокожих людей.
Каковы осложнения красного плоского лишая?
- Гипертрофический красный плоский лишай может напоминать плоскоклеточный рак. Однако в редких случаях длительно существующий эрозивный красный плоский лишай может привести к истинной плоскоклеточной карциноме, чаще всего во рту, вульве или половом члене. Это следует заподозрить, если есть увеличивающийся узел или язва с утолщенными краями.
- Рак чаще встречается у курильщиков, у тех, у кого в анамнезе был рак слизистых оболочек, а также у носителей вируса папилломы человека, приобретенного половым путем, и онкогенного вируса папилломы человека.

- Красный плоский лишай пищевода может вызывать дисфагию, стриктуры и, возможно, плоскоклеточный рак.
- Рак от других форм красного плоского лишая встречается редко.
Как диагностируется красный плоский лишай?
Красный плоский лишай в большинстве случаев диагностируется клинически. Биопсия кожи часто рекомендуется для подтверждения диагноза и поиска рака. Гистопатологические признаки относятся к реакции лихеноидной ткани, поражающей эпидермис.
Типичные признаки включают:
- Неравномерно утолщенный эпидермис
- Клиновидный гипергранулез, зубчатые ребра
- Тельца Циватта (апоптотические кератиноциты) в нижнем эпидермисе и верхних слоях дермы
- Разжиженная дегенерация базального слоя эпидермиса
- Лентовидный лимфоцитарный инфильтрат на границе дермы и эпидермиса.
Прямые иммунофлуоресцентные исследования обычно не требуются. Результаты могут выявить коллоидные тела в сосочковом слое дермы с неравномерными отложениями.
Патч-тестирование может быть рекомендовано пациентам с красным плоским лишаем полости рта, поражающим десны и имеющим пломбы из амальгамы, для оценки контактной аллергии на тиомерсал (соединение ртути) и другие металлы.
Какова дифференциальная диагностика красного плоского лишая?
Дифференциальный диагноз красного плоского лишая широк и может быть разделен на:
Таблица 1: Дифференциальный диагноз красного плоского лишая
| Классический папулезный |
|
| Кольцевая пластина |
|
| Линейный |
|
| Гипертрофический |
|
| Красный плоский лишай |
|
| Весикобуллезный |
|
| Атрофический |
|
| Красный плоский лишай вульвы |
|
| Красный плоский лишай полости рта |
|
| Красный плоский лишай ногтей |
|
| Плоский лишайник |
|
Чем лечить красный плоский лишай?
Общие меры
- Избегайте мыла и гелей для душа, которые усугубляют шелушение.
- Регулярно используйте смягчающие средства.
- Антигистаминные препараты с седативным действием могут помочь при беспокоящем ночном зуде.
Специфическое лечение
Лечение не всегда необходимо, так как кожный LP может быть самоограничивающимся, а целью лечения является купирование зуда. Местные методы лечения симптоматического заболевания кожи или слизистых оболочек:
- Сильнодействующие местные кортикостероиды
- Местные ингибиторы кальциневрина, мазь такролимуса и крем пимекролимуса
- Ретиноиды для местного применения
- Внутриочаговые инъекции стероидов.
Системное лечение широко распространенного красного плоского лишая или тяжелого локального заболевания часто включает 1–3-месячный курс системных стероидов (например, преднизолон) с началом приема другого препарата из следующего списка:
- Ацитретин
- Гидроксихлорохин
- Метотрексат
- Азатиоприн
- Микофенолата мофетил
- Фототерапия.
Сообщается об отдельных случаях успешного лечения длительными курсами антибиотиков, т.е. метронидазол, сульфасалазин, противогрибковые препараты (такие как гризеофульвин) и ингибиторы JAK. Сообщается, что при плоском плоском лишае улучшается состояние при приеме пиоглитазона и тетрациклинов.
При красном плоском лишае ротовой полости имеются ограниченные данные об использовании апремиласта. Ранее сообщалось об успешном лечении красного плоского лишая полости рта и кожи с помощью адалимумаба. Было показано, что тилдракизумаб продемонстрировал положительные результаты при эрозивном красном плоском лишае полости рта в отдельном тематическом исследовании.
В случаях красного плоского лишая полости рта, поражающего десны и слизистую оболочку щек, с контактной аллергией на ртуть, красный плоский лишай может разрешиться при замене пломб композитным материалом. Если красный плоский лишай не вызван аллергией на ртуть, удаление пломб из амальгамы вряд ли приведет к излечению.
Для получения дополнительной информации см. Красный плоский лишай полости рта и Эрозивный красный плоский лишай.
Каков результат лечения красного плоского лишая?
Красный плоский лишай может иметь хроническое ремиттирующее и рецидивирующее течение. Кожный красный плоский лишай у большинства людей обычно проходит в течение нескольких лет, но для исчезновения поствоспалительной пигментации могут потребоваться годы.
Красный плоский лишай слизистых чаще сохраняется в течение десяти лет или дольше. При плоском лишае рубцевание является постоянным, включая рубцовую алопецию. Лихеноидная лекарственная сыпь медленно проходит после отмены ответственного лекарства.
Нажмите здесь для просмотра изображений
Красный плоский лишай — NHS
Красный плоский лишай — это сыпь, которая может поражать различные части тела, включая внутреннюю часть рта. Обратитесь к врачу общей практики, если вы думаете, что он может быть у вас.
Несрочный совет: обратитесь к врачу общей практики, если у вас есть:
- скопления блестящих, возвышающихся пурпурно-красных пятен на руках, ногах или теле (вы можете увидеть тонкие белые линии на пятнах)
- белые пятна на деснах, языке или внутренней поверхности щек
- жжение и покалывание во рту, особенно когда вы едите или пьете
- залысины на коже головы
- воспаленные красные пятна на вульве
- грубые, истонченные ногти с бороздками на
- кольцеобразные лиловые или белые пятна на половом члене
Это симптомы красного плоского лишая. У вас может быть только 1 из этих симптомов.
Красный плоский лишай на коже может вызывать сильный зуд, но не всегда.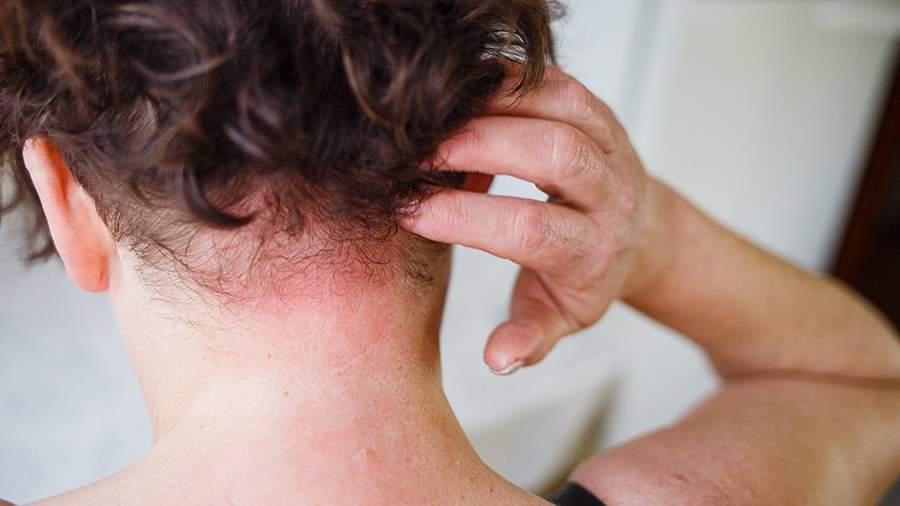
Кредит:
DR P. MARAZZI/SCIENCE PHOTO LIBRARY https://www.sciencephoto.com/media/259331/view
Белые пятна во рту могут быть красным плоским лишаемКредит:
DR P. MARAZZI/SCIENCE PHOTO LIBRARY https://www.sciencephoto.com/media/459302/view
Если вы не уверены, что это красный плоский лишай| Симптомы | Возможная причина |
|---|---|
| Красные, шелушащиеся, покрытые коркой пятна, часто на локтях или коленях | Псориаз |
| Приподнятые красные чешуйчатые пятна на теле | Розовый лишай |
| Зуд и белые пятна на вульве | Склерозирующий лишай |
| Кольцеобразное красное пятно на любом участке тела | Стригущий лишай |
| Зуд, сухая, потрескавшаяся, воспаленная и красная кожа | Экзема |
Лечение от врача общей практики
Красный плоский лишай на коже обычно проходит сам по себе примерно через 9до 18 месяцев.