Почему на коже возникают белые пятна после загара. Как диагностировать и лечить витилиго. Какие методы профилактики помогут избежать появления белых пятен после загара. Как правильно загорать, чтобы не навредить коже.
Причины появления белых пятен после загара
Белые пятна на коже после пребывания на солнце могут возникать по разным причинам. Наиболее распространенные из них:
- Витилиго — аутоиммунное заболевание, при котором разрушаются клетки, вырабатывающие пигмент меланин
- Грибковые инфекции кожи
- Псориаз
- Экзема
- Пятнистый лишай
- Гипопигментация после воспалительных процессов на коже
Самой частой причиной появления белых пятен после загара является витилиго. Рассмотрим это заболевание подробнее.
Что такое витилиго?
Витилиго — это хроническое заболевание кожи, при котором нарушается выработка меланина — пигмента, придающего коже цвет. В результате на коже появляются депигментированные белые пятна различного размера и формы.

Основные характеристики витилиго:
- Белые пятна чаще всего появляются на открытых участках кожи — лице, шее, руках
- Пятна имеют четкие границы
- Кожа в местах поражения становится более чувствительной к солнечным лучам
- Заболевание не заразно
- Витилиго может прогрессировать со временем
Почему возникает витилиго?
Точные причины развития витилиго до конца не изучены. Считается, что в основе заболевания лежит аутоиммунный процесс, при котором иммунная система организма атакует и разрушает меланоциты — клетки, вырабатывающие меланин.
Факторы, повышающие риск развития витилиго:
- Наследственная предрасположенность
- Стрессы
- Травмы кожи
- Гормональные нарушения
- Заболевания щитовидной железы
- Недостаток витаминов и микроэлементов
Солнечные ожоги и интенсивное УФ-излучение могут спровоцировать появление новых очагов витилиго у предрасположенных людей.
Как диагностируют витилиго?
Для постановки диагноза витилиго врач-дерматолог проводит следующие исследования:
- Визуальный осмотр кожных покровов
- Осмотр кожи под лампой Вуда (в ультрафиолетовом свете пятна витилиго светятся ярко-белым цветом)
- Биопсия кожи (при необходимости)
- Анализ крови на гормоны щитовидной железы
- Обследование на наличие других аутоиммунных заболеваний
Правильная диагностика важна для назначения эффективного лечения и исключения других заболеваний со схожими симптомами.
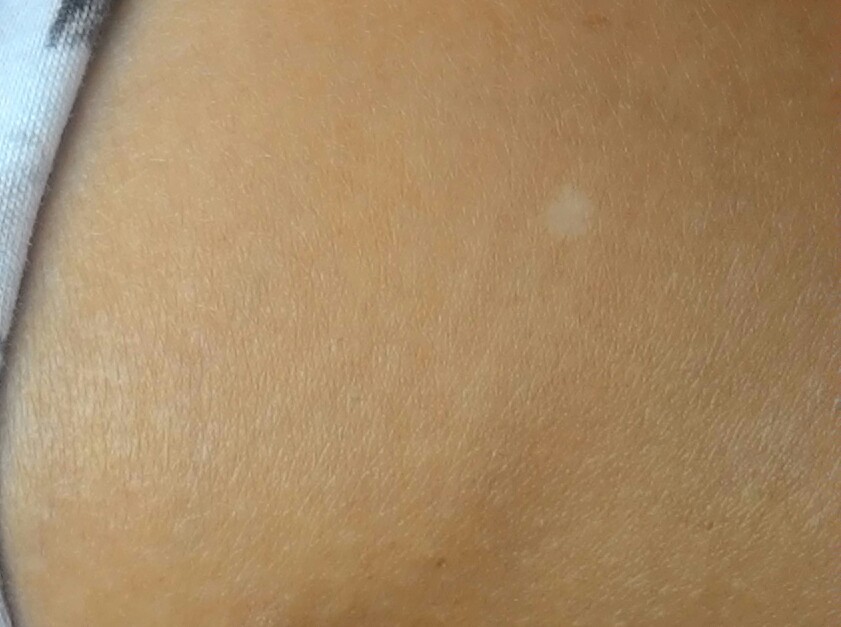
Методы лечения витилиго
Лечение витилиго направлено на подавление аутоиммунного процесса и стимуляцию выработки меланина. Применяются следующие методы:
Местная терапия:
- Кортикостероидные мази и кремы
- Ингибиторы кальциневрина (такролимус, пимекролимус)
- Витамин D3 в виде мазей
Фототерапия:
- ПУВА-терапия
- Узкополосная UVB-терапия
- Эксимерный лазер
Системная терапия:
- Иммуносупрессанты при обширном поражении
- Витамины и микроэлементы
Хирургические методы:
- Пересадка меланоцитов
- Пересадка кожи
Выбор метода лечения зависит от распространенности процесса, локализации очагов, возраста пациента и других факторов. Важно помнить, что лечение витилиго — длительный процесс, требующий терпения.
Как предотвратить появление белых пятен после загара?
Чтобы снизить риск развития витилиго и других нарушений пигментации кожи после пребывания на солнце, следуйте этим рекомендациям:
- Используйте солнцезащитные средства с высоким SPF (30-50)
- Избегайте пребывания на открытом солнце в пиковые часы (с 11 до 16)
- Носите защитную одежду и головные уборы
- Не допускайте солнечных ожогов
- Правильно ухаживайте за кожей после загара
- Придерживайтесь сбалансированного питания
- Избегайте стрессов
При появлении белых пятен на коже после загара обратитесь к дерматологу для своевременной диагностики и лечения.

Как правильно загорать, чтобы не навредить коже?
Соблюдение простых правил поможет получить красивый загар без вреда для здоровья кожи:
- Начинайте загорать постепенно, увеличивая время пребывания на солнце
- Используйте солнцезащитный крем с SPF 30-50, обновляя его каждые 2 часа
- Загорайте утром до 11 часов или после 16 часов вечера
- Пейте больше воды для поддержания водного баланса кожи
- После загара примите прохладный душ и нанесите увлажняющее средство
- Ограничьте время пребывания на солнце до 15-20 минут в первые дни
- Защищайте особо чувствительные участки кожи (родинки, шрамы)
Помните, что здоровье кожи важнее ровного загара. При появлении любых изменений на коже после загара обратитесь к врачу.
Что такое витилиго (лейкодерма)? Как это лечится?
Витилиго – это хроническое заболевание, при котором на коже образуются бледно-белые пятна. Витилиго вызывается недостатком меланина, пигмента в коже. Витилиго может поражать любой участок кожи, но обычно возникает на лице, шее, руках и в складках кожи.
Бледные участки кожи, пораженные этим заболеванием, более уязвимы для солнечных ожогов. По этой причине важно уделять особое внимание этим областям, когда вы находитесь на солнце, и использовать солнцезащитный крем с высоким фактором защиты от солнца (SPF).
Какие регионы больше всего поражаются болезнью витилиго?Области кожи, наиболее пораженные витилиго:
- рот и глаза
- пальцы и запястья
- подмышки
- паховая область
- репродуктивные органы
- внутренняя область рта.
- Витилиго иногда может возникать там, где есть волосяные фолликулы, например на коже головы.

Основные симптомы витилиго:
- Недостаток меланина в коже может сделать волосы в пораженной области белыми или серыми.
- Витилиго обычно начинается с бледного участка кожи, который постепенно становится полностью белым. Центр этого пятна может быть белым, а периферия может быть более бледного цвета кожи. Если под кожей есть кровеносные сосуды, эта область немного ближе к розовому, чем к белому.
- Края пятен могут быть ровными или неровными. Иногда они красные и воспаленные или имеют коричневатый оттенок (гиперпигментация).
- Способ воздействия на витилиго варьируется от человека к человеку. У некоторых людей есть только несколько небольших белых пятен, в то время как у других белые пятна большего размера встречаются на больших участках кожи.
Невозможно предсказать, насколько сильно эта болезнь поразит кожу, но белые пятна обычно остаются постоянными.
Различают два основных типа витилиго:
- сегментарное витилиго
- несегментарное витилиго
В редких случаях витилиго может поражать все тело. Это известно как универсальное или полное витилиго.
Что такое несегментарное витилиго?При несегментарном витилиго (также называемом двусторонним или генерализованным витилиго) симптомы обычно проявляются в виде симметричных белых пятен на обеих сторонах тела.
Симметричные пятна можно увидеть в следующих местах:
- на руках
- на коже вокруг открытых мест тела, таких как глаза
- на коленях
- на локтях
- на ногах.
Несегментарное витилиго является наиболее распространенным типом витилиго, поражающим примерно 9 из 10 человек с витилиго.
Что такое сегментарное витилиго?При сегментарном витилиго (также известном как одностороннее или локализованное витилиго) белые пятна поражают только одну область вашего тела.
Хотя сегментарное витилиго чаще встречается у детей, чем у взрослых, оно встречается гораздо реже, чем несегментарное витилиго. Обычно оно начинается раньше и поражает 3 из 10 детей с витилиго.
Каковы причины витилиго?Витилиго возникает из-за недостатка пигмента меланина в коже. Меланин вырабатывается клетками кожи, называемыми меланоцитами, и придает коже ее цвет.
При витилиго в коже недостаточно рабочих меланоцитов для производства необходимого количества меланина. Это приводит к образованию белых пятен на коже или волосах. Непонятно, почему в пораженных участках кожи отсутствуют меланоциты.
Аутоиммунные причины витилигоСчитается, что наиболее распространенный тип, несегментарное витилиго, является аутоиммунным заболеванием. При аутоиммунных состояниях иммунная система не работает должным образом. Вместо того, чтобы атаковать чужеродные клетки, такие как вирусы, иммунная система атакует здоровые клетки и ткани организма.
Иммунная система человека с несегментарным витилиго разрушает клетки кожи меланоциты, вырабатывающие меланин.
Витилиго также связано с другими аутоиммунными состояниями, такими как гипертиреоз (сверхактивная щитовидная железа), но не у всех с витилиго развиваются эти состояния.
Факторы риска витилиго- Человек может подвергаться повышенному риску развития несегментарного витилиго, если:
- Заболевание присутствует у других членов семьи.
- Человек имеет семейную историю других аутоиммунных заболеваний. Например, у одного из родителей пернициозная анемия (аутоиммунное заболевание, поражающее желудок).
- У человека другое аутоиммунное заболевание.
- У человека меланома (разновидность рака кожи) или неходжкинская лимфома (рак лимфатической системы).
- Наличие определенных изменений в генах человека, которые, как известно, связаны с несегментарным витилиго.
Считается, что менее распространенный тип, сегментарное витилиго, вызывается химическими веществами, выделяемыми из нервных окончаний кожи.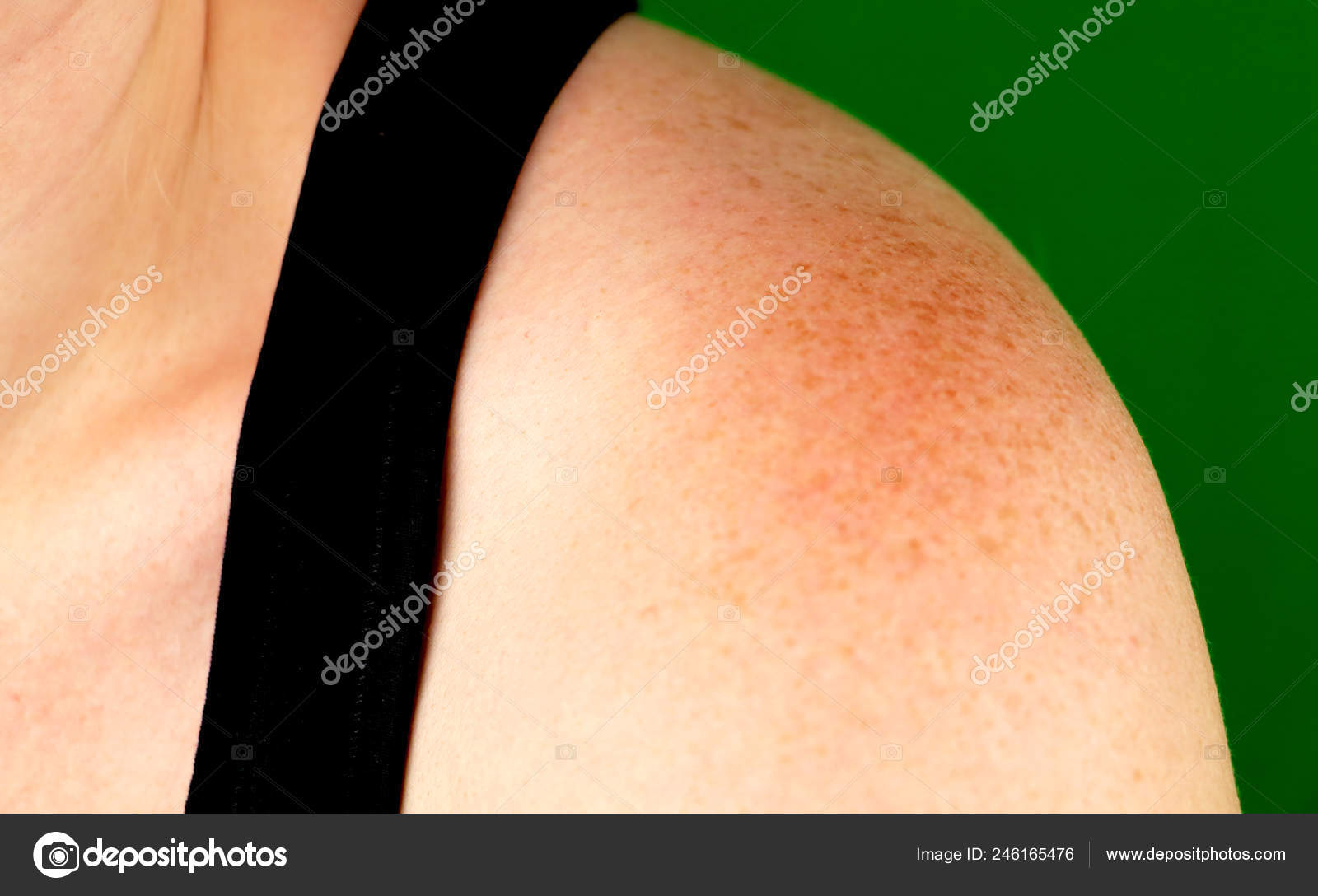 Эти химические вещества вредны для клеток кожи меланоцитов.
Эти химические вещества вредны для клеток кожи меланоцитов.
Витилиго может быть вызвано определенными событиями, такими как:
- Стрессовые события, такие как роды
- Повреждение кожи, такое как сильный солнечный ожог или порезы (это известно как реакция Кебнера)
- Воздействие определенных химических веществ (например, на работе)
- Витилиго не вызывается инфекцией, и невозможно заразиться от кого-то другого, у кого есть витилиго.
Врач-специалист может диагностировать витилиго после осмотра пораженных участков кожи. В диагностических целях врач может задать человеку следующие вопросы:
Есть ли семейная история витилиго
Есть ли в семейном анамнезе другие аутоиммунные заболевания
Были ли травмы пораженных участков кожи. (Например, если у вас солнечный ожог или серьезная сыпь в этой области)
Загорает ли человек или легко сгорает на солнце
Улучшаются или ухудшаются ли какие-либо участки кожи, пораженные этим заболеванием, без какого-либо лечения
Было ли испробовано какое-либо лечение.
Врач также может спросить человека о влиянии витилиго на его жизнь. Например, насколько это влияет на вашу самооценку и влияет ли это на его работу.
Что такое лампа Вуда?Врач может использовать ультрафиолетовую (УФ) лампу, называемую лампой Вуда, чтобы более детально рассмотреть кожу человека. Во время этой процедуры вам нужно будет находиться в темной комнате, а лампа будет находиться на расстоянии 10-13 см от кожи человека.
Пятна витилиго легче увидеть в ультрафиолетовом свете. Это помогает врачу отличить витилиго от других кожных заболеваний, таких как отрубевидный лишай (потеря пигмента из-за грибковой инфекции).
Какие другие аутоиммунные заболевания связаны с витилиго?Поскольку несегментарное витилиго тесно связано с другими аутоиммунными состояниями, человека также можно обследовать, чтобы увидеть, есть ли у него какие-либо симптомы, которые могут указывать на аутоиммунное заболевание, например:
- Чувство усталости и нехватки энергии, что может быть признаком болезни Аддисона.

- Постоянная жажда и потребность в частом мочеиспускании, что может быть признаком диабета.
- Вам также может понадобиться анализ крови, чтобы проверить, насколько хорошо работает ваша щитовидная железа.
Если витилиго тяжелое или делает человека несчастным, можно рассмотреть вопрос о лечении. Белые пятна, вызванные витилиго, обычно остаются постоянными, но существуют варианты лечения, позволяющие уменьшить их появление.
Если пятна относительно небольшие, для их покрытия можно использовать консилеры для кожи.
Стероидные кремы можно наносить на кожу для восстановления некоторых пигментов, но длительное использование может вызвать трещины и истончение кожи.
Если стероидные кремы не действуют, можно использовать фототерапию (светотерапию).
Хотя лечение может помочь коже восстановить свой цвет, этот эффект обычно не длится долго. Лечение не может остановить распространение витилиго.
Каковы осложнения витилиго?Витилиго иногда может вызывать другие проблемы.
- Из-за отсутствия меланина кожа будет более уязвима к воздействию солнца. Важно использовать сильный солнцезащитный крем, чтобы избежать солнечных ожогов.
- Витилиго также может быть связано с проблемами со зрением, такими как воспаление радужной оболочки, воспаление средней оболочки глаза (увеит) и такими проблемами, как частичная потеря слуха (гипоакус).
- Проблемы с самооценкой также распространены у людей с витилиго, особенно если поражены часто открытые и хорошо заметные участки кожи.
Солнечные кератозы | Клиника Spot Check
Солнечный кератоз — это форма предракового состояния кожи, поврежденной солнцем. Им страдают примерно половина белых австралийцев старше 40 лет.
(Chia 2007)
Что такое солнечный кератоз?
Солнечные кератозы обычно проявляются в виде плоских, бледных или розовых пятен на участках, подвергающихся воздействию солнца. Чаще всего они возникают на лице, ушах, висках, носу, тыльной стороне кистей и предплечьях. Лысеющие мужчины часто заболевают солнечным кератозом на коже головы, а у женщин — на груди.
Лысеющие мужчины часто заболевают солнечным кератозом на коже головы, а у женщин — на груди.
Обычно они шероховатые на ощупь, напоминают по консистенции наждачную бумагу, и их легче обнаружить на ощупь, чем по внешнему виду. Иногда солнечные кератозы возвышаются с толстой коркой на поверхности.
Большинство людей с солнечным кератозом не испытывают дискомфорта, но в некоторых случаях они описывают легкое покалывание или ощущение покалывания.
Солнечные кератозы являются признаком основного повреждения кожи. Они проявляются в виде отдельных пятен, но вокруг могут быть ранние субклинические солнечные кератозы, которые еще не видны. Если их не лечить, они, вероятно, перерастут в видимые солнечные кератозы.
Солнечные кератозы и рак кожи
Солнечные кератозы обычно не представляют серьезной проблемы для здоровья. Большинство остаются неизменными без лечения, а многие исчезают сами по себе.
Небольшая часть (примерно 5-10%) развивается в плоскоклеточный рак в течение десяти лет.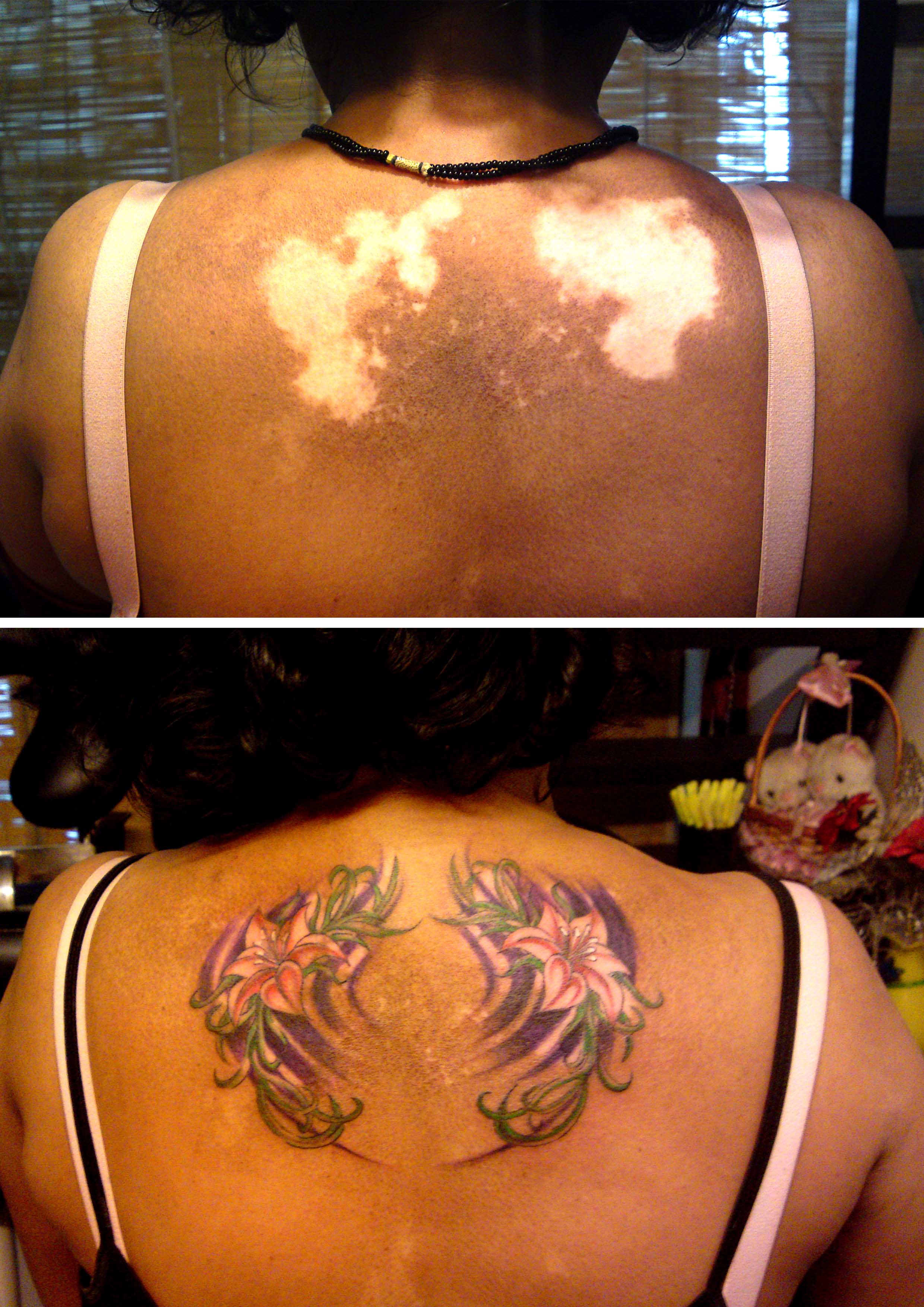 Плоскоклеточная карцинома, хотя обычно легко излечивается, потенциально может быть серьезной. Его почти всегда гораздо труднее лечить, чем солнечные кератозы, поэтому обычно рекомендуется раннее лечение солнечных кератозов.
Плоскоклеточная карцинома, хотя обычно легко излечивается, потенциально может быть серьезной. Его почти всегда гораздо труднее лечить, чем солнечные кератозы, поэтому обычно рекомендуется раннее лечение солнечных кератозов.
Лечение
Существует несколько методов лечения солнечного кератоза. У них разные побочные эффекты, простота использования, показатели эффективности и стоимость. Вы должны обсудить риски и преимущества со своим врачом и выбрать лечение или комбинацию методов лечения, которые соответствуют как вашему состоянию, так и вашим предпочтениям.
Лечение поражений в сравнении с лечением полем
Лечение солнечного кератоза может быть сосредоточено на отдельных солнечных пятнах (поражениях) или на всей пораженной области (поле).
- Полевая обработка — нанесение крема на пораженный участок — действует лучше, и эффект сохраняется дольше, чем при лечении отдельных солнечных пятен, но занимает больше времени, часто имеет неприятные побочные эффекты и стоит дороже.

- Лечение поражений — при котором врач лечит отдельные солнечные кератозы с помощью криотерапии (замораживания) или диатермии (прижигания) — недорого, удобно и быстро, но оно может вызывать волдыри, изменение цвета кожи и, редко, рубцы. Некоторые люди находят это болезненным.
Ваш врач поможет вам определить наилучшее лечение в вашей ситуации.
Криотерапия (замораживание)
Врач замораживает отдельные пятна жидким азотом. Это недорогое разовое лечение полезно для людей с небольшим количеством солнечных кератозов. Это бесполезно для лечения субклинических солнечных кератозов.
Это популярный вариант для людей, которые хотят получить лечение на месте и не беспокоиться о применении кремов или мазей позже.
Криотерапия обычно вызывает эффект ожога на обработанных участках с покраснением и волдырями, заживление которых занимает 2-3 недели. У небольшого числа людей (менее пяти процентов) появляются изменения пигментации (больше или меньше пигментации) на обработанных участках.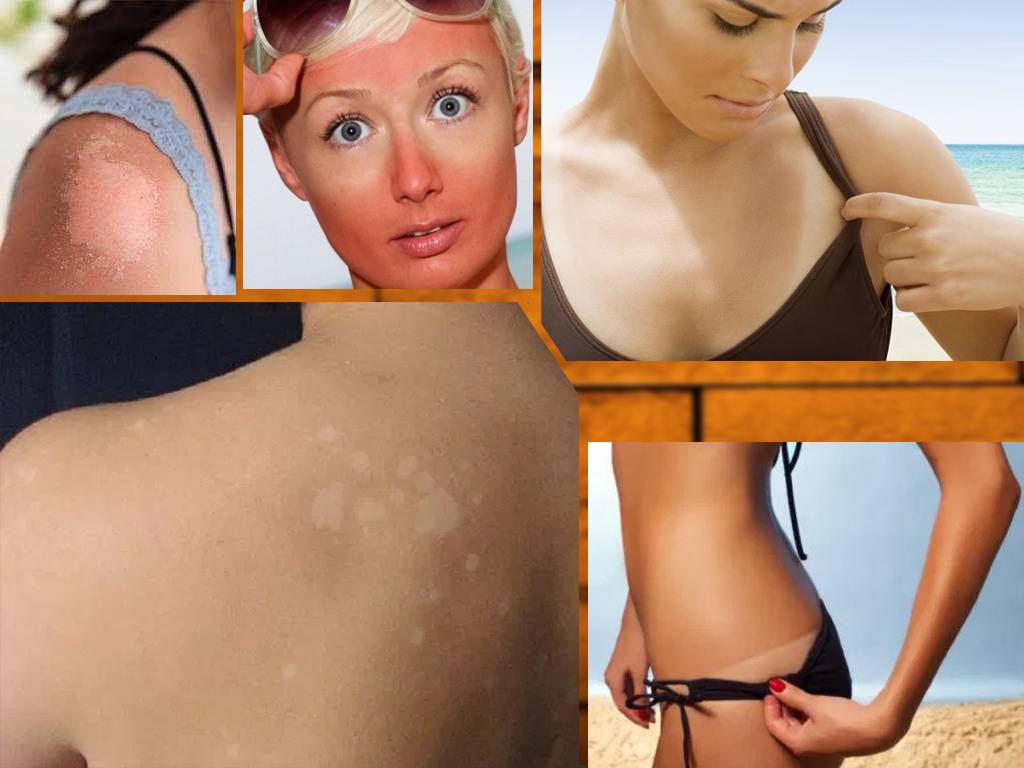
Узнайте больше о криотерапии…
Кремы и мази, отпускаемые по рецепту
Люди с множественными солнечными кератозами могут получить лучшие результаты, нанося крем на пораженные участки, а не обрабатывая отдельные пятна (лечение в полевых условиях).
Этот тип лечения позволяет избавиться от субклинических (невидимых) пятен, а частота рецидивов ниже, чем при лечении отдельных пятен.
В Австралии наиболее часто используется крем с 5-фторурацилом (Efudix), наносимый на пораженный участок один или два раза в день в течение 4–5 недель. Это лечение вызывает раздражение и покраснение кожи в период лечения, и в это время следует избегать пребывания на солнце. Однако было показано, что из всех видов лечения курс Эфудикс приводит к наибольшему удовлетворению пациентов через 12 месяцев.
Новое захватывающее лечение — это комбинированный крем, содержащий 5-фторурацил и кальципотриол (форма витамина D). Эта комбинация работает так же эффективно, как 5-фторурацил сам по себе, с тем преимуществом, что большинство солнечных кератозов можно эффективно лечить всего за 4 дня. Еще одним преимуществом этого лечения является то, что рак кожи с меньшей вероятностью разовьется в обработанной области в течение трех лет. Эта комбинация недоступна в большинстве аптек и должна быть приготовлена в аптеке.
Еще одним преимуществом этого лечения является то, что рак кожи с меньшей вероятностью разовьется в обработанной области в течение трех лет. Эта комбинация недоступна в большинстве аптек и должна быть приготовлена в аптеке.
Другие рецептурные препараты включают имихимод (Aldara) и диклофенак (Solaraze). Не было показано, что они более эффективны, чем 5-фторурацил.
Побочные эффекты всех полевых обработок включают покраснение и иногда образование волдырей на коже. Эти эффекты обычно исчезают примерно через две недели после завершения лечения.
Фотодинамическая терапия (ФДТ)
Фотодинамическая терапия — это комбинированное лечение, при котором крем для местного применения активируется светом. Это полезное лечение, если имеется несколько солнечных кератозов, и предпочтительнее однократное лечение, а не повторное нанесение крема.
Фотодинамическая терапия включает несколько этапов, проводимых в клинике в течение нескольких часов:
- Подготовка кожи
- Применение крема с аминолевулиновой кислотой
- Ожидание проникновения крема в кожу
- Активация крема светом, либо светодиодной фототерапией красного света, либо интенсивным импульсным светом.
 Иногда оба источника света используются в комбинации.
Иногда оба источника света используются в комбинации.
Узнать больше о фотодинамической терапии…
Электрокоагуляция (прижигание)
Подобно криотерапии, эта процедура используется для лечения отдельных солнечных пятен. Он включает в себя сжигание пятен и полезен для особенно толстых и покрытых коркой солнечных пятен, потому что он проникает глубже, чем криотерапия.
Диатермия обычно проводится под местной анестезией и ограничивается одной или двумя точками одновременно.
Риск образования рубцов выше, чем при других видах лечения.
Витамин B3 (никотинамид) в таблетках
Витамин B3 (никотинамид), принимаемый перорально, помогает лечить солнечный кератоз. Было показано, что он уменьшает существующие солнечные кератозы примерно на 30 процентов, поэтому наиболее полезен в сочетании с другими методами лечения.
В недавних исследованиях у людей с высоким риском (к которым обычно относятся люди со многими солнечными кератозами) витамин B3 предотвращал многие базальноклеточные и плоскоклеточные карциномы.
Необходимы дальнейшие исследования, чтобы определить эффект у людей с более низким риском и может ли витамин B3 также предотвратить меланому.
Правильная дозировка витамина B3: никотинамид 500 мг два раза в день.
Узнайте больше о витамине B3 и раке кожи…
Масло чайного дерева
Недавние исследования показали, что некоторые люди успешно лечили солнечный кератоз маслом чайного дерева, испытывая меньше побочных эффектов, чем другие методы лечения. Наилучшие результаты были достигнуты при использовании продуктов, специально разработанных для ухода за кожей. Эти продукты еще не считаются основным средством лечения солнечного кератоза.
Салициловая кислота
Кремы и шампуни с салициловой кислотой могут помочь разрушить толстый, твердый верхний слой, который часто появляется при солнечном кератозе. Сама по себе салициловая кислота не является эффективным средством для лечения солнечного кератоза, но ваш врач может порекомендовать вам использовать ее на пораженном участке перед использованием других методов лечения.
Салииловые мазевые препараты включают:
- Coco-Scalp мазь, доступную в аптеках
- Наша собственная мазь от чешуйчатой кожи, приготовленная фармацевтом по нашим спецификациям. Эта мазь доступна в клинике Spot Check. Он имеет более высокую концентрацию салициловой кислоты, чем мазь Coco-Scalp.
Профилактика
Солнечные кератозы возникают в основном у людей со светлой кожей, которые в анамнезе много раз находились на солнце в течение длительного периода. Это означает, что после того, как вам поставили диагноз «солнечный кератоз», у вас, скорее всего, появится больше в будущем.
Вы можете уменьшить количество солнечных кератозов в будущем, сводя к минимуму пребывание на солнце в периоды повышенного риска. Использование солнцезащитных кремов широкого спектра SPF 30-50+, а также защитных головных уборов, длинных рукавов и брюк может улучшить общее состояние вашей кожи, а также снизить риск развития рака кожи.
Аутоиммунные заболевания и воздействие солнца: что нужно знать
25 августа 2020 г.
Аутоиммунные заболевания и воздействие солнца: что нужно знать
От садоводства на заднем дворе до авантюрных походов, лето предлагает множество возможностей насладиться солнцем, особенно во время COVID-19.пандемия, когда эксперты рекомендуют собираться на открытом воздухе, а не в помещении, чтобы уменьшить распространение вируса. Но у некоторых людей с аутоиммунными заболеваниями солнце может вызвать обострение и усугубить симптомы.
«У меня были пациенты, вернувшиеся из отпуска на Гавайях, и у них внезапно заболела волчанка, — говорит Джеффри Карлин, доктор медицинских наук. «И другие, которым потребовались месяцы, чтобы справиться с болезнью после сильного солнечного ожога».
Доктор Карлин почти три десятилетия лечил больных волчанкой в Вирджинии Мейсон, а сейчас проводит исследования волчанки в Научно-исследовательском институте Бенароя в Вирджинии Мейсон (BRI). Недавно мы спросили его, как и почему солнце может вызывать вспышки аутоиммунных заболеваний. Вот что он должен был сказать.
Недавно мы спросили его, как и почему солнце может вызывать вспышки аутоиммунных заболеваний. Вот что он должен был сказать.
Какие аутоиммунные заболевания вызывают чувствительность к солнцу?
Ученые все еще изучают связь между солнечным светом и вспышками аутоиммунных заболеваний. До сих пор самые четкие данные касались связи между волчанкой и воздействием солнца. Исследователи знают, что солнце может вызвать волчанку у некоторых людей, которые уже были на пути к заболеванию. Солнце также может вызывать обострения волчанки у людей, у которых уже есть заболевание.
Имеются также некоторые свидетельства связи между солнечным светом и вспышками болезни, называемой дерматомиозитом. Исследования показывают, что сильный солнечный ожог может также вызвать вспышки псориаза и склеродермии. Ученые все еще работают над тем, чтобы узнать больше об этом.
«Обычно мы не наблюдаем эти солнечные вспышки при таких заболеваниях, как ревматоидный артрит (РА) и воспалительное заболевание кишечника», — говорит доктор Карлин.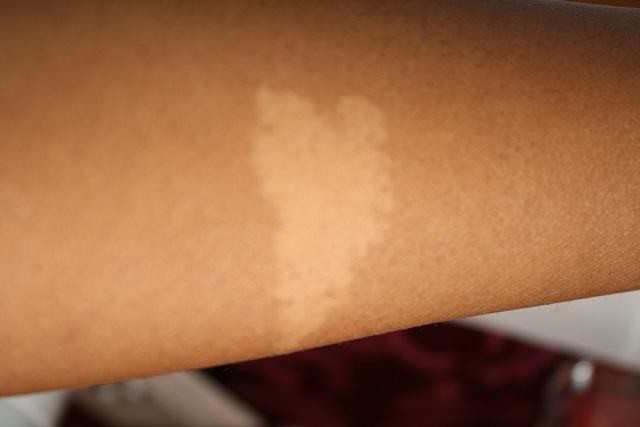 «Тем не менее, мы знаем, что некоторые лекарства от ревматоидного артрита могут сделать пациентов чувствительными к свету».
«Тем не менее, мы знаем, что некоторые лекарства от ревматоидного артрита могут сделать пациентов чувствительными к свету».
Почему больные волчанкой чувствительны к солнечному свету?
Хуана Мата, социальный работник и соучредитель Looms for Lupus, живет с волчанкой уже более десяти лет, и она на собственном горьком опыте узнала, что воздействие солнца может спровоцировать ее вспышки волчанки.
«Я помню, как ехал на работу, и меня палило солнце — у меня появилась большая сыпь на лице, сильно покраснели щеки. Было даже трудно дышать», — говорит она.
Она начала намыливаться солнцезащитным кремом по дороге на работу, но ее симптомы не исчезли.
«Всего через несколько часов за рабочим столом мои щеки горели и зудели, кожа головы чесалась, и у меня были очень сильные головные боли», — говорит она. «Наконец-то я осознал, что настолько чувствителен к свету, что свет в моем офисе вызывал вспышку моей болезни».
Доктор Карлин объясняет, что чрезмерное воздействие УФ-излучения может быть токсичным для любого человека. Когда вы получаете сильный солнечный ожог, солнце убивает клетки на поверхности вашей кожи. Затем ваше тело избавляется от этих клеток, фактически приказывая им умереть в процессе, называемом апоптозом.
Когда вы получаете сильный солнечный ожог, солнце убивает клетки на поверхности вашей кожи. Затем ваше тело избавляется от этих клеток, фактически приказывая им умереть в процессе, называемом апоптозом.
«Во время апоптоза клетки, по сути, самоуничтожаются, — говорит доктор Карлин. «Затем возникает иммунный ответ, когда лейкоциты входят и пережевывают их — это когда некоторые люди краснеют и шелушатся. Затем на их месте вырастают новые, здоровые клетки».
Но у людей с волчанкой (и всеми аутоиммунными заболеваниями) иммунная система гиперактивна. Поэтому, когда люди с волчанкой подвергаются воздействию солнца и их клетки «выворачиваются наружу», это может вызвать слишком сильную иммунную реакцию.
«Включаются лейкоциты, активизируются другие иммунные клетки, и довольно скоро у вас происходит полная вспышка иммунной системы — это все равно, что подливать бензин в огонь», — говорит доктор Карлин. «Мы видим, что у многих людей с волчанкой появляются кожные высыпания и даже проблемы с почками, поскольку их иммунные клетки перегружаются и атакуют здоровые ткани».
У некоторых людей эти симптомы проходят сами по себе, в то время как другим требуется лечение, помогающее успокоить иммунную систему.
Может ли солнечный свет вызвать волчанку? Как?
В январе 2019 года жительница Сиэтла Дайан Ли отправилась в отпуск в Мексику, чтобы насладиться столь необходимым временем на солнце. Придя домой, она заметила зудящую красную сыпь на лице.
«Я была у дерматолога, который сделал биопсию сыпи, — говорит Диана, — и узнал, что у меня волчанка».
Доктор Карлин объяснил, как это происходит: Аутоиммунные заболевания возникают, когда белки, называемые аутоантителами, атакуют здоровые ткани. У людей с волчанкой и другими заболеваниями аутоантитела могут находиться в организме в течение многих лет, прежде чем у них начнутся эти приступы. Обычно это только вопрос времени, когда эти люди заболеют волчанкой, но одно событие, например солнечный ожог, может спровоцировать их приступ и спровоцировать болезнь.
«Думайте об этом как об автомобильной аварии, — говорит доктор Карлин. «Вы едете и наезжаете на лед, из-за чего теряете контроль над машиной и во что-то врезаетесь. Солнечный ожог — это лед. Это может вызвать серию событий в вашем теле, которые заставят эти аутоантитела начать атаку».
«Вы едете и наезжаете на лед, из-за чего теряете контроль над машиной и во что-то врезаетесь. Солнечный ожог — это лед. Это может вызвать серию событий в вашем теле, которые заставят эти аутоантитела начать атаку».
Наслаждение солнцем при аутоиммунном заболевании
Хуана и Диана не позволяют своей чувствительности к солнцу мешать им наслаждаться временем на свежем воздухе. Дайан, которая любит проводить время на свежем воздухе и не может дождаться, чтобы планировать больше пляжных каникул, когда пандемия закончится, научилась менять свой гардероб после того, как ей поставили диагноз волчанка.
«Я начала носить одежду с длинными рукавами и стараться избегать прямых солнечных лучей, когда иду в поход или бегаю, — говорит Диана.
Хуана тоже одевается продуманно, чтобы не упускать время на улицу.
«Если я пойду в парк, я надену одежду с длинными рукавами, длинные брюки и большую мягкую шляпу», — говорит она. «Я также беру с собой шарф, чтобы закрыть лицо, если понадобится».
Доктор Карлин рекомендует тщательно подходить к выбору солнцезащитного крема и не забывать наносить его повторно. Многие продукты для макияжа и ухода за кожей также могут обеспечивать защиту от UVA/UVB. Если вы пользуетесь косметикой, использование этих продуктов может стать простым способом сделать солнцезащитный крем частью вашей повседневной жизни.
«Не все солнцезащитные кремы одинаковы», — говорит доктор Карлин. «Я рекомендую использовать как минимум SPF 50 и проверять этикетку, чтобы убедиться, что он защищает вас от лучей UVA и UVB».
Он также рекомендует выбирать одежду с более высокой степенью защиты от солнца, например, из более плотных и темных тканей. Вы также можете стирать свою одежду в растворе, который делает ее более устойчивой к ультрафиолетовому излучению, который вы можете купить у нескольких брендов в магазинах и в Интернете.
«Я говорю своим пациентам, что вам не нужно превращаться в вампира», — говорит доктор Карлин. «Будучи осторожным и разумным в отношении пребывания на солнце, вы можете наслаждаться прогулками на свежем воздухе, не вызывая обострений».

