Почему на коже появляются красные точки. Как выглядят различные виды кожных высыпаний. Когда необходимо обратиться к врачу. Какие существуют методы лечения и профилактики красных точек на коже.
Основные причины появления красных точек на коже
Красные точки на коже могут возникать по разным причинам. Наиболее распространенными являются:
- Аллергические реакции
- Кожные инфекции
- Раздражение кожи
- Заболевания кожи
- Укусы насекомых
Рассмотрим подробнее некоторые из этих причин.
Аллергические реакции
При контакте с аллергеном на коже могут появляться красные зудящие точки или пятна. Это может быть реакция на:
- Продукты питания
- Лекарства
- Косметику
- Средства бытовой химии
- Укусы насекомых
Аллергическая сыпь обычно сопровождается сильным зудом и может распространяться по телу.
Кожные инфекции
Различные бактериальные, вирусные и грибковые инфекции могут вызывать появление красных точек на коже. К ним относятся:
- Стафилококковые и стрептококковые инфекции
- Опоясывающий лишай
- Ветряная оспа
- Краснуха
- Грибковые инфекции кожи
При инфекционных заболеваниях красные высыпания часто сопровождаются другими симптомами — повышением температуры, недомоганием, увеличением лимфоузлов.

Раздражение кожи
Красные точки могут появляться при механическом или химическом раздражении кожи:
- Трение об одежду
- Контакт с агрессивными веществами
- Чрезмерное пребывание на солнце
- Сухость кожи
В этих случаях высыпания обычно локализуются в месте контакта с раздражителем.
Как выглядят разные виды красных точек на коже?
Внешний вид красных точек на коже может различаться в зависимости от причины их появления:
Аллергическая сыпь
- Мелкие красные зудящие точки или волдыри
- Могут сливаться в большие пятна
- Часто сопровождается отеком
Инфекционные высыпания
- Красные пятна или бугорки разного размера
- Могут быть заполнены жидкостью
- Часто болезненные при надавливании
Раздражение кожи
- Красные шершавые участки
- Мелкие красные точки
- Шелушение кожи
Заболевания кожи
- При псориазе — красные бляшки с серебристыми чешуйками
- При экземе — красные зудящие пятна, часто мокнущие
- При розацеа — красные пятна и прыщики на лице
Когда нужно обратиться к врачу?
В большинстве случаев красные точки на коже не представляют серьезной опасности. Однако есть ситуации, когда необходимо обратиться к врачу:
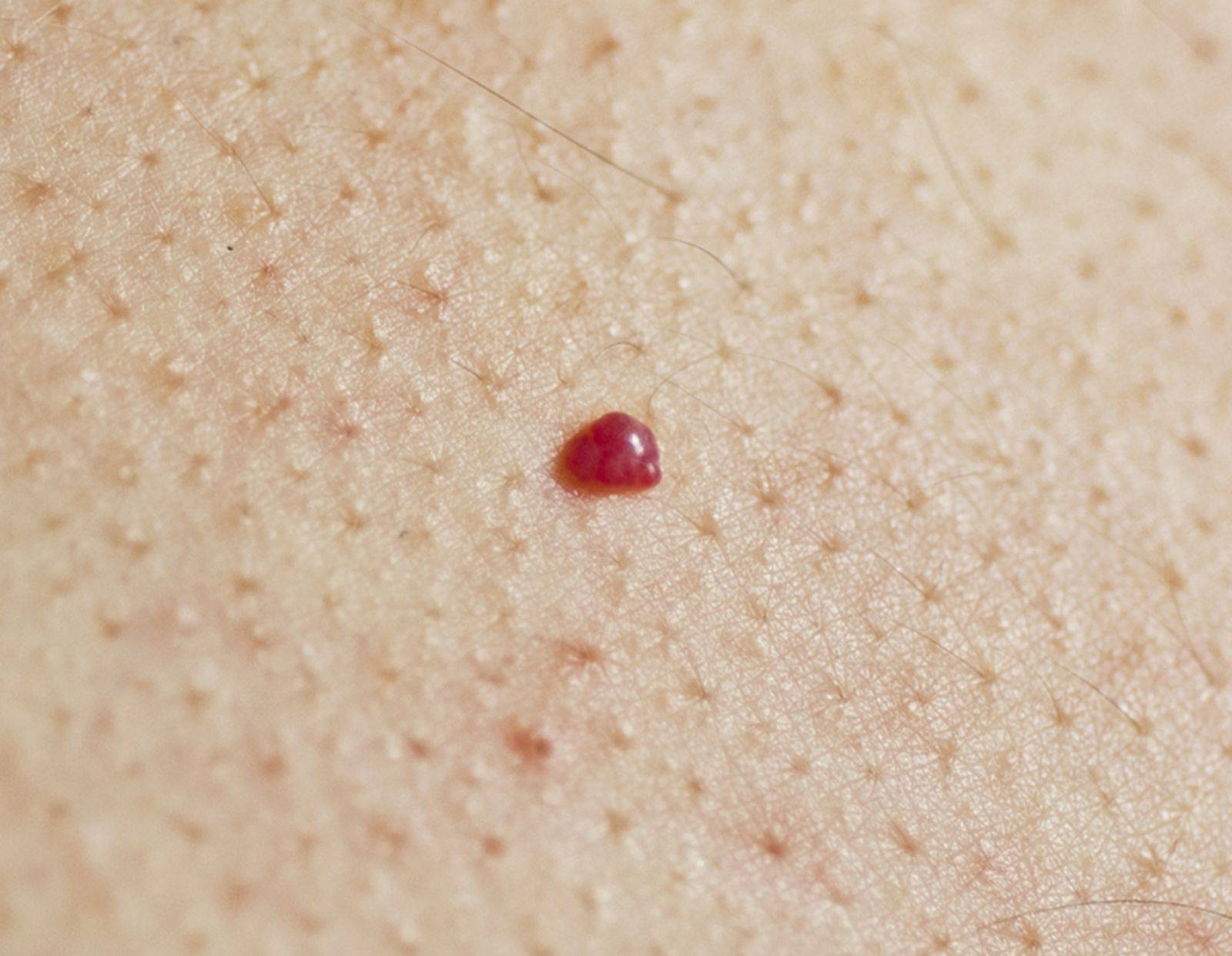
- Высыпания сопровождаются высокой температурой
- Появились признаки инфекции — гной, увеличение лимфоузлов
- Сыпь быстро распространяется по телу
- Возникли проблемы с дыханием или глотанием
- Сыпь не проходит длительное время или постоянно рецидивирует
В этих случаях врач сможет определить причину высыпаний и назначить правильное лечение.
Как лечат красные точки на коже?
Методы лечения зависят от причины появления высыпаний:
При аллергии:
- Антигистаминные препараты
- Местные кортикостероидные мази
- Исключение контакта с аллергеном
При инфекциях:
- Противовирусные или антибактериальные препараты
- Противогрибковые средства
- Антисептические мази
При раздражении кожи:
- Увлажняющие и смягчающие средства
- Противозудные препараты
- Устранение раздражающего фактора
При кожных заболеваниях:
- Лечение основного заболевания
- Противовоспалительные препараты
- Иммуномодуляторы
В любом случае схему лечения должен подбирать врач индивидуально для каждого пациента.
Профилактика появления красных точек на коже
Чтобы избежать появления красных высыпаний на коже, рекомендуется:

- Соблюдать правила личной гигиены
- Использовать увлажняющие средства для кожи
- Избегать контакта с аллергенами и раздражителями
- Носить удобную одежду из натуральных тканей
- Защищать кожу от солнечных лучей
- Своевременно лечить инфекционные заболевания
- Укреплять иммунитет
При соблюдении этих простых правил можно значительно снизить риск появления красных точек и других высыпаний на коже.
Заключение
Красные точки на коже могут быть симптомом различных состояний — от безобидных до требующих серьезного лечения. Важно внимательно относиться к любым изменениям на коже и при необходимости своевременно обращаться к врачу. Правильная диагностика и лечение помогут быстро избавиться от неприятных высыпаний и предотвратить осложнения.
Красные пятна на ногах
04.09.2022
Почему появляется сыпь на ноге в виде красных точек?
Когда появляются красные пятна на ногах, это явный признак того, что происходит какая-либо реакция организма на что-либо. Важно знать, что любые изменения на коже требуют тщательного обследования организма на выявление недуга или заболевания. Не все пятна на коже относятся к разряду опасных. Часто случается так, что раздражение в виде красных пятен появляется на коже человека из-за неправильной депиляции или при аллергических реакциях на какое-нибудь косметическое средство.
Если на ноге появилось красное пятно, но оно особо ничем не выделяется (не зудит, не чешется, не увеличивается в размерах, не меняет цветовой оттенок), то данный дефект не требует медицинского вмешательства. Но, если на ногах образовались красные болезненные пятна, которые доставляют человеку большой дискомфорт и болезненные ощущения, то визит к врачу, в таком случае, необходим.
Причины появления красных пятен на ногах
- Аллергическая реакция.
- Резкая смена климатических условий.
- Укус насекомого.
- Некоторые кожные заболевания.
Точную причину появления указанного покраснения можно будет выявить только после полного обследования организма больного и сдачи им соответствующих анализов. Данные процедуры назначаются либо терапевтом, либо дерматологом. Если красное пятно на коже шелушится, то это, в первую очередь, указывает на проблемы работы пищеварительного тракта и иммунной системы. Возможно, в организме человека не хватает жиров, из-за чего кожа начинает тускнеть, дрябнуть и на ней образуются красные шелушащиеся пятна.
Если красные пятна чешутся на ногах, то это значит, что проявляется какое-либо кожное заболевание, вплоть до экземы. Грибок кожи также вызывает появление красных пятен на ногах, которые чешутся. В указанных случаях нужно незамедлительно обращаться в лечебное заведение. Самостоятельное лечение в домашних условиях запрещено до тех пор, пока не определится точный диагноз болезни.
В указанных случаях нужно незамедлительно обращаться в лечебное заведение. Самостоятельное лечение в домашних условиях запрещено до тех пор, пока не определится точный диагноз болезни.
Красные пятна на ногах: причины, чем лечить?
При появлении красных пятен на ступнях ног, нужно обратить внимание на обувь, в которой человек проводит большое количество времени. Главной причиной того, что на ступне появилось красное пятно, является деформация ноги или ее натирание. Если красное пятно на ступне сопровождается образованием мелких водянистых пузырьков, то это, явный признак кожного заболевания или грибковой инфекции. В таких обстоятельствах, лечение подобного заболевания проводится на ранних этапах. Если своевременно не обратиться за помощью к врачу, то болезнь может принять хронический характер.
Когда на бедрах появились красные пятна, то это проявляется реакция организма на какой-либо аллерген.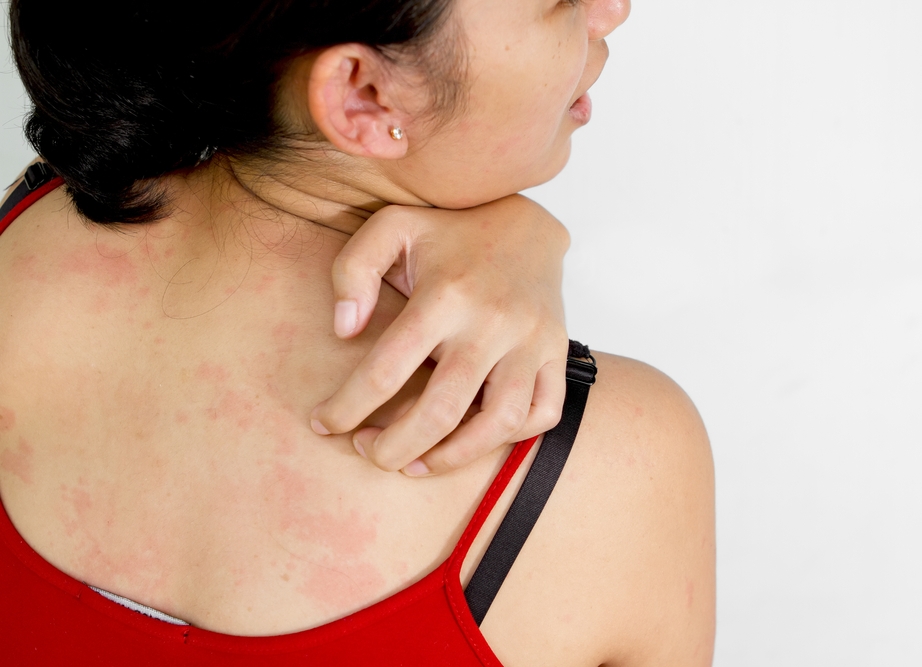 Прием и передозировка лекарственных препаратов тоже может вызвать подобную реакцию. Очень часто красные пятна на бедрах образуются в результате переохлаждения тела, особенно верхней части ног. В некоторых случаях, когда появляются красные круглые пятна на ногах, особенно у женщин, это является первым симптомом начинающегося варикоза вен. В любом случае, если образовавшиеся красные пятна начинают мучить человека и приносить ему болезненные страдания, то следует незамедлительно обращаться к врачу. Подобные реакции организма являются первыми симптомами инфекционных болезней. Важно помнить, что любое заболевание лучше всего поддается лечению на начальной стадии. Упущенное время может обернуться для больного печальными последствиями.
Прием и передозировка лекарственных препаратов тоже может вызвать подобную реакцию. Очень часто красные пятна на бедрах образуются в результате переохлаждения тела, особенно верхней части ног. В некоторых случаях, когда появляются красные круглые пятна на ногах, особенно у женщин, это является первым симптомом начинающегося варикоза вен. В любом случае, если образовавшиеся красные пятна начинают мучить человека и приносить ему болезненные страдания, то следует незамедлительно обращаться к врачу. Подобные реакции организма являются первыми симптомами инфекционных болезней. Важно помнить, что любое заболевание лучше всего поддается лечению на начальной стадии. Упущенное время может обернуться для больного печальными последствиями.
Опубликовано в Дерматология Премиум Клиник
Пятна на коже. Разновидности дефекта и возможные причины
Пятном является участок кожи, отличающийся от окружающих тканей по цвету и иногда по структуре.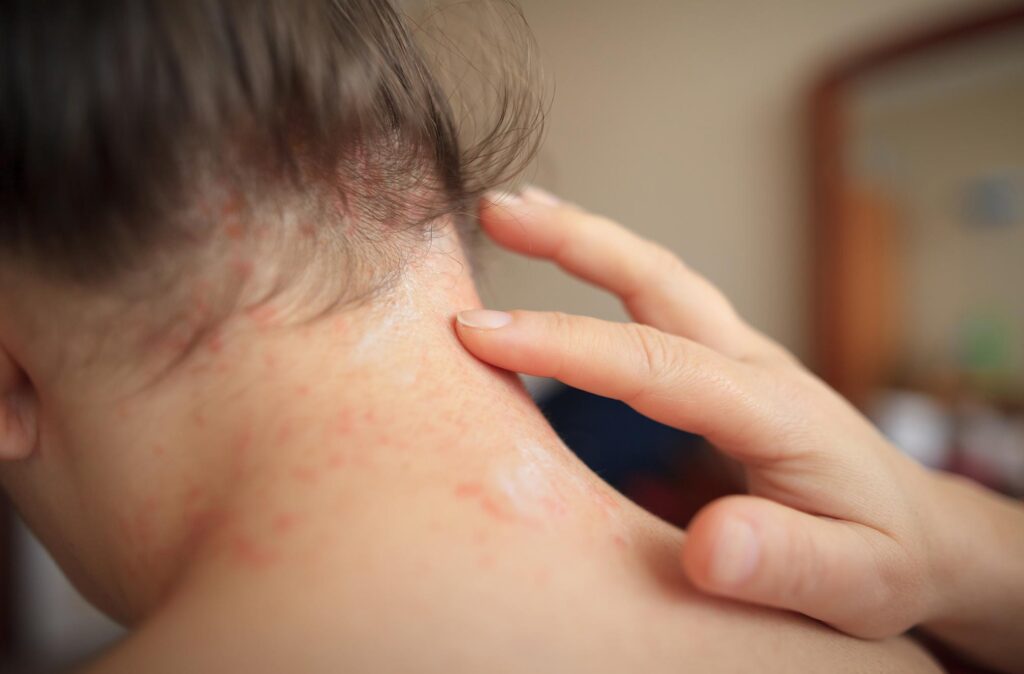 В зависимости от того, какие причины вызвали его развитие, а также какие визуальные характеристики являются отличием, пятна разделяют на три группы:
В зависимости от того, какие причины вызвали его развитие, а также какие визуальные характеристики являются отличием, пятна разделяют на три группы:
- пигментного характера, возникающие на фоне дефицита или переизбытка мелатонина;
- сосудистой природы, развивающиеся из-за патологии рядом располагающегося кровеносного сосуда;
- искусственного происхождения, которые являются следствием попадания в верхние слоя кожи красящих веществ (например, татуировки или татуаж).
Красные пятна
Данный вид является наиболее распространенным. Они имеют следующие особенности:
- Появление пятен, сопровождающихся кожным зудом, может быть результатом дерматологического или грибкового заболевания.
- Красные пятна, которые сочетаются с развитием кожного зуда и шелушения, могут быть результатом появления дерматита, лишая или экземы.
- Пятна небольшого размера, имеющие темно-красный или малиновый оттенок, появляются на фоне ветряной оспы, кори и менингита.
 Зуд при заболеваниях может быть нестерпимым.
Зуд при заболеваниях может быть нестерпимым. - Пятнышки красного оттенка на здоровой коже являются результатом аллергических реакций.
- Стрессовое воздействие характеризуется появлением разлитых темно-красных и бордовых пятен в области шеи или грудной клетки. Их исчезновение наблюдается после успокоения.
Белые пятна
Развитие пятен, имеющих белый цвет, связано с недостаточным содержанием в ткани такого пигмента, как мелатонин. Данное состояние обусловлено повышенной восприимчивостью к солнечным лучам. В качестве причин выступают аутоиммунные и эндокринные патологии. Появление белых пятен может быть результатом витилиго или лейкодермии.
Темные пятна
Появление пятен, имеющих темно-коричневый цвет, вызвано переизбытком в организме мелатонина. Его повышенный синтез может развиваться при длительном нахождении на солнце. Наиболее тяжелой степенью пигментации является развитие хлоазмы. В некоторых случаях их формирование обусловлено грибковыми поражениями, гормональными нарушениями, синдромом Кушинга, злокачественными новообразованиями, а также реакцией на употребление медикаментозных средств.
Шелушащиеся пятна
Пятна на здоровых участках кожи с шелушением вызваны избыточным содержанием омертвевших частичек дермы, часто сопровождаются выраженным кожным зудом. Удаление шелушений на фоне расчесывания сопровождается усилением симптоматики. Подобная клиническая картина может вызываться дерматитом, экземой, отрубевидным лишаем, а также ксерозом. Шелушение развивается при воздействии неблагоприятных факторов внешней среды с низкой температурой.
Розовые пятна
Появление розовых пятен может быть связано с течением атопического дерматита, являющегося результатом контакта с пылевыми частицами, химическими средствами или различными продуктами. Нестабильное психоэмоциональное состояние сопровождается появлением пятен на груди, шее, лице, а также руках.
На фоне лишая Жибера пациента беспокоят пятна розового цвета с локализацией в области спины или бедер. Активация болезни связана со снижением иммунных сил, после перенесенных заболеваний, имеющих инфекционную природу.
Появление стригущего лишая связано с поражением кожных покровов и выпадением волос.
Поставить диагноз на основании внешнего осмотра, оценки цвета, размеров или формы может только врач-дерматолог. По результатам диагностики выбирается оптимальный метод лечения. При необходимости назначается консультация таких специалистов, как венеролог или онколог.
Если вы заметили у себя пятна на коже, они беспокоят вас, чешутся или увеличиваются в размерах, приходите в нашу клинику. Наши врачи обязательно помогут разобраться в проблеме, выявят точные причины патологии и назначат правильное лечение.
Картинки, причины, лечение и когда обращаться за помощью
Человек может заметить красные точки на коже по ряду причин, начиная от аллергических реакций и заканчивая воздействием тепла.
Многие причины появления красных точек на коже безвредны и проходят сами по себе. Другим может потребоваться лечение на дому или без рецепта.
В этой статье мы обсудим некоторые возможные причины появления красных точек на коже, варианты их лечения и когда обращаться к врачу.
Кожная сыпь бывает разных размеров, цветов и текстур.
Не все высыпания требуют неотложной медицинской помощи. Тем не менее, люди должны немедленно обратиться за медицинской помощью, если у них есть сыпь и они замечают любой из следующих симптомов:
- сыпь, покрывающая все тело
- лихорадка
- волдыри или открытые раны
- затрудненное дыхание, речь или глотание
- отек лица, глаз или губ
- ригидность затылочных мышц
- чувствительность к свету
- судороги
- сонливость или потеря сознания
Людям также следует немедленно обращаться за медицинской помощью при возникновении любых новых болезненных высыпаний, поражающих глаза, ротовую полость или гениталии.
В случае сомнений человеку следует обратиться за мнением к поставщику первичной медико-санитарной помощи или сертифицированному дерматологу.
Тепловая сыпь, или потница, возникает, когда потовые железы блокируются, задерживая пот в глубоких слоях кожи.
Хотя потница может быть у любого человека, это состояние чаще всего встречается у младенцев и детей младшего возраста с незрелыми потовыми железами.
Симптомами потницы являются:
- скопления маленьких красных бугорков, называемых папулами
- твердые бугорки телесного цвета
- ощущение зуда или покалывания
- легкая потливость или отсутствие потоотделения в пораженной области
- тошнота
Лечение
Потница обычно проходит в течение 24 часов.
Лечение обычно включает использование лосьонов для снятия зуда, раздражения и отека.
Люди также могут сохранять кожу прохладной и избегать тесной одежды.
Узнайте больше о вариантах лечения потницы здесь.
Волосяной кератоз (КП) — это распространенное кожное заболевание, при котором на коже появляются крошечные красные, белые или телесного цвета бугорки.
Чаще всего поражает внешние части плеч. Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
К симптомам КП относятся:
- кожа грубая или сухая
- patches of small, painless bumps on the skin
- itching
Treatment
People can treat the symptoms of KP with:
- moisturizers containing urea or lactic acid
- alpha hydroxy acid
- glycolic acid
- lactic кислота
- ретиноиды
- салициловая кислота
- лазерная или световая терапия
Узнайте больше о домашнем лечении КП здесь.
Контактный дерматит возникает, когда человек вступает в контакт с веществом, которое раздражает его кожу или вызывает аллергическую реакцию.
Симптомы контактного дерматита варьируются в зависимости от триггера и тяжести реакции.
Симптомы контактного дерматита включают:
- сыпь в виде геометрических узоров или форм
- сухая кожа, которая шелушится и трескается
- яркая покрасневшая кожная сыпь
- скопления мелких красных точек на коже 9,0013 крапивница или очень зудящие рубцы на коже
- сильный зуд, ощущение стянутости или жжения
- заполненные жидкостью волдыри, которые сочатся и покрываются коркой
- темная, утолщенная кожа
- чувствительность к солнечному свету
Узнайте больше о контактном дерматите здесь.
Лечение
Лечение контактного дерматита зависит от причины и тяжести симптомов у человека.
Симптомы от легкой до умеренной уменьшаются, когда человек избегает контакта с раздражителем или аллергеном. По возможности люди должны:
- избегать средств по уходу за кожей, содержащих агрессивные или раздражающие химические вещества
- избегать украшений с никелевым или золотым покрытием
- избегайте продуктов или лекарств, вызывающих аллергические реакции
- носите защитную одежду на рабочем месте или в местах с ядовитыми растениями
Если дерматит ограничен небольшой площадью, человек может нанести 1% крем гидрокортизона.
Врач может назначить более сильные местные или пероральные антигистаминные препараты людям, которые не реагируют на безрецептурные препараты.
Атопический дерматит, также известный как экзема, представляет собой хроническое воспалительное заболевание кожи.
Существует множество различных типов экземы, в том числе:
- Фолликулярная экзема: Этот тип экземы поражает волосяные фолликулы.

- Папулезная экзема: Проявляется в виде небольших красных бугорков на коже, которые медицинские работники называют папулами.
Наряду с красными бугорками на коже экзема может вызывать:
- сильный кожный зуд
- повышение температуры и отек кожи
- сухую, шелушащуюся кожу и корочка более
Лечение
Люди могут справиться с симптомами атопического дерматита и даже предотвратить обострения с помощью следующих методов лечения:
- прием рецептурных лекарств, таких как стероиды и антигистаминные препараты
- фототерапия или светотерапия
- нанесение увлажняющего крема для лечения , растрескивание кожи
- использование неароматизированного стирального порошка, не вызывающего раздражения
- избегание провоцирующих факторов, таких как сухой воздух, стресс и аллергены
дерматолог.
Также может помочь принятие отбеливающих ванн, для которых требуется полстакана отбеливателя на 40-галлонную ванну, 1–2 раза в неделю.
Узнайте больше о вариантах лечения экземы здесь.
Розацеа — кожное заболевание, вызывающее раздражение кожи, покраснение и появление мелких прыщей.
Хотя розацеа может развиться у любого человека в любой момент жизни, это состояние чаще всего встречается у взрослых в возрасте 30–60 лет, у людей со светлой кожей и в период менопаузы.
Симптомы розацеа включают:
- раздражение или покраснение кожи на лбу, носу, щеках и подбородке
- кровеносные сосуды, видимые под кожей
- скопления небольших бугорков или прыщей
- толстая кожа на лице
- красные, зудящие или слезящиеся глаза
- воспаление век
- затуманенное зрение
Лечение
Розацеа можно лечить с помощью различных стратегий и лекарств. Некоторые стратегии, которые могут помочь облегчить розацеа, включают:
- избегать провоцирующих факторов, таких как ультрафиолетовое излучение, алкоголь и агрессивные химикаты
- умывать лицо очищающими средствами со сбалансированным pH
- часто использовать увлажняющие средства
- носить солнцезащитный крем широкого спектра действия с SPF 30 или выше
Люди также должны избегайте продуктов с кофеином и острой пищи, так как они также могут спровоцировать розацеа.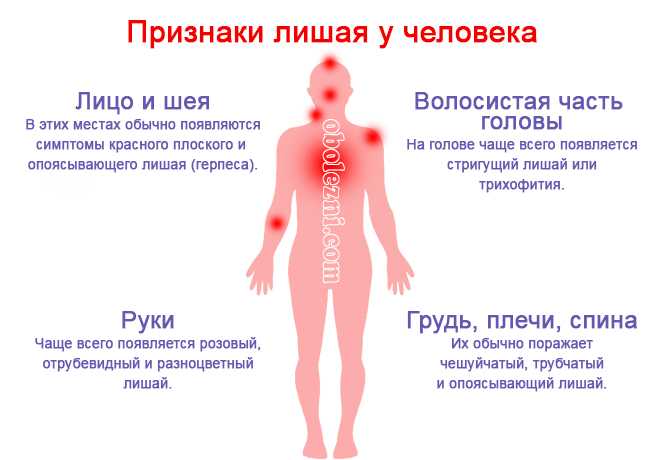
Медикаментозное лечение розацеа включает:
- бримонидина тартрат
- азелаиновая кислота
- метронидазол
- электрохирургия
- световая терапия
- местный ивермектин
- пероральные тетрациклины
Узнайте больше о вариантах лечения розацеа здесь.
Некоторые инфекции также могут приводить к появлению красных точек на коже.
При подозрении на кожную инфекцию следует обратиться к врачу.
Примеры:
Ветряная оспа или опоясывающий лишай
Вирус ветряной оспы вызывает эти инфекции, при которых образуются красные, зудящие, наполненные жидкостью волдыри, которые могут появиться на любом участке тела.
Ветряная оспа обычно возникает у младенцев и детей младшего возраста. Однако подростки и взрослые также могут заболеть ветряной оспой.
Опоясывающий лишай встречается у взрослых, уже переболевших ветряной оспой. По данным Национального института старения, опоясывающий лишай обычно поражает одну область на одной стороне тела.
Краснуха
Эта заразная вирусная инфекция вызывает характерную сыпь в виде мелких красных или розовых точек.
Сыпь обычно начинается на лице, а затем распространяется на туловище, руки и ноги. Инфекции краснухи также вызывают лихорадку, головную боль и увеличение лимфатических узлов.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что краснуха является относительно редкой инфекцией в Соединенных Штатах из-за широкого использования вакцины MMR. Вакцина доступна для младенцев и детей в возрасте от 9 месяцев до 6 лет.
Менингит
Менингит требует неотложной медицинской помощи. Это воспаление оболочек, покрывающих спинной и головной мозг. Обычно это происходит из-за бактериальной или вирусной инфекции.
Симптомы менингита включают:
- лихорадка
- ригидность затылочных мышц
- головная боль
- тошнота
- чувствительность к свету
- спутанность сознания
- рвота
Сыпь появляется не всегда. Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или пурпурные уколы на коже. Кроме того, он не выцветает, когда человек катит по нему стакан.
Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или пурпурные уколы на коже. Кроме того, он не выцветает, когда человек катит по нему стакан.
Инфекция MRSA (стафилококк)
CDC определяет устойчивый к метициллину Staphylococcus aureus (MRSA) как «тип бактерий, устойчивых к нескольким антибиотикам».
MRSA часто поражает кожу, вызывая болезненные воспаленные участки кожи. Люди также могут испытывать выделение гноя из пораженной кожи и лихорадку.
Другие бактериальные кожные инфекции также могут вызывать болезненные и воспаленные участки кожи. Если человек подозревает, что у него кожная инфекция, ему следует обратиться к врачу.
Скарлатина
Бактерии Streptococcus вызывают эту инфекцию.
Эти бактерии естественным образом обитают в носу и горле. Они вызывают красную сыпь на шее, под мышками и в паху. Сыпь состоит из мелких красных точек, шершавых на ощупь.
Если человек подозревает инфекцию кожи, он должен всегда обращаться к врачу.
Людям также следует обратиться к врачу, если их сыпь не проходит, несмотря на использование безрецептурных препаратов или лечение в домашних условиях.
Люди также должны обратиться за медицинской помощью, если у них кожная сыпь, сопровождающаяся следующими симптомами:
- лихорадка
- сильная боль в голове или шее
- боль или скованность в суставах
- затрудненное дыхание
- частая рвота или диарея
- спутанность сознания
- головокружение
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу, прежде чем пытаться использовать какие-либо домашние средства.
Для облегчения кожной сыпи и лечения кожной сыпи можно попробовать следующие домашние процедуры:
- использование мягкого мыла без запаха, гелей для душа и очищающих средств
- отказ от купания или душа в горячей воде
- поддержание пораженной кожи в сухости и чистоте
- носить свободную воздухопроницаемую одежду
- избегать растирания или расчесывания кожной сыпи
- накладывать холодный компресс для снятия отека и боли
- наносить алоэ вера на пораженную кожу для уменьшения отека и снятия боли
- использовать увлажняющие средства для увлажнения сухой, шелушащейся кожи
есть несколько возможных причин появления красных точек на коже, включая потницу, КП, контактный дерматит и атопический дерматит.
Красные точки на коже также могут возникать из-за более серьезных состояний, таких как вирусная или бактериальная инфекция.
Если люди подозревают, что у них кожная инфекция, им следует обратиться к врачу, а не использовать домашние средства.
Некоторые кожные высыпания и сопутствующие им симптомы можно лечить с помощью домашних средств и безрецептурных препаратов. К ним относятся избегание источника раздражения и использование безрецептурных противозудных мазей.
Люди могут обратиться к врачу или дерматологу, если их симптомы сохраняются, несмотря на использование домашних или безрецептурных препаратов. Врач или дерматолог может диагностировать основную причину и дать соответствующие рекомендации по лечению.
Прочитайте эту статью на испанском языке.
Аллергическая экзема: причины, симптомы и диагностика
Что такое аллергическая экзема?
Когда ваше тело вступает в контакт с чем-то, что может вызвать у вас заболевание, ваша иммунная система способствует химическим изменениям, чтобы помочь вашему телу предотвратить болезнь.
Каждый день вы подвергаетесь воздействию тысяч веществ. Большинство из них не вызывают реакции вашей иммунной системы. Однако в некоторых случаях вы можете вступить в контакт с определенными веществами, которые вызывают реакцию иммунной системы, даже если они обычно не вредны для организма. Эти вещества известны как аллергены. Когда ваш организм реагирует на них, он вызывает аллергическую реакцию.
Аллергическая реакция может принимать различные формы. Некоторые люди испытывают затрудненное дыхание, кашель, жжение в глазах и насморк, когда у них аллергическая реакция. Другие аллергические реакции вызывают изменения кожи.
Аллергическая экзема — это зудящая кожная сыпь, которая появляется при контакте с аллергеном. Состояние часто возникает через несколько часов после того, как вы подверглись воздействию вещества, вызвавшего аллергическую реакцию.
Аллергическая экзема также известна как:
- аллергический дерматит
- контактный дерматит
- аллергический контактный дерматит
- контактная экзема
Аллергическая экзема возникает при прямом контакте с аллергеном. Состояние известно как «отсроченная аллергия», потому что оно не вызывает аллергическую реакцию сразу. Симптомы аллергической экземы могут не проявляться в течение 24–48 часов после контакта с аллергеном.
Состояние известно как «отсроченная аллергия», потому что оно не вызывает аллергическую реакцию сразу. Симптомы аллергической экземы могут не проявляться в течение 24–48 часов после контакта с аллергеном.
Некоторые общие триггеры аллергической экземы включают:
- никель, который можно найти в украшениях, пряжках ремней и металлических пуговицах на джинсах
- духи, встречающиеся в косметике
- краски для одежды
- краска для волос
- латекс
- клеи 90iv13 мыло и чистящие средства и другие растения
- кремы или мази с антибиотиками, наносимые на кожу
Аллергическая экзема может также развиться, когда кожа подвергается воздействию химических веществ в присутствии солнечного света. Например, аллергическая реакция может возникнуть после использования солнцезащитного крема и пребывания на солнце.
Симптомы аллергической экземы могут варьироваться от человека к человеку. Они также могут меняться со временем. Симптомы обычно развиваются там, где произошел контакт с аллергеном. В редких случаях симптомы могут распространяться на другие части тела.
Симптомы обычно развиваются там, где произошел контакт с аллергеном. В редких случаях симптомы могут распространяться на другие части тела.
Общие симптомы включают:
- зуд
- жжение или боль
- красные бугорки, которые могут выделяться, выделяться выделениями или коркой
- теплая, нежная кожа или грубая кожа
- воспаление
- порезы
- сыпь
Ваш врач сначала осмотрит вашу кожу, чтобы определить, есть ли у вас аллергическая экзема. Если они подозревают, что у вас есть заболевание, им нужно будет провести дополнительное тестирование, чтобы выяснить, на что именно у вас аллергия. В большинстве случаев будет использоваться патч-тест.
Если вам нужна помощь в поиске лечащего врача или аллерголога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Патч-тест
Во время этого теста вам на спину накладывают пластыри, содержащие распространенные аллергены. Эти пластыри остаются на месте в течение 48 часов. Когда ваш врач удалит пластыри, он проверит наличие симптомов аллергической реакции. Ваш врач снова проверит вашу кожу через два дня, чтобы увидеть, есть ли у вас отсроченная аллергическая реакция.
Когда ваш врач удалит пластыри, он проверит наличие симптомов аллергической реакции. Ваш врач снова проверит вашу кожу через два дня, чтобы увидеть, есть ли у вас отсроченная аллергическая реакция.
Биопсия
Другие анализы потребуются, если ваш врач не сможет поставить диагноз на основе пластыря. Ваш врач может выполнить биопсию поражения кожи, чтобы убедиться, что другое состояние здоровья не вызывает состояние вашей кожи. Во время биопсии врач возьмет небольшой образец пораженной кожи. Затем они отправят его в лабораторию для тестирования.
Лечение аллергической экземы зависит от тяжести симптомов. Однако во всех случаях важно промыть пораженную кожу большим количеством воды, чтобы удалить следы аллергена.
Возможно, вам не потребуется дополнительное лечение, если ваши симптомы легкие и не беспокоят вас. Тем не менее, вы можете использовать увлажняющий крем, чтобы сохранить кожу увлажненной и восстановить повреждения. Кремы с кортикостероидами, отпускаемые без рецепта, могут помочь при зуде и воспалении.
