Какие бывают виды сыпи на теле. Что вызывает появление высыпаний на коже. Как диагностировать и лечить кожные высыпания. Как предотвратить появление сыпи.
Виды кожных высыпаний
Существует два основных типа элементов кожных высыпаний:
Первичные элементы сыпи
- Розеола — небольшое розовое или красное пятнышко до 5 мм
- Пятно — более крупный элемент до 20 мм неправильной формы
- Геморрагия — кровоизлияние в кожу различного размера
- Папула — возвышающееся над кожей пятно
- Бугорок — плотное образование до 20 мм без полости внутри
- Узел — глубокое уплотнение в коже размером с лесной орех и больше
- Волдырь — возвышающийся над кожей элемент от 2 до 15 см
- Пузырек — полостной элемент до 5 мм
- Пустула — пузырек с гнойным содержимым
- Пузырь — полостной элемент до 3-5 см
Вторичные элементы сыпи
К ним относятся пигментация и депигментация, чешуйки, корки, эрозии, трещины, ссадины, язвы, рубцы и другие изменения кожи, возникающие на месте первичных элементов.

Причины появления сыпи
Высыпания на коже могут быть вызваны различными факторами. Выделяют две основные группы причин:
Инфекционные причины сыпи
- Ветряная оспа
- Герпетическая инфекция
- Корь
- Краснуха
- Детская розеола
- Скарлатина
- Энтеровирусная инфекция
- Менингококцемия
- Боррелиоз
- Псевдотуберкулез и иерсиниоз
- Чесотка
- Грибковые заболевания
Инфекционная сыпь часто сопровождается повышением температуры, общей слабостью, головной болью и другими симптомами.
Неинфекционные причины сыпи
- Сосудистые болезни и болезни крови
- Системные заболевания соединительной ткани
Диагностика кожных высыпаний
При появлении сыпи необходимо как можно скорее обратиться к врачу. Диагностика включает:
- Осмотр кожных покровов
- Оценку формы, цвета, расположения элементов сыпи
- Сбор анамнеза и жалоб
- При необходимости — лабораторные и инструментальные исследования
До посещения врача не рекомендуется самостоятельно обрабатывать сыпь или пытаться устранить ее. Это может изменить картину высыпаний и затруднить диагностику.
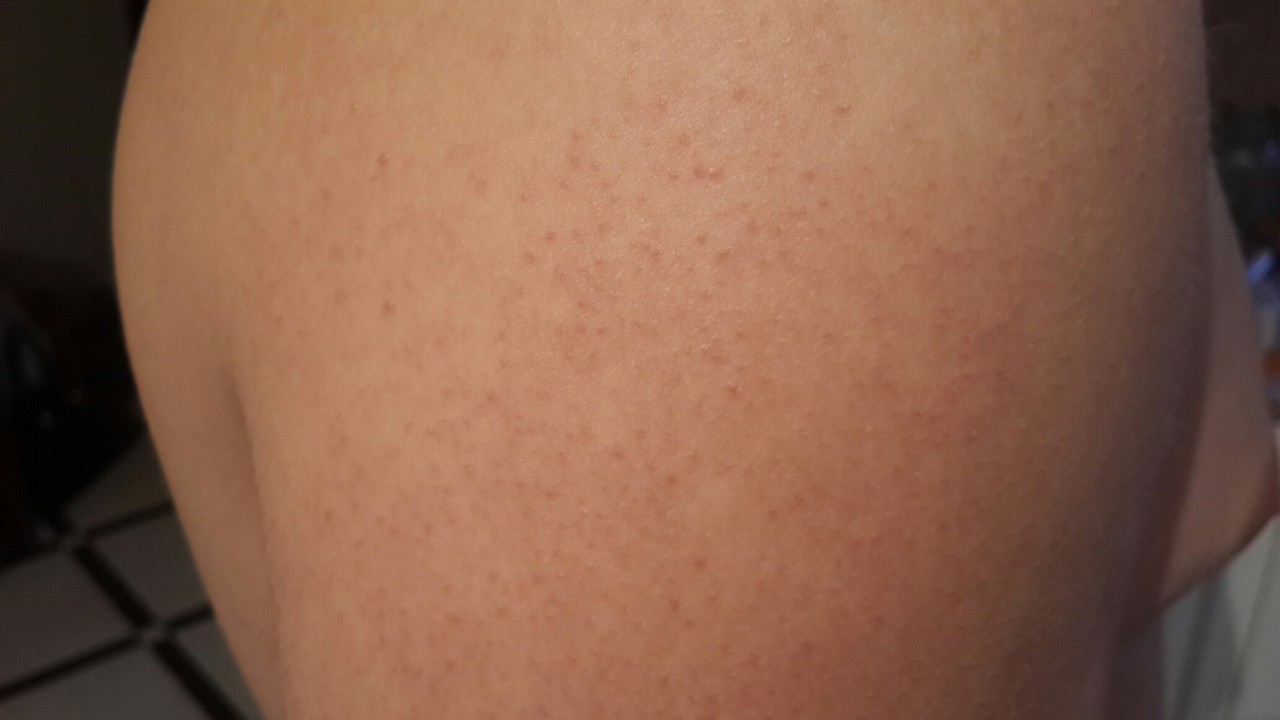
Лечение кожных высыпаний
Терапия сыпи обычно включает два направления:
- Общее лечение — устранение основной причины появления сыпи
- Местное лечение — устранение местных симптомов (зуд, воспаление и др.)
В зависимости от причины сыпи могут быть назначены:
- Жаропонижающие препараты
- Антигистаминные средства
- Антибиотики
- Противогрибковые препараты
- Глюкокортикостероиды
Профилактика кожных высыпаний
Чтобы предупредить появление сыпи, рекомендуется:
- Соблюдать правила личной гигиены
- Проводить своевременную вакцинацию
- Исключить контакт с потенциальными аллергенами при склонности к аллергии
- Укреплять иммунитет
- Своевременно лечить хронические заболевания
Потница у детей
Потница — распространенное кожное заболевание у новорожденных и грудных детей. Чем характеризуется потница?
- Появление мелкой красной сыпи на коже
- Локализация в местах с повышенным потоотделением
- Причина — нарушение терморегуляции и закупорка потовых протоков
Основные причины потницы у детей
- Жаркая погода
- Слишком теплая одежда
- Синтетическая, плотная одежда
- Повышенная температура тела
- Избыточный вес
- Нарушения обмена веществ
Симптомы потницы
Как проявляется потница у детей?

- Мелкие красные узелки на коже
- Ощущение колкости и раздражения кожи
- Беспокойство ребенка, нарушение сна
- Локализация в местах естественных складок, под подгузником
Отличие потницы от аллергии
Как отличить потницу от аллергической сыпи?
- Потница — мелкие красные узелки
- Аллергия — крупные красные пятна, волдыри
- Потница локализуется в местах потоотделения
- Аллергия может быть на любых участках кожи
- Аллергическая сыпь сильно чешется, особенно ночью
Лечение потницы у детей
Как лечить потницу у ребенка?
- Обеспечить доступ воздуха к коже
- Отрегулировать температуру в комнате (20-22°C)
- Использовать «дышащие» подгузники подходящего размера
- Не кутать ребенка
- Купать 2 раза в день
- Использовать травяные ванночки (ромашка, череда)
- Применять специальные детские косметические средства
При появлении гнойничков необходимо срочно обратиться к врачу!
Когда обращаться к врачу при появлении сыпи?
Немедленно обратитесь к врачу, если:
- Сыпь сопровождается высокой температурой
- Элементы сыпи увеличиваются или сливаются
- Появились признаки нагноения
- Сыпь сопровождается сильным зудом
- Общее состояние ребенка ухудшается
- Сыпь не проходит в течение нескольких дней

что это может означать и к кому обращаться
Содержание
- 1 Какая сыпь бывает?
- 2 Почему появляется сыпь?
- 3 Диагностируйте заболевание на ранних стадиях
- 4 Лечение
- 5 Профилактика
Нередко у детей, особенно раннего возраста, на коже возникают различного рода высыпания. Причины сыпи у ребенка могут быть разными, поэтому самостоятельно проводить лечение не рекомендуется. При появлении высыпаний на коже у ребенка, необходимо как можно раньше посетить врача, который проведет осмотр, необходимое обследование и назначит грамотную терапию.
Какая сыпь бывает?
Различают первичные и вторичные элементы кожных высыпаний у детей. К первичным элементам относятся:
- Розеола – пятнышко розового или красного цвета, размером до 5 мм, неправильной формы, не выступает над уровнем кожи.
- Пятно – более крупный, чем розеола, элемент, до 20 мм , чаще неправильной формы. Исчезает при надавливании на кожу и снова проявляется после прекращения давления.

- Геморрагия – кровоизлияние в кожу в результате повреждения сосудов кожи. Это точки или пятна различной величины и формы, которые не исчезают при надавливании. В зависимости от размера выделяют петехии (точечные кровоизлияния), пурпура (множественные геморрагии размером до 5 мм) и экхимозы (кровоизлияния более 5 мм).
- Папула – розеола или пятно, возвышающееся над уровнем кожи.
- Бугорок – плотное, ограниченное образование, которое выступает над уровнем кожи, без полости внутри, размером до 20 мм. Образуется в результате скопления в дерме воспалительного инфильтрата. После бугорка часто формируется рубец.
- Узел – ограниченное, глубоко уходящее вглубь кожи уплотнение, без полости внутри, часто выступающее над уровнем кожи. Величина узлов – от лесного ореха до куриного яйца и более. Часто кожа над узлами изменена.
- Волдырь – бесполостной, несколько возвышающийся над кожей элемент, размером от 2-3 до 10-15 см и более, имеет округлую или овальную форму.
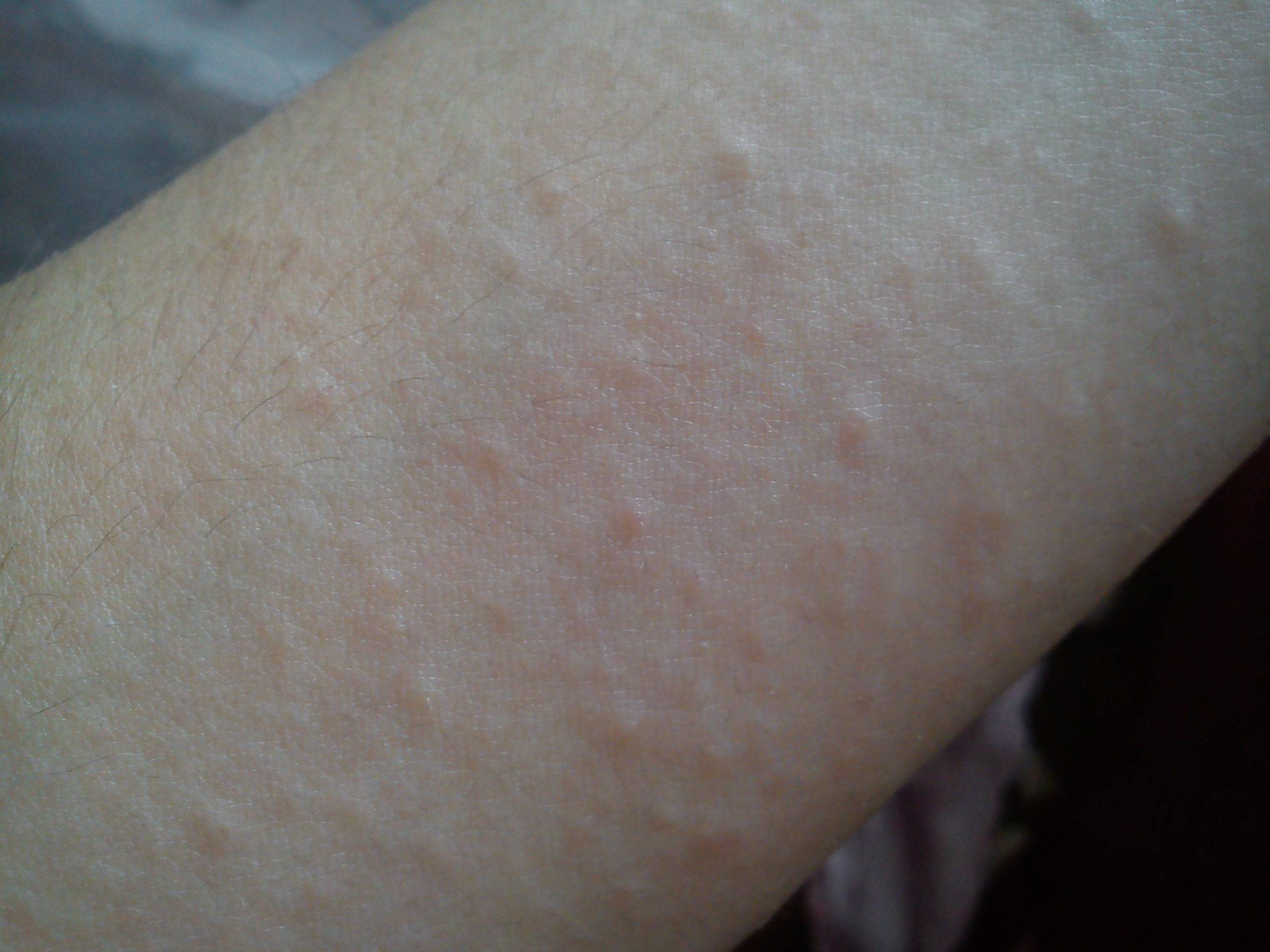 Часто сопровождается зудом.
Часто сопровождается зудом. - Пузырек (везикула) – полостной элемент, размером до 5 мм. Заполнен прозрачным, мутным или кровянистым содержимым.
- Пустула – пузырек с гнойным содержимым.
- Пузырь – полостной элемент, размером до 3-5 см. Содержимое может быть серозным, кровянистым или гнойным. Могут спадаться, образую корочку, иди вскрываться, образуя эрозивную поверхность.
Вторичные высыпания у детей представлены пигментацией и депигментацией, чешуйками, коркам, эрозиями, трещинами, ссадинами, язвами, рубцами, рубцовыми атрофиями, лихенификациями, вегетациями.
Почему появляется сыпь?
Причины сыпи у ребенка могут быть разными. Выделяют две основные группы заболеваний, сопровождающихся высыпаниями: инфекционные и неинфекционные. Наиболее частые инфекционные причины появления сыпи в детском возрасте:
- Ветряная оспа. Сыпь везикулярная на коже и слизистых оболочках. Расположение – по всему телу, в т.
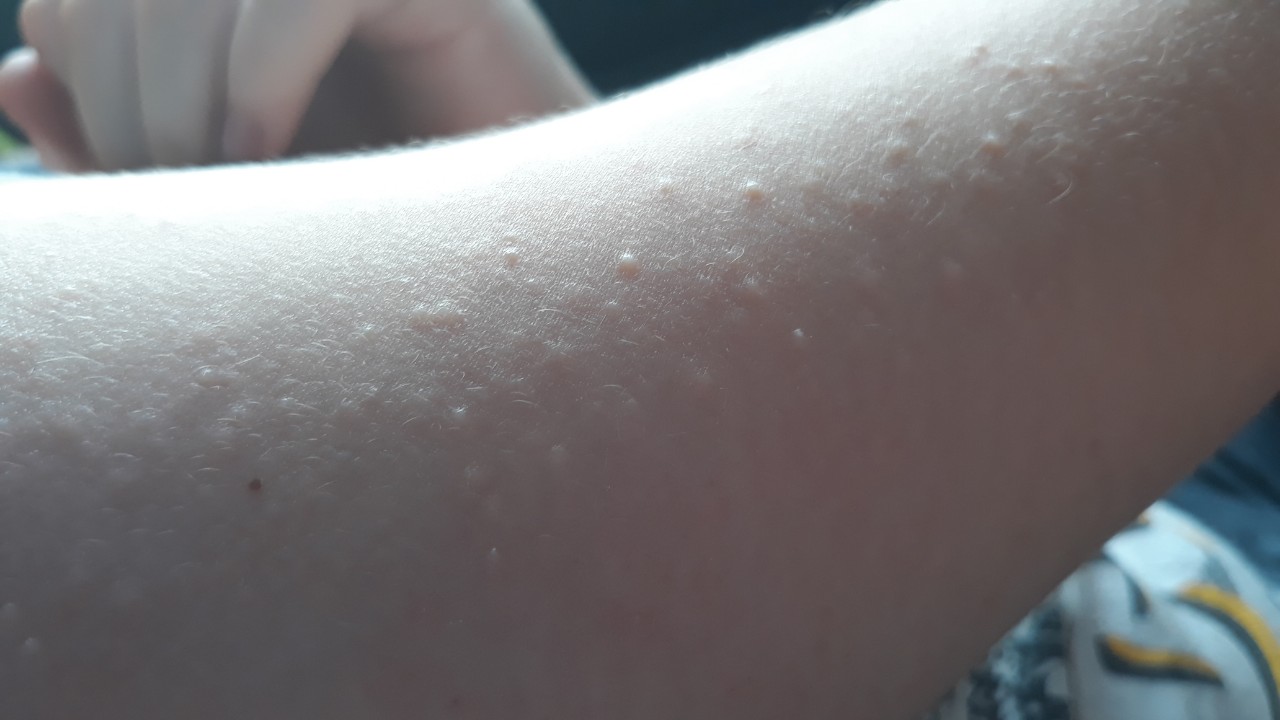 ч. на волосистой части головы. Появление сыпи не одномоментное, а в несколько этапов с интервалом в 1-2 дня. Везикулы сопровождаются зудом.
ч. на волосистой части головы. Появление сыпи не одномоментное, а в несколько этапов с интервалом в 1-2 дня. Везикулы сопровождаются зудом. - Герпетическая инфекция. Сыпь везикулярного характера разной локализации на коже и слизистых оболочках.
- Корь. При развитии болезни появляется фебрильная лихорадка, общая интоксикация с катаром верхних дыхательных путей, слезотечением. Сыпь появляется с 3-5 дня в ротовой полости на щеках, затем пятнисто-папулезные элементы распространяются на поверхность лица, туловища и конечностей. Проявляется в несколько этапов. Опасна развитием осложнений (вирусная пневмония, менингоэнцефалит).
- Краснуха. Мелкая сыпь у ребенка, розового цвета, появляется на первый или второй день. Вначале небольшие красные пятнышки покрываю поверхность шеи, лица, туловища, далее распространяются на руки и ноги. У детей старшего возраста могут болеть суставы, присутствуют симптомы общей интоксикации. У детей раннего возраста течение болезни преимущественно легкое.
 Огромную опасность несет краснуха для беременных женщин, поскольку поражаются нервные структуры плода, могут развиваться различные врожденные пороки
Огромную опасность несет краснуха для беременных женщин, поскольку поражаются нервные структуры плода, могут развиваться различные врожденные пороки - Детская розеола (внезапная экзантема). Заболевание характерно для детей грудного и младшего возраста. Сопровождается лихорадкой и увеличением лимфоузлов. На 3-4 день при нормализации температуры появляется сыпь – пятнистая или макуло –папулезная, которая исчезает через сутки
- Скарлатина. Заболевание, характеризующееся интоксикацией, лихорадкой, тонзиллитом и мелкой сыпью на теле у ребенка. Сыпь появляется на 2 день, распространяется по всему телу, на фоне гиперемированной кожи.
- Энтеровирусная инфекция. Чаще всего появляется у детей дошкольного возраста. Болезнь сопровождается высокой температурой, миалгией, фарингитом, гастроэнтеритом. Сыпь появляется на 3-5 день и сопровождается нормализацией температуры и улучшением самочувствия. Элементы сыпи разной величины, розового или ярко-розового цвета, пятнистые или пятнисто-папулезные по характеру.
 Появляются одномоментно.
Появляются одномоментно. - Менингококцемия. Серьезное заболевание, которое без должного и своевременного лечения может привести к летальному исходу. Сыпь сопровождается высокой лихорадкой, выраженной интоксикацией. Элементы появляются в первые сутки. Первые элементы – розеолы, папулы единичные, которые быстро превращаются в неправильной формы геморрагии, склонные к увеличению. Сыпь преимущественно располагается на конечностях.
- Боррелиоз (болезнь Лайма). Чаще на месте укуса клеща (в среднем через 10 дней) появляется папула красного цвета. Эритема имеет вид кольца, с просветлением и уплотнением в центре, не возвышается над кожей.
- Псевдотуберкулез, иерсиниоз. Сыпь появляется одномоментно. Чаще располагается на симметричных участках тела. Сыпь розеолезная, пятнисто-папулезная, ярко-красная, на гиперемированной коже. Может сопровождаться зудом
- Чесотка. Температура тела не повышается, появляется сыпь на лице и теле у ребенка, могут поражаться ладонные поверхности рук.
 Высыпания сильно зудят, особенно ночью.
Высыпания сильно зудят, особенно ночью. - Грибковые заболевания. Появляются пузырьки, эрозии или красные пятна на лице и теле у ребенка. Чаще всего они располагаются на поверхности ног, стоп, ладоней, запястий. Легко передается, особенно во влажной среде. Высыпания сильно чешутся, температура тела не повышается.
Сыпь инфекционного происхождения редко является единственным симптомом. Она часто сопровождается повышением температуры тела, общей слабостью, головной болью, признаками ОРИ – насморк, боль в горле, кашель, болями в животе, диареей. Но не всегда наличие похожих сопутствующих симптомов будут указывать на инфекционный характер высыпаний.
К неинфекционным причинам относятся: аллергические заболевания (крапивница, пищевая и медикаментозная аллергия, многоформная экссудативная эритема и др.), сосудистые болезни и болезни крови (гемофилия, идиопатическая тромбоцитопеническая пурпура, геморрагический васкулит и др.), системные заболевания соединительной ткани (системная красная волчанка, дерматомиозит, системная склеродермия).
Диагностируйте заболевание на ранних стадиях
При появлении высыпаний на коже у детей, необходимо как можно раньше посетить педиатра и/или дерматолога. Врач проводит общий осмотр, оценивает форму, цвет, расположение и внешний вид элементов сыпи. Проводит сбор анамнестических данных и жалоб. При необходимости назначает дополнительные лабораторные и инструментальные обследования.
До посещения врача не рекомендуется чем-либо обрабатывать элементы сыпи, чтобы доктор имел возможность оценить неизмененные высыпания. Так же элементы сыпи нельзя расчесывать, выдавливать, сдирать корки при их наличии. Это чревато инфицированием кожи и развитием осложнений.
Лечение
Лечение сыпи чаще ведется в двух направлениях. Общее – направлено на устранение основной причины появления и местное — направлено на облегчение и исчезновение местных проявлений – зуд, воспаление, сухость и т.п. Могут быть назначены жаропонижающие препараты, противоаллергические (антигистаминные), антибиотики, противогрибковые, глюкокортикостероиды.
Профилактика
Чтобы предупредить появление высыпаний, важно соблюдать правила личной гигиены. Также следует обязательно вакцинировать ребенка, чтобы защитить его от инфекционных болезней. При предрасположенности к аллергическим реакциям отказаться от контакта с потенциальными аллергенами.
Лечение потницы
Главная / Педиатр / Лечение потницы
Потница – заболевание, характерное для новорожденных. Оно возникает как результат неправильной или недостаточной гигиены тела малыша. Повышенное потоотделение и замедленное испарение пота ведут к появлению на коже мелкой красной сыпи, которая способствует проникновению под кожу инфекции.
Причины потницы
Основным фактором развития потницы являются неиспарившиеся потоотделения. Это приводит к пропитыванию кожи влагой и ее нездоровому состоянию. Однако механизм развития потницы все еще остается загадкой. Среди внешних причин главными являются жаркая погода и слишком теплая одежда. Употребление алкоголя приводит к повышенному развитию сыпи.
В основном при потнице поражаются участки кожи с недостаточной вентиляцией:
- области естественных складок тела (подмышки, паховая область, коленные и локтевые сгибы),
- область под молочными железами у женщин и очень полных мужчин,
- область за ушами у детей и взрослых с густыми волосами,
- область между бедрами, если ноги очень полные,
- область, находящаяся постоянно под одеждой (область под бюстгальтером, плавками, подгузниками), бандажами, повязками.
Способствуют развитию потницы:
- синтетическая одежда, плотные недышащие ткани,
- лихорадочные состояния,
- повышенные температуры воздуха в сочетании с высокой влажностью,
- травмы и натертости кожи,
- применение кремов, масел, жирных основ косметики, закупоривающих поры,
- сахарный диабет, обменные болезни, лишний вес.
Симптомы потницы
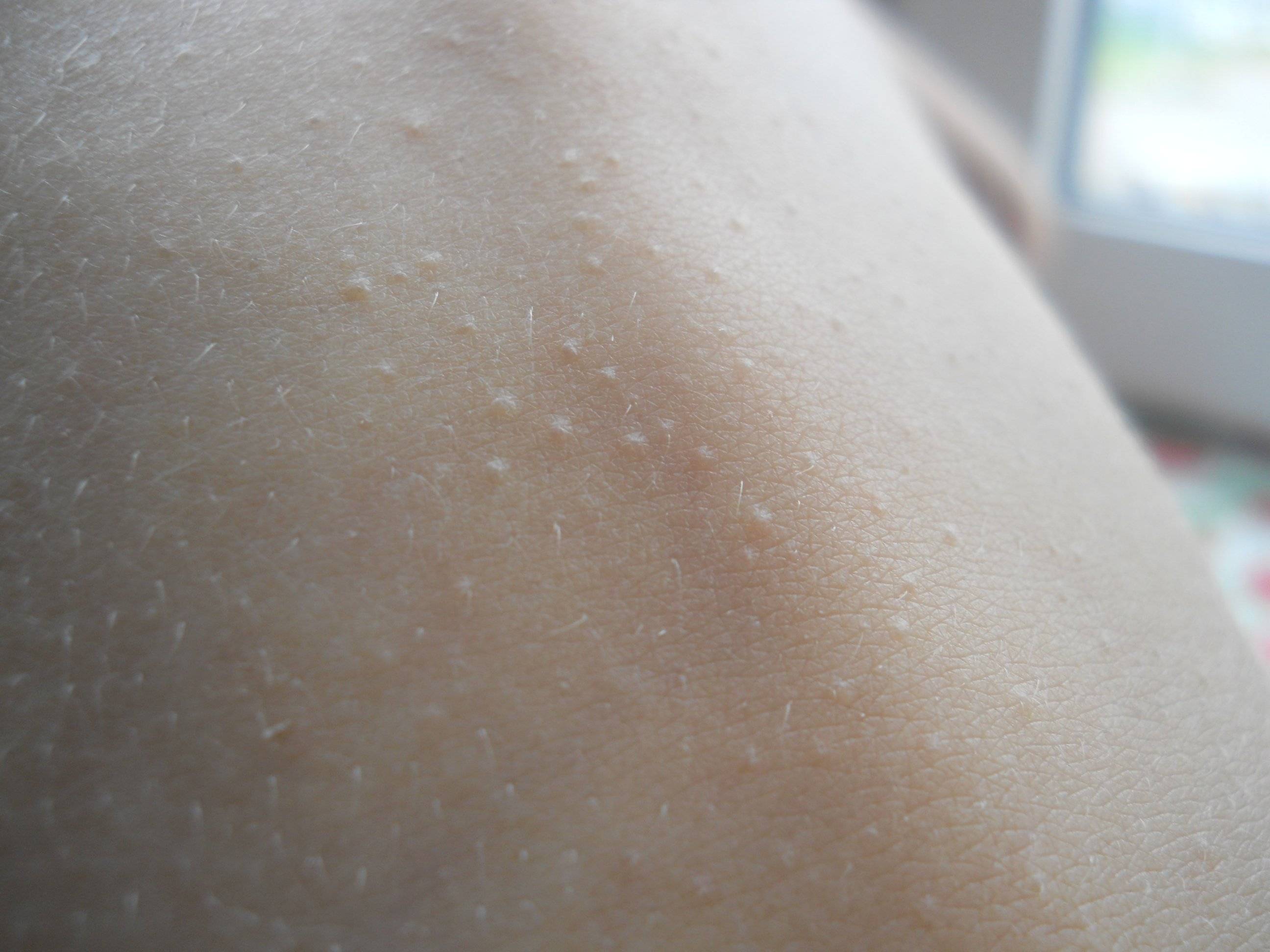
Первыми симптомами заболевания потницы являются сыпь и покраснения на теле малыша. Возникают они по причине нарушения терморегуляции в организме. Если выразиться более простым языком, то начинается интенсивное потоотделение и происходит закупорка потовых проток.
Возникают они по причине нарушения терморегуляции в организме. Если выразиться более простым языком, то начинается интенсивное потоотделение и происходит закупорка потовых проток.
Основные проявления потницы:
— умеренное воспаление на пораженном участке кожи;
— очень маленькие, мелкие красные узелки, которые вызывают ощущение колкости, раздражения кожи;
— возможность заснуть только в прохладном помещении (когда зуд уменьшается). Недостаток сна в сочетании с сильной болезненностью сыпи делает больных, в особенности младенцев, беспокойными.
Механизм развития потницы
Повышение температуры тела приводит к включению защитных механизмов его охлаждения – открываются поры, и проступает пот, который охлаждает тело.
Если потовые железы закупорены кожным салом, косметическими средствами, если воздух влажный и жаркий, то процессы потоотделения страдают.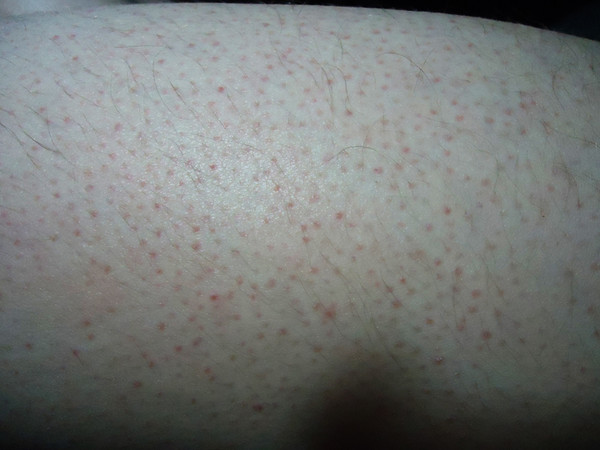
В состав пота входят соли и биологически активные вещества, которые могут оказывать на кожу раздражающее действие. При несвоевременном удалении излишков пота, на коже начинают активно размножаться всегда находящиеся там микробы — происходит процесс воспаления потовых желез – формируется потница, мелкая сыпь, сопровождаемая различными субъективными неприятными симптомами.
Отличие потницы от аллергии
зникает в том случае, если кожа малыша контактировала с аллергенами и токсинами. Аллергия внешне проявляется так: появляются на коже покраснения, зуд и воспаленные прыщики, которые заживают очень долгое время.
Как отличить потницу от аллергии? Внимательно осмотрите кожу ребенка. Если на ней появились прыщи красного цвета, то это, по всей вероятности, аллергическая сыпь. Сыпь так же проявляется в виде шершавых красных пятен на теле, вокруг глаз и щечках. Сыпь, вызванная аллергией, может увеличиваться в размерах и воспаляться. В некоторых случаях в прыщах появляется жидкость прозрачного цвета. Такого рода воспаления держаться на теле ребёнка очень долгое время. Аллергия, что характерно, может возникнуть, как правило, подмышками, на животике, на бедрах, на сгибах рук, на кистях и на голове.
В некоторых случаях в прыщах появляется жидкость прозрачного цвета. Такого рода воспаления держаться на теле ребёнка очень долгое время. Аллергия, что характерно, может возникнуть, как правило, подмышками, на животике, на бедрах, на сгибах рук, на кистях и на голове.
Аллергическая сыпь новорождённого малыша, да и детей постарше, сильно беспокоит, так как ребенок постоянно испытывает зуд в пораженных местах. Особенно сильно чешется кожа, когда ребёнок вспотеет или же в ночное время.
Диагностика и лечение потницы
Обычно диагноз в типичных случаях не представляет сложности и устанавливается по результатам осмотра и жалоб. Диагноз устанавливается педиатром. В осложненных случаях необходима консультация дерматолога.
Прогноз при потнице благоприятный, при устранении причины она проходит за 1-2 дня. Основа лечения потницы и у детей, и у взрослых – это доступ воздуха к коже и гигиена.
Отрегулируйте в детской комнате температуру. Знайте, что для новорожденного комфортная температура – 20-22 градуса.
 Кроме этого, рекомендуется, как можно чаще проветривать помещение, в котором спит ребёнок.
Кроме этого, рекомендуется, как можно чаще проветривать помещение, в котором спит ребёнок.Всегда используйте хорошо дышащие подгузники, не забывайте своевременно менять их и покупать по размеру.
Никогда не одевайте малыша слишком тепло. Так же не рекомендуется туго закутывать малыша в пеленки.
Купайте малыша два раза в день, при этом можно использовать и простую кипяченую водичку. Один раз в два дня используйте раствор марганцовки, которая поможет убить все микробы на теле.
Очень хорошее средство от потницы: раствор череды и ромашки. Всем известны целебные действия этих трав и их эффективность. Однако не стоит забывать, что у некоторых деток на травы аллергия.
Для лечения детского заболевания так же применяются и косметические детские средства. Но прежде чем бежать в аптеку, лучше всего сперва проконсультироваться с педиатром.
Обратите внимание, если у вашего малыша на тельце появились гнойнички, то в этом случае стоит незамедлительно обратиться к доктору и не прибегать к самолечению.

