Что такое липома на шее. Как она выглядит. Какие симптомы вызывает. Каковы причины ее появления. Какие методы диагностики применяются. Какие способы лечения существуют. Когда требуется хирургическое вмешательство.
Что такое липома на шее
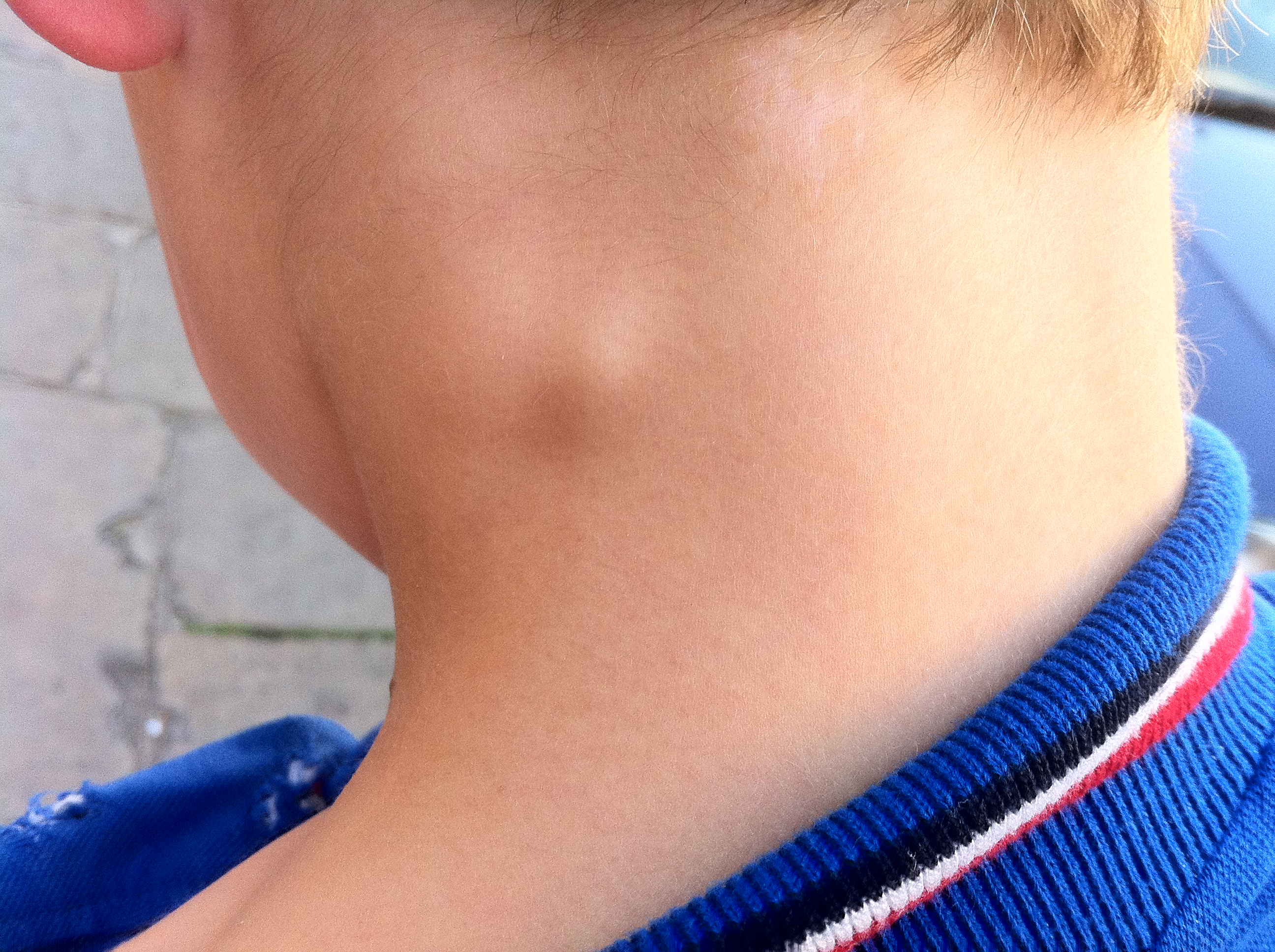
Липома — это доброкачественная опухоль, состоящая из жировой ткани. Она может образоваться в любой части тела, где есть жировая клетчатка, в том числе и на шее. Липома на шее представляет собой мягкое, подвижное образование округлой или овальной формы, расположенное под кожей.
Как выглядит липома на шее
Липома на шее имеет следующие характерные признаки:
- Округлая или овальная форма
- Мягкая консистенция
- Подвижность при пальпации
- Безболезненность
- Размер от нескольких миллиметров до нескольких сантиметров
- Медленный рост
Визуально липома выглядит как небольшая шишка или уплотнение под кожей. Кожа над липомой не изменена. При надавливании липома легко смещается.
Симптомы липомы на шее

- Ощущение инородного тела или уплотнения на шее
- Дискомфорт при поворотах головы
- Болезненность при надавливании
- Косметический дефект при больших размерах
При сдавлении нервов или кровеносных сосудов липома может вызывать онемение, покалывание или нарушение кровообращения. Однако такие осложнения встречаются редко.
Причины появления липомы на шее
Точные причины образования липом до конца не изучены. Основными факторами риска считаются:
- Генетическая предрасположенность
- Нарушения липидного обмена
- Травмы
- Гормональные нарушения
- Возраст старше 40 лет
Липомы чаще встречаются у людей с избыточной массой тела. Однако они могут появиться и у худых людей. Иногда липомы возникают как проявление некоторых генетических синдромов.
Диагностика липомы на шее
Для подтверждения диагноза липомы на шее и исключения других новообразований применяются следующие методы:
- Осмотр и пальпация
- Ультразвуковое исследование
- Компьютерная томография
- Магнитно-резонансная томография
- Пункционная биопсия
УЗИ позволяет определить размеры, структуру и точную локализацию липомы. КТ и МРТ помогают исключить злокачественные новообразования. Биопсия дает возможность исследовать клетки опухоли под микроскопом.

Методы лечения липомы на шее
Существует несколько способов лечения липомы на шее:
Наблюдение
Если липома небольшого размера и не беспокоит, можно ограничиться регулярным наблюдением у врача. При этом нужно следить, не увеличивается ли образование.
Медикаментозное лечение
Применяются препараты, способствующие рассасыванию липомы:
- Мазь Вишневского
- Йодсодержащие мази
- Гомеопатические средства
Эффективность медикаментозного лечения невысока. Оно может дать результат только при небольших липомах.
Инъекции
В липому вводят препараты, вызывающие ее разрушение:
- Стероиды
- Фосфатидилхолин
- Ферментные препараты
Метод позволяет уменьшить размер липомы, но не гарантирует полного ее исчезновения.
Хирургическое удаление
Наиболее эффективный и радикальный метод лечения. Липома удаляется вместе с капсулой. Операция проводится под местной анестезией и занимает 20-30 минут.
Лазерное удаление
Липома разрушается с помощью лазерного излучения. Метод малотравматичен, но подходит только для небольших образований.

Когда нужно удалять липому на шее
Показания к удалению липомы на шее:
- Быстрый рост образования
- Большие размеры (более 5 см)
- Косметический дефект
- Болезненность
- Сдавление нервов или сосудов
- Подозрение на злокачественное перерождение
В остальных случаях решение об удалении принимается индивидуально. Важно помнить, что даже небольшая липома со временем может увеличиваться в размерах.
Профилактика липомы на шее
Специфических мер профилактики липом не существует. Однако снизить риск их появления помогут:
- Здоровый образ жизни
- Поддержание нормального веса
- Отказ от вредных привычек
- Своевременное лечение эндокринных заболеваний
При наличии липом у родственников рекомендуется регулярно проходить профилактические осмотры у врача.
Заключение
Липома на шее — доброкачественное образование, которое в большинстве случаев не представляет опасности для здоровья. Однако при быстром росте или появлении дискомфорта необходимо обратиться к врачу. Современные методы диагностики и лечения позволяют эффективно справиться с этой проблемой.
причины, симптомы, диагностика, лечение и профилактика заболевания
Что такие липома?
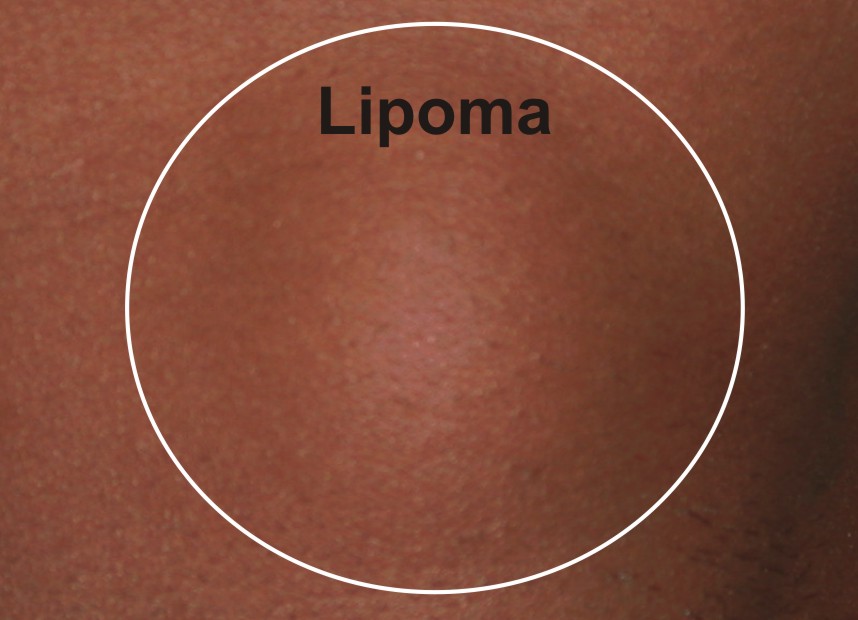
Липома — это образование круглой или овальной формы, которое растет непосредственно под кожей. Это частичка жировой ткани, которая легко подвижна при прикосновении и обычно не вызывает боли. Липомы могут появляться где угодно на теле, но чаще всего они появляются на спине, туловище, руках, плечах и шее.
Липомы — это доброкачественные образования мягких тканей. Они не являются злокачественными. Большинство липом не требуют лечения. Если жировик вас беспокоит, врач может удалить ее амбулаторно с помощью хирургии одного дня.
Почему возникает липома?
Причина возникновения липом до сих пор неизвестна. Есть данные, что риск возникновения этих шишковидных образований повышается, если они были у кого-то из вашей семьи. То есть, возможной причиной является генетическая предрасположенность. Также они встречаются как составляющая синдромов, например, синдромы Ковдена, Гарднера, наследственный множественный липоматоз и другие.
Существует предположение, что причиной является закупорка сальных желез. Другая теория говорит о дефектах жирового обмена. То есть накопления липидов в мелких сосудах, что приводит к образованию липомы.
Стоит отметить, что образование жировиков чаще наблюдается у людей в возрасте 40-60 лет. Это объясняют именно нарушениями липидного обмена в этом возрасте.
Симптомы липомы
У многих людей, имеющих липомы, они абсолютно бессимптомно. Это обычно безболезненны образования, однако, при прогрессирующем росте они могут оказывать давление на соседние ткани и вызывать дискомфорт.
Особенности липом:
- инкапсулированные — размещены в капсуле и не распространяются на окружающие ткани;
- обычно одиночные, однако возможен и множественный рост;
- форма круглая или овальная, симметричные;
- обычно размещены непосредственно под кожей;
- подвижные при прикосновении;
- в подавляющем большинстве случаев безболезненны.
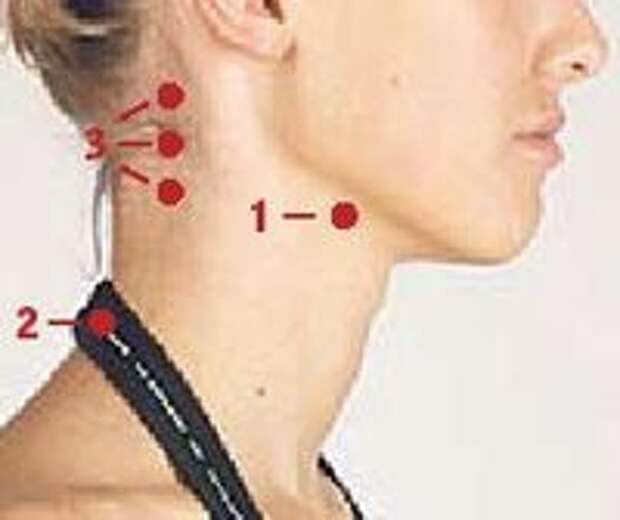
Где растут липомы?
Липомы могут быть диагностированными в любом месте тела. Большинство липом развиваются непосредственно под кожей на:
Большинство липом развиваются непосредственно под кожей на:
- конечностях (руки, ноги)
- шеи;
- спине
- у ушей.
Редкой находкой является липомы внутренних органов и мышц.
Какие бывают типы липом?
Все липомы сделаны из жира. Однако некоторые также содержат сосуды или другие ткани. Существует несколько типов липом, среди которых:
- обычные — наиболее распространенные, состоящие только из белой жировой ткани;
- ангиолипомы — содержат жир и сосуды, является часто болезненными;
- фибролипомы — состоит не только из жира, но и соединительной фиброзной ткани;
- гиберномы — отличается от обычных липом типу жировой ткани — здесь она бурая.
Методы диагностики
Наличие и диагноз липомы определяет врач на приеме вовремя физикального осмотра. Доктор может понадобиться биопсия (взятие частицы ткани) для исключения того, что это злокачественное новообразование. Для дифференциальной диагностики, то есть исключение других подобных заболевания и подтверждения, что это именно жировик, могут понадобиться другие дополнительные методы исследования. Чаще всего применяют УЗИ и МРТ. Это также может помочь определить местоположение липомы, глубину ее расположения. Не менее важно, имеет ли она кровеносные сосуды и или она давит на нервы или другие ткани.
Чаще всего применяют УЗИ и МРТ. Это также может помочь определить местоположение липомы, глубину ее расположения. Не менее важно, имеет ли она кровеносные сосуды и или она давит на нервы или другие ткани.
Методы лечения
Большинство липом не требуют лечения. Если липома беспокоит, или оказывает значительное эстетический дефект вам можете обратиться за профессиональной помощью врача.
Самым эффективным способом лечения является удаление жировика хирургическим путем. Врач может выполнить процедуру в амбулаторных условиях, то есть с помощью хирургии одного дня. Процедуры удаления липомы безопасна и эффективна. Вы возвращаетесь домой в тот же день.
Хирургия проводится под местной анестезией. Небольшой разрез после вмешательства быстро заживает и практически не оставляет после себя рубцов. После операции необходимо будет сделать несколько перевязок.
Профилактика заболевания
Можно ли предотвратить липомы?
Многие люди живут с липомами, и они могут даже не замечать их.
Поскольку описывается преимущественно наследственная причина возникновения жировиков, предотвратить их невозможно. Однако можно выявить их при небольших размерах и удалить, пока липомы не повлекли значительный эстетический дефект и дискомфорт.
Когда следует обращаться к врачу?
Миллионы людей живут с липомами. Они могут раздражать и вызывать неприятные ощущения, но обычно не вызывают проблем. Большинство липом не требуют лечения. Но если липома вызывает боль или вас беспокоит ее размер или местоположение, обратитесь к специалисту.
Обратитесь к врачу, если заметите какие-либо изменения. Настораживать может внезапное возникновение боли шишечки особенно, если она имеет тенденцию к росту. Вы чувствуете тяжесть липомы или движется она не так легко при прикосновении.
Наши врачиВ арсенале UNIVERSUM.CLINIC есть специалисты, руководствуются только современными методиками и последними протоколами. Профессиональное мнение насчет ваших липом вы можете получить у следующих врачей:
Жировик на шее сзади у ребенка и взрослых: симптомы, терапия
Оглавление:
- Почему появляется липома?
- Симптоматика и виды
- Медикаментозная терапия
- Народная терапия
- Оперативное вмешательство
Липома является доброкачественной опухолью, формирующейся из жировой ткани. Она образуется в разных частях тела и чаще всего не приносит особого дискомфорта человеку.
Она образуется в разных частях тела и чаще всего не приносит особого дискомфорта человеку.
Иногда образование локализуется в таких областях, в которых не создается неудобств в результате его появления. Но жировик на шее при повышенном трении одеждой может воспалиться или травмироваться. Аналогичные признаки наблюдаются при появлении липом на мошенке, половых органах, которые испытывают давление нижнего белья.
Чтобы предотвратить появление негативных последствий образования, важно вовремя обратиться к врачу. Он оценит состояние липомы и расскажет, что делать.
Почему появляется липома?
Причины, вследствие которых появился шейный жировик, могут быть различными. Липома формируется при нарушении обмена веществ – липолиза. Он происходит при распаде жировых клеток и дальнейшем их выводе.
Нарушение процесса приводит к тому, что жировые скопления остаются под кожей и не выходят наружу. В результате на шее можно отметить образование в виде округлой опухоли. Именно так выглядит липома.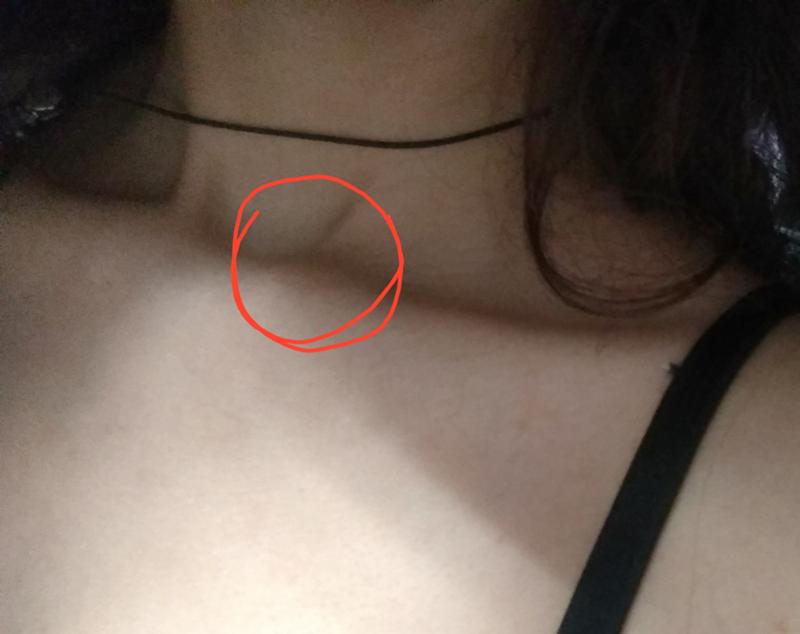
Врачи отмечают и другие факторы, которые могут повлиять на появление жировиков. К ним относят:
- дисфункциональное состояние щитовидной железы, гипофиза;
- патологии печени;
- болезни поджелудочной железы;
- сахарный диабет;
- злокачественные образования в верхних дыхательных путях.
Часто опухоль начинает расти при злоупотреблении алкогольными напитками. В результате нарушается обмен веществ, поэтому жировики начинают покрывать значительные площади тела.
Определить причины появления жировика может только врач
Симптоматика и виды
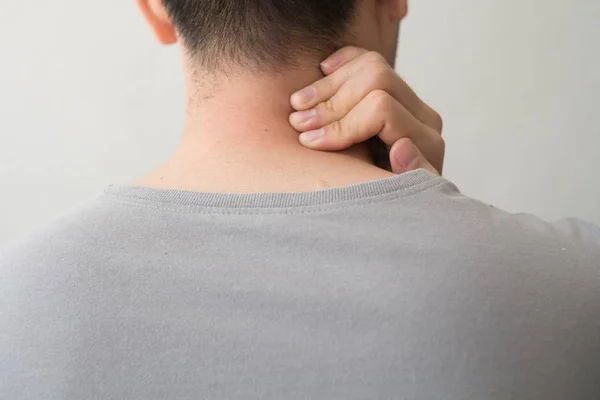
Жировик на шее у ребенка и взрослого представляет собой опухоль, которая локализуется под кожей. Она отличается мягкостью и подвижностью. Чаще всего образование не приносит дискомфорта, не болит и не чешется.
Внешне липома может выглядеть по-разному. В зависимости от этого выделяют несколько видов опухолей.
- Жировой состав, мягкость и пластичность отличают липофиброму.
- При уплотнении и включении помимо жировой ткани соединительной диагностируется фиброзная липома.
- Жировики с заметными мелкими кровеносными сосудами называются ангиолипомами или кавернозными образованиями.
- В случае содержания внутри опухоли мышечных волокон определяется миолипома. Она имеет плотную структуру и сильно выпячивается, образуя бугор.
Отличительным признаком липомы является отсутствие уменьшения размеров даже при резком похудении человека. Если она локализуется в областях, где располагается жировой слой в большом количестве, она становится более заметной.
Образования на шее могут быть различного размера
Жировик имеет медленный рост. Также он не соединяется с кожей, а его содержимое не выходит на поверхность при надавливании.
Опасности образования чаще всего не представляют. Они могут создать эстетическое неудобство. Но в области шеи может происходить травмирование жировика одеждой.
сли он воспалился, то обратиться к врачу нужно незамедлительно. Ведь это может свидетельствовать о патологических процессах в организме.
Ведь это может свидетельствовать о патологических процессах в организме.
Медикаментозная терапия
При обращении к врачу жировик на шее сзади решается удалять хирургическим способом. Но это правило относится к липоме, которая имеет большой размер. Более мелкие образования можно попробовать устранить с помощью медикаментозных препаратов.
Многие лекарства обладают рассасывающими свойствами.
Среди них выделяют:
- йод;
- мазь Вишневского;
- ихтиоловую мазь.
При использовании их на протяжении длительного времени можно обнаружить выход жировика наружу.
Лечение может проводиться с помощью инъекционного введения в полость жировика медикаментозных средств. Врач использует тонкую иглу, с помощью которой препарат попадает внутрь образования. Процедуры проводятся в течение двух месяцев, но при этом оказываются эффективными при некрупных образованиях.
Среди медикаментозных препаратов высокую вытягивающую способность имеет мазь Вишневского
Использовать можно средства, в состав которых входит трутневое молочко.
К ним относят препараты:
- Анимин А;
- Анимин В;
- Трутневое молочко.
Также вещество входит в мази, обогащенные прополисом, медом и пыльцой. Многие врачи отмечают полезное воздействие продуктов пчеловодства на жировики.
Стоит помнить, что средства могут быть небезопасными при наличии аллергической реакции организма. Поэтому перед их применением нужно провести тест на чувствительность, нанеся мазь на область запястья и понаблюдав за реакцией.
Народная терапия
Лечить жировики на шее можно народными средствами. Важно перед их применением подтвердить у врача диагноз. Ведь при злокачественных образованиях, по ошибке принятых за липому, можно не только навредить, но и упустить время.
Народные методы направлены на рассасывание опухоли или ее вскрытие. Стоит помнить, что лечение должно проводиться крайне осторожно. Ведь на шее располагаются сосуды, которые питают жизненно важные органы. Отказаться от нетрадиционной терапии стоит при локализации образований в области:
- щитовидной и паращитовидной желез;
- подчелюстной железы;
- лимфоузлов.
При таких липомах народная медицина может быть опасной.
Избавиться от образований можно с помощью чистотела. На марлю можно нанести свежевыжатый сок из растения, отвар из сухой травы или настойку на спирту. Ткань закрепляется пластырем.
Таким же образом используются:
- алоэ;
- каланхоэ;
- золотой ус.
Растения разрешается накладывать и самостоятельно, предварительно разрезав для доступа к мякоти. Сверху они прикрываются полиэтиленом, бинтом или теплой тканью.
Лечение длится на протяжении месяца. Важно каждый день наносить составы и менять компресс дважды в сутки.
Справиться с опухолями помогают лекарственные растения
Убрать жировик на шее можно с помощью запеченного лука. Он смешивается со стружкой хозяйственного мыла и наносится на область поражения под компресс. Процедуры проводятся до полного устранения жировика.
Прикладывать к липоме можно разрезанный вдоль чеснок, заклеенный пластырем. Также можно смешать его с растительным маслом, предварительно измельчив в кашицу. Смесью натирают пораженную область до устранения образования.
Также можно смешать его с растительным маслом, предварительно измельчив в кашицу. Смесью натирают пораженную область до устранения образования.
Аналогичными свойствами обладает свекла. Натертый свежий овощ прикладывается под компресс к жировику. Лучше проводить процедуру на выходных, так как шея будет окрашиваться в характерный цвет. Но сок быстро смывается с кожи.
Оперативное вмешательство
Многие отмечают, что маленький жировик сам прошел. Однако с крупными образованиями такой вариант является невозможным. Их потребуется удалить при обращении к врачу.
Удалить липому можно с помощью лазера
Выделяют несколько способов ликвидации липомы, которые проводятся в медицинских учреждениях.
- Самым распространенным методом является хирургическая операция. Врач делает надрез на коже, и выдавливается содержимое жировика, вылущивая капсулу. После обработки и дренирования рана зашивается. Проводится процедура под местным обезболиванием.
 При крупных образованиях на шее может выполняться общая анестезия. Метод имеет существенный недостаток: на коже могут остаться шрамы и рубцы, которые доставят не меньший дискомфорт человеку.
При крупных образованиях на шее может выполняться общая анестезия. Метод имеет существенный недостаток: на коже могут остаться шрамы и рубцы, которые доставят не меньший дискомфорт человеку. - Проводить удаление врач может эндоскопическим способом. В ходе процедуры делается прокол для введения тонкого хирургического инструмента. С помощью него выкачивается содержимое жировика без оставления на коже значительных следов.
- Удаление может проводиться радиоволновым ножом.
- В последнее время часто используют лазерную процедуру. Она отличается быстротой, минимальными последствиями после удаления и быстрым восстановлением.
Липомы на шее рискованно оставлять за счет повышенного риска травмирования. При этом удаление должно проводиться только безопасным способом, так как в данной области располагаются жизненно важные органы. Поэтому самостоятельно принимать решение нельзя. Только врач может подобрать оптимальный способ лечения.
Липома шеи — PMC
Открытый доступ Maced J Med Sci. 2018 25 октября; 6 (10): 1875–1877 гг.
2018 25 октября; 6 (10): 1875–1877 гг.
Опубликовано онлайн 2018 г. 23 октября. DOI: 10.3889/OAMJMS.2018.430
, 1 , 2 , 3 и 4, 5, *
. информация Отказ от ответственности
ФОН:
Липомы – это доброкачественные образования мезенхимального происхождения, которые в очень небольшом проценте случаев обнаруживаются в области головы и шеи. В этих случаях они обычно возникают в задней части шеи и обычно растут очень медленно, не вызывая жалоб. Однако когда они покрывают переднюю часть шеи, необходимо подтвердить жировое происхождение опухоли и исключить связь со щитовидной железой. Хотя в принципе липомы являются доброкачественными, есть еще три неблагоприятных возможности: 1) малигнизация липом, 2) возникновение липосарком de novo или 3) ассоциация липом с другими опухолями, такими как ретинобластома.
Клинический случай:
К нам обратилась женщина 74 лет с безболезненным подкожным образованием на шее. Была выполнена тонкоигольная аспирационная биопсия (ТАБ) с выводом цитологического результата на липому. Хирургическое удаление было запланировано под общей анестезией.
Была выполнена тонкоигольная аспирационная биопсия (ТАБ) с выводом цитологического результата на липому. Хирургическое удаление было запланировано под общей анестезией.
ЗАКЛЮЧЕНИЕ:
Обычно липомы не требуют хирургического вмешательства, но когда они вовлекают мышцы, они требуют хирургического лечения.
Ключевые слова: Липома, Операция, Консервативный подход, МРТ, Исход
Липомы — это доброкачественные опухоли, которые обычно находятся в подкожной клетчатке и могут покрывать различные части тела [1] [2]. Обычно они имеют доброкачественное протекающее течение, но в редких случаях можно наблюдать и злокачественную трансформацию липом [3]. С другой стороны, при некоторых формах липом, таких как диспластические липомы, возможна ассоциация липомы с другой опухолью, например ретинобластомой [4]. Хотя в большинстве случаев они безболезненны и медленно растут, иногда липомы могут значительно увеличиваться и инфильтрировать мускулатуру, приводя к симптоматике и являясь показанием к хирургическому лечению [5][6].
Женщина 74 лет госпитализирована по поводу подкожного безболезненного опухолевидного образования вентральной части шеи (рисунки и ). Десять лет назад у больного образовался «узел» в области щитовидной железы, который постепенно увеличивался в размерах и стал поводом для диагностики с выяснением его природы. В анамнезе пациентки отмечены артериальная гипертензия, леченная амлодипином 5 мг (0-0-1) и лозартаном калия 50 мг (1-0-0), остеопороз, леченный деносумабом 60 мг/мл х 1/день в течение 6 месяцев, а также при хронической венозной недостаточности. Кроме того, мы отметили зудящие диссеминированные нуммулярные частично пиодермические пятна, расположенные на лице, туловище и конечностях, что свидетельствует о нуммулярной или микробной экземе (рисунки и ).
Открыть в отдельном окне
а, б) При дерматологическом исследовании (спереди и сбоку на шее) — очаг овальной формы с мягкоэластичным созвездием. Клиническая картина диссеминированных нуммулярных частично пиодермических пятен; в, г) Предоперационная магнитно-резонансная томография шеи подтвердила наличие поражения переднего шейного пространства. Опухоли в горизонтальной и вертикальной проекциях; д, е) МРТ с контрастированием системы крови в области шеи
Опухоли в горизонтальной и вертикальной проекциях; д, е) МРТ с контрастированием системы крови в области шеи
При обследовании в области шеи, околощитовидных желез визуализировалось подкожное опухолевидное образование с относительно мягким, но также эластичным созвездием, безболезненное, состоящее из 2-х сливающихся подкожных узелков общей размером от 13 до 8 см (рис. и ). Результаты рутинных анализов крови показали повышенный уровень холестерина 6,6 ммоль/л, ЛПВП-2,25 ммоль/л, ЛПНП-3,9.ммоль/л. При УЗИ щитовидной железы выявлено гипоэхогенное образование с исчерченностью и округлыми аденоматозными участками, покрывающее правую щитовидную железу. Рентгенологически в области шеи выявлено умеренное дугообразное смещение трахеи влево на уровне С4-С7. Цитологический результат аспирационной биопсии под контролем УЗИ и последующего специфического окрашивания липидов подтвердили доброкачественную липому. Проведено МРТ-исследование, которое выявило наличие крупного, подкожно расположенного образования неправильной формы, однородной структуры, с хорошо сформированной капсулой (рисунки и ). Процесс незначительно проник в средостение до 11,5 мм каудально от верхних краев ключиц ().
Процесс незначительно проник в средостение до 11,5 мм каудально от верхних краев ключиц ().
Кроме того, отмечено увеличение размеров правой подъязычной, поднижнечелюстной и околоушной желез. Как следствие, отмечен вывих каротидной системы и правой яремной вены. Отмечалось относительное снижение кровотока в левом сигмовидном синусе и левой внутренней яремной вене, но компенсаторный коллатеральный венозный кровоток по ходу наружной яремной и поднижнечелюстной вен слева, а также глубоких шейных вен (рисунки и ).
Липомы представляют собой доброкачественные мезенхимальные опухоли, которые обычно поражают подкожную клетчатку, но могут возникать и во внутренних органах [1]. Каждая часть тела может быть поражена, при этом передняя часть шеи является одной из самых необычных локализаций [2]. Эта локализация требует дальнейших исследований для исключения возможной связи со щитовидной железой [2]. Внутрижелезистые опухоли околоушной железы и других желез описаны в медицинской литературе [10][11]. У нашего пациента цитологические данные тонкоигольной аспирационной биопсии показали происхождение из жировой ткани доброкачественного характера. Методы визуализации (УЗИ, рентген и МРТ шейного отдела) исключали связь со щитовидной железой. Также можно исключить гигантскую парафарингеальную липому, распространяющуюся на крыловидную область (переднее основание черепа) [7].
У нашего пациента цитологические данные тонкоигольной аспирационной биопсии показали происхождение из жировой ткани доброкачественного характера. Методы визуализации (УЗИ, рентген и МРТ шейного отдела) исключали связь со щитовидной железой. Также можно исключить гигантскую парафарингеальную липому, распространяющуюся на крыловидную область (переднее основание черепа) [7].
Липомы характеризуются увеличенными, но действительно доброкачественными адипоцитами, окруженными капсулой. Также могут наблюдаться некоторые нетрадиционные формы липом, включая хондроидную липому, ангиолипому, плеоморфную/веретеноклеточную липому и диспластическую липому [4] [5] [8] [9]. Так называемые диспластические липомы не вызывают амплификации гена MDM2, но сверхэкспрессируют p53 и могут демонстрировать аномалии гена Rb1, а также вероятность того, что некоторые случаи связаны с другими опухолями, такими как ретинобластома [4].
Даже в редких случаях возможна злокачественная трансформация липом [3]. Липосаркомы, развившиеся de novo, также следует рассматривать в дифференциально-диагностическом аспекте [3]. Иногда различить липому и саркому крайне сложно, но это имеет первостепенное значение, так как терапевтический подход радикально отличается [5][8].
Липосаркомы, развившиеся de novo, также следует рассматривать в дифференциально-диагностическом аспекте [3]. Иногда различить липому и саркому крайне сложно, но это имеет первостепенное значение, так как терапевтический подход радикально отличается [5][8].
Хотя они растут медленно и обычно безболезненны, как у нашего пациента, в редких случаях липомы могут поражать и инфильтрировать мышцы, особенно в шейной области, вызывая симптомы, требующие хирургического лечения [5] [6] . Адекватная предоперационная диагностика важна для обеспечения адекватного контроля над опухолью, а также для достижения оптимального функционального и косметического результата, поскольку деликатные структуры в области шеи расположены близко друг к другу.
Финансирование: Это исследование не получило финансовой поддержки
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов
Подковообразная липома верхней конечности. Мир J Plast Surg.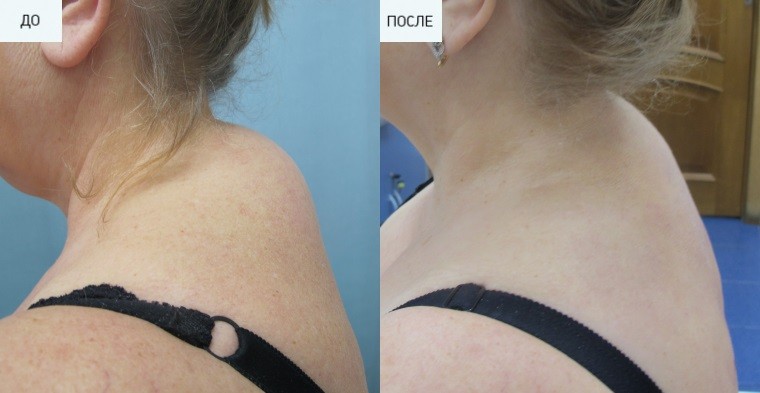 2013;2(1):41–43. PMID: 25489503 PMCid: PMC4238334. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2013;2(1):41–43. PMID: 25489503 PMCid: PMC4238334. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Джайн Г., Тьяги И., Пант Л., Нарготра Н. Гигантская передняя липома шеи с кровоточащей язвой у пожилого мужчины: редкое заболевание. Мир J Plast Surg. 2017;6(3):365–368. PMMid:29218288 PMCid: PMC5714984. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Casani P, Marchetti M, Dallan I, Cagno C, Berretini S. Липосаркома шейно-воротниковой области. Отоларингол Head Neck Surg. 2005; 133:1–3. https://doi.org/10.1016/j.otohns.2004.09.074 PMid:16213951. [PubMed] [Google Scholar]
4. Михал М., Агайми А., Контрерас А., Свайдлер М., Казаков Д., Штайнер П., Гроссманн П., Мартинек П., Хадравски Л., Михалова К., Свайдлер П., Шеп З., Михал М., Фетч Дж. Диспластическая липома: характерное атипичное липоматозное новообразование с анизоцитозом, очаговой ядерной атипией, гиперэкспрессией p53 и отсутствием амплификации гена MDM2 с помощью FISH: отчет о 66 случаях, демонстрирующих случайную мультифокальность и редкую связь с ретинобластомой. Ам Дж. Сург Патол. 2018 г. (впереди электронный паб) [PubMed] [Google Scholar]
Ам Дж. Сург Патол. 2018 г. (впереди электронный паб) [PubMed] [Google Scholar]
5. Остин Р., Мак Г., Таунсенд С., Лак Е. Инфильтрирующие (внутримышечные) липомы и ангиолипомы. Клинико-патологическое исследование шести случаев. Арка Сур. 1980;115(3):281–4. https://doi.org/10.1001/archsurg.1980.01380030031007 PMid:7356383. [PubMed] [Google Scholar]
6. Kogure K, Yamazaki M, Tamaki T, Node Y, Morita A. Боль в шее и затылке, вызванная глубокой цервикальной внутримышечной липомой: хирургический случай. J Nippon Med Sch. 2017;84(2):96–99. https://doi.org/10.1272/jnms.84.96 PMid:28502967. [PubMed] [Google Scholar]
7. Хаким А., Хаким И., Будхарапу А., Вани Ф. Гигантская липома парафарингеального пространства, распространяющаяся на крыловидную область (переднее основание черепа) J Craniofac Surg. 2018;29(2):e149–e150. https://doi.org/10.1097/SCS.0000000000004384. [PubMed] [Google Scholar]
8. Katsuyama Y, Shirai T, Terauchi R, Tsuchida S, Mizoshiri N, Mori Y, Kubo T.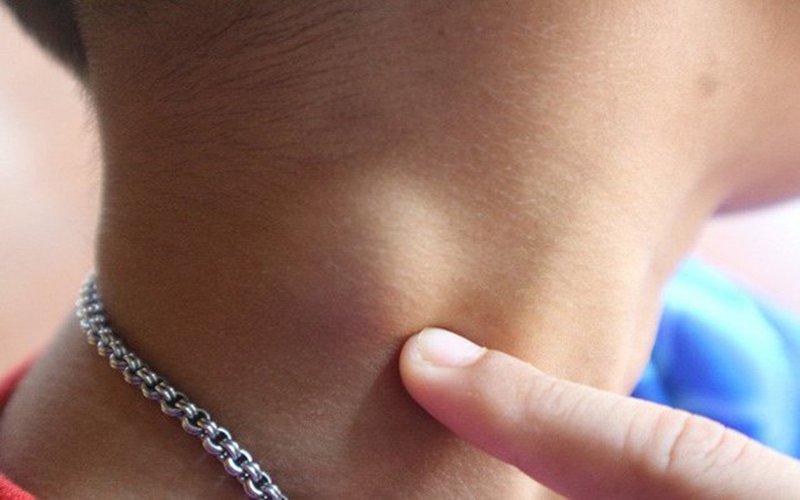 Хондроидная липома шеи: история болезни. Примечания BMC Res. 2018;11(1):415. https://doi.org/10.1186/s13104-018-3523-2 PMid:29954455 PMCid: PMC6022339. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Хондроидная липома шеи: история болезни. Примечания BMC Res. 2018;11(1):415. https://doi.org/10.1186/s13104-018-3523-2 PMid:29954455 PMCid: PMC6022339. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Samujh R, Peters N, Chhabra A, Almudeer A. Плеоморфная липома шеи у младенца: редкое клиническое образование. J Indian Assoc Pediatr Surg. 2017;22(3):184–186. https://doi.org/10.4103/jiaps.JIAPS_17_17 PMid: 28694582 PMCid: PMC5473311. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Kim KS, Yang HS. Необычное расположение липомы: дифференциальная диагностика новообразований головы и шеи. Врач Ауст Фам. 2014;43(12):867–70. PMid:25705737. [PubMed] [Академия Google]
11. Пенниси М., Конти А., Фарина Р., Фоти П.В., Кокуцца Г., Бонкоральо А., Костанцо В., Костанцо Г. Аденолипома щитовидной железы: клинический случай. Дж УЗИ. 2018;21(2):165–168. https://doi.org/10.1007/s40477-017-0270-5PMid:29374396. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Семейный аденоматозный полипоз (FAP)
Обзор
Что такое семейный аденоматозный полипоз (САП)?
Семейный аденоматозный полипоз (САП) — это редкое наследственное заболевание, при котором у человека развиваются многочисленные предраковые полипы, называемые аденомами, в толстой кишке (ободочной и прямой кишке).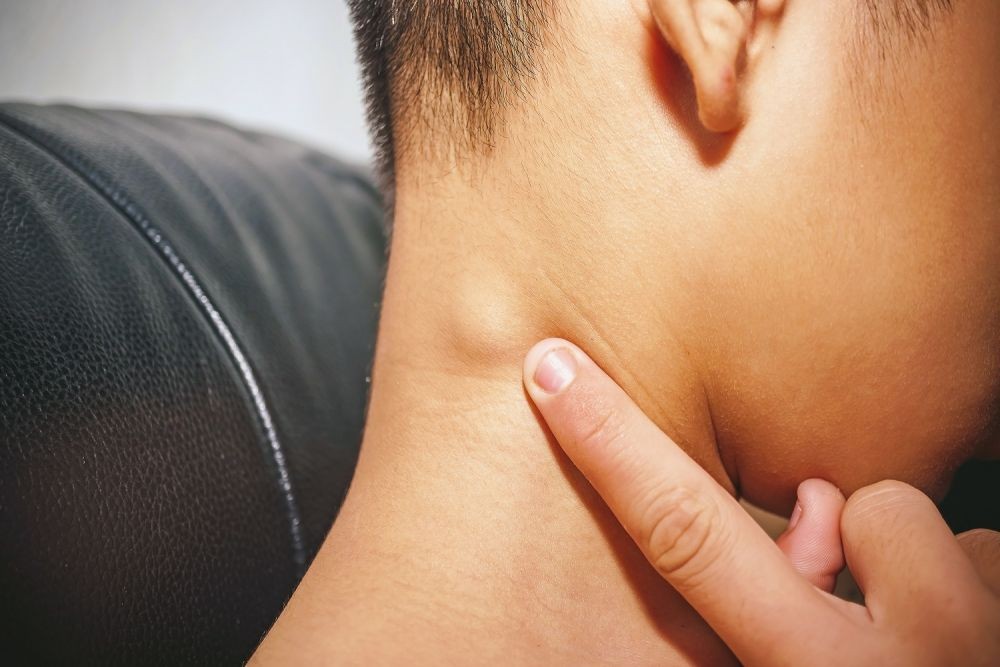
Полипы развиваются в подростковом возрасте или в начале 20-летнего возраста. Количество полипов варьируется от менее 100 до тысяч, и с возрастом полипы становятся больше и вызывают больше проблем. В конце концов, одна или несколько из этих аденом станут злокачественными.
Без лечения пациенты с САП имеют почти 100% пожизненный риск развития колоректального рака. Вероятность развития колоректального рака увеличивается с возрастом; средний возраст, в котором у людей диагностируют рак, составляет 39 лет.
Симптомы и причины
Что вызывает семейный аденоматозный полипоз (САП)?
САП встречается у 1 из 10 000 человек. Это вызвано мутациями в гене APC , которые нарушают функцию белка, вырабатываемого этим геном. Это позволяет клеткам расти неконтролируемым образом и предрасполагает их к раку. Большинство пациентов с САП унаследовали мутацию APC от одного из родителей, у которых также был САП. Примерно в 25% случаев мутация происходит при зачатии пациента, и в этом случае у родителей нет семейной истории САП.
Поскольку пациенты, которые рождаются с мутацией APC , имеют мутацию в каждой клетке толстой кишки, у них развиваются сотни и даже тысячи этих потенциально предраковых аденом. Поскольку мутация присутствует в каждой клетке тела пациента, другие органы подвержены новообразованиям, как доброкачественным, так и злокачественным.
Эти другие органы включают:
- Кости (остеомы — доброкачественные опухоли костей, обычно поражающие череп и челюсть).
- Рот (непрорезавшиеся зубы, лишние зубы и одонтомы [доброкачественные опухоли]).
- Сетчатки глаз (врожденная гипертрофия пигментного эпителия сетчатки [пигментные поражения сетчатки, обычно не нарушающие зрение]).
- Мягкие ткани (опухоли типа эпидермоидных кист и фибром на коже).
- Фиброзная ткань, например, в рубцах (десмоидных опухолях).
- Желудок. Около 90% пациентов с САП имеют полипы в желудке. Наиболее распространенными полипами желудка являются доброкачественные полипы фундальной железы.
 Рак желудка иногда развивается из полипов желудка (менее чем в 2% случаев).
Рак желудка иногда развивается из полипов желудка (менее чем в 2% случаев). - Двенадцатиперстная кишка (начальный отдел тонкой кишки). Почти у всех пациентов с САП развиваются полипы в двенадцатиперстной кишке, и в результате у небольшого процента этих пациентов может развиться рак двенадцатиперстной кишки.
- Тонкий кишечник. Иногда полипы развиваются в тонкой кишке, и очень редко они становятся раковыми. Это очень редко.
- Щитовидная железа. Рак щитовидной железы чаще встречается у пациентов с САП, чем в общей популяции, и в два раза чаще встречается у женщин, чем у мужчин. Это очень доброкачественная разновидность рака (папиллярный рак), которая почти всегда излечивается.
- Мозг. Наиболее распространенными видами рака головного мозга при САП являются медуллобластома, астроцитома и эпендимома. Это редкость даже в ФАПе. САП и рак головного мозга являются разновидностью синдрома Тюрко.
Десмоидные опухоли представляют собой разрастания фиброзной ткани, которые редко встречаются в общей популяции, но встречаются у 15% пациентов с САП. Иногда развиваются твердые белые пласты десмоидной ткани, вызывающие проблемы, но не являющиеся опухолью. Еще 15% пациентов получают эту версию. 50 % десмоидных опухолей растут внутри брюшной полости, 45 % — в брюшной стенке и 5 % — вообще вне брюшной полости. Внутри брюшной полости они обычно возникают после абдоминальной хирургии и имеют тенденцию расти вокруг артерий (кровеносных сосудов) кишечника. Это затрудняет или делает невозможным их удаление, если только не удаляется большая часть тонкой кишки. Даже после удаления десмоидные опухоли имеют тенденцию возвращаться.
Иногда развиваются твердые белые пласты десмоидной ткани, вызывающие проблемы, но не являющиеся опухолью. Еще 15% пациентов получают эту версию. 50 % десмоидных опухолей растут внутри брюшной полости, 45 % — в брюшной стенке и 5 % — вообще вне брюшной полости. Внутри брюшной полости они обычно возникают после абдоминальной хирургии и имеют тенденцию расти вокруг артерий (кровеносных сосудов) кишечника. Это затрудняет или делает невозможным их удаление, если только не удаляется большая часть тонкой кишки. Даже после удаления десмоидные опухоли имеют тенденцию возвращаться.
Десмоидная болезнь является второй наиболее частой причиной смерти пациентов с САП.
Риск возникновения десмоидных опухолей варьируется. Факторы риска включают:
- Семейный анамнез десмоидных опухолей (у других членов семьи есть десмоидные опухоли).
- Женский пол.
- Наличие синдрома Гарднера.
- Наличие мутации APC за кодоном 1400 (единица генетического кода).
Десмоиды распределяются по стадиям в зависимости от их размера, вызываемых ими симптомов и скорости роста:
- Десмоиды стадии I обычно не требуют лечения или лечатся сулиндаком (Clinoril®), противовоспалительным препаратом.
- Десмоиды стадии II обычно лечат либо сулиндаком отдельно, либо в сочетании с блокирующим эстроген препаратом, таким как ралоксифен (Evista®).
- Десмоиды III стадии лечат с помощью мягкой химиотерапии.
- Десмоиды IV стадии лечат экстремальной химиотерапией.
Поскольку 80% десмоидных опухолей, связанных со САП, развиваются в течение трех лет после операции на органах брюшной полости, пациентам с высоким риском развития десмоидных опухолей следует отложить операцию или избежать ее. Лапароскопическая хирургия (операция, выполняемая через очень маленькие разрезы типа «замочная скважина» в брюшной полости) может свести к минимуму травму и снизить риск возникновения десмоидных опухолей.
Десмоидная болезнь протекает легче по мере взросления пациентов.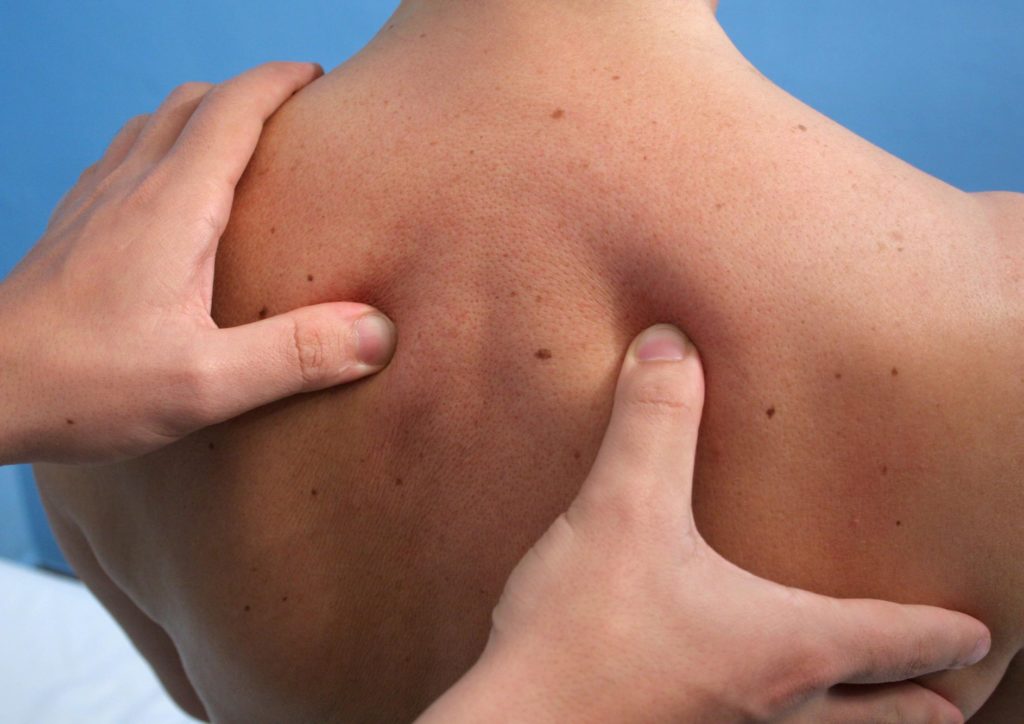 Примерно у 12% пациентов десмоиды исчезают сами по себе. К сожалению, у 7% больных десмоидами заболевание заканчивается летальным исходом.
Примерно у 12% пациентов десмоиды исчезают сами по себе. К сожалению, у 7% больных десмоидами заболевание заканчивается летальным исходом.
Как наследуется семейный аденоматозный полипоз (САП)?
FAP наследуется по «аутосомно-доминантному» типу:
- Каждый человек имеет две копии гена APC .
- Люди с FAP имеют мутацию (изменение) в одной копии гена APC .
- Копия гена с мутацией может передаваться будущим поколениям.
- Вероятность того, что ребенок больного САП унаследует копию гена с мутацией, составляет 50%.
Люди, у которых диагностирован САП, должны сообщить членам своей семьи о своем диагнозе и порекомендовать им пройти генетическое консультирование. Эта оценка включает их личный анамнез, семейный анамнез и генетическое тестирование на мутацию гена APC . Пациент также получит рекомендации по сохранению здоровья семьи и профилактике рака.
Диагностика и тесты
Как диагностируется семейный аденоматозный полипоз (САП)?
Врач может заподозрить САП при обнаружении множественных аденоматозных полипов в желудочно-кишечном тракте пациента.
Всем, у кого имеется более 20 аденоматозных полипов в толстой кишке, следует пройти генетическое тестирование и консультацию генетика. Генетическое тестирование использует кровь или щечный мазок для получения ДНК, которая затем проверяется, чтобы определить, существует ли мутация гена APC . Как только мутация выявлена у человека, члены его или ее семьи могут быть проверены на наличие этой мутации. Пациенты и их семьи с FAP получат пользу, присоединившись к реестру наследственных раков толстой кишки.
Управление и лечение
Как лечить семейный аденоматозный полипоз (САП)?
Поскольку САП нельзя вылечить, целью лечения является предотвращение рака и сохранение здорового образа жизни пациента.
Людям с САП потребуется обследование желудочно-кишечного тракта и других органов риска на всю оставшуюся жизнь. Медицинскую помощь им будет оказывать медицинская бригада, в которую могут входить:
- Гастроэнтерологи (специалисты по заболеваниям пищеварительной системы).

- Колоректальные и общие хирурги.
- Эндокринологи (специалисты по обмену веществ и заболеваниям эндокринной системы).
- Врачи первичного звена.
- Генетики.
- Генетические консультанты.
- Онкологов (онкологов).
Пациенты с FAP диагностируются либо по симптомам, если у них нет семейного анамнеза, чтобы предупредить их об их риске, либо при скрининге, если они находятся в семье, затронутой FAP, или были идентифицированы положительным генетическим тестом. Симптоматические пациенты подвержены высокому риску развития рака и обычно нуждаются в хирургическом вмешательстве относительно быстро. Прошедшие скрининг пациенты не имеют симптомов, и сроки лечения зависят от того, насколько серьезен САП.
Дети, унаследовавшие мутацию APC, обычно начинают ежегодную колоноскопию в возрасте 10 или 11 лет. Дети, у которых есть САП и у которых появляются симптомы толстой кишки, такие как кровь в дефекации, боль в животе и/или диарея, немедленно обследуются. Обследование желудка и двенадцатиперстной кишки обычно начинают в возрасте от 20 до 25 лет.
Обследование желудка и двенадцатиперстной кишки обычно начинают в возрасте от 20 до 25 лет.
Хирургическое вмешательство
Хирургическое вмешательство является стандартным методом профилактики колоректального рака при САП. Сроки и тип операции на толстой кишке зависят от количества и размера полипов в толстой кишке. Если у пациента нет большого количества полипов толстой кишки, операция может быть рекомендована только в более позднем возрасте.
Если полипов слишком много или они растут слишком быстро, чтобы их можно было контролировать с помощью колоноскопии, может потребоваться хирургическое удаление толстой и/или прямой кишки. Кишечник восстанавливается путем присоединения тонкой кишки к прямой кишке (илеоректальный анастомоз) или создания J-образного кармана из тонкой кишки для замены прямой кишки, чтобы пациент мог избежать постоянной стомы (мешка). Хотя перспектива хирургического вмешательства может расстраивать, важно понимать, что без нее риск колоректального рака очень высок.
Сроки и выбор операции на толстой кишке зависят от нескольких факторов, но, в частности, от количества и размера полипов. Лапароскопическая хирургия сделала удаление толстой кишки менее болезненным и менее инвалидизирующим.
Лапароскопическая хирургия проводится через очень маленькие разрезы типа «замочная скважина» в брюшной полости. Лапароскоп — небольшой телескопоподобный инструмент с камерой — вводится через разрез возле пупка, чтобы увидеть внутреннюю часть живота. Операция проводится с помощью инструментов, вводимых через эти небольшие разрезы. Даже после операции оставшуюся часть кишечника проверяют каждый год.
Лекарства
Лекарства также могут уменьшить количество полипов в толстой и прямой кишке. Это называется химиопрофилактикой, и ее назначает избранным пациентам специалист по химиопрофилактике.
Было показано, что два препарата — сулиндак (Clinoril®) и целекоксиб (Celebrex®) — уменьшают количество колоректальных полипов и отсрочивают сроки первой операции. Эти лекарства также могут контролировать полипы в мешочке или прямой кишке после операции или при необходимости дополнительных операций. Однако эти лекарства не предотвращают необходимость колоноскопии, и не было доказано, что они предотвращают рак толстой кишки.
Эти лекарства также могут контролировать полипы в мешочке или прямой кишке после операции или при необходимости дополнительных операций. Однако эти лекарства не предотвращают необходимость колоноскопии, и не было доказано, что они предотвращают рак толстой кишки.
Эндоскопия верхних отделов желудочно-кишечного тракта
Поскольку аденоматозные полипы могут развиваться в двенадцатиперстной кишке, эндоскопию верхних отделов вместе с биопсией (удалением клеток или ткани для исследования) полипов следует проводить начиная с 20-летнего возраста, а затем каждые 1-3 года. При эндоскопии верхних отделов пищеварительной системы врач использует эндоскоп (длинный, тонкий, гибкий инструмент диаметром около 1/2 дюйма) для осмотра внутренних органов верхних отделов пищеварительной системы.
Если у пациента имеется большое количество полипов в двенадцатиперстной кишке, может быть рекомендована операция для предотвращения рака двенадцатиперстной кишки. Двенадцатиперстная кишка удаляется, а кишечный тракт повторно соединяется внутри.
