Почему на теле возникают красные родинки. Какие заболевания могут вызывать появление кровяных пятен на коже. Когда следует обратиться к врачу при обнаружении красных пятен на теле. Как отличить опасные родинки от безобидных.
Что такое кровяные пятна на теле
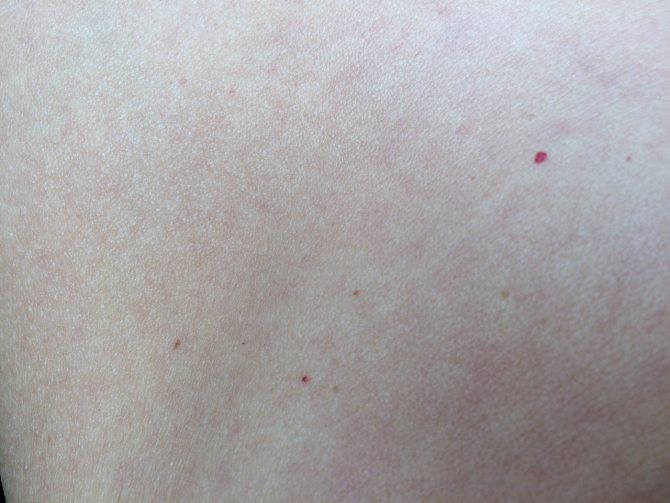
Кровяные пятна на теле, также известные как красные родинки или гемангиомы, представляют собой доброкачественные образования на коже, состоящие из скопления мелких кровеносных сосудов. Они могут появляться в любом возрасте, но чаще всего возникают у новорожденных и пожилых людей.
Основные характеристики кровяных пятен:
- Ярко-красный или бордовый цвет
- Плоская или слегка выпуклая форма
- Размер от 1 мм до нескольких сантиметров
- Чаще всего располагаются на туловище, руках и ногах
- Не вызывают болезненных ощущений
Причины появления красных родинок на теле
Существует несколько основных причин, по которым на коже могут возникать кровяные пятна:
1. Возрастные изменения
С возрастом стенки кровеносных сосудов становятся более хрупкими, что может приводить к появлению красных родинок, особенно у людей старше 50 лет. Это нормальный процесс старения кожи.
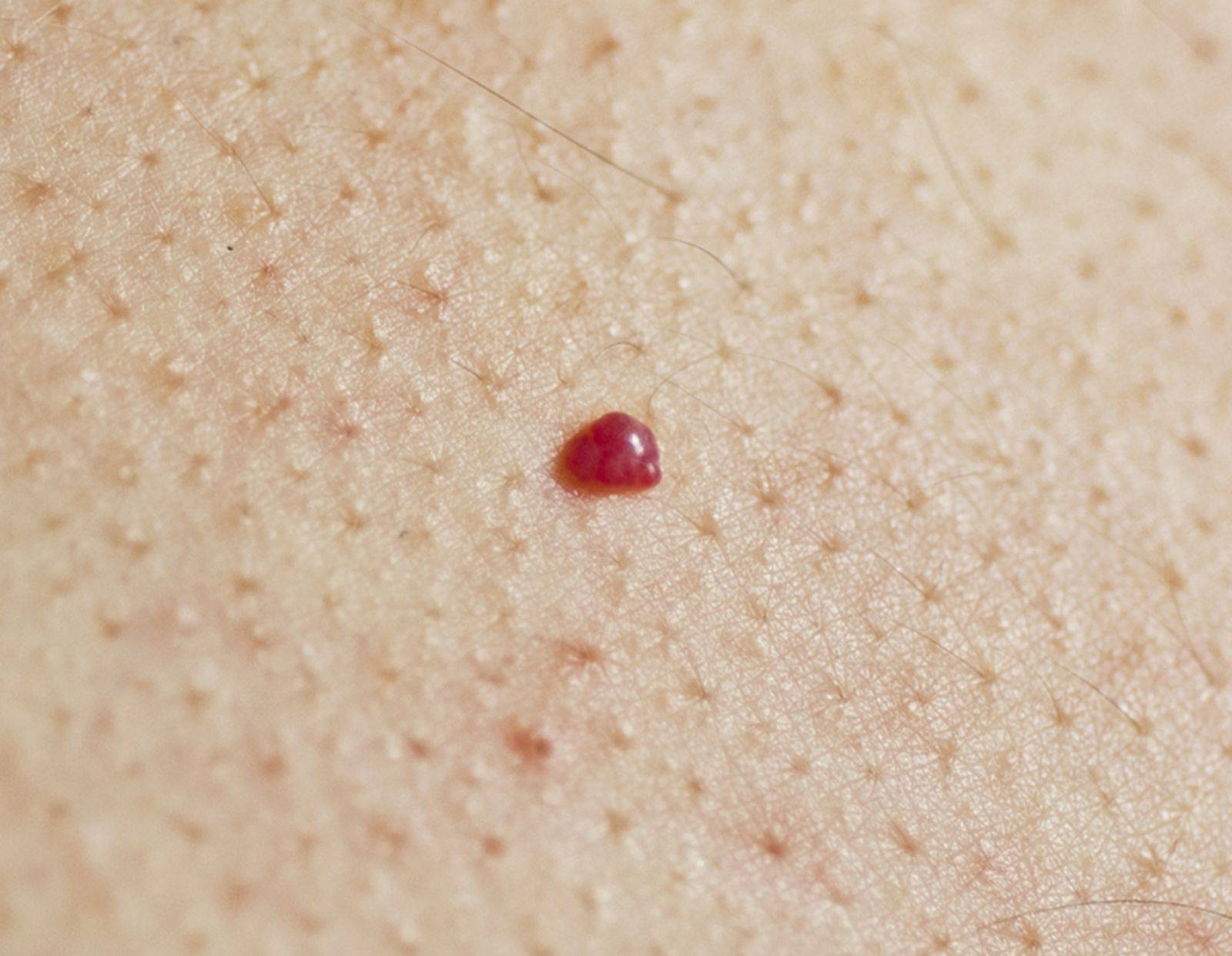
2. Гормональные изменения
Беременность, прием гормональных препаратов и другие состояния, сопровождающиеся гормональными перестройками, могут стимулировать рост новых кровеносных сосудов и появление гемангиом.
3. Наследственная предрасположенность
У некоторых людей есть генетическая склонность к образованию кровяных пятен на коже. Если у родителей были красные родинки, вероятность их появления у детей повышается.
4. Заболевания печени
При циррозе и других тяжелых патологиях печени нарушается свертываемость крови, что может приводить к образованию красных пятен на коже.
5. Воздействие ультрафиолета
Длительное пребывание на солнце без защиты способствует повреждению кровеносных сосудов и появлению красных родинок, особенно у людей со светлой кожей.
Виды кровяных пятен на теле
Существует несколько основных видов красных родинок:
Вишневые ангиомы
Небольшие (1-5 мм) ярко-красные выпуклые образования, напоминающие по форме вишенку. Чаще всего появляются после 30 лет.
Паукообразные ангиомы
Имеют вид красного пятна с расходящимися от него тонкими сосудами, напоминая паука. Часто возникают во время беременности.

Сосудистые звездочки
Плоские красные пятна с четкими границами. Могут быть врожденными или появляться с возрастом.
Капиллярные гемангиомы
Обширные красные пятна неправильной формы. Обычно присутствуют с рождения и могут увеличиваться в размерах.
Когда красные родинки могут быть опасны
В большинстве случаев кровяные пятна на теле являются безобидными косметическими дефектами. Однако иногда они могут сигнализировать о серьезных заболеваниях.
Поводы для обращения к врачу:
- Быстрый рост или изменение формы родинки
- Появление большого количества новых красных пятен
- Кровоточивость или болезненность родинки
- Сочетание с другими симптомами (слабость, потеря веса и т.д.)
При обнаружении подозрительных изменений необходимо пройти обследование у дерматолога или онколога для исключения злокачественных новообразований кожи.
Диагностика причин появления кровяных пятен
Для выявления причин возникновения красных родинок врач может назначить следующие исследования:
- Дерматоскопия — осмотр кожи под увеличением
- Биопсия — забор небольшого образца ткани для анализа
- УЗИ кожи и подкожных тканей
- Анализы крови на гормоны и другие показатели
- Обследование внутренних органов (печени, сосудов)
Точная диагностика позволяет определить природу кровяных пятен и выбрать правильную тактику лечения при необходимости.

Методы удаления красных родинок
Если кровяные пятна доставляют косметический дискомфорт, их можно удалить различными способами:
Лазерная коагуляция
Воздействие лазером запаивает мелкие сосуды, из которых состоит родинка. Эффективно при небольших поверхностных образованиях.
Электрокоагуляция
Прижигание родинки током высокой частоты. Подходит для удаления мелких ангиом.
Криодеструкция
Замораживание родинки жидким азотом. Применяется для плоских кровяных пятен.
Хирургическое иссечение
Полное удаление крупных или глубоких гемангиом хирургическим путем.
Выбор метода зависит от размера, локализации и типа кровяного пятна. Процедуру должен проводить опытный специалист во избежание осложнений.
Профилактика появления красных родинок
Хотя полностью предотвратить возникновение кровяных пятен невозможно, следующие меры помогут снизить риск их появления:
- Защита кожи от ультрафиолета
- Отказ от курения и алкоголя
- Сбалансированное питание
- Поддержание нормального веса
- Умеренные физические нагрузки
- Контроль артериального давления
- Своевременное лечение заболеваний печени
Регулярный осмотр кожи поможет вовремя заметить появление новых родинок и обратиться к врачу при необходимости.

Заключение
Кровяные пятна на теле в большинстве случаев являются безобидными косметическими дефектами. Однако их резкое появление или изменение внешнего вида могут сигнализировать о серьезных заболеваниях. При обнаружении подозрительных родинок необходимо проконсультироваться с дерматологом для исключения злокачественных новообразований. Своевременная диагностика и лечение помогут избежать осложнений и сохранить здоровье кожи.
Трофическая язва на коже – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Флеболог
Записаться онлайн Заказать звонок
- Что такое?
- Виды трофической язвы
- Симптомы трофической язвы
- Причины трофической язвы
- Диагностика трофической язвы
- Мнение эксперта
- Консервативное лечение трофической язвы
- Хирургическое лечение трофической язвы
- Вопросы и ответы
- Врачи
Виды трофической язвы
В зависимости от этиологического фактора трофическая язва может быть следующих видов:
- венозная – вызвана варикозом или хронической венозной недостаточностью;
- артериальная – спровоцирована патологией артерий, чаще атеросклерозом;
- диабетическая – чаще возникает на фоне сахарного диабета второго типа;
- гипертоническая – развивается при тяжелом течении гипертонии;
- инфекционная – наблюдается при сифилисе, туберкулезе;
- нейротрофическая – обусловлена нарушениями в работе нервной системы, чаще травмой позвоночника.

При поражении только кожи говорят о поверхностной трофической язве. Если в процесс вовлекается подкожно-жировая клетчатка, язва считается глубокой. При поражении мышц и костей дефект классифицируют, как очень глубокий. Малыми язвами называют дефекты площадью до 5 см², средними – до 20 см², большими – до 50 см², гигантскими – больше 50 см².
Симптомы трофической язвы
О скором появлении трофической язвы на конечности может свидетельствовать усиление болей в ногах, выраженные отеки, нарушения чувствительности кожи, формирование локального синюшного пятна. Местом расположения дефекта зачастую выступает голень, стопа, межпальцевые промежутки.
Из-за скопления токсичных веществ значительно изменяется качество кожи. Она становится толстой, плотно прилегает к клетчатке, ее невозможно сдвинуть пальцами или взять в складку. Со временем появляется гиперпигментация и сильная сухость, кожа приобретает неестественный блеск. Позже в зоне изменений образуются трещины, через которые по каплям выделяется лимфа. Об усугублении атрофических изменений говорит формирование белесого пятна.
Об усугублении атрофических изменений говорит формирование белесого пятна.
Далее, незаметно для самого пациента, происходит травмирование кожных покровов. Для образования дефекта достаточно мелкой царапины или повреждения в обуви. У некоторых больных образуются множественные мелкие ранки в области трещин кожи. Сначала появляется красная мокнущая рана небольшого размера. Постепенно ее края расширяются. Возможно слияние нескольких язв в одну, более крупную. Со временем увеличивается глубина дефекта, наблюдается активное мокнутие, появляется неприятный запах.
Причины трофической язвы
Спровоцировать образование трофической язвы способны следующие заболевания:
- Венозная недостаточность, васкулит, варикоз. Трофические изменения обусловлены нарушением оттока венозной крови.
- Сахарный диабет.
 Сопровождается микроциркуляторными нарушениями в периферических областях, изменением кислотно-основного состояния тканей, повреждением нервов.
Сопровождается микроциркуляторными нарушениями в периферических областях, изменением кислотно-основного состояния тканей, повреждением нервов. - Травмы. Язва может возникнуть в результате повреждения спинальных структур или периферических нервных волокон, а также после обморожений, глубоких ожогов.
Определенную роль в развитии заболевания играют инфекционные факторы, интоксикации, длительное вынужденное положение тела. Однако более, чем в 70% случаев язвы формируются из-за хронических патологий вен.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика трофической язвы
С трофической язвой целесообразно обратиться к флебологу. Диагностика патологии не составляет трудности, диагноз устанавливают на этапе объективного обследования пациента. Однако специфических способов лечения заболевания нет. Борьба только с кожным дефектом с помощью медикаментов неэффективна, если не проводится терапия основного заболевания, которое является причиной повреждения кожи.
Диагностика патологии не составляет трудности, диагноз устанавливают на этапе объективного обследования пациента. Однако специфических способов лечения заболевания нет. Борьба только с кожным дефектом с помощью медикаментов неэффективна, если не проводится терапия основного заболевания, которое является причиной повреждения кожи.
С целью выявления этиологического фактора флеболог проводит тщательный опрос пациента, собирает анамнез. Исходя из полученных сведений, врач назначает инструментальное обследование. При подозрении на венозную патологию показано ультразвуковое дуплексное сканирование и допплерогафия. Если есть подозрения на диабет, назначают анализ крови на сахар и проводят консультацию эндокринолога. При наличии травмы позвоночника в анамнезе пациента осматривает нейрохирург.
Чтобы подобрать оптимальную тактику лечения, проводят обследование артерий конечностей, а также назначают бактериологический анализ отделяемого из раны (определяет вид возбудителей и их чувствительность к антибактериальным средствам).
Мнение эксперта
Трофические язвы – это всегда вторичный процесс, который развивается на фоне основного заболевания (сахарный диабет, артериальная гипертония, варикозная болезнь вен и т.д.). Это означает, что если взять под контроль причинную патологию, то избежать трофических нарушений в коже можно. Однако даже если обратиться к врачу при первых признаках формирования язвы, то удастся избежать тяжелых инвалидизирующих последствий, которые могут прогрессировать достаточно быстро.
Гон Игорь Александрович,
врач-хирург, врач-флеболог, врач высшей категории, к.м.н.
Методы лечения
Лечение трофических язв направлено на купирование симптоматики и подавление патогенетических механизмов основного заболевания, профилактику инфицирования кожного дефекта и стимуляцию его заживления. Требуется комплексный подход и активное участие, как со стороны врача, так и со стороны пациента. В комплексной терапии применяются консервативные и хирургические методики. После заживления язвы пациенту необходимо постоянно наблюдаться у врача и проходить курсы лечения основной патологии, чтобы поддерживать стадию ремиссии.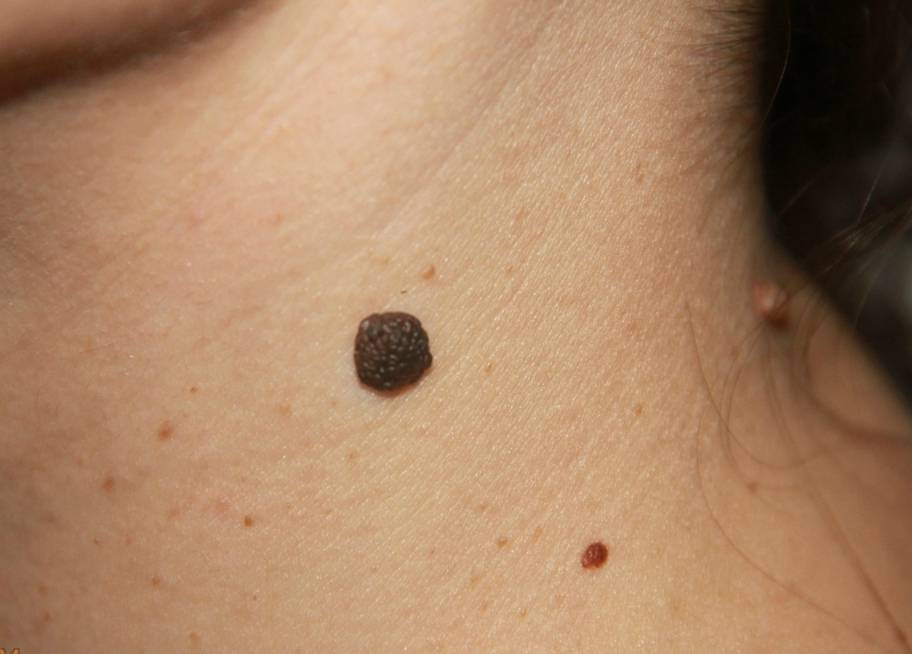 Терапия поверхностных дефектов возможна в амбулаторных условиях, при глубоких язвах и тяжелом течении основной болезни лечение проводится в стационаре.
Терапия поверхностных дефектов возможна в амбулаторных условиях, при глубоких язвах и тяжелом течении основной болезни лечение проводится в стационаре.
Консервативное лечение
В первую очередь требуется взять под контроль болезнь, которая стала причиной образования язвы. При венозной недостаточности назначают венотоники и антиагреганты. При атеросклерозе показана диета и средства из группы статинов. При сахарном диабете подбирают гиполипидемические средства, антиагреганты, препараты для улучшения микроциркуляции.
Почти всем пациентам с трофической язвой требуется коррекция образа жизни. Важно исключить любые нагрузки на пораженную область. В некоторых случаях может быть назначен строгий постельный режим.
Непосредственная обработка язвы подразумевает ежедневное очищение с помощью воды и мыла окружающих тканей и санацию антисептическими средствами кожного дефекта. Для профилактики инфицирования и септических осложнений назначают антибиотики системного действия с учетом результатов теста на чувствительность. Для рассасывания струпа и тромботических масс накладывают компрессы с ферментами, гепарином; для купирования воспаления применяют средства с гормональным компонентом, препараты на основе декспантенола.
Для рассасывания струпа и тромботических масс накладывают компрессы с ферментами, гепарином; для купирования воспаления применяют средства с гормональным компонентом, препараты на основе декспантенола.
Важно регулярно проводить перевязки, использовать стерильные сухие повязки для защиты раны. В стационарных условиях часто назначаются физиотерапевтические процедуры, которые ускоряют заживление. Пациентам с венозной недостаточностью показано использование компрессионного белья в период лечения и после заживления дефекта.
Хирургическое лечение
При варикозном происхождении язвы после заживления дефекта может производиться хирургическое удаление пораженных вен или лечение с помощью безоперационных методик (лазерная коагуляция, клеевая облитерация, радиочастотная абляция). При поражении артерий проводят реваскуляризирующие операции, направленные на восстановление трофики периферических тканей. При крупных дефектах, которые долго не заживают, хирургическая операция подразумевает кожную пластику раны.
Вопросы и ответы
С проблемой можно обращаться к дерматологу, терапевту, эндокринологу. Большинство пациентов проходят лечение у флеболога.
Лечение подразумевает промывание раны, обработку антибактериальными и заживляющими средствами, регулярные перевязки. Однако даже строгое следование этим рекомендациям не гарантирует заживление трофической язвы, поскольку основное заболевание остается без лечения. Промедление и попытки лечиться самостоятельно являются основными ошибками пациентов с трофическим дефектами кожи. Часть из них попадает к врачу после того, как рана становится глубокой и достигает костной ткани. Некоторые пациенты затягивают визит к специалисту до тех пор, пока не изменится цвет конечности, что может быть признаком гангрены.
Врачи назначают препараты на основе гепарина и декспантенола. Применяются средства с комбинированным составом из нескольких антибиотиков. Возможно использование гормональных кремов и мазей. Хороший эффект дают препараты с антибактериальным, гормональным, противогрибковым и заживляющим компонентом. При выборе средства местного действия важно учитывать особенности развития заболевания. Зачастую врачи рекомендуют пациентам чередовать сразу несколько препаратов.
При выборе средства местного действия важно учитывать особенности развития заболевания. Зачастую врачи рекомендуют пациентам чередовать сразу несколько препаратов.
Нет. Предрасполагающим фактором к развитию заболевания являются микроциркуляторные нарушения, которые у каждого больного «свои». Трофические язвы – следствие нарушений кровообращения и активации собственной условно-патогенной флоры. Опасность представляют инфекции, которые могут попадать в открытую рану и выделяться вместе с экссудатом. Естественно, при уходе за человеком нужно тщательно соблюдать правила гигиены, чтобы не перенести патогенную флору на свою кожу и не инфицировать язву через немытые руки или перевязочный материал.
Бабаджанов Б.Р., Султанов И.Ю. «Комплексная терапия длительно незаживающих трофических язв». Ангиология и сосудистая хирургия 2002.
Васютков В.Я., Проценко Н.В. «Трофические язвы стопы и голени». М. 1993.
>
Заболевания по направлению Флеболог
Варикоз (варикозное расширение вен) Лимфедема Посттромбофлебитическая болезнь Сосудистые звездочки Сосудистые сеточки Тромбоз вен Тромбофлебит Флебит Хроническая венозная недостаточность (XBH)
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
м. Балтийская
м. Новые Черёмушки
м. Водный стадион
м. Юго-Западная
м. Сухаревская
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
какие бывают пятна и как точно определить загрязнение
Главная
Полезные статьи
- Классификация пятен: основные принципы и виды
- Методы определения пятен: как распознать происхождение загрязнения
В клининговой практике пятнами называют различные виды загрязнений органического и неорганического происхождения. Они остаются на одежде, полах, стенах, предметах интерьера и других поверхностях. Правильное распознавание пятен способствует точному подбору методов их удаления, что очень важно для качественного проведения клининговых работ (уборка, химчистка). В этой статье мы рассмотрим, каких видов бывают пятна и как точно распознать загрязнение по разным критериям.
В этой статье мы рассмотрим, каких видов бывают пятна и как точно распознать загрязнение по разным критериям.
Классификация пятен: основные принципы и виды
Существуют разные принципы, по которым специалисты клининговых служб классифицируют загрязнения. Самым распространенным является разделение пятен на группы по их происхождению. Основными категориями здесь являются пищевые, бытовые, лекарственные, косметические и пятна от продуктов обмена. На каждой из них остановимся детально.
- Пищевые пятна — это самая масштабная группа. В ней выделяют несколько подкатегорий, среди которых чаще всего сотрудникам клининговых компаний приходится иметь дело с винными, белковыми, жировыми пятна, пятнами от фруктовых и ягодных соков, а также от различных напитков (кофе, чай, какао и другие). В свою очередь, некоторые из этих подкатегорий тоже классифицируются на несколько групп. В частности, жировые загрязнения могут быть легкоудалимыми и трудноудалимыми, а белковые пятна — растворимыми в воде или других растворителях и нерастворимыми.
- Бытовые пятна — вторая по масштабности категория. К ней относятся все загрязнения, являющиеся результатами деятельности людей (трудовой процесс, отдых). Примерами пятен бытового происхождения являются загрязнения от клея, масляных красок и лаков, чернил, обувного крема, ржавчины и других непищевых продуктов деятельности человека.
- Лекарственные пятна, где самыми распространенными являются загрязнения от йода и зеленки. Также к пятнам лекарственного происхождения относятся следы рыбьего жира, ляписа и других лекарственных средств и препаратов.
- Косметические пятна, куда относятся остатки губной помады, кремов, лаков для волос и ногтей, духов, румян и другой декоративной косметики.
- Пятнам от продуктов обмена — категория, включающая остатки пота, мочи, крови и других продуктов жизнедеятельности организма человека или животных.
Как уже отмечалось, для качественного удаления тех или иных загрязнений требуется точное определение их происхождения. О том, как правильно распознавать пятна перед уборкой или химчисткой, пойдет речь в следующем разделе нашей статьи.
О том, как правильно распознавать пятна перед уборкой или химчисткой, пойдет речь в следующем разделе нашей статьи.
Методы определения пятен: как распознать происхождение загрязнения
Опытные сотрудники клининговых компаний владеют всеми необходимыми навыками, позволяющими с точностью определять происхождение пятен. Перечислим основные критерии, которые помогают специалистам распознавать загрязнения:
- Цвет. По этому показателю можно определить происхождение большинства пищевых, бытовых и лекарственных пятен.
- Запах. Этот критерий актуален при определении пятен всех категорий. Однако определить по запаху давно появившиеся загрязнения практически не возможно.
- Границы. Наличие четких границ свидетельствует о том, что пятно не имеет в своем составе жиров. Однако со временем даже у пятен жирового происхождения границы становятся размытыми.
Для некоторых видов загрязнений перечисленные выше критерии не являются определяющими при распознавании. Здесь оптимальным способом станет аналитический. К таким видам относятся пятна от белков, ржавчины, танинов, силикатного клея, крови и масляных красок. Например, распознать кровяные пятна можно, смочив загрязненный участок трехпроцентным раствором перекиси водорода. Если при попадании такого состава на пятно происходит вспенивание, значит — это действительно кровь.
Здесь оптимальным способом станет аналитический. К таким видам относятся пятна от белков, ржавчины, танинов, силикатного клея, крови и масляных красок. Например, распознать кровяные пятна можно, смочив загрязненный участок трехпроцентным раствором перекиси водорода. Если при попадании такого состава на пятно происходит вспенивание, значит — это действительно кровь.
Специалисты компании Легис Клининг проходят специальную подготовку по распознаванию загрязнений. Это позволяет нашим сотрудникам точно определять происхождение пятен и подбирать оптимальные методы для их выведения. Заказав клининговые услуги в Москве у нас, вы можете быть уверены в успешном результате, даже при очень сложных загрязнениях.
Заказать услугу
← Назад к списку статей
Гангрена — NHS
Гангрена — это серьезное заболевание, при котором потеря кровоснабжения вызывает отмирание тканей тела. Он может поражать любую часть тела, но обычно начинается с пальцев ног, ступней, пальцев рук и рук.
Гангрена может возникнуть в результате травмы, инфекции или длительного состояния, нарушающего кровообращение.
Симптомами гангрены являются:
- покраснение, лиловый или черный цвет кожи в пораженной области, что может быть труднее увидеть на черной или коричневой коже
- отек кожи в пораженной области
- либо потеря чувствительности, либо сильная боль в пораженной области
- язвы или волдыри в пораженной области, которые кровоточат или выделяют гной с неприятным запахом
Вам следует обратиться к врачу общей практики немедленно, если вы беспокоитесь, у вас может быть гангрена.
Узнайте больше о симптомах гангрены и диагностике гангрены.
Кто болеет
У любого человека может развиться гангрена, особенно после серьезной травмы, но есть определенные группы людей, которые подвержены большему риску.
К ним относятся люди с хроническими заболеваниями, которые могут поражать кровеносные сосуды, например:
- диабет – состояние, при котором уровень сахара в крови человека становится слишком высоким
- атеросклероз – когда артерии закупориваются жировое вещество, называемое бляшками, сужающее их и ограничивающее кровоток
- заболевание периферических артерий, при котором скопление жировых отложений в артериях ограничивает кровоснабжение мышц ног
- Болезнь Рейно, при которой кровеносные сосуды в определенных частях тела, обычно в пальцев рук или ног, ненормально реагируют на низкие температуры
Узнайте больше о причинах гангрены.
Как лечить гангрену
Чем раньше начать лечение гангрены, тем успешнее оно будет.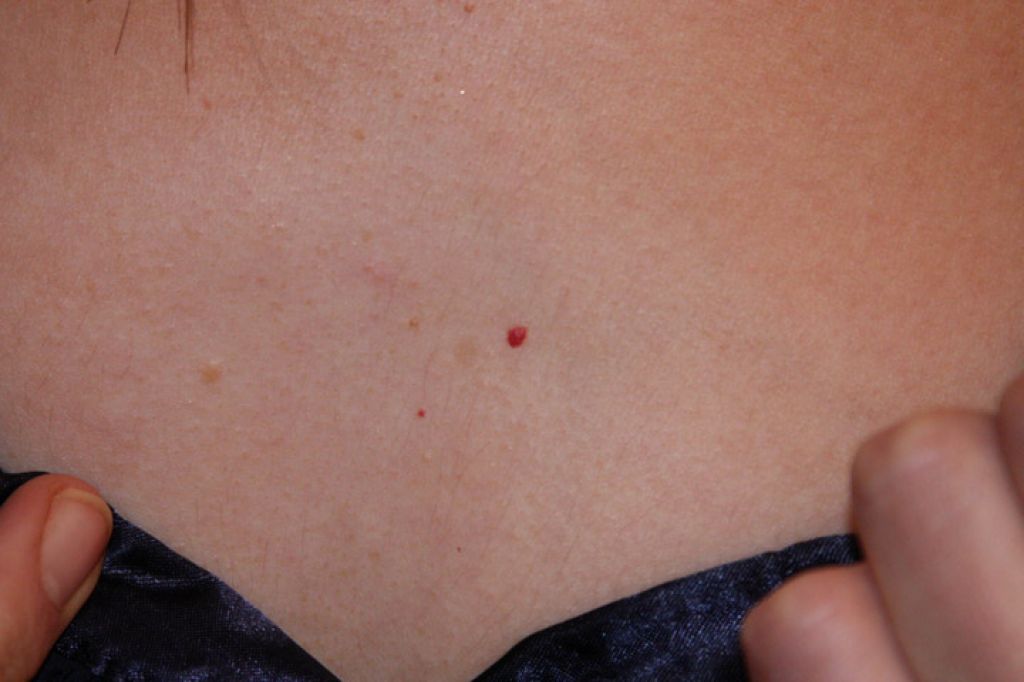 Основные методы лечения включают операцию по удалению поврежденной ткани, известную как обработка раны, и антибиотики для лечения любой основной инфекции.
Основные методы лечения включают операцию по удалению поврежденной ткани, известную как обработка раны, и антибиотики для лечения любой основной инфекции.
В некоторых случаях может потребоваться хирургическое вмешательство для восстановления кровотока в пораженной области.
В более тяжелых случаях может потребоваться удаление целой части тела, например пальца ноги, стопы или голени. Это известно как ампутация.
Подробнее о лечении гангрены.
Предотвращение гангрены
Многие случаи гангрены можно предотвратить.
Если у вас есть заболевание, повышающее риск гангрены, например диабет, важно регулярно проходить осмотры для оценки состояния ваших ног. Как можно скорее сообщайте о любых проблемах своему лечащему врачу.
Отказ от курения, если вы курите, и ведение здорового образа жизни с диетой с низким содержанием жиров и регулярными физическими упражнениями также могут улучшить кровообращение и снизить риск развития гангрены.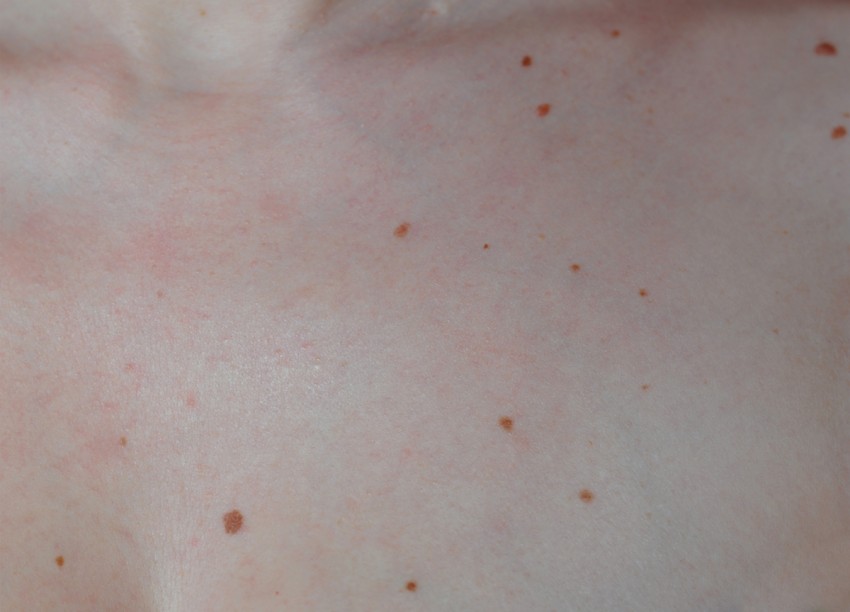
Узнайте больше о предотвращении гангрены.
Последняя проверка страницы: 29 сентября 2022 г.
Дата следующей проверки: 29 сентября 2025 г.
Как обнаружить и предотвратить тромбоз глубоких вен
Январь 2017 г.
Распечатать этот выпуск
Когда сгущается тромб
En españolПрисылайте нам свои комментарии
Многие вещи могут вызывать боль и отек в ноге. Но если ваши симптомы вызваны тромбом глубоко в ноге, это может быть опасно. Сгустки крови могут случиться с кем угодно и когда угодно. Но некоторые люди подвергаются повышенному риску. Принятие мер по снижению вероятности образования тромбов в венах может помочь вам избежать потенциально серьезных проблем.
Сгустки крови могут образоваться в любом месте вашего тела. Они развиваются, когда кровь сгущается и сгущается. Когда тромб образуется в вене глубоко в организме, это называется тромбозом глубоких вен. Сгустки крови в глубоких венах обычно возникают в голени или бедре.
Сгустки крови в глубоких венах обычно возникают в голени или бедре.
«Тромбозы глубоких вен имеют классические симптомы — например, отек, боль, повышение температуры и покраснение на ноге», — говорит доктор Андрей Киндзельский, эксперт по заболеваниям крови Национального института здравоохранения. «Но около 30–40% случаев остаются незамеченными, поскольку у них нет типичных симптомов». На самом деле, некоторые люди не осознают, что у них тромб в глубоких венах, пока это не вызовет более серьезное заболевание.
Сгустки глубоких вен, особенно в области бедра, могут отрываться и перемещаться по кровотоку. Если тромб застревает в артерии в легких, он может блокировать кровоток и привести к иногда смертельному состоянию, называемому легочной эмболией. Это расстройство может повредить легкие и снизить уровень кислорода в крови, что также может нанести вред другим органам.
Некоторые люди более подвержены риску тромбоза глубоких вен, чем другие. «Обычно люди, у которых развивается тромбоз глубоких вен, имеют некоторый уровень тромбофилии, что означает, что их кровь свертывается быстрее или легче», — говорит Киндзельски. Сгусток крови обычно является первым признаком этого состояния, потому что иначе его трудно заметить. В этих случаях образ жизни может способствовать образованию тромба, например, если вы мало двигаетесь. Ваш риск выше, если вы недавно перенесли операцию или сломали кость, если вы больны и долгое время находитесь в постели, или если вы путешествуете в течение длительного времени (например, во время длительных поездок на автомобиле или самолете).
Сгусток крови обычно является первым признаком этого состояния, потому что иначе его трудно заметить. В этих случаях образ жизни может способствовать образованию тромба, например, если вы мало двигаетесь. Ваш риск выше, если вы недавно перенесли операцию или сломали кость, если вы больны и долгое время находитесь в постели, или если вы путешествуете в течение длительного времени (например, во время длительных поездок на автомобиле или самолете).
Наличие других заболеваний или состояний также может повысить вероятность образования тромба. К ним относятся инсульт, паралич (неспособность двигаться), хроническое заболевание сердца, высокое кровяное давление, хирургическое вмешательство или недавнее лечение рака. Женщины, которые принимают таблетки гормональной терапии или противозачаточные таблетки, беременны или в течение первых 6 недель после родов, также подвергаются более высокому риску. Как и те, кто курит или старше 60 лет. Но тромбоз глубоких вен может случиться в любом возрасте.
Вы можете предпринять простые шаги, чтобы снизить вероятность образования тромба. Упражняйте мышцы голени, если вы долго сидите во время путешествия. Вставайте с постели и двигайтесь, как только сможете, после операции или болезни. Чем более вы активны, тем больше у вас шансов избежать образования тромба. Принимайте любые лекарства, которые пропишет ваш врач, чтобы предотвратить образование тромбов после некоторых видов операций.
Своевременная диагностика и правильное лечение могут помочь предотвратить осложнения, связанные с образованием тромбов. Немедленно обратитесь к врачу, если у вас есть какие-либо признаки или симптомы тромбоза глубоких вен или легочной эмболии (см. рамку «Разумный выбор»). Медицинский осмотр и другие тесты могут помочь врачам определить, есть ли у вас тромб.
Существует множество способов лечения тромбоза глубоких вен. Терапия направлена на то, чтобы остановить рост тромба, предотвратить отрыв тромба и его перемещение в легкие или снизить вероятность образования нового тромба.