Почему появляются красные точки на теле. Какие заболевания могут вызывать кожную сыпь. Как лечить высыпания на коже у детей и взрослых. Когда необходимо обратиться к врачу при появлении сыпи.
Основные причины появления красных высыпаний на коже
Красные точки и пятна на коже могут возникать по множеству причин. Наиболее распространенные из них:
- Инфекционные заболевания (корь, краснуха, ветрянка и др.)
- Аллергические реакции
- Дерматологические заболевания (атопический дерматит, псориаз и др.)
- Укусы насекомых
- Контакт с раздражающими веществами
- Нарушения работы внутренних органов
Для точного определения причины высыпаний необходима консультация врача и проведение обследования.
Инфекционные заболевания, сопровождающиеся сыпью
Корь
Корь вызывается вирусом и сопровождается характерной сыпью. Какие симптомы помогут распознать корь?
- Высокая температура
- Кашель, насморк, конъюнктивит
- Крупнопятнистая сыпь, появляющаяся сначала на лице и за ушами, затем распространяющаяся по всему телу
- Белые пятнышки на слизистой щек (пятна Филатова-Коплика)
Сыпь при кори держится 4-7 дней, затем бледнеет и исчезает. Заболевание опасно осложнениями, поэтому требует медицинского наблюдения.

Краснуха
Краснуха — еще одна вирусная инфекция, вызывающая высыпания на коже. Ее отличительные черты:
- Умеренное повышение температуры
- Увеличение лимфоузлов на шее и затылке
- Мелкопятнистая розовая сыпь, появляющаяся сначала на лице и быстро распространяющаяся по телу
- Сыпь держится 2-3 дня
Краснуха обычно протекает легко, но опасна для беременных женщин, так как может вызвать пороки развития плода.
Ветряная оспа (ветрянка)
Ветрянка вызывается вирусом герпеса и характеризуется появлением везикулезной сыпи. Как выглядит сыпь при ветрянке?
- Красные пятнышки, быстро превращающиеся в пузырьки с прозрачным содержимым
- Сыпь появляется волнообразно в течение 3-4 дней
- Высыпания сопровождаются сильным зудом
- Пузырьки подсыхают и превращаются в корочки
Заболевание заразно и требует изоляции больного. Для облегчения симптомов применяют противовирусные и антигистаминные средства.
Аллергические реакции как причина кожных высыпаний
Аллергия — одна из самых частых причин появления красной сыпи на коже. Какие виды аллергических реакций могут проявляться высыпаниями?
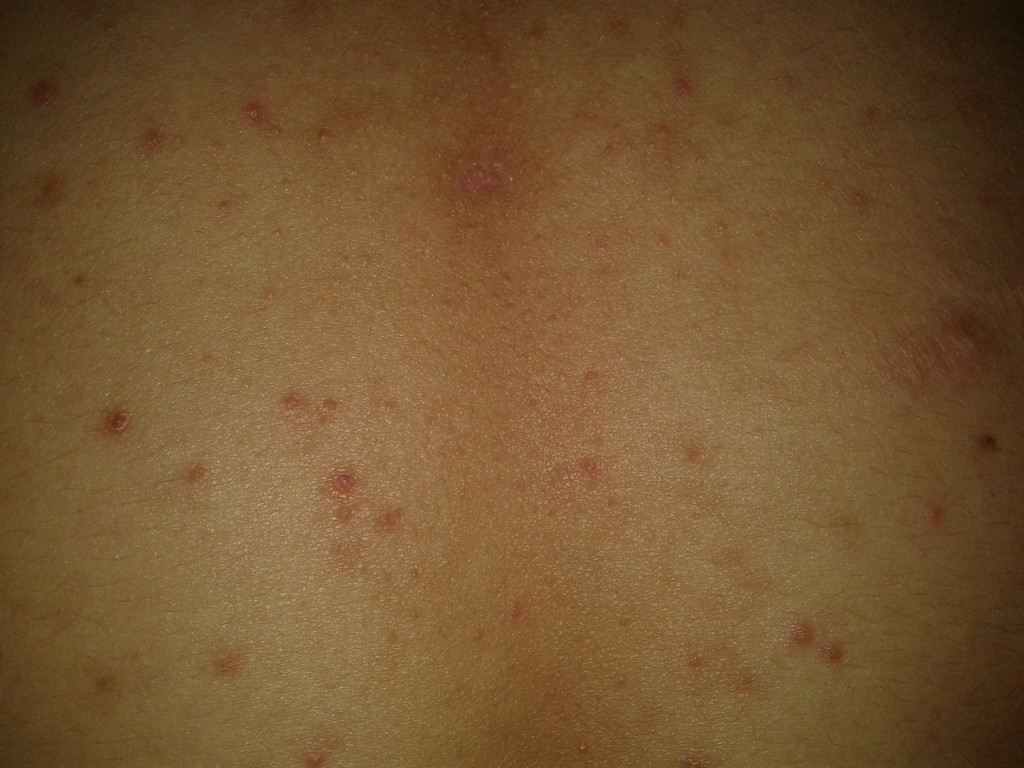
Крапивница
Крапивница характеризуется появлением волдырей и отеков на коже. Ее признаки:
- Внезапное появление бледно-розовых или красных волдырей
- Сильный зуд
- Высыпания могут исчезать и появляться в новых местах в течение нескольких часов или дней
Крапивница может быть острой (до 6 недель) или хронической. Для лечения применяют антигистаминные препараты.
Пищевая аллергия
При пищевой аллергии высыпания на коже могут сочетаться с другими симптомами:
- Покраснение и зуд кожи
- Отек губ, языка, горла
- Тошнота, рвота, диарея
- Затрудненное дыхание
Важно определить продукт-аллерген и исключить его из рациона. В тяжелых случаях может потребоваться неотложная помощь.
Дерматологические заболевания, проявляющиеся сыпью
Атопический дерматит
Атопический дерматит — хроническое воспалительное заболевание кожи. Его характерные черты:
- Сухость и шелушение кожи
- Покраснение и зуд
- Мелкие пузырьки, расчесы
- Утолщение кожи при хроническом течении
Лечение включает увлажнение кожи, применение противовоспалительных средств, устранение триггеров обострений.

Псориаз
Псориаз — аутоиммунное заболевание, при котором на коже появляются красные бляшки, покрытые серебристыми чешуйками. Его признаки:
- Четко очерченные красные бляшки
- Серебристо-белые чешуйки на поверхности бляшек
- Зуд, жжение, болезненность кожи
- Поражение ногтей
Лечение псориаза комплексное и направлено на уменьшение воспаления и замедление роста клеток кожи.
Когда необходимо обратиться к врачу при появлении сыпи?
Появление красных высыпаний на коже требует консультации врача в следующих случаях:
- Сыпь сопровождается высокой температурой
- Высыпания быстро распространяются по телу
- Появились признаки общего недомогания (слабость, головная боль)
- Сыпь сильно зудит или болезненна
- Высыпания не проходят в течение нескольких дней
- Есть подозрение на инфекционное заболевание
Врач проведет осмотр, при необходимости назначит анализы и определит тактику лечения.
Методы лечения кожных высыпаний
Лечение красной сыпи на коже зависит от причины ее появления. Основные подходы включают:
- Устранение причины (аллергена, раздражающего фактора)
- Противовоспалительная терапия (топические кортикостероиды, антигистаминные средства)
- Увлажнение и защита кожи
- Противозудные препараты
- Лечение основного заболевания при его наличии
Самолечение может быть опасным, поэтому важно обратиться к врачу для правильной диагностики и назначения эффективного лечения.
Профилактика появления кожных высыпаний
Чтобы снизить риск возникновения красной сыпи на коже, рекомендуется:
- Избегать контакта с известными аллергенами
- Использовать гипоаллергенные средства для ухода за кожей
- Поддерживать оптимальный уровень влажности в помещении
- Соблюдать правила личной гигиены
- Носить одежду из натуральных тканей
- Вести здоровый образ жизни, укреплять иммунитет
При склонности к аллергическим реакциям важно проходить регулярные обследования и соблюдать рекомендации врача-аллерголога.
Кожная сыпь у детей: разбираем причины
Особенности детской кожи
Кожа, как и большинство других органов и систем, постепенно развивается до наступления половой зрелости. У ребенка она функционально и структурно отличается большей чувствительностью к внешним воздействиям и аллергическим реакциям. При этом потовые и сальные железы еще не работают надлежащим образом, что связано с недостаточным развитием иннервации кожи.
В то же время, кожные покровы с самого рождения принимают активное участие в метаболизме и дыхании за счет множества поверхностно расположенных сосудов. Из-за этого кожные заболевания часто сильно сказываются на общем состоянии ребенка.
Виды сыпи у детей
Кожная сыпь, вызванная тем или иным заболеванием, обычно имеет свои особенности. Наиболее распространенные виды сыпи включают:
- Папулы. Это объемные образования небольшого размера (до 10 мм), которые возвышаются над кожей. Основной цвет – красный и розовый. Возникают при красном плоском лишае, детской розеоле, атопическом дерматите и др.

- Везикулы. Представляют собой пузырьки до 5 мм в диаметре, наполненные мутной жидкостью. После вскрытия часто оставляют после себя эрозии. Могут быть признаком ветрянки и других герпетических инфекций.
- Петехии. Кожная сыпь пурпурного цвета, которая не исчезает при надавливании на нее. Ее элементы не превышают 3 мм в диаметре, не возвышаются над кожей и не ощущаются на ощупь. Как правило, свидетельствуют о менингококковой инфекции, поражении сосудов (васкулиты), дефиците тромбоцитов.
- Эрозия. Это кожный дефект, который не проникает глубже эпидермиса. Имеет вид округлого, несколько углубленного образования красного цвета с мокнущей поверхностью.
- Корка. Вторичный элемент, образующийся при высыхании выделений из везикул, эрозий или крови. Твердая, имеет темно красный, бурый цвет.
- Макула или пятно. Это участок изменения цвета, находящийся на одном уровне с прилегающими участками кожи. Может быть как самостоятельным элементом при краснухе, кори, розеоле, так и остаточным явлением после папул, везикул или эрозий.
- Волдыри или уртикарии. Округлый элемент сыпи бледно-розового, красного или фиолетово-белого цвета, размеры которого варьируют от 1-2 мм до десятков сантиметров. Не оставляет после себя вторичных элементов. Встречаются при аллергических реакциях, крапивнице.
- Лихенификации. Это участки избыточного утолщения кожи с усилением кожного рисунка. Часто является вторичным элементом.
Болезни, которые вызывают кожные высыпания у детей
Высыпания на коже малыша могут свидетельствовать о различных заболеваниях, чаще всего – инфекциях и аллергических реакциях.
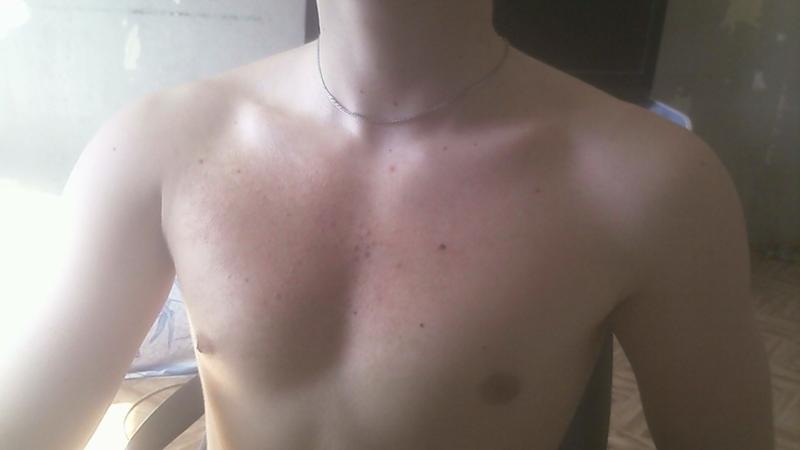
Детская розеола
Детская розеола или внезапная экзантема – это детское инфекционное заболевание, возникающее при инфицировании вирусами герпеса человека 6 или 7 типа. Чаще всего наблюдается в возрасте от 6 месяцев до 2 лет.
Внезапная экзантема сопровождается повышением температуры тела до 39-40°С, сохраняющимся на протяжении 3-5 дней, после чего на коже ребенка появляется яркая красная макулопапулезная сыпь. Она возникает на поверхности груди и живота, распространяясь по всему телу (рис. 1). Элементы сыпи, как правило, не ощущаются пальцами, но иногда могут быть и приподняты. Они пропадают при растягивании кожи или надавливании на них стеклом стакана.
Она возникает на поверхности груди и живота, распространяясь по всему телу (рис. 1). Элементы сыпи, как правило, не ощущаются пальцами, но иногда могут быть и приподняты. Они пропадают при растягивании кожи или надавливании на них стеклом стакана.
При детской розеоле вокруг некоторых элементов сыпи могут быть белые кольца. Нередко сыпь ограничивается только туловищем и, не успев достичь лица и конечностей, пропадает. Сыпь не причиняет дискомфорта или зуда, однако дети на это время обычно становятся резко капризными и «несносными»; сыпь длится от нескольких часов до нескольких суток, а затем исчезает, не оставляя пигментации или шелушения. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Детская розеола лечиться симптоматически, преимущественно – жаропонижающими средствами и обильным питьем. При иммунодефицитных состояниях (ВИЧ-инфекции, врожденных нарушениях работы иммунной системы) дополнительно назначаются противогерпетические препараты.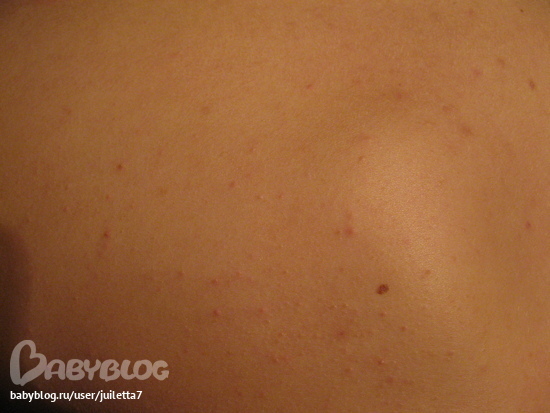
Рисунок 1. Сыпь при детской розеоле. Источник: WikipediaКак бы тяжело ни текла детская розеола, она совершенно безопасна. Осложнения крайне редки и, как правило, ограничиваются фебрильными судорогами. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Энтеровирусные экзантемы: турецкая ветрянка и энтеровирусный фарингит
Вирусная пузырчатка, также известная как турецкая ветрянка, вызывается энтеровирусом 71 (EV-71). Энтеровирусный фарингит вызывается вирусами Коксаки А16, В2, В5. Встречаются они преимущественно среди детей возрастом до 10 лет, инфицирование часто происходит во время отдыха в южных странах.
Первичными признаками патологий являются боль во рту и горле, из-за чего ребенок отказывается от еды и даже не глотает слюну, а сплевывает ее. Далее температура тела повышается до 39°С. Лихорадка сохраняется порядка 4 дней и сопровождается тошнотой и рвотой, утратой аппетита и чрезмерной раздражительностью.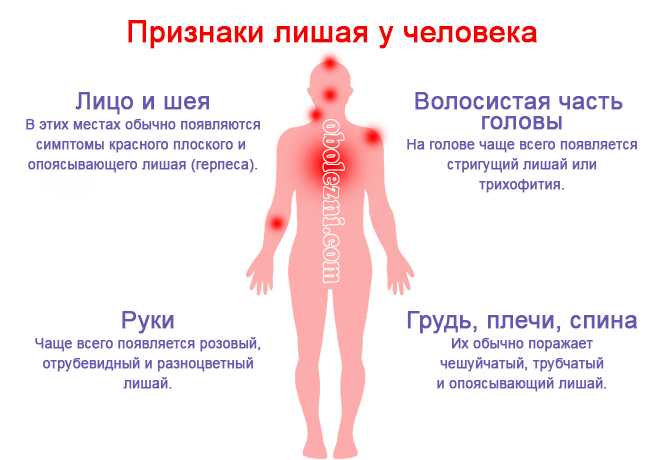 При энтеровирусном фарингите маленькие белые язвочки возникают обычно только на небных дужках (рис. 2), а вот турецкая ветрянка – это высыпания по всему рту, включая язык, вокруг рта, на ладонях и ступнях. Сыпь на коже может напоминать ветрянку – красные пятна или пузырьки.
При энтеровирусном фарингите маленькие белые язвочки возникают обычно только на небных дужках (рис. 2), а вот турецкая ветрянка – это высыпания по всему рту, включая язык, вокруг рта, на ладонях и ступнях. Сыпь на коже может напоминать ветрянку – красные пятна или пузырьки.
Лечение симптоматическое:
- Гигиена ротовой полости и полоскания растворами антисептиков.
- Препараты из группы нестероидных противовоспалительных средства (НПВС), помогающие подавить боль и одновременно снизить температуру тела.
- Обильное теплое питье с целью предотвращения обезвоживания, можно давать холодные напитки и мороженое (они легче переносятся больными детьми).
- Диета с исключением механически твердой, кислой и соленой пищи.
- Энтеровирусные экзантемы самопроходящие, болезнь обычно отступает через 3-7 дней. Тем не менее, за состоянием ребенка во время заболевания нужно следить, чтобы вовремя обратиться к врачу в случае осложнений.
 Самые распространенные – обезвоживание и вторичные бактериальные инфекции. В последнем случае на коже появляются гнойники, желтые корочки, кожа отекает. Крайне редко энтеровирусная инфекция приводит к серозному менингиту.
Самые распространенные – обезвоживание и вторичные бактериальные инфекции. В последнем случае на коже появляются гнойники, желтые корочки, кожа отекает. Крайне редко энтеровирусная инфекция приводит к серозному менингиту.
Ветрянка
Ветряная оспа или ветрянка – инфекционное заболевание, вызываемое вирусом герпеса человека 3 типа (Varicella Zoster). Болеют ею люди любого возраста, но преимущественно это дети 5-9 лет.
Основной симптом – кожные высыпания, имеющие определенную очередность развития. Первыми появляются небольшие пятна розового цвета, быстро трансформирующиеся в папулы, а затем – в везикулы (рис. 3) с покраснением вокруг. Спустя пару дней они вскрываются или высыхают, образуя на своей поверхности корки темно-красного, бурого цвета. Характерная особенность – сильный зуд.
Рисунок 3. Развитие кожной сыпи при ветрянке. Источник: SlideToDoc
Суммарно период высыпаний длиться от 2 до 9 дней. Общее состояние при этом практически не страдает, но может возникать лихорадка.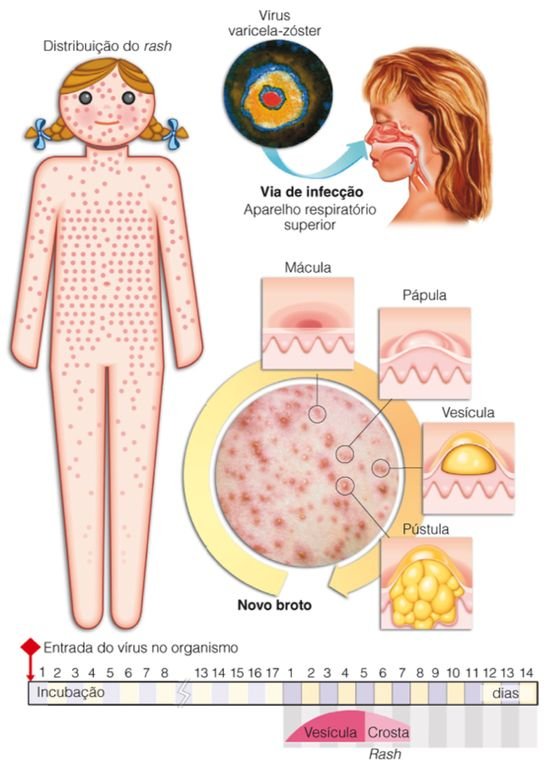
Лекарств, которые позволяют полностью устранить вирус, не существует, поэтому тактика лечения направлена на устранение симптомов и нормализацию состояния ребенка:
- Постельный режим при наличии лихорадки.
- Обработка элементов сыпи раствором марганца, метиленовым синим или бриллиантовым зеленым (зеленка).
- Антигистаминные препараты для снятия зуда.
- Жаропонижающие средства.
- Регулярный прием теплого душа без использования мочалки или щетки.
Осложнения ветрянки возникают на фоне подавления иммунной системы организма. К ним относятся: воспаление легких (пневмония), поражения нервной системы (невралгии, менингиты, энцефалиты, поражение лицевого нерва), глаз (кератит, конъюнктивит, увеит) и др.
Важно! Для профилактики ветрянки, в особенности взрослым, на фоне ослабленного иммунитета и высокого риска осложнений, рекомендована вакцинация. Также она может проводиться в качестве экстренной профилактики в сроки до 2 дней с момента контакта с больным человеком.
Корь
Корь – вирусное инфекционное заболевание. Зачастую оно встречается невакцинированных детей от 2 до 5 лет и в более старшем возрасте.
Дебютирует корь с резкого повышения температуры до 39-40°С, сухого кашля, насморка, головной боли, осиплости. Характерные особенности – отек и покраснение век, зева и красные пятна на небе. На 2-3 день развития возникает специфический для кори симптом – пятна Филатова-Бельского-Коплика. Это белые пятна с красным обрамлением, наблюдающиеся на внутренней поверхности щек возле коренных зубов. На 4-5 день от появления первых признаков заболевания эти пятна исчезают, а им на смену приходит кожная сыпь.
Первичная локализация коревой папулезной сыпи – внешняя поверхность локтя, колени, пальцы. Далее она распространяется по всему телу (рис. 4). Элементы сыпи окружаются красными пятнами и склонны сливаться друг с другом. Через 4 дня с момента их появления состояние ребенка нормализуется, а элементы сыпи становятся более темными и шелушатся. Остаточные явления и пигментация исчезают через 7-10 дней.
Остаточные явления и пигментация исчезают через 7-10 дней.
Специфического лечения кори не разработано, помощь ребенку подразумевает борьбу с отдельно взятыми симптомами:
- НПВС для снижения температуры тела.
- Отхаркивающие средства для облегчения кашля.
- Антисептики для полосканий ротовой полости.
- Местная обработка элементов сыпи вяжущими препаратами или чаем для снятия зуда и болезненности.
Корь весьма опасна. Возможные осложнения кори:
- Стеноз гортани – круп.
- Первичная коревая или вторичная бактериальная пневмония.
- Воспаление дыхательных путей – бронхит, трахеит, ларингит, фарингит.
- Средний отит.
- Гепатит.
- Энцефалит и подострый склерозирующий панэнцефалит.
Скарлатина
Скарлатина – это бактериальная инфекция, вызываемая бета-гемолитическим стрептококком группы А. В большинстве случаев заболевание возникает у детей от 3 до 7 лет.
В большинстве случаев заболевание возникает у детей от 3 до 7 лет.
Первым проявлением скарлатины является интоксикационный синдром – повышение температуры тела до 38-39°С, головная боль, общая слабость и утрата аппетита. На 2-4 сутки с момента появления первых признаков заболевания возникает один из характерных симптомов – «малиновый язык» (рис. 5). Он проявляется выраженной зернистостью и ярко-красными цветом поверхности. Также возникает ангина – воспаление небных миндалин.
Рисунок 5. «Малиновый язык» при скарлатине. Источник: ResearchGate
С первых дней развития скарлатины появляется характерная красная мелкоточечная сыпь, которая не исчезает при нажатии стеклом, а при прикладывании усилий становиться желтоватой. Она располагается на сгибательных поверхностях: внутренних частях локтей, под коленями, в паховых ямках, на щеках и боках туловища. Сохраняется до 1 недели, после чего исчезает, не оставляя за собою пигментаций. Специфический признак – бледность носогубного треугольника.
Еще одна характерная особенность скарлатины – шелушение кожи, происходящее после исчезновения сыпи. При этом кожа «отходит» целыми пластами в области ладоней и стоп, в то время как в других участках – небольшими фрагментами.
В основе лечения лежат антибиотики из группы пенициллинов. В качестве вспомогательных средств используются витамин С и витамины группы В, симптоматические препараты. Рекомендовано обильное теплое питье и постельный режим. При тяжелом течении используются глюкокортикостероиды и внутривенное капельное введение растворов глюкозы и плазмозаменителей.
Наиболее распространенные осложнения скарлатины: средний отит, гайморит и фронтит (воспаление верхнечелюстной и лобной придаточных пазух носа соответственно), шейный лимфаденит (воспаление лимфатических узлов шейной области).
Краснуха
Возбудитель краснухи – вирус Rubella virus. Основная масса больных – дети в возрасте от 3 до 9 лет.
Краснуха начинается с интоксикационного синдрома умеренной выраженности: лихорадки до 38-38,5°С, головной боли и повышенной утомляемости, признаков фарингита и конъюнктивита, выраженного увеличения лимфатических узлов шейной и затылочной области.
Спустя 1,5-2 дня с момента начала заболевания возникает кожная сыпь в виде пятен, которая распространяется нисходящим путем в течение нескольких часов – возникая на лице, постепенно переходит на туловище и конечности. Внешне высыпания изначально напоминают корь, затем – скарлатину. Зуд и шелушение при этом отсутствуют, а пятна, в отличие от кори, не сливаются между собой. Основная масса пятен располагается на ягодицах и пояснице, наружной поверхности локтей и коленях. Спустя 3-5 дней сыпь бесследно исчезает.
Специфическое лечение для краснухи отсутствует, а основные действия направлены на устранение отдельно взятых симптомов заболевания. Осложнения встречаются очень редко, как правило – на фоне нарушений работы иммунной системы. В таких случаях возможно развитие пневмонии, артритов, отитов.
Важно! Краснуха особенно опасна для беременных женщин, так как вызывает нарушения у плода, поэтому при планировании беременности всем непривитым следует вакцинироваться против этой инфекции.
Крапивница
Крапивница или уртикария – это вид дерматита, обусловленный аллергией. Заболевание очень распространено как среди детей, так и у взрослых. Суммарно от него страдает порядка 20% взрослого населения и 2-7% детей.
Спровоцировать развитие крапивницы могут медикаменты (чаще всего – антибиотики), различные продукты питания, вакцины и физическое воздействие: холод, солнечные лучи, механическое давление.
Ведущим симптомом патологии является кожная сыпь в виде плотных красных или розовых пузырьков или узелков в 2-10 мм в диаметре с четкими краями, которые становятся бледными при надавливании (рис. 6). Характерной особенностью является внезапное появление и столь же быстрое бесследное исчезновение элементов сыпи, а также сильный зуд.
Рисунок 6. Сыпь при крапивнице. Источник: James Heilman, MD/Wikipedia
Лечение, в зависимости от формы заболевания, представлено антигистаминными препаратами, блокаторами гистаминовых рецепторов или глюкокортикостероидами.
Осложнения возникают на фоне отсутствующего лечения и включают ангионевротический отек Квинке, анафилактический шок, поражения сердца и почек в виде миокардита или гломерулонефрита соответственно.
Красный плоский лишай
Красный плоский лишай – это хронический дерматит неизвестного происхождения. Большая часть больных – это люди в возрасте от 30 до 60 лет. Однако порядка 5% от общего числа пациентов – дети.
Типичная форма заболевания сопровождается появлением серо-белых папул до 2 мм в диаметре на слизистой оболочке рта, а именно: внутренней поверхности щек за коренными зубами, на боковых частях языка и на небе. Иногда высыпания могут сливаться, образуя узоры.
У части больных сыпь появляется и на коже сгибательных поверхностей конечностей рук и ног, внутренней части бедер. Она имеет вид небольших папул разной формы и розовато-фиолетового цвета с блестящей поверхностью и углублением в центре.
Лечение включает диету с ограничением соли, копченых и жареных продуктов, грубой, раздражающей слизистые оболочки пищи. В качестве медикаментозной поддержки назначаются глюкокортикостероиды.
В качестве медикаментозной поддержки назначаются глюкокортикостероиды.
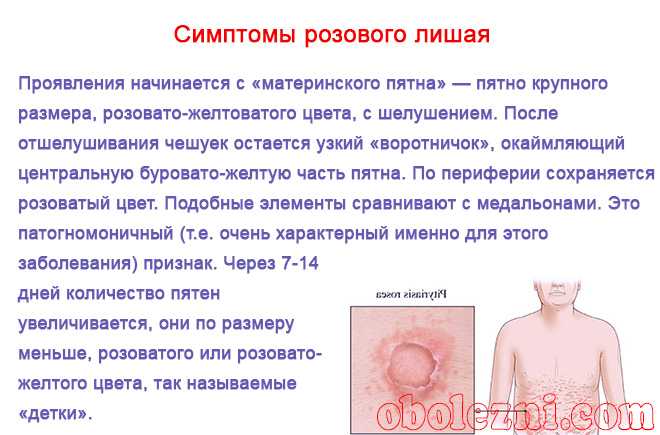
Розовый лишай
Розовый лишай или лишай Жибера – это вариант поражения кожи, причина которого точно не установлена. Обострения возникают на фоне подавления иммунитета – простуды, переохлаждения, хронического стресса и др. Больше всего случаев этой патологии отмечается у лиц в возрасте от 20 до 40 лет, а также у подростков.
Заболевание начинается с образования первичного шелушащегося очага розоватого или желтоватого цвета от 1 до 10 см в диаметре с четким ободком. Спустя 1-2 недели на теле и конечностях возникают вторичные бляшки и папулы меньшего размера – до 2 см (рис. 7). Постепенно элементы сыпи бледнеют, а внешний край становится более шероховатым. Сопутствовать сыпи может зуд, лихорадка и другие проявления интоксикационного синдрома.
Заболевание склонно к самостоятельному излечению в течение 4-5 недель. Лечение преимущественно местное в виде мазей на основе глюкокортикостероидов, а для борьбы с зудом и лихорадкой назначаются антигистаминные препараты и НПВС.
Атопический дерматит
Атопический дерматит или экзема представляет собой генетически обусловленное воспалительное поражение кожи, имеющее аутоиммунную природу. Чаще всего болеют дети до 14 лет, проживающие в больших, индустриальных городах.
Атопический дерматит развивается с вероятностью в 80%, если у обоих родителей в анамнезе имеется эта патология, и с 50% вероятностью, если только у одного из них.
Первые симптомы возникают в возрасте до 2 лет на фоне воздействия аллергенов, которыми могут быть пищевые продукты, пыльца растений, пыль и плесень, косметические средства.
Типичные симптомы представлены кожными высыпаниями, которые варьируют в зависимости от стадии заболевания. При обострении возникают красные пятна, папулы и маленькие везикулы, сопровождающиеся сильным зудом. У младенцев типичной локализацией является лицо, волосистая часть головы и шеи. В более старшем возрасте поражаются сгибательные поверхности конечностей, шея. В стадии ремиссии они сменяются очагами повышенной сухости кожи, шелушения и лихенификациями. В течение года в среднем наблюдается 2-4 обострения.
В стадии ремиссии они сменяются очагами повышенной сухости кожи, шелушения и лихенификациями. В течение года в среднем наблюдается 2-4 обострения.
При лечении используются мази и кремы на основе глюкокортикостероидов, ингибиторов кальциневрина, цинка. При тяжелом течении гормональные препараты применяются в виде таблеток или внутривенных инъекций. Для борьбы с зудом также применяются антигистаминные средства.
Инфекционный мононуклеоз
Инфекционный мононуклеоз – результат инфицирования вирусом герпеса человека 4 типа (вирусом Эпштейна-Барр). Считается, что уже до 5-летнего возраста порядка 50% детей инфицируется этим вирусом, а его распространенность среди взрослых достигает 95% населения. Чаще всего клинические признаки патологии возникают в возрасте 14-18 лет.
Типичные симптомы инфекционного мононуклеоза включают:
- Общую слабость и недомогание.
- Першение в горле и боль при глотании
- Головную боль.
- Незначительное повышение температуры тела.

- Ощущение ломоты в мышцах и суставах.
- Увеличение и болезненность лимфатических узлов в области нижней челюсти и шеи.
Кожные высыпания отмечаются менее чем у ¼ пациентов. Чаще всего они возникают на 5-10 день течения болезни на фоне ошибочно назначенного приема антибиотиков ампициллина или амоксициллина. Сыпь представлена пятнами и папулами и располагается в области лица, туловища, бедер и плеч. Ей сопутствует отечность кожи и зуд, иногда – шелушение. Сходят высыпания в течение 5-7 дней.
Так как мононуклеоз имеет вирусное происхождение, антибиотикотерапия против него не применяется. Лечение заболевания подразумевает устранение отдельно взятых симптомов. В тяжелых случаях и при сопутствующем иммунодефиците назначаются противогерпетические препараты: ганцикловир, валацикловир.
Профилактика образования сыпи
В случаях с инфекционными заболеваниями единственный способ избежать появления сыпи – предотвратить инфицирование, а именно ограничить контакт с больными людьми и соблюдать банальные правила личной гигиены.
При аллергических патологиях важно исключить контакт с триггерами, а если это невозможно – заблаговременно принимать ранее согласованные с лечащих врачом антигистаминные или кортикостероидные препараты.
Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
- Избегайте прямого контакта кожи с агрессивными, раздражающими веществами, например – бытовыми химикатами.
- Ограничивайте воздействие на кожные покровы солнечных лучей, холода.
- Отдавайте предпочтение одежде и белью из натуральный тканей.
- Избегайте использования тесной, неудобной одежды и механически грубых предметов, например – мочалок.
- Используйте мази или другие средства ухода за кожей, рекомендованные дерматологом или косметологом.
Заключение
Сыпь на коже – это важный симптом многих заболеваний. Она может подсказать, с каким именно заболеванием приходиться иметь дело. Это, в свою очередь, дает возможность оказать правильную помощь до обращения к врачу, избежав ошибок или вовсе справиться с проблемой своими силами.
Это, в свою очередь, дает возможность оказать правильную помощь до обращения к врачу, избежав ошибок или вовсе справиться с проблемой своими силами.
Источники
- Федеральные клинические рекомендации. Дерматовенерология 2015. Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд. перераб. и доп. — М:Деловой экспресс, 2016. — 768 с.
- В.М. Козин, Ю.В. Козина, Н.Н. Янковская «Дерматологические болезни и инфекции, передаваемые половым путем: Учебно-методическое пособие» – Витебск: ВГМУ, 2016. – 409 с.
- П.Д. Гуляй. «Кожные и венерические болезни: Учебное пособие» — Гродно: Гродненский государственный медицинский университет, 2003. – 182 с.
- Ю.В.Одинец, М.К.Бирюкова «Атопический дерматит, аллергический ринит, крапивница у детей : метод. указ. для студ. и врачей-интернов» – Харьков: ХНМУ, 2015. – 52 с.
- С. А. Бутрий «Здоровье ребенка: современный подход. Как научиться справляться с болезнями и собственной паникой» — «Эксмо», 2018.
Крапивница – это опасно?
31 марта 2022
Все мы хотя бы раз обжигались крапивой и знаем, что «на память» растение оставляет на коже красные вздувшиеся пятна, а также чувство жжения и зуд
Но что, если похожая сыпь появляется на коже регулярно и без контакта с растением? Почему возникает крапивница, и когда стоит обратиться к врачу?
Что такое крапивница?
Крапивница носит свое название из-за схожести симптомов с ожогом от одноименного растения. Внезапно появляющиеся красные волдыри на теле называются уртикариями (от лат. urtica – крапива). Сыпь сопровождается сильным зудом и может быть как самостоятельным заболеванием, так и симптомом другой болезни.
Крапивница развивается вследствие высвобождения гистамина из тучных клеток (одного из видов иммунных клеток). Это вещество отвечает за развитие воспаления и аллергических реакций в организме. Выброс гистамина повышает проницаемость сосудов, провоцирует приток жидкости из крови в окружающие ткани, в результате чего появляется покраснение, сыпь и отек.
Это вещество отвечает за развитие воспаления и аллергических реакций в организме. Выброс гистамина повышает проницаемость сосудов, провоцирует приток жидкости из крови в окружающие ткани, в результате чего появляется покраснение, сыпь и отек.
При остром характере заболевания волдыри могут появиться на любой части тела и исчезнуть в течение 24 часов, а иногда симптомы могут попеременно угасать и обостряться до 1,5 месяцев. При хронической стадии заболевание может не проходить месяцами и годами.
При появлении симптомов крапивницы необходимо обратиться к врачу для выявления причины заболевания, в некоторых случаях возможно развитие опасных осложнений: отека Квинке, анафилактического шока, миокардита, присоединения бактериальной инфекции.
Причины возникновения крапивницы
По своей природе крапивница может быть аллергической и неаллергической. В первом случае выброс гистамина провоцирует контакт с аллергеном, например:
- Аллергия на лекарственные препараты.

- Пищевая аллергия на продукты питания (шоколад, орехи, цитрусовые, морепродукты и др.).
- Реакция на укусы насекомых.
- Вдыхание аллергенов из окружающей среды (пыль, шерсть, пыльца, сигаретный дым и др.).
Неаллергическая природа крапивницы характерна при воздействии следующих факторов:
- Физическое воздействие: холод, жара, сдавливание, трение, ультрафиолет и т.д.
- Заражение вирусами, бактериями, гельминтами.
- Резкое повышение гистамина в ответ на некоторые лекарства и продукты.
- Хронические заболевания.
- Гормональные перестройки у женщин (беременность, менструация, менопауза).
- Психогенные факторы.
- Физическая нагрузка.
Причин появления высыпаний действительно очень много, и порой установить верную не удается даже при полном обследовании. В этом случае диагностируется идиопатическая крапивница.
Когда стоит обратиться к врачу?
Крапивница может быть опасна, обратитесь к врачу, если вас беспокоят такие симптомы:
- Сыпь распространилась на большую площадь.
- Симптомы не стихают, а наоборот обостряются.
- Ощущается сильная интоксикация организма.
- Причина появления крапивницы устранена, но сыпь не проходят.
- Высыпания беспокоят регулярно.
Чтобы назначить лечение, врачу необходимо определить природу крапивницы, для этого потребуется пройти ряд исследований, а также посетить врачей нескольких специализаций для исключения сопутствующих заболеваний.
Для лечения крапивницы применяется медикаментозная терапия антигистаминными препаратами, которые назначаются лечащим врачом, также эффективна физиотерапия.
Как избежать обострения крапивницы?
Если вы подвержены внезапным аллергическим реакциям и появлению крапивницы, постарайтесь придерживаться следующих рекомендаций:
- Максимально избегайте аллергенов, вызывающих у вас аллергию.
- Воздержитесь от употребления алкоголя и продуктов, провоцирующих выработку гистамина.
- Не принимайте лекарства без рекомендации врача.
- Избегайте стрессовых ситуаций.

- Используйте гипоаллергенные средства для очищения и ухода за кожей.
Будьте здоровы!
Rash Treatment Online
Для того, чтобы вылечить сыпь, проконсультируйтесь с одним из наших медицинских специалистов сегодня онлайн, чтобы он прописал вам правильный кортикостероид или антигистаминный препарат. Получите новый рецепт для лечения сыпи или пополните существующий рецепт сегодня.
Записаться на прием
Круглосуточная медицинская помощь для взрослых и детей (3+)
Высококлассные сертифицированные врачи
Страховка не нужна
Доступны рецепты в тот же день*
*По назначению врача.
Мы принимаем эти страховые планы и многое другое!
Большинство пациентов со страховкой внутри сети платят 30 долларов или меньше. В противном случае посещение нового пациента стоит 129 долларов, а последующее наблюдение — всего 69 долларов для участников.
3 простых шага к лечению симптомов сыпи уже сегодня
Подробная информация о ценах на лечение сыпи
Как работает ценообразование
Чтобы запросить лечение сыпи и получить новый рецепт или пополнить свой рецепт, присоединитесь к нашему ежемесячному членству и получайте скидки на посещения.
Оплата со страховкой
30 дней бесплатного членства
- Встречи в тот же день 7 дней в неделю
- Неограниченное количество сообщений с круглосуточной группой поддержки
- Дисконтная карта по рецепту для экономии до 80%
- Эксклюзивные скидки на лабораторные анализы
- Бесплатное членство для всей семьи
- Отмена в любое время
Стоимость визита со страховкой
Часто такая же, как при визите в офис. Большинство пациентов со страховкой внутри сети платят 30 долларов или меньше!
- Мы принимаем эти планы страхования и многие другие:
Оплата без страховки
30 дней бесплатного членства
- Встречи в тот же день 7 дней в неделю
- Неограниченное количество сообщений с круглосуточной группой поддержки
- Дисконтная карта по рецепту для экономии до 80%
- Эксклюзивные скидки на лабораторные анализы
- Бесплатное членство для всей семьи
- Отмена в любое время
Стоимость визита без страховки
Начальные визиты стоят 129 долларов, а последующие — всего 69 долларов для активных
члены.
Записаться на прием
Если мы не сможем вас вылечить, мы полностью вернем вам деньги.
Узнать о сыпи
Сыпь представляет собой участок раздраженной или опухшей кожи на теле. Многие кожные высыпания зудят, болезненны и проявляются по-разному на разных тонах кожи. Хотя сыпь обычно описывается как красная, она может выглядеть фиолетовой, серой или белой на разных оттенках кожи.
Хотя большинство высыпаний не опасны для жизни, некоторые высыпания могут сигнализировать о более серьезных проблемах со здоровьем. Если вы испытываете какие-либо симптомы кожной сыпи, важно поговорить с врачом для постановки правильного диагноза.
Сыпь вызывает
Кожная сыпь также называется дерматитом, это общий термин, описывающий воспаление кожи. Контактный дерматит возникает, когда ваша кожа вступает в контакт с чем-то, что вызывает воспаление, например:
• Химические вещества в каучуке, латексе и эластичных изделиях
• Косметика, мыло и стиральные порошки
• Красители и другие химические вещества в одежде
• Ядовитый плющ, ядовитый дуб или сумах
Другой тип дерматита, себорейный дерматит, проявляется в виде красных пятен вокруг лица.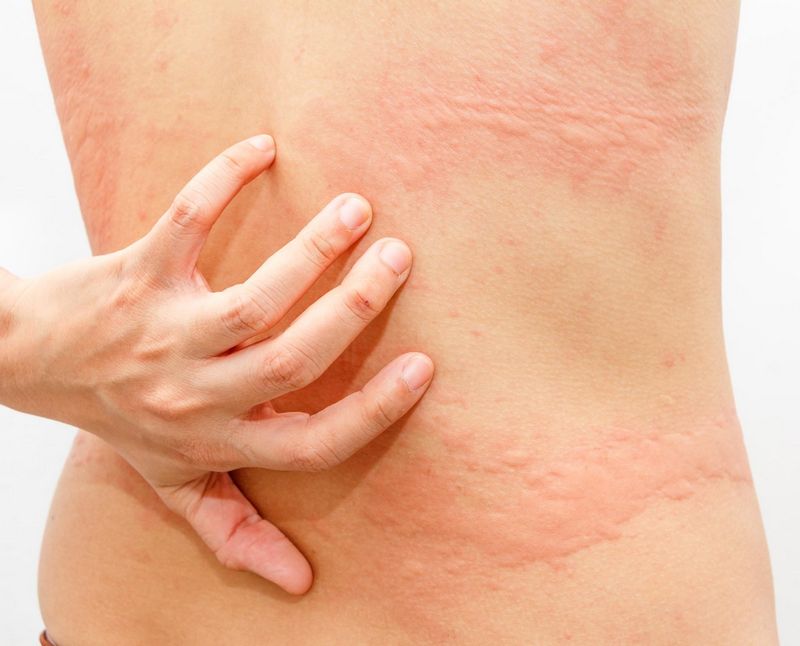 Если себорейный дерматит возникает на коже головы, вы можете заметить перхоть. Причины себорейного дерматита включают:
Если себорейный дерматит возникает на коже головы, вы можете заметить перхоть. Причины себорейного дерматита включают:
• Высокий уровень стресса
• Усталость
• Экстремальные температуры и холода
• Редкое мытье головы
• Жесткое мыло, лосьоны и средства по уходу за кожей
Другие распространенные причины кожной сыпи включают:
•Экзема (атопический дерматит): Экзема часто поражает людей, страдающих аллергией. Вызывает покраснение кожи и зуд.
•Псориаз: Псориаз оставляет красные чешуйчатые пятна на суставах и волосистой части головы. Это также может вызвать кожный зуд.
• Импетиго: Импетиго возникает, когда бактерии попадают на поврежденную кожу. Сыпь начинается с красных зудящих язв. Со временем они превращаются в волдыри, лопаются и выделяют прозрачную жидкость, образуя желтовато-золотистую корку.
•Опоясывающий лишай: Вызывается тем же вирусом, что и ветряная оспа. Обычно опоясывающий лишай вызывает красную сыпь с небольшими пузырьками, заполненными жидкостью.
Обычно опоясывающий лишай вызывает красную сыпь с небольшими пузырьками, заполненными жидкостью.
• Детские болезни: Ветряная оспа, импетиго, скарлатина и пятая болезнь могут вызвать кожную сыпь у маленьких детей.
Лекарство от сыпи
Если домашние средства не облегчают ваши симптомы, врач может назначить лекарства для уменьшения зуда и боли. В зависимости от причины вашей сыпи ваш поставщик медицинских услуг может назначить:
Стероидные кремы или мази:
Стероидные кремы, такие как крем с гидрокортизоном, можно наносить на пораженный участок, чтобы успокоить сыпь. Поговорите со своим лечащим врачом о том, сколько дней нужно наносить кремы с кортизоном и сколько недель.
Антибиотики:
Пероральные антибиотики могут помочь в борьбе с бактериальной инфекцией.
Антигистаминные препараты:
Пероральные антигистаминные препараты могут облегчить зуд в глазах, крапивницу, отек и другие симптомы аллергической реакции.
Кортикостероиды:
Кортикостероиды могут помочь в лечении кожных заболеваний, включая экзему.
Как предотвратить сыпь
В большинстве случаев кожная сыпь проходит при правильном уходе за кожей. Если у вас контактный дерматит, вы можете снизить риск появления сыпи, избегая аллергенов и раздражителей. Некоторые эффективные профилактические меры включают:
• Не царапайте и не трите кожу.
• Используйте мягкие очищающие средства и средства по уходу за кожей.
• Не наносите ароматизированные лосьоны или жесткое мыло непосредственно на сыпь.
• Очистите кожу теплой (не горячей) водой.
• Промокните сыпь, а не растирайте ее.
Когда следует обратиться к врачу по поводу сыпи
В большинстве случаев сыпь не требует неотложной медицинской помощи. Однако, если появляется сыпь, важно поговорить с врачом, чтобы получить правильный диагноз и план лечения. Вам также следует поговорить со своим врачом, если:
Вам также следует поговорить со своим врачом, если:
• Вы испытываете боль в суставах, лихорадку или боль в горле.
• Сыпь появляется внезапно и быстро распространяется.
• Вы заметили новые покраснения, отеки или чувствительные участки.
• Вы принимаете новое лекарство.
•Вас укусил клещ.
• Домашние средства не работают или ваши симптомы ухудшаются.
Немедленно обратитесь за медицинской помощью или обратитесь в ближайшее отделение неотложной помощи, если:
• У вас одышка, стеснение в горле или опухло лицо.
• У вашего ребенка пурпурная сыпь, напоминающая синяк.
Состояния, связанные с сыпью
Аллергические реакции
Ветряная оспа
Экзема (атопический дерматит)
Импетиго
Черепица
Как лечить сыпь
Если вы заметили какие-либо симптомы обычной кожной сыпи, первым делом обратитесь к врачу. Ваш врач может диагностировать вашу сыпь, спросив о ваших симптомах и проведя медицинский осмотр. Если у вас контактный дерматит, врач может порекомендовать пластырь, чтобы определить причину сыпи.
Ваш врач может диагностировать вашу сыпь, спросив о ваших симптомах и проведя медицинский осмотр. Если у вас контактный дерматит, врач может порекомендовать пластырь, чтобы определить причину сыпи.
Если у вас незначительная сыпь, домашние процедуры могут облегчить зуд до тех пор, пока ваша реакция не пройдет:
• Прикладывайте холодный компресс к сыпи, чтобы облегчить легкую боль и зуд.
• Примите теплую ванну с коллоидной овсянкой для лечения зудящей сыпи.
• Нанесите лосьон с алоэ вера или каламином, чтобы успокоить болезненную и зудящую кожу.
• Принимайте безрецептурные обезболивающие и антигистаминные препараты для лечения воспаления.
Симптомы сыпи
Симптомы сыпи различаются в зависимости от причины сыпи. Некоторые общие симптомы кожной сыпи включают в себя:
Зуд кожи
Возвышающиеся красные рубцы или небольшие бугорки
Кожаные пятна темнее обычного (гиперпигментированные) на более темных тонах кожи
Сухие, потрескавшиеся, шелушащиеся участки на светлой коже
Бугорки и волдыри, которые могут мокнуть и покрыться коркой
Отек, жжение или болезненность вокруг пораженного участка
В то время как некоторые высыпания появляются внезапно, другие формируются в течение нескольких дней. Хотя большинство высыпаний проходят сами по себе, другие высыпания могут потребовать длительного лечения.
Хотя большинство высыпаний проходят сами по себе, другие высыпания могут потребовать длительного лечения.
Часто задаваемые вопросы о лечении сыпи
- Какие наиболее распространенные высыпания вы лечите онлайн?
Некоторые распространенные кожные высыпания, которые можно лечить онлайн, включают:
• Крапивницу
• Экзему (атопический дерматит)
• Целлюлит
• Контактный дерматит
• Укусы насекомых, включая укусы пауков, постельных клопов90 и • Опоясывающий лишай
- Что можно нанести на кожную сыпь?
Что вы должны (и не должны) наносить на сыпь, зависит от типа сыпи. Например, если у вас покраснение кожи от ядовитого плюща, безрецептурные кремы от зуда могут помочь уменьшить зуд.
Прежде чем начать лечить сыпь домашними средствами, обратитесь к врачу онлайн, чтобы поставить правильный диагноз.
- Сыпь пройдет сама?
Да, большинство высыпаний проходят сами по себе.
 Сыпь обычно возникает, когда кожа вступает в контакт с раздражителем, вызывающим воспаление и покраснение кожи. Как только раздражитель будет удален, ваша кожа, скорее всего, успокоится.
Сыпь обычно возникает, когда кожа вступает в контакт с раздражителем, вызывающим воспаление и покраснение кожи. Как только раздражитель будет удален, ваша кожа, скорее всего, успокоится. - Полезен ли вазелин от сыпи?
Да, нанесение вазелина на сыпь может облегчить дискомфорт, зуд и боль. Не наносите вазелин на сыпь, если у вас аллергия на какой-либо из ингредиентов.
- Как понять, что сыпь серьезная?
Ваша сыпь может быть серьезной, если:
• Вы испытываете лихорадку и/или боль.
• Вы замечаете на теле повреждения, похожие на синяки, или багровые пятна на руках и/или ногах.
• Ваша сыпь ухудшается или не проходит в течение нескольких дней.
• У вас круговая сыпь.
Если у вас возникли какие-либо из этих симптомов, вам может потребоваться неотложная медицинская помощь. Немедленно обратитесь за медицинской помощью или позвоните по номеру 911.
- Каковы общие методы лечения сыпи?
Общие методы лечения сыпи включают:
• Стероидные кремы и мази, такие как кремы с кортизоном
• Увлажняющие лосьоны и смягчающие средства, такие как вазелин и лосьон с каламином
• Лекарства для местного применения, такие как прохладная смола, антралин и ретинолы
• Лекарства, отпускаемые по рецепту, такие как антибиотики, антигистаминные препараты или обезболивающие
Домашние средства также могут облегчить зуд и успокоить чувствительность кожи.
 Некоторые из лучших домашних средств от кожных реакций включают в себя:
Некоторые из лучших домашних средств от кожных реакций включают в себя:• Прикладывание прохладной ткани или холодного компресса к пораженному участку
• Принятие теплой ванны с пищевой содой или коллоидной овсянкой
• Закрытие раны для предотвращения дальнейшего раздражения
• Использование мягкого мыла и лосьонов без запаха на коже кожа
- Каковы общие причины сыпи?
Несколько факторов могут вызывать сыпь, в том числе:
•Прямой контакт с аллергенами или раздражителями (контактный дерматит)
•Триггеры окружающей среды или генетика (экзема)
• Нарушение кровообращения из-за малоподвижного образа жизни (застойный дерматит)
• Высокий уровень стресса
• Гормональные изменения
• Раздражающие вещества
• Укусы насекомых
2• Медицинское мыло и средства по уходу за кожей 109006 состояния также могут способствовать возникновению сыпи, например:
• красная волчанка (заболевание иммунной системы)
• ревматоидный артрит, особенно ювенильный тип
• болезнь Кавасаки (воспаление кровеносных сосудов)
•Общие (системные) вирусные, бактериальные или грибковые инфекции
•Детские болезни, включая пятую болезнь, скарлатину и ветряную оспу
•Хронические заболевания кожи, такие как розацеа или псориаз
Сыпь у детей — когда следует беспокоиться
Сыпь является частой причиной обращений к врачу, особенно среди детей. Иногда они могут быть признаком очень серьезного заболевания. В большинстве случаев они вызывают легкое раздражение. Проблема с сыпью заключается в том, что разницу между вредной и безвредной сыпью трудно заметить.
Иногда они могут быть признаком очень серьезного заболевания. В большинстве случаев они вызывают легкое раздражение. Проблема с сыпью заключается в том, что разницу между вредной и безвредной сыпью трудно заметить.
Доктор Энтони Крокко, заведующий педиатрическим отделением неотложной помощи Детской больницы Макмастер, объясняет, что сыпь — это реакция кожи на что-то, что происходит внутри организма. Кожа играет три основные роли:
· Она удерживает вредные вещества вне тела (помогает предотвратить инфекцию)
· Она удерживает важные вещи, такие как наши органы и телесные жидкости внутри нашего тела
· Она помогает нам чувствовать такие вещи, как тепло, холод и тепло, которое может предоставить важную информацию для нашего мозга
«Большинство высыпаний представляют собой небольшой отек на поверхности кожи», — говорит доктор Крокко. «Когда в организме есть вирус, вызывающий инфекцию, может появиться сыпь, поскольку организм пытается бороться с инфекцией. Это часто проявляется в виде красных пятен по всему телу».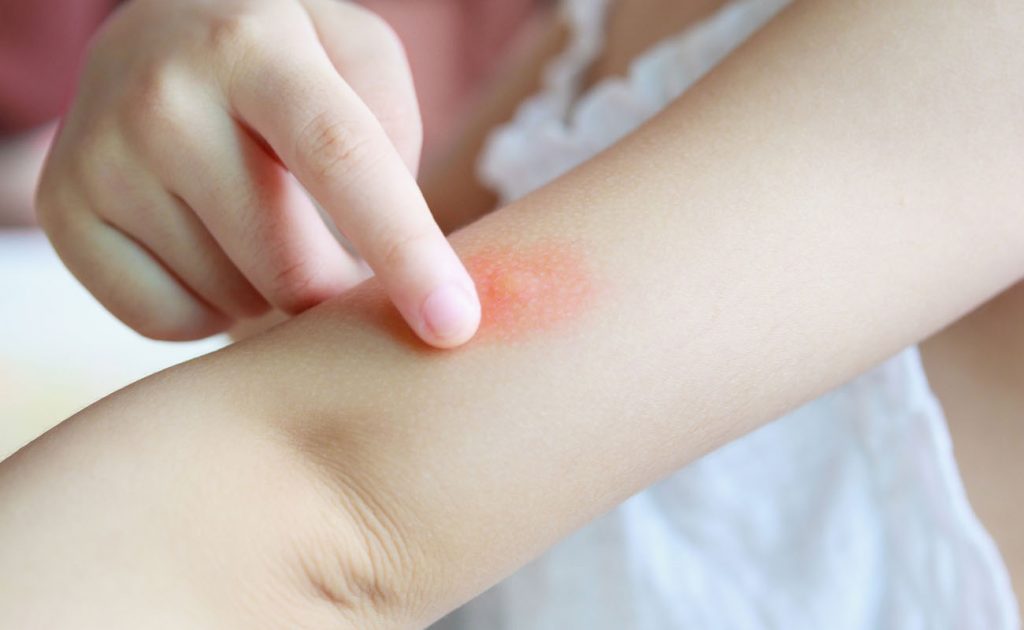
Обнаружение вызывающей беспокойство сыпи
Доктор Крокко рекомендует проверить 5 характеристик, чтобы определить, является ли сыпь поводом для беспокойства и тем ли, что следует обратиться в отделение неотложной помощи.
Побледнение
Побледнение – это когда кожа становится светлее, когда вы нажимаете на нее. Это нормальная реакция. Проверьте, бледнеет ли сыпь. Если он не светится при нажатии, это может быть более серьезно.
Пузырьки
Пузырьки, заполненные жидкостью, могут вызывать беспокойство. Иногда они являются результатом ожога, но также могут быть вызваны инфекциями (например, ветряной оспой) и реакцией на определенные лекарства. Эту нежную кожу очень легко сломать, поэтому с пузырчатой кожей нужно обращаться очень осторожно. Если кожа порвется, она может быстро заразиться.
Инфекция
Растет ли сыпь? Горячий? Опухшие, красные или болезненные? Одно пятно или путь, который имеет любую из этих характеристик, может сигнализировать о серьезной инфекции в этой области тела.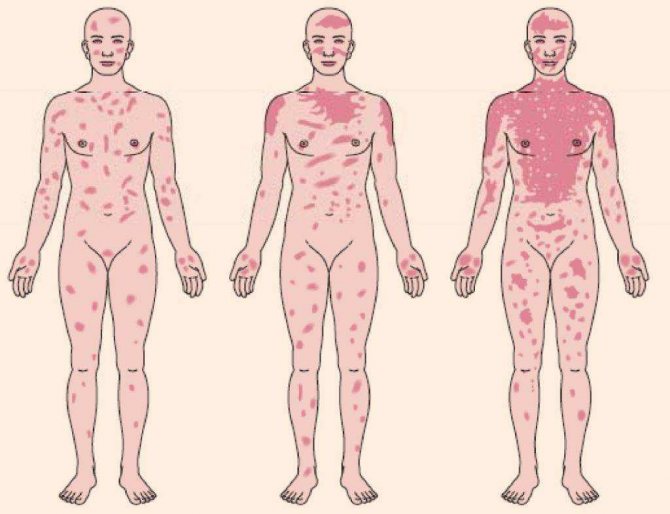 Само по себе оно может не стать лучше.
Само по себе оно может не стать лучше.
«Я предпочитаю, когда у кого-то есть отдельные красные пятна по всему телу, чем одно пятно, которое растет», — говорит доктор Крокко. «Единственное пятно роста может быть серьезным».
Крапивница
Крапивница может быть совершенно безвредной, но она также может быть связана с анафилаксией, опасной для жизни аллергической реакцией. Чтобы быть в безопасности, лучше немедленно обратиться за медицинской помощью, если крапивница является частью более крупной аллергической реакции. Медицинские работники могут проверить наличие других симптомов анафилаксии, чтобы исключить серьезное беспокойство.
Болезнь Кавасаки
Болезнь Кавасаки встречается очень редко, но может привести к серьезным осложнениям, если ее не выявить на ранней стадии. Если сыпь сопровождается лихорадкой, продолжающейся 5 или более дней, обратитесь в отделение неотложной помощи, чтобы врачи могли исключить болезнь Кавасаки.
Если у вашего ребенка есть какие-либо из пяти перечисленных выше симптомов, рекомендуется обратиться в отделение неотложной помощи. В отделении неотложной помощи Детской больницы Макмастера работают люди, имеющие специальную подготовку в области детского здоровья.
Общая картина сыпи
В большинстве случаев сыпь проходит сама по себе, но если вы не уверены в наличии сыпи или если ваш ребенок чувствует себя плохо в дополнение к сыпи, вам следует немедленно обратиться за медицинской помощью.
Доброкачественная сыпь (безвредная) проходит сама по себе, но может вызывать зуд. Лечите зуд антигистаминным средством (лекарством от аллергии). Ваш фармацевт может помочь вам решить, что использовать. Доктор Крокко рекомендует избегать дифенгидрамина (Бенадрил) для облегчения зуда из-за возможных побочных эффектов. Доступны более безопасные антигистаминные препараты, и фармацевт может помочь вам их найти. Зуд сам по себе может быть проблемой. Если ваш ребенок чешется до крови, у него может развиться инфекция.
