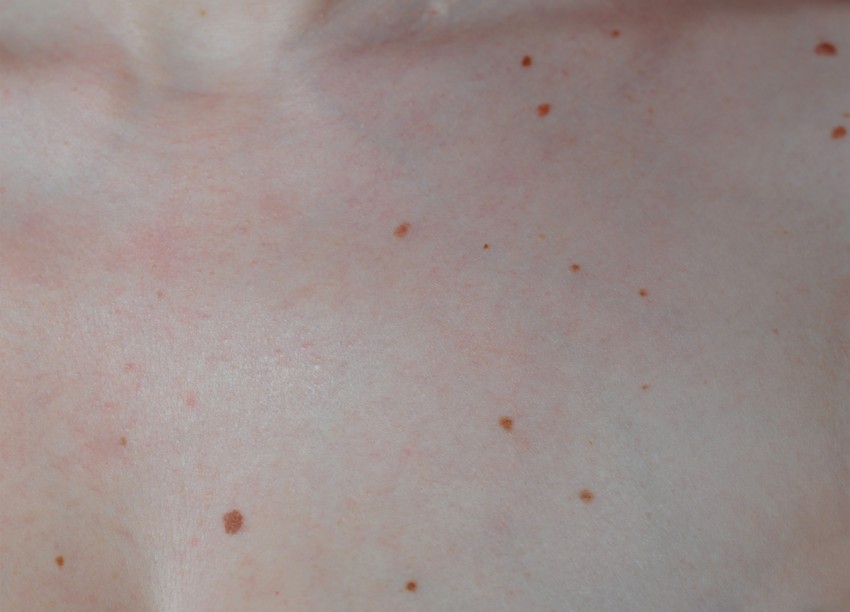
Почему на теле появляются красные пятна. Какие симптомы сопровождают высыпания. Как диагностировать и лечить кожные высыпания. Когда необходимо обратиться к врачу при появлении красных пятен на коже.
Причины появления красных пятен на коже
Красные пятна на коже могут возникать по различным причинам. Чаще всего они являются симптомом аллергической реакции, инфекционного заболевания или нарушения работы внутренних органов. Рассмотрим основные факторы, вызывающие появление красных высыпаний:
Аллергические реакции
Аллергия — одна из самых распространенных причин возникновения красных пятен на теле. Они могут появиться в ответ на:
- Пищевые продукты (орехи, морепродукты, цитрусовые и др.)
- Лекарственные препараты
- Укусы насекомых
- Косметические средства
- Бытовую химию
- Пыльцу растений
При аллергии красные пятна обычно сопровождаются зудом и могут быстро распространяться по телу.
Инфекционные заболевания
Многие вирусные и бактериальные инфекции проявляются характерными высыпаниями на коже:

- Корь
- Краснуха
- Ветряная оспа
- Скарлатина
- Рожистое воспаление
При инфекционных заболеваниях красная сыпь часто сочетается с повышением температуры тела и общим недомоганием.
Аутоиммунные заболевания
Некоторые аутоиммунные патологии могут проявляться красными пятнами на коже:
- Системная красная волчанка
- Псориаз
- Ревматоидный артрит
При аутоиммунных заболеваниях высыпания обычно носят хронический характер и сочетаются с другими симптомами.
Нарушения работы внутренних органов
- Цирроз печени
- Хроническая почечная недостаточность
- Сахарный диабет
- Гипертоническая болезнь
В таких случаях кожные проявления обычно сопровождаются другими специфическими симптомами.
Характерные симптомы красных пятен на коже
Красные пятна на коже могут иметь различный внешний вид и сопровождаться дополнительными симптомами. Какие признаки помогут определить характер высыпаний?
Внешний вид пятен
Обратите внимание на следующие характеристики:
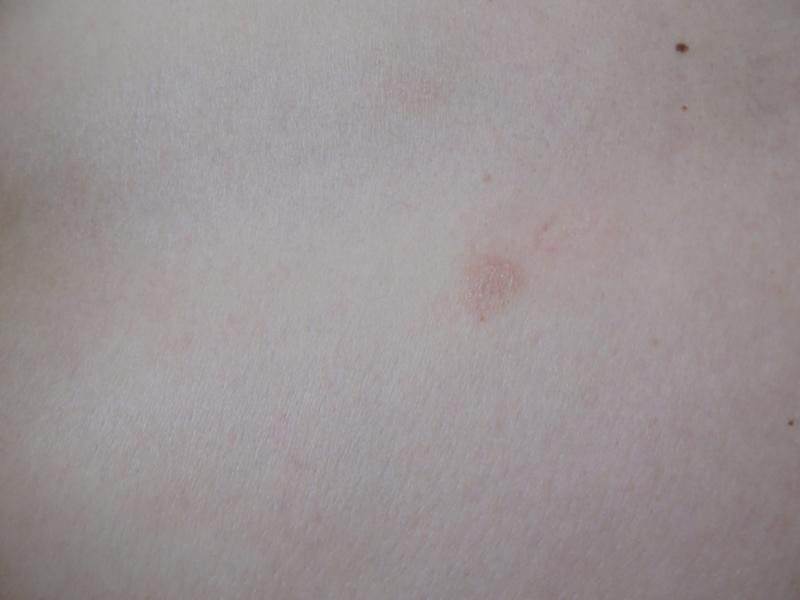
- Размер пятен (от мелких точек до крупных бляшек)
- Форма (круглые, овальные, неправильной формы)
- Рельеф (плоские или приподнятые над поверхностью кожи)
- Цвет (ярко-красные, розовые, бордовые)
- Границы (четкие или размытые)
Сопутствующие симптомы
Красные пятна часто сопровождаются дополнительными проявлениями:
- Зуд
- Жжение
- Болезненность
- Отек
- Шелушение
- Повышение температуры тела
- Общее недомогание
Характер сопутствующих симптомов может указывать на причину высыпаний.
Локализация высыпаний
Важно обратить внимание, на каких участках тела появились красные пятна:
- По всему телу
- На отдельных участках (лицо, шея, грудь, спина, конечности)
- В местах трения одежды
- В складках кожи
Расположение высыпаний может помочь в определении их природы.
Диагностика причин появления красных пятен
Для установления точного диагноза врач проведет комплексное обследование. Какие методы используются для выявления причин красных высыпаний на коже?
Осмотр и сбор анамнеза
Врач-дерматолог внимательно осмотрит кожные покровы и расспросит пациента о:

- Времени появления высыпаний
- Сопутствующих симптомах
- Возможных провоцирующих факторах
- Наличии хронических заболеваний
- Принимаемых лекарствах
Лабораторные исследования
Могут быть назначены следующие анализы:
- Общий и биохимический анализ крови
- Анализ на гормоны
- Аллергопробы
- Анализы на инфекции
Инструментальная диагностика
В некоторых случаях проводятся дополнительные исследования:
- Дерматоскопия
- Биопсия кожи
- УЗИ внутренних органов
Комплексный подход позволяет точно установить причину появления красных пятен и назначить эффективное лечение.
Методы лечения красных высыпаний на коже
Терапия красных пятен на коже зависит от причины их появления. Какие подходы используются для устранения высыпаний?
Медикаментозное лечение
В зависимости от диагноза могут быть назначены:
- Антигистаминные препараты (при аллергии)
- Антибиотики (при бактериальных инфекциях)
- Противовирусные средства
- Гормональные препараты
- Иммуномодуляторы
Наружные средства
Для местного применения используются:
- Противовоспалительные мази и кремы
- Антисептические растворы
- Увлажняющие средства
Физиотерапевтические процедуры
В комплексном лечении могут применяться:

- Ультрафиолетовое облучение
- Лазерная терапия
- Криотерапия
Коррекция образа жизни
Важную роль играет:
- Соблюдение гипоаллергенной диеты
- Исключение контакта с раздражающими веществами
- Нормализация режима труда и отдыха
- Отказ от вредных привычек
Комплексный подход обеспечивает наиболее эффективное лечение красных высыпаний на коже.
Когда необходимо обратиться к врачу?
Появление красных пятен на коже не всегда требует немедленного обращения к специалисту. Однако существуют ситуации, когда консультация врача необходима. Когда стоит беспокоиться?
Тревожные симптомы
Незамедлительно обратитесь к врачу при наличии следующих признаков:
- Высокая температура (выше 38°C)
- Сильный зуд или боль в области высыпаний
- Быстрое распространение пятен по телу
- Появление волдырей или гнойничков
- Нарушение общего самочувствия
Хронический характер высыпаний
Консультация специалиста необходима, если красные пятна:
- Не проходят в течение нескольких недель
- Периодически появляются на одних и тех же участках кожи
- Сочетаются с другими хроническими симптомами
Неэффективность самолечения
Обратитесь к врачу, если:

- Применение безрецептурных средств не дает результата
- Симптомы усиливаются, несмотря на лечение
- Появляются новые высыпания или симптомы
Своевременное обращение к специалисту поможет выявить причину высыпаний и назначить правильное лечение, предотвратив развитие осложнений.
Опухшие ноги и лодыжки с красными пятнами — Блог
В этой статье:
- Если у вас отекают ноги и лодыжки, особенно если вы работаете на ногах, это может быть признаком отека. Отек — это состояние, при котором жидкость накапливается в определенных тканях тела, а именно в руках и ногах.
- Отек может быть вызван временной задержкой воды, закупоркой вен, проблемами с клапанами, отказом мышечной помпы, побочными эффектами лекарств или аллергической реакцией. Он также может появиться как симптом более серьезного заболевания.
- Чтобы предотвратить отек ног и лодыжек, носите свободную одежду и обувь, достаточно двигайтесь, ограничивайте потребление соли и носите поддерживающие чулки.
Опухшие ноги и лодыжки: когда обращаться к врачу
Если вы начали замечать аномальные отеки на ногах и лодыжках, вы можете записаться на прием к своему лечащему врачу. Отеки ног и лодыжек вместе с красными пятнами на коже могут возникать по разным причинам, но некоторые из них могут потребовать обследования и лечения.
Если у вас отекают ноги и лодыжки, особенно если вы часто целый день работаете на ногах, это может быть признаком того, что называется отеком. Отек — это состояние, при котором жидкость накапливается в определенных тканях тела, чаще всего в руках, руках, лодыжках, ногах и ступнях, что известно как периферический отек. По данным Национального института здоровья, признаки отека включают:
- Отек нижних конечностей, стоп, лодыжек и голеней
- Отек верхних конечностей, кистей и предплечий
- Отек лица или живота
- Кожа опухшая, блестящая или выглядит слегка помятой после нажатия
- Одышка, кашель или нерегулярное сердцебиение
- Одежда и украшения кажутся обтягивающими
Сам по себе отек может быть вызван различными причинами. Некоторые более серьезные, чем другие. Важно обратиться к врачу и выяснить, что вызывает его, чтобы убедиться, что он лечится правильно.
- Временные проблемы с задержкой воды, которые должны решиться сами собой
- Симптом более серьезного заболевания, требующего лечения
- Обструкция или закупорка вен, например, опухолью или тромбозом глубоких вен.
- Проблема с клапанами в венах.
- Отказ мышечной помпы из-за бездействия, нервно-мышечного заболевания, старения, артрита или малоподвижного образа жизни, например, при длительном нахождении на ногах.
- Побочное действие лекарств или аллергическая реакция
Немедленно обратитесь к врачу, если вы начинаете замечать отек, растянутую или блестящую красную кожу и боль. Если вы поможете своему врачу ответить на вопросы о вашем медицинском и жизненном анамнезе, это поможет ему поставить точный диагноз.
Факторы, которые могут влиять на ваше кровообращение, могут включать диабет, заболевания печени или почек, высокое кровяное давление, ожирение, многоплодную беременность, болезни сердца и многое другое. Даже условия работы/жизни могут играть роль, будь то стояние или сидение в течение всего дня. Звоните 911 немедленно, если вы испытываете
- Одышка
- Затрудненное дыхание
- Боль в груди
Меры по предотвращению отека ног и лодыжек
Если вы испытываете симптомы отека, запишитесь на прием к своему лечащему врачу, прежде чем пытаться лечиться. Ваш врач может дать следующие рекомендации:
Ваш врач может дать следующие рекомендации:
Устройтесь поудобнее
Ношение более свободной одежды и обуви может уменьшить опухоль. Кроме того, старайтесь не находиться весь день в одном и том же положении, другими словами, не стойте весь день на ногах и не сидите весь день. Когда ложитесь, приподнимите ноги с помощью подушки.
Легкие упражнения
Ваш врач также может порекомендовать легкие упражнения для улучшения кровообращения в ногах. Это может включать ходьбу, растяжку или езду на велосипеде. Тем не менее, вам не рекомендуется ходить или стоять слишком много.
Лимит соли
Отказ от соленых и жирных продуктов, таких как бекон, чипсы или картофель фри, может помочь снизить риск высокого кровяного давления.
Поддерживающие чулки
Поддерживающие чулки помогают поддерживать вены и мышцы нижних конечностей, тем самым улучшая кровообращение в нижних конечностях. Надевать чулки нужно первым делом с утра, пока ноги не начали отекать.
Для получения дополнительной информации о лечении отеков ног и лодыжек запишитесь на прием к своему лечащему врачу. Позвоните по номеру 1 (833) VLLYWSE, чтобы записаться на прием сегодня.
Источники:
1. https://www.ncbi.nlm.nih.gov/books/NBK279409/
Краткая подсказка
СейчасСтрадаете ли вы одним или несколькими симптомами отека, перечисленными выше? Не откладывайте обращение за помощью — чем раньше вы получите лечение, тем лучше. Назначьте виртуальную или личную встречу уже сегодня!
Записаться на прием
Найти место
Об авторе
Этот веб-сайт использует файлы cookie для улучшения вашего опыта. Мы предполагаем, что вы согласны с этим, но вы можете отказаться. Принять Отклонить Узнать больше
Скарлатина | нидирект
Скарлатина, вызываемая бактериями Streptococcus группы A (Strep Group A), представляет собой бактериальное заболевание, поражающее в основном детей. Вызывает характерную розово-красную сыпь.
Вызывает характерную розово-красную сыпь.
Симптомы скарлатины
Симптомы скарлатины обычно проявляются через два-пять дней после заражения.
Симптомы включают:
- боль в горле
- головная боль
- высокая температура (38,3°C/101F) или выше)
- красное лицо и опухший язык
Характерная розово-красная сыпь появляется через 12–48 часов.
Сыпь
Красные пятна — первый признак сыпи. Они превращаются в мелкую розово-красную сыпь, которая на ощупь напоминает наждачную бумагу. Также может быть зуд. Сыпь обычно начинается на груди и животе, а затем распространяется на другие участки тела, такие как уши и шея.
На более темной коже сыпь может быть труднее увидеть, хотя ее шероховатая текстура должна быть заметна.
Мелкая розово-красная сыпь на ощупь напоминает наждачную бумагу. Сыпь обычно не распространяется на лицо. Однако щеки краснеют, а область вокруг рта остается довольно бледной. Сыпь станет белой, если надавить на нее стаканом.
Сыпь станет белой, если надавить на нее стаканом.
Наружные слои кожи, обычно на руках и ногах, могут шелушиться в течение нескольких недель после этого.
Другие симптомы могут включать:
- воспаленные шейные железы
- потеря аппетита
- тошнота или рвота
- красные линии в складках тела, например, в подмышечной впадине, которые могут сохраняться через пару дней после исчезновения сыпи
- белый налет на языке, который отслаивается через несколько дней, оставляя язык красным и опухшим (так называемый клубничный язык)
- общее недомогание
Если у вашего ребенка тонзиллит с насморком, маловероятно, что у него скарлатина / стрептококк группы А.
Большинству детей с инфекцией горла, вызванной стрептококком группы А, или скарлатиной, антибиотики помогают.
К сожалению, очень редко стрептококк группы А может распространяться на другие участки тела, вызывая инфекции шеи (абсцессы миндалин или абсцессы лимфатических узлов), инфекции грудной клетки (пневмония), инфекции костей и суставов (септический артрит) или сепсис.
Узнайте больше о выявлении признаков сепсиса по ссылке ниже:
- Сепсис
Кто болеет скарлатиной
Большинство случаев скарлатины возникает у детей в возрасте до 10 лет (обычно в возрасте от двух до восьми лет). Однако заболеть могут люди любого возраста.
Симптомы скарлатины развиваются только у людей, восприимчивых к токсинам, вырабатываемым бактериями Streptococcus. У большинства детей старше 10 лет вырабатывается иммунитет к этим токсинам.
Скарлатиной можно болеть более одного раза, но это бывает редко.
Скарлатина может вызвать покраснение и отек языкаЛечение скарлатины
В большинстве случаев скарлатина проходит без лечения примерно через неделю. Тем не менее, лечение рекомендуется.
Лечение сокращает время заразности, ускоряет выздоровление и снижает риск осложнений скарлатины. Скарлатина обычно лечится курсом антибиотиков.
Когда обращаться за медицинской помощью
Скарлатина, вызываемая бактериями Streptococcus группы A, обычно протекает легко, но очень заразна. У детей встречается гораздо чаще, чем у взрослых.
У детей встречается гораздо чаще, чем у взрослых.
Если у вашего ребенка есть симптомы скарлатины, важно обратиться к врачу. Они могут посоветовать, следует ли им начать лечение антибиотиками или их необходимо оценить.
Антибиотики обычно не рекомендуются в качестве профилактического лечения для людей, которые были в контакте с больным скарлатиной.
Скарлатина и беременность
Нет никаких доказательств того, что заражение скарлатиной во время беременности подвергает риску вашего ребенка. Однако, если вы беременны на позднем сроке, сообщите врачам и акушеркам, отвечающим за ваше лечение, если вы были в контакте с больным скарлатиной.
Уход за собой
Многие симптомы скарлатины можно облегчить с помощью некоторых простых мер по уходу за собой, таких как:
- обильное питье прохладной жидкости
- есть мягкую пищу (если болит горло)
- прием парацетамола для снижения высокой температуры
- использование лосьона каламина или антигистаминных таблеток для облегчения зуда
Профилактика распространения скарлатины
Скарлатина очень заразна.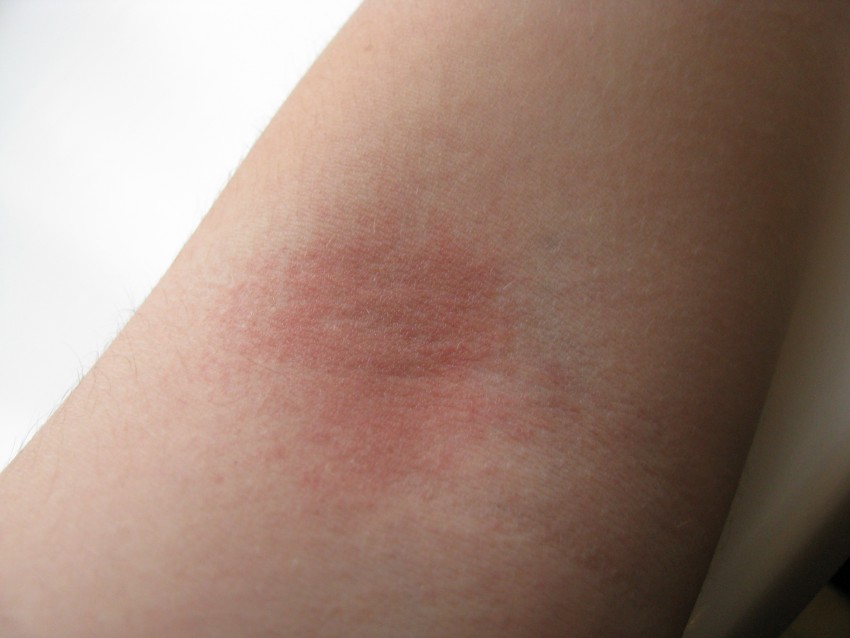 Это вызвано бактериями Streptococcus pyogenes, также известными как стрептококки группы А, которые находятся на коже и в горле.
Это вызвано бактериями Streptococcus pyogenes, также известными как стрептококки группы А, которые находятся на коже и в горле.
Если у вашего ребенка скарлатина, вы должны держать его подальше от детского сада или школы в течение как минимум 24 часов после начала лечения антибиотиками. Взрослые с заболеванием также должны не работать в течение как минимум 24 часов после начала лечения.
Дети и взрослые должны прикрывать рот и нос салфеткой при кашле или чихании. Они также должны мыть руки с мылом и водой после использования или утилизации салфеток.
В настоящее время вакцины от скарлатины не существует.
Скарлатина является болезнью, подлежащей обязательной регистрации. Это означает, что врачи должны сообщать о случаях заболевания директору общественного здравоохранения, чтобы они могли отслеживать распространение болезни.
- Скарлатина
Еще полезные ссылки
- Как пользоваться услугами здравоохранения
- Уход за больным ребенком — веб-сайт NHS
Помогите улучшить эту страницу — отправьте отзыв
Для использования этой формы у вас должен быть включен JavaScript.