Почему возникают коричневые пятна на коже. Какие бывают виды пигментации. Как избавиться от пигментных пятен. Какие современные методы лечения гиперпигментации существуют.
Причины появления коричневых пятен на коже
Пигментные пятна на коже могут возникать по различным причинам. Основные факторы, провоцирующие появление гиперпигментации:
- Чрезмерное воздействие ультрафиолетового излучения
- Гормональные изменения (беременность, прием оральных контрацептивов)
- Возрастные изменения
- Заболевания печени и эндокринной системы
- Травмы и воспаления кожи
- Прием некоторых лекарственных препаратов
- Наследственная предрасположенность
Виды пигментных пятен
Различают несколько основных видов пигментации кожи:
Мелазма
Мелазма проявляется в виде обширных коричневых пятен неправильной формы на лице, чаще всего на щеках, лбу и верхней губе. Чаще встречается у женщин и может быть спровоцирована гормональными изменениями.
Лентиго

Веснушки
Веснушки представляют собой мелкие светло-коричневые пятнышки, которые появляются под воздействием солнечных лучей у людей со светлой кожей. Обычно веснушки темнеют летом и становятся светлее зимой.
Поствоспалительная гиперпигментация
Этот вид пигментации возникает как реакция на повреждение или воспаление кожи, например, после акне, ожогов или травм. Проявляется в виде темных пятен на месте поражения.
Как избавиться от пигментных пятен
Существует несколько эффективных методов устранения гиперпигментации:
Отбеливающие косметические средства
Применение кремов и сывороток с отбеливающими компонентами помогает постепенно осветлить пигментные пятна. Наиболее эффективные ингредиенты:
- Гидрохинон
- Койевая кислота
- Арбутин
- Витамин C
- Ретиноиды
Пилинги
Химические пилинги способствуют отшелушиванию верхнего слоя кожи и обновлению клеток. Для борьбы с пигментацией применяют пилинги на основе гликолевой, салициловой, миндальной кислот.
Лазерные процедуры
Лазерное воздействие позволяет точечно удалять пигментные пятна, не повреждая окружающие ткани. Наиболее эффективны для этой цели Nd:YAG и александритовый лазеры.

Фотоомоложение IPL
Интенсивный импульсный свет воздействует на меланин в пигментных пятнах, разрушая его. Процедура позволяет осветлить обширные участки кожи.
Мезотерапия
Введение в кожу специальных осветляющих коктейлей помогает устранить пигментацию и выровнять тон кожи. В состав препаратов обычно входят витамин С, глутатион, арбутин.
Профилактика появления пигментных пятен
Чтобы предотвратить появление новых пигментных пятен, следует:
- Использовать солнцезащитные средства с высоким SPF
- Избегать длительного пребывания на солнце
- Применять антиоксидантные сыворотки
- Следить за здоровьем печени и эндокринной системы
- Своевременно лечить воспалительные заболевания кожи
При появлении новых или изменении существующих пигментных пятен следует обратиться к дерматологу для диагностики и назначения правильного лечения.
Современные методы лечения гиперпигментации
Какие инновационные методы применяются сегодня для борьбы с пигментными пятнами?
Фракционный фототермолиз
Это малоинвазивная процедура, при которой лазерный луч создает микроскопические зоны теплового повреждения в коже. Это стимулирует выработку нового коллагена и обновление клеток эпидермиса, что помогает осветлить пигментацию.

Пикосекундные лазеры
Новое поколение лазеров с ультракороткими импульсами позволяет более точечно воздействовать на пигмент, не повреждая окружающие ткани. Процедура эффективна даже при глубоких и стойких пигментных пятнах.
Микроигольчатый RF-лифтинг
Сочетание микроигольчатого воздействия и радиочастотной энергии стимулирует выработку коллагена и обновление клеток кожи. Это помогает постепенно осветлить пигментацию и улучшить общее состояние кожи.
Транексамовая кислота
Применение транексамовой кислоты в виде инъекций или таблеток помогает блокировать выработку меланина и эффективно бороться с такими видами пигментации, как мелазма.
Пептидная терапия
Использование пептидных комплексов в косметических средствах и процедурах помогает регулировать выработку меланина на клеточном уровне, предотвращая появление новых пигментных пятен.
Пигментация кожи века: причины и лечение
Пигментация на веках — это различные по величине и окраске пятна самой разнообразной формы с четкими краями. Врожденные ограниченные гипермеланозы на веках могут проявляться в виде веснушек или лентиго. Веснушки — это небольшие бледно-желтые или темно-коричневые пятна, никогда над уровнем кожи не возвышающиеся. Летом они становятся на тон темнее, а зимой бледнеют или даже исчезают. На веках веснушки встречаются довольно редко, в сравнении с другими участками лица, а также открытыми частями рук, шеи, груди. Они являются внутри- или внеклеточными скоплениями меланина в области шиповидного эпидермиса и в меньшей степени — в поверхностной дерме.
Невусы (лентиго) — это пигментные пятна коричневого цвета, размер которых может варьироваться. Они могут постепенно расти и распространяться на близлежащие к векам участки, к примеру, на конъюнктиву, или с конъюнктивы на область век. С течением жизни невусы могут перерождаться, образуя злокачественные меланомы и миланокарциномы. Сегодня невусы принято рассматривать как образования из меланоцитов, а также шванновских клеток из влагалищ кожных нервов, которые способны вырабатывать меланин — как порочно развитую нейроэктодермальную часть эктодермы.
Сегодня невусы принято рассматривать как образования из меланоцитов, а также шванновских клеток из влагалищ кожных нервов, которые способны вырабатывать меланин — как порочно развитую нейроэктодермальную часть эктодермы.
Хлоазмы
Термин является обобщенным названием изменений в окраске кожи век или лица, которое преимущественно встречается у беременных женщин, а также при патологиях матки и придатков, заболеваниях печени или желчных путей, при гельминтозах. В этом случае окраска кожи меняется не только на веках и лице, но и на прочих участках тела — вдоль белой линии живота, на сосках и пр.
В соответствии с состоянием, при котором хлоазмы развиваются, их подразделяют на хлоазмы беременных, маточные хлоазмы, маски гельминтоза или печеночные.
Подобная пигментация чаще наблюдается на нижних веках, реже на верхних. Причем ей свойственно непрерывно продолжаться с века на область щек. В некоторой степени, появление этих пятен стимулирует воздействие солнечных лучей. После родоразрешения хлоазмы беременных исчезают и появляются вновь при новой беременности. У печеночных больных, пигментация представляет собой один из наиболее ранних признаков заболевания.
У печеночных больных, пигментация представляет собой один из наиболее ранних признаков заболевания.
Гистологически выявляют избыточное содержание меланина, который находится в глубоком эпителии и в мальпигиевом слое. Непосредственная причина появления хлоазм – это разнообразные токсины, которые образуются в организме вследствие беременности, болезней печени, мочеполовых органов, а также органов ЖКТ и пр. В возникновении хлоазм не меньшую роль играют и вегетативно-эндокринные, а также гормональные расстройства. Кроме того, усиленная пигментация кожи век — ранний признак расстройств пигментного обмена (при адиссоновой болезни и гипертиреозе).
При адиссоновой болезни, которая представляет собой адрено-кортикальную недостаточность надпочечников, имеет место растормаживание гипофиза, что приводит к повышенной продукции меланоформенного гормона. Это и выражается в большем отложении меланина в области эпидермиса и дермы. Клинически аномальная пигментация кожи век сводится к возникновению ее бронзовой равномерной окраски.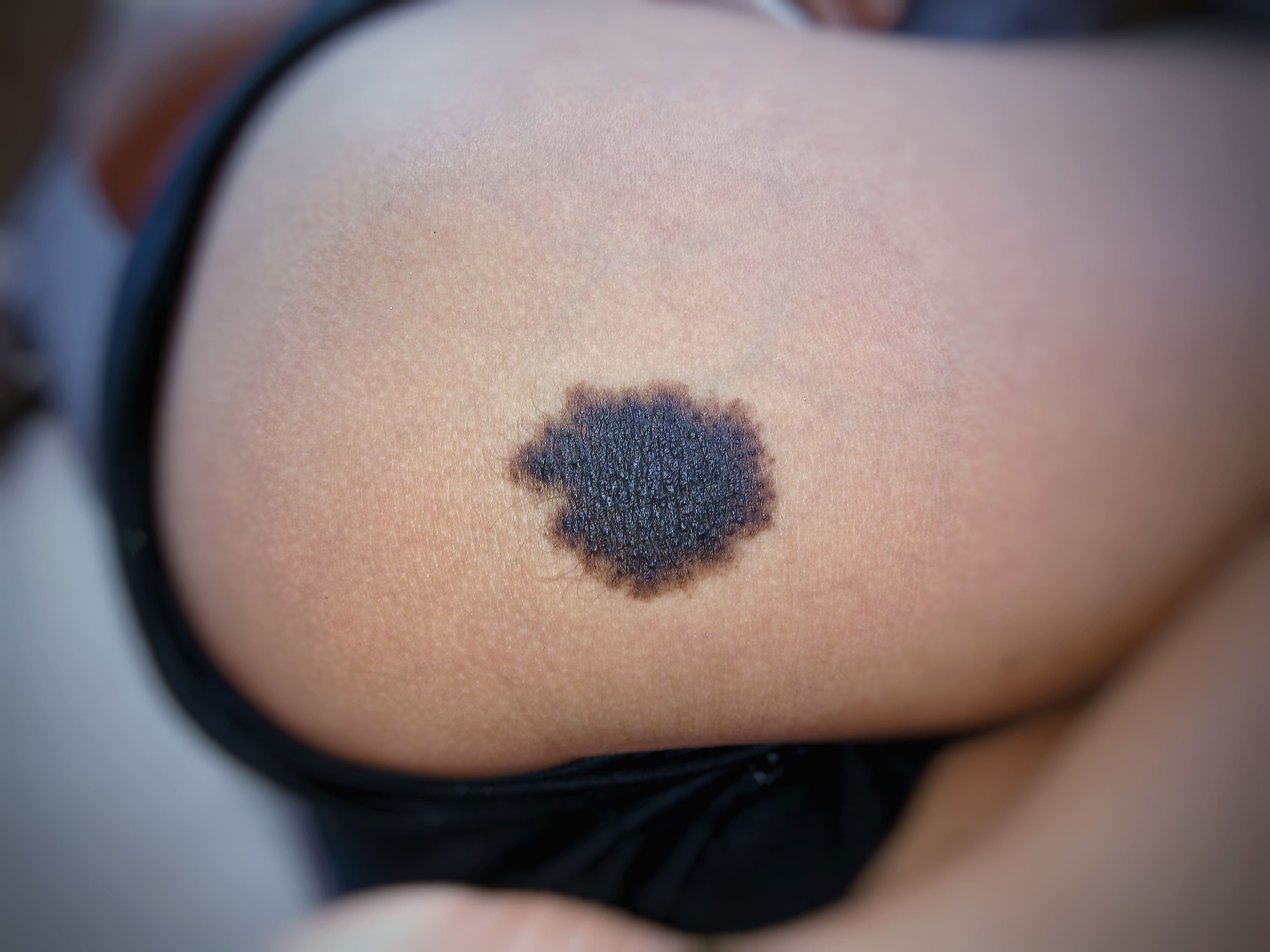
Изменения в окраске нижних, а особенно верхних век иногда может наблюдаться в случае базедовой болезни. При этом, именно изменение пигментации кожи век должно расцениваться как один из ранних симптомов тиреотоксикоза. Цвет кожи век коричневатый, равномерный. На верхнем веке область гиперпигментации обрывается у брови, на нижнем — у нижнего края орбиты. Пигментация кожи век при гипертиреозе порой сочетается с изменением ресниц – их выпадением или поседением. Считалось, что изменение окраса кожи век связано в этом случае не с отложением меланина, а с гематогенными пигментами. Такое предположение не соответствует действительности. Значительно большая роль в появлении данного симптома принадлежит нарушению нормальных взаимоотношений при базедовой болезни между щитовидной железой и надпочечниками.
Охроноз
Изменение цвета кожи имеет место и в случае так называемого охроноза. Заболевание это, довольно редкое, и представляет собой специфическое поражение хрящей, связок и сухожилий, выражающееся в медленно нарастающей неподвижности позвоночника при деформирующем артрите, отосклерозе, поражении хрящей гортани. Ткани при этом окрашиваются в темные цвета — пепельно-серый, коричневый или почти черный. Такие изменения наблюдаются в том числе и на веках. В легких формах охроноза состояние ограничивается гиперпигментацией кожи и болезнь заканчивается выздоровлением. В тяжелых случаях изменение цвета кожи век сопровождается пятнистой темной окраской слизистой глаз в зоне глазной щели вдоль лимба. Болезнь сопровождается алкаптонурией. Цвет кожи при охронозе обусловлен отложением в ней охронотического пигмента. Охроноз экзогенного характера, также может возникать при отравлении фенолом либо длительном употреблении в лечебных целях карболовой кислоты. Течение хроническое.
Ткани при этом окрашиваются в темные цвета — пепельно-серый, коричневый или почти черный. Такие изменения наблюдаются в том числе и на веках. В легких формах охроноза состояние ограничивается гиперпигментацией кожи и болезнь заканчивается выздоровлением. В тяжелых случаях изменение цвета кожи век сопровождается пятнистой темной окраской слизистой глаз в зоне глазной щели вдоль лимба. Болезнь сопровождается алкаптонурией. Цвет кожи при охронозе обусловлен отложением в ней охронотического пигмента. Охроноз экзогенного характера, также может возникать при отравлении фенолом либо длительном употреблении в лечебных целях карболовой кислоты. Течение хроническое.
Лечение: ударные дозы витамина С, проведение мероприятий, направленных на снижение алкантонурии.
Гемохроматоз
Это заболевание сопровождается бронзовой окраской кожи, дальнейшим развитием цирроза печени, а также сахарного диабета. Пигментация кожи обусловлена отложением гематогенного пигмента — гемосидерина, который образуется из-за нарушения обмена железа с накоплением его в органах и тканях. Бронзовая окраска преимущественно локализуется на шее и тыльных поверхностях рук. Веки окрашиваются в серо-коричневый цвет. Гемохроматоз встречается крайне редко и исключительно у мужчин, достигших возраста 45—50 лет. В мире насчитывается не более 150 тыс. больных.
Бронзовая окраска преимущественно локализуется на шее и тыльных поверхностях рук. Веки окрашиваются в серо-коричневый цвет. Гемохроматоз встречается крайне редко и исключительно у мужчин, достигших возраста 45—50 лет. В мире насчитывается не более 150 тыс. больных.
Лечение: диета включающая продукты с ограниченным содержанием железа, препараты, выводящие железо из организма, кровопускания в допустимо больших дозах.
Дисхромия
Это изменение окраски кожи, включая и кожу век, может возникать при длительном приеме с лечебной целью солей тяжелых металлов, либо при продолжительном соприкосновении с ними в профессиональной сфере. Подобного рода гиперпигментацию следует классифицировать как избыточную пигментацию экзогенного порядка. Среди многих разновидностей этой гиперпигментации, особенно часты случаи аргироза и арсеномеланоза.
При арсеномеланозе, кожа век покрывается распространенными и ограниченными пятнами темно-коричневого цвета, возникает гиперкератоз, образуются чешуйки. В отдельных случаях, непосредственной причиной арсеномеланоза становилось длительное применение сальварсана, настойки Фовлера. Появление пятен при арсеномеланозе обусловлено отложением меланина.
В отдельных случаях, непосредственной причиной арсеномеланоза становилось длительное применение сальварсана, настойки Фовлера. Появление пятен при арсеномеланозе обусловлено отложением меланина.
Аргироз характеризуется появлением матового или серо-голубоватого окраса кожи из-за импрегнации ее солями серебра, солью солянокислого серебра, в частности. На веках подобная импрегнация возникает вследствие закапывания препарата в конъюнктивальную полость или его введении в слезный мешок. При аргирозе, частицы серебра обнаруживаются в сосочковом дермальном слое, в стенках потовых и сальных желез, в волосяных фолликулах.
Лечение: внутрь назначают йодистый калий.
Применение препаратов пикриновой кислоты также способно приводить к возникновению дисхромии — появлению светло-желтой окраски кожи век.
Наконец, пигментация кожи век экзогенного характера, может быть вызвана так называемой токсической меланодермией, прежнее название которой — меланоз Риля, В-авитаминозный дерматоз. В основе этой дисхромии — интоксикация тяжелыми углеводородами каменного угля и нефти. Нередко их производные добавляют в косметические средства (вазелин, бергамотовое масло и др). В условиях гиперчувствительности организма и при интенсивном солнечном облучении, их применение ведет к возникновению эритемы или фолликулярного кератоза (атрофии с телеангиэктазиями).
Нередко их производные добавляют в косметические средства (вазелин, бергамотовое масло и др). В условиях гиперчувствительности организма и при интенсивном солнечном облучении, их применение ведет к возникновению эритемы или фолликулярного кератоза (атрофии с телеангиэктазиями).
Клиническая картина при этом выявляет на коже темные меланотические точечные или сетчатые пигментации.
Явления токсомеланодермии также возможны у некоторых лиц при воздействии хлора и брома.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Фоменко Наталия Ивановна
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Яковлева Юлия Валерьевна
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Коричневые пятна на ногах — Пигментация кожи
Коричневые пятна на ногах. Пигментация кожи ног при заболевании вен.
Коричневые пятна на ногах
Коричневые пятна на ногах, или гиперпигментация — нередкое явление у людей с заболеваниями вен.
Пигментация в основном расположена по внутренней поверхности голеней и стоп. Часто сопровождается кожным зудом, шелушением, покраснением.
⠀
Нарушение оттока крови по венам приводит к застою веществ в коже, под кожей и других тканях. Эти вещества придают коричневую, ржавую или бурую окраску коже. В медицине ее назвают гиперпигментацией.
Содержание:
Причины пигментации кожи ног
Коричневые пятна на ногах при заболеваниях вен
Механизм образования коричневых пятен на коже
Какие бывают пигментные пятна на ногах
Как избавиться от пигментации на ногах?
Коричневые пятна на ногах по другим причинам
Пигментация кожи ног после склеротерапии
В каких случаях появляются коричневые пятна на ногах?
Коричневые пятна на ногах образуются при хронической венозной недостаточности, сердечной недостаточности. Пигментация ног — это частый симптом варикозной болезни, посттромботической болезни, тромбофлебита, хронической венозной недостаточности.
Кроме того, гиперпигментация на ногах возникает при других состояниях. Например, коричневый цвет кожи может быть при воспалении кожи и подкожной жировой клетчатки (рожистое воспаление, последствия травм). Пятна на ногах появляются при пурпуре (например, тромбоцитопеническая пурпура).
Коричневые пятна на ногах при венозной недостаточности?
Пигментация кожи ног при венозной недостаточностиПод участками пигментации расположены расширенные, деформированные венозные сосуды. Из-за нарушения структуры вены становятся ранимыми. Малейшая травма способна привести к микроразрывам стенок, выходу компонентов крови, например эритроцитов, под кожу и внутрь кожи.
Проницаемость сосудов увеличивается при воспалении и микротравмах.
Местный отёк тканей затрудняет отток крови. Как следствие повышается давление. Это приводит к растяжению сосудов и увеличению микропор. В результате происходит выход эритроцитов в ткани.
Если движение венозной крови встречает сопротивление (тромб, сужение, сдавление), то увеличивается гидродинамическое давление. В результате растягиваются вены, растёт объём крови, увеличивается проницаемость венозной стенки для крови.
В результате растягиваются вены, растёт объём крови, увеличивается проницаемость венозной стенки для крови.
Нормальное давление в венах также вызывает растяжение вен, деформацию, выход компонентов крови в ткани. Это происходит при длительных, постоянных вертикальных положениях (стоя, сидя), малоподвижности, обездвиженности.
При болезнях вен гиперпигментация появляется по передней и внутренней поверхности голени, ближе к стопе. Однако, размер, насыщенность коричневых пятен часто не соответствуют тяжести венозной недостаточности.
Почему возникает пигментация ног? Химия коричневых пятен.
Проходя через поры сосудов, находясь в тканях, эритроциты разрушаются. При этом большое количество гемоглобина накапливаетсяв тканях. Гемоглобин подвергается переработке клетками организма с образованием гемосидерина и беливердина.
Эритроциты проникают через сосуды из-за расширения последних. Лейкоциты, клетки имунной системы, проникают в ткани под действием хемотаксиса. Хемотаксис это движение клеток или микроорганизмов под действием химического раздражителя.
⠀
На ранних стадиях под микроскопом в коже, под кожей видно много пигмента меланина. Активность клеток, вырабатывающих меланин, усиливается при воспалении. На поздних стадиях гиперпигментация обусловлена эритроцитами, которые вышли через поры сосудов. Кроме эритроцитов, в тканях присутствуют клетки, макрофаги. Они «загружены» гемосидерином, так как стремятся очистить ткань. Как эритроциты, так и макрофаги заполняют пространство между расширеными сосудами.
Коричневые пигментные пятна кожи под микроскопом
На фотографии изображены клетки участка кожи ноги. Этот участок взят при биопсии вокруг внутренней лодыжки.
Вокруг стопы было много расширенных сосудов а также коричневые пятна пигментации кожи.
Если приглядеться, то видны «грязные» пятна. Это клетки, макрофаги наполненные гемосидерином. Макрофаги расположены во внутренних слоях кожи.
Гемосидерин — это химическое соединение с большим содержанием железа. Дает ржаво-коричневую, окраску коже. Появление коричневых пятен на ногах говорит о нарушении работы капилляров.
Разнообразие коричневых пятен
Коричневые пятна на ногах могут сразу формироваться в виде больших участков пигментации. В других случаях вначале возникают «ржавого» цвета пятнышки, или сыпь, пурпура. Пятнышки позже сливаются с образованием больших очагов гиперпигментации.
Кроме того, гемосидерин — это не единственное вещество, которое образуется при распаде эритроцитов. Как известно, при распаде биливердина образуется прямой билирубин, с токсичными свойствами. Это, в свою очередь, вызывает дополнительное повреждение тканей и окраску в желто-коричневый цвет.
Как избавиться от пигментных пятен на ногах при заболевании вен?
Чтобы убрать коричневые пятна на ногах, связанные с венозной недостаточностью, надо устранить механизмы образования:
- Восстановить отток крови:
— устранение варикоза, лечение тромбозов;
— установка стентов, шунтирующие операции;
— устранить несостоятельные перфорантные вены;
— компрессионное лечение;
— лечение сердечной, почечной недостаточности; - Повысить устойчивость венозной стенки к растяжению и воспалению:
— компрессионный трикотаж, применение венотонизирующих препаратов;
— лечебная гимнастика, физиотерапия, санаторно-курортное лечение; - Снять местное воспаление:
— применение противовоспалительных препаратов общего и местного действия в острой фазе;
— применение кроверазжижжающих препаратов, антикоагулянтов, при наличии показаний; - Восстановить поврежденный кожный покров: гигиена, увлажняющие, питающие средства местного действия.

- Убрать пигментацию на ногах: депигментирующие мази, кремы и химические пилинги, лазеры и интенсивный импульсный свет (IPL).
- Коррекция ортопедических нарушений: плоскостопие, вальгусная деформация голеностопных суставов и пальцев ног, нарушения коленных и тазобедренных суставов.
- Правильная организация образа жизни: подвижность, питание, физкультура, температурный режим, режим сна, контроль веса, эргономика рабочего пространства.
Профилактика. Как не допустить появление пигментации ног?
Коричневые пятна на ногах, — это следствие, симптом болезни. Поэтому лечение варикозной, посттромботической болезни, сердечной недостаточности, ортопедических дефектов и нарушений образа жизни будет профилактикой пигментации ног.
Коричневые пятна на ногах, не связанные с болезнями вен?
Коричневые пятна на ногах после целлюлита и рожистого воспалении
Рожистое воспаление, целлюлит, случаи некроза тканей чаще вызываются гнойным и золотистым стафилококком, энтеробактериями и др.
Хотя может быть поражено любое место, чаще поражаются лицо, руки и голени. Пораженная кожа становится красной, горячей, опухшей и болезненной. В тяжелых случаях появляются пузыри, язвы и некроз. Возможны сопутствующие поражения лимфатических узлов и сосудов. Тяжелое повреждение приводит к поствоспалительной гипопигментации, которая чаще необратима.
У кого возникает поствоспалительная пигментация?
Поствоспалительная гиперпигментация может возникнуть у любого человека, но чаще встречается у людей с темной кожей, у которых цвет пигментных пятен склонен к интенсивности и существованию в течение длительного периода, чем у людей со светлой кожей. Пигментация выражена при кожных болезнях, вызванных солнцем, таких как фитофотодерматит и лихеноидные дерматозы (состояния кожи с воспалением, похожим на красный плоский лишай, такие как дисхромическая стойкая эритема ) .
Некоторые лекарства также усиливают поствоспалительную пигментацию. К ним относятся противомалярийные препараты, клофазимин, тетрациклин, противораковые препараты, такие как блеомицин (жгутиковая эритема), доксорубицин, 5-фторурацил и бусульфан.
Что вызывает поствоспалительную гиперпигментацию?
Поствоспалительная гиперпигментация следует за повреждением поверхностных или внутренних слоев кожи с отложением в них меланина.
Воспаление в поверхностном слое кожи стимулирует пигментные клетки к увеличению синтеза меланина и переносу пигмента на окружающие клетки. При повреждении кожи (например, красный плоский лишай), меланиновый пигмент высвобождается и впоследствии захватывается макрофагами в сосочковом слое кожи.
Каковы клинические особенности поствоспалительной гиперпигментации?
Поствоспалительные гиперпигментированные пятна остаются на месте первоначального очага после заживления. Пятна пигментации варьируют от светло-коричневого до черного цвета. Пятна становятся темнее под воздействием солнечного света ( УФ — лучей).
Пигментный пурпурный дерматит (болезнь Шамберга).
Такая пигментация представляет собой хроническое изменение цвета кожи, встречающееся у людей всех возрастов, затрагивая только ступни, голени или бедра или их комбинацию. Это происходит как единичное событие, или последующее прогрессирование приводит к дальнейшему распространению. Чаще встречается у мужчин.
Это происходит как единичное событие, или последующее прогрессирование приводит к дальнейшему распространению. Чаще встречается у мужчин.
Болезнь Шамберга не вызывает никаких других симптомов, кроме обесцвечивания кожи и зуда. Состояние вызвано воспалением капилляров у поверхности кожи и последующей утечкой эритроцитов в окружающие ткани. Поскольку эритроциты разрушаются и поглощаются тканью, часть железа, выделяемого красными кровяными тельцами, остается в коже и вызывает характерный цвет ржавчины. Причина воспаления капилляров часто неизвестна.
Иммунная тромбоцитопеническая пурпура (болезнь Верльгофа).
Иммунная тромбоцитопеническая пурпура, представляет собой тип тромбоцитопенической пурпуры, с изолированным меньше нормы уровнем тромбоцитов и нормальным костным мозгом. При этом отсутствуют другие причины такого сниженного уровня тромбоцитов. Проще говоря, это высыпания с низким уровнем тромбоцитов, с неизвестной причиной.
Состояние характеризуется красной или пурпурной сыпью, повышенной склонностью к кровотечениям. Два разных клинических синдрома проявляются в виде острого состояния у детей и хронического состояния у взрослых. Острая форма часто следует за инфекцией и спонтанно проходит в течение двух месяцев. Хроническая иммунная тромбоцитопения сохраняется свыше шести месяцев. Конкретная причина неизвестна.
Два разных клинических синдрома проявляются в виде острого состояния у детей и хронического состояния у взрослых. Острая форма часто следует за инфекцией и спонтанно проходит в течение двух месяцев. Хроническая иммунная тромбоцитопения сохраняется свыше шести месяцев. Конкретная причина неизвестна.
Иммунная тромбоцитопеническая пурпура это аутоиммунное состояние, при котором обнаруживаются антитела к тромбоцитам.
Симптомы тромбоцитопенический пурпуры:
- спонтанное образование синяков, втч крошечных синяков, особенно на конечностях;
- кровотечение из ноздрей и/или десен и чрезмерное менструальное кровотечение
- количество тромбоцитов ниже 20 000 / мкл;
- очень низкое количество (<10 000 / мкл) тромбоцитов может привести к спонтанному образованию гематом (кровяных масс) во рту или других слизистых оболочках;
- время кровотечения из незначительных ран или ссадин обычно увеличивается.
Пурпура Бейтмана
Характеризуется регулярным появлением «синяков» ногах, по передней поверхности голеней, по тыльной поверхности кистей и предплечий. Кровоизлияния образуются даже при мнинимальной травме. Их цвет не изменяется, и синяки проходят самостоятельно в течение 2-3 недель. В дальнейшем образуются коричневые пигментные пятна на коже.
Кровоизлияния образуются даже при мнинимальной травме. Их цвет не изменяется, и синяки проходят самостоятельно в течение 2-3 недель. В дальнейшем образуются коричневые пигментные пятна на коже.
Чаще такая пигментация возникает у пожилых людей. Кожа, подкожные ткани и сосуды истончаются, теряют эластичность. Как следствие, даже минимальная травма вызывает появление синяков. На их месте скапливается гемосидерин, который проявляется ржавыми и коричневыми пятнами на коже.
Пигментация кожи после склеротерапии.
Такая пигментация характеризуется коричнево-черным окрашиванием кожи, после склеротерапии.
Пигментация кожи развивается из-за выхода эритроцитов через поврежденные сосуды с последующим воспалением. Последнее приводит к недостаточному рассасыванию гемосидерина. Появляется гемосидериновая татуировка.
Часто коричневые пигментные пятна и полосы на коже проходят в течение года самостоятельно. Кроме того, химические препараты и лазеры ускоряют исчезновение пигментации.
С уважением,
хирург-флеболог, Суханов А.В.
Подписаться?
ЗАДАТЬ ВОПРОС ЗАПИСАТЬСЯ НА ПРИЁМ
ПОЗВОНИТЬ
⠀
Средство для удаления коричневых пятен рядом со мной Arlington, VA
Коричневые пятна могут появляться на коже по разным причинам. Говоря о коричневых пятнах, большинство людей имеют в виду возрастные пятна, которые обычно появляются с течением времени, которые также можно назвать «печеночными пятнами» или «солнечными пятнами», если они возникают в результате чрезмерного пребывания на солнце. Тем не менее, коричневое пятно или участок потемневшей кожи также могут быть вызваны другими заболеваниями, такими как меланодермия или родимое пятно, или гиперпигментация после воспаления кожи. Некоторые пациенты считают, что коричневые пятна отвлекают от их внешнего вида. Опытный, сертифицированный дерматолог может определить причину вашего коричневого пятна и лучшие варианты лечения, чтобы вы могли добиться более ровного тона кожи и более яркого цвета лица, если хотите.
Что вызывает коричневые пятна?
Коричневые пятна могут быть вызваны несколькими причинами: от пигментации, связанной с солнцем, до некоторых видов сыпи и доброкачественных новообразований кожи. К наиболее частым причинам появления коричневых пятен относятся:
- Чрезмерное пребывание на солнце
- Генетическая предрасположенность
Какие существуют типы коричневых пятен?
Некоторые распространенные примеры коричневых пятен включают:
- Возрастное пятно
- Солнечное пятно
- Мелазма
- Родинка
- Родинка
- Себорейный кератоз
- Поствоспалительная гиперпигментация
У кого появляются коричневые пятна?
Коричневые пятна могут появиться практически у каждого, независимо от типа или цвета кожи. В зависимости от вашего конкретного генетического фона вы можете быть более восприимчивы к появлению коричневых пятен по мере взросления. У вас также может быть больше шансов на появление коричневых пятен, если вы проводите значительное количество времени на открытом воздухе или на солнце.
Как предотвратить появление коричневых пятен?
Поскольку основной причиной появления коричневых пятен является повреждение от солнца, избегание солнца и тщательное использование солнцезащитного крема широкого спектра действия являются важным способом их предотвращения. Однако некоторых типов коричневых пятен, таких как родимые пятна или родинки, трудно или невозможно избежать. Другие типы коричневых пятен могут быть оставлены предшествующим воспалением кожи, таким как поствоспалительная гиперпигментация от акне.
Зачем лечить коричневые пятна?
Всегда рекомендуется, чтобы любые вызывающие беспокойство коричневые пятна были осмотрены сертифицированным дерматологом, чтобы исключить любую опасность для вашего здоровья в целом. Многие коричневые пятна являются доброкачественными и требуют лечения только при желании. Некоторые пациенты считают, что коричневые пятна отвлекают от их внешнего вида. Устранение коричневых пятен может привести к более ровному тону кожи и более яркому цвету лица.
Как лечить коричневые пятна?
Доступны несколько вариантов лечения для осветления или удаления коричневых пятен. Лучший вариант лечения для вас зависит от таких факторов, как причина коричневых пятен, размер и расположение обесцвечивания, ваш бюджет и другие соображения. В Arlington Dermatology ваш дерматолог порекомендует индивидуальный план лечения, который будет отвечать вашим конкретным потребностям безопасным и эффективным образом.
Некоторые распространенные варианты лечения коричневых пятен включают:
- Лазерное лечение
- IPL
- Химический пилинг
- Осветляющие средства для местного применения (например, гидрохинон)
- Криотерапия
Записаться на прием
900 02 Если вы начинаете замечать коричневые пятна, которые вас беспокоят, мы здесь, в Арлингтоне. Дерматология, чтобы помочь вам диагностировать их причину и предложить лечение. Наши сертифицированные дерматологи будут работать с вами, чтобы разработать индивидуальный план лечения, который соответствует вашим целям и потребностям.
Чтобы записаться на прием в Arlington Dermatology, позвоните в наш офис или запишитесь на прием онлайн.
Лечение коричневых пятен и пигментных пятен – Лазерный центр Саутлейка | (817) 328-0328
ПРОЦЕДУРА ДЛЯ УДАЛЕНИЯ НЕЖЕЛАТЕЛЬНЫХ ПЯТЕН В ОФИСЕ
CryoCorrect Treatment — это неинвазивная процедура для коррекции темных пятен и удаления кожных бородавок. В этой процедуре используется криотехнология для мягкого замораживания нежелательных пигментных пятен, солнечных пятен и пигментных пятен с лица, рук и тела.
КРИОКОРРЕКТИВНОЕ ЛЕЧЕНИЕ ОБЪЯСНЕНИЕ
Во время лечения пигментные пятна, пятна от загара и кожные бородавки удаляются с помощью точного потока углекислого газа (CO 
ДЕЙСТВУЕТ. БЕЗОПАСНЫЙ. БЫСТРЫЙ.
Во время лечения пятно или папиллома быстро замораживаются на 5-8 секунд. Практически без восстановительного периода и с минимальным дискомфортом результаты можно увидеть всего за 1 процедуру.
Как узнать, подходит ли мне Криокоррект?
Процедура CryoCorrect может помочь мужчинам и женщинам избавиться от стойких возрастных и солнечных пятен, оставшихся после серии процедур по уходу за лицом, химического пилинга, микродермабразии или лазерной терапии. Прежде чем пройти процедуру CryoCorrect, ваш поставщик услуг по уходу за кожей должен индивидуально оценить, подходите ли вы для лечения.
Сколько времени занимает процедура криокоррекции?
Каждая процедура CryoCorrect длится от 5 до 8 секунд.
Чего ожидать во время и после криокоррекции?
Во время процедуры криокоррекции пятно или бородавка на коже быстро замораживаются и окрашивают кожу в темный цвет.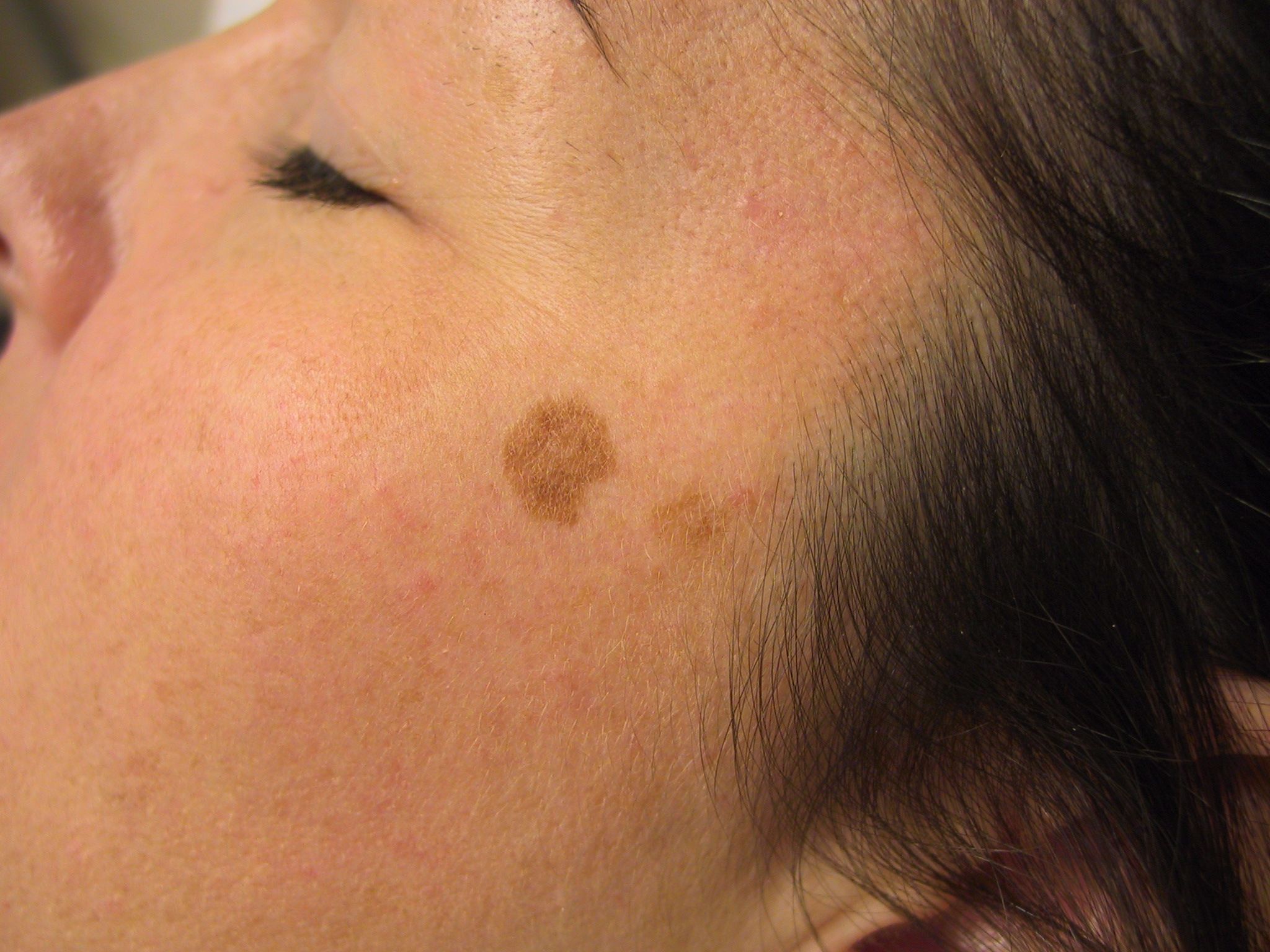
*ПРОТОКОЛ: 4–6-недельное исследование с участием 72 женщин в возрасте 35–65 лет, Фитцпатрик I–III. Субъекты были разделены на две камеры в зависимости от поражения кожи, темного пятна (рука или лицо) или кожной метки (тело). Субъекты получили одно лечение от устройства CryoCorrect PRECISION к поражению кожи у медицинского работника. Субъекты наносили Phloretin CF один раз в день на исследуемую область в течение 4 или 6 недель в зависимости от клетки.
Когда я увижу результаты?
Здоровая кожа обычно появляется через 2-3 недели после лечения. В некоторых случаях процесс заживления колеблется между 4-12 неделями.
*ПРОТОКОЛ: 4–6-недельное исследование с участием 72 женщин в возрасте 35–65 лет, Фитцпатрик I–III.
