Какие основные виды дерматита поражают кожу лица. Как распознать симптомы дерматита на лице. Какие современные методы диагностики и лечения дерматита лица применяются. Как предотвратить рецидивы дерматита на лице.
Что такое дерматит лица?
Дерматит лица — это воспалительное заболевание кожи, характеризующееся покраснением, зудом, шелушением и другими симптомами на коже лица. Существует несколько основных видов дерматита, которые могут поражать лицо:
- Атопический дерматит
- Себорейный дерматит
- Контактный дерматит
- Аллергический дерматит
- Периоральный дерматит
Основные причины дерматита на лице
Дерматит на лице может быть вызван различными факторами:
- Аллергические реакции на косметику, средства гигиены, бытовую химию
- Нарушения работы сальных желез
- Воздействие раздражающих веществ
- Стрессы и нервные перенапряжения
- Гормональные изменения
- Нарушения иммунитета
- Заболевания желудочно-кишечного тракта
- Неблагоприятные факторы окружающей среды
Характерные симптомы дерматита лица
Основные симптомы, по которым можно распознать дерматит на лице:
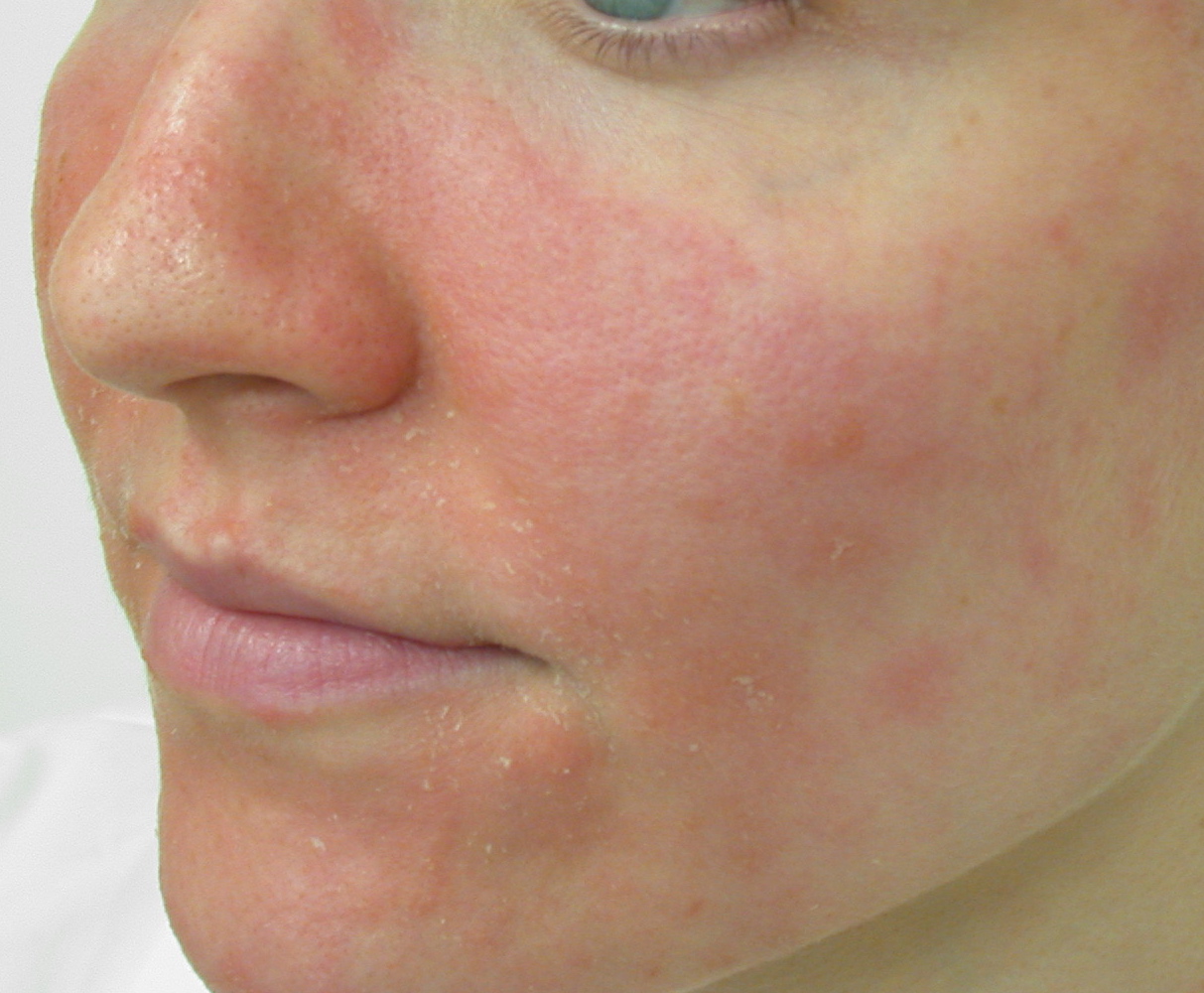
- Покраснение и отек кожи
- Зуд и жжение
- Шелушение и сухость
- Образование корочек и чешуек
- Мелкие пузырьки с жидкостью
- Трещины на коже
- Огрубение и утолщение кожи при хроническом течении
Диагностика дерматита лица
Для постановки точного диагноза и определения вида дерматита врач-дерматолог проводит следующие исследования:
- Визуальный осмотр кожи и оценка симптомов
- Сбор анамнеза и выявление возможных причин
- Аллергологические тесты
- Анализ крови на иммуноглобулин Е
- Соскоб кожи для исключения грибковой инфекции
- Биопсия кожи при необходимости
Современные методы лечения дерматита на лице
Лечение дерматита лица должно быть комплексным и включать следующие компоненты:
Местная терапия
- Противовоспалительные кремы и мази (с глюкокортикостероидами)
- Увлажняющие и смягчающие средства
- Антигистаминные препараты местного действия
- Ингибиторы кальциневрина (такролимус, пимекролимус)
Системная терапия
- Антигистаминные препараты внутрь
- Иммуномодуляторы
- Витаминотерапия
- Энтеросорбенты
Физиотерапевтические методы
- УФО-терапия
- Лазеротерапия
- Озонотерапия
- Криомассаж
Профилактика рецидивов дерматита лица
Для предотвращения повторного появления дерматита на лице рекомендуется:
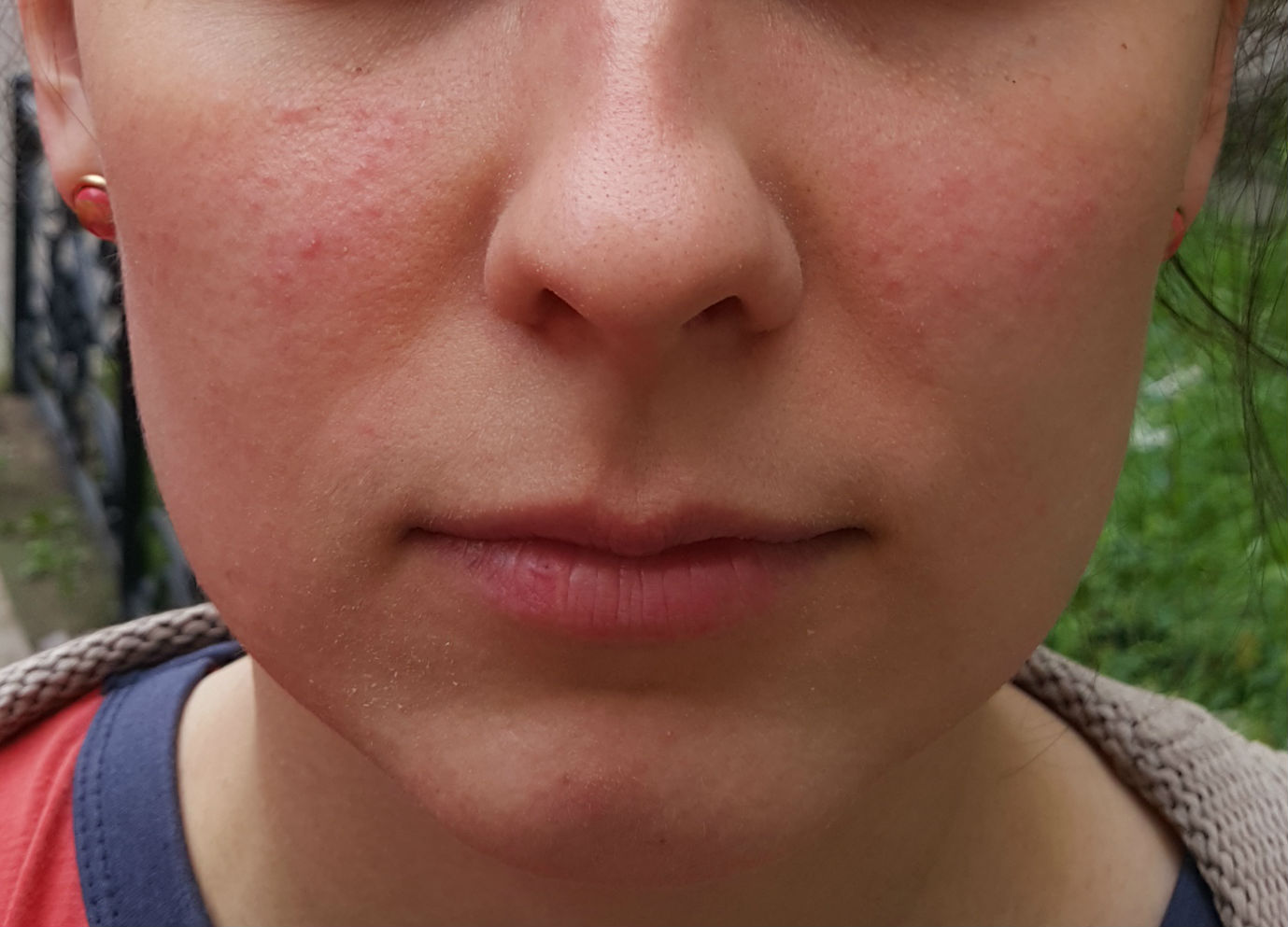
- Избегать контакта с аллергенами и раздражителями
- Использовать гипоаллергенную косметику
- Соблюдать правильный уход за кожей лица
- Придерживаться здорового питания
- Избегать стрессов
- Укреплять иммунитет
- Своевременно лечить сопутствующие заболевания
Особенности лечения дерматита у детей
При лечении дерматита на лице у детей необходимо учитывать следующие моменты:
- Использовать более мягкие препараты с минимумом побочных эффектов
- Делать акцент на увлажнении и питании кожи
- Исключить потенциальные аллергены из рациона и окружения ребенка
- Обеспечить правильный уход за кожей с учетом возраста
- Применять физиотерапию и санаторно-курортное лечение
Влияние дерматита лица на качество жизни
Дерматит на лице может оказывать существенное негативное влияние на качество жизни пациентов:
- Снижение самооценки из-за косметического дефекта
- Ограничения в выборе косметики и средств ухода
- Дискомфорт при общении с людьми
- Нарушения сна из-за зуда
- Необходимость постоянного лечения и ухода за кожей
- Ограничения в питании и образе жизни
Новые методы в лечении дерматита лица
В последние годы появились новые перспективные методы лечения дерматита на лице:

- Биологическая терапия моноклональными антителами (дупилумаб)
- Применение пробиотиков местно и внутрь
- Фототерапия узкополосным УФБ-излучением
- Использование эмолентов с церамидами
- Лечение стволовыми клетками
Заключение
Дерматит лица — это серьезное заболевание, требующее комплексного подхода к диагностике и лечению. При правильной терапии и соблюдении профилактических мер можно добиться длительной ремиссии и значительно улучшить качество жизни пациентов. Важно своевременно обращаться к дерматологу при появлении первых симптомов и следовать всем рекомендациям врача.
Дерматит – симптомы, признаки и причины развития, принципы лечения
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:
- Причины возникновения дерматита
- Общие симптомы
- Классификация видов дерматита
- Дерматит атопического типа
- Себорейный дерматит
- Токсико-аллергический (пищевой) дерматит
- Травматический дерматит
- Термический (холодовой) дерматит
- Инфекционный дерматит
- Диагностика и принципы лечения
- Диета
Что такое дерматит?
Дерматит – общее название для воспалительных заболеваний кожи, вызываемых различными причинами. Он возникает под влиянием внешних и внутренних факторов, может быть инфекционным и неинфекционным, протекать в острой и хронической форме.
Причины возникновения дерматита
Заболевание развивается вследствие трех основных причин:
- воздействие раздражающего фактора;
- снижение общего иммунитета;
- ухудшение защитных свойств кожного покрова.
Факторы, вызывающие дерматит, можно разделить на две большие группы: внешние (экзогенные) и внутренние (эндогенные).
Внешние факторы:
- механическое воздействие – длительное сдавление, трение;
- физическое воздействие – высокие и низкие температуры, солнечные лучи, радиоактивное излучение;
- контакт с химическими веществами – косметика, бытовая химия, щелочи, кислоты, соли тяжелых металлов;
- контакт с ядовитыми, жгучими растениями, пыльцой, биологическими жидкостями;
- бактерии, вирусы, грибки.
Внутренние факторы:
- погрешности в питании, нарушение метаболизма, гипо- и авитаминозы;
- внутренние заболевания – эндокринные нарушения, патологии желудочно-кишечного тракта;
- нервно-психические расстройства;
- прием лекарственных средств (антибиотики, гормоны, препараты с новокаином).
Зная причины дерматита, можно понять, что в большинстве случаев он не является заразным заболеванием. Заразны только дерматиты инфекционной природы – те, что вызываются различными микроорганизмами (герпетический, чесоточный).
Общие симптомы
Характерные признаки для всех дерматитов – гиперемия (покраснение) кожи, ее отечность, местное повышение температуры, ощущение жара и зуда в месте поражения. После длительного контакта с провоцирующим фактором или по мере развития заболевания появляются пузырьковая сыпь, волдыри различного характера, трещины кожи, струпы, участки некроза.
ДЕРМАТОСКОП HE DELTA 20 PLUS
Аппарат представляет собой трубку с окуляром, внутри которого располагается лупа с мощностью увеличения до 10–20 раз, прозрачная пластина, неполяризованный источник света.
Преимущества:
- получение мгновенного результата исследования;
- неинвазивность;
- полная безопасность технологии;
- специальная подготовка к процедуре не требуется;
- длительность обследования 3-5 минут;
- отсутствие противопоказаний.
Классификация видов дерматита
Аллергический контактный дерматит
Развивается вследствие контакта с аллергеном у людей с отягощенной наследственностью и наличием в анамнезе аллергических заболеваний (поллиноз, бронхиальная астма). В группу риска также входят люди, вынужденные постоянно контактировать с сенсибилизирующими факторами в силу профессиональной деятельности.
Этот вид заболевания может развиваться остро, сразу же после взаимодействия с аллергеном, или по прошествии некоторого времени. При постоянном контакте с раздражающим веществом болезнь переходит в хроническую форму.
Для аллергического дерматита характерны покраснение, зуд, отечность пораженных участков. Симптомы сильнее выражены у молодых пациентов.
Дерматит атопического типа
Чаще всего развивается в детском возрасте, обусловлен наследственной предрасположенностью к аллергии и погрешностями в питании. У взрослых атопический дерматит в основном появляется из-за инспираторных аллергенов, чаще всего это домашняя пыль, или приема лекарственных средств. Заболевание протекает в хронической форме, вылечить его достаточно тяжело.
Заболевание протекает в хронической форме, вылечить его достаточно тяжело.
Отличительные признаки – локализация очагов на лице, шее, в локтевых и подколенных ямках, подмышечных впадинах, в паховой области, на волосистой части головы, под мочками ушей. Резкой гиперемии нет, очаги поражения шелушатся, возможно развитие ихтиоза и кератоза. Одна из особенностей этого вида – высокая вероятность вторичного инфицирования бактериями, вирусами или грибками.
Себорейный дерматит
Это хронический воспалительный процесс на участках кожи с большим количеством сальных желез. Железы вырабатывают избыточный секрет, который становится благоприятной средой для патологического размножения микроорганизмов, обитающих на коже в нормальных условиях – грибков Pityrosporumovale и Malassezia. Провоцирующими факторами для неконтролируемого размножения грибков могут стать гормональные нарушения, стрессы, нарушение работы ЖКТ. Этому типу свойственны сезонные весенние и осенние обострения.
Очаги в основном располагаются на волосистой части головы, груди, спине, отдельных участках лица. Заболевание подразделяется на жирный, сухой и смешанный тип. Характерный симптом – симметричные участки воспаления в виде розово-красных бляшек, покрытых белесыми чешуйками. При жирном типе пораженные места мокнут, на них появляются желтоватые корочки. Поражение волосистой части головы приводит к выпадению волос.
Заболевание подразделяется на жирный, сухой и смешанный тип. Характерный симптом – симметричные участки воспаления в виде розово-красных бляшек, покрытых белесыми чешуйками. При жирном типе пораженные места мокнут, на них появляются желтоватые корочки. Поражение волосистой части головы приводит к выпадению волос.
Токсико-аллергический (пищевой) дерматит
Развивается в ответ на внедрение в организм аллергена с едой, напитками, воздухом, лекарственными препаратами. Дополнительными факторами, провоцирующими его возникновение, являются некоторые хронические заболевания.
При токсико-аллергической форме к местным симптомам (зуд, гиперемия, жжение) присоединяются общие симптомы интоксикации – слабость, озноб, отсутствие аппетита, тошнота.
При аллергии на лекарственные препараты не исключено тяжелое течение токсико-аллергического дерматита – токсидермия, крайняя степень которой требует экстренной медицинской помощи.
Травматический дерматит
Воспалительная реакция кожи в ответ на воздействие механического характера. Отличается локальным характером (поражение в месте воздействия), как правило, проходит при устранении травмирующего фактора.
Отличается локальным характером (поражение в месте воздействия), как правило, проходит при устранении травмирующего фактора.
Клиника этого вида дерматита зависит от степени и времени воздействия повреждающего фактора, изначального состояния кожи. Чаще возникает у людей с чувствительной, сухой кожей, или, напротив, склонных к гипергидрозу, у пациентов с хроническими заболеваниями, которым свойственно нарушение микроциркуляции (сахарный диабет, атеросклероз).
Проявляется в виде потертостей, мозолей, в том числе водяных, омозолелостей, опрелостей. К этим проявлениям может присоединяться вторичная инфекция.
Термический (холодовой) дерматит
Реакция кожи на охлаждение. Проявляется воспалительными изменениями, которые выглядят как красные зудящие пятна с поверхностью, склонной к появлению шелушений и трещин. Чаще очаги поражения располагаются на открытых частях тела – лице, ушах, шее, или закрытых, но чувствительных к холоду, бедрах и коленях. Внешние проявления нередко сопровождаются насморком и конъюнктивитом.
Повышенная чувствительность кожи к низким температурам отмечается у людей с заболеваниями ЛОР-органов, желудочно-кишечного тракта, мочеполовой сферы.
Инфекционный дерматит
Вызывается бактериями, вирусами или грибками. Входные ворота для попадания микроорганизмов – микроповреждения кожи, ссадины, расчесы. Проявляется в виде пиодермии – гнойничковых высыпаний.
В другом случае инфекционный дерматит является одним из симптомов различных инфекционных заболеваний – герпеса, краснухи, кори, ветряной оспы. В этих ситуациях клиническая картина будет разной, в зависимости от основной патологии.
Диагностика и принципы лечения
Диагноз ставится на основании клинической картины, анамнеза пациента, лабораторных анализов. При появлении характерных признаков – покраснение кожи, зуд, высыпания, следует сразу же обратиться к врачу для своевременной диагностики и успешного лечения. Лечить дерматит, в зависимости от причины его возникновения, должен врач дерматолог или аллерголог.
Основные принципы лечения дерматита:
- устранение раздражающего фактора;
- гипоаллергенная диета;
- правильный режим дня;
- исключение горячих ванн;
- дезинтоксикация организма;
- антигистаминные препараты;
- местное лечение – обработка антисептиками, мазями;
- легкие седативные средства;
- физиолечение;
- терапия хронических заболеваний.
Диета
Соблюдение диеты очень важно для профилактики возникновения дерматитов и при их лечении как у взрослых, так и у детей. Из меню следует исключить продукты, провоцирующие аллергию, – цитрусовые, орехи, красную рыбу, яйца, шоколад, мед. Рекомендуется максимально ограничить раздражающую пищу – специи, уксус, соленые, острые и копченые блюда. Пациентам показаны легкие супы, нежирная пища, кисломолочная продукция.
Для младенцев, страдающих атопическим дерматитом, желательно сохранять грудное вскармливание. При этом мама должна по максимуму исключить из своей еды аллергены. Если грудное вскармливание невозможно, ребенку назначаются специальные смеси с минимальным содержанием белка коровьего молока. Прикорм таким детям вводится как можно позже, с особой осторожностью. Каждый новый продукт и реакцию на него нужно фиксировать в пищевом дневнике.
- Характеристика себорейного дерматита. Шукуров И.Б., Яхшиева М.Ф., Рустамов М.К. Научный журнал, 2018
- Атопический дерматит взрослых. Дворянкова Е., Денисова Е., Пирузян А., Корсунская И. Врач №3, 2018. с. 9-13
- Поддерживающая фармакотерапия атопического дерматита. Петрова И.В., Омаров Н.Н., Саргсян М.С., Хамроева С.А., Османова З.С., Прошин С.Н. Обзоры по клинической фармакологии и лекарственной терапии, 2018. с. 60-63
Дерматит у грудничка — симптомы, лечение дерматита у новорожденных в Москве
Дерматит — воспалительно-аллергическая патология, которая развивается из-за воздействия на кожу различных раздражителей. В группе риска находятся дети любого возраста, но особенно часто она диагностируется у грудничков. Дерматологи связывают это с недостаточной иммунной защитой, высокой восприимчивостью к негативным внешним и внутренним факторам. Воспалительное заболевание в детском возрасте проявляется покраснением кожи, обусловленным расширением сосудов и сыпью, его течение сопровождается зудом. Нередко ухудшается и общее состояние здоровья, поэтому патологию важно своевременно лечить, пока она не приняла тяжелую хроническую форму. Врачи предпочитают обходиться препаратами для наружного применения — достаточно эффективными и в то же время безопасными в самом раннем грудном возрасте. Появление зуда и кожных высыпаний может быть вызвано следующими причинами:
В группе риска находятся дети любого возраста, но особенно часто она диагностируется у грудничков. Дерматологи связывают это с недостаточной иммунной защитой, высокой восприимчивостью к негативным внешним и внутренним факторам. Воспалительное заболевание в детском возрасте проявляется покраснением кожи, обусловленным расширением сосудов и сыпью, его течение сопровождается зудом. Нередко ухудшается и общее состояние здоровья, поэтому патологию важно своевременно лечить, пока она не приняла тяжелую хроническую форму. Врачи предпочитают обходиться препаратами для наружного применения — достаточно эффективными и в то же время безопасными в самом раннем грудном возрасте. Появление зуда и кожных высыпаний может быть вызвано следующими причинами:
-
наследственной предрасположенностью, наличием родственников с аллергическим ринитом, бронхиальной астмой, пищевой аллергией;
-
часто возникающими респираторными инфекциями, патологиями желудка и/или кишечника;
-
иммунодефицитными состояниями;
-
недостаточным или, напротив, чрезмерным уходом за малышами;
-
длительным контактом кожи с влагой, в том числе мочой;
-
недоношенностью;
-
внедрением различных аллергенов, а также болезнетворных бактерий, вирусов или грибков с развитием кожных инфекций;
-
гельминтозами.
Среди факторов риска: лишний вес, гиподинамия, несбалансированный рацион питания. Первые симптомы кожного воспаления возникают обычно в течение первого года жизни, а у дошкольников и школьников патология развивается исключительно редко. При отсутствии лечения аллергического заболевания с воспалительной составляющей оно быстро рецидивирует, приводит к осложнениям.
Классификация патологии у детей
Дерматит является локальным или распространенным воспалением кожи, возникающим вследствие воздействия определенного биологического, физического или химического раздражителя. Лидирующие позиции — у атопической, себорейной, контактной и пеленочной форм. Он диагностируется примерно в 30–50% случаях обращения родителей с жалобами на покраснение кожи и появление сыпи у ребенка. Детские дерматологи классифицируют дерматит у грудничков следующим образом:
-
Атопический. Хроническая незаразная воспалительная кожная патология. Время от времени случаются обострения заболевания, а затем наступает ремиссия.
 Проявления атопического дерматита приводят к серьезному физическому дискомфорту ребенка. Особенно опасно расчесывание кожных покровов, которое может стать причиной бактериального воспалительного поражения.
Проявления атопического дерматита приводят к серьезному физическому дискомфорту ребенка. Особенно опасно расчесывание кожных покровов, которое может стать причиной бактериального воспалительного поражения. -
Контактный. Острая или хроническая воспалительная патология кожи, вызванная контактом с бытовой химией или растительными раздражителями, длительным нахождением на солнце. Спровоцировать обострение заболевания может резкое ослабление иммунитета.
-
Себорейный. Хроническое воспаление кожных покровов, обусловленное расстроившейся секрецией сальных желез. Их закупорка чревата развитием грибкового инфекционного процесса.
-
Пеленочный. Локальное воспалительное раздражение кожи у грудничков. Развитие подобной реакции происходит в ответ на неблагоприятное влияние химического, физического, механического или микробного фактора, воздействующего на кожу при использовании пеленок или подгузников.

Такое деление дерматитов на группы позволяет врачу быстро диагностировать его и определиться с оптимальной терапевтической тактикой.
Симптомы
Характер и интенсивность симптомов хронического или острого воспаления кожи зависит от вида патологии. При обострении болезни клиническая ситуация значительно ухудшается. На этапе ремиссии возникают отдельные неярко выраженные признаки хронического воспалительного процесса.
Для патологии характерны не только кожные проявления. Из-за постоянного физического дискомфорта дети много плачут, плохо спят, отказываются от еды и питья.
Симптомы атопического дерматита
Для патологии характерно устойчивое переполнение кровью сосудов, что приводит к покраснению кожи. Отмечается выраженная сухость и связанное с нею шелушение. Ороговевшие чешуйки отпадают, но на их местах вскоре образуются новые. Несколько реже при обострении атопического дерматита возникает мокнущая папулезно-везикулезная сыпь. Очаги поражения расположены симметрично — сразу на двух сторонах лица или конечностей.
Течение заболевания осложнено кожным зудом, образование складок на ладонях и подошвах. Кожа патологически утолщается с закупоркой устьев фолликулов, изменением цвета на отдельных участках. Если симптомы игнорируются, лечение не проводится, то развиваются аллергические конъюнктивиты и риниты, в тяжелых случаях — бронхиальная астма.
Симптомы себорейного дерматита
Заболевание у новорожденного может проявиться даже в первые дни жизни образованием сероватых отрубевидных чешуек на волосистой части головы. При их слиянии формируется сплошная сальная корка. Распространенные области локализации воспалительных очагов — лоб, брови, нежная кожа за ушами. В отдельных случаях патология характеризуется пятнисто-папулезными высыпаниями, на поверхности которых есть множественные чешуйки. Ими обычно оказываются поражены естественные складки тела.
В отличие от других форм при себорейной у грудного ребенка зуда почти нет. Чешуйки сухие, мокнутие отсутствует. Но при попытке снять корку обнажится раневая поверхность, которая мокнет и служит легкой мишенью для внедрения патогенов.
Симптомы пеленочного дерматита
В названии отражена локализация воспалительных очагов. Повреждается кожа, которая на протяжении большей части дня прикрыта подгузником. Это ягодицы, внутренняя поверхность бедер, промежность, поясница. Согласно статистике, почти половина детей, находящихся на грудном вскармливании, страдает от симптомов заболевания:
Если врачебная помощь не оказывается, образуются папулы, пустулы и инфильтраты. Пузырьки вскрываются, их содержимое изливается, подсыхает с формированием корок.
Симптомы контактного дерматита
Дерматит у новорожденного или ребенка постарше обычно возникает в течение часа после контакта с раздражителем. Он проявляется отечностью, покраснением кожи из-за переполненных кровеносных сосудов, сильнейшим зудом, жжением, болезненными ощущениями. При аллергическом контактном дерматите часто образуются волдыри, после вскрытия которых формируются мокнущие эрозивные участки.
В острой фазе симптомы максимально выражены, но длится подобное состояние недолго.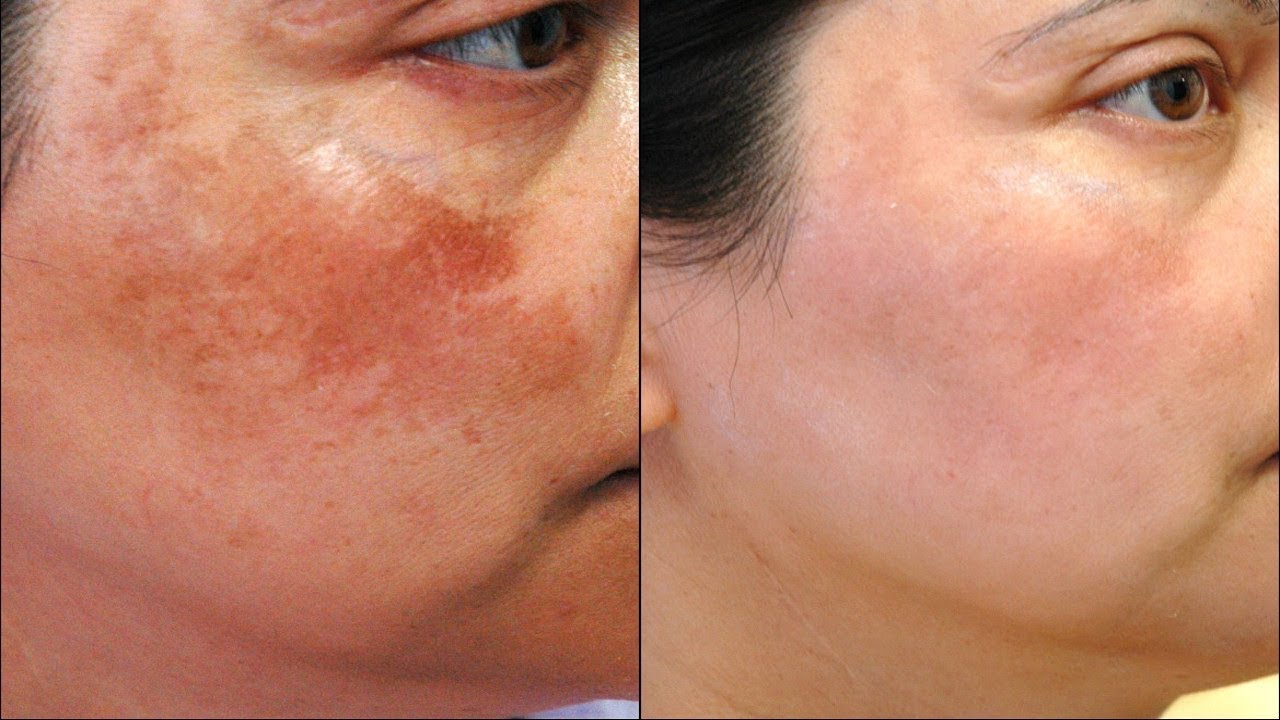 Они достаточно быстро ослабевают при устранении раздражителя.
Они достаточно быстро ослабевают при устранении раздражителя.
Диагностика
Клинические проявления дерматита у грудничка специфичностью не отличаются. Под него могут маскироваться любые инфекционные заболевания, поражающие кожу. Поэтому проводится тщательное обследование ребенка для установления фактора, вызвавшего воспаление. Основаниями для начального диагноза становятся данные анамнеза и осмотра, а подтверждается он результатами ряда лабораторных исследований:
-
анализ крови на маркеры воспаления;
-
тестирование на аллергены;
-
микроскопия мазка при подозрении на вторичную инфекцию;
-
культуральное исследование для определения видовой принадлежности возбудителей инфекции, осложнившей течение дерматита.
Чтобы определить причину развития аллергической реакции, могут быть проведены дополнительные анализы. Например, исследование кала на наличие яиц гельминтов.
Лечение
Терапия направлена на устранение его причины (при возможности), улучшение самочувствия малыша, профилактику распространения воспаления на здоровые участки тела. Врач при подборе средств обязательно ориентируется на возраст ребенка, наличие сопутствующих патологий, тяжесть течения заболевания:
-
Терапия атопического дерматита начинается с исключения любого, в том числе пищевого аллергена, назначения лечебной диеты. Применяются антигистаминные препараты, нестероидные противовоспалительные средства, энтеросорбенты, ферменты, витаминно-минеральные комплексы. При сильном воспалении лечить заболевание необходимо местными глюкокортикостероидами в максимально сниженных дозах. С их помощью удается устранить сухость, зуд, болезненность. Применяются кремы для нормализации гидролипидного баланса, антисептические растворы. Эффективность фармакотерапии повышается проведением рефлексотерапии, гипербарической оксигенации, индуктотермии, магнитотерапии.
-
При себорейном дерматите требуется использование средств с противогрибковым действием.
 Детям назначают гели, мази, эмульсии, шампуни. Как правило, достаточно нескольких обработок кожи для купирования воспаления, уничтожения болезнетворных грибков, нормализации кератинизации. Применяются смягчающие и увлажняющие средства. Но лечение длится не менее полутора месяцев, так как его главной целью является восстановление правильной работы сальных желез.
Детям назначают гели, мази, эмульсии, шампуни. Как правило, достаточно нескольких обработок кожи для купирования воспаления, уничтожения болезнетворных грибков, нормализации кератинизации. Применяются смягчающие и увлажняющие средства. Но лечение длится не менее полутора месяцев, так как его главной целью является восстановление правильной работы сальных желез. -
Детям с пеленочным дерматитом нужен прежде всего правильный уход. Необходимо менять подгузники как можно чаще, подмывать ребенка после каждого опорожнения кишечника или мочевого пузыря. При возможности следует дольше оставлять кожу открытой. В лечении пеленочной патологии непосредственно для купирования воспаления применяются препараты с цинком, настои целебных трав.
-
Контактный дерматит лечится устранением раздражителя, обработкой высыпаний настоями ромашки, череды, нанесением мазей с декспантенолом. Но при тяжелом течении заболевании применяются глюкокортикостероиды, антигистаминные препараты.

Профилактика у детей
Детские аллергологи рекомендуют:
-
правильно ухаживать за кожей ребенка, использовать только высококачественную гипоаллергенную косметику;
-
приобретать одежду из материалов, которые хорошо пропускают воздух и впитывают влагу;
-
включить в рацион питания больше свежих фруктов и овощей.
Если уже диагностирован атопический дерматит, то 1–2 раза в год целесообразно санаторно-курортное лечение для профилактики обострений
Диагностированием и лечением заболевания занимаются опытные дерматологи, аллергологи, инфекционисты клиники «Чудо Доктор». Чтобы записаться на консультацию, оставьте заявку на сайте или свяжитесь с нашими менеджерами по телефону.
Варианты лечения атопического дерматита
ЛЮСИНДА М. БАЙС, PHARM.D., B.C.P.S.
БАЙС, PHARM.D., B.C.P.S.
Атопический дерматит — распространенное воспалительное заболевание кожи, которым обычно страдают дети. Это хроническое заболевание с периодами ремиссии и обострений, которое неблагоприятно влияет на качество жизни пациентов и их семей. Агрессивная терапия эмолентами является важным вмешательством для пациентов с атопическим дерматитом. Пациентам следует избегать отдельных триггеров заболевания и аллергенов. Местные кортикостероиды являются основой лечения обострений и являются стандартом, с которым сравнивают другие методы лечения. Местные ингибиторы кальциневрина не следует использовать у пациентов моложе двух лет или у пациентов с иммуносупрессией, и они должны быть терапией второй линии у других пациентов. В редких случаях у взрослых могут быть рассмотрены системные препараты (например, циклоспорин, интерферон гамма-1b, пероральные кортикостероиды).
Атопический дерматит является наиболее распространенным заболеванием кожи у детей в развитых странах. 1 Распространенность атопического дерматита увеличилась в два-три раза за последние три десятилетия, поражая от 15 до 20 процентов детей младшего возраста. 2 Клинические признаки атопического дерматита варьируют, но их можно разделить на три группы диагностических признаков: существенные, важные и сопутствующие (Таблица 1) . 3 Атопический дерматит часто встречается на сгибах, щеках и ягодицах 3 (рис. 1) . Прогноз обычно благоприятный, поскольку дети обычно перерастают это заболевание к раннему подростковому возрасту. Персистирующие случаи связаны с ранним началом заболевания; тяжелое, распространенное заболевание; сопутствующая астма или сенная лихорадка; и семейный анамнез атопического дерматита. 4
| Клинические рекомендации | Рейтинг доказательств | Ссылки |
|---|---|---|
Смягчающие средства являются основой поддерживающей терапии атопического дерматита. | B | 3 , 4 , 10 |
| Местные кортикостероиды должны быть препаратами первой линии для пациентов с обострением атопического дерматита. взлеты. | А | 3 , 4 , 11 |
| Седативные антигистаминные препараты показаны для лечения атопического дерматита у пациентов с нарушениями сна и сопутствующими аллергическими состояниями. | A | 11 , 13 |
| Антибиотики следует зарезервировать для лечения остро инфицированных поражений, связанных с атопическим дерматитом. | A | 4 |
Местные ингибиторы кальциневрина должны быть терапией второй линии при обострениях и поддерживающей терапии атопического дерматита. | А | 25 |
| Основные признаки* | |
| Зуд | |
| Экзема (острая, подострая, хроническая) | |
| Типичная морфология и возрастные особенности (т. е. поражение лица, шеи и разгибателей при дети; текущие или предшествующие поражения сгибателей в любой возрастной группе; сохранение паховой и подмышечной областей) | |
| Хронический или рецидивирующий анамнез | |
| Важные особенности † | |
| Начало в раннем возрасте | |
| Личный или семейный анамнез | |
| Реактивность иммуноглобулина Е | |
| Ксероз | |
| Сопутствующие признаки ‡ | |
| Атипичные сосудистые реакции (например, бледность лица, белый дерматографизм, отсроченная реакция побледнения) | |
| Волосяной кератоз, гиперлинейный ладонь и ихтиоз | |
| Глазные или периорбитальные изменения | |
| Другие регионарные изменения (например, периоральные изменения, периаурикулярные поражения) 90 043 | |
| Перифолликулярная акцентуация, лихенификация и пруриго | |
Причина атопического дерматита является многофакторной, при этом генетика, окружающая среда и ослабленный иммунный ответ являются наиболее преобладающими факторами. Роль генетики была продемонстрирована в исследованиях семей и близнецов. 5 Многочисленные факторы окружающей среды связаны с атопическим дерматитом: воздействие аллергенов, раздражителей, бактерий и жесткой воды; социоэкономический статус; и большой размер семьи. 6 Имеются данные о том, что атопический дерматит является фактором риска развития астмы у детей, влияя на возникновение, тяжесть и продолжительность астмы. Атопический дерматит, вероятно, связан с ранней продукцией иммуноглобулина Е (IgE) и более поздней реактивностью аллерген/IgE. 7 Нарушение иммунного ответа характеризуется активацией Т-хелперов 2 типа, что приводит к увеличению продукции интерлейкина-4, что способствует продукции IgE.
Роль генетики была продемонстрирована в исследованиях семей и близнецов. 5 Многочисленные факторы окружающей среды связаны с атопическим дерматитом: воздействие аллергенов, раздражителей, бактерий и жесткой воды; социоэкономический статус; и большой размер семьи. 6 Имеются данные о том, что атопический дерматит является фактором риска развития астмы у детей, влияя на возникновение, тяжесть и продолжительность астмы. Атопический дерматит, вероятно, связан с ранней продукцией иммуноглобулина Е (IgE) и более поздней реактивностью аллерген/IgE. 7 Нарушение иммунного ответа характеризуется активацией Т-хелперов 2 типа, что приводит к увеличению продукции интерлейкина-4, что способствует продукции IgE.
Атопический дерматит может оказывать значительное влияние на заболеваемость и качество жизни. Дети могут страдать от зуда и связанных с ним нарушений сна, социальной стигматизации видимого состояния кожи и необходимости частого применения местных лекарств и посещения врача. Было подсчитано, что дети с атопическим дерматитом теряют в среднем 1,9 часа сна за ночь, а их родители теряют в среднем 2,1 часа за ночь. 8 Другие серьезные проблемы, о которых сообщалось у детей с атопическим дерматитом, включают раздражительность, дневную усталость, зависимость, пугливость и изменения настроения. 9
Было подсчитано, что дети с атопическим дерматитом теряют в среднем 1,9 часа сна за ночь, а их родители теряют в среднем 2,1 часа за ночь. 8 Другие серьезные проблемы, о которых сообщалось у детей с атопическим дерматитом, включают раздражительность, дневную усталость, зависимость, пугливость и изменения настроения. 9
Лечение симптомов
Необходимо принять меры для предотвращения и лечения симптомов атопического дерматита. Смягчающие кремы могут предотвратить и успокоить сухую, раздраженную кожу, а антигистаминные препараты могут лечить зуд от атопического дерматита.
ОБЩИЕ ПРОФИЛАКТИЧЕСКИЕ МЕРЫ
Профилактика обострений с помощью правильного ухода за кожей является важной частью общего лечения атопического дерматита. Сухая кожа характерна почти для всех пациентов с этим заболеванием. Смягчающие средства являются основой поддерживающей терапии атопического дерматита. 3,4,10 Руководства по лечению из США и Великобритании рекомендуют использовать смягчающие средства с увлажняющими средствами или без них. 10,11 Пациенты должны купаться в теплой (не горячей) воде и использовать мягкое мыло без запаха или моющие средства, не содержащие мыла.
10,11 Пациенты должны купаться в теплой (не горячей) воде и использовать мягкое мыло без запаха или моющие средства, не содержащие мыла.
Обильное количество смазки или смягчающего крема следует наносить на кожу сразу после купания. Смягчающие средства следует наносить один или два раза в день, чтобы предотвратить сухость и раздражение кожи. Пациенты обычно предпочитают смягчающие кремы мазям для дневного применения, потому что смягчающие средства имеют нежирный косметический вид. Смазывающие мази могут быть предпочтительнее для ночного использования из-за их превосходных увлажняющих свойств. Ношение хлопчатобумажных перчаток или носков на ночь может усилить эти свойства.
Многочисленные исследования оценивали различные диетические, экологические и альтернативные подходы к предотвращению обострений атопического дерматита. 3,4,11 К сожалению, многие из этих подходов оказались неэффективными (Таблица 2) . 4 Мнение экспертов поддерживает использование удобных тканей (например, хлопка или других гладких волокон) для одежды и постельных принадлежностей. 3 Пациентам следует избегать известных триггеров окружающей среды или диеты. Также следует избегать раздражителей, вызывающих зуд. Развитие поведения «царапать-чесать-царапать», которое начинается с привычного расчесывания и сохраняет сухую, раздраженную кожу, можно эффективно изменить с помощью психологического лечения. 9
3 Пациентам следует избегать известных триггеров окружающей среды или диеты. Также следует избегать раздражителей, вызывающих зуд. Развитие поведения «царапать-чесать-царапать», которое начинается с привычного расчесывания и сохраняет сухую, раздраженную кожу, можно эффективно изменить с помощью психологического лечения. 9
АНТИГИСТАМИННЫЕ СРЕДСТВА
Использование седативных и неседативных антигистаминных препаратов для лечения зуда, связанного с атопическим дерматитом, оказалось неэффективным по сравнению с плацебо. 13 Использование седативных антигистаминных препаратов может быть полезным при лечении сопутствующих заболеваний (например, аллергического ринита, дерматографизма, крапивницы) и нарушений сна. 11,13 Кроме того, нет никаких доказательств полезности добавления антагониста гистамина H 2 . 4
13 Использование седативных антигистаминных препаратов может быть полезным при лечении сопутствующих заболеваний (например, аллергического ринита, дерматографизма, крапивницы) и нарушений сна. 11,13 Кроме того, нет никаких доказательств полезности добавления антагониста гистамина H 2 . 4
Лечение
Местные кортикостероиды являются основой лечения обострений атопического дерматита, и с ними сравнивают другие методы лечения. 4,11 Ингибиторы кальциневрина следует использовать в качестве препаратов второй линии, и, в редких случаях, системная терапия может быть рассмотрена у взрослых.
МЕСТНЫЕ КОРТИКОСТЕРОИДЫ
Доступно более 30 местных кортикостероидов, от низкой до высокой активности. Большинство этих агентов доступны в различных концентрациях и дозах; почти все они доступны в дженериках. К сожалению, недостаточно данных клинических испытаний, чтобы помочь в выборе кортикостероида. В таблице 3 представлен обзор распространенных местных кортикостероидов. 14
14
| Терапия | Класс относительной активности * | Препарат | Стоимость (общий) за 15 г † |
|---|---|---|---|
| Алклометазона дипропионат 0,05% (акловат) | 6 | Крем, мазь | $26 (от 19 до 20) |
| Бетаметазона дипропионат 0,05% (дипролен) | 3 | Крем | 48 (от 4 до 8) |
| Бетаметазона дипропионат 0,05% | 2 | Мазь | 48 (от 4 до 8) |
| Бетаметазона валерат 0,1% (Бета-Вал) | 5 | Крем | 5 (от 3 до 6) |
| Бетаметазона валерат 0,1% | 3 | Мазь | — ( с 4 по 6) |
| Клобетазола пропионат 0,05% (темоват) | 1 | Крем, мазь | 46 (от 21 до 25) |
| Дезонид 0,05% (Desowen) | 6 | Крем | 29 (1 от 2 до 15) |
| Дезоксиметазон 0,25% (Топикорт) | 2 | Крем, мазь | 42 (от 19 до 26) |
| Флуоцинолона ацетонид 0,01% (Синалар) | 6 | Крем, раствор | Крем: 39 (от 2 до 3) |
| Раствор (20 мл ): 49 (с 5 по 11) | |||
| Флуоцинонид 0,05% (лидекс) | 2 | Крем, мазь, гель, раствор | 47 (от 9 до 21) |
| Флутиказона пропионат 0,005% (Cutivate) | 3 | Мазь | 28 ( от 22 до 23) |
| Флутиказона пропионат 0,05% | 5 | Крем | 28 (от 22 до 23) |
| Halobe тазола пропионат 0,05% (ультравейт) | 1 | Крем, мазь | 31–32 |
| Гидрокортизон 0,5–2,5% | 7 | Крем, мазь, лосьон | Крем, мазь: — (от 2 до 4) |
| Лосьон (120 мл): — (от 7 до 10) | |||
| Гидрокортизона бутират 0,1% (Локоид) | 5 | Крем, мазь, раствор | Крем, мазь: — (от 2 до 4) |
| Лосьон (120 мл): — (от 7 до 10) ) | |||
| Гидрокортизона валерат 0,2% (Весткорт) | 5 | Крем | 18 (от 15 до 25) |
| Гидрокортизона валерат 0,2% | 4 | Мазь | 18 (от 15 до 1) 6) |
| Мометазона фуроат 0,1% (Элокон) | 4 | Крем , мазь, лосьон | Крем, мазь: 31 (от 24 до 27) |
| Раствор (30 мл): 33 (от 29 до 30) | |||
Триамцинолона ацетонид 0,025 до 0 .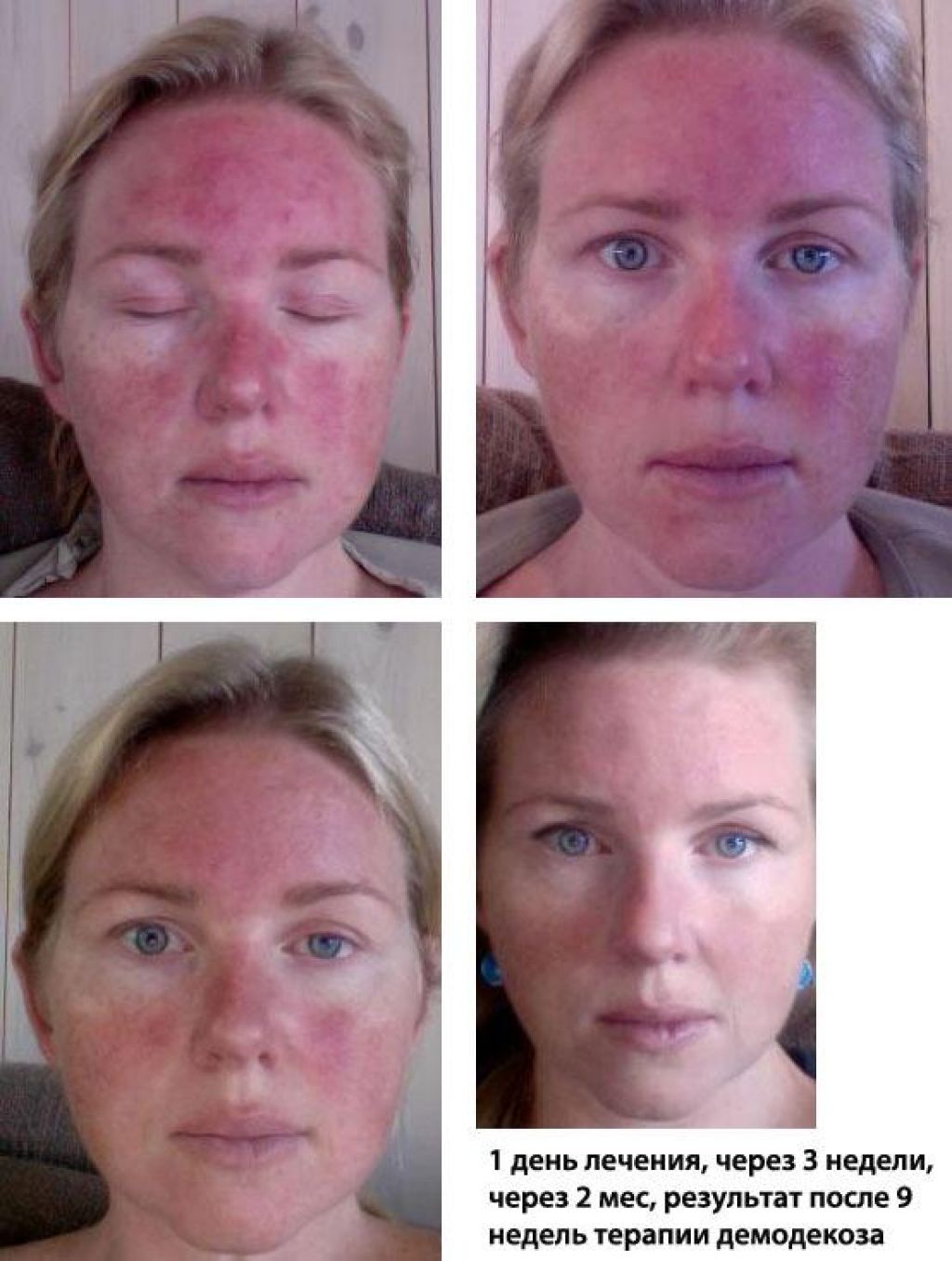 1% (Кеналог) 1% (Кеналог) | 5 | Кремовый | 11 (от 4 до 5) |
| Триамцинолона ацетонид 0,1% | 4 | Мазь | 13 (от 3 до 4) |
| Триамцинолона диацетат 0 0,5% (Аристокорт) | 3 | Крем | 37 |
Общая практика назначения местных кортикостероидов применима к лечению атопического дерматита. На лице, в паху и в подмышечных впадинах следует использовать только препараты низкой активности (класс 6 или 7), чтобы свести к минимуму местные побочные эффекты, такие как акне, стрии, телеангиэктазии и атрофия. Препараты с низкой активностью также предпочтительны у младенцев, поскольку у младенцев отношение площади поверхности кожи к массе тела относительно выше, чем у детей старшего возраста и взрослых, а также из-за повышенного потенциала системной абсорбции этих препаратов.
Способ применения кортикостероида может влиять на активность активного ингредиента. Мази обычно более эффективны, чем кремы, но могут иметь жирный вид. Следует избегать применения мазей на открытых или сочащихся поражениях и в межтригинозных складках. Их также нельзя использовать в жарком и влажном климате. Кремы могут содержать консерванты, которые могут вызвать контактный дерматит. Лосьонам обычно не хватает увлажняющих свойств, необходимых для лечения атопического дерматита. Адекватное снабжение местными кортикостероидами имеет важное значение для эффективного лечения и приверженности пациента к терапии (Таблица 4 14–16 ) . Обычно пациенты недооценивают адекватное количество местных кортикостероидов и смягчающих средств, необходимое для длительной терапии. 16 Средства с плохой косметической привлекательностью могут мешать приверженности лечению.
| Анатомическая область | Необходимое количество кортикостероидов для местного применения (г) | ||
|---|---|---|---|
| Младенцы | Дети | Взрослые | |
| Лицо и шея | 10 | 15 | 30 |
| Рука | 5 | 7,5 | 15 |
| Рука | 10 | 15 | 9059 2 30|
| Нога | 20 | 30 | 60 |
| Корпус | 100 | 9 0592 150300 | |
Недостаточно убедительных доказательств относительно наиболее подходящей частоты местного применения кортикостероидов и роли носителя, используемого для доставки активного ингредиента. Нет никаких доказательств того, что более частое применение крема гидрокортизона бутирата 0,1% (Локоид) или флутиказона пропионата 0,05% (Кутивейт) более эффективно, чем однократное ежедневное применение. 17,18 Трудно определить, относится ли это к другим местным кортикостероидам, хотя современные руководства по лечению не рекомендуют применять местные кортикостероиды чаще, чем два раза в день. 3,4
Нет никаких доказательств того, что более частое применение крема гидрокортизона бутирата 0,1% (Локоид) или флутиказона пропионата 0,05% (Кутивейт) более эффективно, чем однократное ежедневное применение. 17,18 Трудно определить, относится ли это к другим местным кортикостероидам, хотя современные руководства по лечению не рекомендуют применять местные кортикостероиды чаще, чем два раза в день. 3,4
Клинические испытания показали, что местные кортикостероиды безопасны и эффективны для лечения обострений атопического дерматита при использовании в течение четырех недель, хотя многие обострения можно адекватно контролировать с помощью более короткого курса лечения. 19–21 Чтобы свести к минимуму токсичность, местные кортикостероиды следует использовать в течение кратчайшего времени, необходимого для контроля обострения. После того, как обострение пройдет, следует использовать максимальные профилактические стратегии для контроля заболевания. Местные кортикостероиды не лечат атопический дерматит.
Длительное местное применение кортикостероидов связано с локальными и системными побочными эффектами, которые могут привести к недостаточному использованию этих эффективных средств. 22 Общие местные побочные эффекты включают стрии, петехии, телеангиэктазии, истончение кожи, атрофию и обострение акне. Об этих эффектах редко сообщают в клинических испытаниях, хотя испытания в первую очередь предназначены для оценки эффективности, а не безопасности и переносимости. Большинство клинических испытаний топических стероидов имеют короткую продолжительность и, следовательно, не могут оценить долгосрочную токсичность.
Системные побочные эффекты (в первую очередь подавление гипоталамо-гипофизарно-надпочечниковой оси, снижение линейного роста у детей и изменение плотности костей у взрослых) являются наиболее тревожными побочными эффектами, связанными с кортикостероидами. Как и в случае с местными побочными эффектами, трудно оценить системные побочные эффекты на основе текущей литературы. Нет убедительных доказательств того, что правильно используемые местные кортикостероиды вызывают значительные системные побочные эффекты. По крайней мере, два рандомизированных исследования длительного (от 16 до 24 недель) прерывистого дозирования не выявили клинических признаков истончения кожи, атрофии или подавления гипоталамо-гипофизарно-надпочечниковой оси. 23,24
Нет убедительных доказательств того, что правильно используемые местные кортикостероиды вызывают значительные системные побочные эффекты. По крайней мере, два рандомизированных исследования длительного (от 16 до 24 недель) прерывистого дозирования не выявили клинических признаков истончения кожи, атрофии или подавления гипоталамо-гипофизарно-надпочечниковой оси. 23,24
МЕСТНЫЕ ИНГИБИТОРЫ КАЛЬЦИНЕВРИНА
Ингибиторы кальциневрина (пимекролимус [Элидел] и такролимус [Протопик]) являются иммунодепрессантами, первоначально разработанными для системного применения для предотвращения аллогенного отторжения трансплантата. Эти агенты ингибируют кальциневрин в коже, что блокирует раннюю активацию Т-клеток и высвобождение цитокинов. Препараты для местного применения были разработаны как альтернатива местным кортикостероидам.
Мета-анализ показал, что такролимус 0,1% столь же эффективен, как сильнодействующие кортикостероиды, и более эффективен, чем слабые местные кортикостероиды при лечении атопического дерматита. 25 Мета-анализ показал, что пимекролимус 0,03% менее эффективен, чем кортикостероид бетаметазона валерат 0,1% (Beta-Val). 25 Эффективность пимекролимуса по сравнению с менее сильными местными кортикостероидами неизвестна. Хотя было показано, что пимекролимус предотвращает больше обострений, чем только носитель, нет доступных данных, сравнивающих низкоэффективные кортикостероиды с пимекролимусом для предотвращения обострений. 25
25 Мета-анализ показал, что пимекролимус 0,03% менее эффективен, чем кортикостероид бетаметазона валерат 0,1% (Beta-Val). 25 Эффективность пимекролимуса по сравнению с менее сильными местными кортикостероидами неизвестна. Хотя было показано, что пимекролимус предотвращает больше обострений, чем только носитель, нет доступных данных, сравнивающих низкоэффективные кортикостероиды с пимекролимусом для предотвращения обострений. 25
Такролимус и пимекролимус также имеют побочные эффекты, хотя они отличаются от тех, которые связаны с местными кортикостероидами. Наиболее частыми местными побочными эффектами являются жжение и раздражение кожи. Пациентов, использующих местные ингибиторы кальциневрина, следует проконсультировать по соответствующей защите от солнца, включая применение солнцезащитных средств. Неясно, вызывают ли эти агенты локальное или отдаленное злокачественное новообразование. Однако из-за нескольких сообщений о случаях и дополнительных данных о животных Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило изменения этикеток для этих агентов, включая показания второй линии, расширенные предупреждения и руководство по обучению пациентов. 26 В предупреждении рекомендуется избегать длительного использования у всех групп пациентов и ограничивать использование детьми старше двух лет. 26 Полная информация о маркировке доступна по адресу http://www.fda.gov/bbs/topics/news/2006/NEW01299.html.
26 В предупреждении рекомендуется избегать длительного использования у всех групп пациентов и ограничивать использование детьми старше двух лет. 26 Полная информация о маркировке доступна по адресу http://www.fda.gov/bbs/topics/news/2006/NEW01299.html.
АНТИБИОТИКИ
Большинство пациентов с атопическим дерматитом инфицированы Staphylococcus aureus . 4 Взаимосвязь между инфекцией S. aureus и обострениями атопического дерматита обсуждалась, но остается неясной. Опасения по поводу резистентности ограничивают использование антибиотиков лечением острых поражений кожи, а не деколонизацией, когда кожа не поражена. 4 Также следует избегать использования антисептических ванн и промываний. 3
СИСТЕМНАЯ ТЕРАПИЯ
В редких случаях системная терапия показана при тяжелом резистентном заболевании. Системные кортикостероиды эффективны при остром контроле атопического дерматита у взрослых, но их использование должно быть ограничено краткосрочным периодом. Вспышки рикошета и снижение эффективности серьезно ограничивают использование. 27 Такие средства, как циклоспорин (Sandimmune) и интерферон гамма-1b (Actimmune), могут быть эффективны при тяжелом атопическом дерматите. Данные об использовании микофенолата мофетила (целлсепт), азатиоприна (имуран) и внутривенного иммуноглобулина (человека; Байгам) противоречивы, и нет доказательств в поддержку использования ингибиторов лейкотриенов, метотрексата, десенсибилизирующих инъекций, теофиллина или пероральных препаратов. пимекролимус. 11
Вспышки рикошета и снижение эффективности серьезно ограничивают использование. 27 Такие средства, как циклоспорин (Sandimmune) и интерферон гамма-1b (Actimmune), могут быть эффективны при тяжелом атопическом дерматите. Данные об использовании микофенолата мофетила (целлсепт), азатиоприна (имуран) и внутривенного иммуноглобулина (человека; Байгам) противоречивы, и нет доказательств в поддержку использования ингибиторов лейкотриенов, метотрексата, десенсибилизирующих инъекций, теофиллина или пероральных препаратов. пимекролимус. 11
ДРУГИЕ ТЕРАПИИ
Ультрафиолетовая (УФ) фототерапия с использованием УФБ, узкополосного УФБ, УФА или псоралена плюс УФА может быть полезной для лечения тяжелых заболеваний, если она используется надлежащим образом, в зависимости от возраста пациента. 4
Рисунки 1 и 2 напечатаны с разрешения Мишель Даффер, доктора медицины
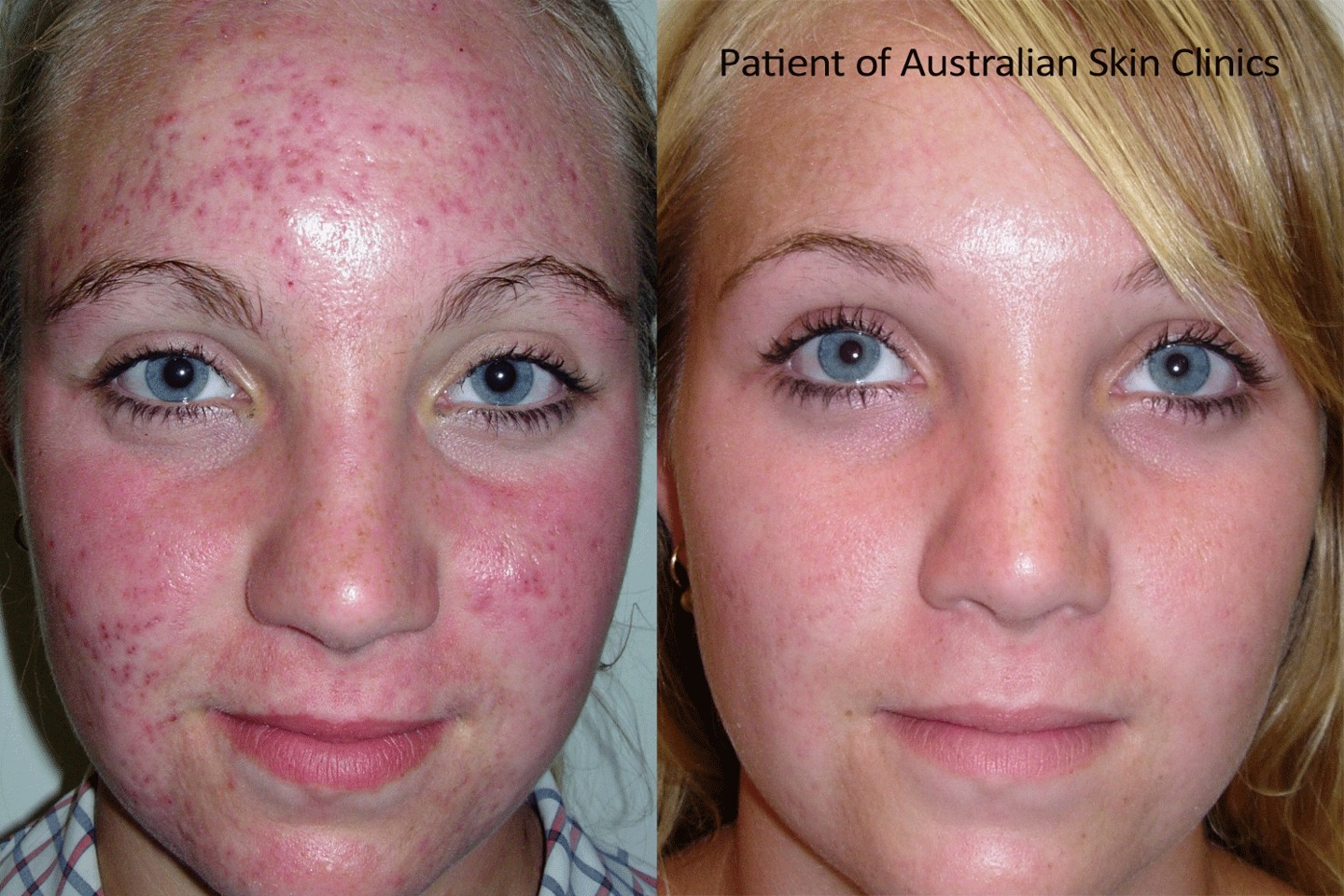
Избавьтесь от экземы на лице
Экзема не опасна для жизни, но она может изменить жизнь из-за того, что она рецидивирует и влияет на вашу повседневную жизнь как хроническое заболевание, не говоря уже о том, что она может оставлять следы или шрамы. Это достаточно плохо, когда вы можете спрятать его под одеждой, но еще хуже, когда он появляется на вашем лице.
Экзема на лице вызывает особое разочарование. Как и прыщи, они могут подорвать вашу уверенность в себе, заставив вас чувствовать себя неловко. Вы никогда не знаете, когда произойдет вспышка, поэтому вы не можете полностью спланировать что-либо. В один день ваша кожа выглядит прекрасно, а на следующий — в самый неподходящий момент — она потрескалась, покраснела и воспалилась.
Мы в The Independent Pharmacy понимаем, как трудно бороться с экземой, и хотим помочь, чем можем. Вот почему (в дополнение к нашей основной статье о том, как бороться с экземой) мы составили эту статью специально о том, как бороться с экземой на лице: как от нее избавиться, как предотвратить ее возвращение и какие у вас есть варианты лечения. (и альтернативы) есть.
(и альтернативы) есть.
Выявление вспышек экземы (атопического дерматита)
Существуют различные типы экземы, но наиболее распространенным является тип, который мы здесь обсуждаем, известный как атопический дерматит или атопическая экзема. Он часто поражает детей (1 из каждых 5) до того, как пройдет во взрослом возрасте, но также поражает многих взрослых (фактически 1 из каждых 12) — хотя контактный дерматит — это тип экземы, который чаще всего поражает взрослых.
Атопический дерматит обычно проявляется в виде сухой, шелушащейся и зудящей сыпи на толстой бугристой коже. Если его поцарапать или каким-либо другим образом повредить, он может заразиться и выделить вещество, которое впоследствии покроется коркой. Он обычно появляется в складках кожи, но может поражать практически любой участок кожи.
Если вы заметили, что участок кожи на вашем лице начинает чесаться и шелушиться, значит, вы не контактировали с раздражителем, не повредили эту кожу, не подвергались каким-либо экстремальным условиям, и нет других симптомов наводит на мысль о более широкой проблеме, то, возможно, вы имеете дело с экземой.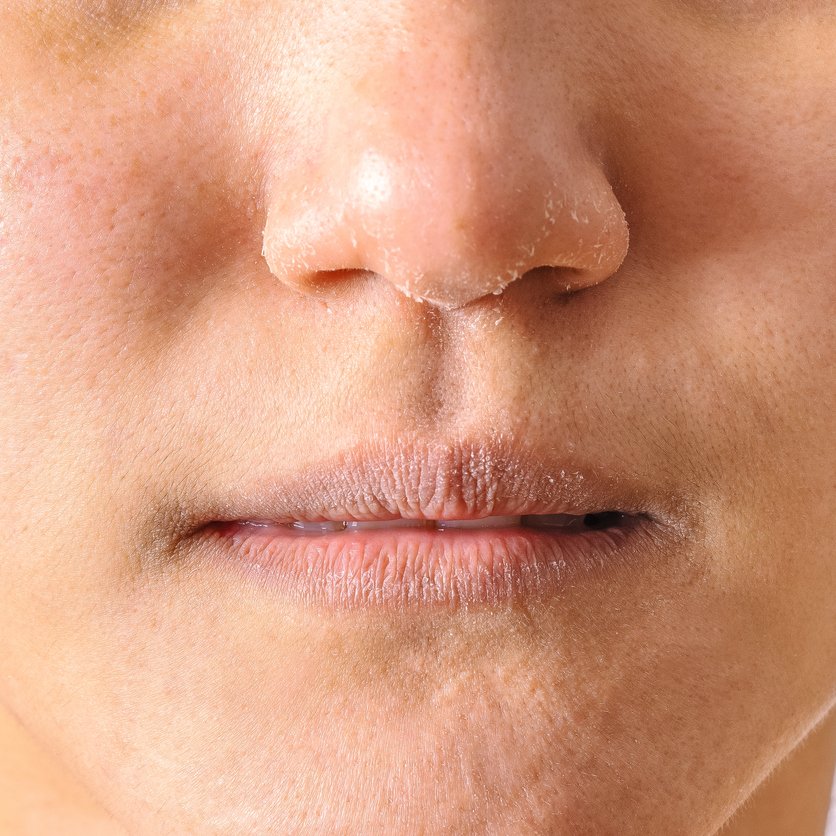
Прежде чем делать выводы о дальнейших действиях, обратитесь за советом к медицинскому работнику. Они смогут диагностировать любое новое состояние кожи и подтвердить, есть ли у вас атопическая кожа. Вы всегда можете начать бесплатную онлайн-консультацию с одним из наших врачей, перейдя на одну из наших страниц о лечении, таких как Гидрокортизон, и начав бесплатную оценку с нашей медицинской командой.
Как лечить экзему на лице
Если у вас действительно есть экзема на лице, вам нужно уменьшить или устранить ее как можно быстрее, чтобы вернуться к нормальной жизни. Есть два способа непосредственного лечения экземы: с помощью обычных увлажняющих средств (смягчающих средств) и местных стероидных кремов.
- Увлажняющие средства (смягчающие средства) безопасны для использования без рецепта или специального указания, хотя лучше следовать рекомендациям врача или дерматолога. Удерживая пораженную кожу от высыхания, вы предотвращаете ее растрескивание и дальнейшие повреждения, а также снимаете дискомфорт.
 Если эта область не закрыта одеждой, вам не нужно беспокоиться о том, чтобы нанести увлажняющий крем на что-либо. Национальное общество по борьбе с экземой рекомендует наносить их не менее трех раз в день, чтобы сохранить кожу увлажненной и предотвратить обострение экземы.
Если эта область не закрыта одеждой, вам не нужно беспокоиться о том, чтобы нанести увлажняющий крем на что-либо. Национальное общество по борьбе с экземой рекомендует наносить их не менее трех раз в день, чтобы сохранить кожу увлажненной и предотвратить обострение экземы. - Местное лечение стероидами в основном требует рецепта, в основном потому, что они более сильные и должны использоваться по рекомендации врача, особенно на тонких участках кожи, таких как веки или губы. Примеры использования на лице включают гидрокортизон или крем Fucidin H (если область инфицирована). Наша медицинская команда может подобрать для вас наиболее подходящее лечение экземы, если вы не уверены. Эти процедуры содержат активные ингредиенты, обладающие противовоспалительными и/или антибактериальными свойствами, воздействующие на некоторые из основных причин экземы и способствующие заживлению кожи. Более сильные средства, такие как Betnovate и Fucibet, не рекомендуется использовать на лице, так как кожа слишком чувствительна.

Увлажнение с помощью смягчающего средства — безопасный вариант для чувствительной кожи. Это следует делать регулярно в качестве профилактической меры, и это поможет облегчить некоторые симптомы легкой экземы на лице, а не вылечить обострение. Тем не менее, по-прежнему важно использовать смягчающее средство во время обострения, чтобы кожа не стала еще более сухой, потрескавшейся и поврежденной.
Топические стероиды сильнее. Они надежно окажут влияние, когда присутствует обострение и у вас есть более серьезные симптомы. Местные стероиды следует использовать с осторожностью, только в течение 7-14 дней, когда у вас обостряется экзема, поскольку они могут нести риски, включая истончение или повреждение кожи и даже отмену местных стероидов при чрезмерном использовании. При наличии инфекции более подходящим будет комбинированный продукт. Щелкните ссылку, чтобы узнать больше о креме Fucidin H и его применении при тяжелой экземе лица.
Если экзема распространилась на кожу головы (состояние, известное как себорейный дерматит), приложение Betnovate Scalp Application поможет облегчить дискомфорт.
Различная степень тяжести экземы
Помните, что экзема может сильно различаться: от очень легкой сухости до очень болезненных пятен с мокнущей, воспаленной или сухой кожей. Вы должны выбрать свое лечение соответственно. Очень легкую экзему можно вылечить с помощью хорошего ухода за кожей, в то время как в более серьезном случае может потребоваться применение стероидов.
В дополнение к этим методам лечения вы можете принять меры для устранения основных причин с помощью своих общих привычек — откорректировать то, что вы едите, какую одежду вы носите и как вы относитесь к жизни, — все это может сыграть свою роль. Далее мы рассмотрим это более подробно.
Как избежать развития экземы на коже лица
Страдаете ли вы в настоящее время от экземы на лице или хотите уменьшить вероятность ее развития, потому что сталкивались с ней раньше, существуют различные вещи, которые вы можете сделать, чтобы держать его в страхе. Вот некоторые триггеры экземы и советы, как их избежать:
- Не пользуйтесь косметикой (или сведите ее к минимуму).
 Нанесение макияжа может показаться хорошей идеей, потому что это может помочь скрыть или скрыть экзему, но это только усугубит ситуацию, блокируя поры и потенциально раздражая пораженную кожу.
Нанесение макияжа может показаться хорошей идеей, потому что это может помочь скрыть или скрыть экзему, но это только усугубит ситуацию, блокируя поры и потенциально раздражая пораженную кожу. - Регулярно увлажняйте кожу. Увлажнение кожи — отличная привычка. Он будет выглядеть лучше и с меньшей вероятностью пострадает от повреждений и усугубит основные причины экземы. Также важно всегда оставаться увлажненным.
- Ограничьте воздействие УФ-излучения. Ультрафиолетовые лучи повреждают и краснеют кожу, поэтому будьте осторожны при попадании прямых солнечных лучей или резкого искусственного освещения. Наденьте кепку, чтобы немного прикрыть лицо, и используйте увлажняющий солнцезащитный крем с фактором защиты не менее 30.
- Поддерживайте умеренную температуру. Чрезмерное тепло высушит вашу кожу из-за потери влаги с потом, в то время как сильный холод высушит вашу кожу из-за потери влаги в воздухе — по возможности придерживайтесь умеренных температур.

- Избегайте раздражителей и аллергенов. Экзема часто возникает как реакция на аллерген или раздражитель. Поэтому, если вы знаете, что что-то вызывает у вас аллергическую реакцию (или что конкретное вещество или ткань раздражает вашу кожу), держитесь от этого подальше.
В этом руководстве по очистке кожи есть еще больше советов, которые помогут вам предотвратить развитие экземы на лице.
Как лечить младенцев или детей младшего возраста с экземой на лице
У младенцев часто развивается экзема, и она может причинять им сильный дискомфорт и страдания, поэтому понятно желание сделать все возможное для ее лечения. Тем не менее, у младенцев кожа тоньше, чем у взрослых, поэтому вам нужно быть еще более осторожными.
Типичное лечение экземы у ребенка включает постоянное увлажнение и, только по указанию врача, ограниченное использование слабых кортикостероидов. Если вам прописали лечение экземы, не используйте его при экземе у ребенка — сильнейшие экземные стероиды, в частности, могут нанести большой вред при неправильном применении.
Стоит ли пробовать натуральные средства?
Некоторые люди настоятельно рекомендуют натуральные средства вместо процедур, обычно назначаемых медицинскими работниками, например, гель алоэ вера и кокосовое масло. Большинство из этих веществ безвредны, а некоторые обладают антибактериальными и/или противомикробными свойствами, но имейте в виду: многое из заявленного о них никогда не проверялось.
Предписанные процедуры не кажутся экзотическими или причудливыми, но это потому, что они специально разработаны для безопасного и эффективного достижения конкретных целей. Если вы уверены, что попробовать натуральное средство будет безопасно, вы можете попробовать, но не ожидайте результатов, подобных тем, которые вы получили бы от назначенных лекарств.
Резюме
Давайте подытожим то, что мы рассмотрели в этой статье:
- Распространенная экзема – это атопический дерматит: сухая, потрескавшаяся, зудящая, шелушащаяся кожа
- Экзема на лице особенно трудно поддается лечению
- Вы можете лечить экзему на лице увлажняющим кремом или местными стероидами
- Изменив свои привычки, вы поможете предотвратить экзему
- Натуральные средства не доказаны или не стоит использовать по назначению лечения
Часто задаваемые вопросы
В этом разделе мы ответим на некоторые ваши распространенные вопросы об экземе лица.
Что такое дискоидная экзема?
Дискоидная экзема — это хроническое кожное заболевание, при котором кожа становится опухшей, потрескавшейся и зудящей. Он также известен как дискоидный дерматит и проявляется появлением на коже пятен экземы размером с монету. Если вы не лечите дискоидную экзему, она может длиться недели, месяцы или годы.
Бывает ли у людей экзема на веках?
Экзема может появиться и поразить любую часть тела с кожей. Это означает, что можно получить экзему на веках и вокруг глаз. Себорейный дерматит — еще одно кожное заболевание, которое может поражать веки. Он появляется на краях век и чаще встречается у взрослых, чем у детей.
У людей бывает экзема в ушах?
Люди могут заболеть экземой в ушах, однако наиболее распространенные типы (атопическая экзема и наружный отит) возникают как на ушах, так и вокруг них. Люди нередко заболевают экземой в ушах или вокруг них. Если вы считаете, что у вас экзема в ушах или вокруг них, обратитесь к врачу или фармацевту.
Источники
- https://www.mayoclinic.org/diseases-conditions/atopic-dermatitis-eczema/symptoms-causes/syc-20353273
- https://atopicdermatitis.net/living/makeup-tips/
- https://nationaleczema.org/warnings-for-topical-steroids-eczema/
Дополнительные руководства
Экзема и дерматит
Побочные эффекты гидрокортизонового крема
Экзема и дерматит
Betnovate Cream Отзывы: что думают реальные пользователи
Экзема и дерматит 9 0003
Лучшие кремы против зуда
Другие руководства
Автор
Д-р Дон Грант — первый онлайн-назначатель The Independent Pharmacy, который продвинулся в своей роли и стал клиническим консультантом, используя свой богатый опыт для консультирования по нашей клинической политике и рекомендациям по выписыванию рецептов.
Отзыв от
Дэн — опытный фармацевт, работавший как в первичной, так и в вторичной медико-санитарной помощи. В настоящее время он поддерживает нашу клиническую команду, предоставляя надежный клинический обзор наших внутренних процессов и информации.
