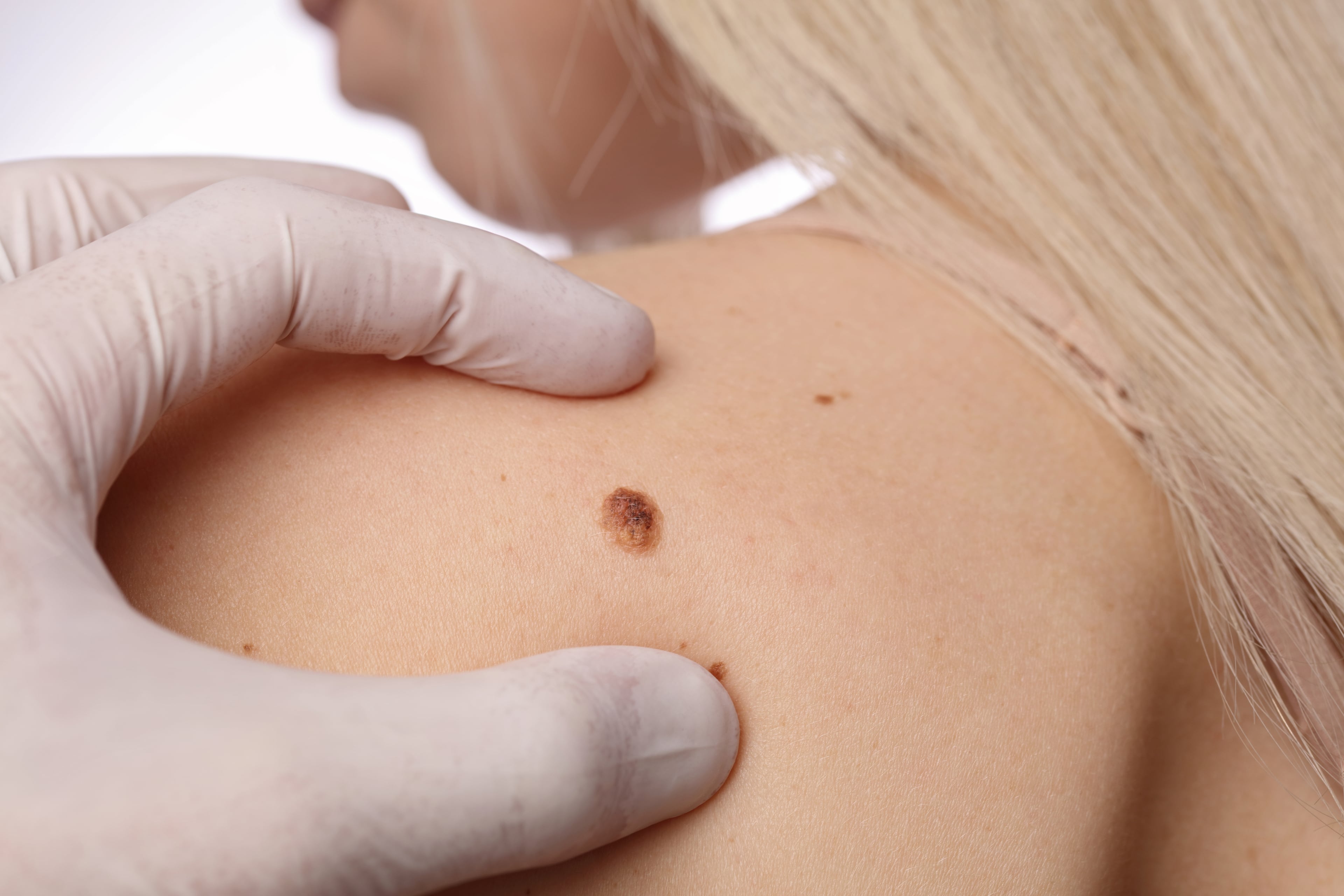
Как лечится базалиома на лице. Какие методы лечения базалиомы наиболее эффективны. Почему фотодинамическая терапия считается перспективным методом лечения базалиомы. Какие преимущества и недостатки у различных методов лечения базалиомы.
Базалиома: что это такое и почему ее нужно лечить
Базалиома (базальноклеточный рак кожи) — это злокачественное новообразование кожи. Хотя она редко метастазирует, базалиома требует обязательного лечения, так как:
- Постоянно растет, разрушая окружающие ткани
- Может прорастать в мышцы, нервы, хрящи
- Способна нарушить работу органов (например, глаза или носа)
- Вызывает косметические дефекты
- При запущенных стадиях плохо поддается лечению
Основные методы лечения базалиомы
Современная медицина предлагает несколько подходов к лечению базалиомы:
Хирургическое удаление
Включает следующие методы:
- Иссечение скальпелем
- Удаление лазером
- Радиоволновое удаление (аппаратом Сургитрон)
- Криодеструкция жидким азотом
- Метод Моса
Лучевая терапия
Основные виды:

- Близкофокусная рентгенотерапия
- Гамма-терапия
- Электронная терапия
Лекарственное лечение
Применяется для больших неоперабельных опухолей.
Фотодинамическая терапия (ФДТ)
Относительно новый метод, основанный на использовании фотосенсибилизатора и лазерного облучения.
Хирургическое удаление базалиомы: особенности и недостатки
Хирургические методы широко применяются, но имеют ряд недостатков:
- Высокий риск рецидивов (более 50% при опухолях свыше 2-3 мм)
- Образование рубцов и косметических дефектов
- Сложность повторных операций из-за утраты тканей
- Риск повреждения важных анатомических структур
Какой метод хирургического удаления выбрать?
Выбор конкретного метода зависит от размера и локализации базалиомы:
- Для небольших опухолей (до 2-3 мм) подходят все методы
- Для крупных базалиом на лице предпочтительнее метод Моса
- Криодеструкция имеет высокий риск рецидивов
- Лазерное удаление не позволяет провести гистологический анализ
Лучевая терапия при базалиоме: показания и осложнения
Лучевая терапия применяется при наличии противопоказаний к хирургии. Основные недостатки метода:

- Развитие лучевого дерматита и незаживающих язв
- Формирование грубых рубцов
- Риск перерождения базалиомы в более агрессивные формы рака
- Выпадение волос в зоне облучения
- Нарушение работы сальных и потовых желез
- Возможное развитие катаракты при облучении опухолей вблизи глаз
Особенности различных видов лучевой терапии
Близкофокусная рентгенотерапия эффективна на начальных стадиях базалиомы, но плохо подходит для опухолей над костными структурами.
Электронная терапия считается более щадящей и избирательной, но требует дорогостоящего оборудования и подходит только для крупных опухолей (от 4 см2).
Фотодинамическая терапия: перспективный метод лечения базалиомы
ФДТ обладает рядом преимуществ по сравнению с другими методами:
- Высокая эффективность (до 96% излечения за одну процедуру)
- Низкий риск рецидивов
- Отличный косметический результат
- Возможность лечения сложных локализаций (нос, веки)
- Подходит для крупных базалиом
- Минимум побочных эффектов
- Мало противопоказаний
Как проводится ФДТ базалиомы?
Процедура ФДТ включает следующие этапы:

- Введение фотосенсибилизатора внутривенно
- Накопление препарата в опухолевых клетках (2-3 часа)
- Облучение опухоли лазером по особой схеме
- Запуск фотохимической реакции, разрушающей раковые клетки
Длительность процедуры от 20 минут до 2,5 часов в зависимости от размера опухоли.
Почему ФДТ не так распространена?
Основные причины недостаточного распространения метода:
- Высокая стоимость фотосенсибилизаторов в США и Европе
- Отсутствие оплаты процедуры страховыми компаниями
- Необходимость дорогостоящего оборудования
- Потребность в высококвалифицированных специалистах
Выбор оптимального метода лечения базалиомы
При выборе метода лечения базалиомы следует учитывать:
- Размер и локализацию опухоли
- Стадию заболевания
- Общее состояние здоровья пациента
- Возможные косметические последствия
- Риск рецидивов
- Доступность и стоимость различных методов
В большинстве случаев фотодинамическая терапия является оптимальным выбором, сочетая высокую эффективность и минимум побочных эффектов. Однако окончательное решение должен принимать врач-онколог после тщательного обследования пациента.

Лечение базалиомы кожи без рецидива – фотодинамическая терапия базалиомы
Эффективное лечение базалиомы за одну процедуру – без операции, без рецидива, без рубцов и шрамов
д.м.н., профессор Афанасьев Максим Станиславович, онколог, хирург, эксперт по фотодинамической терапии базалиомы.
Базалиома, или базальноклеточный рак кожи, – сложное заболевание. Медицина предлагает много методов лечения, но все они травматичны, чреваты формированием серьезных косметических дефектов, развитием отдаленных осложнений, и ни один не избавляет от рецидивов в будущем.
Даже голливудским звездам, которым доступны самые высокотехнологичные и дорогостоящие методы лечения, приходится проходить лечение базальноклеточного рака кожи годами. Самый известный пример – Хью Джекман. Актер с 2013 года борется с болезнью, чтобы сохранить нос. И пока это ему удается. Но на фоне уже шестого рецидива у Джекмана есть серьезный риск его утраты.
Хью Джекман начал борьбу с базалиомой на носу в 2013 году. Он очень дисциплинированный пациент. Но не смотря на активное лечение, актер имеет уже шестой рецидив болезни.
Он очень дисциплинированный пациент. Но не смотря на активное лечение, актер имеет уже шестой рецидив болезни.
К сожалению, ни один из существующих методов лечения не гарантируют избавления от базалиомы навсегда. И если даже Хью Джекман, имеющий доступ к самой современной медицинской помощи, не может избавиться от проблемы, то возникает закономерный вопрос – лечится ли это заболевание? Можно ли вылечить базалиому?
Да, я утверждаю, что базалиома в подавляющем большинстве случаев полностью излечима. Новый метод ФДТ – фотодинамическая терапия базалиомы – позволяет мне проводить эстетическое и безрецидивное лечение базалиомы за одну процедуру.
Нужно ли удалять базалиому, если она не беспокоит?Многие относятся к лечению базалиомы слишком снисходительно. Так как эта форма рака отличается медленным ростом и почти никогда не метастазирует, врачи редко настаивают на лечении и обычно не предупреждают о последствиях отказа. И если для пожилых пациентов такая тактика с натяжкой может считаться оправданной, то для молодых людей – а за последние 10 лет базалиома очень сильно «помолодела» – она не выдерживает никакой критики. При таком подходе пациент относится к своему незначительному на первый взгляд заболеванию несерьезно, и принимает решение ничего с ним не делать. Очень часто лечение ограничивается применением так называемой «зеленки». Но я считаю, что Хью Джекман прав в своем настойчивом стремлении избавиться от базалиомы. И не только по причине эстетического дефекта. Лечение необходимо. Базалиома – опухоль, которая хоть и медленно, но постоянно растет. Самостоятельно она никогда не проходит. Рано или поздно она преодолевает кожный покров, прорастает в мышцы и нервы, внедряется в хрящи и необратимо нарушает работу органов. Если базалиома располагается на лице, она в буквальном смысле разрушает его. Базалиома в области глаза или носа, разрастаясь, может привести к их потере. Базалиома головы со временем способна разрушить череп и прорасти до мозга.
И если для пожилых пациентов такая тактика с натяжкой может считаться оправданной, то для молодых людей – а за последние 10 лет базалиома очень сильно «помолодела» – она не выдерживает никакой критики. При таком подходе пациент относится к своему незначительному на первый взгляд заболеванию несерьезно, и принимает решение ничего с ним не делать. Очень часто лечение ограничивается применением так называемой «зеленки». Но я считаю, что Хью Джекман прав в своем настойчивом стремлении избавиться от базалиомы. И не только по причине эстетического дефекта. Лечение необходимо. Базалиома – опухоль, которая хоть и медленно, но постоянно растет. Самостоятельно она никогда не проходит. Рано или поздно она преодолевает кожный покров, прорастает в мышцы и нервы, внедряется в хрящи и необратимо нарушает работу органов. Если базалиома располагается на лице, она в буквальном смысле разрушает его. Базалиома в области глаза или носа, разрастаясь, может привести к их потере. Базалиома головы со временем способна разрушить череп и прорасти до мозга. Надо ли говорить, что эти процессы еще и крайне болезненны?
Надо ли говорить, что эти процессы еще и крайне болезненны?
Запущенная базалиома (на фото) не поддается лечению. Поэтому начинать лечение заболевания необходимо на ранних его стадиях.
На этой стадии базалиома практически не поддается лечению, ведь вместе с базалиомой необходимо будет удалить часть органа или орган целиком.
Поэтому если вы замечаете на коже новообразование, важно пройти диагностику и убрать базалиому, пока она маленькая.
Врага нужно знать в лицоПеред продолжением нашего разговора я должен рассказать вам об одной разновидности базалиомы, которую невозможно распознать на стадии диагностики. Примерно в 6% случаев лечение базалиомы не дает никакого эффекта – удаление базалиомы заканчивается рецидивом, и она снова появляется на том же месте. А после очередного удаления весь процесс повторяется… Такую форму базальноклеточного рака называют упорно рецидивирующей базалиомой. К большому сожалению, современная медицина не имеет ни одного эффективного средства борьбы с упорно рецидивирующей базалиомой. Пока не разгадан механизм, почему она возвращается. Тем не менее, даже для такой форы базалиомы основатель ФДТ в России, профессор Евгений Филлипович Странадко, рекомендует в качестве метода выбора использовать исключительно фотодинамическую терапию. Ведь в случае проявления упорно рецидивирующей базалиомы предстоит неоднократное лечение, косметический эффект которого будет полностью зависеть от выбранного на раннем этапе способа ее удаления. Надо понимать, что любое хирургическое лечение – это всегда лечение «минус ткань», калечащее лечение. Только ФДТ позволяет проводить эффективное лечение без удаления здоровых тканей и получать эстетический результат даже на фоне упорно рецидивирующей базалиомы.
Пока не разгадан механизм, почему она возвращается. Тем не менее, даже для такой форы базалиомы основатель ФДТ в России, профессор Евгений Филлипович Странадко, рекомендует в качестве метода выбора использовать исключительно фотодинамическую терапию. Ведь в случае проявления упорно рецидивирующей базалиомы предстоит неоднократное лечение, косметический эффект которого будет полностью зависеть от выбранного на раннем этапе способа ее удаления. Надо понимать, что любое хирургическое лечение – это всегда лечение «минус ткань», калечащее лечение. Только ФДТ позволяет проводить эффективное лечение без удаления здоровых тканей и получать эстетический результат даже на фоне упорно рецидивирующей базалиомы.
Ниже представлены основные на сегодня методы лечения базалиомы:
- хирургические способы
- лучевая терапия
- химиотерапия.
Чтобы понять разницу, давайте остановимся на них подробнее.
Только небольшие базалиомы можно лечить хирургическим методом. Иссечение опухолей большего размера всегда оставляет после себя очевидный косметический дефект – значительный дефицит тканей и рубец

Недостатки хирургического метода:
- Высокий процент рецидива базалиомы после иссечения. Особенно часто рецидивируют запущенные базалиомы, которые успели прорасти за пределы кожи.
Не стоит доверять информации, будто операция по удалению базалиомы имеет низкий процент рецидив. Эта цифра актуальна только для небольших образований. При удалении базалиом свыше 2-3 мм рецидивируют обычно более половины из них.
- Сложность и невозможность повторного лечения из-за серьезной утраты тканей.
Рецидив базалиомы требует повторной операции. Но после второго-третьего рецидива операция обычно невозможна: представьте, что происходит с зоной, в которой с каждым удалением базалиомы дополнительно удаляют 6 мм здоровой ткани.
- Рецидив после операции возникает в зоне рубца. Эта зона почти не поддается лечению методом ФДТ. Поэтому в случае рецидива базалиомы после хирургического лечения у вас практически не останется альтернативного метода – только повторная хирургия или облучение.

- Если опухоль расположена на крыльях носа, на ушной раковине или в уголках губ, если предстоит лечение множественной базалиомы, то хирургический метод в прямом смысле слова превращается в калечащую операцию. В этих зонах важен каждый миллиметр ткани, но зачастую вместе с опухолью может потребоваться удаление до половины носа или уха, и недостаток тканей не получится скомпенсировать методами пластической хирургии.
- Противопоказанием к операции является и расположение базалиомы в непосредственной близости около глаза – велик риск его утраты.
Дальше имеет смысл познакомиться с ограничениями каждого хирургического метода в отдельности.
Лечение базалиомы лазером – это хирургическая операция. Лазерное удаление базалиомы имеет один существенный недостаток. Дело в том, что лазерный луч не срезает ткани, а выпаривает их, слой за слоем. После лазера от опухоли остается лишь обугленная корочка. Таким образом, «прижигание» лазером не дает возможности направить удаленную опухоль на гистологическое исследование. Только гистология позволяет оценить полноту удаления базалиомы и исключить более серьезную форму рака, который в редких случаях скрывается или соседствует с базалиомой. У этого метода есть и еще один недостаток. Лазерное лечение базалиомы термически повреждает ткани, и такая рана заживает с образованием рубца.
Таким образом, «прижигание» лазером не дает возможности направить удаленную опухоль на гистологическое исследование. Только гистология позволяет оценить полноту удаления базалиомы и исключить более серьезную форму рака, который в редких случаях скрывается или соседствует с базалиомой. У этого метода есть и еще один недостаток. Лазерное лечение базалиомы термически повреждает ткани, и такая рана заживает с образованием рубца.
Радиоволновое удаление базалиомы, или электрокоагуляция, или лечение электроножом, – еще один хирургический метод. В этом случае для удаления образования используется наконечник с тонкой проволокой. Когда по проволоке пропускается электрический ток определенной частоты, она приобретает свойства скальпеля. Чаще всего лечение базалиомы радиоволнами выполняется на медицинской аппаратуре американской фирмы «Сургитрон», которое и дало второе название методу. Этот метод хорош тем, что после его применения остается ткань для биопсии – патоморфолог сможет оценить полноту удаления базалиомы и исключить более агрессивную форму рака. Недостаток у электрокоагуляции такой же, как у всех хирургических методик – высокий процент рецидивов для всех новообразований, превышающих 2 мм. Нужно быть морально готовым и к тому, что иссечение базалиомы кожи радиоволнами оставляет после себя рубец.
Недостаток у электрокоагуляции такой же, как у всех хирургических методик – высокий процент рецидивов для всех новообразований, превышающих 2 мм. Нужно быть морально готовым и к тому, что иссечение базалиомы кожи радиоволнами оставляет после себя рубец.
Криодеструкция, или криотерапия – это прижигание базалиомы жидким азотом. Метод дешев и достаточно широко распространен. Впрочем, и рассчитывать на чудо не стоит. Удаление базалиомы криодеструкцией имеет очень серьезный недостаток: глубину воздействия жидкого азота на ткани никак невозможно контролировать. То есть после лечения базалиомы азотом есть риск как оставить в коже очаги поражения, так и, наоборот, задеть слишком большие участки здоровых тканей. В последнем случае после прижигания базалиомы высока вероятность развития обширного рубца. Лечение базалиомы криодеструкцией имеет и еще один недостаток. Так как метод не дает возможности оценить, удалена опухоль полностью или нет, базалиома после криодеструкции вполне может возобновить свой рост и со временем потребует повторного удаления.
Это высокотехнологичный и дорогой метод лечения, который требует специального оборудования, особой подготовки хирурга и наличия в клинике собственной патоморфологической лаборатории. Он предназначен для достижения высокого эстетического результата лечения опухолей на лице, шее, ногах и руках, на половых органах. Вероятно, именно этим методом проводится лечение Хью Джекмана. Операцию Моса можно сравнить (весьма вольно, конечно) с использованием слайсера: ткани удаляются тонкими слоями, слой за слоем и незамедлительно направляются в лабораторию. Процедура повторяется до тех пор, пока в срезе не перестают обнаруживаться опухолевые клетки. Так как вся операция проводится под контролем патоморфолога, нет необходимости удалять базалиому «с захватом» 6 мм здоровых тканей. Операция отличается высокой эстетикой, и при нехватке кожи на оперируемом участке ее заменяют имплантатами.
Облучение базалиомы: особенности метода и последствия после облучения базалиомыЛучевые, или радиационные, методы лечения применяются только при наличии противопоказаний к альтернативным методикам. Это метод выбора для сложно расположенных (например, на лице), глубоких или слишком больших опухолей до 5 см, которые невозможно пролечить хирургически. Назначается они и пожилым пациентам с противопоказаниями к хирургическому лечению. Так как применение метода всегда сопровождается осложнениями, его используют преимущественно для пожилых людей старше 65 лет. Облучение базалиомы кожи проводится:
Это метод выбора для сложно расположенных (например, на лице), глубоких или слишком больших опухолей до 5 см, которые невозможно пролечить хирургически. Назначается они и пожилым пациентам с противопоказаниями к хирургическому лечению. Так как применение метода всегда сопровождается осложнениями, его используют преимущественно для пожилых людей старше 65 лет. Облучение базалиомы кожи проводится:
- методом близкофокусной рентгенотерапии,
- с использованием бета лучей (электронов).
Применение того или иного метода не всегда определяется рациональностью. Близкофокусная рентгенотерапии представлена в каждом онкологическом диспансере, поэтому чаще всего пациентов направляют именно на нее. Электронные установки дороги и сложны, поэтому ими оснащены буквально единичные клиники. Давайте рассмотрим, как действует лучевая терапия на базалиому. Считается, что лечение базалиомы лучевой терапией отрицательно влияет на ДНК клеток опухоли. Ионизирующее излучение делает невозможным их дальнейшее деление, базалиома после лучевой терапии перестает расти и со временем разрушается. Часто встречается информация, будто лучевое лечение базалиомы не имеет каких-то серьезных последствий. К сожалению, это неправда. Облучение базалиомы кожи вызывает массу осложнений, которых
Ионизирующее излучение делает невозможным их дальнейшее деление, базалиома после лучевой терапии перестает расти и со временем разрушается. Часто встречается информация, будто лучевое лечение базалиомы не имеет каких-то серьезных последствий. К сожалению, это неправда. Облучение базалиомы кожи вызывает массу осложнений, которых
1. Лучевая терапия при базалиоме кожи вызывает развитие дерматита и незаживающей лучевой язвы, которая не рубцуется на протяжении нескольких недель.
Так выглядит лучевая язва
Если в начале лечения кожа в зоне обучения только краснеет и зудит, то к третьей неделе терапии развивается незаживающая ярко-красная язва. Она очень легко инфицируется, имеет крайне неприятный запах, и с большим трудом затягивается только через 1,5 месяца после окончания лечения.
2. Лучевая язва всегда заживает с образованием рубца. Это создает не только дефект мимики, но и сильно затрудняет лечение базалиомы в случае ее рецидива.
3. Невозможно заранее предсказать, как подействуют радиоактивные частицы. С одной стороны, лечебная радиация направлена на интенсивно делящиеся клетки, а это основное свойство злокачественных новообразований: излучение повреждает клетки базалиомы и делают их нежизнеспособными.
Но с другой стороны само лучевое воздействие обладает высокими мутагенными свойствами. Здоровая ткань также попадает под воздействие радиации, и ДНК здоровых клеток повреждаются.
Так изначально безопасная базалиома с высокой вероятностью «перерождается» в метастазирующие формы рака – например, в плоскоклеточный рак кожи.
Опасность развития этого осложнения сохраняется всю оставшуюся жизнь после облучения базалиомы. Именно по этой причине лучевое лечение не проводят пациентам моложе 50 лет. Из-за высоких рисков осложнений не применяется лучевое лечение и при рецидиве базалиомы.
4. Если базалиома возникла на голове, облучение приводит к выпадению волос в зоне воздействия, которые после окончания лечения вырастают ломкими и тусклыми.
5. Риск осложнений возрастает пропорционально глубине проникновения базалиомы и интенсивности облучения.
6. При лечении опухолей, расположенных вблизи глаз, может возникнуть катаракта.
7. Лечение базалиомы облучением приводит к изменениям в работе сальных и потовых желез в области воздействия излучения.
8. Анатомически трудные места не лечатся ни одним из методов лучевой терапии.
9. При лучевом лечении базалиом на лице риск рецидивов выше, чем на других участках кожи.
Близкофокусная рентген-терапия: особенности метода и его недостаткиЧаще всего под лучевым методом лечения подразумевают близкофокусную рентген терапию – установками для ее проведения оснащены все специализированные онкодиспансеры. В этом случае облучение выполняется коротковолновым рентгеновским излучением.
Так выглядит аппарат для близкофокусной рентген-терапии.
Так как глубина воздействия этого излучения колеблется от нескольких миллиметров до 7 – 8 см, дозировка и количество сеансов рассчитывается индивидуально. Близкофокусная рентген-терапия эффективна только на начальных стадиях базалиомы и применяется только на доступных участках кожи. Например, уголок носа считается сложным для обработки. Имеет этот метод и свой недостаток. Рентгеновское излучение хорошо поглощается плотными тканями – например, костями. Поэтому при близком расположении базалиомы над костью – в области ушных раковин и на голове – рекомендуется лучевая терапия электронами.
Электронная терапия базалиомы: особенности метода и его недостаткиБета лучи называются электронами. Соответственно, лечение бета-лучами называется электронной терапией. По сравнению с рентгеновским, электронное излучение считается более щадящим, избирательным и узконаправленным. Электроны поглощаются тканями одинаково и независимо от их плотности. В отличие от рентгеновских лучей, энергия которых с нарастанием глубины теряется, энергия электронного пучка нарастает до пика на определенной глубине, а затем резко падает. Все это означает, что при правильном расчете дозы облучение минимально травмирует здоровые ткани вокруг опухоли. Также электронная терапия позволяет облучать большие участки кожи при множественных базалиомах. Но и у лечения методом электронной терапии есть ограничения. С одной стороны – это дороговизна оборудования. С другой стороны – методика показана на запущенных стадиях – размер базалиомы должен быть не менее чем 4 см2, так как аппарат достаточно трудоемок в настройке и не позволяет фокусировать поток на меньшую площадь. Не применяют электронное облучение и для лечения базалиомы в области глаз: современная радиология не имеет эффективной защиты органа зрения.
В отличие от рентгеновских лучей, энергия которых с нарастанием глубины теряется, энергия электронного пучка нарастает до пика на определенной глубине, а затем резко падает. Все это означает, что при правильном расчете дозы облучение минимально травмирует здоровые ткани вокруг опухоли. Также электронная терапия позволяет облучать большие участки кожи при множественных базалиомах. Но и у лечения методом электронной терапии есть ограничения. С одной стороны – это дороговизна оборудования. С другой стороны – методика показана на запущенных стадиях – размер базалиомы должен быть не менее чем 4 см2, так как аппарат достаточно трудоемок в настройке и не позволяет фокусировать поток на меньшую площадь. Не применяют электронное облучение и для лечения базалиомы в области глаз: современная радиология не имеет эффективной защиты органа зрения.
Большие и запущенные неоперабельные опухоли ведут химиотерапией. Но эффективность такого лечения не очень высокая.
Основной недостаток всех существующих методов лечения – высокий риск рецидивов. В итоге резать или облучать приходится снова и снова. При этом каждый этап лечения сопровождается значительной утратой здоровых тканей и их рубцеванием. Необходимость глубокого иссечения тканей – критический момент лечения базалиом на лице – особенно на носу, на ушах и в уголках губ, когда каждый рецидив базалиомы сопровождается необратимой утратой значительной части органа.
Рецидив базалиомы в рубце – пожалуй, самое страшное последствие лечения базалиомы классическими методами Нужно понимать, что почти все существующие методы лечения приводят к формированию рубца, который представляет из себя плотную соединительную ткань, слабо пронизанную сосудами и плохо снабжаемую кровью. При этом рецидив базалиомы происходит в зоне ее исходной локализации – то есть, всегда в зоне рубца. К сожалению, в этом случае ФДТ теряет свою эффективность – микроциркуляция рубца не позволяет фотосенсибилизатору накопиться в достаточной концентрации.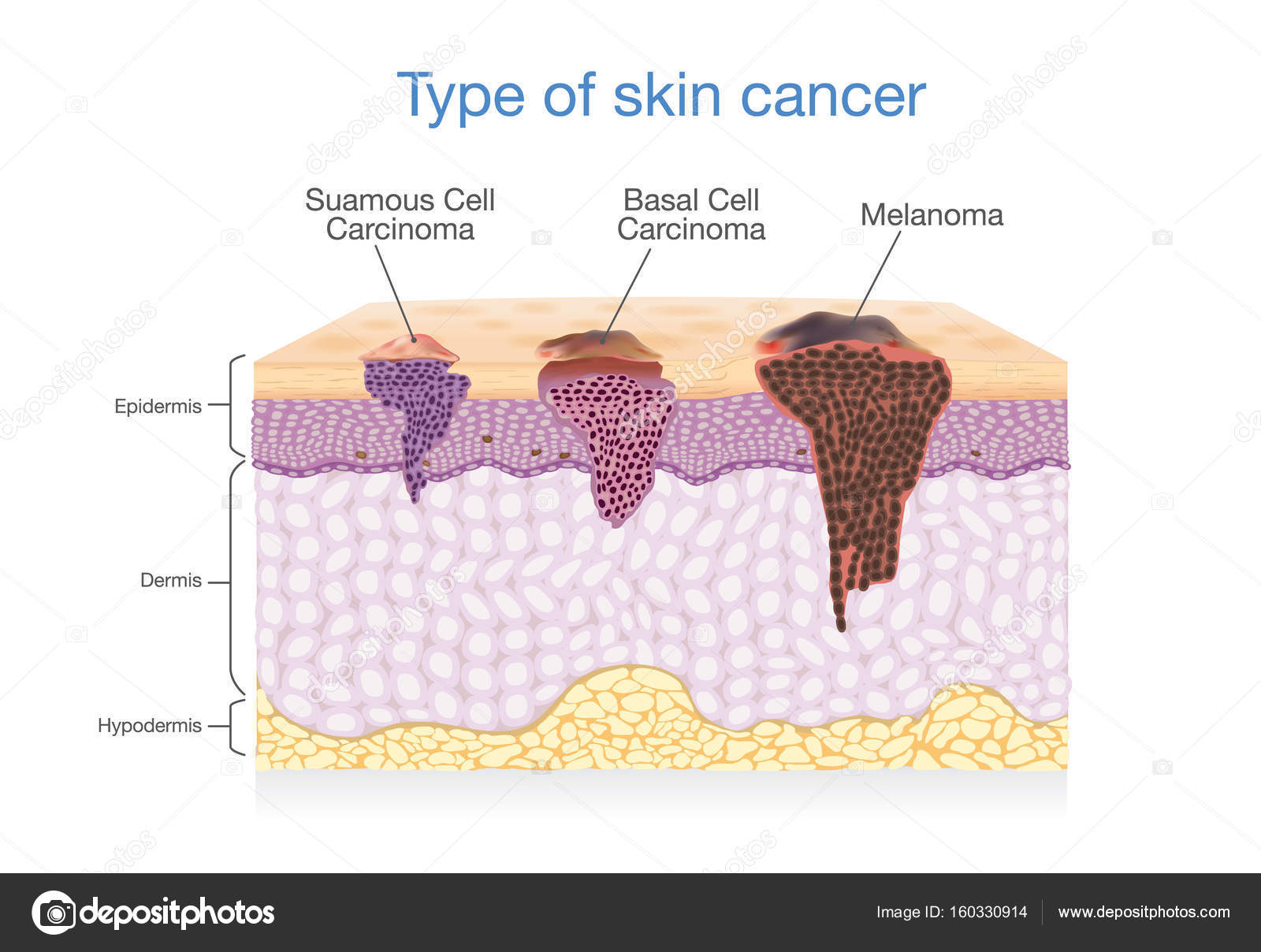 Соответственно, рецидив базалиомы в рубце слабо поддается каким-либо альтернативным методам лечения, кроме хирургического. Так, выполнив операцию по удалению базалиомы всего один раз, вы становитесь заложником хирургического метода.
Соответственно, рецидив базалиомы в рубце слабо поддается каким-либо альтернативным методам лечения, кроме хирургического. Так, выполнив операцию по удалению базалиомы всего один раз, вы становитесь заложником хирургического метода.
Что делать? Самый эффективный метод профилактики базалиомы после операции – не делать операцию вообще: ее лечение после удаления хирургическим путем закрывает возможность применения почти всех других методов, кроме хирургии.
Как лечить базалиому, чтобы вылечить. Лечение базалиомы методом ФДТФДТ – эффективная методика безрецидивного лечения базалиомы за одну процедуру. Большой личный опыт лечения базалиомы при помощи ФДТ позволяет мне уверенно говорить о том, что:
- ФДТ в 96% случаев навсегда избавляет от базалиомы за одну процедуру,
- Фотодинамическое лечение базалиомы показывает самую высокую эффективность среди всех существующих методик.
 Метод прицельно действует на раковые клетки и полностью устраняет их. Риск рецидива даже большой базалиомы после правильной и в полном объеме выполненной ФДТ в разы ниже, чем от других способов лечения и составляет всего несколько процентов.
Метод прицельно действует на раковые клетки и полностью устраняет их. Риск рецидива даже большой базалиомы после правильной и в полном объеме выполненной ФДТ в разы ниже, чем от других способов лечения и составляет всего несколько процентов. - Только фотодинамический метод лечения базалиомы обеспечивает высочайший эстетический результат: рубца либо не остается, либо он почти незаметен.
- Метод подходит для самых сложных базалиом в области носа и век.
- ФДТ показывает очень хорошие результаты в лечении крупных базалиом.
- Почти не имеет побочных эффектов, поскольку в ходе выполнения ФДТ не страдают здоровые клетки.
Для ФДТ не имеет значения расположение базалиомы, ее стадия, тип или размер. Для этого метода лечения практически нет противопоказаний по возрасту или по состоянию здоровья.
В чем суть методикиФотодинамическое удаление базалиомы кожи начинается с капельницы – пациенту в кровь вводят препарат фотосенсибилизатор, который повышает светочувствительность тканей. Фотосенсибилизатор обладает особым свойством задерживаться только в старых, атипичных, поврежденных и раковых клетках. Через 2-3 часа после введения ткани по особой схеме облучаются лазером. Фотосенсибилизатор активируется светом и вступает в сложную фотохимическую реакцию, в результате которой выделяется токсические соединения и активные формы кислорода, которые разрушают раковые клетки. Длительность процедуры зависит от размеров и количества опухолей и занимает от 20 минут до 2,5 часов.
Фотосенсибилизатор обладает особым свойством задерживаться только в старых, атипичных, поврежденных и раковых клетках. Через 2-3 часа после введения ткани по особой схеме облучаются лазером. Фотосенсибилизатор активируется светом и вступает в сложную фотохимическую реакцию, в результате которой выделяется токсические соединения и активные формы кислорода, которые разрушают раковые клетки. Длительность процедуры зависит от размеров и количества опухолей и занимает от 20 минут до 2,5 часов.
Хочу еще раз особенно подчеркнуть, что каждая измененная клетка аккумулирует в себе фотосенсибилизатор. Поэтому после правильно выполненной фотодинамической терапии можно говорить о том, что раковых клеток в зоне воздействия не остается. Это означает, что рецидиву взяться попросту неоткуда.
Именно такое прицельное воздействие на раковые клетки и обеспечивает полноценное удаление опухоли и великолепный эстетический результат после процедуры.
Так ли все просто?Конечно, процедура ФДТ совсем не так проста, как может показаться на первый взгляд. Для получения гарантированного результата она требует очень качественного оборудования, высочайшего мастерства, ювелирной точности и строго индивидуального разработанного плана лечения. Для каждого пациента я разрабатываю собственный протокол лечения, который зависит от возраста, анамнеза, размера и локализации опухоли, сопутствующих заболеваний. Обязательно выполняю диагностику и дифференцировку опухоли:
Для получения гарантированного результата она требует очень качественного оборудования, высочайшего мастерства, ювелирной точности и строго индивидуального разработанного плана лечения. Для каждого пациента я разрабатываю собственный протокол лечения, который зависит от возраста, анамнеза, размера и локализации опухоли, сопутствующих заболеваний. Обязательно выполняю диагностику и дифференцировку опухоли:
- визуальный осмотр с дерматоскопией;
- забор материала для цитологической оценки;
- забор отпечатка-мазка в случае с изъязвленной формой;
- забор биопсии для опухолей более 5 см2.
Такая процедура позволяет точно диагностировать базальноклеточный рак кожи и исключить более агрессивный – плоскоклеточный. Перед процедурой тщательно рассчитываю дозировку фотосенсибилизатора, а также интенсивность и время лазерного воздействия. Скрупулезно контролирую мощность лазерного излучения в ходе процедуры. Соблюдение протокола ФДТ и индивидуальный подход позволяет мне с первого раза добиваться хороших результатов лечения на уровне 96 %. К слову, далеко не всем прошедшим обучение ФДТ специалистам удается запускать необходимую фотохимическую реакцию и добиваться излечения. Хочу поделиться с вами, как выглядит неправильная реакция тканей в ходе выполнения так называемой ФДТ.
Соблюдение протокола ФДТ и индивидуальный подход позволяет мне с первого раза добиваться хороших результатов лечения на уровне 96 %. К слову, далеко не всем прошедшим обучение ФДТ специалистам удается запускать необходимую фотохимическую реакцию и добиваться излечения. Хочу поделиться с вами, как выглядит неправильная реакция тканей в ходе выполнения так называемой ФДТ.
На фотографии представлена гипертермия – ожог ткани, которого не должно быть после правильно выполненной процедуры ФДТ. По реакции тканей я понимаю, что никакой фотохимической ракции в этом случае не произошло, даже если перед процедурой пациенту ввели фотосенсибилизатор и использовали лазер. Представленный на фотографии результат лечения не дает права называть его ФДТ. Поэтому после завершения лечения пациент не получит тех преимуществ методики, о которых я говорил выше.
Не берусь утверждать, помогла эта процедура, или нет: фото предоставлено коллегами, и дальнейшая сдуьба пациента мне не известна. Ниже представлены фотографии, которые покажут, как выглядит зона лечения после ФДТ.
Ниже представлены фотографии, которые покажут, как выглядит зона лечения после ФДТ.
Фотохимическая реакция может сопровождаться побелением тканей в зоне воздействия, как показано на фотографии.
Через 5 дней после ФДТ зона облучения темнеет, что говорит об эффективности проведенного лечения, которое приведет к гибели базалиомы.
На 14-20 день образуется корочка, под которой идет эпителизация.
После выздоровления остается незначительный и малозаметный рубец.
РеабилитацияПосле процедуры на месте воздействия проявляется синюшность, которая на 14-20 день затягивается черной корочкой. Если пациент в послеоперационном периоде на протяжении 4 — 6 недель аккуратно выполняет требования врача, после процедуры ФДТ на коже остается небольшой и почти незаметный рубец. В случае удаления базалиомы небольшого размера, опухоль после ФДТ часто исчезает бесследно.
Почему метод ФДТ слабо представлен в Европе и СШАМногие пациенты задают мне резонный вопрос – почему если метод ФДТ так эффективен, то он мало известен в США и Европе? Главная причина такого положения вещей – завышенная стоимость фотосенсибилизатора в этих странах – себестоимость препарата там составляет около 3 000 долларов США. Это высокая цена, соответственно, ФДТ базалиомы не оплачивается страховыми компаниями. А если метод не используется, то он не развивается или развивается очень слабо. Я занимаюсь фотодинамической терапией более 10 лет, и накопленный опыт позволяет мне добиваться полного излечения самых сложных опухолей.
Это высокая цена, соответственно, ФДТ базалиомы не оплачивается страховыми компаниями. А если метод не используется, то он не развивается или развивается очень слабо. Я занимаюсь фотодинамической терапией более 10 лет, и накопленный опыт позволяет мне добиваться полного излечения самых сложных опухолей.
Чтобы получить консультацию, показана ли вам фотодинамическая терапия базалиомы, и рассчитать цену процедуры, высылайте вашу историю болезни и анализы на e-mail [email protected]. Или звоните по телефону +
8 (800) 555-77-26
в Москве. Прием ведет Афанасьев Максим Станиславович, онколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, хирург, эксперт по лечению базалиомы. Прием проводится в 5 клиниках Москвы, а также в центрах в Махачкале, Курске, Ставрополе, Барнауле, Самаре и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону
8 (800) 555-77-26
. За помощь в подготовке материала благодарю Гришачеву Татьяну Георгиевну, научного сотрудника Центра лазерной медицины ПСПбГМУ им.акад. И.П.Павлова.
За помощь в подготовке материала благодарю Гришачеву Татьяну Георгиевну, научного сотрудника Центра лазерной медицины ПСПбГМУ им.акад. И.П.Павлова.
Диагностика и лечение базалиомы (удаление)
Базалиома — это опухоль, которая происходит из эпителиальных клеток базального, самого нижнего слоя эпидермиса кожи, непосредственно прилегающего к дерме. Среди немеланомных новообразований кожи базалиомы составляют более 70% случаев.
Причины возникновения
Наиболее частая причина появления базалиомы — длительное воздействие на кожные покровы ультрафиолетового излучения. Кроме того, определенную роль играет и еще ряд факторов:
- постоянный контакт с высокими температурами;
- ионизирующее излучение;
- канцерогенные вещества;
- наследственная предрасположенность.
Важен также и возрастной фактор: наиболее часто эта патология встречается у людей старше 50 лет, а вот дети и подростки ей практически не болеют.
Симптомы базалиомы
Поскольку основной причиной заболевания является солнечный ультрафиолет, то чаще всего опухоль появляется на открытых участках кожи. В основном это лицо: носогубные складки, крылья носа, верхняя губа, внутренние и наружные углы глаз, виски. Несколько реже базалиома возникает на шее или на волосистой части головы. Тем не менее, в последние годы отмечена тенденция к увеличению числа базалиом на кожных покровах корпуса и конечностей.
В основном это лицо: носогубные складки, крылья носа, верхняя губа, внутренние и наружные углы глаз, виски. Несколько реже базалиома возникает на шее или на волосистой части головы. Тем не менее, в последние годы отмечена тенденция к увеличению числа базалиом на кожных покровах корпуса и конечностей.
Опухоль может иметь разные формы: узелковую, плоскую или поверхностную. Наиболее часто встречается узелковая форма. Такая базалиома начинается как безболезненное новообразование на коже, которое имеет розовый оттенок и легко кровоточит. В центре узла почти всегда имеется небольшое углубление. Опухоль растет медленно, иногда в течение нескольких лет. На ней могут появляться изъязвления и корочки. Со временем узел приобретает дольчатую структуру с выраженным сосудистым рисунком (телеангиоэктазиями).
Иногда существующая несколько лет узелковая базалиома может превращаться в плоскую. В таких случаях она приобретает вид большой (иногда более 10 см в диаметре) уплощенной, шелушащейся бляшки. Более неблагоприятный вариант развития новообразования — формирование на его месте глубокой язвы, которая прорастает внутрь кожных покровов.
Более неблагоприятный вариант развития новообразования — формирование на его месте глубокой язвы, которая прорастает внутрь кожных покровов.
Хоть формально базалиома и считается раком, но с точки зрения гистологии представляет собой что-то среднее между доброкачественной и злокачественной опухолью. Главное ее отличие — отсутствие метастазирования. То есть она неспособна распространяться по организму с током крови или лимфы, образуя очаги в отдаленных органах. С другой стороны, для базалиомы характерен местнодеструктивный рост: при образовании глубокой язвы злокачественное поражение из кожи может распространяться на подлежащие мышцы, кости и другие ткани.
Узнать цену
Не можете сейчас прилететь в Турцию? Запишитесь на онлайн-консультацию со специалистом «Анадолу».
Диагностика базалиомы
Установление диагноза при этом заболевании не вызывает особенных проблем, поскольку все его клинические проявления доступны для непосредственного визуального обследования.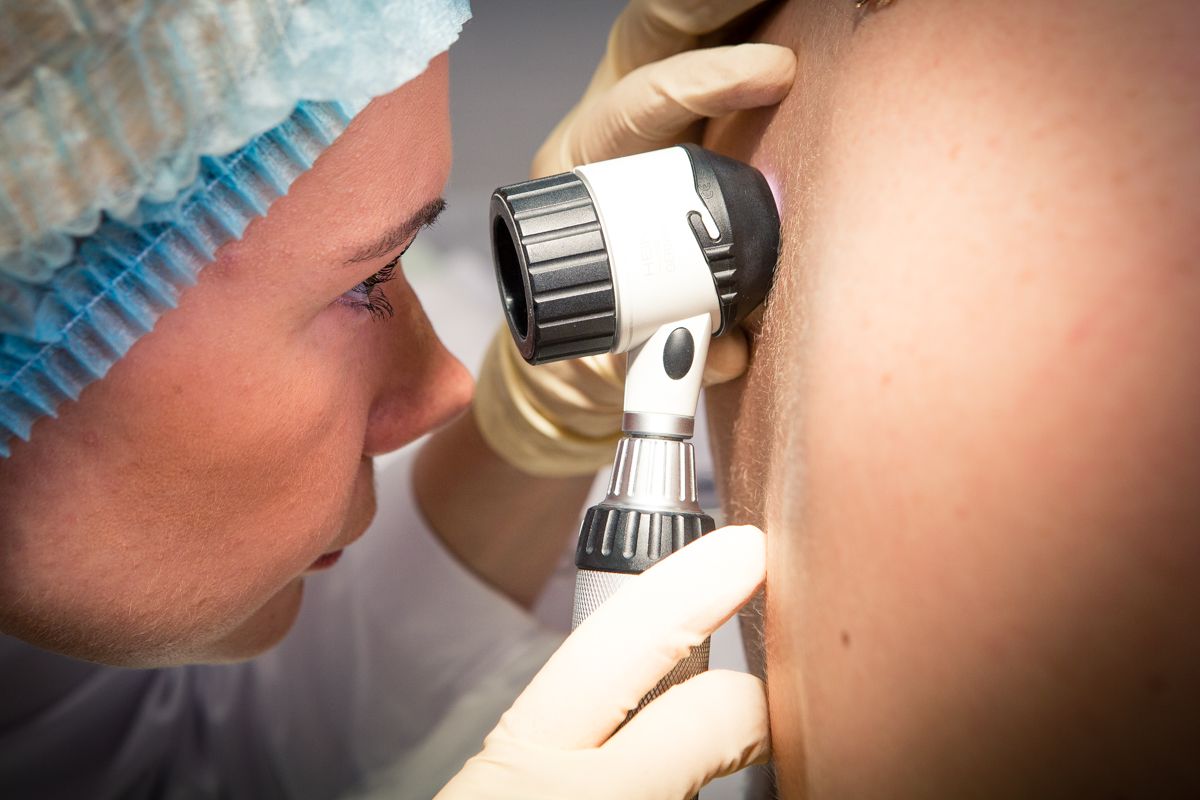 Кроме того, с поверхности узла берут соскоб и отправляют его на цитологический анализ, который даст однозначный ответ о природе новообразования. В диагнозе также обычно указывают степень распространенности опухоли, от которой будет зависеть выбор методов лечения базалиомы:
Кроме того, с поверхности узла берут соскоб и отправляют его на цитологический анализ, который даст однозначный ответ о природе новообразования. В диагнозе также обычно указывают степень распространенности опухоли, от которой будет зависеть выбор методов лечения базалиомы:
- T1 — максимальный диаметр опухоли менее 2 см;
- Т2 — максимальный диаметр опухоли менее 5 см;
- Т3 — максимальный диаметр опухоли более 5 см;
- Т4 — опухоль проросла вглубь и поразила органы и ткани, находящиеся под кожей.
Как лечат эту патологию в Турции?
Терапия при базалиоме включает в себя все традиционные для онкологии лечебные методики: хирургия, химио- и радиолечение.
Операция при этом новообразовании остается наиболее эффективным методом, который применяется практически во всех случаях. Более того, при опухоли небольших размеров (Т1) иногда достаточно только ее иссечения в пределах здоровых тканей. Дефекты кожи или хрящевых структур после удаления базалиомы замещают кожной пластикой.
Химиотерапию чаще применяют для профилактики рецидивов. Обычно назначают традиционные цитостатические препараты в малой дозировке. Лучевое лечение базалиомы показано преимущественно при более высоких стадиях (Т3 — Т4) развития опухоли или при устранении рецидивов. Оно становится частью комбинированной терапии, когда новообразование сначала обрабатывают ионизирующим излучением, а затем удаляют его хирургически. Прогноз при лечении базалиомы практически всегда благоприятный. Более чем 90% случаев заболевания даже на поздних стадиях заканчиваются полным излечением. А на начальных этапах (Т1 — Т2) вероятность бесследного избавления от данной патологии составляет практически 100%.
Материал подготовлен по согласованию с врачами медицинского центра «Анадолу».
Немеланомный рак кожи — Лечение
Хирургия является основным методом лечения немеланомного рака кожи, хотя это может зависеть от ваших индивидуальных обстоятельств.
Нехирургические методы лечения, такие как замораживание (криотерапия), противораковые кремы, фотодинамическая терапия (ФДТ), лучевая терапия и электрохимиотерапия, также используются в определенных обстоятельствах.
В целом лечение является успешным как минимум у 9 из 10 человек с немеланомным раком кожи.
Если у вас рак кожи, в вашу группу специалистов по уходу могут входить дерматолог, пластический хирург, специалист по лучевой и химиотерапии (онколог), патологоанатом (специалист по пораженным тканям) и специализированная медсестра.
Если у вас немеланомный рак кожи, вы можете посетить нескольких (или всех) этих специалистов в рамках своего лечения.
При выборе наиболее подходящего для вас лечения врачи учитывают:
- тип рака, который у вас есть
- стадия рака (его размер и степень распространения)
- ваше общее состояние здоровья
Ваша команда по лечению рака порекомендует лучший, по их мнению, вариант лечения, но окончательное решение будет за вами.
Перед посещением больницы для обсуждения вариантов лечения вам может быть полезно составить список вопросов, которые вы хотели бы задать.
Например, вы можете узнать, каковы преимущества и недостатки определенных методов лечения.
Хирургическое иссечение
Хирургическое иссечение — это операция по вырезанию опухоли вместе с окружающими здоровыми тканями для полного удаления опухоли.
Хирургическое иссечение может быть выполнено в сочетании с кожным трансплантатом, что включает удаление участка здоровой кожи, как правило, с части тела, где рубцы не видны, например, с шеи, живота или верхней части бедра. Затем он соединяется (прививается) к пораженному участку.
В большинстве случаев для лечения немеланомного рака кожи достаточно хирургического вмешательства.
Микрографическая хирургия по Моосу
Микрографическая хирургия по Моосу (MMS) — это специальная форма хирургии, используемая для лечения немеланомного рака кожи, когда:
- существует высокий риск распространения или возвращения рака
- рак находится в область, где было бы важно удалить как можно меньше кожи, например, нос или область вокруг глаз
MMS включает хирургическое иссечение опухоли и небольшого участка окружающей кожи.
Края немедленно проверяют под микроскопом, чтобы убедиться, что вся опухоль полностью удалена.
В противном случае проводится дополнительная операция, как правило, в тот же день. Это сводит к минимуму удаление здоровой ткани и уменьшает образование рубцов, гарантируя полное удаление опухоли.
Кюретаж и электрокоагуляция
Кюретаж и электрокоагуляция — это метод, аналогичный хирургическому иссечению, но он подходит только в случаях, когда опухоль очень мала.
Хирург использует небольшое лезвие в форме ложки или круглое лезвие, чтобы соскоблить раковую опухоль, прежде чем прижечь (прижечь) кожу, чтобы удалить все оставшиеся раковые клетки и запечатать рану.
Процедуру может потребоваться повторить 2 или 3 раза, чтобы убедиться, что опухоль полностью удалена.
Криотерапия
Криотерапия использует лечение холодом для уничтожения рака. Иногда он используется для немеланомного рака кожи, который находится на ранней стадии.
Иногда он используется для немеланомного рака кожи, который находится на ранней стадии.
Жидкий азот используется для замораживания рака, что приводит к образованию струпа.
Примерно через месяц струпья, содержащие рак, отпадут с вашей кожи. Криотерапия может оставить на коже небольшой белый шрам.
Противораковые кремы
Противораковые кремы также используются при некоторых типах немеланомного рака кожи, но рекомендуются только в том случае, если опухоль находится в верхнем слое кожи, например, при ранней базальноклеточной карциноме и болезни Боуэна .
Существует 2 основных типа противораковых кремов:
- кремы для химиотерапии – содержат лекарство под названием 5-фторурацил
- иммуностимулирующие кремы – содержат лекарство под названием имихимод-формеланома
2 рак кожи, используются химиотерапевтические кремы, содержащие 5-фторурацил.

Крем наносится на пораженный участок в течение нескольких недель.
Поскольку затрагивается только поверхность кожи, вы не будете испытывать побочных эффектов, связанных с другими формами химиотерапии, таких как недомогание или выпадение волос. Тем не менее, ваша кожа может болеть в течение нескольких недель после этого.
Иммуностимулирующие кремы, содержащие имихимод, используются для лечения базальноклеточного рака диаметром менее 2 см. Он также используется для лечения актинического кератоза и болезни Боуэна.
Имихимод побуждает вашу иммунную систему атаковать рак кожи и используется в течение нескольких недель.
Общие побочные эффекты крема с 5-фторурацилом и имиквимода включают покраснение, шелушение кожи и зуд. Менее распространенные и более серьезные побочные эффекты включают образование волдырей или изъязвление кожи.
Фотодинамическая терапия (ФДТ)
Фотодинамическая терапия (ФДТ) используется для лечения базальноклеточного рака, болезни Боуэна и актинического кератоза.
 Он включает в себя использование крема, который делает кожу очень чувствительной к свету.
Он включает в себя использование крема, который делает кожу очень чувствительной к свету.После нанесения крема на пораженный участок кожи направляется сильный источник света, который убивает рак.
ФДТ может вызвать ощущение жжения и оставить рубцы, хотя обычно рубцов меньше, чем при хирургическом вмешательстве.
Лучевая терапия
Лучевая терапия включает использование низких доз радиации для уничтожения рака. Уровень радиации безопасен. Тем не менее, ваша кожа может болеть в течение нескольких недель после лучевой терапии.
Лучевая терапия иногда используется для лечения базальноклеточного и плоскоклеточного рака, если:
- операция не подходит
- рак покрывает большую площадь
- область трудно оперировать
Лучевая терапия иногда используется после хирургического удаления, чтобы попытаться предотвратить рецидив рака.
 Это называется адъювантной лучевой терапией.
Это называется адъювантной лучевой терапией.Электрохимиотерапия
Электрохимиотерапия является возможным методом лечения немеланомного рака кожи.
Это может быть рассмотрено, если:
- хирургическое вмешательство не подходит или не дало результатов
- лучевая терапия и химиотерапия не помогли
Процедура включает введение химиотерапии в опухоль или иногда непосредственно в вену (внутривенно). Короткие мощные импульсы электричества затем направляются на опухоль с помощью электродов.
Электрические импульсы позволяют лекарству более эффективно проникать в опухолевые клетки и наносить больший ущерб опухоли.
Процедура обычно проводится под общим наркозом, когда вы без сознания, но некоторым людям может быть назначена местная анестезия, когда вы в сознании, но обрабатываемая область немеет.

В зависимости от того, сколько опухолей необходимо лечить, процедура может занять до часа.
Основным побочным эффектом является боль в месте использования электрода, которая может сохраняться в течение нескольких дней и может потребовать обезболивающих средств.
Для появления результатов требуется около 6 недель, и процедуру обычно необходимо повторить.
Ваш специалист может предоставить вам более подробную информацию об электрохимиотерапии.
Последняя проверка страницы: 06 января 2020 г.
Следующая проверка должна быть завершена: 06 января 2023 г.Лечение базально-клеточного рака
Ниже приведены варианты лечения базально-клеточного рака (БКК) кожи. Ваша медицинская бригада предложит лечение в зависимости от группы риска. Они будут работать с вами, чтобы разработать план лечения.
БКК чаще всего лечат местной терапией.
 Это означает, что лечатся только раковые образования на коже и области вокруг нее.
Это означает, что лечатся только раковые образования на коже и области вокруг нее.Но если БКК распространился на другие части тела, можно использовать системную терапию. Системная терапия проходит через кровоток, чтобы достичь и уничтожить раковые клетки по всему телу.
Операция обычно предлагается при БКК. Тип выполняемой операции зависит от группы риска, места локализации рака и его размера.
Хирургическое иссечение удаляет опухоль вместе с некоторой нормальной тканью вокруг нее (называемой хирургическим краем). Это стандартное лечение БКК во всех группах риска.
Хирургия Мооса удаляет раковую опухоль послойно, постепенно, до тех пор, пока рак не исчезнет. Это в основном делается для BCC высокого риска, особенно на лице.
Кюретаж и электродесикация использует острый инструмент (называемый кюреткой) для выскабливания раковой опухоли. Затем область обрабатывают электрическим током, чтобы уничтожить все оставшиеся раковые клетки.
 Он обычно используется для BCC низкого риска. Его часто применяют при небольших раковых образованиях на шее, туловище, руках или ногах.
Он обычно используется для BCC низкого риска. Его часто применяют при небольших раковых образованиях на шее, туловище, руках или ногах.Криохирургия использует сильный холод для замораживания и разрушения тканей. Он в основном используется для лечения BCC низкого риска на туловище, руках или ногах.
Реконструктивная хирургия восстанавливает кожу и близлежащие области после удаления базальноклеточной карциномы. Это может быть сделано, если удаляется большой участок кожи, чтобы убедиться, что рак полностью исчез. Врач берет кусок кожи с другой части тела, называемый кожным трансплантатом или кожным лоскутом, чтобы восстановить эту область.
Вам может быть предложена фотодинамическая терапия (ФДТ) поверхностной БКК. Он использует светочувствительный препарат (фотосенсибилизатор) и особый тип света для уничтожения раковых клеток. ФДТ можно использовать для небольшой опухоли, если она находится на очень видном месте вашего тела.

Вам может быть предложена дистанционная лучевая терапия по поводу БКК. Он использует высокоэнергетические лучи или частицы для уничтожения раковых клеток. Он используется вместо хирургического вмешательства, когда рак находится в трудно поддающейся лечению области, такой как веко или ухо. Его также можно использовать для лечения базальноклеточного рака, который не был полностью удален хирургическим путем (так называемое неполное иссечение).
Вам может быть предложена медикаментозная терапия БКК. Тип используемой лекарственной терапии зависит от того, где находится рак.
Местная терапия использует крем или гель для нанесения лекарств непосредственно на кожу. Его можно использовать для лечения небольших поверхностных БКК на шее, туловище, руках или ногах. Препаратом для местной терапии, используемым при БКК, является имихимод (Алдара, Циклара). Обычно его наносят на новообразование или патологический участок один раз в день в течение нескольких недель.
Таргетная терапия использует препараты для нацеливания на определенные молекулы (такие как белки) на раковых клетках или внутри них, чтобы остановить рост и распространение раковых клеток. Его можно использовать при распространенной БКК (метастатическая БКК). Он также используется при БКК, который пророс в близлежащие области (местно-распространенный БКК), когда хирургическое вмешательство или лучевая терапия не могут быть использованы. Препаратом таргетной терапии, используемым при БКР, является висмодегиб (Эриведж). Его дают ежедневно в виде таблеток.
Иммунотерапия помогает укрепить или восстановить способность иммунной системы бороться с раком. Он может быть использован при местно-распространенном БКК, который уже лечился ингибитором пути хэджхог, таким как висмодегиб. Иммунотерапевтический препарат, используемый для БКК, — цемиплимаб (Libtayo). Его вводят иглой в вену каждые 2 или 3 недели.
Системная химиотерапия обычно не предлагается при БКР.
 Но его можно использовать для БКК, которая проросла в близлежащие районы, или БКК, которая распространилась. Наиболее распространенным химиотерапевтическим препаратом является цисплатин (Platinol AQ). Вводится иглой в вену (внутривенно). Его можно использовать отдельно или в сочетании с паклитакселом (таксолом). Не существует стандартного плана химиотерапевтического лечения БКК.
Но его можно использовать для БКК, которая проросла в близлежащие районы, или БКК, которая распространилась. Наиболее распространенным химиотерапевтическим препаратом является цисплатин (Platinol AQ). Вводится иглой в вену (внутривенно). Его можно использовать отдельно или в сочетании с паклитакселом (таксолом). Не существует стандартного плана химиотерапевтического лечения БКК.Вас могут спросить, хотите ли вы присоединиться к клиническому испытанию рака кожи. Узнайте больше о клинических испытаниях.
Кристенсен С.Р., Леффелл Диджей . Рак кожи. ДеВита В. Т. мл., Лоуренс Т. С., Розенберг С. А. Рак: принципы и практика онкологии . 10-е изд. Wolters Kluwer Health/Lippincott Williams & Wilkins; 2015: 92:1314-1336.
Национальный институт рака. Лечение рака кожи для медицинских работников (PDQ®) .