Что такое молочница во рту. Как выглядит кандидоз полости рта. Какие симптомы вызывает грибок Candida. Как лечить молочницу во рту у взрослых и детей. Как предотвратить развитие кандидоза.
Что такое молочница во рту
Молочница во рту (оральный кандидоз) — это грибковая инфекция, вызываемая чрезмерным размножением грибков рода Candida, в первую очередь Candida albicans. Эти грибки в небольшом количестве присутствуют в организме большинства людей, но при определенных условиях начинают активно размножаться, вызывая характерные симптомы.
Основные причины развития молочницы во рту
Факторы, способствующие развитию кандидоза полости рта:
- Ослабление иммунитета
- Прием антибиотиков
- Сахарный диабет
- ВИЧ-инфекция
- Лучевая и химиотерапия
- Ношение зубных протезов
- Курение
- Недостаточная гигиена полости рта
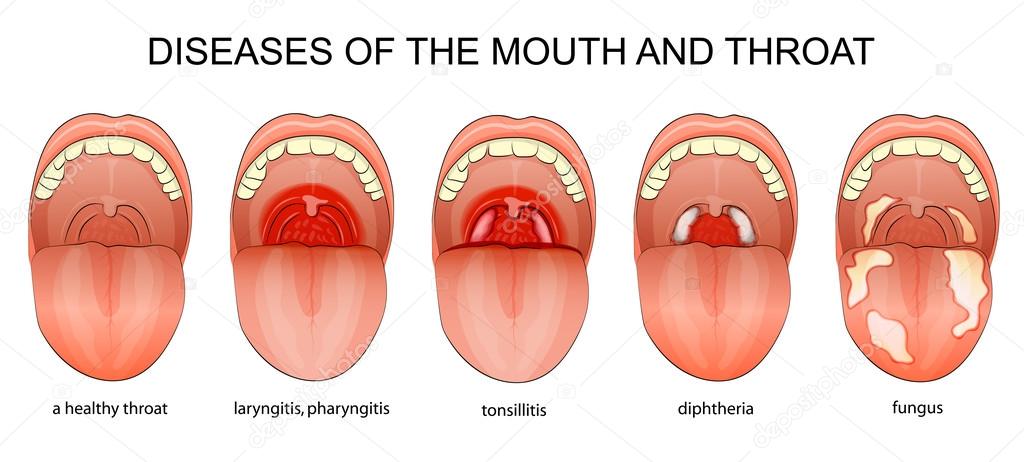
Характерные симптомы кандидоза полости рта
Основные признаки молочницы во рту:
- Белый налет на языке, внутренней поверхности щек, нёбе
- Покраснение и болезненность слизистой оболочки
- Жжение и зуд во рту
- Нарушение вкусовых ощущений
- Сухость во рту
- Трещины в уголках рта
Диагностика молочницы полости рта
Для диагностики кандидоза врач проводит:

- Осмотр полости рта
- Микроскопическое исследование мазка со слизистой
- Посев на питательные среды для выявления грибков
- Анализ крови на антитела к Candida
Как лечить молочницу во рту
Основные методы лечения кандидоза полости рта:
- Местные противогрибковые препараты (нистатин, клотримазол)
- Системные противогрибковые средства (флуконазол)
- Обработка слизистой антисептическими растворами
- Укрепление иммунитета
- Нормализация микрофлоры кишечника
- Устранение предрасполагающих факторов
Профилактика молочницы во рту
Меры профилактики кандидоза полости рта:
- Соблюдение гигиены полости рта
- Санация очагов хронической инфекции
- Отказ от курения
- Коррекция сахарного диабета
- Укрепление иммунитета
- Своевременное лечение заболеваний, снижающих защитные силы организма
Молочница во рту у детей
Кандидоз полости рта часто встречается у детей грудного возраста. Основные симптомы:
- Белые творожистые налеты на слизистой щек, языка, нёба
- Отказ от еды
- Беспокойство ребенка
- Покраснение слизистой рта
Лечение назначает педиатр и включает местные противогрибковые средства, обработку полости рта.

Чем опасна молочница во рту
Возможные осложнения нелеченного кандидоза полости рта:
- Распространение инфекции в пищевод, желудок, кишечник
- Кандидозный стоматит
- Ангулярный хейлит (заеды)
- Присоединение бактериальной инфекции
- Развитие системного кандидоза при иммунодефицитных состояниях
Заразна ли молочница во рту
Кандидоз полости рта не считается высокозаразным заболеванием. Однако при определенных условиях возможна передача грибков Candida:
- От матери ребенку при родах
- При поцелуях
- При использовании общей посуды
- При половых контактах
Поэтому при наличии молочницы следует соблюдать гигиенические меры предосторожности.
Народные средства от молочницы во рту
В качестве дополнения к основному лечению могут применяться следующие средства:
- Полоскание отваром ромашки, шалфея, коры дуба
- Смазывание слизистой соком алоэ, облепиховым маслом
- Прием внутрь настоя календулы
- Полоскание содовым раствором
- Употребление чеснока, лука
Однако народные методы не заменяют медикаментозного лечения и должны применяться только после консультации с врачом.
Диета при молочнице во рту
Рекомендации по питанию при кандидозе полости рта:
- Ограничить употребление сладостей, мучных изделий
- Исключить алкоголь
- Есть кисломолочные продукты
- Употреблять больше овощей, фруктов
- Пить много воды
- Включить в рацион чеснок, лук, имбирь
Вопросы и ответы о молочнице во рту
Как быстро вылечить молочницу во рту?
Для быстрого лечения необходимо:
- Своевременно обратиться к врачу
- Строго выполнять все назначения
- Соблюдать гигиену полости рта
- Устранить факторы, способствующие развитию кандидоза
- Укреплять иммунитет
Сколько дней лечится молочница во рту?
Длительность лечения зависит от тяжести заболевания и обычно составляет 7-14 дней. При хронических формах может потребоваться более длительная терапия.
Может ли молочница во рту пройти сама?
У людей с нормальным иммунитетом легкие формы кандидоза могут проходить самостоятельно. Однако это не исключает необходимости обращения к врачу, так как молочница часто рецидивирует.
Как отличить молочницу во рту от других заболеваний?
Точный диагноз может поставить только врач. Молочницу нужно дифференцировать от:

- Лейкоплакии
- Красного плоского лишая
- Афтозного стоматита
- Герпетического поражения
Можно ли целоваться при молочнице во рту?
При активном кандидозе полости рта от поцелуев лучше воздержаться, так как существует риск передачи инфекции. После излечения молочницы ограничений нет.
Кандидоз полости рта: симптомы, особенности, диагностика и лечение заболевания
Содержание статьи:
- Что такое кандидоз?
- Причины появления кандидоза в полости рта URL
- Симптомы и особенности течения кандидоза у детей
- Симптомы кандидоза ротовой полости у взрослых
- Диагностика кандидоза полости рта
- Лечение кандидоза
Здоровье нашего организма напрямую зависит от состояния полости рта. Однако, если Вы подумали, что на состояние ротовой полости влияет только целостность зубов, это не так. Помимо зубных единиц не меньшее влияние на здоровье человека оказывает и слизистая ротовой полости, являющаяся идеальной средой для размножения различных бактерий, которые могут как укрепить иммунитет, так и пагубно сказаться на общем состоянии организма, став причиной возникновения различных заболеваний. Одним из подобных недугов является кандидоз полости рта, который не имеет возрастных ограничений, а потому встречается у людей любого возраста.
Что такое кандидоз?
Кандидоз полости рта (молочница) — это белый творожистый налет на слизистой оболочке рта, причиной появления которого становится одноклеточный грибок рода Candida. В идеале этот организм в небольшом количестве присутствует в числе полезной микрофлоры кишечника, влагалища, носоглотки или на коже 70-80% людей. Такое положение вещей в медицине считается нормой, поскольку в малых количествах данный вид грибка совершенно безвреден. Однако, под воздействием некоторых факторов кислотная среда в человеческом организме может стать не такой концентрированной, что приведет к повышению уровня рН и размножению грибка типа Candida.
Чаще всего встречается кандидоз полости рта у детей и стариков, вынужденных носить зубной протез, под которым формируется идеальная среда для размножения грибка. Также от кандидоза страдают взрослые, иммунитет которых по той или иной причине ослабел.
Причины появления молочницы в полости рта
Причинами для появления и развития кандидоза могут служить следующие обстоятельства:
- Ослабленный иммунитет.
- Беременность. У женщин, находящихся в «интересном» положении, меняется гормональный фон, который приводит к нарушению обмена веществ и ослаблению иммунитета. В итоге, организм превращается в благоприятную среду для развития вредоносного грибка.
- Прием антибиотиков. Антибиотики уничтожают многих представителей полезной микрофлоры, а устойчивые к его воздействию грибки — напротив, начинают размножаться.
- Радиотерапия (лучевая терапия). Воздействие радиоактивных лучей не только убивает раковые клетки, но и нарушает микрофлору организма.
- Ношение зубного протеза. Под конструкцией протеза развивается идеальная среда для размножения вредоносных организмов кандидоза.
- Вредные привычки (курение, употребление алкоголя и наркотиков).
- Микротравмы слизистой ротовой полости.
- Хронический дисбактериоз. Для некоторых организмов дисбаланс представителей микрофлоры является обычным состоянием.
 У таких пациентов заболевание может носить неярко выраженный хронический характер.
У таких пациентов заболевание может носить неярко выраженный хронический характер.
Также к числу факторов, которые могут стать причиной развития кандидоза, относят некоторые заболевания, которые существенно ослабляют иммунную систему: туберкулез, ВИЧ, болезни пищеварительного тракта и надпочечников.
Симптомы и особенности течения болезни у детей
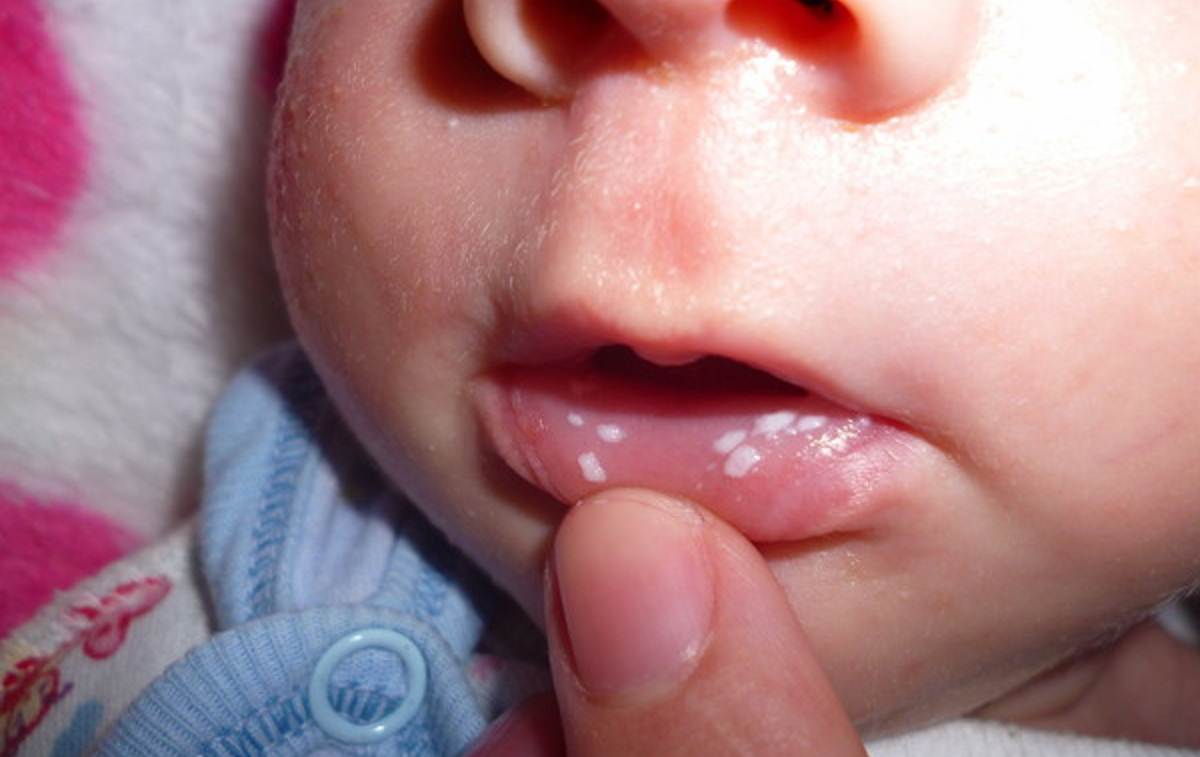
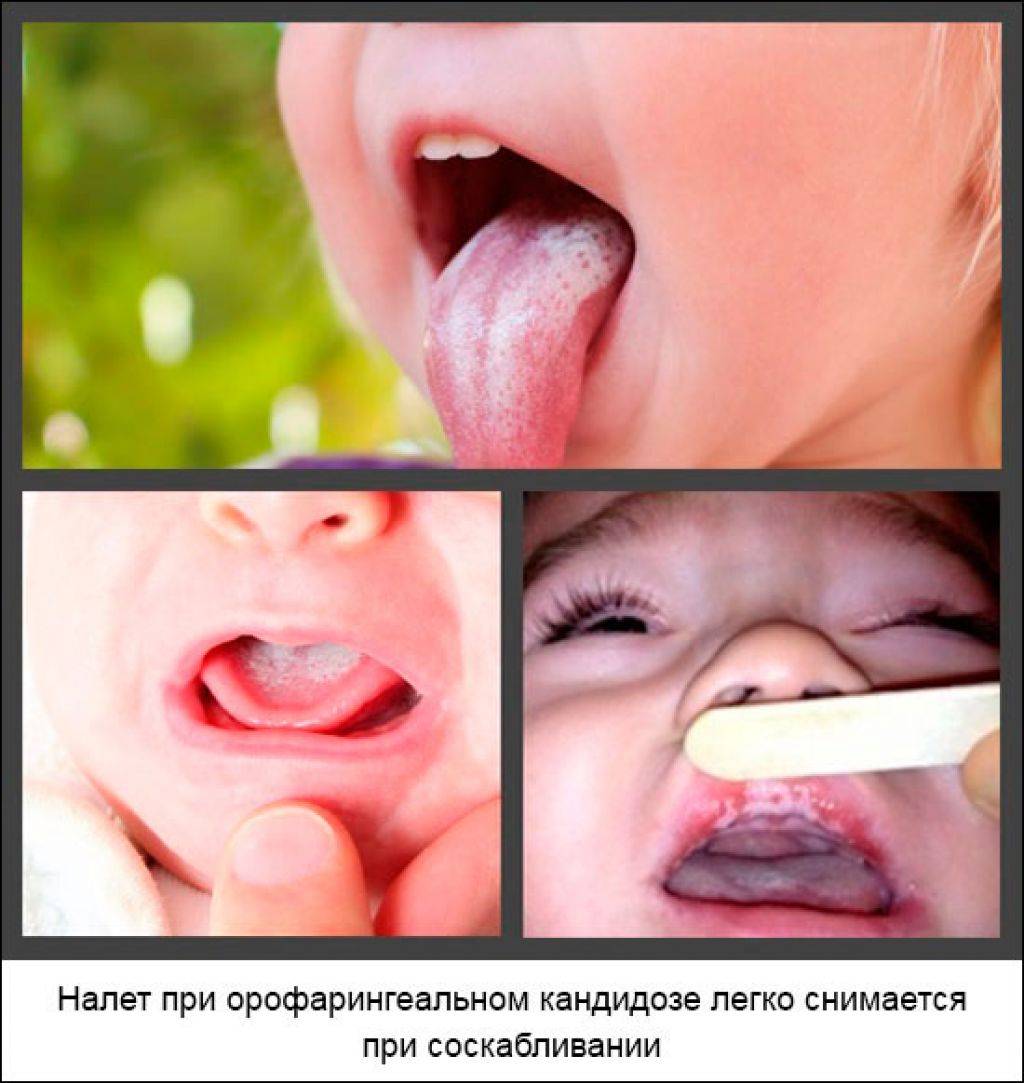
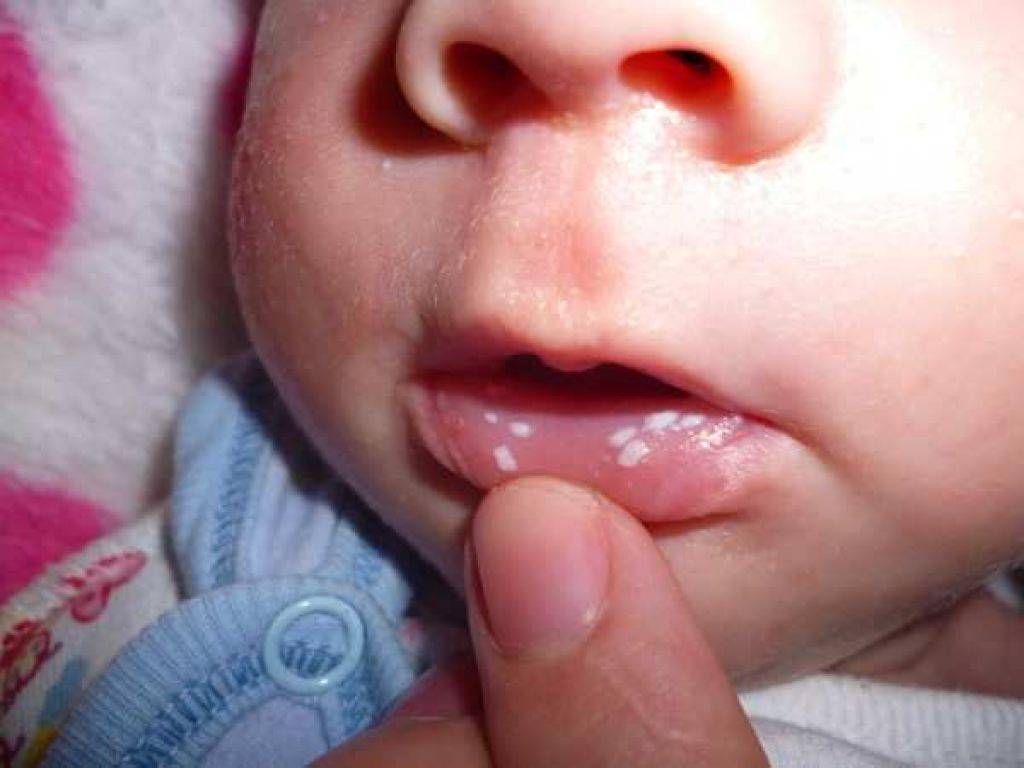
Дети относятся к категории риска, которая больше взрослых подвержена «атаке» белой Кандиды. Согласно данным статистики 20% грудных детей в возрасте до 1 года и 5% новорожденных младенцев переносят молочницу, заразившись от матери или от персонала родильного дома. Причиной для инфицирования и активного размножения грибка становится несформированность слизистой оболочки рта, слабый иммунитет, а также нестабильность микрофлоры, которая для детей такого возраста является нормой.
Обычно местом размножения для грибка становится внутренняя сторона щек младенца. Но также могут быть поражены миндалины, язык и глотка. Как правило, определить молочницу на ранней стадии у младенцев довольно сложно. Слегка покрасневшая ротовая полость, на которой нет и признака налета, не вызывает беспокойства у мам. Однако, через несколько дней во рту малыша появляются характерные крупицы, которые по внешнему виду напоминают частички манной крупы. Если на данном этапе не начать лечение кандидоза полости рта, то небольшие «манные» точечки постепенно превратятся в крупные творогоподобные комочки, а в некоторых местах — в пленки белого цвета. И те, и другие проявления недуга легко убираются с помощью стерильного тампона. После удаления налета на месте комочков и пленок остаются розовые пятна, а иногда даже выступают капельки крови.
Слегка покрасневшая ротовая полость, на которой нет и признака налета, не вызывает беспокойства у мам. Однако, через несколько дней во рту малыша появляются характерные крупицы, которые по внешнему виду напоминают частички манной крупы. Если на данном этапе не начать лечение кандидоза полости рта, то небольшие «манные» точечки постепенно превратятся в крупные творогоподобные комочки, а в некоторых местах — в пленки белого цвета. И те, и другие проявления недуга легко убираются с помощью стерильного тампона. После удаления налета на месте комочков и пленок остаются розовые пятна, а иногда даже выступают капельки крови.
При отсутствии лечения ротовая полость ребенка покрывается равномерным белым налетом, скрывающим воспаленную оболочку рта. Ребенок становится капризным, отказывается от еды и груди. Также может наблюдаться повышение температуры до 39С.
Симптомы кандидоза ротовой полости у взрослых
Кандидоз у взрослых так же, как и у детей, проявляется не сразу. Поэтому симптомы заболевания на разных этапах будут разниться. Однако, с увеличением количества бактерий на поверхности слизистой признаки болезни становятся все более очевидными.
Однако, с увеличением количества бактерий на поверхности слизистой признаки болезни становятся все более очевидными.
- Легкое покраснение, отек и сухость во рту. Это признаки начального этапа, когда грибок только начинает «завоевывать» территорию. Кандиды проникают внутрь клеток и, выделяя ферменты, растворяют ткани слизистой. В итоге, больной испытывает легкий дискомфорт (также это могут быть более или менее заметные болезненные ощущения).
- Появление белого творожистого налета. Сначала на слизистой поверхности щек, десен, неба или языка появляются мелкие, едва заметные белые крупенечки, которые впоследствии превращаются в хорошо заметные комочки и сливаются воедино в пленки белого цвета. На данном этапе хлопья легко снимаются, а под ними обнаруживаются красные пятнышки с небольшими капельками крови. Также на данном этапе больной может испытывать незначительный зуд и жжение.
- Сильный зуд и жжение. Эти симптомы кандидоза свидетельствуют о глубоком поражении тканей и аллергии, которой организм реагирует на выделение грибковыми организмами ферментов.

Наиболее тяжелой стадией кандидоза является полное отравление организма ферментами белой кандиды, и, как следствие, существенное ослабление иммунной системы. Однако, столь тяжелые проявления встречаются в настоящее время крайне редко, поскольку большая часть пациентов стремится вылечить кандидоз полости рта, симптомы которого еще не указывают на крайние стадии.
Диагностика молочницы полости рта
Для того, чтобы подтвердить диагноз, доктор осуществляет визуальный осмотр полости рта, а также выслушивает жалобы пациента. Помимо этого больному также придется сдать некоторые анализы, в число которых входит:
- соскоб с внешней оболочки слизистой;
- анализ крови на сахар;
- клинический анализ крови.
После получения результатов лабораторного исследования доктор сможет сделать правильные назначения. Ведь нередко недуг является побочным эффектом таких болезней, как сахарный диабет, лейкоз и заболевания ЖКТ. Соответственно, не устранив перечисленные заболевания, надеяться на избавление от молочницы не стоит.
Ведь нередко недуг является побочным эффектом таких болезней, как сахарный диабет, лейкоз и заболевания ЖКТ. Соответственно, не устранив перечисленные заболевания, надеяться на избавление от молочницы не стоит.
Лечение кандидоза
Лечение болезни в каждом отдельном случае будет назначаться в индивидуальном порядке. Однако, в любой системе будут присутствовать такие препараты, как:
- Антимикотики (полиеновые антибиотики и имидазолы). Уничтожают кандиду не только на поверхности слизистой рта, но и в других органах, способствуя восстановлению поврежденных тканей.
- Витамины (В2, В6, С и РР). Способствуют укреплению иммунной системы.
- Глюконат кальция и железо. Кальций снизит проявление аллергической реакции, а постоянное поступление в организм новых доз железа позволит восстановить обмен железа, который нарушается вследствие размножения кандид.
- Препараты для местного воздействия (йод, лизоцим в таблетках, левориновая мазь). Средства оказывают местное воздействие на очаги молочницы.

- Растворы для полоскания. Это могут быть дезинфицирующие средства и щелочные растворы, которыми полоскают рот через каждые 2-3 часа.
Также в процессе прохождения терапии рекомендуется соблюдать диету, во время которой следует ограничить количество кондитерских, острых и кислых продуктов, сделав упор на теплые и полужидкие блюда с нейтральным вкусом.
Cвяжитесь с нами для получения
дополнительной информации
Молочница во рту (кандидоз) — статьи «Зубная Формула»
Ежедневно с 10:00 до 21:00
Москва, ул. Дубки, 4, м.Тимирязевская
Заказать обратный звонок Записаться на прием
+7 (495) 115 15 35
Написать в WhatsApp
- Главная/
- Блог/
- Молочница во рту (кандидоз)
Молочница во рту (кандидоз) развивается в результате инфицирования слизистой условно-патогенными грибками Candida albicans. Заболевание зачастую диагностируется у пациентов детского и пожилого возраста, что обусловлено сниженной активностью защитных функций организма. От больного человека здоровому инфекция передается контактно-бытовым путем. Заболевание имеет характерные симптомы, которые должны стать поводом как можно скорее посетить врача-стоматолога. Лечение молочницы во рту должно быть комплексным, самолечение в этом случае чревато серьезными осложнениями. Наши врачи назначат эффективную схему терапии, основываясь на результаты анализов и помогают избавиться от патологии в кратчайшие сроки.
От больного человека здоровому инфекция передается контактно-бытовым путем. Заболевание имеет характерные симптомы, которые должны стать поводом как можно скорее посетить врача-стоматолога. Лечение молочницы во рту должно быть комплексным, самолечение в этом случае чревато серьезными осложнениями. Наши врачи назначат эффективную схему терапии, основываясь на результаты анализов и помогают избавиться от патологии в кратчайшие сроки.
Общие сведения
Молочница полости рта является инфекционным заболеванием, развивающимся на фоне грибкового поражения слизистой Candida albicans. Кандида альбиканс – условно-патогенный микроорганизм, который является ассоциантом нормальной микрофлоры организма. Однако при стечении неблагоприятных факторов грибок начинает неконтролируемо размножаться, вызывая патологические процессы различной локализации: кожа, слизистая полости рта, влагалища и пр.
Передача инфекции, как правило, происходит контактно-бытовым путем: использование предметов гигиены зараженного, поцелуи, рукопожатия и пр. Но одного проникновения грибка на слизистую рта недостаточно для активного развития заболевания. Неприкрепленные споры легко удаляются со рта во время употребления пищи, напитков, полоскания и т. п. Патология начинает развиваться при стечении неблагоприятных факторов на фоне снижения защитных функций организма.
Но одного проникновения грибка на слизистую рта недостаточно для активного развития заболевания. Неприкрепленные споры легко удаляются со рта во время употребления пищи, напитков, полоскания и т. п. Патология начинает развиваться при стечении неблагоприятных факторов на фоне снижения защитных функций организма.
Факторы развития
Развитию молочницы полости рта способствуют состояния, при которых угнетается функция иммунной системы, а именно:
- беременность;
- недоношенность, недостаток веса у новорожденного;
- врожденные или приобретенные иммунодефицитные состояния;
- активная стадия туберкулеза легких; злокачественные процессы любой локализации;
- острые инфекционные процессы;
- частые ОРЗ, ОРВИ;
- гормональные, эндокринные расстройства;
- болезни обмена веществ;
- хронические заболевания органов пищеварительной системы;
- неконтролируемый прием некоторых групп медикаментов: антибиотики, глюкокортикостероиды, гормонсодержащие препараты, цитостатики;
- вредные привычки: курение, злоупотребление алкоголем;
- хронические травмы слизистой рта;
- термические, химические ожоги;
- несбалансированное питание.

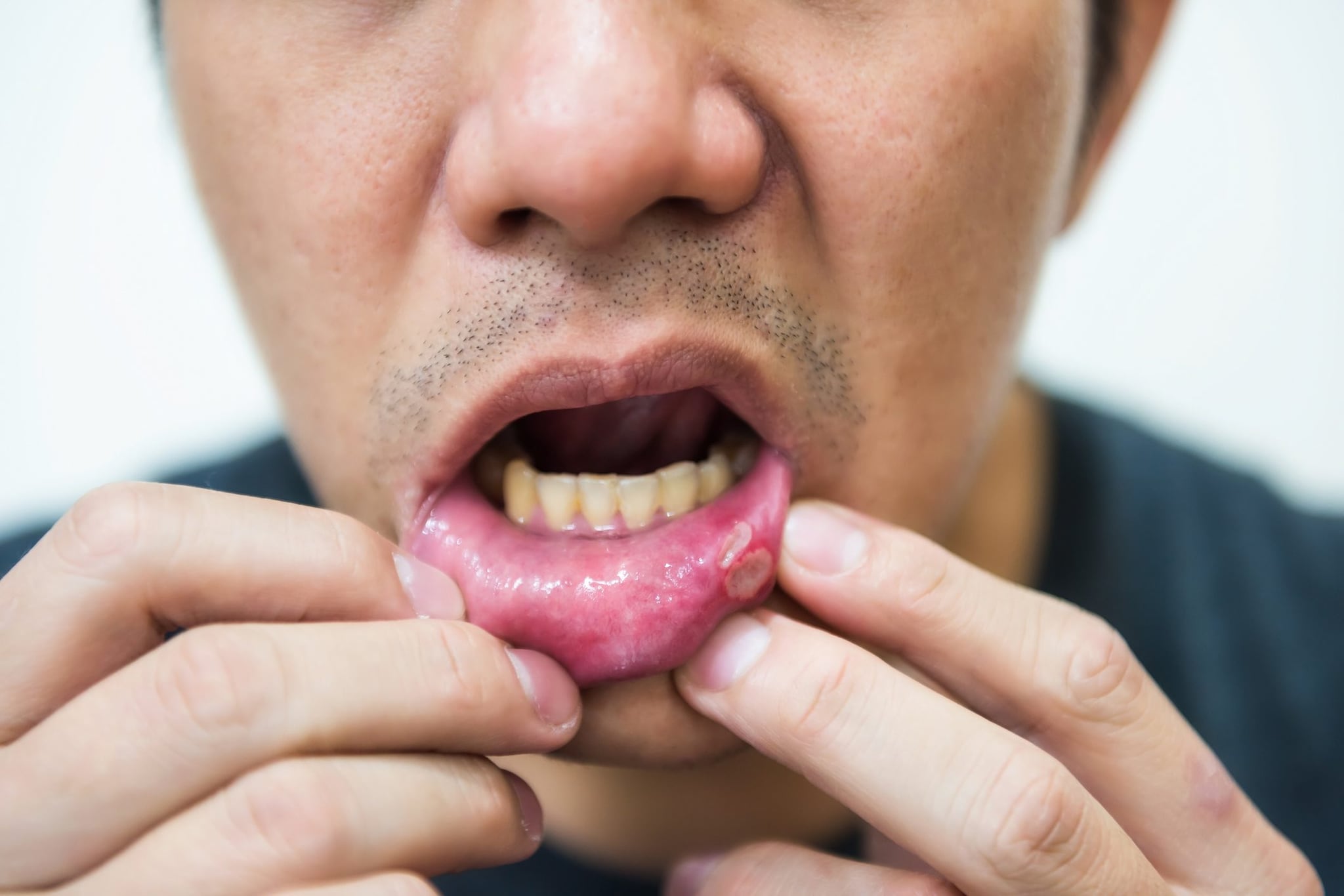
Как выглядит молочница во рту и какие симптомы вызывает
Характерный симптом кандидоза полости рта – появление на слизистой белесых бляшек, покрытых творожистым налетом. После удаления налета просматривается гиперемированная сухая слизистая.
Другие признаки патологии:
- жжение, зуд, которые усиливаются во время приема еды, питья, разговора;
- сухость, дискомфорт, ощущение стянутости во рту;
- незаживающие трещины на губах, в уголках рта;
- боль в горле при глотании;
- воспаление лимфатических узлов;
- повышение температуры тела.
Молочница у ребенка во рту становится причиной постоянного беспокойства, отсутствия аппетита, проблем со сном. У детей заболевание протекает с более выраженной симптоматикой. Важно своевременно начать лечение, поскольку оральный кандидоз может перейти в хроническую форму, с которой бороться намного сложнее и дольше/
Осложнения
Осложнения канидоза полости рта развиваются в результате несвоевременного или неправильного лечения:
- Кандидозный эзофагит.
 Грибковое поражение стенок пищевода, проявляющееся трудностями при глотании, дискомфортом и болями в области груди. При длительном течении патологии развивается тяжелый авитаминоз, состояние пациента ухудшается, происходить стремительная потеря в весе.
Грибковое поражение стенок пищевода, проявляющееся трудностями при глотании, дискомфортом и болями в области груди. При длительном течении патологии развивается тяжелый авитаминоз, состояние пациента ухудшается, происходить стремительная потеря в весе. - Кандидозный трахеит. Характеризуется грибковым поражением трахеи. Характерные симптомы: сухой мучительный кашель, боль в груди, одышка, повышение температуры тела. Если лечение патологии отсутствует, грибок может распространиться на внутренние органы.
- Кандидоз органов ЖКТ. Грибковое поражение желудка, кишечника сопровождается тошнотой, приступами рвоты, общей интоксикацией, болями в животе.
- Кандидозный сепсис. Общая гнойная инфекция, развивающаяся в результате проникновения в кровяное русло грибкового возбудителя и продуктов его жизнедеятельности. Сепсис – тяжелое осложнение, которое при отсутствии экстренной медицинской помощи приводит к летальному исходу.
Диагностика орального кандидоза
При наличии характерных симптомов необходимо как можно скорее попасть на прием к врачу-стоматологу. Диагноз устанавливается специалистом на основании комплекса данных;
Диагноз устанавливается специалистом на основании комплекса данных;
- жалобы пациента;
- результаты стоматологического осмотра;
- данные лабораторного исследования.
Чтобы определить природу заболевания, назначается лабораторная диагностика, включающая такие анализы:
- Обзорная микроскопия, позволяющая обнаружить грибки Кандида в мазках, взятых с пораженных участков слизистой.
- Бакпосев, позволяющий выявить не только самого возбудителя, но и его концентрацию.
- Серологические исследования – внутрикожная аллергопроба на антитела к Кандиде IgG/IgA.
- ПЦР-анализ соскоба. Наиболее точный анализ, позволяющий идентифицировать возбудителя и подобрать максимально эффективную схему терапии.
Чем лечить молочницу во рту
Лечение молочницы полости рта комплексное, должно проводиться под строгим наблюдением врача. Основные методы, позволяющие уничтожить инфекцию и избавиться от заболевания:
- санация полости рта;
- купирование патологической симптоматики;
- лечение сопутствующих заболеваний;
- укрепление иммунитета.

Эффективные препараты
Противогрибковое лечение основывается на применении препаратов местного воздействия. Хорошо зарекомендовали себя мази:
- «Нистатин»;
- «Леворин»;
- «Декамин»;
- «Клотримазол».
Санация полости рта проводится путем регулярных полосканий растворами питьевой соды, «Фукорцина», «Йодинола». Симптоматическое лечение позволяет избавиться от болей, жжения, дискомфорта в полости рта. Для этого используют мази и гели с охлаждающим и обезболивающим эффектом. Если кандидоз осложняется присоединением бактериальной инфекции, назначаются системные препараты группы антибиотиков.
Физиопроцедуры
К эффективным вспомогательным методам комплексного лечения молочницы полости рта относятся физиотерапевтические процедуры, которые:
- усиливают действие назначенных препаратов;
- ускоряют выздоровление;
- препятствуют развитию осложнений;
- активизируют защитные функции организма.
Физиопроцедуры, применяемые при заболевании
- электрофорез с раствором калия йодида;
- ультрафиолетовое светолечение;
- лазеротерапия;
- магнитотерапия.
Лечебное питание
Диета при кандидозе полости рта – неотъемлемая часть комплексной терапии, позволяющая ускорить выздоровление и предотвратить осложнения. Главные задачи лечебного питания:
- остановить рост и развитие дрожжеподобных грибков;
- восстановить собственную микрофлору слизистой;
- укрепить иммунитет с целью профилактики рецидивов.
Первое, что необходимо слетать пациентам с диагнсотсированной молочницей – исключить из рациона углеводы, которые являются благоприятной средой для активной жизнедеятельности грибковой инфекции. Какие продукты под запретом:
- сладости;
- хлебобулочные изделия;
- молоко, сыры с плесенью;
- жирные соусы;
- копчености;
- консервы;
- продукты с искусственными красителями, консервантами, усилителями вкуса;
- сладкие газированные напитки;
- пиво.

Во время диеты упор следует делать на такие продукты:
- свежие овощи, фрукты с умеренной сладостью, зелень;
- нежирное мясо, рыба;
- крупы: гречневая, овсяная, рис;
- кисломолочные продукты: творог, натуральный йогурт;
- масло сливочное, растительное;
- вегетарианские супы.
Готовить блюда рекомендуется щадящими методами: отваривать в воде, готовить на пару, гриле, в духовке. Не стоит забывать о питьевом режиме. Суточная норма – 1,5 – 2 литра чистой негазированной воды. Для улучшения работы ЖКТ и укрепления иммунитета полезно употреблять соки из таких овощей и фруктов, как:
- морковь;
- томаты;
- тыква;
- брусника.
Полезны травяные чаи из ромашки, шалфея, лаванды. Напиток должен быть комнатной температуры. Для улучшения вкуса можно добавить чайную ложку натурального меда.
Профилактика молочницы полости рта
Профилактика кандидоза включает:
- Здоровый образ жизни с исключением вредных привычек.

- Качественное, сбалансированное питание, способствующее укреплению иммунитета и поддержанию правильного функционирования всех органов и систем.
- Посещение стоматолога не реже 1 раза в полгода, своевременное лечение стоматологических заболеваний.
- Профессиональная гигиена полости рта раз в 6 – 12 месяцев.
- Корректный уход за зубопротезными конструкциями.
- Укрепление защитных функций организма: закаливание, регулярные прогулки на свежем воздухе, умеренные физические нагрузки, прием витаминных препаратов и пр.
Автор материала
Вавилова Виктория Вячеславовна
Член профессионального общества ортодонтов России (СтАР). Принимает активное участие в международных съездах и конференциях. Является сертифицированным специалистом по работе с системами лингвальных брекетов Incognito™, сертифицированным специалистом по работе с элайнерами Star smile.
Другие статьи
Лечение аппаратом Вектор
Читать далее
Что такое виниры
Читать далее
Самые лучшие зубные импланты
Читать далее
Лечение зубов во время беременности
Читать далее
Почему шатаются зубы у взрослых
Читать далее
Что делать если шатается коронка на зубе
Читать далее
Выпадает зубной протез
Читать далее
Виниры на кривые зубы
Читать далее
Виды зубных протезов
Читать далее
Глоссалгия
Читать далее
Лечим бережно и ответственно!
Используем не только современное оборудование (микроскоп, лазер), но и наноматериалы для пломбирования. Сохраняем живые ткани и продляем срок службы зуба на долгие годы!
Сохраняем живые ткани и продляем срок службы зуба на долгие годы!
Нажимая кнопку “Записаться на прием”, вы подтверждаете свое согласие на обработку персональных данных
Молочница во рту: причины, лечение и профилактика
Молочница — это дрожжевая инфекция, которая может развиваться в нескольких областях тела. Оральная дрожжевая инфекция возникает, когда излишки грибка Candida заражают рот и горло человека.
Согласно статье 2015 года, врачи знают о грибковых инфекциях уже более 2000 лет.
Оральные дрожжевые инфекции сейчас более распространены, чем раньше.
Исследователи считают, что это связано с появлением антибиотиков, иммунодепрессантов и увеличением числа людей, страдающих диабетом, СПИДом и другими иммунодепрессивными состояниями.
В этой статье мы обсудим симптомы и причины кандидоза полости рта, заразность, домашнее и клиническое лечение, а также рекомендации по грудному вскармливанию.
Существует множество различных симптомов оральных дрожжевых инфекций.
По данным Центров по контролю и профилактике заболеваний (CDC), к ним относятся:
- белые пятна на языке, нёбе, горле и внутренней поверхности щек
- покраснение или болезненность во рту
- ощущение во рту, как хлопок
- невозможность ощущать вкус
- боль при еде или глотании
- растрескивание кожи в уголках рта
По данным 202 0 статья , специфический грибок под названием Candida вызывает оральные дрожжевые инфекции. Наиболее распространенным грибком Candida является Candida albicans .
Однако другие грибки Candida могут вызывать это заболевание. Не- albicans Candida 9Инфекции 0032 чаще встречаются у людей старше 80 лет, чем у молодых людей.
Candida присутствует в организме каждого человека. Грибок обитает во влажных местах, таких как горло и влагалище.
Когда человек здоров, его иммунная система и другие бактерии останавливают рост Candida.
Однако грибок Candida может размножаться, если иммунная система человека перестает работать должным образом или лекарства или медицинские условия изменяют окружающую среду.
Оральные дрожжевые инфекции не заразны в традиционном понимании.
По данным Американской академии оральной медицины, у большинства людей во рту есть дрожжевые грибки, но симптомы орального кандидоза появляются, когда он разрастается.
Люди могут передать Candida другому человеку, но в большинстве случаев это безвредно.
Человек может лечить молочницу полости рта, используя следующие методы:
Домашние средства
Существует множество домашних средств для лечения дрожжевой инфекции полости рта.
Одним из таких средств является полоскание рта жидкостью для полоскания рта.
Исследование, проведенное в 2016 году в Иране, показало, что полоскание рта жидкостью для полоскания рта в течение 60 секунд оказывает противогрибковое действие на дрожжевую инфекцию. Исследователи обнаружили, что жидкости для полоскания рта, содержащие хлоргексидин, были наиболее эффективными.
Исследователи обнаружили, что жидкости для полоскания рта, содержащие хлоргексидин, были наиболее эффективными.
Пробиотики — еще одно домашнее средство, которое может помочь.
Пробиотики содержат живые микроорганизмы, которые могут помочь в борьбе с кандидозными инфекциями.
Исследование, проведенное в 2019 году, показало, что пробиотики уменьшают количество Candida, присутствующего во рту.
Исследование также предполагает, что пробиотики могут играть роль в предотвращении дальнейших дрожжевых инфекций.
Другие домашние средства включают:
- экстракт семян грейпфрута
- чеснок
- масло чайного дерева для местного применения
- корица, имбирь, орегано, мята перечная, розмарин, прополис и масло тимьяна
- ксилит, содержащийся в жевательной резинке и жидкости для полоскания рта
Медицинское лечение
лекарства.
Существует множество местных противогрибковых препаратов, которые человек может наносить непосредственно на кожу, а также системные формы.
Врачи часто рекомендуют местные противогрибковые препараты людям, у которых нет иммунодефицитных состояний.
Одними из наиболее распространенных местных противогрибковых средств являются полиены, которые атакуют клетки грибов и убивают их.
В соответствии со статьей Frontiers in Medicine людям может потребоваться применение местных противогрибковых препаратов в течение 4 недель. Если у человека повторяющаяся оральная дрожжевая инфекция, врач может порекомендовать принимать лекарства на срок до 6 недель.
Врачи могут порекомендовать системные противогрибковые препараты людям с заболеваниями, влияющими на иммунную систему, такими как ВИЧ или диабет.
Одним из наиболее распространенных системных противогрибковых препаратов являются азолы, которые люди принимают перорально.
Однако прием азолов сопряжен с некоторыми рисками, например, с появлением резистентных штаммов Candida. Врачи могут порекомендовать внутривенное введение лекарств, если пероральные препараты не подходят.
Многие дети в возрасте до 2 лет заболевают молочницей полости рта. Как правило, это не вызывает беспокойства.
Симптомы могут включать белые или кремовые пятна во рту и на языке.
Другие симптомы включают:
- белый налет на слюне
- отказ от кормления грудью или суетливость
- щелчки при кормлении
- плохая прибавка в весе
Как правило, кандидоз ротовой полости проходит сам по себе в течение нескольких дней. Однако, если симптомы сохраняются, родитель или опекун должны поговорить со своим лечащим врачом. Они могут предоставить противогрибковые гели или капли.
По данным Национальной службы здравоохранения (NHS) Соединенного Королевства, при грудном вскармливании можно заразиться молочницей.
Если у человека есть трещины или повреждения сосков, у него может возникнуть риск развития грибка Candida. Грибок может перемещаться от груди к ребенку, вызывая дрожжевую инфекцию.
Люди, кормящие грудью, или младенцы, принимающие антибиотики, более подвержены риску развития дрожжевой инфекции.
Некоторые признаки дрожжевой инфекции молочных желез включают:
- новую боль в обоих сосках или груди после кормления грудью
- сильную боль, которая длится до часа после каждого кормления
Женщина может принимать лекарства для лечения инфекции и продолжать кормить грудью.
Многие факторы могут увеличить риск развития оральной дрожжевой инфекции.
К ним относятся:
- дисфункция слюнных желез
- зубные протезы
- местное применение лекарств, таких как ингаляции кортикостероидов
- курение
- диета, богатая рафинированным сахаром, углеводами и молочными продуктами
- недоедание (не потребляет столько, сколько организму нужно)
- Длительное использование препаратов, таких как антибиотики и иммунодепрессанты
- с диабетом и синдромом Кушинга
- , имея ВИЧ или СПИДС
- . к развитию осложнений.
Однако оральная дрожжевая инфекция может распространиться на глотку, часть горла за ртом и носом.

Инфекция, распространяющаяся на пищевод, чаще встречается у больных ВИЧ или СПИДом.
Это может привести к затруднению глотания и дыхания.
Согласно статье 2015 года, человек может помочь предотвратить оральные дрожжевые инфекции, соблюдая правила гигиены полости рта. Это включает в себя чистку зубов щеткой и зубной нитью два раза в день.
Также важно использовать противогрибковые и антибактериальные жидкости для полоскания рта и ополаскиватели.
Люди, получающие лечение ингаляционными кортикостероидами, могут снизить риск развития оральной дрожжевой инфекции путем полоскания рта водой или жидкостью для полоскания рта после каждого использования.
Люди с зубными протезами могут снять их на ночь и замочить в растворе хлоргексидина или белом уксусе. Это удалит грибок с зубных протезов.
Профилактика для младенцев
Лица, осуществляющие уход за младенцами, и медицинские работники должны стараться предотвратить оральные дрожжевые инфекции путем:
- отказа от антибиотиков третьего поколения
- отказа от длительного применения антибиотиков
- соблюдения правил гигиены рук
- стерилизация всех пустышек
- стерилизация бутылочек и приспособлений для кормления
- поить ребенка стерилизованной водой, чтобы смыть остатки молока
- мытье сосков и тщательное просушивание между кормлениями
Для диагностики кандидоза ротовой полости врач исследует физические симптомы.

Они также могут спросить об определенных факторах риска и соскоблить налет с языка. Иногда язык кровоточит.
Врачи могут отправить соскоб налета на анализ.
Врач также может проверить наличие таких состояний, как ВИЧ, недоедание и диабет, поскольку эти состояния могут изменить назначенные врачом лекарства.
Человек должен обратиться к врачу, если у него появятся какие-либо симптомы оральной дрожжевой инфекции.
Если человек использует домашние средства, важно сообщить об этом врачу во время первичного осмотра.
Любой, у кого проблемы с дыханием, должен немедленно обратиться за медицинской помощью.
Молочница полости рта возникает из-за чрезмерного роста грибка Candida, обитающего в горле и во рту.
Это заболевание может развиться у людей всех возрастов.
Кормящие грудью люди могут заразиться молочницей на груди и передать эту инфекцию своему ребенку. Человек может использовать лекарства для лечения молочницы, и нет необходимости прекращать грудное вскармливание.

Существует целый ряд домашних средств для лечения оральной дрожжевой инфекции. Тем не менее, любой, у кого есть симптомы, должен обратиться к врачу, прежде чем пытаться использовать домашние средства.
Врачи смогут диагностировать инфекцию и назначить наиболее подходящее лечение.
Современное лечение кандидоза полости рта: обзор литературы
J Clin Exp Dent. 2014 декабрь; 6(5): е576–е582.
Опубликовано в Интернете 1 декабря 2014 г. doi: 10.4317/jced.51798
, 1 , 2 и 3
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Кандидоз или кандидоз полости рта является одним из из наиболее распространенных оппортунистических грибковых инфекций полости рта человека. Эта патология имеет широкий спектр методов лечения, которые изучены до сих пор. Настоящее исследование предлагает обзор литературы по лечению кандидоза полости рта с целью установить, какое лечение является наиболее подходящим в каждом конкретном случае.
 Поиск по 24 последним статьям о лечении кандидоза показал, что заболеваемость зависит от типа кандидоза и вирулентности инфекции. Хотя нистатин и амфотерицин b чаще всего применялись местно, пероральная суспензия флуконазола оказалась очень эффективным препаратом при лечении кандидоза полости рта. Было установлено, что флуконазол является препаратом выбора для системного лечения кандидоза полости рта. Благодаря хорошим противогрибковым свойствам, высокой переносимости пациентом и эффективности по сравнению с другими противогрибковыми препаратами. Но этот препарат не всегда эффективен, поэтому необходимо оценить и выделить другие, такие как итраконазол или кетоконазол, в тех случаях, когда штаммы Candida устойчивы к флуконазолу.
Поиск по 24 последним статьям о лечении кандидоза показал, что заболеваемость зависит от типа кандидоза и вирулентности инфекции. Хотя нистатин и амфотерицин b чаще всего применялись местно, пероральная суспензия флуконазола оказалась очень эффективным препаратом при лечении кандидоза полости рта. Было установлено, что флуконазол является препаратом выбора для системного лечения кандидоза полости рта. Благодаря хорошим противогрибковым свойствам, высокой переносимости пациентом и эффективности по сравнению с другими противогрибковыми препаратами. Но этот препарат не всегда эффективен, поэтому необходимо оценить и выделить другие, такие как итраконазол или кетоконазол, в тех случаях, когда штаммы Candida устойчивы к флуконазолу.Ключевые слова: Кандидоз, лечение, миконазол, флуконазол, нистатин.
За последние десятилетия заболеваемость грибковыми инфекциями увеличилась, особенно в развитых странах (1). Повышение заболеваемости связано с некоторыми предрасполагающими факторами () такими как использование зубных протезов, ксеростомия, длительная терапия антибиотиками, местная травма, нарушение питания, эндокринные нарушения, увеличение продолжительности жизни людей, среди прочих состояний, снижающих качество защиты организма.
 индивидуум (2). Кандидоз полости рта является одним из наиболее частых клинических проявлений у пациентов, инфицированных вирусом иммунодефицита человека [ВИЧ], это проявление наблюдалось до 9 лет.0% лиц, инфицированных ВИЧ (3).
индивидуум (2). Кандидоз полости рта является одним из наиболее частых клинических проявлений у пациентов, инфицированных вирусом иммунодефицита человека [ВИЧ], это проявление наблюдалось до 9 лет.0% лиц, инфицированных ВИЧ (3).Таблица 1
Предрасполагающие факторы.
Открыть в отдельном окне
Кандидоз ротоглотки вызывается родом Candida ; можно выделить около 150 видов. Многие из них остаются в организме человека комменсальными микроорганизмами, которые могут действовать как условно-патогенные микроорганизмы, часто связанные с предрасполагающими факторами, приписываемыми организму, вызывая тем самым острые или хронические инфекции (4). Наиболее важным из этих видов является C. albicans , который чаще всего выделяется из полости рта и считается более вирулентным для человека, встречается примерно в 50% случаев кандидоза.
Клинически существует ряд различных типов кандидоза полости рта (). Поэтому при выборе терапии руководствуются видом кандидоза.

Таблица 2
Клиническая классификация.
Открыть в отдельном окне
Диагноз кандидоза полости рта в основном клинический и основан на распознавании поражений профессионалом, что может быть подтверждено микроскопической идентификацией Кандида (5). Методы, доступные для выделения Candida в ротовой полости, включают прямое исследование или цитологический мазок, посев микроорганизмов и биопсию, которые показаны в случаях гиперплазированного кандидоза, поскольку этот тип может проявляться дисплазией (6).
Лечение кандидоза полости рта основано на четырех принципах (7): ранняя и точная диагностика инфекции; Коррекция предрасполагающих факторов или основных заболеваний; Оценка типа инфекция Candida ; Адекватное применение противогрибковых препаратов с оценкой соотношения эффективность/токсичность в каждом конкретном случае.
При выборе между некоторыми видами лечения будет учитываться тип Candida , его клиническая патология и достаточность местного лечения или требуется более сложный системный тип (8), всегда оценивая соотношение эффективности и токсичности ( 9).
 Различные наркотики содержатся в .
Различные наркотики содержатся в .Таблица 3
Противогрибковые средства. Вадемекум.
Открыть в отдельном окне
Регулярная гигиена полости рта и зубов с периодическим осмотром предотвратит большинство случаев кандидоза полости рта, поэтому необходимо информировать пациента о мерах гигиены полости рта. Гигиена полости рта включает чистку зубов, ротовой полости, языка и зубных протезов. А также использование ополаскивателей против Candida , таких как хлоргексидин или гексетидин, чтобы они могли проникать в те участки, куда щетка не проникает. Кроме того, необходимо снимать зубные протезы на ночь и сознательно мыть их, оставляя погруженными в дезинфицирующий раствор типа Хлоргексидина (10).
Это исследование представляет собой обзор литературы по лечению кандидоза полости рта, и его цели заключаются в разработке общих рекомендаций по лечению кандидоза полости рта; Оценить препарат выбора для местного лечения кандидоза полости рта; Оцените системное лечение кандидоза полости рта.

Поиск в Medline-PubMed был проведен с использованием следующих ключевых слов: «оральный кандидоз» ИЛИ «оральный кандидоз» И амфотерицин, «оральный кандидоз» ИЛИ «оральный кандидоз» И нистатин, «оральный кандидоз» ИЛИ «оральный кандидоз» И миконазол , «оральный кандидоз» ИЛИ «оральный кандидоз» И кетоконазол, «оральный кандидоз» ИЛИ «оральный кандидоз» И клотримазол, «оральный кандидоз» ИЛИ «оральный кандидоз» И флуконазол, «оральный кандидоз» ИЛИ «оральный кандидоз» И итраконазол , «оральный кандидоз» ИЛИ «оральный кандидоз» И лечение, «оральный кандидоз» ИЛИ «оральный кандидоз» И «противогрибковая терапия». Ключевые слова были подтверждены словарем MeSH [Me-dical Subject Headings] с использованием логического оператор «И», чтобы связать их.
Были установлены следующие ограничения для включения исследований: статьи, опубликованные с 2000 года, публикации на английском и испанском языках и публикации исследований на людях. В этом обзоре были учтены все систематические обзоры, клинические испытания, метаанализы и сравнительные исследования.

Всего было выявлено 109 статей, из которых 30 были отобраны после прочтения аннотаций. После анализа 30 статей мы, наконец, включили 24 статьи, поскольку те публикации, которые не соответствовали целям настоящего исследования, были исключены.
Всего было найдено 24 статьи о противогрибковом лечении, из них 20 клинических испытаний, 3 систематических обзора и 1 клинический случай (, ).
Таблица 4
Обобщенные статьи.
Открыть в отдельном окне
Таблица 4 (продолжение)
Обобщение статей.
Открыть в отдельном окне
Кандидозная инфекция сегодня широко распространена, особенно увеличение числа носителей съемных протезов и плохая гигиена полости рта в обществе. В зависимости от его вирулентности, локализации и вида кандидоза проводят то или иное лечение.
Во-первых, было поддержано использование консервативных мер перед началом медикаментозного лечения, способствующих хорошей гигиене полости рта наряду со снятием зубных протезов на ночь, что будет способствовать удалению слоя биопленки, образующегося на поверхности протеза (11).
 Стоматологи также должны устранять предрасполагающие факторы и основные заболевания и стараться пропагандировать использование антисептических и антибактериальных средств для полоскания рта, таких как хлоргексидин или гексетидин (12). Эти меры очень эффективны у больных зубным стоматитом (12). Это также было обнаружено в исследовании Cross et al. (13), что у пациентов с хорошей гигиеной полости рта рецидивы кандидоза через 3 года были ниже.
Стоматологи также должны устранять предрасполагающие факторы и основные заболевания и стараться пропагандировать использование антисептических и антибактериальных средств для полоскания рта, таких как хлоргексидин или гексетидин (12). Эти меры очень эффективны у больных зубным стоматитом (12). Это также было обнаружено в исследовании Cross et al. (13), что у пациентов с хорошей гигиеной полости рта рецидивы кандидоза через 3 года были ниже.Относительно фармакологического лечения кандидоза можно выделить две процедуры. Местные препараты, которые наносятся на пораженный участок и лечат поверхностные инфекции, и системные препараты, которые назначают, когда инфекция распространяется более широко и местная терапия недостаточна.
В качестве первого выбора для местного лечения в течение многих лет использовались нистатин в дозах 100 000 МЕ/мл [5 мл 4 раза в день] и амфотерицин b в дозе 50 мг [5 мл 3 раза в день]. Такой выбор обусловлен тем, что они плохо всасываются в желудочно-кишечном тракте, и поэтому большая часть противогрибкового препарата выводится из организма без каких-либо изменений, что снижает гепатотоксичность (14).
 Однако неприятный вкус и пролонгированный характер снижают приверженность пациента к лечению (14-16).
Однако неприятный вкус и пролонгированный характер снижают приверженность пациента к лечению (14-16).На протяжении многих лет изучается эффективность других препаратов, таких как пероральный раствор флуконазола. Многие авторы сосредоточились на оценке эффективности и безопасности перорального раствора флуконазола для лечения орофарингеального кандидоза, особенно псевдомембранозного типа, что дало хорошие результаты, хотя многие исследования все еще необходимы (14-18).
В недавнем исследовании, проведенном у 19 пациентов с псевдомембранозным кандидозом, показано, что суспензия флуконазола в дистиллированной воде [2 мг/мл] достигает 95% излечение.
Рекомендуется промыть 5 мл раствора препарата в течение 1 минуты, затем выплюнуть и повторить это действие 3 раза в день в течение 1 недели. Другое исследование, включавшее 36 детей с псевдомембранозным кандидозом, показало, что пероральная суспензия флуконазола в дозе 10 мг/мл дает лучшие результаты, чем нистатин. Основной проблемой было плохое сцепление нистатина со слизистой оболочкой полости рта и, следовательно, быстрое проглатывание суспензии, что приводило к снижению эффективности (14).

С другой стороны, в другом исследовании, сравнивающем суспензию амфотерицина b, пероральная суспензия флуконазола дала лучшие результаты с точки зрения эрадикации Кандида (16). То же самое было подтверждено Taillandier et al. (18), в котором сообщается, что пероральная суспензия флуконазола столь же эффективна, как и амфотерицин b, но лучше переносится пациентом.
Пероральная суспензия флуконазола вводят в дозе 10 мг/мл водной суспензии по 5 мл ежедневно в течение 7 или 14 дней. Различные исследования показывают, что он является очень эффективным препаратом против псевдомембранозного кандидоза, так как обладает хорошей адгезией к поверхности слизистой оболочки полости рта и быстрой симптоматической реакцией. Он также предлагает удобство дозирования один раз в день, что может объяснить лучшее соблюдение пациентом режима лечения (14-18).
Другим широко используемым тематическим препаратом является миконазол (19). Мы нашли его в виде геля, нанося непосредственно на пораженный участок, в дозах 200-500 мг в сутки, разделенных на 4 приема.
 Несмотря на свои хорошие свойства, у него есть недостаток, связанный с возможным взаимодействием с другими препаратами, такими как варфарин. Это связано с тем, что противогрибковые препараты ингибируют фермент цитохром Р-450, который влияет на клиренс некоторых лекарств (20,21). Кроме того, этот препарат всасывается в кишечнике, поэтому при приеме следует соблюдать осторожность.
Несмотря на свои хорошие свойства, у него есть недостаток, связанный с возможным взаимодействием с другими препаратами, такими как варфарин. Это связано с тем, что противогрибковые препараты ингибируют фермент цитохром Р-450, который влияет на клиренс некоторых лекарств (20,21). Кроме того, этот препарат всасывается в кишечнике, поэтому при приеме следует соблюдать осторожность.На рынке представлена альтернативная форма выпуска миконазола. Мукоадгезивные буккальные таблетки миконазола 50 мг для приема один раз в день. Имеет ограниченную системную абсорбцию. Его исполнение в основном локальное и имеет удобную форму заявки. Пациентам рекомендуется наносить закругленную сторону таблетки 50 мг на область верхней десны чуть выше правого или левого резца после чистки зубов утром. Таблетку следует удерживать на месте до растворения (22, 23). Его преимущество заключается в том, что его применяют один раз в день вместо 5 раз в день с клотримазолом (24) и 4 раза в день с нистатином (25).
Эффективность этой новой формы введения была продемонстрирована в исследовании Bensadoun et al. (26). 141 больной раком головы и шеи с клиническими признаками и симптомами орофарингеального кандидоза получал мукоадгезивные таблетки миконазола по 50 мг ежедневно или гель миконазола по 125 мг четыре раза в день. Клиническое улучшение не было значительным между двумя группами, но мукоадгезивные таблетки демонстрировали более высокие концентрации в слюне и лучшую переносимость пациентом. Несмотря на более высокую стоимость, он предлагает эффективное, безопасное и хорошо переносимое местное лечение кандидоза ротоглотки (22, 23, 26).
— Системное лечение:
Несмотря на знание эффективности перечисленных выше препаратов, когда речь идет о более генерализованном кандидозе или пациентах с ослабленным иммунитетом, их недостаточно. В этих случаях придется прибегнуть к лечению системными препаратами (25).
С момента своего появления флуконазол использовался для лечения системных инфекций Candida из-за его эффективности и хорошей переносимости.
 Соответствующая доза составляет от 50 до 100 мг в день (27). Кроме того, при работе с пациентами с ослабленным иммунитетом, такими как ВИЧ-инфицированные или больные раком, этот препарат дает хорошие результаты при удвоении дозы (28, 29).). Его эффективность была продемонстрирована (27). Дозу подбирали индивидуально в зависимости от тяжести и типа кандидоза. Пациенты с псевдомембранозным типом начинали со 100 мг флуконазола ежедневно; пациенты с эритематозной разновидностью начинали с 50 мг флуконазола. Следовательно, в зависимости от клиники и вирулентности инфекции дозу следует титровать, что дает хорошие результаты, и увеличивать рекомендуемую дозу в тех случаях, когда грибковая инфекция не уменьшается (27).
Соответствующая доза составляет от 50 до 100 мг в день (27). Кроме того, при работе с пациентами с ослабленным иммунитетом, такими как ВИЧ-инфицированные или больные раком, этот препарат дает хорошие результаты при удвоении дозы (28, 29).). Его эффективность была продемонстрирована (27). Дозу подбирали индивидуально в зависимости от тяжести и типа кандидоза. Пациенты с псевдомембранозным типом начинали со 100 мг флуконазола ежедневно; пациенты с эритематозной разновидностью начинали с 50 мг флуконазола. Следовательно, в зависимости от клиники и вирулентности инфекции дозу следует титровать, что дает хорошие результаты, и увеличивать рекомендуемую дозу в тех случаях, когда грибковая инфекция не уменьшается (27).Чтобы подтвердить эффективность этого препарата, его сравнивали с другими системными противогрибковыми средствами (29). В одном рандомизированном исследовании сравнивали эффективность флуконазола (100 мг в день в течение 10 дней) и итраконазола (200 мг в день в течение 15 дней) у пациентов с кандидозом ротоглотки.
 В результате клиническое и микологическое улучшение составило 66% в первой группе и 54% в группе, получавшей итраконазол. Основной вывод этого исследования заключается в том, что у пациентов с орофарингеальным кандидозом флуконазол имеет значительно лучшую клиническую и микологическую частоту излечения по сравнению с итраконазолом. Неудачи итраконазола можно объяснить лекарственными взаимодействиями и непредсказуемым всасыванием капсул итраконазола. Но при неэффективности флуконазола этим больным назначали итраконазол с хорошими результатами. Поэтому говорят, что это был хороший препарат для устойчивых к флуконазолу штаммов Candida (29).
В результате клиническое и микологическое улучшение составило 66% в первой группе и 54% в группе, получавшей итраконазол. Основной вывод этого исследования заключается в том, что у пациентов с орофарингеальным кандидозом флуконазол имеет значительно лучшую клиническую и микологическую частоту излечения по сравнению с итраконазолом. Неудачи итраконазола можно объяснить лекарственными взаимодействиями и непредсказуемым всасыванием капсул итраконазола. Но при неэффективности флуконазола этим больным назначали итраконазол с хорошими результатами. Поэтому говорят, что это был хороший препарат для устойчивых к флуконазолу штаммов Candida (29).Как было предложено выше, может случиться так, что штаммы Candida не были чувствительны к флуконазолу, и он не оказывает никакого действия. В этом случае будут использоваться другие препараты, такие как итраконазол, или новейшие, такие как вориконазол (30). Всегда помните, что штаммы, устойчивые к флуконазолу, также устойчивы к другим препаратам (31).

Было показано, что новый триазольный противогрибковый вориконазол [200 мг в день] является сильнодействующим лекарственным средством. Элли и др. (32) сравнивали эффективность вориконазола и флуконазола при лечении кандидоза пищевода. Показатель успеха был 98,3% для вориконазола и 95,1% для флуконазола. Результаты ясно показывают, что вориконазол не менее эффективен при лечении кандидоза, чем флуконазол. Это предполагает, что этот новый агент может быть полезной альтернативой для устойчивых к флуконазолу штаммов Candida (32). Из-за того, что это новый препарат, имеется небольшое количество штаммов, устойчивых к вориконазолу. Вориконазол играет важную роль в лечении кандидоза (30), хотя он еще не полностью представлен на рынке, поэтому потребуются дополнительные исследования и исследования.
Было проведено несколько исследований, сравнивающих местные и системные препараты. В исследовании по лечению зубного стоматита сравнивали использование таблеток кетоконазола [200 мг в день] с кетоконазолом для местного применения [2% два раза в день] и мукоадгезивными таблетками миконазола (33).
 Из-за побочных эффектов кетоконазола (31), таких как тошнота, рвота и проблемы с желудочно-кишечным трактом, было поддержано использование других препаратов при лечении кандидоза протезов (34). Таким образом, использование мукоадгезивных таблеток миконазола было признано препаратом первой линии защиты от этого типа кандидоза.
Из-за побочных эффектов кетоконазола (31), таких как тошнота, рвота и проблемы с желудочно-кишечным трактом, было поддержано использование других препаратов при лечении кандидоза протезов (34). Таким образом, использование мукоадгезивных таблеток миконазола было признано препаратом первой линии защиты от этого типа кандидоза.Общие принципы лечения включают после завершения ранней диагностики коррекцию предрасполагающих факторов или основных заболеваний и поддержание хорошей гигиены полости рта. Кроме того, использование антисептических средств, таких как Хлоргексидин или Гексетидин, а также снятие зубных протезов на ночь. Все это для получения хороших результатов при лечении кандидоза полости рта в качестве первой линии защиты, продолжая применение противогрибковых препаратов. Начинают с местного лечения и продолжают системное для тех пациентов, которые не реагируют на местное лечение или у пациентов с ослабленным иммунитетом.
Недавно было обнаружено, что пероральная суспензия флуконазола в качестве местного лечения в дозе 2 мг/мл 3 раза в день или 10 мг/мл один раз в день дает хорошие клинические результаты, помимо лучшего соблюдения пациентом режима лечения благодаря дозировке и его приятный вкус.
 Несмотря на то, что в настоящее время он не является наиболее широко используемым локально, поскольку требует дальнейших клинических исследований. В настоящее время наиболее часто используемыми препаратами остается раствор нистатина, содержащий 100 000 МЕ/мл [5 мл 4 раза в день] и гель миконазола [от 200 до 500 мг в день, разделенный на 4 приема]. Кроме того, мукоадгезивные таблетки миконазола [50 мг 1 раз в сутки] считаются эффективными при лечении орофарингеального кандидоза, но их высокая стоимость является одной из основных проблем.
Несмотря на то, что в настоящее время он не является наиболее широко используемым локально, поскольку требует дальнейших клинических исследований. В настоящее время наиболее часто используемыми препаратами остается раствор нистатина, содержащий 100 000 МЕ/мл [5 мл 4 раза в день] и гель миконазола [от 200 до 500 мг в день, разделенный на 4 приема]. Кроме того, мукоадгезивные таблетки миконазола [50 мг 1 раз в сутки] считаются эффективными при лечении орофарингеального кандидоза, но их высокая стоимость является одной из основных проблем.Флуконазол в дозах от 50 до 100 мг в день является системным препаратом выбора, поскольку он обладает высокой эффективностью и переносимостью для пациента. Однако важно подумать о вориконазоле, который так же эффективен, как флуконазол, но все еще находится в стадии изучения. Также необходимо знать о других препаратах, таких как итраконазол, которые эффективны, когда штаммы Candida устойчивы к флуконазолу.
1. Arendrup MC, Fuursted K, Gahrn-Hansen B, Jensen IM, Knudsen JD, Lundgren B.
 Полунациональный надзор за фунгемией в Дании: особенно высокие показатели фунгемии и количество изолятов со сниженной чувствительностью к азолам. Дж. Клин Микробиол. 2005; 43:4434–40. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Полунациональный надзор за фунгемией в Дании: особенно высокие показатели фунгемии и количество изолятов со сниженной чувствительностью к азолам. Дж. Клин Микробиол. 2005; 43:4434–40. [Бесплатная статья PMC] [PubMed] [Google Scholar]2. Rodloff C, Koch D, Schaumann R. Эпидемиология и противогрибковая резистентность при инвазивном кандидозе. Евр J Med Res. 2011;16:187–95. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Томпсон Г.Р.3rd, Патель П.К., Киркпатрик В.Р., Вестбрук С.Д., Берг Д., Эрландсен Дж. Орофарингеальный кандидоз в эпоху антиретровирусной терапии. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010; 109: 488–95. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Williams DW, Kuriyama T, Silva S, Malic S, Lewis MA. Кандидозные биопленки и кандидоз полости рта: лечение и профилактика. Пародонтология 2000. 2011;55:250–65. [PubMed] [Академия Google]
5. Коронадо-Кастельоте Л., Хименес-Сориано Ю. Клиническая и микробиологическая диагностика кандидоза полости рта.
 J Clin Exp Dent. 2013; 5: e279–e286. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Clin Exp Dent. 2013; 5: e279–e286. [Бесплатная статья PMC] [PubMed] [Google Scholar]6. Byadarahally Raju S, Rajappa S. Изоляция и идентификация Candida из полости рта. ISRN Дент. 2011;2011:487921. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Aguirre Urizar JM. Оральный кандидоз. Преподобный Ибероам Микол. 2002; 19:17–21. [PubMed] [Академия Google]
8. Уильямс Д., Льюис М. Патогенез и лечение кандидоза полости рта. J Оральный микробиол. 2011;28:3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Martínez-Beneyto Y, López-Jornet P, Velandrino-Nicolás A, Jornet-García V. Использование противогрибковых средств при оральном кандидозе: результаты национального исследования. Int J Dent Hyg. 2010; 8:47–52. [PubMed] [Google Scholar]
10. Акпан А., Морган Р. Кандидоз полости рта. Postgrad Med J. 2002; 78: 455–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Манфреди М., Полонелли Л., Агирре-Уризар Дж. М., Карроццо М., Маккалоу М.
 Дж. Серия «Городские легенды»: кандидоз полости рта. Оральный Дис. 2013;19:245–61. [PubMed] [Google Scholar]
Дж. Серия «Городские легенды»: кандидоз полости рта. Оральный Дис. 2013;19:245–61. [PubMed] [Google Scholar]12. Koray M, Ak G, Kurklu E, Issever H, Tanyeri H, Kulekci G. Флуконазол и/или гексетидин для лечения кандидоза полости рта, связанного со стоматитом, вызванным зубными протезами. Оральный Дис. 2005; 11: 309–313. [PubMed] [Google Scholar]
13. Cross LJ, Williams DW, Sweeney CP, Jackson MS, Lewis MA, Bagg J. Оценка рецидива зубного стоматита и колонизации Candida в небольшой группе пациентов, получавших итраконазол. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2004;97: 351–8. [PubMed] [Google Scholar]
14. Goins RA, Ascher D, Waecker N, Arnold J, Moorefield E. Сравнение пероральных суспензий флуконазола и нистатина для лечения кандидоза полости рта у младенцев. Pediatr Infect Dis J. 2002;21:1165–7. [PubMed] [Google Scholar]
15. Эпштейн Дж. Б., Горский М., Колдуэлл Дж. Ополаскиватели для полости рта с флуконазолом при оральном кандидозе у постлучевых, трансплантационных и других пациентов.
 Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2002; 93: 671–5. [PubMed] [Академия Google]
Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2002; 93: 671–5. [PubMed] [Академия Google]16. Лефевр Дж. Л., Доменж С. Исследовательская группа мукозита. Сравнительное исследование эффективности и безопасности пероральной суспензии флуконазола и пероральной суспензии амфотерицина В у онкологических больных с мукозитом. Оральный онкол. 2002; 38: 337–42. [PubMed] [Google Scholar]
17. Шолапуркар А.А., Пай К.М., Рао С. Сравнение эффективности ополаскивателя для полости рта с флуконазолом и краски для полости рта с клотримазолом при лечении кандидоза полости рта. Ост Дент Дж. 2009; 54: 341–6. [PubMed] [Google Scholar]
18. Taillandier J, Esnault Y, Alemanni M. Сравнение пероральной суспензии флуконазола и пероральной суспензии амфотерицина B у пожилых пациентов с кандидозом ротоглотки. Многоцентровая исследовательская группа. Возраст Старение. 2000;29: 117–23. [PubMed] [Google Scholar]
19. Ишам Н., Ганнум М.А. Противогрибковая активность миконазола в отношении последних штаммов Candida.
 Микозы. 2010;53:434–7. [PubMed] [Google Scholar]
Микозы. 2010;53:434–7. [PubMed] [Google Scholar]20. Пембертон М.Н., Оливер Р.Дж., Тикер Э.Д. Гель для перорального применения миконазола и лекарственные взаимодействия. Бр Дент Дж. 2004; 196: 529–31. [PubMed] [Google Scholar]
21. Miki A, Ohtani H, Sawada Y. Взаимодействие варфарина и перорального геля миконазола: анализ и рекомендации по терапии, основанные на клинических данных и фармакокинетической модели. Дж. Клин Фарм Тер. 2011; 36: 642–50. [PubMed] [Академия Google]
22. Collins CD, Cookinham S, Smith J. Лечение кандидоза ротоглотки с помощью локализованной пероральной терапии миконазолом: эффективность, безопасность и приемлемость для пациента. Пациент предпочитает приверженность. 2011;5:369–74. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Васкес Дж. А., Собель Дж. Д. Мукоадгезивные таблетки миконазола: новая система доставки. Клин Инфекция Дис. 2012;54:1480–4. [PubMed] [Google Scholar]
24. Чернинский Р., Сиван С., Стейнберг Д.
 , Гати И., Каган Л., Фридман М. Новый клотримазоловый лак пролонгированного действия для местного лечения кандидоза полости рта. Clin Oral Investig. 2010; 14:71–78. [PubMed] [Академия Google]
, Гати И., Каган Л., Фридман М. Новый клотримазоловый лак пролонгированного действия для местного лечения кандидоза полости рта. Clin Oral Investig. 2010; 14:71–78. [PubMed] [Академия Google]25. Oji C, Chukwuneke F. Оценка и лечение кандидоза полости рта у пациентов с ВИЧ/СПИДом в Энугу, Нигерия. Оральный челюстно-лицевой хирург. 2008; 12:67–71. [PubMed] [Google Scholar]
26. Bensadoun RJ, Daoud J, El Gueddari B, Bastit L, Gourmet R, Rosikon A. Сравнение эффективности и безопасности слизисто-адгезивных буккальных таблеток миконазола 50 мг с гелем миконазола 500 мг в лечении орофарингеального кандидоза: проспективное, рандомизированное, простое слепое, многоцентровое, сравнительное исследование III фазы у пациентов, получавших лучевую терапию по поводу рака головы и шеи. Рак. 2008; 112: 204–11. [PubMed] [Академия Google]
27. Koks CH, Crommentuyn KM, Mathôt RA, Mulder JW, Meenhorst PL, Beijnen JH. Прогностические факторы клинической эффективности флуконазола при лечении кандидоза полости рта у ВИЧ-1-инфицированных лиц.
 Фармакол рез. 2002; 46: 89–94. [PubMed] [Google Scholar]
Фармакол рез. 2002; 46: 89–94. [PubMed] [Google Scholar]28. Lyon JP, de Resende MA. Корреляция между адгезией, выработкой ферментов и чувствительностью к флуконазолу у Candida albicans, полученного от носителей зубных протезов. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006; 102: 632–8. [PubMed] [Академия Google]
29. Oude Lashof AM, De Bock R, Herbrecht R, de Pauw BE, Krcmery V, Aoun M. Группа инвазивных грибковых инфекций EORTC. Открытое многоцентровое сравнительное исследование эффективности, безопасности и переносимости флуконазола и итраконазола при лечении онкологических больных с орофарингеальным кандидозом. Евр Джей Рак. 2004;40:1314–9. [PubMed] [Google Scholar]
30. Kuriyama T, Williams DW, Bagg J, Coulter WA, Ready D, Lewis MA. In vitro чувствительность орального Candida к семи противогрибковым препаратам. Оральный микробиол иммунол. 2005;20:349–53. [PubMed] [Google Scholar]
31. Brito GN, Inocêncio AC, Querido SM, Jorge AO, Koga-Ito CY.
 Чувствительность Candida spp. к противогрибковым препаратам in vitro. пероральные изоляты от ВИЧ-позитивных пациентов и контрольных лиц. Браз Орал Рез. 2011;25:28–33. [PubMed] [Google Scholar]
Чувствительность Candida spp. к противогрибковым препаратам in vitro. пероральные изоляты от ВИЧ-позитивных пациентов и контрольных лиц. Браз Орал Рез. 2011;25:28–33. [PubMed] [Google Scholar]32. Ally R, Schürmann D, Kreisel W, Carosi G, Aguirrebengoa K, Dupont B; группа по изучению кандидоза пищевода. Рандомизированное, двойное слепое, двойное плацебо, многоцентровое исследование вориконазола и флуконазола при лечении кандидоза пищевода у пациентов с ослабленным иммунитетом. Клин Инфекция Дис. 2001; 33:1447–54. [PubMed] [Академия Google]
33. Хозеймех Ф., Шахталеби М.А., Нури М., Саваби О. Сравнительная оценка кетоконазола в таблетках и местного кетоконазола 2% в орабазе при лечении кандидозного стоматита зубных протезов. J Контемп Дент Практ. 2010;11:017–24. [PubMed] [Google Scholar]
34. Van Roey J, Haxaire M, Kamya M, Lwanga I, Katabira E. Сравнительная эффективность местной терапии слизисто-адгезивной буккальной таблеткой с медленным высвобождением, содержащей нитрат миконазола, по сравнению с системной терапией кетоконазолом при ВИЧ.

