Как снизить уровень холестерина с помощью правильного питания. Какие продукты помогают уменьшить холестерин. Каким должен быть оптимальный уровень холестерина в крови. Как составить меню для снижения холестерина.
Диета для снижения холестерина: основные принципы
Повышенный уровень холестерина в крови — серьезная проблема, особенно для женщин после 45 лет. Правильное питание может помочь нормализовать показатели холестерина и улучшить состояние сердечно-сосудистой системы. Рассмотрим основные принципы диеты при повышенном холестерине:
- Ограничение потребления насыщенных жиров и холестерина
- Увеличение в рационе доли клетчатки и сложных углеводов
- Включение в меню продуктов, снижающих уровень холестерина
- Контроль калорийности питания
- Дробное питание небольшими порциями
- Ограничение соли, сахара, алкоголя
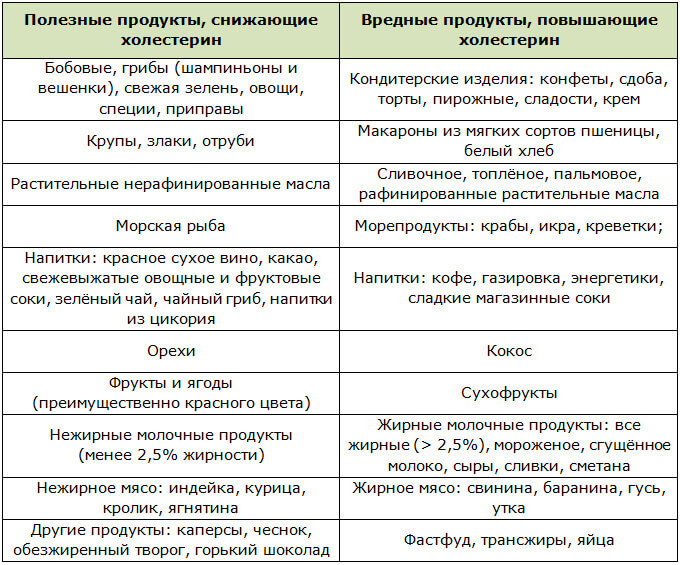
Продукты, снижающие уровень холестерина
Какие продукты помогают уменьшить уровень холестерина в крови? В первую очередь это:

- Овсяная крупа и другие цельнозерновые продукты
- Бобовые (фасоль, чечевица, горох)
- Жирная морская рыба (лосось, скумбрия, сардины)
- Орехи и семена
- Оливковое масло
- Авокадо
- Яблоки, груши, цитрусовые
- Зеленые овощи
Овсяная крупа
Овсяная каша — отличный выбор для завтрака при повышенном холестерине. Она богата растворимой клетчаткой, которая связывает холестерин в кишечнике и выводит его из организма. Регулярное употребление овсянки помогает снизить уровень «плохого» холестерина ЛПНП на 5-10%.
Бобовые
Фасоль, чечевица, горох содержат много растительного белка и клетчатки. Исследования показывают, что употребление бобовых способствует снижению общего и ЛПНП-холестерина. Рекомендуется включать в рацион не менее 3-4 порций бобовых в неделю.
Жирная морская рыба
Лосось, скумбрия, сардины и другая жирная рыба богаты омега-3 жирными кислотами. Они снижают уровень триглицеридов в крови и риск образования тромбов. Желательно есть рыбу 2-3 раза в неделю.
Каким должен быть уровень холестерина?
Для оценки уровня холестерина проводят анализ крови на липидный профиль. Он включает следующие показатели:
- Общий холестерин
- ЛПНП («плохой» холестерин)
- ЛПВП («хороший» холестерин)
- Триглицериды
Нормальные значения для женщин после 45 лет:
- Общий холестерин — менее 5 ммоль/л
- ЛПНП — менее 3 ммоль/л
- ЛПВП — более 1,2 ммоль/л
- Триглицериды — менее 1,7 ммоль/л
При повышенном уровне холестерина врач может назначить лекарственную терапию в дополнение к диете. Важно регулярно сдавать анализы для контроля показателей.
Примерное меню на день для диеты при повышенном холестерине
Как может выглядеть рацион питания при повышенном холестерине? Вот пример меню на один день:
Завтрак:
- Овсяная каша на воде
- Яблоко
- Зеленый чай
Второй завтрак:
- Горсть грецких орехов
Обед:
- Куриный суп с овощами
- Салат из свежих овощей с оливковым маслом
- Отварная рыба
Полдник:
- Творог с ягодами
Ужин:
- Тушеные овощи
- Запеченная индейка
- Травяной чай
Важно соблюдать режим питания и не пропускать приемы пищи. Это поможет избежать переедания и поддержит нормальный обмен веществ.
10 советов по снижению уровня холестерина с помощью диеты
- Ешьте больше продуктов, богатых растворимой клетчаткой (овсянка, яблоки, бобовые)
- Включайте в рацион не менее 4-5 порций овощей и фруктов ежедневно
- Используйте при готовке полезные травы и специи (чеснок, имбирь, куркума)
- Отдавайте предпочтение ненасыщенным жирам (оливковое масло, авокадо, орехи)
- Исключите из рациона трансжиры
- Ограничьте потребление добавленных сахаров
- Ешьте больше рыбы, особенно жирных сортов
- Выбирайте нежирные молочные продукты
- Ограничьте потребление красного мяса
- Контролируйте размер порций
Соблюдение этих рекомендаций поможет снизить уровень холестерина и улучшить состояние сердечно-сосудистой системы. Однако помните, что любые изменения в питании лучше согласовать с врачом, особенно если у вас есть хронические заболевания.

Заключение
Диета играет важную роль в контроле уровня холестерина, особенно у женщин после 45 лет. Правильно подобранный рацион питания помогает нормализовать липидный профиль и снизить риск развития сердечно-сосудистых заболеваний. Ключевые принципы диеты при повышенном холестерине — ограничение насыщенных жиров, увеличение потребления клетчатки и выбор продуктов, способствующих снижению холестерина. Важно также поддерживать нормальный вес и вести активный образ жизни. При соблюдении этих рекомендаций можно добиться значительного улучшения показателей холестерина и общего состояния здоровья.
Повышенный уровень холестерина способствует инсульту > Реабилитационный центр
Холестерин— органическое соединение, природное жирное (липофильное) вещество. Нерастворим в воде, растворим в жирах и органических растворителях. Около 80 % холестерина вырабатывается самим организмом (печенью, кишечником, почками, надпочечниками, половыми желёзами), остальные 20 % поступают с пищей. В организме находится 80 % свободного и 20 % связанного холестерина. Холестерин обеспечивает стабильность клеточных мембран в широком интервале температур. Он необходим для выработки витамина D, выработки надпочечниками различных стероидных гормонов, включая кортизол, кортизон, альдостерон, женских половых гормонов эстрогенов и прогестерона, мужского полового гормона тестостерона.
Холестерин также находится в пище: яйцах, мясе и молочных продуктах.
Поскольку холестерин плохо растворим в воде, в чистом виде он не может доставляться к тканям организма при помощи основанной на воде крови. Вместо этого холестерин в крови находится в виде хорошо растворимых комплексных соединений с особыми белками-транспортерами, так называемыми аполипопротеинами.
Выделяют два вида липопротеидов: высокой плотности и низкой плотности.
Липопротеиды низкой плотности часто называют «плохими». Они склонны к выделению в осадок кристаллов холестерина и к формированию атеросклеротических бляшек в сосудах, тем самым, повышая риск инфаркта или ишемического инсульта, а также других сердечно-сосудистых осложнений. Образование бляшек также является причиной возникновения транзиторной ишемической атаки, симптомы которой обычно проходят через 24 часа.
Липопротеиды высокой плотности называют «хорошими липопротеидами». Большое содержание ЛПВП в крови характерно для здорового организма, поэтому их называют «хорошими». Высокомолекулярные липопротеиды хорошо растворимы и не склонны к выделению холестерина в осадок, и тем самым, защищают сосуды от атеросклеротических изменений (то есть не являются атерогенными). Высокий уровень такого вида х-на сокращает риск возникновения инсульта.
Высокий уровень холестерина или тромбоцитов в крови оказывает пагубное воздействие на кровообращение и нормальный приток крови к мозгу, что приводит к возникновению инсульта, а также увеличивает риск сердечно-сосудистых заболеваний и атеросклероза, которые являются факторами риска развития инсульта.
Существует ряд факторов, влияющих на уровень холестерина в крови. Некоторые из них человек в силе изменить сам, а другие нет.
Факторы, которые человек может изменить самостоятельно:
- Питание. Следует исключить из рациона пищу с высоким уровнем холестерина и жира.
- Вес. Излишний вес приводит к повышению уровня х-на.
- Физические нагрузки. Люди, ведущие пассивный образ жизни, также страдают от повышенного холестерина.
Неизменные факторы:
- Генетическая предрасположенность. Если кто-то в роду страдал этим заболеванием, есть шанс возникновения его и у других членов семьи.
- Возраст.
 У большинства людей повышение уровня холестерина отмечается до 65 лет.
У большинства людей повышение уровня холестерина отмечается до 65 лет. - Пол. Женщины до 50 лет реже страдают от повышенного х-на, чем те, у кого наступил период менопаузы.
Чтобы избежать различного рода осложнений следует контролировать уровень холестерина в крови. Так люди от 20 лет и старше должны проходить обследование хотя бы раз в пять лет. Мужчинам после 45 и женщинам после 55 следует делать это чаще. Контроль за уровнем х-на рекомендуется людям с генетической предрасположенностью.
Чтобы уровень холестерина оставался в норме, следует придерживаться здорового питания, употреблять низкокалорийную пищу (овощи, фрукты, постное мясо, молочные продукты) и отказаться от жареных блюд.
Также смотрите другие статьи по данной тематике:
- Атеросклероз
- Профилактика инсульта
- Сахарный диабет
Для получения консультации по вопросам реабилитации после инсульта
Звоните нам по телефону: +49 228 972 723 72
Антихолестериновая диета для женщин после 40 лет
Рекомендации организаций по уровню холестерина в крови
Национальный институт сердца, легких и крови опубликовал рекомендации по скринингу холестерина в клинических условиях. Рекомендации подтверждены Национальным комитетом по координации борьбы с холестерином и предназначены для выявления, оценки и лечения высокого уровня холестерина в крови у взрослых.
Рекомендации подтверждены Национальным комитетом по координации борьбы с холестерином и предназначены для выявления, оценки и лечения высокого уровня холестерина в крови у взрослых.
Рекомендуется периодически измерять уровень холестерина в крови у взрослых старше 20 лет после еды не реже чем раз в 5 лет и вести детальную запись результатов тестирования. Протокол определяет минимальный уровень, при достижении которого необходимо начать лечение пациента, для тех, кто имеет ПКА или предрасположенность к ним. Также рекомендуется усреднять значения двух или трех отдельных измерений общего холестерина и холестерина с липопротеином низкой плотности, чтобы определить необходимость принятия лекарств.
Национальный институт сердца, легких и крови организовал воркшоп, где были разработаны рекомендации для улучшения скрининга населения с целью выявления случаев высокого холестерина в крови. Академия педиатрии США рекомендует проверять уровень холестерина только у детей старше 2 лет с семейным анамнезом гиперлипедемии или ранних инфарктов миокарда.
Последние рекомендации предписывают проводить скрининг холестерина у всех детей. Национальный комитет по борьбе с холестерином в настоящее время готовит рекомендации по скринингу вне медицинских учреждений.
Проведение анализа уровня холестерина в крови у взрослых может значительно уменьшить поражения коронарных артерий в США. Но если программа охватывает более 150 миллионов людей и включает скрининг и наблюдение, необходимо тщательно оценить затраты на такую программу и возможные негативные последствия для отдельных людей.
Использование неточных приборов в скрининге может привести к большому количеству ложно-отрицательных и ложно-положительных результатов. Это может вызвать задержку в принятии необходимых мер и нежелательные психологические и медицинские последствия для пациентов, которые не нуждаются в дополнительном обследовании.
Поэтому врачу крайне необходимо тщательно отбирать точные и надежные методы получения проб крови в клинических условиях, использовать оборудование, которое соответствует принятым стандартам качества, и разработать правильную стратегию лечения, если повторные тесты подтвердили результат.
При использовании лекарственных средств для снижения уровня холестерина необходимо проявлять осторожность. Исследования показали, что эффективность таких препаратов в предотвращении ПКА особенно заметна у мужчин с уровнем холестерина выше 255—265 мг/дл (6,60—6,85 ммоль/л) среднего возраста. Однако, не проводилось исследований, которые бы оценивали влияние препаратов, снижающих уровень липидов, на случаи ПКА у асимптоматичных молодых мужчин, женщин, пожилых людей, а также у лиц с небольшим или средним увеличением уровня холестерина в крови.
Ограничение использования препаратов, снижающих уровень липидов, кажется целесообразным в связи с возможными побочными эффектами, необходимостью длительного приема и потенциальным риском для здоровья при недостаточном количестве исследований. Это особенно актуально для людей с небольшим или умеренным риском. Кроме того, необходимо учитывать экономические аспекты при выборе лекарств для долгосрочного лечения.
Сомнительна целесообразность экономическая использования препаратов, снижающих уровень холестерина, в качестве средства борьбы с ПКА, как показывают некоторые исследования.
Низкий уровень ЛВП – независимый фактор риска ПКА. Лица с 20% уровнем ЛВП подвержены риску ПКА в 2-4 раза чаще, чем те, у которых уровень составляет 80%. Фракционирование липидов дает более важную информацию о риске ПКА и эффективности терапии, чем измерение общего холестерина.
Недавно были опубликованы рекомендации по регулярному проведению липопротеинового анализа для всех людей с предельно допустимым или высоким уровнем холестерина. Эти рекомендации основаны на том, что общее измерение уровня холестерина в крови может пропустить людей, у которых, несмотря на нормальный общий уровень холестерина, содержание холестерина с липидами высокой плотности ниже нормы.
Необходимо экономически оценить рутинное проведение фракционирования липидов для обнаружения повышенного уровня холестерина. Если анализировать липидные уровни у всех взрослых с уровнем холестерина в крови 240 мг/дл или выше (6.20 ммоль/л или выше), потребуется проведение теста стоимостью от 20 до 40 долларов на примерно четверть из 150 миллионов взрослых жителей Соединенных Штатов.
Необходимо дополнительно исследовать, как часто липиды высокой плотности влияют на уровень холестерина и какие меры эффективны для увеличения уровня липопротеинов. Также необходимо выяснить, улучшает ли рутиный липопротеиновый анализ конечный клинический результат. Информация может быть полезна для врачей.
До проведения соответствующих исследований, рекомендуется ограничить их применение только для небольших групп, где информация о фракционировании липидов необходима для назначения лекарств и контроля за эффективностью препаратов, снижающих уровень холестерина.
Клиническое вмешательство при выявлении высокого уровня холестерина.
Необходимо регулярно консультировать пациентов по вопросам правильного питания, в том числе снижения потребления насыщенных жиров и холестерина. Важно измерять уровень холестерина в крови после еды для мужчин среднего возраста, а также для женщин, молодых и пожилых людей.
Оптимальную частоту замеров холестерина не установили научные исследования, поэтому это решение принимает врач. Рекомендуется проводить анализы каждые пять лет, однако, для людей с предыдущим увеличением холестерина, это может быть необходимо чаще. Холестериновые тесты следует проводить в лабораториях, доказавших точность и надежность своих анализов, на пробах венозной крови. Если результаты не соответствуют норме, рекомендуется провести второй замер общего холестерина после еды и использовать среднее значение двух результатов для принятия решений.
Рекомендуется проводить анализы каждые пять лет, однако, для людей с предыдущим увеличением холестерина, это может быть необходимо чаще. Холестериновые тесты следует проводить в лабораториях, доказавших точность и надежность своих анализов, на пробах венозной крови. Если результаты не соответствуют норме, рекомендуется провести второй замер общего холестерина после еды и использовать среднее значение двух результатов для принятия решений.
Необходимо информировать всех взрослых с повышенным уровнем холестерина (более 240 мг/дл или 6,20 ммоль/л) и тех, у кого значения находятся в пределах допустимых норм (200-239 мг/дл или 5,15-6,15 ммоль/л), но уже имели поражение коронарных сосудов или имеют два или более факторов риска для сердечных заболеваний. Необходимо провести подробное консультирование и наблюдение за ними.
Необходимо учитывать такие факторы риска, как мужской пол, наличие ПКА у близких родственников в молодом возрасте, курение, гипертония, высокий уровень холестерина с липидами, сахарный диабет, предшествующие сердечные приступы и ожирение. Если доступна информация, следует обратить внимание на уровень холестерина с липидами, который не должен быть ниже 35 мг/дл (0,90 ммоль/л).
Если доступна информация, следует обратить внимание на уровень холестерина с липидами, который не должен быть ниже 35 мг/дл (0,90 ммоль/л).
Рекомендуемая диетическая программа на два этапа для снижения уровня холестерина в крови описана подробно. На первом этапе основной задачей является снижение потребления жиров до уровня не более 30% от общей калорийности, при этом насыщенные жиры должны составлять менее 10% от общей калорийности, а потребление холестерина должно быть не выше 300 мг в день.
В случае недостижения терапевтической цели в течение трех месяцев, переходят ко второму этапу, который включает еще большее сокращение потребления насыщенных жиров (7% от общего числа калорий) и холестерина (200 мг в день).
Мужчинам средних лет с повышенным уровнем холестерина в крови и неуспешной диетой следует применять лекарственные средства для снижения холестерина. Пороговое значение для применения препаратов составляет 240 мг/дл (6,20 ммоль/л) или выше для лиц с ПКА, либо с двумя или более факторами риска, и для лиц, у которых даже при отсутствии факторов риска уровень холестерина составляет 265 мг/дл (6,85 ммоль/л) и выше.
Перед началом лечения препаратами необходимо информировать пациента о возможных пользах и рисках длительной терапии. Для тех, кто начинает лекарственное лечение, а также для тех, кто уже принимает лекарства и нуждается в наблюдении за результатами лечения, рекомендуется проведение исследований липидного профиля.
Видео урок лекарств для снижения холестерина крови
Диета для снижения холестерина в крови
Какая диета помогает снизить холестерин? Рассмотрим основные принципы правильного питания, которые помогут нормализовать уровень холестерина в крови.
Примерное меню на день для диеты при повышенном холестерине
Завтрак:овсяная каша, чай.
Второй завтрак:персик.
Обед:куриный суп на некрепком бульоне, отварная телятина с овощами, сок из сельдерея и яблока.
Полдник:творог с низкой жирностью.
Ужин:отварной картофель, сельдь, кисель.
Диета при повышенном холестерине у женщин — меню на неделю
Низкий уровень холестерина? Требуется подходящее питание! В случае отсутствия желания составлять меню самостоятельно, можно воспользоваться готовым образцом рациона на 7 дней.
При холестерине повышенном рекомендуется сбалансированное меню из сытных, но диетических блюд, чтобы избежать чувства голода и усталости на протяжении всей диеты.
Каким должен быть уровень холестерина и его диагностика
Для проверки уровня «вредного» холестерина в организме требуется сдать кровь на липидный профиль, так как симптомы отсутствуют. Необходимо воздержаться от пищи и любых напитков, кроме воды, в течение 9-12 часов до анализа.
Диагностика включает:
- Общий холестерин – состоит из холестерина – липопротеинов низкой плотности (ЛПНП), а также холестерина – липопротеинов высокой плотности (ЛПВП).
Основным источником накопления холестерина и закупорки артерий является ЛПНП, известный как «плохой» холестерин.
ЛПВП («хороший») холестерин способствует удалению холестерина из артерий.
Не-ЛПВП (Non-HDL) – количество общего холестерина минус ЛПВП. Показатель включает в себя ЛПНП и другие типы холестерина, такие как ЛПОНП (липопротеины очень низкой плотности).
Триглицериды — вид жира в крови, который увеличивает вероятность возникновения сердечных заболеваний, особенно у женщин.
Высокие значения триглицеридов, ЛПНП и низкие значения ЛПВП, являются факторами риска для образования атеросклеротических бляшек на стенках кровеносных сосудов.
Нормальный уровень холестерина в зависимости от возраста и пола
Холестерин измеряется в миллиграммах на децилитр.
Тип холестерина Нормальный уровень холестерина, мг/дл Общий холестерин Менее 170 Не-ЛПВП Менее 120 ЛПНП Менее 100 ЛПВП Более 45
Тип холестерина Нормальный уровень холестерина, мг/дл Общий холестерин 125–200 Не-ЛПВП Менее 130 ЛПНП Менее 100 ЛПВП 40 и выше
Тип холестерина Нормальный уровень холестерина, мг/дл Общий холестерин 125–200 Не-ЛПВП Менее 130 ЛПНП Менее 100 ЛПВП 50 и выше
Измерение холестерина проводят в миллимолях на литр. У женщин оптимальный уровень ЛПВП составляет 0,9-1,9 ммоль/л, а у мужчин — 0,7-1,7 ммоль/л.
Параметр Уровень холестерина (ммоль/л) Общий холестерин 5 или ниже ЛПВП 1 или выше ЛПНП 4 или ниже Триглицериды натощак 1,7 или ниже Триглицериды не натощак 2,3 или ниже Общий холестерин относительно ЛПВП 6 или ниже
У женщин в период менопаузы уменьшается производство эстрогена, который участвует в регулировании выработки ЛПВП.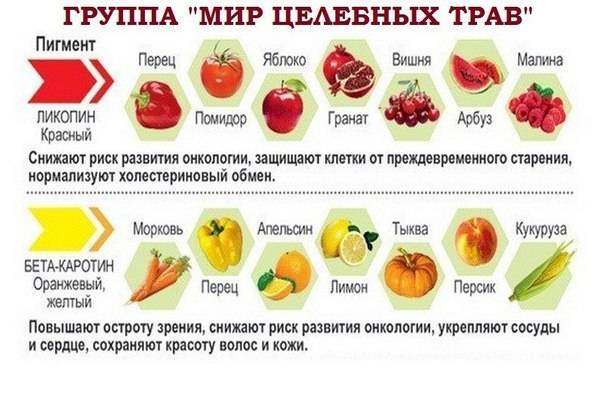 В результате уровень «вредного» холестерина в организме повышается.
В результате уровень «вредного» холестерина в организме повышается.
Холестерин может быть повышен даже у худых людей!
Не забывайте, что высокий уровень «плохого» холестерина является опасным, так как не проявляется симптомами. Отсутствие лишнего веса и ожирения не гарантирует отсутствие холестерина в кровеносных сосудах.
Рекомендуется сдать анализ на липидный профиль, если у родителей были проблемы такого рода или если вы ведете нездоровый образ жизни, чтобы убедиться в нормальных показателях и своевременно предпринять меры, если это не так.
Будьте в курсе новостей, подписывайтесь на рассылку. При использовании этого материала необходимо указывать активную ссылку на его источник.
Список продуктов, снижающих уровень холестерина
Овсяная крупа
Овсяная каша, приготовленная традиционным способом, является источником полезных веществ и клетчатки, которая предотвращает образование бляшек на стенках сосудов и уменьшает уровень холестерина. Рекомендуется употреблять овсяную кашу не менее одного раза в неделю, чтобы избежать привыкания, можно чередовать ее с ячменной кашей или отрубями.
10 советов по снижению уровня холестерина с помощью диеты
Эрика Джулсон, MS, RDN, CLT, 20 августа 2018 г. .
Ваша печень будет производить меньше холестерина, если вы потребляете много этого вещества с пищей, поэтому пищевой холестерин редко оказывает большое влияние на общий уровень холестерина.
Однако употребление большого количества насыщенных жиров, транс-жиров и сахаров может повысить уровень холестерина.
Имейте в виду, что существуют разные типы холестерина.
В то время как «хороший» холестерин ЛПВП может быть полезен для вашего здоровья, высокие уровни «плохого» холестерина ЛПНП, особенно в окисленном состоянии, связаны с повышенным риском сердечных заболеваний, инфаркта и инсульта (1, 2, 3, 4).
Это связано с тем, что окисленный холестерин ЛПНП с большей вероятностью прилипает к стенкам артерий и образует бляшки, закупоривающие эти кровеносные сосуды.
Вот 10 советов, как снизить уровень холестерина с помощью диеты и снизить риск сердечных заболеваний.
1. Ешьте продукты, богатые растворимой клетчаткой
Растворимая клетчатка содержится в больших количествах в фасоли, бобовых, цельных зернах, льне, яблоках и цитрусовых (5).
Людям не хватает надлежащих ферментов для расщепления растворимой клетчатки, поэтому она проходит через пищеварительный тракт, поглощая воду и образуя густую пасту.
По пути растворимая клетчатка поглощает желчь — вещество, вырабатываемое вашей печенью для переваривания жиров. В конце концов, и клетчатка, и связанная с ней желчь выводятся с калом.
Желчь состоит из холестерина, поэтому, когда вашей печени необходимо вырабатывать больше желчи, она вытягивает холестерин из кровотока, что естественным образом снижает уровень холестерина.
Регулярное потребление растворимой клетчатки связано со снижением на 5–10% как общего холестерина, так и «плохого» холестерина ЛПНП всего за четыре недели (5).
Рекомендуется съедать не менее 5–10 граммов растворимой клетчатки каждый день для достижения максимального эффекта снижения уровня холестерина, но преимущества были отмечены при еще меньшем потреблении — 3 грамма в день (6, 7).
Резюме Растворимая клетчатка снижает уровень холестерина, предотвращая реабсорбцию желчи в кишечнике, что приводит к выделению желчи с калом. Ваше тело вытягивает холестерин из кровотока, чтобы вырабатывать больше желчи, поэтому его уровень снижается.
2. Ешьте много фруктов и овощей
Употребление фруктов и овощей — это простой способ снизить уровень холестерина ЛПНП.
Исследования показывают, что у взрослых, которые потребляют не менее четырех порций фруктов и овощей каждый день, уровень холестерина ЛПНП примерно на 6% ниже, чем у людей, которые едят менее двух порций в день (8).
Фрукты и овощи также содержат большое количество антиоксидантов, которые предотвращают окисление холестерина ЛПНП и образование бляшек в артериях (9, 10).
Вместе эти эффекты снижения уровня холестерина и антиоксидантов могут снизить риск сердечных заболеваний.
Исследования показали, что у людей, которые едят больше всего фруктов и овощей, риск развития сердечно-сосудистых заболеваний в течение 10 лет ниже на 17% по сравнению с теми, кто ест меньше всего (11).
Резюме Употребление не менее четырех порций фруктов и овощей в день может снизить уровень холестерина ЛПНП и уменьшить окисление ЛПНП, что может снизить риск сердечных заболеваний.
3. Приготовление пищи с травами и специями
Травы и специи — это питательные электростанции, наполненные витаминами, минералами и антиоксидантами.
Исследования на людях показали, что чеснок, куркума и имбирь особенно эффективно снижают уровень холестерина при регулярном употреблении (12, 13, 14).
Фактически, всего одного зубчика чеснока в день в течение трех месяцев достаточно, чтобы снизить общий уровень холестерина на 9% (15).
Помимо снижения уровня холестерина, травы и специи содержат антиоксиданты, которые предотвращают окисление холестерина ЛПНП, уменьшая образование бляшек в артериях (15).
Несмотря на то, что травы и специи обычно не едят в больших количествах, они могут вносить значительный вклад в общее количество антиоксидантов, потребляемых каждый день (16).
Сушеный орегано, шалфей, мята, тимьян, гвоздика, душистый перец и корица содержат одно из самых высоких количеств антиоксидантов, а также свежие травы, такие как орегано, майоран, укроп и кинза (16, 17).
Резюме Как свежие, так и сушеные травы и специи могут помочь снизить уровень холестерина. Они содержат антиоксиданты, которые предотвращают окисление холестерина ЛПНП.
4. Употребляйте разнообразные ненасыщенные жиры
В пище содержатся два основных вида жиров: насыщенные и ненасыщенные.
На химическом уровне насыщенные жиры не содержат двойных связей и очень прямолинейны, что позволяет им плотно упаковываться и оставаться твердыми при комнатной температуре.
Ненасыщенные жиры содержат по крайней мере одну двойную связь и имеют изогнутую форму, что препятствует их столь же прочному соединению. Эти свойства делают их жидкими при комнатной температуре.
Исследования показывают, что замена большинства насыщенных жиров ненасыщенными жирами может снизить общий уровень холестерина на 9% и «плохой» холестерин ЛПНП на 11% всего за восемь недель (18).
Долгосрочные исследования также показали, что у людей, которые едят больше ненасыщенных жиров и меньше насыщенных жиров, уровень холестерина со временем снижается (19).
Такие продукты, как авокадо, оливки, жирная рыба и орехи, содержат много полезных для сердца ненасыщенных жиров, поэтому их полезно есть регулярно (20, 21, 22, 23).
Резюме Потребление большего количества ненасыщенных жиров и меньшего количества насыщенных жиров связано с уменьшением общего холестерина и уровня «плохих» ЛПНП с течением времени. Авокадо, оливки, жирная рыба и орехи особенно богаты ненасыщенными жирами.
5. Избегайте искусственных трансжиров
Хотя трансжиры встречаются естественным образом в красном мясе и молочных продуктах, основным источником для большинства людей являются искусственные трансжиры, используемые во многих ресторанах и обработанных пищевых продуктах (24).
Искусственные трансжиры производятся путем гидрогенизации или добавления водорода к ненасыщенным жирам, таким как растительные масла, для изменения их структуры и затвердевания при комнатной температуре.
Трансжиры представляют собой дешевую альтернативу натуральным насыщенным жирам и широко используются ресторанами и производителями продуктов питания.
Тем не менее, серьезные исследования показывают, что употребление в пищу искусственных трансжиров повышает уровень «плохого» холестерина ЛПНП, снижает уровень «хорошего» холестерина ЛПВП и связан с повышением риска сердечных заболеваний на 23% (25, 26, 27, 28).
Следите за словами «частично гидрогенизированный» в списках ингредиентов. Этот термин указывает на то, что пища содержит трансжиры, и ее следует избегать (27).
По состоянию на июнь 2018 года искусственные трансжиры запрещены к использованию в ресторанах и обработанных пищевых продуктах, продаваемых в США, поэтому их становится намного легче избегать (29).
Природные трансжиры, содержащиеся в мясных и молочных продуктах, также могут повышать уровень холестерина ЛПНП. Однако они присутствуют в достаточно малых количествах, чтобы, как правило, не считаться большим риском для здоровья (30, 31).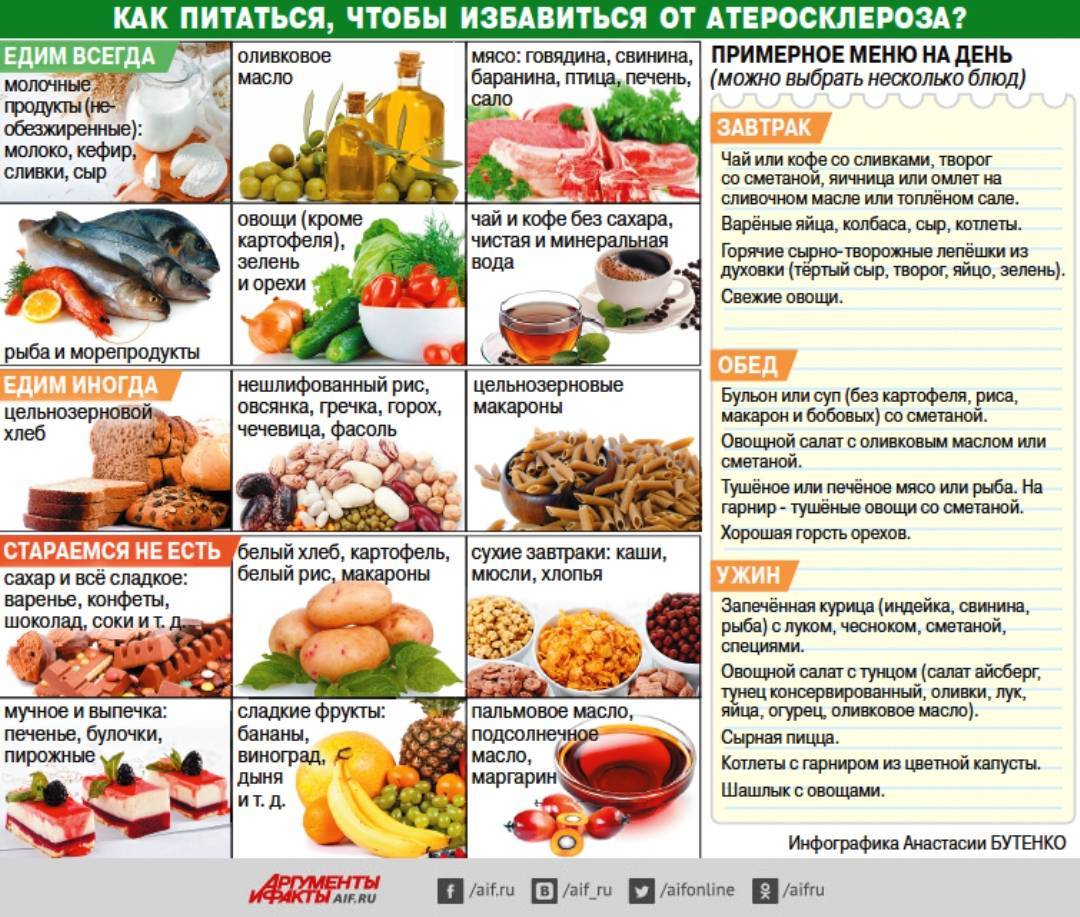
Резюме Искусственные трансжиры связаны с более высоким уровнем холестерина ЛПНП и повышенным риском сердечных заболеваний. Недавно в США запретили их использование в ресторанах и обработанных пищевых продуктах, что облегчило их избегание.
6. Ешьте меньше добавленных сахаров
Не только насыщенные жиры и трансжиры могут повышать уровень холестерина. Употребление слишком большого количества добавленного сахара может сделать то же самое ( target=”_blank”32).
Одно исследование показало, что у взрослых, которые потребляли 25% своих калорий из напитков, приготовленных из кукурузного сиропа с высоким содержанием фруктозы, уровень холестерина ЛПНП увеличился на 17% всего за две недели (33).
Еще больше беспокоит то, что фруктоза увеличивает количество мелких, плотных частиц окисленного холестерина ЛПНП, которые способствуют развитию сердечных заболеваний (34).
В период с 2005 по 2010 год примерно 10% американцев потребляли более 25% своих ежедневных калорий из добавленных сахаров (35).
Согласно 14-летнему исследованию, эти люди почти в три раза чаще умирали от сердечных заболеваний, чем те, кто получал менее 10% калорий из добавленных сахаров (35).
Американская кардиологическая ассоциация рекомендует употреблять не более 100 калорий (25 граммов) добавленного сахара в день для женщин и детей и не более 150 калорий (37,5 граммов) в день для мужчин (36, 37).
Вы можете достичь этих целей, внимательно читая этикетки и по возможности выбирая продукты без добавления сахара.
Резюме Получение более 25% дневной нормы калорий из добавленных сахаров может повысить уровень холестерина и более чем удвоить риск смерти от сердечно-сосудистых заболеваний. Сократите потребление, выбрав продукты без добавления сахара, насколько это возможно.
7. Наслаждайтесь средиземноморской диетой
Одним из самых простых способов внедрить вышеуказанные изменения в образ жизни является соблюдение средиземноморской диеты.
Средиземноморская диета богата оливковым маслом, фруктами, овощами, орехами, цельными зернами и рыбой и содержит мало красного мяса и большинства молочных продуктов. Алкоголь, обычно в виде красного вина, употребляется в умеренных количествах во время еды (38).
Поскольку этот стиль питания включает много продуктов, снижающих уровень холестерина, и избегает многих продуктов, повышающих уровень холестерина, он считается очень полезным для сердца.
Фактически, исследования показали, что соблюдение средиземноморской диеты в течение как минимум трех месяцев снижает уровень холестерина ЛПНП в среднем на 8,9мг на децилитр (дл) (39).
Он также снижает риск сердечно-сосудистых заболеваний до 52% и риск смерти до 47% при соблюдении не менее четырех лет (38, 40, 41).
Резюме Средиземноморская еда богата фруктами, овощами, травами, специями, клетчаткой и ненасыщенными жирами. Соблюдение этого типа диеты может снизить уровень холестерина и снизить риск сердечных заболеваний.
8. Ешьте больше сои
Соевые бобы богаты белком и содержат изофлавоны, растительные соединения, сходные по структуре с эстрогеном.
Исследования показали, что соевый белок и изофлавоны обладают мощным эффектом снижения уровня холестерина и могут снизить риск сердечных заболеваний (42, 43, 44).
Фактически, ежедневное употребление сои в течение как минимум одного месяца может повысить уровень «хорошего» холестерина ЛПВП на 1,4 мг/дл и снизить уровень «плохого» холестерина ЛПНП примерно на 4 мг/дл (45, 46).
Менее обработанные формы сои, такие как соевые бобы или соевое молоко, вероятно, более эффективны для снижения уровня холестерина, чем экстракты или добавки обработанного соевого белка (45).
Резюме Соя содержит растительные белки и изофлавоны, которые могут снижать уровень холестерина ЛПНП, снижая риск сердечных заболеваний при регулярном употреблении в пищу.
9. Напиток Зеленый чай
Зеленый чай получают путем нагревания и сушки листьев растения Camellia sinensis .
Чайные листья можно заваривать в воде для заваривания чая или измельчать в порошок и смешивать с жидкостью для приготовления зеленого чая маття.
Обзор 14 исследований показал, что ежедневное употребление зеленого чая в течение как минимум двух недель снижает общий холестерин примерно на 7 мг/дл и «плохой» холестерин ЛПНП примерно на 2 мг/дл (47, 48).
Исследования на животных показывают, что зеленый чай может снижать уровень холестерина за счет снижения выработки печенью ЛПНП и увеличения его выведения из кровотока (49).
Зеленый чай также богат антиоксидантами, которые могут предотвратить окисление холестерина ЛПНП и образование бляшек в артериях (50, 51).
Употребление не менее четырех чашек в день обеспечивает наибольшую защиту от сердечных заболеваний, но употребление всего одной чашки в день может снизить риск сердечного приступа почти на 20% (52).
Резюме Употребление хотя бы одной чашки зеленого чая в день может снизить уровень холестерина ЛПНП и снизить риск сердечного приступа почти на 20%.
10. Попробуйте добавки, снижающие уровень холестерина
Помимо диеты, некоторые добавки могут естественным образом снизить уровень холестерина.
- Ниацин: Ежедневные добавки 1–6 граммов ниацина могут снизить уровень холестерина ЛПНП до 19% в течение одного года. Однако он может вызывать побочные эффекты, и его следует принимать только под наблюдением врача (53, 54, 55).
- Шелуха подорожника: Шелуха подорожника, богатая растворимой клетчаткой, можно смешивать с водой и употреблять ежедневно для снижения уровня холестерина. Исследования показали, что шелуха подорожника дополняет лекарства, снижающие уровень холестерина (56).
- L-карнитин: L-карнитин снижает уровень ЛПНП и уменьшает окисление у людей с диабетом. Прием 2 граммов в день в течение трех месяцев может снизить уровень окисленного холестерина в пять раз больше, чем плацебо (57, 58).
Всегда консультируйтесь с врачом перед началом новой диеты или приема пищевых добавок.
Резюме Такие добавки, как ниацин, шелуха подорожника и L-карнитин, могут помочь снизить уровень холестерина, но перед употреблением проконсультируйтесь с врачом.
Итоги
Высокий уровень «плохого» холестерина ЛПНП, особенно малых, плотных окисленных ЛПНП, связан с повышенным риском сердечных заболеваний.
Изменения в диете, такие как употребление большего количества фруктов и овощей, приготовление пищи с использованием трав и специй, потребление растворимой клетчатки и насыщение ненасыщенными жирами, могут помочь снизить уровень холестерина и уменьшить эти риски.
Избегайте ингредиентов, повышающих уровень холестерина ЛПНП, таких как трансжиры и добавленные сахара, чтобы поддерживать уровень холестерина в пределах нормы.
Некоторые продукты и добавки, такие как зеленый чай, соя, ниацин, шелуха подорожника и L-карнитин, также могут снизить уровень холестерина.
В целом, небольшие изменения в питании могут значительно снизить уровень холестерина.
Высокий уровень холестерина: симптомы, причины и лечение
Похожие темы
Что такое холестерин?
Холестерин — воскообразное вещество, вырабатываемое вашей печенью для защиты нервов и производства клеточной ткани и некоторых гормонов. Ваше тело также получает холестерин из пищи, которую вы едите. Сюда входят яйца, мясо и молочные продукты. Есть «хороший» (ЛПВП) холестерин и «плохой» (ЛПНП) холестерин. Слишком много плохого холестерина (ЛПНП) может быть вредно для вашего здоровья.
В чем разница между «хорошим» холестерином и «плохим» холестерином?Хороший холестерин известен как липопротеин высокой плотности (ЛПВП). Выводит холестерин из кровотока. Липопротеины низкой плотности (ЛПНП) — это «плохой» холестерин.
Если у вас высокий уровень общего холестерина из-за высокого уровня ЛПНП, у вас может быть повышенный риск сердечных заболеваний или инсульта. Но если ваш общий уровень холестерина высок только из-за высокого уровня ЛПВП, вы, вероятно, не подвергаетесь более высокому риску.
Триглицериды — это еще один тип жира в крови. Когда вы едите больше калорий, чем ваше тело может использовать, оно превращает лишние калории в триглицериды.
Изменение образа жизни (диета и физические упражнения) может улучшить уровень холестерина, снизить уровень ЛПНП и триглицеридов и повысить уровень ЛПВП.
Идеальный уровень холестерина зависит от риска сердечно-сосудистых заболеваний.
- Уровень общего холестерина – лучше всего менее 200, но это зависит от уровня ЛПВП и ЛПНП.
- Уровни холестерина ЛПНП – лучше всего менее 130, но это зависит от вашего риска сердечных заболеваний.
- Уровень холестерина ЛПВП – 60 или выше снижает риск сердечных заболеваний.
- Триглицериды – лучше всего менее 150 миллиграммов на децилитр (мг/дл).
Симптомы высокого уровня холестерина
Часто специфические симптомы высокого уровня холестерина отсутствуют. Вы можете иметь высокий уровень холестерина и не знать об этом.
Вы можете иметь высокий уровень холестерина и не знать об этом.
Если у вас высокий уровень холестерина, ваш организм может накапливать лишний холестерин в артериях. Это кровеносные сосуды, которые несут кровь от вашего сердца к остальной части вашего тела. Накопление холестерина в артериях известно как бляшки. Со временем налет может стать твердым и привести к сужению артерий. Большие отложения зубного налета могут полностью блокировать артерию. Холестериновые бляшки также могут разрушаться, что приводит к образованию тромба, блокирующего кровоток.
Закупорка артерии сердца может вызвать сердечный приступ. Закупорка артерии, ведущей к мозгу, может вызвать инсульт.
Многие люди не узнают, что у них высокий уровень холестерина, пока не перенесут одно из этих опасных для жизни состояний. Некоторые люди узнают об этом во время плановых осмотров, включающих анализы крови.
Что вызывает высокий уровень холестерина?
Ваша печень вырабатывает холестерин, но вы также получаете холестерин из пищи. Употребление слишком большого количества продуктов с высоким содержанием жира может повысить уровень холестерина.
Употребление слишком большого количества продуктов с высоким содержанием жира может повысить уровень холестерина.
Избыточный вес и малоподвижный образ жизни также вызывают высокий уровень холестерина. Если у вас избыточный вес, у вас, скорее всего, повышен уровень триглицеридов. Если вы никогда не тренируетесь и в целом малоактивны, это может снизить уровень ЛПВП (хорошего холестерина).
Ваш семейный анамнез также влияет на уровень холестерина. Исследования показали, что высокий уровень холестерина передается по наследству. Если у вас есть ближайший родственник, у которого он есть, он может быть и у вас.
Курение также вызывает высокий уровень холестерина. Он снижает уровень ЛПВП (хорошего холестерина).
Как диагностируется высокий уровень холестерина?
Вы не можете сказать, есть ли у вас высокий уровень холестерина, не проверив его. Простой анализ крови покажет уровень холестерина.
Мужчины в возрасте 35 лет и старше и женщины в возрасте 45 лет и старше должны проверять уровень холестерина.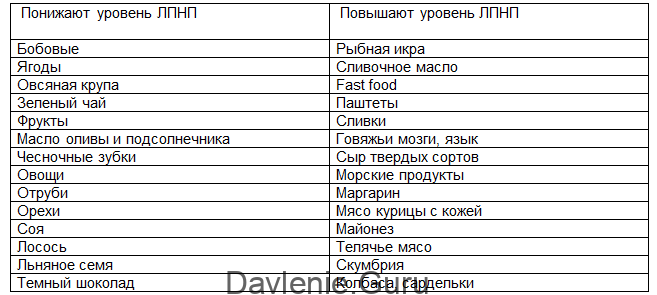 Мужчины и женщины в возрасте 20 лет и старше, у которых есть факторы риска сердечно-сосудистых заболеваний, должны проверять уровень холестерина. Подросткам может потребоваться обследование, если они принимают определенные лекарства или имеют наследственную предрасположенность к высокому уровню холестерина. Спросите своего врача, как часто вам следует проверять уровень холестерина.
Мужчины и женщины в возрасте 20 лет и старше, у которых есть факторы риска сердечно-сосудистых заболеваний, должны проверять уровень холестерина. Подросткам может потребоваться обследование, если они принимают определенные лекарства или имеют наследственную предрасположенность к высокому уровню холестерина. Спросите своего врача, как часто вам следует проверять уровень холестерина.
Факторы риска сердечных заболеваний включают:
- Курение сигарет
- Высокое кровяное давление
- Пожилой возраст
- Наличие у ближайшего родственника (родителя или брата или сестры) заболевания сердца
- Избыточный вес или ожирение
- Бездействие
Можно ли предотвратить или избежать высокого уровня холестерина?
Выбор здоровой пищи и физические упражнения — это два способа снизить риск развития высокого уровня холестерина.
Ешьте меньше продуктов с насыщенными жирами (например, красное мясо и большинство молочных продуктов). Выбирайте более здоровые жиры. Это постное мясо, авокадо, орехи и нежирные молочные продукты. Избегайте продуктов, содержащих трансжиры (например, жареных и упакованных продуктов). Ищите продукты, богатые омега-3 жирными кислотами. Эти продукты включают лосось, сельдь, грецкие орехи и миндаль. Некоторые бренды яиц содержат омега-3.
Выбирайте более здоровые жиры. Это постное мясо, авокадо, орехи и нежирные молочные продукты. Избегайте продуктов, содержащих трансжиры (например, жареных и упакованных продуктов). Ищите продукты, богатые омега-3 жирными кислотами. Эти продукты включают лосось, сельдь, грецкие орехи и миндаль. Некоторые бренды яиц содержат омега-3.
Упражнение может быть простым. Идти гулять. Возьмите класс йоги. Езжайте на работу на велосипеде. Вы даже можете участвовать в командных видах спорта. Старайтесь уделять активности 30 минут каждый день.
Лечение высокого уровня холестерина
Если у вас высокий уровень холестерина, возможно, вам придется внести некоторые изменения в образ жизни. Если вы курите, бросьте. Регулярно делайте физические упражнения. Если у вас избыточный вес, потеря всего 5-10 фунтов может улучшить уровень холестерина и риск сердечных заболеваний. Обязательно ешьте много фруктов, овощей, цельнозерновых продуктов и рыбы.
В зависимости от ваших факторов риска ваш врач может назначить лекарства и изменить образ жизни.


