Какие продукты разрешены при панкреатите. Что категорически нельзя употреблять при воспалении поджелудочной железы. Как правильно питаться при обострении и в период ремиссии панкреатита. Примерное меню на неделю при хроническом панкреатите.
Особенности диеты при панкреатите
Панкреатит — это воспаление поджелудочной железы, при котором необходимо соблюдать строгую диету. Правильное питание является важнейшей составляющей лечения этого заболевания. Основные принципы диеты при панкреатите:
- Щадящее питание, не раздражающее слизистую желудочно-кишечного тракта
- Ограничение жиров и легкоусвояемых углеводов
- Достаточное содержание белка
- Дробное питание 5-6 раз в день небольшими порциями
- Исключение острых, жареных, копченых, соленых продуктов
- Приготовление пищи на пару, отваривание, запекание
Что можно есть при панкреатите
При панкреатите разрешены следующие продукты:
- Нежирные сорта мяса и рыбы (курица, индейка, кролик, треска, судак)
- Нежирный творог, кефир, йогурт без добавок
- Яйца всмятку или в виде омлета
- Каши на воде (овсяная, рисовая, гречневая)
- Овощи в отварном или запеченном виде (картофель, морковь, кабачки, тыква)
- Некислые фрукты и ягоды (яблоки, груши, бананы)
- Сухарики из белого хлеба
- Отвары шиповника, некрепкий чай
Что нельзя есть при панкреатите
При воспалении поджелудочной железы категорически запрещены:

- Жирные, жареные, копченые блюда
- Острые приправы, маринады
- Алкогольные напитки
- Газированные напитки
- Кофе, какао
- Свежая выпечка, сдоба
- Шоколад, конфеты
- Грибы
- Бобовые
- Квашеная капуста, редис, редька, лук, чеснок
- Цитрусовые, кислые ягоды
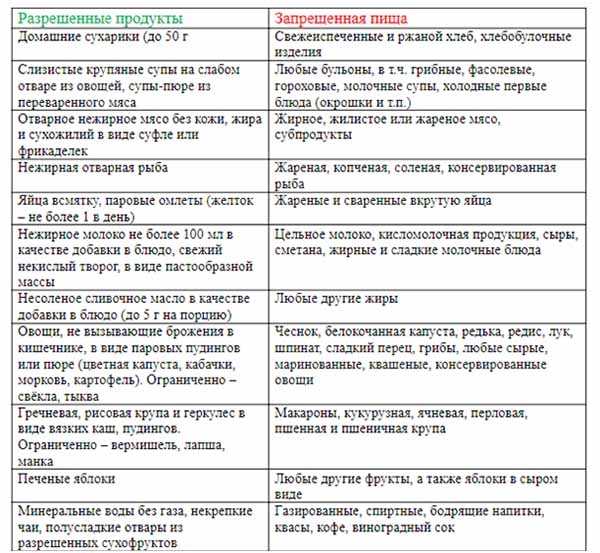
Питание при обострении панкреатита
В острый период панкреатита рекомендуется голод в течение 1-3 дней. Разрешается только питье негазированной минеральной воды, отвара шиповника. Затем постепенно вводят жидкую и протертую пищу:
- Слизистые отвары (рисовый, овсяный)
- Протертые каши на воде
- Овощные супы-пюре
- Паровые белковые омлеты
- Нежирный творог
- Кисели, желе
Расширять рацион нужно очень осторожно, под контролем врача. Питание должно быть дробным, 6-7 раз в день небольшими порциями.
Диета в период ремиссии панкреатита
В стадии ремиссии хронического панкреатита диета становится менее строгой, но основные принципы сохраняются. Рекомендуется следующий рацион:
- Нежирное мясо и рыба в отварном или запеченном виде
- Каши, макароны из твердых сортов
- Овощные супы
- Творог, неострый сыр, йогурт
- Омлет, яйца всмятку
- Овощи и фрукты в отварном, запеченном, протертом виде
- Сухарики, подсушенный белый хлеб
- Некрепкий чай, отвар шиповника
Питаться нужно дробно, 5-6 раз в день. Важно не переедать и тщательно пережевывать пищу.

Примерное меню на неделю при хроническом панкреатите
Вот пример сбалансированного меню на 7 дней для больных хроническим панкреатитом в стадии ремиссии:
Понедельник
Завтрак: овсяная каша на воде, некрепкий чай Второй завтрак: запеченное яблоко Обед: овощной суп-пюре, паровая котлета из курицы, отварной рис Полдник: обезжиренный йогурт Ужин: отварная рыба, картофельное пюре, травяной чай
Вторник
Завтрак: омлет на пару, подсушенный белый хлеб, чай Второй завтрак: банан Обед: вегетарианский борщ, отварное мясо, гречневая каша Полдник: творог с медом Ужин: тушеные кабачки, отвар шиповника
Среда
Завтрак: манная каша на воде, чай Второй завтрак: печеная груша Обед: куриный суп с вермишелью, паровые тефтели, отварная морковь Полдник: кефир, сухарики Ужин: отварная индейка, тушеная капуста, травяной чай
Четверг
Завтрак: рисовая каша на воде, чай Второй завтрак: яблочное пюре Обед: рыбный суп, запеченная рыба, картофельное пюре Полдник: творожная запеканка Ужин: овощное рагу, отвар шиповника

Пятница
Завтрак: гречневая каша на воде, чай Второй завтрак: банановое пюре Обед: овощной суп, паровые котлеты из индейки, отварной рис Полдник: йогурт, галетное печенье Ужин: запеченный картофель, отварная куриная грудка, травяной чай
Суббота
Завтрак: овсяная каша на воде, чай Второй завтрак: печеное яблоко Обед: куриный бульон, отварная говядина, гречневая каша Полдник: творог с курагой Ужин: паровой омлет, отварная цветная капуста, отвар шиповника
Воскресенье
Завтрак: манная каша на воде, чай Второй завтрак: груша Обед: вегетарианский борщ, рыбные тефтели на пару, отварной картофель Полдник: кефир, сухарики Ужин: запеканка из кабачков, травяной чай
Это примерное меню, которое нужно корректировать с учетом индивидуальных особенностей и рекомендаций врача. Соблюдение диеты при панкреатите поможет снизить нагрузку на поджелудочную железу и предотвратить обострения заболевания.
Питание при панкреатите список продуктов меню
Питание при панкреатите: список продуктов +меню
Панкреатит — это заболевание поджелудочной железы, связанное с развитием воспалительного процесса в органе. При этом заболевании возникает нарушение поступления ферментов, участвующих в пищеварении, из поджелудочной железы в двенадцатиперстную кишку. Пищеварительные ферменты остаются в самой железе и разрушают ее. Главной причиной данного заболевания является неправильное и несбалансированное питание. Именно поэтому в основе лечения панкреатита стоит правильно подобранная диета.
Общие правила. Длительность диеты.
Соблюдение правильного питания — это залог быстрого выздоровления. При этой диете необходимо придерживаться определенных правил для исключения возможности развития осложнений.
Общие правила диеты:
- Необходимо избегать переедания
- Питание должно быть дробным, не менее 5-6 раз в сутки
- Еда должна быть теплой. Необходимо полностью исключить горячие и холодные блюда.

- Исключить из рациона сырые овощи и фрукты и продукты богатые клетчаткой.
- Готовить пищу нужно только рекомендуемыми способами.
Питание при панкреатите в период обострения:
В случае обострения панкреатита необходимо исключить прием любой пищи на несколько суток. Во время голодания показано пить очищенную негазированную воду. Суточный объем воды должен составлять не более 1,5-1,7 литра. После стихания болевых ощущений и симптомов в рацион можно добавить низкокалорийную пищу в небольшом объеме (жидкие каши, овощные супы, паровые котлеты из рыбы или мяса куры).
В случае не соблюдения диеты при остром течении панкреатита заболевание может быстро перейти в хроническую форму.
Заметьте! В острый период противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Питание при хроническом панкреатите:
Хроническая форма панкреатита требует педантичного подхода к питанию. Правильное питание, без нарушений, позволяет избежать обострений.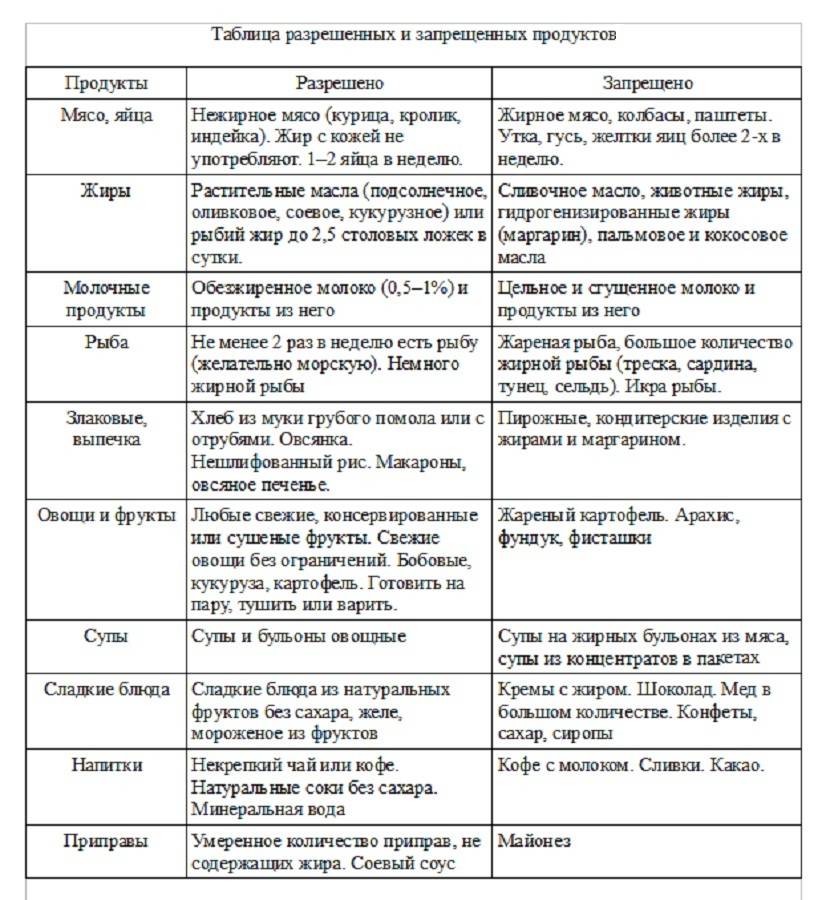
При хронической форме панкреатита необходимо соблюдать диету № 5.
- Дробное питание до 6 раз в сутки
- количество соли не более 6 грамм
- отварные блюда в протертом или измельченном виде
- питание с повышенным содержанием белка
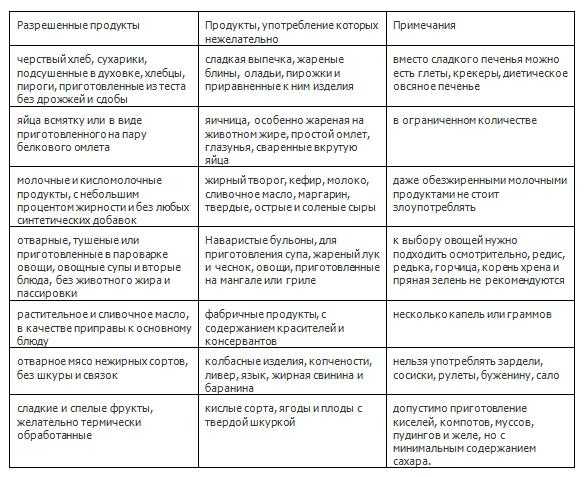
Список разрешенных продуктов:
Крупа (гречка, овсянка, рис, манка)
Крупу необходимо варить на воде, с последующим добавлением молока и небольшого количества сливочного масла
Овощи можно употреблять в виде первых блюд (овощные супы, суп-пюре) или в виде измельченных отварных кусочков. Из разрешенных плодов – картофель, морковь, зеленый горошек, кабачок, тыква, свекла и цветная капуста.
Сырые фрукты употреблять в пищу нельзя. Можно есть фруктовые варенья, пастилу, печеные яблоки, компоты, кисели.
Можно употреблять нежирные сорта мяса: говядину, телятину, крольчатину и мясо куры. Мясо готовится на пару и в виде суфле или котлет из фарша.
В еду допускается белая речная рыба, приготовленная на пару.
Допускает приготовление парового омлета из 1 куриного яйца или 3 перепелиных яиц.
Молочные продукты должны быть минимальной жирности
Можно есть небольшое количество пшеничного хлеба 2-3-х дневной давности
Список полностью или частично ограниченных продуктов:
Финики, виноград, бананы
Провоцируют вздутие живота
Грибы, бобовые, капуста белокачанная
Содержат грубую клетчатку
Копчености, соленое, фаст фуд, продукты содержащие консерванты и красители
Раздражают слизистую пищеварительного тракта
Субпродукты (печень, язык, сердце, почки и др.)
Содержат много холестерина
Любые жареные и жирные блюда
Приводят к обострению заболевания
Молочные продукты с высоким процентом жирности
Высок риск развития обострения или осложнения заболевания
Меню питания при панкреатите. Режим питания.
Необходимо помнить, что питание при панкреатите должно быть дробным, порции небольшого размера. Пищу надо отваривать или готовить на пару и измельчать.
Пищу надо отваривать или готовить на пару и измельчать.
Все продукты должны быть качественными без содержания консервантов и красителей.
Соблюдение режима питания и правил диеты позволит избежать осложнений и обострения заболевания.
Рецепты диетических блюд при панкреатите:
Примерное меню диеты при панкреатите:
Завтрак: гречневая каша сваренная на воде с добавлением нежирного молока. Отвар шиповника.
Второй завтрак: запеченое яблоко. Травяной чай
Обед: овощной суп с куриными фрикадельками. Паштет из телятины. Компот из сухофруктов
Полдник: творожная запеканка из нежирного творога. Кисель
Ужин: Паровая рыбная котлета с отварными овощами и рисом. Травяной чай
Перед сном: компот из шиповника.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Диета при хроническом панкреатите (Диета №5)
Если поставлен диагноз хронический панкреатит, то больному придётся уже всю оставшуюся жизнь придерживаться определённых ограничений в питании. Нередко страдальцы тяжело переносят вынужденные перемены в привычном рационе, а бедные родственники не знают чем накормить близкого человека, чтобы и диета при хроническом панкреатите была соблюдена, и пища отличалась вкусом и разнообразием. На самом деле всё не столь печально, при современном уровне кухонной техники и широком ассортименте продуктов на прилавках магазина, больного можно накормить вкусно и быстро с соблюдением всех врачебных рекомендаций.
Особенности питания при хроническом панкреатите
Ещё советскими диетологами была разработана специальная диета при хронической форме заболевания, которая получила название «диета № 5». Несмотря на солидный возраст этой диеты, она по-прежнему незаменима и действенна для тех, кто живёт с диагнозом хронический панкреатит.
Несмотря на солидный возраст этой диеты, она по-прежнему незаменима и действенна для тех, кто живёт с диагнозом хронический панкреатит.
Диета № 5 отличается повышенным содержанием белка и большим количеством паровых блюд. Поэтому, если в семье есть больной панкреатитом, то лучше приобрести пароварку. Кстати, на ней можно готовить вкусные и полезные для здоровья блюда для всех членов семьи.
В период приступа болезни рекомендуется впервые дни вообще отказаться от еды и ограничиться лишь питьём воды и слабого отвара шиповника. Тем более, что употреблять пишу в это время обычно и не хочется. Начиная с третьего дня можно включать постепенно в рацион протёртые вегетарианские супы, нежирные сорта рыбы и птицы, каши, постный свежий творожок и сыр. Фрукты и овощи необходимо употреблять в запечённом виде. А для питья готовить отвар плодов шиповника, зелёный чай с молоком, овощные и фруктовые некислые соки. Вкусно и полезно готовить также муссы из натуральных сиропов и соков, а так же картофельные соки.
Диета при хронической форме заболевания
Мусс на вишнёвом сиропе. Один стакан вишнёвого сиропа развести одним стаканом охлаждённой кипячёной воды, добавить полторы столовые ложки замоченного загодя желатина. Смесь довести до кипения и охладить. Полученную массу взбить венчиком и разлить в специальные формочки, поставить в холодильник.
Рекомендации к питанию больного хроническим панкреатитом
1. Ешьте только слегка теплую пищу. Исключите навсегда холодные напитки и горячие блюда!
2. Питайтесь дробно, по 5-6 раз в сутки и никогда не переедайте!
3. По возможности кушайте в одно и то же время, тогда поджелудочная железа не будет работать впустую.
4. Если после употребления какого-либо продукта вы почувствовали, хоть малейшее недомогание — немедленно исключайте его из рациона!
5. Поджелудочная железа «любит» белковую пищу — она восстанавливается на ней. Поэтому потребление жиров и углеводов необходимо снизить до минимума.
6. Осторожно вводите в свой рацион любой новый продукт, даже разрешённый диетой. При малейшей непереносимости — сразу исключайте!
Осторожно вводите в свой рацион любой новый продукт, даже разрешённый диетой. При малейшей непереносимости — сразу исключайте!
7. Ограничьте количество потребляемой соли до 10 грамм в сутки.
Минеральная вода при хроническом панкреатите
Как правило, диета при хроническом панкреатите включает рекомендации специалистов — пить минеральные воды. Причём для достижения лечебного эффекта пить минеральную воду нужно не от случая к случаю, а регулярно в течение длительного времени, рекомендованного врачом, и по определённой системе. Прописанный объём воды употребляется через равные промежутки времени.
Лечебный свойства минеральных вод обусловлены содержанием в них активных биологических компонентов. Особенно полезны для пищеварительной системы такие воды, как Архыз, Нафруся, Ессентуки № 17 и Славяновская. Они хорошо себя зарекомендовали при лечении патологий кишечника, желудка, печени и поджелудочной железы. При попадании внутрь минеральная вода, благодаря содержащимся в ней микроэлементам, газам и солям, оказывает благотворное химическое воздействие. Наиболее эффективно пить воду прямо из источника, где присутствуют все её естественные свойства. Но лечение минеральной водой можно проводить и дома. Бутылку с водой необходимо открыть за 10-15 минут до употребления, либо подогреть на водяной бане. При заболеваниях поджелудочной железы рекомендуется употреблять минеральную воду 3 раза в день за 40-60 минут до еды.
Наиболее эффективно пить воду прямо из источника, где присутствуют все её естественные свойства. Но лечение минеральной водой можно проводить и дома. Бутылку с водой необходимо открыть за 10-15 минут до употребления, либо подогреть на водяной бане. При заболеваниях поджелудочной железы рекомендуется употреблять минеральную воду 3 раза в день за 40-60 минут до еды.
Минеральные воды марки Ессентуки № 4, Боржоми и Смирновская:
обладают хорошим противовоспалительным эффектом;
снимают застойные процессы в поджелудочной железе и желчных протоках;
способствуют нормальной работе желудки и кишечника.
Употреблять их нужно в тёплом виде, начав приём с 1/4 стакана, постепенно доведя дозу до полстакана. Пить воду надо медленно, маленькими глоточками. Обычно продолжительность курса колеблется от 3-х недель до полугода. Необходимо помнить, что лечение минеральной водой при хроническом панкреатите можно проводить лишь в стадии ремиссии, и ни коем случае нельзя при обострении заболевания!
Нередко больные панкреатитом отличаются сварливым характером, оправдывая себя тем, что вынуждены постоянно терпеть боли и ограничения в еде. Хотя болезнь — это чаще всего следствие подобного поведения человека. Ведь недаром есть меткое народное определение — «желчный» характер. Поэтому не стоит рассматривать ограничения в питании как пожизненный приговор, а из еды делать культ. Ведь мы едим лишь для того, чтобы жить.
Хотя болезнь — это чаще всего следствие подобного поведения человека. Ведь недаром есть меткое народное определение — «желчный» характер. Поэтому не стоит рассматривать ограничения в питании как пожизненный приговор, а из еды делать культ. Ведь мы едим лишь для того, чтобы жить.
Излечим ли панкреатит?
Панкреатит — это острое или хроническое воспаление поджелудочной железы, при котором нарушается процесс расщепления веществ, получаемых от пищи. В группу риска заболевания входят люди возрастом 35-50 лет. Недуг доставляет много дискомфорта, снижает качество жизни и опасен развитием более тяжелых болезней. Поэтому у нас часто спрашивают, можно ли вылечить панкреатит. Все врачи-гастроэнтерологи сходятся во мнении, что данный диагноз не является приговором. При квалифицированном лечении можно избавиться от патологии без последствий и побочных эффектов, а своевременное обращение позволит значительно сократить длительность курса.
Как лечить панкреатит
При появлении приступа панкреатита нужно обратиться за помощью к квалифицированному врачу-гастроэнтерологу.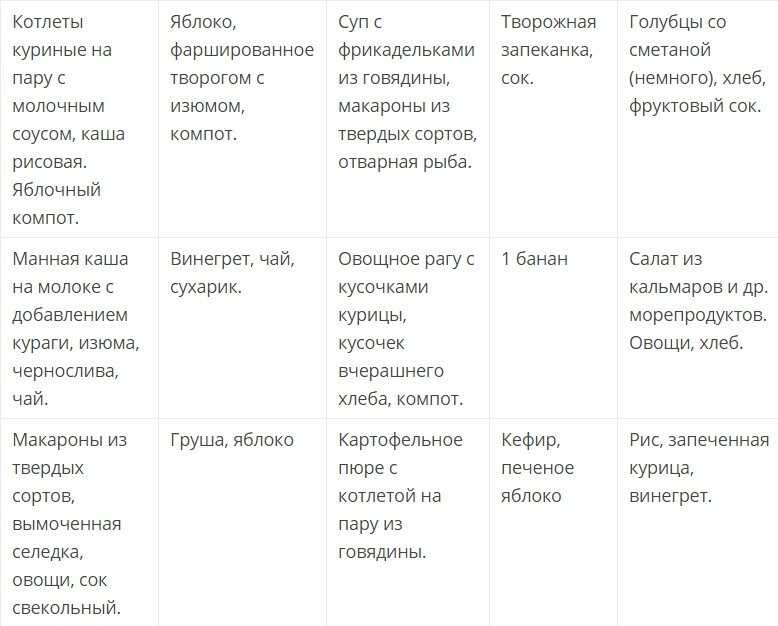 Он проведет комплексную диагностику, определит характер заболевания и назначит эффективный план терапии с учетом особенностей организма. Самолечение при болях в животе или других нарушениях пищеварительной системы категорически противопоказано, поскольку панкреатит имеет схожую симптоматику с другими заболеваниями ЖКТ.
Он проведет комплексную диагностику, определит характер заболевания и назначит эффективный план терапии с учетом особенностей организма. Самолечение при болях в животе или других нарушениях пищеварительной системы категорически противопоказано, поскольку панкреатит имеет схожую симптоматику с другими заболеваниями ЖКТ.
Медикаментозное лечение
В большинстве случаев специалист назначает фармакологическую терапию, нацеленную на снятие боли и восстановление функций поджелудочной железы. Виды консервативных методов:
- Устранение болевого синдрома. Для купирования панкреатической боли используются анальгетики, для профилактики боли в поджелудочной назначаются антиоксиданты. При развитии болезни из-за инфекции потребуется антибактериальная терапия;
- Ферментная терапия. Этот метод незаменим при недостаточности внешнесекреторной функции ПЗ. Он применяется для разгрузки и восстановления пищеварительной функции органа, чтобы обеспечить хорошую усвояемость пищи.
 Среди тех, кто вылечил панкреатит, отзывы положительные о таблетках с содержанием панкреатических ферментов. В сложных случаях могут использоваться лекарства для подавления желудочной секреции;
Среди тех, кто вылечил панкреатит, отзывы положительные о таблетках с содержанием панкреатических ферментов. В сложных случаях могут использоваться лекарства для подавления желудочной секреции; - Лечение панкреатического диабета. При эндокринной недостаточности врач-гастроэнтеролог назначает диету с дробным питанием как при сахарном диабете I типа и контролирует уровень глюкозы. Если этот метод не дает результата, больному назначается инсулин.
Хирургическая терапия
Оперативное вмешательство потребуется при обострении панкреатита спустя 3 месяца после начала консервативного лечения или подозрении на рак поджелудочной железы.
В соответствии с медицинскими протоколами, хирургическое лечение панкреатита может быть двух типов:
- 1. Прямое. Операции проводятся для удаления камней, дренажа кист или резекции ПЖ.
Хирургическое лечение особенно показано при сложной форме болезни, образовании кисты и острых болях, которые не исчезли после медикаментозного лечения.
Диета при панкреатите
При любой форме и методе лечения, врач-гастроэнтеролог составляет индивидуальную диету. Согласно режиму правильного питания, из рациона нужно исключить следующие продукты питания:
- Копченое и жареное мясо;
- Острая пища;
- Соленые продукты;
- Какао, кофе и крепкий чай;
- Сладкая газированная вода;
- Хлебобулочные изделия;
- Грибы.
Во время диеты пациентам показано 5-разовое дробное питание и употребление полезных минеральных вод.
Пациентам рекомендовано употребление пищи с высоким содержанием белков и углеводов, если после них не обостряются симптомы.
При обострении болезни придется поголодать в течение 3-5 дней для снижения секреции ПЖ.
Если Вы проходите лечение от панкреатита и у Вас болит поджелудочная железа, немедленно обращайтесь к врачу-гастроэнтерологу. Он назначит дополнительные исследования и скорректирует план терапии с учетом текущего состояния организма.
Что можно есть при панкреатите поджелудочной железы, список продуктов, которые можно кушать
Панкреатит – это заболевание поджелудочной железы, которое полностью вылечить невозможно. Всегда остается риск повторного обострения, особенно при неправильном питании. Ведь здоровье поджелудочной железы сильно зависит от того, какие продукты употребляет больной. Врачи могут назначать ему хорошие лекарства в таблетках или уколах, он может пройти санаторно-курортное лечение, но без правильного питания любая терапия окажется неэффективной. Только специальная диета при панкреатите поможет быстрее восстановить функции поджелудочной железы и предотвратит частые обострения.Особенности диеты
При остром панкреатите рекомендуется несколько дней полностью отказаться от пищи. Это поможет поджелудочной железе восстановиться и предотвратит обострение. Но после стихания болей также нужно следить за питанием. Больному придется полностью пересмотреть свой рацион. Диета при панкреатите поджелудочной железы необходима для того, чтобы снять нагрузку с воспаленного органа, уменьшить воспаление и отек, а также купировать болевые ощущения.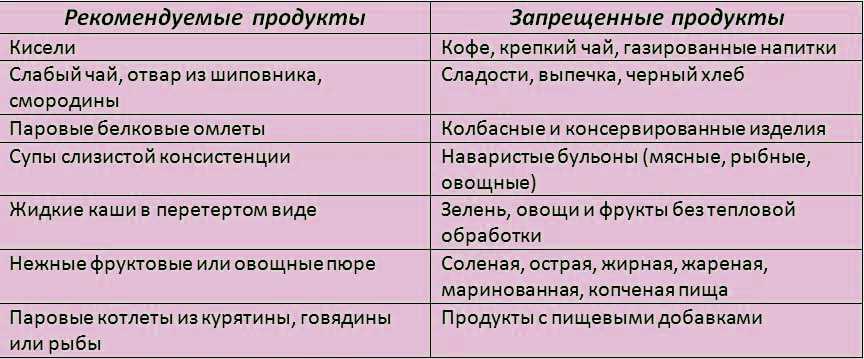 Для этого только те продукты можно кушать при панкреатите, которые обладают щадящим воздействием на пищеварительный тракт, не раздражают слизистую, не сильно активируют выработку пищеварительного сока.
Но есть пища, которая способна усилить воспалительный процесс. Это происходит потому, что некоторые продукты тяжело перевариваются и требуют большого количества ферментов. Их выработка повышает нагрузку на поджелудочную железу, не давая ей восстановиться. Несоблюдение диеты при панкреатите может привести к образованию язв в двенадцатиперстной кишке, нарушению оттока желчи, поражению печени или некрозу поджелудочной.
Кроме того, что питание при этом заболевании должно быть щадящим, нужно, чтобы продукты содержали все необходимые питательные вещества. Диета преимущественно должна быть белковой, так как белки нужны для ускорения регенерации тканей. А вот количество жиров и углеводов лучше снизить. Это поможет избежать повреждения печени и развития сахарного диабета. А для профилактики застоя панкреатического сока и для улучшения пищеварения рекомендуется пить много воды – 1,5-2л.
Для этого только те продукты можно кушать при панкреатите, которые обладают щадящим воздействием на пищеварительный тракт, не раздражают слизистую, не сильно активируют выработку пищеварительного сока.
Но есть пища, которая способна усилить воспалительный процесс. Это происходит потому, что некоторые продукты тяжело перевариваются и требуют большого количества ферментов. Их выработка повышает нагрузку на поджелудочную железу, не давая ей восстановиться. Несоблюдение диеты при панкреатите может привести к образованию язв в двенадцатиперстной кишке, нарушению оттока желчи, поражению печени или некрозу поджелудочной.
Кроме того, что питание при этом заболевании должно быть щадящим, нужно, чтобы продукты содержали все необходимые питательные вещества. Диета преимущественно должна быть белковой, так как белки нужны для ускорения регенерации тканей. А вот количество жиров и углеводов лучше снизить. Это поможет избежать повреждения печени и развития сахарного диабета. А для профилактики застоя панкреатического сока и для улучшения пищеварения рекомендуется пить много воды – 1,5-2л. После постановки диагноза «панкреатит» больному обязательно даются рекомендации по питанию, перечень запрещенных и разрешенных продуктов, а также примерное меню на каждый день. Этими правилами теперь придется пользоваться постоянно, так как их нарушение может привести к обострению заболевания или даже к ухудшению состояния поджелудочной железы.
Выбор рациона зависит от многих факторов, обычно рекомендации даются с учетом возраста пациента, состояния его здоровья, тяжести заболевания. Но есть общие правила, которые стоит соблюдать всем больным. Таблица, содержащая список продуктов, запрещенных и разрешенных к употреблению, поможет правильно составлять ежедневный рацион.
После постановки диагноза «панкреатит» больному обязательно даются рекомендации по питанию, перечень запрещенных и разрешенных продуктов, а также примерное меню на каждый день. Этими правилами теперь придется пользоваться постоянно, так как их нарушение может привести к обострению заболевания или даже к ухудшению состояния поджелудочной железы.
Выбор рациона зависит от многих факторов, обычно рекомендации даются с учетом возраста пациента, состояния его здоровья, тяжести заболевания. Но есть общие правила, которые стоит соблюдать всем больным. Таблица, содержащая список продуктов, запрещенных и разрешенных к употреблению, поможет правильно составлять ежедневный рацион.Рекомендации врача в виде таблицы запрещенных и разрешенных продуктов помогут больному правильно составлять рацион
Что нельзя
Чтобы предотвратить обострения и ускорить восстановление поджелудочной железы, самое главное – это избегать употребления некоторой пищи. Запрещенные продукты при панкреатите – это те, которые стимулируют выработку пищеварительного сока. Даже при нормальном функционировании органов пищеварения панкреатического сока вырабатывается немного больше, чем нужно. Но он не приносит вреда. А во время воспаления его отток из поджелудочной железы может быть нарушен. Часто это приводит к тому, что ферменты начинают переваривать ткани самой железы.
Кроме того, повышенная активность не дает органу нормально восстановиться. Это приводит к усилению воспаления и болей. Чтобы этого избежать, нельзя кушать жареную и жирную пищу, копчености, консервы, маринованные и соленые продукты, пищу, содержащую большое количество клетчатки, фаст-фуд, а также грибы. Такая еда сильно раздражает слизистую, тяжело переваривается. Не рекомендуется есть любые орехи, супы на концентрированном бульоне, окрошку, борщ, яичницу, майонез, кетчуп, острые приправы.
Нельзя при панкреатите употреблять большое количество сахара и соли, специи, продукты, содержащие химические добавки. По мнению диетологов, современная пища с обилием ароматизаторов, консервантов и красителей очень вредна для поджелудочной железы.
Даже при нормальном функционировании органов пищеварения панкреатического сока вырабатывается немного больше, чем нужно. Но он не приносит вреда. А во время воспаления его отток из поджелудочной железы может быть нарушен. Часто это приводит к тому, что ферменты начинают переваривать ткани самой железы.
Кроме того, повышенная активность не дает органу нормально восстановиться. Это приводит к усилению воспаления и болей. Чтобы этого избежать, нельзя кушать жареную и жирную пищу, копчености, консервы, маринованные и соленые продукты, пищу, содержащую большое количество клетчатки, фаст-фуд, а также грибы. Такая еда сильно раздражает слизистую, тяжело переваривается. Не рекомендуется есть любые орехи, супы на концентрированном бульоне, окрошку, борщ, яичницу, майонез, кетчуп, острые приправы.
Нельзя при панкреатите употреблять большое количество сахара и соли, специи, продукты, содержащие химические добавки. По мнению диетологов, современная пища с обилием ароматизаторов, консервантов и красителей очень вредна для поджелудочной железы. Поэтому панкреатит сейчас развивается даже у детей, так как в их питании много колбасы, сосисок, йогуртов, соков, печенья и других продуктов с химическими добавками. Они вредны даже при нормальном функционировании поджелудочной, а при панкреатите их употреблять категорически запрещено.
Поэтому панкреатит сейчас развивается даже у детей, так как в их питании много колбасы, сосисок, йогуртов, соков, печенья и других продуктов с химическими добавками. Они вредны даже при нормальном функционировании поджелудочной, а при панкреатите их употреблять категорически запрещено.При панкреатите необходимо исключить все жирные сорта мяса, копчености и колбасные изделия
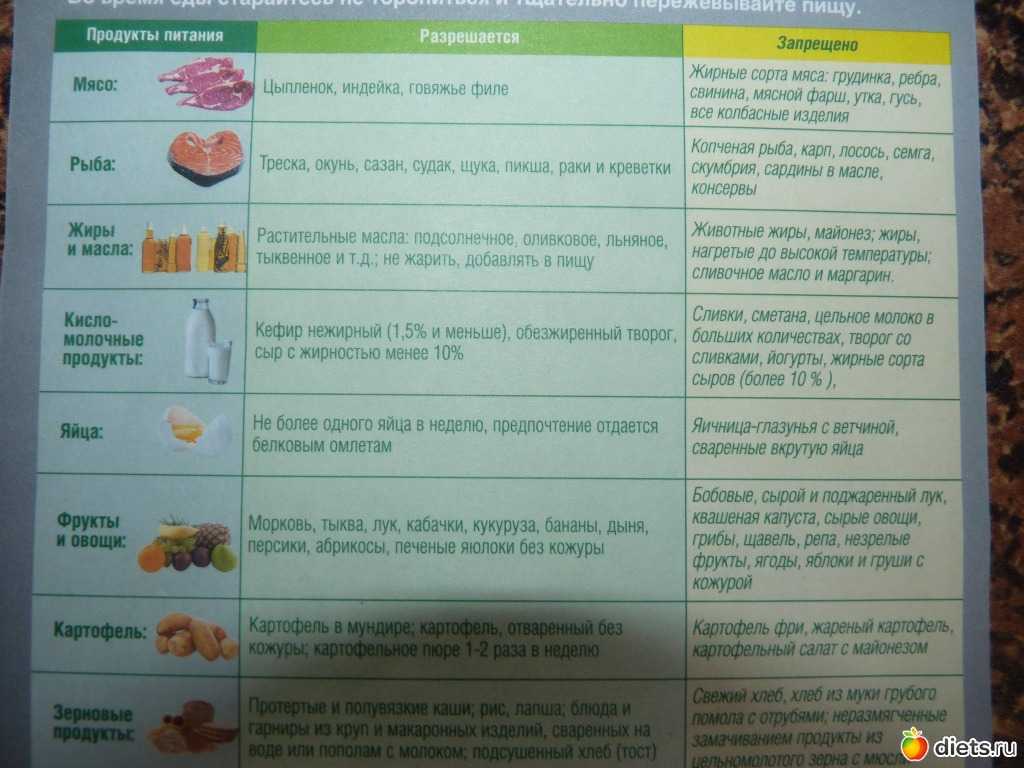
Мясо и рыба
Очень важно при панкреатите тщательно выбирать мясо и рыбу. Вообще отказываться от их употребления нежелательно, так как они являются поставщиками белка, который необходим для нормального восстановления поджелудочной. Но это все же тяжелая пища, поэтому нужно знать, что можно есть, а что нельзя, а также, как правильно готовить такие продукты. Их нельзя жарить, добавлять к ним большое количество масла и соли, запрещены приправы и соусы. Из рациона больного панкреатитом нужно исключить копчености, колбасы, сосиски, консервы, шашлыки и пельмени. Нужно отказаться от наваристых бульонов, нельзя есть холодец. Запрещено употреблять жирное мясо: свинину, баранину, гуся, утку. Особенно вредно сало, шкура птицы, субпродукты. Запрещена также жирная рыба: осетровые, сельдь, скумбрия, сом, форель и другие. Нельзя есть соленую и копченую рыбу, икру, консервы.
Запрещено употреблять жирное мясо: свинину, баранину, гуся, утку. Особенно вредно сало, шкура птицы, субпродукты. Запрещена также жирная рыба: осетровые, сельдь, скумбрия, сом, форель и другие. Нельзя есть соленую и копченую рыбу, икру, консервы.Овощи
В список продуктов, которые запрещены при панкреатите, попало много овощей. Прежде всего, это те, которые содержат большое количество клетчатки. Они раздражают слизистую пищеварительного тракта, а также провоцируют повышенное газообразование, поэтому способны привести к усилению болей и воспаления. К таким овощам относится белокочанная капуста, особенно квашенная, все бобовые продукты, баклажаны. Исключить необходимо также овощи, которые кроме клетчатки содержат вещества, активирующие выработку ферментов. Это хрен, редька, редис, репа, болгарский перец. К запрещенным относятся продукты, содержащие кислоты или эфирные масла: чеснок, лук, шпинат, щавель.Не все овощи и фрукты можно употреблять больному панкреатитом
Фрукты
Несмотря на пользу фруктов, при панкреатите большинство из них исключается из рациона. Прежде всего, это те, которые содержат много сахара. Для их усвоения необходимо большое количество инсулина, что создает нагрузку для поджелудочной железы. Это финики, инжир, курага. Часто по этой же причине запрещают виноград, но при хорошей переносимости и стойкой ремиссии его иногда разрешается включать в рацион.
Прежде всего, это те, которые содержат много сахара. Для их усвоения необходимо большое количество инсулина, что создает нагрузку для поджелудочной железы. Это финики, инжир, курага. Часто по этой же причине запрещают виноград, но при хорошей переносимости и стойкой ремиссии его иногда разрешается включать в рацион.Запрещены при панкреатите кислые фрукты. Они стимулируют активность панкреатического сока, раздражают слизистую и могут приводить к появлению болей в животе, особенно при гастрите, который часто сопутствует воспалению поджелудочной железы. Поэтому рекомендуется исключить из рациона клюкву, апельсины, лимоны, кислые яблоки, сливы.
Молочные продукты
Многие из них тоже относятся к запрещенным продуктам при панкреатите. Прежде всего, это те, которые содержат большой процент жирности. Кроме того, запрещены все готовые молочные продукты с большим сроком годности и химическими добавками. Это фруктовые йогурты, пудинги, глазированные сырки, творожки, сгущенка. Вредны также сливки, сметана, сильно соленый сыр, жирный или кислый творог, цельное молоко.
Вредны также сливки, сметана, сильно соленый сыр, жирный или кислый творог, цельное молоко.Злаки
Ещё по теме:
Исключить из рациона при панкреатите нужно свежий хлеб, сдобную выпечку, пирожки. Особенно вреден ржаной и цельнозерновой хлеб, так как он содержит много клетчатки, поэтому стимулирует выработку пищеварительных ферментов. Среди каш, которые составляют основную часть рациона больного, тоже есть такие, которые употреблять нельзя. Это перловая, кукурузная, пшенная и пшеничная.Сладости
Для многих больных проблемой является то, что нельзя есть при панкреатите почти все сладости и кондитерские изделия. Особенно вредны мороженое, конфеты, шоколад, пирожные, торты. Нельзя употреблять сгущенное молоко, варенье, халву.Различные кондитерские изделия и сладости при воспалении поджелудочной железы запрещено употреблять
Напитки
Прежде всего, придется отказаться от алкоголя. Такие напитки несовместимы со здоровьем поджелудочной железы.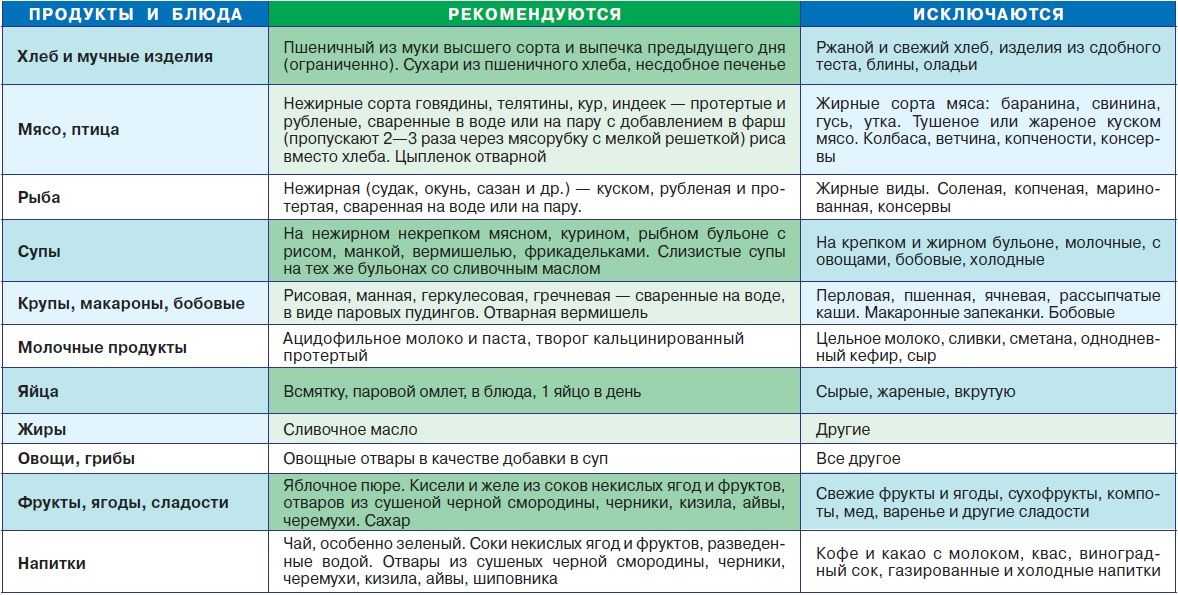 Больному панкреатитом противопоказано даже малое количество алкоголя, его употребление может привести к серьезным осложнениям.
Кроме того, запрещено при этом заболевании пить газированные напитки. Кроме большого количества сахара и химических добавок они не содержат ничего полезного, но приводят к брожению в кишечнике, поэтому могут усугубить воспалительный процесс. Нужно полностью исключить из рациона больного кофе, крепкий черный чай, какао, квас, все покупные соки.
Больному панкреатитом противопоказано даже малое количество алкоголя, его употребление может привести к серьезным осложнениям.
Кроме того, запрещено при этом заболевании пить газированные напитки. Кроме большого количества сахара и химических добавок они не содержат ничего полезного, но приводят к брожению в кишечнике, поэтому могут усугубить воспалительный процесс. Нужно полностью исключить из рациона больного кофе, крепкий черный чай, какао, квас, все покупные соки.Что можно
Сначала пациенту может показаться, что запрещено при панкреатите почти все. Но на самом деле список разрешенных продуктов довольно велик. Из него можно составить вполне вкусный и питательный рацион. Читайте также: Диета при обострении поджелудочной железы Главное, чтобы вся пища отвечала основным требованиям:- не раздражала слизистую желудка;
- не нагружала поджелудочную железу;
- не активировала синтез ферментов;
- легко переваривалась и быстро переходила в кишечник;
- не вызывала брожения и метеоризма;
- содержала большое количество белков.

При обострении
При остром течении воспалительного процесса начинать лечение нужно с полного отказа от пищи. Независимо от особенностей заболевания есть три главных принципа его лечения, которые применяются всегда: холод, голод и покой. Поэтому сначала при панкреатите нельзя кушать вообще ничего, нужно только пить. Рекомендуется минеральная вода, из которой выпущены все газы. Пить ее необходимо маленькими порциями в количестве от 1,5 до 2 л в день.
Некоторые продукты питания больному разрешается употреблять не ранее 3 дня. Смотреть нужно по его состоянию, иногда голодание продолжается до 7 дней. Начинают восстановительный период со слизистых рисовых или овсяных отваров, несладкого слабого чая, жидких протертых каш, отвара шиповника. Только через неделю меню при панкреатите постепенно расширяется: в него включают подсушенный белый хлеб или несладкие сухарики, овощные протертые супы, белковый омлет, вареные овощи.
Рекомендуется минеральная вода, из которой выпущены все газы. Пить ее необходимо маленькими порциями в количестве от 1,5 до 2 л в день.
Некоторые продукты питания больному разрешается употреблять не ранее 3 дня. Смотреть нужно по его состоянию, иногда голодание продолжается до 7 дней. Начинают восстановительный период со слизистых рисовых или овсяных отваров, несладкого слабого чая, жидких протертых каш, отвара шиповника. Только через неделю меню при панкреатите постепенно расширяется: в него включают подсушенный белый хлеб или несладкие сухарики, овощные протертые супы, белковый омлет, вареные овощи.Овощи и фрукты
При панкреатите можно есть не все овощи, а из фруктов разрешены только некоторые. Эти продукты нужно употреблять в запеченном или проваренном виде, хорошо измельчая перед едой. Из овощей разрешается картофель, кабачки, морковь, свекла. Во время ремиссии можно включать в рацион брокколи, цветную капусту, зеленый горошек, огурцы. Очень полезно употреблять тыкву. Фрукты можно есть больному только во время ремиссии. Их обязательно нужно измельчать и желательно подвергать тепловой обработке. Исключаются все кислые фрукты, а также те, которые содержат клетчатку. Из разрешенных можно отметить некислые яблоки, клубнику, хурму. Из них делаются компоты, кисели, суфле. Рекомендуется есть их в небольшом количестве, не более 1 фрукта в день. Например, арбуз или дыню можно съедать не более 1 кусочка.
Их обязательно нужно измельчать и желательно подвергать тепловой обработке. Исключаются все кислые фрукты, а также те, которые содержат клетчатку. Из разрешенных можно отметить некислые яблоки, клубнику, хурму. Из них делаются компоты, кисели, суфле. Рекомендуется есть их в небольшом количестве, не более 1 фрукта в день. Например, арбуз или дыню можно съедать не более 1 кусочка.Все продукты при панкреатите употребляются в проваренном и протертом виде
Источник белков
При воспалении поджелудочной железы нужно, чтобы пища содержала белки, которые участвуют в выработке ферментов и процессах регенерации клеток. Но важно знать, что можно есть при панкреатите поджелудочной железы из белковых продуктов. Прежде всего, это телятина или постная говядина, курица или индейка без кожи, нежирная рыба, например, судак, щука, треска, минтай. Из них нужно готовить паровые котлеты, тефтели, суфле. Куриные или перепелиные яйца можно есть не более 2 штук в неделю, желательно только белок, например, в виде белкового омлета, можно вареные всмятку. Кроме того, допустимо употреблять нежирные молочные продукты – кефир, натуральный йогурт, ряженку, обезжиренный творог, мягкий сыр.
Кроме того, допустимо употреблять нежирные молочные продукты – кефир, натуральный йогурт, ряженку, обезжиренный творог, мягкий сыр.Углеводы
Кроме жиров при панкреатите необходимо ограничить употребление углеводов, особенно легкоусвояемых. Но они все равно нужны. Какие можно продукты, содержащие углеводы:- овсяная или гречневая каша;
- макароны
- подсушенный или несвежий белый хлеб;
- несладкие галеты, крекеры или нежирное печенье;
- мармелад, зефир, пастила.
Напитки
При панкреатите важно употреблять достаточное количество жидкости. В основном это минеральная вода без газа, отвары шиповника или лекарственных трав, некрепкий несладкий чай. Из фруктов делаются кисели или компоты. Для успешного выздоровления необходимо отказаться от всех продуктов, которые способны поддерживать и усиливать воспаление или же раздражать слизистую. Только соблюдение правильной диеты может помочь восстановить нормальные функции поджелудочной железы. Читайте также: Диета при панкреатите поджелудочной в период обострения
Читайте также: Диета при панкреатите поджелудочной в период обострения Здоровое питание при экзокринной недостаточности поджелудочной железы
Если у вас РПИ, употребление нежирных белков и полезных жиров может помочь предотвратить проблемы с пищеварением, такие как боль в животе и диарея. Попробуйте эти питательные и вкусные блюда и закуски.
Автор Beth W. Orenstein Медицинское рассмотрение Санджай Синха, доктор медицины
Рассмотрение:
У людей с ЭНПЖ жир может проходить через кишечник без переваривания. Но совсем отказываться от жиров не стоит; диета для EPI должна по-прежнему обеспечивать некоторые полезные жиры, говорит Джейми Ли Макинтайр, зарегистрированный диетолог и специалист по коммуникациям в области питания. В некоторых случаях ваш врач или диетолог могут порекомендовать получать до 30 процентов ваших ежедневных калорий из жиров.
«Некоторое количество жира необходимо не только для удовлетворения ежедневных потребностей в калориях, но и для усвоения организмом жирорастворимых витаминов A, D, E и K, а также для других процессов в организме», — говорит Макинтайр. «Удерживание жира на уровне менее 25–30 процентов от общей суточной потребности в калориях в день может хорошо работать для большинства пациентов с ЭНПЖ с упором на источники ненасыщенных жиров, такие как авокадо, оливковое масло, жирная рыба, орехи и семена. ”
”
В целом, потребности в жирах и клетчатке должны быть адаптированы к вашим симптомам и сопутствующим диагнозам, а также к побочным эффектам лекарств, говорит Макинтайр. Также важно пить достаточно жидкости, особенно если вам нужно восполнить потерю воды из-за жидкого стула.
«Употребление мочегонных напитков, например, содержащих кофеин, следует ограничить, а алкоголя следует избегать, — говорит она. Алкоголь может способствовать развитию панкреатита (воспаления поджелудочной железы).
Чтобы уменьшить желудочно-кишечные симптомы, вы также можете есть пять или шесть небольших приемов пищи в день вместо традиционных трех. Вот несколько идей для здоровой, быстрой и вкусной еды.
484
Овсянка с орехами
Thinkstock Если у вас есть EPI, вы можете начать свой день с тарелки овсянки, приготовленной из обезжиренного молока — хорошего источника витаминов A и D, которые помогают поддерживать вашу иммунную систему. и прочность костей. Полстакана овсяных хлопьев, приготовленных с 1/2 стакана обезжиренного молока, содержит около 200 калорий.
Добавьте некоторые добавки — чернику, миндальное масло, молотое льняное семя или немного грецких орехов или миндаля — чтобы увеличить количество полезной клетчатки и жиров, говорит Макинтайр. «Мелко измельченные грецкие орехи и миндальная стружка легче усваиваются, поскольку они более расщеплены, чем целые орехи», — говорит она.
Клетчатка помогает бороться с запорами, которые могут быть частым побочным эффектом лекарств, и увеличивает объем стула, помогая предотвратить диарею, объясняет она.
Польза для EPI: Молоко содержит дополнительный белок и кальций, которые вам нужны, когда у вас есть EPI, а орехи содержат клетчатку и полезные жиры.
485
Омлет с яичным белком и овощами
Shutterstock Омлет, приготовленный из яичного белка и нарезанных овощей, который подается с ломтиком тоста из цельнозерновой муки, — еще один хороший вариант завтрака, если вы соблюдаете диету при РПИ. В одном большом вареном яйце содержится около 75 калорий, а в каждом яичном белке всего около 17 калорий. Общее количество калорий в омлете будет зависеть от того, какие овощи вы используете; низкокалорийные варианты включают шпинат, помидоры и грибы. Ломтик цельнозернового тоста содержит около 80 калорий и содержит около 14 граммов углеводов.
Общее количество калорий в омлете будет зависеть от того, какие овощи вы используете; низкокалорийные варианты включают шпинат, помидоры и грибы. Ломтик цельнозернового тоста содержит около 80 калорий и содержит около 14 граммов углеводов.
McIntyre рекомендует готовить овощи до мягкости, а затем добавить 1/4 стакана натертого сыра чеддер с пониженным содержанием жира и 1 или 2 взбитых яйца. После приготовления подавайте с тостами из цельнозерновой муки или злаков, сбрызнутыми оливковым маслом.
Польза для EPI: Яичный белок содержит белок, а овощи – клетчатку, а также необходимые витамины и минералы. Чтобы получить дополнительный белок и кальций, добавьте обезжиренный сыр.
486
Салат тако
Treasures & Travels/Stocksy На обед Макинтайр рекомендует приготовить салат тако с зеленью, включая шпинат, перец и лук, 1/4 стакана черных бобов и 1/4 стакана авокадо. Добавьте немного кинзы и четыре или пять чипсов из тортильи для хруста. Вы можете повысить содержание белка в салате тако, добавив курицу-гриль, рыбу или тофу.
Вы можете повысить содержание белка в салате тако, добавив курицу-гриль, рыбу или тофу.
Вы также можете превратить этот салат в суп: нагрейте костный бульон и добавьте приготовленную и натертую куриную грудку без кожи, коричневый рис, шпинат, мелко нарезанный сладкий перец и морковь, 1/4 стакана черной фасоли и кинзу, Макинтайр. говорит. Добавьте ложку обезжиренной сметаны, свежую кинзу и сок лайма и подавайте с теплой кукурузной лепешкой.
Польза для EPI: Авокадо – отличный продукт питания, поскольку он содержит клетчатку, бета-каротин, витамины, калий и полезные ненасыщенные жиры.
487
Запеченная куриная грудка
iStock Разогрейте духовку до [рекомендуемая: 325 или 350] градусов по Фаренгейту (F). Покройте куриную грудку без костей и кожи смесью обезжиренного простого йогурта и горчицы. Добавьте несколько раскрошенных цельнозерновых крендельков для хруста и запекайте, пока термометр не покажет 165 градусов по Фаренгейту. Сочетайте с жареным сквошем или темной листовой зеленью, такой как капуста или шпинат.
Сочетайте с жареным сквошем или темной листовой зеленью, такой как капуста или шпинат.
Польза для EPI: Курица содержит белок, а йогурт — хороший источник кальция. (Хорошая идея, когда это возможно, запекать, готовить на гриле, готовить на пару, жарить, варить или даже жарить продукты на воздухе. Таким образом, вы не переусердствуете с вредными жирами, которые могут идти рука об руку с жаркой или тушением, говорит Макинтайр
488
Рыба и дикий рис
Роб Лоусон/Getty Images Запеченная рыба с диким рисом — еще одно здоровое блюдо, которое можно включить в рацион EPI Макинтайр рекомендует легкую рыбу, такую как треска. F. Приготовьте соус из 1 1/2 столовых ложек (столовых ложек) дижонской горчицы, 1 чайной ложки оливкового масла и 1 столовой ложки свежевыжатого апельсинового сока. 15 минут или меньше, в зависимости от размера рыбы.Подавайте с 1/2 стакана дикого риса и гарниром из нежных приготовленных овощей, таких как морковь или шпинат.
Польза для EPI: Эта полезная еда содержит белок, клетчатку и полезные для сердца жиры в форме омега-3.
489
Фрикадельки из индейки
ShutterstockРазогрейте духовку до [рекомендуется: 375 или 400] градусов по Фаренгейту. Смешайте фарш из грудки индейки с яичными белками, панировочными сухарями из цельнозерновой муки, нежирным тертым сыром, солью, перцем и орегано. . Сформировать фрикадельки и запечь до готовности. Вы можете приготовить фрикадельки заранее, поставить их в холодильник, а затем разогреть, когда будете готовы их съесть. Подавать с салатом, заправленным легкой заправкой из масла и уксуса.
Польза для EPI: Фрикадельки являются хорошим источником белка, а салат содержит клетчатку.
490
Яблоко, нарезанное ломтиками, с арахисовым маслом
iStock Здоровая диета при РПИ может по-прежнему включать жиры. Одна из идей легкой и сытной закуски — нарезать ломтиками яблоко и обмакнуть их в столовую ложку арахисового масла, которое содержит около 8 граммов жира. Макинтайр рекомендует очищать яблоко от кожуры, если вам трудно переваривать клетчатку. По ее словам, банан с арахисовым маслом — еще одна хорошая альтернатива.
Макинтайр рекомендует очищать яблоко от кожуры, если вам трудно переваривать клетчатку. По ее словам, банан с арахисовым маслом — еще одна хорошая альтернатива.
Польза для EPI: Арахисовое масло — это полезный жир, содержащий клетчатку, витамины и минералы, включая калий.
491
Йогурт и ягоды
Габриэла Тулиан/Getty ImagesОбезжиренный греческий йогурт — отличное дополнение к вашей диете EPI. Смешайте йогурт с ягодами, богатыми клетчаткой, или добавьте измельченные грецкие орехи или миндаль, чтобы получить дополнительную дозу клетчатки, белка и полезных жиров.
Польза для EPI: Греческий йогурт содержит больше белка и меньше углеводов, чем обычный йогурт, а орехи — это простой способ добавить в свой рацион полезные жиры.
492
Фрукты на десерт
Supawat Punnanon/Getty Images Этот совет по диете одинаков как для людей с РПИ, так и для всех остальных: Откажитесь от печенья и конфет, чтобы избежать простых сахаров и пустых калорий. Хорошая альтернатива — фруктовый салат из дыни, апельсинов, бананов, яблок и груш. Добавьте немного винограда или ягод, если они по сезону, или добавьте поджаренный миндаль или грецкие орехи для порции полезных жиров и приятного хруста.
Хорошая альтернатива — фруктовый салат из дыни, апельсинов, бананов, яблок и груш. Добавьте немного винограда или ягод, если они по сезону, или добавьте поджаренный миндаль или грецкие орехи для порции полезных жиров и приятного хруста.
Вы также можете пюрировать фрукты и делать домашнее мороженое или добавлять кусочки фруктов в простой обезжиренный йогурт и посыпать его измельченными крекерами, говорит Макинтайр.
Польза для EPI: Фрукты содержат много витаминов, минералов и растворимой клетчатки.
Обновленные вопросы и ответы для медицинских работников и общественности: используйте одобренный ферментный продукт поджелудочной железы (PEP)
[17.05.2012]
Этот набор вопросов и ответов был первоначально опубликован 12 апреля 2010 г. и обновлен 24 мая 2010 г., 1 марта 2012 г. и 17 мая 2012 г. информация для медицинских работников и общественности о безопасном использовании одобренных продуктов ферментов поджелудочной железы.
Q1. Что такое ферментные продукты поджелудочной железы?
Q2. Почему FDA обеспокоено тем, что политически значимые лица не одобрены?
Q3. Какие политически значимые лица одобрены FDA?
Q4. Что делает FDA для информирования общественности об изменениях в доступности ПКП?
Q5. Для пациентов, которые нуждаются в ПКП, но не могут принимать его внутрь, одобрены ли какие-либо из ПКП для использования в гастростомической трубке (G-трубке)?
Q6. Какие ключевые моменты должны знать пациенты о ПКП?
В7. Что необходимо знать медицинским работникам о политически значимых лицах?
Q1. Что такое ферментные продукты поджелудочной железы?
A. Препараты ферментов поджелудочной железы (PEP) содержат активный ингредиент панкрелипазу, смесь пищеварительных ферментов амилазы, липазы и протеазы. Эти пищеварительные ферменты используются для улучшения переваривания пищи у пациентов, организм которых не вырабатывает достаточно ферментов поджелудочной железы. ПКП использовались для лечения пациентов с различными заболеваниями поджелудочной железы, включая муковисцидоз, синдром Швахмана-Даймонда, хронический панкреатит, опухоли поджелудочной железы или удаление всей или части поджелудочной железы. Хотя ПКП использовались в течение нескольких десятилетий, в США они продавались как неутвержденные продукты.
ПКП использовались для лечения пациентов с различными заболеваниями поджелудочной железы, включая муковисцидоз, синдром Швахмана-Даймонда, хронический панкреатит, опухоли поджелудочной железы или удаление всей или части поджелудочной железы. Хотя ПКП использовались в течение нескольких десятилетий, в США они продавались как неутвержденные продукты.
Q2. Почему FDA обеспокоено тем, что политически значимые лица не одобрены?
A. Несколько лет назад FDA стало известно, что неутвержденные ПКП содержат различные количества терапевтических ферментов (липазы, амилазы и протеазы), которые заставляли пациентов замечать изменения в их способности переваривать пищу из-за недостаточного питания. -дозирование или побочные эффекты из-за передозировки. Важной характеристикой процесса утверждения лекарств является то, что компании должны продемонстрировать, что они могут производить свою продукцию с достаточной стабильностью и качеством, чтобы у пациентов не возникало проблем из-за изменения дозы.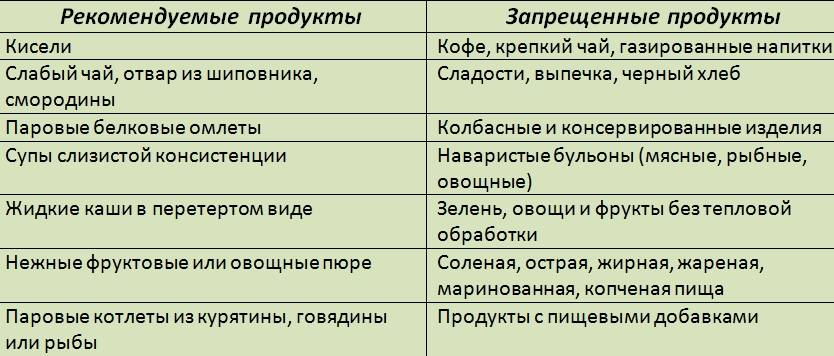
В июле 1991 г. FDA объявило, что все политически значимые лица должны быть одобрены, и что любая компания, желающая продавать или продолжать продавать политически значимые лица, должна будет подать заявку на новое лекарство (NDA). Это было сделано для обеспечения безопасности, эффективности и качества продукции политически значимых лиц. Некоторые компании начали процесс подачи заявок вскоре после этого объявления. В 2004 году FDA уведомило производителей PEP о своем намерении разрешить продажу неутвержденных продуктов, пока компании работали над своими приложениями. Однако FDA требовало одобрения всех продаваемых ПКП до 28 апреля 2008 г.
В 2006 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило руководство, в котором описывались требования, которым производители должны были соответствовать, чтобы гарантировать эффективность, безопасность и достаточное качество PEP-продукта для одобрения FDA. В 2007 г. из-за трудностей, возникших при производстве этих продуктов, FDA продлило срок утверждения до 28 апреля 2010 г.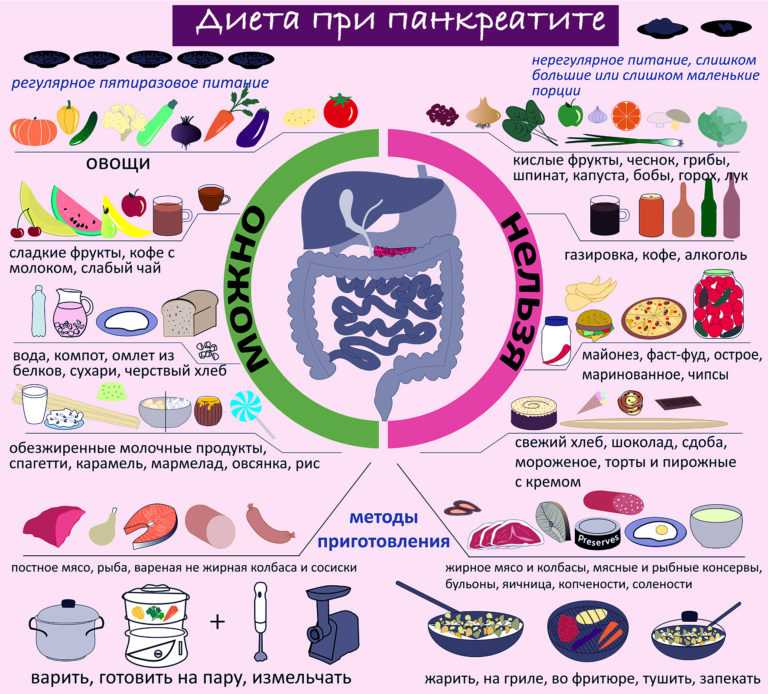
Несмотря на техническую помощь FDA всем производителям ПКП и продление срока утверждения, некоторые продукты не получили одобрения. Утверждение FDA для продажи до крайнего срока 28 апреля 2010 года.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) обнаружило проблемы с качеством неутвержденных ПКП и активно сотрудничало с производителями этих продуктов для их утверждения.
Q3. Какие политически значимые лица одобрены FDA? A. По состоянию на 17 мая 2012 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило шесть политически значимых лекарств, поскольку они соответствуют нормативным стандартам качества, безопасности и эффективности. Creon и Zenpep были одобрены для продажи в 2009 г., Pancreaze — в апреле 2010 г., Ultresa и Viokace — в марте 2012 г., а Pertzye — 17 мая 2012 г.0036 Справочники по лекарствам для пациентов, объясняющие риски и преимущества продукта.
Q4. Что делает FDA для информирования общественности об изменениях в доступности ПКП?
A. Агентство продолжает работать с группами защиты интересов пациентов и профессиональными организациями здравоохранения, чтобы информировать общественность о шести одобренных продуктах и изменениях в доступности PEP.
Q5. Для пациентов, которые нуждаются в ПКП, но не могут принимать его внутрь, одобрены ли какие-либо из ПКП для использования в гастростомической трубке (трубке G)?
A. Управлению по санитарному надзору за качеством пищевых продуктов и медикаментов известно, что некоторые пациенты не могут принимать ПКП перорально. Хотя ПКП не одобрены для введения через гастростому, небольшому количеству пациентов может потребоваться введение ПКП этим путем. Производители одобренных ПКП в настоящее время проводят испытания для оценки возможности введения ПКП через гастростому. FDA стремится обеспечить, чтобы в ближайшем будущем рекомендации по технике введения гастростомической трубки стали доступны для всех пациентов, нуждающихся в использовании этих одобренных продуктов.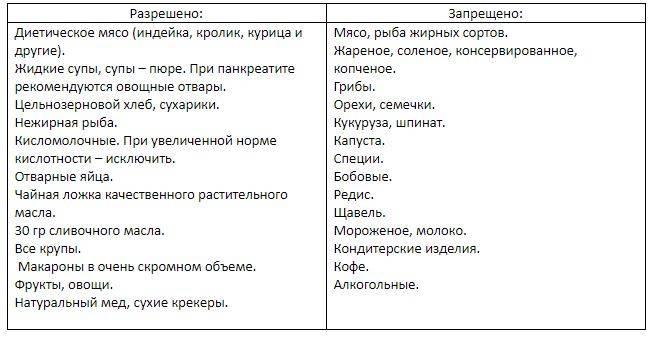
Q6. Какие ключевые моменты должны знать пациенты о ПКП?
A. FDA рекомендует пациентам:
- Знать, что Creon, Zenpep, Pancreaze, Ultresa, Viokace и Pertzye в настоящее время являются единственными ПКП, одобренными FDA и продаваемыми в США.
- Знайте, что Creon, Zenpep, Pancreaze, Ultresa и Pertzye используются для лечения людей, которые не могут нормально переваривать пищу, потому что их поджелудочная железа не вырабатывает достаточное количество ферментов поджелудочной железы из-за муковисцидоза или других состояний.
- Знайте, что Creon, Zenpep, Pancreaze, Ultresa и Pertzye имеют на препарате специальное покрытие, известное как энтеросолюбильное покрытие, которое помогает предотвратить распад препарата в желудке и задерживает высвобождение препарата до тех пор, пока он не достигнет нижних отделов пищеварительного тракта.
- Знайте, что Viokace — единственный ПКП без кишечнорастворимой оболочки. Viokace следует принимать с препаратом, известным как ингибитор протонной помпы (ИПП).
 ИПП снижает кислотность желудка, чтобы предотвратить расщепление препарата в желудке, и задерживает высвобождение препарата до тех пор, пока он не достигнет нижних отделов пищеварительного тракта.
ИПП снижает кислотность желудка, чтобы предотвратить расщепление препарата в желудке, и задерживает высвобождение препарата до тех пор, пока он не достигнет нижних отделов пищеварительного тракта. - Знайте, что Viokace, принимаемый с ИПП, используется для лечения взрослых, которые не могут нормально переваривать пищу. Взрослые с длительно сохраняющимся отеком поджелудочной железы (хронический панкреатит) или у которых была удалена часть или вся поджелудочная железа (панкреатэктомия), могут не переваривать пищу нормально, потому что они не производят достаточного количества ферментов или потому что их ферменты не высвобождаются в кровь. кишечник (кишечник).
- Учтите, что корректировка дозы нового ПКП может занять 1-2 недели.
- Примите их PEP в соответствии с предписаниями.
- Прочтите Руководство по лекарствам , прилагаемое к каждому рецепту PEP, одобренному FDA. Руководство по лекарствам написано для пациентов, чтобы помочь им понять преимущества и риски использования ПКП.
- Поговорите со своим лечащим врачом о любых проблемах, связанных с политически значимыми лицами.
Q7. Что необходимо знать медицинским работникам о политически значимых лицах?
A. FDA рекомендует медицинским работникам:
- Имейте в виду, что Creon, Zenpep, Pancreaze, Ultresa, Viokace и Pertzye в настоящее время являются единственными PEP, одобренными FDA, которые продаются в Соединенных Штатах.
- Имейте в виду, что политически значимые лица не взаимозаменяемы в аптеке. Пациентам, которые в настоящее время принимают неутвержденный ПКП, потребуется новый рецепт на Креон, Зенпеп, Панкреаз, Ультреза, Виокейс или Пертзие.
- Имейте в виду, что одобренные ПКП отличаются от их неутвержденных версий, поскольку в их составы были внесены изменения, чтобы соответствовать стандартам FDA по безопасности, эффективности и качеству продукции.
- Имейте в виду, что Creon, Zenpep, Pancreaze, Ultresa и Pertzye показаны для лечения экзокринной недостаточности поджелудочной железы, вызванной муковисцидозом или другими состояниями.

- Имейте в виду, что Creon, Zenpep, Pancreaze, Ultresa и Pertzye покрыты кишечнорастворимой оболочкой, чтобы предотвратить расщепление препарата в желудке и задержать высвобождение препарата до тех пор, пока он не достигнет нижних отделов желудочно-кишечного тракта.
- Имейте в виду, что Viokace является единственным продуктом панкрелипазы, не покрытым кишечнорастворимой оболочкой. Виокаце следует принимать в сочетании с ИПП, чтобы предотвратить расщепление препарата в желудке и задержать высвобождение препарата до тех пор, пока он не достигнет нижних отделов желудочно-кишечного тракта.
- Имейте в виду, что Виокаце в комбинации с ингибитором протонной помпы (ИПП) показан взрослым для лечения экзокринной недостаточности поджелудочной железы вследствие хронического панкреатита или панкреатэктомии.
- При переводе пациента на другую ПКП рассмотрите возможность начала с аналогичного количества фермента липазы, а затем откорректируйте дозу в зависимости от реакции пациента.

- Признайте, что указанное на этикетке содержание PEP, одобренных FDA, отражает фактическое содержание ферментов в продукте, в то время как указанное на этикетке содержание неутвержденных PEP занижает фактическое содержание липазы.
- Помните, что пациенту может потребоваться 1-2 недели, чтобы скорректировать дозу нового ПКП. При переходе с неутвержденной ПКП на одобренную следует контролировать индивидуальную реакцию пациента.
- Следуйте рекомендациям по дозировке, указанным на этикетке одобренных FDA ПКП.
- Проинструктируйте пациентов и лиц, осуществляющих уход, о том, что ПКП следует принимать только по назначению.
- Хотя ПКП не одобрены для введения через гастростому, небольшому количеству пациентов может потребоваться введение ПКП этим путем. Производители одобренных ПКП проводят тесты для оценки возможности введения ПКП через гастростому, и FDA стремится обеспечить наличие рекомендаций, основанных на данных, для руководства по использованию для всех пациентов, нуждающихся в использовании этих одобренных продуктов.


