Как определить заболевание кожи по фото. Какие бывают болячки на лице. Как диагностировать кожные проблемы с помощью ИИ. Основные виды и симптомы кожных заболеваний лица. Методы лечения болячек на лице.
Виды болячек на лице
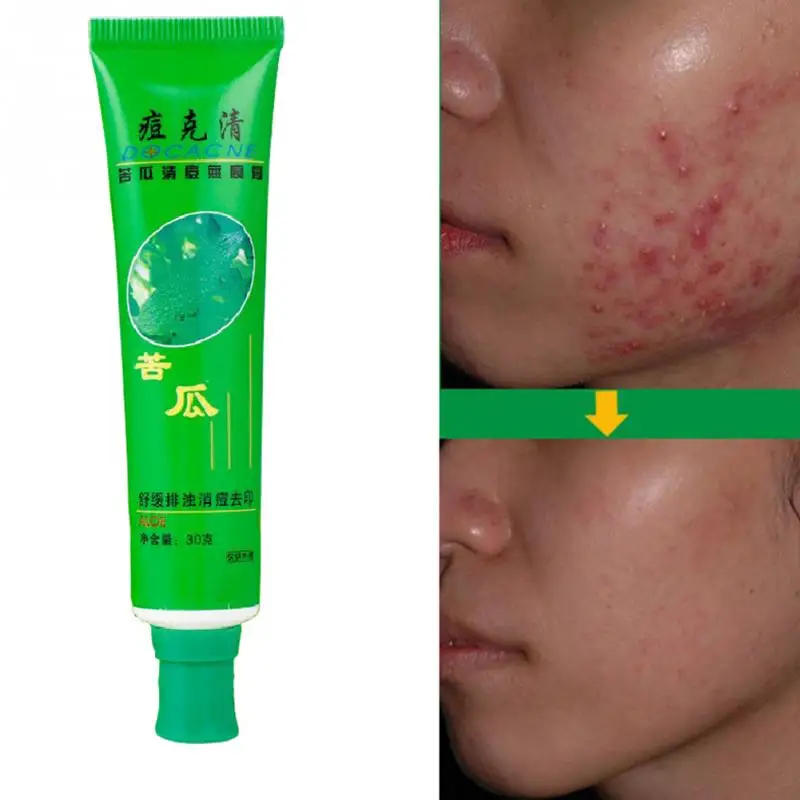
На коже лица могут появляться различные высыпания, пятна, язвочки и другие патологические элементы. Наиболее распространенные виды болячек на лице включают:
- Акне и угревая сыпь
- Розацеа
- Дерматит (контактный, себорейный, атопический)
- Псориаз
- Герпес
- Бородавки
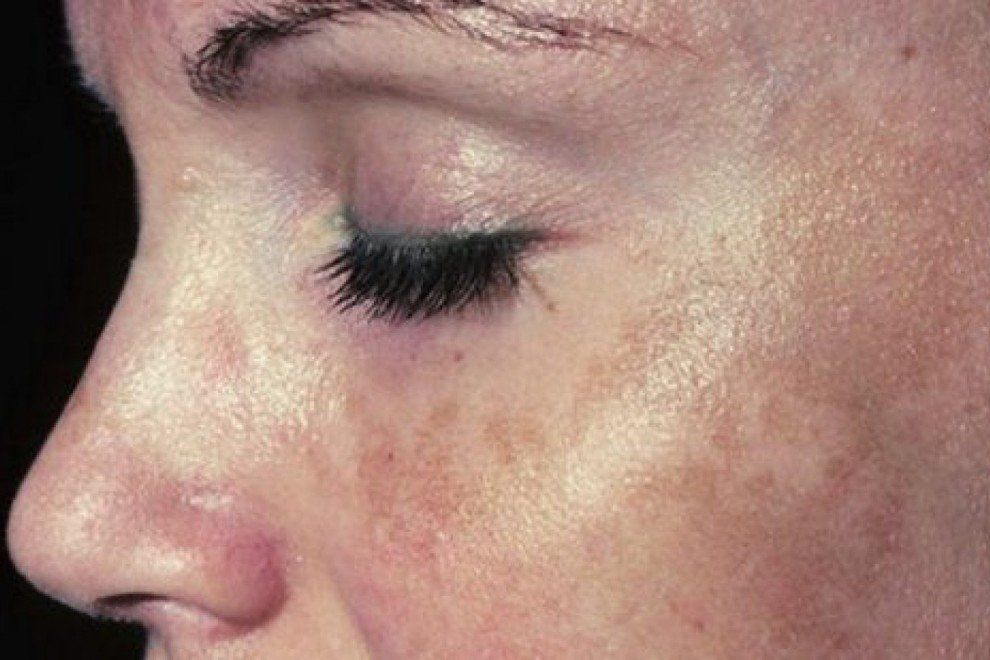
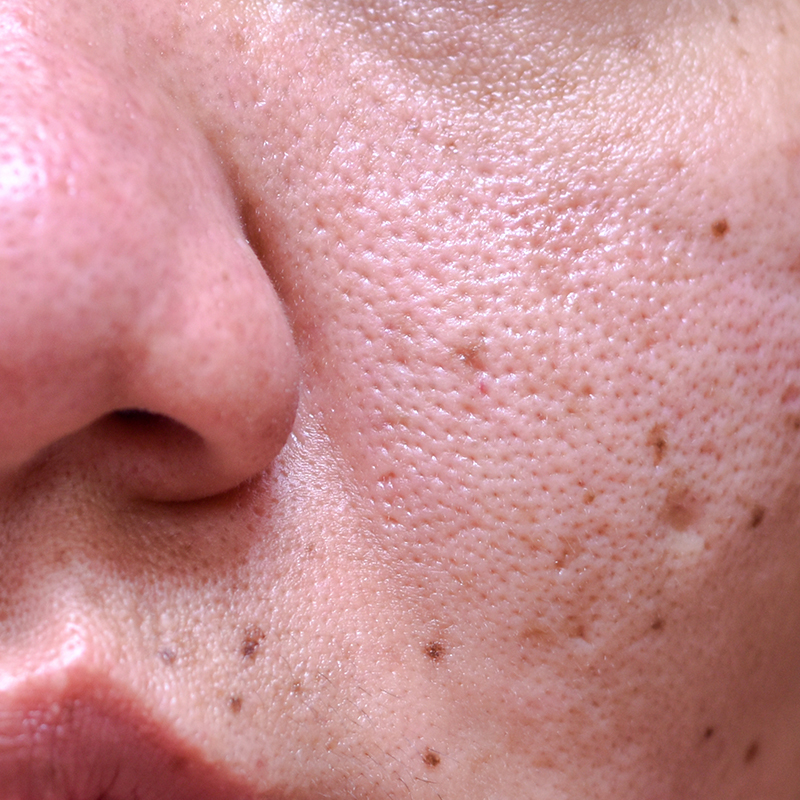
- Пигментные пятна
- Мелазма
- Новообразования кожи (невусы, кератомы, базалиомы и др.)
Внешний вид и характер высыпаний может значительно варьировать в зависимости от конкретного заболевания. Для правильной диагностики важно обратиться к дерматологу.
Как определить заболевание кожи по фото
Современные технологии позволяют с высокой точностью определять кожные заболевания по фотографиям. Существуют специальные приложения и онлайн-сервисы на основе искусственного интеллекта, которые анализируют фото кожи и выдают предварительный диагноз.
Принцип работы таких систем:
- Пользователь загружает четкое фото проблемного участка кожи
- ИИ анализирует изображение, сравнивая его с базой данных кожных заболеваний
- Система выдает наиболее вероятные диагнозы с процентом совпадения
- Предоставляются рекомендации по дальнейшим действиям
Важно понимать, что такая диагностика носит предварительный характер. Для точного диагноза необходима консультация врача-дерматолога.
Основные симптомы кожных заболеваний лица
При различных дерматологических проблемах на лице могут наблюдаться следующие симптомы:
- Покраснение и воспаление кожи
- Зуд и жжение
- Шелушение и сухость
- Высыпания (папулы, пустулы, везикулы)
- Отечность
- Изменение пигментации
- Болезненность при прикосновении
- Нарушение текстуры кожи
Характер и выраженность симптомов зависят от конкретного заболевания. При появлении любых необычных изменений на коже лица рекомендуется обратиться к специалисту.
Диагностика кожных заболеваний
Для установления точного диагноза дерматолог использует следующие методы:

- Визуальный осмотр и пальпация кожи
- Дерматоскопия (осмотр кожи под увеличением)
- Лабораторные анализы (общий и биохимический анализ крови, анализ на гормоны и др.)
- Аллергологические пробы
- Биопсия кожи с гистологическим исследованием
- УЗИ кожи
- Компьютерная и магнитно-резонансная томография (при подозрении на новообразования)
Комплексное обследование позволяет поставить правильный диагноз и назначить эффективное лечение.
Лечение болячек на лице
Методы лечения кожных заболеваний лица зависят от конкретного диагноза и могут включать:
- Наружные средства (кремы, мази, гели)
- Системные препараты (антибиотики, антигистаминные, гормональные и др.)
- Физиотерапевтические процедуры
- Лазерное лечение
- Фотодинамическую терапию
- Химические пилинги
- Удаление новообразований (хирургическое, криодеструкция, электрокоагуляция)
- Коррекцию образа жизни и питания
Лечение назначается строго индивидуально с учетом диагноза, тяжести заболевания, возраста пациента и сопутствующих факторов. Самолечение недопустимо и может привести к ухудшению состояния.

Профилактика кожных заболеваний лица
Для предотвращения появления болячек на лице рекомендуется:
- Использовать качественную косметику, подходящую вашей коже
- Защищать кожу от ультрафиолета
- Правильно питаться, употреблять достаточное количество воды
- Избегать стрессов, высыпаться
- Отказаться от вредных привычек
- Своевременно лечить сопутствующие заболевания
- Регулярно посещать дерматолога для профилактических осмотров
При соблюдении этих рекомендаций можно значительно снизить риск развития кожных проблем на лице.
Когда нужно обращаться к врачу
Консультация дерматолога необходима в следующих случаях:
- Появление новых высыпаний или пятен на коже лица
- Изменение цвета, формы или размера родинок
- Сильный зуд или жжение кожи
- Шелушение и сухость, не проходящие при использовании увлажняющих средств
- Болезненность кожи при прикосновении
- Появление язвочек или долго не заживающих ранок
- Любые необычные изменения кожи, вызывающие беспокойство
Своевременное обращение к специалисту поможет выявить проблему на ранней стадии и быстрее ее устранить.

Заключение
Болячки на лице могут быть проявлением различных кожных заболеваний. Современные методы диагностики, включая анализ фото с помощью ИИ, позволяют быстро определить предварительный диагноз. Однако для постановки точного диагноза и назначения правильного лечения необходима консультация дерматолога. При соблюдении рекомендаций по уходу за кожей и своевременном обращении к врачу можно эффективно бороться с большинством кожных проблем на лице.
Рак кожи — симптомы и признаки
Содержание статьи:
- Виды рака кожи
- Статистика заболеваемости опухолями кожи
- Симптомы рака кожи
- Первые признаки рака кожи
- Как выглядит опухоль кожи: внешние признаки
- Как проявляется онкология кожи: сопутствующие симптомы
- Причины и факторы риска развития рака кожи
- Классификация злокачественных образований кожи
- Стадии рака кожи
- Методы диагностики онкологии кожи
- Методы лечения рака кожи
- Прогнозы при опухолях кожи
- Рекомендации и меры профилактики рака кожи
Рак кожи — группа злокачественных новообразований, сформированных из клеток кожи и соединительной ткани. Это самое распространенное из всех онкозаболеваний.
Виды рака кожи
Выделяют 4 основных вида рака кожи: плоскоклеточный, базалиома, меланома и аденокарцинома.
- Базалиома — базальноклеточный рак.
 Выглядит как родимое пятно, плотный узелок или кровоточащая язва. Наименее склонен к метастазированию, поэтому наименее опасен.
Выглядит как родимое пятно, плотный узелок или кровоточащая язва. Наименее склонен к метастазированию, поэтому наименее опасен.
- Меланома — рак кожи, развивающийся из пигментных клеток дермы меланоцитов либо невусов (родимых пятен). Выглядит как быстрорастущая родинка. Характеризуется агрессивным течением и быстрым метастазированием.
- Аденокарцинома — редкая разновидность рака кожи. Злокачественная опухоль растет из потовых и сальных желез. Аденокарцинома преимущественно появляется на участках кожи, обильно снабженных этими железами — подмышечные и паховые впадины, складки под грудью и ягодицами, спина.
Статистика заболеваемости
Рак кожи в 30% случаев развивается из имеющейся родинки и в 70% маскируется под нее. Чаще возникает на открытых участках, поэтому относительно легко обнаруживается. В смертности из-за рака кожи 75% — доля меланомы. Неблагоприятная наследственность увеличивает риск развития опухолей на 50%, регулярный загар в солярии — на 75%, а солнечный ожог на 100%. При выявлении рака кожи на 4-й стадии вероятность летального исхода — 90%. Полное выздоровление возможно при ранних этапах лечения Источник:
Чаще возникает на открытых участках, поэтому относительно легко обнаруживается. В смертности из-за рака кожи 75% — доля меланомы. Неблагоприятная наследственность увеличивает риск развития опухолей на 50%, регулярный загар в солярии — на 75%, а солнечный ожог на 100%. При выявлении рака кожи на 4-й стадии вероятность летального исхода — 90%. Полное выздоровление возможно при ранних этапах лечения Источник:
Ю.А. Гончарова. Рак кожи // Главный врач Юга России, 2015, № 2(43), с.25-30. .
Симптомы рака кожи
Злокачественные образования кожи имеют сходный механизм развития, но отличаются внешне в зависимости от морфологического типа. Знание признаков разных видов рака дает онкодерматологу возможность предположить диагноз уже на первичном приеме.
Первые признаки рака кожи
Первично рак кожи проявляется следующими симптомами:
- внезапное появление на коже коричневого или черного пятна, бугорка;
- изменение внешнего вида уже имеющихся родинок или невусов — увеличение, бугристость, изъязвление, неравномерная окраска;
- покраснение и припухлость кожи вокруг такого пятна;
- болезненность новых или давно имеющихся кожных образований.
При обнаружении таких признаков следует сразу обратиться к дерматологу. Врач осмотрит новообразование, сделает дерматоскопию для подтверждения или исключения злокачественности процесса.
Как выглядит рак кожи: внешние признаки
У каждого типа злокачественной опухоли кожи есть свои отличительные признаки, которые изменяются с течением времени.
Базалиома — наиболее благоприятно протекающая опухоль, имеет несколько разновидностей.
- Поверхностная. Сначала на коже появляется розовое пятно с шелушением на поверхности. Постепенно пятно приобретает четкие границы, приподнимается над кожей. Первичный очаг может быть единичным или появляться на разных участках тела.
- Пигментная. Первичное пятно имеет расплывчатую форму, бурую или черную окраску. По всему пятну разбросаны мелкие перламутровые узелки. Постепенно опухоль изъязвляется, в этом случае ее легко спутать с меланомой.
- Опухолевая. Начинается с узелка, который постепенно растет, может достигать 3-4 см в диаметре.
 Поверхность его покрыта мелкими серыми чешуйками. В запущенной стадии узел превращается в кровоточащую язву.
Поверхность его покрыта мелкими серыми чешуйками. В запущенной стадии узел превращается в кровоточащую язву. - Рубцово-атрофическая. Окраской почти не отличается от основного цвета кожи, представляет собой плотное белесоватое пятно с перламутровым валиком. Растет в толще кожи, почти не поднимается над ее поверхностью. В центре пятна появляются точечные кровоизлияния.
Плоскоклеточный рак встречается чаще других форм. Начинается всегда одинаково — один или несколько мелких узелков желтого цвета. Постепенно узелки сливаются и формируют бляшку с шелушением на поверхности. Очертания бляшки неровные, в центре образуется язва с корочкой. По мере развития плоскоклеточного рака выделяют три клинических варианта:
- инфильтрирующий — глубокая язва с некрозом в центре;
- папиллярный — узел, напоминающий цветную капусту, при прикосновении кровоточит;
- метатипический — распространенный язвенный дефект с бугристыми краями.
Аденокарцинома — самый медленно развивающийся рак кожи. Железистый рак кожи выглядит как узелок диаметром 5-7 мм, за несколько лет дорастает до 6-8-сантиметрового узла. Способна прорастать мышцы и кости.
Железистый рак кожи выглядит как узелок диаметром 5-7 мм, за несколько лет дорастает до 6-8-сантиметрового узла. Способна прорастать мышцы и кости.
Меланома — самый агрессивный и быстрый рак кожи. Обычно образуется из уже существующих родимых пятен и невусов. Представляет собой черное или коричневое пятно, возвышается над кожей. Возникает на любом участке тела, в том числе под ногтями.
Как проявляется рак кожи: сопутствующие симптомы
Рак кожи возникает на любых участках тела, но излюбленная локализация — лицо и конечности. На ранних стадиях болезни преобладают местные симптомы:
- рост самой опухоли;
- отек и покраснение кожи вокруг первичного очага;
- болезненность участка вокруг опухоли.
Дальнейшее прогрессирование заболевания сопровождается распадом опухоли, развитием раковой интоксикации, появлением метастазов в лимфоузлы и другие органы. Запущенный рак кожи дает различные осложнения:
- поражение лимфоузлов;
- менингит и энцефалит;
- деформация лица;
- потеря зрения и слуха;
- нарушение функции внутренних органов при поражении их метастазами.
Причины и факторы риска развития рака кожи
Основная причина появления любой злокачественной опухоли — патологически быстрое, неконтролируемое размножение клеток. Процесс этот запускают мутации в ДНК клеток. Причины мутаций для некоторых видов рака определены точно, но для большинства выяснены лишь предрасполагающие факторы. Для рака кожи такими факторами являются:
- чрезмерное солнечное облучение — главный фактор риска появления рака, наиболее восприимчивы к нему люди со светлой кожей и рыжими волосами;
- наследственность — наличие онкопатологии у ближайших родственников;
- неблагоприятная экологическая обстановка;
- особенности питания — преобладание мясной пищи, продуктов с высоким содержанием нитратов;
- злоупотребление алкоголем, курение;
- частое травмирование кожи;
- большое количество родинок, невусов.
Классификация злокачественных образований кожи
Опухоли дермы классифицируют:
- по глубине прорастания;
- толщине;
- схеме роста;
- объему поражения;
- стадиям.

Выделяют 5 уровней прорастания новообразований:
- в эпидермис;
- верхние отделы сосочкового слоя дермы;
- весь сосочковый слой дермы;
- ретикулярную дерму;
- подкожно-жировую клетчатку.
По толщине опухоли кожи бывают:
- до 1 мм;
- 1,01 – 2 мм;
- 2,01 – 4 мм;
- более 4 мм.
ДЕРМАТОСКОП HE DELTA 20 PLUS
Аппарат представляет собой трубку с окуляром, внутри которого располагается лупа с мощностью увеличения до 10–20 раз, прозрачная пластина, неполяризованный источник света.
Преимущества:
- получение мгновенного результата исследования;
- неинвазивность;
- полная безопасность технологии;
- специальная подготовка к процедуре не требуется;
- длительность обследования 3-5 минут;
- отсутствие противопоказаний.

По схеме роста различают опухоли дермы:
- Поверхностные — встречаются в 70% случаев, выглядят как пятно с неровными границами и неравномерным окрасом. В течение долгого времени протекают доброкачественно, после чего перерождаются и начинают расти внутрь. Хорошо лечатся.
- Узловые — похожи на шишки. Глубоко прорастают в кожу и часто метастазируют. Чаще — черного цвета. Своевременно диагностируются 10-15% случаев.
- Злокачественные лентиго — пятна с неравномерным окрасом. Чаще развиваются на открытых для солнца местах. Растут 10–20 лет, редко метастазируют. Диагностируются преимущественно в пожилом возрасте.
- Акральные лентигинозные опухоли — черные и коричневые пятна на ступнях, ладонях и под ногтями. Быстро прогрессируют. Наиболее злокачественные Источник:
В.М. Литвиненко. Рак кожи: причины возникновения, классификация, способы лечения и профилактика // Наука, техника и образование, 2014. .
.
В зависимости от объема поражения опухоли дермы бывают:
- первичными;
- с поражением регионарных лимфатических узлов;
- с отдаленными метастазами.
При категоризации учитывают скорость роста, наличие или отсутствие изъязвлений.
Стадии рака кожи
С учетом перечисленных факторов различают стадии рака кожи:
1 стадия. Размер 1 мм. Без изъязвлений.
2 стадия. Размер 2 мм. Возможны изъязвления и лучеподобные разрастания на коже.
3 стадия. Увеличение размера опухоли. Поражение близлежащих тканей и лимфоузлов. Изъязвления. Ухудшение общего состояния больного.
4 стадия. Обширное поражение близлежащих и отдаленных тканей, лимфоузлов и органов.
Стадии развития заболевания в соответствии с системой TNM
Наиболее точная классификация рака кожи TNM разработана американским комитетом по изучению рака. Она учитывает толщину опухоли и скорость деления раковых клеток. Критерий Т определяет распространенность, N — наличие либо отсутствие метастазов в регионарных лимфоузлах, М — наличие либо отсутствие отдаленных метастазов. Каждый критерий индексируют — от 0 (отсутствие) до 4 (максимум).
Она учитывает толщину опухоли и скорость деления раковых клеток. Критерий Т определяет распространенность, N — наличие либо отсутствие метастазов в регионарных лимфоузлах, М — наличие либо отсутствие отдаленных метастазов. Каждый критерий индексируют — от 0 (отсутствие) до 4 (максимум).
Стадирование позволяет врачу определить наиболее эффективную лечебную тактику.
Методы диагностики рака кожи
Первичный этап диагностики рака кожи — опрос и осмотр пациента. Врач задает следующие вопросы:
- как давно возникли проявления болезни;
- как развивались симптомы с течением времени;
- есть ли онкологические заболевания у ближайших родственников;
- особенности образа жизни человека, вредные привычки, профессиональные вредности;
- частота пребывания под открытым солнцем.
Затем врач осматривает кожу пациента. Для этого доктор просит снять одежду полностью. Осматривать нужно не только видимую опухоль, но и весь кожный покров для выявления незаметных самому пациенту очагов. После осмотра кожного покрова врач пальпирует все лимфоузлы по группам.
После осмотра кожного покрова врач пальпирует все лимфоузлы по группам.
Лабораторная диагностика показана для оценки общего состояния организма, косвенного подтверждения онкопатологии:
- общеклинические анализы крови и мочи;
- исследование свертываемости крови;
- анализы на вирусные гепатиты, ВИЧ-инфекцию;
- определение онкомаркеров;
- биохимический анализ крови.
Для подтверждения злокачественности кожного новообразования, определения морфотипа рака проводят гистологическое исследование. Материал для гистологии берут следующими способами:
- мазок-отпечаток с поверхности опухоли;
- соскоб с поверхности кожных дефектов;
- биопсия опухоли.
Поиск регионарных и отдаленных метастазов включает:
- рентгенографию органов грудной клетки;
- УЗИ и биопсию лимфоузлов;
- УЗИ органов брюшной полости, малого таза;
- компьютерную томографию костей.
По показаниям рекомендованы консультации кардиолога, невролога, ЛОР-врача.
Методы лечения рака кожи
Хирургическими методами лечат злокачественные опухоли дермы на начальных стадиях. В ходе операции опционально удаляют лимфатические узлы. После операции, подтверждения диагноза и стадирования лечебную схему прицельно корректируют. Иногда проводят повторное широкое иссечение близлежащих тканей.
Если опухоль была на пальце, может потребоваться его ампутация. Метастазирующие новообразования иссекают, чтобы продлить жизнь пациента и улучшить ее качество.
Для уничтожения раковых клеток используют химиотерапию. Лекарства принимают внутрь или вводят внутривенно. С кровотоком они разносятся по организму, попадают в лимфатические узлы и внутренние органы, где атакуют клетки опухоли. Лечение проводят курсами по несколько недель. Химиотерапию назначают при распространенных новообразованиях Источник:
Boada A.LeadershipintheTreatmentofSkinCancer // ActasDermosifiliogr . Jul-Aug 2019;110(6):423. doi: 10.1016/j.ad.2019.03.003. Epub 2019 Apr 18..
Jul-Aug 2019;110(6):423. doi: 10.1016/j.ad.2019.03.003. Epub 2019 Apr 18..
Иммунотерапия помогает организму распознавать и уничтожать клетки опухоли. При лечении используют моноклональные антитела, цитокины, интерфероны, вакцины и специальные кремы.
Радиолучевую терапию применяют на 2-й стадии заболевания и назначают после операции для предупреждения рецидивов. На стадии метастазирования метод используют в качестве паллиативного лечения.
Комбинированное лечение состоит из предоперационной лучевой терапии и хирургического удаления опухоли с метастазами. Индивидуальную схему для каждого больного подбирает врач-дерматоонколог. Она зависит от стадии заболевания, локализации опухоли, состояния здоровья пациента.
Прогнозы при раке кожи
Стандартный показатель прогноза для жизни пациента — коэффициент выживаемости. По данным Американского комитета изучения рака при лечении рака кожи:
- 1-й стадии — 5-летняя выживаемость 92–97%, 10-летняя — 86–95%.
- 2-й стадии — 5-летняя выживаемость 53–81%, 10-летняя — 40–67%.
- 3-й стадии — 5-летняя выживаемость 40–78%, 10-летняя — 24–68%.
- 4-й стадии — 5-летняя выживаемость 15–20%, 10-летняя — 10–15%.
Прогноз хуже при поражении внутренних органов, ладоней, ступней, ногтевого ложа, у пациентов с ВИЧ, старше 70 лет и темнокожих.
Рекомендации и меры профилактики
После окончания лечения врач составляет план обследований для своевременного обнаружения возможного рецидива рака кожи. Для этого понадобится регулярно посещать дерматолога, сдавать общий и биохимический анализ крови, оценивать уровень фермента ЛДГ, периодически делать томографию Источник:
Watson M, Thomas CC, Massetti GM, McKenna S, Gershenwald JE, Laird S, Iskander J, Lushniak B.CDC GrandRounds: Prevention and ControlofSkinCancer // MMWR MorbMortalWklyRep . 2015 Dec 4;64(47):1312-4. doi: 10.15585/mmwr.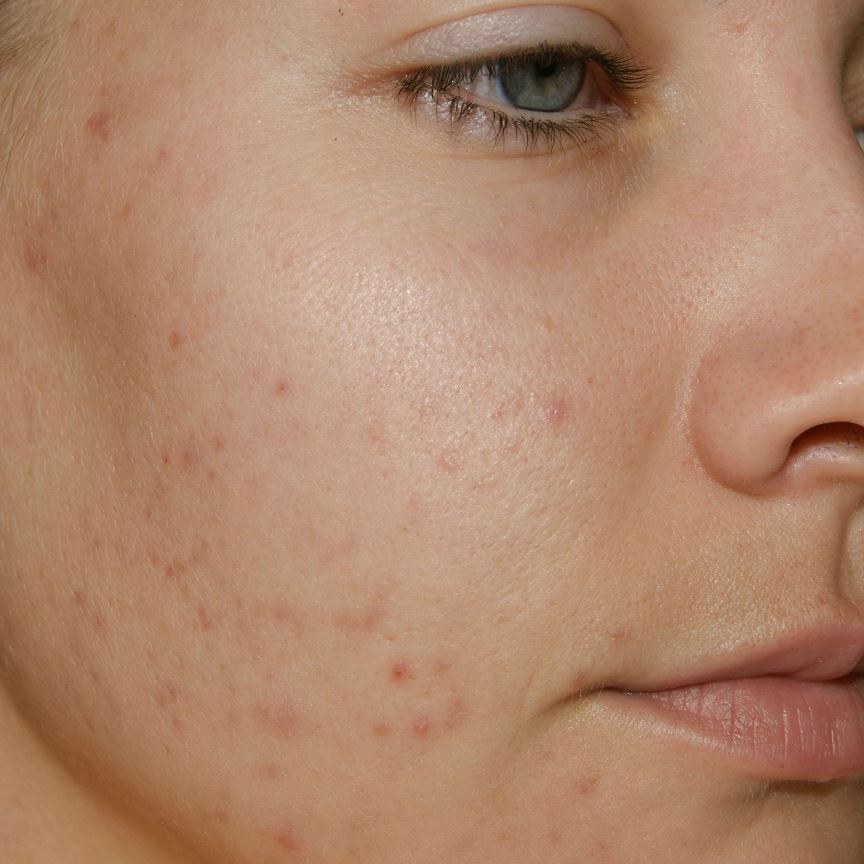 mm6447a2.
mm6447a2.
Методы профилактики рака кожи:
- Воздерживаться от загара, особенно в часы высокой солнечной активности (с 11 до 16). В это время носите легкую одежду, закрывающую тело и конечности.
- Проводить ежемесячный самоосмотр кожных покровов.
При обнаружении симптомов рака кожи незамедлительно запишитесь к врачу.
Источники:
- Геворков А.Р. Лучевая терапия плоскоклеточного рака кожи: современные стандарты и дальнейшие перспективы / А.Р. Геворков [и др.] // Опухоли головы и шеи. — 2022. — Т. 12. — № 3. — С. 53-70.
- Гончарова Ю.А. Рак кожи / Ю.А. Гончарова // Главный врач Юга России. — 2015. — № 2 (43). — С. 25-30.
- Кабанова М.А. Клинические проявления базальноклеточного рака кожи и результативность лечения пациентов / М.А. Кабанова [и др.] // Современные проблемы здравоохранения и медицинской статистики. — 2018. — № 2. — С. 28-35.
- Марочко А.Ю. Меланома кожи конечностей / А.Ю. Марочко // Дальневосточный медицинский журнал. — 2008.
- Поляков А.П. Современная стратегия диагностики и лечения плоскоклеточного рака кожи / А.П. Поляков [и др.] // Опухоли головы и шеи. — 2021. — Т. 11. — № 1 . — С. 51-72.
- Проскуряков С.Я. Современное состояние и перспективы разработки новых подходов к лечению меланомы / С.Я. Проскуряков [и др.] // Вестник РОНЦ им. Н. Н. Блохина РАМН. — 2011. — Т. 22. — № 2. — С. 31-39.
- Снарская Е.С. Фотоканцерогенез и профилактика рака кожи / Е.С. Снарская // Российский журнал кожных и венерических болезней. — 2012. — № 5. — С. 10-13.
- Хлебникова А.Н. Особенности локализации различных форм базалиомы / А.Н. Хлебникова [и др.] // Альманах клинической медицины. — 2007.
- Шляхтунов Е.А. Рак кожи: современное состояние проблемы / Е.А. Шляхтунова [и др.] // Вестник Витебского государственного медицинского университета. — 2014. — Т.
 13. — № 3. — С. 20-28.
13. — № 3. — С. 20-28. - Шулаев А.В. Распространенность факторов риска рака кожи и управление ими (обзор литературы) / А.В. Шулаев [и др.] // Общественное здоровье и здравоохранение. — 2020.
Информация проверена экспертом
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 22 года
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Как выглядят укусы постельных клопов на теле у человека ФОТО
Содержание:
- Фото укусов клопов на теле человека
- Как отличить укус клопа от других насекомых
- Симптомы укусов постельных клопов
- Чем опасен укус клопа
- Когда и кого кусают клопы
- Почему одних кусают, а других нет
- Как кусают клопы
- Как защититься от клопов
- Как лечить укусы клопов
Постельные клопы относятся к категории синантропных облигатных насекомых.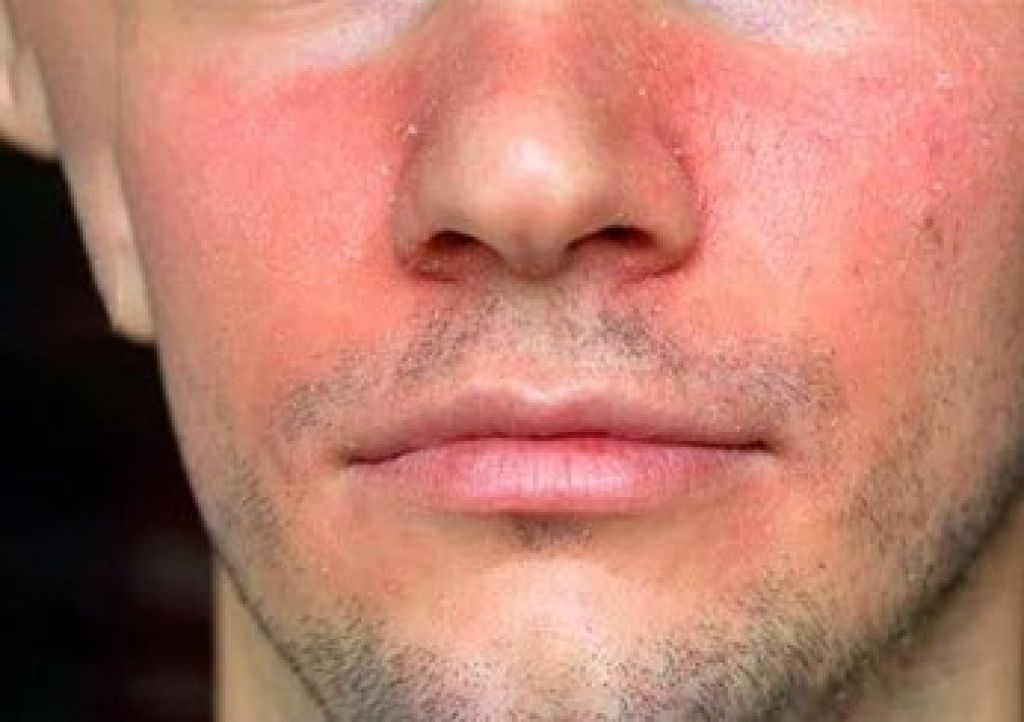 Паразиты стремятся любым способом проникнуть в жилое помещение и существовать совместно с людьми. Мелкий назойливый вредитель в первую очередь обосновывается вблизи спального места. Так ему удобнее неприметно выползать на охоту и высасывать со спящих домочадцев кровь. В результате ночных нападений остаются специфические повреждения на коже, которые по незнанию можно спутать с укусами комаров или мошек. Если знать, как выглядят укусы клопов на теле человека, то есть все шансы рассекретить кровожадных поселенцев и вовремя избавиться от них. Гарантировать уничтожение клопов может только санэпидемстанция СЭС.
Паразиты стремятся любым способом проникнуть в жилое помещение и существовать совместно с людьми. Мелкий назойливый вредитель в первую очередь обосновывается вблизи спального места. Так ему удобнее неприметно выползать на охоту и высасывать со спящих домочадцев кровь. В результате ночных нападений остаются специфические повреждения на коже, которые по незнанию можно спутать с укусами комаров или мошек. Если знать, как выглядят укусы клопов на теле человека, то есть все шансы рассекретить кровожадных поселенцев и вовремя избавиться от них. Гарантировать уничтожение клопов может только санэпидемстанция СЭС.
Кровь человека и теплокровных животных для клопов является единственным источником питания. Они не пьют даже воду. Предпочитают паразитировать на людях, но могут нападать на домашних питомцев, птиц, крыс, мышей. Обосновываются в тайных убежищах как можно ближе к своему кормильцу – диваны, кровати, матрасы, постельное белье, мягкая мебель. Прокусывают кожу паразиты на всех стадиях развития, как взрослые особи обоих полов, так и личинки. Кровь – это главный источник жизнедеятельности и размножения клопов.
Кровь – это главный источник жизнедеятельности и размножения клопов.
Визуально укусы клопов на теле выглядят в виде дорожки из красноватых припухлых пятен, расположенных примерно на одинаковом расстоянии друг от друга. Это связано с тем, что паразит поражает не один участок, а впивается цепочкой в нескольких местах. Размер пятен будет отличаться в зависимости от индивидуальной реакции. Сами по себе такие проколы не ядовиты, но причиняют серьезный дискомфорт. Соответственно, когда человека кусает несколько особей одновременно, то по телу будут множественные дорожки. В среднем одна серия проколов после ночи проходит в течение недели. В очень зараженных помещениях клопы основательно травмируют кожу – оставляют по 500 и более укусов за ночь. Внешне на ранках нет крови, ее подсохшие следы характерного цвета можно обнаружить на постели. Обычно рядом с бурыми каплями будут лежать сытые, но мертвые кровопийцы, которых раздавил ворочавшийся человек во сне.
Люди, которые никогда не сталкивались с клопами, часто принимают их укусы за высыпания непонятного происхождения или следы от других насекомых. По причине ошибочной интерпретации, кровопийцы подолгу остаются незамеченными.
По причине ошибочной интерпретации, кровопийцы подолгу остаются незамеченными.
Основные отличия укуса клопа от других распространенных насекомых:
- Комар кусается летом, всегда подкрадывается с характерным надоедливым писком, прокалывает кожу болезненно. Может вонзить хоботок даже сквозь тонкую одежду, затем напивается крови и оставляет явный след в виде покрасневшего зудящего волдыря с расплывчатым контуром. Среди комаров, пьют кровь только самки для лучшего воспроизведения потомства. Клоп атакует молчаливо круглый год, впивается в кожу безболезненно. Одежду прокусить ему проблематично, поэтому предпочитает оголенные участки тела либо пролазит под белье. Однократным проколом не наедается, поэтому делает ряд меток.
- Блохи в основном паразитируют на животных. Но в особо зараженных помещениях досаждают человеку. Кусают подмышечные впадины, область талии или ноги до колен. Укусы в виде мелких точек, расположены в случайном порядке.
- Клещи оставляют достаточно крупный болезненный единичный след, насекомое обнаруживается визуально на месте преступления под кожей.
- В отличие от одомашненных клопов, мошки грызут на улице летом, провоцируя мгновенную боль. После мошек остаются множественные хаотичные проколы с запеченной кровью по центру и красным раздражением вокруг.
Известны случаи, когда даже врачи-дерматологи путали клопиные укусы с аллергической сыпью и ветрянкой. На самом деле распознать следы кровопийцы несложно. Главное учесть перечисленные характерные особенности. А чтобы поймать паразита с поличным и удостовериться в его наличии, нужно при первых подозрениях тщательно осмотреть спальное место и принадлежности. Также можно резко включить свет среди ночи и с большой вероятностью состоится личная встреча с клопом.
Установлено, что 70% людей не замечают укусов постельных клопов, тем не менее, на теле остаются характерные следы, которые ни в коем случае нельзя игнорировать.
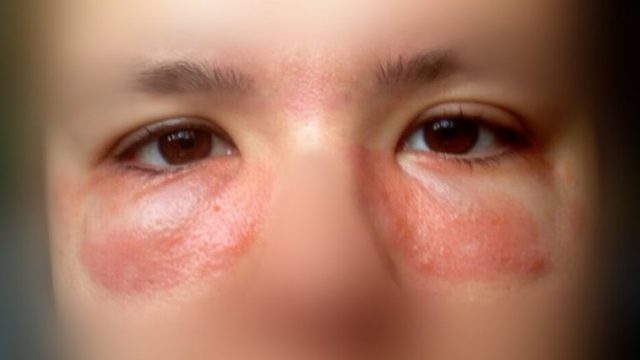
Симптомы укусов постельных клопов имеют следующие особенности:
- Места укусов имеют округлую форму разного диаметра;
- Посередине просматривается мини отверстие, в которое впивался хоботок;
- Цвет пятен розовый или красный;
- Пораженное место припухлое;
- Проколы сгруппированы по телу дорожками, клоп движется по линии кровеносного сосуда, оставляя череду из 3-6
- Укусов на расстоянии 2-4 см;
- Ранки наблюдаются на участках тела, неприкрытых одеждой;
- Чаще всего человек не чувствует момент кормления;
- Укусы могут чесаться, зудеть, воспаляться – интенсивность дискомфортных ощущений зависит от индивидуальной реакции человека.
Клопы кусаются круглый год, в том числе и зимой. Свежие партии повреждений на теле обнаруживаются преимущественно утром после пробуждения. В светлое время суток кровопийца в основном конспирируется в своем убежище и нападает открыто только в состоянии сильного голода.
Существует версия, что клопы являются переносчиками инфекционных заболеваний, но научного достоверного подтверждения этому суждению нет. Но не исключена вероятность, что кровопийца способен передавать микроорганизмы, которые могут спровоцировать развитие брюшного тифа, бруцеллеза, туляремии, туберкулеза, гепатита В, оспы, сибирской язвы. Также есть мнение, что в испражнениях клопов могут содержаться риккетсии Бернета. Это бактерии внутриклеточных паразитов, вызывающие лихорадочное состояние, которое сопровождается повышенной температурой тела, общетоксическим проявлением, а иногда и атипичной пневмонией.
Основной вред от укусов клопов – это лишение человека полноценного сна и отдыха, наличие неэстетичных пятен на теле. Это негативно отражается на состоянии нервной системы и травмирует психику, в результате появляется раздражительность, снижается продуктивность. Жизнь практически становится невыносимой при сильной степени заражения помещения кровососами. Как уже было сказано, в запущенных случаях они всего за одну ночь оставляют на теле свыше 500 укусов, а это большая часть пораженной кожи. У некоторых людей из-за систематических ранок от клопов развивается хроническая кожная сыпь и серьезная аллергическая реакция с вытекающими последствиями. Ответным проявлением организма может стать отечность, крапивница, слезоточивость, насморк, затрудненное дыхание, вплоть до удушья.
Это негативно отражается на состоянии нервной системы и травмирует психику, в результате появляется раздражительность, снижается продуктивность. Жизнь практически становится невыносимой при сильной степени заражения помещения кровососами. Как уже было сказано, в запущенных случаях они всего за одну ночь оставляют на теле свыше 500 укусов, а это большая часть пораженной кожи. У некоторых людей из-за систематических ранок от клопов развивается хроническая кожная сыпь и серьезная аллергическая реакция с вытекающими последствиями. Ответным проявлением организма может стать отечность, крапивница, слезоточивость, насморк, затрудненное дыхание, вплоть до удушья.
Клопы это ночные охотники, которые активизируются в темное время суток. За редким исключением выходят на поиски пропитания днем. Обычно в светлый период они сидят в своих укромных тайниках. В качестве убежищ выбирают всевозможные затемненные теплые щели, скрытые от людских глаз – книги, место за картинами и декором, обивка мягкой мебели, каркас кровати, под матрасом, за батареями, в дырах плинтусов, швы постельного белья. В местах скопления насекомых всегда есть характерные темные грязные пятна от экскрементов, черные точки, панцири, чешуйки, яйца и прочие остатки жизнедеятельности. Обитают в любых помещениях независимо от санитарного состояния. Обнаруживаются не только в домах асоциальных личностей, но и в добротных ухоженных квартирах.
В местах скопления насекомых всегда есть характерные темные грязные пятна от экскрементов, черные точки, панцири, чешуйки, яйца и прочие остатки жизнедеятельности. Обитают в любых помещениях независимо от санитарного состояния. Обнаруживаются не только в домах асоциальных личностей, но и в добротных ухоженных квартирах.
С наступлением темноты, клопы выползают из укрытия к своему кормильцу. Сосут кровь на открытых участках тела в период с 3 часов ночи до 8 утра. Их жертвами становятся абсолютно любые люди независимо от возраста, социального статуса и половой принадлежности. Считается, что наиболее уязвимы к укусам клопов женщины и дети. Версия связана с тем, что у этой категории мягче и тоньше кожный покров и паразиту проще его травмировать. На самом деле, кровососы атакуют и мужчин. Взрослые намного легче переносят клопиные укусы, а воспаленные расчесанные ранки на нежной коже ребенка будут заживать дольше. Гораздо реже клопы нападают на домашних питомцев и птиц, так как им сложно пробраться к сосудам сквозь перья и шерсть.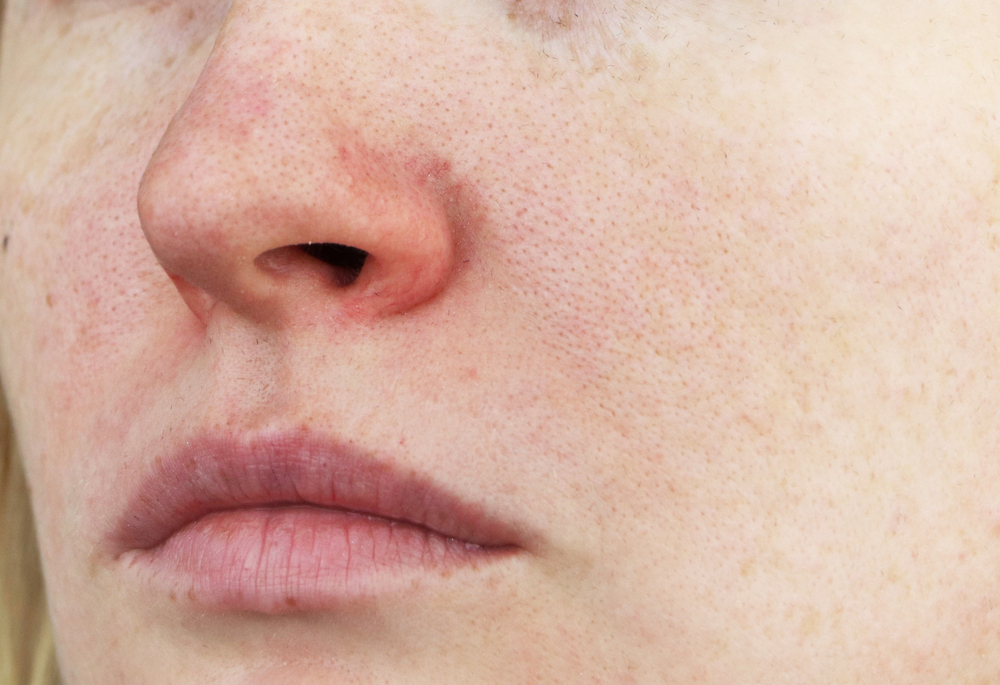 Так что пока есть в доме люди, насекомые будут максимально игнорировать животных. Даже в сельской местности клопы охотно покидают зараженные курятники и перебираются вместе с вещами в дом, поближе к людям.
Так что пока есть в доме люди, насекомые будут максимально игнорировать животных. Даже в сельской местности клопы охотно покидают зараженные курятники и перебираются вместе с вещами в дом, поближе к людям.
Есть множество мифов и заблуждений относительно разборчивости в выборе жертвы для кормления. Постельные клопы – это не господа из высшего общества, а натуральные паразиты и они агрессивно нападают на всех. От природы у кровопийцы очень хорошо развито обоняние, благодаря которому они прекрасно распознают запах человека и идут на него. Они могут прятаться в одежде, а потом вот так вместе с ней попадать в другой дом. Клопы пьют кровь любой группы и резус фактора, кусают больных и выпивших людей. Человек в алкогольном опьянении даже в какой-то мере надежней в качестве кормильца, потому что он крепко спит и не ворочается, поэтому паразит имеет возможность неспешно поесть и при этом остаться живым и невредимым.
Основные причины, по которым клопы кусают не всех:
Расстояние. Клопы не умеют летать, но достаточно быстро бегают. Сооружают свои гнезда в максимальной близости к человеку, в основном прямо под диваном. Чтобы не утруждать себя утомительной ходьбой в поисках лакомства. Первым будет покусан тот, кто окажется ближе всего к кровожадному насекомому. Но паразит не обитает в одиночку. Они плодятся с завидной скоростью, каждые сутки одна самка откладывает около 5 яиц. Из них через месяц уже созревают полноценные взрослые особи. Поэтому по мере увеличения колонии, клопы заполонят всю жилплощадь и доберутся до всех членов семьи.
Клопы не умеют летать, но достаточно быстро бегают. Сооружают свои гнезда в максимальной близости к человеку, в основном прямо под диваном. Чтобы не утруждать себя утомительной ходьбой в поисках лакомства. Первым будет покусан тот, кто окажется ближе всего к кровожадному насекомому. Но паразит не обитает в одиночку. Они плодятся с завидной скоростью, каждые сутки одна самка откладывает около 5 яиц. Из них через месяц уже созревают полноценные взрослые особи. Поэтому по мере увеличения колонии, клопы заполонят всю жилплощадь и доберутся до всех членов семьи.
Толщина кожного покрова. Как уже упоминалось, у женщин и детей от природы нежнее кожа и вероятнее всего сначала кровосос вопьется в них. Это не значит, что паразиты будут есть исключительно жену или ребенка. Рядом спящему мужу тоже достанется, просто у супруги может быть больше повреждений. Также больше шансов остаться искусанными тем, кто предпочитает минимум одежды. Пижамный костюм поможет немного защититься.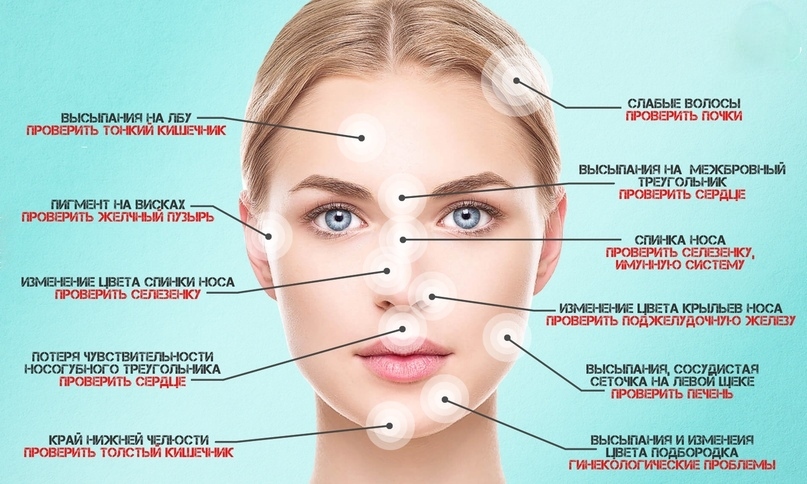
У постельных клопов очень развит ротовой аппарат. Для прокола тканей от переднего края головы отходит приспособленный хоботок, которым паразит прокалывает эпидермис и сосет кровь. Также есть верхние и нижние челюсти, напоминающие колющие нерасчлененные щетинки в виде двух каналов. Широким каналом принимается кровь, а из узкого в момент укуса выделяется слюна с природным анестетическим веществом. За счет естественного обезболивающего эффекта люди не чувствуют процесс дискомфорта пока орудует на теле клоп. По внешнему виду можно понять, когда особь ела. Голодные насекомые более шустрые, имеют очень сплющенное тело, которое сложно раздавить механическим путем. Сытые кровопийцы приобретают округлую форму с наполненным брюшком, становятся малоподвижными, уязвимы к повреждениям.
Обычно питаются по плавающему графику, примерно один раз в 5-10 дней. Взрослая самка на охоте поглощает порядка 7 мг крови, а личинка размером с маковое зернышко съедает 1/3 мг, по мере взросления объем порции постепенно увеличивается.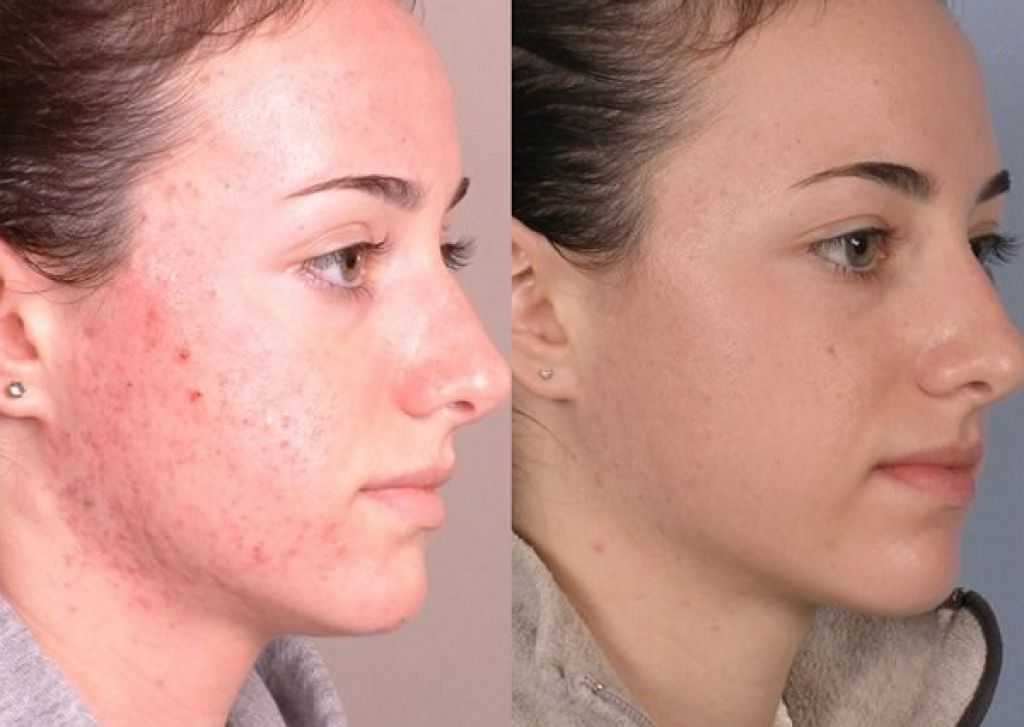 Однократный укус не делают, а нащупывают доступный капилляр и следуют по его направлению, проделывая несколько проколов до полного насыщения. Общее время на кормление занимает в пределах 15 минут. Постельные клопы обкусывают ноги, руки, плечи, шею, затылок, спину, живот. Если желанные участки тела прикрыты запросто пробираются под одеяло или одежду.
Однократный укус не делают, а нащупывают доступный капилляр и следуют по его направлению, проделывая несколько проколов до полного насыщения. Общее время на кормление занимает в пределах 15 минут. Постельные клопы обкусывают ноги, руки, плечи, шею, затылок, спину, живот. Если желанные участки тела прикрыты запросто пробираются под одеяло или одежду.
Единственный надежный способ защиты от укусов это незамедлительный вызов службы дезинсекции для уничтожение клопов. Обращаться к специалистам необходимо при первом подозрении на присутствие кровососов. Сотрудники СЭС обследуют помещение, выявят все очаги скоплений и качественно вытравят всю колонию на профессиональном уровне за один раз. Обработка проводится специализированным оборудованием в сочетании с комбинированными инсектицидами с длительным остаточным эффектом. Распыление ядохимикатов осуществляется с помощью генератора тумана.
Благодаря технологии мелкодисперсное химическое облако равномерно распространяется по всей площади помещения, проникая даже в труднодоступные места. В результате профессиональной обработки прерывается цепочка размножения, гарантированно погибают взрослые особи, личинки и яйца. Истребительные мероприятия совершенно безопасны для людей и животных, после дезинсекции можно спать и жить дома. Уже на следующее утро укусов не будет, поскольку большая часть клопов погибнет сразу при соприкосновении с ядом. Остальные выжившие единицы под воздействием инсектицидов сначала пребывают в парализованном состоянии, а затем прекращают жизнедеятельность в результате отравления.
В результате профессиональной обработки прерывается цепочка размножения, гарантированно погибают взрослые особи, личинки и яйца. Истребительные мероприятия совершенно безопасны для людей и животных, после дезинсекции можно спать и жить дома. Уже на следующее утро укусов не будет, поскольку большая часть клопов погибнет сразу при соприкосновении с ядом. Остальные выжившие единицы под воздействием инсектицидов сначала пребывают в парализованном состоянии, а затем прекращают жизнедеятельность в результате отравления.
Укусы клопов особого лечения не требуют. Обычно место прокола перестает чесаться в течение 2-3 дней, а через неделю красные пятнышки самостоятельно сходят. Скорость заживления зависит от индивидуальных особенностей организма. Снять зуд и ускорить процесс регенерации кожи можно с помощью бальзама Звездочка, Бепантен геля, Псило бальзама, специального геля от укусов клопов. Также ранки можно протереть содовым раствором или приложить компрессы, смоченные в отваре ромашки, зверобоя, календулы.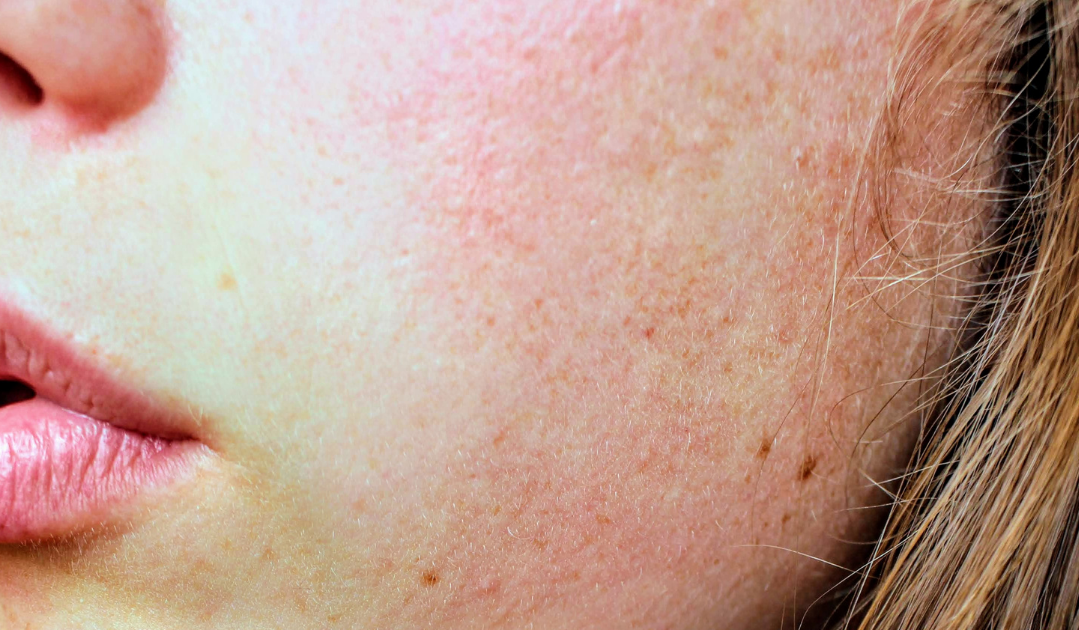 При выраженных аллергических проявлениях нужно принять антигистаминное средство и срочно обратиться к лечащему врачу.
При выраженных аллергических проявлениях нужно принять антигистаминное средство и срочно обратиться к лечащему врачу.
изображений импетиго — DermNet
DermNet предоставляет Google Translate, бесплатную службу машинного перевода. Обратите внимание, что это может не обеспечивать точный перевод на все языки
.Перейти на страницу темы
Импетиго при ВИЧ-инфекции
Распространенное буллезное импетиго на спине
Неповрежденный волдырь и эрозии при буллезном импетиго
«Поцелуйные поражения» с обеих сторон подмышечной впадины при импетиго
Импетиго на ноге
Корковые мокнущие поражения при импетиго лица
Лицевое импетиго
Корочки медового цвета при импетиго лица
Периоральные корочки медового цвета при импетиго
Корочки медового цвета на подбородке при импетиго
Перейти на страницу темы
Периоральное импетиго
Импетиго других локализаций
Импетиго
Импетиго
Импетиго
Импетиго
Импетиго в подмышечной впадине
Перейти на страницу темы
В сети DermNet NZ
- Импетиго
Это опоясывающий лишай или что-то другое?
Узнайте разницу между сыпью при опоясывающем лишае и другими распространенными проблемами кожи, такими как крапивница или псориаз.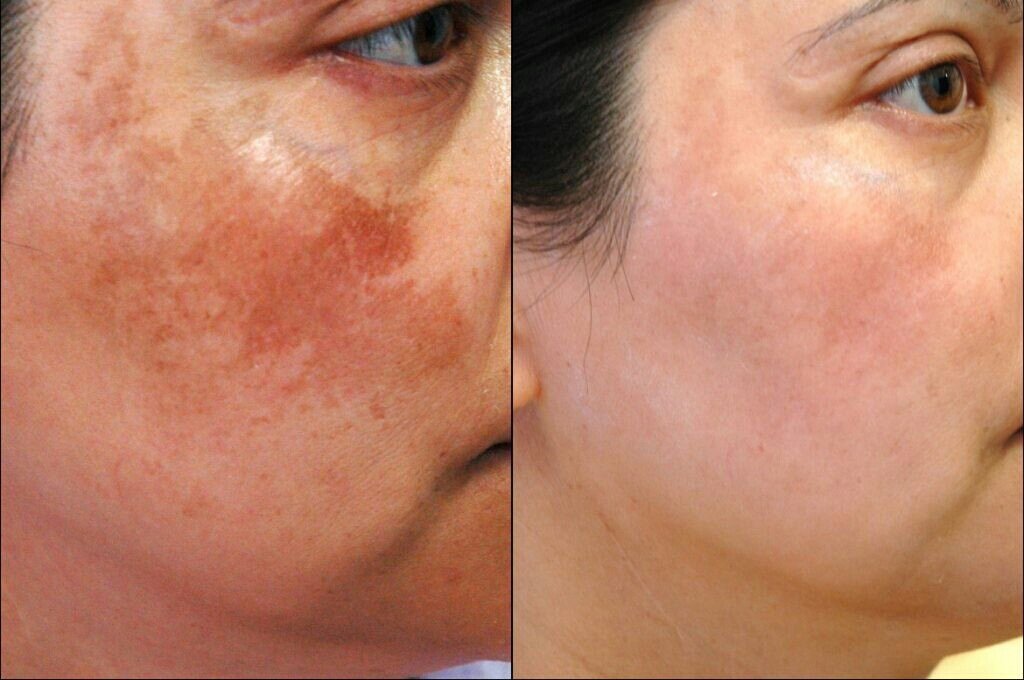
Автор Dennis Thompson Jr. Медицинское заключение Laura J Martin, MD. Adobe Stock
Сыпь при опоясывающем лишае легко спутать с другим заболеванием, поражающим кожу. Вирус опоясывающего лишая обычно вызывает болезненную сыпь и волдыри, которые могут напоминать многие другие кожные заболевания, в том числе псориаз, экзему и крапивницу. Тем не менее, есть несколько признаков того, что ваша сыпь, скорее всего, связана с опоясывающим лишаем, чем с чем-то другим.
Чтобы заболеть опоясывающим лишаем, у вас должна быть ветряная оспа. Опоясывающий лишай, или опоясывающий герпес, возникает, когда вирус ветряной оспы (ветряная оспа) реактивируется после пребывания в организме в состоянии покоя. По оценкам Центров по контролю и профилактике заболеваний (CDC), каждый третий человек в Соединенных Штатах заболевает опоясывающим лишаем в течение жизни. Хотя риск заболеть опоясывающим лишаем увеличивается с возрастом, любой может заболеть им, если у него была ветряная оспа, отмечает CDC.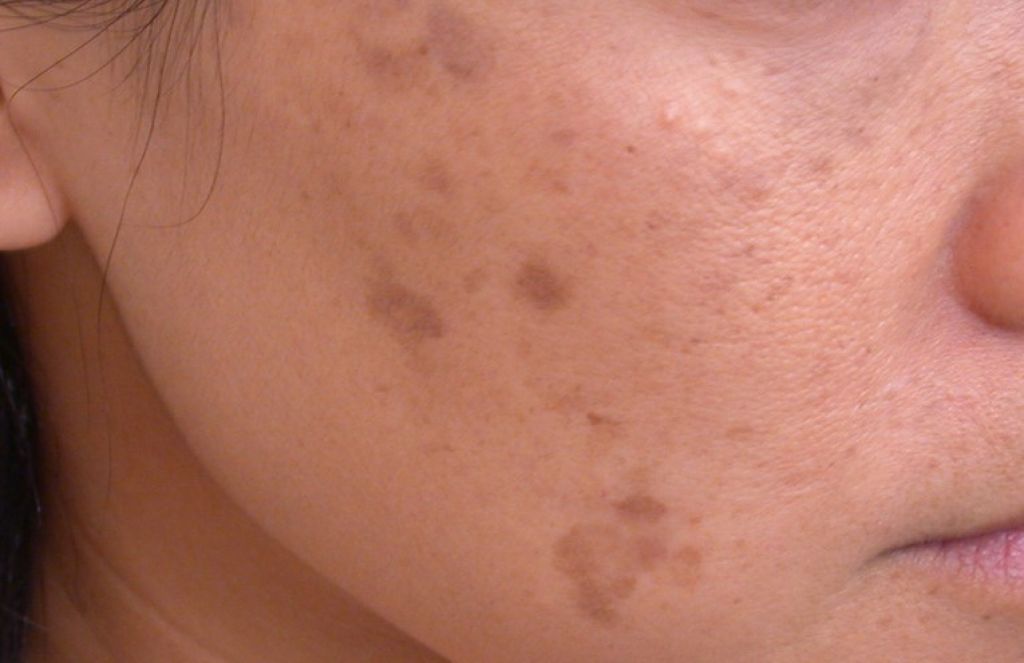
Около половины всех случаев опоясывающего лишая приходится на взрослых в возрасте 60 лет и старше, и риск заболеть опоясывающим лишаем значительно возрастает к 70 годам, по данным Национального института старения.
Признаки и симптомы опоясывающего лишаяОпоясывающий лишай может вызывать боль от легкой до сильной, а вирусная сыпь чаще всего появляется на туловище, отмечает CDC. В отличие от ветряной оспы сыпь при опоясывающем лишае обычно возникает на одной стороне тела или на лице.
Первым симптомом опоясывающего лишая обычно является боль, зуд или покалывание в области, где позже появится сыпь при опоясывающем лишае. Это может произойти за несколько дней до появления сыпи, что приводит к образованию пузырьков, наполненных жидкостью, как при ветряной оспе. По данным CDC, волдыри обычно проходят через 7-10 дней и исчезают в течение двух-четырех недель.
Другие признаки и симптомы опоясывающего лишая могут включать:
- Озноб
- Лихорадка
- Головная боль
- Расстройство желудка
- Потеря зрения
Две вакцины могут помочь предотвратить вирус опоясывающего лишая: вакцина против ветряной оспы (ветряная оспа) и вакцина против опоясывающего лишая (рекомбинантный лишай).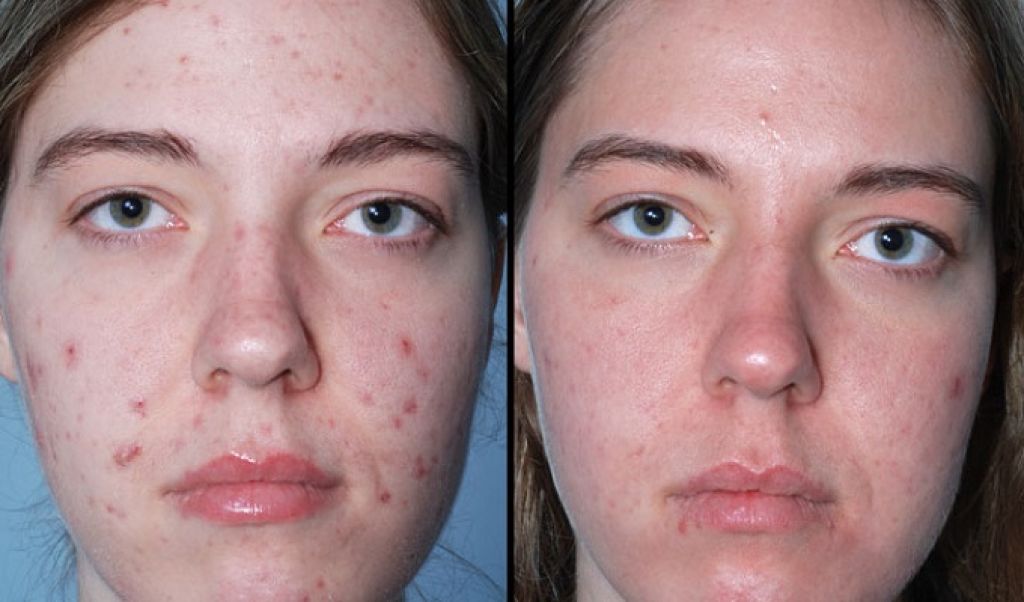 По данным CDC, вакцина против опоясывающего лишая одобрена для взрослых в возрасте 50 лет и старше, а также для лиц в возрасте 18 лет и старше с ослабленной иммунной системой или с повышенным риском опоясывающего герпеса из-за заболевания или лечения.
По данным CDC, вакцина против опоясывающего лишая одобрена для взрослых в возрасте 50 лет и старше, а также для лиц в возрасте 18 лет и старше с ослабленной иммунной системой или с повышенным риском опоясывающего герпеса из-за заболевания или лечения.
Согласно CDC, поговорите со своим врачом о вакцинации против опоясывающего лишая, если вам 50 лет или больше или если у вас есть следующие факторы риска:
- У вас рак, особенно лейкемия или лимфома.
- У вас вирус иммунодефицита человека.
- Вы являетесь реципиентом трансплантата костного мозга или твердого органа (почки, сердца, печени или легкого).
- Вы принимаете иммунодепрессанты, включая стероиды, препараты для химиотерапии или препараты, связанные с трансплантацией.
Если вы подозреваете, что у вас может быть опоясывающий лишай, немедленно обратитесь за медицинской помощью, поскольку своевременное лечение может снизить риск болезненных осложнений, таких как постгерпетическая невралгия, по данным клиники Майо.
Вот некоторые другие состояния кожи, которые могут напоминать опоясывающий лишай.
Ветряная оспа вызывается одним и тем же вирусом
Getty ImagesОдин и тот же вирус, вирус ветряной оспы, вызывает и ветряную оспу, и опоясывающий лишай.
Ветряная оспа обычно вызывает зудящую сыпь, которая распространяется по всему телу, а не только на одну сторону тела или лицо, как при опоясывающем лишае. По данным CDC, более 99 процентов американцев, родившихся в 1980 году или ранее, болели ветряной оспой. Если вы не знаете, болели ли вы ветряной оспой, обратитесь к своему семейному врачу, который может просмотреть ваши записи.
Псориаз образует красные пятна на коже
Science Source Псориаз — это аутоиммунное заболевание, которое легко спутать с опоясывающим сыпью. По данным Johns Hopkins Medicine, как и в случае с вирусом опоясывающего лишая, псориаз образует красные пятна на коже. Один тип псориаза — пустулезный — может привести к развитию волдырей. Участки кожи, пораженные псориазом, часто превращаются в серебристые чешуйки на коже головы, локтях, коленях и нижней части спины. Лечение может помочь контролировать состояние.
Участки кожи, пораженные псориазом, часто превращаются в серебристые чешуйки на коже головы, локтях, коленях и нижней части спины. Лечение может помочь контролировать состояние.
Экзема может вызывать покраснение и зуд кожи с шишками
Dr P. Marazzi/Science SourceКак и опоясывающий лишай, кожная аллергия также может вызывать покраснение, неровности и зуд кожи, по данным Американского колледжа аллергии, астмы и иммунологии ( АККАИ). Эти реакции включают экзему, крапивницу и контактный дерматит. Согласно ACAAI, экзема может вызвать сухость, покраснение, зуд и раздражение кожи. Также могут появиться маленькие, сочащиеся, заполненные жидкостью бугорки, особенно при инфицировании кожи. Согласно MedlinePlus, экзема чаще всего встречается на лице, внутри локтей и за коленями, а также на руках и ногах. Лекарства от экземы не существует, но лечение может помочь справиться с этим заболеванием.
Крапивница может вызывать зудящие красные волдыри
Shutterstock По данным ACAAI, крапивница представляет собой красные или телесные волдыри, которые могут вызывать легкий или сильный зуд.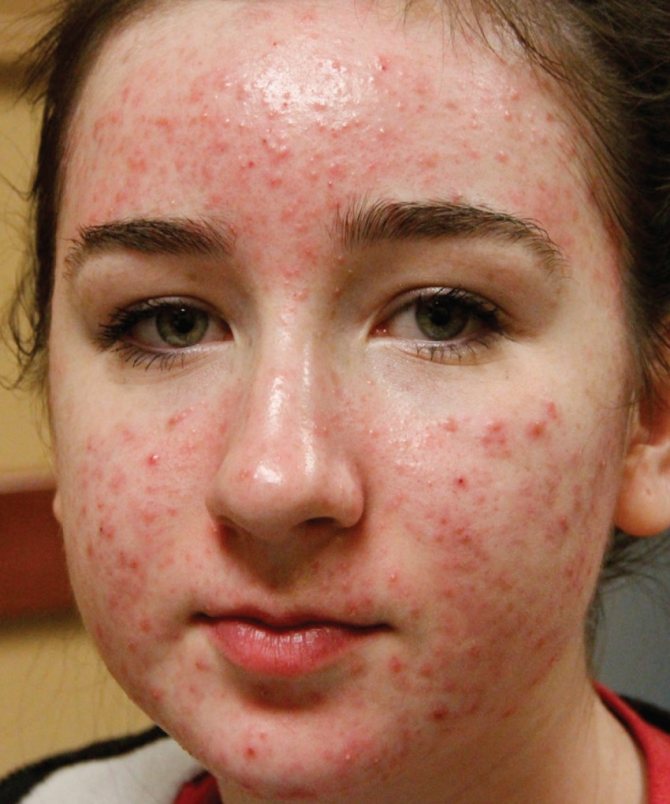 Обычно они появляются внезапно и быстро исчезают. Если нажать на середину красной шишки, она станет белой, что известно как побледнение. Крапивница может быть вызвана рядом триггеров, включая аллергию, холодную или жаркую погоду и инфекции.
Обычно они появляются внезапно и быстро исчезают. Если нажать на середину красной шишки, она станет белой, что известно как побледнение. Крапивница может быть вызвана рядом триггеров, включая аллергию, холодную или жаркую погоду и инфекции.
Контактный дерматит может вызвать сыпь и волдыри
Will & Deni McIntyre/Science SourceКонтактный дерматит также может вызывать сыпь, волдыри, зуд и жжение согласно ACAAI. Это происходит, когда кожа вступает в контакт с раздражителем или аллергеном, таким как мыло, стиральные порошки, шампуни, металлы, лекарства и многое другое. Аллергены, такие как ядовитый плющ, ядовитый дуб или ядовитый сумах, могут вызывать красную зудящую сыпь, которая может включать волдыри. Лечение может принести облегчение и помочь заживлению.
Стригущий лишай вызывает зуд, красную круглую сыпь
Тернавская Ольга Алибек/Shutterstock Стригущий лишай — это кожная инфекция, которая, несмотря на свое название, вызывается грибком, в то время как сыпь при опоясывающем лишае вызывается вирусом, согласно CDC. Стригущий лишай может вызвать красную зудящую круговую сыпь на коже. Это также может вызвать шелушение, потрескавшуюся кожу и выпадение волос. Сыпь может появиться на любой части тела и легко распространяется при контакте кожа-к-коже или контакте с предметами, зараженными грибком, такими как грязная одежда или пол в душе. Некоторые формы стригущего лишая можно лечить безрецептурными препаратами, в то время как другие необходимо лечить противогрибковыми препаратами, отпускаемыми по рецепту.
Стригущий лишай может вызвать красную зудящую круговую сыпь на коже. Это также может вызвать шелушение, потрескавшуюся кожу и выпадение волос. Сыпь может появиться на любой части тела и легко распространяется при контакте кожа-к-коже или контакте с предметами, зараженными грибком, такими как грязная одежда или пол в душе. Некоторые формы стригущего лишая можно лечить безрецептурными препаратами, в то время как другие необходимо лечить противогрибковыми препаратами, отпускаемыми по рецепту.
Простой герпес может быть ошибочно принят за сыпь при опоясывающем лишае
Каан Байтур/Алами Вирус простого герпеса типа 1 (ВПГ-1) является распространенной вирусной инфекцией, вызывающей лихорадочные волдыри или герпес, обычно на губах или вокруг рта но иногда на лице или языке или в другом месте на теле, по данным Американской академии дерматологии. Могут появиться один или несколько болезненных пузырьков, наполненных жидкостью, которые затем лопаются, выделяя жидкость и образуя корку до заживления. Язвы могут длиться от 7 до 10 дней. ВПГ-1 может передаваться при контакте кожа-к-коже, например, при поцелуях или прикосновениях. Большинство людей заражаются вирусом в младенчестве или в детстве от взрослого, являющегося носителем вируса. Вирус простого герпеса типа 2 передается половым путем и обычно вызывает язвы на половом члене, влагалище, ягодицах или анусе, но язвы могут появиться на любом участке кожи. Лекарства от герпеса нет, но лечение может облегчить симптомы и сократить время вспышки.
Язвы могут длиться от 7 до 10 дней. ВПГ-1 может передаваться при контакте кожа-к-коже, например, при поцелуях или прикосновениях. Большинство людей заражаются вирусом в младенчестве или в детстве от взрослого, являющегося носителем вируса. Вирус простого герпеса типа 2 передается половым путем и обычно вызывает язвы на половом члене, влагалище, ягодицах или анусе, но язвы могут появиться на любом участке кожи. Лекарства от герпеса нет, но лечение может облегчить симптомы и сократить время вспышки.
Грибковые инфекции могут вызывать сыпь
Science Source Грибковые инфекции, отличные от стригущего лишая, также могут вызывать сыпь и волдыри, как при опоясывающем лишае. По данным клиники Майо, эпидермофития вызывает зудящую чешуйчатую сыпь, которая обычно начинается между пальцами ног. Jock itch вызывает красную зудящую сыпь, часто в паху и на внутренней стороне бедер, по данным клиники Майо. Дрожжевые инфекции вызывают раздражение и зуд влагалища и вульвы и могут вызывать такие симптомы, как сыпь, боль и жжение, отмечает клиника Майо.