Какие факторы могут провоцировать нарушения в работе нервной системы. Как проявляются различные неврологические расстройства. Какие меры помогут снизить риск развития заболеваний нервной системы.
Основные причины заболеваний нервной системы
Нервная система играет ключевую роль в регуляции всех процессов в организме. Нарушения в ее работе могут иметь самые серьезные последствия для здоровья. Среди основных факторов, провоцирующих неврологические расстройства, можно выделить:
- Хронический стресс и психоэмоциональное напряжение
- Травмы головного и спинного мозга
- Инфекционные заболевания, поражающие нервную ткань
- Нарушения кровоснабжения мозга (инсульты)
- Токсические воздействия (алкоголь, наркотики и др.)
- Наследственные факторы
- Возрастные изменения
Важно понимать, что заболевания нервной системы редко имеют одну конкретную причину. Как правило, это результат комплексного воздействия различных неблагоприятных факторов.

Наиболее распространенные неврологические расстройства
Нарушения в работе нервной системы могут проявляться самыми разнообразными симптомами. Рассмотрим некоторые из наиболее часто встречающихся неврологических расстройств:
Вегетососудистая дистония
Это функциональное расстройство вегетативной нервной системы, при котором нарушается регуляция работы внутренних органов. Основные проявления:
- Головные боли
- Головокружения
- Колебания артериального давления
- Повышенная утомляемость
- Нарушения сна
- Повышенная тревожность
Невралгии
Это поражения периферических нервов, сопровождающиеся сильными болями. Наиболее часто встречаются:
- Невралгия тройничного нерва — острые приступообразные боли в области лица
- Межреберная невралгия — боли в грудной клетке по ходу межреберных промежутков
- Ишиас — боли по ходу седалищного нерва
Инсульт
Острое нарушение мозгового кровообращения, приводящее к повреждению тканей мозга. Основные симптомы:
- Внезапная слабость или онемение в конечностях с одной стороны тела
- Нарушения речи
- Головокружение, потеря равновесия
- Сильная головная боль
- Нарушения зрения
Профилактика заболеваний нервной системы
Полностью предотвратить развитие неврологических расстройств невозможно, но снизить риск их возникновения вполне реально. Для этого рекомендуется:

- Вести здоровый образ жизни — правильно питаться, отказаться от вредных привычек, высыпаться
- Регулярно заниматься физической активностью
- Избегать чрезмерных психоэмоциональных нагрузок, учиться справляться со стрессом
- Тренировать память и мышление, заниматься интеллектуальной деятельностью
- Своевременно проходить профилактические медосмотры
- Контролировать уровень артериального давления и холестерина
При появлении тревожных симптомов со стороны нервной системы необходимо своевременно обращаться к врачу-неврологу. Ранняя диагностика и лечение помогут предотвратить развитие серьезных осложнений.
Современные методы диагностики неврологических заболеваний
Для выявления патологий нервной системы сегодня применяется целый комплекс высокотехнологичных методов исследования:
- Магнитно-резонансная томография (МРТ) головного и спинного мозга
- Компьютерная томография (КТ)
- Электроэнцефалография (ЭЭГ)
- Электронейромиография (ЭНМГ)
- Ультразвуковая допплерография сосудов головного мозга
- Лабораторные тесты (анализы крови, ликвора и др.)
Эти методы позволяют получить точную и детальную информацию о состоянии нервной системы, выявить даже незначительные отклонения на ранних стадиях.
Лечение заболеваний нервной системы
Терапия неврологических расстройств, как правило, комплексная и индивидуально подобранная. Она может включать:
- Медикаментозное лечение (противовоспалительные, обезболивающие, сосудистые препараты и др.)
- Физиотерапевтические процедуры
- Лечебную физкультуру и массаж
- Психотерапию
- В некоторых случаях — хирургическое вмешательство
Важную роль играет также соблюдение рекомендаций врача по образу жизни, питанию, режиму труда и отдыха.
Влияние стресса на нервную систему
Хронический стресс оказывает крайне негативное воздействие на нервную систему. Он может провоцировать:
- Нарушения сна
- Тревожные и депрессивные расстройства
- Снижение когнитивных функций (память, внимание, мышление)
- Головные боли напряжения
- Вегетативные нарушения
Для профилактики негативных последствий стресса рекомендуется:
- Освоить техники релаксации и медитации
- Регулярно заниматься спортом
- Соблюдать режим труда и отдыха
- Найти хобби для эмоциональной разгрузки
- При необходимости обратиться к психологу
Роль питания в здоровье нервной системы
Правильное питание играет важную роль в поддержании здоровья нервной системы. Для ее нормального функционирования необходимы:

- Омега-3 жирные кислоты (жирная рыба, льняное масло)
- Витамины группы B (цельнозерновые продукты, бобовые, орехи)
- Антиоксиданты (ягоды, темные овощи и фрукты)
- Магний (зелень, орехи, авокадо)
- Достаточное количество белка
Следует ограничить употребление алкоголя, кофеина, продуктов с высоким содержанием сахара и насыщенных жиров.
Заключение
Заболевания нервной системы — серьезная медицинская и социальная проблема современности. Их профилактика и своевременное лечение имеют огромное значение для сохранения здоровья и качества жизни. Ведение здорового образа жизни, регулярные профилактические осмотры и внимательное отношение к своему состоянию помогут снизить риск развития неврологических расстройств и вовремя выявить возможные нарушения.
Сайт ГБУЗ Районная больница с. Аргаяш
Какие болезни бывают «от нервов»?
У врачей-неврологов есть такое выражение: «Человек – это нервная система, всё остальное – её придатки». А в народе часто говорят: «Все болезни – от нервов».
Действительно, чем больше стрессов в жизни человека – тем чаще он болеет. Почему это происходит, и насколько серьезными могут быть «болезни от нервов»?
О том, что психика человека может существенно влиять на состояние организма, было известно еще давно. Древние греки считали, что тело может изменяться под действием души. Эти идеи развивал в своих трудах Гиппократ. В древнеиндийской медицине существовало понятие «праджняпарадха» — неправильные, негативные мысли как причина заболевания. А в Средние века врачи (часто по совместительству священники), нередко, не найдя иной причины страдания пациента, ссылались на то, что он «наказан за греховные дела и мысли».
Сегодня функции нервной системы хорошо изучены. Ученые знают, как она регулирует работу органов, и каким образом «плохие мысли» и «духовная субстанция» причастны к возникновению вполне материальных симптомов.
Почему это происходит?
Согласно данным ВОЗ, 38%–42% пациентов, которые обращаются к врачам, страдают психосоматическими заболеваниями, то есть такими, в развитии которых существенную роль играют психические процессы.
Нервная система управляет функциями всех органов и систем, заставляет их работать как единое целое.
Самый распространенный и наглядный пример изменения работы организма под влиянием нервной системы – стресс. Во время стрессовой ситуации головной мозг и железы внутренней секреции работают сообща: активируются определенные нервные центры, начинается бурное выделение адреналина и других гормонов стресса. Это приводит к целой совокупности реакций:
• повышается артериальное давление;
• увеличивается сила и частота сокращений сердца, ему требуется больше кислорода;
• повышается тонус мышц;
• увеличивается приток крови к головному мозгу, мышцам, сердцу;
• в кишечнике и других внутренних органах, напротив, возникает спазм сосудов, они начинают получать меньше крови и кислорода.
Стресс – древний эволюционный механизм, который достался человеку в наследство от животных. Головной мозг получает сигналы от органов чувств, осознает опасность и готовит организм к столкновению с ней. Финалом станет либо сражение, физические усилия по преодолению ситуации, либо бегство.
В организме современного человека происходят те же реакции, что и тысячи лет назад у наших предков. Но условия жизни сильно изменились. Да и устройство психики у людей стало более сложным. А то, что сложнее устроено, как гласит народная мудрость, чаще ломается.
В современном социуме редко приходится применять физическую силу для решения конфликтных ситуаций. Тонус мышц во время стресса повышается, но им не приходится выполнять интенсивные нагрузки. Пульс и дыхание учащаются, но не нужно ни от кого защищаться, не нужно никуда убегать. Эволюционное правило «выживает сильнейший» почти перестало работать в отношении человека разумного.
Современный человек вынужден скрывать, подавлять эмоции. Это можно сравнить с пружиной. Во время стресса она сильно сжата и готова «выстрелить». В организме выделяется энергия, системы защиты приведены в боевую готовность, мышцы, мозг и сердце активируются. Но в итоге пружинка не «выстреливает».
Это можно сравнить с пружиной. Во время стресса она сильно сжата и готова «выстрелить». В организме выделяется энергия, системы защиты приведены в боевую готовность, мышцы, мозг и сердце активируются. Но в итоге пружинка не «выстреливает».
Организм должен аккуратно вернуть ее в первоначальное положение, так чтобы не причинить себе вреда.
Если такая ситуация повторяется многократно, то работа органов нарушается. Сначала эти нарушения носят временный характер и не сопровождаются структурными изменениями. Но функция и структура тесно взаимосвязаны – нарушение одного неминуемо влечет за собой со временем нарушение другого.
Функциональные расстройства.
Этот вид психосоматических расстройств можно отнести к самым легким. Это даже не болезнь, а лишь функциональные нарушения. Если такой пациент посещает врача, то чаще всего ему не поставят никакого диагноза. Он здоров.
Функциональные расстройства проявляются в виде непонятных покалываний, неприятных ощущений, периодических легких расстройств работы того или иного органа.
 Во время обследования никаких нарушений не выявляется.
Во время обследования никаких нарушений не выявляется.Иногда такие состояния называют неврозами органов: «невроз сердца», «невроз желудка» и пр.
Неврозы.
Невроз – это нервное заболевание, которое возникает в результате срыва реакции адаптации. Человек не может приспособиться к условиям суровой реальности и начинает реагировать на них не совсем адекватно. Например, при неврастеническом неврозе пациент уверен, что он слаб, сильно болен, обстоятельства постоянно складываются не в его пользу. Часто при этом беспокоят головные боли, «ком в горле», боли в области сердца и другие симптомы. По сути это неосознанная болезненная реакция нервной системы. Но она может перерастать в серьезные хронические заболевания.Другой случай –
истерический невроз. «Симптомы заболевания» у больных истерией – инструмент для привлечения внимания к своей персоне. Больные пытаются так манипулировать окружающими, причем часто неосознанно. При истерическом неврозе могут возникать боли в разных органах, «параличи» ног или рук, «глухота», «слепота», рвота и другие симптомы.
«Настоящие» болезни.
Первоначально в медицине господствовал подход, согласно которому в качестве основных причин болезней рассматривались внешние факторы. Инфекции вызывают бактерии и вирусы. Отравления – токсические вещества. Ожоги – высокая температура. Атеросклероз – нездоровая пища.
Но по мере развития генетики среди врачей стала набирать популярность противоположная точка зрения. Начали звучать высказывания о том, что заболеть той или иной патологией может только предрасположенный человек. Инфекциями чаще заражаются люди с низким иммунитетом. Атеросклерозом болеют те, кто предрасположен к полноте и нарушению обмена веществ.
Современная медицина нашла «золотую середину». Сегодня считается, что для возникновения болезни должна произойти встреча предрасположенного человека с соответствующим вредным влиянием окружающей среды. Соотношение ролей этих факторов может быть разным, но они есть всегда.
Таким образом, состояние нервной системы играет более или менее весомую роль в возникновении и течении всех болезней. Даже в случае с травмами: по статистике их чаще получают более активные люди, со сниженным инстинктом самосохранения.
Даже в случае с травмами: по статистике их чаще получают более активные люди, со сниженным инстинктом самосохранения.
На данный момент лучше всего изучено значение влияний со стороны нервной системы на развитие и течение таких заболеваний, как:
• бронхиальная астма
• синдром раздраженного кишечника
• первичная артериальная гипертензия;
• головная боль напряжения;
• головокружения;
• расстройства типа панических атак (вегето-сосудистая дистония).
Как предотвратить болезни «от нервов»?
• Старайтесь избегать конфликтных ситуаций. А если таковые возникают, то старайтесь решить их мирно, не нагнетая обстановку.
• Пользуйтесь услугами психолога. Эта практика давно распространена в западных странах.
• Старайтесь больше отдыхать, бывать на свежем воздухе, в интересных местах, менять обстановку. Если вы живете в большом городе – старайтесь чаще выезжать на природу, на дачу, в деревню.
• Распланируйте свой день и придерживайтесь определенного режима.
• Спите не менее 6–8 часов в сутки.
• В периоды интенсивной работы, привыкания к новой обстановке или коллективу – принимайте витамины. Можно использовать легкие успокоительные средства (посоветуйтесь с врачом).
• Существует много занятий, которые способствуют гармонизации нервной системы: плавание, творчество (живопись, рукоделие), йога, медитация и другие.
Кабинет медицинской профилактики
Говорят, все болезни от нервов…
…Это до определённой степени верно, если под «нервами» подразумевается стресс — сложная реакция организма в ответ на форс-мажорные обстоятельства. Чтобы преодолеть их, стресс мобилизует наши внутренние ресурсы, но жить в состоянии постоянной мобилизации невозможно, и хроническое напряжение, с которым организм не может справиться, оборачивается нам во вред.
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
‹
›
Открыть в полном размере
Даже если стресс — чисто психологический, он не ограничивается нервной системой, провоцируя целый ряд физиологических реакций.
Случается, однако, что воспалительные процессы возникают не по делу. В полную силу они не развиваются, но небольшое воспаление медленно тлеет в недрах здоровых, неинфицированных, неповреждённых тканей и потихоньку там вредит.
Ненормальная иммунная активность возникает по разным причинам, и вред от неё тоже бывает разный. Два года назад в журнале «Cell Metabolism» вышла статья с описанием того, как воспаление связывает ожирение и диабет: оказывается, лишний жир заставляет запасающие его клетки выделять некий белок, который совершенно напрасно активирует иммунные клетки. Возникающая воспалительная реакция уменьшает чувствительность тканей организма к инсулину, а именно такая инсулинорезистентность и лежит в основе диабета 2-го типа. Известно, что атеросклеротические отложения на стенках сосудов, которые ухудшают кровоснабжение органов вплоть до инфаркта, тоже развиваются при активном участии иммунитета и воспалительных сигналов. Есть данные, что воспаление увеличивает вероятность заболеть некоторыми видами рака.
Два года назад в журнале «Cell Metabolism» вышла статья с описанием того, как воспаление связывает ожирение и диабет: оказывается, лишний жир заставляет запасающие его клетки выделять некий белок, который совершенно напрасно активирует иммунные клетки. Возникающая воспалительная реакция уменьшает чувствительность тканей организма к инсулину, а именно такая инсулинорезистентность и лежит в основе диабета 2-го типа. Известно, что атеросклеротические отложения на стенках сосудов, которые ухудшают кровоснабжение органов вплоть до инфаркта, тоже развиваются при активном участии иммунитета и воспалительных сигналов. Есть данные, что воспаление увеличивает вероятность заболеть некоторыми видами рака.
Существует масса работ, в которых говорится о взаимосвязи психологического стресса с воспалением и его последствиями. В «Nature Medicine» два года назад была опубликована статья о том, что стресс может привести к атеросклерозу. В эксперименте у мышей, которым регулярно переворачивали клетку, меняли режим освещения и вообще не давали жить спокойно, повышался уровень иммунных клеток — нейтрофилов и моноцитов. Непосредственной причиной тому был гормон норадреналин, концентрация которого возрастает при стрессе. Когда норадреналин проникал в костный мозг, он связывался с местными служебными клетками, от которых зависит, по какому пути развития пойдут стволовые клетки крови. В результате из-за норадреналина костный мозг начинал производить много нейтрофилов с моноцитами, а они играют большую роль в воспалительной реакции и часто присутствуют в атеросклеротических бляшках. Когда у мышей блокировали действие норадреналина на костный мозг, то число этих иммунных клеток у них падало и, что самое главное, уменьшалось количество бляшек на стенках кровеносных сосудов.
Непосредственной причиной тому был гормон норадреналин, концентрация которого возрастает при стрессе. Когда норадреналин проникал в костный мозг, он связывался с местными служебными клетками, от которых зависит, по какому пути развития пойдут стволовые клетки крови. В результате из-за норадреналина костный мозг начинал производить много нейтрофилов с моноцитами, а они играют большую роль в воспалительной реакции и часто присутствуют в атеросклеротических бляшках. Когда у мышей блокировали действие норадреналина на костный мозг, то число этих иммунных клеток у них падало и, что самое главное, уменьшалось количество бляшек на стенках кровеносных сосудов.
Другой пример связан с мозгом: в начале нынешнего года исследователи из университета штата Огайо обнародовали результаты опытов, в которых мышей подвергали социальному стрессу, подсаживая к ним более крупного и более агрессивного «гостя». Стресс сказывался на поведении животных — мыши становились тревожными, избегали социальных контактов, но, кроме того, у грызунов начинались проблемы с памятью, а в гиппокампе, который служит одним из главных центров памяти, появлялось меньше нервных клеток. Если же животным давали противовоспалительные препараты, то проблемы с памятью у них исчезали (хотя депрессивное поведение сохранялось).
Если же животным давали противовоспалительные препараты, то проблемы с памятью у них исчезали (хотя депрессивное поведение сохранялось).
Эти работы — лишь два примера из огромного массива исследований. Но что мы увидим, если от мышей перейдём к людям?
Врачам хорошо известно о повышенном уровне воспаления у людей, находящихся в стрессе. Воспалительный фон можно оценить по молекулярным маркерам, иммунным белкам, передающим сигналы между клетками иммунной системы. Стресс часто приводит к психоневрологическим расстройствам, таким, как депрессия, и связь между воспалительными сигналами и стрессом можно даже использовать в диагностике. Несколько лет назад сотрудники Общеклинической больницы штата Массачусетс сообщили, что им удалось создать диагностический тест, с которым депрессию можно определять по анализу крови, а именно — по девяти воспалительным биомаркерам. Часто среди характерных иммунных белков, сопровождающих стресс, упоминается интерлейкин-6, который, как считается, указывает на определённую вероятность диабета и сердечно-сосудистых болезней. Одна из последних работ на эту тему — статья исследователей из университета Райса, выложенная в июне на сайте журнала «Psychoneuroendocrinology». В ней говорится даже не столько о стрессе самом по себе, сколько об особенностях работы нервной системы, которые могут приводить к угнетённому психическому состоянию. Так, неспособность долго удерживать внимание на чём-либо, повышенная отвлекаемость на посторонние раздражители усиливают общую тревожность, а вслед за ней и уровень воспалительного интерлейкина-6, что приводит к нарушению углеводного обмена — повышается сахар в крови, а это уже прямая угроза диабета. Напротив, если нервная система может «держать себя в руках», то есть не дёргается по любому поводу, то и уровень воспаления, и вероятность диабета будут невелики.
Одна из последних работ на эту тему — статья исследователей из университета Райса, выложенная в июне на сайте журнала «Psychoneuroendocrinology». В ней говорится даже не столько о стрессе самом по себе, сколько об особенностях работы нервной системы, которые могут приводить к угнетённому психическому состоянию. Так, неспособность долго удерживать внимание на чём-либо, повышенная отвлекаемость на посторонние раздражители усиливают общую тревожность, а вслед за ней и уровень воспалительного интерлейкина-6, что приводит к нарушению углеводного обмена — повышается сахар в крови, а это уже прямая угроза диабета. Напротив, если нервная система может «держать себя в руках», то есть не дёргается по любому поводу, то и уровень воспаления, и вероятность диабета будут невелики.
Здесь, правда, стоит уточнить, что само воспаление способно повышать чувствительность к стрессу и усугублять депрессию, что опять-таки подтверждается как опытами на животных, так и клиническими исследованиями. Получается настоящий порочный круг: стресс, спровоцировавший воспалительную реакцию, из-за неё же и усиливается, а усилившись, ещё больше стимулирует воспаление.
Но стресс — понятие достаточно специальное; обычно мы говорим о том, что конкретно нас беспокоит, — об одиночестве, ссорах с близкими и т. д. Такие ситуации изучать труднее, чем ставить эксперимент с мышами, но всё же можно. О том, что социальное отторжение стимулирует воспаление, писали в 2012 году в «Clinical Psychological Science» исследователи из университета Британской Колумбии. Два с половиной года они наблюдали за девушками-подростками. У них периодически выясняли, как обстоят дела «в обществе»: сталкиваются ли они с враждебностью или равнодушием, как они оценивают свой социальный статус и т. д. Одновременно проверяли содержание веществ, указывающих на воспаление, и оказалось, что после случаев социального отторжения уровень воспалительных сигналов у девушек возрастал, и возрастал даже сильнее, чем в каких-либо иных стрессовых ситуациях. Иммунный ответ на социальные проблемы был тем выше, чем выше оценка собственного социального статуса, то есть наиболее общительные люди и заводилы компаний гораздо сильнее переживают, если вдруг обнаруживают, что кто-то не обращает на них внимания. Даже если им кажется, что они этого не замечают, их иммунитет всё равно отреагирует.
Даже если им кажется, что они этого не замечают, их иммунитет всё равно отреагирует.
Но особенно любопытными оказались результаты исследователей из университета Огайо, которые выясняли, как на иммунную систему влияет одиночество вообще. Здесь мы сделаем небольшое отступление и напомним, что пресловутое воспаление используется как оружие в борьбе с патогенами. Пока организму ничего не угрожает, от него один только вред, но зато во время инфекции, наверно, готовое воспаление окажется кстати. Однако, как оказалось, несмотря на воспаление, несмотря на повышенный уровень интерлейкина-6 у одиноких людей, с вирусами их организм борется хуже. То есть длительный психологический стресс действует на иммунную систему так, что воспаление приносит только вред и не приносит никакой пользы (по крайней мере, в случае вирусной инфекции).
А вот счастье, наоборот, помогает иммунитету. Впрочем, счастье — слишком ёмкое слово, более корректно здесь стоило бы говорить о чувстве удовольствия. Чувство это может быть связано с самыми разными вещами, — оно появляется при удовлетворении каких-то физиологических потребностей, и оно же возникает при достижении важных жизненных целей. С нейробиологической точки зрения чувство удовольствия рождается в системе подкрепления мозга — так называют группу взаимосвязанных нервных центров, в которые входят как некоторые зоны коры, так и подкорковые области. (Впрочем, считается, что эти центры обслуживают не столько само удовольствие, сколько его предчувствие, предвкушение, поэтому система подкрепления определяет нашу мотивацию, помогает выбирать цель и достигать её.)
Чувство это может быть связано с самыми разными вещами, — оно появляется при удовлетворении каких-то физиологических потребностей, и оно же возникает при достижении важных жизненных целей. С нейробиологической точки зрения чувство удовольствия рождается в системе подкрепления мозга — так называют группу взаимосвязанных нервных центров, в которые входят как некоторые зоны коры, так и подкорковые области. (Впрочем, считается, что эти центры обслуживают не столько само удовольствие, сколько его предчувствие, предвкушение, поэтому система подкрепления определяет нашу мотивацию, помогает выбирать цель и достигать её.)
Один из ключевых отделов системы подкрепления — вентральная область покрышки, которая входит в состав среднего мозга. Исследователи из израильского технологического института «Технион» стимулировали у мышей нейроны вентральной области покрышки, а потом брали у животных иммунные клетки и добавляли к ним патогенные штаммы кишечной палочки. Оказалось, что иммунные клетки после активации системы подкрепления в два раза эффективнее убивают микробов: как сами по себе, в виде клеточной культуры, так и в организме других, обычных мышей, которым их пересаживали.
Дальнейшие эксперименты показали, что вентральная область покрышки влияет на иммунитет через симпатическую нервную систему. Так называют отдел автономной (или вегетативной) нервной системы, чья задача — поддерживать работу внутренних органов в автономном от мозга режиме (сам мозг, если возникнет такая необходимость, может вмешиваться в работу вегетативной нервной системы). Одна из задач именно симпатического отдела — реакция на любой стресс: он мобилизует силы организма на активную деятельность, усиливает обмен веществ и т. д. Стресс же связан с опасностью: велик риск получить рану и чем-то заразиться, поэтому вполне логично, что симпатические нервные центры активируют и иммунитет тоже. При чём же здесь система подкрепления? При том, что она чувствует, когда индивидууму предстоит некое удовольствие, будь то еда или сексуальный контакт. Но и то и другое ведь тоже сопряжено с опасностью заражения. Именно возможная связь удовольствия с опасностью и привела к тому, что в ходе эволюции система подкрепления стала влиять на иммунную систему. Удовольствия современного человека в большинстве случаев редко бывают связаны с чем-то опасным, но иммунитет по-прежнему на всякий случай активируется. Полностью результаты экспериментов опубликованы в июльской статье на сайте журнала «Nature Medicine».
Удовольствия современного человека в большинстве случаев редко бывают связаны с чем-то опасным, но иммунитет по-прежнему на всякий случай активируется. Полностью результаты экспериментов опубликованы в июльской статье на сайте журнала «Nature Medicine».
Любопытно, что одна из причин, которая побудила исследователей проследить, может ли удовольствие влиять на иммунитет, стала загадка плацебо. Известно, что эффект плацебо связан с системой подкрепления. Принимая лекарства, мы понимаем, что лечимся, и ждём, что всё скоро пойдёт, как надо. Если под видом настоящего лекарства дать таблетку-пустышку (то есть плацебо), ощущения будут те же и предвкушение грядущего выздоровления можно заметить по системе подкрепления. Эффект плацебо порой действительно помогает при болезнях — возможно, как раз из-за стимулирующего влияния на иммунную систему системы подкрепления.
Но быть постоянно счастливым получается не всегда и не у всех. И для того, чтобы разорвать порочную связь между «нервами» и воспалением, хотелось бы иметь на руках какое-то более надёжное фармакологическое средство. Его вполне можно создать, если мы в деталях узнаем про всех молекулярных посредников между стрессорными нервными сигналами и иммунитетом.
Его вполне можно создать, если мы в деталях узнаем про всех молекулярных посредников между стрессорными нервными сигналами и иммунитетом.
Иммунные сигналы, в том числе и воспалительные, уже сравнительно хорошо изучены. (Об одном из таких сигналов, белкe интерлейкине-6, мы говорили выше.) Однако всё-таки их довольно много, реагируют они на самые разные стимулы, и тут необходимо понять, есть ли какая-то сугубо «нервная» специфика в воспалительной реакции. На эту тему много и плодотворно работают в руководимом доктором биологических наук Наталией Николаевной Кудрявцевой секторе нейрогенетики социального поведения Института цитологии и генетики РАН. Его сотрудники занимаются изучением того, как социальный опыт и генетические факторы вместе сказываются на состоянии организма и как это проявляется на молекулярном уровне и в поведении. С одной стороны, им удалось определить изменения генетической активности в разных областях мозга, обусловленные социальным стрессом. С другой стороны, было показано, что психологический стресс, который возникает при перенаселённости территории или при необходимости постоянно выяснять отношения с конкурентами, влияет на разные «этажи» иммунной системы.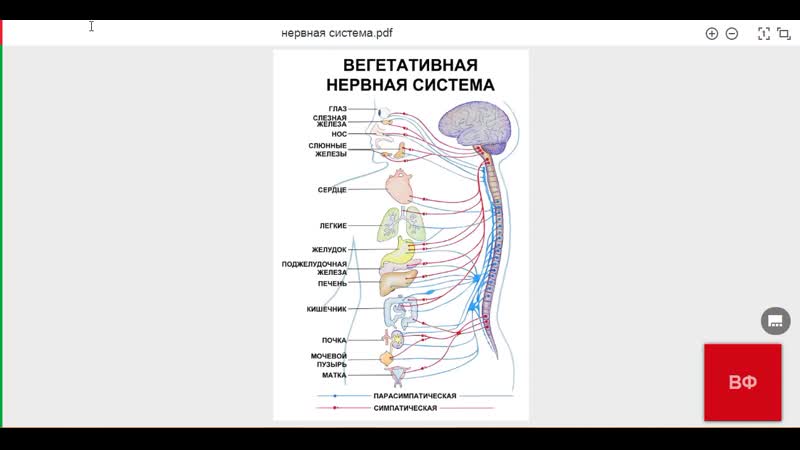
Например, у самцов мышей, долгое время находящихся в социальном проигрыше, замедляется деление клеток в тимусе, или вилочковой железе, в которой происходят созревание, дифференцировка и иммунологическое «обучение» T-клеток. Агрессия, провоцируемая постоянными столкновениями с соседями, изменяет пропорции B- и Т-клеток в иммунных органах. В зависимости от наличия разных мембранных рецепторов В- и Т-клетки (а их существует много разновидностей) выполняют разные задачи. Преобладание тех или иных В- и Т-клеток меняет состояние иммунитета. Как пишут в «Российском физиологическом журнале» Н. Н. Кудрявцева и её коллеги, у мышей в условиях социального стресса баланс клеток меняется так, что это может свидетельствовать об аутоиммунных процессах, когда иммунитет по ошибке начинает атаковать собственные клетки и ткани тела. Отчасти исправить ситуацию можно с помощью интерлейкина-2, сигнального белка, который учит иммунные клетки отличать «чужих», то есть инфекцию, от «своих». В другой статье, опубликованной также в «Российском физиологическом журнале», авторы утверждают, что им удалось увидеть слабое положительное влияние ронколейкина (коммерческой формы интерлейкина-2) на иммунную систему стрессированных животных.
Возможно, в перспективе удастся найти более эффективные средства, которые будут подавлять воспалительные и аутоиммунные последствия стресса не только у мышей, но и у людей.
Заболевания нервной системы (периферическая невропатия) и лечение рака — побочные эффекты
Людям с нервными проблемами, вызванными лечением рака, необходимо позаботиться о предотвращении падений. Иногда методы интегративной медицины, рекомендованные вашим врачом, также могут помочь вам почувствовать себя лучше.
Авторы и права: iStock
Некоторые методы лечения рака вызывают периферическую невропатию в результате повреждения периферических нервов. Эти нервы передают информацию от мозга к другим частям тела. Побочные эффекты зависят от того, какие периферические нервы (сенсорные, двигательные или вегетативные) поражены.
Повреждение чувствительных нервов (нервов, которые помогают вам чувствовать боль, жар, холод и давление) может вызвать:
- покалывание, онемение или покалывание в ногах и руках, которые могут распространяться на твои ноги и руки
- неспособность чувствовать горячее или холодное ощущение, например, горячую плиту
- неспособность чувствовать боль, например, от пореза или боли в ноге
Повреждение двигательных нервов (нервов, которые помогают вашим мышцам двигаться) может вызвать:
- слабые или болезненные мышцы, из-за которых вы можете потерять равновесие, легко споткнуться или с трудом застегиваете рубашки или открываете банки
- мышц, которые подергиваются и судороги или атрофия мышц (если вы не используете мышцы регулярно)
- затруднения при глотании или дыхании (при поражении мышц грудной клетки или горла)
Повреждение вегетативных нервов (нервов, контролирующих такие функции, как артериальное давление, пищеварение, частота сердечных сокращений, температура и мочеиспускание) может вызвать:
- нарушения пищеварения, такие как запор или диарея
- головокружение или предобморочное состояние из-за низкого кровяного давления
- сексуальные проблемы; мужчины могут не иметь эрекции, а женщины могут не достигать оргазма
- проблемы с потоотделением (слишком сильное или слишком малое потоотделение)
- проблемы с мочеиспусканием, такие как подтекание мочи или трудности с опорожнением мочевого пузыря
Если вы начнете замечать какие-либо из перечисленных выше проблем, поговорите со своим врачом или медсестрой. Ранняя диагностика и лечение этих проблем — лучший способ контролировать их, предотвратить дальнейшее повреждение, уменьшить боль и другие осложнения.
Ранняя диагностика и лечение этих проблем — лучший способ контролировать их, предотвратить дальнейшее повреждение, уменьшить боль и другие осложнения.
Способы предотвращения или лечения проблем, связанных с изменениями нерва
Вам могут посоветовать предпринять следующие шаги:
- Предотвращение падений. Попросите кого-нибудь помочь вам предотвратить падения дома. Уберите коврики с дороги, чтобы не споткнуться о них. Повесьте перила на стены и в ванную, чтобы вы могли держаться за них и балансировать. Положите коврики в ванную или душ. Носите прочную обувь с мягкой подошвой. Медленно вставайте после сидения или лежания, особенно если вы чувствуете головокружение.
- Будьте особенно осторожны на кухне и в душе. Используйте прихватки на кухне, чтобы защитить руки от ожогов. Будьте осторожны при обращении с ножами или острыми предметами. Попросите кого-нибудь проверить температуру воды, чтобы убедиться, что она не слишком горячая.
- Защитите руки и ноги.
 Носите обувь как внутри, так и снаружи. Каждый день проверяйте свои руки, ноги и ступни на наличие порезов или царапин. Когда холодно, носите теплую одежду, чтобы защитить руки и ноги.
Носите обувь как внутри, так и снаружи. Каждый день проверяйте свои руки, ноги и ступни на наличие порезов или царапин. Когда холодно, носите теплую одежду, чтобы защитить руки и ноги. - Попросите о помощи и притормозите. Позвольте людям помочь вам с трудными задачами. Притормозите и дайте себе больше времени, чтобы сделать что-то.
- Узнайте о методах обезболивания и интегративной медицины. Вам могут прописать обезболивающее. Иногда для уменьшения боли могут быть рекомендованы такие практики, как иглоукалывание, массаж, физиотерапия, йога и другие. Поговорите с лечащим врачом, чтобы узнать, что вам рекомендуется.
Общение с лечащим врачом
Подготовьтесь к визиту, составив список вопросов, которые нужно задать. Попробуйте добавить эти вопросы в свой список:
- Какие у меня могут быть симптомы или проблемы? О каких из них я должен вам звонить?
- Когда начнутся эти проблемы? Как долго они могут длиться?
- Какие лекарства, методы лечения и практики интегративной медицины могут помочь мне почувствовать себя лучше?
- Какие шаги я могу предпринять, чтобы почувствовать себя лучше? Какие меры предосторожности я должен принять, чтобы оставаться в безопасности?
- Не могли бы вы направить меня к специалисту, который мог бы дать мне дополнительную консультацию?
- Просмотрено:
Если вы хотите воспроизвести часть или весь этот контент, см. раздел «Повторное использование информации NCI» для получения сведений об авторских правах и разрешениях. В случае разрешенного цифрового воспроизведения укажите Национальный институт рака в качестве источника и сделайте ссылку на оригинальный продукт NCI, используя название оригинального продукта; например, «Проблемы с нервами (периферическая невропатия) и лечение рака» были первоначально опубликованы Национальным институтом рака».
Хотите использовать этот контент на своем веб-сайте или другой цифровой платформе? На нашей странице услуг синдикации показано, как это сделать.
Периферическая невропатия — NHS
Периферическая невропатия развивается при повреждении нервов конечностей, таких как кисти, стопы и предплечья. Симптомы зависят от того, какие нервы поражены.
По оценкам, в Великобритании почти каждый десятый человек в возрасте 55 лет и старше страдает периферической невропатией.
Периферическая нервная система
Периферическая нервная система — это сеть нервов, расположенных вне центральной нервной системы (головного и спинного мозга).
Он включает различные типы нервов со своими специфическими функциями, включая:
- сенсорные нервы – отвечают за передачу ощущений, таких как боль и прикосновение
- двигательные нервы – отвечают за управление мышцами
- вегетативные нервы – отвечают за автоматическую функции организма, такие как кровяное давление и функция мочевого пузыря
Симптомы периферической нейропатии
Основные симптомы периферической невропатии могут включать:
- онемение и покалывание в ногах или руках
- жгучую, колющую или стреляющую боль в пораженных участках
- потерю равновесия и координации
- мышечную слабость, особенно в ногах
Эти симптомы обычно постоянны, но могут появляться и исчезать.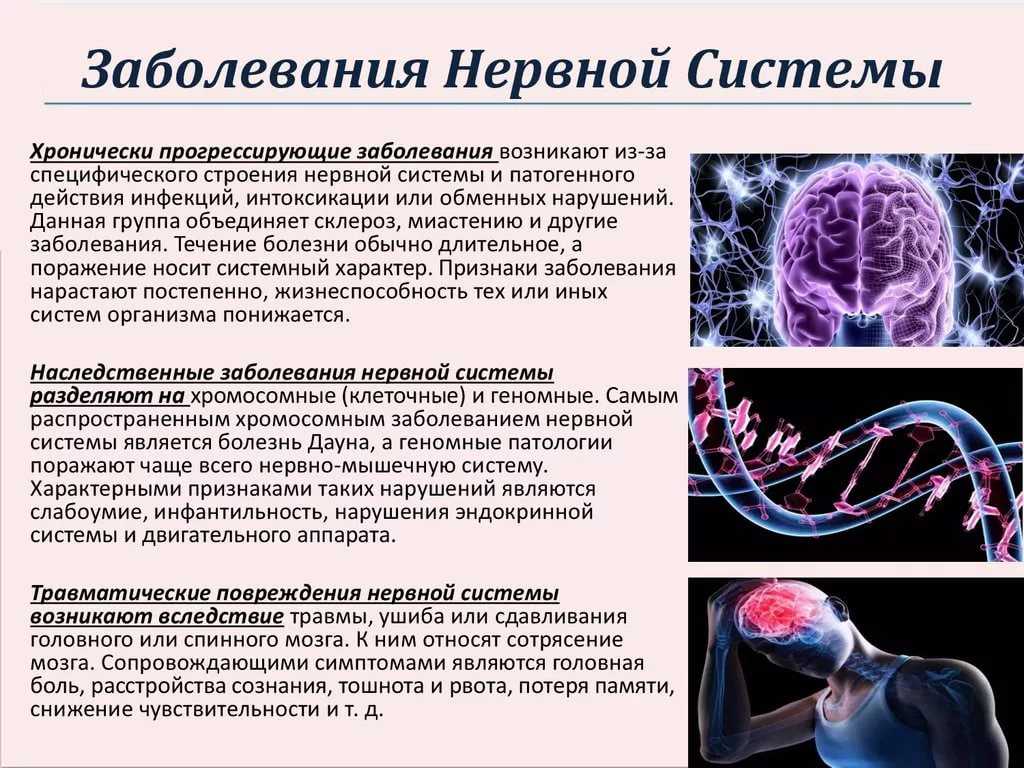
Когда обращаться к терапевту
Важно обратиться к терапевту, если вы испытываете ранние симптомы периферической невропатии.
К ним относятся:
- боль, покалывание или потеря чувствительности в ногах
- потеря равновесия или слабость
- порез или язва на ноге, которые не проходят периферическая невропатия, например люди с диабетом, проходят регулярные осмотры.
Врач общей практики спросит о ваших симптомах и может назначить некоторые тесты , чтобы помочь определить основную причину.
Вас могут направить в больницу к неврологу, специалисту по проблемам со здоровьем, влияющим на нервную систему.
Как правило, чем раньше будет диагностирована периферическая невропатия, тем больше шансов ограничить повреждение и предотвратить дальнейшие осложнения.

Узнайте больше о диагностике периферической нейропатии
Причины периферической нейропатии
В Великобритании диабет (как типа 1, так и типа 2) является наиболее распространенной причиной периферической невропатии.
Со временем высокий уровень сахара в крови, связанный с диабетом, может повредить нервы.
Этот тип повреждения нервов известен как диабетическая полиневропатия.
Периферическая невропатия также может быть вызвана целым рядом других причин.
Например, это может быть вызвано:
- физическим повреждением нервов
- вирусной инфекцией, например, опоясывающим лишаем
- побочным эффектом некоторых лекарств или чрезмерным употреблением алкоголя быть с повышенным риском периферической невропатии могут проходить регулярные осмотры, чтобы можно было оценить функцию их нервов.

Лечение периферической нейропатии
Лечение периферической невропатии зависит от симптомов и основной причины.
Не все основные причины невропатии можно лечить.
Например, если у вас диабет, это может помочь лучше контролировать уровень сахара в крови, бросить курить и сократить потребление алкоголя.
Нервную боль можно лечить прописанными лекарствами, называемыми нейропатическими обезболивающими средствами, поскольку стандартные обезболивающие часто не действуют.
Если у вас есть другие симптомы, связанные с периферической невропатией, возможно, их необходимо лечить индивидуально.
Например, лечение мышечной слабости может включать физиотерапию и помощь при ходьбе.
Осложнения периферической невропатии
Перспективы периферической невропатии варьируются в зависимости от основной причины и того, какие нервы были повреждены.

В некоторых случаях со временем может наступить улучшение, если лечится основная причина, тогда как у некоторых людей повреждение может быть необратимым или со временем может постепенно ухудшаться.
Если основную причину периферической невропатии не лечить, у вас может возникнуть риск развития потенциально серьезных осложнений, таких как инфицирование язв стопы.
При отсутствии лечения это может привести к гангрене, а в тяжелых случаях может потребовать ампутации стопы.
Периферическая невропатия может поражать нервы, контролирующие автоматические функции сердца и системы кровообращения (сердечно-сосудистая вегетативная невропатия).
Вам может потребоваться лечение для повышения артериального давления или, в редких случаях, кардиостимулятор.
Узнайте больше об осложнениях периферической нейропатии
Различные типы периферической невропатии
Периферическая невропатия может поражать:
- только 1 нерв (мононевропатия)
- несколько нервов (множественный мононеврит)
- все нервы в организме (полинейропатия) 9001 9
Полинейропатия — наиболее распространенный тип и начинается с поражения самых длинных нервов, поэтому симптомы обычно начинаются в ногах.

