Что такое базалиома кожи. Как проявляется базальноклеточный рак. Какие методы диагностики и лечения базалиомы наиболее эффективны. Как снизить риск рецидивов после удаления базалиомы.
Базальноклеточный рак кожи: что нужно знать
Базальноклеточный рак кожи, также известный как базалиома, является одним из самых распространенных видов рака кожи. Эта опухоль развивается из базальных клеток эпидермиса — наружного слоя кожи. Хотя базалиома редко метастазирует, она может быть достаточно агрессивной локально, разрушая окружающие ткани.
Основные характеристики базалиомы:
- Медленный рост
- Редкое метастазирование
- Способность к местной инвазии и разрушению тканей
- Высокая вероятность рецидивов после лечения
- Чаще всего возникает на открытых участках кожи
Причины возникновения базальноклеточного рака
Основной причиной развития базалиомы является длительное воздействие ультрафиолетового излучения на кожу. Факторы риска включают:
- Частое пребывание на солнце без защиты
- Светлый тип кожи, склонный к солнечным ожогам
- Возраст старше 50 лет
- Наличие иммуносупрессии
- Генетическая предрасположенность
Симптомы и проявления базалиомы
Базальноклеточный рак может проявляться по-разному, но наиболее характерны следующие признаки:
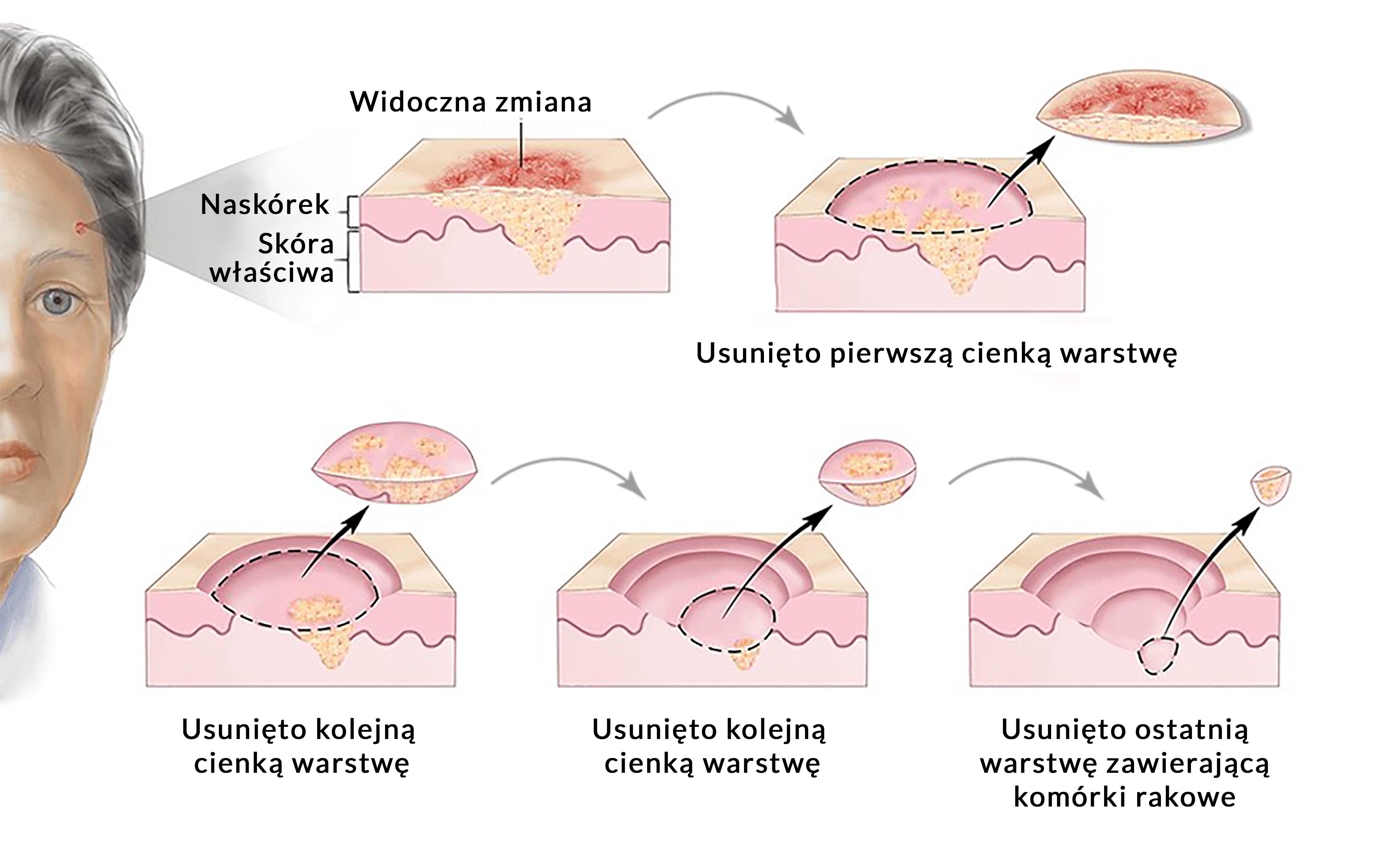
- Перламутровый узелок с телеангиэктазиями на поверхности
- Язва, которая не заживает длительное время
- Пятно розового цвета с четкими границами
- Рубцово-подобное уплотнение кожи
При обнаружении любых подозрительных образований на коже следует незамедлительно обратиться к дерматологу для обследования.
Методы диагностики базальноклеточного рака
- Визуальный осмотр кожи дерматологом
- Дерматоскопия — осмотр кожи под увеличением
- Биопсия с гистологическим исследованием
- Конфокальная микроскопия кожи
- УЗИ кожи и регионарных лимфоузлов
Наиболее достоверным методом диагностики является биопсия с последующим гистологическим исследованием. Это позволяет точно определить тип опухоли и спланировать лечение.
Современные методы лечения базалиомы
Выбор метода лечения базальноклеточного рака зависит от размера, локализации и типа опухоли. Основные варианты лечения включают:
Хирургическое удаление
Является стандартом лечения для большинства базалиом. Опухоль иссекается в пределах здоровых тканей под местной анестезией. Края резекции исследуются для подтверждения радикальности удаления.

Криодеструкция
Разрушение опухоли жидким азотом. Подходит для небольших поверхностных базалиом. Имеет риск образования рубцов.
Фотодинамическая терапия
Избирательное разрушение опухолевых клеток под действием фотосенсибилизатора и света определенной длины волны. Эффективна при поверхностных формах базалиомы.
Лучевая терапия
Применяется при противопоказаниях к хирургическому лечению или труднодоступной локализации опухоли. Может вызывать осложнения со стороны кожи.
Иммуномодуляторы местного действия
Кремы на основе имиквимода стимулируют противоопухолевый иммунитет. Используются для лечения поверхностных базалиом небольшого размера.
Профилактика рецидивов после удаления базалиомы
Базальноклеточный рак имеет высокую склонность к рецидивированию. Для снижения риска повторного возникновения опухоли рекомендуется:
- Защита кожи от УФ-излучения (использование солнцезащитных средств, ограничение пребывания на солнце)
- Регулярное самообследование кожи
- Наблюдение у дерматолога не реже 1-2 раз в год
- Отказ от курения и злоупотребления алкоголем
- Полноценное питание, богатое антиоксидантами
При соблюдении этих рекомендаций вероятность рецидива базалиомы значительно снижается. Однако важно помнить, что пациенты, перенесшие базальноклеточный рак, имеют повышенный риск развития новых опухолей кожи в течение жизни.

Прогноз при базальноклеточном раке кожи
При своевременном выявлении и адекватном лечении прогноз при базалиоме благоприятный. Пятилетняя выживаемость достигает 95-99%. Однако нельзя недооценивать опасность этой опухоли — при длительном существовании она может вызывать обширные разрушения окружающих тканей.
Ключевыми факторами благоприятного прогноза являются:
- Ранняя диагностика
- Радикальное удаление опухоли
- Регулярное наблюдение у дерматолога
- Соблюдение мер профилактики рецидивов
При обнаружении любых подозрительных изменений кожи следует незамедлительно обратиться к врачу. Своевременное лечение базальноклеточного рака позволяет полностью излечить заболевание и избежать серьезных осложнений.
Лечение базалиомы методом ФДТ — узнать цены, записаться на прием в клинике «Европа»
Лечение базалиомы методом ФДТ — узнать цены, записаться на прием в клинике «Европа»Базальноклеточный рак кожи
Базальноклеточный рак кожи, известный также как базалиома, является часто встречающейся формой рака кожи. Этот вид развивается из специфических клеток эпидермиса, известных как кератиноциты, расположенные рядом с базальным слоем дермы. Хотя опухоль растет медленно и редко дает метастазы, она все же способна инфильтрировать окружающие ткани. При значительной разрушительности и повторных случаях, базальноклеточный рак кожи может распространиться и стать смертельным для пациента.
Телефон WhatsApp
Цены Отзывы До и после
Причины возникновения злокачественных новообразований кожи
Злокачественные новообразования возникают из-за различных причин. Одной из главных факторов является длительное воздействие ультрафиолетовых лучей на кожу, особенно от солнца или солярия. Кроме того, генетическая предрасположенность и наличие повреждений, таких как ожоги или хронические раны, также могут способствовать развитию злокачественных образований. Крайне важно принимать меры для защиты от солнечных лучей и регулярно обследовать кожу для своевременного выявления подозрительных изменений.
Одной из главных факторов является длительное воздействие ультрафиолетовых лучей на кожу, особенно от солнца или солярия. Кроме того, генетическая предрасположенность и наличие повреждений, таких как ожоги или хронические раны, также могут способствовать развитию злокачественных образований. Крайне важно принимать меры для защиты от солнечных лучей и регулярно обследовать кожу для своевременного выявления подозрительных изменений.
Виды базальноклеточного рака кожи
Базальноклеточный рак кожи является наиболее распространенным типом. Он может проявляться в разных вариантах, каждый из которых имеет свои особенности.
-
Один из видов — поверхностная базалиома. Этот тип ограничен верхними слоями кожи и характеризуется медленным ростом. Поверхностная базалиома обычно выглядит как плоское, пестрое или бородавчатое пятно, которое может быть розовым или коричневым. Важно заметить подобные изменения и обратиться к врачу для диагностики и лечения.

-
Узловая базалиома. Она характеризуется образованием узловых образований. Узловая базалиома может быть красной, розовой или белой, и она обычно растет медленно. Этот тип может инфильтрировать более глубокие слои кожи и проникать в окружающие ткани, поэтому раннее обращение к врачу важно для предотвращения его распространения.
-
Морфеяльная базалиома. Она характеризуется гладкими, бледными пятнами на коже, которые могут постепенно распространяться. Морфеяльная базалиома может быть сложна для диагностики, так как ее симптомы могут быть похожи на другие кожные заболевания. Поэтому важно обратиться к опытному врачу для правильной диагностики и лечения.
В любом случае, при подозрении на базальноклеточный рак, рекомендуется обратиться к дерматологу для проведения осмотра и, при необходимости, биопсии. Раннее обнаружение и лечение базальноклеточного рака имеют решающее значение для успешного исхода.
Симптомы и стадии рака кожи
Рак имеет разнообразные симптомы, на которые следует обратить внимание. Некоторые из них включают появление новых образований, изменение размера, формы или цвета родинок, появление необычных язв, ярко-красных пятен или непроходящих ран. Другие признаки могут включать зуд, болезненность, кровотечение или изменения в окружающей области. Если вы замечаете подобные симптомы, важно обратиться к врачу для диагностики и лечения.
Стадии базальноклеточной опухоли кожи:
-
1 стадия — опухоль размером до 2 см. Отсутствие проникновения в подлежащие ткани.
-
2 стадия — опухоль превышает 2 см. Отсутствие прорастания в подлежащие ткани.
-
3 стадия — прорастание опухоли в подлежащие структуры (мышцы, кости). Возможность регионарных метастазов при менее инвазивной опухоли.
-
4 стадия — наличие отдаленных метастазов.

Стадия определяется по размеру, прорастанию в близлежащие ткани и наличию метастазов. Точная классификация помогает врачам определить план лечения и прогнозировать развитие болезни. Раннее обнаружение и надлежащее лечение на ранних стадиях повышают шансы на полное выздоровление.
Методы диагностики
-
Визуальный осмотр: Осмотр с целью выявления новообразований и необычных изменений.
-
Дерматоскопия: Использование дерматоскопа для более детального изучения структуры опухоли.
-
Биопсия: Взятие образца ткани для лабораторного анализа и подтверждения диагноза.
-
Микроскопия: Исследование образца ткани под микроскопом для определения атипичных клеток.
-
Молекулярная диагностика: Генетический анализ для обнаружения специфических генетических изменений.

Различные методы диагностики помогают определить наличие и характеристики базальноклеточной опухоли, что позволяет выбрать оптимальный план лечения. Регулярные обследования и своевременное обращение к врачу помогают выявить опухоль на ранних стадиях и повышают шансы на успешное лечение.
Методы лечения базальноклеточного рака кожи
Выбор метода лечения зависит от стадии и характеристик опухоли, а также индивидуальных особенностей пациента.
-
Хирургическое удаление — операция для удаления опухоли и окружающих здоровых тканей.
-
Криотерапия — применение низких температур для замораживания и уничтожения опухоли.
-
Фотодинамическая терапия — применение светочувствительного препарата и специального источника света.
-
Лекарственные препараты — применение кремов, гелей или лекарственных инъекций для лечения.

-
Радиационная терапия — использование радиационного луча.
-
Лазерная терапия — использование лазерного луча.
Инновационный метод лечения ФДТ
В нашей клинике используются только инновационные и современные методы лечения. Благодаря этому при лечении БКР (Базально клеточного рака) мы используем только фотодинамическую терапию (ФДТ).
Фотодинамическая терапия (ФДТ) имеет ряд преимуществ по сравнению с другими методами лечения:
-
Высокая эффективность: ФДТ обладает высокой эффективностью в лечении (БКР). Благодаря комбинации фотосенсибилизатора и специального источника света, раковые клетки могут быть точно уничтожены, при этом минимизируется повреждение окружающих здоровых тканей.
-
Малоинвазивность: В отличие от хирургического удаления опухоли, ФДТ не требует больших разрезов или резекции тканей.
 Процедура проводится с использованием светового аппарата, что делает ее малотравматичной и малоопасной для пациента. Это позволяет избежать рисков и осложнений, связанных с более инвазивными методами.
Процедура проводится с использованием светового аппарата, что делает ее малотравматичной и малоопасной для пациента. Это позволяет избежать рисков и осложнений, связанных с более инвазивными методами.
-
Возможность повторных процедур: В случае необходимости, ФДТ может быть проведено повторно, для лечения рецидивов или новых опухолей. Это делает метод гибким и адаптивным к индивидуальным потребностям пациента, обеспечивая дополнительные возможности контроля и лечения.
-
Минимальное количество побочных эффектов: ФДТ обладает небольшим списком побочных эффектов. Обычно пациенты могут испытывать временное покраснение и отеки в области обработки, которые быстро проходят. В отличие от других методов, ФДТ редко вызывает серьезные осложнения или длительные последствия, что способствует более комфортному и безопасному лечению.
В целом, ФДТ представляет собой эффективный и малоинвазивный метод лечения базально-клеточного рака, обладающий высокой эффективностью, возможностью повторных процедур и низким риском побочных эффектов.
Вероятность рецидивов
В результате ФДТ вероятность рецидива составляет менее 5%, в отличие от других методов лечения, у которых имеются следующие показатели:
-
Близкофокусное рентгеновское облучение (близкофокусная рентгенотерапия). Рецидив базалиомы после облучения возникает в 46% случаев.
-
Хирургическое иссечение. Рецидив после удаления базалиомы развивается в 30% случаев.
-
Криотерапия. Невозможность контролировать глубину воздействия вызывает наибольшее количество рецидивов – 35%.
-
Лазерная коагуляция – 31%.
Прогноз и профилактика базальноклеточного рака
Прогноз
-
Раннее обнаружение повышает шансы на успешное лечение.
-
Оперативное удаление опухоли приводит к хорошему прогнозу.

-
Особенности опухолевых клеток и их агрессивность могут влиять на прогноз.
Профилактика
-
Избегайте длительного воздействия ультрафиолетовых лучей и используйте солнцезащитные средства.
-
Проверяйте кожу регулярно и обратитесь к врачу при обнаружении подозрительных изменений.
-
Избегайте соляриев и ограничьте контакт с канцерогенами.
-
Поддерживайте здоровый образ жизни и избегайте вредных привычек.
Соблюдение этих рекомендаций поможет вам предотвратить развитие и улучшить прогноз при его обнаружении.
Специалисты отделения
Подробнее
Подробнее
* Согласие на обработку персональных данных
Стоимость
| Описание | Цена | Акции |
|---|---|---|
Проведение процедуры фотодинамическая терапия при злокачественных новообразованиях кожи. | 92 000 | — |
+7(4932) 415-222 WhatsApp
Фото до и после
Мужчина, 60 лет, стадия: T2aN0MoI. 6 мес. после операции.
Женщина, 75 лет, стадия: T1N0MoI. 2 мес. после операции.
Женщина, 50 лет, стадия: T2N0Mo II. 2 мес. после операции.
Отзывы клиентов
Услуги клиники
Марина
Прекрасная работа администрации клиники. Вежливое и четкое обращение ресепшн. Уютный зал ожидания. Огромная Благодарность врачу Гороховой Е. А. За проведение…
Узнать больше
Услуги клиники
Савинова Татьяна Борисовна
28.06 23 сделана операция, которая должна улучшить качество моей жизни . Огромное спасибо Ирине Александровне Шаренко её ассистенту Дарье Владимировне Савин…
Узнать больше
Услуги клиники
Ирина
Очень понравилось общение с этим доктором. С первого же приема почувствовала доверие к нему. Подробнейшим образом отвечает на все поставленные вопросы, очень…
Подробнейшим образом отвечает на все поставленные вопросы, очень…
Узнать больше
Услуги клиники
Ганник
Пришёл первый раз на консультацию и мне сразу же удалила бородавки. Очень обходительный специалист с индивидуальным подходом. Очень благодарен ей)
Узнать больше
Услуги клиники
Александров
Огромное спасибо прекрасному специалисту, Наталье Сергеевне за высокий профессионализм и душевное отношениние. Попал к ней на прием по пустяковому поводу, л…
Узнать больше
Услуги клиники
Александров
Огромное спасибо прекрасному специалисту, Наталье Сергеевне за высокий профессионализм и душевное отношениние. Попал к ней на прием по пустяковому поводу, л…
Узнать больше
Услуги клиники
Ирина
Была на приеме у Пучковой Марины Васильевны. Марина Васильевна очень приятная,доброжелательная врач .прием длился около 20 минут,этого было достаточно,чтобы…
Узнать больше
Услуги клиники
Татьяна
Уже не первый раз обращаюсь для удаления родинок к Ларисе Михайловне. На первом сеансе она внимательно провела диагностику и проверила все родинки, процедура…
На первом сеансе она внимательно провела диагностику и проверила все родинки, процедура…
Узнать больше
Выбрать врачаБЫКОВА Анна ВалентиновнаТЫЧКОВА Наталья Александровна
* Согласие на обработку персональных данных
Записаться на прием Оплата онлайн Документы онлайн
Вся информация о хирургическом лечении опухолей кожи
Одно успокаивает: не каждая опухоль кожи является злокачественной
Рак кожи относится к самым распространенным в мире онкологическим заболеваниям. Так появление злокачественных опухолей кожи за последние десять лет увеличилось более чем в два раза. Тем не менее, не каждое разрастание кожи является злокачественным.
Так как для того, чтобы вызвать рост опухоли, необходимо определенное количество ультрафиолетового излучения, как правило, в зоне риска чаще всего находятся люди в возрасте старше 60 лет. В связи с изменившимися экологическими условиями пациенты в целом становятся все моложе.
В связи с изменившимися экологическими условиями пациенты в целом становятся все моложе.
Многие опухоли кожи с помощью самых современных методов хорошо поддаются лечению. Если пациент обнаруживает опухоль, то ему как можно скорее следует пройти медицинскую диагностику и выяснить, что представляет собой это новообразование на коже.
Полезно знать: здоровье кожи благодаря профилактике рака
Меры по распознаванию опухолей кожи рекомендуется предпринимать на ранних стадиях, а также обращать внимание на видимые изменения кожи. Установленная законом профилактика рака предусматривает бесплатное обследование пациентов, начиная с 35-летнего возраста, которое проводится дерматологом.
В этом тексте мы бы хотели подробно проинформировать Вас о том,
- что такое опухоли кожи,
- как Вы можете предотвратить рак кожи,
- какие у Вас есть возможности лечения при опухолевом заболевании,
- какие бывают риски при операции.
Виды опухолей кожи – Есть две большие категории
Различают опухоли кожи, которые образуются вследствие разрастания имеющейся ткани, и новообразованная ткань, которая развивается вследствие неправильного регулирования роста клеток.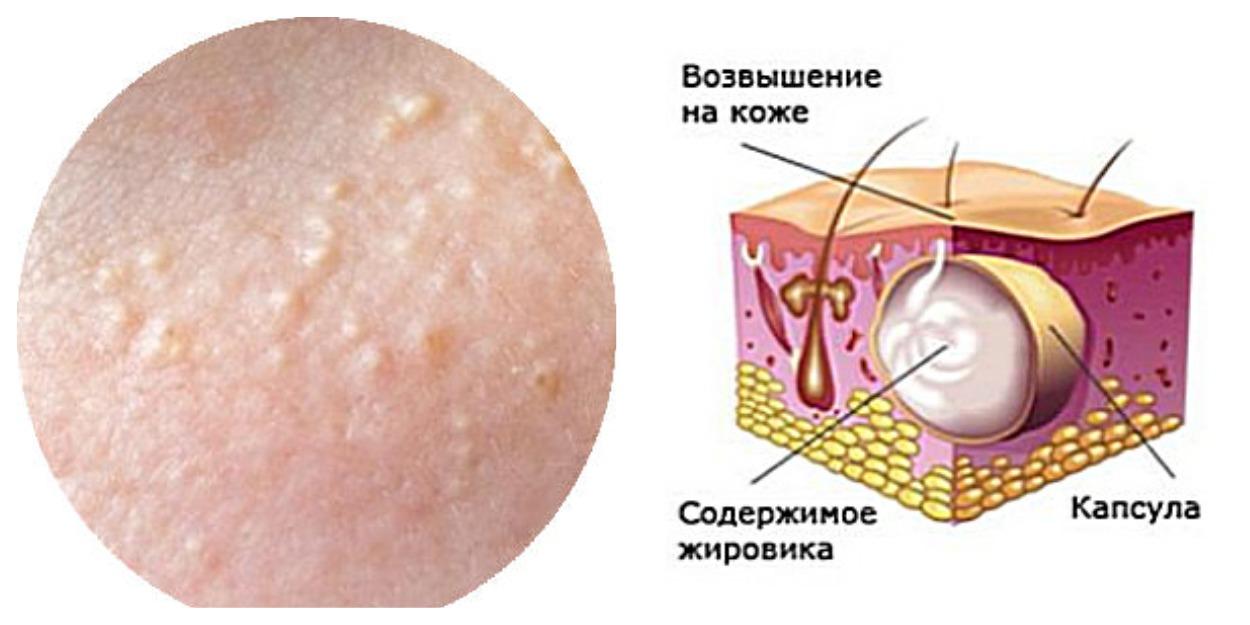
Что собственно представляют собой опухоли кожи, и как их можно классифицировать?
Понятие „опухоль кожи“ (также „новообразование“ или „неоплазия“), прежде всего, обозначает разрастающуюся ткань. Опухоль может быть по своей природе доброкачественной или злокачественной и появиться на любом участке тела. В зависимости от места появления, ее свойств и причин, опухоль кожи можно классифицировать по различным критериям.
В своей клинике пластической и эстетической хирургии д-р фон Грегори подробно и очень основательно проконсультирует Вас в случае появления опухоли по различным возможностям лечения. Высокоспециализированный хирург, выполняющий любые пластические операции в области лица, он вместе с Вами разработает оптимальный план лечения
Виды опухолей кожи
Если наблюдается изменение кожной ткани, прежде всего, определяется биологическая сущность (степень злокачественности). Различают следующие опухоли:
- доброкачественные опухоли,
- злокачественные опухоли кожи (рак кожи),
- преканцерозы (возможные ступени, предшествующие раку кожи),
- полузлокачественные (частично злокачественные) опухоли кожи (возможные ступени, предшествующие раку).

Чем раньше опухоль распознается и диагностируется, тем выше шансы на выздоровление. Сразу после удаления опухоли кожи для пациента начинается этап последующего наблюдения, который длится несколько лет. В зависимости от вида опухоли он включает в себя тщательные обследования кожи, анализы крови и ультразвуковые исследования лимфатических узлов.
Удаление опухоли кожи – Услуги
- Лечение доброкачественных и злокачественных изменений кожи (опухолей)
- Базалиома – белый рак кожи
- Плоскоклеточная карцинома – спиноцеллюлярный рак
- Меланома – черный рак кожи
- Болезнь Боуэна
- Злокачественное лентиго
- Акантома – кератоакантома
- Актинический кератоз
- Гистиоцитома
- Липома
- Эпидермоидная киста
- Фиброма
- Гемангиома – доброкачественное разрастание сосудов
- Родимое пятно — невус
- Жировик – атерома – трихолеммальная киста
- Кератоз
- Старческие бородавки
- Себорейный кератоз
Удаление опухоли кожи – Возможности
Крем или кислота? Лазер? Фототерапия или, может, рентген? Или все-таки лучше иссечение?
В целом, конечно, могут применяться все способы. Но пациенту стоит иметь в виду, что ни один метод, при котором применяются кремы, кислоты или световые пучки (лазер, лампы-вспышки), не позволяет провести гистологическое исследование краев.
Но пациенту стоит иметь в виду, что ни один метод, при котором применяются кремы, кислоты или световые пучки (лазер, лампы-вспышки), не позволяет провести гистологическое исследование краев.
То есть лечащий врач не сможет сказать наверняка, полностью ли была удалена опухоль или содержались ли в опухоли единичные злокачественные клетки, что повлекло бы за собой дополнительную терапию.
При рентгене, кроме того, также повреждается прилегающая ткань, и излучение может впоследствии стать причиной возникновения опухоли (злокачественной трансформации) ткани.
Все эти серьезные недостатки исключены при классическом иссечении опухоли кожи, объем которого благодаря регулярному обследованию (контролю состояния кожи) всегда достаточно невелик, таким образом, опухоль может быть удалена совершенно незаметно.
Доброкачественные изменения кожи
К доброкачественным опухолям относятся:
- актинический кератоз,
- гистиоцитома,
- липома,
- эпидермоидная киста,
- фиброма,
- гемангиома – доброкачественное разрастание сосудов,
- родимое пятно — невус,
- жировик – атерома – трихолеммальная киста,
- кератоз,
- старческие бородавки,
- себорейный кератоз.

Доброкачественные опухоли кожи – Причины
Доброкачественные опухоли кожи чаще всего появляются с возрастом, но могут возникать и у молодых людей, детей или даже быть врожденными. Родинки, например, часто существуют с рождения и могут увеличиваться в размере вместе с ростом тела.
Причинами образования доброкачественных опухолей кожи могут быть:
- травматические повреждения или операции,
- гормональные нарушения (например, после беременности),
- определенные заболевания организма,
- разрастания сальных желез (атеромы),
- скопления жировой ткани (липомы),
- воздействие солнечных лучей.
Доброкачественные опухоли кожи – Симптомы
Клиническая картина визуально варьируется. Например, могут появляться пигментные пятна или выпуклые поверхности кожи, или небольшие мигрирующие изменения кожи.
Доброкачественные опухоли кожи – Последствия
В зависимости от расположения и размера доброкачественной опухоли кожи, они могут вызывать у пациентов дискомфорт либо нет. Особенно изменения кожи на лице или руках могут чаще всего восприниматься как эстетически некрасивые.
Особенно изменения кожи на лице или руках могут чаще всего восприниматься как эстетически некрасивые.
Критичным это становится и тогда, когда доброкачественные опухоли начинают стремительно расти или воспаляться от механического трения. При этом может появиться болезненность и дальнейшее увеличение дефекта кожи. В таких случаях рекомендуется дерматологическое или хирургическое лечение.
Доброкачественные опухоли: удаление опухолей кожи и мягких тканей
Доброкачественные новообразования относительно часто встречаются в жировой ткани (липома) или соединительной ткани (фиброма). Так называемый жировик, встречающийся вблизи сальных желез, относится к доброкачественным опухолям мягких тканей.
Эти доброкачественные опухоли никакого отношения к раку не имеют. В отличие от раковой опухоли, они, как правило, растут в капсулах, не переходят на соседнюю ткань и не образуют дочерних опухолей (метастазов).
Чаще всего они не причиняют боль. Можно только нащупать мягкое уплотнение, которое легко смещается с помощью пальцев. Если они вызывают дискомфорт в эстетическом плане или давят из-за своего размера на прилегающую ткань, то их можно удалить хирургическим путем.
Если они вызывают дискомфорт в эстетическом плане или давят из-за своего размера на прилегающую ткань, то их можно удалить хирургическим путем.
Удаление доброкачественных опухолей кожи – Какая терапия применима для доброкачественной опухоли кожи?
При доброкачественных опухолях кожи есть разные возможности лечения. В зависимости от индивидуальных результатов обследования могут быть предложены следующие виды дерматологического лечения:
- лечение лазером (интенсивный импульсный свет, англ. сокр.: IPL),
- склерозирование,
- шлифовка кожи (дермабразия).
В качестве хирургических мер рассматриваются:
- абляция,
- иссечение (эксцизия),
- выскабливание (кюретаж).
Эти процедуры обычно проводятся амбулаторно под местной анестезией. Д-р фон Грегори предоставит Вам комплексную детальную консультацию по всем вариантам возможного лечения и ожидаемому эстетическому результату.
Удаление доброкачественной опухоли кожи – На какие затраты следует рассчитывать?
Так как в случае удаления доброкачественных опухолей кожи речь идет чаще всего об исключительно эстетической коррекции, целесообразно обсудить вопрос возможной компенсации затрат заранее с соответствующей больничной кассой.
Удаление доброкачественной опухоли кожи – Проведение операции
Операция представляет собой относительно несложное вмешательство. Над опухолью мягких тканей делают разрез, соответствующий размеру опухоли, и опухоль вырезают и удаляют вместе с капсулой. Так как опухоль мягких тканей не прочно закреплена в своем окружении, для ее удаления часто не требуются острые инструменты. Кроме того, в отличие от удаления раковой опухоли, здесь не нужно соблюдать безопасное расстояние до здоровой ткани.
После удаления опухоли разрез сшивают тончайшими стежками в несколько слоев. Удаленную ткань для перестраховки часто направляют патологу на гистологическое обследование. Только он может с уверенностью определить, что речь действительно идет о доброкачественной опухоли. Эту процедуру можно исключить при клинически однозначно доброкачественных опухолях.
Удаление доброкачественной опухоли кожи – Когда целесообразно вмешательство?
Если опухоль мягких тканей визуально не вызывает у пациента дискомфорт, то от операции можно отказаться без рисков для здоровья. В зависимости от расположения (например, лоб), опухоли мягких тканей могут сильно мешать в эстетическом плане. Операция рекомендуется и в том случае, если опухоль кожи вызывает определенные симптомы, например, если она давит на нерв.
В зависимости от расположения (например, лоб), опухоли мягких тканей могут сильно мешать в эстетическом плане. Операция рекомендуется и в том случае, если опухоль кожи вызывает определенные симптомы, например, если она давит на нерв.
Удаление доброкачественной опухоли – Насколько высок риск при операции?
При удалении опухоли мягкой ткани риск очень незначителен. О крайне редких осложнениях, таких как кровотечения, поражения нерва, инфекции или нарушения при заживлении ран или повторное появление опухоли (рецидив), д-р фон Грегори подробно проинформирует Вас перед операцией.
Удаление доброкачественной опухоли – Что Вам следует учитывать перед операцией?
Если операция проводится под общим наркозом, за шесть часов до анестезии ничего не ешьте и не пейте жидкости, образующие осадок. За два часа до анестезии воздержитесь и от приема прозрачных жидкостей (исключение: таблетки для подготовки к операции с небольшим количеством воды).
В день, когда делается анестезия, следует воздержаться от курения. Если по утрам Вы принимаете медикаменты, обсудите, пожалуйста, с Вашим анестезиологом, какие из них Вы еще можете принять до анестезии.
Если по утрам Вы принимаете медикаменты, обсудите, пожалуйста, с Вашим анестезиологом, какие из них Вы еще можете принять до анестезии.
Удаление доброкачественной опухоли – Что происходит после операции?
Если операция проводилась под общим наркозом, после операции останьтесь еще на несколько часов под наблюдением, прежде чем отправиться домой. Действие наркоза пройдет относительно быстро, так что Вы уже достаточно скоро сможете вернуться в свое привычное состояние. В день операции не разрешается самим садиться за руль, а также одним отправляться домой на общественном транспорте. Попросите родных или друзей забрать Вас или возьмите такси до дома.
Если операция проводилась под местной анестезией, то Вы уже сразу после операции можете вставать и после короткой фазы наблюдения отправляться домой.
Вкратце об удалении доброкачественной опухоли кожи
Информация об операции:
| Продолжительность операции: | в зависимости от размера и расположения опухоли мягких тканей |
| Вид наркоза: | местная анестезия, поверхностный сон, общий наркоз |
| Последующее лечение: | не требуется |
| Появляться на людях можно: | обычно сразу, но зависит от размера |
| Проведение: | амбулаторно |
Бородавки, родинки и прочие образования на коже
Образования на коже могут быть врожденными, появляться вследствие инфекций или в течение жизни из-за травм или чрезмерного солнечного излучения.
Родинки или бородавки могут ухудшать внешний вид кожи – прежде всего, на лице. В таких случаях часто по эстетическим причинам возникает желание удалить новообразование.
Бородавки – безвредные, но некрасивые
Здесь речь идет о доброкачественных разрастаниях кожи, проявляющихся в различных формах. Объединяет их то, что они все образуются вследствие вируса.
Исключение представляют собой так называемые старческие бородавки. Они вызваны не инфекцией, а могут появляться, например, из-за сильного ультрафиолетового излучения.
Виды бородавок:
Самые известные виды бородавок, вызванные вирусом:
- плоские бородавки,
- остроконечные бородавки,
- контагиозные моллюски.
Существует около 90 типов различных вирусов, которые могут вызывать образование бородавок. Визуально их можно легко перепутать с ранними формами злокачественных опухолей кожи и рака кожи. В связи с этим рекомендуется основательная медицинская диагностика.
Вызванные инфекцией бородавки лучше всего незамедлительно удалять, так как иначе их возбудители распространятся и на другие участки тела и там также могут вызвать появление бородавок.
Родинки – часто безвредные изменения кожи
К наиболее распространенным родинкам, обусловленным наследственным фактором, относятся пигментные родинки, но и другие виды доброкачественных разрастаний кожи. Факторы внешней среды могут сильно влиять на их рост. Наряду с коричневым оттенком родинки могут быть желтоватые, красноватые или телесного цвета (пигментные невусы).
Виды родинок
Некоторые родинки имеют выпуклые или сильно выступающие над поверхностью кожи формы, другие – совсем плоские. И здесь главное: только врач может определить, идет ли речь о потенциально опасном новообразовании или нет. Поэтому регулярно проводите обследование Ваших родинок и при необходимости их удаляйте.
Удаление родинок: методы
Для удаления родинок применяются различные методы:
- удаление хирургическим путем,
- лазерная терапия,
- криотерапия (замораживание),
- каутеризация (электрокоагуляция),
- мази и кремы.
Д-р фон Грегори в беседе с Вами четко объяснит, какой метод подойдет Вам больше всего.
Базалиомы – злокачественные опухоли кожи в области лица
Базалиомы относятся к полузлокачественным (так называемым пограничным) опухолям кожи и составляют большую часть онкологических заболеваний кожи. Если базалиома распознается на ранней стадии, она не распространяется дальше (поэтому полузлокачественная). Если ее удалить вовремя, перспективы выздоровления очень хорошие.
Причины появления базалиом
Базалиома (epithelioma basocellulare) образуется в верхнем слое кожи, часто на лице или голове. Особенно пожилые люди и светлокожие люди старше 50 лет подвержены образованию этой полузлокачественной (пограничной) опухоли кожи.
Предполагается, что основной причиной является чрезмерное многолетнее воздействие солнечных лучей. Вредные ультрафиолетовые лучи стимулируют разрастание клеток в верхнем слое кожи (эпидермисе). Базалиома может проявляться в пигментированной или не пигментированной форме. Поэтому принятое в обиходе название „белый рак кожи“ с медицинской точки зрения некорректно.
Ее формы варьируются, что делает ее онкологическим заболеванием кожи, которое часто распознается только на поздней стадии.
Симптомы базалиомы
Первыми симптомами базалиомы могут быть:
- прощупываемый узелок на коже (начальная стадия),
- образование видимых капиллярных сосудов по краю опухоли (телеангиэктазии),
- видимый полукруглый узелок, имеющий прозрачную глянцевую структуру (поздняя стадия),
- мельчайшие кровотечения на коже непонятного происхождения, которые на время снова исчезают.
Виды базалиом
Другая форма базалиомы – это язвенное опухолевое образование, которое в динамике сильно мокнет и образует покрытые корочкой наросты. Характерным при этом является „жемчужный“ ободок (ulcus rodens).
Другие виды базальноклеточного рака (“белого рака кожи”):
- прободающая базалиома (basalioma terebrans) с агрессивным ростом вглубь;
- склеродермоподобная базалиома, поначалу похожа на рубец и поэтому часто не распознается.

Разнообразные виды и формы базалиомы могут в значительной мере затруднять сбор анамнеза.
Удаление базалиомы хирургическим путем
Базалиома, как правило, не образует метастазов. Таким образом, эту опухоль кожи можно удалить целиком за одну операцию. Чтобы полностью удалить опухоль, делается разрез в прилежащую здоровую ткань с соблюдением небольшого безопасного расстояния. Вероятность, что опухоль появится снова (рецидив), в зависимости от метода удаления, составляет до 20%.
Не переживайте из-за этого! Д-р фон Грегори при необходимости применяет при удалении опухоли так называемый трехмерный микрографический контроль. Этот метод считается золотым стандартом иссечения опухолей. При этом края резекции хирург сам обрабатывает для гистологического исследования патолога. Это позволяет исключить пробелы в диагностике при исследовании краев резекции. Вероятность рецидива в результате составляет значительно меньше 5%. Такой подход обеспечивает Вам максимальную защищенность.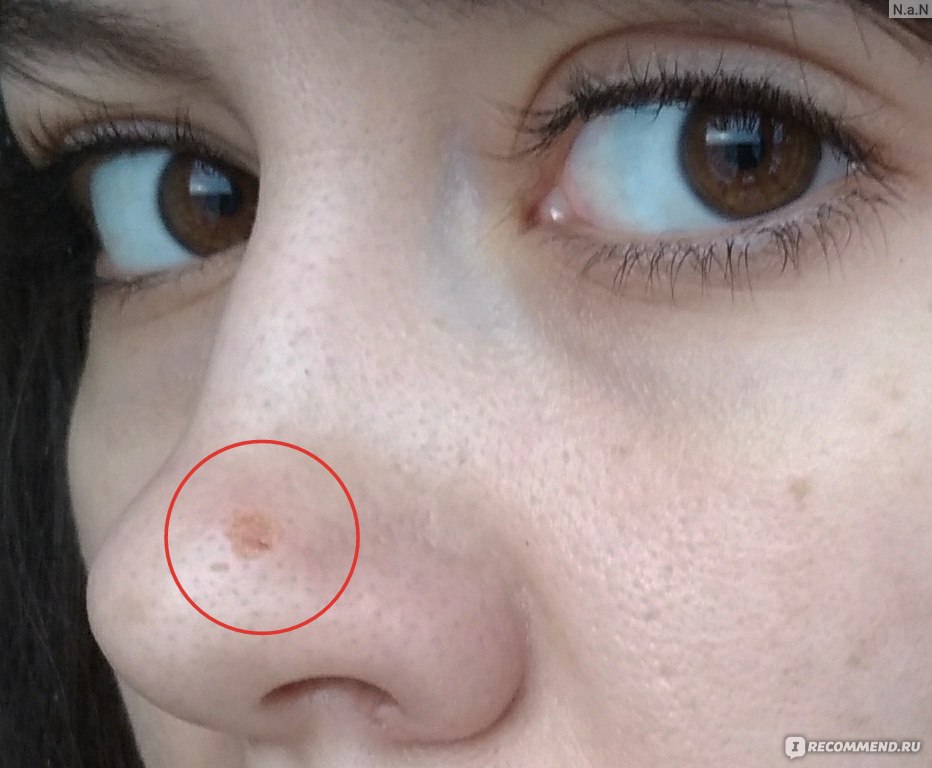
Чем раньше распознается опухоль кожи и меньше поверхность, тем меньше субстанции придется удалять. На обширных оперируемых областях, напротив, часто приходится проводить еще и эстетическую коррекцию. Однако это зависит от индивидуального размера и расположения кожной опухоли, подлежащей лечению. Поэтому Вам как пациенту настоятельно рекомендуется следить за своей кожей и регулярно обследоваться у дерматолога.
Плоскоклеточная карцинома (спиналиома) – коварная форма злокачественных опухолей кожи
Плоскоклеточная карцинома занимает второе место по частоте распространения среди злокачественных опухолей кожи. Эта форма рака кожи может поражать поверхность кожи или слизистую. При распознавании спиналиомы на ранней стадии, пока она еще не образовала метастазов, шансы на выздоровление в большинстве случаев очень хорошие.
Плоскоклеточная карцинома: причины и виды
Спиналиома (синоним: плоскоклеточная карцинома / спиноцеллюлярный рак) появляется в клеточных слоях кожи или слизистой.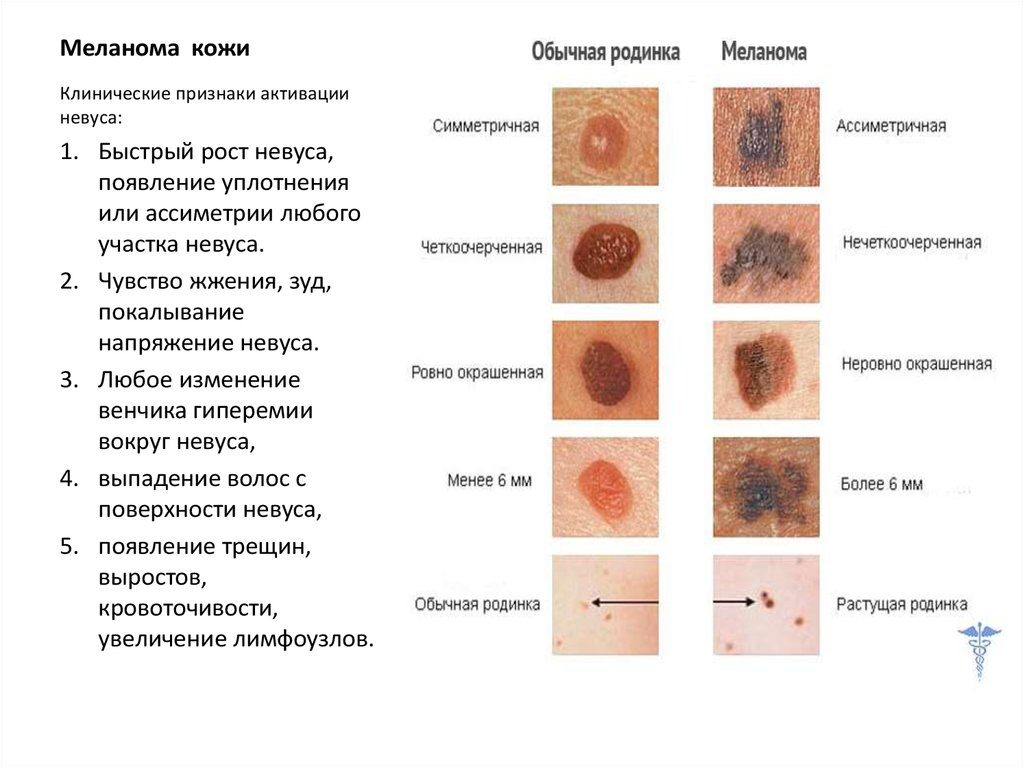 Очень часто ее возникновению подвержены светлокожие люди, которые много времени проводят на солнце. Ультрафиолетовое излучение считается основной причиной возникновения этой злокачественной опухоли кожи.
Очень часто ее возникновению подвержены светлокожие люди, которые много времени проводят на солнце. Ультрафиолетовое излучение считается основной причиной возникновения этой злокачественной опухоли кожи.
Другие факторы, которые могут стимулировать рост раковых клеток:
- чрезмерное употребление никотина и алкоголя,
- иммунодефицит организма вследствие других заболеваний,
- хронические раны или воспаления,
- рубцы: разрастающееся, нестабильное и не заживающее рубцевание.
Спиналиома может образоваться на любом участке тела. Очень часто она появляется на лице, руках или гениталиях. Плоскоклеточная карцинома, появляющаяся на слизистой, особенно коварна, так как часто она распознается только на поздней стадии. В целом, спиналиома может принимать вид бородавки или язвы и мокнуть.
Плоскоклеточная карцинома: симптомы
Спиналиома на поверхности кожи проявляется сначала в виде пятна телесного цвета, которое затем роговеет и вызывает появление опухоли шарообразной формы.
На прогрессирующей стадии карцинома приобретает желто-коричневый цвет и имеет склонность воспаляться с образованием корочек. Но в том и преимущество, что спиналиому из-за ее расположения на поверхности пациент в большинстве случаев обнаруживает быстрее.
Удаление плоскоклеточной карциномы: хирургическое лечение спиналиомы
Лечение осложняется тем, что спиналиома может образовывать метастазы (дочерние опухоли). Кроме того, обязательно следует выяснить, не распространилась ли опухоль кожи на прилегающую железистую ткань, лимфоузлы или нервные пути.
Поэтому объем операции всегда зависит от индивидуальных результатов обследования. При сильно прогрессирующей стадии заболевания оперируемая область увеличивается, что усложняет операцию и повышает риски.
Даже после успешной операции важен последующий регулярный медицинский контроль, чтобы как можно раньше распознать, не возобновила ли опухоль рост (рецидив).
Если спиналиома располагается на лице или другом видимом месте, после операции также целесообразно провести эстетическую незаметную реконструкцию с использованием всех методов.
Д-р фон Грегори благодаря своему многолетнему опыту и специализации владеет всеми методами частичной или полной реконструкции носа, ушей, рта, щек, век, лба и области бровей, а также кожи головы.
Следующие аспекты способствуют полному выздоровлению:
- распознавание на раннем этапе,
- небольшой диаметр опухоли (до трех сантиметров),
- отсутствие дочерних опухолей (метастазов),
- хорошая физическая форма пациента.
Болезнь Боуэна – первый тревожный сигнал рака кожи
Болезнь Боуэна может быть начальной стадией злокачественной опухоли кожи. Своевременное лечение позволяет удалить опухоль и устранить риск возникновения рака кожи.
Болезнь Боуэна: причины и появление
Болезнь Боуэна в медицине также называется „carcinoma in situ“ (CIS), что означает „рак на первоначальном месте“. Она считается начальной стадией злокачественной плоскоклеточной карциномы.
Болезнь Боуэна сначала появляется в верхнем слое кожи и на прогрессирующей стадии перемещается в более глубокие слои. Часто она поражает такие части тела, как голова, затылок, руки и ноги. Заболевание часто встречается у людей старше 40 лет и вызвано, как большинство заболеваний кожи, чрезмерным воздействием солнечного света.
Часто она поражает такие части тела, как голова, затылок, руки и ноги. Заболевание часто встречается у людей старше 40 лет и вызвано, как большинство заболеваний кожи, чрезмерным воздействием солнечного света.
Другие факторы, которые могут провоцировать ее появление:
- употребление никотина и алкоголя,
- поражение вирусами папилломы человека (англ. HPV),
- обращение с продуктами перегонки дегтя,
- воздействие мышьяка.
Болезнь Боуэна: симптомы
На ранней стадии болезнь Боуэна можно распознать по чешущимся, покрасневшим и шероховатым участкам кожи. Часто эти симптомы принимают за чешуйчатый лишай или на них просто не обращают внимания.
Пациентам, у которых наблюдается подобное изменение кожи, рекомендуется обратиться к дерматологу за заключением и настоять на безопасном взятии кожной пробы.
В дальнейшем болезнь Боуэна распространяется по поверхности и вглубь и часто образует покрытые коркой язвочки.
Болезнь Боуэна: диагностика и хирургическое лечение
Для заключения дерматолог проводит обследование, при котором клетки подвергаются микроскопическому и гистологическому анализу. Если действительно диагностируется болезнь Боуэна, то необходимо хирургическое вмешательство.
Если действительно диагностируется болезнь Боуэна, то необходимо хирургическое вмешательство.
В зависимости от размера, операцию обычно проводят амбулаторно. Иссекают пораженный участок кожи и несколько миллиметров здоровой ткани.
Д-р фон Грегори и здесь применяет при удалении опухоли особо надежный микрографический контроль. Тем самым увеличивается шанс полного удаления патологических клеток.
После операции настоятельно рекомендуется регулярный контроль у дерматолога для распознавания на раннем этапе рецидивов (повторного возникновения болезни).
Реконструкция кожи после удаления опухоли – Снова ощутить естественный комфорт
После удаления кожных опухолей дефекты кожи нужно оптимальным образом закрыть. Это закрытие в зависимости от расположения опухоли является сложной задачей, которая под силу только очень опытным специалистам. Как раз на лице, шее, в зоне декольте и на кистях рук только при наличии опыта и обширной компетенции можно достичь привлекательного эстетического результата, цель которого – как можно более естественный внешний вид. Знания и опыт д-ра фон Грегори охватывают эти методы.
Знания и опыт д-ра фон Грегори охватывают эти методы.
Реконструкция кожи методом пластического закрытия
Если опухоль надежно удалена, то можно приступать к планированию оптимальной реконструкции кожи. При пластическом закрытии из окружения удаленной опухоли выполняют целенаправленную мобилизацию резервов кожи, которые без натяжения компенсируют дефект. Специальные виды разрезов позволяют так сместить кожные лоскуты, чтобы незаметно закрыть недостающие участки кожи.
Главным образом учитываются эстетические субъединицы лица, носа, уха, рта, век и щек. Также принимаются во внимание естественные линии натяжения кожи лица.
Д-р фон Грегори при удалении опухолей и последующей реконструкции может, в целом, комбинировать несколько методов для достижения наилучшего эстетического результата.
Д-р фон Грегори закрывает все разрезы в нескольких слоях с помощью тончайшего дорогостоящего материала для наложения швов, чтобы создать все условия для оптимального рубцевания.
Реконструкция кожи путем пересадки кожи
Если обширные дефекты кожи уже нельзя закрыть с помощью смещения или лоскутной пластики, можно выполнить пересадку кожи. Для этого берут кожу с другого участка тела и закрывают дефект.
Виды пересадки кожи
При этом различают следующие методы:
- При пересадке кожи во всю толщу берут подходящий кусочек кожи во всю его толщину и вшивают в дефект.
- Расщепленные кожные трансплантаты берут специальным прибором на небольшую толщину. Затем их накладывают на плоские дефекты. Этот метод подходит для обширных дефектов, он также применяется в ожоговой хирургии. Относительно новым является сочетание этого метода с применением синтетических материалов, имитирующих кожу человека.
- Особый случай представляет собой так называемый кожно-жировой трансплантат. Этим специальным трансплантатом можно закрыть и глубокие дефекты, какие, например, могут встречаться на носу. Особенность состоит в том, что кожу пересаживают вместе с расположенной под ней жировой тканью.
 В результате после продолжительного времени, которое требуется на приживление, чаще всего можно достичь превосходных эстетических результатов.
В результате после продолжительного времени, которое требуется на приживление, чаще всего можно достичь превосходных эстетических результатов.
Для достижения наилучшего результата лечения крайне важное значение имеет точность подгонки трансплантата к прилегающей коже, характер поверхности и уровень приживления.
Будучи опытным эстетическим и пластическим хирургом, д-р фон Грегори обладает необходимым хирургическим чутьем, чтобы максимально успешно провести подобную реконструкцию кожи после удаления опухоли.
Хирургия базальноклеточного и плоскоклеточного рака кожи | Хирургия немеланомы
- Иссечение
- Кюретаж и электродесикация
- Хирургия Мооса
- Хирургия лимфатических узлов
- Пересадка кожи и реконструктивная хирургия
Хирургия — распространенный метод лечения базальноклеточного и плоскоклеточного рака кожи. Могут использоваться различные хирургические методы. Варианты зависят от типа рака кожи, размера опухоли, локализации на теле и других факторов. Чаще всего операция может быть проведена в кабинете врача или в больнице с использованием местного анестетика (обезболивающего). При раке кожи с высоким риском распространения за хирургическим вмешательством иногда следуют другие методы лечения, такие как облучение или химиотерапия.
Могут использоваться различные хирургические методы. Варианты зависят от типа рака кожи, размера опухоли, локализации на теле и других факторов. Чаще всего операция может быть проведена в кабинете врача или в больнице с использованием местного анестетика (обезболивающего). При раке кожи с высоким риском распространения за хирургическим вмешательством иногда следуют другие методы лечения, такие как облучение или химиотерапия.
Иссечение
Это похоже на эксцизионную биопсию (см. Тесты на базальноклеточный и плоскоклеточный рак кожи), но в этом случае диагноз уже известен. Для этой процедуры кожу сначала обезболивают местным анестетиком. Затем опухоль вырезают хирургическим ножом вместе с частью окружающей нормальной кожи. Чаще всего оставшуюся кожу затем тщательно сшивают. Этот тип операции оставит шрам.
Кюретаж и электродесикация
При этом лечении врач удаляет опухоль, соскабливая ее длинным тонким инструментом с острым петлевым краем на одном конце (называемым кюреткой ). Затем область обрабатывают электрической иглой (электродом), чтобы уничтожить все оставшиеся раковые клетки. Этот процесс часто повторяется один или два раза во время одного и того же визита в офис. Кюретаж и электродесикация являются хорошим методом лечения поверхностного (ограниченного верхним слоем кожи) базально-клеточного и плоскоклеточного рака. Это оставит шрам.
Затем область обрабатывают электрической иглой (электродом), чтобы уничтожить все оставшиеся раковые клетки. Этот процесс часто повторяется один или два раза во время одного и того же визита в офис. Кюретаж и электродесикация являются хорошим методом лечения поверхностного (ограниченного верхним слоем кожи) базально-клеточного и плоскоклеточного рака. Это оставит шрам.
Хирургия Мооса
Хирургия Мооса (также известная как Микрографическая хирургия Мооса или MMS) иногда используется, когда существует высокий риск рецидива рака кожи после лечения, когда степень рака кожи неизвестна, или когда цель состоит в том, чтобы сохранить как можно больше здоровой кожи, например, при раке вокруг глаз или других критических областях, таких как центральная часть лица, уши или пальцы.
Операция Мооса проводится хирургом, прошедшим специальную подготовку. Сначала хирург удаляет очень тонкий слой кожи (включая опухоль), а затем проверяет удаленный образец под микроскопом. Если видны раковые клетки, другой слой удаляется и исследуется. Это повторяется до тех пор, пока образцы кожи не будут свободны от раковых клеток. Это медленный процесс, часто занимающий несколько часов, но это означает, что можно сохранить более нормальную кожу рядом с опухолью. Это может помочь области выглядеть лучше после операции.
Если видны раковые клетки, другой слой удаляется и исследуется. Это повторяется до тех пор, пока образцы кожи не будут свободны от раковых клеток. Это медленный процесс, часто занимающий несколько часов, но это означает, что можно сохранить более нормальную кожу рядом с опухолью. Это может помочь области выглядеть лучше после операции.
Mohs часто приводит к лучшим результатам, чем некоторые другие формы хирургии и других методов лечения. Но он также обычно более сложен и требует больше времени, чем другие методы. В последние годы эксперты по раку кожи разработали рекомендации, когда лучше всего использовать этот метод, исходя из типа и размера рака кожи, его локализации на теле и других важных особенностей.
Операция на лимфатических узлах
Если лимфатические узлы вблизи плоскоклеточного или базальноклеточного рака кожи увеличены, врач может провести биопсию их для проверки на наличие раковых клеток (см. Тесты на базальноклеточный и плоскоклеточный рак кожи).
Иногда многие узлы могут быть удалены в ходе более обширной операции, называемой диссекцией лимфатических узлов . Затем узлы исследуют под микроскопом на наличие признаков рака. Этот тип операции более обширен, чем операция на коже, и обычно проводится под общим наркозом (в глубоком сне).
Лимфедема, состояние, при котором избыточная жидкость скапливается в ногах или руках, является возможным долговременным побочным эффектом диссекции лимфатических узлов. Если это достаточно серьезно, это может вызвать проблемы с кожей и повышенный риск инфекций конечностей. Поговорите со своим врачом о риске лимфедемы. Важно знать, на что обращать внимание, и предпринимать шаги, чтобы снизить риск.
Пересадка кожи и реконструктивная хирургия
После операции по удалению крупного базальноклеточного или плоскоклеточного рака кожи может оказаться невозможным растянуть близлежащую кожу настолько, чтобы сшить края раны вместе. В этих случаях здоровая кожа может быть взята с другой части тела и пересажена на рану, чтобы помочь ей зажить и восстановить внешний вид пораженного участка. Другие реконструктивные хирургические процедуры, такие как перемещение «лоскутов» близлежащей кожи поверх раны, также могут быть полезны в некоторых случаях.
Другие реконструктивные хирургические процедуры, такие как перемещение «лоскутов» близлежащей кожи поверх раны, также могут быть полезны в некоторых случаях.
Группа медицинского и редакционного контента Американского онкологического общества
Наша команда состоит из врачей и сертифицированных онкологических медсестер с глубокими знаниями в области лечения рака, а также журналистов, редакторов и переводчиков с большим опытом написания медицинских текстов.
Кристенсен С.Р., Уилсон Л.Д., Леффелл Д.Дж. Глава 90: Рак кожи. В: ДеВита В.Т., Лоуренс Т.С., Розенберг С.А., ред. Девита, Хеллман и рак Розенберга: принципы и практика онкологии . 11-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2019.
Национальная комплексная онкологическая сеть (NCCN). Практические рекомендации по онкологии: базально-клеточный рак кожи. Версия 1.2019. Доступ по адресу www.nccn.org/professionals/physician_gls/PDF/nmsc.pdf 4 июня 2019 г.
Национальная всесторонняя онкологическая сеть (NCCN). Практические рекомендации по онкологии: плоскоклеточный рак кожи. Версия 2.2019. Доступ по адресу www.nccn.org/professionals/physician_gls/pdf/squamous.pdf 4 июня 2019 г..
Практические рекомендации по онкологии: плоскоклеточный рак кожи. Версия 2.2019. Доступ по адресу www.nccn.org/professionals/physician_gls/pdf/squamous.pdf 4 июня 2019 г..
Сюй Ю.Г., Эйлуорд Дж.Л., Суонсон А.М. и др. Глава 67: Немеланомный рак кожи. В: Нидерхубер Дж. Э., Армитаж Дж. О., Дорошоу Дж. Х., Кастан М. Б., Теппер Дж. Э., ред. Клиническая онкология Абелоффа . 6-е изд. Филадельфия, Пенсильвания: Elsevier; 2020.
Последняя редакция: 26 июля 2019 г.
Медицинская информация Американского онкологического общества защищена авторским правом. Запросы на перепечатку см. в нашей Политике использования контента.
После операции | Рак кожи
Ваше самочувствие после операции по поводу рака кожи зависит от типа операции.
При небольшом раке кожи вам часто делают операцию в бодрствующем состоянии под местной анестезией. Вы можете вернуться домой в тот же день.
При крупном раке кожи может потребоваться общий наркоз и пребывание в больнице на ночь.
Информация на этой странице предназначена для людей, перенесших операцию по поводу более крупного рака кожи.
После общей анестезии
Вы просыпаетесь в реанимации рядом с операционной.
Сначала вы будете носить маску или вводить в нос небольшие трубки (назальные канюли), чтобы давать вам кислород. Сначала вы можете почувствовать головокружение и вялость.
У вас на руке манжета для измерения артериального давления и небольшой зажим на пальце для измерения пульса и уровня кислорода.
Когда вы немного проснетесь, медсестра отведет вас обратно в палату. Они будут измерять ваше кровяное давление и регулярно проверять ваши повязки.
Обезболивающее
После операции боль обычно хорошо контролируется. Ваши врачи и медсестры дают вам болеутоляющие средства в виде капельниц, таблеток или жидкостей, если они вам нужны.
Во время некоторых операций вам может быть сделана инъекция анестетика в близлежащие нервы (блокада нервов). Это может очень хорошо помочь контролировать боль. У вас также может быть небольшая помпа, прикрепленная к капельнице, чтобы вы могли давать обезболивающее по мере необходимости. Это называется анальгезией, контролируемой пациентом (PCA).
Это может очень хорошо помочь контролировать боль. У вас также может быть небольшая помпа, прикрепленная к капельнице, чтобы вы могли давать обезболивающее по мере необходимости. Это называется анальгезией, контролируемой пациентом (PCA).
Важно, чтобы боль хорошо контролировалась, поэтому сообщите об этом медсестре, если считаете, что это работает недостаточно хорошо. Обезболивающие не только улучшают самочувствие, но и помогают двигаться и правильно дышать, что способствует выздоровлению. Боль будет постепенно уменьшаться по мере заживления раны.
Возможные проблемы после операции
Возможны проблемы после любой операции. Ваши врачи и медсестры делают все возможное, чтобы предотвратить эти осложнения. Они просят вас помочь себе тоже. Проблемы могут включать:
Раневая инфекция
Возможно, вам назначены антибиотики для предотвращения инфекции. Сначала они могут быть у вас через капельницу. Но как только вы едите и пьете, вы можете принимать их в виде таблеток.
Сначала они могут быть у вас через капельницу. Но как только вы едите и пьете, вы можете принимать их в виде таблеток.
У вас также могут быть дренажные трубки рядом с раной, чтобы предотвратить скопление жидкости вокруг места операции. Это важно, потому что жидкость, которая не оттекает, не только вызывает дискомфорт или боль, но и может инфицироваться.
Грудная инфекция
Как можно скорее вставайте и двигайтесь после операции, чтобы предотвратить инфицирование дыхательных путей. Физиотерапевт или медсестра могут также научить вас дыхательным упражнениям.
Сгустки крови
Как можно скорее вставайте и двигайтесь после операции – это помогает предотвратить образование тромбов. Физиотерапевт или медсестра могут также научить вас упражнениям для ног и дать вам компрессионные чулки, которые вы будете носить, пока вы лежите в постели.
Физиотерапевт или медсестра могут также научить вас упражнениям для ног и дать вам компрессионные чулки, которые вы будете носить, пока вы лежите в постели.
Медсестра может сделать вам инъекцию под кожу, чтобы снизить риск образования тромбов. После некоторых видов операций вы можете продолжать делать эти инъекции в течение 4 недель. Перед отъездом домой медсестра/медбрат может научить вас делать эти инъекции самостоятельно. Или районная медсестра может прийти к вам домой, чтобы сделать их.
Онемение
У вас может появиться онемение, покалывание и боль в этой области. Это связано с повреждением нерва и со временем может пройти. Поговорите со своим врачом или специализированной медсестрой, если это вас беспокоит.
Нанесение местной анестезии на среднюю или нижнюю часть лица означает, что вы ничего не почувствуете, пока она не перестанет действовать. Поэтому следует избегать горячей пищи и питья до тех пор, пока не вернутся ощущения, так как существует риск ожогов.
Поэтому следует избегать горячей пищи и питья до тех пор, пока не вернутся ощущения, так как существует риск ожогов.
Синяки и отеки
У вас могут быть синяки и отеки в области операции. Это проходит со временем по мере заживления раны. Обратитесь к врачу или медсестре, если отек усугубится.
кровотечение
У вас может быть небольшое кровотечение после операции. Если ваша рана продолжает кровоточить или становится хуже, обратитесь в отделение, где вам сделали операцию, или в местное отделение неотложной и неотложной помощи (A&E).
Избегайте напряженных упражнений или активности после операции, чтобы снизить риск кровотечения. Ваш врач или медсестра скажут вам, как долго.
Ваш врач или медсестра скажут вам, как долго.
Рубцевание
У тебя останется шрам. Размер и форма вашего шрама будут зависеть от того, насколько большим был рак кожи и нуждались ли вы в пересадке кожи или лоскуте.
Шрамы поначалу довольно заметные и красные, но со временем они становятся бледнее и менее заметными. Некоторые рубцы могут быть довольно толстыми и приподнятыми (келоидные). Поговорите со своим врачом о любых беспокойствах, которые могут возникнуть у вас по поводу шрама.
Стенограмма
Дыхательная и циркуляционная гимнастика после операции
Голос за кадром: Эти упражнения помогут предотвратить развитие инфекции грудной клетки или образование тромбов в ногах после операции. Эти проблемы более вероятны, когда вы не двигаетесь, как обычно.
Вы можете выполнять эти дыхательные упражнения, сидя на стуле, в постели или лежа.
Расслабьте плечи и верхнюю часть груди.
Сделайте медленный, глубокий, комфортный вдох и задержите дыхание на пару секунд, затем медленно выдохните.
Повторите это 3 раза.
Вы можете начать эти дыхательные упражнения, как только очнетесь от анестезии. Вы должны пытаться делать их каждый час, когда бодрствуете, пока не станете полностью мобильными.
Если вам нужно откашляться, поддержите рану руками подушкой или свернутым полотенцем.
Женщина: [Кашляет]
Голос за кадром: Если вам трудно избавиться от мокроты, попробуйте выдохнуть. Здесь вы выдыхаете коротко и резко, как будто пытаетесь запарить зеркало.
Вам следует двигаться как можно скорее после операции. Но пока вы не так подвижны, старайтесь, чтобы ваши ноги двигались, чтобы улучшить кровообращение.
Вы можете выполнять эти упражнения в постели или на стуле.
Шаг за шагом направьте пальцы ног от себя, затем потяните пальцы ног к подбородку. Попробуйте сделать 10 из них на обеих ногах, по крайней мере, 2-3 раза в час.
Попробуйте сделать 10 из них на обеих ногах, по крайней мере, 2-3 раза в час.
Следующее упражнение — вращать лодыжками. По очереди вращайте лодыжками по часовой стрелке, а затем против часовой стрелки. Повторите это 10 раз с каждой лодыжкой 2-3 раза в час.
Еда и питье
Ваша команда сообщит вам, когда вы снова сможете есть и пить.
Вставать и о
Насколько быстро вы сможете встать с кровати и передвигаться, зависит от типа перенесенной операции. На большинство операций вы встаете в тот же день или на следующий день. Ваши медсестры и физиотерапевт сообщат вам, когда вы сможете вставать. Они помогут вам, если вы не можете легко передвигаться самостоятельно.
Хорошо начать движение как можно скорее. Это поможет вам восстановиться и уменьшит вероятность других проблем, таких как инфекция грудной клетки и образование тромбов.
Последующие встречи
Вам будут назначены повторные встречи, чтобы проверить свое выздоровление и решить любые проблемы.
