Почему может болеть низ живота в середине менструального цикла у женщин. Какие физиологические и патологические причины могут вызывать боль и кровянистые выделения между менструациями. Когда нужно обратиться к врачу.
Физиологические причины боли внизу живота в середине цикла
Боль в нижней части живота в середине менструального цикла у женщин может быть вызвана как физиологическими, так и патологическими причинами. Рассмотрим сначала нормальные физиологические процессы, которые могут сопровождаться болезненными ощущениями:
Овуляторный синдром (Mittelschmerz)
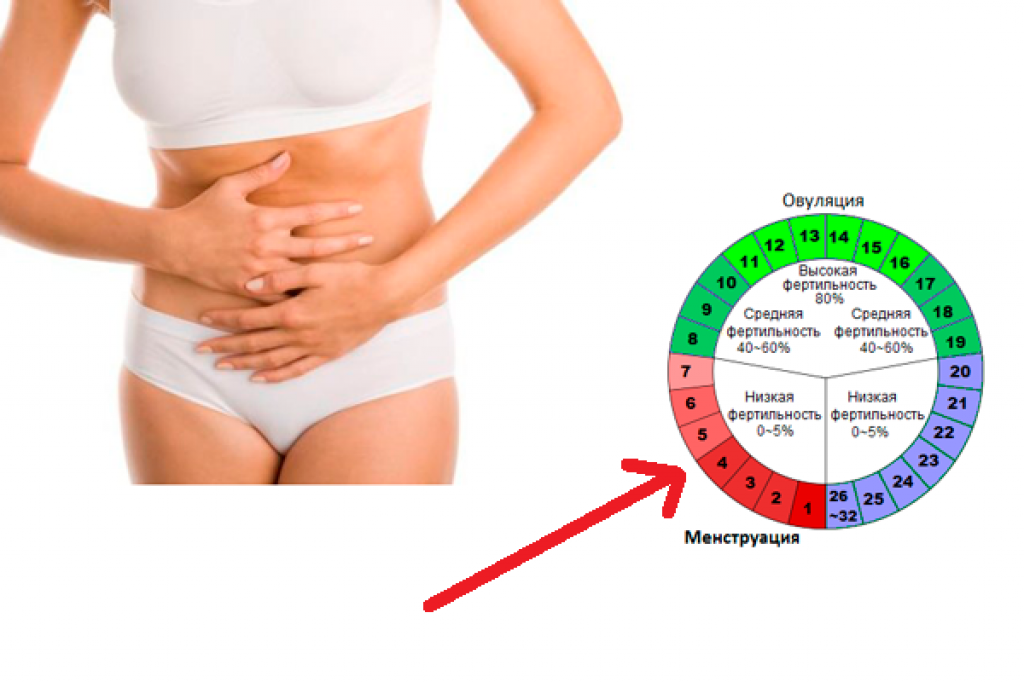
Наиболее частой физиологической причиной боли внизу живота в середине цикла является овуляция. Этот синдром получил название Mittelschmerz, что в переводе с немецкого означает «боль в середине». Основные характеристики овуляторного синдрома:
- Возникает примерно на 14 день 28-дневного цикла
- Длится от нескольких минут до нескольких часов
- Боль локализуется с одной стороны внизу живота
- Интенсивность от легкого дискомфорта до острой боли
- Может сопровождаться скудными кровянистыми выделениями
Овуляторная боль связана с разрывом зрелого фолликула в яичнике и выходом яйцеклетки. При этом в брюшную полость попадает небольшое количество фолликулярной жидкости и крови, что раздражает брюшину и вызывает болезненные ощущения.
Прием гормональных контрацептивов
В первые 2-3 месяца приема комбинированных оральных контрацептивов (КОК) могут возникать межменструальные кровянистые выделения, сопровождающиеся болью внизу живота. Это связано с гормональной перестройкой организма и адаптацией к препарату. Обычно такие явления проходят самостоятельно.
Патологические причины боли внизу живота в середине цикла
Если боль в нижней части живота возникает регулярно в середине цикла, имеет высокую интенсивность или сопровождается обильными выделениями, это может указывать на различные гинекологические заболевания:
Воспалительные заболевания органов малого таза
Воспаление матки, маточных труб и яичников часто проявляется болью внизу живота, которая может усиливаться в середине цикла. Характерные симптомы:
- Ноющая боль внизу живота
- Повышение температуры тела
- Гнойные выделения из половых путей
- Нарушения менструального цикла
Эндометриоз
При эндометриозе происходит разрастание эндометрия за пределами полости матки. Основные проявления:
- Циклические боли внизу живота, усиливающиеся перед и во время менструации
- Обильные менструации
- Болезненный половой акт
- Бесплодие
Миома матки
Доброкачественная опухоль миометрия может вызывать следующие симптомы:
- Тянущие боли внизу живота
- Обильные и длительные менструации
- Учащенное мочеиспускание
- Запоры
Киста яичника
Функциональные и патологические кисты яичников могут проявляться:
- Тупой болью внизу живота с одной стороны
- Нарушением менструального цикла
- Болью при половом акте
Внематочная беременность
Опасное состояние, требующее экстренной медицинской помощи. Характерные признаки:
- Острая боль внизу живота, чаще с одной стороны
- Кровянистые выделения из половых путей
- Слабость, головокружение
- Задержка менструации
Когда нужно обратиться к врачу?
Необходимо срочно обратиться к гинекологу при наличии следующих симптомов:
- Сильная острая боль внизу живота
- Обильное кровотечение между менструациями
- Повышение температуры тела выше 38°C
- Тошнота и рвота
- Болезненное мочеиспускание
Даже если боль в середине цикла слабая и непродолжительная, но возникает регулярно, рекомендуется проконсультироваться с гинекологом для исключения патологических причин.
Диагностика причин боли в середине цикла
Для установления причины болей внизу живота в середине менструального цикла врач может назначить следующие исследования:
- Гинекологический осмотр
- УЗИ органов малого таза
- Анализы крови на гормоны
- Мазки на флору и инфекции
- МРТ органов малого таза
- Диагностическая лапароскопия
Точный диагноз позволит подобрать правильное лечение и устранить причину болезненных ощущений.
Лечение боли внизу живота в середине цикла
Тактика лечения зависит от причины боли:
- При овуляторном синдроме достаточно симптоматической терапии — прием обезболивающих препаратов
- Воспалительные заболевания лечат антибиотиками и противовоспалительными средствами
- Эндометриоз и миому матки — гормональными препаратами или хирургическим путем
- Кисты яичников могут рассасываться самостоятельно или требовать оперативного лечения
- Внематочная беременность — только хирургическое лечение
Самолечение при болях внизу живота недопустимо. Необходимо своевременно обращаться к гинекологу для установления точного диагноза и назначения адекватной терапии.

Боли в животе как симптомы заболеваний
Главная \ 3. Пробиотики \ Дисбактериоз (дисбиоз) \ Эффективность пробиотиков и синбиотиков в профилактике хирургических инфекций \ Боли в животе. Причины.
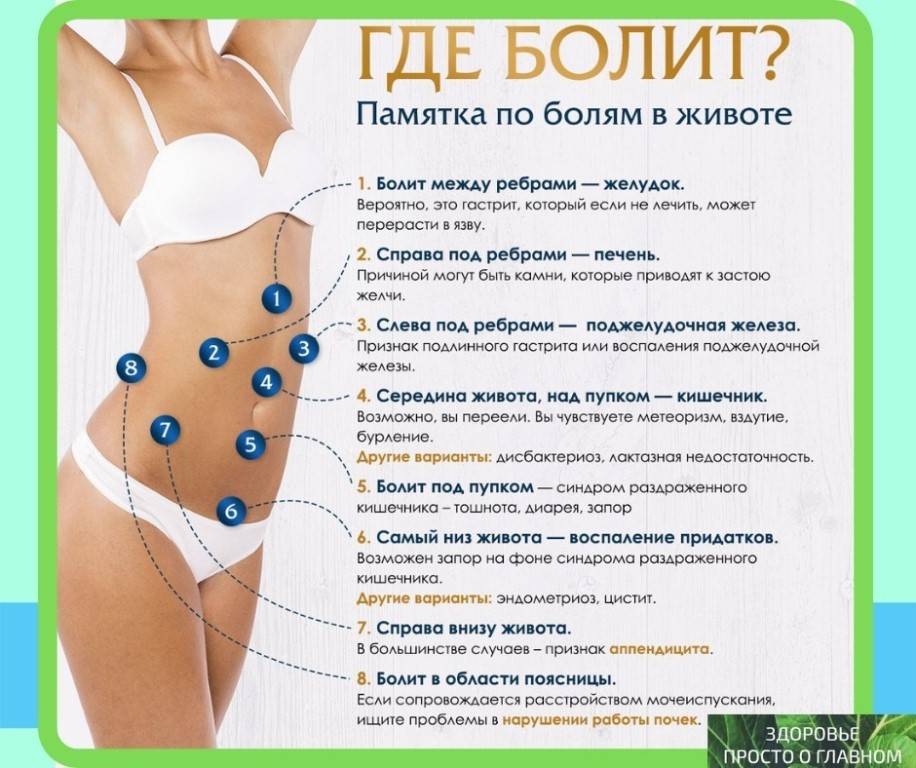
Боль в животе — одна из наиболее частых жалоб, ведь там находится более десятка разных органов, каждый из которых проявляет себя по-разному. По расположению эпицентра боли, её характеру и интенсивности можно предположить причину недомогания. В большинстве случаев, боли в животе возникают ненадолго и уходят, не требуя специального лечения Такое бывает, например, при переедании или после стресса. Но иногда боли в животе являются тревожным сигналом организма и требуют срочного обращения к врачу. Чтобы было проще разобраться с симптомами, мы разделили живот на три этажа: верхний, средний и нижний, в каждом из которых обозначили наиболее типичные зоны локализации боли (см. рисунок). Пользуясь этой схемой и пояснениями в тексте, вы сможете понять отчего болит живот, и что при этом делать.
Информация на заметку (переход с раздела «Эффективность пробиотиков и синбиотиков в профилактике хирургических инфекций»)
Болит верх животаЧаще всего возникают боли в верхней части живота: в эпигастрии (1), правом (2) и левом (3) подреберье. Обычно эти боли так или иначе бывают связаны с приемом пищи, нередко сопровождаются тошнотой и рвотой. Интенсивность и характер боли могут значительно отличаться.
Боли в эпигастрии (1)Эпигастрием или подложечной областью называют верхнюю центральную зону живота, сразу под грудиной. Боли в эпигастрии, как правило, связаны с заболеваниями желудка или пищевода. Самыми частыми причинами их могут быть:
- Гастрит или диспепсия — заболевание желудка, связанное с нарушением пищеварения, что сопровождается изжогой, отрыжкой, тошнотой и снижением аппетита. Боли могут иметь ноющий, тянущий характер, иногда становятся жгучими или острыми, связаны с приемом пищи.
 Если причина, вызвавшая диспепсию, кратковременная (инфекция, погрешность в диете, стресс и др.), то боли проходят в течение нескольких дней. Если заболевание вызвано более серьезными факторами, вам потребуется консультация врача.
Если причина, вызвавшая диспепсию, кратковременная (инфекция, погрешность в диете, стресс и др.), то боли проходят в течение нескольких дней. Если заболевание вызвано более серьезными факторами, вам потребуется консультация врача.
- Язвенная болезнь желудка и двенадцатиперстной кишки — образование на слизистой оболочке желудка или начальных отделах кишечника язвенных дефектов, что приводит к усилению боли в эпигастрии. Боль приобретает характер жгучей, грызущей, может отдавать в пупок, шею и возникать даже ночью, натощак.
Боль под ребрами с правой стороны обычно связана с заболеваниями печени и желчного пузыря:
- Дискинезия желчевыводящих путей (

В зависимости от формы дискинезии, могут преобладать тупые длительные боли в подреберье справа или, наоборот, краткосрочные острые схваткообразные боли в этой же области. Боли при дискинезии возникают при приеме жирной пищи или при нарушении режима питания, не сопровождаются ухудшением общего самочувствия, но связаны с частым расстройством стула, привкусом горечи во рту. Для лечения дискинезии используют средства, стимулирующие работу желчного пузыря или спазмолитики, в зависимости от формы заболевания. Для диагностики и лечения найдите гастроэнтеролога.
- Холецистит — воспаление желчного пузыря. Сопровождается острой режущей болью в подреберье справа, нередко, тошнотой, рвотой, повышением температуры.
- Камни в желчном пузыре — образование в желчном пузыре твердых камней разного размера, которые могут закупоривать просвет желчевыводящего протока. В результате появляется резкая, острая боль в подреберье справа высокой интенсивности, учащение пульса и дыхания, иногда рвота.
- Гепатит — воспалительное заболевание печени, при котором возможно появление тянущих болей в подреберье справа, невысокой интенсивности, усиливающихся при глубоком дыхании, наклонах корпуса вперед и назад. На первое место, как правило, выходят чувство общего недомогания, слабость, потеря аппетита, иногда, пожелтение кожных покровов.
- Боль в левом подреберье, появляющаяся во время интенсивной физической нагрузки без предварительной разминки, особенно после еды, возникает в результате нерационального перераспределения крови во внутренних органах, в том числе — селезенке. Стоит сбавить темп, и боль уходит. Специального лечения не требуется.
- Абсцесс селезенки — редкое заболевание, связанное с образованием в селезенке гнойника — абсцесса. Для этого состояния характерны нарастающие боли в подреберье слева (боль в боку), ухудшение общего самочувствия, слабость, подъем температуры от 37 до 39 оС и выше.
 Требует хирургического лечения.
Требует хирургического лечения.
- Абдоминальная форма инфаркта миокарда — смертельно опасное заболевание, которое часто принимают за простое пищевое отравление, несварение желудка, диспепсию или другие временные проблемы с животом. Некоторые виды инфаркта (сердечного приступа) проявляются болями в эпигастрии и правом подреберье. Предрасполагающими факторами инфаркта является: возраст старше 40 лет, заболевания сердца и сосудов, такие как стенокардия и гипертония, ожирение, предшествующее волнение стресс, курение. Боль в животе при инфаркте интенсивная, острая, усиливается при физической нагрузке, не снимается обычными анальгетиками, может уменьшаться в покое.
 Боль может сопровождаться многократной рвотой, не приносящей облегчения, слабостью, одышкой (чувством нехватки воздуха), бледностью, холодным липким потом, нарушением ритма сердца (неритмичным пульсом), снижением артериального давления. При подозрении на инфаркт срочно вызовите скорую помощь.
Боль может сопровождаться многократной рвотой, не приносящей облегчения, слабостью, одышкой (чувством нехватки воздуха), бледностью, холодным липким потом, нарушением ритма сердца (неритмичным пульсом), снижением артериального давления. При подозрении на инфаркт срочно вызовите скорую помощь.
Средний этаж живота в основном занят кишечником, поэтому боли в этой области чаще всего связаны с нарушением пищеварения:
- Вздутие живота и газы (метеоризм) вызывает чаще тупые, иногда режущие и интенсивные боли в средней части живота (4) или боль в боку (5,6). В тяжелых случаях, боли могут распространяться на весь живот, без четкой локализации. Живот раздут, урчит, наблюдается отхождение газов с дурным запахом.
- Кишечная инфекция или пищевое отравление часто сопровождается болями в средней части живота (4) и диареей (поносом). Боли могут быть резкими и схваткообразными, уменьшаться или на время исчезать после опорожнения кишечника.
 Дополнительными симптомами иногда выступают тошнота, рвота, боли в эпигастрии (1), повышение температуры.
Дополнительными симптомами иногда выступают тошнота, рвота, боли в эпигастрии (1), повышение температуры.
- Язвенный колит и болезнь Крона — это хронические воспалительные заболевания кишечника (ВЗК), симптомами которых являются: длительное расстройство кишечника, частый жидкий стул иногда с прожилками крови и слизью. Характерна боль в боку (5,6), может возникать в области пупка (4), а также спускаться в нижние отделы живота (7,8). Помимо боли в животе наблюдается ухудшение общего самочувствия, иногда волнообразное повышение температуры, потеря веса и аппетита.
- Синдром раздраженного кишечника (СРК) — функциональное расстройство кишечника, связанное, обычно, со стрессом. Характерны неприятные ощущения небольшой интенсивности в середине живота (4), боли в правом (5) и левом (6) боку. Возможно вздутие живота, отхождение газов. Основной симптом — чередование запоров и диареи без связи с приемом пищи.

- Запор тоже может давать боли в средней части живота, чаще в левом боку (6), которая сопровождается вздутием, отхождением газов.
Помимо кишечника, виновницей болей в средней части живота является мочевыделительная система:
- Почечная колика при мочекаменной болезни — сопровождается внезапной, резкой, схваткообразной, нестерпимой, режущей болью в боку (5 или 6), обычно, с одной стороны. Боль распространяется в низ живота и паховую область, может отдавать в спину. На пике боли возможно появление тошноты и рвоты. Боль в боку появляется без видимой причины, иногда после резкого движения, подъема с постели.
- Пиелонефрит и другие воспалительные заболевания почек -вызывают тупую, тянущую, иногда, схваткообразную боль в боку (5 или 6), чаще, с одной стороны. Боль отдает в поясницу, как правило, бывает не большой интенсивности, но очень навязчивая. Может сопровождаться повышением температуры.

Боли в нижней части живота тоже могут быть связаны с нарушением работы кишечника, например, при кишечных инфекциях, синдроме раздраженной кишки, болезни Крона или язвенном колите, запоре и метеоризме. Однако в этих случаях, в процесс вовлекается обычно и средняя часть живота (4,5,6). Самой опасной из кишечных болей внизу живота является боль при аппендиците:
- Аппендицит — это воспаление червеобразного отростка слепой кишки, который обычно расположен в правой подвздошной области (7). Заболевание требует срочного обращения к врачу. Особенностью аппендицита является миграция боли: она может начинаться слабыми тянущими ощущениями в эпигастрии (1), а затем, в течение дня, спуститься в подвздошную область (7) и приобрести характер острой, интенсивной, постоянной.
Если у вас боли только внизу живота, возможно это признак патологии в половой или мочевыделительной системе:
- Простатит — воспаление предстательной железы у мужчин.
 При простатите часто болит низ живота в центре (8), боль или дискомфорт в животе имеют небольшую интенсивность, но постоянные и навязчивые, усиливаются при мочеиспускании или эякуляции, отдают в область прямой кишки, половых органов.
При простатите часто болит низ живота в центре (8), боль или дискомфорт в животе имеют небольшую интенсивность, но постоянные и навязчивые, усиливаются при мочеиспускании или эякуляции, отдают в область прямой кишки, половых органов.
- Цистит — воспаление мочевого пузыря у мужчин и женщин. При цистите болит низ живота в центре (8), боль острая, схваткообразная, сопровождается частыми позывами к мочеиспусканию, иногда резями в области половых органов.
- Воспаление женских половых органов (яичников и маточных труб) связано с инфекцией, иногда заболеваниями, передающимися половым путем. Болит низ живота справа (7) или слева (9), иногда с обеих сторон. Боли часто сопровождаются выделениями из половых путей и бесплодием.
- Эндометриоз, миома матки, воспалительные заболевания матки вызывают боли внизу живота по центру (8), которые могут распространяться в область прямой кишки, половые органы.

- Внематочная беременность — состояние требующее срочного медицинского вмешательства. Боль внизу живота, справа (7) или слева (9) высокой интенсивности, ноющая, схваткообразная или резкая, кинжальная. Дополнительным симптомом обычно становится кровотечение, иногда — потеря сознания. Боль в животе возникает на фоне задержки менструального цикла.
Боль по всему животу чаще всего бывает при метеоризме и вздутии кишечника, что происходит после переедания, экспериментов с нетрадиционной кухней, на фоне кишечного расстройства и др. В этих случаях боли незначительные или средние по силе и проходят в течение нескольких дней самостоятельно.
- Опасным симптомом является разлитая боль по всему животу, без четкой границы, которая имеет высокую интенсивность, заставляет больного принять вынужденное положение. Мышцы живота резко напряжены, любое прикосновение к животу и попытки его прощупать вызывают усиление боли.
 Кожа бледная, дыхание учащено, возможно появление тошноты и рвоты. Характерна сухость во рту. Эти симптомы свойственны перитониту. Как правило, перитонит угрожает жизни пациента и требует неотложной медицинской помощи.
Кожа бледная, дыхание учащено, возможно появление тошноты и рвоты. Характерна сухость во рту. Эти симптомы свойственны перитониту. Как правило, перитонит угрожает жизни пациента и требует неотложной медицинской помощи.
В заключение стоит отметить, что указанная информация о болевой симптоматике возможных заболеваний является чисто ознакомительной, очень краткой, и размещена с предупредительной целью. «Предупрежден — значит вооружен!» Но точный диагноз может поставить лишь медицинский специалист (врач), поэтому, если боли не проходят, стоит незамедлительно обращаться в поликлинику или, в случае острой боли, сразу звонить в скорую помощь.
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
- ПРОБИОТИКИ
- ПРОБИОТИКИ И ПРЕБИОТИКИ
- СИНБИОТИКИ
- ДОМАШНИЕ ЗАКВАСКИ
- КОНЦЕНТРАТ БИФИДОБАКТЕРИЙ ЖИДКИЙ
- ПРОПИОНИКС
- ЙОДПРОПИОНИКС
- СЕЛЕНПРОПИОНИКС
- БИФИКАРДИО
- ПРОБИОТИКИ С ПНЖК
- МИКРОЭЛЕМЕНТНЫЙ СОСТАВ
- БИФИДОБАКТЕРИИ
- ПРОПИОНОВОКИСЛЫЕ БАКТЕРИИ
- МИКРОБИОМ ЧЕЛОВЕКА
- МИКРОФЛОРА ЖКТ
- ДИСБИОЗ КИШЕЧНИКА
- МИКРОБИОМ и ВЗК
- МИКРОБИОМ И РАК
- МИКРОБИОМ, СЕРДЦЕ И СОСУДЫ
- МИКРОБИОМ И ПЕЧЕНЬ
- МИКРОБИОМ И ПОЧКИ
- МИКРОБИОМ И ЛЕГКИЕ
- МИКРОБИОМ И ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- МИКРОБИОМ И ЩИТОВИДНАЯ ЖЕЛЕЗА
- МИКРОБИОМ И КОЖНЫЕ БОЛЕЗНИ
- МИКРОБИОМ И КОСТИ
- МИКРОБИОМ И ОЖИРЕНИЕ
- МИКРОБИОМ И САХАРНЫЙ ДИАБЕТ
- МИКРОБИОМ И ФУНКЦИИ МОЗГА
- АНТИОКСИДАНТНЫЕ СВОЙСТВА
- АНТИОКСИДАНТНЫЕ ФЕРМЕНТЫ
- АНТИМУТАГЕННАЯ АКТИВНОСТЬ
- МИКРОБИОМ и ИММУНИТЕТ
- МИКРОБИОМ И АУТОИММУННЫЕ БОЛЕЗНИ
- ПРОБИОТИКИ и ГРУДНЫЕ ДЕТИ
- ПРОБИОТИКИ, БЕРЕМЕННОСТЬ, РОДЫ
- ВИТАМИННЫЙ СИНТЕЗ
- АМИНОКИСЛОТНЫЙ СИНТЕЗ
- АНТИМИКРОБНЫЕ СВОЙСТВА
- КОРОТКОЦЕПОЧЕЧНЫЕ ЖИРНЫЕ КИСЛОТЫ
- СИНТЕЗ БАКТЕРИОЦИНОВ
- АЛИМЕНТАРНЫЕ ЗАБОЛЕВАНИЯ
- МИКРОБИОМ И ПРЕЦИЗИОННОЕ ПИТАНИЕ
- ФУНКЦИОНАЛЬНОЕ ПИТАНИЕ
- ПРОБИОТИКИ ДЛЯ СПОРТСМЕНОВ
- ПРОИЗВОДСТВО ПРОБИОТИКОВ
- ЗАКВАСКИ ДЛЯ ПИЩЕВОЙ ПРОМЫШЛЕННОСТИ
- НОВОСТИ
Кровь в середине цикла у женщин
В норме кровотечения должны быть в менструальную фазу цикла. Кровяные выделения в межменструальный период — частый признак гинекологических заболеваний. Межменструальные кровяные выделения называются метроррагией. Они могут быть незначительными или интенсивными.
Кровяные выделения в межменструальный период — частый признак гинекологических заболеваний. Межменструальные кровяные выделения называются метроррагией. Они могут быть незначительными или интенсивными.
Периодически сбои менструального цикла возникают у каждой женщины и не всегда это признак каких-либо нарушений. Если цикл нестабильный, сложно понять — кровяные выделения из влагалища связаны с началом менструации или нет.
Физиологические причины межменструальных кровяных выделений.
Кровяные выделения во время овуляции
В норме продолжительность менструального цикла — 21-35 дней. Геморрагические выделения чаще всего наблюдаются на 10-16 день, что соответствует дням овуляции. Созревшая яйцеклетка выходит из фолликула, что сопровождается незначительными мажущими кровяными выделениями, продолжающимися 1-3 дня. В этот период возможно появление невыраженных болей в нижних отделах живота и вздутие кишечника.
Кровотечения при приеме комбинированных оральных контрацептивов (КОК) – прорывные кровотечения.

Скудные кровяные выделения часто появляются в первые 2-3 месяца приема КОК, поскольку в этот период происходит гормональная перестройка. После адаптации организма к КОК ациклические кровяные выделения прекращаются. Если этого не происходит, то необходимо обратиться к гинекологу для подбора другого препарата.
Также при приеме КОК возможны ациклические кровотечения при нарушении режима приема препарата (пропуски приема, недостаточное всасывание препарата из желудочно-кишечного тракта в связи с поносом, рвотой).
Такие же ациклические кровяные выделения возможны при использовании внутриматочной гормональной системы «Мирена», причем скудные непродолжительные (3-4-5 дней) ациклические кровяные выделения могут сопровождать весь период использования этой системы. Такая ситуация не требует коррекции и воспринимается женщиной как нерегулярные менструации.
Патологические причины межменструальных кровяных выделений
Периодические кровяные выделения между менструациями могут быть результатом различных гинекологических и негинекологических заболеваний.
Из гинекологических причин следует отметить следующие:
- Воспалительные заболевания – воспаление матки и придатков, воспаления влагалища, вызванные инфекциями, передающимися половым путем – частая причина ациклических кровотечений.
- Доброкачественные заболевания матки – миома матки, аденомиоз, полипы полости матки, гиперплазия эндометрия – могут стать причиной кровотечений, как связанных с менструацией, так и не связанных.
- Злокачественные новообразования органов репродуктивной системы. Рак шейки матки, рак тела матки, рак маточной трубы, яичников, влагалища нередко сопровождаются ациклическими кровотечениями
- Механические повреждения слизистой оболочки влагалища и шейки матки могут вызывать как скудные, так и обильные кровотечения. Эрозия и эктропион шейки матки нередко травмируется при половом контакте, т.к. слизистая на участке эрозии и эктропиона отличается очень тонким слоем клеток, целостность которого легко нарушается при дотрагивании.
 Слизистая влагалища женщин перименопаузального периода и в постменопаузе истончается и становится сухой по причине уменьшения количества половых гормонов, что также приводит к травмированию при контакте. Грубые половые контакты в любом возрасте нередко приводят к разрывам стенок влагалища, сопровождающимся кровотечениями различной интенсивности, вплоть до очень обильных, профузных кровотечений.
Слизистая влагалища женщин перименопаузального периода и в постменопаузе истончается и становится сухой по причине уменьшения количества половых гормонов, что также приводит к травмированию при контакте. Грубые половые контакты в любом возрасте нередко приводят к разрывам стенок влагалища, сопровождающимся кровотечениями различной интенсивности, вплоть до очень обильных, профузных кровотечений. - Отдельной причиной кровотечений, не связанных с менструацией следует отметить беременность. Особенно часто кровяные выделения появляются на малых сроках беременности и могут свидетельствовать о начавшемся выкидыше. Внематочная беременность в подавляющем большинстве случаев сопровождается скудными кровяными выделениями.
Среди негинекологических причин следует отметить такие:
- Эндокринные заболевания, оказывающие влияние на репродуктивную систему, такие как болезнь поликистозных яичников, вызываемая дисбалансом половых гормонов, продуцируемых надпочечниками, опухоли гипофиза, заболевания щитовидной железы и др.
 Гормональные дисфункции яичников также вызывают диабет и ожирение.
Гормональные дисфункции яичников также вызывают диабет и ожирение. - Болезни крови, связанные с нарушением её свертываемости, могут вызывать кровотечения в любых органах, в том числе и половых. Как правило, такие кровотечения, если они не связаны с менструацией, очень скудные и продолжительные, но при этом сами менструации могут переходить в настоящее кровотечение.
Другие причины аномальных маточных кровотечений
- Диеты, сопровождающиеся изменением метаболизма, снижением количества поступающих в организм витаминов и микроэлементов, могут стать причиной нарушения функции репродуктивных органов, а следовательно, и менструального цикла.
- Медикаментозное воздействие. Ряд лекарственных препаратов способен вызвать маточные кровотечения. Наиболее часто употребляемыми препаратами являются антикоагулянты и антиагреганты, нередко используемые длительными курсами для профилактики тромбозов и других заболеваний сердечно-сосудистой системы.
 Часто используемый с профилактической целью аспирин также относится к препаратам, способным спровоцировать кровотечение. Нестероидные противовоспалительные средства – так любимые в народе «обезболивающие» — при длительном применении также вызывают кровотечения. В числе других лекарственных препаратов, повышающих риск кровотечений, следует отметить некоторые антигистаминные средства, блокаторы кальциевых каналов, антидепрессанты, нейролептики и пр.
Часто используемый с профилактической целью аспирин также относится к препаратам, способным спровоцировать кровотечение. Нестероидные противовоспалительные средства – так любимые в народе «обезболивающие» — при длительном применении также вызывают кровотечения. В числе других лекарственных препаратов, повышающих риск кровотечений, следует отметить некоторые антигистаминные средства, блокаторы кальциевых каналов, антидепрессанты, нейролептики и пр. - Условия жизни и быта. Хронические и острые стрессы, смена часовых поясов, климатических зон, хроническое недосыпание, чрезмерные физические нагрузки и многие другие факторы могут стать причиной аномальных кровяных выделений, связанных с нарушением регуляции репродуктивной системы, особенно, у юных девушек и женщин периклимактерического периода, т.е. в периоды жизни, характеризующиеся неустойчивой гормональной регуляцией. В этих случаях, как правило, при физической и психической гармонизации жизни аномальные кровотечения прекращаются.

В заключение необходимо отметить, что понять причину маточных кровотечений возможно лишь при тщательном обследовании у гинеколога, и нередко, с привлечением других специалистов. При любых аномальных кровяных выделениях из половых путей женщина должна не принимать выжидательную тактику и не заниматься самолечением, а незамедлительно обратиться к гинекологу во избежание тяжелых осложнений, возникших по причине вовремя не выявленных болезней.
Статья проверена врачом
Граль Ирина Олеговна
Врач акушер-гинеколог высшей категории.
Опыт работы 30 лет.
Подробнее о враче
Поставить оценкуВам может быть интересно
Специалисты медицинского центра работают по предварительной записи. Звоните и записывайтесь заранее
Клиника МедАструм в Москве
Район Очаково-Матвеевское ул. Большая Очаковская, дом 44
 ru
ruПН – ПТ: с 9 00до 19 00 СБ – ВС: с 9 00до 19 00
Боль при овуляции (Mittelschmerz): почему это происходит
Mittelschmerz — это боль в области таза и внизу живота, которую некоторые женщины испытывают во время овуляции. Овуляция обычно происходит примерно посередине между менструальными циклами; отсюда и термин mittelschmerz , происходящий от немецких слов, означающих «середина» и «боль».
Боль при овуляции может варьироваться от легкого покалывания до сильного дискомфорта и обычно длится от минут до часов. Обычно он ощущается на одной стороне живота или таза и может меняться каждый месяц, в зависимости от того, какой яичник выпускает яйцеклетку во время этого цикла. В некоторых случаях могут возникать небольшие вагинальные кровотечения или выделения. Некоторые женщины испытывают тошноту, особенно если боль сильная.
Обычно он ощущается на одной стороне живота или таза и может меняться каждый месяц, в зависимости от того, какой яичник выпускает яйцеклетку во время этого цикла. В некоторых случаях могут возникать небольшие вагинальные кровотечения или выделения. Некоторые женщины испытывают тошноту, особенно если боль сильная.
У многих женщин овуляция никогда не бывает болезненной. Некоторые женщины, однако, испытывают боль в середине цикла каждый месяц и могут определить по боли, что у них овуляция.
По мере развития яйцеклетки в яичнике она окружена фолликулярной жидкостью. Во время овуляции из яичника выделяется яйцеклетка и жидкость, а также немного крови. Хотя точная причина миттельшмерца неизвестна, считается, что жидкость или кровь могут раздражать слизистую оболочку брюшной полости, вызывая боль. Боль проходит вскоре после выхода яйцеклетки или после того, как организм впитает жидкость или кровь.
Овуляция обычно происходит примерно за две недели до следующего цикла, поэтому время возникновения боли позволяет легко распознать миттельшмерц. Чтобы помочь определить, связана ли ваша боль с овуляцией, ваш врач может попросить вас составить график менструальных циклов, отмечая любые эпизоды боли, а также ее локализацию (боль при овуляции обычно возникает на одной стороне нижней части живота). ). Ваш врач также может провести обследование брюшной полости и таза, чтобы исключить другие возможные причины боли, такие как эндометриоз или киста яичника. Если у вас сильная боль или если врач заметит какие-либо нарушения при осмотре, он может назначить анализы крови, УЗИ или рентген, чтобы определить причину вашей боли.
Чтобы помочь определить, связана ли ваша боль с овуляцией, ваш врач может попросить вас составить график менструальных циклов, отмечая любые эпизоды боли, а также ее локализацию (боль при овуляции обычно возникает на одной стороне нижней части живота). ). Ваш врач также может провести обследование брюшной полости и таза, чтобы исключить другие возможные причины боли, такие как эндометриоз или киста яичника. Если у вас сильная боль или если врач заметит какие-либо нарушения при осмотре, он может назначить анализы крови, УЗИ или рентген, чтобы определить причину вашей боли.
Боль при овуляции обычно проходит примерно через 24 часа, поэтому специального лечения не требуется. Болеутоляющие средства, отпускаемые без рецепта, такие как Aleve (напроксен) или Motrin (ибупрофен), обычно эффективны для снятия миттельшмерца. Приложите грелку к нижней части живота или примите теплую ванну, чтобы облегчить дискомфорт. Женщины с особенно болезненной овуляцией могут почувствовать облегчение, принимая противозачаточные таблетки с комбинацией эстрогена и прогестерона, которые предотвращают овуляцию.
Предотвращение овуляции, которое можно осуществить с помощью противозачаточных таблеток эстроген-прогестерон, является единственным способом эффективно предотвратить миттельшмерц.
Позвоните своему врачу, если во время овуляции вы испытываете любой из следующих симптомов:
- Лихорадка
- Боль при мочеиспускании
- Покраснение или жжение кожи в месте боли
- Рвота
- Боль в середине цикла длится дольше чем в день
Вам также следует позвонить своему врачу, если вы пропустили свой последний менструальный период.
Top Picks
Овуляционная боль (Mittelschmerz ): Почему это происходит
Написано редакторами WebMD
2022
- У кого болезненная овуляция?
- Что вызывает болезненную овуляцию?
- Как узнать, вызвана ли моя боль овуляцией?
- Как лечить болезненную овуляцию?
- Можно ли предотвратить болезненную овуляцию?
- Когда мне следует позвонить своему врачу по поводу болезненной овуляции?
- Подробнее
Mittelschmerz — это боль в области таза и внизу живота, которую некоторые женщины испытывают во время овуляции. Овуляция обычно происходит примерно посередине между менструальными циклами; отсюда и термин mittelschmerz , происходящий от немецких слов, означающих «середина» и «боль».
Овуляция обычно происходит примерно посередине между менструальными циклами; отсюда и термин mittelschmerz , происходящий от немецких слов, означающих «середина» и «боль».
Боль при овуляции может варьироваться от легкого покалывания до сильного дискомфорта и обычно длится от минут до часов. Обычно он ощущается на одной стороне живота или таза и может меняться каждый месяц, в зависимости от того, какой яичник выпускает яйцеклетку во время этого цикла. В некоторых случаях могут возникать небольшие вагинальные кровотечения или выделения. Некоторые женщины испытывают тошноту, особенно если боль сильная.
У многих женщин овуляция никогда не бывает болезненной. Некоторые женщины, однако, испытывают боль в середине цикла каждый месяц и могут определить по боли, что у них овуляция.
По мере развития яйцеклетки в яичнике она окружена фолликулярной жидкостью. Во время овуляции из яичника выделяется яйцеклетка и жидкость, а также немного крови. Хотя точная причина миттельшмерца неизвестна, считается, что жидкость или кровь могут раздражать слизистую оболочку брюшной полости, вызывая боль. Боль проходит вскоре после выхода яйцеклетки или после того, как организм впитает жидкость или кровь.
Боль проходит вскоре после выхода яйцеклетки или после того, как организм впитает жидкость или кровь.
Овуляция обычно происходит примерно за две недели до следующего цикла, поэтому время возникновения боли позволяет легко распознать миттельшмерц. Чтобы помочь определить, связана ли ваша боль с овуляцией, ваш врач может попросить вас составить график менструальных циклов, отмечая любые эпизоды боли, а также ее локализацию (боль при овуляции обычно возникает на одной стороне нижней части живота). ). Ваш врач также может провести обследование брюшной полости и таза, чтобы исключить другие возможные причины боли, такие как эндометриоз или киста яичника. Если у вас сильная боль или если врач заметит какие-либо нарушения при осмотре, он может назначить анализы крови, УЗИ или рентген, чтобы определить причину вашей боли.
Боль при овуляции обычно проходит примерно через 24 часа, поэтому специального лечения не требуется. Болеутоляющие средства, отпускаемые без рецепта, такие как Aleve (напроксен) или Motrin (ибупрофен), обычно эффективны для снятия миттельшмерца.
