Что такое апоплексия яичника. Каковы симптомы апоплексии яичника. Как диагностируют апоплексию яичника. Какие методы лечения применяют при апоплексии яичника. Как предотвратить апоплексию яичника.
Что такое апоплексия яичника?
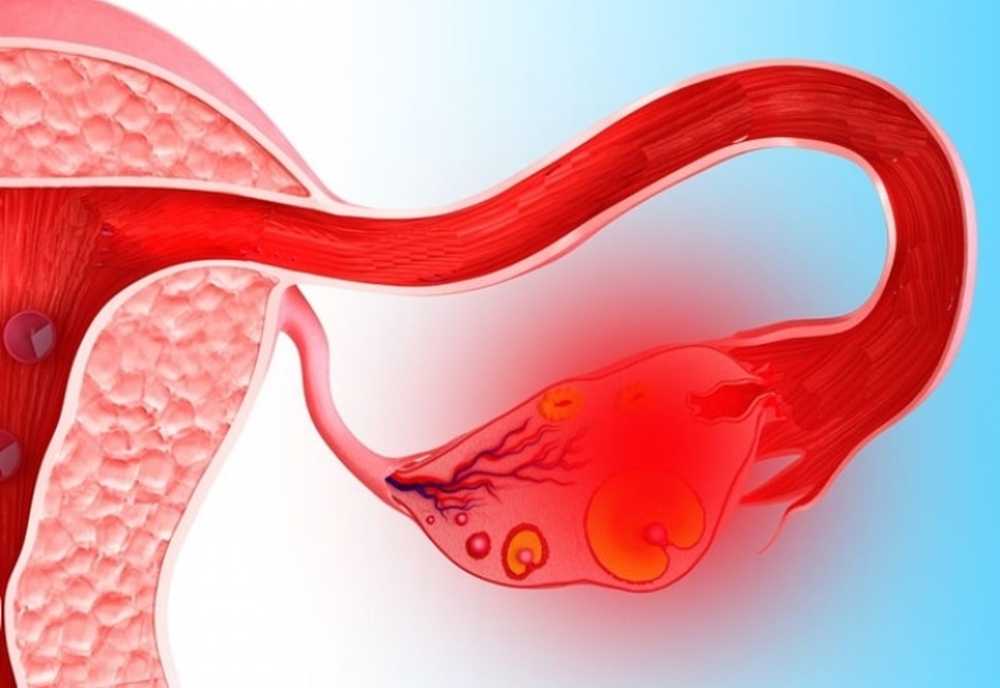
Апоплексия яичника — это внезапное нарушение целостности яичника, сопровождающееся разрывом его капсулы и кровоизлиянием в брюшную полость. При этом происходит разрыв сосудов яичника, что приводит к внутреннему кровотечению.
Апоплексия яичника обычно возникает спонтанно и внезапно. Это потенциально опасное состояние, требующее неотложной медицинской помощи.
Каковы основные причины апоплексии яичника?
Основными причинами, которые могут спровоцировать апоплексию яичника, являются:
- Воспалительные заболевания органов малого таза
- Кисты яичников
- Аномальное расположение половых органов
- Длительное существование персистирующего желтого тела
- Травмы живота
- Чрезмерные физические нагрузки
- Половой акт
- Стрессы
- Нейроэндокринные нарушения
В некоторых случаях апоплексия яичника может возникнуть без видимых причин, даже в состоянии покоя.

Какие симптомы возникают при апоплексии яичника?
Основные симптомы апоплексии яичника включают:
- Внезапную острую боль внизу живота, возникающую обычно в середине менструального цикла
- Боль может отдавать в прямую кишку, поясницу или область пупка
- Кровотечение, возникающее при разрыве фолликула или кисты
- Снижение артериального давления
- Учащение пульса
- Слабость, головокружение
- Возможна потеря сознания
- Дрожь, тошнота, рвота
- Холодный пот
- Сухость во рту
При появлении этих симптомов нужно срочно обратиться к врачу, не дожидаясь развития более тяжелых проявлений апоплексии яичника.
Как диагностируют апоплексию яичника?
Для диагностики апоплексии яичника врач проводит следующие обследования:
- Сбор анамнеза и жалоб пациентки
- Гинекологический осмотр
- УЗИ органов малого таза
- Общий и биохимический анализ крови
- Анализ на ХГЧ для исключения внематочной беременности
- При необходимости — КТ или МРТ малого таза
УЗИ позволяет выявить наличие свободной жидкости в брюшной полости, что указывает на кровотечение. Также оценивается состояние яичников и других органов малого таза.

Можно ли диагностировать апоплексию яичника до разрыва?
Диагностировать апоплексию яичника до самого разрыва достаточно сложно, так как симптомы могут быть схожи с другими гинекологическими заболеваниями. Однако при регулярном наблюдении у гинеколога и проведении УЗИ можно выявить факторы риска, например, кисты яичников.
Какие существуют методы лечения апоплексии яичника?
Методы лечения апоплексии яичника зависят от тяжести состояния:
Консервативное лечение
Применяется при легкой форме заболевания и включает:
- Постельный режим
- Холод на низ живота
- Обезболивающие и противовоспалительные препараты
- Гемостатические средства для остановки кровотечения
- Инфузионная терапия
Хирургическое лечение
Показано при тяжелом течении апоплексии яичника и сильном кровотечении. Проводится:
- Лапароскопия — малоинвазивная операция через небольшие разрезы
- Лапаротомия — полостная операция через разрез на животе
Во время операции удаляют излившуюся кровь, ушивают место разрыва яичника, при необходимости удаляют кисту. В тяжелых случаях может потребоваться удаление яичника.

Какие могут быть последствия апоплексии яичника?
Возможные осложнения апоплексии яичника включают:
- Массивную кровопотерю
- Развитие спаечного процесса в малом тазу
- Повторные разрывы яичника
- Нарушение менструального цикла
- Бесплодие
Своевременное обращение к врачу и правильное лечение позволяют избежать серьезных последствий апоплексии яичника.
Как предотвратить апоплексию яичника?
Для профилактики апоплексии яичника рекомендуется:
- Регулярно посещать гинеколога — не реже 2 раз в год
- Проходить УЗИ органов малого таза
- Своевременно лечить воспалительные заболевания
- Избегать чрезмерных физических нагрузок
- Контролировать вес
- Избегать стрессов
- При планировании беременности пройти полное обследование
Соблюдение этих рекомендаций поможет снизить риск развития апоплексии яичника и других гинекологических заболеваний.
Когда нужно срочно обратиться к врачу?
Необходимо немедленно обратиться за медицинской помощью при следующих симптомах:
- Внезапная острая боль внизу живота
- Головокружение, слабость, потеря сознания
- Кровянистые выделения вне менструации
- Тошнота, рвота на фоне болей в животе
- Повышение температуры тела
Своевременное обращение к врачу позволит быстро диагностировать апоплексию яичника и начать необходимое лечение, что поможет избежать серьезных осложнений.
Что такое апоплексия яичника и в чем ее опасность для женщины?
Многие из нас привыкают переносить боль на ногах и «перебиваться» обезболивающими препаратами, ограничивая себя при этом в самом главном – обращении к врачу. Что такое апоплексия яичника, в чем ее опасность для женщины и что произойдет, если вовремя не записаться на консультацию гинеколога? На наши вопросы отвечает акушер-гинеколог, врач высшей категории, ведущий специалист и заведующая отделением «Допомога Плюс» Теремки Лина Ирха.
При апоплексии яичника происходит разрыв капсулы яичника, нарушение его целостности. Происходит это обычно спонтанно. Апоплексия яичника влечет за собой также и разрыв сосуда, за чем следует внутреннее кровотечение в брюшную полость.
Почему возникает апоплексия яичника?Апоплексия яичника – явление спонтанное, внезапное. Возникать она может по следующим причинам:
- воспалительные заболевания придатков матки;
- кисты яичников, изменения кист;
- аномально расположенные половые органы;
- длительное существование персистенции желтого тела;
- травмы живота;
- физическое напряжение или половой акт;
- большое количество стрессов;
- нейроэндокринные нарушения.

Известны случаи, когда апоплексия яичника возникала и в спокойном состоянии, когда предпосылок к этому не было.
Какие симптомы апоплексии яичника?Всё начинается с боли внизу живота – она возникает в середине цикла, возможна после небольшой задержки менструации. Боль также может отдавать в прямую кишку, в отдел поясницы или область пупка. Следующий этап – кровотечение, которое возникает в случае разрыва фолликула, кисты, резкого изменения внутрибрюшного давления.
Далее следуют такие симптомы:
- снижается артериальное давление;
- учащается пульс;
- появляются слабость и головокружение;
- пациентка может потерять сознание;
- возможно появление дрожи, тошноты, рвоты, пациентку бросает в холодный пот;
- ощущается пересыхание во рту.
Ждать, пока проявятся симптомы второго этапа апоплексии яичника, не стоит. Если вы чувствуете боль внизу живота, у вас болезненные менструации, сбился цикл или возникают кровотечения вне менструального цикла, вам обязательно нужно записаться на прием к гинекологу.
Симптомы, которые наблюдаются при апоплексии яичника, характерны для многих заболеваний. Поэтому крайне сложно поставить точный диагноз, но всё же это возможно. Гинекологу необходимо осмотреть пациентку, собрать полный анамнез и назначить УЗИ органов малого таза.
Как лечат апоплексию яичников?Нельзя выделить какой-то единый тип для лечения апоплексии яичника. Для легкой формы заболевания применяют консервативную терапию, однако этот случается крайне редко.
В основном пациентки с апоплексией яичника попадают к врачу уже в том состоянии, когда необходимо экстренное хирургическое вмешательство. В этом случае проводят либо открытое хирургическое вмешательство, либо лапароскопию. Разумеется, второй вариант – лапароскопическая операция – является более щадящим для пациентки и позволяет быстрее восстановиться.
Так, во время лапароскопической операции важно устранить кровь, которая излилась в брюшную полость. После этого брюшную полость промывают, применяя при этом антисептический раствор. Если есть необходимость, то врач ушивает поврежденный сосуд.
Но на операции лечение апоплексии яичника не заканчивается. Необходимо устранить причину – почему произошел разрыв яичника – и исследовать, вылечить данное заболевание, чтобы не допустить повторного разрыва.
Что будет, если не лечить апоплексию яичника?На том этапе, когда происходит кровотечение, всё может закончиться печально, вплоть до летального исхода. Ведь мы говорим о кровотечении в брюшную полость, оно само собой не пройдет. Нужна операция. А на ранних этапах – риск разрыва яичника и внутреннего кровотечения.
Есть также и последствия, возникающие после лечения. Возможны воспаления в малом тазу, спаечные процессы, повторные разрывы тканей яичника, нарушение менструального цикла и даже бесплодие.
Для начала нужно научить себя регулярно посещать гинеколога – 2 раза в год, сдавать все необходимые анализы, а также обязательно обращаться к врачу внепланово в случае, если чувствуете какие-то симптомы заболевания. Поводом для такого обращения может быть боль внизу живота, кровотечения не в рамках менструального цикла, специфические выделения, которых ранее не было, и так далее.
Также важно своевременно лечить те заболевания, которые диагностированы. Привести к апоплексии яичников могут воспаления придатков и маточных труб, синдром поликистозных яичников и заболевания, передающиеся половым путем. Чтобы выявить их на ранней стадии, нужно не пропускать профилактические осмотры гинекологом и сдавать назначенные врачом анализы.
Записаться на прием к гинекологу в один из медицинских центров «Допомога Плюс» вы можете по телефонам: (044) 223 34 77, (067) 371 35 77, (050) 435 35 77, а также воспользовавшись онлайн-формой на нашем сайте. Выбрать врача, к которому хотите записаться на консультацию, вы можете в разделе «Специалисты» по фильтру «Акушер-гинеколог».
Выбрать врача, к которому хотите записаться на консультацию, вы можете в разделе «Специалисты» по фильтру «Акушер-гинеколог».
Автор статьи: Ирха Лина Сергеевна
Статья составлена с помощью следующих материалов:
Сайт Центра Общественного здоровья МОЗ Украины / Контроль заболеваний
National Library of Medicine / www.nlm.nih.gov
Сайт Национальной Академии медицинских наук Украины / Новости медицины
Гинекологическое УЗИ органов малого таза
УЗИ малого таза по-прежнему остается одной из самых востребованных процедур среди населения, так как это исследование проводится быстро, безболезненно, при этом дает максимум информации о состоянии внутренних репродуктивных органов женщины.В нашем госпитале применяются следующие методы:

• Трансвагинальное УЗИ – осмотр с помощью специального датчика, вводимого непосредственно во влагалище. Метод позволяет более детально рассмотреть структуру органов, определить размер, форму и особенности строения патологических образований.
• Комбинированное – трансабдоминальное сканирование с полным мочевым пузырем и после опорожнения мочевого пузыря переход на трансвагинальное исследование.
Показания к проведению УЗИ органов малого таза
- Диагностика беременности на ранних сроках.
- УЗИ малого таза у женщин необходимо проводить при нарушениях менструального цикла (задержка менструации, начало менструации раньше срока, кровотечения в середине цикла), при обильных или скудных менструациях, при отсутствии менструации, при различных выделениях из влагалища, при болях внизу живота, при появлении выделений в период менопаузы.

- При помощи гинекологического УЗИ выявляются различные заболевания: от воспалительных гинекологических заболеваний до доброкачественных и злокачественных образований матки и яичников (в том числе эндометриоз, сальпингоофорит, кисты яичников, эндометрит и др.).
- УЗИ матки дает возможность ранней диагностики миомы матки.
- УЗИ малого таза широко применяется для мониторирования фолликулярного аппарата яичников при лечении бесплодия и планировании беременности.
- Ультразвуковое исследование малого таза назначается при приеме противозачаточных и гормональных препаратов, при наличии внутриматочного контрацептива («спираль») для контроля и выявления осложнений.
- УЗИ при беременности (акушерское УЗИ) позволяет наблюдать за нормальным развитием плода и своевременно выявлять патологию.
- В урологии УЗИ малого таза необходимо для выявления причин расстройств мочеиспускания, недержания мочи и патологии уретры (мочеиспускательного канала).

Фолликулометрия – это диагностический ультразвуковой метод, позволяющий определять день овуляции и качество протекания фаз менструального цикла. Метод подразумевает ультразвуковой мониторинг за созреванием фолликула, ростом эндометрия и наличием признаков овуляции в соответствующих фазах цикла.
Как правило, первый раз это обследование назначают на 4-5-6 день от начала менструального цикла или же сразу по окончании менструации. В этой ранней фазе наблюдается одновременное развитие нескольких фолликулов, один из которых затем начинает опережать рост других. Чтобы увидеть последующие изменения, УЗИ повторяют через 1-2 дня до появления признаков овуляции или же до следующей менструации, если овуляция не наступила.
 Чаще это происходит так: 1-е исследование на 4-6-й день МЦ, 2-е исследование на 12-14 -й день МЦ, 3-е исследование — перед предполагаемой менструацией за 3-5 дней.
Чаще это происходит так: 1-е исследование на 4-6-й день МЦ, 2-е исследование на 12-14 -й день МЦ, 3-е исследование — перед предполагаемой менструацией за 3-5 дней. Факт овуляции при динамическом ультразвуковом исследовании подтверждает:
• фиксирование зрелого фолликула;
• его исчезновение;
• появление в пространстве позади матки свободной жидкости;
• формирование жёлтого тела на месте зрелого фолликула;
В результате обследования могут быть получены следующие результаты:
• Нормальная овуляция – процессы роста и развития фолликула протекают в пределах нормы.
• Атрезия фолликула – овуляция не происходит, фолликул уменьшается в размерах.
• Персистенция фолликула – фолликул развивается до привычных размеров, но овуляция не происходит, фолликул остаётся существовать в таком состоянии еще некоторое время.
• Фолликулярная киста – фолликул увеличивается до стандартных размеров, овуляция не происходит, фолликул продолжает расти, формируя кисту.
• Лютеинизация фолликула – происходит образование жёлтого тела без перехода яйцеклетки в брюшную полость.
• Фолликулогенез не наблюдается – на протяжении всего цикла отсутствует какая-либо динамика развития фолликулов.
Отделение
Отделение ультразвуковой диагностики
Фотогалерея
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
- УЗИ органов малого таза
Previous
Next
John Paul Roberts, MD, FACOG: OBGYN
Как воспалительные заболевания органов малого таза влияют на менструальный цикл: John Paul Roberts, MD, FACOG: OBGYN Воспалительные заболевания органов малого таза — это серьезное заболевание, поражающее репродуктивные органы в брюшной полости. Этот тип инфекции вызывает ряд симптомов, в том числе проблемы с менструальным циклом. Но раннее выявление и лечение этой проблемы спасает вас от осложнений в будущем.
Этот тип инфекции вызывает ряд симптомов, в том числе проблемы с менструальным циклом. Но раннее выявление и лечение этой проблемы спасает вас от осложнений в будущем.
Если вы живете в районе Плано, штат Техас, доктор Джон Пол Робертс – опытный акушер-гинеколог, предлагающий отличный уход при проблемах с менструальным циклом. Если он определит, что ваши симптомы вызваны ВЗОМТ, доктор Робертс быстро и эффективно поможет решить эту проблему.
Что такое воспалительное заболевание органов малого таза?
Воспалительные заболевания органов малого таза — это проблема, возникающая с вашими репродуктивными органами. Обычно это происходит из инфекции, передающейся половым путем , которая распространяется из влагалища в брюшную полость. Это заражает вашу матку, яичники и фаллопиевы трубы.
Основной причиной ВЗОМТ является незащищенный секс с кем-то, у кого есть инфекция, передающаяся половым путем. Он передается вам и без лечения вызывает ВЗОМТ. В некоторых случаях бактерии остаются во влагалище после секса, что также может привести к ВЗОМТ.
Существует много симптомов, связанных с ВЗОМТ. У вас могут быть некоторые или все из следующих симптомов:
- Необычные выделения из влагалища
- Боль в области таза или живота
- Болезненный половой акт
- Нерегулярные вагинальные кровотечения
- Частое или болезненное мочеиспускание
- Кровотечение после секса
Хотя эти симптомы могут также сигнализировать о других проблемах, одной из основных причин является ВЗОМТ. Эта проблема влияет на ваше общее репродуктивное здоровье и ваши месячные.
ПИД и ваши месячные — связаны?
На ваши месячные определенно влияет PID. Инфекция обычно начинается во влагалище и, если ее не лечить, попадает в матку. Оттуда он также может распространиться на ваши яичники и фаллопиевы трубы.
Когда инфекция достигает матки, она поражает клетки и внутреннюю оболочку. Эта подкладка — это то, что выпадает во время менструации. Когда у вас ВЗОМТ, это меняет то, как ваша матка избавляется от слизистой оболочки.
Например, ваши выделения во время менструации могут быть намного обильнее, чем обычно, когда вы имеете дело с ВЗОМТ. Ваши месячные также могут быть длиннее, чем обычно, из-за более сильного кровотока.
Если у вас ВЗОМТ, это также иногда приводит к задержке начала менструации. Хотя поздний период является ранним признаком беременности, когда это связано с ВЗОМТ, вы также будете страдать от других неприятных симптомов, таких как неприятные выделения из влагалища и боль в области таза.
Спазмы — еще один аспект менструации, который усугубляется при ВЗОМТ. Частично это может быть связано с болью в области таза или живота, связанной с этим заболеванием. Но ваше тело также пытается бороться с инфекцией, что приводит к воспалению в матке и спазмам.
Кровотечение после секса или между менструациями также часто встречается при ВЗОМТ. Если у вас есть какие-либо изменения в менструальном цикле, сильные спазмы или боль, лучше сразу же обратиться к доктору Робертсу для лечения.
Когда обращаться за лечением ВЗОМТ
Каждый раз, когда вы испытываете боль в животе или изменения менструального цикла, вам следует обратиться за медицинской помощью. ВЗОМТ является лишь одной из многих причин боли и других симптомов, влияющих на репродуктивные органы.
Есть несколько обстоятельств, при которых вам следует немедленно обратиться к доктору Робертсу. Если вы считаете, что у вас ВЗОМТ и какие-либо из следующих симптомов, наша команда рекомендует немедленно обратиться за медицинской помощью:
- Выделения из влагалища с неприятным запахом
- Лихорадка более 101 градуса
- Сильная боль в области таза
- Рвота, при которой вы ничего не можете сдержать
Даже если у вас легкие или умеренные симптомы ВЗОМТ, доктор Робертс рекомендует вам обратиться к нему за лечением. Изменения менструального цикла, кровотечение после полового акта и болезненное мочеиспускание — все это признаки потенциальной инфекции, передающейся половым путем.
Своевременное лечение предотвращает распространение инфекции, вызывающей ВЗОМТ. Невылеченные инфекции, передающиеся половым путем, приводят к бесплодию и хронической тазовой боли. С помощью лечения доктор Робертс помогает вам предотвратить эти осложнения.
Если у вас воспалительное заболевание органов малого таза, вам необходима квалифицированная помощь. Не стесняйтесь позвонить в наш офис в Плано, штат Техас, или записаться на прием к доктору Робертсу через наш веб-сайт.
Противозачаточные таблетки или ВМС: что мне подходит?
Выбор метода контрацепции может сбить с толку из-за множества доступных вариантов. Есть много вещей, которые следует учитывать, если вы пытаетесь выбрать между таблеткой и ВМС. Читайте дальше, чтобы узнать, какой вариант может быть лучшим для вас и вашего образа жизни.
Почему фолиевая кислота имеет решающее значение во время беременности
Когда вы беременны, вы предпринимаете множество шагов для обеспечения здоровья будущего ребенка. Одна из самых важных вещей, которые вы можете сделать, это принимать фолиевую кислоту. Продолжайте читать, чтобы узнать о пользе фолиевой кислоты во время беременности.
Одна из самых важных вещей, которые вы можете сделать, это принимать фолиевую кислоту. Продолжайте читать, чтобы узнать о пользе фолиевой кислоты во время беременности.
Как снизить риск ночной потливости в период менопаузы
Просыпаться посреди ночи в поту не очень весело, но во время менопаузы это не редкость. Продолжайте читать, чтобы узнать, как уменьшить вероятность ночной потливости во время менопаузы.
4 обнадеживающих факта о бесплодии
Удивительное количество пар борется с бесплодием. Если вы один из них, не теряйте надежды. Мы можем помочь. Продолжайте читать, чтобы открыть для себя обнадеживающие факты о бесплодии.
Как контролировать диабет во время беременности
Диабет во многом влияет на вашу жизнь, даже во время беременности. Если у вас диабет и вы планируете забеременеть, вам необходимо знать несколько вещей. Продолжайте читать, чтобы узнать, как управлять диабетом во время беременности.
Если у вас диабет и вы планируете забеременеть, вам необходимо знать несколько вещей. Продолжайте читать, чтобы узнать, как управлять диабетом во время беременности.
Маммограммы: что значит иметь плотную грудь?
Регулярные маммограммы — лучший способ раннего выявления признаков рака молочной железы. Но что, если в вашем отчете говорится, что у вас плотная ткань молочной железы? Продолжайте читать, чтобы узнать больше о том, что плотная грудь означает для вашего здоровья.
Нормально ли иметь боль в верхней части спины во время месячных?
Женщинам приходится сталкиваться с множеством изменений в своем организме по мере старения, и одной из вещей, которые они никогда не получают легко, являются менструальные боли. Наряду с регулярными кровотечениями ежемесячные менструации также могут вызывать болезненные спазмы, головные боли, тошноту и утомляемость. Некоторые женщины также жалуются на боли в нижней части живота и в верхней части спины.
Стоит ли беспокоиться о болях в верхней части спины во время месячных? Нисколько. Хотя боль в верхней части спины во время менструации не является универсальным явлением для всех женщин, она все же является одним из возможных симптомов предменструального синдрома или дисменореи. Это нормальное состояние, вызванное простагландинами, которые сигнализируют матке о сокращении и вызывают болезненные менструации со случайными болями в верхней части спины.
Боль в верхней части спины во время менструации: чем она вызвана?
Менструация – это то, через что проходят все женщины, прежде чем они достигнут возраста менопаузы. Обычно это начинается в возрасте от 12 до 15 лет, что указывает на то, что девочка близка к концу полового созревания, а также является признаком развития ее половых и репродуктивных характеристик.
В среднем первая менструация у девочки может сопровождаться некоторыми заметными симптомами, такими как мышечные спазмы, вздутие живота, прыщи, перепады настроения и болезненность молочных желез. Их кровотечение также может длиться всего несколько дней, так как организму требуется некоторое время, чтобы приспособиться к регулярному менструальному циклу. После того, как они развили шаблон, они могут ожидать месячных периодов, которые могут длиться до недели. Это также когда они могут начать испытывать симптомы дисменореи, такие как боль в верхней части спины.
Их кровотечение также может длиться всего несколько дней, так как организму требуется некоторое время, чтобы приспособиться к регулярному менструальному циклу. После того, как они развили шаблон, они могут ожидать месячных периодов, которые могут длиться до недели. Это также когда они могут начать испытывать симптомы дисменореи, такие как боль в верхней части спины.
Дисменорея — это медицинский термин, используемый для описания болезненных менструаций или менструальных спазмов. Некоторый дискомфорт во время менструации является нормальным, но дисменорея уже признана расстройством, которое может быть вызвано различными факторами. Это чаще встречается у женщин с нерегулярным менструальным циклом или сопутствующими заболеваниями, влияющими на их репродуктивные органы.
Боль в спине как симптом дисменореи
Во время менструального цикла гормоны в организме женщины претерпевают ряд изменений. Уровни эстрогена и прогестерона обычно колеблются в течение менструального цикла, что вызывает неприятные симптомы.
Есть еще одно гормоноподобное вещество, которое участвует во время менструального цикла, называемое простагландинами. На самом деле это группа липидов, которые отвечают за несколько процессов в организме, включая овуляцию и менструацию.
В первый день менструального цикла простагландины помогают отделить слизистую оболочку матки от матки, что вызывает менструацию. Он также является основной причиной сокращений мышц матки, что приводит к судорогам и острой боли в области таза, живота и спины. На протяжении всего цикла уровень простагландинов также может увеличиваться и приводить к сильной боли в пояснице или верхней части спины.
В исследовании, посвященном оценке распространенности дисменореи среди студенток колледжей, исследователи сообщили, что только около 16% испытуемых ощущали боль в пояснице во время менструации. Другими часто определяемыми местами боли при дисменорее были нижняя часть живота и бедра.
Из исследования также следует, что боль в нижней или верхней части спины во время менструации длится всего несколько дней. По крайней мере, 37% участников сообщили о симптомах дисменореи только в течение 1 дня, за ними следуют 39,2% и 15,4% участников, которые испытывали боль в течение 2-3 дней соответственно. Некоторые женщины также замечают, что их боль продолжается до конца менструального цикла.
По крайней мере, 37% участников сообщили о симптомах дисменореи только в течение 1 дня, за ними следуют 39,2% и 15,4% участников, которые испытывали боль в течение 2-3 дней соответственно. Некоторые женщины также замечают, что их боль продолжается до конца менструального цикла.
6 Возможные состояния, вызывающие боль в верхней части спины при менструации
В большинстве случаев боль в верхней части спины при менструации вызвана первичной дисменореей, которая провоцируется активностью простагландинов во время цикла. Однако бывают случаи, когда вы замечаете необычную мышечную боль и сильные судороги во время менструации в среднем возрасте. Это называется вторичной дисменореей и обычно возникает на фоне основного заболевания, затрагивающего вашу репродуктивную систему.
Вот некоторые из возможных состояний, которые могут вызывать болезненные менструации и боль в верхней части спины:
1) Эндометриоз
Это происходит, когда ткань эндометрия, которая должна расти внутри матки, формируется снаружи. Он также может иногда расти вокруг других органов, таких как яичники, фаллопиевы трубы и таз. Общими симптомами эндометриоза являются дисменорея, обильные кровотечения, болезненное мочеиспускание и дефекация, а также запоры. У некоторых женщин также может быть инфекция мочевыводящих путей, если у них в мочевом пузыре наблюдается рост ткани эндометрия.
Он также может иногда расти вокруг других органов, таких как яичники, фаллопиевы трубы и таз. Общими симптомами эндометриоза являются дисменорея, обильные кровотечения, болезненное мочеиспускание и дефекация, а также запоры. У некоторых женщин также может быть инфекция мочевыводящих путей, если у них в мочевом пузыре наблюдается рост ткани эндометрия.
2) Аденомиоз
Это состояние, при котором ткани эндометрия прорастают в мышцы стенок матки. Во время менструального цикла ткань утолщается и обычно разрушается, что вызывает сильный кровоток, болезненные спазмы и боль в области таза. В некоторых случаях матка также может увеличиваться и вызывать болезненность в нижней части живота.
3) Миома матки
Это новообразования, образованные мышечной и соединительной тканью стенок матки. К счастью, миома матки не является злокачественной и часто встречается у взрослых женщин. Он почти никогда не проявляет никаких симптомов, но у некоторых пациентов могут возникать сильные кровотечения, боли в области таза, поясницы или верхней части спины, а также судороги или боли в ногах.
4) Кисты яичников
Это еще один тип новообразований, состоящий из заполненных жидкостью мешочков, которые могут развиваться на яичниках или внутри них. Как и миомы, они обычно безвредны и редко вызывают симптомы или серьезные осложнения. Однако наличие более крупных кист может вызывать болезненные менструации, вздутие живота и хроническую тазовую боль.
5) Воспалительные заболевания органов малого таза
Это состояние относится к инфекции одного из органов женской репродуктивной системы. Обычно это заболевание, передающееся половым путем, которое распространяется на матку, фаллопиевы трубы или яичники. Симптомы воспалительного заболевания органов малого таза обычно слабо выражены и могут включать необычные или зловонные выделения из влагалища, кровотечение, затрудненное мочеиспускание, боль в животе и боль в пояснице или верхней части спины.
6) Анкилозирующий спондилоартрит
Это относится к воспалению суставов и связок позвоночника. Когда он поражает грудной отдел позвоночника, он может вызывать скованность, ограниченное расширение грудной клетки и боль в верхней части спины и плечах. Женщины с анкилозирующим спондилитом также могут испытывать более тяжелые симптомы во время менструации, поскольку гормоны могут вызывать вспышки воспаления.
Когда он поражает грудной отдел позвоночника, он может вызывать скованность, ограниченное расширение грудной клетки и боль в верхней части спины и плечах. Женщины с анкилозирующим спондилитом также могут испытывать более тяжелые симптомы во время менструации, поскольку гормоны могут вызывать вспышки воспаления.
Может ли у вас быть сильная боль в верхней части спины за неделю до месячных?
Да, некоторые женщины ожидают боли в верхней и нижней части спины как минимум за неделю до менструации. Однако это случается не часто и обычно более распространено во время менструации. Некоторые из наиболее распространенных симптомов дисменореи, которые могут возникнуть до начала цикла, — это вздутие живота, болезненность молочных желез, головные боли, перепады настроения и раздражительность.
Что означает боль в груди и в верхней части спины во время менструации?
Существует несколько возможных причин одновременной боли в груди и верхней части спины. Однако, когда это происходит до или во время менструации, это может быть симптомом грудного эндометриоза. Это редкое состояние, которое возникает, когда ткань эндометрия разрастается в легком или вокруг него.
Это редкое состояние, которое возникает, когда ткань эндометрия разрастается в легком или вокруг него.
Может сопровождаться другими симптомами, такими как одышка, кашель, отдающая боль в шее и боль под грудной клеткой. Это должно быть немедленно проверено вашим врачом, чтобы получить надлежащую медицинскую консультацию и лечение.
Как справиться с болью в верхней части спины во время менструации
Боль в пояснице и верхней части спины во время менструации не редкость, и ее легко устранить с помощью нескольких домашних средств. Вот несколько способов уменьшить боль в верхней и нижней части спины во время менструального цикла:
- Обезболивающие . Безрецептурные обезболивающие и противовоспалительные средства могут помочь облегчить сильные менструальные спазмы и боль в верхней части спины.
- Тепловая терапия — Вы также можете приложить к верхней части спины грелку или теплое полотенце, чтобы расслабить напряженные мышцы и облегчить сильную боль от судорог.

- Физиотерапия . Вы также можете пройти курс мануального массажа или массажа глубоких тканей, чтобы облегчить мышечный спазм, снять напряжение и облегчить хроническую боль в верхней части спины. Это также может включать легкие упражнения на растяжку, чтобы облегчить болезненные судороги и боли в верхней части спины.
Если боль в верхней или нижней части спины вызвана вторичной дисменореей, вам могут потребоваться определенные процедуры для устранения нарушений в матке или яичниках. Обязательно проконсультируйтесь со своим лечащим врачом, если вы испытываете другие необычные симптомы боли в спине, чтобы вы могли получить точный диагноз и индивидуальный план лечения.
Проконсультируйтесь с нашими специалистами в Gramercy Pain Center при болях в верхней и нижней части спины
Боль в верхней части спины может быть вызвана многими возможными причинами: плохой осанкой, травмами и гормональными изменениями до и во время менструации.