Что такое экстрасистолия. Какие бывают виды экстрасистол. Как проявляется экстрасистолия. Когда нужно обращаться к врачу при экстрасистолии. Какие методы диагностики применяются. Как лечить экстрасистолию.
Что такое экстрасистолия
Экстрасистолия — это нарушение сердечного ритма, характеризующееся преждевременными внеочередными сокращениями сердца или отдельных его камер. Эти преждевременные сокращения возникают вне нормального сердечного ритма и нарушают его регулярность.
Основные характеристики экстрасистолии:
- Возникает в эктопическом (необычном) очаге возбуждения
- Происходит под влиянием патологического импульса
- Нарушает нормальный ритм сердечных сокращений
- Может ощущаться пациентом как сильный толчок или «замирание» сердца
- Некоторые экстрасистолы протекают бессимптомно
Экстрасистолы могут выявляться более чем у 75% людей, в том числе и у здоровых. Однако частые и множественные экстрасистолы могут указывать на патологию сердечно-сосудистой системы.

Причины развития экстрасистолии
Экстрасистолия может возникать как при заболеваниях сердца, так и при патологии других органов и систем. Основные причины развития экстрасистолии:
Кардиальные причины:
- Ишемическая болезнь сердца
- Инфаркт миокарда
- Миокардиты
- Кардиомиопатии
- Пороки сердца
Экстракардиальные причины:
- Заболевания желудочно-кишечного тракта
- Патология щитовидной железы
- Остеохондроз позвоночника
- Артериальная гипертензия
- Вегетососудистая дистония
Другие факторы:
- Чрезмерное употребление кофе, алкоголя
- Курение
- Прием некоторых лекарств (сердечные гликозиды)
- Стресс, переутомление
- Чрезмерные физические нагрузки
Важно установить истинную причину экстрасистолии, так как от этого зависит тактика лечения.
Симптомы экстрасистолии
Проявления экстрасистолии могут быть различными — от полного отсутствия симптомов до выраженного дискомфорта. Основные симптомы экстрасистолии:
- Ощущение сильных толчков или ударов в груди
- Чувство «замирания» или остановки сердца
- Ощущение «кувыркания» или «переворачивания» сердца
- Перебои в работе сердца
- Головокружение, слабость
- Чувство нехватки воздуха
- Повышенная тревожность
При функциональной экстрасистолии чаще отмечаются вегетативные проявления — тревога, бледность, потливость. При органической экстрасистолии симптомы могут отсутствовать.
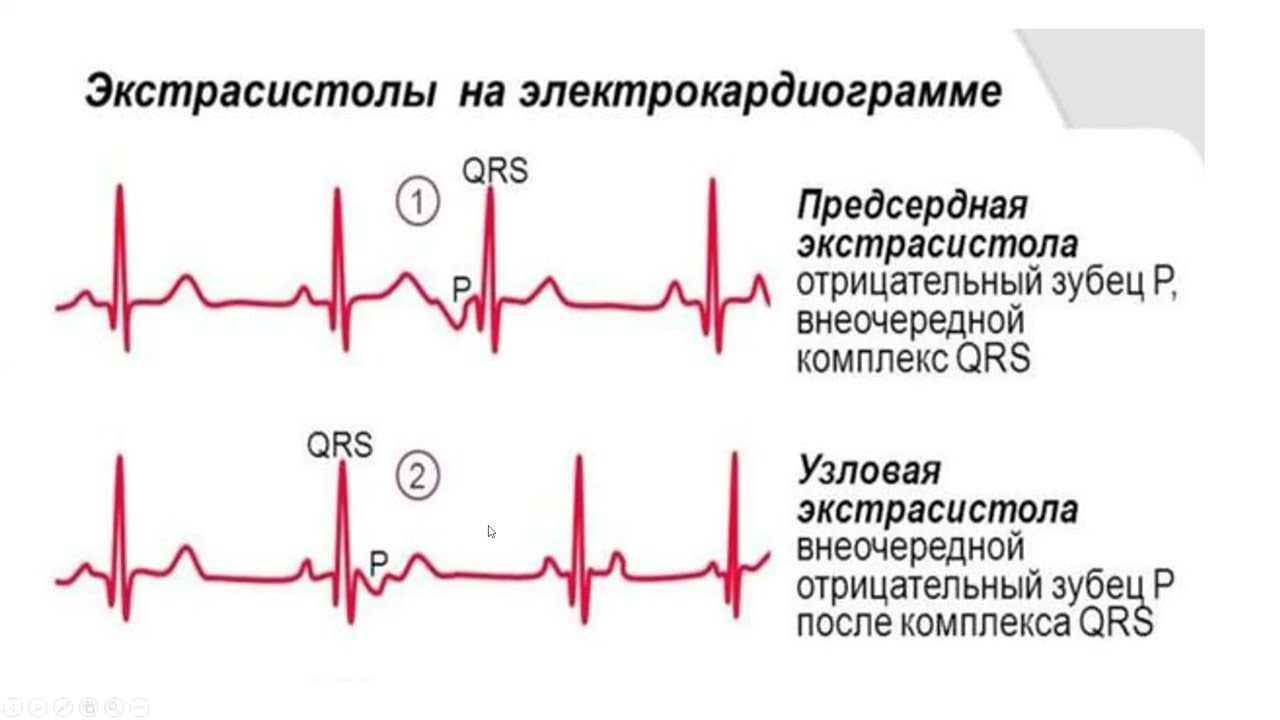
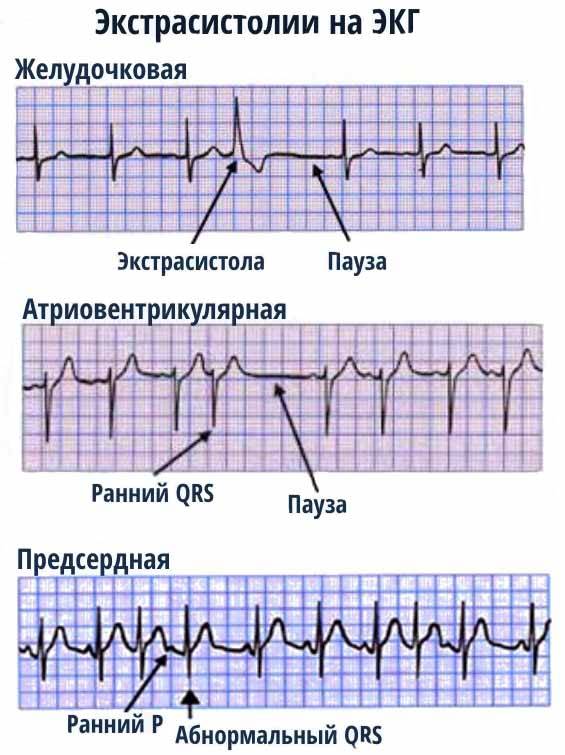
Виды экстрасистолии
В зависимости от локализации очага возбуждения выделяют следующие виды экстрасистол:
- Предсердные экстрасистолы
- Атриовентрикулярные экстрасистолы
- Желудочковые экстрасистолы
По количеству экстрасистол различают:
- Единичные экстрасистолы
- Парные экстрасистолы
- Групповые экстрасистолы
Группа из 5 и более экстрасистол расценивается как эктопическая тахикардия.
Диагностика экстрасистолии
Для диагностики экстрасистолии применяются следующие методы исследования:
ЭКГ в 12 отведениях
Позволяет выявить наличие экстрасистол, определить их морфологию и локализацию. Однако обычная ЭКГ может не зафиксировать редкие экстрасистолы.
Суточное холтеровское мониторирование ЭКГ
Наиболее информативный метод диагностики нарушений ритма. Позволяет оценить количество и характер экстрасистол в течение суток, их связь с физической активностью и другими факторами.
Эхокардиография (УЗИ сердца)
Помогает выявить структурные изменения сердца, которые могут быть причиной экстрасистолии — пороки, кардиомиопатии и др.
Лечение экстрасистолии
Тактика лечения экстрасистолии зависит от ее причины, количества экстрасистол и наличия симптомов. Основные принципы лечения:
Лечение основного заболевания
Устранение причины экстрасистолии — лечение ИБС, гипертонии, патологии щитовидной железы и других заболеваний.
Коррекция образа жизни
- Отказ от курения, алкоголя, кофе
- Нормализация режима труда и отдыха
- Умеренные физические нагрузки
- Методы релаксации, психотерапия
Медикаментозное лечение
При симптомных и частых экстрасистолах могут применяться:
- Бета-адреноблокаторы
- Антиаритмические препараты
- Седативные средства
Катетерная абляция
Важно помнить, что лечение экстрасистолии должно проводиться под наблюдением врача-кардиолога. Самолечение может быть опасным.
Когда обратиться к врачу
Необходимо обратиться к кардиологу при следующих ситуациях:
- Частые ощущения перебоев в работе сердца
- Появление головокружений, обмороков на фоне аритмии
- Более 1000 экстрасистол в сутки по данным холтеровского мониторирования
- Появление экстрасистол на фоне приема сердечных препаратов
- Отсутствие эффекта от начатого лечения
Своевременная диагностика и лечение экстрасистолии позволяют предотвратить развитие более серьезных нарушений ритма и улучшить качество жизни пациента.

Экстрасистолия нарушение ритма сердца – причины и способы лечения, диагностика в СПб
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного.
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного. Экстрасистолы можно обнаружить более чем у 75% людей.
Экстрасистолия — причины развития
Причинами развития экстрасистолии могут быть как заболевания самого сердца: кардиосклероз, инфаркт миокарда, воспалительные заболевания сердечной мышцы, пороки сердца, так и болезни других органов и систем. Экстрасистолы могут возникать при заболеваниях желудочно-кишечного тракта, остеохондрозе позвоночника, эндокринных болезнях, артериальной гипертензии. Часто являются следствием чрезмерного употребления кофе, алкоголя, курения. Появление экстрасистол при приеме сердечных гликозидов — один из признаков передозировки принимаемого препарата. Заболевания нервной системы (нейроциркуляторные дистонии) также могут вносить свой вклад в возникновение этих нарушений ритма сердца. Экстрасистолы могут появиться и у здорового человека при чрезмерных физических и психических нагрузках.
Экстрасистолы могут возникать при заболеваниях желудочно-кишечного тракта, остеохондрозе позвоночника, эндокринных болезнях, артериальной гипертензии. Часто являются следствием чрезмерного употребления кофе, алкоголя, курения. Появление экстрасистол при приеме сердечных гликозидов — один из признаков передозировки принимаемого препарата. Заболевания нервной системы (нейроциркуляторные дистонии) также могут вносить свой вклад в возникновение этих нарушений ритма сердца. Экстрасистолы могут появиться и у здорового человека при чрезмерных физических и психических нагрузках.
Симптомы экстрасистолии
Пациент может предъявлять жалобы на «толчки» и сильные удары сердца, обусловленные энергичной внеочередной систолой желудочков после компенсаторной паузы, чувство «замирания» в груди, «кувыркания сердца», ощущение остановившегося сердца. Для пациентов, страдающих экстрасистолией функционального происхождения, более характерны симптомы невроза и дисфункции вегетативной нервной системы: тревога, бледность, потливость, страх, чувство нехватки воздуха.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова необходимо обращаться:
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Как вызвать месячные при задержке? Отвечает врач.
Вместе с врачом мы разобрали, почему возникают задержки менструального цикла, как проблему решить.
Людмила Стариченко
врач высшей квалификационной категории,
главный врач Клиники Инновационных Технологий
стаж работы 41 год
консультация врача по телефону:
+7 (963) 380-10-31
+7 (865) 257-76-05
От чего может быть задержка менструального цикла
Стоит ли самостоятельно вызывать месячные при их задержке?
Чем можно вызвать месячные при задержке
Способы вызвать месячные с помощью медикаментозных препаратов
Народные средства
Возможные последствия и выводы
От чего может быть задержка менструального цикла
Менструальный цикл — одно из наиболее значимых проявлений сложных биологических процессов в организме женщины, характеризующихся циклическими изменениями функции репродуктивной, сердечно-сосудистой, нервной, эндокринной, иммунной и других систем организма, которые носят двухфазный характер, что связано с ростом и созреванием фолликула, овуляцией и развитием жёлтого тела в яичниках. Биологическое значение менструального цикла состоит в подготовке, осуществлении и контроле над процессами созревания яйцеклетки, её оплодотворением и имплантацией зародыша в матке.
Биологическое значение менструального цикла состоит в подготовке, осуществлении и контроле над процессами созревания яйцеклетки, её оплодотворением и имплантацией зародыша в матке.
Наиболее выраженные циклические изменения происходят в эндометрии. В отсутствие беременности слой эндометрия отторгается, и цикл заканчивается менструальным кровотечением. Длительность одного менструального цикла определяют от первого дня наступившей менструации до первого дня следующей менструации. В норме у здоровых женщин он составляет 21–35 дней, при этом у большинства женщин (55–60%) менструальный цикл длится 28–30 дней.
Существует пять уровней в иерархии репродуктивной системы: органы/ткани мишени, яичники, передняя доля гипофиза, гипофизотропная зона гипоталамуса и надгипоталамические структуры мозга. Первый уровень составляют органы/ткани мишени, которые отвечают на воздействие половых стероидов, количество и активность которых в зависимости от фазы менструального цикла изменяется в соответствии с динамикой концентрации половых гормонов в течение менструального цикла.
К органам мишеням относят: помимо наружных и внутренних половых органов, еще и молочные железы, ЦНС, кожу и её придатки, костную, мышечную и жировую ткань, а также слизистые оболочки мочевыводящих путей и толстой кишки. Все эти органы и ткани зависят от половых гормонов.
В менструальном цикле женщины врачи видят 4 фазы:
1. Фаза пролиферации (фолликулярная) при 28-дневном цикле продолжается в среднем 14 дней. Сразу после менструации под влиянием постепенно повышающейся концентрации эстрадиола происходят бурный рост и развитие функционального слоя эндометрия и желёз, которые удлиняются и разрастаются. Спиральные артерии растут к поверхности от глубокого слоя эндометрия между удлиняющимися железами. Признак пролиферативного эндометрия — наличие деления клеток в эпителии. Непосредственно перед овуляцией железы эндометрия становятся максимально длинными, штопорообразно извитыми, спиральные артерии достигают поверхности эндометрия, становятся извитыми, сеть аргирофильных волокон концентрируется в строме вокруг желёз эндометрия и кровеносных сосудов. Толщина функционального слоя эндометрия к концу фазы пролиферации составляет 4–5 мм.
Толщина функционального слоя эндометрия к концу фазы пролиферации составляет 4–5 мм.
2. Фаза секреции (лютеиновая) при 28-дневном цикле в среднем также длится 14 дней и непосредственно связана с активностью жёлтого тела. Сразу после овуляции под влиянием постепенно повышающейся концентрации прогестерона эпителий желёз начинает вырабатывать секрет, содержащий кислые гликозаминогликаны, гликопротеиды и гликоген.
В средней стадии фазы секреции (19–23—й дни), когда наряду с максимальной концентрацией прогестерона наблюдают повышение содержания эстрогенов, функциональный слой эндометрия становится более высоким, достигая 8–10 мм, и отчётливо разделяется на два слоя. Наивысшую степень секреции наблюдают на 20–21-й день менструального цикла. К этому моменту в эндометрии накапливается максимальное количество протеолитических и фибринолитических ферментов. В средней стадии фазы секреции происходит имплантация оплодотворенной яйцеклетки, наиболее благоприятный для этого период — 20–22 день цикла (6–8 день после овуляции).
Поздняя стадия фазы секреции (24–27 день) в связи с началом регресса жёлтого тела и снижением концентрации продуцируемых им гормонов характеризуется нарушением трофики эндометрия и постепенным нарастанием в нём дегенеративных изменений. Уменьшается высота эндометрия (на 20–30% по сравнению со средней фазой секреции), строма функционального слоя сморщивается, усиливается складчатость стенок желёз, они приобретают звёздчатые или пилообразные очертания. Из зернистых клеток стромы эндометрия выделяются гранулы, содержащие релаксин, способствующий расплавлению аргирофильных волокон функционального слоя.
3. З-я фаза менструального цикла – распад. На 26–27й день цикла в поверхностных слоях компактного слоя наблюдают расширение капилляров и очаговые кровоизлияния в строму. Состояние эндометрия, подготовленного таким образом к распаду и отторжению, называется анатомической менструацией и обнаруживается за сутки до начала клинической менструации.
В связи с регрессией и гибелью жёлтого тела, что влечёт за собой резкий спад концентрации гормонов, в эндометрии нарастают гипоксия и дегенеративные изменения. Длительный спазм артерий приводит к развитию застоя крови, образованию тромбов, повышению проницаемости и ломкости сосудов, кровоизлияниям в строму, лейкоцитарной инфильтрации. Развиваются распад ткани и её расплавление. Вслед за длительным спазмом сосудов наступает их расширение, сопровождающееся усиленным притоком крови и разрывом стенки сосудов. Происходит отторжение некротизированных отделов функционального слоя эндометрия, которое обычно заканчивается на 3й день цикла.
Длительный спазм артерий приводит к развитию застоя крови, образованию тромбов, повышению проницаемости и ломкости сосудов, кровоизлияниям в строму, лейкоцитарной инфильтрации. Развиваются распад ткани и её расплавление. Вслед за длительным спазмом сосудов наступает их расширение, сопровождающееся усиленным притоком крови и разрывом стенки сосудов. Происходит отторжение некротизированных отделов функционального слоя эндометрия, которое обычно заканчивается на 3й день цикла.
4. Фаза регенерации. Фаза распада немедленно сменяется регенерацией слизистой оболочки из тканей базального слоя (краевых отделов желёз). В физиологических условиях на 4-й день цикла вся раневая поверхность эндометрия покрывается новыми клетками эпителия. И менструальный цикл начинается сначала.
В жизненном промежутке с наступления половой зрелости и до начала менопаузы вне беременности или грудного вскармливания у здоровой женщины менструальный цикл должен быть регулярным.
Аменорея (отсутствие месячных) также считается вариантом нормы при приеме низкодозированных оральных контрацептивов, которые приводят к менструальноподобному кровотечению в перерыве между приемом таблеток каждого цикла. Если принимать такие препараты длительное время, внутренний слой матки (эндометрий) истончается, и менструальный цикл сокращается либо прекращаться вовсе.
Поскольку аменорея не выделяется в самостоятельное заболевание, а лишь сопровождает основное, то и среди причин ее возникновения чаще всего фигурируют именно болезни и клинические синдромы.
Заболевания, при которых может развиться аменорея
беременность, в т.ч., внематочная
менопауза, в т.ч. преждевременная
анорексия и булимия
врожденные аномалии развития внутренних половых органов
киста яичника
опухоли мозга
пролактинома (аденома и микроаденома гипофиза, опухоль гипофиза)
ожирение
стресс
синдром поликистозных яичников (СПКЯ)
синдром истощенных яичников
заболевания, передающиеся половым путем
дисфункциональные маточные кровотечения
хронический стресс
Факторы, также приводящие к отсутствию менструации
воспалительные и инфекционные болезни органов малого таза
диеты, резкое снижение веса, недоедание
острая стрессовая ситуация
прием гормональных препаратов
быстрый набор веса
Аменорея в целом не является расстройством, рассматриваемым с точки зрения угрозы для жизни. Как правило, причины первичной аменореи носят более серьезный характер в сравнении с рассмотрением причин вторичной аменореи. Отсутствие в возрасте 16 лет менструаций (первичная аменорея) может указывать на наличие эндокринных или генетических нарушений.
Как правило, причины первичной аменореи носят более серьезный характер в сравнении с рассмотрением причин вторичной аменореи. Отсутствие в возрасте 16 лет менструаций (первичная аменорея) может указывать на наличие эндокринных или генетических нарушений.
Основных симптомов аменореи два – отсутствие менструальных кровотечений на протяжении более полугода и бесплодие. Эти два симптома характерны для любого вида аменореи. От обычной задержки менструации аменорею отличают сроки – длительность задержки никогда не превышает шести месяцев.
Если аменорея первичная, половые органы могут быть недоразвитыми. Девочки с этим диагнозом имеют характерную внешность: высокий рост, длинные ноги и руки, короткое туловище.
Вторичная аменорея у 4-х из 5 пациенток сопровождается вазомоторными нарушениями:
— расстройствами со стороны нервной системы (раздражительностью, плохим настроением),
— снижением полового влечения,
— болезненностью в области половых органов во время полового акта.
Для первичной формы данной патологии такие симптомы и признаки не характерны.
При вторичной форме аменореи, причиной которой являются эндокринные расстройства, уже в молодом возрасте наблюдаются симптомы климакса: общая слабость, боли в области сердца, приливы.
Как диагностируют заболевание
Перед тем как назначить лечение, врачу необходимо знать причины возникшего заболевания. Перед врачом стоит вопрос: » У пациентки аменорея. Что такое случилось в организме женщины?» Врачебный осмотр нередко позволяет выявить предположение о причинах аменореи, поскольку для каждого типа аменореи характерны свои клинические проявления.
В большинстве своем лечение аменореи сопровождается назначением курса гормональных лекарственных средств, способных заменить недостаток необходимых гормонов и наладить работу гипофиза, гипоталамуса и нормализовать выработку гормонов яичниками.
При грамотно подобранном лечении возможно избавиться от вторичной аменореи, однако первичная форма требует более тщательной коррекции со стороны врача.
Аменорея означает неспособность женщины к зачатию, поэтому главная цель — восстановление фертильной функции. После выяснения истинной причины аменореи назначают лечение.
Для лечения первичной формы предполагаются следующие способы ее устранения
коррекция психических состояний
витаминная терапия
диетическое питание
вывод из стрессовых состояний и укрепление нервной системы
гормональная терапия
хирургическое вмешательство
Для лечения вторичной формы предопределены, как и вышеуказанные меры, так и следующие
изменение образа жизни
прием гормональных препаратов
соблюдение режима труда и отдыха
отказ от снижения веса
нормализация веса
Последствия аменореи для женщины
Как и любое другое заболевание, аменорея может вызвать у женщины целый ряд осложнений. Основным последствием не излеченной аменореи является бесплодие. При длительном течении болезни может развиться остеопороз. Возможно раннее развитие «возрастных» заболеваний, вызванное дефицитом эстрогенов. Кроме того, повышается риск развития гиперплазии маточного эндометрия и рака матки.
При длительном течении болезни может развиться остеопороз. Возможно раннее развитие «возрастных» заболеваний, вызванное дефицитом эстрогенов. Кроме того, повышается риск развития гиперплазии маточного эндометрия и рака матки.
Другие осложнения зависят от конкретного заболевания, следствием которого является отсутствие менструации.
Стоит ли самостоятельно вызывать месячные при их задержке?
Существует множество причин, которые могут повлиять на менструальный цикл.
1. Во время наступления беременности практически всегда месячные прекращаются. Это является естественным процессом и не стоит беспокоиться. В этот период нужно быть крайне аккуратным со своим организмом и нельзя применять никакие средства, которые будут стимулировать начало менструаций.
2. Перенапряжения, нервные потрясения, стрессы, смена часовых поясов, голодание — все эти факторы могут негативно повлиять на гормональный фон женщины. Из-за этого происходит сбой в менструальном цикле, который самостоятельно нормализуется в течение короткого периода.
Из-за этого происходит сбой в менструальном цикле, который самостоятельно нормализуется в течение короткого периода.
3. Воспалительные и инфекционные заболевания органов малого таза также могут повлиять на менструальный цикл. При несвоевременном начале лечения может возникнуть осложнение в виде бесплодия.
4. Опухолевые образования репродуктивных органов и головного мозга также сильно влияют на продолжительность и длительность месячных. Гипоталамус и гипофиз отвечают за продуцирование гормонов, которые регулируют менструальный цикл. Если эту часть мозга поражают доброкачественные или злокачественные опухоли, то они не могут полноценно выполнять свои функции.
5. Период менопаузы начинается приблизительно в 45–50 лет. В этот период женщины отмечают перебои в менструальном цикле, они становятся скудными, периодически не появляются по несколько месяцев, а потом и вовсе пропадают.
Когда лучше обратиться к врачу и не вызывать месячные самостоятельно?
Все причины, вызывающие задержку месячных, гинекология условно разделяет на две большие группы: физиологические и патологические причины задержки месячных.
Обусловленной физиологическими причинами можно считать задержку, вызванную сильным эмоциональным или физическим напряжением, изменениями в образе жизни.
Сюда же можно отнести задержку из-за недостаточного питания и соблюдения строгих диет и изменения в периоды гормональных перестроек.
Если задержка месячных наблюдается на 2-3 циклов, необходимо посетить гинеколога. Если женщина не кормит грудью, то менструация должна восстановиться примерно спустя 2 месяца после родов. Сюда же можно отнести задержку, вызванную простудными заболеваниями, хроническими заболеваниями: гастритом, нарушением функций щитовидной железы, сахарным диабетом, заболеваниями почек и мн. др., а также приемом некоторых лекарственных препаратов. Во всех случаях, (кроме тех, когда задержка месячных вызвана возрастными гормональными перестройками или лактацией), срок задержки не должен превышать 5-7 дней. Если он больше, необходимо срочно посетить гинеколога, чтобы не допустить развития серьезных заболеваний.
К патологическим причинам задержки месячных относятся, прежде всего, заболевания половой сферы.
В любом случае, задержка месячных является основанием безотлагательного визита к гинекологу. Разбираться в проблеме самостоятельно не рекомендуется.
Чем можно вызвать месячные при задержке
Медикаментозные средства необходимо принимать только после консультации у врача и сдачи определённых анализов на гормоны. Неправильный подбор препарата и его дозировки только усугубит состояние и приведёт к множеству осложнений. Для борьбы с нарушением менструального цикла и задержками чаще всего назначаются препараты с содержанием прогестерона и его аналогов.
Способы вызвать месячные с помощью медикаментозных препаратов
Стероидный гормон прогестерон
Мифепристон 200 мг
Синтетическое стероидное антигестагенное средство. Блокирует действие прогестерона на уровне гестагеновых рецепторов. Гестагенной активностью не обладает, отмечается антагонизм с ГКС (за счет конкуренции на уровне связи с рецепторами).
Гестагенной активностью не обладает, отмечается антагонизм с ГКС (за счет конкуренции на уровне связи с рецепторами).
В зависимости от фазы менструального цикла вызывает повышение сократительной способности миометрия, стимулируя высвобождение интерлейкина-8 в хориодецидуальных клетках, повышая чувствительность миометрия к простагландинам (для усиления эффекта применяют в сочетании с синтетическим аналогом простагландина), в результате чего происходит десквамация децидуальной оболочки и выведение плодного яйца. Вызывает торможение овуляции, изменение эндометрия и препятствует имплантации оплодотворенной яйцеклетки.
Мизопростол 200 мг
Является синтетическим производным простагландина E1. Вещество индуцирует сокращение гладких мышечных волокон миометрия и расширение шейки матки. Благодаря способности стимулировать маточные сокращения, облегчается раскрытие ее шейки и удаление содержимого полости матки. Мизопростол после приема мифепристона может индуцировать либо увеличивать силу и частоту самопроизвольных маточных сокращений.
Фармакологический аборт при замершей беременности можно применять, если срок гестации соответствует разрешенному протоколом. Главным условием успешного выполнения процедуры является день беременности и наличие эмбриона внутри матки по результатам УЗИ. После кесарева сечения медикаментозный метод предпочтительнее, чем другие способы.
Антигестагены – медикаментозный аборт
Мифегин
Синтетический стероидный антигестагенный препарат (блокирует действие прогестерона на уровне рецепторов), гестагенной активностью не обладает. Отмечен антагонизм с ГКС (за счет конкуренции на уровне связи с рецепторами).
Повышает сократительную способность миометрия, стимулируя высвобождение интерлейкина-8 в хориодецидуальных клетках, повышая чувствительность миометрия к простагландинам (для усиления эффекта применяют в сочетании с синтетическим аналогом простагландина). В результате действия препарата происходит десквамация децидуальной оболочки и экспульсия плодного яйца.
В результате действия препарата происходит десквамация децидуальной оболочки и экспульсия плодного яйца.
Побочное действие
Кровянистые выделения из половых путей, дискомфорт и боль внизу живота, обострение воспалительных процессов матки и придатков, слабость, головная боль, тошнота, рвота, диарея, головокружение, гипертермия, крапивница.
На фоне комбинированного лечения с мизопростолом (дополнительно): вагинит, диспепсия, бессонница, астения, боль в ноге, беспокойство, анемия, снижение гемоглобина, обморочные состояния, бели.
Следует отметить, что препараты, вызывающие медикаментозный аборт, в России отпускаются строго по рецепту и должны применяться только под наблюдением врача ввиду того, что имеют серьезные противопоказания и побочные действия, поэтому в данном вопросе самолечение недопустимо и может быть опасно для пациентки.
Осложнения медикаментозного аборта:
Анализ осложнений медикаментозного аборта показывает, что могут возникать следующие проблемы: кровотечение на фоне неполного аборта, требующее вакуум-аспирации плодного яйца или его фрагментов, формирование плацентарного полипа и эндометрит. Задержка элементов плодного яйца в полости матки в течение дней индуцированного аборта наблюдается у 1% женщин. Выраженное кровотечение с развитием анемии, неэффективность утеротонических средств и мизопростола для остановки кровотечения требует выполнения вакуум-аспирации. Формирование плацентарных полипов наблюдают в 2 % случаев.
Задержка элементов плодного яйца в полости матки в течение дней индуцированного аборта наблюдается у 1% женщин. Выраженное кровотечение с развитием анемии, неэффективность утеротонических средств и мизопростола для остановки кровотечения требует выполнения вакуум-аспирации. Формирование плацентарных полипов наблюдают в 2 % случаев.
Эндометрит, как осложнение индуцированного аборта, диагностируют у 6 0,3% женщин. В целом общий уровень осложнений, включая незавершенный аборт, встречается в 3,5%.
Гомеопатические препараты
Постинор используется в качестве препарата для экстренной контрацепции, в первые 72 часа после незащищенного полового акта.
Синтетический гестаген с контрацептивным действием, выраженными гестагенными и антиэстрогенными свойствами. При рекомендуемом режиме дозирования левоноргестрел подавляет овуляцию и оплодотворение, если половой контакт произошел в предовуляционную фазу, когда возможность оплодотворения наибольшая. Он может также вызывать изменения в эндометрии, которые предотвращают имплантацию. Препарат не эффективен, если имплантация уже произошла.
Он может также вызывать изменения в эндометрии, которые предотвращают имплантацию. Препарат не эффективен, если имплантация уже произошла.
Эффективность: с помощью таблеток Постинор можно предотвратить беременность примерно в 85% случаев. Чем больше времени прошло между половым актом и приемом препарата, тем ниже его эффективность (95% в течение первых 24 ч, 85% — от 24 до 48 ч и 58% — от 48 до 72 ч). Таким образом, прием таблеток Постинор рекомендуется начать как можно скорее (но не позднее 72 ч) после полового контакта, если не применялись никакие защитные меры. В рекомендуемой дозе левоноргестрел не оказывает существенного влияния на факторы свертываемости крови, обмен жиров и углеводов.
Отношения к лечению аменореи препарат не имеет.
Окситоцин, повышение тонуса матки
Окситоцин
Гормон задней доли гипофиза. Оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и в меньшей степени тонус миометрия. В малых дозах увеличивает частоту и амплитуду сокращений матки, в больших дозах или при повторном введении способствует повышению тонуса матки, учащению и усилению ее сокращений (вплоть до тетанических). Вызывает усиление секреции пролактина, а также сокращение миоэпителиальных клеток, окружающих альвеолы молочной железы, усиливая выработку молока. Обладает слабыми вазопрессиноподобными антидиуретическими свойствами.
В малых дозах увеличивает частоту и амплитуду сокращений матки, в больших дозах или при повторном введении способствует повышению тонуса матки, учащению и усилению ее сокращений (вплоть до тетанических). Вызывает усиление секреции пролактина, а также сокращение миоэпителиальных клеток, окружающих альвеолы молочной железы, усиливая выработку молока. Обладает слабыми вазопрессиноподобными антидиуретическими свойствами.
Не имеет отношения к препаратам, вызывающим менструации.
Витамины
Токоферол или Витамин Е
Токоферол принимают, если нарушена выработка гормонов, присутствуют большие физические нагрузки, после химиотерапии и операций, если есть сбой в работе поджелудочной железы, печени, желчных протоков, при лечении болезней нервной системы, алкоголизма, во время терапии катаракты.
Показания к применению:
Гиповитаминоз, состояния восстановления после заболеваний, протекавших с лихорадочным синдромом, высокие физические нагрузки, пожилой возраст, заболевания связочного аппарата и мышц. Климактерические вегетативные нарушения. Неврастения при переутомлении, астенический неврастенический синдром, первичная мышечная дистрофия, посттравматическая, постинфекционная вторичная миопатия. Дегенеративные и пролиферативные изменения суставов и связочного аппарата позвоночника и крупных суставов.
Климактерические вегетативные нарушения. Неврастения при переутомлении, астенический неврастенический синдром, первичная мышечная дистрофия, посттравматическая, постинфекционная вторичная миопатия. Дегенеративные и пролиферативные изменения суставов и связочного аппарата позвоночника и крупных суставов.
Применение при беременности и кормлении грудью
Токоферол применяют при беременности и в период лактации (грудного вскармливания) по показаниям.
Особые указания
С осторожностью следует применять при тяжелом кардиосклерозе, инфаркте миокарда, при повышенном риске развития тромбоэмболий.
Никакого отношения к препаратам, вызывающим менструацию, не имеет, используется как дополнительный препарат.
Показан в комплексе для коррекции нейроэндокринных расстройств.
Народные средства
В народе есть немало способов и рецептов для вызова менструации.
В настоящее время нет доказательной базы, проведенных клинических испытаний, которые позволяли бы с уверенностью говорить о том, что народные методы могут работать при вызывании менструации, а также безопасны для женщины.
Настой крапивы
Весьма эффективен отвар при задержке месячных на основе, как крапивы, так и пижмы. Для быстрого вызова месячных нужно смешать 1 ст.л. крапивы, и столько же пижмы. Заливается травяная смесь 200 г крутого кипятка, и настаивается несколько часов. Готовое травяное снадобье употребляется трижды в сутки по несколько столовых ложек.
Ромашковый отвар
4 ст. ложки сухой травы залить 200 мл кипятка, накрыть крышкой и потомить на медленном огне несколько минут, далее настоять и остудить отвар.
Лавровый отвар
Отвар из лаврового листа. 60 шт. лавровых листьев залить 500 мл холодной воды, довести все до кипения и потомить на медленном огне в течение часа. Далее отвар процеживается, остужается и принимается сразу в полном объеме внутрь. Обещанный эффект – наступление месячных уже через сутки. Прием данного отвара считается самым безобидным способом, в отличие от других.
Далее отвар процеживается, остужается и принимается сразу в полном объеме внутрь. Обещанный эффект – наступление месячных уже через сутки. Прием данного отвара считается самым безобидным способом, в отличие от других.
Луковая шелуха
Настой из шелухи лука приготавливается так же, как и к Пасхе на покраску яиц. Средство должно быть наваристым и насыщенного цвета, достаточно выпить стакан (200 мл) такого настоя, и через сутки должно пойти плановое кровотечение.
Отвар или настой пижмы
Для вызова месячных берем 2 ст. ложки сухих цветков пижмы залить 200 мл кипятка, далее настоять жидкость в течение часа. Принимать по 1/3 из всего объема получившегося настоя 3 раза в день за 30 минут до еды.
Петрушка
Хороший эффект дает поедание свежей петрушки, только в достаточном количестве ее не съесть. Для приготовления отвара лучше взять свежую петрушку, измельчить и залить достаточным количеством кипятка. Настоять средство в течение нескольких часов, далее употреблять по половине стакана 2 раза в сутки. При правильном приеме петрушка должна вызвать менструацию в течение 4 дней.
Настоять средство в течение нескольких часов, далее употреблять по половине стакана 2 раза в сутки. При правильном приеме петрушка должна вызвать менструацию в течение 4 дней.
Мята, ромашка, валерьяна
4 ст. ложки сухой травы залить 200 мл кипятка, накрыть крышкой и потомить на медленном огне несколько минут, далее настоять и остудить отвар. Обогатить ромашковый отвар надо мятой и валерианой в пропорциях: 4 ст. ложки мяты и 3 ст. ложки корня валерианы. Принимать 2 раза в сутки по ½ стакана.
Аскорбиновая кислота
Этот способ связан с мнением о том, что вызвать менструацию поможет обильное употребление витамина С. Он действует по принципу лимона. Главное противопоказание к такому методу — болезни желудка. Пониженное давление также является ограничителем приема аскорбиновой кислоты. Для нужного эффекта рекомендуется разовый прием 2 г аскорбиновой кислоты.
Ванна с йодом
Совсем необязательно принимать внутрь многочисленные настои, вызвать менструацию можно и приемом специальных ванн. Для приготовления такой ванны нужно наполнить ее горячей водой, развести на весь объем немного йода и поваренной соли, принимать на ночь не более 1 раза в течение 15 минут. Горячая ванна или душ также способны приблизить наступление менструации, но данный метод очень опасен, так как прогревание малого таза может навредить органам или усугубить патологии, если таковые имеются. Пользоваться данным способом можно лишь здоровым женщинам и без злоупотребления. Гипертония является абсолютным противопоказанием к приему горячих ванн.
Для приготовления такой ванны нужно наполнить ее горячей водой, развести на весь объем немного йода и поваренной соли, принимать на ночь не более 1 раза в течение 15 минут. Горячая ванна или душ также способны приблизить наступление менструации, но данный метод очень опасен, так как прогревание малого таза может навредить органам или усугубить патологии, если таковые имеются. Пользоваться данным способом можно лишь здоровым женщинам и без злоупотребления. Гипертония является абсолютным противопоказанием к приему горячих ванн.
Возможные последствия и выводы
Поэтому при задержке менструации обязательно следует обратиться к врачу для оценки состояния здоровья, выявления всех показаний и противопоказаний к применению лекарственных средств, а также для ОБЯЗАТЕЛЬНОГО КОНТРОЛЯ состояния женщины после применения лекарств.
Наш эксперт настоятельно рекомендует: не занимайтесь самолечением, обратитесь к специалистам.
К сожалению, не всегда медицинские советы из интернета согласованы со специалистом. Поэтому консультации врача никто не отменял. Почему не всегда стоит доверять медицинским форумам и как получать информацию о здоровье у специалиста без очередей в поликлиниках онлайн, читайте в нашем материале.
Если у вас еще остались вопросы, можете задать их специалистам Клиники Инновационных техноногий.
Сайт: https://3dkit.ru/
Телефон: +7 (963) 380-10-31, +7 (865) 257-76-05
Адрес: г. Ставрополь, ул. Доваторцев, 53 Б
Как это помогает расслабиться и улучшить сон?
Если у вас проблемы со сном, возможно, вы уже пробовали натуральные средства для сна, в том числе травяные добавки.
Валериана — это трава, которая обычно используется в качестве ингредиента снотворных благодаря своим успокаивающим свойствам.
Это растение часто называют «природным валиумом», и люди использовали его со времен Средневековья для лечения нарушений сна, таких как бессонница (1).
Более того, валериана может помочь вам расслабиться и может принести пользу людям, которые испытывают тревогу и другие симптомы.
Эта статья раскрывает все, что вам нужно знать о валериане, в том числе о том, при каких условиях она может быть полезна, о ее безопасности и о том, как ее принимать.
Valeriana officinalis , широко известная как валериана, является растением, произрастающим в Азии и Европе, которое в настоящее время растет в диком виде во многих других регионах мира, включая США и Канаду (2, 3).
Люди использовали это многолетнее растение в качестве природного лекарства еще со времен Древней Греции и Рима (3).
В отличие от цветков растения с тонким ароматом, корни валерианы имеют очень сильный запах, который многим кажется неприятным.
Корни, корневища (подземные стебли) и столоны (горизонтальные стебли) валерианы используются для изготовления пищевых добавок, таких как капсулы и таблетки, а также чаи и настойки.
Как валериана влияет на организм?
Ученые точно не знают, как валериана действует в организме.
Однако исследования показывают, что его активность связана с независимым и синергетическим действием соединений, содержащихся в растении, в том числе (1):
- valepotriates
- monoterpenes, sesquiterpenes, and carboxylic compounds
- lignans
- flavonoids
- low levels of gamma-aminobutyric acid (GABA)
Certain compounds in valerian, called valerenic acid and valerenol, can act on GABA receptors в организме.
ГАМК — химический мессенджер, помогающий регулировать нервные импульсы в нервной системе.
Это один из основных нейротрансмиттеров, отвечающих за регуляцию сна, и увеличение количества ГАМК в организме оказывает седативное действие (4).
Валереновая кислота и валеренол могут модулировать рецепторы ГАМК и увеличивать количество ГАМК, доступного в центральной нервной системе. Более того, исследования показали, что валереновая кислота ингибирует фермент, разрушающий ГАМК (3).
Соединения валерианы могут также взаимодействовать с рецепторами серотонина и аденозина, химическими веществами, играющими важную роль в регуляции сна и настроения (1).
Кроме того, предварительные исследования показывают, что валепотриаты — соединения, придающие валериане характерный резкий запах, — могут оказывать успокаивающее и антидепрессивное действие на организм (1).
РезюмеВалериана содержит ряд соединений, которые могут способствовать успокоению за счет повышения доступности ГАМК в организме и взаимодействия с определенными рецепторами, отвечающими за настроение и сон.
Исследования показали, что прием валерианы в виде добавки может быть полезен при лечении определенных состояний, включая тревогу и бессонницу.
Корень валерианы при симптомах беспокойства и стресса
Исследования показывают, что корень валерианы может помочь ослабить тревожные чувства, возникающие в ответ на стрессовые ситуации.
Исследование, проведенное в 2021 году с участием 39 человек, находящихся на гемодиализе, показало, что у них значительно уменьшились симптомы тревоги после приема 530 мг корня валерианы за 1 час до сна в течение 1 месяца по сравнению с плацебо (5).
Лечение значительно улучшило качество сна и уменьшило депрессию (5).
В дополнение к потенциальным антитревожным эффектам корня валерианы ограниченные данные свидетельствуют о том, что он может помочь при хронических состояниях, характеризующихся тревожным поведением, таких как обсессивно-компульсивное расстройство (ОКР) (6).
Высококачественное исследование, проведенное в 2011 году, изучало влияние валерианы на поведение при ОКР у 31 взрослого человека с ОКР. У тех, кто принимал 765 мг экстракта валерианы ежедневно в течение 8 недель, наблюдалось снижение навязчивого и компульсивного поведения по сравнению с теми, кто принимал плацебо (6).
В исследовании, проведенном в 2014 году с участием 169 детей начальной школы с гиперактивностью и трудностями с концентрацией внимания, изучались эффекты ежедневного приема комбинации 640 мг экстракта валерианы и 320 мг экстракта мелиссы лимонной.
Через 7 недель у детей, принимавших лечение, наблюдалось более чем 50-процентное улучшение показателей концентрации внимания, гиперактивности и импульсивности (7).
Хотя эти результаты являются многообещающими, исследования на людях, изучающие влияние добавок валерианы на беспокойство, стресс и состояния психического здоровья, ограничены. Таким образом, необходимы дополнительные исследования.
Корень валерианы может улучшить сон
Одним из наиболее изученных полезных свойств валерианы является ее способность улучшать сон.
Исследования показывают, что прием корня валерианы может сократить время, необходимое для засыпания, а также улучшить качество и количество сна (1).
Обзор 2020 года, в который вошли 60 исследований, пришел к выводу, что валериана может быть безопасным и эффективным средством для улучшения сна и предотвращения связанных с ним расстройств (1).
В том же исследовании 2021 года с участием 39 человек, проходящих гемодиализ, упомянутое ранее в этой статье, у людей был более качественный сон, когда они принимали 530 мг корня валерианы за 1 час до сна в течение 1 месяца по сравнению с плацебо (5).
В исследовании 2017 года, в котором приняли участие 120 человек с нарушениями сна, одна группа принимала 2 таблетки травяной добавки под названием Vagonotte за 30 минут до запланированного времени сна в течение 20 дней.
Они засыпали быстрее, спали дольше и реже просыпались ночью, чем группа плацебо (8).
Vagonotte — это растительная добавка, содержащая комбинацию валерианы, хмеля и мармелада (8).
Высококачественное исследование, проведенное в 2011 году, изучало влияние экстракта валерианы на 100 женщин в постменопаузе, страдающих бессонницей.
У тех, кто принимал 530 мг экстракта валерианы два раза в день в течение 4 недель, качество сна значительно улучшилось по сравнению с теми, кто принимал плацебо (9).
Кроме того, у 30% женщин в группе валерианы наблюдалось улучшение сна по сравнению с 4% в группе плацебо (9).
Однако не все исследования показали, что валериана улучшает сон.
В исследовании 2011 года приняли участие 227 человек, проходящих лечение от рака. Те, кто принимал 450 мг валерианы за 1 час до сна в течение 8 недель, не имели каких-либо значительных улучшений сна, что измерялось индексами качества сна.
Те, кто принимал 450 мг валерианы за 1 час до сна в течение 8 недель, не имели каких-либо значительных улучшений сна, что измерялось индексами качества сна.
Тем не менее, исследование показало, что лечение валерианой привело к уменьшению усталости (10).
Несмотря на то, что валериана может быть полезна для улучшения некоторых аспектов сна у некоторых людей, необходимы дополнительные исследования, прежде чем можно будет сделать убедительные выводы.
Другие потенциальные преимущества корня валерианы
Исследований о влиянии валерианы на другие заболевания опубликовано меньше. Однако некоторые исследования показывают, что корень валерианы может принести пользу:
- Симптомы менопаузы. Валериана может помочь уменьшить приливы у людей в менопаузе и постменопаузе. В исследовании 2018 года прием 1060 мг валерианы в день в течение 2 месяцев уменьшал приливы у женщин в постменопаузе (11, 12).
- Проблемы с менструальным циклом.
 Люди, которые испытывают предменструальный синдром (ПМС) или болезненные менструации, могут получить пользу от валерианы. Одно исследование показало, что он улучшает физические, эмоциональные и поведенческие симптомы ПМС (13).
Люди, которые испытывают предменструальный синдром (ПМС) или болезненные менструации, могут получить пользу от валерианы. Одно исследование показало, что он улучшает физические, эмоциональные и поведенческие симптомы ПМС (13). - Синдром беспокойных ног. В 2009 году 8-недельное исследование людей с синдромом беспокойных ног показало, что прием 800 мг валерианы в день улучшает симптомы и снижает дневную сонливость (14).
Имейте в виду, что исследования, изучающие потенциальную пользу для здоровья корня валерианы, продолжаются, и ученые все еще изучают, как валериана влияет на здоровье человека.
РезюмеИсследования показывают, что корень валерианы может помочь улучшить качество сна, уменьшить тревогу, улучшить симптомы ОКР и уменьшить гиперактивное поведение у детей. Он также может предложить несколько других преимуществ. Однако необходимы дополнительные исследования.
Валериана считается безопасной для большинства людей при использовании в рекомендуемых дозах.
Например, проведенный в 2020 году обзор безопасности и эффективности валерианы для сна и связанных с ним расстройств показал, что ни в одном из 60 исследований, включенных в обзор, не сообщалось о серьезных побочных эффектах участников (1).
Хотя побочные эффекты от приема валерианы возникают редко, некоторые люди могут испытывать (1):
- головные боли
- слабость
- головокружение
- проблемы с желудком, такие как диарея и боль в животе
- яркие сны
- металлический привкус во рту
- утомляемость
Кроме того, с применением валерианы связаны редкие случаи поражения печени. Однако они обычно были связаны с использованием валерианы в сочетании с другими травами, включая клопогон и шлемник, поэтому мы не знаем, была ли причиной валериана (15).
Вы не должны принимать валериану во время беременности или кормления грудью и не должны давать ее детям или подросткам, если это не рекомендовано и не контролируется врачом (16, 17).
Валериана может взаимодействовать с некоторыми лекарствами, включая препараты, метаболизируемые ферментом CYP3A4, такие как циклоспорин и некоторые антибиотики (18).
В общем, проконсультируйтесь с врачом, прежде чем добавлять какие-либо травяные добавки в свой распорядок дня. Они могут помочь вам определить, может ли валериана быть подходящим выбором для ваших конкретных потребностей.
РезюмеВалериана вряд ли вызовет серьезные побочные реакции, хотя некоторые люди сообщали о незначительных побочных эффектах. Проконсультируйтесь с врачом, прежде чем принимать валериану, потому что эта трава не безопасна и не подходит для всех.
Валериана даст наилучшие результаты, если принимать ее по назначению.
Согласно последним данным, доза 450–1410 мг цельного корня валерианы в день в течение 4–8 недель может улучшить качество сна (1).
Для снятия напряжения некоторые эксперты предлагают дозу 400–600 мг экстракта валерианы или дозу 0,3–3 г корня валерианы до 3 раз в день (1).
Дозы от 530 до 765 мг в день могут быть эффективны для уменьшения беспокойства и симптомов ОКР, а дозы от 765 до 1060 мг могут помочь уменьшить приливы во время и после менопаузы (5, 6, 11, 12).
Однако эти дозы могут не подходить или быть эффективными для всех с этими симптомами. Это просто те дозы, которые, согласно имеющимся данным, эффективны.
Если вы хотите попробовать валериану, важно поработать с доверенным врачом, чтобы определить самую безопасную и наиболее эффективную дозу для вас.
РезюмеВ зависимости от того, какие симптомы вы хотите лечить, рекомендуемые дозы валерианы варьируются от 400 до 1410 мг в день. Поговорите со знающим медицинским работником, чтобы узнать, подходит ли вам валериана и безопасна ли она.
Некоторые данные свидетельствуют о том, что добавки валерианы могут помочь улучшить сон, уменьшить беспокойство и улучшить симптомы, связанные с обсессивно-компульсивным расстройством, менопаузой и ПМС.
Тем не менее, исследования в настоящее время ограничены, и ученые все еще изучают, как валериана влияет на здоровье человека.
Несмотря на то, что валериана считается относительно безопасной и вряд ли вызовет серьезные побочные эффекты, валериана не безопасна и не подходит для всех.
Вот почему важно проконсультироваться с врачом, прежде чем принимать валериану, особенно если вы принимаете лекарства или другие растительные добавки или если у вас есть одно или несколько заболеваний.
Только одно
Попробуйте сегодня: Узнайте больше о своих проблемах со сном. Если у вас проблемы со сном, это может быть связано со стрессом, диетой или основным состоянием здоровья.
Чтобы разобраться в причинах ваших проблем со сном, может потребоваться время, но очень важно знать потенциальные причины, чтобы вы могли получить правильное лечение.
Подумайте о том, чтобы обсудить свои симптомы с лечащим врачом, чтобы он мог порекомендовать соответствующие тесты для исключения распространенных причин проблем со сном. Также обратите внимание, что добавки могут быть неправильным решением для вас.
Также обратите внимание, что добавки могут быть неправильным решением для вас.
Несмотря на то, что многие добавки продаются как естественные усилители сна, важно понимать, что на сон влияют несколько факторов, и такая добавка, как валериана, не может быть подходящим выбором для всех.
Что это такое и для чего оно используется?
В качестве добавки можно принимать корень валерианы Valeriana officinalis. Корень валерианы может оказывать успокаивающее действие и уменьшать тревогу, что делает его популярным природным средством, помогающим заснуть и способствующим спокойствию.
Корень валерианы может помочь некоторым людям, но не всем. Важно следить за любыми побочными эффектами при приеме корня валерианы.
Человек может подумать о том, чтобы поговорить с врачом о приеме корня валерианы и лечении любых заболеваний, которые у него могут быть.
В этой статье рассматривается эффективность корня валерианы, обсуждаются его применение, дозировка и многое другое.
Корень валерианы – широко используемое растение в традиционной и народной медицине. Сторонники говорят, что трава обладает расслабляющим эффектом, который успокаивает тревогу, позволяя человеку отдохнуть.
В исследовании Frontiers in Neuroscience отмечается, что люди во всем мире признают валериану эффективным травяным седативным средством. Тем не менее, исследователи до сих пор не полностью понимают эффекты травы.
Соединения в корне взаимодействуют с важными компонентами нервной системы, такими как гамма-аминомасляная кислота (ГАМК), химический мессенджер в головном мозге.
Исследование, опубликованное в BMC Complementary Medicine and Therapies отмечено, что соединения в корне валерианы, такие как валереновая кислота, могут взаимодействовать с ГАМК и ее рецепторами, создавая отмеченный противотревожный эффект.
Это похоже на то, как действуют отпускаемые по рецепту успокаивающие препараты, такие как диазепам (валиум).
Однако то, как валериана взаимодействует с ГАМК, остается теорией.
Другие эксперты считают, что валериана оказывает седативное и успокаивающее действие благодаря действию своих мощных антиоксидантов в областях мозга, связанных со стрессом и эмоциями, таких как миндалевидное тело и гиппокамп.
Корень валерианы является известным седативным средством и может помочь многим людям уменьшить симптомы беспокойства и бессонницы. Однако исследования этих эффектов противоречивы.
Обзор в Доказательная дополнительная и альтернативная медицина просмотрел 17 различных статей о влиянии валерианы на сон.
Авторы отметили, что некоторые исследования показали, что валериана улучшает показатели сна, такие как общее время сна, и снижает тяжесть бессонницы.
Тем не менее, они говорят, что результаты других исследований противоречат этим результатам, показывая, что валериана мало или совсем не влияет на эти симптомы.
Возможно, результаты варьируются от человека к человеку или в игру вступают другие факторы.
Например, в исследовании Nature and Science of Sleep изучалась смесь трав.
Исследователи обнаружили, что у людей, принимавших травяные добавки, содержащие валериану, хмель и мармелад, показатели сна значительно улучшились по сравнению с людьми, которые не принимали добавки.
Хотя это многообещающе, результаты приходят от самооценки. Исследователям необходимо более глубоко изучить влияние корня валерианы на сон.
Как ни странно, некоторые люди также используют корень валерианы в качестве естественного средства для лечения симптомов стресса, беспокойства и депрессии.
Исследование 2015 года показало, что в исследованиях на животных соединение валерианы защищало от маркеров как физического, так и умственного стресса.
Это важно, потому что стресс, страх и тревога часто тесно связаны между собой и могут влиять на другие проблемы, например, на сон. Будущие исследования также могут помочь изучить это утверждение.
Некоторые люди используют корень валерианы для лечения других симптомов, хотя официальных исследований по этому применению не проводилось.
Сторонники могут рекомендовать валериану при таких проблемах, как:
- менструальные спазмы
- желудочные спазмы
- головные боли и мигрени
- симптомы менопаузы, такие как приливы .
Однако большинство исследований валерианы сосредоточено на ее использовании в качестве седативного, антиоксидантного и успокаивающего средства.
Поскольку корень валерианы является растительной добавкой, подобрать правильную дозировку может быть сложно. На качество корня и добавок могут влиять многие факторы, такие как условия выращивания, возраст и подготовка растения.
В связи с этим не существует стандартизированного способа обеспечения правильной дозировки.
Многие заваривают простой чай, используя около 3 граммов высушенного корня валерианы и 1 стакан кипятка. Они позволяют корню полностью настояться в течение как минимум 10 минут, прежде чем пить чай.

Для экстрактов и добавок разные производители будут иметь свои собственные рекомендуемые дозировки, основанные на их процессах экстракции или добавленных ингредиентах.
Обычно рекомендуемая доза валерианы составляет 160–600 мг в день. Однако некоторые продукты могут включать более сильные дозы.
Прием травы от 30 минут до 2 часов перед сном может быть лучшим для сна, в зависимости от того, насколько сильно человек ощущает воздействие травы.
Прием более низких доз в течение дня может иметь более мягкий эффект и помочь некоторым людям с симптомами тревоги.
Люди обычно считают добавки корня валерианы безопасными в рекомендуемых дозах.
Тем не менее, по данным Управления пищевых добавок (ODS), недостаточно исследований добавок корня валерианы, чтобы гарантировать их безопасность.
Если человек заинтересован в приеме валерианы, он должен поговорить со своим врачом.
Соединения в растении могут взаимодействовать с некоторыми лекарствами, что может подвергнуть человека риску побочных эффектов или осложнений.
Например, валериана может взаимодействовать с лекарствами, имеющими схожие функции. Это взаимодействие потенциально может усиливать действие других классов препаратов, таких как:
- бензодиазепины
- барбитураты
- депрессанты центральной нервной системы
Зверобой.
Любой, кто принимает эти препараты или добавки, должен проконсультироваться со своим врачом перед использованием корня валерианы.
В то время как некоторые люди очень быстро почувствуют действие корня валерианы, многие отмечают, что это растение действует лучше всего, если принимать его неделю или две.
Тем не менее, исследования не полностью изучили долгосрочные эффекты валерианы.
Любой, кто планирует регулярно принимать валериану, должен поговорить со своим врачом.
При приеме валерианы могут возникать некоторые побочные эффекты. Седативное действие валерианы означает, что сонливость может быть частым побочным эффектом.
Хотя ночью это полезно для засыпания, дневная сонливость может помешать человеку функционировать.
 Люди, принимающие валериану, которые испытывают дневную сонливость, могут уменьшить дозировку.
Люди, принимающие валериану, которые испытывают дневную сонливость, могут уменьшить дозировку.Некоторые люди также могут реагировать на корень валерианы. В этих случаях они могут испытывать:
- головные боли
- головокружение
- кожный зуд
- расстройство желудка
Некоторым людям следует избегать употребления корня валерианы.
Корень валерианы небезопасно принимать во время беременности или кормления грудью, согласно ODS.
Точно так же очень маленьким детям в возрасте до 3 лет следует избегать приема валерианы. Даже у детей старшего возраста важно работать с врачом, чтобы подобрать минимально эффективную дозировку в каждом конкретном случае.
Люди, регулярно употребляющие алкоголь, должны быть осведомлены о возможных взаимодействиях с седативными средствами, такими как валериана. Они могут вообще отказаться от алкоголя или валерианы.
В течение многих лет корень валерианы используется как естественное успокаивающее средство.

