Что вызывает появление сыпи на теле взрослого человека. Какие симптомы сопровождают кожные высыпания. Как диагностировать и лечить различные виды сыпи у взрослых. Когда необходимо обратиться к врачу при появлении сыпи на коже.
Основные причины появления сыпи на теле у взрослых
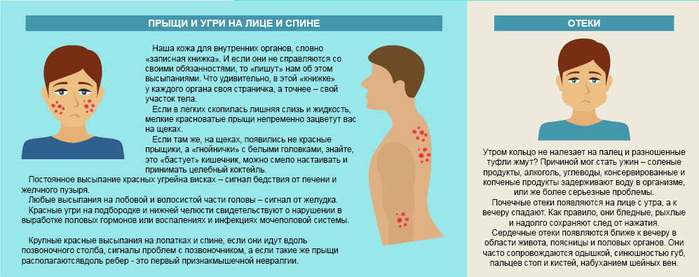
Сыпь на коже у взрослого человека может возникать по различным причинам. Наиболее распространенными являются:
- Аллергические реакции на пищевые продукты, лекарства, косметику
- Инфекционные заболевания (вирусные, бактериальные, грибковые)
- Аутоиммунные заболевания
- Контакт с раздражающими веществами
- Укусы насекомых
- Стресс и нервные расстройства
- Заболевания внутренних органов
Характер сыпи и сопутствующие симптомы помогают определить причину ее появления. Важно своевременно обратиться к врачу для правильной диагностики.
Виды сыпи у взрослых и их особенности
Существует несколько основных видов кожных высыпаний у взрослых:
Крапивница
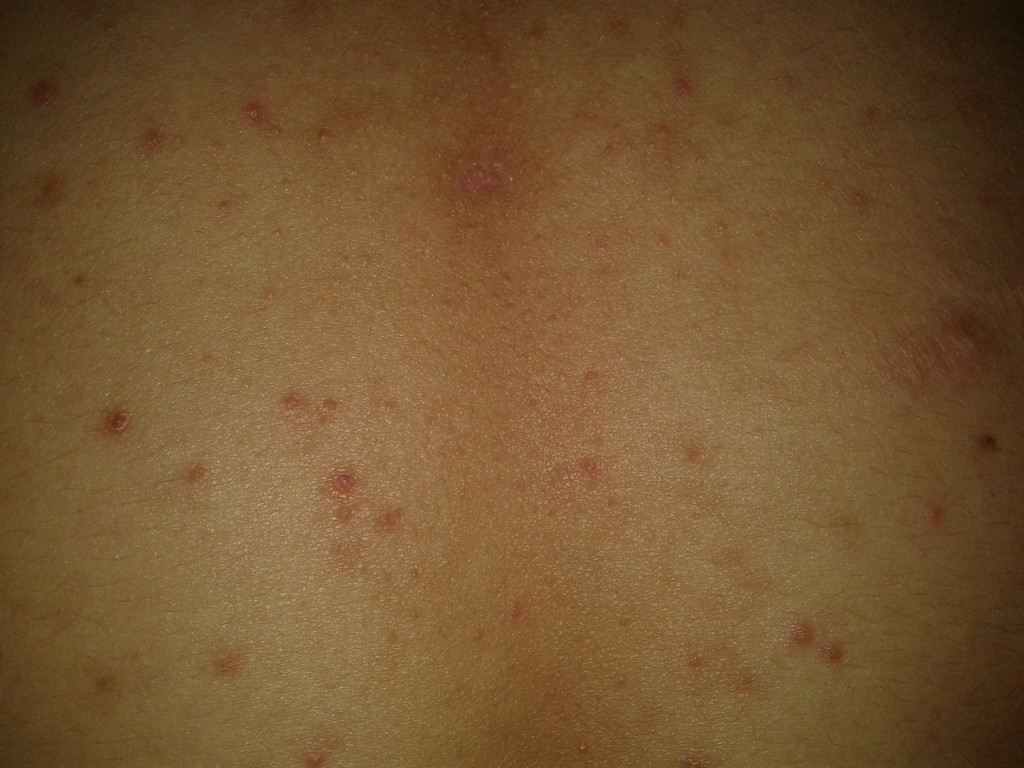
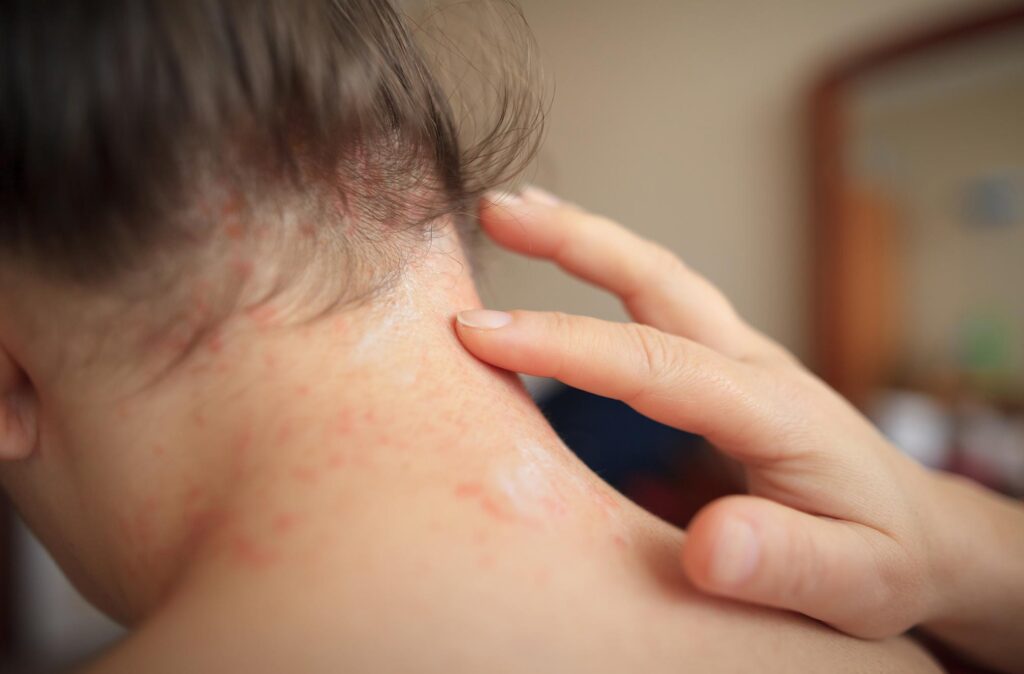
Характеризуется появлением волдырей розового или красного цвета, сильно зудящих. Чаще всего является аллергической реакцией. Элементы сыпи могут сливаться в большие участки.

Атопический дерматит
Проявляется сухостью, покраснением и шелушением кожи, сильным зудом. Обычно поражает локтевые и коленные сгибы, шею. Часто связан с аллергией.
Псориаз
На коже появляются красные бляшки, покрытые серебристыми чешуйками. Излюбленные места — локти, колени, волосистая часть головы. Может сопровождаться зудом.
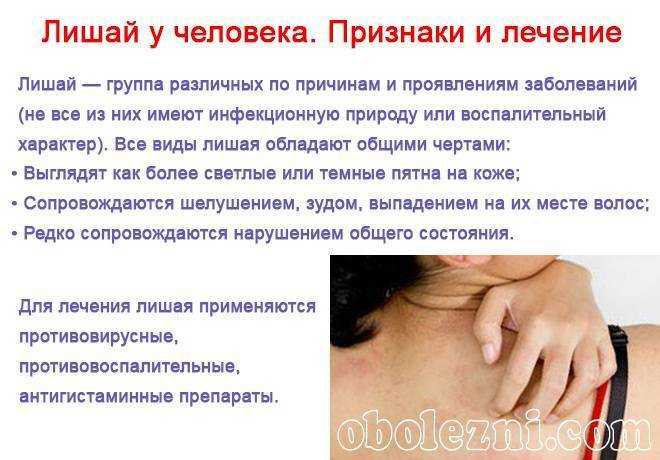
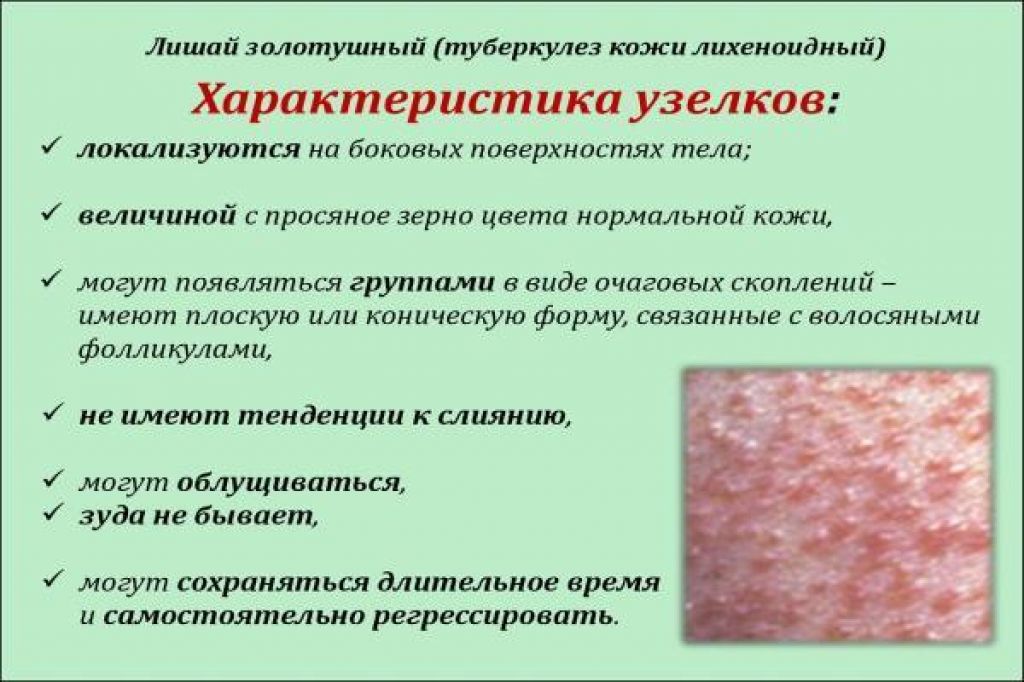
Розовый лишай
Начинается с появления крупного красного пятна, затем возникают мелкие высыпания по всему телу. Сыпь может слегка зудеть и шелушиться.
Основные симптомы, сопровождающие сыпь
При появлении сыпи на теле взрослый человек может отмечать следующие симптомы:
- Зуд кожи различной интенсивности
- Жжение или болезненность в местах высыпаний
- Повышение температуры тела
- Общая слабость, недомогание
- Увеличение лимфоузлов
- Тошнота, рвота (при пищевой аллергии)
- Затрудненное дыхание (при тяжелых аллергических реакциях)
Наличие и выраженность симптомов зависят от причины, вызвавшей появление сыпи. При тяжелых симптомах необходимо срочно обратиться к врачу.
Диагностика причин возникновения сыпи
Для определения причины появления сыпи на теле у взрослого врач проводит следующие диагностические мероприятия:

- Сбор анамнеза и осмотр кожных покровов
- Общий и биохимический анализ крови
- Аллергопробы
- Соскоб с кожи для микроскопического исследования
- Анализ на антитела к различным инфекциям
- Биопсия кожи (при подозрении на серьезные заболевания)
На основании результатов обследования устанавливается точный диагноз и назначается соответствующее лечение.
Принципы лечения сыпи у взрослых
Лечение сыпи на теле у взрослого человека зависит от причины ее возникновения и может включать следующие методы:
- Антигистаминные препараты для устранения зуда и аллергических реакций
- Местные противовоспалительные и противозудные средства
- Системные кортикостероиды при тяжелых случаях
- Антибиотики при бактериальных инфекциях
- Противогрибковые препараты
- Иммуномодуляторы при аутоиммунных заболеваниях
- Витаминотерапия
- Фототерапия
Важно устранить провоцирующий фактор и соблюдать гипоаллергенную диету. Самолечение может быть опасным, поэтому необходима консультация врача.
Профилактика появления сыпи
Для предотвращения возникновения сыпи на теле взрослым рекомендуется:
- Избегать контакта с аллергенами и раздражающими веществами
- Соблюдать правила личной гигиены
- Использовать гипоаллергенные средства для ухода за кожей
- Вести здоровый образ жизни, правильно питаться
- Избегать стрессовых ситуаций
- Своевременно лечить хронические заболевания
- Укреплять иммунитет
При склонности к аллергическим реакциям следует всегда иметь при себе антигистаминные препараты.
Когда необходимо обратиться к врачу
Появление сыпи на теле у взрослого требует обращения к врачу в следующих случаях:
- Сыпь сопровождается сильным зудом и болезненностью
- Высыпания быстро распространяются по телу
- Повышается температура тела, появляется общая слабость
- Возникают признаки аллергической реакции (отек губ, затрудненное дыхание)
- Сыпь не проходит в течение нескольких дней
- Появляются гнойничковые элементы
Своевременное обращение к специалисту поможет быстро установить причину сыпи и назначить эффективное лечение.
Атопический дерматит — причины, стадии, фото, лечение
Что такое атопический дерматит?
«Дерматит» означает воспаление кожи. А под термином «атопический» понимают наследственную предрасположенность к аллергии.
Чаще всего это заболевание впервые проявляется в детском возрасте. У большинства больных к пяти годам атопический дерматит уходит в стойкую ремиссию, но нередко болезнь может продолжаться и у взрослых. Точные причины заболевания не установлены, однако современная медицина считает, что атопический дерматит – мультифакториальное заболевание, в основе которого лежит генетическая предрасположенность к атопическим заболеваниям.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Склонность к атопическом дерматиту может реализоваться, когда в вашей жизни есть провоцирующие факторы:
- психоэмоциональные нагрузки;
- нарушение в работе внутренних органов;
- неблагоприятная окружающая среда.

Замечено, что атопический дерматит чаще обостряется в холодное время года, поэтому, если с наступлением холодов возникают проблемы с кожей, есть повод задуматься о посещении дерматолога.
Основным симптомом атопического дерматита является зуд разной степени интенсивности. Иногда настолько сильный, что может нарушать сон больного. Воспаление и сухость кожи, разнообразные высыпания, часто сопровождающие болезнь, доставляют очень неприятные ощущения.
Различают несколько стадий заболевания:
- Младенческая (возраст до двух лет).
В этот период высыпания, как правило, представляют собой отечные покраснения, шелушение на коже лица, на разгибательных поверхностях рук и ног. При более тяжёлом течении могут появляться пузырьки, мокнутие и корки. В эту стадию, как правило, прослеживается четкая связь с пищевыми раздражителями.
- Детская (от двух до 12 лет).
В возрасте от двух лет атопический дерматит у детей проявляется в виде высыпаний на коже локтевых сгибов, подколенных ямок, задней поверхности шеи. Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
Склонность к мокнутию уменьшается, чаще присутствуют узелковые воспалительные элементы, сохраняется повышенная сухость кожи, ее шелушение и раздражение.
- Взрослый (старше 12 лет).
У большинства пациентов к этому возрасту заболевание уходит в стойкую ремиссию (отсутствие проявлений заболевания). При продолжении заболевания во взрослом возрасте на первое место выходит интенсивный кожный зуд. Сохраняется выраженная сухость кожи, шелушение. Высыпания на коже могут быть разнообразными (пузырьки, узелки, очаги покраснения). У большинства пациентов имеется четкая связь обострений с психоэмоциональными факторами.
Вышеперечисленные симптомы относятся к периодам обострения атопического дерматита. Во время «затишья» болезнь может проявлять себя только повышенной сухостью кожи.
Рекомендации людям, страдающим атопическим дерматитом
- У тех, кто страдает от атопического дерматита, кожа очень чувствительна к внешним воздействиям.
 Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием.
Таким людям не желательны частые водные процедуры, а мыться нужно с применением специальных смягчающих и увлажняющих средств, не пользоваться мочалкой. После мытья воду с поверхности кожи лучше убирать промакивающими движениями, а не привычным вытиранием. - Смягчающий и увлажняющий крем при атопическом дерматите необходимо использовать ежедневно. В одежде нужно отдавать предпочтение хлопку и избегать контакта кожи с шерстью, синтетическими и грубыми тканями.
- Тем, кто страдает от атопического дерматита, лучше не иметь в доме ковров, а также предметов и мебели, способствующих накоплению пыли. Книги и одежду лучше хранить в закрывающихся шкафах, и регулярно пылесосить. Подушки и одеяла лучше использовать не пуховые, а из синтетических материалов.
- Это заболевание накладывает некоторые ограничения на питание. Особенно в младенчестве. Очень важно, чтобы родители вели пищевой дневник малыша. Он поможет четко проследить связь употребления того или иного продукта с обострением атопического дерматита.
- У многих детей есть повышенная чувствительность к молочному и яичному белку, которая с возрастом исчезает. В дальнейшем значимость пищевой аллергии снижается. У взрослых истинная пищевая аллергия встречается крайне редко.
Однако и взрослые люди с атопическим дерматитом должны избегать продуктов, богатых гистамином или усиливающим его высвобождение в организме:
- ферментированные сыры
- квашеная капуста
- копченые колбасы
- томаты
- сыры
- маринады
- пивные дрожжи
- алкоголь и др.
Кроме того, если пациент замечает ухудшение состояния кожи после употребления какого-то конкретного продукта, то этот продукт также следует исключить из рациона. Во время обострения заболевания требуется более жесткая диета, исключающая всю раздражающую пищу: острое, копченое, пряное, маринады, жирное, сладкое, сдоба, жареное, цитрусовые, мед, орехи, шоколад, алкоголь. Солнце – сильный фактор, влияющий на состояние кожи.
О клинике
Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Узнать больше о клинике
Можно ли при атопическом дерматите загорать?
Можно, но кожу все же следует защищать от избытка ультрафиолета. Например, с помощью кремов с высокой степенью защиты (SPF30+ и выше). Крем наносите на кожу каждые два часа. Кроме того, лучше не проводить на открытом солнце самые «жаркие» часы. Даже людям без кожных проблем рекомендуется загорать или до 11 часов утра или после 16 часов.
Как лечить атопический дерматит?
- Первый шаг при лечении атопического дерматита – выявление и устранение провоцирующих факторов. Одновременно назначаются антигистаминные препараты, устраняющие беспокоящий больного зуд. При выборе препарата настоятельно рекомендуется проконсультироваться с врачом, чтобы он помог не только выбрать лекарство, но и рассчитал дозу, соответствующую возрасту пациента и характеру протекания заболевания.

- Помимо этого, в лечении атопического дерматита применяются местные противовоспалительные средства (кремы, мази), в том числе гормональные. К выбору препарата следует подходить очень осторожно, особенно для грудничков. Консультация врача обязательна. Самолечение может привести к нежелательным результатам. Эта же рекомендация относится и к препаратам для лечения дисбактериоза, что является важным при лечении атопического дерматита.
- Если возникают инфекционные осложнения (нередко связанные с наличием расчесов), то для лечения используются противогрибковые, противовирусные и антибактериальные препараты.
виды, причины, симптомы, признаки, диагностика, первая помощь, лечение
Классификация
Причины и факторы риска
Симптомы
Осложнения
Диагностика
Лечение
Профилактика
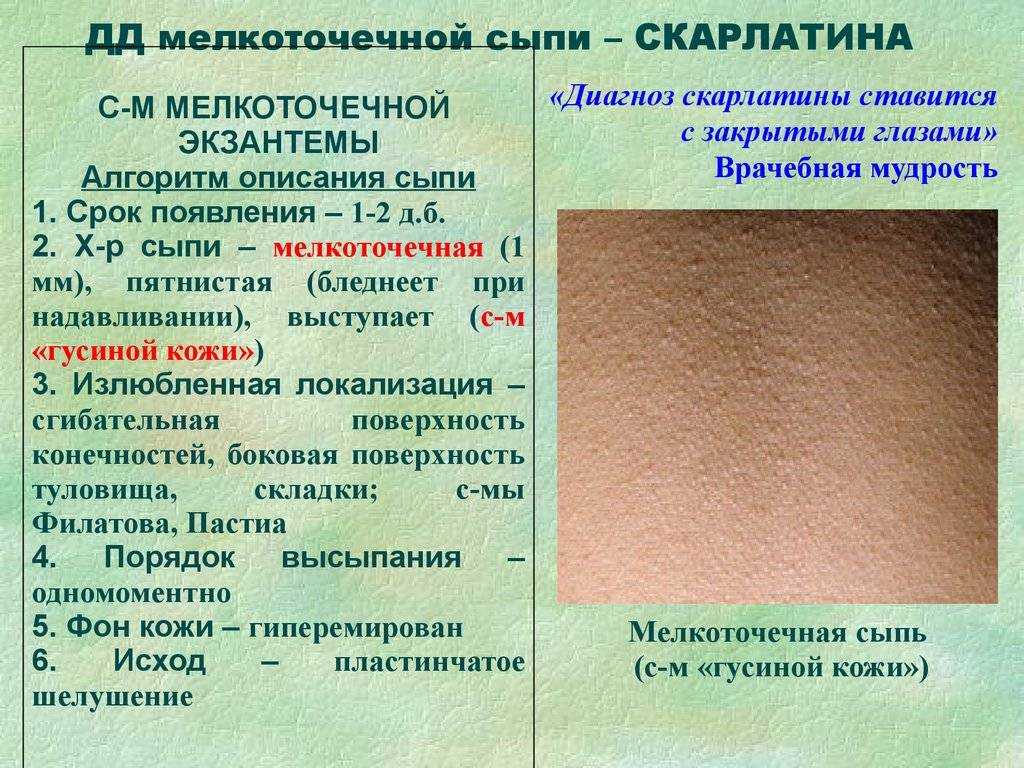
Крапивница представляет собой распространенное аллергическое заболевание, для которого характерно образование сыпи в виде волдырей или уртикариев. Высыпания при крапивнице локализуются преимущественно на коже шеи, лица, тела и рук.
Заболеванию подвержены 25% населения планеты. Крапивница может появиться как у детей, так и у взрослых. Признаки отмечают чаще женщины, чем мужчины. Дебют болезни приходится на средний возраст, а именно около 35–40 лет. 5% заболевших — пациенты детского возраста.
Классификация
В зависимости от длительности течения заболевания современная медицина выделяет следующие виды крапивницы:
- Острая крапивница — состояние, которое характеризуется проявлением признаков не менее 6 недель. Пациенты также отмечают головную боль и повышенную температуру.
- Острая рецидивирующая — тип болезни с длительностью обострения до 6 недель. Отличием является длительность ремиссии на протяжении 6 недель.
-
Хроническая крапивница — заболевание, которое продолжается дольше 6 недель. Этот тип может иметь вирусную, аллергическое или аутоиммунную природу.
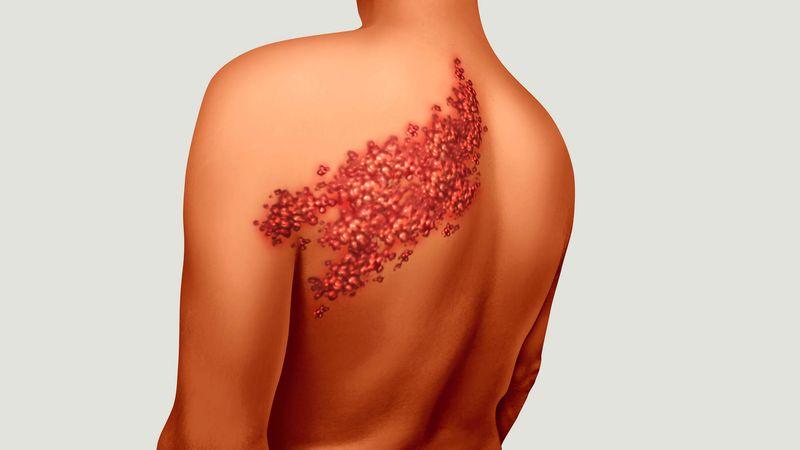
По скорости развития заболевания выделяют следующие степени:
- Легкая степень, для которой характерно появление высыпаний в количестве менее 20 штук в течение суток. При этом пациенты отмечают небольшой зуд, который не приносит особого дискомфорта.
- Средняя степень крапивницы, отличающаяся ощутимым зудом кожи и повышенным образованием уртикариев (примерно 30–50 штук в сутки).
- Интенсивная степень. Зудящие ощущения нарушают повседневную жизнь, а количество высыпаний превышает 50 штук.
В зависимости от механизма развития патологии выделяют такие виды заболевания, как:
- аллергическая крапивница, которую провоцируют иммунные процессы. Например, секреция иммуноглобулинов, специфических к возбудителю, или выработка белков цитокинов, которые усиливают воспалительную реакцию;
- пищевая, провоцирующим фактором которой являются определенные продукты питания;
- вирусная;
-
солнечная, причиной которой является прямой контакт с солнечными лучами.
 Этому типу заболеванию в основном подвержены женщины, имеющие патологии со стороны печени и нарушенный пигментный обмен;
Этому типу заболеванию в основном подвержены женщины, имеющие патологии со стороны печени и нарушенный пигментный обмен; - контактная, которая возникает при соприкосновении кожи с химическими материалами, например, латексом или силиконом;
- аквагенная ― аутоиммунная форма заболевания, связанная с взаимодействием с водой;
- холодовая. Возникает при воздействии на кожные покровы пониженной температуры;
- вирусная, вызванная инфекцией вирусного характера;
- идиопатическая крапивница ― заболевание, причина которого остается невыясненной.
Причины и факторы риска
Проявление аллергического заболевания может иметь разную этиологию. Например, явный провокатор заболевания ― укус насекомого или использование некоторых лекарственных средств, в том числе антибиотиков. Спровоцировать состояние также могут переливание крови, вакцинация и прямое взаимодействие с аллергеном через продукты питания.
Другие причины крапивницы включают в себя:
- контакт с химическими средствами, такими как порошки, лосьоны, растворы для уборки дома;
- повышенную чувствительность кожи к механическим воздействиям;
- аллергию на холод, солнце и тепло;
- использование косметических средств, включая шампуни, средства для окрашивания ресниц и бровей, а также компоненты составов, применяемых при наращивании ногтей;
- воздействие пыльцы цветов и растений, которая может спровоцировать аллергическую реакцию, в том числе ринит или поллиноз.
Несмотря на то, что известно множество провоцирующих заболевание факторов, причину примерно 30% случаев заболевания не удается установить.
Кроме того, многие хронические неаллергические заболевания могут вызвать крапивницу. К ним относятся лимфома, патологии со стороны щитовидной железы, сахарный диабет и болезни органов ЖКТ.
Симптомы
Основным признаком крапивницы является появление на слизистых оболочках и коже высыпаний в виде волдырей. Уртикарии имеют багровый, розоватый или бледно-розовый оттенок. Как правило, образования возвышаются над поверхностью кожи. Состояние часто сопровождается нестерпимым зудом. В исключительных случаях в местах локализации сыпи появляется болезненность.
Некоторые пациенты также отмечают такие симптомы крапивницы, как:
- повышенная температура;
- общая слабость;
- ломота в теле;
- снижение артериального давления;
- слезоточивость и покраснение глаз;
- выраженная отечность век;
- нарушение аппетита.
В случае аллергического типа крапивницы у больных появляются носовые выделения и заложенность носа, снижается обоняние и нарушается дыхание через нос. Эти изменения нередко приводят к изменению слуха.
Эти изменения нередко приводят к изменению слуха.
Выраженность признаков при холодовом виде патологии варьируется от пациента к пациенту и может представлять собой покраснение кожи, отечность и зуд.
Чтобы понять, как выглядит крапивница у детей, достаточно посмотреть на кожу. У пациентов детского возраста симптомы схожи с проявлениями заболевания у взрослых: зуд, волдыри размером до 3 мм, краснота. Но, кроме общих признаков, появляются расстройства пищеварения в виде рвоты, диареи и боли в животе.
Волдыри при заболевании бесследно пропадают через 1–2 дня после появления. Это особенность заболевания, которая позволяет отличить его от других аллергических патологий.
Осложнения
Как и любое аллергическое заболевание, крапивница может привести к осложнениям. Высыпания у детей нередко преобразуются в гнойники. Это связано с постоянным расчесыванием волдырей и занесением инфекции.
Отек Квинке — самое серьезное осложнение патологии. При этом у пациентов отмечается отечность гортани и лица, что в результате может привести к нарушению дыхания. Это критическая ситуация, которая требует немедленной медицинской помощи.
При этом у пациентов отмечается отечность гортани и лица, что в результате может привести к нарушению дыхания. Это критическая ситуация, которая требует немедленной медицинской помощи.
Анафилактический шок, который часто сопровождается снижением давления, помутнением в глазах и нарушением сердечного ритма, — еще одно из вероятных осложнений патологии.
Диагностика
Диагностикой и лечением крапивницы занимается группа врачей, в зависимости от причины развития заболевания. Физический осмотр на предмет видимых симптомов проводит терапевт. На первичном осмотре пациента врач измеряет артериальное давление, температуру тела, частоту сердечных сокращений и ощупывает живот и лимфатические узлы. В случае аллергического типа заболевания к лечению подключаются аллерголог-иммунолог и дерматолог.
В зависимости от выраженности признаков и особенностей течения заболевания у пациента врач может назначить одно или несколько диагностических исследований:
- Общий анализ крови.

- Иммуноглобулин lgE общий.
- Аллерготест.
- Анализ кала.
- Гастроскопия.
- УЗИ органов брюшной полости.
- УЗИ поджелудочной железы.
- УЗИ щитовидной железы.
- Рентгенография органов грудной клетки.
- Рентгеноскопия желудка.
В большинстве случаев заболевание купируется в течение первых 14 дней, поэтому специального исследования на требуется. После установлении провоцирующего фактора назначается лабораторная диагностика.
Лечение
При появлении признаков крапивницы до обращения к врачу больному важно оказать первую помощь. Для этого следует успокоить пострадавшего, расстегнуть верхнюю пуговицу одежды и дать выпить стакан минеральной воды.
Симптомы заболевания могут проявиться в любой момент при взаимодействии с аллергеном. Поэтому хорошо иметь в домашней аптечке противоаллергенные средства в форме таблеток, капель, которые необходимо дать больному. На место отека следует наложить холодный компресс.
Поэтому хорошо иметь в домашней аптечке противоаллергенные средства в форме таблеток, капель, которые необходимо дать больному. На место отека следует наложить холодный компресс.
Лечение крапивницы состоит из нескольких стадий:
- Исключение аллергена — возбудителя заболевания. Для этого необходимо прекратить прием лекарственных препаратов, которые могли стать причиной патологии. Также стоит избегать переохлаждения и перегрева организма.
- Обнаружение очагов инфекции и их устранение.
- Соблюдение диеты при крапивнице. Важно исключить из рациона продукты, которые могут вызвать аллергию: орехи, кофе, шоколад, мед, цитрусовые. Пищевую тарелку стоит наполнить гипоаллергенными продуктами, такими как овощные супы, нежирный бульон, каши из круп, нежирный творог и йогурт, яблоки.
-
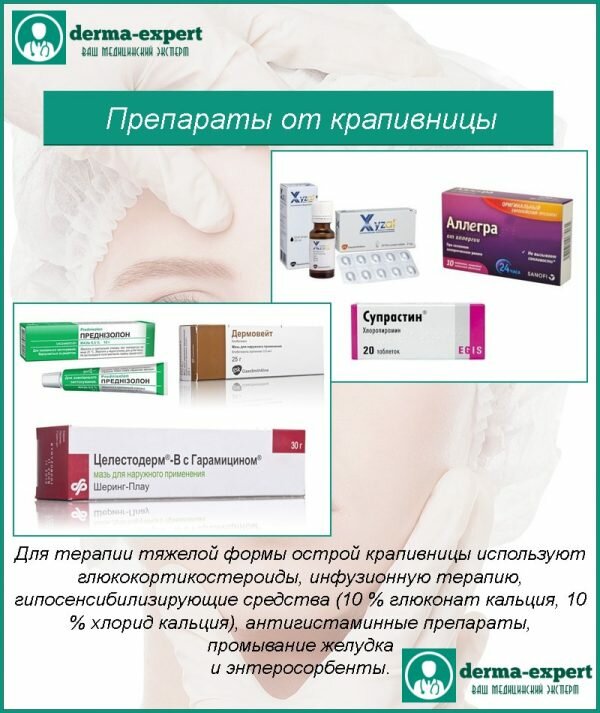
Использование медикаментов, в том числе антигистаминных средств, иммунодепрессантов и антидепрессантов. Следует помнить, что лекарства для лечения крапивницы стоит принимать только по назначению врача.

При наступлении асфиксии на фоне отека Квинке пациенту в экстренном порядке назначают трахеостомию.
Наружные мази и кремы от крапивницы не показали своей эффективности. Поэтому применение только этих средств не приведет к полному выздоровлению.
Профилактика
С целью профилактики крапивницы врачи советуют придерживаться следующих рекомендаций:
- в случае наличия склонности к развитию аллергии следует избегать контакта с возможными аллергенами;
- важно своевременно заниматься лечением болезней во избежание осложнений;
- рекомендовано сбалансировано питаться;
- стоит минимизировать физическое и химическое воздействие на кожу.
На скорость выздоровления пациента с крапивницей влияют возраст, причина заболевания, пол и индивидуальные особенности организма. При своевременном обращении к врачу можно избежать серьезных последствий.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Услуги
- Название
- Прием (осмотр, консультация) врача аллерголога-иммунолога первичный2300
- Прием (осмотр, консультация) врача аллерголога-иммунолога повторный1900
- Прием (осмотр, консультация) врача-дерматовенеролога первичный2300
- Прием (осмотр, консультация) врача-дерматовенеролога повторный1900
- Прием (осмотр, консультация) врача-терапевта первичный2300
- Прием (осмотр, консультация) врача-терапевта повторный1900
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Овсянкина Ольга Владимировна
аллерголог-иммунолог
отзывы Записаться на прием
Клиника
м. Сухаревская
Арзуманян Артур Оганесович
аллерголог-иммунолог
отзывы Записаться на прием
Клиника
м. Автозаводская
м. Красные Ворота
Гончар Виктор Николаевич
аллерголог-иммунолог
отзывы Записаться на прием
Клиника
м. Красные Ворота
Красные Ворота
Туаева Кристина Нугзаровна
аллерголог-иммунолог
отзывы Записаться на прием
Клиника
м. Полянка
Зуд у пожилых людей – руководство по оценке и лечению
История вопроса
Зуд является наиболее распространенной кожной жалобой у пациентов старше 65 лет. Эти пациенты относятся к уникальной группе населения, которая требует комплексного клинического подхода. Симптомы зуда могут быть потенциально изнурительными и оказывать значительное влияние на пожилых пациентов, ухудшая качество их жизни.Цель
В этой статье обсуждается оценка и лечение зуда с особым акцентом на пожилых людей.Обсуждение
Зуд у пожилых людей остается как диагностической, так и терапевтической проблемой. В первую очередь необходимо установить, возникает ли зуд из-за первичного дерматологического заболевания или является проявлением основного системного заболевания. Наличие сыпи может свидетельствовать о первичном дерматозе. Помимо изменения образа жизни, могут оказаться полезными смягчающие средства, местные противозудные средства (например, 1% ментол в водном креме), пероральные антигистаминные препараты, местные кортикостероиды и фототерапия.
Наличие сыпи может свидетельствовать о первичном дерматозе. Помимо изменения образа жизни, могут оказаться полезными смягчающие средства, местные противозудные средства (например, 1% ментол в водном креме), пероральные антигистаминные препараты, местные кортикостероиды и фототерапия.Патогенез
Ощущение зуда опосредовано эпидермальными/дермальными рецепторами, связанными с немиелиновыми афферентными С-волокнами, передающими импульс от периферии. 4 Затем эти импульсы передаются от периферической нервной системы к таламусу и первичной соматосенсорной коре центральной нервной системы. Считается, что гистамин является основным медиатором ощущения зуда, хотя в него также вовлечены и другие нейротрансмиттеры. 5
Изменения кожи у пожилых людей
Старение кожи можно разделить на две широкие категории; внутреннее старение и внешнее старение ( Таблица 1 ). 6,7 Внутреннее старение относится к изменениям, которые являются следствием нормального процесса старения и происходят у всех людей.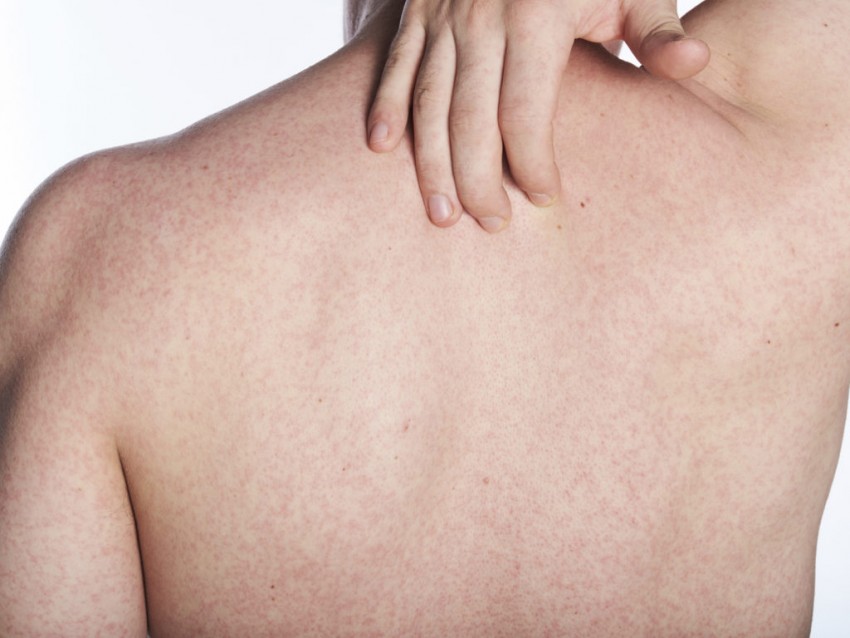 Внешнее старение возникает как следствие внешних факторов, оказывающих кумулятивное воздействие на кожу. Структурные и физиологические кожные изменения, вызванные естественным старением, в сочетании с кумулятивными эффектами сопутствующих заболеваний и приема многих лекарственных препаратов в течение всей жизни могут вызывать выраженную восприимчивость к зудящим дерматозам у пожилых людей. 8
Внешнее старение возникает как следствие внешних факторов, оказывающих кумулятивное воздействие на кожу. Структурные и физиологические кожные изменения, вызванные естественным старением, в сочетании с кумулятивными эффектами сопутствующих заболеваний и приема многих лекарственных препаратов в течение всей жизни могут вызывать выраженную восприимчивость к зудящим дерматозам у пожилых людей. 8
Собственное старение | Внешнее старение |
|---|---|
Уменьшение обновления клеток кожи | УФ-облучение |
Нарушение барьерной функции кожи | Загрязнение окружающей среды |
Нарушение реакции иммунной системы | Курение |
Уменьшение подкожного жира | Факторы образа жизни (сон, стресс, диета) |
Нарушение терморегуляции |
|
Снижение васкуляризации |
|
Снижение активности сальных и потовых желез |
|
Снижение сенсорного восприятия |
|
Дифференциальный диагноз
Зуд может быть проявлением основного дерматологического заболевания ( Таблица 2 ) 9 или частью основного системного заболевания ( Таблица 3 ). 10
10
Ксероз | Это наиболее частая причина зуда при отсутствии идентифицируемого поражения кожи. Характеризуется сухой, шелушащейся кожей, как правило, на нижних конечностях. |
Атопический дерматит | Атопический дерматит характеризуется зудом и определяется как хроническое воспалительное заболевание кожи, обычно связанное с аллергическим ринитом или астмой. |
Контактный дерматит | Контактный дерматит вызывается прямым воздействием на кожу вещества (например, ядовитого плюща). Может сильно зудеть. |
Дерматофиты | Инфекции, вызванные дерматофитами, могут вызывать локальный зуд с характерной сыпью в виде периферического шелушения и центральным просветлением. |
Вши | Зуд вызван отсроченной реакцией гиперчувствительности на слюну вши. Их может быть трудно визуализировать без использования увеличения. |
Псориаз | Зуд может присутствовать у большого числа пациентов с псориазом. В этом контексте он может быть обобщен и не обязательно ограничиваться областями псориатических бляшек. |
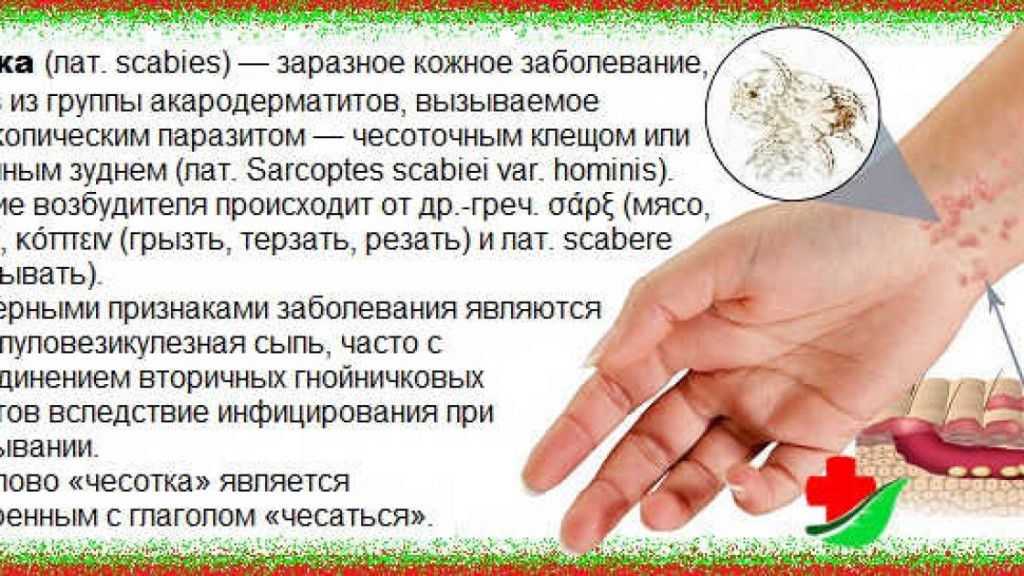
Чесотка | Это вызвано отложением яиц клеща в эпидермальном слое кожи. Симптомы зуда часто усиливаются ночью. |
Крапивница (крапивница) | Это опосредованное гистамином заболевание является распространенным явлением и поражает до четверти населения. Поражения хорошо очерчены, эритематозные с приподнятыми волдырями. |
Неопластические/злокачественные заболевания |
|
Почечная недостаточность/недостаточность |
|
Болезнь печени/печеночная недостаточность |
|
Лекарства |
|
Гематологические нарушения |
|
Эндокринные расстройства |
|
Тропические болезни |
|
Психические заболевания/расстройства |
|
Неврологические расстройства |
|
Инфекция |
|
Воспроизведено с разрешения Dermatology Expert Group. | |
|---|---|
Подход к зуду
Механизм зуда у пожилых людей часто может быть сложным и многофакторным. При осмотре пожилого пациента с зудом важны подробный анамнез и полное физикальное и дерматологическое обследование. Поскольку пожилые пациенты могут иметь нехватку ресурсов, нарушение когнитивных функций, депрессию или физическую инвалидность, они могут быть более склонны пренебрегать нормальными процессами гигиены. 2 Это, в свою очередь, может предрасполагать их к развитию зуда.
Анамнез
В анамнезе должны быть указаны:
- начало заболевания, локализация, характер зуда, прогрессирование и отягчающие/облегчающие факторы
- продолжительность зуда (острый: <6 недель или хронический: >6 недель)
- связана ли сыпь с зудом (это зуд без сыпи или сыпь, которая чешется?)
- является ли зуд достаточно сильным, чтобы нарушить сон
- были ли начаты какие-либо новые лекарства или изменена дозировка текущих лекарств
- используются ли безрецептурные препараты
- использование любой новой косметики или кремов
- атопия, экзема, астма, сенная лихорадка в анамнезе
- подробный анамнез питания для изучения возможного дефицита питательных веществ
- условия окружающей среды (например, использование электрического одеяла, обогревателя, горячего душа и т.
 д.)
д.) - общее состояние здоровья и самочувствие в виде потери веса или аппетита, настроения, сна
- контакт с любыми контактировавшими с больными лихорадочными заболеваниями, такими как краснуха, эпидемический паротит или ветряная оспа, что предполагает возможную инфекционную этиологию.
Осмотр
Наиболее частой причиной кожного зуда у пожилых людей, особенно осенью и зимой, является ксероз или сухость кожи. Эта «сухая кожа» хорошо заметна при осмотре кожи, она наиболее выражена на голенях, спереди, но также затрагивает верхние конечности и спину. При достаточно сильном зуде могут развиться вторичные поражения кожи в виде экскориаций, инфекции и лихенификации (утолщение, гиперпигментация и усиление кожных пятен) при длительном трении. При осмотре кожи важно обращать внимание на области, которые обычно не видны, такие как перепонки пальцев, интертригинозные области и области гениталий. Наличие сыпи должно вызвать подозрение на первичный дерматоз.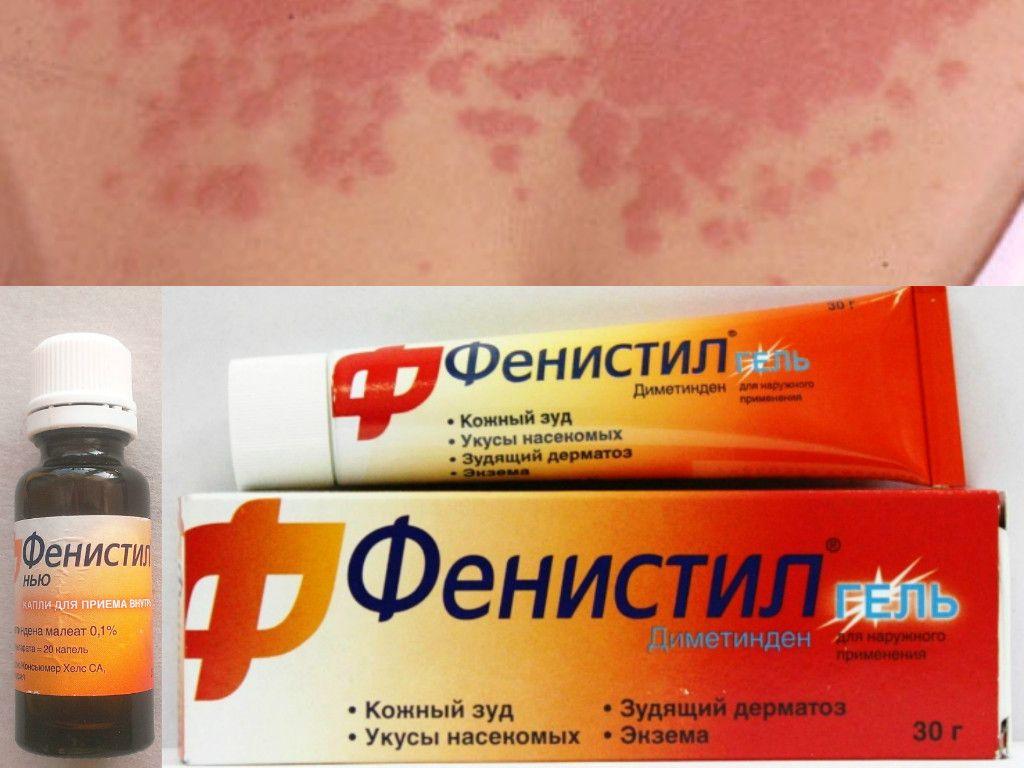 Локализованный зуд в дерматомах без сопутствующих кожных изменений или только с вторичными кожными изменениями от расчесов свидетельствует о невропатическом зуде. 3 Когда у пациентов возникает чрезмерное желание царапать или ковырять нормальную кожу, это может быть признаком психогенного зуда, который проявляется в основном в доступных местах, таких как верхние конечности и верхняя часть туловища.
Локализованный зуд в дерматомах без сопутствующих кожных изменений или только с вторичными кожными изменениями от расчесов свидетельствует о невропатическом зуде. 3 Когда у пациентов возникает чрезмерное желание царапать или ковырять нормальную кожу, это может быть признаком психогенного зуда, который проявляется в основном в доступных местах, таких как верхние конечности и верхняя часть туловища.
Обследование также должно выявить возможные вторичные причины. Следует оценить органомегалию (печень, селезенка), которая увеличивает вероятность основного системного заболевания. В редких случаях лимфомы с зудом следует пальпировать лимфатические узлы.
Исследования
Целесообразно в первую очередь заказать общий анализ крови, исследование почек, печени, глюкозы натощак и функцию щитовидной железы. Общий анализ крови может быть полезен при оценке гематологических нарушений, таких как лейкемия, анемия и полицитемия. Исследования функции почек и печени могут оценить признаки почечной или печеночной дисфункции. Нарушения в исследованиях функции печени также могут быть связаны с инфекциями, лекарственным, алкогольным или воспалительным гепатитом. Учитывая связь с новообразованиями, все пациенты должны пройти актуальные скрининговые обследования на рак, соответствующие возрасту. Биопсия при отсутствии каких-либо видимых кожных заболеваний вряд ли будет полезна.
Нарушения в исследованиях функции печени также могут быть связаны с инфекциями, лекарственным, алкогольным или воспалительным гепатитом. Учитывая связь с новообразованиями, все пациенты должны пройти актуальные скрининговые обследования на рак, соответствующие возрасту. Биопсия при отсутствии каких-либо видимых кожных заболеваний вряд ли будет полезна.
Ведение
Ведение может варьироваться от изменения образа жизни до конкретных лекарств. Общие меры, которые можно принять без особого труда, включают:
- быстрый прохладный душ (<2–3 минут)
- заменители без мыла в душе
- похлопывание по сухой коже (избегая сильного трения)
- обильное нанесение смягчающих средств на влажную кожу после душа (предпочтительно из ванны или баночки, а не из помпы).
- избегать чрезмерного нагрева зимой
- по возможности используйте увлажнитель для повышения влажности в помещении (увлажнение не менее 40%), особенно в сухие и холодные зимние месяцы.

- избегать использования электрических одеял в постели
- сведение к минимуму прямого контакта с шерстяными и синтетическими предметами одежды
- коротко подстригать ногти, чтобы свести к минимуму осложнения от расчесывания (например, вторичная бактериальная инфекция)
Недавние изменения лекарств, которые подозреваются в том, что они вызывают зуд, должны быть обоснованы. Если реакция на перечисленные выше меры неудовлетворительна, можно попробовать поэтапный подход к лечению. Регулярное использование смягчающих средств является основой лечения зуда, направленного на обеспечение оптимального увлажнения кожи и предотвращение цикла зуд-расчесывание. Смягчающие средства усиливают барьерную функцию кожи, предотвращая трансэпидермальную потерю воды и проникновение раздражителей. 7 Для пациентов с преобладающими симптомами крапивницы может быть целесообразным попробовать антигистаминные препараты. Местное лечение включает противозудные средства, такие как 1% ментол в водном креме. Местные кортикостероиды могут оказаться эффективными при лечении зуда, особенно когда он связан с основным воспалительным или иммунологическим заболеванием. Считается, что топические кортикостероиды эффективны благодаря их противовоспалительным свойствам. Некоторым пациентам может быть полезна фототерапия. Когда все эти варианты не помогают, может быть показано направление к специалисту для получения заключения.
Местные кортикостероиды могут оказаться эффективными при лечении зуда, особенно когда он связан с основным воспалительным или иммунологическим заболеванием. Считается, что топические кортикостероиды эффективны благодаря их противовоспалительным свойствам. Некоторым пациентам может быть полезна фототерапия. Когда все эти варианты не помогают, может быть показано направление к специалисту для получения заключения.
Ключевые моменты
- Зуд у пожилых людей может иметь многофакторную этиологию.
- Оперативное выявление усугубляющих или причинных факторов может позволить разработать оперативные стратегии лечения.
- Ранние варианты лечения включают изменение образа жизни, использование смягчающих средств и местного лечения.
Конкурирующие интересы: Нет.
Происхождение и экспертная оценка: Не введен в эксплуатацию; рецензируется внешними экспертами.
Общие кожные признаки COVID-19 у взрослых: обновленная информация
Обзор
Саманта Полли, доктор медицины и Энтони П. Фернандес, доктор медицины, доктор философии
Фернандес, доктор медицины, доктор философии
Cleveland Clinic Journal of Medicine March 2022, 89 (3) 161-167 ; Doi: https://doi.org/10.3949/ccjm.89a.21126
- Статья
- Рисунки и данные
- INFO & Metrics
Распространенные кожные аномалии, возникающие у пациентов с COVID-19, были выявлены в начале пандемии, и продолжает накапливаться информация об их патогенезе и клинической значимости.
Уртикарные и везикулярные высыпания могут предшествовать другим симптомам, связанным с COVID-19, и, наряду с кореподобными высыпаниями, обычно связаны с высокими общими показателями выживаемости.

Связь псевдообморожения с COVID-19 остается спорной, и никаких убедительных доказательств их связи с инфекцией SARS-CoV-2 не поступало.
Наиболее тревожными проявлениями являются вазоокклюзионные поражения кожи, которые чаще всего возникают у госпитализированных пациентов с COVID-19и связаны с более плохим прогнозом, чем другие поражения кожи.
Morbilliform Prash (содержащая макулы и папулы, напоминающие корь)
Крехтария (зуд Red Welts)
Vesituls (небольшие блистерные)
- 7
-псев. болезненное воспаление пальцев в ответ на холод)
Вазоокклюзионные поражения (вследствие тромбоза и окклюзии мелких артерий с последующей ишемией).
- ↵
- Висконти А.,
- Батай В.,
- Росси Н. и др.
. Диагностическое значение кожных проявлений инфекции SARS-CoV-2. Бр Дж Дерматол 2021; 184(5):880–887. doi:10.1111/bjd.19807
- ↵
- Рехтман С,
- Танненбаум Р.,
- Странк А. и др.
. Высыпания и связанное с ними клиническое течение среди 296 госпитализированных взрослых с подтвержденным COVID-19. J Am Acad Dermatol 2021; 84(4):946–952. doi:10.1016/j.jaad.2020.12.046
- ↵
- Tan SW,
- Tam YC,
- Oh CC
.
 Кожные проявления COVID-19: всемирный обзор. JAAD Int 2021; 2:119–133. doi:10.1016/j.jdin.2020.12.003
Кожные проявления COVID-19: всемирный обзор. JAAD Int 2021; 2:119–133. doi:10.1016/j.jdin.2020.12.003 - ↵
- Гальван Касас С,
- Катала А,
- Карретеро Эрнандес Г и др.
. Классификация кожных проявлений COVID-19: быстрое проспективное общенациональное консенсусное исследование в Испании с 375 случаями. Бр Дж Дерматол 2020; 183 (1): 71–77. doi:10.1111/bjd.19163
- ↵
- Сачдева М.,
- Джанотти Р.,
- Шах М. и др.
5. Кожные проявления COVID-19: Отчет о трех случаях и обзор литературы. J Dermatol Sci 2020; 98(2):75–81. doi:10.1016/j.jdermsci.2020.04.011
- ↵
- Freeman EE,
- McMahon DE,
- Lipoff JB, et al
510 9. Спектр дерматологических проявлений, связанных с COVID-19: международный регистр 716 пациентов из 31 страны. - ↵
- Дженовезе Г.,
- Мольтрасио К.,
- Берти Э.,
- Марцано А.В.
. Кожные проявления, связанные с COVID-19: современные знания и перспективы на будущее. Дерматология 2021; 237(1):1–12. DOI: 10.1159/000512932
- ↵
- Jamshidi P,
- Hajikhani B,
- Mirsaeidi M,
- Vahidnezhad H, M.Shidnezhad H,
- 7 Vahidnezhad H,
- 7 Vahidnezhad H,
- 7 Vahidnezhad H,
- 7.0810
. Кожные проявления у больных COVID-19: индикаторы тяжести заболевания? Систематический обзор. Front Med (Lausanne) 2021. Published 2021 Feb 16. doi:10.3389/fmed.2021.634208
- ↵
- Rongioletti F,
- Ferreli C,
- Sena P,
- Caputo V,
- Atzori L
.
 Клинико-патологические корреляции кожных проявлений, связанных с COVID-19, с особым акцентом на гистопатологические паттерны. Клин Дерматол 2021; 39(1):149–162. doi: 10.1016/j.clindermatol.2020.12.004
Клинико-патологические корреляции кожных проявлений, связанных с COVID-19, с особым акцентом на гистопатологические паттерны. Клин Дерматол 2021; 39(1):149–162. doi: 10.1016/j.clindermatol.2020.12.004 - ↵
- Almeida G,
- Arruda S,
- Marques E,
- Michalany N,
- 9
- 9969696966969696969696969696696969696969696966969696969696969н. Презентация и лечение кожных проявлений COVID-19. J Препараты Дерматол 2021; 20(1):76–83. doi:10.36849/JDD.5676
- ↵
- Algaadi SA
. Крапивница и COVID-19: Обзор. Дерматол Тер 2020; 33(6):e14290. doi:10.1111/dth.14290
- ↵
- de Perosanz-Lobo D,
- Fernandez-Nieto D,
- Burgos-Blasco P, et al
5 Уртикарный васкулит при инфекции COVID-19: симптом, связанный с васкулопатией? J Eur Acad Dermatol Venereol 2020; 34(10):e566–e568.
 doi:10.1111/jdv.16713
doi:10.1111/jdv.16713 - ↵
- Гизонди П.,
- Ди Лео С.,
- Беллинато Ф.,
- Каззанига С.,
- Пиасерико С.,
- Налди Л.
. Время появления отдельных поражений кожи, связанных с COVID-19: систематический обзор. Dermatol Ther (Heidelb) 2021; 11(3):695–705. doi:10.1007/s13555-021-00526-8
- ↵
- Marzano AV,
- Genovese G,
- Moltrasio C, et al
- 5 9.85810 9. Клинический спектр кожных проявлений, связанных с COVID-19: итальянское многоцентровое исследование 200 взрослых пациентов. J Am Acad Dermatol 2021; 84 (5): 1356–1363. doi:10.1016/j.jaad.2021.01.023
- ↵
- Marzano AV,
- Genovese G,
- Fabbrocini G, et al
- 10 9. Экзантема, похожая на ветряную оспу, как специфическое кожное проявление, связанное с COVID-19: многоцентровая серия случаев из 22 пациентов.
 J Am Acad Dermatol 2020; 83(1):280–285. doi:10.1016/j.jaad.2020.04.044
J Am Acad Dermatol 2020; 83(1):280–285. doi:10.1016/j.jaad.2020.04.044 - ↵
- Фернандес-Ньето Д.,
- Ortega-Quijano D,
- Jimenez-Cauhe J, и др.
. Клиническая и гистологическая характеристика везикулярной сыпи при COVID-19: проспективное исследование в больнице третичного уровня. Clin Exp Dermatol 2020; 45(7):872–875. doi:10.1111/ced.14277
- ↵
- Маэ А.,
- Биркель Э.,
- Мерклен С. и др.
. Гистология поражений кожи устанавливает, что везикулярная сыпь связана с COVID-19.не похож на ветряную оспу. J Eur Acad Dermatol Venereol 2020; 34(10):e559–e561. doi:10.1111/jdv.16706
- ↵
- Liu J,
- Li Y,
- Liu L, и др.
. Заражение потовых желез человека SARS-CoV-2.
 Сотовый Discov 2020; 6(1):84. doi:10.1038/s41421-020-00229-y
Сотовый Discov 2020; 6(1):84. doi:10.1038/s41421-020-00229-y - ↵
- Galván Casas C,
- Català A,
- Carretero Hernández G, et al
. Классификация кожных проявлений COVID-19: быстрое проспективное общенациональное консенсусное исследование в Испании с 375 случаями. Бр Дж Дерматол 2020; 183 (1): 71–77. doi:10.1111/bjd.19163
- ↵
- McCleskey PE,
- Zimmerman B,
- Lieberman A, et al
5 . Эпидемиологический анализ когорт больных обморожением до и во время пандемии COVID-19. JAMA Дерматол 2021; 157(8):947–953. doi:10.1001/jamadermatol.2021.2120
- Герман А.,
- Петерс С.,
- Веррокен А. и др.
. Оценка обморожения как проявления пандемии COVID-19. JAMA Дерматол 2020; 156 (9): 998–1003.
 doi:10.1001/jamadermatol.2020.2368
doi:10.1001/jamadermatol.2020.2368 - Baeck M,
- Peeters C,
- Herman A
. Обморожение и COVID-19: дополнительные доказательства против причинно-следственной связи. J Eur Acad Dermatol Venereol 2021; 35(1):e2–e3. doi:10.1111/jdv.16901
- Бек М,
- Герман А
. COVID пальцы: где мы находимся с текущими доказательствами? Int J Infect Dis 2021; 102:53–55. doi:10.1016/j.ijid.2020.10.021
- ↵
- Le Cleach L,
- Dousset L,
- Assier H, et al
25
2525. Большинство обморожений, наблюдаемых во время вспышки COVID-19, возникают у пациентов с отрицательным результатом на COVID-19.по полимеразной цепной реакции и серологическому тестированию. Бр Дж Дерматол 2020; 183 (5): 866–874. doi:10.1111/bjd. - ↵
- Giraud-Kerleroux L,
- Mongereau M,
- Cassius C, et al
252525. Обнаружение второй вспышки обмороженных поражений во время пандемии COVID-19 с помощью теледерматологии. J Eur Acad Dermatol Venereol 2021; 35(9):e556–e558. doi:10.1111/jdv.17378 - Hubiche T,
- Le Duff F,
- Fontas E,
- Rapp J,
- Chiaverini C,
- Passeron T
. Рецидив обмороженных поражений во время второй волны пандемии COVID-19: когортное наблюдение. Бр Дж Дерматол 2021; 185 (4): 858–859. doi:10.1111/bjd.20584
- Хубиш Т.,
- Кардо-Лечча Н.,
- Ле Дафф Ф. и др.
. Клинические, лабораторные характеристики и характеристики ответа на интерферон-альфа у пациентов с обмороженными поражениями во время COVID-19пандемия.
 JAMA Дерматол 2021; 157(2):202–206. doi:10.1001/jamadermatol.2020.4324
JAMA Дерматол 2021; 157(2):202–206. doi:10.1001/jamadermatol.2020.4324 - Cappel MA,
- Cappel JA,
- Wetter DA
. Pernio (обморожение), SARS-CoV-2 и COVID-19 объединяет кожные и системные механизмы. Mayo Clin Proc 2021; 96(4):989–1005. doi:10.1016/j.mayocp.2021.01.009
- ↵
- Аркин Л.М.,
- Мун Дж.Дж.,
- Тран Дж.М., и др.
. От носа до пальцев ног: обзор тяжелого острого респираторного синдрома, связанного с пандемией коронавируса 2. Пернио. J Invest Dermatol 2021; 141 (12): 2791–2796. doi:10.1016/j.jid.2021.05.024
- ↵
- McMahon DE,
- Gallman AE,
- Hruza GJ, et al 857210 90. Длительный COVID в коже: анализ реестра дерматологической продолжительности COVID-19. Ланцет Infect Dis 2021; 21(3):313–314.
 дои: 10.1016/S1473-3099(20)30986-5
дои: 10.1016/S1473-3099(20)30986-5 - Мехта П.,
- Бункер CB,
- Чуртин С и др.
. Обмороженные акральные поражения при длительном COVID-19: лечение и последствия для понимания микроангиопатии. Ланцет Infect Dis 2021; 21(7):912. doi:10.1016/S1473-3099(21)00133-X
- ↵
- Moghadam P,
- Frumholtz L,
- Jaume L, et al. Частота рецидивов и стойких кожных симптомов после первого эпизода обморожения во время COVID-19пандемия. J Eur Acad Dermatol Venereol 2021; 35(9):e566–e568. doi:10.1111/jdv.17393
- ↵
- Piccolo V,
- Neri I,
- Filippeschi C, et al
. Обмороженные поражения во время эпидемии COVID-19: предварительное исследование 63 пациентов. J Eur Acad Dermatol Venereol 2020; 34(7):e291– 293. doi:10.1111/jdv.
 16526
16526 - ↵
- де Массон А.,
- Буазиз Д.Д.,
- Сулимович Л. и др.
. Обморожение — распространенная кожная находка во время пандемии COVID-19: ретроспективное общенациональное исследование, проведенное во Франции. J Am Acad Dermatol 2020; 83 (2): 667–670. doi:10.1016/j.jaad.2020.04.161
- ↵
- Magro C,
- Mulvey JJ,
- Berlin D, et al
- ↵
- DROESCH C,
- DO MH,
- DESANCHO M,
- LEE EJ,
- 677677676767676676766766676667666767666766676676667666766666666766666666666666667а
- 67676766766766766767666766766766676766767666666666666666666666666666767н
- 7. Ливедоидные и пурпурные высыпания на коже, связанные с коагулопатией при тяжелом течении COVID-19.
 JAMA Дерматол 2020; 156(9):1–3. doi:10.1001/jamadermatol.2020.2800
JAMA Дерматол 2020; 156(9):1–3. doi:10.1001/jamadermatol.2020.2800 - ↵
- Маэ А,
- Биркель Э,
- Кригер С,
- Мерклен С,
- Боттлендер Л
. Отличительная кожная сыпь, связанная с коронавирусной болезнью 2019? J Eur Acad Dermatol Venereol 2020; 34(6): e246–e247. doi:10.1111/jdv.16471
- Krajewski PK,
- Maj J,
- Szepietowski JC
. Кожная гиперестезия при инфекции SARS-CoV-2: редкое, но не уникальное клиническое проявление. Acta Derm Venereol 2021; 101(1):adv00366. Опубликовано 5 января 2021 г. doi:10.2340/00015555-3729
- ↵
- Kuriyama Y,
- Shimizu A,
- Oka H, 25 7 al 90 8109 900 Высыпания, похожие на узловатую эритему, при коронавирусной болезни 2019 г.: клинический случай и обзор литературы по странам Азии.
 J Дерматол 2021; 48 (10): 1588–1592. doi:10.1111/1346-8138.16071
J Дерматол 2021; 48 (10): 1588–1592. doi:10.1111/1346-8138.16071 - ↵
- Нуно-Гонсалес А,
- Мартин-Каррильо П.,
- Магалецкий К. и др.
. Распространенность слизисто-кожных проявлений у 666 пациентов с COVID-19 в полевом госпитале в Испании: оральные и ладонно-подошвенные данные. Бр Дж Дерматол 2021; 184(1): 184–185. doi:10.1111/bjd.19564
- ↵
- Katz J,
- Yue S,
- Xue W
. Вирусы простого герпеса и опоясывающего герпеса у пациентов с COVID-19. Ir J Med Sci 2021; 1–5. doi:10.1007/s11845-021-02714-z
- ↵
- Le Balc’h P,
- Pinceaux K,
- Pronier C,
- Seguin P,
- Tadié JM,
- Reizine F
. Реактивация вируса простого герпеса и цитомегаловируса у пациентов с тяжелым течением COVID-19.
 Запись опубликована в рубрике Разное. Добавьте в закладки постоянную ссылку.
Запись опубликована в рубрике Разное. Добавьте в закладки постоянную ссылку.
- 4.
КЛЮЧЕВЫЕ ПОЛОЖЕНИЯ
По мере того, как с начала пандемии накапливался опыт ухода за пациентами с COVID-19, улучшалось и наше понимание связанных с ним кожных проявлений и их клинических последствий.
Наблюдать за кожными проявлениями COVID-19 полезно как в больнице, так и за ее пределами. Например, исследование более чем 330 000 пациентов, проживающих по месту жительства в Соединенном Королевстве 9 .0017 1 обнаружили, что сообщаемая пациентами кожная сыпь была связана с положительным тестом на COVID-19 и была более предиктивной, чем лихорадка. Кроме того, анализ 296 госпитализированных пациентов с COVID-19 в Соединенных Штатах 2 показал, что кожно-слизистые проявления были связаны с необходимостью искусственной вентиляции легких, даже с поправкой на возраст, индекс массы тела и сопутствующие заболевания.
Кожные аномалии, связанные с COVID-19, часто подразделяют на 5 основных категорий (таблица 1) 3 :
ТАБЛИЦА 1
Основные категории кожных высыпаний при COVID-19
КОРЕЛЕВАЯ СЫПЬ: НАИБОЛЕЕ РАСПРОСТРАНЕННОЕ КОЖНОЕ ПРОЯВЛЕНИЕ
Кореподобные высыпания распространены при многих вирусных заболеваниях и были зарегистрированы у пациентов с COVID-19 в начале пандемии. 4,5 Данные Международного регистра свидетельствуют о том, что кореподобные высыпания являются наиболее частым кожным проявлением у пациентов с лабораторно подтвержденным COVID-19.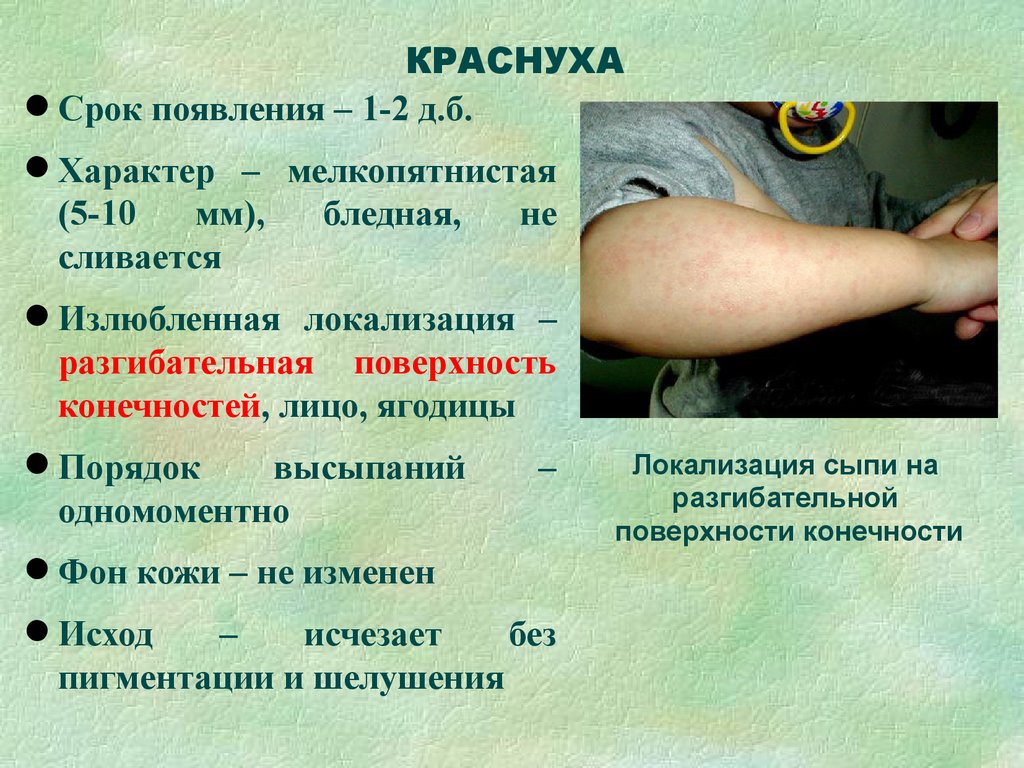 6 Типичные клинические признаки включают генерализованную симметричную пятнисто-папулезную сыпь с зудом (рис. 1). 7
6 Типичные клинические признаки включают генерализованную симметричную пятнисто-папулезную сыпь с зудом (рис. 1). 7
Рисунок 1
Кореподобная сыпь при COVID-19. 77-летний мужчина был госпитализирован с COVID-19, у него развилась двусторонняя пневмония и острая гипоксическая дыхательная недостаточность. Через четыре дня после выписки, несмотря на субфебрилитет, у него развились розовые папулы, сливающиеся на туловище и конечностях, соответствующие кореподобной сыпи.
Пациенты с кореподобными высыпаниями, связанными с COVID-19, имеют отличный прогноз с выживаемостью 96,9% 8 до 97,5%. 3
КРАПИВНИЦА МОЖЕТ БЫТЬ ПЕРВЫМ ПРИЗНАКОМ COVID-19
Крапивница также часто встречается при COVID-19. Клинические признаки, по-видимому, не отличаются от таковых при идиопатической крапивнице и обычно состоят из генерализованных зудящих волдырей. 9,10 В среднем крапивница длится менее 1 недели 11 и связана с относительно легким течением заболевания и выживаемостью от 97,8% 6 до 98,2%. 3
3
Гистологические признаки также имитируют признаки идиопатической крапивницы и, таким образом, ограничивают ценность биопсии кожи. 9,10 Тем не менее, уртикарный васкулит был описан в связи с COVID-19, что позволяет предположить, что биопсия должна быть рассмотрена у пациентов с персистирующими уртикарными бляшками с ассоциированной пурпурой. 12
Интересно, что в систематическом обзоре 895 пациентов с COVID-19 13 105 (12%) имели крапивницу, а у 17 (16%) из этих 105 крапивница началась до появления других Симптомы COVID-19 позволяют предположить, что они могут быть ключом к постановке диагноза в соответствующих клинических условиях и могут помочь в проведении раннего тестирования (рис. 2). 13 Кроме того, анализ 200 пациентов с COVID-19 с кожными проявлениями 14 выявил значительную связь между крапивницей и желудочно-кишечными симптомами, что может помочь клиницистам в упреждающем лечении.
Рисунок 2
Крапивница, предшествующая постановке диагноза COVID-19. У 21-летней женщины, ранее не имевшей проблем с кожей, за несколько дней до положительного результата теста на COVID-19 развились крапивницы в различных местах, включая бедра (А) и руки (В).как часть стандартного протокола скрининга. Впоследствии у нее появились системные симптомы, включая учащенное сердцебиение, кашель, утомляемость и потерю вкуса и обоняния, но ее можно было лечить амбулаторно с поддерживающей терапией.
У 21-летней женщины, ранее не имевшей проблем с кожей, за несколько дней до положительного результата теста на COVID-19 развились крапивницы в различных местах, включая бедра (А) и руки (В).как часть стандартного протокола скрининга. Впоследствии у нее появились системные симптомы, включая учащенное сердцебиение, кашель, утомляемость и потерю вкуса и обоняния, но ее можно было лечить амбулаторно с поддерживающей терапией.
Везикулы также могут быть первым признаком COVID-19
Первоначально описываемые как «ветряные ветряные оспы», 15 везикулярные высыпания при COVID-19 были описаны как локализованными, так и диффузными. Локализованный паттерн характеризуется мономорфными везикулами на той же стадии эволюции, которые ограничены туловищем (рис. 3). Но диффузный паттерн может быть более распространенным. Когортное исследование 16 сообщил, что на его долю приходилось 18 (75%) из 24 случаев. Диффузный рисунок состоит из полиморфных папул, везикул и пустул, которые развиваются одновременно на туловище и распространяются дистально, иногда вовлекая ладони и подошвы. Поражения, как правило, проходят примерно через 8 дней без образования рубцов. 15
Поражения, как правило, проходят примерно через 8 дней без образования рубцов. 15
Рисунок 3
Везикулярная сыпь при COVID-19. У 52-летнего мужчины развилась везикуло-пустулезная сыпь на туловище во время госпитализации по поводу COVID-19, потребовавшая госпитализации в отделение интенсивной терапии и искусственной вентиляции легких по поводу острой дыхательной недостаточности из-за респираторного дистресс-синдрома. Он выздоровел и в конце концов был выписан.
Биопсия пораженной кожи выявляет гистологические признаки, соответствующие вирусным экзантемам, а именно вакуолярную дегенерацию базального эпидермального слоя с редкими дискератозными кератиноцитами и поверхностным кожным воспалением. 15 Однако в некоторых сообщениях описывается выраженный акантолиз кератиноцитов, способствующий образованию внутриэпидермальных пузырьков, что является относительно необычным гистологическим признаком. 17 Кроме того, хотя были сообщения о шиповидных белках SARS-CoV-2, обнаруженных с помощью иммуногистохимии в потовых железах и кожных эндотелиальных клетках в биоптатах кожи от COVID-19пациентов, 2 исследования везикулярной сыпи, связанной с COVID-19, не выявили SARS-CoV-2 в везикулярной жидкости с помощью тестирования полимеразной цепной реакции с обратной транскриптазой. 16–18
16–18
Как и крапивница, везикулярные высыпания также часто отмечались перед другими симптомами COVID-19 (от 8,5% 3 до 15% 13 случаев крапивницы, связанной с COVID-19) в нескольких исследованиях, и поэтому может аналогичным образом служить показанием для тестирования и изоляции COVID-19 в соответствующем клиническом контексте. 3,14,19 Кроме того, систематический обзор 8 сообщил о возможной связи между везикулярными высыпаниями и неврологическими симптомами, включая головную боль, дисгевзию, раздражительность и спутанность сознания. Как и у пациентов с кореподобной сыпью или крапивницей, пациенты с COVID-19 с везикулярными высыпаниями имеют высокие показатели выживаемости (от 96,1% 3 до 96,6% 8 ).
ПСЕВДООБЛОЖЕНИЕ: СВЯЗЬ С COVID-19 ОБСУЖДАЕТСЯ
Хотя перниоподобные акральные поражения (рис. 4) были первыми кожными проявлениями, привлекшими значительное внимание, действительно ли они связаны с COVID-19был обсужден.
Рисунок 4
Псевдообморожения («COVID пальцы»). (A) У 24-летней женщины появились болезненные эритематозные пятна фиолетового цвета на тыльной стороне пальцев стопы после положительного результата теста на COVID-19. Никаких других симптомов у нее не было. (B) Молодой взрослый мужчина обратился за помощью к телемедицине после того, как у него на пальцах ног появились болезненные эритематозные папулы. Его возможный статус COVID-19 неизвестен.
Связь оспаривается поразительно низкими показателями положительных результатов тестирования на COVID-19 у пострадавших пациентов, а также результатами нескольких исследований 20–24 , которые позволяют предположить, что эти поражения наиболее согласуются с типичным перниозом, с повышенной заболеваемостью, связанной с изменениями в повседневной жизни (например, карантин, работа на дому) во время пандемии, а не с инфекцией SARS-CoV-2. Кроме того, систематический обзор 8 показал, что ранее существовавшие ревматологические заболевания чаще встречались у пациентов с предполагаемыми перниоподобными поражениями, связанными с COVID-19, что повышает вероятность того, что основные диагнозы способствовали развитию акральных поражений.
Однако сторонники ассоциации с COVID-19 указывают на «вспышки» обмороженных поражений, соответствующих волнам COVID-19, и предполагают, что эффективный противовирусный ответ, управляемый интерфероном I типа, может вызывать перниоподобные поражения и подавлять как симптомы и подтверждающие тесты. 25–29 Интересно, что накапливается информация о перниоподобных поражениях у «долгожителей» со значительной связью между персистирующими кожными и внекожными симптомами. 30–32
Пока продолжаются дебаты, если эти поражения действительно являются проявлением COVID-19, они, к счастью, связаны с высокими показателями выживаемости (от 96,4% 6 до 98,7% 3 ) и незначительными или отсутствующими системными симптомами . 33,34
ВАЗОКЛЮЗИВНЫЕ ПОРАЖЕНИЯ СВЯЗАНЫ С ВЫСОКИМ РИСКОМ
Вазоокклюзионные поражения (рис. 5) были зарегистрированы у пациентов с COVID-19 с различными клиническими проявлениями, включая фиксированное кистевидное ливедо, сетчатую пурпуру и акральную ишемия, которую клинически можно спутать с COVID-19.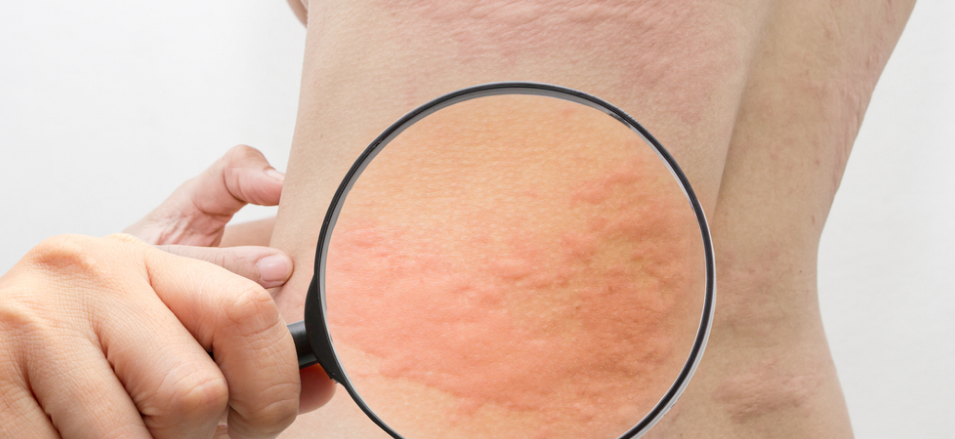 19 Эти поражения чаще всего наблюдаются у госпитализированных пациентов с COVID-19 средней и тяжелой степени 19 и связаны с более высоким риском тяжелой пневмонии и госпитализации в отделения интенсивной терапии и относительно низкими показателями выживаемости (от 78,9% 3 до 81,8% 8 ).
19 Эти поражения чаще всего наблюдаются у госпитализированных пациентов с COVID-19 средней и тяжелой степени 19 и связаны с более высоким риском тяжелой пневмонии и госпитализации в отделения интенсивной терапии и относительно низкими показателями выживаемости (от 78,9% 3 до 81,8% 8 ).
Рисунок 5
Вазоокклюзионные поражения при COVID-19. (A) У 62-летнего мужчины с COVID-19 во время длительной госпитализации, осложненной септическим шоком и острой дыхательной недостаточностью, требующей искусственной вентиляции легких, на колене появилось пятнистое пурпурное пятно неправильной формы, переходящее на бедро. Он умер от болезни через 3,5 недели после госпитализации. (B) У 77-летнего мужчины (также описанного на рисунке 1) вскоре после госпитализации по поводу COVID-19 появились пятна пурпуры с центральными геморрагическими корками на левой ягодице..
Сходные образцы микрососудистого тромбоза были обнаружены в биоптатах кожи и легочной ткани пациентов с COVID-19 с вазоокклюзионными кожными поражениями, что позволяет предположить, что это проявление может быть маркером системного микрососудистого повреждения.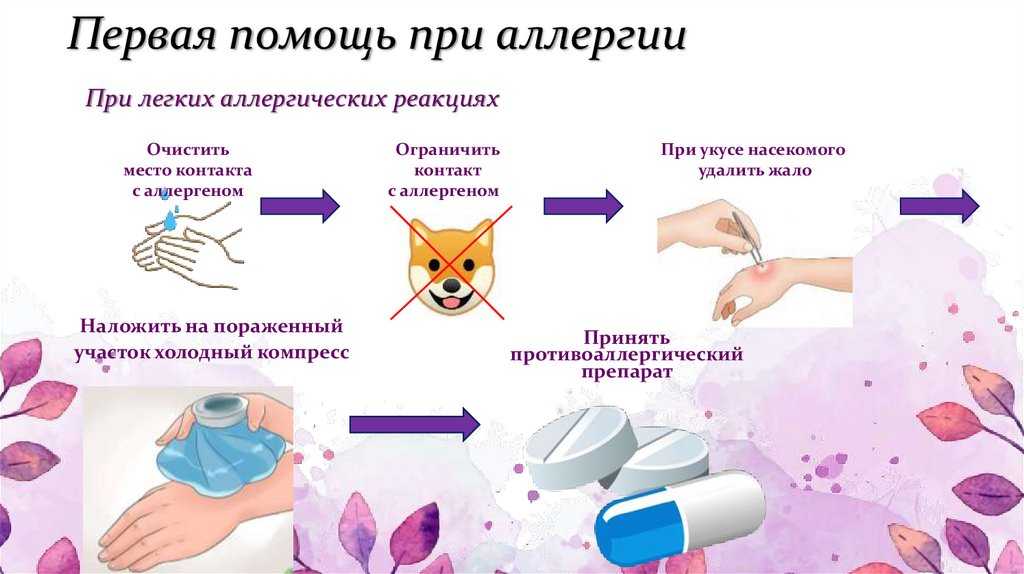 35 Кроме того, у пациентов с ретиформными и некротическими поражениями сообщалось о системных тромботических явлениях, включая тромбоз глубоких вен и легочную эмболию, частота которых достигала 64%. 6,36 Вопрос о том, может ли раннее распознавание этих поражений подтолкнуть к принятию решения о лечении, которое снизит частоту системных тромботических событий или повысит общую выживаемость, требует дальнейших исследований.
35 Кроме того, у пациентов с ретиформными и некротическими поражениями сообщалось о системных тромботических явлениях, включая тромбоз глубоких вен и легочную эмболию, частота которых достигала 64%. 6,36 Вопрос о том, может ли раннее распознавание этих поражений подтолкнуть к принятию решения о лечении, которое снизит частоту системных тромботических событий или повысит общую выживаемость, требует дальнейших исследований.
ДРУГИЕ КОЖНЫЕ ДАННЫЕ
Другие кожные проявления, о которых сообщалось при COVID-19 4,7,37–39 , включают поражения полости рта; реактивация вирусных инфекций; сыпь, напоминающая симметричную лекарственную интертригинозную и сгибательную экзантему; васкулит мелких сосудов; кожная гиперестезия; папулосквамозные высыпания; и поражения, похожие на узловатую эритему.
Поражения полости рта. Исследование 666 пациентов 40 сообщило о различных поражениях слизистой оболочки полости рта у 78 (26%) из 304 пациентов с кожно-слизистыми проявлениями, и авторы предположили, что поражения во рту могут быть занижены из-за контактных мер предосторожности и вспомогательной вентиляции, которая ограничивает осмотр слизистой оболочки полости рта.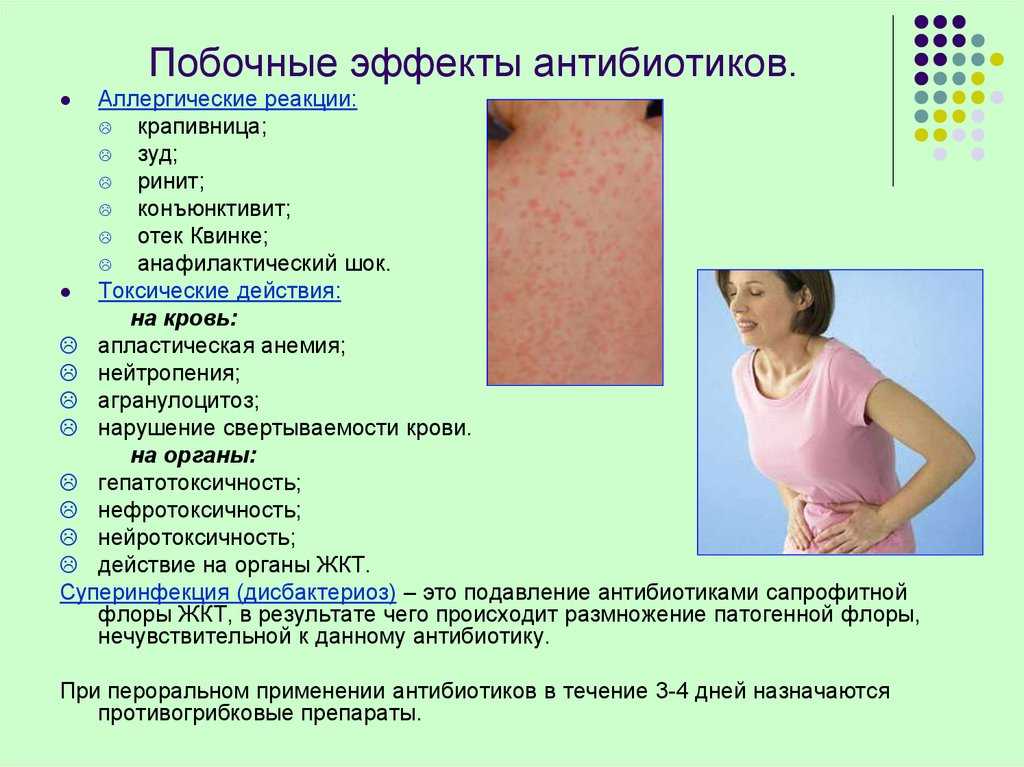 40
40
Сообщалось о реактивации вируса простого герпеса (HSV) и вируса ветряной оспы (VZV) в связи с инфекцией COVID-19. Поперечное исследование почти 900 пациентов с COVID-19 выявило значительно более высокую распространенность ВПГ-1 и ВВО, чем в больничной популяции, даже с поправкой на многочисленные сопутствующие заболевания. 41 В некоторых сообщениях предполагается, что реактивация ВПГ может быть связана с более тяжелой инфекцией COVID-19, включая острый респираторный дистресс-синдром и виремию, 42,43 , но прогностические последствия лечения этих реактиваций еще не были тщательно исследованы.
РАСКРЫТИЕ ИНФОРМАЦИИ
Д-р Фернандес сообщает о консалтинге для Abbvie Pharmaceuticals, Boehringer Ingelheim, Bristol-Myers Squibb, Mallinckrodt, Novartis и UCB; преподавание и выступления (не рекламные) для компаний Abbvie Pharmaceuticals, Kyowa Kirin, Mallinckrodt и Novartis; исследования/независимые контракты для Abbvie Pharmaceuticals, Mallinckrodt, Novartis и Pfizer; и работать в качестве консультанта или участника экспертной группы для Abbvie Pharmaceuticals. Д-р Полли не сообщает о соответствующих финансовых отношениях, которые в контексте ее вклада могут быть восприняты как потенциальный конфликт интересов.
Д-р Полли не сообщает о соответствующих финансовых отношениях, которые в контексте ее вклада могут быть восприняты как потенциальный конфликт интересов.
Благодарность
Авторы хотели бы поблагодарить Джанин Сот, MBA, за ее помощь и опыт в подготовке рисунков для этой статьи.
ССЫЛКИ
 J Am Acad Dermatol 2020; 83 (4): 1118–1129. doi:10.1016/j.jaad.2020.06.1016
J Am Acad Dermatol 2020; 83 (4): 1118–1129. doi:10.1016/j.jaad.2020.06.1016  19377
19377 


 Распространенные причины зуда без сыпи (таблица 4.15) [пересмотрено в феврале 2009 г.]. В: ЭТГ завершена. Мельбурн: Терапевтические рекомендации, ограниченные; 2014 март
Распространенные причины зуда без сыпи (таблица 4.15) [пересмотрено в феврале 2009 г.]. В: ЭТГ завершена. Мельбурн: Терапевтические рекомендации, ограниченные; 2014 март