Какие противозачаточные таблетки лучше принимать женщинам после 35 лет. Как правильно подобрать гормональные контрацептивы в зрелом возрасте. На что обратить внимание при выборе противозачаточных средств. Какие побочные эффекты могут возникнуть.
Особенности выбора противозачаточных таблеток после 35 лет
С возрастом подход к контрацепции у женщин меняется. После 35 лет организм становится более чувствительным к гормональным препаратам, поэтому выбор противозачаточных таблеток требует особого внимания. Рассмотрим основные аспекты, на которые стоит обратить внимание при подборе контрацептивов в зрелом возрасте.
Почему важен правильный выбор контрацептивов после 35 лет?
В этом возрасте у многих женщин повышаются риски развития различных заболеваний, в том числе сердечно-сосудистых. Кроме того, организм становится более чувствительным к гормональным колебаниям. Поэтому при выборе противозачаточных таблеток нужно учитывать следующие факторы:

- Состояние здоровья и наличие хронических заболеваний
- Образ жизни (курение, алкоголь, физическая активность)
- Наследственные факторы риска
- Индивидуальную переносимость гормональных препаратов
Правильно подобранные контрацептивы помогут не только предотвратить нежелательную беременность, но и сохранить здоровье в долгосрочной перспективе.
Какие виды противозачаточных таблеток подходят женщинам после 35?
Существует несколько основных типов гормональных контрацептивов, которые могут использовать женщины старше 35 лет:
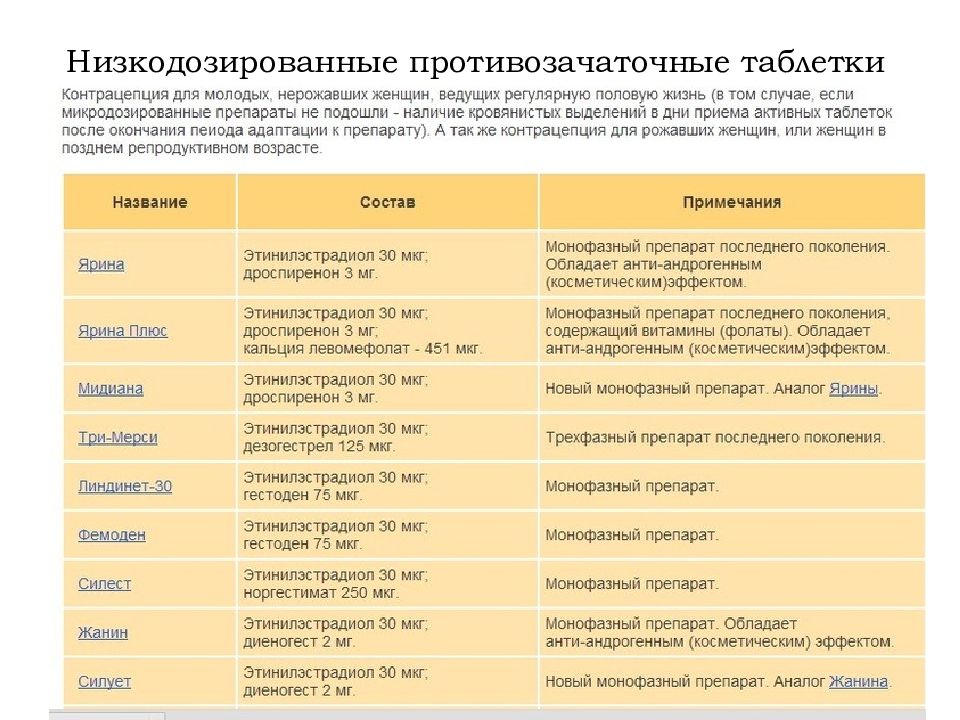
- Монофазные комбинированные оральные контрацептивы (КОК) — содержат постоянную дозу эстрогена и прогестагена. Подходят здоровым некурящим женщинам без факторов риска.
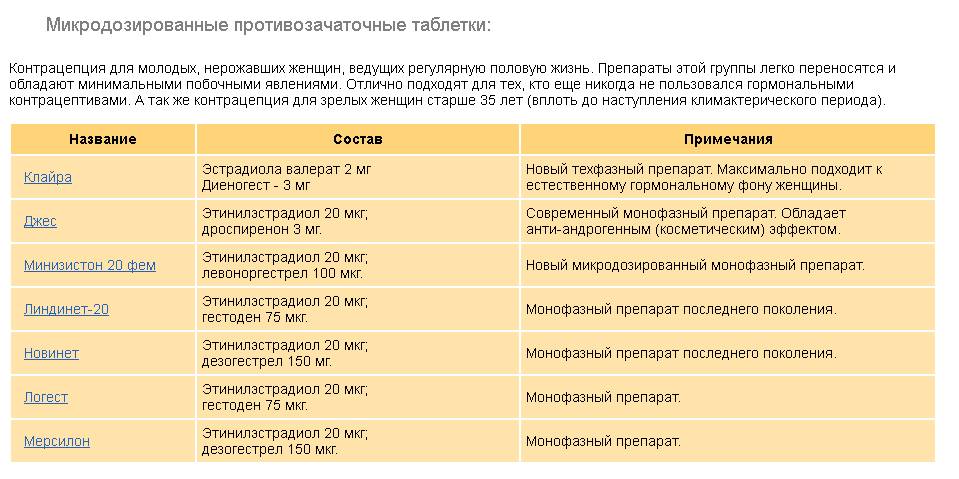
- Микродозированные КОК — содержат минимальные дозы гормонов. Хорошо переносятся и подходят большинству женщин.
- Мини-пили — содержат только прогестаген в низкой дозе. Могут использоваться курящими женщинами и при наличии противопоказаний к эстрогенам.
- Чисто прогестиновые контрацептивы — инъекции, имплантаты. Подходят женщинам с противопоказаниями к эстрогенам.
Выбор конкретного препарата должен осуществляться индивидуально после консультации с гинекологом.

На что обратить внимание при выборе противозачаточных таблеток?
При подборе контрацептивов после 35 лет врач обязательно учитывает следующие факторы:
- Наличие сердечно-сосудистых заболеваний или факторов риска их развития
- Курение (после 35 лет курящим женщинам противопоказаны КОК)
- Избыточный вес или ожирение
- Мигрени с аурой
- Наличие тромбофилии или тромбозов в анамнезе
- Артериальная гипертензия
- Сахарный диабет
При наличии данных факторов риска может потребоваться назначение препаратов с меньшей дозировкой гормонов или альтернативных методов контрацепции.
Какие дополнительные эффекты могут оказывать противозачаточные таблетки?
Помимо контрацептивного действия, гормональные препараты могут оказывать и другие положительные эффекты:
- Уменьшение менструальных болей и кровопотери
- Регуляция менструального цикла
- Снижение риска развития рака яичников и эндометрия
- Улучшение состояния кожи при акне
- Профилактика остеопороза
Однако важно помнить, что любые гормональные препараты должны назначаться врачом с учетом индивидуальных особенностей организма.

Наиболее подходящие противозачаточные таблетки для женщин после 35 лет
Рассмотрим несколько препаратов, которые часто рекомендуют гинекологи женщинам старше 35 лет:
1. Джес Плюс
Микродозированный комбинированный оральный контрацептив, содержащий этинилэстрадиол и дроспиренон. Особенности:
- Низкая доза гормонов
- Антиандрогенный эффект (улучшает состояние кожи)
- Положительно влияет на водно-солевой обмен
Подходит здоровым некурящим женщинам без серьезных факторов риска.
2. Силует
Низкодозированный КОК с этинилэстрадиолом и диеногестом. Преимущества:
- Минимальное влияние на метаболизм
- Хорошо переносится
- Подходит для длительного применения
Может назначаться женщинам с избыточным весом и нарушениями жирового обмена.
3. Чарозетта
Чисто прогестиновый контрацептив, содержащий дезогестрел. Особенности:
- Не содержит эстрогенов
- Минимум побочных эффектов
- Подходит курящим женщинам
Может применяться при наличии противопоказаний к эстрогенсодержащим препаратам.
4. Клайра
Комбинированный контрацептив с эстрадиолом валератом и диеногестом. Преимущества:
- Содержит натуральный эстроген
- Минимальное влияние на свертываемость крови
- Хорошо регулирует менструальный цикл
Подходит женщинам с обильными менструациями и нарушениями цикла.
Возможные побочные эффекты и противопоказания
Несмотря на множество преимуществ, гормональные контрацептивы могут вызывать нежелательные реакции. Наиболее частые побочные эффекты:
- Тошнота, головная боль
- Изменение массы тела
- Межменструальные кровянистые выделения
- Снижение либидо
- Перепады настроения
Большинство побочных эффектов проходят в течение первых 2-3 месяцев приема препарата. Если они сохраняются дольше, необходимо обратиться к врачу.
Абсолютные противопоказания к приему КОК после 35 лет:
- Курение более 15 сигарет в день
- Тромбозы и тромбоэмболии в анамнезе
- Мигрень с аурой
- Злокачественные опухоли молочных желез и половых органов
- Тяжелые заболевания печени
При наличии этих состояний врач может рекомендовать альтернативные методы контрацепции.
Альтернативные методы контрацепции для женщин после 35 лет
Если прием гормональных таблеток противопоказан, можно рассмотреть следующие варианты:
1. Внутриматочная контрацепция
Медьсодержащие и гормональные внутриматочные спирали — надежный и удобный метод. Особенности:
- Высокая эффективность
- Длительное действие (до 5-10 лет)
- Минимум побочных эффектов
2. Барьерные методы
Презервативы, диафрагмы, цервикальные колпачки. Преимущества:
- Отсутствие гормонального воздействия
- Защита от инфекций, передающихся половым путем
- Доступность и простота использования
3. Стерилизация
Хирургический метод контрацепции для женщин, уверенных в нежелании иметь детей в будущем. Особенности:
- Необратимость метода
- Высокая эффективность
- Отсутствие гормонального воздействия
Заключение
Выбор противозачаточных средств после 35 лет требует индивидуального подхода с учетом состояния здоровья, образа жизни и личных предпочтений женщины. Современная контрацепция позволяет подобрать оптимальный вариант практически для каждой пациентки. Однако важно помнить, что назначать гормональные препараты должен только врач после тщательного обследования.
Регулярные визиты к гинекологу, контроль состояния здоровья и своевременная коррекция метода контрацепции помогут сохранить репродуктивное здоровье и качество жизни в зрелом возрасте.

Подбор оптимального метода контрацепции – статьи о здоровье
10.11.2022
Основными способами предохранения от нежелательной беременности являются:1. Гормональный
Принцип действия: в организм тем или иным способом попадает дополнительная порция гормонов, которая предотвращает созревание фолликулов в яичниках и тормозит овуляцию.
— Противозачаточные таблетки (трехфазные: Трирегол, Триквилар, Тризистон, однофазные: Фемоден, Силест, Марвелон, Мерсилон, мини-пили и другие).
Эффективность
данного метода достигает98%.
2. Внутриматочные средстваОни (ВМС) вводятся в полость, непосредственно, матки, своим действием они губят сперматозоиды, повышают сократительную способность матки, мешают прикреплению оплодотворенной яйцеклетки к матке, подавляется процесс созревания и выхода яйцеклетки.
— Инертные: пластиковая петля, спираль.
Эффективность — 99 %.
3. БарьерныйСуть метода заключается в блокировании проникновения спермы в шейку маткиво время полового акта.
— Механические: женские презервативы, диафрагмы, колпачки.
— Химические, так называемые спермициды: шарики, пасты, аэрозоли и проч.
Эффективность — 80-85 %.
4. Естественный— Календарный, или ритмический – расчет женщиной овуляции.
— Прерванный половой акт.
— Температурный – определение овуляции по базальной температуре.
— Цервикальный – определение овуляции по слизи.
Эффективность — 50 %.
5. Экстренный (зависит от срока).6. Стерилизация –
100%.
Главными критериями в выборе средств контрацепции являются их максимальная действенность и удобство использования. Также немаловажны побочные эффекты и сложность отказа от выбранного метода контрацепции в случае желания женщины забеременеть.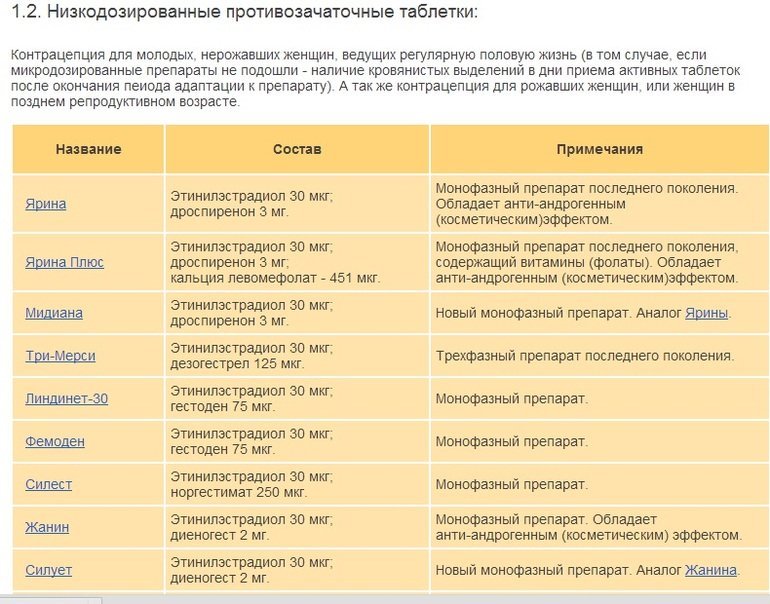
В подростковом возрасте от 16 до 19 лет оптимальна гормональная контрацепция. Она оправдана в случае, если половая жизнь регулярна, если первые менструации наступили более двух лет назад, если нет опасных болезней сердца, сосудов, нет ожирения, если рост от 160 см. Рекомендуются трехфазные, а также однофазные препараты, действие которых меньше всего влияет на естественное течение процессов в женском организме. Помните, что лекарства не предотвращают заражения заболеваний, которые передаются половым путем. В связи с широким распространением ВИЧ-инфекций в современном обществе, специалисты настоятельно советуют сочетать прием противозачаточных таблеток с барьерным методом – использованием презервативов. Для молодых людей применение только презервативов не очень эффективно, в основном, из-за неправильного их использования, поэтому рекомендуется применять их вместе с спермицидами (гелями, кремами). Для подростков они наименее результативны, а внутриматочные средства контрацепции не рекомендуются для молодых женщин в связи с нерегулярной половой жизнью и частой сменой партнеров.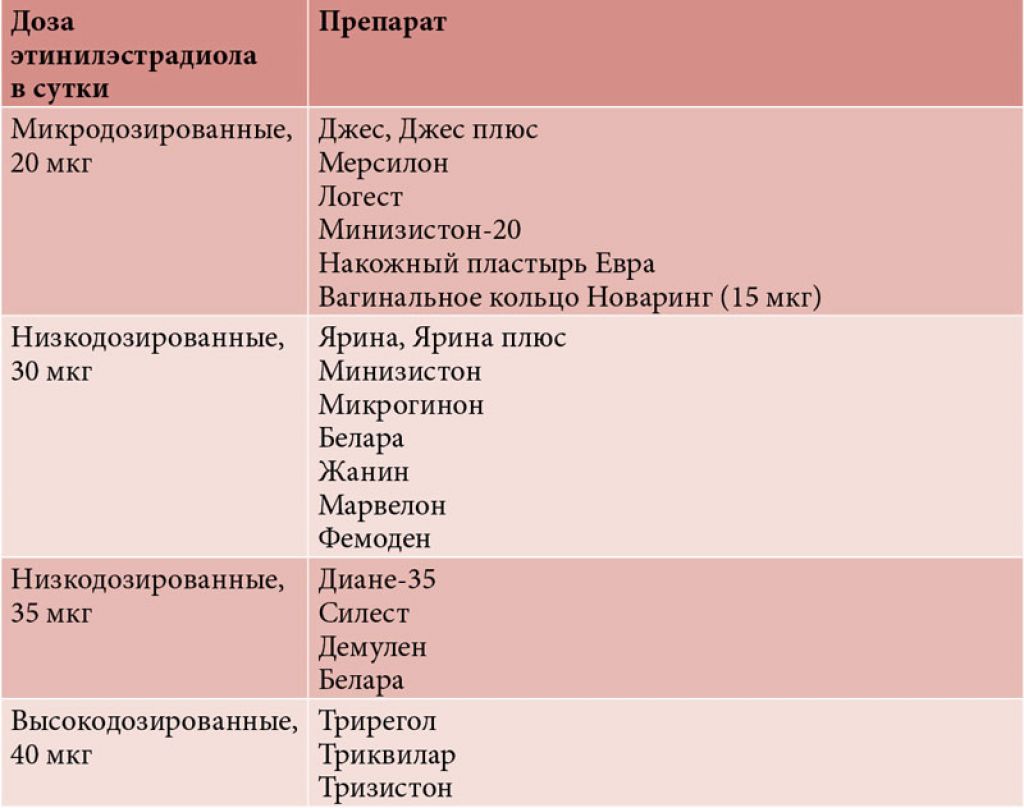
Экстренная контрацепция – это уже чрезвычайная мера в случае, например, незащищенного полового акта. Этим методом предохранения можно воспользоваться исключительно в течение 72 часов.
С 20 до 35 лет для женщины, которая, предположительно, состоит в браке и имеет детей, предпочтительнее внутриматочные средства контрацепции. Но, следует знать, что при заболеваниях матки они строго противопоказаны. В данном возрасте лучше комбинировать средства контрацепции – чередуя внутриматочные и гормональные, они наиболее приемлемы в случае, если женщина имеет одного полового партнера. К тому же, некоторые гормональные препараты имеют важную роль в профилактике эндометриоза, бесплодия и т. д. В случае каких-либо противопоказаний, можно прибегнуть к барьерному методу. Он показан тем женщинам, которые редко и нерегулярно живут половой жизнью, кормят грудью. Биологические методы контрацепции (прерванный половой акт, ритмический метод) лучше сочетать с другими, эффективность их невелика.
Хирургическая стерилизация — крайний метод предохранения, его эффективность – 100 %. Этот способ приемлем только для женщин, которые в будущем не планируют иметь детей, так как эта возможность после стерилизации будет практически навсегда утеряна.
В возрасте 35-45 лет беременность обычно не столько нежелательна, как в молодости, столько опасна для здоровья. В данном случае лучше прибегать к внутриматочным средствам предохранения, если нет противопоказаний. Также уместны гормональные средства, вводимые в качестве уколов.
Противозачаточные таблетки и алкоголь | Совместимость алкоголя с гормональными контрацептивами
Противозачаточные таблетки (оральные контрацептивы) – один из самых популярных и надежных методов предохранения от нежелательной беременности. Противозачаточные препараты содержат вещества, являющиеся аналогами женских половых гормонов, бывают комбинированными (содержат эстрогены и прогестерон) или монопрепаратами (в их составе только прогестерон).
Механизм действия противозачаточных таблеток основывается на подавлении созревания яйцеклеток, в результате не происходит овуляция, яйцеклетка не выходит в брюшную полость и не может оплодотвориться.
Противозачаточные таблетки необходимо принимать ежедневно, и у женщин часто возникает вопрос, можно ли пить алкоголь с противозачаточными таблетками. Давайте разберемся в этом сложном вопросе.
При изучении инструкций к распространенным оральным контрацептивам вы не найдете упоминания о взаимодействии контрацептива и этилового спирта, но вместе с тем интернет пестрит противоречивыми пугалками, утверждающими, что такое взаимодействие есть.
Хорошая новость состоит в том, что употребление алкоголя не влияет на эффективность противозачаточных таблеток. НО при условии, что в состоянии опьянения вы не пропустили прием таблеток. Пропуск или несвоевременный прием противозачаточных таблеток может привести к тому, что овуляция все же произойдет и станет возможным оплодотворение яйцеклетки с последующей беременностью. Но для женщин страдающих алкоголизмом могут возникнуть опасные ситуации — для данного случая изначально пройдите лечение от алкоголизма.
Но для женщин страдающих алкоголизмом могут возникнуть опасные ситуации — для данного случая изначально пройдите лечение от алкоголизма.
Поэтому есть два совета, которые уберегут от нежелательной беременности, если вы принимаете гормональные таблеткии любите выпить:
— принимайте контрацептивы всегда утром, так вы избежите вечерней забывчивости по вине шампанского;
— употребляйте алкоголь в безопасных для здоровья количествах.
Рекомендуется консультация врача.
Вместе с тем, у гормональных контрацептивов есть побочные эффекты, которые усиливаются в сочетании со злоупотреблением алкоголем, ставя под вопрос их совместимость.
- Так
прием противозачаточных
таблеток ведет к некоторому повышению уровня триглицеридов. Частый прием
алкоголя или
выпивка в дозах, превышающих безопасные, тоже ведут к повышению уровня
триглицеридов и холестерина. Высокое содержание триглицеридов и холестерина
является фактором риска сердечно-сосудистых заболеваний.

- Если же к приему противозачаточных таблеток и выпивке добавляется курение, то риск развития сосудистой патологииу женщины возрастает в разы: артериальная гипертензия, инсульт, варикозное расширение вен, тромбоз сосудов. Женщинам старше 35 лет, которые курят 15 и более сигарет в день, гормональные контрацептивы в принципе противопоказаны.
- Научно доказано, что прием гормональных контрацептивов связан со снижением содержания в организме витаминов группы В, витамина С, фолиевой кислоты и цинка. Витамины группы В жизненно необходимы для нормального функционирования нервной системы человека. Поэтому при оральной контрацепции женщинам рекомендуется принимать витаминно-минеральные комплексы, которые устраняют указанный дефицит.
Злоупотребление алкоголем на протяжении нескольких дней ведет к нарушению
кишечной флоры и невозможности всасывания витаминов группы В из кишечника, что
приводит к выраженному дефициту витамина В1 у алкоголиков на выходе из запоя. Дефицит
тиамина (витамина В1) в свою очередь является одним из ведущих патогенетических
факторов в развитии таких тяжелых осложнений алкоголизации как алкогольный
психоз («белая горячка») и энцефалопатия Гайе-Вернике. Оба эти осложнения при
неоказании медицинской помощи приводят к смерти больного.
Оба эти осложнения при
неоказании медицинской помощи приводят к смерти больного.
Таким образом, у злоупотребляющих алкоголем женщин, прием гормональных контрацептивов усиливает дефицит тиамина и повышает вероятность осложнений при выходе из запоя.
Для лечения алкогольной зависимости, в том числе у женщин, используются такие препараты как карбамазепин, окскарбазепин (выведение из запоя) и топиромат (снижение тяги к алкоголю). Указанные лекарственные препараты вызывают индукцию микросомальных ферментов печени, в результате чего увеличивается клиренс половых гормонов, и как следствие возможны «прорывные» маточные кровотечения и снижение контрацептивного эффекта таблеток.
Таким образом, противозачаточные таблетки и алкоголь при употреблении «пьющими» женщинами опасны из-за:
— пропуска приема очередной таблетки и как следствие беременности;
— снижения эффективности контрацепции и возникновения маточного кровотечения;
— повышения риска осложнений со стороны сердечно-сосудистой
и нервной системы.
Пациенткам, страдающим алкогольной зависимостью, лучше рассмотреть другие методы предохранения.
Врач психиатр-нарколог Бутер Людмила АнатольевнаАвтор статьи: врач психиатр-нарколог, кандидат медицинских наук, высшая квалификационная категория Бутер Людмила Анатольевна, стаж работы — более 26 лет.
Источники для написания статьи:
- Ingersol KS, CeperichSD, Johnson BA. Risk drinking and contraception effectiveness among college women. Psychol Health. 2008; 23(8): 965–981 \\\ www.ncbi.nlm.nih.gov/pmc/articles/PMC4148693/#!po=79.4118
- Newman SD. Association Between Hormonal Birth Control, Substance Use, and Depression. Front Psychiatry. 2022 \\\ www.ncbi.nlm.nih.gov/pmc/articles/PMC8861494/#__ffn_sectitle
- Dumeaux V, Lund E, Hjartåker A. Use of Oral Contraceptives, Alcohol, and Risk for Invasive Breast Cancer. CancerEpidemiolBiomarkersPrev (2004) 13 (8): 1302–1307 \\\ aacrjournals.org/cebp/article/13/8/1302/116142/Use-of-Oral-Contraceptives-Alcohol-and-Risk-for
Пролонгированное и постоянное использование противозачаточных средств
Пролонгированное и постоянное использование противозачаточных средств
Что такое длительное и постоянное использование гормональных противозачаточных средств?
- Продленное использование — это когда вы принимаете свой противозачаточный продукт в течение 2 или более циклов без остановки, а затем делаете запланированный перерыв без гормонов.
 Во время этого перерыва у вас будет менструация. Делая это, вы будете иметь меньше периодов.
Во время этого перерыва у вас будет менструация. Делая это, вы будете иметь меньше периодов. - Непрерывное использование — это когда вы принимаете свой противозачаточный продукт без остановки (без запланированных перерывов в приеме гормонов). У вас будет меньше или совсем не будет менструаций.
Какие гормональные противозачаточные средства можно использовать для длительного или постоянного применения?
Вам необходимо обратиться к врачу для длительного и постоянного применения, потому что:
- вам нужен рецепт на гормональные противозачаточные средства
- только некоторые противозачаточные препараты с эстрогеном и прогестином можно безопасно использовать в непрерывном или пролонгированном режиме (например, некоторые противозачаточные таблетки, противозачаточный пластырь и противозачаточное кольцо)
Ваш поставщик медицинских услуг расскажет вам, как использовать этот метод контроля над рождаемостью.
Насколько эффективно продолжительное и постоянное использование гормональных противозачаточных средств?
- Вероятность забеременеть после одного года незащищенного секса составляет около 85%.
- Длительное и постоянное использование противозачаточных средств имеет такую же эффективность, как и традиционное использование противозачаточных средств.
- При обычном использовании (это означает несоблюдение точных указаний, например, вы можете пропустить или опоздать с противозачаточными средствами) противозачаточные таблетки, пластырь и кольцо от 92% до 97% действует.
- При правильном использовании (это означает, что вы все время следуете точным указаниям) противозачаточные таблетки, пластырь и кольцо 99,7% эффективен.
- Большинство беременностей происходит из-за того, что люди забывают принять противозачаточные средства.
- Гормональные методы контрацепции не защищают от инфекций, передающихся половым путем (ИППП) и ВИЧ.
- Используйте презерватив каждый раз вы занимаетесь сексом (вагинальным, оральным, анальным), чтобы снизить риск заражения ИППП и ВИЧ.
Каковы преимущества продолжительного и непрерывного использования?
- У вас может быть меньше месячных или вообще не будет менструации.
- Это может помочь вам справиться с симптомами менструации (например, судорогами).
Каковы побочные эффекты длительного и непрерывного использования?
Краткосрочные эффекты такие же, как и при традиционном использовании вашего метода контроля над рождаемостью (см. информацию для вашего продукта). Долгосрочные эффекты не известны.
Наиболее частым побочным эффектом при постоянном и длительном применении являются кровянистые выделения или кровотечения между менструациями. Со временем это улучшится. Если это не улучшится, поговорите со своим лечащим врачом.
Что делать, если между менструациями появляются кровянистые выделения или кровотечения?
- Если вы принимали противозачаточные средства в течение как минимум 21 дня и у вас продолжают появляться кровянистые выделения: рассмотрите короткий перерыв в приеме гормонов на 3–7 дней.
 Перерыв не может быть больше 7 дней.
Перерыв не может быть больше 7 дней. - Перезапустите противозачаточные средства после перерыва (даже если у вас все еще есть кровянистые выделения или кровотечение).
Вы должны взять не менее 21 дня противозачаточных средств подряд , прежде чем вы сможете сделать еще один перерыв без гормонов.
Могут ли гормональные противозачаточные средства вызывать образование тромбов?
В редких случаях у женщин, принимающих противозачаточные таблетки, пластыри или кольца, в кровеносных сосудах может образоваться тромб. Риск выше в зависимости от вашего:
- Возраст
- Вес – если у вас ожирение
- История (или семейная история) тромбов, инфаркта или инсульта
- Курение в анамнезе (особенно курильщики старше 35 лет)
- История мигрени с аурой или другими проблемами нервной системы, влияющими на речь, зрение, движение или ощущения
- факторы риска сердечных заболеваний (например, высокое кровяное давление, диабет, высокий уровень холестерина)
Риск образования тромба выше во время беременности и сразу после родов, чем при приеме таблеток. Ваш лечащий врач поможет вам решить, подходят ли вам гормональные противозачаточные средства.
Ваш лечащий врач поможет вам решить, подходят ли вам гормональные противозачаточные средства.
На какие симптомы следует обращать внимание?
Обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 911, если у вас:
- очень сильная боль в животе, груди или ногах
- онемение лица, рук или ног (часто только на одной стороне тела)
- проблемы с дыханием
- очень сильная головная боль
- проблемы со зрением (например, внезапная нечеткость зрения или потеря зрения)
- внезапные проблемы с ходьбой или равновесием
- внезапная путаница или проблемы с пониманием того, что вам говорят люди
Что, если я забуду или опоздаю на контроль рождаемости?
Если вы забыли или опоздали с приемом противозачаточных средств:
- следуйте указаниям относительно используемого вами метода противозачаточных средств (например, таблетка, пластырь, кольцо, инъекция)
- обратитесь к своему поставщику медицинских услуг или в Health Link по телефону 811 .
Подумайте о получении экстренная контрацепция для предотвращения беременности, если вы:
- поздно приняли противозачаточные средства во время первые 21 день с момента последнего перерыва в приеме гормонов
- делал перерыв более 7 дней в любое время
Знаете ли вы
- Вы имеете право решать заниматься сексом или нет.
- Планируйте заранее и решите защитить себя, чтобы снизить риск беременности, ИППП и ВИЧ.
- Многие клиники сексуального здоровья предлагают некоторые виды противозачаточных средств бесплатно тем, кто соответствует требованиям.
- Поговорите со своим лечащим врачом, чтобы узнать, подходят ли вам гормональные противозачаточные средства (например, вы только что родили, кормите грудью, имеете проблемы со здоровьем).
- Важно поговорить со своим партнером о том, как вы можете защитить друг друга.
- Безопасно не иметь менструации каждый месяц.
 С гормональными противозачаточными средствами слизистая оболочка матки не накапливается. Он становится тонким и его не нужно сбрасывать.
С гормональными противозачаточными средствами слизистая оболочка матки не накапливается. Он становится тонким и его не нужно сбрасывать. - Некоторые лекарства могут влиять на действие гормональных противозачаточных средств. Если вы используете гормональные противозачаточные средства, поговорите с фармацевтом или врачом. до вы принимаете другие лекарства (рецептурные или безрецептурные).
Сделайте тест на беременность, если у вас:
- неправильное использование противозачаточных средств
- неожиданные изменения при вагинальном кровотечении
- симптомы беременности (например, боль в груди, чувство усталости или тошнота в животе)
Ожидается, что постоянное или длительное использование противозачаточных средств не повлияет на фертильность. Однако долгосрочные эффекты неизвестны.
Для получения дополнительной информации
- Health Link – Круглосуточная консультация по вопросам здоровья: 811
Ссылки по теме
- Услуги по прерыванию беременности
- Принятие
- Сексуальное и репродуктивное здоровье — AHS
- Здоровые родители здоровые дети
- Готова или нет Альберта – контроль над рождаемостью
- Обучение половому здоровью
- Секс и U
По состоянию на: 2 ноября 2018 г.
Автор: Сексуальное и репродуктивное здоровье, Alberta Health Services
Этот материал не заменяет консультацию квалифицированного медицинского работника. Этот материал предназначен только для общего ознакомления и предоставляется на условиях «как есть» и «где есть». Несмотря на то, что были предприняты разумные усилия для подтверждения точности информации, Alberta Health Services не делает никаких заявлений или гарантий, явных, подразумеваемых или предусмотренных законом, в отношении точности, надежности, полноты, применимости или пригодности такой информации для конкретной цели. Alberta Health Services прямо отказывается от любой ответственности за использование этих материалов, а также за любые претензии, действия, требования или иски, возникающие в связи с таким использованием.
Противозачаточные средства для зрелых женщин | Патентная информация
Противозачаточные средства от 40 лет до менопаузы
В этой статье
- Используемые методы контрацепции
- Комбинированная гормональная контрацепция
- Противозачаточные средства, содержащие только прогестагены
- Барьерная контрацепция
- Внутриматочная контрацепция
- Стерилизация
- Естественное планирование семьи
- Когда я могу прекратить использовать противозачаточные средства?
- Для женщин, получающих заместительную гормональную терапию
Ни один метод контрацепции не является абсолютно противопоказанным только по возрасту, но комбинированная гормональная контрацепция относительно противопоказана после 40 лет . [1, 2] Хотя естественное снижение фертильности происходит в возрасте около 37 лет, для предотвращения незапланированной беременности по-прежнему требуется эффективная контрацепция.
[1, 2] Хотя естественное снижение фертильности происходит в возрасте около 37 лет, для предотвращения незапланированной беременности по-прежнему требуется эффективная контрацепция.
Используемые методы контрацепции
Данные за 2020/21 год показывают, что 56% женщин используют обратимые контрацептивы длительного действия, что на 10% больше, чем годом ранее. [3] Женщинам и их партнерам следует сообщить, что обратимая контрацепция очень длительного действия может быть более эффективной, чем стерилизация. [4] Самым популярным методом по-прежнему являются противозачаточные таблетки, которые используют 27% людей, но за последний год их число сократилось на 12%. Это падение может быть отчасти связано с тем, что таблетки, содержащие только прогестаген, теперь доступны без рецепта, и эти покупки не будут отражены в статистике использования противозачаточных средств.
Назначение должно осуществляться в соответствии с Британскими медицинскими критериями приемлемости для использования противозачаточных средств (UKMEC). [5] Факторы, отличные от возраста, могут исключать использование определенных методов контрацепции у отдельных женщин – они могут включать личные характеристики, такие как вес и статус курения, или состояние здоровья в прошлом или в настоящее время.
[5] Факторы, отличные от возраста, могут исключать использование определенных методов контрацепции у отдельных женщин – они могут включать личные характеристики, такие как вес и статус курения, или состояние здоровья в прошлом или в настоящее время.
Учитывайте другие преимущества, когда помогаете женщинам выбрать наилучший метод контрацепции: [4]
- Внутриматочная система, содержащая только прогестаген (ВМС), может помочь при обильных менструациях.
- Комбинированные оральные контрацептивы (КОК) могут помочь при приливах и поддерживать плотность костной ткани. Они также могут помочь сделать менструации более регулярными и менее обильными.
- Методы, содержащие только прогестаген, могут уменьшить дисменорею.
- ВМС Mirena® может использоваться как часть заместительной гормональной терапии (ЗГТ) — на момент написания ни одна другая ВМС не имеет лицензии на это в Великобритании.
Комбинированная гормональная контрацепция
[5] Комбинированная гормональная контрацепция (КГК), состоящая из таблеток КОК, комбинированного противозачаточного пластыря и вагинального кольца, может использоваться женщинами старше 40 лет, если нет сопутствующих заболеваний. имеющиеся заболевания или факторы риска.
имеющиеся заболевания или факторы риска.
КГК не следует использовать (категория UKMEC 4) by :
- Женщины в возрасте 35 лет и старше, выкуривающие 15 и более сигарет в день.
- Женщины, страдающие мигренью с аурой.
- Женщины с высоким артериальным давлением (систолическое ≥160 мм рт.ст. и/или диастолическое ≥100 мм рт.ст.).
- Женщины с сердечно-сосудистыми заболеваниями, инсультом в анамнезе, венозной тромбоэмболией (ВТЭ) или врожденными/клапанными пороками сердца с осложнениями.
- Женщины с мерцательной аритмией или нарушениями сердечной функции.
- Женщины с известными тромбогенными мутациями (например, дефицит фактора V Лейдена, мутация протромбина, дефицит белков S, C и антитромбина).
- Женщины с текущим раком молочной железы.
- Женщины в возрасте 50 лет и старше.
Полный список противопоказаний см. в критериях UKMEC.
КГК обычно не рекомендуется (категория UKMEC 3 – риски превышают пользу) for :
- Женщины в возрасте 35 лет и старше, выкуривающие менее 15 сигарет в день или бросившие курить менее года назад.

- Женщины в возрасте 35 лет и старше, у которых развилась мигрень (с аурой или без нее) при приеме КГК.
- Женщины с мигренью с аурой в анамнезе.
- Женщины с индексом массы тела ≥35 кг/м 2 .
- Женщины с адекватно контролируемой артериальной гипертензией.
- Женщины с постоянно повышенным артериальным давлением; систолическое >140-159 мм рт.ст. или диастолическое >90-99 мм рт.ст.
- Женщины с множественными факторами риска сердечно-сосудистых заболеваний (курение, сахарный диабет, ожирение, артериальная гипертензия, дислипидемия).
- Женщины с семейным анамнезом родственника первой степени родства с историей ВТЭ в возрасте до 45 лет.
- Женщины с неподвижностью.
- Женщины с заболеваниями молочной железы (рак молочной железы в анамнезе или носители генных мутаций, связанных с раком молочной железы). КГС обычно не назначают женщине с невыявленным новообразованием молочной железы.
- Женщины с сахарным диабетом с осложнениями (нефропатия, ретинопатия, невропатия или другие сосудистые заболевания).

- Женщины с заболеванием желчного пузыря (если не проводится холецистэктомия).
См. критерии UKMEC для получения полного списка состояний, включая те, которые относятся к UKMEC 2 (выгоды обычно перевешивают риски).
Могут быть дополнительные преимущества, включая увеличение минеральной плотности костей, уменьшение менструальной боли, кровотечения и нерегулярности, а также уменьшение вазомоторных симптомов (приливов).
Противозачаточные средства, содержащие только прогестаген
[5]Методы контрацепции, содержащие только прогестаген, включают СОЗ, ВМС, содержащие только прогестаген, имплантат, содержащий только прогестаген, и инъекционные препараты, содержащие только прогестаген. Все они могут рассматриваться как подходящие методы контрацепции для пожилых женщин.
- Существует несколько состояний категории 3 или 4 UKMEC, при которых не следует использовать методы, содержащие только прогестаген. Теоретические опасения, что более высокие дозы в инъекционных препаратах могут представлять более высокий риск, означают, что женщинам с множественными факторами риска сердечно-сосудистых заболеваний обычно не следует использовать инъекционные методы (категория 3).
 заболевание или перенесший инсульт.
заболевание или перенесший инсульт. - Женщинам с ВТЭ в анамнезе, а также женщинам с ВТЭ в настоящее время, принимающим антикоагулянты, можно сообщить, что преимущества использования только прогестагенных методов перевешивают риски.
- Женщинам с текущим раком молочной железы или раком молочной железы в анамнезе обычно не рекомендуется использовать только прогестагенные контрацептивы — если это рассматривается, было бы разумно получить письменную консультацию от женского онколога.
- Длительное использование инъекционных контрацептивов, содержащих только прогестаген, связано со снижением плотности костной массы, но после прекращения приема она возвращается к норме. Взаимосвязь между денситометрией костей и риском переломов у женщин старше 40 лет, использующих инъекционные контрацептивы, содержащие только прогестаген, неясна. При принятии решения имеет смысл рассмотреть другие факторы риска остеопороза. [2]
- Нерегулярные кровотечения являются частым побочным эффектом контрацепции, содержащей только прогестаген.
 Это может затруднить лечение аномального вагинального кровотечения, и женщины могут быть либо неправильно обследованы, либо ошибочно успокоены.
Это может затруднить лечение аномального вагинального кровотечения, и женщины могут быть либо неправильно обследованы, либо ошибочно успокоены.
Барьерная контрацепция
[6]- Необходимо предоставить информацию об эффективности и правильном методе применения.
- Диафрагмы и колпачки используются вместе со спермицидами.
- Методы контрацепции длительного действия обладают большей эффективностью.
- При постоянном и правильном использовании:
- Мужские презервативы эффективны на 98%.
- Женские презервативы эффективны на 95%.
- Диафрагмы и колпачки, используемые со спермицидами, эффективны на 92-96%.
Внутриматочная контрацепция
- Нарушения менструального цикла (в том числе мажущие кровянистые выделения, легкие кровотечения, обильные или более длительные менструальные периоды) часто встречаются в первые 3–6 месяцев использования внутриматочных контрацептивов (ВМС).

- ВМС, высвобождающие левоноргестрел, становятся все более популярными и обеспечивают уменьшение менструального кровотечения в дополнение к контрацептивному эффекту.
- При появлении нарушений менструального цикла после первых шести месяцев использования необходимо исключить инфекцию и гинекологическую патологию.
Стерилизация
[7]Необходимо сделать выбор в отношении того, кому из партнеров следует пройти стерилизацию. Вазэктомия имеет более низкую частоту неудач и меньший общий риск, чем окклюзия маточных труб.
Непроходимость маточных труб
- Пожизненный риск неудачи оценивается как 1 к 200. Если непроходимость маточных труб не удается, наступившая беременность может быть внематочной.
- Непроходимость маточных труб не связана с повышенным риском более обильных или продолжительных менструаций при выполнении после 30 лет.
- Существует связь с последующим ухудшением менструальных симптомов и повышением частоты гистерэктомий, хотя доказательств причинно-следственной связи нет.

Вазэктомия
- Сообщалось, что частота неудач составляет 0,03-1,2% после разрешения. Руководство Факультета сексуального здоровья и репродуктивного здоровья (FSRH) Королевского колледжа акушеров и гинекологов рекомендует указывать 1 из 2000 в качестве частоты неудач.
- Вазэктомия обычно выполняется под местной анестезией.
- До подтверждения азооспермии требуется эффективная контрацепция.
- Слабая связь в некоторых отчетах с раком яичка или простаты считается не причинной.
Естественное планирование семьи
[8] В перименопаузе часто встречаются нарушения менструального цикла, что может усложнить обучение и интерпретацию показателей фертильности. Методы осведомленности о фертильности могут быть более сложными для изучения в настоящее время или могут считаться неподходящими. Женщинам с нерегулярным циклом приходится воздерживаться в течение более длительных периодов времени, и поэтому им труднее придерживаться календарных показателей.
Если используются индикаторы фертильности, женщинам следует сообщить, что использование комбинации индикаторов повышает эффективность метода. Частота отказов от использования только базальной температуры тела в качестве показателя оценивается в 6,6%; типичная частота отказов составляет 1-9%. [4]
Когда я могу прекратить использовать противозачаточные средства?
[2] Женщинам обычно можно порекомендовать прекратить использование контрацептивов в возрасте 55 лет – FSRH утверждает, что «в целом все женщины могут прекратить использование средств контрацепции в возрасте 55 лет, так как спонтанное зачатие после этого возраста происходит исключительно редко». , даже у женщин, все еще испытывающих менструальные кровотечения». Однако, если женщина старше 55 лет, у которой все еще есть менструация, хочет продолжать использовать противозачаточные средства, это можно рассмотреть, используя принципы совместного принятия решений и предоставляя ей информацию для принятия обоснованного решения.
Прекращение негормональной контрацепции
Женщинам в возрасте ≥50 лет, использующим негормональную контрацепцию, может быть рекомендовано прекратить контрацепцию после одного года аменореи (или двух лет, если возраст менее 50 лет).
Женщины, которым ввели ВМС в возрасте 40 лет и старше, могут использовать это устройство до тех пор, пока им больше не потребуется контрацепция. Ее следует удалить через год после последней менструации, если она наступила после 50 лет, и через два года, если последняя менструация наступила в возрасте до 50 лет.
Прекращение приема КГК
Женщинам, принимающим КГК, следует рекомендовать перейти в возрасте 50 лет на другой подходящий метод контрацепции.
ФСГ
ФСГ не является надежным индикатором недостаточности функции яичников у женщин, принимающих комбинированные гормоны, даже при измерении во время интервала без гормонов или без эстрогенов. ФСГ можно проверить через шесть или более недель после прекращения приема комбинированных гормональных контрацептивов.
Прекращение применения ПОП и имплантатов
Использование ПОП или имплантатов можно продолжать до достижения возраста 55 лет, когда можно предположить естественную потерю фертильности. Женщинам, использующим эти методы, трудно узнать, когда их менструация прекратилась из-за менопаузы, потому что эти методы часто вызывают аменорею или нерегулярные кровотечения. Таким образом, женщина, использующая один из этих методов и желающая узнать, находится ли она в менопаузе, может проверить уровень ФСГ, когда ей исполнится 50 лет. Если он превышает 30 МЕ/л, это свидетельствует о недостаточности функции яичников. В этом случае женщина может продолжать использовать противозачаточные средства, имплантаты или барьерную контрацепцию в течение еще одного года, а затем прекратить контрацепцию.
Прекращение приема инъекционных препаратов, содержащих только прогестаген
Женщин следует проконсультировать о рисках и преимуществах продолжения приема инъекционных препаратов, содержащих только прогестаген, в возрасте 50 лет, а также перейти на подходящую альтернативу.
Удаление ВМС
Женщины, которым ввели ВМС в возрасте 45 лет и старше для контрацепции или лечения меноррагии, могут сохранять устройство до тех пор, пока им больше не потребуется контрацепция. Если аменорея, менопауза может быть подтверждена путем проверки уровня ФСГ, как указано выше, а затем устройство может быть удалено. Важно отметить, что это применимо только в том случае, если ВМС используется для контрацепции и/или при обильных менструальных кровотечениях. Если он используется в качестве прогестагенного компонента ЗГТ, его необходимо менять каждые пять лет или добавлять другую форму прогестагена.
Для женщин, получающих заместительную гормональную терапию
- Женщинам, получающим комбинированную заместительную гормональную терапию (ЗГТ), нельзя полагаться на этот метод контрацепции.
- Женщины, получающие ЗГТ, должны продолжать использовать контрацепцию до 55 лет или могут прекратить прием раньше, если женщина прекратит ЗГТ на шесть недель, чтобы дважды измерить уровень ФСГ для подтверждения менопаузы.
 [2]
[2] - ЧПТ можно использовать с ЗГТ для обеспечения эффективной контрацепции.
- ВМС можно использовать в качестве компонента прогестагена для ЗГТ в течение пяти лет и обеспечивать одновременную контрацепцию.
Примечание редактора
Доктор Кришна Вахария, 24 марта 2023 г. [9]
Опубликовано обсервационное исследование, посвященное влиянию прогестерона на риск развития рака молочной железы. Было показано, что существует повышенный риск рака молочной железы — 20-30% — у женщин моложе 50 лет, которые в настоящее время используют или недавно использовали только прогестероновые контрацептивы. Это касается всех форм контрацепции, содержащих только прогестерон: таблеток, имплантатов, инъекций и катушек.
Было показано, что у тех людей, которые использовали только прогестероновые контрацептивы в течение пяти лет, 15-летний абсолютный избыточный риск рака молочной железы, связанный с использованием оральных контрацептивов, колеблется от 8 на 100 000 пользователей для использования в возрасте от 16 до 20 лет до примерно 265 на 100 000 пользователей для пользователей в возрасте от 35 до 39 лет.
Однако, принимая во внимание, что у 20-летних риск рака молочной железы чрезвычайно низок, этот дополнительный риск при использовании только прогестероновой контрацепции остается очень низким. Такие факторы, как чрезмерное употребление алкоголя (повышает риск рака молочной железы на 20%) и ожирение, будут иметь одинаковую степень риска развития рака молочной железы. Беременность и все связанные с ней потенциальные риски, такие как образование тромбов, гестационный диабет, а также эмоциональная травма в результате нежелательной беременности или прерывания беременности, должны учитываться при консультировании.
Риск рака молочной железы увеличивается с возрастом, однако остается низким. Дополнительный риск в группе 35-39 лет по-прежнему низок. Все женщины должны быть проинформированы о рисках при приеме гормональных контрацептивов.
Для тех, кто имеет высокий риск развития рака — тех, у кого есть гены BRCA 1 или BRCA 2 или сильный семейный анамнез — пока нет данных, чтобы знать, каким будет повышенный риск, и это следует обсудить во время консультирования по контрацепции.
В настоящее время рекомендации по применению только прогестероновой контрацепции не изменились, поскольку преимущества перевешивают риски.
Д-р Тони Хейзелл работает в Королевском колледже врачей общей практики и работала научным сотрудником по электронному обучению на курсе RCGP 2022 по менопаузе, финансируемом Bayer. В настоящее время она входит в состав правления Форума по вопросам женского здоровья первичной медико-санитарной помощи. Она читала лекции по менопаузе и ЗГТ для различных организаций.
PRAC подтверждает, что польза от всех комбинированных гормональных контрацептивов по-прежнему превышает риски; Европейское агентство по лекарственным средствам, октябрь 2013 г.
Великобритания Сводная таблица медицинских критериев приемлемости для внутриматочной и гормональной контрацепции; Факультет сексуального и репродуктивного здоровья, 2016 г. — с изменениями от сентября 2019 г.
Контрацепция для женщин старше 40 лет; Факультет сексуального и репродуктивного здоровья (2017 г.

