Какие противозачаточные таблетки безопасны после 35 лет. Какие гормональные и негормональные методы контрацепции подходят женщинам старшего репродуктивного возраста. Как правильно подобрать контрацепцию с учетом возраста и состояния здоровья. Какие риски несет прием противозачаточных таблеток после 35 лет.
Особенности контрацепции после 35 лет
С возрастом у женщин происходят изменения в репродуктивной системе, которые необходимо учитывать при выборе метода контрацепции:
- Снижается фертильность, но вероятность беременности сохраняется до наступления менопаузы
- Повышаются риски осложнений беременности и родов
- Увеличивается вероятность хронических заболеваний
- Возрастает риск тромбозов и сердечно-сосудистых заболеваний
В связи с этим после 35 лет требуется особенно тщательный подход к выбору противозачаточных средств. Важно подобрать эффективный и безопасный метод с учетом индивидуальных особенностей организма.

Какие противозачаточные таблетки можно принимать после 35 лет?
Гормональные контрацептивы остаются эффективным методом предохранения от нежелательной беременности и после 35 лет. Однако их выбор должен быть более избирательным:
Комбинированные оральные контрацептивы (КОК)
КОК, содержащие эстроген и прогестаген, могут назначаться женщинам после 35 лет при отсутствии противопоказаний. Рекомендуются низкодозированные препараты с содержанием этинилэстрадиола не более 30-35 мкг.
Какие КОК можно использовать после 35 лет?
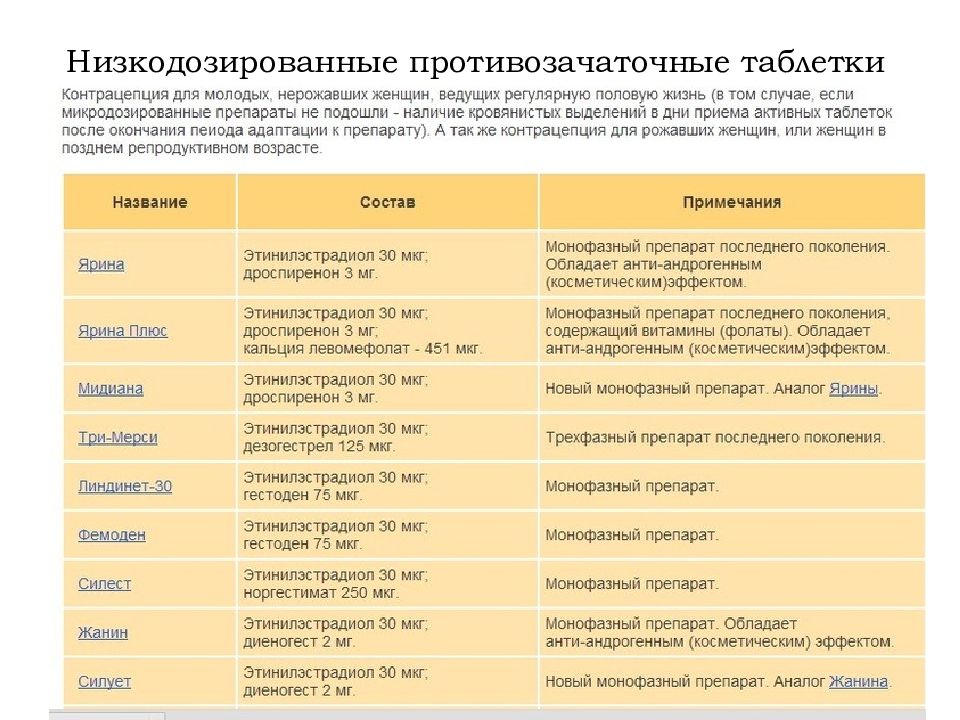
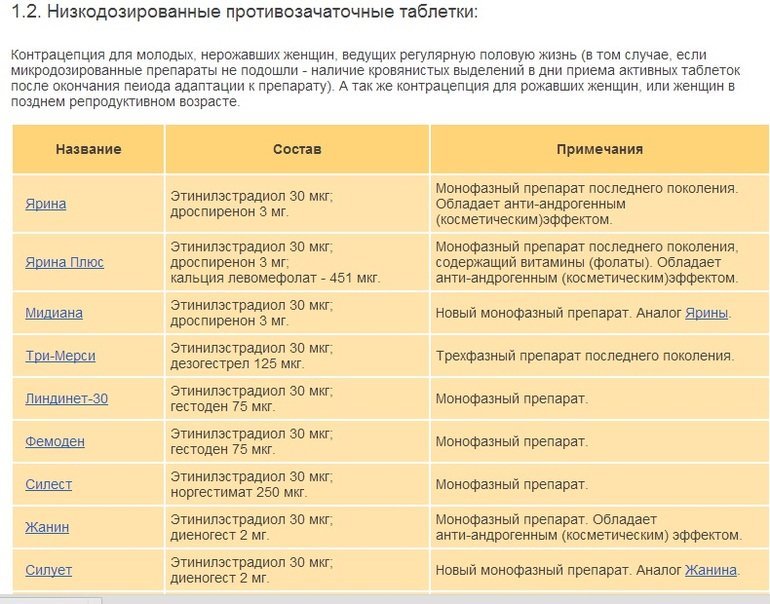
- Монофазные: Регулон, Мерсилон, Новинет
- Двухфазные: Антеовин
- Трехфазные: Три-Мерси, Три-Регол
Мини-пили
Контрацептивы, содержащие только прогестаген, являются более безопасным вариантом для женщин старше 35 лет. Они не повышают риск тромбозов и могут назначаться курящим женщинам.
Примеры мини-пилей:
- Чарозетта
- Лактинет
- Дезогестрел
Негормональные методы контрацепции после 35 лет
Для женщин, которым противопоказаны гормональные контрацептивы, существуют безопасные негормональные методы:

Внутриматочные спирали (ВМС)
Медьсодержащие ВМС — эффективный и долгосрочный метод контрацепции, который можно использовать до наступления менопаузы. Преимущества ВМС:
- Высокая эффективность (более 99%)
- Длительный срок действия (до 5-10 лет)
- Обратимость контрацептивного эффекта
- Отсутствие системного гормонального воздействия
Барьерные методы
Презервативы, диафрагмы, шеечные колпачки можно использовать в любом возрасте. Их эффективность ниже, чем у гормональных средств, но они безопасны и не имеют противопоказаний.
Стерилизация
Для женщин, которые больше не планируют беременность, возможна хирургическая стерилизация — перевязка маточных труб. Это необратимый метод контрацепции с эффективностью более 99%.
Как правильно подобрать контрацепцию после 35 лет?
При выборе метода контрацепции после 35 лет следует учитывать следующие факторы:
- Состояние здоровья и наличие хронических заболеваний
- Наличие вредных привычек (курение)
- Регулярность половой жизни
- Планы на беременность в будущем
- Индивидуальную переносимость гормональных препаратов
Какие шаги нужно предпринять для подбора оптимального метода контрацепции?

- Пройти обследование у гинеколога
- Сдать анализы (гормоны, свертываемость крови)
- Обсудить с врачом все имеющиеся варианты
- Выбрать наиболее подходящий метод с учетом противопоказаний
- Начать использование под наблюдением специалиста
Риски приема противозачаточных таблеток после 35 лет
Прием гормональных контрацептивов в старшем репродуктивном возрасте связан с определенными рисками:
Тромбоэмболические осложнения
После 35 лет повышается риск венозных тромбозов и тромбоэмболии. Особенно высок риск у курящих женщин. По этой причине комбинированные оральные контрацептивы противопоказаны курящим женщинам старше 35 лет.
Сердечно-сосудистые заболевания
Прием КОК может увеличивать риск инфаркта и инсульта у женщин с факторами риска сердечно-сосудистых заболеваний. Необходимо тщательное обследование перед назначением гормональной контрацепции.
Рак молочной железы
Длительный прием гормональных контрацептивов незначительно повышает риск развития рака молочной железы. Женщинам старше 35 лет рекомендуется регулярно проходить маммографию.
Преимущества контрацепции в зрелом возрасте
Несмотря на возможные риски, правильно подобранная контрацепция после 35 лет имеет ряд преимуществ:
- Надежная защита от нежелательной беременности
- Регуляция менструального цикла
- Уменьшение менструальных болей и кровопотери
- Снижение риска рака яичников и эндометрия
- Облегчение симптомов перименопаузы
Заключение
Выбор метода контрацепции после 35 лет требует индивидуального подхода с учетом состояния здоровья, образа жизни и репродуктивных планов женщины. При правильном подборе современные контрацептивы позволяют эффективно предохраняться от нежелательной беременности и сохранять высокое качество жизни в зрелом возрасте. Важно регулярно посещать гинеколога и при необходимости корректировать метод контрацепции.
Противозачаточные таблетки и курение — КОК для курящих
Представьте ситуацию: вы пришли к гинекологу за советом, как предохраняться от беременности. А он первым делом спрашивает, курите ли вы. И это не случайно.
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Контрацепция и курение после 35 лет
- Варианты контрацепции после 35 лет
- Как правильно подобрать способ контрацепции
Курить — вредно. Особенно – для сердца и сосудов. Ученые установили, что у курящих
женщин в 5 раз возрастает риск инфаркта и в 2 раза – риск инсульта. И эта угроза
становится еще реальнее на фоне приема некоторых противозачаточных средств.
Противозачаточные таблетки и курение
Мне 37 лет. Последние три года принимаю эстрогенсодержащие контрацептивы. Меня все устраивает. Но гинеколог, узнав, что я начала курить, уговаривает меня либо «завязать» с сигаретами, либо отказаться от таблеток. Спрашивается, почему?
Ваш гинеколог прав. Лучше, конечно, бросить курить, потому что курение – доказанный фактор риска возникновения сердечно-сосудистых и онкологических заболеваний. Не говоря уже об эстетических проблемах – серой коже, желтых зубах, запахе табака изо рта… Плюс к этому курение повышает риск обильных менструальных кровотечений. Если же вы не в состоянии расстаться с сигаретой, подумайте о подходящем способе контрацепции.
Сами по себе эстрогенсодержащие препараты в целом безопасны для здоровья. Но ситуация меняется, если женщине больше 35 лет и она курит. В таком случае у нее увеличивается вероятность возникновения тромбов, что может привести к атеросклерозу, инфаркту и инсульту.
Контрацепция после 35 лет
Мои подруги «дымят» с юности. И при этом пьют противозачаточные таблетки. Ничего страшного с ними не происходит! Более того, они не сами себе таблетки назначили, а купили по совету врача. Не могут же столько докторов ошибаться?
Что тут скажешь – нужно искать более грамотных гинекологов. Многие врачи почему-то не считают курение противопоказанием для приема эстроген-содержащих гормональных средств. И либо сквозь пальцы смотрят на вредные привычки пациенток, либо вообще не интересуются, курят ли они. Между тем, согласно документу ВОЗ, если женщина старше 35-ти лет и выкуривает больше 15 сигарет в день, комбинированные методы контрацепции, содержащие эстроген, ей абсолютно противопоказаны! Среди них — оральные контрацептивы, пластыри, инъекции и вагинальные кольца.
Выходит, единственное средство контрацепции для курящих женщин – презерватив?
Не обязательно. Курящим женщинам 35+ подойдут прогестиновые оральные контрацептивы (мини-пили). Принимать их нужно
ежедневно в одно и то же время. В случае опоздания хотя бы на 3 часа может
потребоваться использование дополнительных средств защиты, например, презерватива.
Курящим женщинам 35+ подойдут прогестиновые оральные контрацептивы (мини-пили). Принимать их нужно
ежедневно в одно и то же время. В случае опоздания хотя бы на 3 часа может
потребоваться использование дополнительных средств защиты, например, презерватива.
Внутриматочные системы нового поколения, гормональные, назначаются в том числе и для купирования обильных выделений во время критических дней. Они не вызывают головную боль, повышение давления, практически не влияют на либидо и могут использоваться во время кормления грудью.Единственное, в первые месяцы после установки иногда бывают мажущие кровянистые выделения. Но бояться этого не стоит – организм просто «адаптируется» к спирали.
Я слышала, что есть какие-то импланты с гормоном. Что это такое и подходят ли они курящим?
Импланты с гормоном – еще одно средство из серии «контрацепция без забот». Они обеспечивают защиту от нежелательной беременности до 3 лет и подходят курящим женщинам.
Импланты вводятся под кожу внутренней поверхности плеча (если вы правша – то в левую руку, если левша – то в правую). Вначале могут быть побочные эффекты: прибавка веса, головные боли и болезненность молочных желез. Однако потом они, как правило, исчезают.
Как понять, что гинеколог – квалифицированный и назначил средство контрацепции не для галочки, а по всем правилам?
Вы верно рассуждаете – подбирать гормональные импланты, внутриматочные системы, оральные контрацептивы
должен врач и только
врач акушер-гинеколог! Нельзя покупать их по совету подруги или фармацевта в аптеке. Квалифицированный специалист обязательно уточнит ваш возраст и количество беременностей (родов, выкидышей,
абортов), задаст вопросы о регулярности, болезненности и длительности месячных, обильности выделений,
спросит о наличии хронических заболеваний, образе жизни и вредных привычках. Это позволит выбрать тот
способ защиты, который подходит именно вам.
Квалифицированный специалист обязательно уточнит ваш возраст и количество беременностей (родов, выкидышей,
абортов), задаст вопросы о регулярности, болезненности и длительности месячных, обильности выделений,
спросит о наличии хронических заболеваний, образе жизни и вредных привычках. Это позволит выбрать тот
способ защиты, который подходит именно вам.
Если у Вас остались вопросы, Вы можете задать их врачу акушеру-гинекологу онлайн в приложении Доктис.
Автор статьи: Елена Сергеевна Булычева
Противозачаточные таблетки: виды, как принимать?
Дата 13.07.2022
Гармоничные отношения и половая жизнь строятся на доверии. Но страх забеременеть может наложить свои отпечатки. Нередко женщины отказываются от близости только потому, что боятся беременности и незапланированного рождения ребенка. Кто-то уверен, что стопроцентно надежного средства нет, другие даже не пытаются понять, какие лучше противозачаточные таблетки и свечи. Но именно грамотный подход к выбору контрацептивного средства позволяет наладить отношения и избавиться от лишнего страха.
Но именно грамотный подход к выбору контрацептивного средства позволяет наладить отношения и избавиться от лишнего страха.
Сразу стоит отметить, что подбирать противозачаточные средства должен врач гинеколог. Для этого девушка с началом половой жизни должна обратиться к специалисту, пройти обследование на исключение возможных противопоказаний и только после этого врач сможет подобрать эффективный, а главное безопасный метод контрацепции. Безусловно, существуют внутриматочные спирали, колпачки и прочее, но именно таблетки являются наиболее популярными среди женщин. Они просты в применении, при грамотном выборе не вызывают никаких побочных эффектов, а при необходимости можно прекратить прием препарата, например, чтобы забеременеть.
Все современные контрацептивы делятся на гормональные и негормональные. Первые к тому же делятся на оральные и мини-пили. Таблетки необходимо принимать ежедневно в одно и то же время без пропусков для получения нужного эффекта.
Противозачаточные препараты могут отличаться по количеству гормонов, содержащихся в них. Одни женщины могут использовать средства с высокой дозировкой, тогда как у других могут быть противопоказания. Поэтому к выбору средства стоит подходить особенно внимательно. Оральные контрацептивы делятся на монофазные, двух и трехфазные. Результат от их применения один – обеспечение противозачаточного эффекта. Но особенности применения могут быть разные. Поэтому каждую группу нужно рассматривать отдельно.
Одни женщины могут использовать средства с высокой дозировкой, тогда как у других могут быть противопоказания. Поэтому к выбору средства стоит подходить особенно внимательно. Оральные контрацептивы делятся на монофазные, двух и трехфазные. Результат от их применения один – обеспечение противозачаточного эффекта. Но особенности применения могут быть разные. Поэтому каждую группу нужно рассматривать отдельно.
Комбинированные
В норме в женском организме вырабатывается два вида гормона. Это эстроген и прогестерон. Комбинированные противозачаточные средства включают сразу оба типа гормона, но они имеют искусственное происхождение. Так, в качестве замены эстрогена используется этинилэстрадиол. Прогестерон заменяют в препаратах левоноргестрелом. Их количество может отличаться, поэтому для каждой женщины можно подобрать оптимальный вариант с учетом особенностей ее организма.
Монофазные контрацептивы
В этом случае количество гормонов в каждой таблетке одинаковое. Иными словами, даже если девушка перепутала и начала прием с последней таблетки по направлению к первой, никаких изменений не будет, так как все он одинаковые. Одна упаковка рассчитана на цикл. Препараты могут отличаться составом, количеством гормонов и ценой. Наиболее популярными можно назвать Диане-35, Регулон, Мерсилон, Регивидон и так далее. Выбирать рекомендуется после обследования для исключения противопоказаний.
Одна упаковка рассчитана на цикл. Препараты могут отличаться составом, количеством гормонов и ценой. Наиболее популярными можно назвать Диане-35, Регулон, Мерсилон, Регивидон и так далее. Выбирать рекомендуется после обследования для исключения противопоказаний.
Двухфазные средства
В отличие от монофазных, в этом случае количество гормонов отличается исходя из дня цикла, поэтому принимать их следует в строгой последовательности. Для удобства таблетки имеют разные цвета, чтобы женщина не путалась, с какой начинать прием и какими заканчивать. Наиболее популярное средство из этой группы – Антеовин.
Трехфазные
Этот вид таблеток также относится к комбинированным препаратам (КОК). Здесь курс разделен не на два периода, а на три исходя из особенностей гормонального уровня женщины в течение полного цикла. Именно поэтому такие средства вызывают минимум побочных эффектов и переносятся большинством девушек хорошо.
Для удобства таблетки также окрашены в три цвета. Принимают их в строгой последовательности. Часто препараты назначаются женщинам старше 35 лет. Это такие известные наименования, как Три-регол, Тризистон, Три мерси.
Принимают их в строгой последовательности. Часто препараты назначаются женщинам старше 35 лет. Это такие известные наименования, как Три-регол, Тризистон, Три мерси.
Мини-пили
Отличаются тем, что в их составе имеется только гестаген или только прогестин. За счет этого вероятность побочных эффектов минимальна. По этой причине такие противозачаточные средства часто назначаются женщинам во время кормления, а также курящим девушкам, пациенткам с заболеванием сердца, почек, при сахарном диабете.
В результате приема препарата отмечается сгущение слизистой во влагалище, что исключает оплодотворение яйцеклетки. Одновременно с этим меняется и слизистая матки, поэтому имплантироваться яйцеклетка уже не может. Из популярных препаратов стоит отметить хорошо зарекомендовавшие себя Экслютон и Чарозетту.
Негормональные средства
Сюда относятся так называемые спермициды. Препараты данной группы больше подходят тем, у кого половая жизнь нерегулярная. Действие оказывается только местное, поэтому никаких побочных симптомов быть не может. В то же время, по надежности защиты от зачатия они не уступают препаратам на основе гормонов.
В то же время, по надежности защиты от зачатия они не уступают препаратам на основе гормонов.
Для достижения результата за час до половой близости нужно ввести она таблетку во влагалище.
Препараты эффективные, с хорошими отзывами женщин, но и у них есть минусы:
- Их не стоит применять постоянно, так как это может стать причиной нарушения микрофлоры влагалища.
- Нельзя принимать ванну за час до полового акта и пару часов после него, чтобы не снизить эффект от противозачаточного средства.
Стоит выделить и плюсы препаратов:
- Они не вызывают нарушения гормонального фона.
- Ими очень удобно пользоваться.
- Средства практически не имеют противопоказаний, кроме возможной аллергической реакции.
- По стоимости этот вид средств более доступный по сравнению с оральными контрацептивами.
- Приобрести средства можно без рецепта самостоятельно, но все же лучше первый раз посетить гинеколога.
Посткоитальные контрацептивы
Это уже метод экстренной контрацепции. Принимать средство нужно в течение первых трех суток после полового акта. На один прием допустимо не более одной таблетки. Часто пользоваться средством в течение года тоже нежелательно, так как высокие дозы гормонов могут изменить гормональный фон. К этой группе противозачаточных средств относится Постинор.
Принимать средство нужно в течение первых трех суток после полового акта. На один прием допустимо не более одной таблетки. Часто пользоваться средством в течение года тоже нежелательно, так как высокие дозы гормонов могут изменить гормональный фон. К этой группе противозачаточных средств относится Постинор.
Широкий выбор препаратов позволяет подобрать хороший вариант для каждой женщины. Если же она собирается рожать, достаточно прекратить прием средства. В течение 2-3 месяцев цикл нормализуется и женщина сможет успешно зачать.
Подходящие услуги:
Заместительная гормональная терапия при менопаузе
Контрацепция у женщин старше 40 лет
1. Перепись 2011 года. Оттава (Онтарио): Статистическое управление Канады; Доступно: http://www5.statcan.gc.ca/subject-sujet/result-resultat.action?pid=3867&id=3869&lang=eng&type=OLC&pageNum=1&more=0 (по состоянию на 20 декабря 2012 г.). [Google Scholar]
2. Хербеник Д., Рис М., Шик В. и др.
Сексуальное поведение, отношения и предполагаемое состояние здоровья среди взрослых женщин в Соединенных Штатах: результаты национальной вероятностной выборки. Джей Секс Мед
2010; 7 (Приложение 5): 277–9.0 [PubMed] [Google Scholar]
Джей Секс Мед
2010; 7 (Приложение 5): 277–9.0 [PubMed] [Google Scholar]
3. Trussell J, Guthrie K. Выбор контрацептива: эффективность, безопасность и личные соображения. В: Hatcher RA, Trussell J, Nelson AL, et al. редакторы. Противозачаточные технологии. 20-е изд. Valley Stream (Нью-Йорк): Ardent Media Inc; 2011. с. 45–74 [Google Scholar]
4. Kang BM, Wu TC. Влияние возраста на внутриматочную инсеминацию замороженной донорской спермой. Акушерство Гинеколь 1996;88:93–8 [PubMed] [Google Scholar]
5. Обзор рождаемости: 2008 г. Оттава (Онтарио): Статистическое управление Канады; 2011. Доступно: www.statcan.gc.ca/pub/91-209-x/2011001/article/11513-eng.htm#a3 (по состоянию на 20 декабря 2012 г.). [Google Scholar]
6. Гебби А.Е., Глейзер А., Свитинг В. Частота овуляции у женщин в перименопаузе до и во время заместительной гормональной терапии. контрацепция 1995;52:221–2 [PubMed] [Google Scholar]
7. Cleary-Goldman J, Malone FD, Vidaver J, et al.
Влияние возраста матери на акушерский исход. Акушерство Гинеколь
2005 г.; 105:983–90 [PubMed] [Google Scholar]
Акушерство Гинеколь
2005 г.; 105:983–90 [PubMed] [Google Scholar]
8. Joseph KS, Allen AC, Dodds L, et al. Перинатальные последствия задержки родов. Акушерство Гинеколь 2005; 105:1410–8 [PubMed] [Google Scholar]
9. Искусственные аборты в больницах и клиниках, по возрастной группе и району проживания пациентки, Канаде, провинциям и территориям [табл. 106-934]. Оттава (Онтарио): Статистическое управление Канады; 2009. Доступно: http://www5.statcan.gc.ca/cansim/pick-choisir?lang=eng&p2=33&id=1069034 (по состоянию на 20 декабря 2012 г.). [Google Scholar]
10. Mosher WD, Jones J. Использование противозачаточных средств в США: 1982–2008 гг. Жизненный показатель здоровья 23 2010; август: 1–44 [PubMed] [Google Scholar]
11. Ладер Д.
Контрацепция и сексуальное здоровье, 2008–209 гг.. Лондон (Великобритания): Управление национальной статистики; 2009.
Доступно: www.ons.gov.uk/ons/rel/lifestyles/contraception-and-sexual-health/2008-09/index.html (по состоянию на 26 июня 2012 г. ). [Google Scholar]
). [Google Scholar]
12. Black A, Yang Q, Wu Wen S, et al. Использование противозачаточных средств канадскими женщинами репродуктивного возраста: результаты национального исследования. J Obstet Gynaecol Can 2009;31:627–40 [PubMed] [Google Scholar]
13. Школа общественного здравоохранения Блумберга имени Джона Хопкинса/Центр коммуникационных программ и Всемирная организация здравоохранения Планирование семьи: глобальное руководство для медицинских работников. Женева (Швейцария): Всемирная организация здравоохранения; 2011 [Google Академия]
14. Сердечно-сосудистые заболевания и использование пероральных и инъекционных чисто прогестагенных контрацептивов и комбинированных инъекционных контрацептивов. Результаты международного многоцентрового исследования случай-контроль. Совместное исследование Всемирной организации здравоохранения сердечно-сосудистых заболеваний и стероидной гормональной контрацепции. контрацепция 1998;57:315–24 [PubMed] [Google Scholar]
15. Lidegaard Ø, Løkkegaard E, Jensen A, et al.
Тромботический инсульт и инфаркт миокарда при гормональной контрацепции. N Engl J Med
2012;366:2257–66 [PubMed] [Google Scholar]
Lidegaard Ø, Løkkegaard E, Jensen A, et al.
Тромботический инсульт и инфаркт миокарда при гормональной контрацепции. N Engl J Med
2012;366:2257–66 [PubMed] [Google Scholar]
16. Chakhtoura Z, Canonico M, Gompel A, et al. Противозачаточные средства, содержащие только прогестаген, и риск острого инфаркта миокарда: метаанализ. J Clin Эндокринол Метаб 2011;96:1169–74 [PubMed] [Google Scholar]
17. Chakhtoura Z, Canonico M, Gompel A, et al. Противозачаточные средства, содержащие только прогестаген, и риск инсульта: метаанализ. Гладить 2009;40:1059–62 [PubMed] [Google Scholar]
18. Kaunitz AM. Клиническая практика. Гормональная контрацепция у женщин старше репродуктивного возраста. N Engl J Med 2008; 358:1262–70 [PubMed] [Google Scholar]
19. Хайнеманн Л.А., Дингер Дж.К. Диапазон опубликованных оценок заболеваемости венозной тромбоэмболией у молодых женщин. контрацепция 2007;75:328–36 [PubMed] [Google Scholar]
20. Reid RL, Westhoff C, Mansour D, et al. Оральные контрацептивы и венозная тромбоэмболия: консенсусное мнение международного семинара, состоявшегося в Берлине, Германия, в декабре 2009 г. J Fam Plann Reprod Health Care
2010;36:117–22 [PubMed] [Google Scholar]
Оральные контрацептивы и венозная тромбоэмболия: консенсусное мнение международного семинара, состоявшегося в Берлине, Германия, в декабре 2009 г. J Fam Plann Reprod Health Care
2010;36:117–22 [PubMed] [Google Scholar]
21. Heit JA, Kobbervig CE, James AH, et al. Тенденции заболеваемости венозной тромбоэмболией во время беременности или после родов: 30-летнее популяционное исследование. Энн Интерн Мед 2005;143:697–706 [PubMed] [Google Scholar]
22. van Hylckama Vlieg A, Helmerhorst FM, Vandenbroucke JP, et al. Венозный тромботический риск пероральных контрацептивов, влияние дозы эстрогена и типа прогестагена: результаты исследования случай-контроль MEGA. БМЖ 2009;339:b2921. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Lidegaard Ø, Løkkegaard E, Svendsen AL, et al. Гормональная контрацепция и риск венозной тромбоэмболии: национальное последующее исследование. БМЖ 2009;339:b2890. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Dinger J, Assmann A, Mohner S, et al. Риск венозной тромбоэмболии и использование пероральных контрацептивов, содержащих диеногест и дроспиренон: результаты немецкого исследования случай-контроль. J Fam Plann Reprod Здравоохранение
2010;36:123–9 [PubMed] [Google Scholar]
Риск венозной тромбоэмболии и использование пероральных контрацептивов, содержащих диеногест и дроспиренон: результаты немецкого исследования случай-контроль. J Fam Plann Reprod Здравоохранение
2010;36:123–9 [PubMed] [Google Scholar]
25. Dinger JC, Heinemann LA, Kuhl-Habich D. Безопасность дроспиренонсодержащих оральных контрацептивов: окончательные результаты европейского исследования активного наблюдения за оральными контрацептивами, основанные на 142 475 женщинах-летах наблюдения. контрацепция 2007; 75: 344–54 [PubMed] [Google Scholar]
26. Практический бюллетень ACOG №. 73: использование гормональной контрацепции у женщин с сопутствующими заболеваниями. Акушерство Гинеколь 2006;107:1453–72 [PubMed] [Google Scholar]
27. Khader YS, Rice J, John L, et al. Использование оральных контрацептивов и риск инфаркта миокарда: метаанализ. контрацепция 2003;68:11–7 [PubMed] [Google Scholar]
28. Kemmeren JM, Tanis BC, van den Bosch MA, et al.
Исследование риска артериального тромбоза в связи с приемом оральных контрацептивов (RATIO): оральные контрацептивы и риск ишемического инсульта. Гладить
2002; 33:1202–8 [PubMed] [Google Scholar]
Гладить
2002; 33:1202–8 [PubMed] [Google Scholar]
29. Центры США по контролю и профилактике заболеваний Медицинские критерии приемлемости использования противозачаточных средств в США, 2010 г. MMWR Morb Mortal Wkly Rep. 2010:59(RR-4):1–86 [PubMed] [Google Scholar]
30. Hannaford PC, Selvaraj S, Elliott AM, et al. Риск рака среди пользователей оральных контрацептивов: когортные данные исследования оральных контрацептивов Королевского колледжа врачей общей практики. БМЖ 2007 г.; 335:651. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Marchbanks PA, McDonald JA, Wilson HG, et al. Оральные контрацептивы и риск рака молочной железы. N Engl J Med 2002; 346: 2025–32 [PubMed] [Google Scholar]
32. Li CI, Beaber EF, Tang MT, et al. Влияние депомедроксипрогестерона ацетата на риск развития рака молочной железы у женщин в возрасте от 20 до 44 лет. Рак Рез 2012;72:2028–35 [бесплатная статья PMC] [PubMed] [Google Scholar]
33. Shantakumar S, Terry MB, Paykin A, et al. Влияние гормональных противозачаточных средств и заместительной гормональной терапии на риск рака молочной железы в связи с возрастом и менопаузой. Am J Эпидемиол
2007;165:1187–98 [PubMed] [Google Scholar]
Влияние гормональных противозачаточных средств и заместительной гормональной терапии на риск рака молочной железы в связи с возрастом и менопаузой. Am J Эпидемиол
2007;165:1187–98 [PubMed] [Google Scholar]
34. Dinger J, Bardenheuer K, Minh TD. Внутриматочные спирали, высвобождающие левоноргестрел и медь, и риск рака молочной железы. контрацепция 2011;83:211–7 [PubMed] [Google Scholar]
35. Smith JS, Green J, Berrington de Gonzalez A, et al. Рак шейки матки и использование гормональных контрацептивов: систематический обзор. Ланцет 2003;361:1159–67 [PubMed] [Google Scholar]
36. Isley MM, Kaunitz AM. Обновленная информация о гормональной контрацепции и плотности костей. Rev Endocr Metab Disord 2011;12:93–106 [PubMed] [Google Scholar]
37. Meier C, Brauchli YB, Jick SS, et al. Использование депо медроксипрогестерона ацетата и риск переломов. J Clin Эндокринол Метаб 2010; 95:4909–16 [PubMed] [Google Scholar]
38. Вестергаард П., Рейнмарк Л., Мосекилде Л.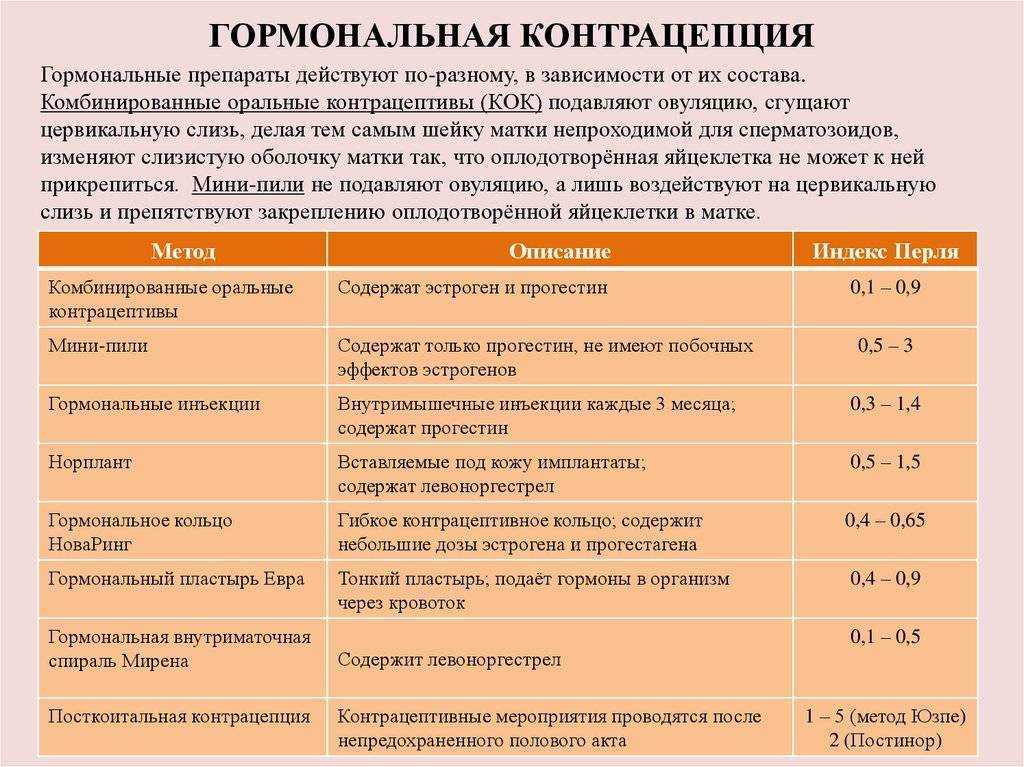 Влияние депо-медроксипрогестерона ацетата и внутриматочной спирали на риск переломов у датских женщин. контрацепция
2008;78:459–64 [PubMed] [Google Scholar]
Влияние депо-медроксипрогестерона ацетата и внутриматочной спирали на риск переломов у датских женщин. контрацепция
2008;78:459–64 [PubMed] [Google Scholar]
39. Lopez LM, Chen M, Mullins S, et al. Стероидные контрацептивы и переломы костей у женщин: данные обсервационных исследований. Системная редакция базы данных Cochrane 2012;8:CD009849. [PubMed] [Google Scholar]
40. Lanza L, McQuay LJ, Rothman KJ, et al. Использование противозачаточных средств депо медроксипрогестерона ацетата и частота переломов костей. Акушерство Гинекол. В прессе. [PubMed] [Академия Google]
41. Общество акушеров и гинекологов Канады Канадский консенсус по контрацепции. Оттава (ОН): Общество; 2004. Доступно: www.sogc.org/guidelines/index_e.asp#Contraception (по состоянию на 25 июля 2012 г.). [Google Scholar]
42. Davis A, Godwin A, Lippman J, et al. Трехфазный норгестимат-этинилэстрадиол для лечения дисфункциональных маточных кровотечений. Акушерство Гинеколь 2000;96:913–20 [PubMed] [Google Scholar]
43. Weiderpass E, Adami HO, Baron JA, et al.
Использование оральных контрацептивов и риск рака эндометрия (Швеция). Рак вызывает контроль
1999;10:277–84 [PubMed] [Google Scholar]
Weiderpass E, Adami HO, Baron JA, et al.
Использование оральных контрацептивов и риск рака эндометрия (Швеция). Рак вызывает контроль
1999;10:277–84 [PubMed] [Google Scholar]
44. Casper RF, Dodin S, Reid RL. Влияние 20 мкг этинилэстрадиола/1 мг норэтиндрона ацетата (Минестрин TM ), низкодозового орального контрацептива, на вагинальные кровотечения, приливы и качество жизни у женщин в перименопаузе с симптомами. Менопауза 1997; 4:139–47 [Google Scholar]
45. Fraser IS, McCarron G. Рандомизированное исследование 2 гормональных и 2 препаратов, ингибирующих простагландины, у женщин с жалобами на меноррагию. Aust N Z J Obstet Gynaecol 1991;31:66–70 [PubMed] [Google Scholar]
46. Jensen JT, Parke S, Mellinger U, et al. Эффективное лечение тяжелых менструальных кровотечений эстрадиола валератом и диеногестом: рандомизированное контролируемое исследование. Акушерство Гинеколь 2011;117:777–87 [PubMed] [Google Scholar]
47. Абу Хашим Х., Альшербини В. , Базид М.
Противозачаточное вагинальное кольцо для лечения тяжелых менструальных кровотечений: рандомизированное контролируемое исследование норэтистерона. контрацепция
2012; 85: 246–52 [PubMed] [Google Scholar]
, Базид М.
Противозачаточное вагинальное кольцо для лечения тяжелых менструальных кровотечений: рандомизированное контролируемое исследование норэтистерона. контрацепция
2012; 85: 246–52 [PubMed] [Google Scholar]
48. Национальный сотрудничающий центр здоровья женщин и детей. Сильные менструальные кровотечения [Клинические рекомендации NICE 44]. Лондон (Великобритания): Национальный институт здравоохранения и клинического мастерства; 2007 [Google Scholar]
49. Практический бюллетень ACOG №. 110: неконтрацептивное использование гормональных контрацептивов. Акушерство Гинеколь 2010;115:206–18 [PubMed] [Google Scholar]
50. Кауниц А.М., Инки П. Внутриматочная система, высвобождающая левоноргестрел, при тяжелых менструальных кровотечениях: обзор пользы и риска. Наркотики 2012;72:193–215 [PubMed] [Google Scholar]
51. Jensen JT, Nelson AL, Costales AC. Опыт субъекта и клинициста с внутриматочной системой, высвобождающей левоноргестрел. контрацепция 2008;77:22–9 [PubMed] [Google Scholar]
52. Sitruk-Ware R.
Внутриматочная система с левоноргестрелом для применения у женщин в пери- и постменопаузе. контрацепция
2007;75:S155–60 [PubMed] [Google Scholar]
Sitruk-Ware R.
Внутриматочная система с левоноргестрелом для применения у женщин в пери- и постменопаузе. контрацепция
2007;75:S155–60 [PubMed] [Google Scholar]
53. Kaunitz AM, Meredith S, Inki P, et al. Внутриматочная система, высвобождающая левоноргестрел, и абляция эндометрия при тяжелых менструальных кровотечениях: систематический обзор и метаанализ. Акушерство Гинеколь 2009 г.;113:1104–16 [PubMed] [Google Scholar]
54. Ozdegirmenci O, Kayikcioglu F, Akgul MA, et al. Сравнение внутриматочной системы левоноргестрела и гистерэктомии по эффективности и качеству жизни у пациенток с аденомиозом. Фертиль Стерил 2011;95:497–502 [PubMed] [Google Scholar]
55. Кучук Т., Эртан К. Непрерывное пероральное или внутримышечное введение медроксипрогестерона ацетата по сравнению с внутриматочной системой, высвобождающей левоноргестрел, при лечении перименопаузальной меноррагии: рандомизированное, проспективное, контролируемое клиническое исследование у курящих женщин. Clin Exp Obstet Gynecol 2008; 35:57–60 [PubMed] [Google Scholar]
56. Шаргиль А.А.
Заместительная гормональная терапия у женщин в перименопаузе с помощью трехфазного противозачаточного соединения: трехлетнее проспективное исследование. Инт Дж. Фертил
1985; 30:15–28 [PubMed] [Google Scholar]
Шаргиль А.А.
Заместительная гормональная терапия у женщин в перименопаузе с помощью трехфазного противозачаточного соединения: трехлетнее проспективное исследование. Инт Дж. Фертил
1985; 30:15–28 [PubMed] [Google Scholar]
57. Bullock JL, Massey FM, Gambrell RD., Jr. Использование медроксипрогестерона ацетата для предотвращения симптомов менопаузы. Акушерство Гинеколь 1975;46:165–8 [PubMed] [Google Scholar]
58. Nappi C, Bifulco G, Tommaselli GA, et al. Гормональная контрацепция и костный метаболизм: систематический обзор. контрацепция 2012; 86: 606–21 [PubMed] [Google Scholar]
59. Мартинс С.Л., Кертис К.М., Глейзер А.Ф. Комбинированная гормональная контрацепция и здоровье костей: систематический обзор. контрацепция 2006;73:445–69 [PubMed] [Google Scholar]
60. Использование комбинированных оральных контрацептивов и риск развития рака эндометрия. Исследование рака и стероидных гормонов, проведенное Центрами по контролю за заболеваниями и Национальным институтом детского здоровья и развития человека. ДЖАМА
1987;257:796–800 [PubMed] [Google Scholar]
ДЖАМА
1987;257:796–800 [PubMed] [Google Scholar]
61. Schlesselman JJ. Риск рака эндометрия в связи с использованием комбинированных оральных контрацептивов. Руководство для практикующих специалистов по метаанализу. Хум Репрод 1997;12:1851–63 [PubMed] [Google Scholar]
62. Депо-медроксипрогестерона ацетат (ДМПА) и риск рака эндометрия. Совместное исследование ВОЗ неоплазии и стероидных контрацептивов. Int J Рак 1991;49:186–90 [PubMed] [Google Scholar]
63. Curtis KM, Marchbanks PA, Peterson HB. Неоплазия при использовании внутриматочных спиралей. контрацепция 2007;75:S60–9 [PubMed] [Google Scholar]
64. Beral V, Doll R, Hermon C, et al. Рак яичников и оральные контрацептивы: совместный повторный анализ данных 45 эпидемиологических исследований, включающих 23 257 женщин с раком яичников и 87 303 контрольных. Ланцет 2008; 371:303–14 [PubMed] [Google Scholar]
65. Цилидис К.К., Аллен Н.Е., Ки Т.Дж. и др.
Использование оральных контрацептивов, репродуктивные факторы и риск рака яичников в Европейском проспективном исследовании рака и питания. Бр Дж Рак
2011;105:1436–42 [бесплатная статья PMC] [PubMed] [Google Scholar]
Бр Дж Рак
2011;105:1436–42 [бесплатная статья PMC] [PubMed] [Google Scholar]
66. Ness RB, Grisso JA, Klapper J, et al. Риск рака яичников в зависимости от дозы эстрогена и прогестина и особенностей использования оральных контрацептивов. SHARE Исследовательская группа. Стероидные гормоны и репродукции. Am J Эпидемиол 2000;152:233–41 [PubMed] [Google Scholar]
67. Cibula D, Zikan M, Dusek L, et al. Оральные контрацептивы и риск рака яичников и молочной железы у носителей мутации BRCA: метаанализ. Эксперт Rev Anticancer Ther 2011;11:1197–207 [PubMed] [Google Scholar]
68. Brohet RM, Goldgar DE, Easton DF, et al. Оральные контрацептивы и риск рака молочной железы в международном когортном исследовании носителей BRCA1/2: отчет EMBRACE, GENEPSO, GEO-HEBON и IBCCS Collaborating Group. Джей Клин Онкол 2007; 25:3831–6 [PubMed] [Google Scholar]
69. Практический бюллетень ACOG №. 103: синдром наследственного рака молочной железы и яичников. Акушерство Гинеколь 2009;113:957–66 [PubMed] [Google Scholar]
70. Wilailak S, Vipupinyo C, Suraseranivong V, et al.
Депо-медроксипрогестерона ацетат и эпителиальный рак яичников: многоцентровое исследование случай-контроль. БЖОГ
2012;119:672–7 [PubMed] [Google Scholar]
Wilailak S, Vipupinyo C, Suraseranivong V, et al.
Депо-медроксипрогестерона ацетат и эпителиальный рак яичников: многоцентровое исследование случай-контроль. БЖОГ
2012;119:672–7 [PubMed] [Google Scholar]
71. Green A, Purdie D, Bain C, et al. Трубная стерилизация, гистерэктомия и снижение риска рака яичников. Опрос Исследовательской группы по женскому здоровью. Int J Рак 1997;71:948–51 [PubMed] [Google Scholar]
72. Fernandez E, La Vecchia C, Balducci A, et al. Оральные контрацептивы и риск колоректального рака: метаанализ. Бр Дж Рак 2001;84:722–7 [бесплатная статья PMC] [PubMed] [Google Scholar]
73. Tsilidis KK, Allen NE, Key TJ, et al. Оральные контрацептивы, репродуктивный анамнез и риск колоректального рака в Европейском проспективном исследовании рака и питания. Бр Дж Рак 2010;103:1755–9 [бесплатная статья PMC] [PubMed] [Google Scholar]
74. Европейское общество репродукции человека и эмбриологии Женская контрацепция старше 40 лет. Hum Reprod Update 2009;15: 599–612 [PubMed] [Google Scholar]
75. Beksinska ME, Smit JA, Kleinschmidt I, et al.
Выявление повышенного уровня ФСГ у пожилых женщин, принимающих депомедроксипрогестерона ацетат и норэтистерона энантат. контрацепция
2003;68:339–43 [PubMed] [Google Scholar]
Beksinska ME, Smit JA, Kleinschmidt I, et al.
Выявление повышенного уровня ФСГ у пожилых женщин, принимающих депомедроксипрогестерона ацетат и норэтистерона энантат. контрацепция
2003;68:339–43 [PubMed] [Google Scholar]
76. Juliato CT, Fernandes A, Marchi NM, et al. Полезность измерения ФСГ для определения менопаузы у долгосрочных пользователей депо-медроксипрогестерона ацетата в возрасте старше 40 лет. контрацепция 2007; 76: 282–6 [PubMed] [Google Scholar]
77. Beksinska ME, Smit JA, Kleinschmidt I, et al. Оценка менопаузального статуса у женщин в возрасте 40–49 лет, применяющих депо-медроксипрогестерона ацетат, норэтистерона энантат или комбинированную пероральную контрацепцию. S Afr Med J 2011;101:131–5 [PubMed] [Google Scholar]
78. Castracane VD, Gimpel T, Goldzieher JW. Когда безопасно переходить с оральных контрацептивов на заместительную гормональную терапию? контрацепция 1995;52:371–6 [PubMed] [Google Scholar]
79. Департамент репродуктивного здоровья, Всемирная организация здравоохранения (ВОЗ)
Медицинские критерии приемлемости использования противозачаточных средств. Четвертое издание, 2009 г..
Женева (Швейцария): ВОЗ; 2010. [Google Scholar]
Четвертое издание, 2009 г..
Женева (Швейцария): ВОЗ; 2010. [Google Scholar]
80. Факультет сексуального и репродуктивного здоровья, Королевский колледж акушеров и гинекологов. Британские медицинские критерии приемлемости противозачаточных средств. Лондон (Великобритания): Факультет; 2009. Доступно: www.ffprhc.org.uk/pdfs/UKMEC2009.pdf (по состоянию на 27 июля 2012 г.). [Google Scholar]
81. Hillis SD, Marchbanks PA, Tylor LR, et al. Сожаление о постстерилизации: результаты совместного обзора стерилизации в США. Акушерство Гинеколь 1999;93:889–95 [PubMed] [Google Scholar]
82. Duffy S, Marsh F, Rogerson L, et al. Женская стерилизация: когортное контролируемое сравнительное исследование ESSURE по сравнению с лапароскопической стерилизацией. БЖОГ 2005;112:1522–8 [PubMed] [Google Scholar]
Негормональные противозачаточные средства: 10 вариантов
Для некоторых людей гормональные противозачаточные средства не подходят. Они могут просто хотеть избегать гормонов, не хотят иметь дело с побочными эффектами, иметь проблемы со здоровьем или кормят грудью.
В этой статье рассматриваются 10 видов безгормональных противозачаточных средств и их эффективность.
В этой статье рассказывается об идеальном и типичном использовании противозачаточных средств. Идеальное использование описывает, насколько эффективна форма контроля над рождаемостью, если каждый использует ее точно в соответствии с инструкциями каждый раз, когда занимается сексом. Типичное использование описывает, насколько эффективна форма контроля над рождаемостью, если человек иногда использует ее в соответствии с инструкциями, но может также использовать ее нерегулярно или несовершенно.
Даже при идеальном использовании контрацепция не эффективна на 100%. Люди должны обсудить варианты контроля над рождаемостью с медицинским работником, чтобы найти правильный вариант для них.
Барьерные методы контрацепции предотвращают попадание сперматозоидов в матку. Эти методы используются только во время полового акта, и люди должны правильно использовать их каждый раз, когда занимаются сексом.
Некоторые барьерные методы можно приобрести в аптеках, тогда как другие должны быть назначены врачом.
Барьерные методы имеют меньше побочных эффектов по сравнению с гормональными противозачаточными средствами.
Диафрагма
Диафрагма представляет собой небольшую гибкую чашечку из силикона. Женщина вводит диафрагму во влагалище, чтобы закрыть шейку матки. Перед введением необходимо нанести спермицид на диафрагму и по ее краям.
По данным Planned Parenthood, некоммерческой организации, специализирующейся на охране сексуального здоровья в Соединенных Штатах, диафрагма эффективна на 94% при правильном использовании каждый раз.
Однако в реальной жизни точность составляет около 88%, что означает, что 12 человек из 100 забеременеют с помощью диафрагмы.
Диафрагмы работают лучше всего при использовании со спермицидами.
Большинство диафрагм прописываются и устанавливаются врачом, но начинают действовать немедленно. Человек может пользоваться многоразовыми устройствами до 2 лет. При правильной установке ни один из партнеров не должен чувствовать его во время секса.
При правильной установке ни один из партнеров не должен чувствовать его во время секса.
Диафрагмы чаще всего назначаются и устанавливаются медицинским работником. Однако также доступны диафрагмы одного размера, которые подходят большинству людей.
Диафрагмы должны использоваться со спермицидами и должны оставаться на месте в течение 6 часов после полового акта, но не более 24 часов. Если человек снова занимается сексом в течение 24 часов, ему следует повторно нанести спермицид, а затем подождать еще 6 часов, прежде чем снимать диафрагму.
Диафрагма не защищает от заболеваний, передающихся половым путем (ЗППП), и ее нельзя использовать во время менструации.
Шеечный колпачок
Шеечный колпачок представляет собой небольшую силиконовую чашечку, которую женщина вводит во влагалище и надевает на шейку матки. Она похожа на диафрагму, но меньше. Единственный цервикальный колпачок, доступный в США, доступен под торговой маркой FemCap и доступен в трех размерах.
По данным Planned Parenthood, частота неудач для FemCap составляет 14% у женщин, которые никогда не рожали, и 29% у тех, у кого были вагинальные роды.
Шеечный колпачок не содержит гормонов и может быть введен перед сексом. Человек может использовать одну и ту же кепку до 2 лет. Люди должны всегда использовать спермицидный гель с цервикальным колпачком, чтобы обеспечить его защитные свойства. Как и диафрагма, она требует рецепта, ее должен подобрать врач, и она не подходит для использования во время менструации.
Как и в случае с диафрагмой, цервикальный колпачок следует оставлять на 6 часов после полового акта. В отличие от диафрагмы, цервикальный колпачок может оставаться дольше, всего до 48 часов. Человеку не нужно снова наносить спермицид, если он занимается сексом более одного раза в течение этого периода времени.
Спермициды
Спермициды вводят во влагалище перед половым актом, чтобы предотвратить попадание сперматозоидов в матку. Они доступны в виде кремов, гелей и суппозиториев.
По данным Центров по контролю и профилактике заболеваний (CDC), частота отказов спермицидов при обычном использовании составляет 21%. Однако эффективность повышается при использовании других методов, таких как диафрагма или цервикальный колпачок.
Этот метод прост в использовании, не требует рецепта и недорог. Некоторые люди могут испытывать побочные эффекты, такие как раздражение и аллергическая реакция.
Узнайте больше о некоторых из лучших спермицидов здесь.
Мужские и женские презервативы
Мужской латексный презерватив — лучшее средство защиты от ЗППП.
Он также эффективен для предотвращения беременности, предотвращая попадание спермы во влагалище.
Согласно Planned Parenthood, когда люди правильно используют презервативы, им 9 лет.8% эффективен в предотвращении беременности.
Но на самом деле презервативы эффективны примерно на 85%, а это означает, что примерно 15 человек из каждых 100 могут забеременеть.
Мужской презерватив прост в использовании и безопасен. Это также удобно, недорого, легко найти и не требует рецепта.
Это также удобно, недорого, легко найти и не требует рецепта.
Презервативы не так эффективны, как некоторые другие методы контроля над рождаемостью, и люди должны использовать их каждый раз, когда занимаются сексом. У некоторых людей аллергия на латекс, а некоторые люди считают, что презервативы делают секс менее приятным, ограничивая ощущения или требуя большего количества смазки. Когда люди используют смазку для презервативов, им следует выбирать водорастворимую или силиконовую смазку, поскольку смазки на масляной основе могут разрушить латексные презервативы.
Женский презерватив представляет собой прочное тонкое защитное покрытие с кольцом на каждой стороне, удерживающим его на месте. Он может защитить от беременности и ЗППП.
По данным Planned Parenthood, правильное использование женского презерватива защищает от беременности на 95%. Однако для большинства людей этот показатель составляет 79%, что означает, что 21 человек из 100 забеременеет каждый год, используя этот метод.
Женский презерватив не содержит гормонов, доступен без рецепта и стоит недорого. Женский презерватив можно вставлять за 6 часов до полового акта, им могут пользоваться люди с аллергией на латекс, и они подходят для использования со смазками.
Однако внешние кольца женского презерватива могут вызывать раздражение, и многие считают, что это снижает чувствительность. Женские презервативы обычно стоят вдвое дороже мужских.
Губка
Губка изготовлена из пенопласта и содержит спермицид. Человек вводит его во влагалище перед половым актом и имеет нейлоновую петлю для легкого удаления после него. Он доступен в большинстве аптек и не требует рецепта.
Губка предотвращает беременность, закрывая шейку матки, чтобы сперматозоиды не могли попасть внутрь. Он также выпускает спермициды для иммобилизации сперматозоидов.
Согласно Planned Parenthood губка для контроля над рождаемостью наименее эффективна для людей, которые ранее были беременны.
У людей, которые никогда не были беременны, частота неудач составляет 9% при правильном использовании каждый раз и 12% при регулярном использовании. Для людей, которые были беременны ранее, частота неудач составляет 20% при правильном использовании и 24% при регулярном использовании.
Для людей, которые были беременны ранее, частота неудач составляет 20% при правильном использовании и 24% при регулярном использовании.
Губка представляет повышенный риск дрожжевой инфекции и синдрома токсического шока, и ее нельзя оставлять во влагалище более чем на 30 часов. Сухость влагалища и аллергические реакции являются частыми побочными эффектами.
Phexxi
Более новый негормональный метод контроля рождаемости — это рецептурный вагинальный гель под торговой маркой Phexxi.
Согласно Planned Parenthood, Phexxi вводится во влагалище за час до полового акта с помощью предварительно заполненного аппликатора. Он начинает работать сразу и действует до 1 часа. Это не эффективно, если человек использует его после секса.
Phexxi предотвращает беременность за счет снижения уровня pH во влагалище. Это затрудняет движение сперматозоидов, уменьшая вероятность встречи сперматозоидов с яйцеклеткой.
При правильном использовании Phexxi эффективен на 93%. Тем не менее, при обычном использовании он эффективен на 86%. Человек должен строго следовать инструкциям. Phexxi подходит для использования с некоторыми другими методами контроля рождаемости, такими как презервативы или диафрагма.
Тем не менее, при обычном использовании он эффективен на 86%. Человек должен строго следовать инструкциям. Phexxi подходит для использования с некоторыми другими методами контроля рождаемости, такими как презервативы или диафрагма.
Важно отметить, что этот метод не защищает от ЗППП.
Тем не менее, его можно безопасно использовать во время грудного вскармливания.
Есть некоторые побочные эффекты, связанные с Phexxi, в том числе:
- бактериальный вагиноз
- жжение, раздражение или зуд во влагалище
- дрожжевые инфекции
- инфекции мочевыводящих путей (ИМП)
- выделения из влагалища
- аллергические реакции
Для получения дополнительной информации следует обратиться к врачу.
Существует несколько долгосрочных и постоянных негормональных препаратов, которые безопасны и эффективны для большинства здоровых людей.
ParaGard
В США эта негормональная внутриматочная спираль (ВМС) доступна под торговой маркой Paragard. По данным Planned Parenthood, вероятность отказа составляет 0,1%, если ее вставить в течение 5 дней после незащищенного полового акта.
По данным Planned Parenthood, вероятность отказа составляет 0,1%, если ее вставить в течение 5 дней после незащищенного полового акта.
Paragard не содержит гормонов и предотвращает беременность на срок до 12 лет. Врачу требуется всего несколько минут, чтобы ввести устройство в матку. Оказавшись на месте, тонкая медная ВМС вызывает воспалительную реакцию внутри матки, которая препятствует попаданию сперматозоидов в яйцеклетку.
Paragard — хороший вариант для людей, которые не хотят беспокоиться о ежедневных или еженедельных напоминаниях о рождении или не хотят использовать гормональные противозачаточные средства. Этот метод полностью обратим и может быть отменен врачом в любое время, если женщина решит, что хочет забеременеть.
Парагард не защищает от ЗППП. К побочным эффектам относятся:
- спазмы
- обильные менструации
- кровянистые выделения между менструациями
Стерилизация
Для людей, которым нужен метод постоянного контроля над рождаемостью, стерилизация может включать операцию, которую трудно отменить. Стерилизация не защитит от ЗППП. Для женщин хирургическая процедура представляет собой перевязку маточных труб, а для мужчин вазэктомия обеспечивает постоянную стерилизацию.
Стерилизация не защитит от ЗППП. Для женщин хирургическая процедура представляет собой перевязку маточных труб, а для мужчин вазэктомия обеспечивает постоянную стерилизацию.
При правильном применении эти методы очень эффективны для предотвращения беременности.
Другой метод стерилизации был доступен в США под торговой маркой Essure. Это маточное устройство, которое не требует хирургического вмешательства, не содержит гормонов и устанавливается в кабинете врача без общей анестезии.
Устройство Essure представляет собой крошечное пружинное устройство, которое врач вводит через влагалище в каждую фаллопиеву трубу. Сетчатое вещество Essure воспаляет фаллопиевы трубы, вызывая со временем необратимое рубцевание и закупорку труб.
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), Essure не должен быть доступен для имплантации в США. Однако люди, которые успешно использовали устройство в качестве противозачаточного средства, могут продолжать это делать.
Несмотря на то, что в США популярны барьерные методы и долговременный контроль над рождаемостью, некоторые люди предпочитают альтернативные безгормональные методы контроля рождаемости, такие как метод отмены:
Метод отмены
Метод отмены является старейшей формой контроля рождаемости. , но он не самый эффективный. Синдром отмены включает в себя вытягивание полового члена из влагалища перед эякуляцией.
По данным Planned Parenthood, при идеальном использовании метод эффективен на 96%. Тем не менее, это сложный метод для идеального использования, и обычное использование дает 78% эффективности. Это означает, что примерно 1 из 5 человек, использующих этот метод, забеременеет.
Естественное планирование семьи
Некоторые люди могут захотеть попробовать методы естественного планирования семьи или повышения осведомленности о фертильности. Он включает в себя отслеживание менструального цикла, чтобы определить, когда у человека происходит овуляция. Во время овуляции женщина должна использовать барьерные методы, если хочет предотвратить беременность.
Во время овуляции женщина должна использовать барьерные методы, если хочет предотвратить беременность.
В соответствии с Planned Parenthood существует три основных метода:
- Температура: Человек измеряет температуру каждое утро.
- Цервикальная слизь: Человек проверяет выделения из влагалища каждый день.
- Календарь: Женщина записывает свой менструальный цикл в календарь.
Человек может использовать один или несколько из этих методов — комбинация всех трех наиболее эффективна. Частота неудач составляет от 12 до 24% в зависимости от того, какой метод использует человек, и частота неудач ниже, если человек использует комбинацию.
Приложение Natural Cycles одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).
Однако важно отметить, что естественное планирование семьи может быть затруднено, и человеку может быть лучше рассмотреть более эффективный метод.


